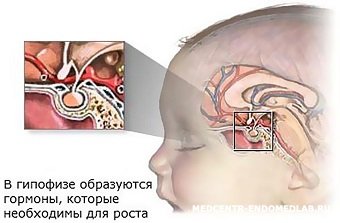
Гормональная система – это абсолютно точный механизм регулирования всех процессов организма человека. Ее работа запускается в период внутриутробного развития плода и начинает активно функционировать после рождения.
Особая роль в процессах контроля и управления органами и системами организма принадлежит щитовидной железе. Она, в свою очередь, тесно связана с головным мозгом и тиреотропными гормонами. В детском возрасте они вместе с Т3 и Т4, продуцируемыми щитовидкой, работают более интенсивно из-за активного роста тела.
Медицинская статистика констатирует отклонения концентрации гормонов у 1 родившегося ребенка из 4000. Поэтому всем крохам еще в роддоме проводят анализ крови для выявления подобных патологий и своевременного назначения лечения.
Тиреотропный гормон (ТТГ) – это вещество, вырабатываемое в гипофизе и контролирующее работу щитовидной железы, иных органов, систем и обменных процессов в организме. Он отвечает за «диалог» головного мозга и щитовидки, которая продуцирует гормоны для здоровой жизнедеятельности. ТТГ помогает малышу гармонично расти, укреплять память, крепко спать, успешно учиться и общаться со сверстниками, запоминать информацию.
- сердечно-сосудистая, дыхательная, мочевыделительная системы;
- щитовидная железа, ее деятельность и подпитка йодом;
- кости и их правильный рост;
- синтез белка и РНК;
- уровень сахара в крови (см. также: норма сахара в крови у ребенка до 12 лет);
- распад жиров;
- метаболизм, обменные и окислительно-восстановительные процессы;
- качество передачи нервных импульсов в головном мозге;
- память, внимательность и способность к концентрации;
- жизненный тонус.
По характеру происхождения отклонений ТТГ от нормы для конкретного возраста ребенка выделяют патологии врожденного, приобретенного характера и возникшие в период внутриутробного развития. Все они опасны развитием патологий работы органов и систем малыша.
Уровень ТТГ определяется забором крови из:
- пятки – у новорожденного младенца;
- вены на стопе, кистях или головке – у малышей постарше;
- локтевой вены – у подростков.
В первом случае материал для анализа берется у крохи с 3-5 дня жизни. Подобная процедура выполняется в роддоме для каждого новорожденного малыша.
Правила подготовки к сдаче крови ребенка на ТТГ:
- за день – минимизировать физические нагрузки;
- голодать 8 часов до проведения процедуры;
- при необходимости повторного анализа выполнить сдачу крови в то же время.
У детей старшего возраста кровь для проведения анализа на гормоны ТТГ берется из вены
Последний пункт обусловлен изменением уровня концентрации ТТГ в течение суток. Наиболее высокий показатель наблюдается во время сна и ранним утром, низкий – в вечернее время. Поскольку величина напрямую связана с качеством и режимом сна ребенка, то при каких-либо сбоях в расписании уровень ТТГ также меняется.
При выявлении отклонений от нормы следует незамедлительно обратиться к эндокринологу для назначения дополнительных исследований и проведения консультации. Врач даст направление на УЗИ.
Рост ребенка напрямую связан с изменением концентрации гормонов щитовидной железы. При сдаче анализов ориентируйтесь на показатели ТТГ из таблицы ниже.
Таблица соответствия нормы ТТГ у детей от рождения до 16 лет:
| Возраст | Значение нормы ТТГ для мальчика (девочки), (мЕд/мл) |
| Новорожденный | 1,1-19 (16,8) |
| 0-3 месяца | 0,6–10 (6,5) |
| 3 месяца – 2 года | 0,6–7 (8,3) |
| 2-5 лет | 0,4–5 (6) |
| 5-12 лет | 0,4–5 (5) |
| 12-16 лет | 0,4-4 (4,5) |
Из указанной таблицы видно, что с первого года жизни у новорожденных детей наблюдается наивысшая концентрация гормона. Причина состоит в процессе активного роста его тела после появления на свет. При интерпретации результатов анализа учитывается и половая принадлежность пациента. Для мальчиков после 12 лет норма ТТГ не превышает 4 мЕд/мл, а для девочки на низкокалорийной диете она будет ниже. В период полового созревания организм девочки также подвержен перепадам ТТГ.
Помимо исследования показателей ТТГ врачу важно получить данные о концентрации гормонов тироксина (Т3) и трийодтиронина (Т4). Таким способом специалист исключает или подтверждает наличие заболеваний эндокринной системы у детей.
Ситуация, когда ТТГ у детей превышает нормативные показатели, сопровождается следующими симптомами:
- беспочвенные нервозные состояния на фоне потери интереса к происходящим событиям;
- беспокойное поведение;
- заторможенность речи;
- повышенная нервная возбудимость;
- тремор рук;
- диарея или запоры на фоне снижения аппетита;
- вес ниже или выше нормы для конкретного возраста;
- выпячивание глазных яблок;
- отечность;
- сбои менструального цикла у девочек;
- повышенный сердечный ритм и температура тела.
Среди причин возникновения гипертиреоза стоит отметить:
- гипотиреоз (см. также: симптомы гипотиреоза у грудничка и ребенка от года);
- нарушение дозировок и схемы приема препаратов, содержащих гормоны и йод;
- новообразования в гипофизе;
- чрезмерные физические нагрузки, профессиональный спорт;
- отравление свинцом;
- болезни щитовидной железы и надпочечников;
- следствие операции по удалению желчного пузыря;
- воспалительные процессы в щитовидной железе;
- побочный эффект после приема медикаментов – Кломифена, Амиодарона, Пропранолола, Фуросемида и др.
Когда щитовидная железа у детей вырабатывает гормоны в избыточном количестве, уровень ТТГ падает. Заподозрить ситуацию, когда гормон у ребенка понижен, можно при наличии следующих симптомов:
- повышенные нервозность, возбудимость, беспокойство;
- увеличение температуры тела;
- дрожание рук;
- слабая динамика прибавки веса;
- частые приступы диареи.
Причинами низкой концентрации гормона в крови являются:
- диффузно токсический зоб;
- последствия сильных стрессов, повлекших психические нарушения;
- черепно-мозговые травмы;
- диеты, голодания для похудания;
- чрезмерные эмоциональные нагрузки, накопившийся стресс;
- передозировки медицинскими препаратами, такими как Гепарин, Соматотропин и др.;
- нарушения работы гипофиза – агенезия;
- болезнь Пламмера.
Причиной пониженных показателей ТТГ могут стать постоянные стрессы
После выявления отклонения ТТГ он нормы врач-эндокринолог назначит ребенку лечение, исходя из состояния его здоровья и результатов проведенных анализов. Специалист подберет терапевтическую схему из комбинации медикаментозных препаратов и трав.
При высоком уровне гормона назначаются йодсодержащие средства, низком – иммуностимуляторы, антибиотики, антигистамины. Положительный эффект от употребления травяных настоев достигается, если:
- при высоком ТТГ принимать мать-и-мачеху, чистотел, шиповник, дягиль, солодку, березовые почки;
- при низком показателе – рябину, корень солодки, мать-и-мачеху, листья ламинарии, фейхоа.
Самодеятельность в вопросах лечения гормональных сбоев чревата ухудшением здоровья малыша, что особенно опасно при врожденных формах заболевания. Это значит, что любая ошибка родителей способна сыграть против здоровья и гармоничного развития ребенка.
Как правило, гормональное исследование включает определение концентрации:
1. Гормонов щитовидной железы:
- ТТГотвечает за липидный, белковый и углеводный обмен, работу органов половой и сердечно-сосудистой системы, ЖКТ, психическое состояние.
- Т3 свободная форма и Т3 общий обеспечивают нормальный обмен веществ, контролируют энергообмен, нервную деятельность, работу сердца, стимулируют обогащение тканей кислородом, снижают концентрацию вредного холестерина.
- Т4 свободная форма и Т4 общий стимулируют энергообмен, поддерживают тонус нервной системы, нормальную работу сердца.
- ТСГ улучшает процессы перераспределения энергии в организме, положительно влияет на работу органов сердечно-сосудистой и нервной систем.
- Антитела к тиреоглобулину помогают выявить некоторые осложнения после проведения хирургического лечения.
- Тиреоглобулин является онкомаркером, а также помогает оценивать состояние больного после удаления железы.
2. Гормонов гипофиза:
- СТГ отвечает за рост костной и мышечной ткани, а также других органов.
- АКТГ стимулирует продуцирование гормонов коры надпочечников.
- Пролактину девочек отвечает за рост молочных желез, а у мальчиков — за формирование семенных пузырьков.
- Лютеинизирующий гормон участвует в продуцировании прогестерона у девочек, тестостерона — у мальчиков.
3. Гормонов половой сферы:
- Тестостерон влияет на формирование вторичных половых органов и стимулирует рост костной и мышечной ткани.
- Эстрадиол обеспечивает нормальную выработку половых клеток у девушек.
- Прогестерон обеспечивает правильное развитие женских половых органов.
4. Гормонов надпочечников:
- Кортизол нормализует восприимчивость организма к воздействию аллергенов, систематизируя выработку соответствующих антител.
- Адреналин и норадреналин оказывают влияние на сосуды, стабилизируют артериальное давление, стимулируют моторику органов ЖКТ.
- Альдостерон поддерживает водно-солевой баланс в организме, работу почек.
Биоматериалом для проведения анализа на гормоны является кровь из вены. Забор крови проводится утром, строго натощак. Детям до 3-х лет можно сдавать кровь через 3 часа после еды. За 5 дней до сдачи крови желательно исключить из рациона ребенка жареные блюда.
Исключительно утром следует сдавать кровь для определения инсулина, С-пептида, гормонов щитовидной железы (свободный Т4, тиреотропный гормон), паращитовидной, надпочечников, гипоталамуса. При сдаче крови на гормоны стресса (кортизол, норадреналин, серотонин и дофамин) ребенок должен быть абсолютно спокойным, поскольку в стрессовых условиях содержание этих гормонов резко возрастает.
За 5 дней до предполагаемой сдачи крови следует прекратить прием антибиотиков тетрациклинового ряда, резерпина, любых транквилизаторов.
При проведении анализа крови на содержание гормонов определяется их базальный уровень. Нормы содержания гормонов — величина непостоянная, ее рассчитывают с учетом возраста и пола ребенка.
источник
Гормоны играют важную роль в правильном взрослении организма. Именно они отвечают за рост тела, психическое развитие, половое созревание. Поэтому эндокринные нарушения в детстве приводят не только к различным заболеваниям, но и задержкам в развитии, которые во взрослом возрасте просто невозможно компенсировать. IllnessNews расскажет, какие симптомы должны насторожить родителей и стать поводом для осмотра у эндокринолога.
Гормон роста (соматотропин) отвечает за рост костей в длину — именно под его действием дети «вытягиваются» буквально за считанные месяцы. Конечно, рост обусловлен не только гормональным влиянием, но и наследственностью. Но все же родителям стоит внимательнее проследить за здоровьем ребенка, если в определенные периоды активного роста не наблюдается.
Основные параметры прибавки:
- 1-й год жизни — длина тела увеличивается на 25-30 см.
- 2-й год — до 12 см.
- 3-й год — приблизительно 6 см.
- 10-14 лет (для девочек) — около 8-12 см.
- 12-16 лет (для мальчиков) — 10-14 см.
Активизация гормона роста и половых гормонов в подростковом возрасте называется пубертатным скачком, при котором длина тела может увеличиться на 20%. Такое резкое увеличение длины костей возможно только тогда, когда в них еще есть «зоны роста» — специфическая хрящевая ткань на концах. После того как она костенеет полностью, активизация соматотропина может приводить к разрастанию костей вширь, их деформации, но уже не сможет существенно повлиять на рост ребенка. Поэтому, если длина тела не увеличивается должным образом, нужно как можно быстрее обратиться к эндокринологу.
Врачи выделяют 2 типа сахарного диабета . Первый (инсулинозависимый, полная нехватка гормона инсулина) чаще всего проявляется именно в детском возрасте, так как связан с патологией работы поджелудочной железы. Второй (инсулинорезистентность — невосприимчивость клеток к гормону), напротив, считается болезнью приобретенной и чаще развивается у взрослых людей, страдающих ожирением и неправильно питающихся. Однако врачи отмечают, что за последние годы диабет 2-го типа существенно помолодел и теперь встречается даже у школьников.
- Диабет 1-го типа: 2-5% — если больна мать, 5-6% — если болен отец, 15-20% — если больны оба родителя.
- Диабет 2-го типа: возникновение инсулинорезистентности после 40 лет у 50%, если болел кто-то из родителей. Причем ключевым фактором становится не столько наследственность, сколько привычки питания и образ жизни.
Поэтому, если в семье есть диабетики, важно уделить максимум внимания здоровому рациону ребенка и его занятиям спортом. Консультация эндокринолога необходима при таких симптомах:
- Резкая потеря или набор веса.
- Постоянное чувство жажды.
- Частое мочеиспускание.
- Кожный зуд, плохо заживающие ранки.
- Медленное восстановление после ОРВИ или других инфекционных заболеваний.
- Перемены в характере: усталость, сонливость или, наоборот, раздражительность.
Гормоны щитовидной железы (трийодтиронин Т3 и тироксин Т4) существенно влияют на рост и развитие ребенка. Именно с ними, в частности, связано умственное развитие, они же взаимодействуют с соматотропином и половыми гормонами. По сути, сбои в синтезе Т3 и Т4 отражаются на здоровье ребенка в целом, к тому же именно такие эндокринные нарушения встречаются чаще всего. Так, например, врожденный гипотиреоз (нехватка гормонов) наблюдается у 1 из 4000 новорожденных в РФ. Тиреотоксикоз (гиперфункция щитовидной железы ) чаще диагностируется у подростков.
Такие эндокринные нарушения поначалу могут проявляться общими симптомами ухудшения здоровья. При гипотиреозе для ребенка характерны:
- Усталость, вялость, сонливость.
- Проблемы с обучением, плохое усвоение информации, трудности с запоминанием.
- Набор веса.
- Замедление роста (тиреотропные гормоны влияют на гормон роста).
- Ломкость, поредение волос.
- Отечность (особенно отекает лицо).
- Раздражительность, плаксивость, часто агрессивность.
- Увеличение шеи (зоб).
- Выпученные глаза.
- Нездоровая худоба, потеря веса при нормальном аппетите.
- Сухая тонкая кожа.
Половые гормоны активизируются начиная с 8-10 лет, а уже к 12-14 годам их влияние хорошо заметно по развитию ребенка. При этом у мальчиков половое созревание происходит на несколько лет позже, чем у девочек. Половые гормоны очень важны не только для фертильной функции, но и для правильного развития организма. Их нехватка может сказаться даже на умственных способностях ребенка, часто у детей с такими эндокринными нарушениями наблюдается отставание в развитии. При этом синтез эстрогенов и андрогенов тесно связан с выработкой гормонов щитовидной железы, функционированием гипофиза, надпочечников и других органов эндокринной системы. Поэтому часто такие гормональные сбои являются признаком серьезных заболеваний. Задержка полового развития может быть следствием гипотиреоза, а чрезмерная выработка гормонов — вообще говорить о наличии опухолей.
Тревожные симптомы, на которые должны обратить внимание родители:
- Вторичные половые признаки появляются до 8 лет (у девочек) и до 9 лет (у мальчиков).
- Вторичные половые признаки не проявляются до 14-15 лет. Например, у мальчика не грубеет голос, а у девочки не начинаются менструации.
- Выраженное отставание в росте от сверстников того же пола.
- Наблюдается лишь часть вторичных половых признаков. Например, у девочек появляется только лобковое оволосение (может быть симптомом опухоли надпочечников), но не меняется фигура, не увеличиваются молочные железы, не начинаются менструации.
Перечисленные симптомы должны стать поводом для полного обследования ребенка у эндокринолога. Врач проводит физикальный осмотр: гормональные сбои отражаются на внешнем виде, поэтому часто уже на этом этапе специалист может заподозрить возможные нарушения. Но для подтверждения диагноза обязательно проводятся лабораторные обследования. Среди стандартных процедур диагностики проводят следующие:
- Анализы крови на гормоны (половые, гормон ТТГ, отвечающий за синтез Т3 и Т4).
- Рентгеновский снимок кистей и лучезапястных суставов (проверяется размер зон роста костей). Важное исследование при выборе лечения дефицита гормона роста.
- УЗИ щитовидной железы.
- Дополнительные обследования органов эндокринной системы. Проводятся при избыточной выработке гормонов для выявления возможных опухолей.
источник
Активность малыша, хорошая успеваемость, крепкий сон и даже способность ладить со сверстниками — за это отвечают гормоны щитовидной железы: норма у детей будет рассмотрена ниже.
Щитовидная железа – активный гормональный орган. Она выделяет не один гормон, а целых три. Причем два из них имеют схожее строение и выполняют одинаковые функции, а третий представляет совершенно обособленную биохимическую единицу. Нетрудно запутаться, правда?
На самом деле, ничего сложного здесь нет. Наша понятная инструкция поможет разобраться.
Итак, основной функцией щитовидки считается продукция и выброс в кровь:
Тироксин – биологически активное вещество, состоящее из аминокислотного остатка тирозина и четырех молекул йода. В фолликулярных клетках щитовидки представлен в виде длинной полипептидной цепочки – тиреоглобулина, которая затем нарезается и выделяется в кровеносное русло.
Там Т4 подхватывается специальными транспортными белками и переносится к органам-мишеням. Рецепторы к гормонам щитовидной железы расположены на поверхности каждой клетки организма человека.
Обратите внимание! При проникновении в клетку, Т4 теряет один атом йода и приобретает активную форму.
Т3 – еще один тиреоидный гормон, который может как вырабатываться фолликулярными клетками щитовидной железы, так и превращаться путем отщепления одного атома йода от молекулы Т4. Т3 в 90-100 раз активнее тироксина, и его биологическое действие на организм более выражено. В крови определяется в свободной и связанной форме.
Кальцитонин – менее известный гормон щитовидки, который вырабатывается парафолликулярными клетками органа и наряду с паратгормоном околощитовидных желез регулирует фосфорно-кальциевый обмен в организме ребенка.
Основные функции кальцитонина:
- стимуляция роста костной ткани за счет транспорта ионов кальция из крови в кость;
- препятствие вымыванию кальция из кости;
- поддержание плотности скелета.
Часто при обследовании щитовидки маленьким пациентам также рекомендуется сдать анализ на ТТГ. Это вещество не является тиреоидным гормоном и вырабатывается в гипофизе головного мозга. При этом оно является важным показателем, отражающим, как работает щитовидка у детей: норма ТТГ не менее важна, чем соответствие стандартным значениям гормонов Т3 и Т4.
ТТГ (тиреотропина, тиреотропный гормон) – биологический стимулятор работы щитовидки. Он находится в тесной связи с тироксином и триодтиронином: недостаток этих гормонов провоцирует активную выработку ТТГ и увеличение его концентрации в крови, а избыток, напротив, тормозит его синтез функциональными клетками гипофиза.
Невозможно сравнивать особенности функционирования щитовидной железы новорожденного малыша и подростка. Поэтому в зависимости от возраста нормы тиреоидных гормонов будут разными. Референтные значения Т3, Т4, ТТГ и кальцитонина в детском возрасте представлены в таблице ниже.
Таблица: Возрастные нормы тиреоидных гормонов у детей:
| Возраст | Нормы гормонов | ||||
| Т4 | Т3 свободный, пмоль/л | ТТГ, мЕд/л | Кальцитонин, пг/мл | ||
| Свободный, пмоль/л | Общий, нмоль/л | ||||
| Новорожденные (1-28 дней) | 9,80-23,20 | 22-49 | 3-12,1 | 1,10-17 | 70-348 |
| 1-3 месяца | 8,70-16,20 | 9-21 | 2,3-9,8 | 0,60-10 | 0-70 |
| 3-14 месяцев | 8,70-16,20 | 8-21 | 2,3-9,8 | 0,40-7 | 0-70 |
| 1 г 2 мес. – 5 лет | 6,70-16,50 | 8-21 | 3-6 | 0,40-6 | 0-70 |
| 5-14 лет | 6,70-13,50 | 8-21 | 3-6 | 0,40-5 | 0-70 |
| Старше 14 лет | 7,70-14,20 | 9-22 | 3-6 | 0,40-4 | 0-70 |
Обратите внимание! В каждой лаборатории используется определённый тип оборудования и реактивы. Поэтому нормы тиреоидных гормонов могут несколько отличаться. Обычно принятые референтные значения указываются на бланке анализа вместе с результатом.
А что делать, если полученные результаты не соответствуют норме? Прежде всего, обратиться к эндокринологу: своими руками справиться с проблемой будет сложно. Ниже мы постараемся рассмотреть возможные причины повышения или снижения того или иного анализа.
Тироксин и трийодтиронин – основные гормоны щитовидки. Их изменение, как в большую, так и в меньшую сторону, быстро приведет к эндокринному сбою и появлению яркой симптоматики.
Повышение Т3 и Т4 может быть следствием:
- диффузного токсического зоба;
- начальной стадии острого тиреоидита;
- первичного или вторичного гипертиреоза.
Сниженное количество тиреоидных гормонов говорит о:
- врожденном гипотиреозе;
- пороках развития, сопровождающихся гипоплазией или агенезией ЩЖ;
- кретинизме;
- эндемическом зобе;
- аутоиммунном тиреоидите;
- первичном или вторичном гипотиреозе.
Обратите внимание! С целью раннего выявления врожденного гипотиреоза всем новорожденным детям проводится скрининговое исследование крови на гормоны щитовидной железы.
Отклонение от нормы ТТГ может быть связано и с патологией щитовидки, и с поражением гипофиза.
Вероятными причинами увеличения концентрации тиреотропина в крови становятся:
- любые заболевания ЩЖ, сопровождающиеся гипотиреозом;
- гормонпродуцирующие опухоли гипофиза;
- надпочечниковая недостаточность;
- отравление свинцом и некоторыми лекарственными средствами (Пропранололом, Амиодароном, Фуросемидом и др.);
- интенсивные физические нагрузки, занятия профессиональным спортом.
Низкий уровень ТТГ у малышей наблюдается при:
- заболеваниях ЩЖ, сопровождающихся гипертиреозом;
- агенезии гипофиза;
- черепно-мозговых травмах;
- голодании;
- стрессе, психоэмоциональных нагрузках.
Отклонение уровня кальцитонина от нормы у детей встречается значительно реже, чем гормональные нарушения, связанные с Т3 и Т4.
Понятия «низкий уровень кальцитонина в крови» не существует, так как даже нулевое значение укладывается в норму. А вот повышенная концентрация гормона – неблагоприятный прогностический признак. Она может свидетельствовать о развитии медуллярного рака щитовидной железы.
Выше мы рассмотрели нормы гормонов щитовидной железы у детей: таблица дала четкое представление о колебаниях уровня гормонов с первого дня жизни и до достижения ребенком совершеннолетия. Подробнее об эндокринном статусе маленьких пациентов можно узнать также из видео в этой статье.
Любое отклонение анализов от нормы – повод обратиться к врачу. Чем раньше будет устранена проблема с щитовидкой, тем меньше вероятность негативных последствий для здоровья и самочувствия малыша.
источник
Нормы Т4 и нормы ТТГ у детей очень важны для оценки правильности работы щитовидной железы — одного из главных элементов гормональной системы.
За правильную работу щитовидной железы отвечает тиреотропный гормон (ТТГ, или TSH в международной классификации). Он вырабатывается в головном мозге — в гипофизе.
ТТГ регулирует выработку гормонов трийодтиронина (Т3) и тетрайодтиронина (тироксина Т4).
Правильная выработка Т3 и Т4 особенно важна в детстве, потому что гормоны щитовидной железы отвечают за рост и развитие всех органов и систем у ребенка.
Тироксин Т4 регулирует работу сердца, центральной нервной системы, метаболизм.
Гормон Т4, после того как его выделяет щитовидка, почти весь сразу связывается белком глобулином и направляется в органы и ткани. Та часть, что остается несвязанной, называется «Т4 свободный». Эти молекулы чрезвычайно активны, и их исследование очень важно для диагностики эндокринных болезней.
Симптомы сбоя в гормональной системе могут быть самыми разными: беспокойство, нервность, заторможенность или, наоборот, чрезмерная возбудимость, дрожащие руки, глаза как бы навыкате, резкие колебания веса, нарушения работы желудочно-кишечного тракта, учащенное сердцебиение, повышение температуры, у девочек-подростков сбой менструального цикла. Будьте внимательны. Гормональные нарушения — это серьезно, они могут повлечь за собой проблемы самого разного рода, повлиять и на физическое, и на умственное развитие вашего ребенка.
Если доктор назначает гормональный анализ крови, отнеситесь к нему ответственно. Если требуется неоднократное исследование, не пренебрегайте им. В случаях когда необходим постоянный контроль показателей, кровь лучше сдавать в одной и той же лаборатории. В разных могут отличаться оборудование и реактивы, а это влияет на результат.
У младенцев кровь для анализа берут из пятки, вены на головке или на кисти руки, у детей постарше и подростков — из локтевой вены.
За день-два до анализа необходимо избегать стрессов — это может отразиться на результате. Сдают кровь на голодный желудок (должно пройти не менее 8 часов после еды), можно только пить воду.
ВАЖНО!
Обратите внимание, что норма ТТГ у детей по возрасту различна для мальчиков и девочек.
| Возраст | ТТГ, мЕд/л |
|---|---|
| 1-й месяц жизни | 1,1-19 |
| 1-3 месяца | 0,6-10 |
| 4 месяца – 2 года | 0,6-7 |
| 2-5 лет | 0,4-5 |
| 5-12 лет | 0,4-5 |
| 12-16 лет | 0,4-4 |
| Возраст | ТТГ, мЕд/л |
|---|---|
| 1-й месяц жизни | 1,10-16,8 |
| 1-3 месяца | 0,6-6,5 |
| 4 месяца – 2 года | 0,6-8,3 |
| 2-5 лет | 0,4-6 |
| 5-12 лет | 0,4-5 |
| 12-16 лет | 0,4-4,5 |
Большая часть выделяемого щитовидкой тироксина связывается белками, а остальная остается свободной. Поэтому, видя результат исследования, важно различать, какой именно показатель указан: Т4 общий или свободный.
Единица измерения тироксина Т4 — пмоль/л.
свободный
Следует понимать, что таблицы норм ТТГ и Т4 у детей содержат средние значения. Вы можете сравнить их с результатами анализов, но не делайте выводов сами. Все дети разные. Оценить состояние эндокринной системы именно вашего ребенка может только врач.
источник
Хотите, чтобы ваш ребенок развивался гармонично? Не забывайте показывать его эндокринологу — так утверждает наш эксперт, детский эндокринолог к. м. н. Татьяна Варламова.
У ребенка портится характер, он слишком бурно растет или, наоборот, страдает из-за того, что в классе самый маленький, слишком плотненький и все время жует, или, напротив, худенький и есть отказывается категорически? «Переходный возраст, — говорим мы, — время все скорректирует». И, обмениваясь опытом с другими родителями, убеждаемся, что наша-то малышка еще ничего, а вот сын у соседей.
Но все эти капризы поведения могут быть вызваны эндокринными нарушениями. И чем раньше вы обследуете ребенка, чтобы исключить определенные заболевания или начать лечение, тем лучше будет результат.
Современные дети стали ниже ростом, зато толще, потому что неправильно питаются, чаще болеют и нервновозбудимы, если не сказать больше — неуравновешены психически. К таким невеселым выводам пришли специалисты, занимающиеся вопросами здоровья детей на Всероссийском форуме «Здоровье нации», прошедшем в Москве этой весной. Результаты последних научных исследований позволили дать оценку реальному состоянию здоровья детей, которое сильно отличается от официальной статистики.
По данным Научного центра здоровья детей РАМН, всего 2% выпускников школ можно считать здоровыми. За последние несколько лет ребят с нормальным физическим развитием стало на 8,5% меньше. Растет поколение условно здоровых детей, или, как говорят медики, «здоровых больных». Появился термин «ретардация», то есть замедление физического развития и формирования функциональных систем у детей и подростков.
И количество эндокринных нарушений у детей за 15-20 лет значительно возросло. Это связано, во-первых, с эпидемией нашего века — ожирением. Во-вторых, с увеличившимся количеством случаев диабета (как инсулинозависимым — диабетом I типа, так и с диабетом II типа, который раньше называли диабетом пожилых), он значительно помолодел и сейчас все чаще стал развиваться и у детей.
Естественно, это связано и с экологией, и с урбанизацией, то есть с издержками городской жизни. И, конечно, с питанием. С одной стороны, дети стали есть больше, с другой, — далеко не всегда то, что им необходимо. Часто даже дома детей угощают фаст-фудом и сладкими напитками — не только газированными, но и переслащенными «морсиками» и «компотиками».
Кроме того, дети меньше двигаются, а это способствует развитию функциональных нарушений.
Но главный фактор риска — отягощенная наследственность. Правда, если есть случаи диабета в семье, это не означает, что ребенок обязательно заболеет, но он попадает в группу риска. А это означает, что ему необходимы особое наблюдение эндокринолога (2-3 раза в год) и коррекция питания. Сейчас встречается очень много случаев ожирения у детей — I и II степени! А нарушение жирового обмена ведет к нарушению углеводного обмена и развитию диабета.
Типичные ошибки родителей:
- Перекармливание ребенка. Если ребенок здоров, но худенький, и у него плохой аппетит, это может быть проявлением гастроэнтерологических заболеваний или повышенной возбудимости. Значит, есть смысл показать его неврологу и гастроэнтерологу, но только не заставлять есть насильно, устраивая из кормлений мучительные истерические спектакли.
- Неправильное питание: продукты, содержащие трансжиры (печенье, чипсы) и избыток сладкого. Рацион ребенка должен быть обязательно сбалансированным.
- Отказ регулярно проверять индекс массы тела ребенка.
- Кормление новорожденных в течение суток без перерыва на ночь. Типичная ошибка мам — давать младенцу грудь ночью каждый раз, когда он проснется. Так у него возникает потребность все время есть и пить. А ведь количество жировых клеток закладывается именно в этот период развития — в возрасте до двух лет!
Тревожные симптомы:
- Ребенок после перенесенных аденовирусных инфекций, гриппа или детских заболеваний долго не может оправиться.
- Часто испытывает жажду и пьет слишком много жидкости.
- У него частое и обильное мочеиспускание.
- Он подолгу пребывает в состоянии вялости, раздражительности.
- Начинает заметно худеть.
Это возможные признаки диабета. Поэтому надо сразу же проверить уровень глюкозы в крови.
Когда ребенок отстает в росте от сверстников, это воспринимается как трагедия и родителями, и им самим, особенно болезненно это переживают подростки.
Отчего же зависит рост человека? На него влияют два главных фактора — это гены, то есть наследственность, и опять же питание в раннем детстве. У рослых родителей и дети обычно более высокие, и наоборот. И, если родители выше среднего роста, а ребенок отстает, нужно проверять у него уровень соматотропный гормона (СТГ).
Темпы роста могут снижать и тяжелые (особенно хронические) заболевания. Ослабленный малыш временно переключает энергию, которая должна была расходоваться на рост, на процесс выздоровления.
Важную роль играют состояние здоровья матери во время беременности, а также индивидуальные особенности процессов обмена веществ в организме самого ребенка.
И очень большое влияние на рост имеют функции желез внутренней секреции — щитовидной железы и полового гормона тестостерона. Увеличение его выработки стимулирует рост костей до определенной границы, но в дальнейшем он начинает подавлять ростовые зоны, прекращая рост. Это можно наблюдать у юношей в период полового дозревания, когда ускорение роста сменяется в периоде возмужания (в 16-18 лет) его остановкой.
Норма и отклонения:
Очень важно проследить за темпами роста в течение первых двух лет жизни.
- За первый год дети вырастают в среднем на 25-30 см, за второй — до 12 см, а за третий — 6 см. Затем быстрый рост сменяется так называемым равномерным ростом, то есть прибавляется по 4-8 см в год.
- В начале пубертатного периода у детей, как правило, опять происходят скачки роста. Этот период быстрого роста вызван влиянием половых гормонов — гормональным «всплеском».
- У девочек такой период начинается в 10 лет (максимум в 12), когда они в среднем прибавляют по 8 см за год.
- У мальчиков в 12-14 лет прибавка роста составляет в среднем 10 см за год, с возможными индивидуальными отклонениями в 1-1,5 года.
- В период пубертатного «скачка» (у мальчиков обычно это происходит в 13-16 лет, у девочек — в 12-15) интенсивно проявляются оба основных показателя физического развития — рост и масса тела. За относительно короткий промежуток времени рост может увеличиться на 20%, а масса тела — даже на 50%.
У девочек этот «скачок» может начинаться в 10,5 лет, достигая наибольшего выражения к 12,5. А рост тела у них продолжается до 17-19 лет. - Мальчики в начале периода полового созревания отстают от девочек, а примерно в 14,5 лет начинают интенсивно их догонять, и рост у них продолжается примерно до 19-20 лет.
Тревожные симптомы:
- Показатели веса и роста могут варьироваться — это зависит от индивидуальных особенностей конкретного ребенка, так что поводом для волнения должна быть не одна цифра, а устойчивая возрастная тенденция отставания или ускорения роста. Здесь большую роль играют гены, но наследственная программа может дать сбой по некоторым внешним причинам.
- Подростки в физическом и половом развитии могут задерживаться на 1-2 года по сравнению со своими ровесниками, которые интенсивно занимаются видами спорта с постоянными физическими нагрузками (гимнастикой, борьбой и т. п.).
- Хронические заболевания, например, гастрит, гастродуоденит, которые иногда у подростков протекают почти бессимптомно, могут существенно повлиять на замедление роста.
- Заболевания сердечно-сосудистой системы, такие как артериальная гипертония, ревматизм, дефекты сердца, некоторые легочные заболевания, также способствуют уменьшению роста.
- Ну и, конечно, эндокринные заболевания, первые признаки которых иногда появляются в раннем возрасте, а иногда только в подростковом, приводят к замедлению физического развития ребенка — и в первую очередь к уменьшению роста.
Важно не потерять время, своевременно заметить, что рост ребенка не соответствует норме, и обязательно обратиться к специалистам — педиатру и эндокринологу.
Необходимо также проверить костный возраст — его соответствие паспортному — и зоны роста. Для этого делают рентгеновский снимок кистей и лучезапястных суставов. На снимке отчетливо видны зоны роста. Если эти зоны закрылись в 14-15 лет, значит, ребенок уже не будет расти, и это неблагоприятный признак.
Последние два десятилетия отмечены неуклонным ростом заболеваний щитовидной железы у детей. Помимо отягощенной наследственности важную роль играет и регион проживания. Если отмечена нехватка йода в регионе, его дефицит нужно восполнять с помощью препаратов йода — йодомарина, йодида калия и др.
В какой-то степени недостаточная физическая активность и даже излишне долгое пребывание у компьютера в раннем возрасте могут провоцировать развитие заболеваний щитовидной железы, таких как аутоиммунный тиреодит — недостаточность гормона щитовидной железы, которая приводит к дальнейшим функциональным нарушениям.
Если после внимательного осмотра и УЗИ выясняется, что железа увеличена, но уровень гормонов щитовидной железы в норме, тогда достаточно препаратов йода. Если же уровень гормона повышен или понижен, необходима серьезная коррекция, лечение гормональными препаратами.
Распространенное мнение о том, что гормоны, которые мама принимала во время беременности, также приводят к развитию эндокринных нарушений у детей, врачи не подтверждают. Гормоны, как правило, назначаются женщинам с проблемами репродуктивной системы — невынашиванием беременности и т. д. Такой курс лечения под контролем врача практически никогда — на эту тему существует много исследований — не влияет на здоровье детей. Наоборот, в правильной, точно подобранной дозировке гормональный препарат помогает сохранить беременность. Гипотиреоз может быть и врожденным — это наследственное заболевание, когда ребенок уже рождается с «плохой» щитовидной железой. Поэтому у нас с 1992 г. проводят скрининг новорожденных на эндокринные болезни.
Такая ранняя диагностика очень важна: если сразу начать лечение (а дети с гипотиреозом нуждаются в пожизненном лечении), то можно избежать отставания в развитии.
Случаи врожденного гипотиреоза в России составляют в среднем 1 на 4000 новорожденных. Поэтому лучшая профилактика нарушений эндокринной системы у детей — обследование беременных женщин в ранние сроки, когда происходит закладка нервной системы и щитовидной железы у плода.
Тревожные симптомы:
- Замедление темпов роста.
- Нарушения веса — как его дефицит, так и избыток. Если ребенок слишком полный, это может свидетельствовать о нарушении обменных процессов.
- При недостаточности гормонов щитовидной железы дети вялые, пастозные, слабые — они быстро устают в сравнении со сверстниками, очень тяжело встают по утрам.
- Если железа работает излишне активно, наблюдаются потеря веса, повышенная эмоциональная возбудимость, особенно у девочек. Они становятся плаксивыми, даже агрессивными, может появиться тремор рук, увеличение глазных яблок, разница в давлении — сниженное диастолическое и повышенное систолическое (пульсовое), тонкая, нежная, даже сухая кожа и общая суетливость движений.
Опытный врач может определить нарушения уже по тому, как ребенок входит в кабинет: это заметно по его пластике, гиперактивной манере поведения, излишней суетливости.
Половое созревание у детей, главным образом, обусловлено наследственностью, но не только генетические особенности определяют тип развития ребенка, а национальная, расовая принадлежность родителей — дети южных или восточных народов, например, созревают раньше.
Как определить идеальный вес ребенка?
Для детей от 1 года до 12 лет отклонение массы тела от идеальной можно оценить в баллах — от пятерки до двойки. Индекс массы тела (ИМТ) для детей с 2 лет рассчитывается по той же формуле, что и для взрослых: вес в кг делится на показатель роста в см, возведенный в квадрат.
5 баллов — точное соответствие веса ребенка его возрасту
+4 — легкое превышение веса
+3 — умеренное превышение веса
+2 — выраженное превышение веса
-4 — легкая недостаточность веса
-3 — умеренная недостаточность веса
-2 — выраженный дефицит веса
Оценка массы тела у девочек
| Возраст, лет | Оценка ИМТ в баллах | ||||||
| -2 | -3 | -4 | 5 | +4 | +3 | +2 | |
| 1 | 14,7 | 15,0 | 15,8 | 16,6 | 17,6 | 18,6 | 19,3 |
| 2 | 14,3 | 14,7 | 15,3 | 16,0 | 17,1 | 18,0 | 18,7 |
| 3 | 13,9 | 14,4 | 14,9 | 15,6 | 16,7 | 17,6 | 18,3 |
| 4 | 13,6 | 14,1 | 14,7 | 15,4 | 16,5 | 17,5 | 18,2 |
| 5 | 13,5 | 14,0 | 14,6 | 15,3 | 16,3 | 17,5 | 18,3 |
| 6 | 13,3 | 13,9 | 14,6 | 15,3 | 16,4 | 17,7 | 18,8 |
| 7 | 13,4 | 14,4 | 14,7 | 15,5 | 16,7 | 18,5 | 19,7 |
| 8 | 13,6 | 14,2 | 15,0 | 16,0 | 17,2 | 19,4 | 21,0 |
| 9 | 14,0 | 14,5 | 15,5 | 16,6 | 17,2 | 20,8 | 22,7 |
| 10 | 14,3 | 15,0 | 15,9 | 17,1 | 18,0 | 21,8 | 24,2 |
| 11 | 14,6 | 15,3 | 16,2 | 17,8 | 19,0 | 23,0 | 25,7 |
| 12 | 15,0 | 15,6 | 16,7 | 18,3 | 19,8 | 23,7 | 26,8 |
Оценка массы тела у мальчиков
| Возраст, лет | Оценка ИМТ в баллах | ||||||
| -2 | -3 | -4 | 5 | +4 | +3 | +2 | |
| 1 | 14,6 | 15,4 | 16,1 | 17,2 | 18,5 | 19,4 | 19,9 |
| 2 | 14,4 | 15,0 | 15,7 | 16,5 | 17,6 | 18,4 | 19,0 |
| 3 | 14,0 | 14,6 | 15,3 | 16,0 | 17,0 | 17,8 | 18,4 |
| 4 | 13,8 | 14,4 | 15,0 | 15,8 | 16,6 | 17,5 | 18,1 |
| 5 | 13,7 | 14,2 | 14,9 | 15,5 | 16,3 | 17,3 | 18,0 |
| 6 | 13,6 | 14,0 | 14,7 | 15,4 | 16,3 | 17,4 | 18,1 |
| 7 | 13,6 | 14,0 | 14,7 | 15,5 | 16,5 | 17,7 | 18,9 |
| 8 | 13,7 | 14,1 | 14,9 | 15,7 | 17,0 | 18,4 | 19,7 |
| 9 | 14,0 | 14,3 | 15,1 | 16,0 | 17,6 | 19,3 | 20,9 |
| 10 | 14,3 | 14,6 | 15,5 | 16,6 | 18,4 | 20,3 | 22,2 |
| 11 | 14,6 | 15,0 | 16,0 | 17,2 | 19,2 | 21,3 | 23,5 |
| 12 | 15,1 | 15,5 | 16,5 | 17,8 | 20,0 | 22,3 | 24,8 |
Можно рассчитать идеальный вес для вашего ребенка с учетом его конституционного типа телосложения по формуле: ИМ = (Р х Г) : 240, где ИМ — идеальная масса тела в кг; Р — рост в см; Г — окружность грудной клетки в см; 240 — постоянный расчетный коэффициент.
Признаком нормы или отклонения может быть последовательность появления вторичных половых признаков: у девочек вначале должны развиваться молочные железы, потом происходит оволосение в области лобка, потом возникает менструация. Если последовательность нарушена, это еще не признак заболевания, но повод для консультации у эндокринолога. При появлении у девочек волос на руках, ногах и спине надо исключить избыток андрогенов, сделав специальные исследования. При их избытке можно говорить о патологии надпочечников. Если же гормональный фон в норме, это может быть проявление конституциональной особенности.
В норме у девочек в 8-9 лет появляются первые признаки созревания: ареалы сосков начинают немного выдаваться, слегка меняют цвет и форму. А потом уже, с 10-12 лет, постепенно начинает происходить перераспределение жировой ткани, развитие молочных желез и т. д. Первая менструация в норме появляется в 12-14 лет, но колебания возможны и в пределах от 10 до 16 лет — в северных областях.
Нормальное половое созревание у мальчиков обычно происходит между 9 и 14 годами. Первые признаки — увеличение яичек, затем, через 6 месяцев, — появление волос на лобке, достигая пика в финальной стадии роста половых органов.
У мальчиков в этом возрасте иногда встречается набухание грудных желез — одной или обеих, как правило, это вызвано избытом пролактина и в лечении не нуждается. Это не болезнь, а физиологическое явление — так называемая геникомастия. Она может быть следствием ожирения.
Тревожные симптомы:
- Лобковое оволосение у девочек при отсутствии других вторичных половых признаков может быть вызвано сбоем в работе надпочечников, например, опухолью надпочечников. Это серьезный повод для обращения к эндокринологу.
- Отставание в росте от сверстников. В таком случае нужно обязательно провести обследование на соответствие костного возраста биологическому.
- Ожирение у мальчиков тоже может способствовать патологии развития гениталий.
- Эндокринное отклонение — крипторхизм, когда одно или оба яичка не опускаются вовремя в мошонку, а остаются в брюшной полости.
- Недоразвитие гениталий, если, например, у мальчика в 13 лет началось оволосение (подмышечное и в области лобка), а размеры гениталий еще детские, ребенок берется под наблюдение эндокринологов.
- У детей обоего пола может происходить преждевременное половое созревание. Это тревожный симптом, если вторичные половые признаки проявляются у мальчиков до 9 лет или у девочек до 8 лет. В любом случае показываться эндокринологу необходимо хотя бы раз в год даже при отсутствии выраженных отклонений.
источник
Проведение тестов ребенку на уровень гормонов назначают при подозрении на заболевания гипофиза, надпочечников, желез внутренней секреции – щитовидной, паращитовидной, половых, островковой части поджелудочной.
При избытке синтеза гипофизом соматотропина к 13 годам ребенок может вырасти до 190 см. Дети жалуются на общую слабость, утомляемость при физических и умственных нагрузках, головную боль, нарушение зрения, болезненность суставов и костей. Гигантизм нередко сопровождается нарушением половой функции, несахарным и сахарным диабетом, заболеваниями щитовидной железы, сердца.
Нехватка гормона роста приводит к отставанию детей в физическом развитии, низкой длине и массе тела, уменьшенным размерам внутренних органов, задержке полового развития. Интеллект чаще сохранен, в подростковом возрасте встречается психологическая незрелость, негативизм, замкнутость.
Исследование гормона соматотропина может быть назначено ребенку и при таких ситуациях:
- остеопороз;
- слабость мышц;
- облысение;
- приступы падения сахара в крови;
- несоответствие костного возраста (по данным рентгена) истинному;
- лучевая терапия гипофизарно-гипоталамической области;
- пересадка костного мозга.
Гонадотропные гормоны (фолликулостимулирующий, ФСГ и лютеинизирующий, ЛГ) гипофиза отвечают за образование половых стероидов. Их уровень возрастает перед началом полового созревания. Показаниями к определению являются:
- задержка или ускоренное половое созревание;
- отставание в росте;
- недоразвитие яичек, в том числе и крипторхизм (не опущены в мошонку), яичников, матки;
- подозрение на хромосомные аномалии (Шерешевского-Тернера, Кляйнфельтера).
При подобных нарушениях, а также при дисфункциональных кровотечениях у девушек, задержке месячных, уплотнениях в молочных железах, усиленном росте волос и ожирении врач может дополнительно назначить исследование пролактина крови, эстрадиола, тестостерона.
Адренокортикотропный гормон гипофиза (АКТГ) стимулирует образование надпочечниками кортизола. Их определение показано при преждевременном появлении вторичных половых признаков – рост волос на лице, конечностях, паховой области у девочек, раннее начало месячных. У мальчиков это быстрый рост и развитие, потемнение кожи мошонки, увеличенный пенис. Такие симптомы могут быть признаком врожденной гиперплазии надпочечных желез.
Низкая активность надпочечников проявляется:
- артериальной гипотензией;
- резким уменьшением веса тела;
- приступами головокружения;
- высыпаниями на теле;
- потемнением кожи.
Тиреотропин и тироксин в крови отражают работу щитовидной железы. Чаще всего детям раннего возраста показано исследование тиреотропного гормона гипофиза (ТТГ) и свободного тироксина при подозрении на врожденный гипотиреоз, признаки которого:
- вес новорожденного от 4 кг;
- недоразвитые внутренние органы, нервная система;
- длительная желтуха;
- нарушение пищеварения, недостаточный набор веса;
- слабая двигательная активность;
- увеличенный язык;
- упорные запоры;
- бледная, холодная кожа с желтоватым или синеватым оттенком;
- отечность конечностей;
- увеличенный размер родничка.
Реже исследование ТТГ и тироксина рекомендуют ребенку с подозрением на тиреотоксикоз. Симптомы: тахикардия, потеря веса тела, бессонница, дрожание рук и век, понос, непереносимость яркого света и жары, общая слабость.
Паратгормон показывает нарушение работы паращитовидных желез.
- избыточном или недостаточном содержании кальция в крови;
- судорожном синдроме;
- усиленной жажде;
- общей слабости;
- боли в животе;
- переломах костей при незначительных травмах;
- мочекаменной болезни.
Нехватка инсулина приводит к развитию сахарного диабета. У детей чаще обнаруживают первый тип болезни, для которого начальные проявления связаны с кетоацидозом, коматозным состоянием. Дети начинают усиленно пить воду, у них присутствует обильное мочевыделение, особенно по ночам, приступы голода, потеря веса, зуд кожи, фурункулез. При декомпенсации возникает запах ацетона изо рта, боль в животе, тошнота, рвота.
Второй тип диабета обычно появляется на фоне ожирения. Для него типично постепенное прогрессирование симптоматики, а уровень инсулина в крови нормальный или повышен.
Правила подготовки к сдаче крови:
- анализ проводится до завтрака, накануне легкий ужин, утром можно пить обычную воду;
- грудничкам можно сдавать кровь через 1,5-2 часа после кормления;
- за сутки до диагностики нужно обеспечить ребенку физический и эмоциональный покой, режим дня и питание должны быть обычными, противопоказаны занятия спортом;
- если назначены медикаменты, то за неделю необходимо обсудить с врачом возможность их применения. Если нельзя прерывать лечение, то их указывают на бланке направления;
- не рекомендуются анализы крови при инфекциях, обострении хронических болезней, в первые 2 недели после травмы.
Норма в показателях представлена в таблице:
| Название гормона | До года девочки | До года мальчики | До 12 лет девочки | До 12 лет мальчики | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Соматотропин нг/мл | 0,5-3,5 | 0,43-2,4 | 0,1-2,2 | 0,09-2,5 | 0,12-11,2 | 0,12-8,9 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ФСГ мМЕд/мл | 1,84-20,25 | До 3,5 | 0,6-6,12 | До 1,45 | До 4,62 | До 3,04 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ЛГ мЕд/л | До 8,6 | 0,04-3,6 | До 8,6 | 0,04-3,6 | До 8,6 | 0,04-3,6 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Пролактин мЕд/л | До 628 | До 607 | 109-555 | 73-407 | 109-555 | 73-407 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Эстрадиол пмоль/л | До 155 | До 86 | До 98 | До 84 | До 245 | До 98 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тестостерон нмоль/л | До 2,31 | До 1,71 | До 1,22 | До 2,07 | До 1,82 | До 8,9 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| АКТГ пг/мл | Кортизол нмоль/л | 28-718 | ТТГ мЕд/л | 0,4-6 | Тироксин пмоль/л | Паратгормон пмоль/л | Инсулин мкЕд/мл | Повышенный ЛГ обнаруживают при врожденной гиперплазии надпочечников, крипторхизме, недоразвитии или отсутствии яичек. В подростковом возрасте его причиной могут быть:
Низкие показатели ЛГ бываю на фоне инфекций в тканях головного мозга, после травм, при задержке полового созревания, карликовости, синдроме Марфана. Избыток пролактина у ребенка связан обычно с нарушениями внутриутробного развития – врожденные опухоли, пороки строения сосудов в области гипоталамуса или гипофиза, киста кармана Ратке. Сопровождает гипотиреоз, почечную, надпочечниковую недостаточность, поликистоз яичников, аутоиммунные болезни. Снижение гормона почти не встречается, его причиной могут быть медикаменты из группы противосудорожных средств. Диагностическое значение у детей имеют:
Адренокортикотропный гормон возрастает, если есть:
Низкий уровень выявляют у пациентов с кортикостеромой. Возрастание кортизола бывает при аденоме гипофиза, опухоли (доброкачественной и злокачественной) или узелковой гиперплазии коры надпочечников, нарушении функции щитовидной железы, ожирении, сахарном диабете с декомпенсированным течением. Низкий уровень гормона у ребенка чаще всего связан с врожденной надпочечниковой недостаточностью, адреногенитальным синдромом или вирусным гепатитом. Повышение ТТГ вызывает первичная недостаточность функции щитовидной железы – гипотиреоз, опухолевые процессы. Снижение тиреотропина встречается при тиреотоксикозе на фоне болезни Базедова, аденомы или функциональной автономии щитовидки. У ребенка причиной низкого уровня нередко бывают инфекции, черепно-мозговые травмы. Усиленная продукция тиреотоксина (гипертиреоз) бывает при воспалении, нехватке связывающих белков, миеломной болезни, ожирении. Низкой уровень гормона является одним из главных признаков гипотиреоза. Он бывает связан со щитовидкой, гипофизом или гипоталамусом. Встречается при зобе, врожденных нарушениях развития железистой ткани. Повышение содержания паратгормона в крови встречается при низком уровне кальция, гиперплазии, аденоме и раке околощитовидных желез, синдроме Олбрайта. Низкая концентрация связана с избытком кальция, врожденным гипопаратиреозом. Читайте подробнее в нашей статье об анализах на гормоны ребенку. Проведение тестов ребенку на уровень гормонов назначают при подозрении на заболевания гипофиза, надпочечников, желез внутренней секреции – щитовидной, паращитовидной, половых, островковой части поджелудочной. Чаще всего отклонения в темпах роста тела появляются к трем годам и достигают максимума к десятилетнему возрасту. При избытке синтеза гипофизом соматотропина к 13 годам ребенок может вырасти до 190 см. Дети жалуются на общую слабость, утомляемость при физических и умственных нагрузках, головную боль, нарушение зрения, болезненность суставов и костей. Гигантизм нередко сопровождается нарушением половой функции, несахарным и сахарным диабетом, заболеваниями щитовидной железы, сердца. Нехватка гормона роста приводит к отставанию детей в физическом развитии, низкой длине и массе тела, уменьшенным размерам внутренних органов, задержке полового развития. Интеллект чаще сохранен, в подростковом возрасте встречается психологическая незрелость, негативизм, замкнутость. Кроме изменений темпов роста, исследование гормона может быть назначено ребенку при таких ситуациях:
А здесь подробнее о диагностике ожирения у детей. Фолликулостимулирующий, ФСГ и лютеинизирующий, ЛГ гормоны гипофиза отвечают за образование половых стероидов. Их уровень возрастает перед началом полового созревания. Показаниями к определению являются:
При подобных нарушениях, а также при дисфункциональных кровотечениях у девушек, задержке месячных, уплотнениях в молочных железах, усиленном росте волос и ожирении врач может дополнительно назначить исследование пролактина крови, эстрадиола, тестостерона. Адренокортикотропный гормон гипофиза (АКТГ) стимулирует образование надпочечниками кортизола. Их определение показано при преждевременном появлении вторичных половых признаков – рост волос на лице, конечностях, паховой области у девочек, раннее начало месячных. У мальчиков – это быстрый рост и развитие, потемнение кожи мошонки, увеличенный пенис. Т акие симптомы могут быть признаком врожденной гиперплазии надпочечных желез. К признакам их избыточной функции также относятся:
Низкая активность надпочечников проявляется:
Их содержание в крови отражает работу щитовидной железы. Чаще всего детям раннего возраста показано исследование тиреотропного гормона гипофиза (ТТГ) и свободного тироксина при подозрении на врожденный гипотиреоз. Он характеризуется такими признаками:
Дети отстают в физическом и психическом развитии, бывает умственная отсталость. Реже исследование ТТГ и тироксина рекомендуют ребенку с подозрением на тиреотоксикоз – тахикардия, потеря веса тела, бессонница, дрожание рук и век, понос, непереносимость яркого света и жары, общая слабость. Подозрение на нарушение работы паращитовидных желез возникает при:
Нехватка этого гормона приводит к развитию сахарного диабета. У детей чаще всего обнаруживают первых тип болезни. Он характеризуется острым началом, нередко начальные проявления связаны с кетоацидозом, коматозным состоянием. Дети начинают усиленно пить воду, у них присутствует обильное мочевыделение, особенно по ночам, приступы голода, потеря веса, зуд кожи, фурункулез. При декомпенсации возникает запах ацетона изо рта, боль в животе, тошнота, рвота. Второй тип диабета обычно появляется на фоне ожирения. Для него типично постепенное прогрессирование симптоматики, а уровень инсулина в крови нормальный или повышен. К общим рекомендациям подготовительного этапа относятся:
Полученные результаты сравнивают с референсными. Это означает, что они получены при измерении гормонов в крови здоровых детей, затем из них выведено среднее значение, принятое за норму. В зависимости от используемых методик и реактивов бывают неодинаковые значения в разных лабораториях. Обычно диапазон нормальных величин указан рядом с индивидуальным показателем.
|