Начнем разговор с белков. Это вещества, состоящие из аминокислот — соединений, в состав которых входит азот. Всего аминокислот 150, в составе пищи содержатся только 20, большую часть из них организм человека может синтезировать сам, но образование некоторых невозможно, они поступают к нам только в готовом виде из пищи. В связи с этим данные аминокислоты называют незаменимыми, или эссенциальными. Их восемь: валин, изолейцин, лейцин, лизин, метионин, треонин, триптофан и фенилаланин (см. таблицу N° 15). Если в пище этих аминокислот недостаточно, нормальное развитие и жизнедеятельность организма нарушаются. Есть и особая незаменимая аминокислота — гистидин.
Заменимые аминокислоты могут вырабатываться внутри организма при достаточном поступлении с пищей других аминокислот .
Белки строятся из различных комбинаций аминокислотных остатков, которые могут многократно повторяться в самых разных сочетаниях, что приводит к их огромному разнообразию.
Аминокислоты используются для построения наших собственных, специфичных для человека, белков. Порядок соединения аминокислот в молекуле белка обусловлен генетически и определяет его свойства.
Аминокислота
Из белков в дальнейшем строятся все клетки организма, ферменты, гормоны, гемоглобин и множество других необходимых нам веществ. Достаточно сказать, что из белков состоит 20% всего человеческого тела. Не содержат белки у здорового человека только моча и желчь.
Функции белков можно перечислять долго. Они участвуют в обеспечении всех биохимических реакций, являясь их ускорителями (катализаторами, ферментами), входят в состав сократительных структур мышц, регулируют функции всех органов путем гормонального воздействия на них, обеспечивают транспорт питательных веществ (один из самых известных транспортных белков — гемоглобин), являются важнейшей частью иммунной системы — белковую природу имеют иммуноглобулины, интерфероны обеспечивают пластические (строительные) потребности организма — из них строятся мембраны клеток и многие внутриклеточные структуры.
Я наверняка что-то упустила, потому что в организме нет ни одной клетки, которая обошлась бы без белка.
Естественно, что при недостатке в рационе белков происходит снижение функций всех органов и систем: ухудшается иммунитет, замедляется рост, снижается масса тела за счет уменьшения объема мышц, нарушается пищеварение, падает гемоглобин (что бывает первым признаком белковой недостаточности у вегетарианцев), ухудшается память, резко снижается общая работоспособность.
При этом надо помнить, что белки не вырабатываются в организме из жиров и углеводов и откладываются про запас в очень небольших количествах (в виде альбуминов крови).
Избыток полученных с пищей белков пойдет на образование мочевины, которая будет либо выводиться с мочой, либо трансформироваться в мочевую кислоту, откладывающуюся в суставах.
Часть молекулы белка, от которой отщеплен азотистый остаток, превратится в жир и увеличит жировые запасы, некоторое количество (очень маленькое) пойдет на синтез глюкозы. Другая часть лишних белков усилит гнилостное брожение в кишечнике и развитие метеоризма, а также вызовет рубцовые, а потому необратимые изменения в ткани печени и почек.
Значит, с одной стороны, поступление белков с пищей должно быть достаточным и регулярным, а с другой — не чрезмерным. Очевидно, что суточный рацион нужно весьма строго сбалансировать по белкам, причем не только людям, страдающим диабетом, но и всем остальным, в том числе здоровым.
Потребность взрослого человека в белках может быть разной и зависит от пола, возраста, физической активности, состояния здоровья, а также от физиологического состояния (например, она повышается во время беременности).
В среднем суточная потребность в белках составляет 0,8-1,2 г на 1 кг нормального (такого, каким он должен быть для данного роста и пола) веса. У детей процессы строения клеток идут более интенсивно, чем у взрослых, поэтому потребность на 1 кг веса у них выше – до 1,5-2 г в сутки. При этом речь идет о белках, имеющих высокую биологическую ценность и усваиваемость.
Биологическая ценность белка — это качество пищевого белка, которое определяется его аминокислотным составом: есть ли в нем незаменимые аминокислоты, сколько их, каково их соотношение с заменимыми. Наиболее полно представлены аминокислоты в животных белках — молоке, мясе, яйцах. Большинство растительных белков недостаточно «укомплектовано» незаменимыми аминокислотами, поэтому строгое вегетарианство часто приводит к болезням, связанным с дефицитом белка Наряду с этим ценность белка определяется его усваиваемостью.
Белки молока, мяса и особенно яиц усваиваются на 95—97%, в то время как большинство растительных белков — только на 70—80%. Оптимальным вариантом белкового питания считается сочетание продуктов растительного и животного происхождения, поскольку именно тогда получается максимально полноценная комбинация, удовлетворяющая потребности организма во всех аминокислотах.
Людям, страдающим диабетом, следует помнить о том, что белки обладают некоторым гликемическим эффектом: небольшая часть белков, поступивших с продуктами питания, все-таки преобразовывается в глюкозу.
Одним из самых ценных растительных белков является соевый. В нем содержится много незаменимых аминокислот, которые хорошо усваиваются. Введение их в рацион дает возможность снизить жировую нагрузку и уменьшить количество калорий. Среди животных белков самый легкоусваиваемый содержится в яйцах, причем наиболее богата белком именно желтая их часть, а не белая.
источник
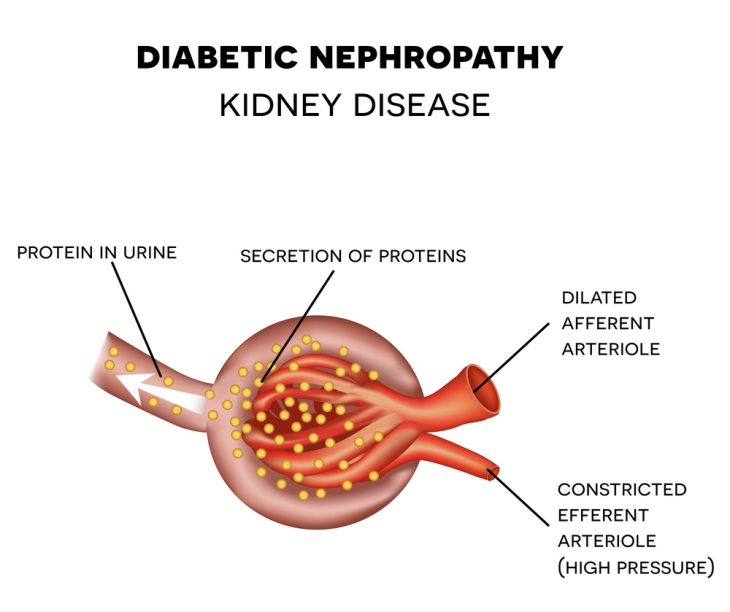
При сахарном диабете пациенту рекомендуется раз в полгода сдавать анализы мочи – общий и на наличие белка (анализ на протеинурию и тест на микроальбуминурию). Эти исследования позволяют определить состояние почек, которое нарушается у 20-40 % пациентов с таким диагнозом. В этой статье мы ознакомим вас с причинами появления белка в моче при сахарном диабете, стадиями диабетической нефропатии и основными принципами ее лечения.
При выявлении белка в моче больному проводится коррекция лечения и рекомендуется уделять больше внимания состоянию почек и сосудов. Это объясняется тем, что положительный тест микроальбуминурии указывает на начало развития одного из самых опасных последствий сахарного диабета – диабетической нефропатии. На самой поздней ее стадии в анализе мочи уже определяется белок. Такое двухстороннее повреждение почек приводит к снижению их функций. Как правило, оно развивается на протяжении многих лет, и его проявления во многом зависят от стадии заболевания.
Пока ученые не определили точного механизма развития диабетической нефропатии, приводящей к появлению белка в моче. Основными теориями механизмов ее развития являются:
- Метаболическая. Она заключается в версии, что длительное повышение уровня глюкозы в крови способствует началу ряда биохимических нарушений, вызывающих повреждение тканей почек.
- Гемодинамическая. Предполагается, что длительная гипергликемия провоцирует повышение давления в клубочках почек (т. к. глюкоза постоянно «тянет» за собой много жидкости). В результате скорость клубочковой фильтрации замедляется и окружающая клубочки мембрана и ткани начинают утолщаться. При этом процессе происходит вытеснение капилляров из клубочков, и они перестают функционировать. Оставшееся количество клубочков хуже фильтрует кровь и в результате в мочу «просачивается» белок крови. Со временем в почках разрастается соединительная ткань, приводящая к постоянному ухудшению их фильтрационной способности.
- Генетическая. Предположения ученых основываются на наличии генетических предрасполагающих механизмов, которые запускаются под воздействием гемодинамических и обменных нарушений, характерных для такого заболевания, как сахарный диабет.
Вероятнее всего, появление белка в моче провоцируется всеми механизмами, изложенными в трех теориях.
Выделяют следующие стадии диабетической нефропатии:
- Асимптоматическая – у больного отсутствуют симптомы, а показатели уровня микроальбумина в моче не более 30 мг/сут. В начале этой стадии на нарушение функционирования почек могут указывать признаки ускорения скорости клубочковой фильтрации, гипертрофия почек и увеличение почечного кровотока.
- Начальные структурные изменения – кроме признаков предыдущей стадии, у больного появляются первые изменения в структуре клубочков почек (капилляры утолщаются, мезангиум расширяется).
- Пренефротическая – показатели уровня микроальбумина повышаются (30-300 мг/сут.), но белка в моче нет (у больного могут присутствовать только эпизодические и незначительные случаи протеинурии), фильтрация в клубочках и кровоток остаются в норме (или повышены), появляются эпизоды повышения показателей артериального давления.
- Нефротическая – в моче постоянно выявляется белок, иногда – цилиндры и кровь. Артериальная гипертензия становится стойкой, у больного появляются отеки, развивается анемия, повышается СОЭ, уровень холестерина и другие показатели крови. В моче показатели уровня креатинина и мочевины находятся в пределах нормы или немного повышены.
- Нефросклеротическая (или уремическая) – в крови наблюдается выраженное повышение уровня креатинина и мочевины из-за резкого снижения концентрационной и фильтрационной функции почек, белок в моче присутствует постоянно. У больного наблюдаются постоянные и значительные отеки и выраженная анемия. Артериальное давление становится постоянно и значительно повышенным. В крови повышен уровень глюкозы, но в моче она не выявляется. На этой стадии может снижаться потребность в введении инсулина из-за снижения уровня сахара в крови. Стадия завершается развитием хронической почечной недостаточности.
При развитии почечной недостаточности у больного появляются следующие симптомы:
- частая вялость;
- зуд кожи;
- головная боль;
- металлический привкус во рту;
- запах, напоминающий запах мочи, изо рта;
- рвота;
- диарея;
- одышка при минимальных нагрузках и в покое;
- частые спазмы или судороги ног (чаще вечером);
- утрата сознания и кома.
Диабетическая нефропатия является тяжелым осложнением, и белок в моче появляется только на поздних ее стадиях, когда затормозить процесс ее развития уже сложно. Именно поэтому при сахарном диабете для выявления ее начала должны применяться специальные тесты на микроальбуминурию. В норме содержание микроальбумина в моче не должно превышать 30 мг/сут.
Постоянное выявление протеинурии указывает на нарушение фильтрации в 50 % почечных клубочкоов, которое обусловлено их необратимым склерозированием. Как правило, стадия микроальбуминурии развивается через 5 лет после выявления сахарного диабета, а стадия протеинурии – спустя 20-25 лет.
До развития пренефротической стадии больному рекомендуется профилактический прием препаратов ингибиторов АПФ даже при отсутствии артериальной гипертензии. Эти лекарственные средства позволяют не только устранить гипертонию, но и устраняют внутриклубочковую фильтрацию.
Начало лечения диабетической нефропатии начинают при развитии пренефротической стадии. Больному рекомендуется:
- скорректировать диету путем ограничения потребления белков;
- принимать препараты ингибиторов АПФ;
- провести коррекцию дислипидемии путем соблюдения диеты с ограничением жиров.
При развитии нефротической стадии лечение заключается в следующих мероприятиях:
- низкобелковая диета;
- диета с ограничением жиров и соли;
- прием ингибиторов АПФ;
- прием препаратов для снижения уровня жиров в крови: статины, липоевая и никотиновая кислота, Пробукол, Фенофибрат и др.
На нефротической стадии у больного может снижаться уровень сахара в крови. Именно поэтому ему следует чаще контролировать ее уровень.
При развитии нефросклеротической стадии к мероприятиям, назначаемым на нефротической стадии, добавляют:
- мероприятия по профилактике остеопороза (прием витамина D3);
- лечение анемии;
- решение вопросов о необходимости назначения методик гравитационной хирургии крови (перитонеальный диализ или гемодиализ) и выполнения трансплантации почки.
Больной с сахарным диабетом должен регулярно наблюдаться у эндокринолога и сдавать анализы мочи и тест на микроальбуминурию. При необходимости врач может назначить консультацию у нефролога, уролога и проведение УЗИ почек и других лабораторных и инструментальных исследований.
источник
Сахарный диабет представляет собой сложное заболевание, которое не поддается полному излечению. Однако это не значит, что человеку необходимо смириться с поставленным диагнозом и не предпринимать никаких мер. Да, вылечить диабет полностью невозможно, но контролировать его и предотвратить развитие на его фоне осложнений, вполне.
Для этого требуется регулярно сдавать анализы крови, благодаря которым каждый диабетик сможет отслеживать:
- как работает его поджелудочная железа и имеются ли у него в организме бета-клетки, которые синтезируют инсулин, необходимый для переработки глюкозы в крови;
- насколько эффективным является проходимое на данный момент лечение;
- развиваются ли осложнения и насколько они выражены.
При сахарном диабете рекомендуется регулярно сдавать следующие анализы:
- глюкоза в крови;
- гликированный гемоглобин;
- фруктозамин;
- общий анализ крови (ОАК);
- биохимический анализ крови;
- общий анализ мочи (ОАМ);
- определение микроальбумина в моче.
Параллельно с этим требуется периодически проходить полную диагностику, которая включает в себя:
- ультразвуковое исследование почек;
- офтальмологическое исследование;
- допплерография вен и артерий нижних конечностей.
Данные исследования помогают выявить не только скрытый сахарный диабет, но и развитие характерных для него осложнений, например, варикозного расширения вен, снижения частоты зрения, почечной недостаточности и т. д.
Данный анализ крови при сахарном диабете является очень важным. Благодаря ему можно отслеживать уровень глюкозы в крови и работу поджелудочной железы. Проводится этот анализ в 2 этапа. Первый – натощак. Он позволяет выявить развитие такого синдрома, как «утренняя заря», для которого характерно резкое увеличение концентрации глюкозы в крови в районе 4–7 часов утра.
Но чтобы получить более достоверные результаты, проводится второй этап анализа – кровь сдается повторно спустя 2 часа. Показатели этого исследования позволяют осуществлять контроль за усвоением организмом пищи и процессов расщепления глюкозы.
Данные исследования крови диабетикам необходимо проводить каждый день. Для этого не нужно каждое утро бежать в поликлинику. Достаточно просто приобрести специальный глюкометр, который позволит проводить эти анализы не выходя из дома.
Краткое название – HbA1c. Этот анализ проводится в лабораторных условиях и сдается 2 раза в год при условии, если пациент не получает инсулина, и 4 раза в год при прохождении лечения инсулиновыми инъекциями.
В качестве биологического материала для проведения данного исследования берется венозная кровь. Результаты, которые он показывает, диабетикам нужно обязательно записывать в свой дневник.
При диабете 1 или 2 типа данный анализ рекомендуется сдавать каждые 3 недели. Его правильная расшифровка позволяет отслеживать эффективность проводимого лечения и развитие осложнений на фоне сахарного диабета. Проводится анализ в лабораторных условиях и для исследования берется кровь из вены натощак.
При расшифровке данного анализа можно выявить нарушения в организме, которые повлек за собой сахарный диабет. Так, например, если у пациента в сыворотке крови был выявлен повышенный уровень фруктозамина, то это может свидетельствовать о наличии у диабетика проблем с почками или о гиперактивности щитовидной железы. Если же данный показатель находится в пределах ниже нормы, то это уже указывает на недостаточную работу щитовидной железы и нарушенном гормональном фоне, а также о развитии диабетической нефропатии.
Общий анализ крови позволяет исследовать количественные показатели составляющих крови, благодаря чему можно выявить различные патологические процессы, происходящие на данный момент в организме. Для исследования берется кровь из пальца. При диабете 1 типа или 2 типа забор биологического материала осуществляется натощак или сразу же после еды.
При помощи ОАК можно осуществлять контроль за следующими показателями:
- Гемоглобин . Когда данный показатель находится ниже нормы, то это может свидетельствовать о развитии железодефицитной анемии, открытии внутреннего кровотечения и об общем нарушении процесса кроветворения. Значительное превышение гемоглобина при сахарном диабете говорит о нехватке жидкости в организме и его обезвоживании.
- Тромбоциты . Это красные тельца, которые выполняют одну важную функцию – они отвечают за уровень свертываемости крови. Если их концентрация снижается, кровь начинает плохо сворачиваться, что увеличивает риск открытия кровотечения даже при незначительном травмировании. Если же уровень тромбоцитов превышает границы нормы, то это уже говорит о повышенной свертываемости крови и может свидетельствовать о развитии воспалительных процессов в организме. Иногда повышение данного показателя является признаком туберкулеза.
- Лейкоциты . Являются стражниками здоровья. Их основная функция – обнаружение и ликвидация чужеродных микроорганизмов. В случае если по результатам анализа наблюдается их превышение нормы, то это говорит о развитии воспалительных или инфекционных процессов в организме, а также может сигнализировать о развитии лейкемии. Пониженный уровень лейкоцитов, как правило, наблюдается после лучевого облучения и указывает на снижение защитных сил организма, из-за чего человек становится уязвимым перед различными инфекциями.
- Гематокрит . Многие люди часто путают этот показатель с уровнем эритроцитов, но на самом деле он показывает соотношение плазмы и красных телец в крови. Если уровень гематокрита повышается, то это говорит о развитии эритроцитоза, если снижается – об анемии или гипергидратации.
ОАК при сахарном диабете рекомендуется сдавать минимум 1 раз в год. В случае если наблюдаются осложнения на фоне этого заболевания, данный анализ сдается гораздо чаще – 1–2 раза в 4–6 месяцев.
Биохимическая диагностика позволяет выявить даже скрытие процессы, происходящие в организме. Для проведения исследования берется венозная кровь натощак.
Биохимический анализ крови позволяет отслеживать следующие показатели:
- Уровень глюкозы . При исследовании венозной крови уровень сахара в крови не должен превышать 6,1 ммоль/л. Если же этот показатель превышает данных значений, то можно говорить о нарушении толерантности к глюкозе.
- Гликированный гемоглобин . Уровень этого показателя можно узнать не только путем сдачи HbA1c, но и при помощи данного анализа. Биохимические показатели позволяют определиться с дальнейшей тактикой лечения. Если же уровень гликированного гемоглобина превышает 8%, то проводится коррекция проводимого лечения. Для людей, страдающих от сахарного диабета, нормой считается уровень гликированного гемоглобина ниже 7,0%.
- Холестерин . Его концентрация в крови позволяет определить состояние жирового обмена в организме. Повышенный уровень холестерина повышает риски развития тромбофлебита или тромбоза.
- Триглициды . Повышение данного показателя чаще всего наблюдается при развитии инсулинозависимого сахарного диабета, а также при ожирении и сопутствующем СД2.
- Липопротеиды . При диабете 1 типа эти показатели часто остаются в норме. Могут наблюдаться лишь незначительные отклонения от нормы, что не является опасным для здоровья. А вот при диабете 2 типа наблюдается следующая картина – липопротеиды низкой плотности повышены, а липопротеиды высокой плотности занижены. В данном случае требуется срочная коррекция лечения. В противном случае могут появиться серьезные проблемы со здоровьем.
- Инсулин . Его уровень позволяет следить за количеством собственного гормона в крови. При диабете 1 типа этот показатель всегда ниже нормы, а при диабете 2 типа остается в пределах нормы или слегка превышает ее.
- С-пептид . Очень важный показатель, который позволяет произвести оценку функциональности поджелудочной железы. При СД 1 данный показатель также находится на нижних границах нормы или равен нулю. При СД 2 уровень С-пептидов в крови, как правило, находится в норме.
- Панкреатический пептид . При сахарном диабете часто занижен. Его основные функции – контроль выработки сока поджелудочной железой для расщепления пищи.
Для получения более точной оценки состояния здоровья диабетика, сдавать анализ крови и мочи нужно одновременно. ОАМ сдается 1 раз в 6 месяцев и как ОАК позволяет выявить различные скрытые процессы в организме.
Данный анализ позволяет произвести оценку:
- физического свойства мочи, ее кислотность, уровень прозрачности, наличие осадка и т. д.;
- химического свойства мочи;
- удельного веса мочи, благодаря которому можно определить состояние почек;
- уровня белка, глюкозы и кетонов.
Данный анализ позволяет выявить патологические процессы в почках на раннем развитии. Сдается он так: с утра человек опорожняет мочевой пузырь, как обычно, а 3 последующих порции мочи собираются в специальную емкость.
В случае если функциональность почек в норме, микроальбумин вообще не выявляется в моче. Если же уже имеются какие-либо почечные нарушения, его уровень значительно повышается. И если он находится в пределах 3–300 мг/сут, то это говорит о серьезных нарушениях в организме и необходимости проведения срочного лечения.
Необходимо понимать, что сахарный диабет – это заболевание, которое может выводить из строя весь организм в целом и следить за его течением очень важно. Поэтому не стоит пренебрегать сдачей лабораторных анализов. Это единственный способ держать под контролем эту болезнь.
источник
Если человек полностью здоров, то сахара в его моче не бывает, если такое вещество в урине имеется, значит, речь идет о развитии патологического процесса в его организме и нужно срочно принимать меры. Часто глюкоза оказывается в урине, когда в кровяном потоке велика степень её концентрации. Такое большое количество глюкозы приводит к невозможности регулирования её уровня почками, поэтому сахарные излишки удаляются из человеческого организма.
Если говорить а людях, у которых разные степени сахарного диабета, анализы урины с высоким глюкозным показателем свидетельствует о том, что лечение проводится правильно. Для этого анализ мочи при сахарном диабете должен проводиться на регулярной основе, чтобы вовремя выявить все негативные изменения.
Если у человека уровень сахара поднимается выше нормы, то он постоянно хочет пить и испытывает частые позывы к мочеиспусканию. Такое состояние организма понятно — организм выделяет большое количество жидкости. Почки в организме человека работают по принципу фильтра — отфильтровываются все вредные вещества, а то что полезно, остается. Насколько это соответствует норме, показывает анализ мочи при сахарном диабете.
Если все вещества в организме человека остаются в нормальном количестве, то почки ничего лишнего в урину не выделяют. Если норма начинает превышаться, то почки больше не в состоянии держать лишнее количество сахара, поэтому он оказывается в урине. Моча при сахарном диабете — своего рода индикатор состояния человеческого здоровья, поэтому анализ мочи при диабете настолько важен. Особенности сладкого вещества в том, что он может выходить исключительно с жидкой субстанцией, где он растворяется.
Понятно, почему человеку все время хочется пить — вместе с каждой глюкозной порцией из организма выходит определенное жидкостное количество. Организм человека постоянно нуждается в восстановлении жидкостного баланса, поэтому, если у человека белок в моче при сахарном диабете повышен, то пить ему хочется постоянно.
Если моча при диабете выходит с большим сахарным содержимым, то в организме остается меньше клеток, необходимых для восполнения энергетического баланса. Это приводит к повышенному чувству не только жажды, но и голода.
Важно отметить, что есть почечный порог, как его называют медики, когда минимальный сахарный уровень в урине превышен, и цвет мочи при сахарном диабете меняется. Уровень здесь не одинаков — каждый человек имеет свой. Имеет значение и возраст человека — у детей и людей с тяжелыми заболеваниями он низкий, также как и людей пожилого возраста. Если у человека сахарный диабет, он должен предельно точно знать о том, какой у него предел уровня сахара. Для этого постоянно контролируется сахар в моче при любом сахарном диабете.
Надо понимать, что значение глюкозы для организма человека очень важно, поэтому если глюкоза в моче оказывается в большом количестве, то ничего хорошего в этом нет — значит организм теряет много полезных веществ. Чтобы было понятно, такие показатели можно сравнить с ситуацией, когда в бак машины заливается бензин, но в баке есть дырка — сколько бы топлива не заливалось, оно все равно выливается обратно. Поэтому такие показатели надо постоянно держать под контролем, чтобы вовремя принимать соответствующие меры.
Для нормализации состояния здоровья, достаточно понизить сахарный уровень до допустимых показателей. После этого человек сразу перестает стремительно терять вес, у него проблем с постоянным чувством жажды и голода, чувствовать себя он начинает вполне нормально. Для этого достаточно помочиться, сдать анализы и выполнять все указания врач.
И нужно вести правильный образ жизни — сладкое свести к минимум, также, как и спиртные напитки, высыпаться, заниматься спортом. Если у человека диабет, то неукоснительно соблюдается специальная диабетическая диета. Если при мочеиспускании человек ощущает боль или дискомфорт, надо срочно обращаться к врачу. И врач подскажет, какого цвета моча должна быть у человека, если нет проблем со здоровьем, а какого типа оттенки должны настораживать.
Когда у человека сахарный диабет, в его урине большое количество глюкозы — это очень плохой показатель. Не все знают о том, что сахарное содержание имеется не только у больных, но и вполне нормальных людей, которые не имеюьт проблем со здоровьем, только его количество в последнем случае минимально. Такой количество очень невысокое, что его не могут всегда вычислить медицинские тесты и индикатор тоже отсутствует. Но если такие показатели начинают повышаться, то анализы и исследования быстро показывают наличие серьезных проблем в организме человека.
Многие люди задаются вопросом — если глюкозное количество в урине превышено, о каких заболеваниях это свидетельствует? И всегда ли речь идет о болезнях? Надо понимать, что вместе с уриной организм человека покидают вредные токсины. Но глюкоза в организме находится в избытке, то это свидетельствует о самых разных патологических состояниях. Часто это глюкозурия. Такое состояние бывает физиологическим и патологическим.
Физиологическая глюкозурия — это не патологические состояние, нельзя его расценивать, как заболевание. Причины такого состояния разные, часто нужна повторная диагностика, так как первоначально не редки ложные результаты. Если провести повторные исследования, то часто показываются совсем иные результаты.
Тогда проводятся обязательные дополнительные исследования, чтобы максимально точно выявить причины развития глюкозурии. Часто в моче сахар оказывается в избытке от того, что человек неправильно питается или длительное время принимает медикаментозные препараты.
Если глюкозы в организме много и такое состояние носит патологический характер, значит это патологическая глюкозурия. Это уже говорит о том, что организм человека поражен разными болезнями. Не только диабет показывает такие результаты — часто речь идет о нарушенной функциональности почек. Если своевременно не начать адекватную терапию, то последствия будут негативными и часто носят необратимый характер.
Важно понять, что для максимального точного определения необходимо провести несколько исследований.
Причины повышения глюкозного уровня в организме человека бывают разными. Бывает так, что в кровяном потоке глюкозный уровень высокий, а в урине низкий. Тогда речь идет об инсулиновом дефиците, так как это вещество утилизирует лишнее количество сахара в человеческом организме.
Если начинают болеть почки, то в урине появляется большие показатели не только глюкозы, но и белка. Аналогичные показатели возникают при нефрите. Поэтому при соответствующих результатах анализа надо своевременно сделать УЗИ почек, а заниматься лечением патологии должен нефролог.
Если у человека выявлен панкреатит, важно быстро определить глюкозный уровень. При нарушении функциональности поджелудочной железы, инсулиновая выработка осуществляется в недостаточном количестве. Часто причина этому — неправильное питание, длительный прием лекарственных средств и неумеренное количество потребляемых алкогольных напитков.
Такие показатели часто возникают, когда у человека в головном мозге развиваются опухолевидные образования. Поэтому важно сделать МРТ, если такой возможности нет, то рентген черепа делается в обязательном порядке. Глюкозный уровень в урине часто поднимается по причине наличия гипертериоза, но поставить точный диагноз сложно, для этого проводится несколько исследований. Надо сдать гормональные анализы, а заниматься этим должен эндокринолог.
Нередко такие показатели свидетельствуют о развитии разных болезней, вызванных инфекцией. Например, если у человека воспален головной мозг (точнее, его оболочки) то часто показываются такие результаты анализов.
В случае необходимости определить в урине сахарный уровень можно и дома, но в лабораторных условиях результаты гораздо более точные. Анализы проводятся по разному:
- исследуется утренняя моча;
- анализы подвергается суточная моча;
- исследуется урина, которая собирается в разное время дня.
Широкое распространение получили тестовые полоски, которые окунаются в колбу или пробирку, после чего сахарный уровень легко определить по цвету полоски. Оттенок светло-зеленый свидетельствует о нормальном состоянии. Если выбран такой вариант анализа, то должна исследоваться утренняя урина.
Лучше всего использовать для сбора урины специальный контейнер, сдается средний уровень урины, важно перед сдачей выполнить определенные гигиенические процедуры. Если этого не сделать не стоит рассчитывать на точные результаты анализов. Половые органы перед процедурой моются мылом, надо выбирать нейтральное мыло. Это надо сделать для отсутствия бактерий.
Глюкозное тестирование может проводиться неоднократно. При повышенном сахарном уровне паниковать не стоит, надо сделать повторный анализ, часто он показывает положительные результаты. Как уже было сказано, далеко не всегда повышенный глюкозный уровень свидетельствует о наличии патологического состояния, часто речь идет о неправильном питании, когда человек потребляет в пищу большое количество углеводов.
Далеко не всегда наличие сахара в урине является патологий. О патологическом состоянии можно говорить только, если такие показатели показываются на регулярной основе. Но надо помнить, что такие показатели очень важны, так как часто свидетельствуют о наличии у человека серьезных заболеваний. И чем раньше начнется лечение, тем больше шансов на быстрый и успешный результат.
источник
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Раз в неделю полезно проводить день тотального самоконтроля глюкозы, а также нужно сдать лабораторные анализы крови, мочи, регулярно проходить УЗИ и другие обследования.
Анализы необходимо сдавать регулярно, так как с их помощью можно ответить на следующие вопросы:
- Какова степень повреждения поджелудочной железы, если в ней клетки, продуцирующие инсулин?
- Какой эффект приносят лечебные мероприятия и улучшают ли они функционирование железы? Увеличивается ли количество бета-клеток и возрастает ли синтез собственного инсулина в организме?
- Какие из долгосрочных осложнений диабета уже начали развиваться?
- Жизненно важным является вопрос о состоянии почек.
- Каков риск появления новых осложнений заболевания? Происходит ли снижение риска в результате лечебных мероприятий? Особенно важен вопрос о вероятности инфаркта или инсульта.
Сахарный диабет требует, чтобы анализы сдавались регулярно и по их результатам будет наглядно видно, насколько хороший эффект наблюдается от соблюдения режима и поддержания стабильно низкой концентрации сахара в крови.
Большое количество осложнений при диагнозе сахарный диабет поддается профилактике, а также обратному развитию. Очень хорошие результаты терапии диабета достигаются при использовании низко-углеводной диеты и других методов. Они могут быть даже значительно лучше, чем при обычном «традиционном» подходе. Обычно при этом вначале улучшаются анализы, а затем больной отмечает и улучшение самочувствия.
Этот анализ необходимо сдавать дважды в год в случае, если больной не получает инсулин. Если сахарный диабет корректируется при помощи инсулиновых препаратов, то это нужно делать чаще (четыре раза в год).
Анализ крови на гликированный гемоглобин HbA1C очень удобен для первоначальной постановки диагноза «сахарный диабет». Но при контроле с его помощью лечения заболевания нужно помнить про один момент – значение HbA1C показывает среднюю концентрацию сахара в крови за последние три месяца, но не дает никакой информации о колебаниях его уровня.
Если за эти месяцы у больного были постоянные скачки уровня сахара, то это обязательно отразится на его здоровье. При этом если в среднем уровень глюкозы был близок к нормальному значению, то анализ на гликированный гемоглобин ничего не выявит.
Поэтому, если есть сахарный диабет, проведение данного анализа не отменяет постоянной необходимости определять свой сахар в крови с помощью глюкометра каждый день и по нескольку раз.
С-пептид – это специальный белок, отделяющийся от молекулы «проинсулина» при образовании из нее инсулина в поджелудочной железе. После отделения он вместе с инсулином проникает в кровь. То есть, если в кровотоке будет обнаружен данный белок, значит, в организме еще продолжает образовываться собственный инсулин.
Чем больше содержание С-пептида в крови, тем лучше функционирует поджелудочная железа. Но при этом, если концентрация пептида превышает норму, это говорит и о повышенном уровне инсулина. Такое состояние носит название гиперинсулинизм. Часто это встречается на ранних этапах развития диабета второго типа или в случае наличия преддиабета (нарушения толерантности к глюкозе).
Данный анализ лучше сдавать утром на голодный желудок и нужно выбирать такой момент, когда сахар в крови находится в норме, а не повышен. Одновременно с этим исследованием нужно сдать анализ на глюкозу в плазме или самостоятельно измерить сахар в крови. После этого надо сравнить результаты обоих анализов.
- Если уровень сахара в крови в норме, а содержание С-пептида повышено, то это говорит об инсулинорезистентности, преддиабете или самом раннем этапе диабета второго типа. В таком случае нужно своевременно начать лечение с применением низко-углеводной диеты, при необходимости подключить физические упражнения и таблетки Сиофор. Не стоит торопиться переходить на инъекции инсулина, так как высока вероятность того, что можно будет обойтись и без такой меры.
- Если и С-пептид и сахар в крови повышены, то это говорит о «продвинутом» диабете второго типа. Но даже и его иногда можно успешно контролировать без применения инсулина с помощью вышеперечисленных методов, только соблюдать режим больной должен более дисциплинированно.
- Если С-пептид содержится в малом количестве, а сахар повышен, это свидетельствует о серьезном повреждении поджелудочной железы. Такое бывает при запущенном диабете второго типа или диабете первого типа. В этом случае возникает необходимость применения инсулина.
Анализ крови на содержание С-пептида в сыворотке нужно сдавать в самом начале лечения сахарного диабета. В будущем его можно не делать и таким образом сэкономить средства, если это необходимо.
Биохимия крови включает в себя целый набор анализов, которые всегда сдают при прохождении любых медицинских обследований. Они необходимы для выявления скрытых заболеваний в человеческом организме, которые могут иметь место кроме диабета, и принятия своевременных мер к их лечению.
В лаборатории определяют содержание разных видов клеток в крови – тромбоцитов, белых и красных кровяных телец. Если белых клеток крови содержится очень много, это говорит о наличии воспалительного процесса, то есть нужно выявлять и лечить инфекцию. Малое содержание красных кровяных клеток является признаком анемии.
Факторы, вызывающие сахарный диабет первого типа, зачастую могут становиться причиной недостаточности щитовидной железы. О существовании такой проблемы говорит снижение количества белых клеток крови.
Если общий анализ крови указывает на то, что функция щитовидной железы может быть ослаблена, нужно дополнительно сдать анализы на ее гормоны. Важно помнить, что обследование щитовидной железы заключается не только в проведении анализа на тиреотропный гормон, но также нужно определить содержание и других гормонов – свободного Т3 и свободного Т4.
Признаками того, что в щитовидной железе начались проблемы, являются судороги в мышцах, хроническая усталость и похолодание конечностей. Особенно если усталость не проходит после того, как норма глюкозы в крови восстановилась с использованием низко-углеводной диеты.
Анализы на определение гормонов щитовидной железы нужно делать обязательно, если для этого есть показания, хотя они достаточно дорого стоят. Работа щитовидной железы приводится в норму при помощи таблеток, назначаемых врачом-эндокринологом.
В процессе лечения состояние пациентов намного улучшается, поэтому затраченные средства, усилия и время оправданы полученным результатом.
Этот показатель позволяет определить запасы железа в организме. Обычно данный анализ делают в том случае, если есть подозрение, что у пациента из-за недостатка железа возникла анемия. При этом не все врачи знают, что избыточное содержание железа может вызывать снижение восприимчивости тканей к инсулину, то есть развивается инсулинорезистентность.
Кроме того, сывороточный ферритин приводит к разрушению стенок сосудов и увеличивает вероятность инфаркта. Поэтому анализ на данное соединение нужно сдавать обязательно при проведении всего комплекса биохимии крови.
Если результаты покажут, что в организме содержится очень много железа, то человек может стать донором крови. Такая мера позволяет лечить инсулинорезистентность и является хорошей профилактикой сердечных приступов, так как организм избавляется от излишков железа.
Обычно это исследование включено в биохимию крови. Низкое содержание сывороточного альбумина повышает риск смертности от различных причин в два раза. Но далеко не все врачи об этом знают. Если результаты анализа покажут, что сывороточный альбумин понижен, то нужно обязательно искать и лечить причину.
Если у человека высокое артериальное давление, то, например, в Америке анализ крови на количество магния в эритроцитах назначают обязательно. В нашей стране этого пока не принято. Не нужно путать это исследование с анализом магния в плазме, который не является достоверным, потому что даже при выраженном недостатке магния результаты анализа будут в норме.
Поэтому если у человека есть гипертония, но при этом почки функционируют нормально, то нужно просто начать в больших дозах принимать Магне-В6 и через три недели оценить, наступило ли улучшение самочувствия.
Магне-В6 рекомендуется к применению практически всем людям (80-90%). Эти таблетки для снижения сахара в крови оказывают следующее действие:
- снижают артериальное давление;
- способствуют улучшению состояния при аритмии, тахикардии и других сердечных проблемах;
- повышают восприимчивость тканей к инсулину;
- улучшают сон, успокаивают, устраняют раздражительность;
- регулируют работу пищеварительного тракта;
- облегчают состояние женщин при предменструальном синдроме.
При диагностике сахарного диабета важным является определение повышенного количества глюкозы в крови. При этом для анализа берется кровь из вены, а также проводится ее забор спустя два часа после глюкозной нагрузки. Чтобы лабораторным методом можно было отличить наличие у больного сахарного диабета инсулинозависимого или инсулинонезависимого типа, назначается обследование на С-пептиды. Разберемся в основных особенностях теста на С пептиды при диабете.
С пептид – это показатель уровня синтеза инсулина в человеческом организме. Он являет собой белковый компонент молекулы протоинсулина. Существует строгая норма содержания этого белка в организме. При скачке глюкозы проинсулин распадается инсулин и собственно с-пептид. Синтезируется это вещество в β-клетках поджелудочной: этот процесс достаточно сложен.
Хотя С пептид и не имеет выраженной биологической активности и его норма достаточно низка, однако он отображает скорость, с которой образуется инсулин. Определение количества вещества дает возможность определить содержание инсулина в организме при диабете.
Определять количество С пептида крови необходимо для постановки таких диагностических задач.
- Обнаружение причины гипогликемии при диабете первого или второго типа.
- Определение содержания инсулина в крови непрямым способом, если его норма превышена или снижена.
- Определение активности антител к инсулину, если его норма не соблюдается.
- Выявление наличия здоровых участков поджелудочной после операции.
- Оценка активности бета-клеток у больных диабетом инсулинозависимого и инсулинонезависимого типа.
Описанные мероприятия позволяют добиться полноценного определения сахарного диабета и назначить при необходимости лечение.
Диагностика С-пептида необходима в таких случаях:
- отличительная диагностика диабета І-го или ІІ-го типа;
- диагностика состояний гипогликемии и, в частности, подозрение на искусственное понижение содержания сахара в крови;
- для выбора способа лечения сахарного диабета;
- для оценки состояния поджелудочной железы, если возникает необходимость прервать инсулинотерапию или же норма его соответствует показателям;
- для контроля состояния организма подростков, у которых не соблюдается норма веса;
- для контроля за выработкой инсулина при патологии печени;
- для контролирования состояния больных после удаления поджелудочной;
- с целью обследования женщин, имеющих синдром поликистозных яичников.
Норма содержания этого вещества до еды колеблется в норме от 0,26 до 0,63 миллимоля на литр, что соответствует количественному показателю 0,78–1,89 мкг/л. Чтобы различить повышенную секрецию инсулина от его введения извне, вычисляют отношение содержания гормона поджелудочной и пептида.
Норма такого показателя – в пределах единицы. Если получено это значение или меньше, это говорит о повышенном содержании инсулина, поступающего в кровь изнутри. А вот если после расчетов получилась цифра, превышающая единицу, это свидетельствует о том, что в человеческий организм вводится инсулин.
Повышение с-пептида характерно при таких заболеваниях и состояниях:
- инсулинома;
- пересадка бета-клеток или поджелудочной железы в целом;
- введение сахаропонижающих препаратов при сахарном диабете второго типа перорально;
- почечная недостаточность, развивающаяся на фоне сахарного диабета;
- если норма массы тела не соблюдается;
- прием глюкокортикоидных препаратов длительное время;
- длительное употребление эстрогенов женщинами;
- сахарный диабет второго типа (или инсулинонезависимый).
Впрочем, норма в организме этого белка свидетельствует о том, что еще продолжается выработка инсулина. Чем его больше в крови, тем лучше функционирует поджелудочная.
Однако повышенная концентрация в крови пептида говорит о повышенном инсулине крови. Это состояние называется «гиперинсулинемия» и бывает на ранних стадиях развития диабета – преимущественно ІІ-го типа.
При условии, если пептид повышенный, а сахар – нет, то это означает развитие инсулинорезистентности или преддиабета. В таком случае откорректировать показатели крови поможет низкоуглеводная диета. Уколов инсулина в таком случае делать нельзя – организм вполне может обойтись и без них.
Если в крови повышен и пептид, и сахар, то это сигнал о «развитом» диабете 2-го типа. Соблюдать режим питания и нагрузок в таком случае надо очень и очень тщательно. Низкоуглеводная диета помогает обуздать ситуацию и предотвратить постоянные инъекции инсулина.
Понижение уровня пептида встречается при таких состояниях и заболеваниях:
- введение инсулина и как следствие – искусственная гипогликемия;
- операция на поджелудочной;
- сахарный диабет инсулинозависимого типа.
При условии, если С пептид в крови пониженный, а сахар, наоборот, повышен, это говорит о запущенном сахарном диабете второго типа или же о диабете первого типа. В таком случае больному необходимы инъекции инсулина. Имейте в виду, что пептид снижается во время стрессовых ситуаций и состоянии алкогольного опьянения.
При пониженной концентрации пептида в крови и высоком содержании сахара существует высокий риск развития осложнений диабета:
- диабетического поражения глаз;
- поражения сосудов и нервов нижних конечностей, приводящее в итоге к гангрене и ампутации;
- поражения почек и печени;
- поражения кожи.
Анализ крови при сахарном диабете проводится натощак. Перед забором крови необходимо голодание не менее восьми часов. Наилучшее время для этого – сразу после пробуждения. Процедура в целом не отличается от обычной – кровь забирается из вены в приготовленную пробирку.
Кровь прогоняется через центрифугу для того, чтобы отделить сыворотку и замораживается. Далее происходит исследование крови под микроскопом в лабораторных условиях с применением химреактивов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Иногда случается, что количество пептида находится в норме или соответствует ее нижнему пределу. В таких условиях проводится дифференциальная диагностика путем так называемого стимулированного теста. Стимуляция проводится двумя путями:
- инъекцией глюкагона (пациентам с артериальной гипертензией процедура категорически противопоказана);
- завтраком перед повторным анализом (для этого достаточно употребить объем углеводов, не превышающий 3 «хлебных единицы»).
Идеальным является комбинированная сдача анализа. Если по каким-либо медицинским показаниям невозможно отказаться от приема медикаментов, то обстоятельство непременно должно быть учтено в направлении на анализ. Результаты обычно бывают готовыми через три часа.
Помните, что этот анализ необходим для изучения функционирования поджелудочной железы. Это значит, что в ходе подготовки к анализу должны соблюдаться все диетические меры, касающиеся нормального функционирования этого органа. Кроме того, подготовка к такому анализу включает меры:
- полное воздержание от пищи как минимум восемь часов;
- разрешается пить воду, разумеется, без сахара;
- воздержаться от приема алкоголя;
- не употреблять никаких лекарств, кроме тех, без которых нельзя обойтись;
- исключить любые физические и эмоциональные перегрузки;
- не курить за три часа до этого анализа.
Некоторые медицинские данные говорят о том, что параллельное введение пептида и инсулина больным инсулинозависимым диабетом 2 типа позволяет избежать некоторых осложнений диабета, в частности, таких, как нефропатия диабетическая, нейропатия и ангиопатия.
Доказано, что пока у человека находится хотя бы небольшое количество этого белка в крови, это снижает риск перехода инсулинонезависимого диабета в инсулинозависимый. Вполне возможно, что в будущем больному будут делать инъекции с-пептида, помогающие избавиться от опасного заболевания.
Многие медицинские исследования однозначно утверждают, что низкоуглеводная диета с содержанием углеводов, не превышающим 2,5 хлебные единицы, в значительной степени снижают потребность организма в приеме сахароснижающих препаратов и инсулина при инсулинозависимом диабете. Это говорит, что даже при диабете 1-го типа можно держать под контролем и вводить только поддерживающие дозы инсулина.
Итак, с-пептид – важный белок, показывающий состояние поджелудочной железы и риск развития осложнений диабета.
Давно прошли те времена, когда сахарный диабет становился приговором для пациента. Однако человеку с таким диагнозом необходимо незамедлительно заняться лечением и контролем болезни. Повышение количества сахара в крови зачастую может привести к осложнениям, которые могут лишить жизнь многих радостей.
Помимо специального лечения немаловажным для диабетика является самоконтроль. Сам по себе сахарный диабет – это редкостное заболевание, при котором пациент сам себе становится в некотором роде врачом (естественно, после соответствующего обучения и советов специалиста).
Уже не одно десятилетие для представления достоверной картины о работе различных органов довольно успешно применяют биохимический анализ крови. Если даже человек никаких недомоганий не испытывает и не ощущает проявлений какой-либо болезни, биохимический анализ сможет показать, какой из органов плохо работает, нет ли недостатка в каком-либо витамине или же микроэлементе.
Все полученные результаты заносятся в специальные бланки. На приеме лечащий врач сравнивает показатели анализа с общепринятой нормой для здоровых людей той же половой принадлежности и возраста.
Большинство больных не способны ощущать перепады сахара в 4,0 – 13,0 ммоль/л, то есть адаптируются к таким параметрам. Поэтому просто необходимо регулярно сдавать анализы для поддержания оптимальной величины глюкозы в крови.
Обработка результатов анализа направлена на оценку основных показателей крови и проводится в несколько этапов. Современные лаборатории имеют специальное оборудование, позволяющее автоматически определять основные параметры крови.
В распечатках эти параметры обозначены латинскими аббревиатурами. Тут можно узнать о нарушении белкового, углеводного и липидного обмена веществ:
- данные компенсации углеводного обмена веществ – это, прежде всего, контроль гликированного гемоглобина. Он проводится 4 раза в год (раз в 3 месяца);
- данные состояния липидного (жирового) обмена (анализ на триглицериды, беталипопротеиды и холестерин, который проводится минимум раз в году)
| Холестерин, не смотря на то, что им всех активно пугают, жизненно необходим организму для полноценной работы клеток, обработки пищи, секреции гормонов. Но излишек холестерина может привести к образованию атеросклеротических бляшек и закупориванию сосудов. |
| АЛТ — особый фермент, который позволяет судить о работе печени. Повышение уровня фермента в крови говорит о таких заболеваниях как цирроз, гепатит, желтуха |
| Фермент АСТ присутствует во всех тканях, но преимущественно концентрируется в сердце, таким образом является показателем работы сердечно-сосудистой системы. Высокие показатели грозят инфарктом, тромбозом, панкреатитом. |
| Суммарное количество белка (альбуминов и глобулинов). Отвечает за кислотность и свертываемость крови, своевременную доставку питательных веществ в ткани. Отклонение от нормы говорит о возникновении ряда заболеваний, от инфекций до онкологии |
| Билирубин — это желтый пигмент в крови. Превышение нормы чревато возникновением желтухи и других заболеваний печени |
| Глюкоза (сахар) — главный источник энергии в организме и питание для мозга. Данный показатель отражает состояние углеводного обмена. Повышенный уровень глюкозы в крови является основой в диагностике диабета. |
| Явный индикатор воспалительных процессов в организме (травмы, инфекции, грибки). Чем выше показатель — тем острее ситуация |
| Жизненно необходимый элемент, поддерживающий мышечные сокращения. Концентрируясь во всех жидкостях в теле, регулирует ее объем. |
| Калий регулирует водный баланс, является участником обменных процессов, наряду с натрием формирует работу нервных и мышечных клеток |
| Поддерживает функционирование сердечно-сосудистой и нервной системы. Необходим для формирования костной ткани и зубов. |
| Железо помогает нашему организму обогащаться кислородом. Микроэлемент попадая в кровь, способствует образованию красных кровяных элементов — эритроцитов. |
Но, даже зная нормы величин, нельзя самостоятельно ставить себе диагноз или интерпретировать болезнь. Непременно обратитесь к врачу!
Биохимический анализ можно сдать в любой ближайшей клинике по доступным ценам (2-3 тыс. рублей). Все исследования проводятся быстро и с использованием исключительно одноразовых материалов. Обычно результаты готовы за один день, но нередко используют экспресс-метод.
Общий анализ крови человека – это лабораторное исследование, которое позволяет лечащему врачу получить достоверную и полную информацию о состоянии организма человека, может установить причину недомогания, головокружения, тошноты, повышения температуры. Так узнают о наличии воспалительных клеток в организме, числе эритроцитов, лейкоцитов, тромбоцитов, СОЭ и других параметрах.
Клинический анализ крови предоставляет данные про все составляющие ее элементы в более развернутом виде. Отклонения от норм могут свидетельствовать либо о недостатке каких-нибудь веществ в организме, либо о старте заболевания.
Особой подготовки для сдачи общего анализа крови не требуется. Важно, чтобы он был сделан в утреннее время и натощак. С вечера желательно не переедать, а жирную пищу исключить вовсе. Для этого анализа забор крови обычно проводится из пальца руки.
Биохимический анализ берется строго из вены, помогает представить работу внутренних органов человека — все ли функционирует в полную силу. Дает общую картину водно-солевого баланса, недостаток или избыток тех или иных витаминов и минералов.
источник
К типичным изменениям при диабете, которые можно обнаружить в общеклиническом исследовании мочи, относятся:
- цвет: обильное выведение жидкости снижает концентрацию пигментов, поэтому обычно моча светлая;
- прозрачность: образец бывает мутным при выделении белка;
- запах: становится сладковатым при появлении кетоновых тел;
- удельная плотность: повышена из-за высокой концентрации сахара;
- кислотность: высокая;
- белок: начинает появляться в моче даже при отсутствии симптомов поражения почек;
- сахар: определяется, если в крови превышен почечный порог для глюкозы (9, 6 ммоль/л);
- кетоновые тела выявляют при декомпенсации диабета, их повышение – предвестник комы;
- лейкоциты, эритроциты и цилиндры указывают на воспаление инфекционного или аутоиммунного происхождения, нефропатию.
Общий анализ мочи диабетикам рекомендуют проводить не реже одного раза в полгода при условии нормальных предыдущих. Если правильно подобрана доза сахароснижающих препаратов, то отклонений в исследовании не должно быть.
Микроальбумин – это минимальные количество белка, которое появляется в моче диабетика до возникновения клинических проявлений. Анализ помогает выявить нефропатию на самой ранней стадии, когда изменения еще полностью обратимы. При первом типе диабета показано исследование через пять лет после дебюта, а при втором типе – непосредственно при постановке диагноза. При любом варианте болезни рекомендуется сдавать мочу 1 раз в 6 месяцев.
Для точного определения минимального уровня белка необходимо собирать суточную мочу.
Самое частое нарушение состава мочи у диабетиков, помимо появления глюкозы и белка – это изменение состава клеточного осадка. Повышение содержания лейкоцитов встречается при таких болезнях:
- острый или хронический пиелонефрит (воспаление почечных лоханок);
- гломерулонефрит (поражение клубочков);
- воспалительный процесс в мочеточниках, цистит;
- уретрит у мужчин, простатит;
- вагинит у женщин (при сочетании с недостаточной гигиеной);
- волчаночный нефрит.
Повышенное количество эритроцитов является показателем кровотечения в мочевыводящей системе. У женщин исключают примесь менструальной крови. Причиной гематурии (крови в моче) могут быть:
- камень в почке, мочеточнике или мочевом пузыре;
- опухоль;
- нефрит;
- низкая свертывающая способность крови из-за заболевания или передозировки и антикоагулянтов;
- травма;
- нефропатия при гипертонии, красной волчанке;
- отравление.
Плоский эпителий в повышенном количестве отражает воспаление нижних половых путей, а почечный появляется в моче при инфекциях, отравлении и нарушении кровообращения. Гиалиновые цилиндры могут быть в моче здорового человека в небольшом количестве. Зернистый тип цилиндрического эпителия выявляют в основном при поражении ткани почек.
Как правильно сдавать анализ мочи:
- отменить мочегонные препараты и травы за 2-3 дня;
- за сутки прекратить прием алкоголя и продуктов с красящими свойствами: все темно-фиолетовые и оранжевые овощи, фрукты, не рекомендуется также соленая пища;
- исключить спортивные нагрузки за 18 часов до обследования.
О применении препаратов сообщают в лабораторию, которая проводит анализ мочи. Противопоказано сдавать материал при менструации и на протяжении 3-х дней после ее прекращения. Важно соблюдать правила личной гигиены. Для этого утром половые органы вымывают с мылом и смывают большим количеством воды, тщательно высушивают.
Вначале нужно помочиться в унитаз, затем в контейнер с закрытой крышкой, последняя порция также не пригодна для исследования. Собранную среднюю часть утренней мочи следует сдать не позже, чем через 90 минут после сбора.
При сборе суточной мочи будет нужен чистый контейнер или банка объемом три литра. Первый раз утром больной мочится в унитаз. Время обязательно отмечают на контейнере, а затем туда же сливают всю мочу на протяжении 24 часов. После того, как полностью собран материал, на бланке направления надо указать полный объем. В лабораторию сдают 50 мл из всего количества.
Образец мочи должен отвечать таким характеристикам:
- светло-желтый цвет;
- прозрачный;
- без выраженного запаха;
- удельный вес от 1004 до 1035 г на 1 литр;
- кислотность около 6;
- следовые количества белка не выше 0, 140 г/л.
Не допускается наличие билирубина, глюкозы, кетонов, нитритов, почечного эпителия, цилиндров, бактерий и солей. Для детей возможно обнаружение в осадке 3-5 лейкоцитов, 2-х эритроцитов. У мужчин могут быть в поле зрения: 3 клетки плоского эпителия, столько же эритроцитов и 2-3 лейкоцита. Нормальным считается анализ у женщин при 6 и менее лейкоцитах, эпителиальных клетках, 2-х эритроцитах.
Искажение результатов вызывают:
- физические и эмоциональные перегрузки;
- питание с преобладанием белков;
- избыток жидкости в рационе снижает относительную плотность.
На начальных стадиях сахарного диабета вне зависимости от его типа обнаруживают преимущественно глюкозу в моче. Это означает, что в крови существенно повышена ее концентрация, больной пренебрегает диетой или принимает недостаточное количество медикаментов для снижения уровня сахара.
При развитии нефропатии нередко присоединяются мочевые инфекции или их обнаруживают как фоновую патологию, способствующую повышенным потерям белка. Для таких больных важно контролировать анализы мочи не реже, чем один раз в три месяца после достижения ремиссии.
При первом типе диабета для экспресс-обнаружения кетоновых тел пользуются тест-полосками. Такой мониторинг особенно важен при юношеском диабете со склонностью к декомпенсации и кетоацидотической коме.
Читайте подробнее в нашей статье об анализе мочи при диабете.
Одним из осложнений сахарного диабета является нарушение функции почек. Нефропатия развивается из-за разрушения сосудистой стенки почечных клубочков молекулами глюкозы. Усиленная нагрузка на эти органы также связана с тем, что с самого начала болезни отмечается обильное выделение мочи для компенсации высокой концентрации сахара крови.
К типичным изменениям, которые можно обнаружить в общеклиническом исследовании мочи, относятся:
- цвет: обильное выведение жидкости снижает концентрацию пигментов, поэтому обычно моча светлая;
- прозрачность: образец бывает мутным при выделении белка;
- запах: становится сладковатым при появлении кетоновых тел;
- удельная плотность: повышена из-за высокой концентрации сахара;
- кислотность высокая;
- белок начинает появляться в моче даже при отсутствии симптомов поражения почек;
- сахар определяется, если в крови превышен почечный порог для глюкозы (9, 6 ммоль/л);
- кетоновые тела выявляют при декомпенсации диабета, их повышение – предвестник комы;
- лейкоциты, эритроциты и цилиндры указывают на воспаление инфекционного или аутоиммунного происхождения, нефропатию.
Общий анализ мочи диабетикам рекомендуют проводить не реже одного раза в полгода при условии нормальных предыдущих. Если правильно подобрана доза сахароснижающих препаратов, то отклонений в исследовании не должно быть.
А здесь подробнее о препарате Метформин при сахарном диабете.
Микроальбумин – это минимальные количество белка, которое появляется в моче диабетика до возникновения клинических проявлений. Анализ помогает выявить нефропатию на самой ранней стадии, когда изменения еще полностью обратимы. При первом типе диабета показано исследование через пять лет после дебюта, а при втором типе ̶ непосредственно при постановке диагноза. Затем при любом варианте болезни рекомендуется каждые полгода сдавать мочу 1 раз в 6 месяцев.
Для точного определения минимального уровня белка необходимо собирать суточную мочу. Если это по каким-либо причинам затруднительно, то анализ проводится по разовой порции. Так как содержание микроальбумина подвержено суточным колебаниям, а также зависит от степени физической активности, то одновременно исследуют и креатинин мочи. По значению последнего показателя можно определить концентрацию мочи и соотношение креатинина и альбумина.
Тест-полоски для определения микроальбумина в моче
В образец мочи вводят специальные антитела, которые соединяются с альбуминами. В результате образуется мутная суспензия, которая поглощает поток света в зависимости от содержания в ней белка. Точное значение микроальбуминурии определяют по калибровочной шкале.
Самое частое нарушение состава мочи у диабетиков, помимо появления глюкозы и белка – это изменение состава клеточного осадка. Повышение содержания лейкоцитов встречается при таких болезнях, как:
- острый или хронический пиелонефрит (воспаление почечных лоханок);
- гломерулонефрит (поражение клубочков);
- воспалительный процесс в мочеточниках, цистит;
- уретрит у мужчин, простатит;
- вагинит у женщин (при сочетании с недостаточной гигиеной);
- волчаночный нефрит.
Изменения при простатите
Повышенное количество эритроцитов является показателем кровотечения в мочевыводящей системе.
У женщин исключают примесь менструальной крови. Причиной гематурии (крови в моче) могут быть:
- камень в почке, мочеточнике или мочевом пузыре;
- опухоль;
- нефрит;
- низкая свертывающая способность крови из-за заболевания или передозировки и антикоагулянтов;
- травма;
- нефропатия при гипертонии, красной волчанке;
- отравление.
Плоский эпителий в повышенном количестве отражает воспаление нижних половых путей, а почечный появляется в моче при инфекциях, отравлении и нарушении кровообращения. Гиалиновые цилиндры могут быть в моче здорового человека в небольшом количестве. Они представляют собой слепок канальца почек. Зернистый тип цилиндрического эпителия выявляют в основном при поражении ткани почек.
Для исследования мочи необходима, как правило, разовая порция, собранная утром. Чтобы получить достоверные результаты, необходимо:
- отменить мочегонные препараты и травы за 2-3 дня;
- за сутки прекратить прием алкоголя и продуктов с красящими свойствами – все темно-фиолетовые и оранжевые овощи, фрукты, не рекомендуется также соленая пища;
- исключить спортивные нагрузки за 18 часов до обследования.
О применении препаратов сообщают в лабораторию, которая проводит анализ мочи. Нужно учитывать, что противопоказано сдавать материал при менструации и на протяжении 3-х дней после ее прекращения. Важно соблюдать правила личной гигиены. Для этого утром половые органы вымывают с мылом и смывают большим количеством воды, тщательно высушивают.
Вначале нужно помочиться в унитаз, затем в контейнер с закрытой крышкой, последняя порция также не пригодна для исследования. Собранную среднюю часть утренней мочи следует сдать в лабораторию не позже, чем через 90 минут после сбора.
При сборе суточной мочи будет нужен чистый контейнер или банка объемом 3 литра. Первый раз утром больной мочится в унитаз. Время обязательно отмечают на контейнере, а затем туда же сливают всю мочу на протяжении 24 часов. Например, отмечено время восемь утра, это означает, что последнее посещение туалета должно быть не позже 7-55 следующего дня.
После того, как полностью собран материал, на бланке направления надо указать полный объем. В лабораторию сдают 50 мл из всего количества.
Образец мочи должен отвечать таким характеристикам:
- светло-желтый цвет;
- прозрачный;
- без выраженного запаха;
- удельный вес от 1004 до 1035 г на 1 литр;
- кислотность около 6;
- следовые количества белка не выше 0, 140 г/л.
Не допускается наличие билирубина, глюкозы, кетонов, нитритов, почечного эпителия, цилиндров, бактерий и солей. Для детей возможно обнаружение в осадке 3-5 лейкоцитов, 2-х эритроцитов. У мужчин могут быть в поле зрения: 3 клетки плоского эпителия, столько же эритроцитов и 2-3 лейкоцита. Нормальным считается анализ у женщин при 6 и менее лейкоцитах, эпителиальных клетках, 2-х эритроцитах.
Искажение результатов вызывают:
- физические и эмоциональные перегрузки, когда немного увеличивается количество эритроцитов, появляются зернистые цилиндры;
- питание с преобладанием белков приводит к их появлению в моче и ее закислению, молочно-растительная диета сдвигает рН в щелочную сторону;
- избыток жидкости в рационе снижает относительную плотность.
Смотрите на видео об анализе мочи:
Диастаза, или альфа-амилаза является ферментом, который вырабатывает поджелудочная железа для переваривания углеводов. У здорового человека она не определяется или присутствует в крайне низких количествах. Повышение активности бывает при:
- панкреатите;
- панкреонекрозе;
- закупорке протока поджелудочной железы камнем или опухолью;
- прободении кишечника.
Для больных сахарным диабетом не характерно изменение диастазы крови, поэтому тест служит для того, чтобы исключить симптоматическое повышение сахара крови из-за болезней поджелудочной железы.
Кетоновые тела появляются в крови и моче при усиленном распаде жиров. Такой реакцией организм страхует себя от голодания при дефиците глюкозы в клетках. Ацетоуксусная и оксимасляная кислоты, ацетон в повышенном количестве обнаруживают при декомпенсации диабета. При этом у подростков болезнь нередко начинается с тяжелого кетоацидоза.
На начальных стадиях сахарного диабета, вне зависимости от его типа обнаруживают преимущественно глюкозу в моче. Это означает, что в крови существенно повышена ее концентрация, больной пренебрегает диетой или принимает недостаточное количество медикаментов для снижения уровня сахара. Таким пациентам необходимо провести исследование крови на содержание глюкозы и гликированного гемоглобина.
На основании этих данных врач назначает повышенную дозу инсулина или противодиабетических таблеток.
При развитии нефропатии нередко присоединяются мочевые инфекции или их обнаруживают как фоновую патологию, способствующую повышенным потерям белка. Для таких больных важно контролировать анализы мочи не реже, чем один раз в три месяца после достижения ремиссии пиелонефрита или цистита.
При первом типе диабета для экспресс-обнаружения кетоновых тел пользуются тест-полосками. Такой мониторинг особенно важен при юношеском диабете со склонностью к декомпенсации и кетоацидотической коме.
А здесь подробнее о типах сахарного диабета.
Анализ мочи при сахарном диабете помогает обнаружить специфические для болезни изменения – снижение плотности, сдвиг реакции в кислую сторону, обнаружение глюкозы и кетоновых тел. На развитие диабетической нефропатии указывает выявление белка. Для ранней диагностики используют анализ на микроальбуминурию. Чтобы получить достоверные результаты, пациентам важно соблюдать рекомендации по сбору мочи.
Если установлен диабет второго типа, лечение начинается с изменения диеты и препаратов. Важно соблюдать рекомендации эндокринолога, чтобы не усугубить состояние. Какие новые препараты и лекарственные средства при сахарном диабете второго типа придумали?
При подозрении на определенные заболевания (рак, панкреатит, опухоль, уплотнение, киста), при диабете назначают УЗИ поджелудочной железы. Этот доступный метод позволяет найти признаки диффузных изменений и проблем, установить норму у взрослого в размерах. Как подготовиться? Зачем нужна эхогенность?
К сожалению, болезни надпочечников не всегда определяются своевременно. Чаще их обнаруживают как врожденные у детей. Причины могут быть и в гиперфункции органа. Симптомы у женщин, мужчин в целом схожи. Помогут выявить болезни анализы.
Если установлен гиперпаратиреоз, лечение будет отличаться в зависимости от того, болезнь или синдром диагностированы у пациента. Бывает первичный и вторичный, выявляют у детей. Диагностика проводится всесторонняя.
Довольно много причин, по которым может возникнуть несахарный диабет у детей. Его признаки и симптомы проявляются обильной жаждой и мочевыделением. Диагностика включает ряд тестов для выявления центрального и нефрогенного типа. Лечение направлено на снижение потребления воды, уменьшения мочи.
источник