Единственный способ диагностировать инфекционное заболевание — выявить источник заражения, т. е. того возбудителя, который вызвал недуг. Это могут быть патогенные бактерии, прионы, вирусы или гельминты. Какие анализы надо сдать на инфекции, чтобы начать адекватное лечение и справиться с заболеванием, расскажет данная статья.
Известны десятки болезней, которые относятся в медицине к инфекционным. Для каждой исследуется различный биоматериал. Список анализов на инфекции зависит от того, каковы симптомы заболевания. Перечислим наиболее распространенные из них:
- Ангина, грипп, корь, краснуха, коклюш, ОРВИ.
- Дифтерия, скарлатина, свинка, ветрянка.
- Аскаридоз, лямблиоз, нематодоз, описторхоз.
- Бешенство, болезнь Лайма, энцефалит, геморрагическая лихорадка.
- Ботулизм, бруцеллез, токсоплазмоз, трихинеллез, ящур.
- Вич-инфекция, ИППП (хламидиоз, гонорея, сифилис и т. д.).
- Гепатит A, B, C, D, E, F, G.
- Педикулез, дерматомикоз, онихомикоз, чесотка, кандидоз.
- Менингит, полиомиелит, столбняк.
- Рожа, газовая гангрена, сепсис.
- Ячмень, розовый лишай, черный лишай, простой герпес.
- Холера, оспа, брюшной тиф, туберкулез, чума, сыпной тиф.
- Малярия, ротавирусная инфекция, пневмония.
- Стрептококковая и стафилококковая инфекция.
Врач может назначить пациенту сдать:
- слюну (кандидоз);
- мочу (уретрит);
- кал (лямблиоз);
- мазок (хламидиоз);
- соскоб слизистой (коклюш);
- кровь (гепатит, ВИЧ и т. д.).
В сокращенном варианте данный метод называют ИФА. Обследованию подлежат мазки из уретры или цервикального канала, а также сыворотка крови.Что следует знать? Наиболее распространен и эффективен анализ крови на инфекции. Его необходимо сдать пациенту, у которого подозреваются такие заболевания, как гепатит, ИППП, микоплазмоз, ВИЧ, папилломавирус, грипп и другие.
Назначение должен сделать врач, после чего к исследованию следует подготовиться. Оно основано на выявлении антител к возбудителям. Столкнувшись с инфекцией, начинает срабатывать иммунная система человека, вырабатывая белок, характерный для конкретного вида заболевания. Метод ИФА обеспечивает 90 % точности для выявления тех инфекций, к которым антитела формируются.
Чтобы исследование было достоверным, забор крови из вены должен происходить в утренние часы натощак. Это делается в процедурном кабинете с соблюдением всех норм. Иногда допускается проведение исследования в течение дня, но при этом человек должен не есть на протяжении не менее 6 часов.
Анализ крови на инфекции исследуют и методом полимеразной цепной реакции. Суть его заключается в том, чтобы с помощью различных ферментов, которые повторяют РНК или ДНК возбудителей заболевания, провести сверку с имеющейся базой данных, чтобы определить концентрацию и тип патогенных микроорганизмов, вызывающих недуг. Для достоверности результата биоматериал исследуют в амплификаторе, который охлаждает и нагревает пробирки. Этот метод требует соблюдения технологии и высокого профессионализма лаборантов, поэтому делать его следует в медицинских учреждениях, имеющих соответствующую лицензию.
Хорошо диагностируются: ВИЧ, герпес, кандидоз, туберкулез, энцефалит и другие заболевания.
Забор крови также проводится в утренние часы натощак.
Если речь идет об инфекциях, которые передаются исключительно половым путем, то наверняка вам будет интересно знать, что еще в XIX в. были известны только две: гонорея и сифилис. Сегодня можно сдать мазок на посев, чтобы выявить до 30 различных штаммов. Среди них хламидиоз, трихомониаз, гарднереллез и другие.
Как правильно сдать анализ мазка на инфекцию, чтобы выявить или исключить заболевание?
Если есть возможность выбрать день, то следует исходить из менструального цикла. Лучше всего сдавать анализ накануне критических дней или на пятый день их завершения. Это делается для того, чтобы исключить попадание крови.
Не следует каким-то образом влиять на флору, поэтому накануне женщине стоит отказаться от спринцевания, использования вагинальных свеч, тампонов или мазей. Рекомендуется в течение одного-двух дней воздержаться от секса, а также не применять специальных средств гигиены.
Чаще всего в женских консультациях для исследования мазка используют метод РИФ — реакцию иммунофлуоресценции. Биоматериал окрашивается специальными антителами, которые соединяются с конкретными возбудителями болезни. Лаборант наблюдает их с помощью люминесцентного микроскопа. При особом излучении патогенные микроорганизмы начинают светиться. Такой метод дает точность на 80 %.
Если у женщины или мужчины есть реальные основания подозревать возможность заражения ИППП, эффективнее сразу обратиться в КВД, где будут применяться более современные и эффективные методы. Кстати, обследоваться лучше сразу обоим партнерам.
Человек так устроен, что обращается за медицинской помощью только тогда, когда у него что-то болит. Но речь должна идти о профилактике и регулярной проверке на скрытые инфекции. Почему их нужно выявлять и лечить? У них довольно длительный инкубационный период и протекает заболевание часто бессимптомно, но оно переходит в хроническое и наносит организму непоправимый вред.
Так, ИППП способны вызвать воспалительный процесс в мочеполовой системе и привести к бесплодию. Скрытые инфекции — причина снижения потенции у мужчин и невынашивания детей у женщин. Чаще всего они выявляются при обследовании пары по причине длительного отсутствия детей или во время постановки женщины на учет по беременности и родам.
Лечить хроническое заболевание сложно, поэтому проверяться следует регулярно:
- Через несколько недель после возможного заражения (случайный контакт).
- Накануне зачатия.
- Ежегодно (при наличии постоянного полового партнера).
Анализ на скрытые инфекции включает в себя исследование мазка и сыворотки крови. Образец клеток эпителия берется у женщин из влагалища или шейки матки, у обоих половых партнеров — из ануса и мочеиспускательного канала. Проверяются сыворотка крови и мазок с помощью ПЦР. Полимеразная цепная реакция позволяет установить род и вид имеющихся патогенных бактерий и с высокой точностью определить возбудителя инфекции.
Это самый современный метод, за который Мюллис, американский врач, получил Нобелевскую премию. Анализы на половые инфекции сдают, как правило, в КВД. В том числе и мочу.
Видов исследований очень много, в том числе посев на патогенные микроорганизмы: стрептококки, энтерококки, стафилококки, кандиды и другие. Его цель — анализ на инфекции.
- Накануне не следует есть продукты, которые резко меняют ее цвет — свеклу, ягоды, морковь и другие.
- Посуду для сбора мочи следует простерилизовать.
- Лучше всего сдать на анализ утреннюю порцию, собрав ее сразу после сна.
- Первые одну-две секунды следует мочиться в унитаз, лишь затем начать сбор выделений для сдачи.
- Достаточно 50-60 мл жидкости.
- Если нет возможности сразу отвезти анализы в лабораторию, хранить посуду с мочой следует при температуре от плюс 2 до плюс 8 градусов Цельсия.
Ребенку родители должны помочь сдать анализ на инфекции. Как сдавать анализ грудничку, знают в любой аптеке, где продаются специальные мочеприемники для малышей. Необходимо лишь простимулировать процесс. Для этого можно ребенку предложить водички, включить кран, откуда будет струйкой стекать вода, погладить животик.
Необходимо сдать анализ кала, если обнаружены следующие симптомы:
- тошнота;
- жидкий стул, особенно появление признаков крови во время дефекации;
- рвота;
- боли в животе;
- температура выше нормы.
Антибактериальное лечение должно назначаться только после выявления возбудителей, поэтому необходим анализ на вирусные инфекции. Для выявления простейших важно доставить кал в лабораторию на протяжении 30-40 минут, храня его в закрытой таре при температуре от +2 до + 4 градусов Цельсия. Необходимо собрать объем, равный половине чайной ложки.
Специальной подготовки для сдачи анализа не требуется, однако с учетом того, что лаборатории работают в утренние часы, необходимо обеспечить дефекацию. Использование клизмы при этом не допускается. Накануне следует соблюдать питьевой режим и исключить препараты и продукты, которые могут привести к запору. При сборе кала необходимо проследить, чтобы в контейнер (баночку с завинчивающей крышкой) не попали выделения из мочевого канала или влагалища (у женщин). Недопустимо использовать для сбора кала картонные или спичечные коробки.
Для проведения бакпосева из анального отверстия берут мазок. Если результаты отрицательные (не выявлены возбудители сальмонеллеза, дизентерии и т. д.) врач не исключает ротавирусную инфекцию. Есть экспресс-тесты, которые позволяют поставить диагноз в течение нескольких минут.
Следует помнить: кишечные инфекции передаются от зараженных людей через грязные руки, общие предметы быта. Сам носитель заболевания может не иметь признаков заболевания. Именно поэтому несовершеннолетние и все работающие в детских коллективах должны проходить регулярные плановые обследования.
Родители должны знать, что любое заболевание, сопряженное с высокой температурой и сопровождающееся болью в горле, образованием белого налета, увеличением лимфоузлов должно быть тщательно исследовано. Ребенку необходимо получать адекватное лечение, поэтому с помощью мазка с поверхности миндалин или задней стенки горла должен быть поставлен правильный диагноз.
Анализ позволит установить: грипп; ангину, вызванную стрептококком; дифтерию, скарлатину; инфекционный мононуклеоз и т. д. Чем быстрее начать лечение, тем более вероятно, что не возникнет серьезных осложнений.
Для сдачи мазка никакой специальной подготовки не требуется.
Как сдавать анализ, если человек хочется провериться по собственной инициативе? Следует знать, что многие инфекционные заболевания можно выявить с помощью современных методик, заключив договор с одной из лицензионных лабораторий или частной клиникой. Сегодня существуют экспресс-методы, которые позволяют узнать результаты через несколько минут или в течение дня. Показатели более сложных анализов придется подождать в течение нескольких дней.
Начать можно с экспресс-теста на определение С-реактивного белка. Общий анализ крови из пальца ответит на главный вопрос: имеется ли в организме бактериальная или вирусная инфекция. В зависимости от симптоматики врачи предложат план-программу обследования.
Очень важно знать, что многие инфекционные заболевания диагностируются по составу крови. У многих детей, например, существует аллергия на пробу Манту. Сегодня есть альтернатива — анализ Т-СПОТ, для которого нет противопоказаний. Его точность достигает 98 %. Это один из самых современных анализов на инфекции. Как сдавать анализ на туберкулез?
Достаточно прийти в лабораторию утром натощак, чтобы лаборант смог взять кровь из вены. Результат будет готов уже через двое суток. Кстати, медики рекомендуют раз в год проверять деток, у которых имеется аллергия на туберкулин, так как проба Манту для них не показательна.
источник
Общий анализ мочи (ОАМ) определенно самый простой и безболезненный для пациента способ получить информацию о состоянии здоровья человека. Наряду с клиническим анализом крови его часто назначают в профилактических целях, но в некоторых случаях исследование мочи становится важным диагностическим инструментом: к примеру, при необходимости следить за развитием заболеваний почек или контролировать течение сахарного диабета.
Даже с развитием технологий лабораторной диагностики ОАМ не потерял значимость — все потому, что нормальные параметры мочи хорошо известны любому врачу. Ознакомиться с ними, а также узнать, как правильно сдавать мочу на анализ, полезно и каждому из нас.
Моча — финальный продукт работы выделительной системы организма человека. Урина состоит из «лишней» жидкости, от которой избавилось наше тело, дабы поддержать баланс воды, солей и других химических соединений. При некоторых проблемах со здоровьем состав мочи меняется, а при инфекциях мочеполовой системы в жидкости обнаруживаются микроорганизмы. Все выявленные отклонения от нормы лаборатория вносит в бланк с результатами ОАМ, который пациент получает после анализа.
Само по себе направление на общий анализ мочи — не повод для беспокойства. И детям, и взрослым эту процедуру полезно проходить по меньшей мере раз в год, просто чтобы убедиться, что проблем со здоровьем нет. Если же врач подозревает у вас нарушение работы почек или мочевого пузыря, а также некоторые системные заболевания — диабет, гепатит, интоксикацию после приема лекарств или ядовитых веществ, болезни обмена веществ — ОАМ поможет подтвердить или опровергнуть гипотезу. А несколько анализов мочи, назначенных с небольшой периодичностью по времени, покажут, насколько эффективно назначенное лечение.
Большинству людей неоднократно приходилось собирать мочу для анализов, назначенных в поликлинике. Между тем, даже врачи не всегда грамотно излагают правила подготовки к этой процедуре. Ничего сложного в них нет, но от исполнения условий зависит точность диагностики, ведь при попадании в образец посторонних примесей даже самая хорошая лаборатория не сумеет получить объективный результат.
Вот основные рекомендации по подготовке к анализу:
- Накануне перед анализом нельзя употреблять продукты, способные изменить цвет мочи: морковь, свеклу, газированную воду, содержащую красители.
- Также стоит отказаться от приема поливитаминов, соленых блюд и пищевых диуретиков — пива и кофе. Они влияют на концентрацию утренней мочи и ее свойства.
- Если вы постоянно принимаете определенные лекарства — предупредите об этом врача, возможно, он порекомендует отменить их накануне общего анализа мочи.
- Перенесите анализ мочи на другую дату, если вам за несколько дней до этого провели цистоскопию или уретроскопию (осмотр мочевого пузыря или мочеиспускательного канала специальным прибором), а также в случае, если ОАМ совпал с менструацией — это исказит результаты исследования.
- Лучше не посещать баню или сауну накануне анализа: при этих оздоровительных процедурах через кожу выделяется много жидкости, поэтому на следующий день моча становится более концентрированной, чем в норме.
Также важно учесть правила сбора мочи утром, в день посещения лаборатории:
- Для анализа нужна именно утренняя моча: хранить ту, что была собрана накануне, в холодильнике — бессмысленно, если только в лаборатории вам не выдали специальный консервант для этих целей.
- Важно использовать одноразовый контейнер для взрослых и стерильный пакет-мочеприемник для сбора мочи у новорожденных, а не пластиковые и стеклянные банки из-под лекарств или пищевых продуктов. Не выжимайте пеленки или памперсы, чтобы получить мочу младенца, в нее попадут волокна ткани, что также повредит анализу.
- Перед тем, как собирать мочу — примите душ и ополосните половые органы.
По результатам исследования лаборатория выдает вам бланк, где должна быть указана ваша фамилия, дата сдачи анализа, подпись медика, проводившего исследование, и печать учреждения. Этот документ вы предоставляете лечащему врачу, но лучше сделать себе ксерокопию бланка или сохранить электронную версию на всякий случай.
ОАМ учитывает четыре группы показателей: органолептические (внешний вид), физико-химические параметры, содержание в образце различных веществ (биохимическая характеристика) и микробов (микроскопические показатели). Все это должно быть отражено в результатах анализа.
К этой группе относятся цвет, запах, пенистость и прозрачность мочи. В норме образец имеет светло-желтый цвет, почти не пахнет, при взбалтывании образуется легкая пена, которая исчезает за несколько минут. Здоровая моча — прозрачна.
Измененный цвет мочи косвенно указывает на наличие патологий. Так, красная моча может свидетельствовать о кровотечении, моча цвета «мясных помоев» — о гломерулонефрите, моча цвета пива — о желтухе, а черная моча — о заболеваниях обмена веществ. Если моча резко пахнет ацетоном — это признак запущенного сахарного диабета, затхлый запах у новорожденных наблюдается при фенилкетонурии, а резкий запах аммиака — при цистите. Мутная моча говорит об инфекции выделительной системы, а пенится образец из-за высокой концентрации белка.
Дополнительно в лаборатории оценивают относительную плотность и степень кислотности (уровень pH) мочи.
Плотность мочи — крайне важный параметр при диагностике почечной недостаточности. Дело в том, что из-за нарушения работы почек с жидкостью из организма перестают выводиться соли и другие химические вещества, поэтому плотность снижается. Если же по каким-то причинам в моче содержится белок или сахар, плотность ее, наоборот, растет. Нормальное значение плотности для людей всех возрастов — 1010–1024 г/л.
Кислотность мочи изменяется при патологии почечных канальцев, при воспалительном процессе выделительной системы и при некоторых особенностях диеты (мясная пища делает мочу более кислой, а растительная — щелочной). В норме pH в ОАМ составляет 5,0–7,0 у новорожденных и 5,0–8,0 у детей и взрослых.
В норме моча не содержит глюкозы, билирубина, гемоглобина и нитратов, а белок, уробилиноген и кетоновые тела определяются только в следовых количествах.
Глюкоза в моче наблюдается у людей с сахарным диабетом, а также при остром панкреатите, инфаркте и употреблении в пищу большого количества углеводов незадолго до анализа. Гемоглобин (или близкий по составу белок миоглобин) может появиться в образце вследствие интоксикации, после переливания крови или в результате повреждения мышц при чрезвычайно интенсивных физических нагрузках. Нитраты часто обнаруживаются в ОАМ у пожилых людей при инфекциях выделительной системы.
Уробилиноген в моче, как правило, сигнализирует о серьезных проблемах с печенью, а кетоновые тела — признак запущенного сахарного диабета: иногда именно их наличие в моче дает основание поставить диагноз.
Белок в моче у взрослых и у детей — повод для беспокойства. Такая ситуация бывает при повреждении мембраны почек, которая в норме не должна пропускать крупные молекулы. Это характерно для таких заболеваний, как гломерулонефрит, диабетическая нефропатия, миеломная болезнь, хроническая почечная недостаточность и т.д. Также белок в моче может кратковременно повыситься вследствие распада тканей в организме — при обширных травмах, ожогах и инфаркте миокарда.
В завершение анализа мочу исследуют под микроскопом. В ней могут обнаруживаться форменные элементы — эритроциты и лейкоциты, а также эпителиальные клетки из мочевыделительного тракта, осадок и цилиндры — измененные клетки, появляющиеся при некоторых патологических состояниях.
Эритроциты в общем анализе мочи говорят о мочекаменной болезни, пиелонефрите, туберкулезе почек, опухолях выделительной системы, гипертонии, отравлениях и других опасных нарушениях здоровья. Большое количество лейкоцитов подразумевает воспалительную реакцию. Плоские эпителиальные клетки (до 5 в поле зрения) наблюдаются в норме, но значительное количество переходного или почечного эпителия свидетельствует о неполадках в работе почек или мочевого пузыря.
Цилиндры — слепки почечных канальцев — содержат различные вещества, и по их составу врач определит, с чем связано появление таких аномальных включений. Как правило, цилиндры появляются в общем анализе мочи при болезнях почек, повышенном артериальном давлении, лихорадке и амилоидозе. Кристаллы соли в моче указывают на мочекаменную болезнь, камни в почках или подагру. Бактерий и дрожжей в ОАМ быть не должно. Их выявление — повод для консультации с терапевтом или нефрологом.
Несложно заметить, что общий анализ мочи позволяет делать выводы не только о состоянии почек, мочевого пузыря и других органов выделительной системы, но и дает ценную информацию о прочих возможных отклонениях в работе организма. Поэтому с вниманием относитесь к результатам такого исследования — даже безо всяких симптомов недуга, оно позволит вовремя начать лечение скрытой патологии.
Как уже говорилось, перед сдачей мочи для общего исследования стоит выполнить несложные правила подготовки: не употреблять определенные продукты, предупредить врача о приеме лекарств. Следует помнить, что женщинам не следует сдавать пробы биоматериала во время менструации или при подозрении на беременность (стоит сначала проверить предположение). Результат анализа может исказить даже прием минеральной воды (изменятся показатели кислотности), не говоря уже об употреблении цитрусовых или острой маринованной пищи.
источник
Анализ мочи на скрытые инфекции – одно из исследований, которое назначается пациентам для определения наличия в организме патогенных возбудителей, которые по каким-либо причинам не имеют точной клинической симптоматики. Более предпочтительным материалом принято считать мазок из урогенитального тракта. Но лабораторная диагностика мочи не является исключительным мероприятием при выявлении скрытых инфекций.
Обычно пациенты задаются вопросом: когда рекомендуется сдать мочу при первых подозрениях на ИППП, и каких правил стоит придерживаться при подготовке к анализу? Какие результаты скажут о наличии скрытой инфекции в организме, и когда необходимо пройти контрольное исследование?
Есть мнение, что если в организм проникло венерическое заболевание, то урогенитальный тракт является основным местом при дислокации патогенных микроорганизмов и бактерий.
Это далеко не так. Без должного лечения возбудители отлично уживаются в организме. Через определённый промежуток времени скрытое заболевание приобретает хроническую форму затрагивая мочевыделительную систему. Инфекционные агенты проникают по уретре в мочевой пузырь затрагивая нормальную работу почек. Все это пагубно сказывается на нормальной работе организма выводя из строя жизненно важные органы, вплоть до угрозы жизни человеку.
Женщины чаще подвержены инфекциям, затрагивающим мочеполовую систему в связи со строением уретры. Короткий мочевыводящий канал с большим диаметром дает возможность коварным микроорганизмам проникать внутрь. Именно поэтому такие заболевания, как цистит и пиелонефрит все больше доставляют неудобств женскому полу.
Анализ мочи необходим при наличии таких симптомов, как:
- неприятные ощущения в области уретры;
- из полового органа стали появляться выделения с неприятным запахом и густой консистенцией;
- в области мочеполовых органов или рядом с уретрой появилась мелкая сыпь;
- у женщины (мужчины) возникают трудности при мочеиспускании;
- тянущие боли в области низа живота затрагивая область мочевого пузыря, или в пояснице, где расположены почки;
- замечен резкий аммиачный запах мочи.
Заметив подозрительную симптоматику стоит обратиться к доктору, который назначит сдать мочу для исследования, что существенно облегчить процесс поиска инфекционных патологий при диагностике.
Данная процедура назначается как женщинам, так и мужчинам. Анализ наиболее эффективен в том случае, когда у доктора нет расшифровки мазка из уретры, но есть необходимость выявить заболевание и назначить лечение.
Замечено, что мужчины отказываются сдать мазок по причине неприятных ощущений и болей при исследовании. Стоит помнить, что резь и жжение после забора мазка у мужского пола возникают вследствие прикосновения инструментов к воспаленным слизистым оболочкам полового органа, что уже говорит о наличии инфекции в организме. Именно поэтому не стоит игнорировать мазок из уретры.
С помощью анализа мочи выявляются большинство инфекций, которые могут провоцировать воспалительные процессы и дискомфорт в уретре. Наиболее часто исследование выявляет:
- большинство инфекций, передаваемых половым путем при применении метода ПЦР диагностики.
Это не относится к вирусу папилломы человека (ВПЧ). Установить данную инфекцию возможно, когда в моче имеется достаточно большое количество эпителия из урогенитального тракта. В противном случае требуется повторно сдать анализ урины.
Данное исследование проводят при подозрениях заражения на хламидиоз. Результатами посева могут быть наличие патогенных микроорганизмов, которые заметны при неприятных симптомах у пациента.
Стоит помнить, что хламидия (Chlamydia trachomatis) является внутриклеточным паразитом, и при стандартных средах в бак посеве не всегда определяется. Именно поэтому самым результативным способом будет сдача ПЦР-мазка из влагалища (уретры).
- наличие микоплазмы и уреаплазмы.
Данный анализ не только выявляет данные инфекции, но и дифференцирует их по отдельности. Уреаплазма и микоплазма относят к родственным бактериям, имеют схожесть специфических симптомов, и выявить точный диагноз для дальнейшего лечения помогут только результаты точного исследования.
Довольно часто с помощью урины диагностируют наличие трихомониаза и гонококковую инфекцию. Данные возбудители находятся в уретре, что при правильной оценке мероприятия дает возможность обнаружить их наличие в организме.
Моча при подозрениях на ИППП исследуется несколькими способами. Но оптимальный вариант для точного заключения диагноза всегда входит в непосредственную обязанность лечащего врача. Именно он обязан изучить общее состояние пациента, сделав упор на подозрения к инфекциям исходя из имеющейся симптоматики, предварительного осмотра при сборе анамнеза.
Результаты микроскопического исследования и осадка мочи при анализе могут сказать о наличии молочницы, гонореи и трихомонадной инфекции. Данный способ информативен благодаря тому, что моча успев пройти через мочеиспускательный канал может иметь в наличии примеси лейкоцитов и возбудителей.
В некоторых случаях методика микроскопии бывает не всегда целесообразна при выявлении скрытых инфекций. Стоит знать, что урина является нестерильной жидкостью, имея при этом большое число бактерий. Именно поэтому дифференциация под микроскопом зачастую не дает желаемых результатов.
Анализ мочи на посев – один из общепринятых показателей биологического материала при выявлении скрытых инфекций. Исследуют урину следующим образом.
С помощью стерильных инструментов полученная урина переносится на питательную среду. Имеющиеся бактерии в данной среде получают возможность увеличиваться в размерах и размножаться, образуя при этом большие колонии. Все это дает возможность более точно провести исследования появившихся патогенных образований и определиться с диагнозом инфекции.
Важно иметь в виду, что для разных бактерий применяются различные культурные среды. Необходимо точно угадать, в какой среде и при каком температурном режиме микроорганизмы смогут полноценно жить и размножаться. Для точного определения температурного режима врачами используется прибор термостат.
Методика посева дает возможность обнаружить наличие различных бактерий и грибков. Однако, далеко не все вирусные инфекции поддаются данной диагностике. Дорогостоящее оборудование уже говорит о нецелесообразности выявления сложных вирусов посредством данного анализа.
Анализ мочи методом ПЦР при выявлении ИППП является альтернативным вариантом, заменяя стандартный посев.
ПЦР-диагностика – современный и более точный способ выявления большинства инфекционных заболеваний с минимальным риском погрешностей, где человеческий фактор не влияет на результаты исследования. Взяв мочу на исследование, можно обнаружить ДНК-фрагменты, имеющие непосредственную принадлежность к инфекционному возбудителю.
Резонный вопрос, какие ЗППП можно выявить, используя в арсенале исследований ПЦР мочи? Диагностируются практически все инфекции за исключением вируса ВПЧ, который затруднительно обнаружить в моче даже посредством такой высокоточной методики.
Что пациентам предлагается взамен ПЦР? Альтернативный способ исследований – различные методы серологической диагностики. Иммуноферментный анализ (ИФА) – один из вариантов выявления в организме антител к различным возбудителям. В данном случае целесообразно использовать не столько мочу, сколько кровь из вены.
Многих интересует вопрос о сроках сдачи мочи на инфекции после непосредственного контакта с половым партнером. И на это есть все основания. Врач не сможет зафиксировать диагноз при ложноотрицательных результатах анализов, и пациент не получит должное лечение. Это в первую очередь касается инкубационного периода при диагностике, когда при наличии возбудителя в организме он не успел размножиться, и результаты анализов не выявят имеющуюся инфекцию.
Для врачей стоит точно выявить инкубационный период под каждую болезнь, который у каждого заболевания имеет различные сроки. Для гонореи проявления недомоганий начинаются через 5-7 дней. Сифилис в первичной стадии дает о себе знать в среднем через 3 недели, с интервалом от нескольких суток до 6 недель. Во многом это зависит от реакции организма на внедрение бледной трепонемы (возбудителя сифилиса) в организм больного.
При подозрении на вирус задача усложняется тем, что они могут присутствовать в организме, не вызывая особых осложнений годами. Именно поэтому пациенты, входящие в группу риска, должны практиковать исследование как минимум через две недели после сомнительных половых контактов.
В процессе диагностики пациентам стоит рассчитывать только на дополнительные рекомендации лечащего врача-дерматовенеролога. Если анализы по истечении двух недель имеют сомнительные результаты, рекомендуется повторно пройти исследование через назначенный доктором промежуток времени.
Врач должен контролировать подготовку сдачи мочи на инфекции, и именно его рекомендации стоит учитывать. В основном пациентам следует придерживаться следующих правил:
- отказаться от половой близости с партнером перед визитом к доктору;
- накануне сдачи анализов не стоит обрабатывать половые органы дезинфицирующими средствами, что может исказить результаты анализов;
- не применять препараты, обладающие диуретическим (мочегонным) воздействием на организм;
- перед походом на диагностику отказаться от овощей и фруктов, которые могут изменить цвет урины (допустим, морковь придает моче оранжевый оттенок, свекла меняет мочу на красный либо фиолетовый цвет);
- не стоит изменять привычный питьевой режим, выпивая жидкости больше (меньше) перед анализами;
- отказаться от спиртного и употребления жирной (зажаренной) пищи с наличием различных специй.
Женщинам перед сдачей мочи на анализ стоит опасаться начала месячных. Можно сдавать биологический материал во время менструации, но выделения в пробу не дадут поставить точный диагноз, и анализ будет трактоваться, как патология. Именно поэтому данное исследование стоит перенести к концу менструального цикла.
Перед подготовкой к анализу стоит приобрести в аптеке специальный стерильный контейнер. Стеклянные банки и подобные емкости имеющиеся дома запрещено использовать по причине сторонних микроорганизмов в данных сосудах.
Существенный вопрос, который врачам приходится слышать от пациентов: на сколько будет достоверным результат анализа мочи на инфекции после приема противовирусных медикаментозных средств.
Антибиотики способны защитить организм человека от различных заболеваний. Но стоит помнить, что увлечение данными препаратами могут существенно исказить результаты исследований, показывая ложноотрицательные результаты анализов.
Без должной диагностики самолечение инфекционных патологий с использованием различных антибактериальных препаратов не даст положительных результатов. Это в первую очередь касается скрытых инфекций, когда только врач в состоянии обнаружить клиническую картину заболевания и назначить серию лекарственных препаратов с правильной дозировкой их употребления.
Если по каким-либо причинам больной занимается приемом антибактериальных лекарственных средств, то пройти анализ стоит не ранее, чем через 14 суток после окончания приема противовирусных препаратов. При несоблюдении данного промежутка дней, результаты анализов не дадут достоверный результат, и доктор не сможет назначить правильное лечение при сомнительных показателях исследований мочи.
При успешном окончании курса терапии врач назначает контрольные анализы мочи на наличие скрытых инфекций, которые необходимо сделать после лечения. Они проводятся через 14 дней после завершения приема назначенных лекарственных препаратов.
Успев обнаружить сторонних возбудителей после контрольной диагностики можно говорить о том, что пациент не следовал рекомендациям лечащего врача, или терапия была подобрана неправильно. При отсутствии таковых, можно говорить о правильных лечебных мероприятиях.
Закономерный вопрос – какой врач назначает и занимается расшифровкой анализа мочи на скрытые заболевания инфекционного типа. Данная обязанность входит в компетенцию врача-дерматовенеролога, специализирующего на лечении кожных и венерических заболеваний (ИППП и ЗППП).
Помимо данного специалиста анализы назначаются такими врачами, как уролог, гинеколог, адроголог. За редким исключение на анализ посылает терапевт. Но обычно при скрытых инфекциях данный врач просит обращаться к профильным специалистам. Непосредственное исследование выполняет дерматовенеролог или врачи-лаборанты.
При наличии своей лаборатории в клиническом заведении, оценкой биологического материала занимаются специально обученные лаборанты. В случае отсутствия лабораторных помещений непосредственной проверкой занимаются венерологи, урологи или гинекологи.
Исследуя мочу на наличие скрытых инфекций различными способами можно иметь полную картину состояния мочеполовой системы пациента. При соблюдении всех рекомендаций лечащего врача при подготовке, анализы мочи не будет уступать мазку и иным диагностическим мероприятиям при постановке диагноза.
источник
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
ПЦР мочи часто применяют для диагностики инфекционных процессов мочеполовой системы.
Таким способом выявляют венерические заболевания, туберкулез, цитомегаловирус, неспецифические бактериальные и грибковые инфекции.
Анализ мочи на ПЦР позволяет обнаружить фрагмент ДНК определенного микроорганизма.
Эта методика отличается высокой точностью и чувствительностью.
Перед тем как пойти сдавать анализы, нужно правильно подготовиться.
Первое правило: не стоит начинать лечение до взятия анализов.
Оно может негативно повлиять на информативность и достоверность проводимых исследований.
Антибиотики можно принимать только по назначению врача.
Он порекомендует их после получения результатов ПЦР анализа мочи на инфекции.
Другие рекомендации:
- не вступать в половые контакты;
- проводить туалет половых органов без использования средств гигиены;
- не пользоваться местными препаратами и косметическими средствами, в том числе спермицидами;
- женщинам не стоит сдавать анализ во время менструаций.
Для анализа мочи методом ПЦР собирают первую утреннюю порцию мочи в специальный стерильный флакон.
Необходимое количество – около 20 мл.
Цитомегаловирус относится к семейству герпеса.
Этот вирус может передаваться половым путем.
После острого заболевания патология переходит в латентную форму.
В дальнейшем вирус может реактивироваться.
Он считается оппортунистической инфекцией.
ЦМВ способен вызывать тяжелые воспалительные процессы в организме людей с иммунодефицитом.
Вирус опасен для беременных женщин.
Поэтому проверять ЦМВ в моче с помощью ПЦР целесообразно не только при появлении симптомов, но также с профилактической целью:
- при планировании беременности;
- в первом триместре, если анализ не сдавался на этапе подготовки.
Цитомегаловирус очень опасен для развивающегося плода и новорожденного ребенка.
Он может стать причиной самопроизвольного аборта или инфицирования малыша во время родов.
Для диагностики используется не только ПЦР, но также серологические анализы крови.
В ней определяются уровни антител.
Дополнительное использование серологического теста позволит не только определить факт наличия вируса в организме, но также понять:
- острый это процесс или хронический (давно ли заразилась женщина, или инфицирование произошло в течение последних нескольких недель);
- латентное течение болезни или обострение.
Основные показания к проведению ПЦР мочи на цитомегаловирус:
- клиническая картина инфекционного мононуклеоза (исследование проводится одновременно с определением вируса Эпштейна-Барр или после получения отрицательных результатов на эту инфекцию);
- увеличение печени и селезенки неустановленного происхождения;
- длительная (свыше 10 дней) гипертермия;
- лабораторные признаки нарушения функции печени при отрицательных результатах анализов на вирусные гепатиты, отсутствия токсического гепатита или алкогольной болезни печени;
- ВИЧ;
- длительный прием цитостатиков или иммунодепрессантов;
- другие иммунодефициты.
Показания для женщин:
- планирование беременности (ЦМВ входит в группу TORCH – самых опасных заболеваний для беременных женщин);
- невынашивание беременности в анамнезе;
- признаки внутриутробной инфекции плода;
- фетоплацентарная недостаточность.
Результат обычно выдается качественный.
Вирус либо обнаружен, либо нет.
Количество не определяется, так как оно не всегда отражает стадию и тяжесть инфекции.
Для этой цели дополнительно проводится анализ на антитела к ЦМВ в крови.
Чаще всего микобактерии туберкулеза обнаруживаются в легких.
Но эти бактерии способны паразитировать практически в любых участках человеческого тела.
Половые органы – одна из наиболее частых внелегочных локализаций туберкулезного воспаления.
Чаще эта форма заболевания обнаруживается у женщин.
Для обнаружения туберкулеза могут использоваться различные методы.
Часто применяется бактериологическое исследование или иммуноферментный анализ.
Но в последние годы всё чаще применяют ПЦР, так как эта методика:
- имеет специфичность до 100% (не дает ложноположительных результатов);
- имеет чувствительность до 100% (может выявлять даже единичные фрагменты ДНК, поэтому диагностике этим методом поддаются ранние формы туберкулеза мочеполовых органов);
- не дает перекрестных реакций, в отличие от иммунологических исследований.
Благодаря высокой чувствительности ПЦР обнаруживает в моче микобактерий даже у тех пациентов, у которых были получены отрицательные результаты посева.
Показания к анализу:
- бесплодие неустановленного происхождения;
- сохраняющаяся патологическая реакция на туберкулиновую пробу при исключении легочных форм туберкулеза;
- воспалительные процессы эндометрия у женщин;
- перенесенный в прошлом туберкулез при наличии симптомов воспаления органов мочеполовой системы.
Стрептококки являются возбудителями многих заболеваний.
Они поражают кожу, дыхательные пути, мочеполовые органы.
Анализ мочи на стрептококк методом ПЦР проводится при подозрении на воспалительные процессы мочеполовой системы бактериальной этиологии.
Эти бактерии могут вызывать цистит, пиелонефрит, уретрит.
Обычно проводится количественное определение бактерий.
Оценивается концентрация ДНК на 1 мл мочи.
Пороговым значением считается 10 в 4 степени копий генетического материала.
Если концентрация меньше, с высокой вероятностью это говорит о том, что стрептококк не играет ведущей роли в протекающем воспалительном процессе.
Если же количество ДНК выше порога, требуется антибактериальное лечение.
Стрептококк часто вызывает воспаления мочеполовой системы в ассоциации с другими микроорганизмами.
Для их диагностики может также использоваться посев мочи.
Мазок из мочеполовых органов и анализ мочи имеют сопоставимую эффективность в диагностике большинства инфекций.
Но есть некоторые исключения.
В моче могут не определяться некоторые инфекции.
К ним относятся:
Возбудители этих заболеваний часто вызывают поражение тех органов, через которые не проходит моча.
Или паразитируют внутриклеточно, а потому обнаруживаются лишь в соскобе эпителиальных клеток.
При обследовании на сифилис, ВПЧ, кандиду или герпетическую инфекцию, целесообразно исследовать материал, полученный с поверхности высыпаний.
В этом случае будет обеспечена более высокая чувствительность диагностического теста.
Но это не значит, что на указанные инфекции ПЦР мочи не делают.
Только для диагностики папилломавируса требуется обязательная сдача соскоба.
Что же касается прочих перечисленных заболеваний, то они могут быть определены в моче.
Хотя чувствительность исследования может быть ниже, чем при использовании мазка.
Хламидиоз – самая частая причина негонококковых уретритов.
У женщин это заболевание провоцирует воспалительные процессы шейки матки и других половых органов.
ПЦР мочи может быть альтернативой мазку.
Исследование имеет очевидное преимущество: безболезненность получения биоматериала.
Хламидия паразитирует в половых органах, а не в мочевыделительной системе.
Но их анатомическая близость позволяет использовать мочу как клинический материал для проведения ПЦР.
Исследование проводится качественное.
По его итогам выдается заключение: обнаружено или не обнаружено.
В количественном исследовании нет смысла.
Хламидия – патогенный микроорганизм, поэтому лечение проводится даже при минимальной концентрации бактерий.
Их количество не влияет на выбор схемы терапии.
Для выявления гонореи часто достаточно микроскопического исследования отделяемого уретры.
Особенно при обследовании мужчин.
В то время как у женщин часто заболевание протекает в бессимптомной форме.
Поэтому при микроскопии гонококки часто не обнаруживаются.
ПЦР мочи – один из наиболее достоверных способов диагностики заболевания.
Метод позволяет обнаружить инфекцию даже при бессимптомном течении и минимальном количестве гонококков в структурах мочеполовой системы.
Как и на хламидию, анализ проводится качественный.
Обследуют пациентов, которые:
- страдают от воспалительных процессов мочеполовой системы;
- обследуются по поводу бесплодия;
- готовятся к беременности.
Трихомониаз чаще всего поражает влагалище.
Реже вызывает уретриты, цервициты, воспаления тазовых органов.
Тем не менее, эта инфекция тоже может быть обнаружена в моче.
Трихомонада относится к простейшим микроорганизмам.
Это возбудитель самой распространенной в мире болезни с половым путем передачи.
Женщины болеют в 2 раза чаще мужчин.
Основные показания к назначению анализа:
- жидкие пенистые выделения из влагалища;
- признаки простатита, уретрита, орхоэпидидимита у мужчин;
- признаки цервицита, воспалительных заболеваний органов таза у женщин;
- подготовка к беременности;
- обследование пациентов по поводу бесплодия.
Герпетическая инфекция может быть обнаружена при исследовании мочи.
ПЦР является основным методом её диагностики.
Герпес поражает в основном наружные половые органы.
Нередко воспаление распространяется на уретру.
Определяться может 1 или 2 тип герпеса.
Часто исследования проводятся без определения типа.
В этом случае обнаруживается общий фрагмент ДНК, характерный для обоих типов.
Это вполне оправдано, учитывая, что вне зависимости от типа герпеса схема лечения назначается одинаковая.
Но иногда проводится определение конкретного типа.
Потому что это влияние на прогноз болезни.
Герпес 2 типа протекает обычно тяжелее.
Он чаще обостряется и имеет более высокий риск осложнений.
Показания к сдаче мочи для ПЦР на герпес:
- боль при мочеиспускании;
- характерная сыпь на половых органах;
- иммунодефицитные состояния, ВИЧ.
Оба супруга сдают ПЦР мочи на герпес при подготовке к беременности.
Женщины также сдают анализ крови на антитела.
Такие исследования иногда проводятся.
Но моча в качестве клинического материала применяется редко.
Согласно приказу Минздрава РФ № 87, для ПЦР на сифилис берут отделяемое:
- первичной сифиломы;
- эрозивных или мокнущих папул;
- содержимое пустулезных сифилидов.
В анализе мочи ДНК бледной спирохеты тоже может определяться.
Но чувствительность теста ниже.
Показания к сдаче анализа:
- наличие симптомов сифилиса;
- контакт с больным в анамнезе;
- сыпь на коже неизвестного происхождения.
Часто пациент сдает мочу для определения в ней возбудителей всех наиболее частых ЗППП.
Это делают при:
- обращении человека для профилактического обследования (например, перед сменой постоянного полового партнера);
- обследовании по поводу бесплодия;
- подготовке к беременности;
- появлении симптомов уретрита или других воспалительных процессов мочеполовой системы.
Большинство лабораторий предлагают скидки за комплексные анализы.
В них можно одновременно провериться на несколько ЗППП, заплатив на 20-40% меньше, чем обошелся бы каждый из этих анализов в отдельности.
Моча методом ПЦР проверяется не только для первичной диагностики заболевания.
Методика также применяется для контроля лечения.
Анализ сдают через 2-4 недели после завершения антибиотикотерапии.
ПЦР позволяет понять:
- исчезли ли бактерии из мочеполовой системы;
- если нет, уменьшилось ли их количество (при кандидозе, уреаплазмозе, микоплазмозе).
Одновременно врач оценивает клинические симптомы.
При отсутствии ДНК патогенов в моче и нормализации состояния пациента он считается излечившимся.
Дальнейшее наблюдение за человеком не требуется.
Иногда случается так, что ПЦР мочи снова дает положительный результат.
Бактерия или простейшие обнаруживаются даже после проведенного лечения.
Это говорит о том, что оно было неудачным.
Вероятные причины:
- человек не принимал препараты в том режиме, в котором их ему назначил врач;
- он обратился к плохому доктору, и тот назначил неэффективное лечение;
- бактерии оказались нечувствительными к используемым антибиотикам.
При неудачном лечении его придется повторить.
Курс проводится с использованием противомикробного препарата другой фармакологической группы.
Если вам нужно сдать ПЦР мочи на инфекционные заболевания, обратитесь в нашу клинику.
Мы работаем с несколькими крупными лабораториями Москвы.
Сотрудничаем только с теми из них, кто дает достоверные результаты диагностических исследований.
Опытный врач-венеролог проконсультирует вас по результатам обследования.
Наши преимущества:
- доступны анализы мочи на любые половые инфекции;
- невысокие цены;
- возможность анонимного обследования и лечения.
В случае выявления венерического или другого инфекционного заболевания врач подберет схему лечения.
От большинства болезней можно избавиться при правильном подходе к терапии за 1-2 недели.
Для назначения и сдачи ПЦР мочи обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник
ПЦР (полимеразная цепная реакция) – это метод исследования, направленный на выявление возбудителя инфекционного заболевания.
С его помощью возможно определение различных видов бактерий, вирусов или грибов путем идентификации их ДНК.
Материалы для анализа можно использовать разные, это может быть мазок или уретры или влагалища, кровь, секрет простаты, моча.
Методом ПЦР наличие в организме микроорганизма можно установить даже на доклинической стадии заболевания, когда никаких симптомов еще нет.
Часто врачами используется в качестве биологического материала для ПЦР моча .
Инфекция мочеполовой системы, в том числе передающиеся половым путем болезни, успешно диагностируются таким способом.
Мочу для ПЦР сдают в основном мужчины , так как у женщин этот материал менее предпочтителен по сравнению с мазком из уретры или влагалища.
Преимущества и недостатки ПЦР для определения инфекций в моче.
ПЦР имеет всего один недостаток – данный метод исследования позволяет установить лишь сам факт наличия возбудителя, но не пригоден для определения количественных показателей.
В случае возникновения такой необходимости, применяются другие диагностические мероприятия.
О том как сдаются анализы мочи
методом ПЦР рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
- высокая чувствительность (низкая вероятность пропустить инфекцию, если возбудитель присутствует в биологическом материале)
- низкая частота ложных положительных результатов;
- возможность выявления инфекционного агента, даже если в материале его ДНК присутствует в минимальных количествах;
- возможность определения инфекции, даже если иммунологические, бактериологические и микроскопические методы не дали результатов;
- высокая скорость диагностики, в отличие от бактериального посева, при котором результата нужно ждать несколько дней.
ПЦР дает возможность выявления болезни на ранних стадиях развития, что значительно повышает эффективность лечения, снижает длительность терапевтического курса, уменьшает финансовые затраты пациента на медицинское обслуживание и препараты.
Чтобы сдать анализ мочи методом ПЦР , вам потребуется специальный вакуумный набор.
Вы не можете сдать биологический материал обычным способом, потому что так он будет контактировать с внешней средой.
Это значит, что в мочу могут попасть бактерии, вирусы и грибы, которые в дальнейшем будут определены посредством ПЦР.
Подавляющее большинство ложноположительных результатов– это следствие нарушения техники сдачи мочи.
Вакуумный набор, который вам предстоит использовать для сдачи анализа, состоит из банки с крышкой и пробирки с трубкой.
Утром вы должны помочиться в баночку.
Далее нужно накрыть ее крышкой и вставить туда трубку.
Пробирка наполнится мочой сама, за счет отрицательного давления. Как только это произойдет, трубку и баночку вы можете выбросить, а пробирку нужно доставить в лабораторию, чтобы провести анализ мочи на ПЦР .
Несколько правил, без которых невозможна правильная диагностика ПЦР мочи:
- сдавать мочу нужно только утром, следуя всем описанным правилам;
- нельзя мыть половые органы перед сбором биологического материала;
- сдавайте мочу сразу после пробуждения;
- за 1-2 суток до сдачи анализа не вступайте в половые связи.
Вы можете обратиться в наш платный КВД для проведения ПЦР .
Анализ мочи на инфекции – это эффективный и быстрый метод диагностики заболеваний, передающихся половым путем.
Обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
источник
Анализ мочи на скрытые инфекции – распространенное исследование, которое назначается, однако не всем пациентам. С помощью анализа можно определить наличие в организме патогенных возбудителей, которые по каким-либо причинам не дают клиническую симптоматику.
Пациенты
Как можно оценить полученную мочу, и когда делать контрольные исследования?
- Когда выполняется исследование
- Какие ЗППП можно выявить с его помощью
- Когда стоит сдать анализ после контакта
- Какой доктор направит на исследование
Пациенты полагают, что если речь идет о заболеваниях, передающихся половым путем, то поражать они могут исключительно урогенитальный тракт.
На самом деле это не совсем верное мнение. Многие возбудители, особенно если они существуют в организме уже в течение длительного времени и перешли в хроническую стадию, способны поражать мочевыделительную системы. По уретре они поднимаются до мочевого пузыря, а порой и до почек, чем доставляют пациенту большое количество неудобств, а порой даже ставят под угрозу жизни.
Чаще всего распространение инфекционного процесса на область мочевыделительной системы встречается у женщин. Это связано со строением их уретры: она короткая, но при этом имеет большой диаметр. Именно поэтому представительницы прекрасного пола чаще страдают от циститов и пиелонефритов.
Рекомендуют выполнение анализа при следующих симптомах:
-
в области уретры есть чувство дискомфорта;
- из мочеиспускательного канала появились неприятные выделения с резким запахом, густой консистенцией;
- появилась сыпь в области половых органов или в непосредственной близости от уретры;
- человек предъявляет жалобы на проблемы с мочеиспусканием;
- есть боли в нижней части живота в области проекции мочевого пузыря, или в пояснице, где проецируются почки.
Во всех этих случаях сдается моча на скрытые инфекции, которая может существенно облегчить доктору процесс диагностического поиска.
Исследование также нередко рекомендуется мужчинам. У них оно используется в том случае, если выполнить мазок из уретры нет возможности, а необходимость установить заболевание и начать лечение сохраняется. Также выполнение показано, если мужчина отказывается сдавать мазок из уретры.
Анализ мочи на ЗППП выполняется довольно часто. В принципе, как отмечают врачи, с его помощью можно определить практически любую инфекцию, которая может провоцировать воспалительные процессы в уретре. Часто выполняют:
-
ПЦР анализ на все инфекции, передаваемые половым путем, кроме вируса папилломы человека. Этот анализ возможно сделать если в моче содержится достаточное количество эпителия урогенитального тракта. В противном случае лаборатория требует повторного анализа мочи.
- Посев мочи на хламидии
Исследование выполняется, если есть основания подозревать, что человек заражен хламидиозом. Позволяет определить патогенные микроорганизмы, которые вызывают неприятные симптомы.
- Посев мочи на микоплазмы и уреаплазмы
Этот анализ позволяет не только выявить микоплазменную или уреаплазменную инфекцию, но и провести их дифференцировку между собой. Ведь обе инфекции очень похожи между собой, отличия в их симптоматике отсутствуют, и постановка диагноза вместе с выбором лечения возможна только по результатам исследования.
- Оценка трихомонады и гонококка
Нередко с помощью оценки урины проводят диагностику трихомониаза и гонококковой инфекции. Поскольку возбудители локализуются в уретре, при выборе правильного метода оценки, обнаружить их не составляет труда.
Варианты оценки
Моча на ИППП может исследоваться несколькими разными способами.
Оптимальный вариант постановки диагноза всегда подбирается врачом. При этом учитывается общее состояние пациента, особенности конкретной инфекции, которую подозревает доктор по результатам осмотра и сбора анамнеза, и другие особенности.
Важно иметь в виду, что практически не применяется методика микроскопии. Связано это с тем, что урина – это нестерильная жидкость, в которой содержится большое число бактерий. Дифференцировать их под микроскопом практически невозможно, исключая некоторые случаи. В связи с этим микроскопия мочи нецелесообразна.
Посев мочи на скрытые инфекции – самый простой вариант оценки биологического материала. Принцип прост.
Полученную от пациента урину с помощью стерильных инструментов переносят на питательную среду.

Важно иметь в виду, что для разных бактерий применяются различные культурные среды.
Это объясняется тем, что не все бактерии могут полноценно жить и размножаться, например, на стандартном агаре. Также при выращивании бактериальной культуры важно соблюдение температурных режимов. В этом врачам помогает специальный прибор, называемый термостатом.
Посев – методика, благодаря которой можно обнаружить патогенные бактерии и грибки. Однако диагностировать вирусные инфекции с помощью методики посева сложно. Требуется дорогостоящее оборудование, а потому при подозрении на заражение вирусом посевы не используются.
ПЦР и серология
ПЦР диагностика ИППП по моче – альтернатива для стандартного посева.
ПЦР стала использоваться в медицине не так уж и давно, но уже зарекомендовала себя, как надежный и достоверный способ постановки диагноза. В этом случае в биологическом материале пациента, в качестве которого может служить в том числе и моча, обнаруживаются конкретные ДНК-фрагменты, принадлежащие возбудителю.
Методика обладает высокой точностью, сочетая при этом в себе минимальный риск погрешностей. Добиться этого удается в том числе и за счет того, что влияние человека на результаты сведено к минимуму.
На какие ЗППП делается ПЦР мочи, часто интересуются пациенты у своих докторов.
Исследование может помочь в диагностике любой инфекции. Исключением является вирус ВПЧ, который обнаружению в мочевыводящей системе не поддается даже с помощью такого чувствительного метода, как ПЦР.
Альтернатива для ПЦР – это различные серологические варианты диагностики. Чаще всего пациентам рекомендуется прохождение ИФА, с помощью которой можно обнаружить в организме антитела к тем или иным возбудителям. Правда, как отмечают врачи, ИФА практически не применяется для оценки мочи, так как для этого целесообразнее брать кровь из вены.
Больные интересуются вопросом о сроках сдачи мочи на инфекции после заражения.
Вопрос имеет под собой все основания. Ведь поставить диагноз нельзя, если анализы окажутся ложноотрицательными, но и лечения пациент не получит. А результаты вполне могут оказаться ложноотрицательными, если пациент попадет в период инкубации, когда возбудитель уже попал в организм, но еще не размножился настолько, чтобы диагностироваться.
Длительность инкубационного периода у разных инфекций разнится. Гонорея, например, даст о себе знать уже через 5-7 дней, а сифилис может находиться в молчащем состоянии до нескольких недель, а иногда и до полугода.
Если же подозревается заражение вирусами, то все становится еще сложнее, так как они могут находиться в организме, но не напоминать о себе годами. Пациентам, находящимся в группе риска, стоит помнить о том, что исследование рекомендуется выполнять в среднем через две недели после сомнительного полового контакта.
Дополнительные рекомендации каждому пациенту отдельно может дать его врач-венеролог, занимающийся лечением. Если сданные через две недели анализы вызывают сомнения, возможно повторное прохождение исследования через тот промежуток времени, который порекомендует доктор.
Как подготовиться к исследованию
Подготовка к сдаче мочи на инфекции контролируется врачом. Доктор дает рекомендации относительно того, каким рекомендациям лучше всего следовать. В основном пациентам рекомендуется:
-
отказаться от сексуальных связей на несколько дней перед тем, как посещать кабинет доктора;
- не использовать никакие средства для дезинфекции половых органов накануне сдачи анализов, так как их применение может сказаться на результатах;
- отказаться от приема препаратов, обладающих диуретическим воздействием на организм;
- исключить из рациона овощи и фрукты, которые могут оказать влияние на цвет мочи (например, морковь, делающая урину оранжевой, и свекла, меняющая цвет на красный или иногда фиолетовый);
- не рекомендуется менять привычный питьевой режим, употребляя избыточное или, напротив, недостаточное количество жидкости;
- нельзя пить алкоголь или есть вредную пищу с большим количеством жира или сильно зажаренную.
Если исследование предстоит проходить женщине, ей стоит отказаться от сдачи мочи, если у нее начались менструации. В этом случае сдача биологического материала переносится на срок, когда менструации подойдут к концу.
Также важным элементом подготовки является приобретение в аптеке специальной стерильной емкости.
Сдавать мочу в банки или другие средства, взятые с кухни, категорически запрещено! Необходимо использовать специальный контейнеры, которые можно купить в аптеке или непосредственно в больнице.
Антибиотикотерапия окончена – когда в кабинет врача больных интересует вопрос о том, когда можно сдать анализы мочи на инфекции после антибиотиков.
Ведь препараты из группы антибиотиков искажают результаты исследований, давая ложноотрицательные результаты.
В итоге пациент может не получить должного лечения, когда это необходимо. Именно из-за высокого риска недостаточной диагностики пациентам нельзя заниматься самолечением. Тем более запрещается назначать самим себе антибиотики, которые могут сильно стереть клиническую картину, но при этом не вылечить болезнь, а только усложнить ее диагностику.
Если больной по каким-либо причинам принимает средства антибактериального ряда, ему рекомендуется проходить анализ не ранее, чем чрез 14 дней после того, как он окончит прием препаратов. Если провести исследование, его результаты будут сомнительными, и ориентироваться на них доктор не сможет.
Особенности контрольных анализов
Если пациент успешно закончил курс терапии, которую подобрал ему доктор, врач назначит контрольные анализы мочи на скрытые инфекции после лечения. Они, как и в случае с антибиотиками, проводятся в среднем через 14 дней после того, как будет отменен последний препарат.
Контрольные анализы позволяют точно определить, есть ли в организме пациента возбудитель, или борьба с ним окончилась полной победой.
Если по результатам контрольных анализов возбудитель сохраняется, значит человек или не следовал рекомендациям доктора, или терапия была выбрана неверно. Если возбудителя в результатах нет, значит лечение было правильным, и пациент выздоровел.
Нередко больные спрашивают, какой врач назначает и выполняет анализ мочи на скрытые инфекции. Наиболее часто эта обязанность ложится на плечи дерматовенеролога, который специализируется на диагностике ЗППП в том числе.

Если у клиники есть своя лаборатория, то оценку биологического материала будет производить не врач, а специально обученные люди. Если же своей лаборатории нет, исследование может проводиться венерологом, урологом или гинекологом при необходимости.
Исследование мочи различными методами – простой и надежный способ получения информации о состоянии мочеполовой системы пациента.
Если больной соблюдает советы врача по подготовке, то оценка мочи практически не уступает мазку и другим способам постановки диагноза.
При необходимости сдать анализы мочи на ЗППП, обращайтесь к грамотным венерологам.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник




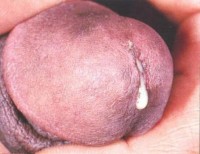 в области уретры есть чувство дискомфорта;
в области уретры есть чувство дискомфорта; ПЦР анализ на все инфекции, передаваемые половым путем, кроме вируса папилломы человека. Этот анализ возможно сделать если в моче содержится достаточное количество эпителия урогенитального тракта. В противном случае лаборатория требует повторного анализа мочи.
ПЦР анализ на все инфекции, передаваемые половым путем, кроме вируса папилломы человека. Этот анализ возможно сделать если в моче содержится достаточное количество эпителия урогенитального тракта. В противном случае лаборатория требует повторного анализа мочи. отказаться от сексуальных связей на несколько дней перед тем, как посещать кабинет доктора;
отказаться от сексуальных связей на несколько дней перед тем, как посещать кабинет доктора;