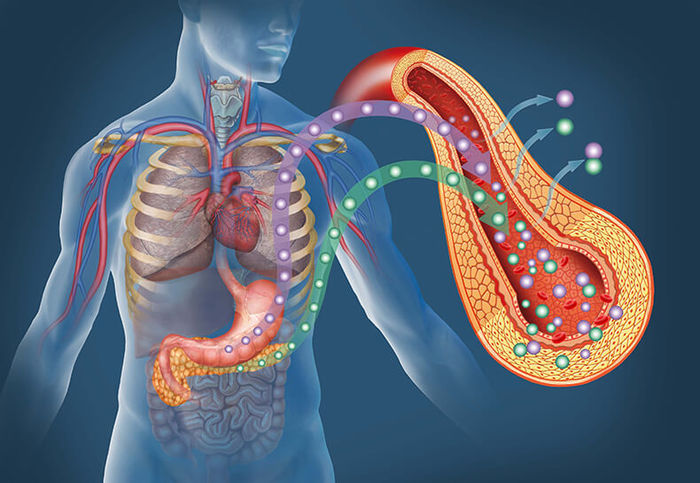
Инсулинорезистентностью называется дисфункция метаболических процессов в организме человека, при которой уменьшается восприимчивость периферических тканей к эндогенному и экзогенному инсулину. Данный сбой приводит к увеличению уровня глюкозы в составе крови. Такое состояние приводит к постепенному развитию инсулинонезависимого диабета 2 типа у женщин и мужчин старше 35 лет.
Что такое индекс инсулинорезистентности, что обозначает это понятие и как проводится диагностика? Для диагностирования диабета на ранней стадии, выявления метаболического синдрома сдают тест на определение степени инсулинорезистентности организма (Homa-ir).
Как нужно сдавать анализ крови для проведения теста на инсулинорезистентность, чтобы определить нарушения метаболизма? Для проведения теста у женщин и мужчин кровь берут из вены натощак в условиях лаборатории. Перед исследованием необходимо воздержаться от приема пищи в течение 8–12 часов.
Расчет индекса (caro или homa-ir) инсулинорезистентности выполняют по формуле:
Homa-ir = ИРИ (мкЕД/мл) × ГПН (ммоль/л)/22,5;
Caro = ГПН (ммоль/л)/ИРИ (мкЕД/мл).
ИРИ – это показатели иммуннореактивного инсулина в анализе крови на голодный желудок, а ГПН – глюкоза, содержащаяся в плазме крови на голодный желудок. В норме индекс homa ir (Хома) для женщин и мужчин не превышает значений 2,7. Если результаты исследования превышают указанное значение, диагностируют инсулинорезистентность (ИР). При повышении гликемии натощак Хома индекс также повышен.
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы , по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до могут получить средство — БЕСПЛАТНО!
Показатель теста Caro в норме меньше 0,33. Для подтверждения патологии анализ нужно делать 3 раза.
Что это такое расчет индекса Хома (инсулинорезистентности), что означает отклонение результата анализа от нормы у мужчин и женщин? Показания Homa-ir не относятся к основным критериям диагностики метаболического синдрома, его проводят в качестве дополнительного исследования. Повышенные показатели могут быть при хроническом гепатите С, циррозе печени, неалкогольном стеатозе, сахарном диабете 2 типа, преддиабете.
Как называется лабораторный анализ на определение инсулинорезистентности, сколько стоит проведение исследования и сколько раз его нужно делать? Клэмп-тест для определения расчетного индекса Homa-ir. Стоимость анализа зависит от того, сколько раз его необходимо делать и ценовой политики лаборатории. В среднем один тест стоит около 300 руб. всего может потребоваться до 3 исследований.
Что такое показатель индекса Нома, что значит, если он повышен выше нормы, и что нужно делать? Такое состояние может привести к развитию диабета, заболеваниям сердца и кровеносной системы.
Избыток инсулина в организме женщин и мужчин негативно влияет на состояние сосудов, вызывая прогрессирование атеросклероза. Гормон может способствовать накоплению холестериновых бляшек в стенках артерий, сгущению крови, формированию тромбов. Это существенно повышает риск развития инсульта, инфаркта, ишемии сердца и других органов, гангрене конечностей.
По данным ВОЗ каждый год в мире от сахарного диабета и вызванных им осложнений умирает 2 миллиона человек. При отсутствии квалифицированной поддержки организма диабет приводит к различного рода осложнениям, постепенно разрушая организм человека.
Из осложнений чаще всего встречаются: диабетическая гангрена, нефропатия, ретинопатия, трофические язвы, гипогликемия, кетоацидоз. Диабет может приводить и к развитию раковых опухолей. Практически во всех случаях диабетик или умирает, борясь с мучительной болезнью, или превращается в настоящего инвалида.
Что же делать людям с сахарным диабетом? Эндокринологическому научному центру РАМН удалось сделать средство полностью вылечивающее сахарный диабет.
В настоящее время проходит Федеральная программа «Здоровая нация», в рамках которой каждому жителю РФ и СНГ данный препарат выдается — БЕСПЛАТНО . Подробную информацию, смотрите на официальном сайте МИНЗДРАВА.
Можно ли при нарушении ИР заболеть сахарным диабетом? На стадии инсулинорезистентности организм вырабатывает все большее количество инсулина, пытаясь компенсировать избыток глюкозы в крови, преодолевая, таким образом, невосприимчивость тканей. Но со временем инсулярный аппарат истощается, поджелудочная железа уже не может в достаточном объеме синтезировать гормон. Уровень глюкозы повышается, развивается сахарный инсулинонезависимый диабет 2 типа.
ИР может стать причиной развития хронической гипертонической болезни у женщин и мужчин.
Инсулин влияет на работу нервной системы, это способствует увеличению содержания норадреналина, вызывающего спазм сосудов. В результате повышается артериальное давление. Белковый гормон задерживает выведение жидкость и натрия из организма, что также способствует развитию гипертонии.
Нарушение ИР у женщин может стать причиной нарушения функционирования детородных органов. Развивается синдром поликистозных яичников, бесплодие.
Повышенное содержание инсулина приводит к дисбалансу полезных и вредных липопротеидов в крови. Это повышает вероятность развития или усугубляет уже имеющийся атеросклероз сосудов.
Что нужно делать при повышенном homа-ir, можно ли полностью вылечить инсулинорезистентность? Восстановить обменные процессы в организме можно с помощью регулярных физических нагрузок, соблюдения низкоуглеводной диеты, отказа от вредных привычек, соблюдения режима питания, сна и отдыха.
В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо. Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью .
Из рациона исключают сладости, картофель, макароны, манную крупу, белый хлеб. Можно есть свежие овощи, фрукты, нежирные сорта мяса, кисломолочные продукты, отрубной и ржаной хлеб.
Можно ли избавиться от инсулинорезистентности? При своевременной коррекции образа жизни можно снизить риск истощения поджелудочной железы, нормализовать метаболизм, повысить восприимчивость клеток к инсулину.
Важным критерием терапии является снижение избыточной массы тела, физические нагрузки. Около 80% инсулиновых рецепторов содержится в мышечной ткани, поэтому во время занятий спортом происходит усвоение гормона. Похудение способствует стабилизации артериального давления.
Если физическая активность и диетотерапия не дают результатов, нормализовать уровень гликемии можно с помощью приема сахароснижающих препаратов.
Победила сахарный диабет дома. Прошел уже месяц, как я забыла о скачках сахара и приеме инсулина. Ох, как же я раньше мучалась, постоянные обмороки, вызовы скорой помощи. Сколько раз я ходила эндокринологам, но там твердят только одно — «Принимайте инсулин». И вот уже 5 неделя пошла, как уровень сахара в крови нормальный, ни одного укола инсулина и все благодаря этой статье . Всем у кого сахарный диабет — читать обязательно!
Показатель индекс Homa – предназначен для определения резистентности к инсулину в соотношении уровня глюкозы и инсулина.
При склонности организма человека к заболеванию сахарным диабетом проводится исследование уровня инсулина и его влияния на биохимические процессы. Одним из методов характеризующим состояние организма, является индекс Homa норма, демонстрирующий соотношение инсулина и глюкозы.
Данный метод позволяет:
- Выявлять на ранней стадии признаки заболевания сахарным диабетом.
- Своевременно осуществлять необходимые меры лечения.
В организме человека протекают биохимические процессы, позволяющие получать необходимые элементы и вещества для нормального обеспечения работы всех органов.
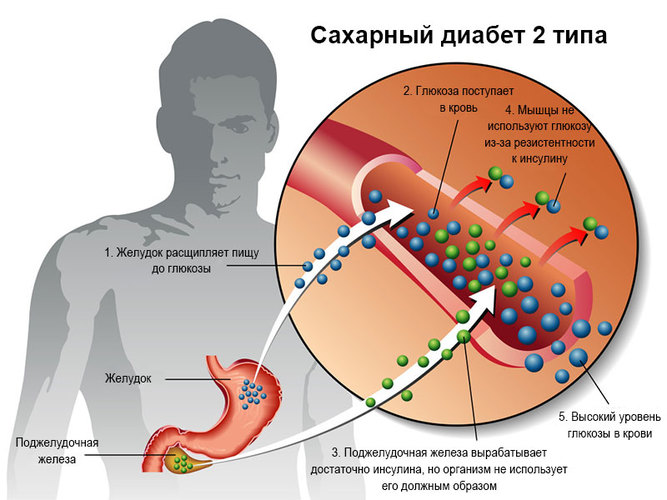
При принятии пищи в желудочно-кишечном тракте происходят процессы преобразования поступающих веществ в глюкозу, которая поступает в кровь при воздействии инсулина, проникая в клетки. Если обменные процессы по какой-то причине нарушены, возникает избыток глюкозы в крови.
Наступает диспропорция уровня инсулина и глюкозы – состояние инсулинорезистентности. Повышение уровня глюкозы активирует увеличение выработки гормона, что также приведет к его избытку. При нарушении процессов в организме избыток глюкозы преобразуется в жир, накапливая его в отложения, которые еще больше замедляет процессы обмена веществ.
Для диагностики состояния организма пациента проводятся исследования, в ходе которых определяется результат, и если индекс Homa равен 2.5-2.7, то процессы протекают в пределах нормы. Таким образом, норма индекса Homa равен: 2.5-2.7
При получении результата, когда индекс Homa повышен и превышает допустимую норму, может возникнуть сложная ситуация, способствующая возникновению следующих заболеваний:
- Артериосклероза;
- Сахарного диабета;
- Артериальной гипертонии
При возникновении сбоев в работе организма, ухудшении самочувствия необходимо немедленно обратиться к врачу, и провести диагностику с целью лечения возможных заболеваний.
При возникновении необходимости сдачи анализов для определения индекса Homa, следует соблюдать ряд обязательных правил:
- Сдачу крови на анализ необходимо осуществлять в утренние часы во временном промежутке с 8 до 11 час.
- Перед сдачей крови необходимо не принимать пищу в течение периода от 8 до 14 часов. Разрешается употребление только воды.
- Необходимо снизить употребление пищи перед днем сдачи анализов.
Важным аспектом, который может повлиять на результаты анализов, является принятие лекарственных средств. Необходимо перед сдачей крови проконсультироваться у лечащего врача, а потом проводить необходимые обследования.
- Когда появляются отклонения в работе организма.
- Возрастает концентрация инсулина, способствующего развитию депрессии.
- Повышение аппетита.
- Усталость.
- Развитие сахарного диабета 2 типа.
- Атеросклероз необходимо в обязательном порядке провести обследование.
В некоторых случаях возникает невосприимчивость организма к инсулину за счет подавления способности поглощать глюкозу.
При нормальном уровне поглощения глюкозы организмом до уровня 80% от общего содержания активно задействованы клетки мышечной ткани. Если мышечная ткань теряет способность поглощать глюкозу, то возникает инсулинорезистентность.
Индикаторами является ряд факторов способных привести к ухудшению состояния:
- Артериальной гипертонии.
- Абдоминальному ожирению.
- Снижению уровня холестерина — гипоальфахолестирина.
- Возникновению признаков сахарного диабета 2 типа.
- Повышению уровня триглицеридов.
Заболевание может быть выявлено при возникновении определенных признаков:
- При появлении сонливости после принятия пищи.
- Снижение концентрации внимания.
- Возникновение перепадов артериального давления.
- Нарушение работы органов пищеварения.
- Возникновение жирового слоя в области талии.
- Появления чувства депрессии.
- Появления состояния голода.
В ходе исследования крови могут быть выявлены отклонения:
- Повышение содержания холестерина в крови;
- Увеличение содержания глюкозы;
- Наличие белка в моче;
- Возрастание содержания триглицеридов.
Низкий уровень содержания «хорошего» холестерина показывает повышенную устойчивость к воздействию инсулина на организм.
У пациентов кровь берется из вены для выявления нарушения процессов метаболизма.
Для расчета используется формула: Homa-Ir=ИРИ (мкЕД/мл) Х ГПН (моль/л)/22.5, где Сaro=ГПН (моль/л)/ИРИ (мкЕД/мл).
Индекс Homa расчет выполняется по формуле, где используются данные:
- ИРИ — содержание иммуннореактивного инсулина, содержащегося в крови;
- ГПН — содержание глюкозы в плазме крови.
Показатель индекса Homa до 2.7 считается нормальным, а выше показывает наличие инсулинорезистентности.
Необходимо также учитывать, что когда проводится анализ индекс Homa, может быть повышенное значение показателя при заболевании пациента:
- Хроническим гепатитом С.
- Сахарным диабетом 2 типа.
- Циррозом печени.
- Стеатозом.
Возрастание содержания инсулина в организме может способствовать:
- Развитию атеросклероза.
- Возникновению закупорки сосудов.
- Снижению текучести крови, что может привести к образованию инсульта, инфаркта, различных патологий сердца и конечностей.
За счет воздействия инсулина нарушается работа нервной системы, возрастает количество норадреналина ведущего к спазму сосудов и повышению давления. Белковый гормон способствует задержке вывода натрия и воды из организма, что может привести к возникновению гипертонии.
Часто возникают ситуации, когда индекс Homa повышен, что делать?
Восстановление оптимального состояния организма при инсулинорезистентности достигается с помощью:
- Осуществления регулярных физических упражнений;
- При соблюдении специальной диеты;
- Снижения влияния вредных факторов;
- Строгого соблюдения режима питания, отдыха и сна;
- Приема лекарственных средств.
Необходимо строго следить за ассортиментом принимаемых в пищу продуктов. Снизить до минимума употребление белого хлеба, манной крупы, картофеля. В рационе должны присутствовать постное мясо, овощи свежие, ржаной хлеб, кисломолочные продукты.
Необходимо строго следить за собственным весом и производить регулирование за счет занятия спортом. Существует прямая зависимость, так как инсулиновые рецепторы, до 80% которых входит в состав мышечной ткани, активируют свою работу при усиленной мышечной нагрузке, способствуя усвоению гормона. Стабилизация давления является сопутствующим фактором снижения веса пациента.
Прием пищи необходимо осуществлять порциями 6 раз в течение дня с перерывом в 3 часа.
Особо стоит обратить внимание на исключение из рациона:
- Сахара (обычного);
- Фастфуда;
- Копченостей и консервированных продуктов;
- Продуктов, содержащих в большом количестве соль;
- Газированной воды с содержанием сахара.
Необходимо придерживаться нормы потребления жидкости в течение суток, которая должна составлять до 2.5 л, в том числе:
- Соки фруктовые и овощные;
- Отвар из плодов шиповника;
- Компоты и морсы из фруктов без содержания сахара.
Сахар, содержащийся во многих продуктах лучше заменить вареньем, а вторые блюда должны быть приготовлены на пару или в запеченном виде. Масло сливочное необходимо по возможности заменять на масло растительное.
Препараты лекарственные назначаемые при заболевании сахарным диабетом:
- Группа препаратов, способствующих увеличению выработки инсулина (сульфонилмочевинные): манинил, диабетон, гликвидок. Препараты, активно воздействующие на работу поджелудочной железы: старликс, новонорм.
- Препараты, способствующие активации работы рецепторов, увеличивающие восприимчивость клеток: актос, сиофор, бигуаниды.
- Препараты, снижающие скорость проникновения сахара в кровь: глюкобай, резулин.
- Препараты, повышающие выработку инсулина в пищеварительном тракте: янувия.
Использование индекса Homa для диагностики состояния пациентов позволяет ускорить получение фактических результатов, характеризующих его состояние, и выявить предрасположенность к определенным заболеваниям.
Одним из факторов, приводящих к развитию сахарного диабета, сердечно-сосудистых заболеваний и образованию тромбов, является инсулинорезистентность. Определить её можно только с помощью анализов крови, которые приходится сдавать регулярно, а при подозрении на это заболевание необходимо постоянно наблюдаться у врача.
Это пониженная чувствительность клеток к действию гормона инсулина, вне зависимости от того, откуда он поступает — вырабатывается поджелудочной железой или вводится с помощью инъекций.
В крови выявляется повышенная концентрация инсулина, которая способствует развитию депрессий, хронической усталости, повышению аппетита, возникновению ожирения, сахарного диабета 2 типа, атеросклероза. Получается замкнутый круг, приводящий к ряду серьёзных заболеваний.
Причины развития заболевания:
- генетическая предрасположенность;
- нарушение гормонального фона;
- неправильное питание, употребление большого количества углеводной пищи;
- приём некоторых лекарственных препаратов.
На физиологическом уровне невосприимчивость к инсулину появляется в результате того, что организм подавляет продукцию глюкозы, стимулирует его захват периферическими тканями. У здоровых людей мышцы утилизируют 80% глюкозы, поэтому именно в результате некорректной работы мышечной ткани возникает инсулинорезистентность.
Исходя из следующей таблицы, можно узнать, кто находится в зоне риска:
Точно поставить диагноз может только специалист по результатам анализа и наблюдению состояния больного. Но есть ряд тревожных сигналов, которые подаёт организм. Ни в коем случае их нельзя игнорировать, и при первой возможности необходимо обратиться к врачу для выявления точного диагноза.
Итак, среди основных симптомов заболевания можно выделить:
- рассеянное внимание;
- частый метеоризм;
- сонливость после еды;
- перепады артериального давления, часто наблюдается гипертония (повышенное давление);
- ожирение в области талии — один из главных признаков инсулинорезистентности. Инсулин блокирует распад жировой ткани, поэтому похудеть на различных диетах при всём желание не получается;
- депрессивное состояние;
- усиленное чувство голода.
При сдаче анализов выявляют такие отклонения, как:
- белок в моче;
- повышенный показатель триглециридов;
- повышенный уровень глюкозы в крови;
- плохие анализы на холестерин.
При сдаче анализа на холестерин необходимо проверять не общий его анализ, а отдельно показатели «хорошего» и «плохого».
Низкий показатель «хорошего» холестерина может сигнализировать о повышенной устойчивости организма к инсулину.
Сдача простого анализа не покажет точной картины, уровень инсулина — величина непостоянная и меняется в течение суток. Нормальным показателем считается количество гормона в крови от 3 до 28 мкЕД/мл . если анализ сдан натощак. При показателе выше нормы можно говорить о гиперинсулинизме, то есть повышенной концентрации гормона инсулина в крови, в результате чего снижается уровень сахара в крови.
Наиболее точным и надёжным является клэмп-тест или эугликемический гиперинсулинемический клэмп. Он не только даст количественную оценку в инсулинорезистентности, но и определит причину развития заболевания. Однако в клинической практике он практически не используется, так как трудоёмок и требует дополнительного оборудования и специально обученного персонала.
Его показатель используют как дополнительную диагностику для выявления заболевания. Рассчитывается индекс после сдачи анализа венозной крови на уровень инсулина и сахара натощак.
При расчете используются два теста:
- индекс ИР (HOMA IR) — показатель в норме, если меньше 2,7;
- индекс инсулинорезистентности (CARO) — пребывает в норме, если ниже 0,33.
Расчет индексов производится по формулам:
При этом нужно учесть следующее:
При показателе выше нормы индексов говорят о повышении невосприимчивости организма к инсулину.
Для более точного результата анализа необходимо соблюдать несколько правил перед забором анализа:
- Прекратить приём пищи за 8–12 часов до исследования.
- Забор анализа рекомендуют проводить утром натощак.
- При приёме каких-либо препаратов необходимо сообщить врачу. Они могут сильно повлиять на общую картину анализов.
- За полчаса до сдачи крови нельзя курить. Желательно избегать физических и эмоциональных нагрузок.
Если после сдачи анализов показатели оказались выше нормы, это может указывать на протекании в организме таких заболеваний, как:
- сахарный диабет 2 типа;
- сердечно-сосудистые заболевания, например, ишемическая болезнь сердца;
- онкология;
- инфекционные болезни;
- гестационный диабет;
- ожирение;
- синдром поликистозных яичников;
- патология надпочечников и почечная недостаточность хронической формы;
- хронический вирусный гепатит;
- жировой гепатоз.
На сегодняшний день нет чёткой стратегии, которая позволяла бы вылечить это заболевание полностью. Но есть средства, которые помогают в борьбе с недугом. Это:
- Диета . Сокращают употребление углеводов, тем самым уменьшают выброс инсулина.
- Физические нагрузки . До 80% инсулиновых рецепторов находятся в мышцах. Работа мышц стимулирует работу рецепторов.
- Снижение веса . По данным учёных при потере весе на 7% значительно улучшается течение заболевание и даётся положительный прогноз.
Врач также может в индивидуальном порядке прописать пациенту фармацевтические препараты, которые помогут при борьбе с ожирением.
При повышенном показателе гормона в крови придерживаются диеты, которая направлена на помощь в стабилизации его уровня. Поскольку выработка инсулина — это ответный механизм организма на повышение сахара в крови, то нельзя допускать резких колебаний показателя глюкозы в крови.
- Исключают из рациона все продукты с высоким гликемическим индексом (пшеничная мука, сахарный песок, выпечка. сладости и крахмалосодержащие продукты). Это легкоусвояемые углеводы, которые вызывают резкий скачок глюкозы.
- При выборе углеводных продуктов выбор останавливают на продуктах с низким гликемическим индексом. Они медленнее усваиваются организмом, а глюкоза поступает в кровь постепенно. И также предпочтение отдают продуктам, богатым клетчаткой.
- Вводят в меню продукты богатые полиненасыщенными жирами, сокращают мононенасыщенные жиры. Источником последних служат растительные масла — льняное, оливковое и авокадо. Примерное меню для диабетиков — найдёте тут .
- Вводят ограничения на употребление продуктов с высокой жирностью (свинина, баранина, сливки, сливочное масло).
- Чаще готовят рыбу — лосось, горбушу, сардины, форель, сёмгу. Рыба богата омега-3 жирными кислотами, которые улучшают чувствительность клеток к гормону.
- Нельзя допускать сильное чувство голода. В этом случае наблюдается низкий уровень сахара, приводящий к развитию гипогликемии .
- Есть надо маленькими порциями через каждые 2–3 часа.
- Соблюдают питьевой режим. Рекомендуемый объём воды 3 литра в день.
- Отказываются от вредных привычек — алкоголя и курения. Курение тормозит метаболические процессы в организме, а алкоголь обладает высоким гликемическим показателем (подробнее об алкоголе — узнаете тут ).
- Придётся расстаться с кофе. поскольку кофеин способствует выработке инсулина.
- Рекомендуемая доза пищевой соли — максимум до 10 г/день.
На столе должны обязательно присутствовать:
- капуста разных видов: брокколи, брюссельская, цветная;
- свёкла и морковь (только в варёном виде);
- шпинат;
- салат;
- сладкий перец;
- стручковая фасоль.
Полные список фруктов — тут .
- цельнозерновые и ржаные хлебобулочные изделия (см. также — как выбрать хлеб );
- отруби пшеничные;
- гречневая;
- овсяная.
Представители бобового семейства:
При выборе продуктов поможет и следующая таблица:
- жирная рыба холодных морей;
- варёные яйца, паровой омлет;
- нежирные молочные продукты;
- каши из овсяной, гречневой крупы или коричневый рис ;
- курятина, индейки без кожицы, нежирное мясо;
- овощи в свежем, варёном, тушёном, пареном виде. Вводят ограничения на овощи, богатые крахмалом — картофель. кабачки, патиссоны, топинамбур. редька, редис, кукуруза;
- соя.
- сахар, кондитерские изделия, шоколад. конфеты ;
- мёд. варенья, повидло;
- магазинные соки, газированная вода;
- кофе;
- алкоголь;
- пшеничный хлеб, хлебобулочная выпечка из муки высшего сорта;
- фрукты с высоким содержанием крахмала и глюкозы — виноград, бананы, финики. изюм;
- мясо жирных сортов, и в жареном виде;
Остальные продукты разрешены в умеренном количестве, из них готовят диетические блюда.
Дополнительно вводят минеральные добавки:
- Магний . Ученные провели исследования и выявили, что повышенный уровень гормона и глюкозы в крови у людей с низким содержанием этого элемента, поэтому недостаток нужно восполнить.
- Хром . Минерал стабилизирует уровень глюкозы в крови, помогает перерабатывать сахар и сжигать жир в организме.
- Альфа-липоевая кислота . Антиоксидант, который повышает чувствительность клеток к инсулину.
- Коэнзим Q10 . Сильный антиоксидант. Его необходимо употреблять с жирной пищей, так как он лучше усваивается. Помогает предотвращать окисление «плохого» холестерина и улучшает здоровье сердца.
Можно выделить несколько вариантов меню при инсулинорезистентности. Например:
- Утро начинают с порции овсянки, творога с низкой жирностью и полстакана лесных ягод.
- Перекусывают цитрусовыми.
- Обед состоит из порции тушёного белого куриного мяса или жирной рыбы. На гарнир — небольшая тарелочка гречки или фасоли. Овощной салат из свежих овощей, сдобренный оливковым маслом, а также небольшое количество зелени шпината или салата.
- На полдник съедают одно яблоко.
- На вечернюю трапезу готовят порцию коричневого риса, небольшой кусок тушёной курицы или рыбы, свежие овощи, политые маслом.
- Перед сном перекусывают горсткой грецких орехов или миндаля.
- На завтрак готовят молочную несладкую гречневую кашу с небольшим кусочком сливочного масла, чай без сахара, сухарики.
- На ланч — запечённые яблоки.
- На обед варят любой овощной суп или суп на слабом мясном бульоне, котлеты на пару, на гарнир — тушеные или запечённые овощи, компот из сухих фруктов.
- На полдник достаточно выпить стакан кефира, ряженки с диетическим печеньем .
- На ужин – коричневый рис с тушёной рыбой, овощной салат.
Если беременной женщине ставят диагноз инсулинорезистентности, необходимо выполнять все рекомендации врача и бороться с лишним весом, следя за питанием и ведя активный образ жизни. Необходимо полностью отказаться от углеводов, употреблять преимущественно белки, больше гулять и заниматься аэробными тренировками.
При отсутствии надлежащего лечения инсулинорезистентность может вызвать сердечно-сосудистые патологии и диабет второго типа у будущей мамы.
В следующем видео можно ознакомиться с простым рецептом овощного супа, который можно включать в меню при инсулинорезистентности:
Если строго придерживаться диеты, вести активный образ жизни, вес плавно начнёт снижаться, а количество инсулина стабилизируется. Диета формирует здоровые пищевые привычки, следовательно, уменьшается риск развития опасных болезней для человека — сахарного диабета, атеросклероза, гипертонии и сердечно-сосудистых заболеваний (инсульта, инфаркта) и в целом улучшается общее состояние организма.
Источники: http://nashdiabet.ru/diagnostika/chto-takoe-analiz-na-insulinorezistentnost-i-kak-ego-sdavat.html, http://diabet911.com/analizy/indeks-noma-chto-eto-takoe.html, http://diabet.biz/info/prichiny/sindrom-insulinorezistentnosti.html
Если вы читаете эти строки, можно сделать вывод, что Вы или Ваши близкие больны сахарным диабетом.
Мы провели расследование, изучили кучу материалов и самое главное проверили большинство методик и препаратов от сахарного диабета. Вердикт таков:
Все препараты если и давали, то лишь временный результат, как только прием прекращался — болезнь резко усиливалась.
Единственный препарат, который дал значительный результат — это DIAGEN .
На данный момент это единственный препарат, который способен полностью излечить сахарный диабет. Особенно сильное действие DIAGEN показал на ранних стадиях развития сахарного диабета.
Мы обратились с просьбой в Министерство Здравоохранения:
И для читателей нашего сайта теперь есть возможность получить DIAGEN БЕСПЛАТНО!
Внимание! Участились случаи продажи поддельного препарата DIAGEN.
Делая заказ по ссылкам выше, вы гарантированно получите качественный продукт от официального производителя. Кроме того, покупая на официальном сайте , вы получаете гарантию возврата средств (включая транспортные расходы), в случае если препарат не окажет лечебного действия.
источник
Всемирная Организация Здравоохранения признала, что ожирение во всём мире приобрело масштаб эпидемии. А связанная с ожирением инсулинорезистентность запускает каскад патологических процессов, приводящих к поражению практически всех органов и систем человека.
Что такое инсулинорезистентность, каковы её причины, а так же как её быстро определить, используя стандартные анализы, – вот основные вопросы, интересовавшие учёных 1990-х годов. В попытках на них ответить было выполнено множество исследований, доказавших роль инсулинорезистентности в развитии сахарного диабета 2 типа, сердечно-сосудистой патологии, женского бесплодия и других заболеваний.
В норме инсулин вырабатывается поджелудочной железой в том количестве, которого достаточно для поддержания уровня глюкозы в крови на физиологическом уровне. Он способствует попаданию глюкозы, основного энергетического субстрата, в клетку. При инсулинорезистентности снижается чувствительность тканей к инсулину, глюкоза не поступает в клетки, развивается энергетический голод. В ответ на это поджелудочная железа начинает вырабатывать ещё больше инсулина. Избыток глюкозы откладывается в виде жировой ткани, ещё больше усиливая резистентность к инсулину.

Со временем резервы поджелудочной железы истощаются, клетки, работающие с перегрузкой, погибают, и развивается сахарный диабет.
Избыток инсулина оказывает действие и на обмен холестерина, усиливает образование свободных жирных кислот, атерогенных липидов, это приводит к развитию атеросклероза, а также повреждению свободными жирными кислотами самой поджелудочной железы.
Инсулинорезистентность бывает физиологической, т. е. встречающейся в норме в определённые периоды жизни, и патологической.
Причины физиологической инсулинорезистентности:
- беременность;
- подростковый период;
- ночной сон;
- пожилой возраст;
- вторая фаза менструального цикла у женщин;
- диета, богатая жирами.

Причины патологической инсулинорезистентности:
- ожирение;
- генетические дефекты молекулы инсулина, его рецепторов и действия;
- гиподинамия;
- избыточное употребление углеводов;
- эндокринные заболевания (тиреотоксикоз, болезнь Иценко-Кушинга, акромегалия, феохромацитома и др.);
- приём некоторых лекарств (гормоны, адреноблокаторы и др.);
- курение.
Основным признаком развивающейся инсулинорезистентности является абдоминальное ожирение. Абдоминальное ожирение – это вид ожирения, при котором избыток жировой ткани откладывается преимущественно в области живота и верхней части туловища.
Особенно опасно внутреннее абдоминальное ожирение, когда жировая ткань накапливается вокруг органов и мешает их правильной работе. Развивается жировая болезнь печени, атеросклероз, сдавливаются желудок и кишечник, мочевыводящие пути, страдают поджелудочная железа, репродуктивные органы.
Жировая ткань в области живота очень активна. Из неё образуется большое количество биологически активных веществ, способствующих развитию:
- атеросклероза;
- онкологических заболеваний;
- артериальной гипертензии;
- заболеваний суставов;
- тромбозов;
- дисфункции яичников.
Абдоминальное ожирение можно определить самому в домашних условиях. Для этого необходимо измерить окружность талии и разделить её на окружность бёдер. В норме этот показатель не превышает 0,8 у женщин и 1,0 у мужчин.
Второй важный симптом инсулинорезистентности – чёрный акантоз (acanthosis nigricans). Чёрный акантоз – это изменения кожных покровов в виде гиперпигментации и шелушения в естественных складках кожи (шея, подмышечные впадины, молочные железы, пах, межъягодичная складка).
У женщин инсулинорезистентность проявляется синдромом поликистозных яичников (СПКЯ). СПКЯ сопровождается нарушением менструального цикла, бесплодием и гирсутизмом, избыточным ростом волос по мужскому типу.
В связи с наличием большого количества патологических процессов, связанных с инсулинорезистентностью, их все было принято объединить в синдром инсулинорезистентности (метаболический синдром, синдром Х).
Метаболический синдром включает в себя:
- Абдоминальное ожирение (окружность талии: >80 см у женщин и >94 см у мужчин).
- Артериальную гипертензию (стойкое повышение артериального давления выше 140/90 мм рт. ст.).
- Сахарный диабет или нарушение толерантности к глюкозе.
- Нарушение обмена холестерина, повышение уровня его «плохих» фракций и снижение – «хороших».
Опасность метаболического синдрома – в высоком риске сосудистых катастроф (инсульты, инфаркты и т. п.). Избежать их можно только снизив вес и контролируя уровни артериального давления, а также глюкозы и фракций холестерина в крови.
Определить инсулинорезистентность можно используя специальные тесты и анализы.
Среди прямых методов диагностики инсулинорезистентности наиболее точным является эугликемический гиперинсулинемический клэмп (ЭГК, клэмп-тест). Клэмп-тест заключается в одновременном введении пациенту растворов глюкозы и инсулина внутривенно. Если количество введённого инсулина не соответствует (превышает) количеству введённой глюкозы, говорят об инсулинорезистентности.
В настоящее время клэмп-тест используется только в научно-исследовательских целях, поскольку он сложен в выполнении, требует специальной подготовки и внутривенного доступа.
Непрямые методы диагностики оценивают влияние собственного, а не введённого извне, инсулина на обмен глюкозы.
Пероральный глюкозотолерантный тест выполняется следующим образом. Пациент сдаёт кровь натощак, затем выпивает раствор, содержащий 75 г глюкозы, и повторно пересдаёт анализ через 2 часа. В ходе теста оцениваются уровни глюкозы, а также инсулина и С-пептида. С-пептид – это белок, с которым связан инсулин в своём депо.
| Статус | Глюкоза натощак, ммоль/л | Глюкоза через 2 часа, ммоль/л |
|---|---|---|
| Норма | 3,3–5,5 | Менее 7,8 |
| Нарушение гликемии натощак | 5,5–6,1 | Менее 7,8 |
| Нарушение толерантности к глюкозе | Менее 6,1 | 7,8–11,1 |
| Сахарный диабет | Более 6,1 | Более 11,1 |
Нарушение гликемии натощак и нарушение толерантности к глюкозе расцениваются как преддиабет и в большинстве случаев сопровождаются инсулинорезистентностью. Если в ходе теста соотнести уровни глюкозы с уровнями инсулина и С-пептида, более быстрое повышение последних так же говорит о наличии резистентности к инсулину.
Внутривенный глюкозотолерантный тест похож на ПГТТ. Но в этом случае глюкозу вводят внутривенно, после чего через короткие промежутки времени многократно оценивают те же показатели, что и при ПГТТ. Этот анализ более достоверен в случае, когда у пациента есть заболевания желудочно-кишечного тракта, нарушающие всасывание глюкозы.

Индекс НОМА-IR (Homeostasis Model Assessment of Insulin Resistance) рассчитывается по следующей формуле:
НОМА = (уровень глюкозы (ммоль/л) * уровень инсулина (мкМЕ/мл)) / 22,5
Причины повышения индекса НОМА:
- инсулинорезистентность, которая говорит о возможном развитии сахарного диабета, атеросклероза, синдрома поликистозных яичников, чаще на фоне ожирения;
- гестационный сахарный диабет (диабет беременных);
- эндокринные заболевания (тиреотоксикоз, феохромацитома и др.);
- приём некоторых лекарственных препаратов (гормоны, адреноблокаторы, препараты, снижающие уровень холестерина);
- хронические заболевания печени;
- острые инфекционные заболевания.
Данный индекс также расчётный показатель.
Индекс caro = уровень глюкозы (ммоль/л) / уровень инсулина (мкМЕ/мл)
Снижение этого показателя – верный признак резистентности к инсулину.
Анализы на инсулинорезистентность сдаются утром натощак, после 10–14-часового перерыва в приёме пищи. Нежелательно их сдавать после сильных стрессов, в период острых заболеваний и обострения хронических.

После обследования, сдачи анализов и вычисления индексов НОМА и caro человека прежде всего волнует вопрос, как вылечить инсулинорезистентность. Здесь важно понимать, что резистентность к инсулину – это физиологическая норма в определённые периоды жизни. Она сформировалась в процессе эволюции как способ адаптации к периодам длительной нехватки пищи. И лечить физиологическую инсулинорезистентность в подростковый период, или во время беременности, например, не нужно.
Патологическая же инсулинорезистентность, приводящая к развитию серьёзных заболеваний, нуждается в коррекции.
В снижении веса важны 2 момента: постоянные физические нагрузки и соблюдение гипокалорийной диеты.
Физические нагрузки должны быть регулярными, аэробными, 3 раза в неделю по 45 мин. Хорошо подойдут бег, плавание, занятия фитнесом, танцами. Во время занятий активно работают мышцы, а именно в них находится большое количество рецепторов инсулина. Активно тренируясь, человек открывает доступ гормону к его рецепторам, преодолевая резистентность.
Правильное питание и соблюдение гипокалорийной диеты – такой же важный шаг в похудении и лечении инсулинорезистентности, как и спорт. Нужно резко снизить употребление простых углеводов (сахар, конфеты, шоколад, хлебобулочные изделия). Меню при инсулинорезистентности должно состоять из 5–6 приёмов пищи, порции необходимо уменьшить на 20–30%, стараться ограничить животные жиры и увеличить количество клетчатки в пище.
На практике часто оказывается, что похудеть человеку с инсулинорезистентностью не так просто. Если при соблюдении диеты и наличии достаточной физической нагрузки не достигается снижение веса, назначаются лекарственные препараты.
Наиболее часто используется метформин. Он усиливает чувствительность тканей к инсулину, уменьшает образование глюкозы в печени, усиливает потребление глюкозы мышцами, уменьшает её всасывание в кишечнике. Принимается этот препарат только по назначению врача и под его контролем, поскольку имеет ряд побочных эффектов и противопоказаний.
источник
Анализ крови на инсулинорезистентность проводится для определения нарушений метаболического ответа на активность молекул эндогенного и экзогенного инсулина. Своевременно проведенная диагностика позволяет предупредить развитие тяжелой формы ожирения, сахарного диабета 2 типа, а также дислипидемии.
Инсулинорезистентность – это системное расстройство обмена веществ, в результате развития которого, рецепторы организма не реагируют на поступление инсулина экзогенного и эндогенного типа. Заболевание определяется путем проведения анализа крови.
В результате данной патологии происходит постоянный рост концентрации инсулина в составе плазмы крови. При этом одновременно происходит нарушение баланса глюкозы, развиваются болезненные состояния внутренних органов, а также их систем. Инсулинорезистентность негативным образом отражается на жировом, углеводном и белковом обмене в организме человека, страдают стенки кровеносных сосудов.
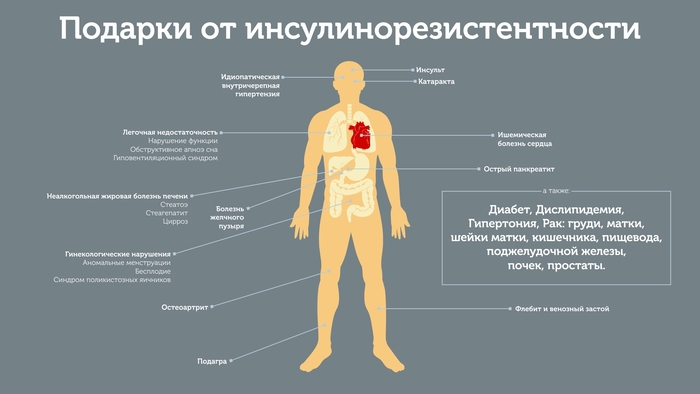
Пациентам, в плазме крови которых обнаружили повышенный уровень инсулина, выставляется диагноз – синдром инсулинорезистентности.
Также данное заболевание можно встретить под обозначением медицинским термином – синдром Х. Отличительной особенностью данной патологии является то, что резистентность рецепторов может развиться только к одному из физиологических эффектов инсулина, либо же охватить весь спектр действия гормона.
Инсулинорезистентность, анализ крови на которую проводится в условиях биохимической лаборатории, делится на несколько видов. В таблице ниже указаны разновидности метаболического расстройства с подробным описание патологии.
| Вид инсулинорези-стентности | Характеристика патологического состояния, а также природа его происхождения |
| Физиологическая | Возникает, как естественная реакция организма, когда человек находится в определенных условиях. Например, физиологическая инсулинорезистентность развивается у здоровых людей, не имеющих признаков избыточной массы тела, которые находятся в состоянии беременности, во время сна, в подростковом возрасте при гормональном всплеске, употреблении диетического питания или слишком жирной пищи. |
| Метаболическая | Классическое нарушение метаболического процесса. Развивается у лиц, которые страдают сахарным диабетом 2 типа, длительный период времени злоупотребляют спиртными напитками, имеют явно выраженные признаки ожирения. Метаболическая инсулинорезистентность требует начала неотложной медикаментозной терапии. В противном случае больного ожидают серьезные нарушения обменных процессов, развитие осложнений, связанных с сахарным диабетом. |
| Эндокринная | Данный тип инсулинорезистентности является последствием уже имеющегося заболевания одного или одновременно нескольких органов эндокринной системы. В большинстве случаев повышение уровня инсулина в составе плазмы крови возникает на фоне тиреотоксикоза, акромегалии, развития синдрома Кушинга, гипотиреоза, феохромоцитомы. |
| Неэндокринная | Эта разновидность инсулинорезистентности появляется в результате текущих заболеваний, течение которых не затрагивает состояние органов эндокринной системы. В большинстве случаев этиология неэндокринного вида болезни связана с такими патологиями, как онкологическая кахексия, эссенциальная гипертензия, циррозное поражение печени, артрит ревматоидного типа, почечная недостаточность. Неэндокринная инсулинорезистентность в 23% случаев диагностируется у пациентов, страдающих от сердечной недостаточности, бактериального заражения крови, переживших хирургическое вмешательство на органах брюшной полости, травмы, масштабные ожоги кожного покрова, миотоническую дистрофию. |
Вид инсулинорезистентности определяется врачом эндокринологом по результатам обследования пациента, а также получения лабораторного заключения по составу крови. Схема терапии подбирается в индивидуальном порядке на основании полученных данных.
Инсулинорезистентность, анализ крови для определения которой выполняет квалифицированный специалист-лаборант, развивается постепенно и в несколько этапов. По мере снижения чувствительности рецепторов к уровню инсулина в составе плазмы крови, происходит ухудшение самочувствия больного, более выраженными являются внешние признаки метаболического нарушения.
Выделяют следующие стадии развития заболевания:
- 1 стадия – повышение уровня инсулина является незначительным, рецепторы реагируют на всплеск гормона, появляются первые признаки ожирения;
- 2 стадия – у больного развивается гипертоническая болезнь, снижается уровень внимания, присоединяется рассеянность физическая слабость, метеоризм, а также другие нарушения в работе органов пищеварительной системы;
- 3 стадия – состояние больного близко к критичному, в крови резко возрастает уровень глюкозы и холестерина, существует обоснованный риск развития гипергликемии, инфаркта миокарда, ишемического инсульта головного мозга, наступления диабетической комы.
Стадию заболевания легко определить путем проведения лабораторных, а также инструментальных анализов. Ранние этапы развития болезни хорошо поддаются терапии с помощью медикаментозных средств, а также коррекции продуктами диетического питания. Наличие 3 стадии инсулинорезистентности требует оказания больному неотложных мер медицинской помощи.
Признаки патологии проявляются по мере повышению уровня инсулина в крови. Больной начинает чувствовать, что его сердечно-сосудистая, пищеварительная и эндокринная системы ведут себя совершенно по-другому.

Симптомы инсулинорезистентности всех видов проявляются следующим образом:
- снижение умственных способностей, нарушение мыслительного процесса, невозможность сконцентрироваться на поставленной задаче;
- сонливость, которая появляется сразу же после употребления пищи, хотя до этого человек чувствовал себя абсолютно бодрым и здоровым;
- необоснованное вздутие живота и метеоризм;
- нестабильное артериальное давление, сопровождающееся частыми гипертоническими кризами;
- в области талии концентрируются жировые отложения, которые являются одними из первых признаков инсулинорезистентности;
- невозможность сбросить лишний вес даже в условиях использования жестких норм диетического питания (избыточная концентрация инсулина в крови блокирует распад жировых тканей, поэтому похудение практически невозможно);
- сильное чувство голода, удовлетворить которое не удается даже после употребления большого количества сытной пищи;
- состояние непреодолимой депрессии.
Наличие всех этих внешних признаков должно насторожить человека, у которого они появились. Они указывают на уже давно сформировавшуюся, либо же только развивающуюся инсулинорезистентность. Дальнейшее лабораторное исследование крови показывает, что анализы подтверждают превышение нормы указанного гормона.
Инсулинорезистентность, анализ крови на которую отображает реальный уровень гормона, развивается постепенно под влияние одного или ряда негативных факторов.
Существуют следующие причины появления инсулинорезистентности:
- наследственная предрасположенность к нарушению метаболического ответа на инсулин эндогенного и экзогенного типа;
- неправильно организованный процесс питания, злоупотребление диетами, ограничение организма в пище;
- продолжительный прием лекарственных препаратов, влияющих на восприимчивость рецепторов, отвечающих за идентификацию молекул инсулина;
- избыточная масса тела (жировая ткань не имеет рецепторов, восприимчивых к инсулину);
- ежедневное злоупотребление спиртными напитками, когда большая часть глюкозы, поступающей вместе с пищей, сжигается этиловым спиртом;
- нарушения гормонального фона, вызванные наличием текущих заболеваний эндокринной системы;
- употребление продуктов питания, в составе которых содержится большое количество углеводов (кондитерские изделия, булочки, макароны, сахар, хлеб, картофель).
На развитие инсулинорезистентности влияет уровень физической активности. У здоровых людей, которые не имеют сопутствующих патологий эндокринной системы, либо иных нарушений обмена веществ, мышечные волокна поглощают около 80% всей глюкозы. Отсутствие достаточных физических нагрузок, приводит к постепенному нарастанию инсулинорезистентности.
Обследование на уровень инсулинорезистентности проводится в условиях частной или государственной биохимической лаборатории.
Для того, чтобы определить уровень гормона, а также отсутствие или наличие нарушений метаболического ответа, используют следующие методы диагностики:
- анализ капиллярной крови на уровень сахара, чтобы определить показатели глюкозы, а также общее состояние здоровья пациента (сдается на голодный желудок в период времени с 08-00 до 10-00 ч);
- исследование венозной крови на концентрацию инсулина и холестерина;
- забор утренней мочи, который сдается на голодный желудок (при наличии инсулинорезистентности в урине обнаруживают повышенный уровень белка).
Для определения причины нарушения метаболического процесса возможно проведение УЗИ поджелудочной железы, а также других внутренних органов. Результаты лабораторного исследования дают возможность врачу-эндокринологу подтвердить или опровергнуть наличие у пациента инсулинорезистентности.
Качественное проведение диагностики, а также получение максимально достоверных данных, требует соблюдения ряда правил подготовки.
Перед сдачей на анализ биологических материалов пациент должен выполнить следующие действия:
- забор венозной крови, сдача урины выполняется только на голодный желудок, чтобы не было искажения данных;
- последний прием пищи должен состояться не позже 8 ч до посещения манипуляционного кабинета биохимической лаборатории;
- за 30 мин. до сдачи анализов категорически запрещено курить;
- в течение последних 2 суток пациент должен находиться в благоприятной обстановке, не допускать психоэмоциональных нагрузок, стрессов, конфликтных ситуаций;
- употребление спиртного прекратить за 3 суток до лабораторной диагностики;
- за 48 ч до обследования нельзя заниматься спортом, подвергать мышечные ткани сильной физической нагрузке.
В случае приема, каких-либо лекарственных препаратов, об этом необходимо уведомить лечащего врача-эндокринолога, либо же специалиста лаборатории, отвечающего за выполнение анализа биологического материала. Несоблюдение вышеперечисленных правил может привести к получению недостоверных данных.
Диагностика уровня инсулина в крови является только первым этапом обследования. Когда будут готовы результаты лабораторного исследования, необходимо провести их расшифровку. Ее можно выполнить самостоятельно, зная нормы инсулина, которые являются оптимальными для здорового человека.
Если пациент не имеет признаков инсулинорезистентности, то в лабораторном заключении будут указаны показатели гормона от 3 до 28 единиц (мкЕД/мл). Это с тем учетом, что забор биологического материала был выполнен на голодный желудок.
Более высокие показатели гормона свидетельствуют о гиперинсулинизме (слишком высокая концентрация инсулина в составе плазмы крови, которая приводит к стремительному падению уровня сахара). Некоторые лаборатории применяют специальные индексы расчета инсулинорезистентности, после чего вносят их в медицинскую документацию.
Выглядят они следующим образом:
- 2,7 единиц и меньше (индекс HOMA IR) – пациент полностью здоров, эндокринная система работает без сбоев, нарушения метаболического ответа на инсулин экзогенного и эндогенного типа – отсутствуют;
- 0,33 единицы и ниже (индекс CARO) – концентрация инсулина пребывает в пределах нормы.
Располагая вышеперечисленной информацией, каждый пациент сможет самостоятельно провести расшифровку данных лабораторного заключения, и узнать о наличии или отсутствия у себя инсулинорезистентности.
Обращение к врачу-эндокринологу должно состояться в течение 24-48 ч после того, как человек ощутил симптомы инсулинорезистентности, перечисленные в разделах выше. Промедление чревато развитием осложнений, нарушением работы органов пищеварительной, сердечно-сосудистой, нервной, эндокринной систем.
В условиях резкого повышения уровня инсулина не исключается стремительное падение сахара в крови, наступления диабетической комы. В случае стремительного ухудшения самочувствия больного необходимо добавить в поликлинику неотложно.
Состояние инсулинорезистентности организма легко предупредить своевременным соблюдением мер профилактики.

Заключаются они в следующих действиях, которые должны выполняться ежедневно:
- отказаться от употребления спиртных напитков, табакокурения, наркотических средств;
- насыщать свой рацион только биологически полезными продуктами питания (злаковые каши, постное мясо животных и рыб, зелень, фрукты и овощи);
- заниматься спортом, обеспечивать мышцы достаточным уровнем физической активности;
- пить больше жидкости (не менее 2-2,5 л воды в сутки);
- не допускать набора избыточной массы тела, так как наличие большого количества жировой ткани является фактором развития инсулинорезистентности;
- не реже 1 раза в год проходить профилактический медицинский осмотр у врача-эндокринолога, сдавать капиллярную кровь на сахар, венозную на уровень гормонов, а также выполнить биохимическое исследование урины;
- контролировать уровень сахара в крови;
- своевременно лечить заболевания тканей печени (цирроз, вирусный или интоксикационный гепатит, жировой гепатоз).
В особой группе риска находятся люди всех возрастных категорий, в семье которых есть близкие родственники, страдающие от наследственной инсулинорезистентности, сахарного диабета 2 типа или абдоминального ожирения.
Инсулинорезистентность, анализ крови на которую проводится перед началом терапевтического процесса, можно устранить только путем использования комплекса мер. Все они направлены на оздоровление организма, снижение избыточной массы тела и повышения физической активности.
Нарушение метаболического процесса, когда рецепторы организма теряют чувствительность к молекулам инсулина, тяжело поддается медикаментозному лечению. Лекарственные препараты используют только в крайнем случае, если не удалось нормализовать углеводный обмен путем коррекции рациона питания, образа жизни и сброса избыточной массы тела.
В таком случае используется следующие препараты:
- Метформин — его принимают по 500 мг 2-3 раза в сутки на протяжении 2 недель, после этого необходимо пройти повторное обследование у врача-эндокринолога (стоимость препарата составляет 130 руб. за упаковку из 10 таблеток);
- Гликомет SR – препарат стимулирует более активное потребление глюкозы мышечными волокнами, нормализует метаболический ответ рецепторов, принимается по 1 таблетке 3 раза в день на протяжении 15 суток (цена медикамента 150 руб. за упаковку);
- Багомет – таблетированный препарат, который пьют по 1 таблетке в вечернее время суток с продолжительностью терапии 2 недели (стоимость лекарственного средства 160 руб. за пачку).
На усмотрение лечащего врача могут быть использованы другие лекарственные препараты, гипогликемического типа. Все они имеют единое активное вещество – метформин. Дозировка и продолжительность терапии должна определяться исключительно эндокринологом.
Единственным действенным народным методом избавления от инсулинорезистентности является сброс лишней массы тела. Научно доказано, что в 40% случаев, как только человек, страдающий от лишнего веса, худеет, приводит свое тело в норму, стабилизируют показатели сахара в сыворотке крови и концентрация инсулина. Способ похудения каждый человек выбирает самостоятельно исходя из индивидуальных особенностей своего организма.
Чтобы обеспечить быстрый сброс лишней массы тела, а также восстановления нормальных показателей инсулина в составе сыворотки крови, необходимо соблюдать правила диетического питания.
В пищу необходимо употреблять следующие продукты:
- жирная рыба, богатая незаменимыми аминокислотами (скумбрия, сайра, мойва, ставрида, сардина, макрель);
- каши приготовленные на основе овсяной, гречневой, рисовой крупы;
- омлет, приготовленный на паровой бане;
- мясо курицы, кролика, индейки, молодой телятины;
- свежие или тушеные овощи;
- нежирный творог, молоко, твердый сыр;
- зелень, свежие фрукты;
- овощные салаты, заправленные подсолнечным или оливковым маслом;
- ржаной хлеб.
Разрешено употреблять в ограниченном количестве редьку, картофель (перед приготовлением должен быть вымочен в воде на протяжении 6 ч), редиску, кабачки, кукурузную крупу, сою.
Под категорическим запретом находятся следующие продукты питания:
- сахарный песок или рафинад;
- шоколад, конфеты всех видов;
- разнообразные кондитерские изделия, сладкое печенье;
- спиртные напитки;
- фрукты, содержащие в своем составе повышенный уровень глюкозы и фруктозы (финики, виноград в сушеном и свежем виде, бананы);
- жирное мясо;
- блюда, приготовленные методом жарки на подсолнечном масле;
- продукты, содержащие добавки пищевой химии (майонезы, кетчупы, соусы, в составе которых находятся эмульгаторы, транс-жиры, консерванты, стабилизаторы);
- колбасные изделия, тушенка.
Употребление продуктов питания, которые являются запрещенными для пациентов с инсулинорезистентностью, приведет к дальнейшему набору веса, избытку жировой ткани и прогрессированию болезни. Диета является важной частью общей схемы терапии, направленной на стабилизацию уровня инсулина и глюкозы в составе сыворотки крови.
Игнорирование признаков инсулинорезистентности со временем приведет к следующим осложнениями, которые негативным образом отразятся на состоянии здоровья всего организма:
- сахарный диабет 2 типа;
- атеросклероз кровеносных сосудов;
- онкологические заболевания поджелудочной железы, печени и других органов, участвующих в пищеварении;
- гипертоническая болезнь;
- развитие очагов хронического воспаления в тканях внутренних органов;
- патологическое ожирение, которое ограничивает самостоятельное движение, приводит к инвалидности.
Только анализ венозной крови может дать исчерпывающий ответ, страдает ли пациент от инсулинорезистентности, либо же концентрация данного гормона находится в пределах нормы.
Контролировать уровень инсулина можно самостоятельно, употребляя в пищу только полезные и разрешенные продукты, занимаясь спортом, избегая стрессов, сидячего образа жизни. Игнорирование мер профилактики и рекомендаций по сбросу лишнего веса приводит к развитию вышеперечисленных осложнений.
Что такое инсулинорезистентность:
источник