Лишай — группа поражений кожи, проявляющееся нарушением окраса, зудом, шелушением. Дифференциальная диагностика лишая у человека обычно предполагает тщательный осмотр и оценку выраженности симптомов. Чтобы поставить диагноз и назначить адекватное лечение нужно обратиться к врачу, который в случае необходимости назначит дополнительные диагностические процедуры.
Единой причины возникновения лишаев нет, но есть общие симптомы, позволяющие заподозрить патологию. Для уточнения сдаются анализы.
Провоцирующими факторами выступают:
- вирусы: ветряной оспы (опоясывающий герпес), ОРЗ;
- грибы: микроспорум, трихофитон;
- бактерии;
- наследственная склонность;
- аллергия;
- хронический стресс;
- физическое и психическое переутомление;
- соматические заболевания;
- нехватка микроэлементов.
Определяющими симптомами, позволяющими заподозрить лишай, считаются:
- сыпь;
- изменения окраса кожи после высыпаний;
- субъективные ощущения: зуд, жжение, боль;
- могут наблюдаются гипостезия, парестезия, периферический неврит.
Вернуться к оглавлению
При микроспории поражены волосы и ногтевые пластины. Характерна для детского возраста. Первичный элемент — круглое пятно гиперемии. Стригущий лишай называется так в связи с выпадением волос у ребенка, очаги при этом обладают неприятным запахом. Гриб микроспорум передается во время контакта с зараженными кошками или собаками. Внимательно осмотрев пятна при стригучем лишае, можно заметить, как нить гриба обволакивает волос наподобие муфты.
- Соскоб с границы здоровой и пораженной кожи. Под микроскопом в очагах, волосах, соскобах ногтей, слизистых и органов видны нити мицелия, споры.
- Посев на лишай — культуральное исследование с целью определения подвида.
- Люминесцентное исследование (лампа Вуда) — гриб светится зеленым.
Вернуться к оглавлению
Сыпь имеет форму овальных красно-фиолетовых бугорков, элементы обнаруживаются на сгибательных поверхностях, нижней части живота, на пояснице, внутренней поверхности бедер и голени, гениталиях, красной кайме губ, слизистых оболочках. Встречается у людей среднего возраста. Склонен к частым повторным появлениям.
- Люминесцентное исследование — красный плоский лишай светится беловато-желтым цветом;
- Биопсия кожи или органа — обнаруживается воспаление, утолщение рогового слоя, дистрофия базальной мембраны, полосоподобная инфильтрация верхнего слоя дермы, измененные кератиноциты.
Вернуться к оглавлению
При первом контакте с возбудителем возникает ветряная оспа, при рецидивах — опоясывающий лишай. Локализуется по ходу тройничного или межреберных нервов, в области гениталий. Высыпания имеют вид везикул, располагаются группами. Особенность — одностороннее поражение. Позже они ссыхаются, покрываются корочками и отпадают. Возможно поражение глаз.
- Серология — тест на специфические антитела к возбудителю. Например, IgG указывают на хроническое, уже перенесенное заражение, IgM — маркер острого процесса.
- ПЦР — исследуются кровь или содержимое везикул для нахождения ДНК вируса оспы или генетического материала бледной трепонемы.
- Анализ крови на вирус иммунодефицита — исключает ВИЧ и СПИД, при которых опоясывающий лишай считается маркером заболевания.
Вернуться к оглавлению
Встречается нечасто. Элементы в виде линеарных, бледно-розовых, возвышающихся узлов, склонных к слиянию. Сыпь имеет формы хаотичных линий по длине рук или ног. Не сопровождается болезненностью. Итог — побледнение кожных покровов. Лечение показано не всегда, полосовидный лишай спонтанно разрешается за год. Часто поражаются дети возрастом 1—5 лет, реже женщины.
ОАК и ОАМ укажет на воспаление через повышение числа белых кровяных телец, повышения скорости оседания эритроцитов и эозинофиллией;
Вернуться к оглавлению
Заболеваемость повышается в весенне-осенний период. В латентном виде возникают вялость, общее недомогание, боли в мышцах. Первичный элемент — круглая бляшка, покрытая чешуйками. Вторичные — мелкие пятна имеют краевой венчик гиперемии, располагаются вдоль линий натяжения кожи, сопровождаются сухостью, шелушением, зудом. В среднем, розовый лишай развивается 28—40 дней.
- Иммунограмма — оценивает состояние иммунной системы.
- Реакция Вассермана — для исключения вторичного сифилиса.
- Прик-тесты — для исключения аллергий.
Вернуться к оглавлению
При гормональном сбое образуются множественные пятна, преимущественно на верхней области туловища. Возбудитель — Pityrosporum orbiculare. Пятнышки бывают светло-розовые, желтые, шелушатся, но без зуда. Высыпания склонны сливаться, но без нагноения, отека и боли. Отсутствует зуд, сам дерматоз нередко относится к хроническим патологиям.
Проводится осмотр под лампой Вуда. Пятна отрубевидного типа светятся под ультрафиолетовыми лучами. Но одного метода недостаточно, поэтому делается еще йодная проба. При обработке пораженной кожи 2% раствором появляются бурые пятна. Если возникают подозрения, проводятся дополнительные исследования: общие анализы, соскоб, ПЦР, биопсия с пораженных мест.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Какие анализы необходимо сдавать при опоясывающем лишае?
При опоясывающем лишае обычно не назначаются анализы крови, мочи и других биологических жидкостей, поскольку диагностика основана на характерной клинической картине и внешнем виде высыпаний.
Если у врача есть сомнения относительно характера и причины заболеваний, то для исследования берется содержимое пузырьков и участки воспаленных тканей. В поврежденных тканях и пузырьковой жидкости выявляют имеющейся микроорганизм. Обнаруженный микроорганизм и является возбудителем заболевания. Если в тканях и пузырьковой жидкости обнаруживается вирус Varicella Zoster, то это подтверждает диагноз опоясывающего лишая. Обычно исследование пораженных тканей и пузырьковой жидкости назначается тогда, когда имеются сомнения в том, что у человека именно опоясывающий лишай, с целью подтвердить или опровергнуть предположительный диагноз.
Для обнаружения вируса в пузырьковой жидкости, поврежденных тканях, крови, слюне, моче и других биологических жидкостях применяется метод ПЦР, обладающий высокой чувствительностью и точностью. Если результат ПЦР положительный, то это означает, что у человека имеется вирус Varicella Zoster, а, значит, речь идет именно об опоясывающем лишае.
Помимо анализа ПЦР, для верификации опоясывающего лишая делают ИФА, выявляя антитела к вирусу в крови. Обычно определяют антитела классов IgG и IgM. Если результат анализов положителен, как для IgG, так и для IgM, то у человека действительно опоясывающий лишай, поскольку вирус активировался и вызвал воспаление нервов, в которых он находится. Однако, и ИФА, и ПЦР производятся исключительно для дифференциальной диагностики опоясывающего лишая, с целью отличить его от высыпаний, вызванных вирусом генитального или простого герпеса. Для проведения анализа ИФА берется кровь из вены, а для ПЦР – пузырьковая жидкость, участки поврежденных тканей, кровь, слюна и т.д.
Обычно анализы для определения вируса опоясывающего лишая производят новорожденным детям с иммунодефицитом или при тяжелом течении заболевания с преимущественным поражением внутренних органов, а не кожного покрова. Наиболее часто применяют ПЦР и ИФА, однако также вирус можно выявить методами прямой иммунофлуоресценции и гибридизацией in situ.
В настоящее время при выявлении опоясывающего лишая обязательно следует сдать анализ крови на вирус иммунодефицита человека (ВИЧ). Необходимость анализа на ВИЧ связана с тем, что зачастую опоясывающий лишай является ранним и единственным признаком СПИДа.
Других анализов при опоясывающем лишае обычно не назначают, поскольку изменения в них не являются типичными именно для этого заболевания. Например, в анализе крови выявляется типичная для вирусной инфекции картина – снижение общего количества лейкоцитов, увеличение общего числа лимфоцитов и моноцитов, ускорение СОЭ. Анализ мочи вовсе не информативен, поскольку заболевание никак не влияет на мочевыделительную систему. Изменения в анализе мочи при опоясывающем лишае могут выявляться только в том случае, если воспаление затронет нервы, ответственные за работу мочевыделительных органов.
источник
Лишай — это инфекционное заболевание грибковой или вирусной этиологии, которое нередко встречается у детей. Одной из причин возникновения лишая является общение ребенка с домашними животными, нахождение его в коллективе (детском саду, лагере), общественных местах. Чтобы вовремя выявить заболевание, необходимо знать его основные симптомы для дальнейшего обращения к врачу. Именно об этом мы расскажем в данной статье.
Симптоматика данного заболевания весьма разнообразна, но существуют общие признаки лишая:
- Сыпь, представляющая собой одно или несколько красных пятен, имеющих здоровую кожу в середине. Визуально они выглядят как красные кольца;
- Появление зуда на месте поражения;
- В дальнейшем на пятнах отмечается шелушение;
- При локализации на волосистой части головы отмечается очаговое выпадение волос.
Важно знать! Существуют несколько видов лишая, проявления которых немного отличаются друг от друга.
Данный вид заболевания чаще поражает волосистую часть головы, реже-кожные покровы. Инкубационный период стригущего лишая составляет от трех недель до полутора месяцев:
- На коже заболевание проявляется в виде округлых пятен розово-красного цвета, имеющих четкие границы. Обычно высыпания сопровождаются сильным шелушением и зудом.
- На волосистой части головы симптомы стригущего лишая проявляются в виде очагового обламывания волос на уровне примерно 5 мм. Из-за этого создается впечатление, что волосы выстрижены-отсюда и название.
Этот вид лишая может протекать с осложнениями: нарушение общего самочувствия (слабость, гипертермия). Помимо этого, могут возникнуть лимфаденит, фолликулит.
Этот вид лишая локализуется на волосистой части головы. Проявляется в виде пятен, цвет которых варьируется от светло-желтого до темно-коричневого. Высыпания имеют четкую характеристику:
- Склонность к слиянию;
- Обильное шелушение;
- Зуд для этой формы не характерен;
- Зоны поражения склонны к депигментации-белые участки кожи, которые не поддаются загару.
Данная форма может осложниться атопическим дерматитом.
Данная форма локализуется в основном на конечностях в естественных складках кожи. Отличается малой контагеозностью. Характеристика высыпаний:
- Появление материнской бляшки-это самое раннее пятно. Сначала оно имеет бледный цвет, а затем становится ярко-розовым;
- Через несколько дней появляются еще несколько пятен меньшего размера;
- Пятна имеют красную кайму;
- Отмечается шелушение.
При травматизации очагов может произойти инфицирование, которое может привести к фолликулиту, гидрадениту.
Эта форма заболевания является наиболее редкой. Локализация-естественные складки кожи, слизистая ротовой полости. Высыпания представляют собой ярко-красные или синеватые папулы (узелки), имеющих блестящую поверхность. Характеристика сыпи:
- Склонна к слиянию;
- Сопровождается сильным зудом.
Данный вид заболевания возникает у людей, которые перенесли ветряную оспу. Высыпания появляются после покалывания кожи по ходу нерва и характеризуются группой везикул(пузырьков)на гиперемированном фоне кожи.
В последующим везикулы вскрываются и подсыхают, образуя чешуйки, которые в дальнейшем отпадают. Опоясывающий лишай сопровождается нарушением общего состояния (гипертермия, головная боль, слабость) и сильной иррадиирущей болью.
Могут развиться такие осложнения, как конъюнктивит, кератит, неврит или невралгия. У детей с ослабленным иммунитетом могут возникнуть такие заболевания, как менингит или менингоэнцефалит.
Данное заболевание диагностирует врач-дерматолог или инфекционист. Диагноз ставится на основе клинической и дополнительной диагностики.
Клиническая диагностика состоит:
Дополнительная диагностика состоит из лабораторных и инструментальных исследований и состоит:
- Соскоб кожи, который делается параллельно проведением экспресс теста на наличие грибов в организме.
- Бактериологический посев с пораженных зон кожи.
- Биопсия кожи для исследования клеточной морфологии.
- Иммуноферментный анализ (ИФА), который применяется для диагностики опоясывающего лишая.
- Люминесцентная диагностика с помощью лампы Вуда.
Важно отметить! Что соскоб кожи на определение типа возбудителя лишая служит наиболее информативным методом.
Лечение заболевания сводится к тому, какой вид возбудителя его вызвал.
Если причина, вызвавшая лишай у ребенка, грибы, то лечение состоит из следующих пунктов:
- Бритье волос в зоне поражения;
- Назначение системных антимикотиков внутрь;
- Обработка пораженной кожи фунгицидными мазями;
- Мытье волос фунгицидными шампунями;
- Иммунотерапия;
- Витаминотерапия;
- Назначение антигистаминных препаратов при мучительном зуде.
Критерием эффективности данного лечения является сдача трехкратного анализа на грибы с отрицательным результатом.
Если причиной возникновения лишая являются вирусы, то назначается следующая терапия:
- Назначение противовирусных препаратов внутрь;
- Назначение противовоспалительных препаратов (НПВС);
- Местное лечение заключается в обработке пораженных зон кожи антисептиками из группы красителей (зеленка, фукорцин) и противовирусными мазями;
- Хороший эффект оказывают физиотерапевтические методы лечения.
Важно! При лечении у ребенка лишая следует уделять внимание правилам гигиены: стирка и проглаживание нательного и постельного белья, их своевременная смена, проведение дезинфекции предметов для осуществления личной гигиены, недопущение расчесов для предупреждения инфицирования кожи.
Профилактика заболевания сводится к изоляции зараженного ребенка от здоровых людей, ограничению общения детей с бродячими животными, профилактическим визитам домашних животных к ветеринару. Немаловажными факторами профилактики являются приучение детей к правилам личной гигиены, проведение иммунопрофилактики.
Если Вы заметили у ребенка признаки лишая, необходимо обратиться к врачу-дерматологу, ведь своевременное лечение может предотвратить возникновение нежелательных осложнений. Пусть Ваш малыш будет здоровым всегда!
источник
Лишай — это заболевания верхних слоев кожи, при которых появляется сыпь или пятна, возникает зуд. Столкнувшись с этой проблемой, пациент обращается за консультацией к дерматологу, который проводит диагностику и назначает лечение. Для постановки диагноза врач также направляет на анализы, которые при лишае, независимо от его разновидности (опоясывающий, отрубевидный, красный плоский, разноцветный, стригущий, розовый), должны прояснить клиническую картину заболевания. Обычно анализы при лишае как у взрослого, так и у ребёнка, включают сдачу крови и забор фрагментов воспалённой кожи либо содержимого пузырьков.
Основной причиной заражения лишаем считается внедрение вирусов и грибков в кожу человека. При этом остаётся невыясненным механизм заражения инфекцией. Существует ряд факторов, способных повлиять на развитие заболевания:
- генетическая предрасположенность;
- снижение иммунитета;
- частые стрессы;
- переутомление;
- частые инфекционные болезни;
- гиповитаминоз;
- аллергические реакции организма;
- хронические заболевания внутренних органов.
Все перечисленные факторы по отдельности и в совокупности могут привести к заболеванию лишаем. В группу риска попадают дети до 14 лет, посещающие детские учреждения, в связи с тем, что некоторые разновидности болезни являются очень заразными и могут быстро распространяться. Взрослые пациенты обоих полов имеют одинаковый риск заболеть лишаем, особенно это касается тех людей, которые подвержены эмоциональным и физическим перегрузкам на работе, часто страдающих рецидивами хронических заболеваний, имеющих аутоиммунные болезни. Высокую опасность заразиться имеют беременные женщины, а также те лица, которые по своей профессиональной деятельности контактируют с животными.
При первых признаках заболевания необходимо незамедлительно обращаться к дерматологу. Своевременное обращение к врачу поможет больному справиться с дерматологическими и косметологическими проблемами, а также поможет предотвратить в будущем хронические заболевания кожи.
Существует несколько разновидностей лишая, каждая из которых отличается своей симптоматикой и течением:
- Розовый.
- Стригущий.
- Опоясывающий.
- Красный плоский.
- Отрубевидный.
Эта разновидность по-другому называется болезнью Жибера или шелушащейся розеолой. Дерматоз чаще всего возникает в осеннее-весенний период, когда иммунитет человека ослаблен. Встречается патология в основном у взрослых людей до 40 лет, но в редких случаях ей бывают подвержены дети младшего школьного возраста и пенсионеры.
Переболев розовым лишаем всего один раз, можно не опасаться рецидивов, т.к. формируется пожизненный иммунитет!
Дерматоз часто сопровождает сезонные вирусные инфекции, грипп. До высыпаний больной ощущает лёгкое недомогание и слабость, в редких случаях возможно повышение температуры. На коже груди, спины или живота появляется одно крупное пятно ярко-розового или красного цвета, называемое «материнской бляшкой». Кожа на этом участке сохнет, в 50% случаях наблюдается зуд. Через 7-10 дней появляется множество более мелких пятен округлой формы, которые тоже шелушатся и чешутся, а по краям обрамлены розовой каймой. Именно поэтому лишай называют розовым.
Возбудителями розового лишая являются бактерии и вирусы. Данный тип дерматоза имеет тенденции к самостоятельному излечению. Однако клинические проявления этого заболевания имеют сходство с другими болезнями:
- стригущий лишай;
- экзема;
- аллергия;
- вторичный сифилис;
- ВИЧ-инфекция.
Для исключения указанных болезней доктор направляет пациента на обследование, которое включает в себя:
- Соскоб кожи для исключения грибкового поражения и парапсориаза.
Для этого исследования берутся чешуйки поражённой кожи специальными стерильными инструментами и помещаются в контейнер. Лаборант исследует биоматериалы. Точность результатов этого метода составляет всего лишь 50%.
За 3 дня до забора материала больной не должен совершать гигиенических процедур, наносить средства на поражённый участок, а также исключить приём лекарственных препаратов, если это возможно.
При наличии гриба в соскобе определяется его чувствительность к антибиотикам. Если грибковые агенты не обнаружены, больной с подозрением на розовый лишай направляется на ПЦР.
- Анализ ПЦР — полимеразно-цепная реакция. Этот современный метод определения возбудителей инфекций в биоматериале проводится на генетическом уровне и позволяет с точностью до 99% определить наличие инфекции.
Если соскоб кожи показал отрицательный результат на наличие грибов, больному предлагается методика ПЦР для исключения у него вторичного сифилиса или СПИДа. В качестве биоматериала используется плазма крови. Особой подготовки не требуется. Необходимо помнить, что ПЦР сдаётся утром натощак. Результаты готовятся в течение 24 часов.
Если результаты на ВИЧ и сифилис отрицательны, больному рекомендуют ещё один вид диагностики — осмотр при помощи лампы Вуда.
Суть этого исследования заключается в следующем: при помощи лампы, испускающей ультрафиолетовые волны, осматриваются поражённые участки кожи, предварительно очищенные. Грибковые агенты под воздействием ультрафиолета начинают светиться. Это позволяет сделать вывод, что возбудителем лишая стали грибки, следовательно, диагноз розовый лишай исключается.
Данной метод очень удобен: он не требует лабораторных условий, не имеет противопоказаний и результат исследования становится известен сразу.
У этого типа дерматита множество синонимов: микроспория, дерматомикоз, дерматофитоз и др. Возбудителем заболевания является гриб типа Microsporum и Trichophyton. Заражение происходит от больных животных — котов, собак — или от больного человека. В группе риска по заражению от животных находятся в основном дети до 14 лет. Получить заражение от больного человека может каждый, у кого на момент инфицирования бал ослаблен иммунитет.
Стригущий лишай может поражать любой участок кожи, но чаще всего он локализуется на волосистой части головы — поверхностный лишай волосистой части головы; на коже рук, ног, спины — поверхностный стригущий лишай на гладкой коже; на ногтях, ладонях, ступнях — хронический стригущий лишай.
Основными симптомами данной разновидности дерматоза являются:
- на волосистой части головы выпадают волосы, ломаясь под корень;
- на месте выпавших волос появляются шелушащиеся очаги;
- ломкость и неровная поверхность ногтей на руках при хроническом лишае;
- на гладкой коже появляется зудящее пятно, обрамлённое мелкими пузырьками, которое имеет тенденцию к увеличению и дальнейшему распространению.
Диагноз «стригущий лишай» доктор поможет поставить на основании осмотра поражённой дермы и результатов анализов. Для этого применяют следующие методики диагностики:
- Осмотр при помощи лампы Вуда. Это необходимо для того, чтобы подтвердить грибковое происхождение инфекции.
- Культуральное микологическое исследование на грибы.
Проводится в специализированных лабораториях. Целью исследования является определение типа грибов, их чувствительность к противогрибковым препаратам. Делается в течение 2-3 недель, но даёт точный результат. Лаборант в специальных условиях выращивает колонии грибков и определяет их вид.
Специальной подготовки пациента к анализу не требуется. Необходимо только на протяжении нескольких дней не мыть поражённые места, не пользоваться косметическими средствами.
Это заболевание вызывается вирусом герпеса, который поражает не только кожные покровы и слизистые оболочки человека, но и нервную систему. Другое название опоясывающего лишая — герпес зостер. Основными симптомами опоясывающего лишая является сильная и продолжительная боль и пузырчатые высыпания с одной стороны тела, реже лица.
Вирус, попав в организм человека, вызывает у него сначала ветряную оспу, а, оставшись на всю жизнь в нервных клетках,через неопределённое время может спровоцировать опоясывающий лишай! Каждый четвёртый человек, переболевший ветрянкой сталкивается с герпесом зостер в пожилом возрасте.
Передача инфекции возможна контактно-бытовым путём. Вирус герпеса, вызывающий опоясывающий лишай, очень контагиозен — может передаваться даже через рукопожатие.
К основным симптомам болезни относятся:
- общая слабость, лихорадка, расстройства пищеварения;
- сильные болевые ощущения на спине, в районе рёбер или на груди;
- появление покраснений в месте локализации боли через 12-36 часов;
- образование множественных пузырьков, заполненных серозной жидкостью;
- через несколько дней на месте пузырьков образуются корочки, которые через 21 день отпадают.
Диагностировать болезнь дерматолог может по клиническим проявлениям, которые характерны для этого вида дерматоза.
- Если у врача появились сомнения при неспецифической симптоматике, он может отправить пациента выполнить анализ крови на наличие антител к вирусу. Специальной подготовки к проведению исследования не требуется. Больной с утра натощак сдаёт венозную кровь. В лаборатории определяют наличие антител к герпесу и его способность подавлять клетки, поражённые болезнетворными вирусами. Если исследования показали положительный результат, вирус герпеса зостер подтверждается.
- ПЦР на опоясывающий лишай.
Сдаётся венозная кровь и соскоб эпителия с поражённых участков кожи. Если обнаруживается вирус герпеса третьего типа, опоясывающий лишай считается подтверждённым. Иногда необходимо сдать ПЦР на ВИЧ, т.к. опоясывающий лишай может быть одним из симптомов СПИДа.
Причины появления этого дерматоза до конца не изучены. В основном учёные связывают его с ослаблением иммунитета, сбоями в работе желудочно-кишечного тракта и стрессовыми ситуациями. Страдают в основном люди в возрасте 40-60 лет.
Основными симптомами болезни являются:
- высыпания неправильной формы с блестящей поверхностью;
- локализация сыпи — на локтях, на внутренней стороне голени, в области половых органов, на животе, в полости рта;
- сильный зуд;
- появление пузырьков с жидкостью, которые потом становятся язвочками;
- помутнение и ломкость ногтевых пластин.
Диагностировать красный плоский лишай бывает затруднительно, т.к. его симптомы сходи со стоматитом, аллергической реакцией и другими заболеваниями. Для уточнения диагноза дерматолог назначает больному следующие исследования:
Он необходим для того, чтобы обнаружить высокую СОЭ (скорость оседания эритроцитов). Она повышается, если в организме идёт воспалительный процесс.
Противопоказаний к этой процедуре нет. Пациенту нужно прийти в лабораторию натощак. За 7-10 часов не есть и не пить ничего, кроме воды.
Биологический материал для исследования — кровь из пальца. Нормальными показателями СОЭ являются 10-15 мм/ч. Если они значительно превышены, это свидетельствует о воспалительном процессе.
- Биопсия повреждённого участка кожи или слизистой.
В анализе также обнаруживается воспаление, изменении эпидермиса и гипергранулёз (это утолщение зернистого слоя кожи).
Данный дерматоз вызывается грибком типа Pityrosporum orbiculare. Он начинает активно размножаться во влажной среде в роговом слое кожи и вызывает высыпания. Чаще всего им страдают молодые мужчины и женщины, у которых наблюдается гормональный сбой.
Симптомы отрубевидного лишая:
- пятна разного размера, располагающиеся в верхней части туловища — на спине, груди, шеи;
- пятна имеют жёлтую или светло-розовую окраску, поэтому данный вид лишая называется цветным или разноцветным;
- высыпания бывают отдельными с чётко очерченными границами или сливаться в большие области без контуров. На них кожа шелушится в виде отрубей;
- зуд отсутствует;
- дерматоз имеет хроническое течение.
Диагноз ставится врачом в результате осмотра кожи пациента. Среди других методов используются:
- Йодная проба — это тест, при котором на больное место наносится 2% раствор йода. При отрубевидном лишае пятна приобретают бурый цвет.
- Осмотр с лампой Вуда, при котором под ультрафиолетовыми лучами будут светиться места, поражённые грибком.
Для профилактики лишая необходимо соблюдать несколько простых правил:
- не пользоваться чужими предметами личной гигиены;
- тщательно мыть руки после общения с кошками и собаками;
- избегать стрессовых ситуаций;
- не переохлаждаться;
- вовремя лечить хронические заболевания;
- избегать стрессов;
- укреплять иммунитет;
- не пытаться избавиться от болезни народными методами и не заниматься самолечением;
- избегать контактов с людьми, имеющими странные поражения кожи.
Лишай — серьёзное кожное заболевание, которое можно выявить при помощи разнообразных методик: ПЦР, соскоба кожи, реакции на антитела к вирусам, клинического анализа крови и др. Проведение диагностики на ранних стадиях и своевременное лечение не позволит развиться осложнениям и перейти болезни в хроническую форму.
источник
Лишай — это группа дерматологических полиэтиологических заболеваний, для которой характерно появление сыпи и зудящих сухих/мокнущих элементов. Выделяют несколько разновидностей лишая, которые отличаются друг от друга по:
- типу имеющихся высыпаний;
- возбудителю;
- заразности;
- локализации.
Среди самых распространенных видов лишая у человека:
Течение болезни длительное. Всегда есть опасность вторичного заражения.
Обычно лишай вызывает грибковая либо вирусная инфекция. Механизм заражения до конца не изучен, поскольку далеко не все люди, даже входящие в группу риска, болеют лишаями. Предположительно, поражению кожных покровов грибком способствует одновременное воздействие следующих факторов:
- стресс;
- сниженный иммунитет;
- наследственная предрасположенность;
- эмоциональное/физическое переутомление;
- инфекционные болезни.
Заболеваемость разными видами лишая может варьироваться в зависимости от пола и возраста.
Причины розового лишая Жибера
Розовый лишай имеет инфекционно-аллергическую природу.
Причины опоясывающего лишая
Опоясывающий лишай развивается при вторичном контакте с вирусом Herpes zoster. Также его может вызвать активация скрыто протекающей герпетической инфекции. Его возбудитель — вирус семейства Herpesviridae.
Причины цветного лишая
Цветной или отрубевидный лишай поражает роговой слой эпидермиса. Его появлению способствуют потливость, себорейное состояние кожи, жаркий климат. Заражение происходит контактно-бытовым путем, то есть при использовании общих предметов обихода, при непосредственном контакте с больным человеком. Возбудителями разноцветного лишая являются грибы:
- Pityrpsporum orbiculare;
- Malassezia furfur;
- Pityrosporum ovale.
Причины стригущего лишая
Заражение стригущим лишаем происходит в результате контакта ребенка или взрослого с человеком или животным, зараженным трихофитией, а также предметами обихода, на поверхность которых попали споры гриба.
Причины красного плоского лишая
Красный плоский лишай относится к категории многопричинного заболевания, которое развивается под воздействием внутренних/внешних факторов, обуславливающих нарушение протекания иммунных и метаболических процессов. К заболеванию имеется наследственная предрасположенность. Также оно может возникнуть в результате контакта с некоторыми медикаментами и химикатами.
Симптомы розового лишая
Розовый лишай начинается с появления на коже бляшки ярко-розового цвета, диаметр которой составляет до 5 см. Если посмотреть на фото болезни, станет понятно, что это пятно, шелушащееся в центре. В течение 1-2 недель лишай начинает сильнее шелушиться по периферии, его центр становится как папиросная бумага.
Через неделю с момента появления первого пятна на спине, животе, плечах появляются округлые розовые пятнышки, располагающиеся по линиям натяжения кожи. Они могут сливаться между собой. После выздоровления длительное время на теле могут оставаться участки темного цвета.
Симптомы опоясывающего лишая
К симптомам опоясывающего лишая относятся:
- болезненность пораженного участка кожи и легкое жжение, которое возникает за несколько часов до появления первых высыпаний;
- боль в мышцах, суставах;
- онемение пораженных тканей;
- появление пузырьков разной величины, образование отека в местах их локализации;
- увеличение лимфоузлов.
На фото опоясывающий лишай обычно показан как односторонние высыпания, которые находятся на волосистой части головы, по ходу межреберных нервов, на животе или груди по направлению от позвоночника к грудине. Опоясывающий лишай как будто опоясывает туловище, поэтому его так называют.
Через несколько дней после появления пузырьков жидкость, содержащаяся в них, мутнеет. Они подсыхают, затягиваются корочкой. После отпадения последней на месте лишая остается пигментация. Затем может следовать вторая волна высыпаний. Инкубационный период опоясывающего лишая составляет около 2 недель.
Симптомы отрубевидного (разноцветного) лишая
Разноцветный лишай чаще поражает кожу спины, плеч, шеи, груди, редко — головы, бедер, паха, предплечий, кистей, голеней, заушных складок. Сначала больной замечает у себя розовые пятна небольшого размера, которые постепенно увеличиваются, сливаются, становятся коричневыми и после гибели грибка белеют. При этом возникают:
- зуд;
- жжение;
- шелушение кожи в месте поражения.
Разноцветный лишай может длиться несколько лет.
Симптомы стригущего лишая
К симптомам стригущего лишая, который на фото обычно изображают как залысину на волосистой части головы, относятся:
- зуд в очагах высыпаний;
- овальные и круглые розовые пятна без четких границ, возвышающиеся по периферии валиком (могут быть покрыты корочками, пузырьками).
Высыпания при стригущем лишае часто сливаются, образуя большие очаги. Инкубационный период составляет 5-7 дней.
Симптомы красного плоского лишая
Красный плоский лишай у детей и взрослых проявляет себя:
- зудом;
- поражением кожи в области передней поверхности голени, половых органов; туловища, сгибательных поверхностей предплечий;
- появлением пятен на ногтях, слизистой ротовой полости, ладонях, лице, подошвах.
На фото красный плоский лишай выглядит как бугорки темно-бурого цвета. Если грибок поражает ногтевые пластины, они темнеют и покрываются белыми полосками, по которым вскоре ноготь расщепляется.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика всех видов лишаев включает:
- выслушивание жалоб пациента;
- анализ анамнеза;
- осмотр высыпаний с целью определения их цвета, размера, формы, локализации и пр.
Далее действия дерматолога зависят от предварительного диагноза, который он поставил.
Диагностика розового лишая
Чтобы диагностировать розовый лишай у ребенка или взрослого, помимо врачебного осмотра, в ходе которого обычно и определяется конечный диагноз, дополнительно проводится:
- микроскопия чешуек для исключения сифилиса;
- серодиагностика сифилиса.
Также берется биохимический и общий анализ крови, сдается общий анализ мочи.
Диагностика опоясывающего лишая
Обычно врач может точно определить наличие розового лишая у пациента во время осмотра. Но в некоторых ситуациях требуется проведение дополнительных методов исследования:
- выявление ДНК вируса методом полимеразной цепной реакции в содержимом пузырьков и в крови;
- определение наличия антител к возбудителю заболевания;
- идентификация генома вируса возбудителя в клетках/срезах тканей методом гибридизацииIn situ.
Диагностика отрубевидного (цветного) лишая
Диагностика разноцветного лишая вкачает:
- пробу Бальцера (йодную пробу). Пораженные участки кожи обрабатывают йодом и сразу протирают спиртом. Отрубевидный лишай всегда окрашивается в коричневый цвет;
- осмотр под лампой Вуда (лишай выглядит как бурое или желтое свечение);
- микроскопическое исследование чешуек (позволяет выявить гифы (изогнутые короткие нити мицелия), овальные и круглые споры).
Диагностика стригущего лишая
Для определения стригущего лишая проводятся:
- осмотр очагов поражения с помощью лампы Вуда (лишай приобретает зеленый цвет);
- микроскопическое исследование;
- посев отделяемого на различные питательные среды (чтобы определить чувствительность возбудителя к антибиотикам);
- биохимический и общий анализы крови, анализ мочи.
Диагностика красного плоского лишая
Чтобы диагностировать красный плоский лишай у взрослого/ребенка, для гистологического исследования берется небольшой пораженный участок кожи. Также пациенту назначают общий анализ мочи и крови, биохимию.
Лечение розового лишая
Обычно розовый лишай не требует проведения медикаментозного лечения, так как проходит самостоятельно. Во время болезни нужно:
- соблюдать гипоаллергенную диету;
- ограничить водные процедуры;
- не пользоваться косметическими средствами;
- носить белье из натуральных тканей.
Если пациент жалуется на кожный зуд, ему назначают:
- антигистаминные препараты;
- гормональные кремы и мази, содержащие борную кислоту/цинк;
- гипосенсибилизирующие препараты.
К эффективным методам немедикаментозной терапии относится воздействие на кожные покровы УФ-излучением с длиной волны 280-320 нм.
Лечение опоясывающего лишая
Лечение опоясывающеголишая у детей и взрослых предусматривает использование Виролекса, Ацикловира, Зовиракса. Данные препараты эффективны в самом начале болезни. Дополнительно назначается Курантил, Фуросемид. Неплохих результатов помогает добиться внутривенное введение иммуноглобулина, активирующего иммуногенез.
В зависимости от тяжести заболевания больному может быть рекомендована симптоматическая терапия, заключающаяся в приеме:
- общеукрепляющих лекарств (витамины группы В);
- анальгетиков;
- жаропонижающих таблеток.
При расстройствах сна помогают седативные препараты. В некоторых случаях показан прием антидепрессантов. При ярко выраженной интоксикации организма проводятся дезинтоксикационные мероприятия с форсированным диурезом.
Местно очаги опоясывающего лишая можно обрабатывать раствором бриллиантовой зелени, пятипроцентной дерматоловой мазью. При вялотекущей форме заболевания используются метациловая мазь, Солкосерил. На участки кожи с высыпаниями локально можно воздействовать с помощью кварца, УФО, лазера.
Лечение отрубевидного лишая
Лечение отрубевидного лишая проводится в амбулаторных условиях. На возбудителя эффективно воздействуют противогрибковые средства:
- салициловый спирт (3-5%);
- салициловая мазь (5%);
- серная мазь (5-10%);
- резорциновый спирт (3-5%);
- Бифазол;
- Миконазол;
- Циклоперокс;
- Нафтифин;
- Ламизил и др.
Если очаги распространены по всему телу, предпочтителен прием внутрь Орунгала, Итраконазола, Кетоназола.
Лечение стригущего лишая
По возможности при лечении стригущего лишая следует ограничиться использованием местных препаратов. Если в патологический процесс вовлечена только гладкая кожа (волосяные луковицы не затронуты), можно поочередно обрабатывать очаги йодсодержащим раствором и противогрибковой мазью (Микроспор, Ламизил, Экзодерил).
При сильном воспалении кожипоказан прием антигрибковых препаратов внутрь. Оптимальны производные триазола — Итразил, Ирунин. Волосы в области стригущего лишая лучше сбривать или состригать.
Если на поверхности очага образуется нагноение, его нужно снимать, предварительно размягчая струпы салициловой мазью либо раствором перманганата калия. На стадии инфильтрата могут использоваться ихтиоловая мазь, Линимент по Вишневскому.
К дополнительным методам лечения стригущего лишая относятся витаминотерапия, а также прием препаратов, направленных на укрепление иммунитета.
Лечение красного плоского лишая
Лечение красного плоского лишая направлено на устранение зуда и жжения. Пациенту могут назначаться:
Хороших результатов помогает добиться селективная фототерапия либо ПУВА-терапия с использованием фотосенсибилизаторов. Также возможен комбинированный прием противомалярийных средств (Плаквенил, Делагил) и кортикостероидов (Дипроспан, Преднизолон).
Местная терапия при красном плоском лишае обычно не проводится. Если в патологический процесс вовлечены слизистые оболочки, их следует обрабатывать Ротоканом, Солкосерилом, кортикостероидными мазями и растительными маслами. В случае присоединения вторичной инфекции назначаются антибиотики.
Питание во время лечения лишая зависит от вида заболевания, но существуют продукты, одинаково полезные при поражении кожных покровов любым видом грибка:
- зеленые овощи, зелень;
- молочные продукты;
- зерновые завтраки;
- минеральная вода;
- натуральный мед;
- продукты с повышенным содержанием железа.
Розовый лишай требует соблюдения молочно-растительной диеты.
При опоясывающем, стригущем, красном плоском и разноцветном лишаях необходимо обогатить рацион:
- продуктами, богатыми витамином Е (арахис, облепиха, шиповник, угорь, грецкий орех, калина, щавель, кальмар, фундук, чернослив, лосось, овсяная/ячневая крупа, семечки, растительные масла);
- продуктами, являющимися источниками антиоксидантов и биофлавоноидов (яблоки, виноград, абрикосы, черника, черешня, чернослив, голубика, морковь, киви, вишня, сладкий красный перец, ячневая крупа, изюм и др.).
В список запрещенных продуктов при лечении любого вида лишая входят:
- пряности (горчица, перец, хрен);
- острые блюда, соления;
- алкоголь;
- мандарины.
Необходимо ограничить потребление:
- субпродуктов;
- копченостей, грибных и мясных бульонов;
- жирных сортов рыбы;
- консервов;
- соленых и острых сыров;
- кремовых тортов;
- бобовых;
- продуктов с консервантами.
Кофе, крепкий черный чай и какао пить в небольших количествах.
То, какой вред здоровью способен причинить лишай, зависит от его вида. Розовый лишай всегда протекает без осложнений. Прогноз болезни благоприятный для трудоспособности, здоровья.
Опоясывающий лишай является более опасным. Он может привести к:
- снижению двигательной активности в конечностях;
- частичной утрате чувствительности конечностей;
- воспалению оболочек спинного/головного мозга (энцефалит, менингит);
- вирусному поражению легких, печени;
- присоединению вторичной инфекции;
- воспалению роговицы глаза, глазного яблока, потере зрения.
Наиболее распространенное последствие опоясывающего лишая — постгерпетическая невралгия. Данное заболевание развивается после болезни и проявляется сильным болевым синдромом. Только через несколько месяцев боль проходит.
Отрубевидный и стригущий лишаи могут приводить к присоединению вторичной инфекции.Это делает процесс лечения более сложным, требует применения антибиотиков широкого спектра действия. Также трихофития может привести к образованию залысин, которые останутся на всю жизнь.
К осложнениям красного плоского лишая относятся:
- присоединение бактериальных инфекций;
- воспаление слизистой оболочки ротовой полости.
В группу риска по возникновению лишаев входят:
- маленькие дети;
- беременные женщины;
- лица с ослабленным иммунитетом;
- люди, не соблюдающие правила личной гигиены;
- владельцы домашних животных (особенно кошек, которые свободно ходят на улицу).
Профилактика розового лишая Жибера предусматривает:
- своевременное и грамотное лечение ОРВИ, ОРЗ;
- лечение кариеса, хронического тонзиллита, болезней десен;
- исключение переохлаждения организма;
- соблюдение правил личной гигиены;
- отказ от употребления спиртных напитков, курения;
- прием витаминно-минеральных комплексов в осенний и зимний периоды.
Профилактика опоясывающего лишая включает:
- исключение контакта с зараженным больным (люди, у которых диагностирован опоясывающий лишай, должны быть изолированы);
- укрепление иммунитета;
- соблюдение правил личной гигиены.
Чтобы снизить вероятность заражения, необходимо рационально питаться, закаливать организм, спать не менее 8 часов в сутки, заниматься физкультурой, совершать длительные пешие прогулки.
Профилактика отрубевидного (разноцветного) лишая — это исключение контакта с больными людьми, соблюдение правил личной гигиены. Во избежание повторного заражения (что случается очень часто), следует:
- провести дезинфекцию одежды (стирка при высокой температуре, глажка);
- пользоваться шампунями с кетоконазолом, противогрибковыми гелями;
- вести здоровый образ жизни, хорошо питаться;
- исключить вредные привычки.
Профилактика стригущего лишая (трихофитии) состоит в своевременном выявлении очагов болезни, изоляции больных и карантине лиц, которые с ними контактировали. Чтобы выявить детей, больных трихофитией, необходимо регулярно проводить профилактические осмотры в учреждениях образования.
Также важно исключить контакт с бездомными животными, исключить самовыгул домашних питомцев. После поездок на дачу кошек и собак следует просвечивать лампой Вуда. Если в доме находится больной стригущим лишаем, обязательно ежедневное проведение дезинфекционных мероприятий.
Профилактика красного плоского лишаязаключается в:
- исключении контакта с зараженными людьми;
- качественном уходе за полостью рта;
- своевременном лечении простудных заболеваний;
- исключении стрессов, переохлаждения организма;
- приеме витаминов осенью и зимой.
Пациенты, имеющие хронические заболевания, должны состоять на учете у терапевта.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
источник
Лишай — термин, объединяющий ряд заболеваний кожи. Характерными особенностями данных заболеваний являются папулы, пятна и узелковые элементы.
Лишай — это общее название для кожных дерматозов как инфекционного, так и неинфекционного характера.
Споры грибов могут сохранять жизнеспособность длительное время, например:
- в волосах могут до 10 лет;
- в чешуйках до 7 лет.
Внешне ухоженная бродячая кошка может являться источником заражения. Но сюрприз могут преподнести не только домашние и бездомные животные, но и люди. Основным источником заражения являются животные. В основном это коты и собаки. На долю которых приходится 80 и 15% соответственно всей зоонозной микроспории.
Реже это могут быть дикие животные:
Человек является только в 3% случаев источником заражения.
Основные виды:
- чешуйчатый;
- мокнущий;
- красный;
- отрубевидный;
- стригущий;
- опоясывающий;
- розовый.
Из статьи на сайте вы можете узнать, какой лишай у ребенка более распространен.
Рассмотрим подробнее диагностику розового лишая:
- сбор анамнеза;
- знание клинических симптомов;
- визуальный осмотр.
Анализы здесь практически не нужны. Можно взять соскоб для лабораторного исследования.
Очень важно дифференцировать розовый лишай от остальных видов. Как различить красный и розовый?
Красный лишай:
- характерная клиническая картина;
- никогда нет материнской бляшки;
- тёмно-красные высыпания с характерной сеткой, хорошо прослеживаемой на попадание солнечных лучей;
- своеобразные высыпания и шелушение.
Розовый лишай:
- наиболее характерна первичная материнская бляшка (жёлтая в центре);
- бляшка овальной формы;
- появляются корочки.
Рассмотрим опоясывающий лишай:
- сначала маленький участок кожи начинается немного краснеть (человек начинает себя неуютно чувствовать);
- через несколько дней проявляются маленькие сгруппированные пузырьки (идут по межрёберным областям) в виде пояса;
- поражена только одна половина;
- эти мелкие пузырьки быстро наполняются мутным содержимым;
- появляются корочки.
Определённую схожесть имеют розовый лишай и стригущий. Как их отличить? Берётся анализ на грибки. На основании полученных данных ставится диагноз.
Он может проявляться следующим образом:
- высыпания в области глаз и носа;
- могут быть энцефалиты, а также менингиты;
- незначительное нарушение слуха;
- высыпания по ходу тройничного нерва, а также его воспаление и парезы;
- возможно поражение глаз.
Проводить диагностику опоясывающего лишая достаточно просто:
- Необходимо сдать анализы на наличие вируса герпеса 1 и 2 типа.
- Используется культуральный метод. Но высевание культуры займёт много времени.
- Анализ крови не поможет поставить точку в области диагностики этого вируса. Лучше использовать метод ПЦР.
Тут вы найдете аналогичную статью на тему опоясывающий герпес.
Что происходит при попадании спор на кожу? Патологический грибок паразитирует на гладкой коже, волосяном покрове головы. Попав на благоприятную почву, он начинает быстро расти и размножаться.
Первичные проявления стригущего лишая:
- Первичные проявления его представлены в виде розово-красного пятна с выраженным шелушением. Первым делом грибок проникает в луковицу волоса. Вокруг него появляется белое устье.
- Через неделю он врастает в ткань волоса из-за чего тот ломается 0,5 см выше кожного покрова. Отсюда и название стригущий лишай.
Микроспория может поражать любые участки кожных покровов:
- туловище;
- верхние конечности;
- нижние конечности;
- лицо;
- шея и т. д.
Диагноз может поставить только специалист. Микроспория может быть похожа на аллергию, поэтому важно вовремя обратиться к специалисту.
А вот если инфицирование произошло от человека, то инкубационный период длится до 4 месяцев.
Инфицирование человека происходит при близком контакте:
А также при использовании вещей больного:
- расчёска;
- ножницы;
- головные уборы и т. д.
Перечень возбудителей лишая:
- различные вирусы;
- геофильные грибы;
- антропофильные грибы;
- зооантропофильные грибы.
Часто возбудителями становятся различные вирусы: они могут провоцировать развитие розового и опоясывающего лишая.
Провоцировать возникновение заболеваний вирус будет при определённых условиях. Главным условием является ослабление иммунитета. Предупредить заражение вирусами практически невозможно. Поэтому не существует средств профилактики.
Геофильные грибы также могут быть причиной инфекции. Как происходит заражение? Главное место обитания геофильных грибов — почва. Поэтому заражение происходит при контакте с землёй (почвой).
- употребление в пищу немытых фруктов;
- несоблюдение правил гигиены.
Но при попадании в организм здорового человека геофильный грибок уничтожается и разрушается под действием антител. То есть защитные реакции здорового организма прекращают жизнедеятельность геофильных грибков.
Если же организм человека ослаблен, то геофильный грибок начинает активно размножаться. В таком случае он может вызывать различные инфекционные заболевания.
Возбудителями также являются антропофильные грибы. Они могут вызывать различные инфекционные заболевания, в том числе трихофитию. Каким образом происходит заражение антропофильными грибами? Антропофильные грибы передаются от человека к человеку. А также можно заразиться через различные предметы, которыми пользовался заражённый человек.
Зооантропофильные грибы передаются от животных (кошек, собак, кроликов и т. д.).
Каждая разновидность лишая обладает определенными симптомами. Рассмотрим их подробнее.
Чешуйчатый лишай:
- характерные пятнистые высыпания (сливаются в маленькие очаги и немного увеличиваются в диаметре);
- атипичная зона поражения (поясничная область, ягодичная область, сгибы ног и рук);
- достаточно сухие высыпания (могут вызывать зуд);
- пятна красного цвета (приподняты над кожей).
Красный лишай:
- достаточно сильный зуд в местах высыпаний;
- заболевания слизистых оболочек;
- атипичная локализация (на тыльной стороне голени и стоп);
- на протяжении длительного периода времени сохраняется пигментация;
- папулы красного цвета.
Стригущий лишай:
- пятна имеют неприятный запах;
- высыпания могут быстро разрастаться;
- выпадение волос на волосистой части;
- сильный зуд и неприятные ощущения;
- шелушение;
- мелкие пятна красноватого оттенка.
Розовый лишай:
- сильный зуд;
- боль концентрируется в зоне поражения;
- хаотичное расположение высыпаний;
- высыпания имеют красноватый оттенок;
- пятна могут шелушиться.
Отрубевидный лишай:
- усиление потливости;
- незначительный зуд;
- хаотичное расположение пятен;
- пятна имеют неровные границы;
- незначительное шелушение пятен;
- изменение цвета пятен.
Опоясывающий лишай:
- незначительное увеличение лимфоузлов;
- боль концентрируется в зоне поражения
- может немного повышаться температура тела;
- в месте локализации может быть зуд;
- высыпания локализуются на голове, ногах, руках, туловище;
- высыпания могут быть расположены только на одной стороне;
- высыпания имеют мутноватое содержимое.
При подозрении на лишай нужно обратиться за консультацией к таким специалистам:
- дерматолог;
- терапевт;
- педиатр (обращаться детям).
Как правило, сначала обращаются к терапевту. Потом специалист даёт направление к дерматологу для проведения комплексного лечения.
Для диагностика этого заболевания могут назначаться такие анализы:
- культурный анализ;
- микроспорический анализ;
- общий анализ крови;
- ПЦР.
Анализы назначает лечащий врач. Возможно, врач, вообще, не назначит анализы.
Полимеразная цепная реакция — это один из самых современных методов диагностики. ПЦР является лабораторным методом диагностики. Он был разработан в 1983 г. ПЦР позволяет получать копии фрагментов ДНК. Данным методом диагностируется содержимое пузырька и кровь. Диагностика методом полимеразной цепной реакции осуществляется в течение 24 часов.
Общий анализ крови назначают для определения сложных форм инфекционного заболевания. Это даёт возможность правильно назначить лечение.
Для установления точного анализа лечащий врач может назначить микроспорический анализ. Микроспорический анализ позволит выявить возбудителя.
Культурный анализ является отличным методом диагностики. Он позволяет выявить возбудителей наиболее распространённых инфекций.
Лампа Вуда используется для диагностики грибковых заболеваний. Это очень быстрый метод диагностики.
Основные преимущества лампы Вуда:
- отсутствие противопоказаний;
- скорость диагностики;
- безвредность.
Диагностика проводится так:
- Проводится очистка кожи.
- На глаза надевают очки.
- Проводиться диагностика.
Этот метод можно использовать только для диагностики отрубевидного лишая.
Рассмотрим подробнее метод диагностики:
- Очищаем кожу от загрязнений.
- Наносим на кожу йод.
- Наблюдаем.
Лишай является одним из самых распространённых кожных заболеваний. Это достаточно неприятная проблема, с которой сталкиваются многие люди.
Специалисты не рекомендуют заниматься самолечением. Лучше обратиться к врачу-дерматологу. Сначала назначат анализы, а по их результатам — лечение. Чтобы быть уверенным в излечении, необходимо пройти полный курс терапии.
источник
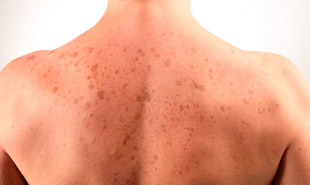
Заболевание имеет хроническое течение с частыми рецидивами, которые регистрируются в основном весной и летом, т. е. во время высокой солнечной активности. Без своевременно проведенной терапии элементы начинают сливаться друг с другом, патологическая зона увеличивается, что причиняет человеку значительный эстетический дискомфорт. Именно поэтому, чтобы предупредить дальнейшее прогрессирование болезни, ее нужно быстро выявить и начать лечение.
Возбудителями заболевания являются дрожжеподобные грибы. Они все время обитают на кожных покровах человека и относятся к условно-патогенным микроорганизмам. Вызвать трубчатый лишай может один из двух представителей — Малассезия фурфур (Malasseziafurfur) или Питироспорум (Pityrosporumovaleuorticulare).
Размножение возбудителя сопровождается прорастанием его нитей (мицелия) в поверхностный слой кожи и ее поры. Иммунная система не реагирует на подобные изменения, поскольку такие грибы являются условно-патогенными и находились в человеческом организме ранее . В результате возбудитель проникает в глубокие слои кожи и формирует сеть из мицелия .
Появление патологических пятен обусловлено нарушениями в деятельности меланоцитов. В норме они вырабатывают пигмент меланин, придающий коже вид загара. Под влиянием дрожжеподобных грибов продукция существенно снижается, что приводит к образованию пятен, отличающихся по цвету от неизмененных участков .
Трубчатый лишай одинаково распространен среди мужчин и женщин. В большинстве случаев его удается выявить у человека в промежуток между 16 и 40 годами. Такая зависимость от возраста обусловлена повышенной деятельностью сальных желез.
Нахождение дрожжеподобных грибов на поверхности кожи у здоровых людей, подтверждает тот факт, что для развития трубчатого лишая одного их наличия недостаточно. Активное размножение и проявление патогенных свойств наступает под влиянием неблагоприятных факторов, которые возникают внутри или вне человеческого организма.
В роли первых, так называемых эндогенных, могут выступать заболевания различных органов и систем. Наибольшему риску возникновения трубчатого лишая подвержены люди, имеющие хронический инфекционный процесс в организме (туберкулез, ВИЧ-инфекцию, СПИД), с нарушенным метаболизмом (при сахарном диабете, патологиях щитовидной железы, болезни Иценко-Кушинга), с воспалительными процессами в желудочно-кишечном тракте, онкологическими заболеваниями.
К развитию отрубевидного лишая нередко приводит повышенное содержание витамина А, дисбаланс гормонов, который наблюдается в основном у беременных или пожилых женщин (в климактерический период). Наиболее значимым внутренним провоцирующим фактором, приводящим к возникновению болезни и на который невозможно повлиять, является наследственная предрасположенность . Она заключается в измененном химическом составе пота и/или усиленной работе секретных желез .
Среди внешних (экзогенных) факторов, провоцирующих трубчатый лишай, особое внимание уделяют неблагоприятным условиям окружающей среды — высоким температурам, ультрафиолетовому излучению (особенно весной и летом), повышенной загазованности, загрязнениям воды и почвы тяжелыми металлами.
Усугубить ситуацию может частое посещение соляриев, длительное использование антибактериальных средств, неподходящих косметических средств по уходу и кремов для загара.
Стрессовые ситуации, эмоциональная лабильность служат благоприятным фоном для запуска патологических процессов, в результате которых развивается трубчатый лишай. Легко корректируемым, но довольно часто встречающимся провоцирующим фактором является длительный и бесконтрольный прием некоторых лекарственных препаратов — антибиотиков, цитостатиков или глюкокортикостероидов.
В совокупности все рассмотренные причины существенно влияют на иммунную систему, ослабляя как местные, так и системные защитные силы организма.
Симптомы патологии появляются поэтапно. Изначально на коже образуются пятна небольшого размера (до 2 см в диаметре), имеющие бледно-розовую окраску. По истечении времени они способны менять цвет (становятся темнее) и размер. Края у элементов рваные, но четко очерченные. Они не возвышаются над поверхностью кожи.
Для трубчатого лишая не характерны признаки воспаления — отечность, гиперемия и болезненность. При механическом воздействии на поврежденные участки кожи (трение, соскабливание) может возникать шелушение.
Пятна склонны образовываться на открытых, не защищенных от солнечных лучей, участках тела. У взрослых обычно это область шеи, плеч, передней и задней поверхности грудной клетки, живот, ладонная сторона кистей рук.
У детей изменения чаще диагностируются на ногах, в подмышечных впадинах и на волосяном покрове головы. Повышенная потливость этих участков приводит к разрастанию и распространению зоны поражения.
По окраске пятна существенно отличаются от здоровых тканей, поскольку они не претерпевают изменений под действием солнечного излучения, оставаясь в виде светлых очагов на теле.
Во время осмотра пораженных участков следует проверить наличие характерных для заболевания проявлений. К ним относятся свечение пятен под люминесцентной лампой Вуда желтым светом и отслаивание кожи в виде стружки во время поскабливания предметным стеклом (симптом Бенье).
Для установления диагноза проводится йодная проба Бальцера. Исследование подразумевает нанесение на пораженные участки 3% или 5% раствора йода, который хорошо проникает вглубь кожных покровов. Подтверждает диагноз окрашивание пятен в темно-коричневый цвет, что помогает отличить их от здоровых тканей. Аналогичными свойствами обладают растворы бриллиантового зеленого и Фукорцина.
Высокоинформативным дополнительным методом исследования является изучение взятого с пораженного участка кожи соскоба под микроскопом. Благодаря его проведению можно обнаружить частицы возбудителя (нити грибка). Из лабораторных обследований основное внимание уделяют общим анализам мочи и крови (развернутому), пробе Вассермана для исключения сифилиса.
Для того чтобы установить верный диагноз, достаточно знать, как выглядит трубчатый лишай. Но правильно интерпретировать имеющиеся у человека симптомы может только специалист, занимающийся диагностикой и лечением кожных заболеваний — врач-дерматолог.
Для заболевания характерны некоторые симптомы, которые встречаются и при многих других схожих патологических состояниях. К ним относятся витилиго, сифилитическая лейкодерма и розовый лишай.
Таблица — Дифференциальная диагностика трубчатого лишая с основными схожими заболеваниями
p, blockquote 26,0,0,0,0 —>
| Заболевание | Схожие признаки | Отличительные черты |
| Витилиго | На начальных этапах развития имеет практически одинаковые клинические проявления с трубчатым лишаем. Пятна появляются в результате нарушенной деятельности меланоцитов. Склонны к распространению и слиянию. Болезнь не вызывает никаких субъективных ощущений | Для заболевания свойственно появление пятен исключительно молочно-белой окраски, которые имеют четкую границу с окружающими, здоровыми тканями |
| Сифилитическая лейкодерма | Пятна могут иметь различный оттенок и спустя некоторое время (2-3 недели) терять свою пигментацию. Их появление связано с повреждением меланоцитов | Вызвано заболевание не условно-патогенными грибами, а бледной трепонемой. Образующиеся на коже пятна одинакового размера, расположены удаленно друг от друга, не склонны к слиянию |
| Розовый лишай | При этом заболевании на теле появляются пятна, которые визуально похожи на образования при трубчатом лишае. Кожные дефекты имеют аналогичную розовую окраску | Для болезни свойственно образование единичного, «материнского» очага на начальных стадиях, который является предшественником других элементов. По периферии пятен расположен красный ободок. Располагаются в области наименьшего растяжения кожных покровов (спина, живот, бедра). Элементы способны исчезать самостоятельно, без какого-либо лечения |
Окончательно отличить трубчатый лишай от клинически схожих заболеваний возможно при помощи дополнительных методов обследования. Так во время осмотра пораженных участков кожи с использованием ультрафиолетовой лампы Вуда, благодаря характерному свечению, удается распознать, какое заболевание у человека, трубчатый лишай или сифилитическая лейкодерма.
Достаточно высокой информативностью в дифференциальной диагностике обладает реакция Вассермана (положительная при наличии бледной трепонемы), биопсия с гистологическим изучением измененных участков.
Главной задачей терапии является обнаружение и устранение основной причины болезни. Важно не только повлиять на сам возбудитель, но и постараться устранить влияние всех провоцирующих факторов. Следует помнить, что трубчатый лишай часто развивается на фоне других эндокринных, иммунных заболеваний или патологий пищеварительной системы.
Терапия, помимо использования специфических препаратов, заключается в соблюдении правил личной гигиены. Регулярно, не менее 2 раз в день, проводятся водные процедуры. Специалисты рекомендуют людям с трубчатым лишаем отказаться от ванн в пользу принятия душа. После купания необходимо вытирать кожу только чистым, свежевыстиранным полотенцем. Водные процедуры следует принимать каждый раз после интенсивной физической нагрузки, которая привела к потливости.
Очень важно пересмотреть рацион. Необходимо отдавать предпочтение овощам и фруктам. Особенно богаты на необходимые витамины смородина, черника, малина, яблоки, кабачок, сельдерей, капуста и свекла. Они способствуют поддержанию и укреплению иммунитета, влияют на обмен веществ в организме.
Из рациона на время лечения желательно полностью убрать алкогольные напитки, хлебобулочную продукцию (исключение — хлеб, изготовленный из муки грубого помола).
Для того чтобы избавиться от трубчатого лишая, в большинстве случаев достаточно местной терапии с помощью мазей, кремов, лосьонов и пр . При обширных очагах поражения и длительном течении заболевания применение местных противогрибковых средств сочетать с приемом таблеток . Для большей эффективности и стойкого эффекта необходимо соблюдать рекомендации по режиму питания и гигиене .
Местная терапия является наиболее предпочтительным вариантом при трубчатом лишае. В основном назначают мазь, крем, спрей или лосьон, которые содержат вещество с выраженным противогрибковым действием. Выбранные препараты наносятся исключительно на пораженные, предварительно очищенные участки кожи.
В настоящее время на фармацевтическом рынке существует большое количество противогрибковых средств, однако многие из них содержат идентичное действующее вещество.
Таблица — Применяемые препараты
p, blockquote 37,0,0,0,0 —>
| Активный компонент | Основное действие | Название медикаментов |
| Нафтифин | Разрушает клеточную структуру возбудителя | Экзодерил, Микодерил |
| Бифоназол | Нейтрализует возбудитель и предотвращает его распространение | Микоспор, Бифасам, Бифосин, Бифоназол |
| Клотримазол | Препятствует распространению грибка за счет ухудшения его проникающей способности | Амиклон, Имидил, Кандизол, раствор Кандид, Канизон, Кандибене, Клотримазол, Канестен, Фунгинал, Фунгицип |
| Тербинафин | Разрушает клеточную структуру грибка, что приводит к его незамедлительной гибели | Атифин, Бинафин, Ламизил, Ламитель, Миконорм, Тербинокс, Тербинафин, Тербизил, Тебикур, Термикон, Тербикс, Унгусан, Экзитер, Экзифин |
| Изоконазол | Является синтетической разновидностью имидазола, проявляет выраженное противогрибковое действие | Травокорт, Травоген |
| Миконазол | Угнетает репродуктивные функции возбудителя, отрицательно сказывается на процессе размножения и приводит к его гибели | Дактарин, Микозон |
| Эконазол | Разрушает клеточную структуру грибка | Ифенек, Экодакс |
Учитывая, что пятна при трубчатом лишае могут появляться и на волосистой части головы, для их устранения следует использовать шампуни с антимикотическим действием. Наиболее известны — Себозол, Дермазол, Низорал, Микозорал, Микокет, Перхотал. Основным активным компонентом данных средств является кетоконазол, который блокирует процесс синтеза, тем самым препятствует размножению грибка.
При трубчатом лишае используют шампуни на основе сульфида селена (Сульсен Мите, Сульсен Форте), раствора тиосульфата натрия и пиритиона цинка (Кето-плюс, Скин-кап, Цинокап).
Детям необходимо подобрать лекарство, которое способно вызвать наименьшее количество побочных реакций. В перечень самых безопасных противогрибковых препаратов вошли 1% мазь Бифоназол, спрей Клотримазол и таблетки Кетоконазол.
Чтобы ускорить процесс выздоровления, специалисты рекомендуют использовать лекарства, обладающие кератолитическим действием. Такие средства способствуют быстрому отшелушиванию поверхностного слоя пораженного участка кожи, в котором содержится большое количество возбудителя. Указанным эффектом обладают 3-5% салициловый спирт и 5% мазь, 5-10% гликолевая кислота, 5-10% резорциновый или салицилово-резорциновый спирт, 50% мазь с мочевиной и мазь Ариевича.
Кератолитические препараты наносят на поврежденные участки кожи каждые 3 часа. Для повышения эффективности действия и ускорения процесса излечения их часто комбинируют с антисептиками — Мирамистином, Фукорцином или йодом.
Некоторые специалисты до сих пор в лечении трубчатого лишая используют метод Демьяновича. Согласно ему, пораженную кожу необходимо обработать 60% раствором натрия тиосульфата. Спустя 10 минут процедуру следует повторить. Завершающий этап заключается в двукратном, с интервалом в 5 минут, нанесении 6 или 18% раствора разбавленной соляной кислоты.
Таблетки с антимикотическим действием назначают в случаях, когда местное лечение не дало положительного эффекта. Данную форму препаратов используют на начальных этапах терапии, когда высыпания на коже чрезмерно выражены, имеют распространенную форму, а само заболевание часто рецидивирует.
В основном применяют препараты на основе кетоконазола (Фунгистаб, Ороназол, Низорал, Микозорал, Фунгинок, Фунгавис), итраконазола (Итразол, Румикоз, Орунит, Текназол) и флуконазола (Фунзол, Флуконорм, Дифлазон, Микомакс, Цискан).
Прием системных противогрибковых препаратов может занять несколько месяцев, в то время как местная терапия обычно длится не более 4 недель.
Важно знать, что действие противомикозных медпрепаратов отличается высокой токсичностью и негативным воздействием на печень, что связано с повреждением клеток паренхимы. В связи с этим после завершения назначенной терапии рекомендуется на протяжении 10 дней принимать гепатопротекторы, содержащие экстракт расторопши, например, Эссенциале, Гепабене. Подробнее о защите печени можно прочитать по ссылке здесь.
В большинстве случаев отрубевидный лишай хорошо лечится, но существует высокая вероятность рецидива при наличии сопутствующих факторов (УФ-излучение, инфицирование, низкий иммунитет).
Для повышения сопротивляемости организма и поднятия иммунитета, взрослым назначают курсами настойки элеутерококка и эхинацеи, Иммунал, Тонзилгон.
Детям выписывают ректальные свечи Виферон. В качестве вспомогательной терапии рекомендуют принимать комплекс витаминов. Исключением является имеющиеся признаки передозировки организма витамином А.
Лечение народными средствами иногда позволяет существенно ускорить процесс выздоровления.
Большой популярностью пользуются рецепты, в которых в роли основного действующего вещества выступает дегтярное мыло. Это обусловлено способностью продукта подавлять жизнедеятельность возбудителя, предотвращать присоединение вторичной инфекции и ускорять процесс заживления поврежденного эпителия.
Из дегтярного мыла самостоятельно можно изготовить пасту или раствор. Оба средства нужно оставить на коже на некоторое время (10-30 минут), после чего смыть большим количеством теплой воды.
Яблочный уксус обладает выраженным обеззараживающим действием. К тому же было замечено, что его использование приводит к быстрому исчезновению пигментных пятен. Приготовленным на основе уксуса из яблок раствором протирают пораженные участки кожи. Его же можно использовать и для постановки компрессов.
Масла шиповника, оливы и облепихи являются натуральными растительными компонентами с сильными антиоксидантными и иммуностимулирующими свойствами. Это связано с содержанием в них необходимого организму комплекса витаминов (особенно С).
Прежде чем лечить в домашних условиях трубчатый лишай, необходимо проконсультироваться с врачом-дерматологом. Это поможет избежать появления нежелательных реакций, поскольку даже средства, содержащие исключительно растительные компоненты, могут оказаться небезопасными для здоровья. К нетрадиционной медицине следует прибегать только как к методу, дополняющему основную терапию.
Поскольку любое заболевание намного легче предотвратить, чем вылечить, основное внимание следует уделять именно первичной профилактике.
Человеку, имеющему повышенный риск заболеваемости, следует обязательно соблюдать целый ряд мероприятий:
p, blockquote 59,0,0,0,0 —>
- Избегать действия прямых солнечных лучей в период с 11:00 до 16:00.
- Пользоваться в летнее время года специальными кремами с УФ-фильтрами.
- Отказаться от средств, действие которых направлено на усиление загара.
- Не посещать солярии.
- Не использовать каждый день антибактериальные средства по уходу за кожей.
- После каждого купания насухо вытирать тело.
- Пользоваться исключительно собственными средствами личной гигиены (мочалками, полотенцами, станками для бритья).
- Отдавать предпочтение одежде из натуральных тканей (основной процент в составе должен приходиться на лен, хлопок).
- Регулярно проходить обследования и осмотры у врачей.
Поскольку симптомы заболевания намного чаще проявляются летом, в этот период необходимо особенно внимательно следить за состоянием кожных покровов . Желательно избегать чрезмерных физических нагрузок, которые приводят к повышенной потливости.
Вопрос: Заразен ли трубчатый лишай?
Ответ: Грибок, вызывающий солнечный лишай, является условно-патогенным микроорганизмом и в норме присутствует на поверхности кожи у большинства здоровых людей. Известны случаи, когда при тесном и длительном контакте возбудитель передавался от одного человека к другому. Однако при нормально функционирующей иммунной системе заболевание не развивается.
Вопрос: Как можно быстро вылечить патологию?
Ответ: К появлению симптомов заболевания приводит активное размножение возбудителя. Избавиться от них можно, разрушив клеточную структуру грибка. Таким свойством обладают исключительно препараты с антимикотическим действием. Если поражена небольшая площадь кожных покровов, полное выздоровление может наступить через 3-4 недели с начала терапии.
К появлению трубчатого лишая приводит активное размножение условно-патогенных видов грибка. Происходит это под влиянием неблагоприятных факторов, в роли которых могут выступать как многие заболевания внутренних органов, так и плохие условия окружающей среды.
Отрубевидный лишай проявляется пятнами на коже, которые имеют разные размеры и окраску, и хорошо выделяются на фоне здоровых тканей (особенно загара). Данный косметический дефект не вызывает болезненного дискомфорта, поскольку на измененных участках не развивается воспалительный процесс.
Несмотря на то что трубчатый лишай склонен прогрессировать, к появлению опасных осложнений он не приводит. Нередко диагноз удается поставить, исключительно основываясь на наличии характерных клинических признаков.
Устранить симптомы заболевания можно с помощью противогрибковых препаратов местного или системного действия. Выбор лекарственного средства будет зависеть от степени выраженности проявлений и количества обострений. Назначать и корректировать курс лечения может только лечащий врач.
p, blockquote 69,0,0,0,0 —> p, blockquote 70,0,0,0,1 —>
Трубчатый лишай необходимо отличать от розового лишая. Внешне заболевания очень схожи — появляются светлые пятна на коже. Но принципы лечения и профилактики существенно отличаются. Все о розовом лишае — симптомах, диагностике и методах терапии читайте в статье по ссылке здесь (статья в работе).
источник