Организм каждого человека является достаточно сложным механизмом. Как только на него оказывают какие-либо воздействие, или же внутри происходят изменения, мозг получает определенный сигнал. В этой части системы выделяются специальные вещества, которые транспортируются в железы внутренней секреции посредством кровообращения.
Уже на этом месте, после обработки поступившей информации, происходит выработка нужных гормонов. Данные вещества несут прямую ответственность за то, какой будет реакция. Некоторые пациенты могли сталкиваться с тем, что им назначали анализ на андростендион. Что это такое и какова его роль в организме мало кто знает.
Одним из важных гормонов, определяющих работу половой системы мужчины, является андростендион. Он является составляющей частью стероидной группы. Если рассматривать организм женщины, то в нем данный компонент продуцируется посредством яичников и надпочечников. Пройдя несколько этапов трансформации, рассматриваемое вещество превращается во всем известный тестостерон.
Для исследования используют венозную кровь. Источник: endokrinnayasistema.ru
В организме девушек ему отведено несколько ролей:
- Помогает наращивать мышечную массу и восстанавливать силы;
- Способствует лучшей выработке белков;
- Не дает белку слишком быстро покидать клетки и выводиться;
- Помогает снижать уровень концентрации глюкозы;
- Принимает участие в процессе жирового распада;
- Повышает уровень сексуального влечения;
- Участвует в продуцировании гормонов половой системы;
- Коррекция работы сальных желез.
Если спросить у врача, что за анализ на андростендион, он ответит – это исследование, которое позволяет определить, в каком количестве гормон находится в составе крови. Если его будет очень много у женщины, то у нее начнут развиваться половые признаки по мужскому типу, изменится тембр голоса и очертания фигуры.
Понимая, насколько это вещество является важным, и как может сказаться его избыток или недостаток, девушки всегда интересуются, в каких ситуациях необходим анализ на андростендион. Зачастую исследование назначают пациентка для определения, в каком состоянии находятся яичники и надпочечники.
Благодаря этому можно диагностировать следующие нарушения:
- Неправильная работа половых желез;
- Определение причин маточных ацикличных кровотечений;
- Нарушение стабильности менструального цикла;
- Причины возникновения гирсутизма и вирильного синдрома;
- Раннее и позднее половое созревание;
- Большое количество прыщей;
- Облысение;
- Невозможность зачать ребенка.
Также стоит отметить, что представленный анализ обязательно проводится пациенткам, которым необходимо подобрать наиболее подходящую методику терапии гиперплазии надпочечников у женщин. Чтобы результаты проведенного исследования были информативными, перед его выполнением нужно придерживаться некоторых правил.
В большинстве случаев анализ врачи назначают пациенткам за неделю до или после менструальных кровотечений. Для исследования используется кровь, полученная из вены. Если в текущем цикле девушке предстоит сдавать анализ на андростендион, то в течение месяца не рекомендуется принимать лекарственные средства из гормональной группы.
Перед исследованием месяц нельзя принимать гормоны. Источник: mamaplus.md
Не все пациентки внимательно относятся к подготовительному периоду. В результате этого они получают недостоверную информацию. Примерно за сутки до анализа нужно придерживаться щадящей диеты, исключить употребление алкоголя и выполнения физических нагрузок. Также рекомендуется оградить организм от стресса. Примерно за 3 часа нельзя курить.
В современной медицине существует множество различных способов, воспользовавшись которыми можно установить уровень концентрации андростендиона в составе сыворотки крови у женщины. Однако наиболее точной является методика ИФА или иммуноферментный анализ. Забор биологического материала врач произведет в процедурном кабинете.
После этого в образец вводит специальное вещество, являющееся реагентом. Главная его особенность кроется в том, что он может связываться с андростендионом, при этом изменяя свой цвет. В зависимости от того, насколько интенсивным будет оттенок, специалист определит количество гормонов в организме. Забрать результаты можно будет через сутки.
В зависимости от того, к какой возрастной категории принадлежит пациентка, нормы содержания гормонов в составе крови будет колебаться. Начиная с семилетнего возраста и до 30 лет уровень концентрации существенно повышается, после чего начинает падать. У детей до 10 лет в норме вещества содержится 8-50 нг/100 мл, у подростков он составляет 8-240 нг/100 мл, а у взрослых женщин 85-275 нг/100 мл.
Важная особенность заключается в том, что необходимо отталкиваться от тех показателей, которые внесены в бланке соответствующей лаборатории. Это обусловлено тем, что каждая клиника имеет собственный подход к проведению такого исследования и, поэтому могут использоваться другие единицы измерения, и указанные нормы не будут совпадать.
Стоит отметить, что половой гормон андростендион может изменять свой уровень концентрации, в зависимости от времени суток, а также периода менструального цикла девушки. Поэтому на незначительное отклонение врачи редко обращают внимание. Однако если они присутствуют постоянно и выражены, то это может быть признаком серьезных заболеваний.
Считается нормальным, если у женщины на протяжении дня или даже целого месяца уровень гормона незначительно завышен. В этом случае единственное, что может пострадать, так это лишь психоэмоциональное состояние, которое выражается в повышенной раздражительности. Стоит отметить, что больше всего этого вещества в середине цикла.
При повышении уровня гормона возможно развитие СПКЯ. Источник: webmedinfo.ru
Если уровень концентрации андростендиона высокий длительное время, то это может говорить о следующих состояниях:
- Синдром поликистозных яичников или наличие на них новообразований;
- Опухоль или гиперплазия надпочечников;
- Заболевания аутоиммунного и нейродегенеративного характера
- Прогрессирование остеопороза;
- Синдром Иценко-Кушинга.
При этих нарушениях не исключено наличие таких сопутствующих симптомов, как появления ацикличных маточных кровотечений, нарушение репродуктивных функций, формирование фигуры по мужскому типу, грубый голос, раннее половое созревание. При повышенной концентрации андростендиона его корректировкой должен заниматься эндокринолог или гинеколог.
Как говорилось в самом начале, организм каждого человека является достаточно сложным механизмом. Именно поэтому для него опасно как чрезмерное, так и недостаточное содержание половых гормонов. Если в ходе исследования биологической жидкости было установлено, что уровень вещества занижен, то это также говорит о проблемах со здоровьем.
У женщин могут возникнуть такие состояния:
- Функциональная недостаточность фолликулярного аппарата;
- Нарушение выработки гормонов корой надпочечников;
- Гемоглобинопатия, передающаяся по наследству;
- Недостаточное продуцирование гормонов гипофизом.
Не стоит исключать того, что пониженный результат может являться следствием продолжительной жесткой диеты или полного отказа от мяса, например вегетарианства. На уровень концентрации также оказывают влияние и препараты гормональной группы. Снижение количества андростендион в составе крови случается очень редко, но тоже требует внимания специалиста.
Представленный половой гормон является очень важным для организма женщины. Благодаря ему репродуктивная система может работать нормально. Также это вещество необходимо для хорошего здоровья девушки и ее красоты. Если каких-либо жалоб нет, то сдавать анализ не требуется, но при их наличии обязательно необходимо пройти полное медицинское обследование.
источник
Синонимы : 4-Androstene-3, 17-dione, 4-androstenedione, 17-ketotestosterone, А4
Мы сократили затраты на рекламу и содержание точек забора биоматериала. Поэтому цена на анализы для вас в 2 раза ниже. Мы сделали это, чтобы вы сдавали анализы легко и управляли своим здоровьем
Анализ будет готов в течение 1 дня, исключая воскресенье (кроме дня взятия биоматериала). Вы получите результаты на эл. почту сразу по готовности.
Срок исполнения: 2 дня, исключая субботу и воскресенье (кроме дня взятия биоматериала)
Не сдавайте анализ крови сразу после рентгенографии, флюорографии, УЗИ, физиопроцедур.
ВАЖНО: Взятие крови на гормоны рекомендовано проводить в утренние часы, если другое время не указано лечащим врачом.
Для проверки динамики показателя каждый раз выбирайте одинаковые интервалы сдачи анализа.
Обсудите с врачом прием лекарственных препаратов накануне и в день проведения исследования крови, а также другие дополнительные условия подготовки.
За 24 часа до взятия крови:
Ограничьте жирную и жареную пищу, не принимайте алкоголь.
Исключите спортивные тренировки и эмоциональное перенапряжение.
От 8 до 14 часов до сдачи крови не принимайте пищу, пейте только чистую негазированную воду.
60 минут до забора крови не курить.
15-30 минут перед забором крови находиться в спокойном состоянии.
Андростендион синтезируется в надпочечниках, а также в яичниках у женщин и в семенниках у мужчин. Это соединение является предшественником эстрогена, тестостерона и ряда других гормонов. Андростендион отвечает за формирование половых признаков в подростковом периоде.
Избыток андростендиона у женщин становится причиной остеопороза, нарушения менструального цикла и, как следствие, бесплодия. Наблюдается чрезмерный рост волос на теле, голос становится грубым. У девочек под воздействием этого гормона происходит раннее половое созревание. У мужчин большую роль играет низкая концентрация андростендиона. В результате возникают эректильные дисфункции, ожирение по женскому типу, снижение сексуального влечения, увеличение предстательной железы.
Синтез андростендиона может нарушиться вследствие таких заболеваний, как опухоли надпочечников, семенников, яичников, бесконтрольный прием гормональных препаратов. В организме концентрация этого гормона непостоянна и зависит от возраста, пола, а у женщин еще и от стадии менструального цикла.
Метод исследования — Хемилюминесцентный иммунный анализ
Материал для исследования — Сыворотка крови
Андростендион (Androstendione) – стероидный гормон, является основным предшественником в биосинтезе андрогенов и эстрогенов. Синтезируется андростендион корой надпочечников и яичниками, поэтому повышении его концентрации в крови наиболее характерно для таких заболеваний как врожденная гиперплазия коры надпочечников, синдром Иценко-Кушинга, опухоли яичника. Увеличение концентрации андростендиона в плазме наблюдается примерно с 7-летнего возраста, а после 30-ти лет уровень постепенно снижается. Для выработки андростендиона характерны суточный ритм (пик секреции наблюдается утренние часы, зависимость от фазы менструального цикла (наиболее высокие значения отмечаются в середине цикла). Повышение концентрации этого гормона наблюдается во время беременности.
Андростендион имеет относительно слабую андрогенную активность (20% от активности тестостерона), однако уровни андростендиона в сыворотке (в норме и при патологии) часто выше, чем тестостерона. Концентрацию сывороточного андростендиона в комплексе с ДГЭА-С используют для диагностики гиперандрогенных состояний. Увеличение уровня гормона наиболее характерно для врожденной вирилизирующей гиперплазии надпочечников.
Сдать анализ на андростендион вы можете в онлайн-лаборатории Lab4U, где вас ждут цены со скидкой до 50%, онлайн-запись на исследование и быстрый результат.
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
источник
Существует тесная связь между состоянием здоровья и гормонами. Для каждой отдельной фазы есть их конкретное соотношение и концентрация. Для точной диагностики врачи определяют, на какой день цикла сдавать гормоны, а также рассказывают о дополнительных явлениях, из-за которых возникают результаты, не соответствующие действительности.
К гормонам 1 фазы цикла относятся следующие:
Иногда приходится делать анализы в другие дни из-за измененной длины цикла, сопутствующих патологий и рекомендаций врача.
По завершении овуляторного периода изучается уровень следующих гормонов 2 фазы цикла:
Последние два лабораторных исследования могут проводиться как вначале, так и в конце месяца при определенных обстоятельствах и медицинских рекомендациях.
Нет необходимости сдавать отдельные гормоны только на 3–5 день цикла. Это понятие отчасти правдиво, потому что часть анализов, припадающие на эти дни, также распространяются и на другие, вплоть до овуляции (чаще всего 14 сутки). Еще нужно учитывать, что многое будет зависеть от продолжительности женского цикла. Если он сильно отличается от стандартного в ту или иную сторону, то и дата исследования тоже сдвигается. Но есть исключение – проба на Антимюллеров гормон осуществляется именно на 3–5 сутки.
Важно не только учитывать фазы менструального цикла, но и соблюдать элементарные рекомендации. Нарушение правил может вызвать ложные значения результатов.
- Любой гормон сдается на голодный желудок и обязательно до обеда.
- Даже если анализ не зависит от суточного периода, врачи настаивают на посещении лаборатории до 10.00.
- Стоит заранее исключить походы в спортзал, эмоциональное перенапряжение и поднятие тяжестей.
- Также нужно не забывать в течение нескольких суток хорошо высыпаться.Алкоголь лучше не пить целую неделю, а от сигарет отказаться достаточно на пару часов.
- Половая близость тоже может исказить данные, поэтому нужно исключить секс хотя бы за день до анализа.
Хоть они и не носят женскую природу, все равно нужно придерживаться сдачи гормонов по дням цикла. Для примера, концентрации тестостерона для проведения лабораторного исследования хватит с 6 по 10 день менструального цикла.
Для определения состояния пациента чаще всего берут кровь на наличие:
- кортизола (гидрокортизона)
- андростендиона;
- тестостерона;
- ДГЭА-сульфата;
- дигидротестостерона (метаболит тестостерона).
Кортизол (Cortisol) продуцируется надпочечниками и играет важную роль в метаболизме углеводов и белков. Второе его название – гормон стресса, ведь благодаря его выработке сохраняются человеческие энергетические ресурсы. Гидрокортизон противодействует адреналину, защищая людей от повышенного АД и других негативных последствий стресса.
Когда и на какой день цикла сдавать Кортизол, решает лечащий врач. Этот анализ можно проводить в любой момент, как в первую фазу, так и после овуляции при возникновении симптомов таких нарушений:
- мышечная слабость;
- неправильное функционирование гормональной системы;
- хронические депрессии;
- повышенное артериальное давление;
- проблемы со щитовидкой;
- анорексия;
- резкие скачки веса;
- заболевания печени.
У женщин репродуктивного возраста при сбое менструаций, новообразованиях яичника и появлении волос в атипичных местах сдавать мочу и кровь на анализ лучше в начале менструального месяца (3–7 день). Можно ли сдавать мочу во время месячных? Можно, но чтобы исключить ложные результаты необходимо строго придерживаться следующих правил:
- Оптимальное время для проведения исследования – до 9 утра, когда концентрация активного вещества достигает пика.
- В больницу лучше идти натощак, заранее исключив физическое перенапряжение, половые акты, стрессовый фактор, алкоголь и сигареты.
- Важно предупредить врача о приеме препаратов, которые понижают уровень этого гормона (преднизолон, дексаметазолон).
- Около 30 минут до начала процедуры необходимо посвятить отдыху без переживаний и перенапряжений.
В медицинской таблице нормальное содержание Кортизола составляет от 140 до 640 нмоль/л для людей старше 16 лет. Более высокий показатель не является патологией, если женщина:
- беременна;
- перенесла травму;
- восстанавливается после операции.
Стимулирует жировые ткани печени, где синтезируются другие важные вещества, включая эстроген и тестостерон. Это половой гормон мужчин (второстепенный), но его низкое или слишком высокое содержание в крови чаще приводит к нарушениям и патологиям у женщин.
Пик вещества отмечается в 30 лет, после этого показатель должен уменьшаться. Если этого не происходит, то страдает здоровье, репродуктивная система, внешний вид женской половины населения.
Врачи составляют для каждой пациентки индивидуальные рекомендации, когда сдавать Андростендион и на какой день цикла. При отсутствии особого предписания следует проходить обследование в течение первых десяти дней от начала менструальных кровотечений. Но эти цифры могут отличаться несущественно в разных клиниках. Так некоторые медицинские лаборатории в Москве советуют свои клиентам приходить на 8 или 11 сутки после начала месячных.
Высокий уровень этого гормона не позволяет многим женщинам забеременеть. Даже если зачатие произошло, то сохраняется риск преждевременных родов и выкидыша. А также могут наблюдаться следующие проблемы:
- поликистоз яичников;
- возникновение у женщин мужских характеристик;
- остеопороз;
- злокачественные образования.
Пониженный уровень вещества часто указывает на анемию, неправильную деятельность яичников и проблемы с корой надпочечников.
Дигидротестостерон является самым мужским гормоном, который отвечает за динамический процесс роста, пубертатный период, эрекцию и эякуляцию. В женском организме он тоже присутствует и не приводит к проблемам, пока его уровень находится в пределах нормы.
Роль ДГТ нельзя переоценить, ведь он отвечает сразу за несколько моментов в жизни женского пола:
- укрепление иммунитета;
- обеспечение нормального обмена веществ;
- поддержание сексуального влечения;
- укрепление костей и мышц;
- формирование густых и сильных волос;
- нормализация работы сальных желез (здоровая кожа);
- поддержка оптимального уровня АД;
- ускорение восстановительных функций;
- обеспечение быстрой реакции и концентрации;
- выносливость при физических нагрузках.
Врачи точно определили дату, на какой день цикла сдавать Дигидротестостерон женщинам. Анализ делается на вторые, третьи и четвертые сутки месячных.
Очень важно стараться обследоваться в состоянии покоя, чтобы получить максимально достоверные данные. Непосредственно перед взятием крови на гормоны специалисты советуют голодать с вечера.
От следующих препаратов содержание ДГТ снижается:
- Тетрациклин;
- Ципротерон;
- Спиронолактон;
- Дигоксин;
- Кетоконазол.
- антиспастические препараты;
- таблетки с эстрогенами;
- Кломифен;
- противозачаточные средства;
- барбитураты.
Результат в 24–450 пг/мл – это нормальное состояние. Слишком большое количество указывает на гиперандрогению, андрогенпродуцирующие опухоли. Очень низкий уровень может быть связан с врожденным дефицитом 5-альфа-редуктазы или синдромом Морриса.
Дегидроэпиандростерон сульфат – гормон, вырабатываемый из холестерина надпочечников. ДГЭА-С поддерживает оптимальное протекание множества процессов в организме представительниц прекрасного пола, включая качество сексуальной жизни, здоровое половое влечение, вынашивание ребенка.
Нехватка или избыток вещества негативно влияет на жизненный тонус, эмоциональную стабильность, интимную жизнь. А также чем дольше гормон сохраняется в организме, тем позднее женщина постареет. Наибольшее содержание дегидроэпиандростерона-сульфата припадает на тридцатилетний возраст. Дальше его концентрация постепенно снижается, пока полностью не прекращается выработка.
Существует очень много споров вокруг того, на какой день цикла сдавать ДГЭА. При учете медицинских факторов становится понятно, что этот андроген практически свободен от влияния:
- женского ежемесячного цикла;
- перепадов концентрации на протяжении всего дня.
Поэтому можно проходить обследование как в начале, конце, так и в середине цикла. Хотя по комментариям на многих сайтах видно, что у большинства пациенток брали кровь в период с 7 по 9 день. И только одна женщина сдала анализы на 22-е сутки.
Это вызвано тем, что в каждой лаборатории используются разные методики и препараты во время проведения процедуры. Поэтому не помешает заранее пообщаться с врачом и выбрать подходящую дату.
Основные виды с указанием, в какой день цикла сдавать на гормоны кровь:
- АКТГ (6–7). Отвечает за функционирование коры надпочечников, оказывает влияние на эстроген, участвует в контроле обменных процессов.
- ТТГ (5–8). Основной регулятор функционирования щитовидки. Обеспечивает транспортировку йода к железе. Тиреотропный гормон не зависит от периода женского цикла. Но необходимо уточнить дату у лечащего врача когда и на какой день цикла сдавать кровь на ТТГ.
- Соматотропин (любой день). Отвечает за рост и развитие организма. Можно проходить обследование в любой день, но только в утренние часы.
- Липотропные гормоны (ЛД). Помогает расщеплять жировые клетки и уменьшает скорость отложения жира.
- Меланотропин (ЛД). Обеспечивает выработку и отложение в коже/волосах пигмента меланина.
- Пролактин (не позднее 14 дня). Достаточный уровень пролактина обеспечивает нормальное развитие молочных желез, выделение молозива и молока, а также регулирует фазу желтого тела.
Сюда же относятся гонадотропные гормоны:
- ЛГ (3–8 или 19–21). Лютеинизирующий гормон отвечает за созревающий фолликул. В момент фолликулярной фазы концентрация ЛГ выше.
- ФСГ (3–8 или 19–21). Фолликулостимулирующий гормон ответственен за овуляторный период, образование желтого тела и выработку андрогенов.
- ХГЧ (не раньше задержки в 4–5 дней). С помощью анализа можно узнать о наступлении беременности.
АКТГ или Адренокортикотропный гормон вырабатывается гипофизом. Способствует нормальному течению сразу нескольких процессов:
- контроль общей массы человека;
- расщепление жировых отложений;
- обогащение крови глюкозой;
- регуляция функционирования коры надпочечников;
- контроль выработки кортизола;
- влияние на концентрацию эстрогена;
- регулирование менструаций;
- обеспечение защиты при негативных факторах (переживания, испуги).
На какой день цикла и когда АКТГ сдавать, лучше уточнять в лаборатории. Стандартный период – это 6 или 7 день от первого дня ежемесячного кровотечения. Но доктор, отталкиваясь от состояния пациентки и ее жалоб, может назначить другую дату сдачи анализа. Максимальной концентрации гормон достигает утром, поэтому лучше всего сдавать анализ до 10 утра.
Для диагностики используют два варианта забора крови:
- Быстрый. Нужно всего две пробы – до введения аналогичного вещества в организм и после этого.
- Длительный. Тест осуществляется 4 раза – до введения вещества, через 4, 6 и 8 часов.
Снижение АКТГ может указывать на:
- патологические образования в надпочечниках;
- вторичную надпочечниковую недостаточность;
- употребление некоторых гормональных средств.
Причиной отклонения от нормы (9–52 пг/мл) содержания гормона нередко бывает следующее:
- период менструаций;
- физическое перенапряжение;
- сильный стрессовый фактор;
- хронические депрессии;
- зачатие ребенка;
- период лактации;
- неправильно подобранный день.
Именно от ненормальной концентрации этих компонентов чаще всего возникают трудности, связанные с ежемесячным циклом, гормональным балансом, а также работоспособностью. В какие дни цикла стоит сдавать анализы на женские гормоны, определяется продолжительностью женского цикла, симптомами и общими медицинскими показаниями.
- пубертат у девушек-подростков,
- процессы оплодотворения и зачатия;
- рост молочных желез, формирование фигуры.
- Эстрадиол. Является наиболее активным в группе, контролирует нормальный рост эндометрия и подготавливает матку к процессу оплодотворения. С приближением климакса его уровень снижается. По количеству эстрадиола в крови можно определить конкретный период цикла и показатель работы яичников. Узнайте на какой день цикла сдавать анализ на эстрадиол.
- Эстриол. Синтезируется плацентой, из-за чего его содержание повышается во время вынашивания плода. При отклонениях в его показателях врачи начинают подозревать патологию формирования плаценты или развития ребенка в утробе.
- Эстрон (фолликулин). Имеет меньшую способность устанавливать связь с рецепторами клеток. За его продуцирование, помимо женских половых желез, отвечает и жировая ткань, поэтому он вырабатывается даже на стадии менопаузы.
Когда и на какой день цикла эстроген сдавать, любая женщина может узнать самостоятельно в домашних условиях. Все будет зависеть от длины месячного цикла:
- 28 дней с 2-х по 5-е сутки цикла.
- От 29 дней и больше – с 5-х по 7-е сутки от появления кровотечения.
- Менее 20 дней – второй или третий день от менструационных выделений.
Эстрогенная недостаточность плохо сказывается на внешности, вызывает эмоциональную нестабильность, остеопороз, увеличивает риск возникновения инсульта. Избыток гормона первой фазы цикла провоцирует развитие опухолей, ожирение, бесплодие.
Продуцируется желтым телом яичников и детским местом во время беременности. Проверка его уровня в анализе крови требуется, когда у пациентки возникают трудности с зачатием или отмечаются выкидыши, особенно в первом триместре.
Анализ биологического материала осуществляется исключительно во втором периоде менструального цикла после овуляции, когда яйцеклетки покинули фолликулярный мешочек. Оптимальное время – 21 или 23 день, но это касается только стандартного ежемесячного цикла (28 дней).
В других ситуация помогает точная дата разрыва фолликулярного мешочка и выхода яйцеклетки. После этого анализ крови проводится через неделю. Чтобы точно определить время овуляции, достаточно провести УЗИ-контроль или воспользоваться специальным тестом в домашних условиях.
Проблемы с репродуктивной системой иногда требует наблюдения у гинеколога-эндокринолога. Проблемы со щитовидкой могут нарушить цикл, вызвать бесплодие, а также спровоцировать гибель ребенка в матке матери. Поэтому лечащий врач может назначить проверку уровня следующих гормонов щитовидной железы:
- Т3. Его синтезирует фолликулярный эпителий щитовидки под воздействием ТТГ.
- Т4 (тироксин). Ускоряет базовый обмен, повышает теплообразование и уровень потребления кислорода всем организмом, кроме мозга и яичников.
А также определяются антитела, которые указывают на неправильное восприятие организмом Тиреоглобулина.
Проверять показатели нужно общего и свободного гормона. Цикл месячных на концентрацию не влияет, поэтому отсутствует ограничение по дням сдачи. Но часть гинекологов советует делать это на 5–8 день от старта менструальных выделений.
В какие дни цикла сдавать анализы на гормоны, решает лечащий врач. Приведенные в данной статье цифры носят общий характер. Наилучшее время наступает при определенных факторах, которые отличаются в каждом отдельном случае. По результатам исследования доктор поставит диагноз и подберет необходимое лечение.
источник
Гормоны играют особую роль в организме каждой женщины – отвечают за обменные процессы, сексуальное развитие, репродуктивную функцию и многое другое.
Гормоны представлены в виде биологически активных веществ органического происхождения, продуцируемых особыми клетками желёз внутренней секреции.
Андростендион относится к группе андрогенов и регулирует основные эндокринные функции. Сбои продуцирования гормона наблюдаются при различных патологических процессах, провоцируют развитие симптоматического комплекса и требуют лечения.
Повышенная концентрация андростендиона у женщин во время месячных и в период беременности является нормой.
Усиленная выработка гормона может привести к вирильному синдрому (комплекс симптомов, для которого характерно изменение черт по мужскому типу) либо гирсутизму, а также стать причинной опухолевого новообразования.
Гормон андростендион входит в группу андрогенов, мужских половых гормонов. Вырабатывается яичниками и в незначительных количествах корой надпочечников, является предшественником тестостерона и эстрогенов.
Андростендион в женском организме отвечает за нормальную работоспособность репродуктивной системы и участвует в обмене веществ.
При нарушениях функционирования репродуктивной функции либо появлении другой симптоматики, связанной со сбоями гормональной системы и обменных процессов, назначается сдача анализа для определения уровня андростендиона, который проводится в любой лаборатории, в том числе и Инвитро, где наиболее точные результаты возможно получить в минимальные сроки.
Как правило, для выявления необходимых показателей исследуют андростендиолглюкуронид – биологически активную форму.
Группа андрогенов задействована в формировании органов половой системы (их строение и размер), отвечают за волосистый покров на теле (усы, борода, рост волос на груди), низкий тембр голоса.
Высокое количество андростендиона провоцирует возникновение мужских черт у женщин.
В женском организме выработка гормона производится с рождения. В течение жизни концентрация андростендиона несколько изменяется в зависимости от времени суток и менструального цикла.
Максимальные показатели гормона отмечаются в утреннее часы и в период овуляции.
В норме его продуцирование резко повышается в возрасте 8-9 лет, и с каждым годом показатели несколько увеличиваются.
Так, к 30-летнему возрасту величина гормона достигает максимальной концентрации, далее начинается его снижение. Высокий уровень наблюдается за несколько дней до менструации.
В норме андростендион колеблется в пределах 80–275нг/100 мл у женщин, которые находятся в репродукционном возрасте.
Отклонения от референсных значений представляет угрозу для функционирования женской половой системы, что может привести к бесплодию.
Норма уровня андростендиона в зависимости от возрастной категории:
- новорождённые в течение первого месяца жизни – 20–260 нг/100 мл;
- грудные дети от 1 месяца до 1 года – 5–60 нг/100 мл;
- девочки от 1 до 10 лет – 7–50 нг/100 мл;
- подростки с 10-ти до 18-ти летнего периода – 9–247 нг/100 мл;
- женщины после 18-ти лет — 80–275нг/100 мл.
Показатели, превышающие нормальный уровень, говорят о наличии патологических процессов органов половой системы либо недугах надпочечников.
Андростендион у женщин повышается в результате различных заболеваний, которые нуждаются в проведении лечебных мероприятий.
Основными причинами увеличения концентрации андростендиона у женщин являются следующие отклонения:
- очаговые разрастания клеток коры надпочечников доброкачественной либо злокачественной этиологии;
- синдром Штейна–Левенталя (расстройства функции поджелудочной железы, яичников, коры надпочечников, гипофиза и гопоталамуса);
- вирилизирующие (андрогенпродуцирующие) новообразования яичников и коры надпочечников (андростеромы, кортикоандростеромы);
- синдром Иценко–Кушинга;
- гиперплазия яичников (разрастание стромы и эндометрия).
После оплодотворения начинается стремительное развитие эмбриона, что приводит к незначительному повышению уровня большинства гормонов у женщин, в частности и андростендиона.
Высокие показатели во время вынашивания плода не считаются патологией и не требуют лечения.
Повышенные значения андростендиона при беременности наблюдаются практически сразу после оплодотворения, и в течение всего срока его концентрация может колебаться.
После родов гормональный фон нормализуется, уровень гормона андрогенной группы понижается до референсных показателей.
Если увеличение андростендиона наблюдается в период планирования беременности, это может стать основной причиной невозможности зачатия.
Важно! После многих лет исследований учёные пришли к выводу, что концентрация гормонов андрогенной группы в период вынашивания плода оказывает воздействие на будущего малыша – формирует его характер и сексуальную ориентацию.
Резкое повышение гормона начинается у девочек с 9 лет, при этом не возникает симптомов нарушений в организме.
Значительное повышение андростендиона у женщин после тридцати лет сопровождается развитием различных внешних признаков, для которых характерны изменения по мужскому типу.
Симптомы повышенного андростендиона проявляются следующим образом:
- у женщин отмечаются расстройства менструации (задержка либо её отсутствие);
- возможны кровянистые выделения из влагалища в середине цикла;
- возникают симптоматические признаки, характеризующийся развитием мужских черт (грубый голос, чрезмерное оволосение по мужскому типу, изменение конституции телосложения);
- на коже лица постоянно появляется угревая сыпь;
- выпадение волос на затылке до полного облысения;
- ожирение;
- у девочек происходит раннее формирование половых органов;
- в период беременности вероятная угроза выкидыша;
- бесплодие.
Проявление одного или нескольких симптомов говорит о возможном повышении уровня гормона.
Для нормализации гормонального фона необходима консультация гинеколога и последующее проведение обследования крови на андростендион.
Низкое количество андростендиона у женщин может возникать при надпочечниковой недостаточности, наследственной гемоглобинопатии, патологиях яичников, сбоях функций гипофиза, употреблении продуктов низкого качества, неправильном режиме питания, бесконтрольном приёме гормональных лекарств.
Повысить андростендион необходимо для исключения проблем с репродуктивной функцией, иначе его низкий уровень может стать причиной бесплодия.
Для получения наиболее достоверных результатов необходимо правильно подготовиться к сдаче анализа на андростендион глюкуронид, который выделяют из плазмы крови.
Для прохождения лечения проводится консультация у нескольких специалистов узкого профиля – эндокринолога и гинеколога.
Для прохождения обследования на определение уровня андростендиона требуется соблюдение следующих правил:
- сдавать кровь необходимо в утреннее время, с 8 до 10 часов;
- анализ проводится на голодный желудок;
- за два дня до забора крови необходимо скорректировать питание, исключив острые, жирные и жареные блюда, отказаться от курения и употребления спиртных напитков;
- за 3-4 недели необходимо прекратить приём медикаментов на основе гормонов;
- за 2-3 дня рекомендуется снизить либо полностью исключить физические нагрузки, нервные перенапряжения и стрессовые ситуации;
- сдавать кровь на андростендион требуется в начале либо конце менструального цикла.
Для дополнительного обследования назначается полный гормональный скрининг (определение уровня тестостерона, прогестерона, ФСГ, кортизола и прочих гормонов), проводится УЗИ щитовидной железы, почек и области малого таза, рентгенографическое исследование почек и надпочечников.
Дополнительные методы диагностики позволяют выявить возможные опухолевые образования, функциональное состояние и размеры яичников и надпочечников.
Для определения уровня гормона используется иммуноферментный анализ (ИФА), который основан на специфической реакции антиген–антитело. Для сдачи анализа на гормон андростендионвыполняется забор венозной крови.
В лаборатории в биологическую жидкость добавляют реагент, окрашивающий плазму. Изменение оттенка говорит о том, насколько высока концентрация гормона в крови.
В каждой лаборатории на бланке с результатами анализов имеются референсные значения, позволяющие правильно расшифровать ответ.
Однако в разных лабораториях показатели нормы несколько различаются, поэтому окончательный диагноз выставляет врач.
При диагностировании гиперандрогении на ранних этапах патологического процесса проводится эффективное лечение, позволяющее привести в норму концентрацию гормона в крови.
Также при надпочечной гиперплазии врождённого характера начало лечебных мероприятий у новорождённых девочек либо детей первого года жизни позволяет достичь положительной динамики в сравнительно короткие сроки.
Для устранения симптомов маскулинизации и нормализации репродуктивных функций проводится комплексное лечение, которое состоит из приёма:
- комбинированных оральных контрацептивов;
- глюкокортикоидов;
- препаратов, содержащих эстрогены;
- медикаментозных средств, обладающих антиандрогенным действием.
При необходимости выполняются различные процедуры, направленные на удаление чрезмерного оволосения, коагуляция яичников (прижигание) и оперативное лечение при диагностировании опухолевых образований.
При значительном повышении андростендиона в период беременности, связанном с нарушением функционирования коры надпочечников, назначается препарат Дексаметазон.
Гормональный фон у женщин можно нормализовать, наладив дневной рацион питания. Для этого требуется на длительное время отказаться от острой, копчёной, жареной и жирной пищи, мучных изделий, полуфабрикатов.
Исключается приём алкогольных напитков, курение и употребление наркотических веществ. Диетическое питание способно привести в норму как низкие, так и повышенные показатели гормона.
Очень важно уделить внимание спорту, без чрезмерных физических нагрузок. Достаточно ежедневно выполнять несложные упражнения, прогуливаться на свежем воздухе либо совершать пробежки трусцой в медленном темпе.
Всё лечение проводится под контролем гинеколога–эндокринолога, периодически выполняется пересдача анализов, позволяющая корректировать приём медикаментозных средств и следить за динамикой.
Своевременное обращение к квалифицированному специалисту и соблюдение всех врачебных рекомендаций позволит нормализовать гормональный уровень и избежать возможных осложнений, одним из которых является бесплодие.
источник
Нормальный уровень гормонов обеспечивает не только физическое здоровье, хорошее самочувствие и репродуктивные функции женщины, но и ее эмоциональное состояние. Важнейший гормон, регулирующий деятельность половой системы – андростендион. Если он повышен, это вызывает у женщин изменения гормонального фона, которые в итоге приводят к бесплодию.
Андростендион – стероидный половой гормон, присутствующий в крови обоих полов. У женщин он синтезируется яичниками и частично корой надпочечников. Хотя он относится к андрогенам, мужским половым гормонам, он напрямую влияет на производство женских половых гормонов – эстрогенов.
К эстрогенам относятся:
На стадии развития плода они стимулируют формирование женских половых органов, а затем обеспечивают их правильное функционирование, менструальный цикл и репродуктивную функцию женщины. Они формируют внешний вид представительниц «прекрасного пола»: развитие груди, отсутствие бороды и усов, особенности фигуры и голоса. Эстрон, второй по значимости гормон, образуется из андростендиона.
Организм женщины вырабатывает андростендион на постоянной основе с момента рождения, но его количество меняется на разных этапах жизни. В среднем с 8 лет содержание этого гормона резко повышается, а затем растет по нарастающей вплоть до достижения 30 лет. В тридцатилетнем возрасте выработка андростендиона наиболее велика, а после 30 – она начинает постепенно уменьшаться.
Содержание этого гормона измеряется в нанограммах на 100 мл крови.
Нормальные значения составляют:
- 20-290 нг/100 мл – на протяжении месяца после рождения;
- 5-68 нг/100мл – от 1 месяца до года;
- 8-50 нг/100 мл – от года до 10 лет;
- 8-247 нг/100 мл – от десяти лет до совершеннолетия;
- 85-275 нг/100 мл – 18 лет и старше.
Для этого гормона характерны колебания его уровня: в утреннее время, в момент овуляции и перед менструацией его количество достигает максимума. Если содержание андростендиона находится в границах нормы, то он преобразуется в эстрон. Если же его концентрация сильно превышает норму, то он может начать преобразовываться в тестостерон, что ведет к серьезному гормональному сбою.
Андростендион повышен у женщин при беременности, и это естественно. Для беременной женщины нормой является увеличение содержания гормонов, ведь после зачатия тело женщины перестраивается на вынашивание ребенка и эмбрион начинает активно развиваться.
Существуют исследования, по которым уровень андрогенов, в том числе андростендиона, во время беременности может повлиять на формирование отдельных черт характера ребенка и даже его будущие сексуальные предпочтения. Однозначного подтверждения этих данных нет.
Врачи не считают повышенное количество андростендиона во время беременности патологичным и не занимаются его лечением. После родов его количество зачастую возвращается к нормальному значению.
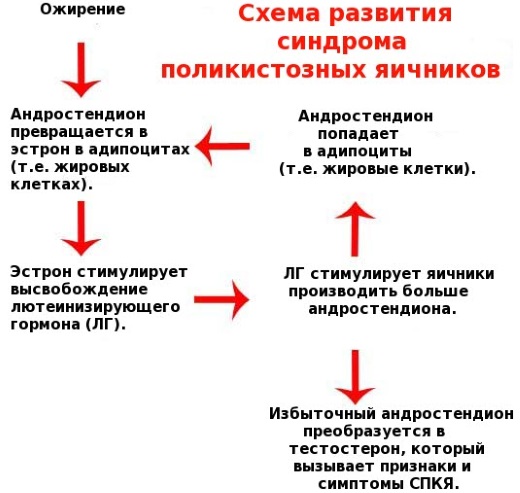
В остальных случаях рост содержания этого гормона вызван болезнями:
- поликистоз яичников – нарушение работы яичников, надпочечников, поджелудочной железы и гипофиза, вызвавшее избыточную выработку андрогенов и эстрогенов;
- гиперкортицизм – синдром, возникающий как результат воздействия на организм избыточного количества гормонов коры надпочечников. Может вызываться опухолями, нарушением работы гипофиза или передозировкой препаратами гормонов при лечении заболеваний надпочечников;
- остеопороз – болезнь, вызванная нарушением обменных процессов в костях человека и последующим формированием хрупкости костей;
- синдром стромальной гиперплазии яичников – доброкачественные новообразования в ткани яичников, иногда считается тяжелой формой поликистоза яичников;
- врожденная гиперплазия коры надпочечников – генетическое нарушение, приводящее к сбою работы надпочечников;
- рак яичников и другие злокачественные опухоли.
Во всех случаях повышения андростендиона, вызванных болезнью, меры по снижению его количества предпринимаются параллельно с лечением основного заболевания.
Симптомы избыточного уровня андростендиона обусловлены его воздействием на организм. Если женщина здорова, он преобразуется в эстроген. Если его вырабатывается слишком много, он способствует формированию избытка мужских гормонов и изменению самочувствия и внешнего вида женщины.
Андростендион повышен у женщин, у которых есть признаки маскулинизации:
- нарушение менструального цикла и даже его прекращение;
- выделение крови из матки;
- изменение голоса в сторону понижения и огрубения;
- появление волос на лице, груди, избыточное оволосение на руках и ногах;
- развитие мышечной ткани в верхней части тела, изменение фигуры;
- акне;
- поредение волос на голове, вплоть до очагового облысения;
- усиление секреции пота, изменение запаха.
Если уровень гормона увеличивается в детстве, это может привести к преждевременному развитию половых органов, изменению их пропорций.
Некоторые женщины, занимающиеся силовыми видами спорта, тяжелой атлетикой или бодибилдингом, стремятся быстро набрать мышечную массу и начинают принимать добавки в пищу или даже медицинские препараты, увеличивающие уровень андростендиона.
Но эндокринная система человека – сложный саморегулирующийся комплекс, вмешиваться в работу которого без необходимости и не под наблюдением врача категорически нельзя.
Важно знать, что прием андрогенов может способствовать увеличению мышечной массы, но при этом избыточное их количество наносит женскому организму вред:
- дестабилизирует работу половых и других внутренних органов;
- приводит к сбою менструального цикла;
- нарушает репродуктивную функцию.
Избыточный уровень андростендиона приводит к тому, что женщина не может зачать или выносить плод.
Наличие у женщины нескольких из указанных симптомов – однозначная рекомендация для обращения к врачу. Диагностику уровня андростендиона в организме может сделать эндокринолог, гинеколог, либо гинеколог-эндокринолог, а также педиатр, если признаки проявились у ребенка.
Основной метод диагностики содержания андростендиона в организме – иммуноферментный анализ крови. В биохимической лаборатории у пациентки берут кровь из вены и добавляют реагенты, изменяющие цвет плазмы. Интенсивность изменения цвета и итоговый оттенок определяют уровень гормона. Этот анализ точен, но для объективного результата требуется соблюсти целый ряд условий.
Исследование проводится в следующие дни:
- Если у женщины менструальный цикл длится 28 дней, забор крови производится на второй-пятый день цикла.
- Если цикл составляет более 28 дней, анализ нужно сдавать с пятого по седьмой день.
- Если цикл короткий – 21-23 дней, то кровь берут на второй, либо третий день цикла.
При назначении анализа необходимо поставить врача в известность о всех медицинских препаратах, в том числе гормональных, которые женщина принимает. Гормональные контрацептивы, несмотря на низкие дозы гормонов, искажают результаты теста. За 3-4 недели до сдачи анализа их прием прекращают.
Правила подготовки к сдаче анализа:
- В течение 3 дней перед забором крови важно исключить физические и эмоциональные перегрузки.
- В течение 2 дней – соблюдать диету: убрать из меню жареное, жирное и острое.
- В течение 1 дня – не принимать алкоголь.
- В течение 3 часов перед анализом – отказаться от курения.
Анализ сдается утром, на голодный желудок, допускается только прием чистой, не минеральной воды. В течение месяца уровень андростендиона в крови женщины колеблется, из-за чего для правильной интерпретации результатов его сдают несколько менструальных циклов подряд.
Помимо анализа крови, врач назначает:
- исследование других гормонов – тестостерона, прогестерона, кортизола и других;
- УЗИ щитовидной железы;
- УЗИ почек и органов таза;
- рентген почек и надпочечников.
Эти обследования призваны выявить причины повышения или снижения уровня андростендиона.
Нормальный гормональный фон – основополагающий показатель здоровья организма. Если организм здоров, то гормоны работают правильно. Главной профилактической мерой повышения андростендиона является здоровый образ жизни. Андростендион повышен у женщин, которым свойственно часто голодать или резко менять вес.
Выработку гормонов можно скорректировать, соблюдая общие принципы правильного питания:
- отказаться от острой, копченой и жирной пищи;
- ограничить употребление консервированных, жареных и пряных продуктов питания;
- сократить употребление быстрых углеводов;
- увеличить количество белковой пищи, в том числе растительного белка;
- ввести в постоянный рацион достаточное количество овощей и фруктов;
- сократить потребление сахара.
Здоровое питание, соблюдение нормы калорийности ежедневного меню позволит контролировать вес и обеспечить здоровый процент жира в организме. Провоцирующий фактор гормональных сбоев в женском организме – строгие диеты, привычка периодически устраивать голодания и резкие колебания веса.
Важно отказаться от вредных привычек, не злоупотреблять алкоголем, не курить и не принимать наркотические вещества.
В обязательном порядке показаны правильные физические нагрузки, частые прогулки на свежем воздухе, занятия активными видами спорта. Важно избегать перенапряжения. По возможности следует обеспечить отсутствие стрессовых ситуаций и психоэмоциональное здоровье, в частности можно освоить основы медитации или найти другие способы расслабления.
Для профилактики необходимо посещать врача-гинеколога не реже 2 раз в год, а также периодически сдавать анализы крови и делать УЗИ щитовидной железы и других органов. Обязательное условие профилактики высокого уровня этого гормона – своевременное лечение всех выявленных заболеваний.
Прием БАДов, витаминов или любых пищевых добавок, в том числе растительного происхождения, необходимо согласовывать с лечащим врачом. Особенно это касается стероидов и гормональных препаратов.
Традиционно современная медицина рекомендует лечить увеличение содержания андростендиона в организме женщины медикаментозно. Схемы терапии зависят от причины роста уровня гормона и подбираются лечащим врачом каждой пациентке персонально. Самолечение может не только не помочь, но и усугубить течение заболевания.
Андростендион повышен у женщин с сильным гормональным сбоем.
Для восстановления правильной выработки гормонов назначаются следующие медикаменты:
- комбинированные оральные контрацептивы;
- глюкокортикоиды;
- препараты с антиэстрогенным действием;
- препараты с антиандрогенным действием.
Контрацептивы применяются наиболее часто, если женщина не планирует беременность. Подбор оральных контрацептивов производится врачом на основе анализов пациентки. Часто назначаются «Ярина», «Диане-35», «Жанин».
Способ применения: ежедневно по одной таблетке, в одно и то же время. Курс: не менее года. Оральные контрацептивы содержат низкие дозы гормонов, эстрогена и прогестерона и не наносят вреда организму. Прием этих лекарств перезапускает работу эндокринной системы, устраняет гормональные сбои и снижает уровень андростендиона.
Данные препараты имеют ряд противопоказаний и не подходят пациенткам, у которых:
- тромбозы и склонность к ним;
- сахарный диабет;
- болезни и опухоли печени;
- гипертензия и другие.
В случае невозможности приема оральных контрацептивов, для снижения андростендиона врачи прописывают прием глюкортикоидов:
- «Преднизолон». Способ применения: 5-10 мг/сутки, внутрь после еды. Курс: до выздоровления.
- «Дексаметазон». Способ применения: 0,5-1,0 мг/сутки, внутрь после еды. Курс: до выздоровления.
Это препараты гормонов коры надпочечников и применяются они только, если рост уровня андростендиона вызван сбоями работы этого органа. Прием глюкокортикостероидов категорически запрещен, если высокий уровень андростендиона связан с синдромом гиперкортицизма.
При планировании беременности применяются препараты с антиэстрогенным действием, например, «Кломифен».
Способ применения:
- Первые 5 дней – 50 мг/сутки.
- Если беременность не наступила – 100-200 мг/сутки.
Курс: лечение продолжается до наступления беременности. Он регулирует деятельность яичников и гипофиза, нормализует менструальный цикл, стимулирует овуляции. Часто рекомендуется при лечении бесплодия.
Препараты с антиандрогенным действием – «Ципротерон ацетат». Способ применения: 100 мг/сутки, внутрь после еды. Прием начинается в день начала менструаций и длится 10 календарных дней. Курс: 6 месяцев.
Предназначены для снижения выработки андрогенов, в том числе андростендиона. Параллельно с приемом медикаментов для понижения уровня андростендиона, проводится комплексное лечение причины его повышения.
Народная медицина не дает однозначных рекомендаций, что делать, если андростендион повышен. Основным направлением лечения этой проблемы у женщин считается нормализация выработки гормонов путем применения травяных сборов и настоев, предназначенных для налаживания гормонального фона.
Положительная сторона их применения – отсутствие чрезмерных побочных эффектов. Травяные сборы и чаи не поставляют в организм искусственные гормоны, а способствуют правильной работе эндокринной системы. Отрицательная сторона приема таких чаев и настоев – непредсказуемость реакции на них.
Никто не может точно предсказать, каким образом отреагирует организм каждой конкретной женщины на прием отдельных трав. Перед началом приема травяных сборов обязательна консультация с лечащим врачом.
Только он может проанализировать безопасность комбинирования тех или иных трав с медикаментозным лечением. Для нормализации уровня андростендиона народная медицина рекомендует прием трав с эстрогеноподобными свойствами либо антиандрогенным эффектом.
Для лечения повышения андростендиона применяют следующие травы, обладающие антиандрогенными свойствами:
- Экстракт карликовой пальмы. Способ применения: 2 капсулы в день, внутрь после еды, в жидком виде – 1 ч.л. в день. Курс: 6 недель, если появились положительные результаты – до выздоровления. Обладает сильным антиандрогенным эффектом. Помогает не только снизить количество андрогенов в крови женщины, но и в целом отрегулировать ее гормональный фон. Содержит фитостерины, снижающие количество холестерина.
- Прутняк. Способ применения: 100 мл отвара из плодов прутняка, 4 раза в день. Рецепт отвара: 2 ст.л. плодов прутняка на 1 л воды, варить – 20 минут, настоять – 40 минут, процедить. Курс: не менее 3- месяцев. Помогает наладить периодичность менструаций и нормализовать обмен эстрогена и прогестерона. Также оказывает стабилизирующее действие на работу гипофиза.
- Мята перечная. Способ применения: 250 мл чая, 2 раза в день. Рецепт чая: 1 ст.л. листьев на 1 стакан кипятка, настоять – 15 минут, процедить. Курс: не менее года. Применяется для уменьшения выработки андрогенов чаще других. Употребления мятного мяча способно снизить повышенный уровень андростендиона. Для достижения постоянного эффекта требуется принимать мятные чаи на регулярной основе в течение года.
- Иван-чай. Способ применения: 1 ст.л. настоя, 3 раза в день перед едой. Рецепт настоя: 1 ст.л. листьев на 1 стакан кипятка, настоять – 2 часа, процедить. Курс: 3 месяца, потом перерыв – 1 месяц и заново. Оказывает противовоспалительное действие, лечит болезни половой сферы. Снижает мужские половые гормоны у женщин, способствует правильной работе половых гормонов. Рекомендован при бесплодии.
- Пион уклоняющийся. Способ применения: 1 ст.л. настоя, 3 раза в день перед едой. Рецепт настоя: 1 ч.л. корней на 3 стакана кипятка, настоять – полчаса, процедить. Дозировки не превышать, так как корневище ядовито. Курс: 3 месяца. Способствует установлению регулярного менструального цикла и лечению репродуктивных нарушений. Применяется для лечения мастопатии, миомы и других заболеваний.
Также интенсивным антиандрогенным эффектом обладают стевия, крапива, корень солодки и другие травы.
К травам с фитоэстрогенами относятся:
Применять можно как настои отдельных трав, так и травяные сборы, но только после согласования с врачом.
Если повышенная выработка андростендиона вызвана доброкачественными или злокачественными опухолями яичников или надпочечников, помимо медикаментов, показаны:
- химиотерапия;
- хирургическое вмешательство.
После удаления врач назначает пациентке гормонозаместительную терапию, после начала которой выработка гормонов должна вернуться в норму. Также иногда проводится прижигание яичников.
Сюда же относятся меры по косметическому снижению внешних проявлений высокого уровня андростендиона, в том числе процедуры по удалению лишних волос:
- механическая эпиляция (бритье, использование воска);
- химическая эпиляция (крем для депиляции);
- лазерное удаление волос.
Повышение уровня андростендиона в организме комплексно влияет на физическое и эмоциональное состояние женщины. Данная проблема не только нарушает работу эндокринной системы, но и меняет внешний ее вид, создает стрессовую ситуацию для ее психики.
Серьезным осложнением повышения уровня андростендиона является неспособность женщины забеременеть и выносить здорового ребенка.
Данное состояние ни в коем случае нельзя игнорировать, так как в отдельных случаях несвоевременный визит к врачу может закончиться бесплодием или даже смертью, если рост уровня гормона связан с возникновением злокачественного новообразования.
Гормональный фон – сложная система, определяющая внешний вид женщины, ее физическое, эмоциональное и репродуктивное здоровье. Андростендион у женщин может быть повышен по разным причинам, но в любом случае это небезопасное состояние, которое требует своевременного лечения.
Диагностика и лечение гиперандрогении:
Чем опасна надпочечниковая гиперандрогения для женщин:
источник