TORCH-комплекс — это внутриутробные инфекции, которые особенно опасны для ребёнка, могут вызвать его гибель (первый триместр), тяжёлые пороки развития (первый триместр), множественные поражения органов (второй, третий триместры).
Название комплекса — это аббревиатура из первых букв названий этих инфекций. Она принята в 1971 году Всемирной организацией здравоохранения:
- Т — Toxoplasma — токсоплазмоз,
- О — Other — другие: первоначально — сифилис, теперь, произнося other, говорят о микоплазме, сифилисе, гепатитах, стрептококках, кандиде и прочих вирусных/бактериальных инфекциях;
- R — Rubella — краснуха;
- C — Cytomegalovirus — цитомегаловирус, цитомегалия;
- H — Herpes simplex virus — простой герпес первого, второго типа.
Инфекции из TORCH-комплекса опасны, если во время беременности или непосредственно перед ней происходит первичное заражение женщины и в её организме нет иммунитета к заболеванию.
Во время инфекции в острой стадии велика вероятность прерывания беременности в любом триместре, развития тяжёлых патологий у ребёнка. Хроническое течение инфекции значительно менее опасно.
Анализ крови на инфекции TORCH-комплекса необходимо делать:
- при планировании беременности, в первый раз — за 9 месяцев до неё, затем непосредственно перед ней;
- во время беременности по указанию врача;
- после родов, если у ребёнка есть пороки развития и клинические признаки внутриутробной инфекции.
По самым осторожным подсчётам, более половины людей во всём мире заражены токсоплазмозом. Это заболевание вызывают паразиты токсоплазмы Toxoplasma gondii, которые могут перейти к человеку от любых домашних теплокровных животных, но в первую очередь — от кошек, в организме которых токсоплазмы и размножаются.
Инфицирование беременной женщины может произойти не только при непосредственном контакте с животным, но и в тот момент, когда женщина чистит лоток. Другие источники инвазии:
- недостаточно проваренное, прожаренное мясо, особенно свиное, овечье, птицы;
- контакт с сырым мясом, например — при его приготовлении;
- внутриутробное заражение.
При заражении токсоплазмами взрослый человек может и не расценить своё состояние как заболевание. Температура может слегка повыситься до субфебрильной (37,1—38,0 °C), иногда возникает головная боль, болезненность лимфоузлов, усталость. Часто токсоплазмоз протекает и вовсе в скрытой форме.
Если женщина заражается токсоплазмами в период беременности, примерно в 30 % случаев тахизоиты токсоплазмы поражают плаценту и заражают плод. Негативный прогноз для плода существует и в том случае, если будущая мать инфицирована за 3—9 месяцев до беременности.
Важно! Так как заражение даже за несколько месяцев до беременности чревато гибелью плода или тяжелейшими патологиями, необходимо проходить исследование на инфекции TORCH-комплекса перед тем, как вы запланируете беременность. Заражение токсоплазмами в период беременности чревато:
- за 9 месяцев и в первом триместре — отклонения в развитии, несовместимые с жизнью (потеря ребёнка);
- второй триместр — патологии нервной системы, мозга, органов зрения;
- ретий триместр — поражения органов, но вероятен и благоприятный исход.
Врожденный ВИЧ — результат распространения вируса среди детей, рожденных или находящихся на грудном вскармливании у матерей, инфицированных вирусом. Однако не каждый ребенок, родившийся от ВИЧ-инфицированной матери, заразится вирусом.
Чтобы повысить шансы рождения здорового ребёнка, нужно строго следовать рекомендациям врача, проходить антиретровирусную терапию и осознанно выбрать кесарево сечение. При лечении риск передачи вируса от матери к ребёнку в развитых странах сегодня составляет около 1 %.
Важно! В России участились случаи, когда благополучные, внешне здоровые женщины даже не подозревают, что они заражены ВИЧ. Потому, даже если вы ведёте очень строгий, здоровый образ жизни, у вас один половой партнёр, нужно обязательно перед планированием беременности сдать анализы на заболевания TORCH-комплекса.
Хламидиоз — заболевание из категории ППП. Для ребёнка, заразившегося от матери внутриутробно или при прохождении родовых путей, он опасен инфекцией глаз и пневмонией с осложнениями. Чтобы избежать заражения, нужно пройти лечение перед планированием беременности или во время неё.
Если мать заражена вирусным гепатитом, вероятность «вертикального» заражения (внутриутробно, во время родов) достаточно высока. Инфекция опасна тем, что во время беременности она часто активируется в организме и чаще поражает ещё не заражённых женщин.
Результатом вирусного гепатита становятся самопроизвольный аборт, неразвивающаяся беременность (замерший плод), многоводие, аномалии развития, антенатальная гибель, рождение ребёнка с заболеваниями и патологиями, в первую очередь — печени. При врождённом гепатите могут развиваться печёночная недостаточность, цирроз, онкологические новообразования.
Инфицирование вирусом простого герпеса (лабиального, широко известного как «простуда» на губах) на ранних сроках беременности может привести к развитию аутизма у ребёнка, особенно мальчика.
Инвазия в первом триместре повышает риск выкидыша, развития патологий ЦНС, головного мозга, органов зрения, слуха, отклонений в физическом развитии.
Важно! Опасность инфекций TORCH-комплекса в том, что они могут себя никак не проявлять у взрослой женщины, при этом «сработать» во время беременности. Так как последствия каждого заболевания чрезвычайно серьёзны, нужно пройти тестирование на весь комплекс при планировании беременности, а затем проходить с той периодичностью, какую порекомендует врач.
Для теста нужно сдать кровь из вены натощак.
Подготовка к тестированию:
- примерно за 3 недели прекратить приём антивирусных, антибактериальных препаратов;
- за 12 часов до теста исключить приёмы пищи, курение, алкогольные напитки, высокую физическую активность;
- за 12 часов до теста перестать принимать любые лекарства. Если это невозможно, проконсультируйтесь со своим врачом и/или проинформируйте лаборанта о ситуации.
Результаты теста известны через несколько: о сроке можно узнать непосредственно в той лаборатории, где проводится исследование.
Кровь исследуют на наличие антител к TORCH-комплексу — иммуноглобулинов М и G. Анализ состоит из 8 тестов, проверяющих наличие/отсутствие иммунитета к инфекциям, о которых мы рассказали выше.
Интерпретация результата — дело исключительно специалиста. В общих чертах результаты теста можно описать так:
- наличие только антител G (к конкретному заболеванию) — свидетельство давней инфекции и сформированности иммунитета к ней; опасности для ребёнка и матери нет;
- антитела класса М чаще всего — свидетельство острой фазы заражения. Уровень опасности определяется в каждом случае индивидуально, как и программа терапии;
- если антител М и G не обнаружено (в отношении конкретной инфекции) — иммунитета нет и нужно продумать меры предосторожности, чтобы не быть инфицированной во время беременности.
Если нет иммунитета к краснухе, рекомендуется за 3 месяца до запланированной беременности сделать прививку.
Профилактика токсоплазмоза — одной из особенно опасных инфекций для беременных — станет гигиена. Перед беременностью, во время неё нужно исключить контакты с кошками, в том числе — собственными, другими животными. Любое мясо нужно особенно тщательно готовить, хорошо проваривать и прожаривать, сырое мясо и поверхности, с которыми оно контактировало, не трогать голыми руками. Просто как можно чаще мыть руки, не касаться немытыми руками пищи, лица.
Чтобы уберечься от герпеса, ветрянки, нужно по возможности снизить количество контактов с людьми, не посещать общественные места (театры, кино и т. п.), при необходимости — в общественном транспорте, клиниках, магазинах — использовать средства индивидуальной защиты (маски, хозяйственное мыло для мытья рук и другие).
Не рекомендуется перед и во время беременности посещать косметические салоны, клиники пластической хирургии и аппаратной косметологии, делать маникюр и педикюр у мастеров, если вы не уверены, дезинфицируют ли инструмент, исключить любые процедуры, связанные с риском заражения гепатитом.
Всё перечисленное доставляет множество неудобств, однако цена инфекции из TORCH-комплексу слишком высока, чтобы рисковать жизнью и здоровьем своего ребёнка.
Цена исследования зависит от состава теста — стандартного или расширенного. Со всеми видами тестов на инфекции TORCH-комплекса и их стоимостью вы можете познакомиться в таблице.
Мы предлагаем доступные цены на все виды исследований, при этом гарантируем высокую точность тестирования, доброжелательное, внимательное отношение медицинского персонала, высочайшую безопасность при посещении наших медицинских учреждений.
Исследование можно пройти во всех отделениях (медицинских центрах и лабораторных терминалах) Северо-Западного центра доказательной медицины. Они расположены в Санкт-Петербурге, Ленинградской области, других городах и населённых пунктах Северо-Западного федерального округа.
Найти ближайшее к вам медицинское учреждение можно по таблице, выпадающему меню слева (поиск по городам, станциям метро), интерактивной карте. С помощью карты вы сможете составить маршрут, узнать о пробках.
Рядом с названием каждого медучреждения СЗЦДМ дан подробный адрес и телефон. Рекомендуем вам перед посещением терминала или центра позвонить, чтобы уточнить, когда и какие анализы можно сдать.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация — это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Выезд на дом Внимание! Действует акция «Выезд на дом — 0 рублей»
Профосмотры АО «СЗЦДМ» проводит профилактические осмотры работников, которые включают в себя — комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
источник
Токсоплазмоз – паразитарная инфекция, возбудителем которой является токсоплазма (Toxoplasma gondii). Микроорганизм может попасть в организм человека с водой и едой, зараженной паразитами, особенно при употреблении в пищу сырого или недостаточно термически обработанного мяса, а также при очистке кошачьего туалета инфицированного животного и несоблюдении личной гигиены (мытья рук). Возможна также трансплацентарная передача (от матери к ребенку) и при переливании крови и пересадке донорских органов. При инфицировании во время беременности риск трансплацентарной передачи инфекции плоду составляет 30-40 %. Заражение в ранние сроки приводит к выкидышу, мертворождению или серьезным неврологическим нарушениям у новорожденного. У большинства детей, инфицированных в поздние сроки беременности, симптомы токсоплазмоза проявляются только через несколько лет: потеря слуха, серьезная инфекция глаз и неврологический дефицит. У человека с ослабленной иммунной системой токсоплазмы могут вызывать повреждение глаз и центральной нервной системы.
Краснуха – острое вирусное заболевание, передающееся воздушно-капельным путем. Возбудитель – вирус краснухи (Rubella virus). Врожденная краснуха возникает при первичном инфицировании беременной и гематогенном переносе инфекции к плоду. Инфицирование в первые 16 недель беременности наиболее опасно. Прогноз инфекции для плода определяется его гестационным возрастом на момент заражения. В период до 8-й недели беременности, если беременная больна краснухой, инфекция развивается у 50-80 % плодов. Если беременная заразилась во II триместре, болезнь передается не более чем в 10-20 % случаев, в III триместре инфицирование плода встречается относительно редко. Характерными признаками врожденной краснухи являются глухота, катаракта, микроцефалия, гидроцефалия, пороки сердца, отставание в росте и развитии.
Цитомегаловирус является представителем семейства герпес-вирусов. От матери к ребенку он передается при беременности, во время родов или через молоко при кормлении. Если женщина была инфицирована до беременности, то для плода риск развития инфекции и осложнений минимален. Если же у матери защитные антитела класса IgG отсутствуют и она заражается во время беременности впервые, то вероятность патологии у ребенка возрастает. Врожденная цитомегаловирусная инфекция возникает на первом году жизни только у 10 % новорожденных и проявляется увеличением печени и селезенки, микроцефалией, церебральной кальцификацией, отдаленными симптомами могут быть глухота и задержка умственного развития ребенка. В редких случаях тяжелая цитомегаловирусная инфекция оканчивается летальным исходом.
Вирус простого герпеса очень распространен в популяции. Инфицирование новорожденных происходит чаще при прохождении родового пути женщины с активной генитальной герпетической инфекцией. Наиболее опасным для плода считается первичное инфицирование матери во время беременности, что может привести к выкидышу, низкой массе ребенка при рождении, преждевременным родам, врожденной инфекции и порокам развития (микроцефалии, задержке умственного развития, микрофтальмии, хориоретиниту, менингиту, энцефалиту, гипертонусу).Прогноз течения беременности и вероятность возникновения выкидыша, патологии плода зависит от сроков инфицирования. Острая инфекция у беременной на ранних сроках чаще приводит к спонтанному аборту, заражение в первые месяцы – к истинным и множественным порокам развития, а в поздние сроки и во время родов – к пневмонии, гепатиту, задержке роста и развития.
Ранняя диагностика активной TORCH-инфекции позволяет своевременно начать лечение и определить тактику ведения беременности.
источник
Внутриутробные инфекции — инфекционно-воспалительные заболевания плода и детей раннего возраста, которые возникают в антенатальный (дородовый) и (или) интранатальный (собственно родовой) периоды при вертикальном инфицировании от матери.
Следует различать понятия «внутриутробное инфицирование» и «внутриутробная инфекция». Инфицирование подразумевает проникновение возбудителя в организм ребенка без развертывания клинической картины, в то время как внутриутробная инфекция – это полноценная реализация внутриутробного инфицирования в виде клинического проявления инфекционного заболевания.
Согласно результатам некоторых исследований, инфицирование выявляют приблизительно у 50% доношенных и у 70% недоношенных детей. По более «оптимистичным» данным, воздействию болезнетворных агентов в период беременности и родов подвергается каждый десятый плод (ребенок).
В 80% случаев ВУИ осложняет здоровье ребенка разнообразными патологическими состояниями и пороками развития различной степени тяжести. По результатам аутопсии определяется, что в каждом третьем случае перинатальная инфекция была основной причиной летального исхода новорожденного, сопутствовала или осложняла течение основного заболевания.
Многолетние исследования показывают, что дети первых лет жизни, перенесшие внутриутробную инфекцию, обладают более слабыми иммунными возможностями и в большей степени подвержены инфекционным и соматическим заболеваниям.
В начале 70-х годов XX века Всемирная организация здравоохранения предложила название «TORCH-синдром». Эта аббревиатура отражает наименования наиболее часто встречающихся внутриутробных инфекций: Т – токсоплазмоз (Toxoplasmosis), О – другие (микоплазма, сифилис, гепатиты, стрептококки, кандида и т. п.) (Other), R – краснуха (Rubella), C – цитомегаловирус (Cytomegalovirus), H – герпес (Herpes). Если этиологический фактор доподлинно неизвестен, говорят о TORCH-синдроме.
Основной источник инфекции при ВУИ, как уже было отмечено, – мать, от которой возбудитель в анте- и (или) интранатальный период проникает в организм плода (вертикальный механизм передачи).
Возбудителями внутриутробной инфекции могут выступать бактерии, грибы, простейшие, вирусы. Согласно статистическим данным, первое место в структуре внутриутробных инфекций занимают бактериальные заболевания (28%), на втором месте – хламидийная и ассоциированные с ней инфекции (21%).
Прогноз внутриутробной инфекции улучшается по мере увеличения срока беременности, на котором произошло инфицирование.
Инфекционные агенты, наиболее часто являющиеся причинами внутриутробной инфекции:
- вирусы краснухи, простого герпеса, ветряной оспы, гепатита В и С, гриппа, аденовирусы, энтеровирусы, цитомегаловирус;
- патогенные бактерии (эшерихии, клебсиеллы, протей и другие колиформные бактерии, стрептококки группы В, Haemophylus influenzae, альфа-гемолитические стрептококки, неспорообразующие анаэробы);
- внутриклеточные возбудители (токсоплазма, микоплазма, хламидия);
- грибы рода кандида.
Факторы риска внутриутробной инфекции:
- хронические заболевания урогенитальной сферы у матери (эрозивное поражение шейки матки, эндоцервицит, кольпит, вульвовагинит, киста яичников, уретрит, цистита, пиело- и гломерулонефрит и др.);
- заболевания инфекционного характера, перенесенные матерью во время беременности;
- длительный безводный период.
Факторы, косвенно свидетельствующие о возможном внутриутробном инфицировании:
- отягощенный акушерский анамнез (самопроизвольное прерывание беременности, бесплодие, мертворождение, рождение детей с множественными пороками развития);
- многоводие, наличие в околоплодных водах включений и примесей;
- лихорадка, не сопровождающаяся признаками воспаления в какой-либо системе органов, развившаяся у матери во время беременности или в родах;
- рождение недоношенного ребенка раньше установленного срока родов;
- задержка внутриутробного развития ребенка;
- оценка по шкале Апгар 0–4 балла на 1-й минуте жизни ребенка с сохранением неудовлетворительных показателей или ухудшением оценки к 5-й минуте жизни;
- лихорадка новорожденного неясной этиологии.
В зависимости от срока беременности, на котором произошло инфицирование, различают:
- бластопатии – реализуются в течение первых 14 суток беременности;
- эмбриопатии – появляются в период от 15 суток беременности до 8 недель;
- фетопатии – развиваются после 9 недель беременности (ранние фетопатии – с 76-х по 180-е сутки беременности, поздние фетопатии – со 181-х суток беременности до момента родов).
Внутриутробная инфекция, развившаяся в первые 2 недели беременности, чаще всего приводит к гибели зародыша (замершая беременность) или формированию тяжелых системных пороков развития, сходных с генетическими аномалиями развития. Самопроизвольное прерывание беременности, как правило, происходит спустя 2-3 недели от момента инфицирования.
Поскольку в эмбриональном периоде осуществляется закладка всех органов и систем, развитие ВУИ на этих сроках приведет к гибели эмбриона или так же, как и в предыдущем случае, к формированию пороков развития различной степени тяжести.
Согласно статистическим данным, первое место в структуре внутриутробных инфекций занимают бактериальные заболевания (28%), на втором месте – хламидийная и ассоциированные с ней инфекции (21%).
Фетопатии имеют ряд характеристик:
- врожденные пороки реализуются только в тех органах, формирование которых не было завершено на момент рождения ребенка;
- инфекционные процессы чаще носят генерализованный (распространенный) характер;
- инфекция нередко сопровождается развитием тромбогеморрагического синдрома;
- морфологическое и функциональное созревание органов происходит с отставанием.
Всемирной организацией здравоохранения (МКБ-10) предложена обширная классификация внутриутробных инфекций, основными формами которых являются:
- врожденные вирусные болезни;
- бактериальный сепсис новорожденного;
- другие врожденные инфекционные и паразитарные болезни;
- омфалит новорожденного с небольшим кровотечением или без него;
- другие инфекционные болезни, специфичные для перинатального периода.
В данной классификации отдельно вынесены разделы, предполагающие возможность постановки диагноза неуточненной вирусной, бактериальной и паразитарной ВУИ.
Зачастую внутриутробные инфекции не имеют характерной симптоматики, поэтому заподозрить их наличие позволяют неспецифические признаки инфекционно-воспалительного процесса у новорожденного (отмечена их схожесть при ВУИ, провоцируемых различными возбудителями):
- снижение или отсутствие аппетита;
- значительная потеря веса (снижение массы тела более чем на 10% от исходной массы при рождении);
- повторное снижение веса, плохое восстановление массы тела (медленный набор, незначительные прибавки);
- воспаление кожи и подкожно-жировой клетчатки (склерема);
- вялость, сонливость, апатичность;
- серовато-бледное окрашивание кожных покровов, анемичные слизистые оболочки, возможны желтушное окрашивание кожи и слизистых, иктеричность склер;
- отечный синдром различной степени выраженности и локализации;
- дыхательные расстройства (одышка, кратковременные эпизоды остановки дыхания, вовлечение в акт дыхания вспомогательной мускулатуры);
- диспепсические нарушения (срыгивания, в том числе обильные, фонтаном, неустойчивый стул, увеличение размеров печени и селезенки);
- симптомы вовлечения сердечно-сосудистой системы (тахикардия, снижение артериального давления, отечность или пастозность, цианотичное окрашивание кожи и слизистых, мраморность кожи, похолодание конечностей);
- неврологическая симптоматика (гипер- или гипотонус, дистония, снижение рефлексов (в том числе ухудшение сосательного рефлекса);
- изменения формулы крови (лейкоцитоз, ускорение СОЭ, анемия, снижение числа тромбоцитов).
Признаки внутриутробной инфекции чаще манифестируют в первые 3 суток жизни новорожденного.
При диагностике ВУИ учитываются данные анамнеза, лабораторных и инструментальных методов исследования:
- общий анализ крови (выявляются лейкоцитоз с нейтрофильным сдвигом влево, ускорение СОЭ);
- биохимический анализ крови (на маркеры реакции острой фазы – С-реактивный белок, гаптоглобин, церулоплазмин, плазминоген, альфа-1-антитрипсин, антитромбин III, С3-фракцию комплемента и др.);
- классические микробиологические методики (вирусологическая, бактериологическая);
- полимеразная цепная реакция (ПЦР);
- метод прямой иммунофлюоресценции с помощью моноклональных антител;
- иммуноферментный анализ (ИФА) с количественным определением специфических антител классов IgМ, IgG;
- УЗИ органов брюшной полости, сердца, головного мозга.
Лечение внутриутробной инфекции комплексное, состоит из этиотропного и симптоматического компонентов:
- противовирусные, противопаразитарные, противогрибковые или противомикробные препараты;
- иммуномодуляторы;
- дезинтоксикационные средства;
- жаропонижающие препараты.
Исходы беременности при ВУИ:
- внутриутробная гибель плода;
- мертворождение;
- рождение живого жизнеспособного или живого нежизнеспособного (при пороках развития, несовместимых с жизнью) ребенка с признаками внутриутробного инфицирования.
В 80% случаев ВУИ осложняет здоровье ребенка разнообразными патологическими состояниями и пороками развития различной степени тяжести.
Осложнения внутриутробной инфекции:
- пороки развития внутренних органов;
- вторичный иммунодефицит;
- отставание ребенка от сверстников в физическом и психическом развитии.
При своевременной диагностике и комплексном лечении внутриутробной инфекции, возникшей на поздних сроках, прогноз в целом благоприятный (прогноз улучшается по мере увеличения срока беременности, на котором произошло инфицирование), хотя является сугубо индивидуальным.
Вероятность благоприятного исхода заболевания зависит от множества характеристик: вирулентности возбудителя, его типа, способа инфицирования, наличия сопутствующей патологии и отягчающих факторов со стороны матери, функционального состояния организма беременной и т. д.
При возникновении ВУИ на ранних сроках прогноз, как правило, неблагоприятный.
Согласно результатам некоторых исследований, инфицирование выявляют приблизительно у 50% доношенных и у 70% недоношенных детей.
Профилактика развития ВУИ состоит в следующем:
- профилактика инфекционных заболеваний матери (санация очагов хронического воспаления, своевременная вакцинация, скрининговое обследование беременных женщин на наличие ТОRCH-инфекций);
- антибактериальная или противовирусная терапия беременных при развитии острого или обострении хронического инфекционного воспаления;
- обследование новорожденных от матерей из групп высокого риска;
- ранняя вакцинация новорожденных.
Видео с YouTube по теме статьи:
Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник

Задачу усложняет еще и то, что признаки и симптоматика у некоторых заболеваний очень похожи. Определиться с диагнозом исключительно на основе жалоб – совершенно невозможно. Обязательно нужны анализы и дополнительная диагностика. Лабораторное исследование позволит определить заболевание более точно. Где сдать анализы на половые инфекции и какие именно? Нужно ли к ним как-то подготовиться? На все эти вопросы вы можете получить ответ задав свой вопрос на бесплатной онлайн консультации с урологом или гинекологом перейдя по ссылке.
Сдать анализы на ИППП в СПб можно в разных районах города в сети клиник «ЛИЦ». Удобное расположение клиник рядом с метро и одни из самых демократичных цент в городе вас порадуют. Мы специально разработали комплексы по основным половым инфекциям, какой лучше выбрать вы почитаете ниже. Также в нашем центре вы можете сдать анализы на ЗППП анонимно.
| Наименование | Цена |
| Анализы на ИППП «Проверь партнера» ПЦР на 6 инфекций (Хламидии Chlamydia trachomatis Трихомонады Trichomonas vaginalis, Микоплазму Mycoplasma genitalium, ВПЧ Human Papillomavirus высоко онкогенные штаммы, Герпес Herpes Simplex Virus ½ и забор материала) | 1650 |
| Комплекс 10 патогенов (мазок на флору , ПЦР на 10 инфекций , (Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium, Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum, Human Papillomavirus высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК генотипирование, Gardnerella vaginalis, Candida albicans), забор материала) | 2500 |
| Комплекс ИППП «За чистую любовь» (мазок на микрофлору, ПЦР на 10 инфекций, Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium, Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum, Human Papillomavirus высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК генотипирование, Gardnerella vaginalis, Candida albicans) кровь на ВИЧ, гепатит В,С, сифилис, забор материала) | 3100 |
| Анализ ПЦР на 1 половую инфекцию (хламидии, микоплазма, гонорея, трихомонады и прочее) | 270 |
| Кровь на ВИЧ, гепатит В,С, сифилис | 1000 |
| 9 тестов ИППП по моче ( Chlamydia trachomatis, Gardnerella vaginalis, Herpes Simplex Virus 1/2, Mycoplasma genitalium, Mycoplasma hominis, Neisseria gonorrhoeae, Trichomonas vaginalis, Ureaplasma parvum, Ureaplasma urealyticum | 2100 |
С полным перечнем и стоимостью услуг на анализы ИППП можно ознакомиться здесь
Анализы на ИППП «Проверь партнера» за 1650 руб. подойдет мужчинам и женщинам у которых нет жалоб, но которые хотят проверить свой статус после смены полового партнера или случайной связи. Анализы сдаются не ранее чем через две неделе от первого контакта.
Комплекс 10 патогенов за 2500 руб. содержит анализы как на половые инфекции так и на условно патогенную флору разработан для пациентов обоих полов, которые заметили у себя какие-то изменения в организме в виде зуда, выделений, высыпаний, запаха и прочего.
Комплекс ИППП «За чистую любовь» за 3100руб. расширенное обследование на инфекции, факультативную флору, со сдачей анализов крови на ВИЧ, гепатиты и сифилис. Для партнеров которые только планирует вступить в отношения и заботятся друг о друге, для тех кто планирует беременность, в качестве профилактического обследования всем один раз в год.
Существует довольно много различных половых инфекций. Все они довольно разнообразны и многогранны. Как бы страшно это не звучало, но заразиться совершенно не сложно – в группу риска может попасть каждый, у кого хоть раз был незащищенный половой акт. Соответственно, если незащищенных половых контактов было большое количество, с разными партнерами, это в разы повышает риск заражения половыми инфекциями.
Инфекции, передающиеся половым путем, что это:
- Хламидии
- Микоплазма генитальная
- Трихомонады
- Гонорея
- Вирус простого герпеса 1 и 2 типа
- ВПЧ инфекция которая включает штаммы 6/11 вызывающие генитальные бородавки или кондиломы, а также высоко онкогенные штаммы
- ВИЧ вирус иммунодефицина человека
- Сифилис
- Гепатиты В и С
Возбудители которые не относятся к половым инфекциям их еще называют условно-патогенные микроорганизмы, которые могут причинять вред организму только тогда их количество превышает допустимую в организме норму.
- Гарднерелла
- Микоплазма хоминис
- Уреаплазма все виды
- Кандида
- Все виды кокковой флоры (стафилококк, стрептококк, кишечная палочка и прочее)
Лабораторные исследования позволят определить любое из этих заболеваний. Иногда может потребоваться не один анализ, а даже несколько различных тестов. Они позволят точно установить, есть ли у пациента зппп. Благодаря инновациям и современным технологиям, точность результатов таких тестов равна практически 100%. Но, несмотря на это, всегда существует шанс, что тест даст ложноположительный или же ложноотрицательный ответ. Если случай сомнительный, понадобится дополнительная консультация врача-специалиста, а также, возможно, повторное обследование и проведение дополнительных анализов.
Наиболее информативным тестом для выявления заболеваний ИППП считается метод ДНК диагностики ПЦР. Для условно патогенной флоры посев на флору и микроскопия мазка на флору. Для подбора наиболее эффективной терапии ИППП и контроля излеченности потребуется сдать посев на половые инфекции с чувствительностью к антибиотикам.
Чтобы выявить заболевание на одной из первых стадий, каждому человеку необходимо регулярно проходить обследования и сдавать анализы. Отдельные возбудители могут проникнуть к плоду из организма женщины при родах, поэтому во время беременности все женщины сдают анализы на половые инфекции. Если же человек уже достаточно взрослый и активно живет половой жизнью (особенно если со случайными партнерами) он совсем не застрахован от появления вирусов или других ЗППП. Использование контрацептивов и презервативов позволяют снизить риск, однако шанс заражения все еще остается достаточно высоким. Именно поэтому, проходить анализы на выявление половых инфекций следует хотя бы раз в год
Следует отметить, что сейчас этого требует не только совесть, но также и закон. Все больше предприятий при устройстве на работу требуют санитарную книжку. Чтобы ее получить человеку необходимо обязательно пройти обследование и сдать все анализы.
Очень важно – вовремя обратиться к специалисту. Сделать это особенно необходимо, если человек заметил, один из тревожных сигналов. Самый важный из них– это неприятные ощущения, зуд слизистых оболочек. Особое внимание следует обратить на необычные выделения, причем любого вида. Тревожными сигналами также могут быть: чувство тяжести внизу живота, неприятный запах, затруднительное или же болезненное мочеиспускание.
Не стоит забывать, что вовремя сдать анализы на половые инфекции нужно не только женщинам, но и мужчинам, которые хотят завести ребенка. Некоторые инфекционные заболевания, протекающие без симптомов, могут быть особенно опасными для будущих мам, которые вынашивают ребенка. В особо критичных случаях такие заболевания становятся основной причиной патологий у плода или могут вовсе привести к прерыванию беременности.
Какие анализы на половые инфекции необходимо сдавать? Можно ли к ним как-то подготовиться? Зачем нужна подготовка?
Тщательная подготовка перед сдачей анализов позволит получить наиболее точные результаты. Меры подготовки должны соответствовать виду анализов, которые будут сдаваться, а также от материала, который необходимо сдать.
В том случае, когда на анализы будет сдаваться кровь, то человеку запрещается за 1дней до сдачи употреблять спиртное. Также, лучше отказаться от жирной пищи. Сдавать кровь натощак не обязательно, это не влияет на результаты исследования. Если человек проходит какой-то курс лечения, об этом непременно следует сообщить врачу.
В том случае, если на исследование нужен мазок или же соскоб, кроме всех выше предписанных рекомендаций также следует полностью исключить половые контакты. Сделать это нужно хотя бы за 3 дня до сдачи анализа. В назначенный день, когда проводится исследование, не нужно проводить гинекологические процедуры (это касается только половых органов). Кроме того, примерно за 3-4 дня необходимо отказаться от всех средств, предназначающихся для интимной гигиены. Примерно за 3 часа до начала исследований не стоит мочиться.
Для выявления вирусов, которые передаются исключительно половым путем, на анализ берутся следующие материалы:
- Мазок. Используя урогенитальный зонд, специалист делает соскоб со слизистой оболочки. Также врачу необходимо взять мазок с цервикального канала шейки-матки у женщин или из уретрального канала – у мужчин. Эта процедура не вызывает болезненных ощущений. Она не травматична. Взять анализ может только специалист.
- Кровь. Что же касается крови, то для выявления инфекционных заболеваний, необходимо сдать кровь из вены. Количество взятой крови – незначительное. После такой процедуры пациенту не потребуется дополнительного восстановления
- Моча. Этот материал также может быть необходимым, для проведения анализа по методу ПЦР. Этот анализ желательно сдавать непосредственно в лаборатории. Там пациенту выдают специальную емкость, для сбора материала. Если пациент использует емкость, полученную в лаборатории – исключается любой шанс, что тара окажется не стерильной.
Инфекции, передающиеся половым путем, точно также, как и любое другое заболевание, значительно проще предупредить, нежели вылечить. Следует отметить, что методы для профилактики инфекционных заболеваний довольно просты: при любом половом акте необходимо использовать презерватив. Такое простое правило позволит защититься от множества заболеваний зпп.
Анализы по взятому мазку будут готовы, через 2-4 дня. У здорового человека инфекции должны отсутствовать. В том случае, когда были выявлены положительные результаты, необходимо как можно скорее обратиться в лечащему врачу (гинекологу или же урологу). Только после подробной консультации враз сможет дать рекомендации и назначить самое эффективное лечение.
Анализы, которые позволяют выявить инфекционные заболевания интимного характера можно сдать практически в любом медицинском учреждении городе. Лучше всего потратить немного времени и изучить все доступные варианты.
Свое предпочтение необходимо отдать медицинскому центру, в котором есть:
- высококвалифицированный персонал, так как результаты исследования напрямую зависят от качественного забора материала;
- забор материала осуществляется ежедневно в удобное для пациента время;
- возможность получить необходимые результаты исследований в течении 1-2 суток после забора;
- большой выбор анализов;
- возможность сдать анализы анонимно и получить исследования на электронную почту.
Цены на анализы на половые инфекции могут варьироваться в зависимости от статуса клиники.
Сдать анализы на зппп качественно и по доступной цене можно в клиниках «ЛИЦ».
источник
или «скрытые» инфекции так называются потому, что могут не иметь явных клинических проявлений. Но сдавать анализы нужно обязательно, ведь даже несмотря на отсутствие симптомов, заболевание может привести к патологии иммунной системы, к повреждению сосудистой сети, внутренних органов, развитию аллергии, повреждению плода во время беременности, другим акушерским осложнениям (бесплодие, невынашивание, плацентарная недостаточность) Анализ на скрытые инфекции у мужчин и женщин в СПб можно сделать в многопрофильном медицинском центре «МедПросвет».
Основные скрытые инфекции, на которые сдают анализы — это:
- Трихомониаз (трихомонадная инфекция).
- Сифилис.
- Вирусные гепатиты.
- Гонорея.
- Уреаплазменная инфекция.
- Хламидиоз (хламидийная инфекция).
- Микоплазменная инфекция.
- Папилломавирусная инфекция.
- Цитомегаловирусная инфекция.
- Герпетическая инфекция.
Чтобы выявить возбудителя, материал для анализа на половые инфекции берётся со слизистой оболочки органов репродуктивной системы, также это может быть венозная кровь и моча.
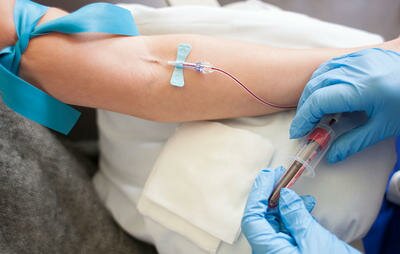
Приводим список анализов на скрытые инфекции у мужчин и женщин, которые вы можете сдать в нашей клинике:
- Микроскопия — обнаружение микроорганизмов под микроскопом в специально подготовленных мазках.
- ИФА (метод иммуноферментного анализа). Позволяет выявлять антитела, вырабатываемые в организме в ответ на присутствие возбудителя.
- Методы амплификации нуклеиновых кислот (МАНК), в частности ПЦР и NASBA. С помощью данной реакции можно точно установить, какой возбудитель вызвал заболевание и каково его количество. Методика основана на идентификации нуклеиновых кислот (ДНК и РНК) микроорганизма. Плюсом является то, что данный метод позволяет использовать любую биологическую жидкость — кровь, слюна, моча, секрет из половых органов или выделения из носа (горла).
- Фемофлор и Флороценоз тест системы основанные на методе амплификации нуклеиновых кислот, которые позволяют выявить наличие организмов (грибы рода Кандида, кишечная полочка, стрептококки и др), которые, в последние годы, являются самой частой причиной воспалительных заболеваний и определить их количество.
- Бактериологическое исследование: это метод выявления живых бактерий, при котором они культивируются на специальных средах. Дополнительными плюсами метода являются то, что он позволяет определить количество патогенов и их чувствительность к антибактериальным препаратам.
Специалисты многопрофильного медицинского центра «МедПросвет» советуют использовать с целью микробиологической диагностики методы амплификации нуклеиновых кислот и бактериологический метод, как наиболее информативные.
Помните, что скрытые инфекции могут нанести серьёзный вред организму беременной женщины и будущему ребёнку. Поэтому анализ для определения скрытых инфекций обязательно назначается на этапе планирования зачатия и на ранних сроках после наступления беременности.
Если же биологический материал берут из половых путей, тогда подготовка проводится тщательнее обычного. За 24 часа до исследования запрещаются половые контакты, непосредственно перед процедурой рекомендуют не ходить в туалет и не проводить гигиенические процедуры. Если за 2–3 недели (и менее) до исследования принимались антибактериальные препараты, то обследование лучше отложить. В случае, когда у женщины идет менструация, то анализы на скрытые половые инфекции проводят сразу после ее окончания.
После изучения взятого материала пациенту на руки выдается заключение, при необходимости назначается лечение (урологом или гинекологом). Отрицательный результат не всегда позволяет полностью исключить инфекцию, есть период «окна», когда выявить присутствие микроба не представляется возможным, кроме того, выявление инфекции зависит от соблюдения пациентом правил подготовки. В таком случае, при подозрении на скрытую инфекцию, рекомендуется повторное обследование через несколько недель.
Записаться на диагностику мазков на скрытые инфекции можно по тел. или оставив заявку на сайте «МедПросвет» в удобное время! Ознакомиться с ценами анализов на скрытые инфекции Вы можете в на этой странице, для уточнения стоимости того или иного исследования можно позвонить по телефону.

источник
Существует группа инфекций, каждая из которых практически безобидна для здоровых взрослых людей и даже детей, однако крайне опасна для женщин в состоянии беременности. Не удивительно, что анализ на TORCH инфекции врачи-гинекологи настоятельно рекомендуют пройти любой будущей матери, уже беременной или только планирующей зачатие малыша.
Аббревиатура TORCH объединяет следующие инфекционные болезни: цитомегаловирус, токсоплазмоз, герпес, краснуха.
Развитие любой болезни из торч-комплекса в организме беременной женщины — серьезная угроза для протекания беременности — это самая частая причина выкидыша и замирания беременности. Но это не самое страшное. Инфекционные заболевания, из которых состоит TORCH-комплекс (краснуха, токсоплазмоз, цитомегаловирус и др.), представляют серьезную угрозу для здоровья будущего малыша. Они поражают плод внутриутробно, становясь причиной опасных патологий и отклонений.
Коварство TORCH-болезней проявляется также в том, что их внешние проявления возникают редко или они аналогичны с симптомами стандартной простуды. Чтобы снизить риски или свести их к нулю, нужно пройти анализ крови на TORCH-инфекции и узнать его результаты.
Сдать анализ рекомендуется дважды:
- При планировании беременности . Планирование зачатия ребенка – одна из первых причин диагностики торч-инфекций. Если у будущей мамы не будут выявлены иммуноглобулины IgG к краснухе, ей придется пройти прививку и выждать перед зачатием три месяца. Если расшифровка результатов анализа показала присутствие TORCH-болезни в острой стадии, беременность придется отложить до излечения.
- При наступившей беременности . Анализ обязательно сдается, если ранее гинеколог не выявил у женщины иммунитет ко всем заболеваниям из этой группы. Наличие некоторых инфекций — прямое показание для прерывания беременности.
Крайне редко TORCH-инфекции удается диагностировать по их клиническим проявлениям (температура, увеличение лимфатических узлов, сыпь), в основном симптомы неспецифичны или слабо выражены. Поэтому для обнаружения следов TORCH-инфекции чаще всего используется лабораторная диагностика – анализы, направленные на выявление в крови антител.
Посредством анализа на антитела в крови врачи определяют:
- сталкивался ли пациент с TORCH-инфекцией;
- когда это было.
Иммуноглобулины или антитела – это специальные белки, производимые иммунной системой при столкновении с определенным агентом. Для обнаружения TORCH-инфекций анализу подвергаются антитела IgG, IgM. Эти иммуноглобулины возникают в крови на различных этапах иммунного ответа, остаются там в разное время. Следовательно, их диагностика дает врачу возможность установить время инфицирования, взвесить риски и правильно определить лечебные и диагностические процедуры.
Исследование на TORCH-инфекции чаще всего начинается с проведения ИФА – иммуноферментного анализа, направленного на диагностику наличия в организме пациента антител, выработанных к торч-болезням. При необходимости подтверждения диагноза, гинеколог назначает ПЦР-анализ.
Иммуноферментный анализ . Объекты исследования при проведении ИФА — иммуноглобулины IgM и IgG. О недавнем возникновении в организме инфекции TORCH-группы рассказывает наличие антител типа IgM. Они возникают сразу после заражения, могут сохраняться в крови на протяжении нескольких месяцев, затем исчезают. Также доказательством недавнего появления торч-инфекции считается отсутствие антител типа IgG при наличии антител типа IgM.
Если организм пациента столкнулся с торч-инфекцией и успешно перенес его, расшифровка результатов анализа должна показать присутствие в его крови антител типа IgG при отсутствии антител типа IgM. Это говорит о том, что торч-болезнь больше не представляет угрозы.
Также при исследовании крови на торч-инфекции важную роль играет показатель авидности IgG. С его помощью устанавливается приблизительный срок инфицирования пациента, что особенно важно при беременности. Чем выше показатель авидности, тем больше времени прошло с момента заражения человека.
Полимеразная цепная реакция. Метод ПЦР – еще одно средство обнаружения следов TORCH-инфекции в организме, с его помощью успешно устанавливается даже незначительное количество возбудителя. Материалом для исследования может являться не только кровь пациента, но и прочие биологические жидкости. Метод ПЦР позволяет установить и тип возбудителя. Этот анализ стоит дороже ИФА, но он и результативнее.
Как известно, TORCH-инфекции в редких случаях сопровождаются яркими симптомами и выявляются без специальных методов, поэтому к анализу на наличие антител к TORCH-инфекции нужно готовиться очень тщательно. Нужно полностью исключить ошибки, иначе болезнь останется незамеченной.
Кровь для анализа на антитела к TORCH-болезням стандартно берется из вены пациентки. Самое важное правило – сдача анализа производится натощак, с момента последнего приема пищи должно миновать не менее 6 часов.
Не разрешается также пару дней употреблять алкоголь, желательно на некоторое время воздержаться и от курения. Также перед анализом на торч-комплекс лучше отказаться на 2 недели от антибиотиков.
Для правильной расшифровки результатов исследования крови на наличие торч-инфекций нужно обратиться к гинекологу. Он расскажет, что самыми важными показателями в диагностике являются иммуноглобулины типа IgM, IgG.
Иммуноглобулины типа IgM представляют собой антитела, которые производятся иммунной системой организма примерно через неделю после инфицирования TORCH-заболеванием. Значит, если в результатах анализа присутствуют антитела группы IgM, можно утверждать, что TORCH-болезнь есть.
Положительный титр IgM лишь в редчайших случаях сохраняется на длительный срок, как правило, эти антитела есть в крови только в начале торч-болезни. Следовательно, если исследование крови на торч-инфекции дало положительный титр IgM, можно прийти к выводу, что болезнь появилась в организме человека недавно. Доказательством недавнего возникновения в крови торч-болезни является также сочетание присутствия IgM и отсутствия IgG. Практически то же самое означает низкая авидность IgG, выявленная при расшифровке результатов торч-анализа.
Иногда при исследовании крови пациентки на IgM допускаются ошибки, поэтому сомнение может заставить врачей отправить женщину на повторные анализы. Если при проведении торч-анализа не были выявлены иммуноглобулины IgM в крови пациента, это свидетельствует об отсутствии недавних столкновений с инфекциями, входящими в торч-комплекс.
Иммуноглобулины (антитела) типа IgG, производятся человеческой иммунной системой несколько недель спустя после заражения торч-болезнью. Как правило, IgG полностью не пропадают, сохраняются в крови инфицированного человека на всю жизнь, защищая его от рецидивов торч-инфекции. Если анализ на торч-комплекс показывает наличие антител IgG в крови человека и отсутствие антител IgM, этот результат говорит о перенесенной ранее торч-болезни и выработанном иммунитете, предотвращающем ее повторное развитие.
Когда врач должен с помощью анализа понять, насколько давно антитела IgG присутствуют в организме больного, проводится дополнительный анализ на авидность иммуноглобулинов. С развитием заболевания прочность связывания антител с инфекционным агентом растет. Если она низкая, заражение имело место совсем недавно. Соответственно высокая авидность доказывает давнее “знакомство” с микробом.
- Идеальная ситуация для планирования беременности – анализ на TORCH инфекции не выявляет антитела IgM, однако обнаруживает антитела IgG. Можно прийти к выводу, что организм пациентки уже перенес опасные TORCH-инфекции и вооружился иммунитетом против них. Следовательно, здоровью будущего ребенка и его матери не грозит первичное заражение TORCH –инфекцией в процессе беременности.
- Если антитела обеих групп при анализе крови на TORCH-инфекции не выявлены, риск знакомства с инфекцией на стадии беременности сохраняет актуальность. Поэтому при диагностике беременности в профилактических целях следует пройти повторный анализ.
- Если расшифровка результатов анализа показала наличие в крови антител IgM – беременность придется отложить, так как организм женщины столкнулся с TORCH-инфекцией совсем недавно, особенно если отсутствуют антитела IgG. Следует дождаться излечения и только после этого планировать зачатие малыша.
Сдать анализы на группу TORCH-инфекций в Санкт-Петербурге без направления и регистрации, можно в клинике Диана — Заневский проспект, 10. К нам легко добраться на метро — мы находимся совсем рядом с метро Новочеркасская или на машине. Мы работаем без выходных и будем рады видеть Вас в любое время с 9 утра до 21 часа.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
К основным ИППП или ЗППП относятся: сифилис, гонорея, трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, кандидоз, впч, цитомегаловирус, ВИЧ, гепатиты В и С и др.
В медицинском центре «На Сенной» можно сдать анализы на ИППП или ЗППП ежедневно в часы работы клиники. А также пройти консультацию гинеколога или уролога по выявлению инфекций. Перед посещением нашего медицинского центра вы можете задать интересующие вопросы по ИППП здесь.
Записаться можно любым удобным способом
| Наименование | Цена |
| Комплексное обследование на ИППП у женщин(9 ПЦР : хламидия, гонорея, трихомониаз, микоплазма хоминис и гениталиум, уреаплазма, гарднерелла, кандида, ВПЧ высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК без определения типа ,мазок на микрофлору, забор материала | 2700 |
| Расширенное комплексное обследование на ИППП у женщин(9 ПЦР : хламидия, гонорея, трихомониаз, микоплазма хоминис и гениталиум, уреаплазма, гарднерелла, кандида, ВПЧ высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК без определения типа ,мазок на микрофлору,кровь на СПИД, сифилис, гепатит В и С, забор материала. | 3300 |
| Комплексное обследование на ИППП у мужчин(9 ПЦР: хламидия, гонорея, трихомониаз, микоплазма хоминис и гениталиум, уреаплазма, гарднерелла, кандида, ВПЧ высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК без определения типа , забор материала | 2400 |
| Расширенное комплексное обследование на ИППП у мужчин (9 ПЦР:хламидия, гонорея, трихомониаз, микоплазма хоминис и гениталиум, уреаплазма, гарднерелла, кандида, ВПЧ высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК без определения типа ,мазок на микрофлору, забор материала, кровь на СПИД, сифилис, гепатит В и С,забор материала | 3100 |
Главный врач, акушер-гинеколог
Запишитесь на прием прямо сейчас!
Через несколько недель после полового контакта без использования презерватива с новым знакомым следует сдать анализы на ИППП:
- Мазок на флору. Это исследование позволит выявить такие инфекции как гонорея, трихомонады, гарднереллу, кандиды.
- Посев выделений. Метод позволяет определить не только возбудителя, но и чувствительность к антибиотикам.
- ПЦР-диагностика на уреаплазму и микоплазму все типы, хламидии, вирус папилломы человека, герпес, трихомонады, гонорею. Метод высокоинформативный и позволяет выявить инфекции в 99% случаев.
- Анализ крови (ВИЧ, гепатиты В и С)
- ИФА –метод
После незащищенного полового акта с человеком в котором вы не совсем уверены. В этом случае следует незамедлительно обратиться к врачу гинекологу или урологу для проведения медикаментозных мер профилактики ЗППП. Через несколько недель необходимо сдать анализы на инфекции. Инкубационный (скрытый) период у большинства половых инфекций составляет 3-4 недели, поэтому в это время выявить заболевания не получится.
При планировании и во время беременности. ЗППП и TORCH инфекции могут стать причиной выкидыша, а также передаться ребенку, обследование и лечение рекомендовано проводить до наступления беременности.
При наличии симптомов: обильные выделения из половых путей, зуд, жжение, высыпания на интимных органах, боли и дискомфорт в низу живота.
Профилактически при отсутствии смены половых партнеров анализы следует сдавать не реже одного раза в год.
За две недели до сдачи анализов прекратить прием антибиотиков.
Накануне проведения исследования рекомендуется употреблять алкогольные напитки, острую, соленую пищу. Это так называемая « алиментарная (пищевая) провокация» способствуют лучшему выявлению инфекции.
За сутки до исследования исключить половые контакты и мужчинам, и женщинам.
Мужчинам за 2 часа до сдачи мазков не мочиться.
Женщинам накануне не спринцеваться, не использовать свечи, мази, спермициды.
В медицинском центре «На Сенной» вы можете сдать анализы в одном месте и на весь широкий спектр возбудителей.
Вы можете пройти обследование анонимно, мы уважаем ваше решение и выбор. В медицинском центре “На Сенной” для удобства подготовили комплексы исследований, которые включают в себя оптимальный перечень анализов для выявления самых распространённых ИППП и по доступным ценам. Записаться можно по указанным контактным телефонам или через форму записи на прием.
источник
Современный подход к диагностике и лечению заболеваний, передающихся половым путем, основан на новых открытиях в биохимии, иммунологии и гинекологии. Имеется комплекс методов диагностики инфекций мочеполового тракта, часто востребованный из которых — полимеразная цепная реакция (ПЦР-диагностика, т. е. выявление ДНК микроорганизма в крови и других биологических средах).
| Исследования на гарднереллы методом: | от 210 |
| Амино-тест | 220 |
| ПЦР | 210 |
| Исследование на гонорею методом ПЦР | 210 |
| Исследования на микоплазмы методом ПЦР | 210 |
| Исследования на трофозоиты трихомонад (Trichomonas vaginalis) методом ПЦР | 210 |
| Исследования на уреаплазму методом ПЦР | 210 |
| Исследования на хламидии методом ПЦР | 210 |
| Исследования на папилломавирус методом: | от 210 |
| ПЦР HVP 16 типа | 210 |
| ПЦР HPV 18 типа | 210 |
| Исследования на токсоплазмоз методом ПЦР | 330 |
| Исследования на цитомегаловирус методом ПЦР | 210 |
Большинство ИППП или инфекций, передающихся половым путем, имеют схожие признаки или вообще протекают бессимптомно в течение длительного времени. Хламидиоз, гонорея, трихомониаз, герпес 1-го и 2-го типов, цитомегаловирус, ВПЧ, гепатиты могут не проявлять себя годами. Хроническое течение приводит развитию осложнений — бесплодию, хроническим заболеваниям малого таза, проблемам при беременности у женщин и с потенцией у мужчин. Диагностика методом ПЦР позволяет обнаружить скрытые инфекции на ранней стадии при малом содержании возбудителя и быстро вылечить заболевание.

- ощущение зуда, жжения на наружных половых органах;
- необычные кровотечения, кровянистые выделения из половых органов;
- покраснение, пузырьки, язвы, бородавки в области паха (половые органы, задний проход);
- болезненное частое мочеиспускание;
- выделения в виде гноя, необычного запаха, цвета.
К этим признакам нужно отнестись вдвойне настороженней при наличии в прошлом:
- смены сексуальных партнеров;
- половых актов без презервативов;
- внутривенного введения наркотика;
- переливания крови.
Помните, что течение заболевания может не сопровождаться внешними признаками, как это случается с гепатитом С, который без анализов на него не обнаруживается годами. Поэтому единственно надежный способ диагностики – сдать анализы на скрытые инфекции. Методы ПЦР и ИФА, бакпосев, анализ крови на вирусные заболевания позволят вовремя выявить опасную болезнь.
Для исследования берут мазок из шейки матки, стенки влагалища или соскоб из уретры.
- Воздержаться от любых спринцеваний, местных антисептиков за день до обследования./li>
- Отказаться от половых контактов, кольпоскопии, трансвагинального УЗИ за 1-2 до сдачи анализа.
- Выдержать не менее 2-3 часов после мочеиспускания при сдаче соскоба из уретры.
- Сдача анализа во время менструации и на фоне приема или использования интравагинальных антибактериальных препаратов не рекомендуется. Это может исказить результаты. Лечащий врач определит оптимальное время и комплекс исследований, расскажет, как и сколько делается анализ на скрытые инфекции.
В основе метода ПЦР лежит увеличение минимальной концентрации фрагментов ДНК/РНК возбудителя в биоматериале с помощью многократного копирования. За «размножение» отвечает ряд специальных компонентов, которые входят в состав реакционной смеси, нагреваемой до определенной температуры. Для обнаружения полученных фрагментов применяется визуализация посредством флуоресценции — чем больше копий ДНК, тем ярче свечение.
Методика имеет несколько модификаций. В лабораториях наиболее часто используется полимеразная цепная реакция в реальном времени или Real-Time PCR, позволяющий наблюдать за процессом в режиме «онлайн».
- Высокая чувствительность. Обнаружить возбудителя даже при минимальном содержании важно при заболеваниях, вызываемых безусловно-патогенными микроорганизмами — гонококками, хламидиями, трихомонадами.
- Определение концентрации возбудителя. Знать количество необходимо при патологиях, возникающих при повышении концентрации условно-патогенных микроорганизмов — микоплазмы, уреаплазмы, гарднерелл.
- Быстрое проведение. Результаты мазка на ПЦР готовы через несколько часов после сдачи анализа на скрытые инфекции.
- Универсальность. Один образец позволяет обнаружить несколько типов ДНК сразу и дифференцировать всех возбудителей микстинфекции.
Диагностика используется в разных целях — для скрининга, постановки диагноза, контроля за течением заболевания и эффективностью лечения.
Тесты ПЦР на инфекции могут быть качественными и полуколичественными с указанием концентрации относительно нормы.
- При положительном ПЦР в биоматериале обнаружены фрагменты ДНК, специфичные для конкретного возбудителя.
- При отрицательном ПЦР в пробе не выявлены фрагменты ДНК, специфичные для конкретного возбудителя.
Врач анализирует результаты в комплексе с данными других исследований, осмотра, анамнеза.
Полный перечень доступных платных анализов на скрытые половые инфекции, гепатит С и др. представлен в разделе “Прейскурант”.
В МЦ «Даная» применяют высокотехнологичные методы лабораторной диагностики. Сдать анализы для исследования методом ПЦР вы можете в наших клиниках у метро «Ленинский проспект» и «Проспект Просвещения». Записаться к врачу на первичный прием или для расшифровки результатов можно на сайте или по телефону.
источник