Многие мужчины часто задаются вопросом, как называется анализ спермы и для чего он нужен. Обычно люди сталкиваются с необходимость проведения такого исследования при бесплодии, однако он еще применяется для других исследований. Сегодня мы поговорим о том, кому и когда лучше делать такой анализ, и как правильно к нему подготовиться во избежание лишних проблем.
К этому анализу обычно готовятся в течение 3-5 дней до сдачи. По поводу алкогольных напитков стоит сразу сказать, что их вообще желательно не употреблять в течение недели. Курить запрещается около 4 дней до сдачи. Очень важно исключить посещение сауны, бани или других подобных заведений. Также стоит исключить половые контакты и мастурбацию. Даже случайное семяизвержение (например, поллюции во сне) значительно влияет на достоверность исследования.
Прием лекарств имеет свое значение в этом анализе. Если мужчина принимает в данный момент антибиотики, то сдавать сперму на исследование можно минимум через 2 недели после прекращения приема. Желательно вообще не принимать лекарств в это время.
Перед сдачей необходимо полностью успокоится и стараться не нервничать и хорошенько отдохнуть. Анализ называется спермограммой.
Анализ обычно назначается при бесплодии. Данное исследование нужно обязательно проводить, если пара уже в течение года не наступает беременность. Не всегда именно мужчина является бесплодным, но врачи чаще всего рекомендуют сдавать анализ сначала именно мужчине.
Многие люди сами делают это исследование перед зачатием ребенка. Они проверяют материал на репродуктивность, то есть на наличие бесплодия.
Анализ на репродуктивность спермы часто назначают при различных заболеваниях половой системы мужчины.
Например, при простатите, варикоцеле, а также при нарушениях обмена веществ. Рекомендуется провести данный анализ при различных ощущениях боли в паховой области, а также при импотенции (отсутствии эрекции).
Спермограмму целесообразно проводить при изменении цвета эякулята, а также при обнаружении в ней крови.
Эякулят сдается на исследование путем мастурбации. Существует целый ряд определенных правил для того, чтобы успешно провести сдачу анализа.
В первую очередь стоит отметить, что анализ на репродуктивность обязательно стоит проводить в медицинском учреждении, так как материал должен быть исследован в течение часа.
Конечно, можно принести эякулят в клинику в течение часа, но в медицинском учреждении это сделать будет более надежно и правильно, так как не всегда получается вовремя успеть дойти до больницы, часто при этом нарушается стерильность и так далее.
В медицинском учреждении эякулянт собирается в отдельной комнате и в специальную стерильную емкость. Эту емкость обычно выдает лаборант, который обязан провести консультацию. Важно соблюдать стерильность, и не открывать заранее этот контейнер. Также должны быть исключены различные прикосновения к внутренней поверхности этой емкости.
Перед сдачей анализа обязательно мужчина должен помыть тщательно руки с мылом, а также половой член и желательно всю паховую область. Естественно перед сдачей такого анализа нужно сходить в туалет и опорожнить мочевой пузырь.
Иногда люди считают, что безопаснее будет слить эякулят из презерватива, однако такой способ не стоит использовать, так как это может значительно исказить исследуемый материал.
К тому же в емкость должна поступать вся выделенная сперма. Запрещается сдавать материал путем прерванного полового акта. Стоит позаботиться о том, чтобы в сперму не попали различные частицы (например, капли пота).
Несмотря на то, что есть, как мы сказали, определенные правила подготовки к сдаче такого анализа, имеется также ряд противопоказаний, при которых нельзя выполнять данную процедуру:
- Различные виды интоксикаций при болезнях или при алкогольной интоксикации. Это приводит к снижению качества эякулята.
- Питание. При различных видах недостаточности в питании или различные авитаминозы (недостатки витаминов). Это приводит к нарушению процесса рождения половых клеток в организме.
- Температура. Повышенная температура тела так же снижает качество, так как образование сперматозоидов обычно происходит при температуре на 3 градуса ниже температуры тела. Поэтому мужчинам нужно вообще отказаться в жизни ездить в машинах с включенным подогревом сидений, так как это существенно нарушает процесс сперматогенеза и приводит к бесплодию.
- После массажа простаты также запрещается сдавать эякулят на анализ.
- Физическая усталость. Такое состояние снижает качество спермы, а также плохо влияет на эрекцию.
При исследовании эякулята мужчины используется два основных метода исследования:
- Макроскопический. При таком методе исследуются более качественные характеристики, такие как вязкость, запах, цвет, кислотность, объем. В норме цвет должен быть молочно-серым. О цвете можно сказать многое. Например, если цвет розовый, то можно судить о появлении крови в материале. Желтый цвет говорит о возможном воспалении. Сперма должна быть вязкой первые 10 минут. Значение рН(кислотность) должна находится в диапазоне 7.2–8, то есть щелочной. Объем эякулята в норме должен составлять более 2 миллилитров. Запах в норме очень похож на запах каштанов. Это характерный запах эякулята в норме. Иногда может иметь место запах хлора, но это тоже нормально. Другие специфические запахи говорят о возможном заболевании.
- Микроскопический. Для такого метода используется специальный микроскоп, при помощи которого подсчитывают количество половых клеток, а также их лабильность и форму. Количество сперматозоидов в норме должно быть от 20 до 200 миллионов в 1 мл эякулята. В микроскопе можно также обнаружить агглютинацию (склеивание) сперматозоидов. Если они склеиваются между собой, то это говорит о патологии.
При отсутствии подозрений на патологии, обычно мужчинам рекомендуется употреблять определенные продукты, повышающие качество для зачатия ребенка.
В первую очередь стоит сказать, что желательно не принимать алкоголь в течение трех месяцев перед зачатием, потому что сперматозоиды в организме обновляются каждые 72 дня. Алкоголь негативно влияет на качество и на возможное оплодотворение. Это вызывает различные врожденные болезни у детей.
Алкоголь также часто приводит к бесплодию.
А теперь о продуктах. Неоднократно было доказано, что, пересмотрев рацион питания и изменив его, часто наблюдаются улучшения состояний человека. Это очень ярко проявляется на качестве эякулята и на зачатии.
Вот список продуктов, которые желательно употреблять в большем количестве в период зачатия:
- овощи и фрукты (бананы, чеснок, зелень, орехи, спаржа, яблоки, помидоры, семена тыквы, гранаты);
- рыба (устрицы, красная рыба и различные морепродукты);
- мясо (куриное мясо, телятина). Мясо лучше употреблять нежирное;
- молочные продукты (сыр, нежирное молоко, творог);
- куриные яйца;
- витаминные комплексы. Они являются наиболее эффективными. Желательно подбирать комплексы с витаминами С, Е, В9 (фолиевая кислота).
источник
Анализ спермограммы — это анализ, на который мужчине выписывает направление андролог. Если вы получили направление и вас интересует спермограмма, форум о мужском здоровье едва ли окажется полезен. Подвижность спермиев, количество сперматозоидов и другие показатели — это медицинские характеристики. Стоит ли полагаться на посты форумчан в вопросах здоровья? Посвященный тому, как сдается спермограмма, форум может оказаться полезен при выборе лаборатории и клиники мужского здоровья — прежде чем отправиться сдавать анализ, почитайте отзывы о выбранном мед. учреждении.
О том, какие показатели должна содержать спермограмма (норма для здорового мужчины), читайте далее.
По результатам спермограммы можно оценить состояние мужского здоровья, выявить простатит и другие инфекционные заболевания. Если вы давно пытаетесь завести ребенка, но пока безрезультатно, причины поможет узнать анализ эякулята на количество сперматозоидов и другие показатели. При бесплодии результаты спермограммы помогут врачу назначить эффективное лечение.
По рекомендации ВОЗ (Всемирной организации здравоохранения) сдача спермограммы должна проводиться путем мастурбации, а не с помощью прерванного полового акта или другим способом. Чтобы сдать анализ спермы, в лаборатории оборудуют специально отведенную комнату. Дверь в ней закрывается изнутри. Чтобы легче было сдать анализ эякулята, в комнате имеются журналы эротического содержания.
Если вам назначена спермограмма, правила сдачи предполагают 3–4 дневную подготовку:
- не пить алкогольные напитки, в том числе пиво;
- не заниматься сексом;
- не посещать сауны, бани, а также не принимать горячих ванн.
Повторная сдача спермограммы предполагает выполнение тех же правил.
Чтобы правильно оценить результаты спермограммы, необходимо сдать ее несколько раз. Если после первой сдачи спермограммы врач сказал, что спермограмма плохая, не отчаивайтесь. При повторном анализе сперма может иметь другие характеристики. Изменение этих характеристик может в целом повлиять на трактовку расшифровки спермограммы.
Иногда случается, что мужчина чувствует оргазм, но спермы нет. На самом деле произошло семяизвержение в мочевой пузырь. Этот процесс называется ретроградная эякуляция. В таком случае можно сдать анализ мочи, возможно, в ней остались сперматозоиды.
Чтобы описать сперму, врачи используют такие термины:
- азооспермия — в эякуляте не найден ни один спермий;
- акинозооспермия — спермии полностью неподвижны;
- антиспермальные антитела (АСАТ, или АСА) — антитела, которые организм вырабатывает против сперматозоидов;
- астенозооспермия — недостаточно подвижные спермии (категория А Время разжижения эякулята
Нормозооспермия предполагает разжижение спермы в течение 10–60 минут после эякуляции.
Во время извержения сперма находится в вязком состоянии. Через некоторое время ферменты предстательной железы, которые содержатся в семени, разжижают ее. Если же сперма не разжижается, это указывает, что нарушена работа предстательной железы. Соответственно, химический состав спермы неправильный. Это влияет на подвижность спермиев и на их способность оплодотворить яйцеклетку. Из-за недостаточного разжижения могут быть нездоровые показатели подвижности сперматозоидов.
После эякуляции спермий может погибнуть в кислой среде влагалища. Чтобы сперматозоид мог оплодотворить яйцеклетку и безопасно пройти этот «барьер», ему нужна защита. Таковой выступает семенная жидкость: она уменьшает кислотность влагалища, и сперматозоид может добраться «живым» до матки.
Если все показатели спермограммы в норме, кроме рН, это не указывает на какие-то отклонения. Но вместе с другими характеристиками может повлиять на диагноз.
При азооспермии пониженный уровень рН указывает на то, что забиты семявыбрасывающие протоки.
Нормоспермия — 2,0–6,0 мл спермы.
В недостаточном объеме эякулята содержится и небольшое количество мужских половых клеток. Если анализ показал, что у вас олигоспермия, то есть при эякуляции выделяется недостаточное количество спермы (меньше 2 мл), это может быть причиной бесплодия.
Маленький объем спермы также не может надолго защитить сперматозоиды от кислотной среды влагалища и «пробить» им дорогу к матке.
Чтобы подтвердить диагноз олигоспермии, необходимо сдать анализ спермы несколько раз. Даже если в первый раз объем был меньше 2 мл, это еще не повод волноваться.
Если при семяизвержении у вас выделяется более 6 мл спермы, зачатие это никак не ускорит. Дело в том, что во влагалище помещается примерно 5 мл спермы. Если при эякуляции у вас выделяется больше, лишний эякулят вытекает и не участвует в гонке «Кто первый».
Какого цвета сперма у здорового мужчины?
Бело-сероватый — цвет спермы в большинстве случаев (нормоспермия).
Желтоватый, молочный или бело-молочный — такой цвет спермы тоже в пределах нормы (нормозооспермия). Вышеупомянутые оттенки не свидетельствуют о наличии отклонений. ВОЗ рекомендует не учитывать ни цвет спермы, ни ее запах.
Но в некоторых лабораториях эту характеристику до сих пор записывают.
Так, розоватый цвет спермы говорит об увеличенном количестве эритроцитов в эякуляте (гемоспермия). При гемоспермии может быть и коричневатый оттенок спермы.
Прозрачный цвет спермы указывает на азооспермию (сперма не содержит сперматозоидов).
Нормоспермия предполагает их отсутствие, а нормозооспермия — не больше 1 млн/мл.
Анализ спермы может показывать, что семенная жидкость содержит небольшое количество лейкоцитов. Если их концентрация меньше 1 млн/мл, это нормально. Повышенное количество лейкоцитов (лейкоцитоспермия) указывает на воспаление в простате или семенных пузырьках.
При диагнозе нормоспермия их не должно быть в сперме.
Спермограмма плохая, если ваша сперма содержит эритроциты. Гемоспермию при сдаче спермограммы часто наблюдают в случае травмы, опухоли или воспаления предстательной железы. Кровь алого цвета в сперме (ложная гемоспермия) указывает на травму или заболевание уретры.
При гемоспермии сперма коричневого или темно-красного цвета. Когда эякуляция сопровождается выделением спермы таких оттенков, это признак серьезных заболеваний половой системы. Причиной может быть воспаление мочевого пузыря, семенных пузырьков или простаты.
У мужчин пожилого возраста гемоспермия может быть симптомом рака простаты. Недавние исследования доказали связь между гемоспермией и раком предстательной железы: у 14% пациентов с гемоспермией был рак.
Гемоспермия требует индивидуального подхода в лечении. При этом врач учитывает возраст пациента, продолжительность проявления симптомов гемоспермии и частоту их появления.
Если в сперме есть слизь, о диагнозе нормоспермия говорить нельзя. Когда при семяизвержении сперма содержит слизь, то это признак воспаления в половых органах.
Кислотная среда влагалища убивает и то небольшое количество мужских половых клеток, которое выделяется при эякуляции. Соответственно, даже они не успевают живыми добраться до матки. Низкая концентрация сперматозоидов (олигозооспермия) может быть причиной бесплодия.
При азооспермии количество сперматозоидов равно нулю.
Нативная сперма (необработанная) может содержать сперматозоиды четырех категорий:
Если спермий движется прямолинейно и проходит более половины собственной длины в секунду (примерно 0,025 мм/с), его относят к данной категории. Около половины всех спермиев группы А — это здоровые и молодые сперматозоиды, которые недавно образовались в яичках.
К категории В спермий относят, если он движется прямолинейно, но его скорость меньше 0,025 мм/с. Как правило, при семяизвержении их 10–15%. Это сперматозоиды либо стареющие, либо с нарушенным строением.
Снижение их подвижности может быть связано с длительным воздержанием от секса.
Если спермий вращается на месте или по кругу, его записывают в категорию С. Их количество обычно от 5 до 15%.
В данную категорию записывают, сколько сперматозоидов вообще не движется (азооспермия). Примерно 50% всех мужских половых клеток группы D — это старые спермии, которые либо уже погибли, либо погибают.
Даже если вы полностью здоровы и вам поставили диагноз нормоспермия или нормозооспермия, анализ спермы может выявить сперматозоиды всех четырех групп.
Если у вас акинозооспермия, необходимо узнать, с чем связана неподвижность сперматозоидов. Для этого используют эозин. В этом препарате мертвый сперматозоид окрашивается в красный цвет: его оболочка быстро разрушается, и эозин легко в нее проникает. В живой сперматозоид эозин не может проникнуть. Если спермий и не окрашивается, и не двигается, это указывает, что нарушена морфология.
Иногда при семяизвержении все сперматозоиды мертвые — это некрозооспермия. Она может быть ложной и истинной. Причины истинной некрозооспермии до конца не выяснены — она не поддается лечению. При частичной некрозооспермии живых сперматозоидов меньше 20%.
Если после нескольких расшифровок спермограммы доктор диагностирует некрозооспермию, такой семейной паре рекомендуют либо усыновление, либо искусственное оплодотворение спермой донора.
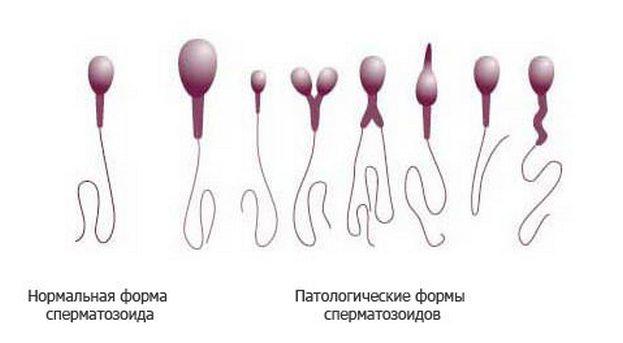
Сперматозоид: строение нормальных и аномальных форм
Чтобы исключить бесплодие, важно знать, сколько сперматозоидов имеют правильное и неправильное строение (морфологию). Аномальные сперматозоиды (с неправильным строением) медленнее двигаются и имеют меньшую частоту биения хвоста. Для того чтобы выявить аномальные сперматозоиды, используется окрашенный мазок и необработанная — нативная — сперма.
Агглютинация сперматозоидов — это их склеивание. Другое название этого процесса — спермагглютинация. Она указывает на воспаление в половых железах, нарушения иммунной системы. При агглютинации сперматозоидов в большинстве случаев можно зачать ребенка естественным путем. Но спермагглютинация почти всегда снижает скорость движения мужских половых клеток.
АСАТ — это иммуноглобулины (белки) групп А, М и G. Антиспермальные антитела становятся причиной того, что один сперматозоид склеивается с другим. АСАТ образуются в организме и мужчины, и женщины.
АСАТ могут быть причиной бесплодия. Если спермий слипся с АСАТ жгутиком, он медленнее движется, если головкой — не может оплодотворить яйцеклетку. Чтобы их выявить в эякуляте, чаще всего используют MAR-тест (в переводе с английского mixed immunoglobuline reaction — ‘реакция иммуноглобулинов при смешивании’). Если в анализе спермограммы в пункте MAR-тест стоит ноль, это означает, что у вас не выявлено АСАТ.
Если выявлена неподвижность или очень малая подвижность сперматозоидов, ее причинами могут быть:
- спиртные напитки;
- тесное нижнее белье;
- болезни половых органов;
- курение (табака, марихуаны и пр.);
- интимные смазки;
- гиповитаминоз;
- стресс.
Малая подвижность сперматозоидов может быть связана и с неправильным строением, которое имеет спермий.
Когда поднимается температура тела и происходит семяизвержение, наблюдается увеличение подвижности сперматозоидов, а при комнатной температуре — снижение. Соответственно, расшифровка спермограммы напрямую зависит от условий, в которых проводился анализ. Если делать анализ в помещении с температурой 10 °С, то низкая подвижность будет даже у вполне здоровых и молодых мужских половых клеток. Поэтому для анализа в лабораториях используют специальные термостолы, поддерживающие температуру, близкую к температуре тела.
Возможности партнерши забеременеть значительно снижаются, если доктор поставил диагноз астенозооспермия. Но даже когда наблюдается увеличение подвижности сперматозоидов, это еще не гарантия 100% беременности.
Как повысить подвижность сперматозоидов, вам расскажет врач. Чтобы произошло улучшение подвижности сперматозоидов, помогают антиоксидантные комплексы, связывающие свободные радикалы в теле.
Английские исследователи пытались выяснить, как увеличить подвижность сперматозоидов. В опыте, проведенном BBC, участвовали несколько мужчин, которые в течение двух лет не могли зачать ребенка. После анализа спермограммы мужчинам поставили диагноз тератозооспермия, то есть большое количество аномальных сперматозоидов. В их сперме также наблюдалась низкая подвижность сперматозоидов.
Диетолог разработал систему питания с большим количеством витаминов-антиоксидантов для участников эксперимента. Ежедневно утром и вечером мужчины выпивали по стакану фруктового или овощного сока. Через три месяца, при повторном анализе спермы испытуемых, специалисты наблюдали повышение подвижности сперматозоидов.
После шести месяцев с начала эксперимента у мужчин не только исчезла неподвижность сперматозоидов — партнерша одного из них даже забеременела. По результатам спермограммы специалисты наблюдали улучшение подвижности сперматозоидов у всех участников опыта.
В конце исследования ученые из Англии сделали вывод: при приеме витаминов‑антиоксидантов улучшается не только морфология сперматозоидов, но и наблюдается повышение их подвижности.
Если вы не знаете, как повысить подвижность сперматозоидов, обратитесь к врачу за консультацией.
Сразу отметим, что, в большинстве своем, результаты анализов не зависят от того, где сделать спермограмму. Следует сказать, что на репродуктивную функцию мужских половых органов оказывает влияние множество факторов, среди которых чуть ли не на первом месте находится стресс. Здесь подразумевается не только непосредственно нервное напряжение, но и токсикологические, инфекционные и физические раздражительности, а также все то, что может вывести организм человека из комфортного состояния. Если следить за своим распорядком дня и минимализировать вредные воздействия, качество спермограммы со временем улучшится самостоятельно, ведь наш организм имеет потрясающую способность к саморегуляции. Для этого необходимо:
- Жить в месте с благополучной экологической обстановкой;
- Заниматься активными видами спорта не реже 3-х раз в неделю;
- Следить за своим питанием;
- Исключить вредные привычки;
- Соблюдать режим работы и отдыха.
Руководствуясь этими простыми рекомендациями, в скором времени общее состояние организма значительно улучшится, а вместе с ним поднимется и качество спермограммы. Если же мужчина и до этого вел здоровый образ жизни, тогда гормональное состояние организма можно улучшить только посредством специальной медикаментозной терапии, которая обеспечивает высокий результат довольно быстро. Однако, по сравнению с «естественными» методами, такой подход дает непродолжительный результат. Когда проводится спермограмма-морфология, оценивается не только подвижность и количество сперматозоидов, но и их внешних вид. Такой анализ позволяет получить точную картину, отражающую состояние репродуктивных органов мужчины.
Как оценивается спермограмма-морфология и что делать, если она показала неутешительные результаты?
Следует сказать, что проведение спермограммы на морфологию проводится, руководствуясь определенными критериями внешнего вида каждого отдельного сперматозоида и их совокупности. Наиболее частыми патологиями, классифицированными Крюгером, являются:
- Макро — и микроголовки;
- Раздвоение головки или хвоста;
- Грушевидная головка;
- Морфологические патологии шейки или головки.
Отнюдь не всегда неутешительные результаты спермограммы морфологии означают патологии детородных органов или нарушение репродуктивной функции. Благо, современная медицина может решить большинство проблем, поэтому для улучшения состояния назначаются специализированные гормональные или поддерживающие препараты, позволяющие быстро увеличить качество спермограммы, что в дальнейшем приведет к желанной беременности и рождению здорового ребенка. Помните, что на мужчине лежит большая ответственность, ведь даже при отличном здоровье у будущей матери, при плохом качестве спермы, вряд ли на свет появится полноценный, здоровый малыш.
источник
При подозрении у мужчины бесплодия, врач назначит ему проведение спермограммы. Этот лабораторный анализ дает возможность определить основные показатели эякулята. Чтобы результат обследования был максимально достоверным, важно правильно подготовиться к его сдаче. Что нужно знать мужчине, которому необходимо сдать спермограмму?
Спермограммой называют биохимический анализ спермы, позволяющий выявить причины невозможности пары зачать ребенка. Во время ее сдачи оценивается:
- Объем эякулята, его цвет и степень вязкости.
- Строение и подвижность сперматозоидов.
- Количество спермиев в семенной жидкости.
- Наличие в эякуляте инфекций и болезнетворных бактерий.
Сложность в проведении обследования заключается в том, что для сбора эякулята требуются определенные условия и специальная подготовка, иначе возможно изменение его состава и основных показателей.
Исследование материала проходит в два этапа. Вначале оценивается его вязкость, количество, скорость разжижения, цвет и уровень кислотности. На втором этапе сперма исследуется под микроскопом. При этом определяются ее основные показатели (форма спермиев, их подвижность, наличие воспалительных процессов и уровень лейкоцитов).
Врач-уролог, дерматовенеролог Ленкин Сергей Геннадьевич о правилах сдачи и нормах спермограммы:
Результат сдачи анализа дает возможность не только установить общую картину здоровья мужчины, но и выявить различные нарушения в составе или функции спермы, а также основные причины такого состояния.
Показаниями к сдаче спермы на анализ являются:
- Планирование парой беременности.
- Подготовка к проведению ЭКО, если зачатие естественным путем невозможно.
- Наличие в анамнезе мужчины различных гормональных нарушений, травм и воспалительных процессов придатков или простаты, варикоцеле и т. д.
- Определение возможности мужчины к зачатию.
- Диагностирование бесплодия у мужчины, если более 12 месяцев регулярной половой жизни без контрацепции оплодотворение не произошло.
В обязательном порядке сдать сперму на анализ нужно потенциальному донору семенной жидкости.
С какого возраста можно сдавать спермограмму? Пройти исследование может каждый мужчина, желающий иметь детей, независимо от своего возраста.
Какой бы не была причина, по которой мужчине предстоит проверить сперму, важно правильно подготовиться к этой процедуре и сдать материал. Только в таком случае результат исследования можно считать достоверным.
Назначая мужчине проведение исследования, врач даст определенные рекомендации, которых необходимо придерживаться на этапе подготовки к сдаче анализа. Для этого нужно:
- В течение нескольких дней воздерживаться от секса. Если проигнорировать это правило, то в результате объем эякулята будет сниженным.
- Если воздержание перед спермограммой окажется дольше 4 дней, то активность спермиев может оказаться сниженной.
- В течение 7-10 дней перед сдачей спермограммы, нельзя принимать горячую ванну, посещать сауны или бани.
Как подготовиться к исследованию эякулята рассказывает врач уролог-андролог Игорь Алексеевич Корнеев:
- Перед проведением процедуры нужно избегать стрессовых ситуаций и тяжелых физических нагрузок.
- В течение 4 суток перед сбором эякулята, запрещено пить алкоголь или принимать любые медикаменты. В случае, если мужчина болен простудным заболеванием, то проведение спермограммы откладывается до момента полного выздоровления.
- В течение недели перед сдачей анализа нужно придерживаться определенной диеты. При этом следует отказаться от употребления жирной и жареной пищи, острых и консервированных продуктов, крепкого чая или кофе. Завтракать перед сдачей спермограммы нужно легкими продуктами.
На протяжении нескольких суток перед тем, как сдать спермограмму, мужчине рекомендуют полностью отказаться от приема любых лекарственных препаратов. Особенно, это касается антибиотиков. Это связано с тем, что действие антибактериальных средств оказывает существенное влияние на многие функции мужского организма, в том числе и приводит к угнетению сперматозоидов. Таким образом, результаты исследования могут оказаться недостоверными. Обновиться качество эякулята может только спустя 3 месяца после окончания приема таких лекарств.
Такое же влияние на сперматозоиды имеет алкоголь. Спиртные напитки способны ухудшить показатели спермограммы на длительный период времени. Если же они принимались непосредственно накануне проведения исследования, то с большой долей вероятности, результат анализа окажется плохим. Отзывы медиков доказывают, что этиловый спирт негативно сказывается на состоянии всех систем органов и на обменных процессах в организме.
Как алкоголь влияет на сперматозоиды? Подробнее в видео:
Если результаты анализа у мужчины, который регулярно употребляет спиртные напитки, являются негативными, то врач может сделать вывод о том, что в его организме произошли серьезные изменения в работе репродуктивной системы. При полном отказе от алкоголя, есть вероятность постепенного восстановления качества семенной жидкости.
Назначая мужчине проведение анализа, врач подробно расскажет, как делается спермограмма. Собрать эякулят в домашних условиях нельзя. Процедура проводится в стационарных условиях путем мастурбации. Для этого в медицинских центрах создаются специальные кабинеты, с комфортными для пациента условиями. В случае если у мужчины возникнут трудности со сбором материала, ему будут предложены специальные журналы эротического содержания или просмотр соответствующих видеофильмов. Для сбора спермы используется специальный контейнер из пластика или стекла, который сразу же отправляется в лабораторию для проведения исследования. Семенная жидкость подлежит изучению в течение 1 часа с момента сдачи анализа.
Сколько стоит сдать сперму, зависит от клиники, в которой проводится анализ и вида спермограммы (простая или расширенная).
Правила сдачи спермограммы одинаковы для всех:
- Перед сдачей спермограммы важно вымыть руки и половой член с мылом.
- Чтобы сдать спермограмму, нельзя использовать прерванный половой акт для сбора материала, так как сюда могут попасть клетки со стенок влагалища, а это может несколько исказить результат анализа. Также не допускается использовать для сбора спермы во время сдачи спермограммы презерватив. Это связано с тем, что изделие может содержать смазку, компоненты которой попадут в материал для исследования.
- Передавая емкость с эякулятом лаборанту, пациент должен заполнить специальный бланк, в котором указываются его личные данные (возраст, ФИО и т. д.).
Из видео с врачом венерологом-урологом Екатериной Макаровой вы узнаете как правильно сдавать анализ:
- Чтобы исключить вероятность иммунологического бесплодия, при сдаче спермограммы, мужчине посоветуют сделать МАР-тест.
- Для более точной картины состояния мужского организма, сдавать спермограмму рекомендуется несколько раз (2-3) в течение 1-2 месяцев. Если в результате сдачи анализа были выявлены какие-либо нарушения, то врач сможет определить их характер (постоянный или временный). При этом врач расскажет, как подготовиться к спермограмме и когда ее нужно сдать повторно. Для получения более точных данных, пациенту советуют сдавать анализ в разных клиниках.
Сколько делается анализ? Обычно срок проведения спермограммы занимает 2-3 дня. Расшифровка дает такие данные:
- Количество сперматозоидов.
- Их подвижность. При этом важно помнить, что с каждым последующим половым актом, особенно если они происходят друг за другом, количество подвижных экземпляров уменьшается. Поэтому врач всегда объясняет паре, что если они решили зачать ребенка, то совершенно необязательно, чтобы половые акты были слишком частыми. В результате многократных сексуальных контактов происходит формирование «молодых» сперматозоидов, не способных преодолеть длительный путь к яйцеклетке. Поэтому мужской организм нуждается в отдыхе. И лучше, чтобы полноценный половой акт был всего один. Установлено, что после двухдневного воздержания в эякуляте мужчины находится максимальное количество жизнеспособных спермиев.
- Строение сперматозоидов. Такой показатель считается одним из главных, так как его отклонение провоцирует бесплодие. Измениться форма клеток может в результате нарушения функционирования половых желез, длительного воздержания, наличия воспалительных процессов и некоторых заболеваний (простатит и т. д.).
- Неправильное скопление (агрегация). В таком случае уменьшается подвижность клеток. Произойти нарушение может в результате некоторых заболеваний. Такое состояние требует обязательного лечения.
- Уровень лейкоцитов. Если этот показатель оказывается превышенным, можно говорить о наличии воспалительного процесса в половой системе мужчины.
Важно помнить, что все показатели сугубо индивидуальны. Поэтому медики предпочитают их периодически перепроверять, давая пациенту советы, которые помогут увеличить вероятность зачатия.
Даже если результаты анализа оказались негативными, это не повод поддаваться панике. Сегодня разработаны медицинские препараты, которые помогают успешно преодолеть диагноз бесплодие, и дают мужчине шанс стать отцом.
источник
Мужское бесплодие является причиной отсутствия потомства в 40% случаев бесплодного брака. Основной метод, помогающий в диагностике такого состояния — это спермограмма. Для чего нужна эта процедура? Исследование эякулята, или семенной жидкости, помогает врачу предположить роль мужского фактора в бесплодии пары.
Этот анализ показывает, насколько сперматозоиды жизнеспособны, могут ли они оплодотворить яйцеклетку. Спермограмма назначается в следующих ситуациях:
- Отсутствие детей у пары, при регулярной половой жизни в течение года, без предохранения от беременности.
- Болезни мужчин, ведущие к бесплодию (варикоцеле, воспаление яичек – орхит, простатит, травмы половых органов, гормональные расстройства).
- В рамках программы экстракорпорального оплодотворения или искусственной инсеминации, когда зачатие проходит не в естественных условиях.
- Рациональное планирование беременности.
- Желание мужчины убедиться, может ли он иметь детей.
О причинах и лечении мужского бесплодия можно прочесть в следующей статье.
Подготовка к спермограмме включает половое воздержание перед получением эякулята в течение 2-3 дней, но не больше недели. Сперму получают путем мастурбации. Этот способ более физиологичен, чем прерванный половой акт, который в редких случаях тоже применяется. Можно использовать специальный медицинский презерватив, не содержащий смазки и других химических веществ. Его выдают в лаборатории. Условия получения семенной жидкости: ее можно собрать как в лаборатории, так и дома, в более привычной обстановке.
Правила сдачи материала: не позднее чем через час после сбора, эякулят необходимо доставить в лабораторию на анализ. Температура среды, в которой он находится в это время, должна быть близкой к температуре тела. Разумно будет использовать специальный контейнер – термостат. Однако можно воспользоваться и естественным теплом организма, поместив емкость с полученным материалом в подмышечную впадину.
Как правильно сдавать спермограмму?
В течение четырех дней перед спермограммой запрещено употребление алкоголя, в том числе пива, а также прием тепловых процедур – посещение бани, сауны, горячие ванны, работа в неблагоприятных условиях. Нельзя принимать снотворные и успокаивающие препараты. В остальном мужчина должен вести обычный образ жизни. После антибиотиков (приема последней таблетки или инъекции) должно пройти не менее двух недель. Считается, что влияние флюорографии на показатели спермограммы отсутствует.
Анализ стоит относительно дешево, результаты его готовы уже через несколько суток.
Спермограмма здорового мужчины (нормы ВОЗ)
В зависимости от объема исследования выделяют следующие виды спермограммы:
- базовая, проводимая согласно стандартам Всемирной организации здравоохранения, включающая все основные показатели;
- MAR-тест, определяющий наличие антиспермальных антител разных классов, разрушающих сперматозоиды;
- морфологический анализ, или спермограмма по Крюгеру.
Все эти три вида вместе – это расширенная спермограмма. Она обычно назначается в случае, если при базовой, были обнаружены какие-либо изменения.
В некоторых случаях врач может назначить и биохимическое исследование эякулята – определение в его составе фруктозы, L-карнитина, цинка, альфа-глюкозидазы.
Для оценки структуры и функции сперматозоидов используют фазово-контрастную микроскопию и специальные красители – гематоксилин, реже окраску по Папаниколау, Романовскому-Гимзе, Шорру.
Макроскопические показатели нормы
Показатели нормы спермограммы определены Всемирной организацией здравоохранения (ВОЗ) в 1999 году. Они включают следующие пункты:
- объем полученной спермы более 2 мл;
- сразу после получения состояние спермы вязкое;
- разжижение происходит спустя максимум 30 минут;
- вязкость не более 2 см, то есть сперму с помощью стеклянной палочки можно растянуть вверх на это расстояние;
- бело-сероватый цвет;
- своеобразный запах;
- показатель рН 7,2 – 8,0, что показывает щелочную реакцию спермы;
- эякулят мутный, однако слизь в нем не определяется.
Микроскопические показатели нормы
Это макроскопические показатели, определяемые при внешнем осмотре материала. С помощью микроскопических методов исследования определяют следующие показатели нормальной спермограммы:
- в одном миллилитре эякулята должно содержаться от 20 миллионов сперматозоидов, всего же в полученном материале должно быть не меньше 40 миллионов мужских половых клеток;
- активноподвижными должны быть не менее четверти (25%) из них;
- неподвижных сперматозоидов должно быть меньше половины (50% и меньше);
- агглютинация и агрегация (склеивание и образование больших скоплений) не должны определяться;
- норма лейкоцитов – не больше 1 миллиона;
- нормальные сперматозоиды должны составлять более половины (50%) всех клеток;
- сперматозоиды с нормальным строением (морфологией) головки в норме составляют более 30%;
- в эякуляте может быть не больше 2-4% клеток сперматогенеза (незрелых предшественников половых клеток).
Результаты спермограммы
Они могут включать термины, показывающие качество и число сперматозоидов:
- аспермия: эякулят отсутствует (то есть, сдана пустая посуда);
- олигозооспермия: снижение числа клеток, в 1 мл эякулята менее 20 миллионов;
- азооспермия: сперматозоиды в эякуляте не найдены;
- криптозооспермия: обнаружены единичные сперматозоиды после углубленного поиска с помощью центрифугирования;
- астенозооспермия: сперматозоиды малоподвижны;
- тератозооспермия: патологические формы сперматозоидов.
Если обнаружена плохая спермограмма, необходимо через две недели после соответствующей подготовки и соблюдения всех условий сдачи повторить анализ. В случае сомнений исследование повторяют трижды, причем за достоверный принимается самый хороший результат. Обычно рекомендуют делать повторные анализы в разных лабораториях, чтобы исключить субъективную оценку одним и тем же врачом-лаборантом.
Нормы и отклонения сперматозоидов
Вообще все показатели спермограммы через некоторое время могут измениться. Поэтому выявленные нарушения – не повод для паники и беспочвенных обвинений партнера.
Ниже мы приведем основные результаты и причины отклонений от нормы.
Результаты обследования должен оценивать специалист в комплексе с другими клиническими данными о мужчине. Однако каждый пациент имеет право самостоятельно изучить свои показатели и сравнить их с рекомендованной нормой. Общепринятыми являются спермиологические показатели ВОЗ. Рассмотрим их подробнее.
- Оптимальным сроком воздержания считается от 2 до 7 дней, в идеале 4 дня. Если необходимо повторить анализ, срок полового воздержания должен быть таким же, как и перед первой процедурой.
- Объем спермы, полученной за одну эякуляцию, составляет от 2 до 5 мл. Если объем эякулята меньше 2 мл, это называется «микроспермия» и указывает на недостаточную активность придаточных половых желез, прежде всего простаты. Кроме того, микроспермию могут вызвать ретроградная эякуляция (поток спермы в мочевой пузырь), снижение проходимости половых путей, недоразвитие половых признаков, короткий период воздержания. По нормам ВОЗ верхняя граница нормы объема не установлена. Однако некоторые специалисты считают, что возрастание его свыше 5 мл может быть признаком воспаления простаты или семенных пузырьков.
- Цвет в норме сероватый, однако допустим и желтый оттенок. Тем не менее, желтоватый цвет спермы может быть признаком желтухи или указывать на прием некоторых витаминов (в частности, витамина А) или пищевых продуктов (морковного сока). В большинстве случаев при проведении спермограммы определение цвета – лишь дань традиции.
- Показатель кислотности должен быть более 7,2. Верхний предел не ограничивается, однако многие специалисты считают, что снижение рН ниже 7,2 и повышение его более 7,8 является симптомом воспаления простаты или семенных пузырьков.
- Время, за которое сперма становится жидкой, должно составлять не более 60 минут. Если эякулят в течение долгого времени остается вязким, он затрудняет передвижение сперматозоидов, задерживает их во влагалище и резко снижает их оплодотворяющие свойства. Причины медленного разжижения эякулята – воспаление придаточных половых желез (простатит, везикулит) или недостаточность ферментов.
- Вязкость эякулята должна быть такой, чтобы при отделении от пипетки длина нити не превышала 2 см. После разжижения это расстояние не должно превышать 0,5 см. Повышенная вязкость говорит о значительном снижении оплодотворяющей способности спермы.
- В 1 мл эякулята должно содержаться более 20 миллионов спермиев. Увеличение количества сперматозоидов более 120 миллионов называется «полизооспермия». Это состояние сопровождается низкой оплодотворяющей способностью и часто сменяется снижением их количества. Полизооспермия требует наблюдения и повторных анализов. Причинами этого состояния являются эндокринные расстройства, нарушение кровообращения половых органов, влияние токсинов или радиации, воспаление, реже – иммунная патология.
- Общее количество сперматозоидов составляет 40 миллионов и больше и представляет собой количество клеток в 1 миллилитре, умноженное на объем эякулята. Крайние нормальные цифры соответственно равны 40-600 миллионам. Причины изменения этого показателя те же, что и в предыдущем пункте.
- Подвижность сперматозоидов оценивается по скорости и направлении их движения. Выделяют 4 группы: А – активные, движущиеся прямо, В – с низкой подвижностью, движущиеся прямо, С – с низкой подвижностью и неправильными движениями, D – не совершающие движений. В норме через час после эякуляции группа А составляет более четверти всех клеток, либо группы А и В – более половины. Допускается содержание групп С и D не более 20% каждой. Причины астенозооспермии до конца не ясны. Считается, что она может быть вызвана действием токсинов или радиации, воспалением, иммунными нарушениями, плохими экологическими условиями. Это нарушение встречается также у рабочих горячих цехов, банщиков, поваров и других людей, работающих при повышенной температуре окружающей среды. В 2010 году деление на четыре группы было упразднено, вместо него применяются такие характеристики, как «с прогрессивным движением», «с непрогрессивным движением», «неподвижные».
- Содержание структурно нормальных спермиев, способных к оплодотворению, должно быть не менее 15%. Оценка строения (морфологии) носит субъективный характер, единых норм данного показателя спермограммы не разработано. В норме сперматозоиды – овальные клетки с подвижными хвостиками. При оценке морфологии по Крюгеру определяется дефект головки или другая патология головки (слишком большая или маленькая, раздвоенная, грушевидная) или изменения шейки. Обычно нормальные спермии составляют от 40 до 60% всех клеток, однако этот показатель сильно зависит от метода исследования мазка. Тератоспермия – состояние, когда нормальных клеток меньше 20%. Часто это временное состояние, возникающее под действием стресса, токсинов. Плохая морфология во многих случаях отмечается у жителей промышленных городов с плохой экологической обстановкой.
- Содержание живых сперматозоидов в эякуляте должно быть не менее 50%. Уменьшение этого показателя называется «некроспермия». Иногда она временная, возникает под действием токсинов, инфекционных болезней или стресса. Постоянная некроспермия – свидетельство тяжелых расстройств образования спермы.
- Незрелые половые клетки (клетки сперматогенеза) встречаются в каждом анализе. Увеличение их более 2 % может говорить о секреторной форме бесплодия. На сегодняшний день значение этого параметра уменьшилось.
- Агглютинация в спермограмме, или склеивание спермиев между собой, должна отсутствовать. Это редкое явление, встречающееся при иммунных нарушениях. Агрегация – образование комплексов не только из сперматозоидов, но и из других элементов (лейкоцитов, эритроцитов). Она происходит из-за склеивания элементов слизью и диагностического значения не имеет. Агглютинация часто является признаком наличия антиспермальных антител. Эти вещества вырабатываются как в организме мужчины, так и женщины, и могут вызывать иммунное бесплодие (так называемую несовместимость партнеров). Антиспермальные антитела можно определить иммунохимическим методом (MAR-тест).
- Лейкоциты в эякуляте имеются всегда, но их должно быть не больше миллиона (3-4 в поле зрения). Повышенные лейкоциты в спермограмме – признак воспаления половых органов (простатита, орхита, везикулита, уретрита и других).
- Эритроциты в эякуляте не должны определяться. Кровь в спермограмме может появляться при опухолях мочеполовой системы, мочекаменной болезни. Этот признак требует серьезного внимания.
- Отсутствие амилоидных телец говорит о некотором снижении функции предстательной железы. Лецитиновые зерна также характеризуют функцию простаты, их отсутствие говорит о каких-либо нарушениях.
- Слизь может содержаться в небольшом количестве. Увеличение объема слизи – признак воспаления в половых путях.
- Круглые клетки – все клеточные элементы, не являющиеся сперматозоидами, то есть без жгутиков. Это лейкоциты и незрелые клетки сперматогенеза. Оценка этого параметра самостоятельного диагностического значения не имеет. Если только все круглые клетки представлены лейкоцитами, а незрелых клеток нет, это может говорить об обструктивной азооспермии (отсутствии сперматозоидов в результате непроходимости половых путей).
Исследование эякулята иногда производят с помощью специальных анализаторов. Однако это чревато ошибками. Всегда предпочтительнее, если микроскопический анализ проводит квалифицированный специалист, а не машина.
Следует также отметить, что нет ни одного показателя спермограммы, который бы с полной достоверностью убеждал в абсолютном бесплодии или, наоборот, в совершенном здоровье мужчины (о других видах диагностики бесплодия читайте здесь). Анализ всех перечисленных показателей может осуществить только опытный врач с учетом многих других факторов.
Главные причины уменьшения числа спермиев в эякуляте:
- эндокринные нарушения (сахарный диабет, дисфункция надпочечников и щитовидной железы, недоразвитие половых желез, нарушение гипоталамо-гипофизарной регуляции);
- болезни мочеполовых органов (варикоцеле, орхит, простатит, травмы половых органов, крипторхизм);
- генетические нарушения (например, синдром Клайнфельтера);
- действие токсинов (алкоголя, стероидов, снотворных средств);
- лихорадочное состояние;
- высокая внешняя температура.
Основные причины малой подвижности спермиев:
- ношение тесного белья;
- курение и алкоголизм;
- авитаминоз;
- стрессы;
- использование смазок;
- сидячая работа;
- электромагнитные волны и ионизирующее излучение;
- лечение антибиотиками.
Улучшение качества спермограммы возможно при выполнении следующих рекомендаций:
- не перегреваться;
- устранить действие токсинов (никотин, алкоголь, медикаменты и другие);
- соблюдать режим дня, полноценно высыпаться;
- правильно питаться;
- обеспечить нормальный для каждого мужчины ритм половой жизни;
- заниматься лечебной физкультурой, включающей упражнения для мышц брюшного пресса и тазового дна;
- эффективно лечить урологические и эндокринные заболевания;
- по назначению врача принимать препараты для улучшения спермограммы (биостимуляторы, витамины и другие).
В рацион будет полезно включать орехи, бананы, авокадо, помидоры, яблоки, гранаты, тыквенные семечки, спаржу.
Довольно часто для улучшения качества спермы врачи рекомендуют мужчинам биологически активные добавки, например, Спермактин или Спеман. Они содержат аминокислоты и витамины, в том числе карнитин. Такие добавки используются при подготовке к экстракорпоральному оплодотворению, для лечения олигоастенозооспермии тяжелой степени. Они улучшают показатели спермы, используемой для донорства или криоконсервации (замораживания).
Не нужно недооценивать такой фактор, как частота половых актов. Она должна быть достаточной для каждой конкретной пары, не нужно «экономить» сперму. В таком случае вероятность зачатия повышается даже при не очень хороших показателях спермограммы.
источник
Основной целью исследования эякулята является определение способности спермы к оплодотворению и выявление заболеваний и/или патологических процессов, вызвавших соответствующие поражения. Исследование спермы – неотъемлемая часть диагностики бесплодия. Примерно в 47% случаев причиной бездетности семейных пар является мужчина. Причиной бесплодия мужчин могут быть заболевания яичек, простаты, нарушения проводимости семявыводящих путей, заболевания и пороки развития уретры. Исследование семенной жидкости также является одним из тестов при диагностике гормональных расстройств, заболеваний половых органов или пороков их развития.
В норме эякулят представляет собой взвесь сперматозоидов в секрете яичек и их придатков, которая к моменту эякуляции смешивается с секретом предстательной железы, семенных пузырьков и луковично-уретральных желез.
Сперматозоиды составляют около 5% объема спермы, они образуются в семенниках. Приблизительно 60% объема спермы образуется в семенных пузырьках. Это вязкая, нейтральная или слегка щелочная жидкость, часто желтая или даже сильно пигментированная из-за высокого содержания рибофлавина.
Простата производит примерно 20% объема семенной жидкости. Эта жидкость, похожая на молоко, имеет слабокислую реакцию (рН около 6,5), в основном из-за высокого содержания лимонной кислоты. Простатический секрет также богат кислой фосфатазой и протеолитическими ферментами, считается, что протеолитические ферменты отвечают за коагуляцию и разжижение семенной жидкости.
Менее 10–15% объема спермы образуется в придатках яичек, семявыводящих протоках, бульбоуретральных и уретральных железах.
Стандартная спермограмма оценивает физические (макроскопические) и микроскопические параметры эякулята (Табл., рис. 1-3).
| Показатель | Характеристика | Интерпретация |
|---|---|---|
| Цвет | Серовато-беловатый, слегка опалесцирующий | Норма |
| Почти прозрачный | Концентрация сперматозоидов очень низка | |
| Красновато-коричневатый | Присутствие эритроцитов | |
| Зеленоватый | Пиоспермия | |
| Желтоватый | Желтуха, прием некоторых витаминов, при длительном воздержании | |
| Реакция рН | 7,2–7,8, слабо-щелочная | Норма |
| Ниже 7,0 | В образце с азооспермией – наличие обструкции или врожденного двустороннего отсутствия семявыносящих протоков | |
| 9,0–10,0, щелочная | Патология предстательной железы | |
| Объем | 2–6 мл | Норма |
| Менее 1 мл | Андрогенная недостаточность, эндокринные заболевания, сужения и деформации пузырьков, семявыводящих путей |
Условия взятия и хранения образца
Эякулят должен быть получен после, как минимум, 48 ч, но не более 7 дней полового воздержания.
Эякулят, полученный путем мастурбации, необходимо собрать полностью и держать в тепле (20–40 оС). Образец стабилен один час, однако в случае, если подвижность сперматозоидов патологически низкая (менее 25% сперматозоидов с быстрым линейным поступательным движением), срок между получением и анализом образца следует свести к минимуму.
Макроскопическое исследование – определение консистенции, объема, запаха, цвета, вязкости и рН эякулята.
Сперма, полученная при эякуляции, густая и вязкая, что обусловлено свертыванием секрета семенных пузырьков. В норме при комнатной температуре образец эякулята должен разжижаться в течение 60 мин. Если эякулят длительное время остается вязким, полувязким или вообще не разжижается, то можно предполагать воспаление предстательной железы. В норме объем эякулята составляет 2–6 мл. Количество менее 1,0 мл характерно для андрогенной недостаточности, эндокринных заболеваний, сужения и деформации пузырьков, семявыводящих путей. Максимальный объем может достигать 15 мл. Объем эякулята не влияет на фертильность. Запах нормального эякулята специфический и обусловлен спермином (напоминает запах «свежих каштанов»). Специфический запах становится слабым или отсутствует при закупорке выводных протоков предстательной железы. При гнойно-воспалительных процессах запах спермы обусловлен продуктами жизнедеятельности бактерий, вызвавших воспалительный процесс.
Микроскопическое исследование – изучение в нативном препарате подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов в камере Горяева, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
Микроскопическое исследование эякулята проводят после полного его разжижения
Для оценки подвижности сперматозоидов рекомендуется использовать простую систему классификации по категориям. Для классификации 200 сперматозоидов последовательно просматривают в 5 полях зрения микроскопа (Рис. 1).
Подвижность каждого сперматозоида классифицируют по категориям, используя следующие критерии:
а) быстрое поступательное движение;
b) медленное и вялопоступательное движение;
c) непоступательное движение;
d) неподвижные сперматозоиды.
Сначала подсчитывают все сперматозоиды категорий а и b в ограниченном участке поля зрения или, если концентрация сперматозоидов низкая, во всем поле зрения (%). Далее в той же области подсчитывают сперматозоиды с непоступательным движением (категория с) (%) и неподвижные сперматозоиды (категория d) (%).
Определять подвижность можно с подсчетом в камере Горяева. Сперму разводят в 20 раз физиологическим раствором, в камере смотрят только неподвижные и малоподвижные сперматозоиды.
А – общее количество сперматозоидов;
В – количество малоподвижных сперматозоидов;
С – количество неподвижных сперматозоидов.
Отсюда количество активно подвижных сперматозоидов в процентах составляет (Y):
Подвижность сперматозоидов зависит от времени года и суток. Имеются данные, что весной происходит снижение подвижности сперматозоидов (сезонные колебания). При наблюдении за количеством активно-подвижных сперматозоидов в течение суток было отмечено увеличение их количества во второй половине дня (суточные ритмы).
Снижение подвижности сперматозоидов ниже нормы – астенозооспермия. Незначительной степени астенозооспермии – количество активно- и малоподвижных сперматозоидов c поступательным движением в сумме составляет менее 50%, но более 30%.
Оценка агглютинации сперматозоидов. Под агглютинацией сперматозоидов подразумевают склеивание подвижных сперматозоидов между собой головками, хвостами или головок с хвостами. Склеивание неподвижных сперматозоидов друг с другом или подвижных сперматозоидов с нитями слизи, другими клетками или остатками клеток следует считать и регистрировать не как агглютинацию, а как неспецифическую агрегацию. При исследовании регистрируют тип агглютинации (головками, хвостами, смешанный вариант). Можно использовать полуколичественный метод оценки степени агглютинации от «–» (отсутствие агглютинации) до «+++» (тяжелая степень, при которой все подвижные сперматозоиды подвержены агглютинации). В норме склеиваются не более 3–5%. Если количество агглютинированных сперматозоидов составляет 10–15%, можно говорить о понижении их оплодотворяющей способности.
Подсчет общего количества сперматозоидов проводят в камере Горяева. Общее количество сперматозоидов в эякуляте рассчитывают, умножая количество сперматозоидов в 1мл спермы на объем выделенной спермы.
Нормоспермия – у здорового мужчины в 1 мл эякулята содержится более 20 млн. сперматозоидов.
Полизооспермия – количество сперматозоидов в 1 мл эякулята превышает 150 млн.
Олигозооспермия – в 1 мл эякулята содержится менее 20 млн. сперматозоидов.
Азооспермия – отсутствие сперматозоидов в эякуляте.
Аспермия – в доставленной жидкости нет сперматозоидов и клеток сперматогенеза.
Оценка жизнеспособности сперматозоидов. Для оценки жизнеспособности сперматозоидов смешивают на предметном стекле одну каплю свежего эякулята с каплей стандартного красителя эозина. Живые сперматозоиды в таких препаратах не окрашиваются (белые); мертвые сперматозоиды окрашиваются в красный цвет, т.к. повреждены их плазматические мембраны. Под жизнеспособностью подразумевают долю (в процентах) «живых» сперматозоидов. Жизнеспособность следует оценивать, если процент неподвижных сперматозоидов превышает 50%.
Оценка жизнеспособности может служить контролем точности оценки подвижности сперматозоидов, поскольку процент мертвых клеток не должен превышать (с учетом ошибки подсчета) процента неподвижных сперматозоидов. Наличие большого количества живых, но неподвижных сперматозоидов, может указывать на структурные дефекты жгутиков. Сумма мертвых и живых сперматозоидов не должна превышать 100%.
Характеристика клеточных элементов эякулята. Обычно эякулят содержит не только сперматозоиды, но и другие клетки, которые в совокупности обозначают, как «круглые клетки». К их числу относят эпителиальные клетки мочеиспускательного канала, клетки предстательной железы, незрелые половые клетки и лейкоциты. В норме эякулят не должен содержать более 5*106 круглых клеток/мл.
В большинстве случаев эякулят человека содержит лейкоциты, в основном нейтрофилы. Повышенное содержание этих клеток (лейкоспермия) может свидетельствовать о наличии инфекции и о плохом качестве сперматозоидов. Число лейкоцитов не должно превышать 1106/мл. Подсчет ведут в камере Горяева аналогично подсчету сперматозоидов.
Эякулят кроме лейкоцитов может содержать незрелые половые клетки (клетки сперматогенеза) на разных стадиях созревания: сперматогоний, сперматоцит I порядка, сперматоцит II порядка, сперматид. (рис. 2)
Наличие в эякуляте различных типов незрелых клеток сперматогенеза обычно говорит о его нарушении. Избыток этих клеток является следствием нарушения функции семенных канальцев, в частности, при сниженном сперматогенезе, варикоцеле и патологии клеток Сертоли.
Оценка морфологии сперматозоидов. Для анализа используют мазок, окрашенный гистологическими красителями (гематоксилин, Романовский-Гимза и др.), в котором производят последовательный подсчет 200 сперматозоидов (однократный подсчет 200 сперматозоидов предпочтительней двукратного подсчета 100 сперматозоидов) и выражают в процентах количество нормальных и патологических форм (Рис. 3).
Головка сперматозоида должна быть овальной формы. Отношение длины головки к ее ширине должно составлять от 1,5 до 1,75. Должна быть видна хорошо очерченная акросомная область, составляющая 40–70% площади головки. Шейка сперматозоида должна быть тонкой, составлять 1,5 длины головки сперматозоида и прикрепляться к головке вдоль ее оси. Размеры цитоплазматических капель не должны превышать 1/2 размера головки нормального сперматозоида. Хвост должен быть прямым, одинаковой толщины на всем протяжении и несколько уже в средней части, не закрученным и иметь длину около 45 мкм. Отношение длины головки к длине хвоста у нормальных сперматозоидов 1:9 или 1:10.
Дефекты головки: большие, маленькие, конические, грушевидные, круглые, аморфные, с вакуолями в области хроматина; головки с маленькой акросомальной областью, вакуолизированной акросомой, с несимметрично расположенной акросомой; двойные и множественные головки, головки с компактным строением хроматина и т.д.
Дефекты шейки и средней части: «склоненная» шейка (шейка и хвост образуют угол 90° к длинной оси головки), асимметричное прикрепление средней части к головке, утолщенная или неравномерная средняя часть, патологически тонкая средняя часть (отсутствие митохондриальной оболочки) и их любая комбинация.
Дефекты хвоста: хвосты короткие, множественные, в виде шпильки, сломанные, наклонные (угол больше 90°), неравномерная толщина хвоста, тонкая средняя часть, закрученный конец, закрученный полностью и их любая комбинация. При дифференцированном морфологическом подсчете учитываются только сперматозоиды с хвостами.
Тератозооспермия – увеличение количества патологических форм сперматозоидов выше референсных значений. Выраженная тератозооспермия резко снижает шансы оплодотворения и увеличивает вероятность пороков развития у плода, если оплодотворение произошло. Тератозооспермия обычно сочетается с олигозооспермией и астенозооспермией.
Сперматозоиды, у которых головка заключена в цитоплазматическую каплю, и те, у которых цитоплазматическая капля расположена на шейке в виде шарфа и по отношению к размеру головки составляет более 1/3, выделяются как незрелые или юные. В нормальной спермограмме они составляют около 1%.
- Объем – 2,0 мл или более;
- рН – 7,2 или более;
- концентрация – 20 *106 сперматозоидов/мл или более;
- общее количество – 40 *106 сперматозоидов и более в эякуляте;
- подвижность – 50% или более подвижных (категория а+b); 25% или более с поступательным движением (категория а) в течение 60 мин после эякуляции;
- жизнеспособность – 50% или более живых, т.е. не окрашенных;
- лейкоциты – менее 1 *106/мл.
- Нормозооспермия – нормальный эякулят;
- олигозооспермия – концентрация сперматозоидов ниже нормативных значений;
- астенозооспермия – подвижность ниже нормативных значений;
- тератозооспермия – морфология ниже нормативных значений;
- олигоастенотератозооспермия – наличие нарушений всех трех показателей;
- азооспермия – нет сперматозоидов в эякуляте;
- аспермия – нет эякулята.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник