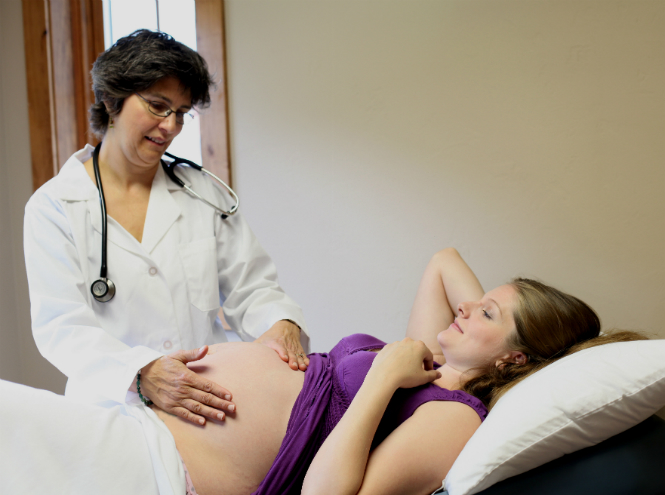
Случается, что у здоровой во всех отношениях пары не получается зачать ребенка долгое время. Обследования, анализы, осмотры – все говорит о том, что проблем с репродуктивным здоровьем нет, но тест на беременность не показывает двух полосок. В таких случаях специалисты могут порекомендовать сдать анализ на совместимость партнеров, чтобы убедиться в отсутствии генетической несовместимости супругов.
Генетическая несовместимость может стать причиной бесплодия.
Как правило, у супругов при планировании беременности мысль о том, что возможна генетическая несовместимость, приходит в самый последний момент. Пара проходит стандартные обследования, сдает анализы, но желанная беременность все не наступает. Бывает и другая ситуация, когда тест на беременность показывает положительный результат, но на ранних или поздних сроках случается выкидыш или плод перестает нормально развиваться. Все эти признаки должны насторожить супругов в отношении несовместимости на генетическом уровне.
Существуют определенные признаки и ситуации, когда супругов направляют на консультацию к генетикам и рекомендуют сдать анализ крови на генетическую совместимость, среди них:
- привычное невынашивание беременности;
- выкидыши на любых сроках неясного генеза;
- кровнородственный брак;
- бесплодный брак при регулярной половой жизни супругов.
В этих случаях тест на генетическую несовместимость укажет на дальнейшее направление диагностического и лечебного поиска.
Высокая вероятность генетических проблем в браках между кровными родственниками.
В организме человека все клетки содержат особые белки на своей поверхности, которые помогают им распознавать чужеродные вещества и бороться с ними для защиты организма.
Распознав чужеродный объект, клетка посылает сигнал для выработки защитных антител (иммуноглобулинов разных классов). Они движутся по направлению к объекту и уничтожают его.
Эмбрион несет в себе две генетические составляющие: половину от мамы и половину от отца. Когда эти данные не совпадают организм женщины распознает такое состояние, как беременность, и вырабатывает защитные антитела для плода и плаценты. Именно это позволяет избежать естественного отторжения эмбриона и позволяет ребенку нормально расти и развиваться в утробе матери.
Когда генотип отца и матери слишком похожи между собой, организм женщины не понимает, что наступила беременность. Эмбрион он воспринимает как собственные, но видоизмененные клетки. Считая это патологией по типу раковой опухоли, организм начинает вырабатывать антитела против эмбриона, что не дает возможности плоду закрепиться в матке или способствует его отторжению и выкидышу.
Важно! Природа стремится к генетическому разнообразию. Чем меньше схожа генетическая информация родителей, тем больше шансов наступления беременности и рождения здорового ребенка. Отсюда и пошла информация о жизнеспособности и исключительности детей, рожденных в межрасовых браках.
Не существует людей с одинаковым набором генов.
Оба супруга при планировании беременности сдают анализ крови из вены в специально оснащенной лаборатории. Уже через несколько недель они смогут узнать, что показал тест на генетическую несовместимость.
Вначале проводят анализ ДНК, выделенной из крови, каждого партнера, а затем выполняют их сравнительную характеристику. Такой анализ называется HLA-типирование.
Фактором иммунологического бесплодия и причиной привычного невынашивания беременности может стать совпадение по 3 и более антигенам HLA второго класса. Заключение по результатам генетического анализа может дать только высококвалифицированный врач-генетик.
Генетическая несовместимость супругов может быть полной или частичной. К счастью, первый вариант практически не встречается.
Частичная несовместимость не является причиной бесплодия. Раньше повсеместно использовалось лечение женщины с помощью введения в ее организм мужских хромосом, чтобы научиться распознавать их. В настоящее время эти методы не применяются. Доказано, что даже при отдельном совпадении генов и нормальном репродуктивном здоровье у пары всегда есть возможность зачать ребенка.
Анализ на совместимость партнеров поможет выявить риск генетических аномалий.
Вопрос: Так сложилось, что я забеременела от своего родного брата. Родственники советуют сделать аборт, ведь ребенок может родиться с генетической патологией. Так ли это и что можно предпринять. Я боюсь аборта, ведь это первая беременность.
Ответ: Вам следует посетить специалиста-генетика и сдать анализ крови на риск развития генетической патологии. В течение беременности вас будут наблюдать и при необходимости предупредят о возможных аномалиях в развитии малыша. У вас повышен риск развития генетической патологии, но остается шанс родить обычного здорового ребенка.
Вопрос: Мы с мужем планируем беременность и хотим сдать заранее все необходимые анализы. Нужно ли нам сдавать анализ крови на генетическую несовместимость?
Ответ: При планировании беременности у обычной пары не требуется сдавать этот анализ, поскольку он трудоемкий и дорогостоящий. Для сдачи анализа крови на генетическую несовместимость должны быть строгие показания врача.
Вопрос: Сдали тест на генетику с мужем, он показал совпадение по 3 типам антигенов второго класса. Доктор сказал, что мне показана активная иммунизация клетками мужа, чтобы приучить мой организм их распознавать. Поможет ли это завести ребенка?
Ответ: В настоящее время понятие генетической несовместимости в теме бесплодия подвергается большим сомнениям. Супругам не рекомендуют проходить иммунизацию, поскольку доказанного эффекта этой процедуры нет. При отсутствии проблем с репродуктивным здоровьем такой паре просто может понадобиться немного больше времени.
Спросите, делал ли кто-то из ваших друзей генетический тест на совместимость при планировании беременности? Скорее всего, ответ будет «нет». А ведь такой тест на сегодняшний день ─ единственная возможность для родителей узнать, есть ли у них риск рождения малыша с серьезным врожденным заболеванием, таким как муковисцидоз, фенилкетонурия, гемофилия и другие. Такие заболевания (а всего их более 10000) называют моногенными, и причиной каждого из этих заболеваний является повреждение или мутация одного гена.
Всем знакомы заболевания, вызываемые хромосомными аномалиями. Самый яркий пример – синдром Дауна. Большинство зародышей с хромосомными аномалиями погибают на ранних сроках беременности. При этом, хромосомные болезни редко наследуются, и более чем в 95% случаев риск повторного рождения в семье больного ребенка с хромосомной патологией не превышает общепопуляционного уровня. Для диагностики хромосомных аномалий в программах ЭКО используется преимплантационная генетическая диагностика, либо же пренатальный скрининг, включающий биохимические исследования, УЗИ-диагностику, неинвазивный генетический тест, анализ клеток ворсин хориона или околоплодных вод.
Совсем по-другому обстоит дело с моногенными заболеваниями. Обнаружить их на ранних сроках беременности путем стандартных скринингов не представляется возможным, а естественный отбор в отношении них не работает. К счастью, моногенные заболевания встречаются достаточно редко. К числу наиболее известных моногенных болезней относятся фенилкетонурия, муковисцидоз, галактоземия, адреногенитальный синдром, гемофилия А и В, миодистрофия Дюшенна/Беккера, проксимальная спинальная мышечная атрофия, и многие другие болезни.
В зависимости от локализации мутантного гена и характера наследования генетики выделяют аутосомные и сцепленные с полом заболевания, которые также могут быть доминантными или рецессивными. В первом случае, заболевание будет передаваться, если болен один из родителей, с частотой 50%. К таким заболеваниям, например, относят, несовершенный остеогенез – хрупкость костей. Более коварным является аутосомно-рецессивный тип наследования. Ведь больной ребенок может в этом случае родиться у здоровых родителей, если оба они являются лишь носителями мутантного гена. У таких пар риск рождения больного ребенка составляет 25%, в 50% случаев ребенок будет носителем гена с мутацией и в 25% случаев родится нормальный ребенок. Фенилкутонурия и муковисцидоз относятся как раз к таким заболеваниям.
Также на сегодня известно более 500 генов, сцепленных с Х-хромосомой, то есть локализованных в ней. Многие из них вызывают появление наследственных болезней (гемофилия, мышечная дистрофия и др.), которые проявляются преимущественно у мальчиков, так как девочки получают одну хромосому Х от отца, а другую – от матери, а мальчики – только от матери. Наиболее широко распространённым Х-сцепленным заболеванием с рецессивным характером наследования является гемофилия (несвёртываемость крови). Другой пример – мышечная дистрофия Дюшенна, которая поражает мальчиков в возрасте от 2 до 6 лет. Болезнь имеет рецессивный тип наследования, и ген локализован в Х-хромосоме.
Особенно высок риск рождения детей с моногенными заболеваниями в популяциях с близкородственными браками. К счастью, в России благодаря пестрому национальному составу и большому количеству смешанных браков проблема врожденных генетических заболеваний стоит не так остро. Но все же большинство родителей предпочтет не рисковать здоровьем будущего ребенка.
Именно для таких пар и разработан тест на генетическую совместимость. Кому стоит делать этот тест? Однозначно он показан любой паре, если в истории семей мужа или жены встречались серьезные врожденные патологии, связанные с генетическими мутациями. Также не лишним его будет сделать и тем, кто только планирует свою первую беременность. Ведь, к сожалению, большинство носителей генетических мутаций не имеют в анамнезе родственников с выраженными клиническими синдромами, обусловленными моногенными заболеваниями, и не подозревают о носительстве генов с мутациями. При этом 10 из 1000 родов заканчиваются рождением ребенка с моногенным заболеванием, связанным с рецессивным типом генетического наследования (то есть, заболевание проявляется, когда носителем мутации являются и отец, и мать).
К слову, в некоторых странах, генетический скрининг на самые частые заболевания, встречающиеся в популяции, является обязательным. Почему исследование называется тестом на совместимость? Тест позволяет при планировании семьи и беременности провести высокоточный скрининг известных полиморфизмов и мутаций (40 000 вариантов, 549 генов), ответственных за развитие более 600 генетических заболеваний, выявить их носительство и возможное совпадение обнаруженных мутаций у супругов. Известно, что каждый из нас является носителем в среднем 5-10 мутаций в генах. Но нас в данном случае будет интересовать, совпадают ли эти мутации с мутациями в генах супруга.
Для оптимизации расходов на тестирование, прежде всего, рекомендуется пройти исследование женщине. При обнаружении мутаций в одном или нескольких генах, супруг уже может обследоваться прицельно на их наличие в своих хромосомах. На сегодняшний момент стоимость подобных тестов в России составляет от 50 до 60 тысяч рублей в зависимости от количества исследуемых заболеваний и синдромов и выполняется в срок от 40 до 60 дней. Также можно пройти исследование выборочно лишь на несколько наиболее часто встречающихся в популяции заболеваний, что значительно удешевляет обследование.
Что делать, если совпадения обнаружены? Такое встречается, и означает лишь одно – конкретно у этой пары риск родить больного ребенка достаточно высок. Зная это, пара может пойти двумя путями. В развитых странах чаще всего рекомендуют прибегнуть к ЭКО с преимплантационной генетической диагностикой эмбриона, что сопряжено со значительными расходами, но дает возможность выбора здорового зародыша. Если пара не рассматривает для себя вариант ЭКО, то ей однозначно рекомендуется пройти пренатальную диагностику для определения, болен ребенок или нет. Также важно понимать, что, к сожалению, обычное УЗИ и биохимический скрининг не покажут наличие врожденного генетического заболевания.
источник
Часто о женщине, годами делающей карьеру и отвечающей знакомым и родне, что она пока не планирует ребенка, говорят: «Чайлдфри! Карьеристка! Эгоистка!»
А между тем, вполне может оказаться, что эта женщина с удовольствием поставила бы крест на своей супер успешной карьере и возилась бы с памперсами и детскими смесями…
Но годы идут, они с мужем проходят десятки обследований, все врачи уверяют, что пара здорова, а аист все не летит (и не рассказывать же об этом каждой десятой подружке и пятой соседке?). Или случается даже хуже: вымоленная беременность все же наступает, но так же внезапно обрывается на первых неделях.
Причина этого — генетическая совместимость пары.
Но сначала — что такое иммунитет вообще? Каждая человеческая клеточка на поверхности защищена лейкоцитарным антигеном — белком, он же HLA (их у нас около 800). Если тело здоровое, и в него проникает бактерия, вирус или даже раковая клетка, белки посылают «тревожный звоночек» иммунитету, который выпускает антитела — «солдатиков» по имени lgM, lgG, lgA, уничтожающих вражеских бактерий.
Занятно, что для нашего тела и беременность — тоже чужеродное тело, ведь эмбрион несет в себе кровиночку отца. Но тело матери защищает маленького, вырабатывая антигены, которые защищают эмбрион от материнских иммунных «солдатиков».
Ну, а если лейкоцитарный антиген мужа почти полностью совпадает с антигеном жены, тело матери воспринимает эмбрион не как беременность, а как собственную недоразвитую или мутировавшую клетку. А значит, защитные антигены в теле не выращиваются — наоборот, организм делает все для того, чтобы защитить себя от «клетки».
Именно поэтому такая беременность долго не длится — максимум 4 дня, а чаще — еще меньше. То есть, большинство женщин даже не знают о том, что у них было одно (или несколько) зачатий. Впрочем, иногда случается, что такая беременность сохраняется, и женщина вынашивает ребенка…
Медики уверяют: если у вас диагностирована генетическая совместимость, и вы смогли-таки забеременеть, не волнуйтесь: раз вы уже смогли зачать и доносить карапузика, малышу ничто не грозит.
Но все же гинеколог попросит вас не экономить на лаборатории, и сделать и тест на генетическую совместимость, и генетический анализ крови (развернутый). Делать эти тесты нужно в первом триместре. Дело в том, что иногда похожие гены родителей вызывают аномалии в развитии плода. Тест защитит вас от такой неожиданности.
Вам придется сдать венозную кровь и запастись терпением — результат вы получите через 14 дней. Эти данные попадают в руки доктора-генетика — он-то и расшифровывает цифры, выставляя диагноз. Если лейкоцитарные антигены (то есть, белки) сходятся по 2-3 признакам и чаще, совместимость имеет место. Ну, а если они сходятся только в одном признаке, совместимости нет.
Вы уже сдали анализ, и доктор говорит о вашей совместимости? Это не приговор: современные медики знают, как «забеременеть» вас даже в таком случае. Вам пропишут иммуноцитотерапию или препараты, которые вы пропьете во время планирования и «пузатости» первого триместра — и сможете родить желанного малыша.
Полное название процедуры — иммуноцитотерапия аллогенными лимфоцитами. Ее придумали врачи из России, которые к тому же долгие годы успешно применяют ее на практике. Процедура безболезненная, не имеет «побочек», к тому же, действенная.
В начале у вашего мужа возьмут венозную кровь, выделяют из нее лимфоциты. Получившийся препарат вводится в тело женщины в виде подкожной инъекции. Все равно, какая у вас и вашего супруга группа крови и резус. Да, в месте укола иногда можно заметить покраснение, которое начнет чесаться — это нормально и пройдет через 1-3 дня.
Как только лимфоциты супруга попадают в тело жены, ее иммунитет тут же включается, запустив антитела. Они-то и защитят эмбрион впоследствии.
- Укол на этапе планирования.
- Еще один укол через 7 дней, после которого можно «работать» над зачатием ребенка.
- Следующий укол, если вы забеременели.
- И еще один укольчик или даже два — на протяжении первых 4 месяцев беременности.
График инъекций вам распишет ваш лечащий врач.
Да, только одно: это серьезная инфекция у одного из пары. Скажем, гепатит, которым болела только жена. Но противопоказание — это не повод отчаиваться: наверняка ваш доктор может рассказать вам об альтернативном способе забеременеть.
В общем, если у вас выявили такую совместимость — это не страшно. Во-первых, теперь вы знаете врага в лицо. Во-вторых, такая проблема лечится. В-третьих, современной медицине знакомо множество случаев, когда парам подобным вашей удалось обзавестись детками. Иногда им помогала иммуноцитотерапия, иногда — ЭКО или ИКСИ, а иногда — просто счастливый случай, когда женщина наблюдала у себя две полосочки и растущий животик, уже узнав о генетической совместимости с супругом. Поэтому не падайте духом, и все у вас будет хорошо!
источник
Известно, что попытки экстракорпорального оплодотворения далеко не всегда заканчиваются успешно. Иногда после полноценного обследования современными методами диагностики не удаётся выяснить причины этого явления. И только тест на генетическую совместимость позволяет выяснить, в чем проблема.
Как известно, существует много причин невынашивания беременности. Синдром потери плода не является отдельной нозологической единицей. В большинстве случаев женщина не может выносить беременность по причине патологий репродуктивной системы.
Какие факторы приносят к проблемам с вынашиванием беременности? Женщина может потерять плод по следующим причинам:
- врождённые и приобретенные аномалии строения органов репродуктивной системы;
- заболевания эндокринных органов;
- инфекционные заболевания;
- нарушения иммунного гомеостаза;
- генетический фактор;
- соматическая патология (врождённые пороки сердца, сахарный диабет, метаболический синдром).
Если отсутствуют аномалии кариотипа (набора хромосом) супружеской пары, то проблема невынашивания плода в раннем сроке беременности чаще всего имеет иммунологическую природу. На ранних этапах имплантации эмбриона существует тесная взаимосвязь и взаиморегуляция между имунной и эндокринной системами. Установлено, что сходство супругов по HLA, как и присутствие в их HLA-фенотипе определённых антигенов, довольно часто приводит не только к спонтанным выкидышам, но и к осложнённому течению беременности, а также врождённым порокам развития плода и снижению сопротивляемости детей к неблагоприятным факторам внешней среды.
HLA, или «human leucocyte antigens», представляют собой антигены тканевой совместимости. Иногда употребляется термин-синоним — главный комплекс гистологической совместимости, или «major histocompatibility complex» (МНС). Они расположены на поверхности почти всех клеток организма. Антигены тканевой совместимости являются белковыми молекулами. Название HLA – антигены им было дано по той причине, что эти молекулы более полно представлены непосредственно на поверхности белых клеток крови – лейкоцитов. У каждого человека есть индивидуальный набор HLA — антигенов.
Молекулы антигенов тканевой совместимости выполняют функцию своеобразных «антенн», расположенных на поверхности клеток. Они позволяют организму распознавать, какие клетки являются собственными, а какие чужими клетки (атипичные клетки, бактерии, вирусы) и в случае необходимости запускать иммунный ответ, который обеспечивает экспрессию специфических антител и удаляет чужеродный агент из организма.
Генетики установили, что продукция белков гистосовместимости определяют гены главного комплекса гистологической совместимости. Они располагаются на коротком плече шестой хромосомы. Выделены два основных класса генов HLA – антигенов:
- в первый класс входят гены локусов А, В и С;
- во второй класс, или D-область, включены такие подлокусы, как DR, DP и DQ.
На поверхности почти всех клеток человеческого организма расположены HLA антигены первого класса. Белки тканевой совместимости, которые относятся ко второму классу, выражены на клетках иммунной системы, эпителиальных клетках, а также на макрофагах.
Антигены тканевой совместимости принимают участие в распознавании чужеродных тканей и формировании иммунного ответа. При подборе донора органов для трансплантации обязательно учитывается HLA – фенотип. Существенным является тот факт, что наиболее благоприятный прогноз после пересадки органа будет при наибольшем сходстве клеток донора и реципиента по антигенам HLA. Цена генетической совместимости в этом случае – жизнь человека.
Доказана взаимосвязь между антигенами тканевой совместимости и предрасположенностью людей к ряду заболеваний. Установлено, что у восьмидесяти пяти процентов пациентов, страдающих синдромом Рейтера и анкилозирующим спондилитом, присутствует HLA В27 антиген, а у более, чем девяноста пяти процентов больных инсулинозависимым сахарным диабетом диагностируются HLA DR3 и DR4 антигены. У них также проводят генетический анализ на совместимость. Цена исследования неодинакова в разных лабораториях.
Как известно, наследуя антигены тканевой совместимости, ребёнок получает только по одному гену из каждого локуса от обоих родителей. Это значит, что пятьдесят процентов антигенов тканевой совместимости он наследует от матери, а пятьдесят процентов – от отца. Получается, что плод наполовину чужероден женскому организму. Для того, чтобы не произошло отторжения плода, в организме беременной женщины запускаются иммунологические реакции, которые направлены на сохранение беременности. В это время происходит формирование клона иммунных клеток, которые продуцируют специальные блокирующие, или «защитные» антитела.
Установлено, что супружеская несовместимость по HLA-антигенам и имеющееся отличие эмбриона от организма матери является крайне важным фактором. Если беременность развивается нормально, то «блокирующие» антитела к антигенам отца образуются с ранних сроков беременности. Известно, что наиболее ранними являются антитела, которые синтезируются к антигенам второго класса гистологической совместимости.
Если супруги имеют большое сходство по антигенам тканевой совместимости, то это приводит к тому, что зародыш слишком уж «похож» на материнский организм. По этой причине антигенная стимуляция иммунной системы женщины является недостаточной для запуска реакций, необходимых для сохранения беременности. Организм матери воспринимает плод в качестве чужеродного объекта. Это приводит к самопроизвольному прерыванию беременности.
Тест на генетическую совместимость, или обследование пары супругов на HLA – типирование, необходимо проводить в таких случаях:
- разные виды бесплодия;
- привычное невынашивание беременности;
- повторяющиеся несколько раз неудачные попытки искусственного оплодотворения;
- супруги являются близкими родственниками, например, кузенами.
Для того, чтобы выполнить тест на генетическую совместимость, проводится забор крови из вены. Затем из полученного объёма крови производят выделение лейкоцитов, поскольку они являются клетками, на поверхности которых расположено наибольшее количество антигенов тканевой совместимости. Для определения HLA-фенотипа используют метод цепной полимеразной реакции.
Частой причиной, которая приводит к тому, что, невзирая на активную половую жизнь и отсутствие методов контрацепции не наступает беременность, является генетическая несовместимость супругов, а точнее, их совместимость по HLA-антигенам. Конечно же, при обращении к гинекологу или репродуктологу начинают обследовать и мужчину, и женщину. В результате оказывается, что они оба здоровы, а беременность постоянно срывается на ранних сроках.
Вначале начинают исключать различные инфекционные заболевания, затем определяют уровень гормонов, а после этого ищут аутоиммунные заболевания по типу системной красной волчанки или склеродермии. После этого проверяют генетическую совместимость супругов. Для этого их направляют в генетический центр, в котором и проводится исследование. Цена анализа генетической совместимости может отличаться в зависимости от уровня сервиса, предоставляемого лабораторией.
В результате анализа получают расшифровку, сколько же совпадений по генам у супругов. После этого генетик проводит консультацию и делает заключение. Но даже при наличии совпадений беременность возможна. Сегодня существуют методы коррекции генетической совместимости, которые позволяют успешно провести зачатие и выносить беременность.
Крайне редко встречается полная генетическая несовместимость. В большинстве случаев анализ показывает частичную генетическую совместимость супругов. Её регулируют как при планировании беременности, так и накануне зачатия. Поддерживают женщину и во время беременности. Генетик может предложить целый перечень процедур, благодаря которым женщина может успешно зачать и выносить беременность. В зависимости от того, какова степень несовместимости, врачи назначают либо лекарственную терапию обоих супругов, или только лечение женщины. Ей внутривенно вводят специальные препараты, в результате этого и наступает долгожданная беременность. Помочь забеременеть можно, применив процедуру экстракорпорального оплодотворения или же ИКСИ.
Как мы уже говорили, малыш после зачатия получает половину генов от отца, а половину от матери. Он наполовину чужой материнскому организму, и, как любое инородное тело, организм должен выработать антитела, чтобы от него избавиться. Но природа умна – в организме беременной женщины запускаются физиологические механизмы сохранения, поэтому выкидыша не наступает.
Если же и отец, и мать слишком близки друг другу по составу генов, то в организме женщины наступает сбой, и он «выкидывает» чужеродный объект. Вероятность срыва каждой последующей беременности возрастает. По той же причине некоторые супружеские пары становятся бесплодными. Такова цена генетической совместимости.
Когда антигены родителей совпадают, то женский организм воспринимает беременность, как свои клетки, поэтому не запускается в достаточной мере иммунологическая реакция на защиту ребенка. Плод становится незащищенным от атаки материнской иммунной системы. Это становится причиной невынашивания беременности и выкидыша. По этой же причине у некоторых пар не наступает долгожданная беременность.
Более тридцати лет назад врачи сохраняли беременность при генетической несовместимости. Для этого у супруга брали кусочек кожи и подшивали её беременной жене. Тогда иммунная система вырабатывала антитела, но они были направлены против чужеродного лоскута кожи, а не против плода.
Также применялись различные методы детоксикации, кровь очищалась от антител, применялись иммуносупрессоры, которыми подавляли материнский иммунитет. Сейчас всё изменилось, медицина в этом направлении продвинулась далеко вперёд.
На сегодняшний день известны препараты и соответствующие методики, которые помогают женщине забеременеть и успешно выносить эту беременность. В таких семьях после проведенного лечения дети рождаются без врождённых аномалий.
Для того чтобы решить проблему, необходимо своевременно обратиться в генетический центр и выяснить причины бесплодия или частых потерь беременности. После этого необходимо сделать генетический анализ на совместимость супругов. Цена вопроса – будущий ребенок.
источник
Содержание статьи:
После безуспешных попыток стать родителями, многие пары проходят ряд обследований, чтобы выявить причину бесплодия, среди которых — анализ на генетическую несовместимость. Какие основания нужны для такого трудоемкого и дорогостоящего анализа и как он может помочь в решении проблемы?
В обычной жизни некоторая похожесть супругов воспринимается как положительный фактор. Но если у пары на генетическом уровне существуют совпадения, в большинстве случаев это отразится на способности зачать ребенка.
Дело в том, что защитный механизм женщины очень чутко реагирует на инородные клетки. В этом нет ничего плохого, но когда наступает беременность, у нее должен включиться дополнительный уровень защиты, который будет охранять оплодотворенную яйцеклетку от отторжения. Это возможно только в том случае, когда генотип эмбриона состоит из разных цепочек ДНК – отца и матери .
Если генетические показатели родителей похожи, иммунная система женщины воспринимает зародыш как часть своих, но видоизмененных клеток, которые нужно «уничтожить» и пытается подавить их. В результате беременность прерывается в самом начале либо совсем не наступает.
- Невынашивание беременности.
- Выкидыши на любом сроке без обоснованных причин.
- Неудачные попытки искусственного оплодотворения.
- Длительное бесплодие при регулярной половой жизни.
- Возраст супругов — старше 35 лет.
Основанием для проведения теста на совместимость служит брак между кровными родственниками. В этом случае кроме невозможности забеременеть, существует риск того, что ребенок родится с генетическими патологиями.
К слову, анализ на совместимость (HLA-типирование) могут назначить людям, страдающим аутоиммунными заболеваниями и детям с подозрениями на целиакию.
Для проведения анализа оба супруга должны сдать кровь из вены в специальной лаборатории.
Мужчина и женщина в этот момент не должны болеть, так как это может отразиться на результатах . После сдачи анализа полученный генетический материал изучают, а затем сравнивают характеристики обоих супругов. Для этого из крови выделяются лейкоциты, поскольку именно в них содержится небольшая концентрация антигенов.
- Кариотипирование – изучение хромосомного набора. Такой анализ проводится один раз и помогает выявить генетические патологии родителей. С помощью него диагностируется генетическая предрасположенность ко многим заболеваниям.
- HLA-типирование, определяющее у супругов антигены тканевой совместимости.
Антигены HLA-комплекса представлены тремя классами. Как правило, анализ направлен на исследование первого и второго класса генов (I класс: HLA-A, HLA-B, HLA-C, II класс: DR, DP, DQ).
Пациенты, решающие сдать анализ на совместимость могут пройти два разных теста – первого и второго класса. Но для большей информативности медики советуют проходить оба теста.
Поскольку разобраться в этих кодировках простому человеку почти невозможно, расшифровка результатов проводится специалистом-генетиком.
- Кариотипирование – 20-23 дня.
- HLA-типирование − 5-7 дней.
Стоит отметить, что полная генетическая несовместимость встречается крайне редко. В случае, если анализ показал частичную несовместимость, по одной или двум аллелям, семейная пара может попытаться зачать ребенка без медицинского вмешательства, так как такая генетическая идентичность не является критичной.
В настоящее время медицина способна корректировать генетическую несовместимость, после чего у пары есть все шансы родить здорового ребенка.
Для этого понадобится лекарственная терапия обоих супругов или только женщины, в зависимости от степени несовместимости. Часто в этих случаях женщине показана активная иммунизация клетками мужа, чтобы приучить ее организм их распознавать. После прохождения теста и удачного лечения, у 85-90% супружеских пар получается родить ребенка . Причем все последующие дети в этой семье рождаются без помощи специалистов.
Тест на генетическую несовместимость позволяет многим парам стать счастливыми родителями. Но прежде чем проводить анализ на совместимость по HLA-антигенам, супругам следует посетить репродуктолога, а затем специалиста-генетика. Также пара должна быть готова дополнительному лечению, только так можно предотвратить бесплодие и минимизировать риск генетических аномалий.
источник
Иногда абсолютно здоровая супружеская пара в течение долгих лет не может обзавестись потомством. Видимых причин для бесплодия нет, но беременность так и не наступает. Впрочем, иногда наступает, но буквально на самых ранних сроках происходит самопроизвольный выкидыш. И причиной этому служит генетическая совместимость супругов.
Абсолютно все клетки в человеческом организме на своей поверхности имеют белок HLA (человеческий лейкоцитарный антиген). Этих белков специалисты выделяют около 800 видов. И именно они в здоровом организме распознают вирусы, бактерии, раковые клетки. В тот момент, когда белки HLA обнаруживают в организме чужеродную клетку, они отсылают сигнал иммунной системе, вызывая тем самым выработку антител IgM, IgG и IgA, уничтожающих «вредителя».
Казалось бы, беременность (а точней эмбрион) это тоже «нарушитель», ведь он состоит наполовину из биологического материала отца. Но тут включается защитный механизм и начинается выработка блокирующих антигенов, защищающих плаценту и сам эмбрион от самопроизвольного отторжения.
Однако в тех случаях, когда HLA матери очень схож с HLA отца, происходит сбой, и организм женщины не распознает беременность, а считает эмбрион раковой или недоразвитой клеткой. То есть, выработки защитных антигенов не происходит, а значит, беременность самопроизвольно прерывается.
Выкидыш может произойти буквально на день после зачатия, то есть женщина даже не догадывается о том, что 72–96 часов она была беременна. Впрочем, прерывание беременности может произойти и на гораздо более позднем сроке или не произойти вовсе. Тут уж как повезет.
Генетическая совместимость родителей в большинстве случаев абсолютно безопасна для будущего ребенка. Ведь основная проблема, с которой придется столкнуться этого явления — это невозможность забеременеть и выносить плод.
Однако сходный набор генов у супругов изредка может привести и к аномалиям при развитии ребенка. Поэтому помимо теста на генетическую совместимость не помешает сделать и развернутый генетический анализ крови. Пройти подобную процедуру необходимо еще на ранних сроках планирования.
Для анализа на генетическую совместимость будущих родителей берется кровь из вены. Как правило, результаты этого теста готовы через две недели. Затем делает расшифровку и дает заключение. Если анализ определяет сходность HLA белков по 2–3 и более показателям, то ставится диагноз генетическая совместимость. Если же сходный фактор лишь один, то считается, что генетической совместимости нет.
Но не стоит расстраиваться, если этот диагноз был поставлен, ведь современная медицина способна противостоять этому явлению. В период планирования беременности и на ранних сроках вынашивания плода женщина будет принимать специальные препараты или подвергнется иммуноцитотерапии.
Иммуноцитотерапия (она же иммуноцитотерапия аллогенными лимфоцитами) была разработана российскими врачами и уже на протяжении многих лет применяется для успешного зачатия и вынашивания ребенка при генетической совместимости супругов. Эта процедура практически безболезненна и не влечет за собой никаких осложнений.
Для иммуноцитотерапии у мужчины берется кровь из вены. Из нее выделяют лимфоциты. и вводят под кожу женщине. При этом не играет роли, какая группа крови и у супругов, так как несущие эту информацию эритроциты из крови были удалены. Лимфоциты же абсолютно нейтральны. Поэтому только изредка на месте инъекции у женщины образуется легкое покраснение и незначительный зуд. Эти проявления быстро проходят — буквально за несколько дней.
В тот момент, когда лимфоциты будущего отца попадают в организм будущей матери, ее иммунная система начинает вырабатывать антитела. Они в дальнейшем уберегут плод и плаценту от отторжения. Проводить иммуноцитотерапию необходимо в соответствии с графиком:
- Первая инъекция до беременности.
- Вторая инъекция через неделю. После нее паре рекомендуется зачать ребенка.
- Третья инъекция делается только после удачного зачатия.
- Четвертая и пятая инъекция делаются в течение первых 16 недель беременности. Об их необходимости женщина узнает от врача, который наблюдает за протеканием беременности.
Противопоказанием для иммуноцитотерапии могут послужить только наличие серьезных инфекционных заболеваний. Например, если муж перенес гепатит, а жена нет, то процедуру проводить нельзя. Впрочем, о наличии противопоказаний и об альтернативном выходе из сложившейся ситуации вам обязательно сообщит врач.
Как видите, генетическая совместимость супругов не является приговором. Обзавестись потомством удастся каждой паре, было бы желание и вера в то, что все обязательно получится! Кроме того, известны случаи, когда паре безо всякой медицинской помощи удавалось зачать и родить здорового малыша, имея в своем анамнезе этот страшный диагноз. Да и к процедурам ИКСИ или ЭКО можно прибегнуть ради здорового потомства. А потому знайте, у вас обязательно появится долгожданный ребенок!
Благодаря этому к нам заглядывают специалисты и дают ответы на наши вопросы!
А еще, вы можете задать свой вопрос ниже. Такие как вы или специалисты дадут ответ.
Спасибки 😉
Всем здоровых малышей!
Пс. Мальчиков это тоже касается! Просто девочек тут больше 😉
источник
Ожидание малыша – волнительное и долгожданное событие для многих родителей. Однако не для всех пар визит к гинекологу после сдачи крови заканчивается радостными известиями. Такую проверку назначают всем будущим мамам, которые стоят на учёте в женской консультации, а также их партнёрам.
Если кровь супругов различается по резус-фактору – это может стать показанием к прерыванию беременности. Рождение малыша – важный и серьёзный процесс, который нужно продумать заблаговременно и узнать, подходят ли потенциальные мама и папа друг другу.
О том, как проверить на совместимость пару супругов или партнёров для зачатия ребёнка и сделать точный тест для анализа соответствия при планировании беременности – расскажем в нашей статье.
Наша кровь содержит плазму и эритроциты, тромбоциты и лейкоциты (их также называют форменными элементами). Все они решают свои задачи.
Эритроциты. «Транспортировщики» кислорода, аминокислот, жиров и белков, помогают насытить кровь полезными веществами. Также поддерживают кислотно-щёлочной баланс.
Лейкоциты. Создают защитный барьер от опасных инфекций и вирусов, которые могут попасть в организм человека. Помогают восстанавливаться тканям, разрушают токсины и помогают в поддержании иммунитета.
Тромбоциты. Помогают защищать сосуды и восстанавливают их в местах повреждений, растворяют тромбы и поддерживают кровь в жидком состоянии.
На то, какую группу крови вы получите, влияют эритроциты. В них содержатся агглютиногены (они же антигены) A и B. Первая группа их не содержит. Вторая имеет лишь А, а третья – лишь В. В четвёртой есть оба вида. Если вы хотите узнать свою группу крови, нужно провести её исследование, где специалисты вычислят процентное наличие особых гликопротеинов.
Резус-фактор зависит от присутствия белка на поверхности эритроцитов. При условии, что они есть (а это бывают у 80% людей), резус считается положительным. Если его нет – отрицательный.
Для установления совместимости пары при планировании беременности, назначают специальный тест для определения резуса партнёров, ведь этот показатель, а не группа крови, отражается на возможности благополучного зачатия и вынашивания малыша.
Группа крови ребенка зависит от группы обоих родителей, как и резус-фактор. Если резусы супругов идентичны (не важно: положительные они или отрицательные), то кроха появляется на свет с соответствующим антигеном. Резус-конфликт происходит из-за разных агглютиногенов, при этом неясно, какой из них получит дитя.
Тело матери может не принять инородные элементы плода, что в итоге приводит к его уничтожению. Из-за этого необходимо провести анализ крови родителей заранее, чтобы установить совместимость или выявить несоответствия.
На неспособность к зачатию малыша действует иммунологическая несовместимость, во время которой начинается особая аллергия организма матери на определённый вид мужской спермы.
Антиспермиальные тела, которые появляются во время этого, разрушают гаметы и не дают наступить беременности. Чтобы выявить возможность таких патологий, также нужно пройти определенные исследования.
Потенциальному отцу надо сдать сперму для проведения исследования, а будущей маме – пройти тест на соответствие.
Это исследование назначают, если у супругов не происходит зачатие более одного года, и при этом, они не применяют контрацептивы и не используют презервативы, то есть, их половые акты – не защищены.
Для теста у женщины берут секрет из шейки матки, при этом важно взять мазок через несколько часов (не более 12) после секса. Его проводят в день овуляций, который можно вычислить по одному из удобных для супругов вариантов: тест-полоски, анализ слюны, измерение температуры тела в покое за 6 часов (во время сна).
Партнёрам нужно приготовиться к тому, что тест надо будет проходить не раз и не два для получения объективных данных.
Дата овуляции традиционно приходится на середину цикла, который длится от 20 дней до месяца. Обычно циклы длятся 27-31 суток, поэтому днём овуляции можно считать 13-15 сутки, начиная от месячных.
Слизь из шейки матки обследуется на наличие в ней сперматозоидов, их количества и подвижности. Анализ даёт возможность сделать заключение о несовместимости биологических данных партнёров, если мужской спермы нет вообще или её крайне мало, и те половые клетки, которые остались – не активны.
Некоторым парам советуют пройти генетическое обследование. Ведь даже здоровые супруги могут иметь скрытые опасные гены. Такой анализ помогает выявить возможные генетические отклонения у крохи и степень риска их проявления и развития.
Из-за того что у отца и матери ребенка разные резусы крови, существует большая вероятность развития различных патологий у плода, несвоевременность родов и даже выкидыша. Если результаты проведенного женщиной анализа говорят о высоком содержании в крови антител, в срочном порядке следует предпринять меры, иначе ребенок может развиться с аномалиями или даже погибнуть.
Патологии могут проявляться в нарушении работы мозга, дефектах в развитии слуха и зрения и других внутренних органов.
Поэтому, настоятельно рекомендуется проводить раннюю диагностику несовместимости, которая позволяет избежать потери ребенка, рождение малыша с инвалидностью, патологиями или отклонениями.
Врачи, зачастую не отвечают за беспроблемное вынашивание плода при резус-конфликте, так как это чревато прерыванием беременности.
Следует отметить, что положительный тест на наличие антител не означает что в этой семье ребенок никогда не появится. Шанс есть всегда, да и медицина не стоит на месте.
Если во время диагностики иммунной системы выявлено несоответствие, возможность беременности не исчезает, хотя шансы не высоки. Разработаны методы на основе антигистаминных и кортикостероидных лекарственных средств, введении под кожу женщины лимфоцитов мужа или применение искусственного оплодотворения. Если сперма супруга не пригодна для зачатия, можно использовать донорскую.
Специалисты предлагают паре несколько месяцев использовать презервативы, чтобы снизить восприимчивость потенциальной матери к сперме.
Высокие положительные показатели даёт экстракорпоральное оплодотворение (ЭКО).
Если анализ доказал несовместимость резус-факторов супругов, то чтобы не допустить конфликта биологического материала сразу приступают инъекции иммуноглобулина. Их проводят в течение 28 недель беременности и ещё трёх суток после родов. Когда несоответствие слишком велико, используют переливание крови.
Осуществить зачатие и без затруднений родить здорового малыша при резус-конфликте пары возможно, если вовремя провести нужный анализ, а при внимательном контроле со стороны профессиональных докторов и высоком уровне развития медицины, ситуация перестаёт быть безвыходной. Возможно медикаментозное лечение.
Если говорить о мужских проблемах, то хорошо зарекомендовал себя Простатилен АЦ. Препарат повышает уровень свободного тестостерона в плазме крови.
Улучшает копулятивную функцию (способность мужчины к достижению и сохранению эрекции).
Увеличивает подвижность сперматозоидов и количество, что повышает их способность к проникновению и оплодотворению яйцеклетки. Также борется с процессами воспаления .
Известно, что у половой системы человека существует особая микрофлора, которая состоит из полезных бактерий. Однако в поверхностной структуре мочеполовых органов есть и вредные микроорганизмы.
Для своего обладателя эти вещества не несут вреда, ведь их число и соотношение регулируется иммунитетом.Однако безопасные для носителя, они могут негативно сказаться на организме другого человека. Тогда говорят о несовместимости микрофлоры партнеров.
Её признаки заметны уже после первого полового контакта без средств контрацепции. Партнёры начинают чувствовать жжение и неприятные ощущения около половых органов, изредка появляются и слизистые выделения. У многих женщин появляется молочница.
Справедливости ради отметим, что такая проблема является основанием для бесплодия (всего 1-3% от всех зарегистрированных случаев).
Мы рассказали о том, как определить совместимость партнёров для зачатия и что такое несовместимость, какие тесты необходимо пройти для выявления возможных патологий и какова стоимость таких анализов.
Всем потенциальным родителям необходимо заранее узнать о возможных трудностях в планировании беременности и обратиться к специалистам. Ведь даже если оба партнёры здоровы, их резус-конфликт может стать причиной выкидыша, а скрытые генетические дефекты — опасных заболеваний у малыша.
Поэтому необходимо заблаговременно проконсультироваться с доктором, который поможет найти выход из сложившейся ситуации, а вы сможете обрести здорового и счастливого малыша.
Не редкость случаи, когда пара пытается зачать ребенка, но у них ничего не получается, несмотря на то, что все клинические показатели в норме.
В том случае, когда долгожданная беременность никак не наступает, паре следует обратиться к доктору и сделать тест на совместимость. Данный тест говорит о, так называемом, иммунологическом бесплодии одного из партнеров.
Иммунологическое бесплодие – это патологическое отклонение, которое заключается в том, что женский иммунитет вырабатывает антиспермальные антитела. Именно из-за антител сперма погибает, так и не достигнув яйцеклетки.
Иногда антитела может вырабатывать и мужской организм к собственным клеткам, подобное отклонение называется – аутоиммунное бесплодие. При назначении теста на совместимость очень важно выяснить,почему вырабатываются антитела и у кого из партнеров.
Если антитела АсАт вырабатываются женским организмом – это говорит о том, между супругами нет иммунологической совместимости. Чтобы точно установить отклонения доктор назначает посткоитальный тест (ПКТ).
- Иммунологическая несовместимость партнеров;
- Невозможность зачать ребенка (больше 12 месяцев).
В шейке матки вырабатывается специальная слизь, благодаря которой сперматозоиды могут транспортироваться к яйцеклетке.
Функции секрета шейки матки:
- Транспорт спермы в матку;
- Отделяет патологические формы спермиев;
- Защита сперматозоидов от среды влагалища;
- Запускает капацитацию – процесс который позволяет проникнуть сперматозоиду в яйцеклетку.
Количество выделяемого секрета может меняться на протяжении всего цикла, но максимальный его объем наблюдается во время овуляции. В период овуляции в организме женщины вырабатывается гормон эстроген, именно он указывает на то, что яйцеклетка полностью созрела.
В данный период количество слизи будет выделяться значительно больше, нежели в другое время. Следует учитывать данные особенности женского организма, чтобы не повлиять на результаты теста ПКТ.
Благодаря количеству и структуре маточной слизи сперматозоиды успешно преодолевают расстояние от влагалища к матке, чтобы совершить слияние с яйцеклеткой, или, проще говоря, чтобы наступила долгожданная беременность.
Для того чтобы выбрать наиболее благоприятный период сдачи анализа необходимо следить за базальной температурой. Во время овуляции температура подымается до 37С. Кроме того, овуляцию можно определить по УЗД или пройти анализ на лютеинизирующий гормон. Чтобы сдать тест на ПКТ необходимо:
- До 5 дней воздержаться от интима;
- В самый последний день перед овуляцией совершить половой акт;
- Не использовать контрацептивны;
- Не использовать мыло до и после полового акта;
- Не использовать интравагинальные лекарства;
- Не принимать препараты, которые могут повлиять на овуляцию;
- Не использовать лубриканты.
После полового акта женщине необходимо принять горизонтальное положение на протяжении получаса. Для лучшего эффекта рекомендуют подложить под таз подушку.
Лучше всего не купаться в ванной, а принять легкий душ, чтобы не смыть биологический материал. Не советуют пользоваться тампонами или проводить спринцевание.
Анализы на тесты можно сдавать уже через сутки после полового акта.
Врач гинеколог собирает биологический материал с влагалища и определяет количество жизнеспособных «мужских клеток». Показатели могут колебаться от положительных до отрицательных, с промежуточными удовлетворительными и сомнительными показателями.
Причины, по которым могут искажаться результаты:
- Проведение теста было осуществлено не в период овуляции;
- После полового акта прошло больше суток;
- Гормональный дисбаланс из-за низкого уровня эстрогена;
- Воспаление половых органов;
- Инфекционные заболевания мочеполовой системы;
- Употребление гормональных препаратов.
Так как АсАт антитела размещены по всей половой системе, они оказывают негативное влияние на сперматозоиды на всем пути до матки. Для того чтобы вылечить данный вид бесплодия доктора прибегают к искусственной инсеминации.
Для того чтобы «исчерпать конфликт» необходимо значительно понизить уровень АсАт антител. Женщине необходимо использовать сильные контрацептивы на протяжении 3-6 месяцев.
Кроме того, доктор может назначить препараты, которые своим действием способны снизить выработку антиспермальных антител.
Кроме выше описанной несовместимости также существует несовместимость резус-фактора и группы крови партнеров. Данный вид несовместимости не столь страшный и паре в большинстве случаев удается зачать ребенка, но будущая мама должна постоянно принимать лекарственные средства, которые исключат отторжение плода организмом женщины.
Если резус-факторы будут разными, организм матери попросту отторгает плод, как чужеродное тело.
Существует еще один вид несовместимости, который ученые называют – генетическим. У женщины случаются постоянные выкидыши или она и вовсе не может забеременеть из-за генетических патологий. Научно доказано, что чем больше у супругов генных совпадений, тем больше вероятность отклонения и патологий у малыша.
Для анализа на генетическую совместимость берется кровь из вены у супругов, по количеству одинаковых генов можно установить совместимость.
- В некоторых случаях после обследования планирующих зачатие ребенка мужчины и женщины не выявляется никаких отклонений в состоянии их репродуктивного здоровья, а желаемая беременность так и не наступает.
- В таких ситуациях репродуктологи могут порекомендовать паре пройти такое исследование, как анализ на совместимость партнеров для зачатия (или посткоитальный тест).
- Этот лабораторный метод обследования позволяет выявить иммунологическое бесплодие, при котором из-за некоторых особенностей в работе иммунной системы женщины зачатие не может наступить.
В этой статье вы ознакомитесь с сутью, показаниями, способами подготовки и сдачи анализа на совместимость партнеров для зачатия. Эта информация поможет составить представление о таком способе диагностики бесплодия, и вы сможете задать интересующие вас вопросы своему лечащему врачу.
Такой вид бесплодия называется иммунологическим, т. к. иммунная система женщины по какой-то причине вырабатывает антиспермальные антитела (АсАт или антитела к сперматозоидам), которые вызывают их неподвижность и гибель. При их выявлении говорят об иммунологической несовместимости пары.
Посткоитальный тест позволяет определить наличие антиспермальных антител в цервикальной слизи, через которую проходят сперматозоиды из влагалища в матку. Цель такого исследования (или таких его модификаций, как проба Курцрока-Миллера или Шуварского) – выяснение взаимодействия между цервикальным секретом и сперматозоидами.
Принцип посткоитального теста состоит в сдаче образца слизи из канала шейки матки через 4-6 часов после полового акта. Его исследование позволяет установить, насколько цервикальный секрет способствует миграции сперматозоидов в полость матки. Во время исследования устанавливается количество мужских половых клеток во взятом образце и их подвижность.
В норме во время овуляции цервикальная слизь выполняет следующие функции:
- обеспечивает благоприятные условия для продвижения сперматозоидов в полость матки и маточные трубы;
- защищает мужские половые клетки от кислой среды влагалищных выделений;
- «отбирает» наиболее сильные и жизнеспособные сперматозоиды;
- помогает отобранным мужским половым клеткам накапливать энергию;
- обеспечивает запуск реакции капацитации, которая позволяет сперматозоидам трансформироваться и становиться способными к зачатию (т. е. проникновению в яйцеклетку).
До и после периода овуляции цервикальный секрет становится более вязким, и его основная функция заключается в защите матки от инфекционных агентов. Кроме этого, вязкая слизь задерживает сперматозоиды.
Секрет цервикального канала вырабатывается находящимся в шейке матки цилиндрическим эпителием. В зависимости от уровня половых гормонов шеечная слизь изменяет свои свойства на протяжении цикла:
- Фолликулярная фаза. Во время этой фазы, начинающейся с 1-го дня ежемесячного кровотечения до начала овуляции (с 1 по 13-14 день при стандартном цикле в 28 дней), уровень эстрогенов постепенно повышается. Пока он остается низким, цервикальная слизь имеет вязкую консистенцию.
- Фаза овуляции. При стандартном цикле выход яйцеклетки из яичника происходит примерно на 13-14 день. В организме повышается уровень эстрогенов и лютеинизирующего гормона. Под их воздействием секрет становится более жидким и водянистым. В его толще появляются своеобразные поры, которые дают возможность сперматозоидам поступать в полость матки. Кроме этого, секрет выполняет роль фильтра, отсеивающего ослабленные мужские половые клетки. Попадая в цервикальную слизь, сперматозоиды сохраняют свою жизнеспособность на протяжении нескольких дней и накапливают за это время необходимую для дальнейшего передвижения энергию.
- Фаза желтого тела (или лютеиновая). Этот период начинается после завершения овуляции и заканчивается в первый день месячных. На состав цервикальной слизи в это время влияют андрогены, прогестерон и эстрадиол. Эти гормоны повышают ее вязкость и плотность, в ней увеличивается количество клеточных элементов, и сперматозоиды не могут поступать в полость матки.
Вышеописанные особенности в составе слизи важны при проведении посткоитального теста, т. к. несвоевременность выполнения анализа может давать ложноположительные результаты.
На возможность наступления оплодотворения могут влиять различные свойства цервикальной слизи:
- Вязкость. Этот параметр зависит от концентрации белков и ионов, молекулярного состава, количества клеточных элементов. Перед выходом яйцеклетки из фолликула вязкость секрета значительно снижается, а перед наступлением менструального кровотечения достигает своего максимума.
- Растяжимость. Этот параметр отображает эластичность цервикального секрета. Во время овуляции такой показатель составляет 12 см, а в остальные фазы – менее 4 см.
- Кристаллизация. Этот параметр может рассматриваться после высыхания отобранного материала на предметном стекле. Перед наступлением овуляции секрет формирует на нем похожие на листья папоротника изображения.
Вышеописанные параметры оцениваются при помощи другого специального анализа – индекса цервикальной слизи.
Назначение посткоитального теста рекомендуется в следующих клинических случаях:
- отсутствие наступления беременности на протяжении 12 месяцев регулярной половой жизни без контрацепции;
- подозрение на иммунологическую несовместимость партнеров для зачатия.
Определить дни наступления овуляции поможет ежедневное измерение женщиной базальной температуры.
Фазы менструального цикла оказывают влияние на свойства цервикальной слизи и поэтому анализ на совместимость для зачатия должен выполняться за 1-2 дня до наступления овуляции. При стандартном цикле такой тест обычно проводится в 12-13 день цикла.
Для того чтобы точно установить дату предполагаемой овуляции, а значит, и день выполнения анализа, необходимо:
- выяснить дату первого дня последнего менструального кровотечения (более чем у половины женщин овуляция происходит на 13-й день);
- измерять базальную температуру и составлять ее график на протяжении 3-4 циклов – ректальную температуру до утреннего подъема с постели начинают измерять с первого до последнего дня цикла, по составленному графику определяется день овуляции (при ее наступлении температура повышается до 37 °C);
- проводить тесты на овуляцию – анализ позволяет определить день резкого повышения уровня лютеинизирующего гормона, которое указывает на приближение овуляции;
- провести УЗИ яичников для изучения состояния фолликулов – при визуализации специалист может определить зрелость яйцеклетки в фолликуле и его готовность к вскрытию.
За 3-4 дня до проведения посткоитального теста паре следует пройти ряд диагностических исследований:
- анализы на заболевания, передающиеся половым путем (ЗППП) – эти исследования необходимы для женщины, т. к. такие инфекции способны влиять на качество цервикального секрета и делать его непригодным для сперматозоидов;
- спермограмма – этот анализ позволяет определить количество и подвижность мужских половых клеток в сперме мужчины и их пригодность к зачатию.
Перед сдачей теста женщина должна быть полностью здорова, т. к. на достоверность результатов способны повлиять недавно перенесенные вирусные или инфекционные заболевания (например, ОРВИ), стрессы, смена климатических условий или характера питания.
Эти факторы способны спровоцировать более раннюю или позднюю овуляцию. Особенно негативно на результатах анализа могут сказаться недолеченные половые инфекции, т. к. отторгающиеся клетки эндометрия или влагалища делают слизь цервикального канала более вязкой.
Начать готовиться к сдаче анализа на совместимость партнеров к зачатию необходимо за 3-4 дня (т. е. с 10-го дня цикла):
- Отказаться от секса за 3-4 дня до сдачи анализа.
- Не принимать препараты, которые способны оказывать влияние на наступление овуляции (Тамоксифен, Анастразол, Клостилбегит и др.).
- Не применять вводимые во влагалище формы препаратов (свечи, суппозитории, шарики, таблетки или крема).
- Отказаться от влагалищных контрацептивов и не пользоваться лубрикантами.
- Накануне, за 4-6 часов перед сдачей анализа, должен состояться половой акт. После секса не следует сразу вставать с постели. В положении лежа необходимо находиться около 30-40 минут. После полового акта нельзя подмываться, принимать ванну, спринцеваться или пользоваться тампонами. Для предупреждения вытекания спермы можно воспользоваться ежедневной прокладкой.
Обычно забор материала для выполнения посткоитального теста проводят в утренние часы:
- Женщина раздевается и ложится на гинекологическое кресло.
- Врач вводит гинекологическое зеркало во влагалище для обеспечения доступа к цервикальному каналу.
- Забор материала проводится специальной пипеткой или одноразовым шприцем без иглы. Слизь берется из канала шейки матки и заднего свода влагалища.
- Полученный образец наносят на стекло и накрывают вторым стеклом. Их края заливают парафином для обеспечения герметизации.
- Стекла отправляют в лабораторию.
Недостоверные результаты анализа на совместимость мужчины и женщины для зачатия могут наблюдаться в следующих случаях:
- тест сдавался не во время фазы овуляции;
- с момента полового акта прошло более 4-24 часов;
- наличие воспалительных заболеваний половых органов или урогенитальных инфекций у женщины;
- гормональный дисбаланс, проявляющийся снижением уровня эстрогенов, влияющих на вязкость цервикального секрета;
- применялись гормональные препараты или спермициды;
- небольшое количество спермы или снижение подвижности сперматозоидов именно при последнем половом акте.
Результаты анализа на совместимость партнеров к зачатию могут быть такими:
- положительный – в отобранном образце выявлено 25 сперматозоидов с достаточной подвижностью и у женщины есть очень высокий шанс для наступления беременности;
- удовлетворительный – в отобранном образце выявлено 10 или более сперматозоидов с прямолинейной подвижностью и у женщины высокий шанс для наступления беременности;
- сомнительный – в отобранном образце выявлено от 5 до 10 сперматозоидов с низкой подвижностью и у женщины невысокий шанс к наступлению беременности или тест был выполнен не перед овуляцией;
- плохой – в отобранном образце выявлены только неподвижные сперматозоиды, т. е. вероятность наступления беременности чрезвычайно низкая или отсутствует;
- отрицательный – в цервикальном секрете не обнаружены сперматозоиды (например, из-за нарушении попадания спермы во влагалище или эякуляции).
Факторов, способных влиять на достоверность результатов этого анализа, достаточно много. Именно поэтому специалисты рекомендуют не ограничиваться сдачей только одного теста.
Единичный отрицательный или плохой результат посткоитального теста еще не является поводом для постановки диагноза «иммунологическое бесплодие».
Такой заключительный диагноз может выставляться только после получения 3 отрицательных результатов анализа на совместимость для зачатия, указывающих на наличие антиспермальных антител в цервикальной слизи, убивающих сперматозоиды. Тесты выполняют в разных менструальных циклах с промежутками в 2-3 месяца.
Назначить проведение анализа на совместимость партнеров для зачатия может врач-репродуктолог или гинеколог. Показанием для выполнения такого теста является отсутствие наступления беременности на протяжении года при регулярной половой жизни или подозрение на иммунологическое бесплодие.
Анализ на совместимость партнеров для зачатия используется репродуктологами для выявления иммунологического бесплодия, при котором в состав цервикальной слизи входят антиспермальные антитела, вырабатывающиеся в организме женщины на сперму определенного мужчины. При получении отрицательного результата для постановки диагноза женщина должна выполнить 3 теста, т. к. существует множество факторов, способных провоцировать появление ложных результатов.
Женщине и мужчине при планировании беременности надо сдать венозную кровь на группу и Rh-фактор. Для будущей мамы оптимально иметь любую группу, кроме первой. Резус-фактор должен быть положительным. В этом случае нет никакой необходимости сдавать анализ мужчине.
Однако при 0(I) и Rh-отрицательном факторе у женщины, очень важно выявить, какая группа и резус у будущего папы. Совместимость партнеров во многом зависит от этих показателей, но это вовсе не является препятствием для успешного зачатия.
При наступлении беременности у несовместимых партнеров врач будет проводить профилактические и лечебные мероприятия по предотвращению осложнений.
Если выявлена несовместимость крови супругов, то при планировании зачатия и во время вынашивания плода надо выполнять рекомендации специалиста на всех этапах.
При планировании беременности можно сдать тест на индивидуальную совместимость супругов, чтобы вовремя выявить редко встречающийся, но очень существенный фактор бесплодия.
Цервикальная слизь в шейке матки выполняет защитную функцию, обеспечивая барьер на пути микробов в верхние отделы детородных органов.
При возникновении индивидуальной реакции на сперматозоиды мужа с помощью посткоитального теста можно обнаружить шеечный фактор бесплодия: мужские половые клетки не могут преодолеть цервикальный барьер, поэтому беременности нет. Условиями для проведения теста являются:
- проведение обследования в день ожидаемой овуляции;
- предварительное воздержание от интимной близости в течение 2 суток;
- после полового акта необходимо лежать около 2 часов с приподнятым положением таза;
- нельзя проводить гигиенические процедуры.
Во время обычного гинекологического осмотра необходимо взять цервикальную слизь для обследования. В лаборатории можно выяснить наличие сперматозоидов в слизи.
В норме вагинальные выделения в овуляцию наиболее оптимальны для зачатия. Цервикальная слизь должна быть:
В хороших условиях сперматозоиды легко проникают в матку, но при густой и вязкой слизи мужским половым клеткам крайне сложно преодолеть цервикальный барьер.
Важными факторами, указывающими на совместимость партнеров, будут следующие показатели:
- живые сперматозоиды;
- хорошая подвижность;
- активные поступательные движения.
Плохой результат на совместимость указывает на наличие неподвижных или «топчущихся на месте» половых клеток. В этом случае можно сделать анализ на антиспермальные антитела, выявляемые в крови у женщины и в цервикальной слизи. При их обнаружении врач предложит вариант искусственной инсеминации для успешного зачатия.
При планировании беременности супружеской паре желательно заранее выявить факторы несовместимости. Обязательно надо сдать анализ крови на резус-фактор, чтобы выявить риск будущих осложнений при несовместимости супругов.
Необходимость проведения посткоитального теста возникает в тех случаях, когда врач не видит причин для бесплодия, а желанного зачатия не происходит.
Важно аккуратно выполнить предварительные условия и провести тестирование в периовуляторные дни.
При выявлении индивидуальной несовместимости для зачатия надо будет использовать вариант искусственной инсеминации, когда с помощью специальной процедуры мужские половые клетки попадают в матку, минуя цервикальный барьер.
Несоответствие резус-факторов встречается достаточно часто, но это вовсе не препятствие для осуществления мечты. Главное, слушать врача, выполнить рекомендации специалиста, и все получится отлично, не так ли?
Бесплодие – это страшный приговор, который обрекает семейные пары на безысходность. Своевременное обследование является залогом успешного лечения. Пары обретают шанс на зачатие.
Если регулярная половая жизнь не обеспечивает беременность, стоит всерьез задуматься. Несовместимость партнеров – это решаемая проблема. Анализы на совместимость проводят в современных клиниках и лабораториях.
Исследование определяет количество сперматозоидов и их подвижность в цервикальной слизи шейки матки. Сбор проводится спустя 6–12 часов после полового акта. Получить достоверный результат можно, если сдавать анализ в период овуляции. Перед обследованием следует пройти 3-месячную подготовку:
- измерять базальную температуру и записывать результаты;
- вести регулярную половую жизнь;
- не использовать контрацептивы и гормональные препараты;
- ограничить прием медикаментов;
- отказаться от вредных привычек.
Паре рекомендуют соблюдать здоровый образ жизни. Это поможет определить причину несовместимости.
Посткоитальный тест или проба Шуварского считается основным тесом для определения совместимости партнеров. Помогает определить фактор бесплодия. Суть тестирования состоит в определении активных сперматозоидов. Назначают, если бесплодие появилось из-за неизвестных факторов, или в связи с иммунным генезом.
Проводят тестирование в период овуляции. Определить точное время этого процесса помогут тесты на овуляцию. После этого проводится проба Шуварского. Она назначается повторно, через 1 месяц после первого тестирования.
При возникновении признаков бесплодия, назначают партнерам комплексное обследование. Женщинам назначают следующие анализы и исследования:
- Общий анализ крови. Определяет уровень гемоглобина, который отвечает за развитие железодефицитной анемии. Патология влияет на внутриутробное развитие плода. Уровень тромбоцитов отвечает за свертывание крови. Лейкоциты указывают на наличие инфекции. Основной показатель воспалительного процесса – СОЭ.
- Биохимический анализ крови. Определяет обменные процессы в организме, усвоение белков, жиров, углеводов, минералов. Помогает определить наличие патологии органов пищеварительной системы.
- Коагулограмма. Проводят для определения свертываемости крови, чтобы предотвратить образование кровотечений в период беременности. Часто возникают в первом триместре и становятся причиной выкидыша.
- Общий анализ мочи. Определяет воспаление, инфекцию в мочеполовой системе.
- Анализ крови на уровень сахара. Первоначальная диагностика сахарного диабета. Наличие патологии влияет на беременность и ее планирование.
- Группа и резус-фактор крови. Проводят, чтобы предотвратить риск развития у плода гемолитической болезни.
- Кольпоскопия. Обследование шейки матки и влагалища у женщин.
- УЗИ диагностика органов малого таза.
- Анализы для мужчин:
- Анализ на половые инфекции. Со слизистой уретры берут соскоб, чтобы обнаружить хламидии, трихомонады, гонококки, вирус герпеса и папилломы, уреаплазмы, токсоплазмы, Эпштейн-Барра.
- Спермограмма. Определяется состояние сперматозоидов, их концентрация, количество, подвижность. Обозначается функция предстательной железы, яичек.
- Общий анализ крови и мочи. Определяет воспалительные процессы, наличие инфекции в организме.
- Биохимический анализ крови. Отображает функциональность печени, органов пищеварительной системы, почек.
- Группа и резус-фактор крови. Проводится для исключения резус-конфликта.
- Анализ на наличие гепатита С и В, ВИЧ и СПИД.
- Гормональная панель. Уровень тестостерона, инсулина, гонадотропина.
- УЗИ и ЭКГ.
Изначально пара обращается к врачу. Женщина проходит консультацию у гинеколога, мужчина – в уролога. После этого врач назначает каждому соответственное обследование.
Основной причиной бесплодия является генетическая несовместимость партнеров. В этом случае назначают анализ для определения несоответствия в хромосомах будущих родителей. Для этого исследования берут кровь из вены у мужчины и женщины.
Тесты на совместимость партнеров являются залогом успешной беременности. Полноценное обследование мужского и женского здоровья определяет причину бесплодия. Совместимость – это другая патология.
Женский организм воспринимает сперматозоиды определенного мужчины, как вредоносные клетки. Вырабатывает к ним антитела и уничтожает. Сперматозоиды другого мужчины при этом будут восприниматься как полагается.
Обследование должны проходить оба партнера. Изначально можно узнать о несовместимости по группе крови и резус-факторе. Женщины с первой группой крови резус-фактор положительный, никогда не сталкиваются с несовместимостью партнера по такой причине.
Четвертая группа с отрицательным резусом является самой сложной. Женщина в таком случае должна найти партнера с идентичной группой крови. Если проблема скрывается в генетической несовместимости, определить это помогут только лабораторные исследования.
Перед планированием зачатия ребенка, пара обращается к врачу. Мужчине и женщине назначают индивидуальное обследование организма. Это поможет выявить способность забеременеть и выносить ребенка. Изначально проводят посткоитальный тест.
Выделяют два основных вида несовместимости партнеров:
- несовместимость по резус-фактору;
- генетическая;
- иммунологическая;
- антиспермальные антитела;
- несовместимость по HLA-системе.
Довольно нередко происходит так, что любящие партнеры долгое время мечтают иметь детей, но долгожданная беременность не наступает.
Кто-то отчаивается и перестает уже надеяться, что когда-нибудь их назовут мама и папа. А кто-то начинает усердно искать причины непонятного для них явления. Тогда в чем же причина, раз такое возможно? С развитием медицины оказалось, что отсутствие беременности при нормальных показателях партнеров — реальность, а основная причина — несовместимость.
Иммунологическая совместимость партнеров — основа для успешного зачатия. Бывает так, что женский организм воспринимает сперматозоиды мужчины как определенные агенты, способные навредить ему. Начинается выработка специальных антител, которые начинают бороться с мужским биологическим материалом, подавляя его способность к зачатию.
Если пара в течение длительного периода не может удачно забеременеть, то специалист назначает специальный анализ — на совместимость партнеров для зачатия.
Данный тест включает 2 вида исследования — посткоитальное и определение по группе крови.
Для начала может рекомендоваться наиболее простой анализ — на резус, если с ним все в порядке, то назначают первый вариант (посткоитальную диагностику).
Первый тест, проводимый на совместимость пары для зачатия — посткоитальное исследование. Материалом для данного анализа является цервикальная слизь из шейки матки. Забор материала проводится не позднее, чем через 12 часов после полового акта. Исследование слизи проводят под микроскопом с целью определить количество сперматозоидов в ней, а также изучить их подвижность.
Когда исследование показывает, что в данном биологическом материале количество сперматозоидов большое, и все они имеют хорошую подвижность, то будущие родители совместимы, по крайней мере, иммунологически. Если сперма в слизи не обнаружена или малоподвижна, то здесь будет идти речь о несовместимости, возможно, понадобится искусственное оплодотворение.
Анализ следует проводить в овуляторный период, на 13-17 день цикла, когда овуляция находится на пике. Так можно получить максимально точные результаты.
Посткоитальный анализ требует особой подготовки. Сразу стоит отметить, что данный вид исследования следует проводить несколько раз для получения точного результата. Подготовка к анализу начинается за несколько месяцев.
Будущая мама в течение как минимум 2-3 месяцев должна измерять базальную температуру и вести дневник, в котором будет описывать все полученные данные. Также в дневник нужно записывать все факторы, которые могли повлиять на показатели: половой акт накануне, прием медикаментов, респираторные заболевания и т.д.
При необходимости точную дату овуляции можно определить в диагностическом кабинете при помощи УЗИ.
Когда была обнаружена несовместимость, специалисты рекомендуют проводить так называемые перекрестные исследования.
Суть исследования – уточнить, в чем кроется причина несовместимости: в сперматозоидах или выработке женским организмом антител по отношению к ним.
Тест заключается во взятии шеечной слизи женщины и спермы донора, и, наоборот, — спермы партнера и слизь донора. Таким образом можно установить истинную причину несовместимости.
Дополнительно назначается сдача анализа крови на совместимость. Нередко причиной сложности зачатия становится именно несовпадения по резус-фактору.
Считается, что идеальная совместимость для зачатия и вынашивания ребенка, когда партнеры имеют одинаковую группу крови и резус. Но, к сожалению, подобные совпадения — большая редкость.
Специалисты утверждают, что наибольшая опасность для ребенка — несовместимость именно резус-факторов обоих родителей.
Поэтому совместимость крови родителей для зачатия ребенка – важный анализ, ниже таблица с представленными вариантами.
Давайте более подробно разберем, что такое резус. Это определенный вид белка, который располагается на поверхности слоя эритроцитов. Получается, что люди, имеющие данный белок, относятся к положительному резусу, а не имеющие — к отрицательному.
Основная опасность такого явления в том, что при наличии у матери отрицательного резуса, а у плода, который развивается — положительного, организм женщины начинает вырабатывать антитела, воспринимающие ребенка как потенциальную опасность.
Как следствие, происходит выкидыш или замирание плода в 1 триместре. Если плод все же удалось сохранить, то при рождении можно диагностировать гемолитические заболевания в виде анемии или увеличения печени. Однако такое явление не часто и характеризуется как легкая степень патологии.
Перед решением стать мамой в первую очередь необходимо исследовать уровень антител в крови. После того, как беременность успешно наступила, начиная с 6-7 недели, уровень антител проверяется ежемесячно, непосредственно до начала родов. При необходимости данные анализ назначается с 3-4 недели беременности.
После рождения ребенка в течение 3 дней или в последние недели беременности матери вводится лекарственное средство — антирезусный иммуноглобулин. Отметим, что препарат вводится только при отрицательном резусе матери и положительном плода.
Однако не стоит отчаиваться, если была диагностирована несовместимость групп крови родителей для зачатия. Сегодня медицина и фармакология так далекого шагнули вперед, что подобные проблемы решаются довольно легко и эффективно, родители обретают долгожданного малыша.
Анализ на совместимость партнеров для зачатия проводится в тех случаях, когда возникают проблемы у семейных пар с зачатием и вынашиванием ребенка. Совместимость супругов проверяется в тех случаях, когда оба супруга абсолютно здоровы и по показаниям врачей могут иметь детей, но зачатие не происходит длительное время.
Как было доказано врачами, для того чтобы партнерам зачать ребенка, нужно не только иметь хорошие анализы и состояние здоровья, но и определенные иммунологически совместимые характеристики организма.
Случаются иногда ситуации, когда женский организм реагирует на сперматозоиды как на вредоносные частицы, которые угрожают его здоровью.
В этот момент в организме женщины начинают активно вырабатываться антитела, которые обезвреживают патогенные организмы, тем самым предотвращая оплодотворение.
Именно из-за таких ситуаций беременность может не наступить, ведь мужские клетки не могут добраться до яйцеклетки, женский организм убивает их на начальной стадии продвижения по половым путям. Чтобы выявить, возникает ли такой процесс у супругов, мужу и жене назначают проведение специального анализа на совместимость.
Самым простым способом выявить патологические отклонения в процессе зачатия ребенка является анализ на совместимость. Для его проведения из слизистой матки берется материал в течение 12 часов после полового акта.
Под микроскопом материал исследуют для определения подвижности сперматозоидов, а также их общего содержания.
Если они вялые и их количество крайне маленькое, то можно судить о том, что партнеры несовместимы, если же все наоборот, то есть большая вероятность оплодотворения.
Для того чтобы анализ был более точным, его рекомендуют проводить в период овуляции у женщин.
Временем наступления овуляции медики считают пятнадцатый день менструального цикла, именно в этот период у женщины возникает возможность забеременеть. В период до овуляции, а также после нее женские гормоны подавляют функции сперматозоидов, этот процесс в пред- и постовуляционный период считается нормой и не вызывает опасений у медспециалистов.
Если супруги длительный период стремятся завести ребенка, но оплодотворение яйцеклетки и беременность не наступает, то медспециалисты в области репродукции рекомендуют пройти обследование и провести анализ на совместимость. Пара должна быть готова в этот период к тому, что им придется посещать центр репродуктологии несколько раз.
Это делается для того, чтобы с полной уверенностью сказать, имеется ли иммунологическая несовместимость между партнерами или нет. Проведение одного анализа не способно дать стопроцентную гарантию, именно поэтому требуется проведение повторных исследований.
Перед проведением процедуры нужно четко определить у женщины время наступления овуляции, для этого в течение трех месяцев необходимо измерять базальную температуру тела и вести дневник менструаций.
Если пациенты будут четко следовать всем этим советам, то врачи смогут вам помочь точно определить время наступления овуляции и назначить дату прохождения теста. Если была обнаружена несовместимость партнеров, то врач назначает перекрестные исследования, чтобы выяснить, что является причиной невозможности возникновения зачатия.
В таких случаях врачи советуют провести общий анализ крови на совместимость двоих партнеров, чтобы точно увидеть количество вырабатываемых антител и их концентрацию. После выявления несовместимости проводится ряд дополнительных тестов и исследований, основными среди которых являются:
- биохимический анализ крови;
- исследование резуса организма супругов.
Анализ на совместимость резуса организма делается для того, чтобы точно знать, может при беременности возникнуть резус-конфликт между плодом и организмом женщины. Если оказывается, что резус у мужчины и женщины отличается, то это свидетельствует о несовместимости супругов.
В таком случае женщине во время беременности назначают специальные препараты, которые устраняют этот эффект. При правильном планировании беременности семейной паре ничего не может помешать зачать и выносить здорового ребенка.
В процессе вынашивания используются методики, которые позволяют преодолеть несовместимость партнеров и не навредить развивающемуся плоду.
По этой причине, если пара на протяжении длительного периода времени не может зачать ребенка, не стоит расстраиваться — необходимо сделать анализ на совместимость партнеров, который точно даст ответ на вопрос о причинах, препятствующих зачатию и вынашиванию плода. Медспециалисты после получения результатов анализа могут помочь эффективно преодолеть возникающую несовместимость супругов.
источник