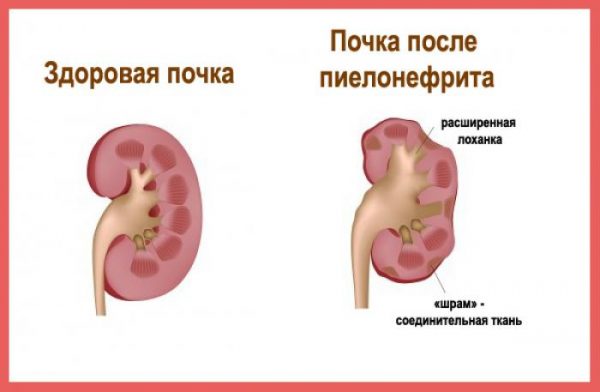
Заболевания мочевыделительной системы требуют тщательного исследования и дифференциальной диагностики. Пациенты сдают анализы при воспалении почек для определения причины нарушения их деятельности и с целью выяснения степени поражения органа. Благодаря результатам тестов, доктор назначит эффективное лечение, способствующее полному выздоровлению. Анализы для определения нефрита основываются на исследовании мочи и крови.
- Боль в области почек или живота;
- нарушение количества и характера мочеиспускания;
- изменение цвета мочи;
- общая слабость, снижение трудоспособности;
- потеря аппетита;
- боль при мочеиспускании;
- повышение температуры тела;
- отечность;
- изменение уровня артериального давления;
- тошнота, рвота, вздутие живота.
Вернуться к оглавлению
Чтобы определить причину заболевания и назначить лечение, совершают ряд исследований, которые помогают поставить правильный диагноз. Нефрит — общее название болезни. Сдача анализов позволяет распознать причины и характер возбудителя. К примеру, воспаление почек при гломерулонефрите указывает на присутствие микроорганизмов и патогенных антител. В зависимости от возбудителя доктора назначают лечение, которое направлено на уничтожение причины поражения органа.
- Биохимическое исследование. Поражение почек распознается по уровню мочевины и креатинина. Уровень элементов крови при заболевании нефритом в несколько раз выше, чем у здорового человека. А также наличие патогенных микроорганизмов отображается на повышении количества С-реактивного белка и специфических маркерах воспаления.
- Общий анализ крови. При заболевании нефритом изменения направлены в сторону увеличения количества лейкоцитов, нейтрофилов, что сопровождается сдвигом лейкоцитарной формулы влево и высоким показателем СОЭ.
- Исследование на содержание антител IgG и IgM. Изменение этих параметров возникает, если присутствует воспаление в почках.
- Анализ на наличие антител к b-гемолитическому стрептококку группы А. Специфическое исследование для подтверждения или опровержения гломерулонефрита.
Вернуться к оглавлению
Первые признаки заболевания должны насторожить пациента, в том числе изменение характера мочеиспускания, цвета и прозрачности мочи. Общий анализ характеризует состояние мочевыделительной системы. Показатели этого исследования указывают на нарушение функций почек. При нефрите общий анализ мочи будет иметь следующий вид:
- цвет мочи — желтый, розовый или с примесью крови;
- слизь — в небольших количествах;
- лейкоциты — повышенный уровень;
- эритроциты — единичные или в большом количестве;
- белок — повышенные выделения;
- бактерии — более 1000 в п/зр. (в поле зрения);
- цилиндры — в наличии.
Общий анализ мочи позволит выявить патологию почек или опровергнуть её наличие.
Общий анализ мочи относят к основным видам исследования заболевания. По его результатам можно судить о нарушениях деятельности мочевыделительной системы. Нефрит — недуг бактериального генеза, поэтому активный воспалительный процесс отобразится на результатах исследования. Следующий шаг в постановке правильного диагноза — определение микроорганизмов, находящихся в почках, и выявление вида возбудителя для определения лечения.
С целью определения степени поражения мочевыделительной системы следует сдать материал для проведения 2-стаканной пробы. Тест основан на том, что первые 100 мл мочи исходят из мочевого пузыря, поэтому изменения в ней указывает на воспаление в этом органе. Следующая порция анализа определяет нарушение работы почек, и характеризует изменения функционирования нефронов. При нефрите исследование предоставит результаты, которые будут говорить о нарушении деятельности верхнего этажа мочевыделительной системы.
С помощью 2-стаканной пробы уролог узнает локализацию возбудителя.
Нефрит на начальных стадиях может не показывать нарушений в результатах исследования. В дальнейшем у пациента наблюдается увеличение или уменьшение суточного диуреза, учащение мочеиспускания ночью, что указывает на формирование хронической почечной недостаточности. Кроме этого, нарушение удельного веса мочи в сторону увеличения определяет развитие нефрита. Проба Зимницкого определяет способность почек к разведению и концентрированию мочи.
Присутствие в моче лейкоцитов, эритроцитов и цилиндров говорит о нарушении работы почек. Для определения глубины и характера изменения работы нефронов используют исследования по Нечипоренко. Сдавать материал для анализа следует после того, когда в общих результатах находят изменения. Тест позволяет отличить нефрит от кровотечения из почки, туберкулеза и аутоиммунных заболеваний.
Значительно повышенный уровень лейкоцитов и цилиндров говорит о воспалительном процессе. Нефрит возникает вследствие проникновения возбудителя в мочевыделительную систему и за счет богатого кровоснабжения быстро размножается и распространяется на другие участки органа. Метод исследования предоставляет показатели, по которым можно судить о функциональной способности почек при нефрите.
источник
Цистит.В зависимости от характера цистита (гнойный, катаральный), его распространенности и выраженности воспалительного процесса, слизистая оболочка мочевого пузыря может быть в различной степени гиперемированной, отечной, инфильтрованной, местами с изъязвлениями и участками некроза, инкрустированной солями и т.д. Количество и цвет мочи при этом заболевании нормальные. Моча становится мутной при наличии в ней гноя, крови и других примесей. Кислая реакция мочи наблюдается при циститах, вызванных кишечной палочкой, а щелочная — другими возбудителями. Белок в моче появляется в результате наличия в ней воспалительного экссудата.
Если при остром цистите воспалительный процесс распространяется на всю слизистую мочевого пузыря и характер воспаления гнойный, то лейкоциты покрывают все поле зрения микроскопа, часто появляются неизмененные эритроциты. Эпителиоциты мочевого пузыря в этом случае обнаружить трудно, т.к. поверхностный слой слизистой покрыт гноем. Если же поражены отдельные участки слизистой, то клетки эпителия мочевого пузыря могут обнаруживаться в моче в различном количестве, нередко в виде пластов разной величины. Количество лейкоцитов и эритроцитов при этом может значительно изменяться.
При хроническом цистите с резкощелочной реакцией мочи количество лейкоцитов может варьировать, они частично или полностью разрушаются, образуя слизистый тягучий осадок. Кроме того, обнаруживают небольшое количество неизмененных эритроцитов и единичные эпителиоциты. Почти всегда выявляются фосфаты.
Уретрит.При этом заболевании количество мочи, ее относительная плотность и реакция не изменяются. Содержание белка в моче незначительное либо он отсутствует. При микроскопии осадка обнаруживают увеличенное количество слизи и лейкоцитов. При остром уретрите лейкоцитов в моче больше, чем при хроническом. Располагаются они либо раздельно, либо в виде уретральных нитей.
Простатит.Для хронического простатита характерно скопление в осадке мочи лейкоцитов, которые иногда формируются вместе с клетками эпителия предстательной железы в виде комочков гноя. При этом в препарате видны зерна липидов секрета предстательной железы (продукт нормально функционирующей железы). Количество их уменьшается при нарастании воспалительного процесса и увеличивается при его уменьшении.
Пиелонефрит(воспаление паренхимы почек с вовлечением в процесс почечных лоханок). Большое значение в возникновении и развитии пиелонефрита имеет общее состояние организма и его имунной системы. Инфекция распространяется как гематогенным, так и урогенным путем. Часто поражается одна почка. Различают первичный, неосложненный, или гематогенный, пиелонефрит и вторичный, осложненный, или обструктивный. Первичный пиелонефрит развивается в здоровой почке, вторичный — на фоне органических или функциональных нарушений в почках и мочевых путях.
Острый пиелонефрит может быть одно- и двусторонним. При типичном течении он проявляется симптомами бурно развивающегося инфекционного заболевания (высокая температура, боль в области почек). Количество мочи увеличивается (полиурия), а ее относительная плотность уменьшается, особенно при двустороннем процессе, что объясняется нарушением реабсорбции (прежде всего воды) в дистальных отделах канальцев нефронов.
Моча при пиелонефрите бледноокрашенная, с низкой относительной плотностью и кислой реакцией, мутная (бактериурия). Макрогематурия не характерна, но почти всегда отмечается микрогематурия. В осадке выявляются в основном выщелоченные эритроциты. Лейкоциты покрывают все поле зрения и располагаются раздельно или, что наблюдается чаще, тесными группами разных размеров. В начале заболевания в моче много клеток эпителия почечных лоханок, а в разгар заболевания, когда лоханки покрыты гноем, эпителиоциты единичные, иногда в стадии жировой дистрофии. Для пиелонефрита характерно также появление в моче почечного эпителия, гиалиновых и зернистых цилиндров, небольшого количества мочевой кислоты.
Хронический пиелонефрит. В латентном периоде заболевания осадок мочи скудный, количество лейкоцитов нормальное или несколько повышенное, встречаются единичные выщелоченные эритроциты, почечный эпителий, цилиндры.
В период обострения количество выделяемой мочи увеличивается, плотность ее низкая, цвет бледный, реакция кислая. Осадок часто объемный, гнойный. Микроскопия мочи в этот период соответствует таковой при остром пиелонефрите.
При дифференциальной диагностике с хроническим гломеруло-нефритом следует помнить, что большое количество лейкоцитов и преобладание их над эритроцитами характерно для хронического пиедонефрита.
Важным диагностическим признаком хронического пиелонефрита служит бактериурия в сочетании с повышенной лейкоцитурией.
Гломерулонефрит.В настоящее время общепризнанно, что гломерулонефрит представляет собой имунно-воспалительное заболевание.
Острый гломерулонефрит. Чаще всего возникновение этого заболевания связывают со стрептококковой инфекцией. Основными клиническими симптомами заболевания являются отеки, артериальная гипертензия и гематурия, протеинурия, цилиндрурия.
При остром гломерулонефрите наблюдается нарушение и фильтрации, и реабсорбции. Фильтрация при этом снижается (задерживается вода и натрий); реабсорбция натрия, а вместе с ним и воды, повышается. Таким образом, происходит значительная задержка воды и натрия не только в крови, но и в тканях. При этом заболевании наблюдается олигурия, относительная плотность мочи повышается. Высокая концентрация белка (до 30 г/л) сочетается с гематурией.
Степень гематурии может быть различной: от макро- до микро-гематурии (до 10—15 эритроцитов в поле зрения). При микроскопии мочи наблюдают нормальное или несколько повышенное количество лейкоцитов (до 30 в поле зрения). Эритроциты в различном количестве, часто выщелоченные, иногда неизмененные, особенно при выраженной гематурии. Клетки почечного эпителия в различном количестве, в тяжелых случаях — в состоянии жировой дистрофии. Цилиндры (гиалиновые, зернистые, эпителиальные, буропигментированные, эритроцитарные) — в различном количестве.
Хронический гломерулонефрит развивается как неразрешившийся острый нефрит. Болезнь может выступать в качестве осложнения таких заболеваний, как инфекционный эндокардит, диффузные заболевания соединительной ткани, системные васкулиты. Признается развитие хронического гломерулонефрита без предшествующего острого периода — так называемый первично-хронический гломерулонефрит Основными клиническими симптомами заболевания являются отеки, гипертензия, холестери-немия, протеинурия и гематурия, выраженные в различной степени.
Нефротический синдром(НС) представляет собой клинико-лабораторный симптомокомплекс, характеризующийся массивной протеинурией и нарушениями белково-липидного и водно-солевого обмена. Чаще всего возникает на фоне гломерулонефрита и амилоидоза. Клинически нефротический синдром характеризуется отеками, протеинурией, гипопротеинемией, гиперхолестеринемией. При НС наблюдается выраженная ферментурия. Гипопротеинемия — постоянный симптом НС. Общий белок крови может снижаться до 30 г/л и ниже. Наиболее постоянным симптомом НС в периферической крови является резко повышенное СОЭ (до 70—80 мм/ч), что связывают с диспротеинемией.
Моча мутноватая (примесь липидов), олигурия с высокой относительной плотностью. Реакция щелочная, содержание белка высокое (до 50 г/л). Лейкоцитов и эритроцитов в осадке мочи обычно немного. Эритроциты малоизмененные. Эпителиоциты почек находятся преимущественно в стадии жировой дистрофии. Встречаются гиалиновые, зернистые, эпителиальные, жирно-зернистые, восковидные, гиалиново-капельные цилиндры в большом количестве. Эритроцитарные и буропигментированные цилиндры для этого заболевания не характерны.
Острая почечная недостаточность(ОПН) характеризуется быстро нарастающим нарушением водно-электролитного обмена и кислотно-основного баланса. К преренальным причинам, вызывающим ОПН, относят острую кровопотерю, травматический и операционный шок, некоторые тяжелые инфекции, переливание несовместимой по группе крови; к ренальным — отравления тяжелыми металлами, грибами, антибиотиками и др. Постренальные причины включают сдавление и закупорку мочевых путей при почечнокаменной болезни, гипертрофии предстательной железы. Следует помнить, что эти причины не сразу приводят к развитию ОПН, а лишь в запущенных случаях. Поэтому при анурии следует, в первую очередь, исключить обтурацию мочевыводящих путей, а при необходимости — немедленно ее устранить.
Моча при ОПН имеет вид мыльной воды, относительная плотность низкая. Протеинурия в большинстве случаев умеренная. При микроскопии чаще всего обнаруживаются много лейкоцитов, различное количество эритроцитов, вплоть до макрогематурии. Эпителиоциты почек больших размеров, жирно-перерожденные. Наблюдаются широкие цилиндры — гиалиновые, зернистые, буропигментированные, гиалиново-капельные и т.д.
Мочекаменная болезнь.К этиологическим факторам заболевания следует отнести инфекции, нарушения обмена веществ; питания, эндокринные расстройства, климатический фактор, врожденную патологию мочевыводящих путей (стриктуры, перегибы и т.п.).
В основе камнеобразования в мочевых путях лежат нарушение коллоидно-кристаллоидного равновесия и застой (замедление тока) мочи. При кислой реакции мочи наблюдаются камни, состоящие из солей мочевой кислоты, при щелочной — из фосфатов. Оксалаты могут встречаться как в кислой, так и в щелочной среде.
В течении заболевания различают межприступный период и почечную колику. Почечная колика сопровождается гематурией, наблюдается учащенное болезненное мочеиспускание. Выделение мочи уменьшается, вплоть до анурии.
При отсутствии инфекции в мочевыводящих путях моча в межприступном периоде либо нормальная, либо наблюдается микрогематурия. После приступа почечной колики или во время нее в моче обнаруживаются в большем или меньшем количестве эритроциты и белок.
При микроскопии мочи выявляется нормальное или несколько повышенное количество лейкоцитов и эритроцитов. Эритроциты обычно свежие. Клетки переходного эпителия почечных лоханок встречаются раздельно и группами. Могут наблюдаться гиалиновые и зернистые цилиндры и единичные клетки почечного эпителия. Кристаллы солей образуют либо сростки, либо друзы.
источник
Воспалительные процессы в почках — одна из самых распространенных патологий. Поражая органы, заболевание может иметь очаговое распространение или же затрагивать почечные клубочки. Но самым опасным считается диффузный процесс, проявляющийся в острой или хронической форме. Если не обращать внимание на симптомы, процесс быстро развивается и приводит к почечной недостаточности. А вот чтобы этого избежать, следует сделать все рекомендованные доктором процедуры, в частности, сдать анализ мочи.
Анализ мочи при воспалении почек – самая первая стандартная процедура. При огромном реестре дополнительных обследований, все начинается именно с исследования урины: являясь фильтрационным органом и входя в систему выведения жидкости, почки сигнализируют о любой деструкции именно посредством мочи.
Исследование необходимо для постановки правильного диагноза и назначения эффективной терапии. Биохимический анализ урины позволяет выявить показатели уровня креатинина и количества белка, что позволяет увидеть клиническую картину концентрационной способности почек. Дополнительно проводится забор проб по Зимницкому, требуемый при мочекаменной болезни, пиелонефритах и гломерулонефрите.
Функциональная способность почек требуется для выяснения лучшей терапии лечения органов. Забор анализов проводится для исследования почечного недуга, например, недостаточности, на ранней стадии заболевания. Определяемые параметры:
Установленный коэффициент способности очищения дает картину объема свободной от изучаемого вещества крови в органе за минуту. Норматив клубочковой фильтрации 120-130 мл/мин, вторичная абсорбция воды в канальцах выражается всегда в процентном соотношении, реабсорбция в норме составляет 98-99%.
Важно! При некоторых патологиях доктор запросит показатели фильтрации для каждого органа мочевыводящей системы, чтобы исключить ошибку при постановке диагноза
Снижение уровня мочевины говорит о развитии патологии в мочевых канальцах. Анализ урины производится в лабораторных условиях. Требуется 40 мл мочи пациента, фарфоровая миска, горелка и азотная кислота, которая как раз показывает при выделении концентрацию мочевины.
Если вещество выводится недостаточно, это сигнал о снижении выделительной способности органов. Требуется исследование при подозрениях на деструкцию почечных функций при повышенном синтезе белковых элементов у детей и беременных женщин.
Повышенное содержание мочевины в крови и моче – это указание на стабилизацию работы системы выделения. Определение количества измеряется в соответствии с факторами:
- уровня физической нагрузки пациента;
- особенностей меню питания;
- приема лекарственных средств.
Анализ мочи при воспалении в почках может дать все нужные подробности клинической картины. Например, нефропатия всегда сопровождается протеинурией в градациях 5-8 г/л. Если динамика отягощенная, показатели составляют 25-76 г/л. Стадии заболевания определяются по содержанию белка в урине: если показатель от 3 г/л, это значит наступление III стадии, при которой следующий уровень уже олигурия с цилиндрами в анализах урины. Уровень белка в 0,6г/л считается нормально-пограничным. То есть, если держится только такой показатель и ниже, то особого беспокойства нет, при малейших повышениях есть повод для более детального обследования почек.
Важно! Цилиндры – это восковидные или гиалиновые элементы зернистого характера, обнаруживающиеся в осадке мочи. При незначительном количестве эритроцитов, полноте осуществления функций выделения, наличие цилиндров не вызывает проблем
Эклампсия у беременных женщин может стать причиной повышения содержания остаточного азота, а при нефропатии диабетического порядка, урина обогащается небольшим количеством белка.
При тяжелом почечном недуге, забор урины показывает самые значительные изменения. Появляются такие элементы, как:
- Белок в размере 5 г/сутки обозначает прогрессию патологии, а остаточное содержание альбуминов может встречаться в течение полугода после излечения от патологии;
- Эритроциты – их появление в пределах 50-60 обозначает воспалительное заболевание (нефрит). Если показатели единичны, назначается сбор анализов по Нечипоренко.
- Цилиндры, лейкоциты изучаются при микроскопии осадка. Если бактерии отсутствуют, значит, диффузный процесс нормальный и инфекционная патология полностью излечена.
Важно! Начальная стадия патологии характерна низким объемом выделяемой урины при ее высокой плотности. Значительное содержание деформированных эритроцитов от 5х106/мкм в сутки говорит о клубочковой гематурии. Стандартная же форма эритроцитов – показатель отсутствия воспаления гломерул ,а вот увеличенная норма лейкоцитов и потеря белков от 3 г/сутки показывают на иммунный воспалительный процесс в почках
Исследования сбора мочи при нефритах указывают возбудителя инфекции и позволяют подобрать правильную терапию. Если развитие патологии происходит в подкорковом слое, будет превышен уровень лейкоцитов. Также высокие показатели лейкоцитов говорят о дисфункции путей мочевыведения. Визуально определяется смена цвета мочи – оттенок будет меняться в случае прогрессии инфицирования на фоне мочекаменной болезни. Если обнаружены клетки почечного эпителия, возросшие лейкоциты говорят о туболоинтерстициальном нефрите. При этом с мочой выходит много слизи, есть зернистые цилиндры и их аналоги лейкоцитарного порядка.
Важно! При детском пиелонефрите моча ощелачивается, pH показан выше нормы в 4,8, а в случае острого воспаления исследуемый материал характеризуется снижением плотности (при норме 1008-1020г/л). При анализе материала учитывается содержание растворенных элементов по их массе на молекулярном уровне
Данные варианты забора материала требуются при подозрениях на почечную недостаточность. Если присутствует воспаление почек анализы представляются в виде «средней порции», исследуется 1 мл мочи с выделением количества лейкоцитов, эритроцитов, цилиндров.
Важно! Нормативы показателей эритроцитов до 1000/1 мл, лейкоцитов до 4000 /1 мл. При сдаче забора по Нечипоренко содержание гиалиновых цилиндров 20/1 мл, прочие элементы рассматриваются по состоянию динамики патологии. Содержание лейкоцитов от 2000/1 мл обозначает пиелонефрит, цистит, мочекаменную болезнь. Если увеличены цилиндры гиалинового типа – подозрения на острый гломерунефрит, воспаление почек. Зернистые же цилиндры образуются при хроническом течении патологии, восковидные при почечной недостаточности. Элементы эпителия встречаются при некрозе слизистой оболочки почечных канальцев и могут говорить о канальцевом некрозе или отравлении токсинами, приведшему к отмиранию паренхимы
Исследование мочи по Земницкому определяет наличие воспалительного или деструкционного процесса в мочевыводящих путях. Исследуется плотность нескольких порций на предмет увеличения хлорида натрия, мочевины. Нормативная градация здорового человека составляет 1,004-1,032, при этом разница между плотностью не должна быть ниже 0,007. Даже малые колебания показателей плотности разных порций сигнализируют о начале воспалительного процесса. Если же удаление элементов с мочой составляет от 80% в суточной норме мочи, причин для беспокойства нет.
Анализ мочи при заболевании или подозрениях на патологию почек – это высокоинформативный сбор, помогающий не только определить основное заболевание, выяснить причины, динамику и увидеть всю клиническую картину, но и подобрать самое оптимальное лечение.
источник
Если почки воспалены, их функции нарушаются в различной степени в зависимости от типа, причины и глубины патологического процесса. Эта болезнь известна как нефрит. В то время как острая форма может вызвать только временную дисфункцию, хроническое течение болезни чревато необратимым повреждением тканей органа — рубцеванием. А это, в свою очередь, медленно ведёт к жизненно опасному состоянию — почечной недостаточности.
Нефрит — это общий термин, включающий группу воспалительных заболеваний разных структур почки. Под структурами понимают так называемые почечные клубочки и канальцы, интерстициальную ткань. Виды нефрита отличаются между собой происхождением и развитием патологии.
Почки — парный орган, фильтрующий воду и отходы из крови и вырабатывающий мочу. Расположены почки по разные стороны в области поясницы под рёбрами.
Почка состоит из тысяч структурных единиц — нефронов. Такая единица представляет собой клубочковый фильтр и систему канальцев для реабсорбции полезных элементов.
Именно в нефроне происходит разделение веществ на отходы, которые затем выводятся с мочой, и полезные элементы, подвергающиеся обратному всасыванию.
Понятие нефрита включает воспаление канальцев почки и рядом расположенных тканей, что ведёт к повреждению органа. Почки перестают исправно фильтровать кровь, и вредные вещества накапливаются в организме, серьёзно нарушая здоровье человека. Длительный нефрит может закончиться почечной недостаточностью.
От качества функционирования почек также зависит кровяное давление, объём циркулирующей крови и уровень солей в организме.
По происхождению различают нефрит:
- первичный — возникает как отдельное заболевание,
- вторичный — обусловлен наличием основной болезни, связанной с нарушением обмена веществ (сахарный диабет, амилоидоз) или системным поражением соединительной ткани (васкулиты, ревматизм).
Нефрит классифицируется как острый или хронический. В первом случае исключение причины воспаления приводит к выздоровлению. При хроническом нефрите сохраняются прогрессирующие повреждения почек на различном уровне.
Воспаление может возникнуть в одной либо сразу в обеих почках. В зависимости от этого различают одно- и двусторонний нефрит.
По данным статистики, заболевание чаще бывает двусторонним с одновременным поражением обеих почек.
Существует несколько видов нефрита, которые являются скорее отдельными заболеваниями по причине, их вызвавшей, и клиническим проявлениям:
- Интерстициальный нефрит — воспаление канальцевого аппарата нефронов небактериальной природы. Для этого вида характерен патологический процесс в межуточной ткани, её отёк, но негативное влияние не распространяется на чашечки и лоханки, а деструктивные изменения ткани отсутствуют.
- Пиелонефрит — воспаление ткани почек, как правило, по причине бактериальной инфекции. В большинстве случаев она начинается в мочевом пузыре, а затем мигрирует вверх по мочеточникам в почки.
- Гломерулонефрит — тип аутоиммунного нефрита, когда очаг воспаления находится в клубочках. В каждой почке есть миллионы капилляров. Гломерулы — это крошечные скопления капилляров, которые транспортируют кровь и ведут себя как фильтрующие единицы. Повреждённые и воспалённые клубочки не могут правильно выполнять эту работу.
- Нефрит при системных заболеваниях — вторичное поражение почек в результате таких болезней, как:
- красная волчанка (волчаночный нефрит),
- склеродермия,
- ревматизм и др.
- Наследственный — генетически обусловленное заболевание с поражением интерстициальной ткани, а затем и гломерул. Иногда является причиной поражения зрения, слуха. Проявляется не сразу после рождения, а спустя время, когда промежуточные продукты обмена, оставаясь в организме, начинают оказывать токсическое действие. До 10 лет слабо диагностируется, поскольку единственным признаком являются изменения в анализе мочи. Этот вид заболевания имеет метаболическую природу. Тяжелее протекает у лиц мужского пола.
- Эмболический гнойный — ограниченное воспаление почки с гнойными очагами (до 5 мм), вызванное преимущественно попаданием гноеродных микробов в крово- и лимфоток, а оттуда — в почки. Вызывает рубцевание почечной ткани.
- Лучевой нефрит — возникает при длительном ионизирующем излучении и проявляется в виде дистрофии канальцев с последующей их атрофией.
- Токсический — обусловленный хронической интоксикацией в результате воздействия внешних факторов (лекарств, химических веществ).
Чтобы отнести текущее заболевание к определённому виду, следует изучить, насколько снизилась выделительная функция почек, какие патологические процессы происходят в их тканях и степень их распространённости.
Среди причин воспаления почек можно выделить следующие:
- наследственная предрасположенность — в семьях заболевание может возникать из поколения в поколение, что подтверждает генетическую связь,
- инфекции, такие как ВИЧ и гепатит В или С, также нередко сопровождаются нефритом,
- заболевания иммунной системы — у шести из десяти пациентов с волчанкой развивается волчаночный нефрит,
- длительный приём антибиотиков, обезболивающих, нестероидных противовоспалительных препаратов (НПВП) и диуретиков.
В ряде случаев причина развития заболевания остаётся невыясненной.
Факторы риска развития нефрита включают:
- высокое кровяное давление,
- сахарный диабет,
- тучность,
- болезни сердца,
- возраст старше 60 лет,
- переохлаждение,
- гинекологические заболевания,
- травмы почек,
- недавние операции на мочевом тракте,
- онкологические заболевания в организме.
Острый нефрит может иметь место у людей любого возраста и пола. Хронический обычно появляется в позднем детстве или подростковом возрасте при наследственных метаболических заболеваниях.
Нефрит очень редко встречается у детей младше 5 лет.
Ребёнок более подвержен риску гломерулонефрита, если у него имеется:
- системное аутоиммунное заболевание, такое как волчанка,
- узелковый полиартериит,
- гранулёматоз Вегенера — аутоиммунное узелковое воспаление стенок сосудов,
- болезнь Шёнлейна-Геноха — васкулит, или иммунопатологическое воспаление сосудов,
- синдром Альпорта — наследственная неиммунная гломерулопатия, для которой характерны пониженная функция печени, кровь в моче, иногда глухота,
- стрептококковая инфекция.
Проявления будут зависеть от вида нефрита, которым болеет человек, а также от того, остро или хронически протекает процесс. Наиболее распространёнными симптомами всех типов острого нефрита являются:
- боль в области таза, поясницы или брюшной полости,
- боль или ощущение жжения при мочеиспускании,
- частая потребность в опорожнении мочевого пузыря,
- уменьшение/увеличение суточного объёма мочи,
- визуально заметные изменения мочи (мутность, потемнение),
- кровь или гной в моче,
- отёк тела, обычно лица и верхней части туловища,
- увеличение веса (по причине отёков),
- бледность, сухость и шелушение кожных покровов,
- рвота,
- слабость и сниженная работоспособность,
- повышенная температура,
- высокое кровяное давление.
На ранних стадиях симптомы могут проявляться неактивно, но есть ряд явных признаков, свидетельствующих о нарушениях в работе почек. Такие проявления требуют незамедлительного обращения к нефрологу:
- изменения в привычках мочеиспускания,
- отёк в любом месте тела, но особенно в верхней половине,
- изменение цвета мочи,
- пенистая моча — пузырьки и пена возникают от избытка белка в урине, симптом указывает на патологию, если присутствует регулярно,
- кровь в моче.
Хроническая форма нефрита может развиваться в течение нескольких лет без каких-либо симптомов. Иногда наблюдается медленное развитие проявлений, подобных острой форме. Скрытый воспалительный процесс, например, при гломерулонефрите, может нанести необратимый ущерб почкам и привести к почечной недостаточности.
Наличие в анамнезе острой формы нефрита значительно увеличивает риск хронического течения заболевания в будущем.
Симптомы нефрита могут проявлять себя по-разному у каждого ребёнка. Обобщив, можно выделить такие признаки заболевания:
- тёмно-коричневая моча (из-за крови и белка),
- уменьшение количества мочи,
- отсутствие энергии или слабость (усталость),
- затруднённое дыхание,
- головная боль,
- высокое кровяное давление,
- судороги,
- сыпь, особенно в области ягодиц и ног,
- потеря веса,
- боль в суставах и в горле,
- бледность кожных покровов,
- накопление жидкости в тканях (отёки).
Симптомы нефрита у детей могут маскироваться под другие состояния или болезни. Поэтому в случае наличия нескольких указанных признаков ребёнка следует безотлагательно показать врачу.
Диагностику заболевания проводит нефролог или уролог. Врач изучает медицинскую карту пациента, опрашивает на наличие жалоб, проводит физический осмотр, который включает тест Пастернацкого — поколачивание в области поясницы на уровне почек. Если пациент ощутит явный дискомфорт или боль, это признак того, что почки воспалены.
Лабораторные анализы включают:
- общий анализ мочи — наличие скрытой крови в виде эритроцитов в моче, а также присутствие белка свидетельствуют о нарушении работы почек и воспалении,
- бактериальный посев осадка — в норме моча должна быть стерильной, но если присутствуют бактерии в значительном количестве, это говорит об инфекции в мочевыводящей системе,
- биохимический анализ крови на азот мочевины — если показатель повышенный (от 16—20 ммоль/л), это указывает на активный воспалительный процесс в почках или нарушение водно-солевого обмена,
- тест на содержание креатинина в крови — конечный продукт белкового обмена, который образуется в печени, а выводится почками, значительное превышение показателей свидетельствует о проблемах в работе почек вплоть до хронической почечной недостаточности.
Нормальные показатели креатинина в крови: женщины — 53–97 мкмоль/л, мужчины — 62–115 мкмоль/л, для младенцев до 1 года — 18–35 мкмоль/л, детей до 15 лет — 27–62 мкмоль/л.
Важное значение для диагностики имеют инструментальные методы обследования пациента:
- Ультразвуковое исследование — предназначено для установления общей картины состояния почек, их размеров, контура, наличия или отсутствия отёка, конкрементов, песка.
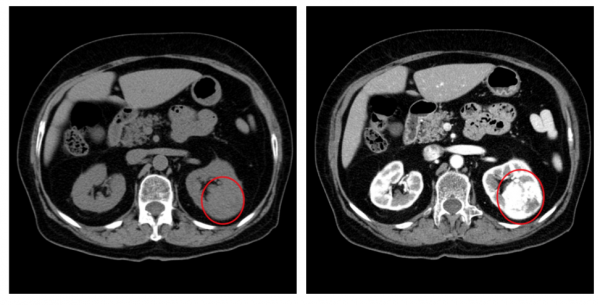
- Компьютерная томография — может проводиться с контрастным веществом, которое предварительно вводят в вену пациенту, и без него. Исследование позволяет детально изучить структуру органа в трёхмерном изображении, а также прилегающих тканей мочевыделительной системы. Метод позволяет определить функциональное состояние почек, включая их сосуды, питание через кровоток.
Что касается острого нефрита, то биопсия почек является одним из лучших способов диагностики заболевания. Такой анализ показан не всегда, а только в случае спорного диагноза или неэффективного ранее назначенного лечения. Биопсия являет собой взятие на микроскопический анализ образцов ткани почки с помощью длинной иглы, которую вводят непосредственно через кожу пациента.
Нефрит — серьёзное заболевание почек, требующее постоянного наблюдения у нефролога. Варианты лечения зависят от типа нефрита и его причины, а также симптомов, возраста и общего состояния больного. Цель терапии — замедлить прогрессирование заболевания и предотвратить осложнения.
Лечение некоторых видов нефрита, таких как интерстициальный или токсический, может потребовать устранения основной причины болезни. Если ею является конкретное лекарство, то врач вынужден будет подобрать альтернативный препарат.
Медикаментозное лечение, как правило, длительное и занимает от 20 дней до полутора месяцев. Для лечения бактериального или гнойного нефрита, а также присоединившейся к воспалению инфекции назначают антибиотики в таблетках или внутривенно. Применяют следующие группы антибактериальных препаратов:
- цефалоспорины (Цефтриаксон, Цефотаксим, Цедекс, Зиннат),
- аминопенициллины (Амоксиклав, Флемоксин),
- фторхинолоны — (Ципролет, Нолицин, Флексид),
- аминогликозиды — (Гентамицин, Амикацин).
Иногда схема лечения предполагает комбинацию антибактериальных препаратов с уросептиками растительного происхождения, такими как:
- Канефрон,
- Цистон,
- Фитолизин,
- Уролесан.
Если заболевание сопровождается выраженной болевой симптоматикой, то для её облегчения назначают нестероидные противовоспалительные препараты (НПВП):
- Ибупрофен,
- Индометацин,
- Диклофенак.
Плохая работа почек негативно влияет на баланс электролитов в организме, таких как магний, натрий, калий, благодаря которым в теле человека происходят необходимые химические реакции. Если уровень электролитов превышает норму, то врач прописывает диуретики (Фуросемид, Диувер, Верошпирон) для выведения избытка минералов, а также лишней жидкости с мочой и уменьшения отёков. Если констатируется недостаток электролитов, показаны добавки указанных элементов в таблетках, например, препараты калия, магния или фосфора.
Плохая работа почек является также одной из причин высокого кровяного давления, контролировать которое в этом случае необходимо с помощью медикаментов против артериальной гипертензии, включая:
- ингибиторы ангиотензинпревращающего фермента (АПФ), такие как:
- Каптоприл,
- Лизиноприл,
- Периндоприл,
- блокаторы рецепторов ангиотензина (БРА), например:
- Лозартан,
- Ирбесартан,
- Валсартан.
Если нефрит возник на основе аутоиммунного заболевания, то в лечении применяют кортикостероиды (Преднизолон) — они уменьшают иммунный ответ.
Для острого нефрита характерно состояние общей нарастающей интоксикации, поскольку сильно снижена эффективность работы почек, которые не справляются с утилизацией отходов и токсических веществ. Такая ситуация опасна осложнениями работы других жизненно важных органов, в частности, печени. Чтобы предотвратить вторичные повреждения органов, применяют внутривенное введение противоинтоксикационных растворов в виде капельниц. К ним относят препараты:
- нативная плазма,
- натрия хлорид,
- раствор глюкозы 5%,
- Реамберин.
Для устранения интоксикации применяют и энтеросорбенты, например, Энтеросгель.
Канефрон Н — растительный препарат с мочегонным, спазмолитическим, противовоспалительным, антимикробным действием
Ибупрофен — обезболивающее и противовоспалительное средство, облегчающее болевой синдром при нефрите
Цефотаксим — антибиотик широкого спектра действия, необходимый в случае бактериальной природы нефрита
Каптоприл помогает справиться с повышенным кровяным давлением при нефрите
Преднизолон — гормональный препарат, помогающий подавить воспалительный процесс в почках
Другим методом снижения воспаления и очистки крови от токсических компонентов и антител из-за некорректной работы иммунитета является лечебный плазмаферез. Это процесс забора порции крови, для последующего отделения форменных элементов (эритроцитов, лейкоцитов) от жидкой её части, называемой плазмой, и замена её внутривенными жидкостями или донорской плазмой, которая не содержит антител. Форменные элементы с обновлённой плазмой возвращают затем обратно в кровяное русло.
Если состояние пациента, несмотря на предпринятые медикаментозные меры, ухудшается и развивается почечная недостаточность, ему будет необходимо пожизненное прохождение процедуры очистки крови — гемодиализа, или «искусственной почки».
Диализ — это аппаратная фильтрация токсических отходов, а также избыточной жидкости из крови. Именно эту работу у здоровых людей в организме выполняют почки.
Гемодиализ выполняется в специализированном медицинском центре или больнице. Предварительно человеку производится небольшая операция, во время неё на руке пациента формируют особый тип доступа, называемый артериовенозной фистулой, или шунтом, который представляет собой артерию и вену, соединённые вместе. Реже вставляют внешний (внутривенный) катетер. Затем больного подключают к аппарату для гемодиализа. Кровь закачивается через трубку в машину для фильтрации отходов и дополнительной жидкости. Очищенная кровь через другую трубку поступает обратно в организм пациента.
Гемодиализ обычно проводится несколько раз в неделю. Каждый сеанс длится от 4 до 5 часов. Во время процедуры взрослые могут читать, смотреть фильмы, дети — играть в любые статичные игры.
В дополнение к медикаментозному лечению нефрита применяют различные травы, что помогает эффективнее бороться с воспалением почек. Лекарства домашнего приготовления оказывают мягкий противовоспалительный, антисептический и мочегонный эффекты. Несмотря на доступность и простоту применения растительных средств, применять их без консультации с врачом строго противопоказано.
Настой толокнянки используют при хроническом нефрите. Для его приготовления нужно:
- Столовую ложку травы заварить стаканом кипятка.
- Настоять лекарство в течение получаса.
- Принимать по одной столовой ложке настоя пять раз в день.
Второй способ использования толокнянки при нефрите — приготовление отвара:
- Столовую ложку толокнянки всыпать в 500 мл холодной воды.
- Варить до тех пор, пока третья часть жидкости не испарится.
- Полученное лекарство процедить, разделить на три равные части для приёма утром, днём и вечером.
Толокнянку можно комбинировать с листьями брусники. Из этих компонентов готовят отвар:
- Две столовых ложки толокнянки и столько же листьев брусники залить 2 литрами холодной воды.
- Выпаривать полученную смесь на небольшом огне.
- Когда от изначального объёма останется примерно половина, следует остудить и процедить лекарство.
- Принимать по 150–200 мл 3 раза в день.
В качестве предупредительной меры, а также для лечения почек используют овощные соки, обладающие антибактериальным и мочегонным действием:
- картофельный,
- свекольный,
- сок редьки.
Натуральные свежевыжатые соки пьют по 100 мл три раза в день до еды.
Отвар крапивы очень эффективен в качестве мочегонного и противовоспалительного средства. Готовится он так:
- Нужно взять 1 ст. ложку сухой крапивы на 250 мл кипятка.
- Готовить на водяной бане 10 минут.
- Остудить, процедить и принимать по 125 мл до еды 2–3 раза в день.
Отличным мочегонным и дезинфицирующим эффектом обладает чёрная бузина:
- Залить столовую ложку цветков или плодов бузины чёрной 250 мл кипятка.
- Настоять 30 минут, процедить.
- Принимать по 125 мл три раза в день перед едой.
Толокнянка широко используется для лечения болезней почек, мочевого пузыря и всей мочеполовой системы
Брусника действует как натуральный антисептик
Отвар крапивы улучшает обмен веществ в почках
Чёрная бузина — естественный диуретик и антисептик
Свекольный сок — отличная профилактика нефрита
Методы физиотерапии могут применяться как вспомогательные при хроническом течении нефрита:
- УВЧ-терапия — лечебное воздействие электрическим полем (мощностью выхода от 15 до 80 ватт) через специальные металлические пластины в изоляционной оболочке, которые располагают в области больного органа. Электрическое поле УВЧ оказывает противовоспалительный эффект, стимулирует обменные процессы и регенерацию в тканях, действует как обезболивающее и спазмолитическое средство.
- Бальнеотерапевтические процедуры — хвойные, кислородные и общие углекислые ванны активизируют обмен в повреждённых тканях, улучшают циркуляцию лимфы и крови.
- Приём слабоминерализованных вод — применяют с целью коррекции ионного обмена в почках (Нафтуся, Ессентуки №20 и др.). Конкретное наименование воды и её дозировку назначает врач.
Общие правила диетического питания при нефрите предполагают переход больного на низкий уровень потребления:
- натрия (соли),
- калия,
- белка,
- жиров,
- фосфора.
Пациенту показан преимущественно растительный и молочный высоковитаминный рацион.
Так, рекомендуется употреблять только овощной сок на протяжении первых нескольких дней течения болезни. Это поможет очистить мочевые пути и избавиться от токсинов из крови. После периода питания овощными соками необходимо соблюдать фруктовую диету в течение ещё примерно 4–5 дней. Затем молочные продукты и фрукты чередуют ещё неделю или около того.
Наконец, пациент может постепенно перейти на вегетарианскую диету сроком до нескольких месяцев, пока нефрит не будет полностью вылечен или не войдёт в стадию ремиссии. Полезно употреблять в пищу такие продукты, как:
- морковь,
- огурец,
- сельдерей,
- апельсины,
- ананасы,
- виноград,
- персики,
- яблоки,
- козье молоко,
- орехи.
Ежедневное питание можно сделать более разнообразным, добавляя бананы, авокадо, папайю, спаржу и петрушку. Эти продукты не нагружают почки и способствуют затиханию воспалительного процесса в них.
Табак и алкоголь находятся в запретном списке для больных нефритом.
Продукты, которых пациенту с нефритом следует категорически избегать:
- белый хлеб,
- кофеин,
- пряные, жирные и жареные продукты,
- солёные огурцы,
- соусы,
- рафинированные и обработанные пищевые продукты,
- сахар и кондитерские изделия,
- жирное мясо,
- поваренная соль.
Строго запрещены продукты, содержащие щавелевую кислоту:
- шоколад,
- какао и какао-продукты,
- шпинат,
- ревень.
В зависимости от разновидности нефрита врач корректирует рацион пациента:
- План питания при гломерулонефрите, как правило, подразумевает ограничение количества чаепитий и потребления других напитков, чтобы облегчить работу почкам — вместо этого рекомендуются жидкости из фруктов, супов. Диета ограничивает потребление фосфора. Молоко, йогурт, горох, орехи и бобы содержат его, поэтому их следует избегать.
- Диета при интерстициальном нефрите содержит много витаминов группы B и кальция, при этом являясь низкокалорийной. Потребление жидкости также может быть ограничено.
- Рацион во время пиелонефрита, наоборот, включает обильное питьё. Оно помогает естественным образом вымывать патогенные микроорганизмы. Пациентам рекомендуется пить много воды, очень полезен клюквенный сок, который является натуральным антисептиком для мочевого тракта. Питание не должно содержать слишком много соли, масла и специй.
Основной концепцией питания при любом виде нефрита является избегание продуктов, из-за которых накапливается большое количество токсинов или других веществ, выводимых почками. Назначением диеты для конкретного пациента занимается исключительно нефролог.
Определённые привычки образа жизни могут помочь защитить почки. Люди с нефритом должны выполнять следующее:
- Соблюдать диету с низким содержанием соли, особенно если имеется почечная гипертензия.
- Употреблять в пищу продукты с низким содержанием калия, фосфора и белка, если констатировано снижение функции почек.
- Пить достаточное количество жидкости при пиелонефрите и волчаночном нефрите либо придерживаться того питьевого режима, который назначен лечащим врачом.
- Избегать курения и употребления алкоголя.
- Регулярно заниматься умеренной физической активностью.
- Контролировать показатели кровяного давления.
- Ограничивать потребление холестерина.
- Избегать частого приёма лекарств, которые могут влиять на почки, таких как нестероидные противовоспалительные препараты, антибиотики и др.
Выполнение этих рекомендаций будет способствовать успешному восстановлению после болезни и предотвращению возможных рецидивов или обострений нефрита в будущем.
Долгосрочная перспектива больного с нефритом напрямую зависит от вида заболевания и степени повреждения почек. Если вовремя лечить острую стадию гломерулонефрита или пиелонефрита, то заболевание может быть временным и обратимым. Хроническое течение также может замедлиться при условии своевременной адекватной терапии. Основные осложнения, сопровождающие нефрит:
- накопление отходов в крови (азотемия),
- повышенное кровяное давление, отёки, застойная сердечная недостаточность, отёк лёгких из-за избытка жидкости в организме,
- потеря электролитов, таких как хлористый натрий и калий, влияющих на нервную и мышечную функцию (опасна с точки зрения сбоев нормальной работы сердца),
- снижение выделения кислот приводит к их накоплению в крови (метаболический ацидоз), который вызывает неврологические и мышечные нарушения,
- опасность распространения инфекции по всему организму через кровь (септицемия) и летальный исход.
Более серьёзный прогноз у лиц с наследственным нефритом или нефритом аутоиммунной природы, где профилактические средства бессильны. Комплекс лечебных мер призван максимально долго «тормозить» нефросклеротические процессы. Однако летальный исход данного заболевания колеблется от 10 до 30%. А при наследственном нефрите с одновременным поражением слуха смертность в молодом возрасте достигает 40% больных (чаще мужского пола).
Беременность у женщин с наследственным нефритом должна проходить под строгим контролем нефролога и врача-генетика — для исключения серьёзной почечной патологии у ребёнка, особенно мальчика. Известно, что для беременных, страдающих хроническим воспалением почек, характерно обострение проявлений болезни в период ожидания ребёнка: нарастание протеинурии, азотемии, повышение артериальной гипертензии.
Наиболее серьёзным осложнением нефрита является почечная недостаточность. Люди с таким диагнозом нуждаются либо в диализе, либо в трансплантации почки. Диализ обычно является первым выбором для лечения, но он не будет работать бесконечно. Большинство пациентов на диализе в конечном счёте нуждаются в пересадке почки. К сожалению, до получения донорского органа могут пройти годы.
Нефрит — это серьёзное заболевание, требующее комплексной и систематической терапии, а также корректировки привычного уклада жизни и рациона. Как острый, так и хронический нефрит могут быть опасными для жизни, если их не лечить и не контролировать должным образом.
источник
Клинический анализ мочи в норме и при патологии: нефротический, нефритический и мочевой синдромы. Показания к назначению исследования.
Общий анализ мочи (клинический анализ мочи) – лабораторное исследование, позволяющее оценить физико-химические характеристики мочи и микроскопию осадка.
Какие нормальные показатели общего анализа мочи?
| Показатели | Результат | |||||||||||||||||||||||
| Количество доставленной мочи на анализ | Диагностического значения не имеет | |||||||||||||||||||||||
| Цвет мочи | Различные оттенки жёлтого цвета | |||||||||||||||||||||||
| Прозрачность мочи | Прозрачная | |||||||||||||||||||||||
| Запах мочи | Нерезкий, неспецифический | |||||||||||||||||||||||
| Реакция мочи или рН | Кислая, рН — 4,8 — 7,5 | |||||||||||||||||||||||
| Удельный вес (относительная плотность) мочи | 1010 — 1025 | |||||||||||||||||||||||
| Белок в моче |
| Возраст | Мужчины | Женщины |
| Младше 1 года | 65-100 | 65-100 |
| 1-30 лет | 88-146 | 81-134 |
| 30-40 лет | 82-140 | 75-128 |
| 40-50 лет | 61-120 | 58-110 |
| 50-60 лет | 82-140 | 75-128 |
| 60-70 лет | 82-140 | 75-128 |
| Старше 70 лет | 55-113 | 52-105 |
Диагностика заболеваний паренхимы почек, приводящих к снижению скорости клубочковой фильтрации (идиопатический острый и хронический гломерулонефрит, пиелонефрит, амилоидоз почек, нефротический синдром, вторичные гломерулонефриты, диабетическая нефропатия и другие), а также определение стадии, течения и скорости прогрессирования почечной недостаточности.
Повышение значения при проведении анализа мочи на пробу Реберга может свидетельствовать о начальной стадии развития у больного сахарного диабета или заболеваний, которые связаны с серьезным повышением кровяного давления, либо подтверждать факт наличия нефротического синдрома.
Снижение показателей, в свою очередь, свидетельствует о понижении уровня функционирования почек пациента, который сдавал анализ мочи на пробу Реберга. Кроме того, понижение значения может быть явным признаком почечной недостаточности, описание которой выполняется лечащим врачом.
10. Хроническая почечная недостаточность. Определение. Этиология и патогенез Классификация (этиология, стадии, вариант течения, осложнения). Формулировка диагноза. План обследования для постановки окончательного диагноза. Исходы.
Почечная недостаточность — синдром нарушения всех функций почек, приводящий к расстройству водного, электролитного, азотистого и других видов обмена. Различают острую и хроническую почечную недостаточность.
Наиболее частыми причинами возникновения хронической почечной недостаточности становятся хронические заболевания почек, для которых характерно медленное разрушение активной паренхимы почек и замещение её соединительной тканью. Хроническая почечная недостаточность является завершающим этапом таких заболеваний как хронический пиелонефрит, хронический гломерулонефрит, мочекаменная болезнь. В некоторых случаях, хроническая почечная недостаточность возникает вследствие поражения сосудов почек при атеросклерозе и сахарном диабете. Довольно редко причиной хронической почечной недостаточности являются наследственные заболевания: поликистоз почки, наследственный нефрит и прочие заболевания.
Классификация, формулировка диагноза
В настоящее время общепринятой классификации ХПН нет. В России используются следующие классификации (таблица 13).
Классификация ХПН по Е.М. Тарееву основана на степени снижения СКФ:
2 Умеренная – СКФ 10-30 мл/мин
4 Терминальная – СКФ менее 5 мл/мин.
Тареевым Е.М. выделены также две стадии ХПН:
1 Консервативная (СКФ снижена примерно до 40 мл/мин – проводится консервативная терапия)
2 Терминальная (проводится почечнозаместительная терапия).
Классификация ХПН по М.Я. Ратнер:
1 I стадия – креатинин 177-442 мкмоль/л*
2 II стадия – 443 – 884 мкмоль/л
3 III стадия – 885 — 1326 мкмоль/л
4 IV стадия – 1327 мкмоль/л и выше
* — в настоящее время нижняя граница нормы для креатинина составляет 130 мкмоль/л, а по некоторым данным – 100 мкмоль/л. Данная величина зависит от массы тела.
Несмотря на разнообразие причин, изменения в почках при хронической почечной недостаточности сводятся к значительному уменьшению работающих тканей почек. Это, в свою очередь, ведет к азотемии, т.е. к повышенному содержанию в крови азотистых продуктов распада белков — мочевины, креатинина. Поскольку почки со своей работой не справляются, эти вещества начинают выводится другими путями, в основном, через слизистые оболочки желудочно-кишечного тракта и легких, не рассчитанные на подобные нагрузки. Это ведет к развитию уремии — самоотравлению организма. Появляется отвращение к мясной пище, приступы тошноты и рвоты, человека мучает постоянное чувство жажды. Начинаются судороги в мышцах, боли в костях. Лицо приобретает желтушный оттенок, при дыхании ощущается запах аммиака. Количество выделяемой мочи заметно снижается.
При этом, несмотря на прием мочегонных, у человека появляются отеки, повышается артериальное давление, возникает дисбаланс электролитов. Из-за нарушения синтеза биологически активных веществ в почках развиваются анемия и подагра, повышается содержание липидов крови, нарушаются функции половых желез, обмен глюкозы, фосфора и кальция.
Процесс постепенно прогрессирует, и в результате человек не может выжить без регулярного гемодиализа («искусственной почки») или трансплантации почки.
При оформлении диагноза вначале указывается основное заболевание, затем стадия хронической почечной недостаточности и ее основные синдромы.
Пример формулировки диагноза
1. Хронический гломерулонефрит, смешанная (нефротическо-гипертоническая) форма, фаза обострения, хроническая почечная недостаточность, интермиттирующая стадия, умеренно выраженная гипохромная анемия.
2. Хронический двусторонний пиелонефрит, фаза обострения, хроническая почечная недостаточность, терминальная стадия, период I, гипохромная анемия, артериальная гипертензия.
Проводят в амбулаторных условиях.
Необходимо выяснить у больного наличие заболеваний, приводящих к ХПН, и их продолжительность. Встречаются больные, которые, не имея в анамнезе заболевания почек, впервые обращаются за помощью уже в терминальной стадии ХПН.
На ранних стадиях ХПН её клиническими симптомами являются полиурия и отчасти анемия. Все остальные приведённые ниже симптомы характерны для тяжёлой декомпенсации болезни в терминальной стадии.
■ Сухая бледная кожа, иногда с жёлтым оттенком и петехиальными кровоизлияниями, кожный зуд.
■ Энцефалопатия: нарушение сна, снижение памяти, истощаемость внимания, при прогрессировании процесса — тремор, судороги, кома.
■ Полинейропатия: нарушения чувствительности по типу «носков» и «перчаток», синдром «беспокойных ног», парестезии, позже парезы и параличи.
■ Поражения костей: признаки рахита у детей, патологические переломы, боль в костях, по ходу позвоночника, корешковая боль.
■ Изменения крови: анемия, лимфопения, эозинопения, геморрагический диатез.
■ Поражения органов желудочно-кишечного тракта: тошнота, рвота, анорексия, запах аммиака изо рта, боль в проекции поражённого органа.
■ Нарушения обмена электролитов и воды: полиурия с потерей электролитов, затем олигурия и отёки с задержкой электролитов. Сердечно-сосудистая система: артериальная гипертензия, сердечная недостаточность, дистрофия миокарда, перикардит, нарушения ритма сердца как из-за прямого токсического поражения проводящей системы, так и из-за нарушения электролитного баланса.
■ Органы дыхания: плеврит, интерстициальный отёк лёгких [2, 5, 8, 9, 12—14].
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Определение уровня креатинина и удельной плотности мочи — при плотности более 1017 диагноз декомпенсированной ХПН крайне маловероятен.
Определение СКФ позволяет достаточно точно оценить имеющийся дефицит фильтрации и определить стадию заболевания.
Следующие диагностические мероприятия будут определяться основным заболеванием, стадией ХПН и её проявлениями:
■ биохимический анализ крови — определение уровня азотистых шлаков, электролитов, показателей функции печени. Иногда нарушение фосфорно-кальциевого обмена является ранним признаком
■ показатели кислотно-щелочного состояния;
■ содержание гормонов паращитовидных желёз.
УЗИ почек позволяет оценить их размеры, толщину паренхимы, состояние чашечно-лоханочной системы, выявить конкременты, кисты, опухоли.
Динамическая нефросцинтиграфия даёт возможность раздельно оценить функциональное состояние каждой почки и суммарно обеих почек. Перечисленные далее методы имеют особое значение в диагностике поздних стадий ХПН (преддиализный период).
■ УЗИ почек и сердца (для исключения выпотного перикардита).
■ Рентгенография органов грудной клетки.
■ Рентгенография кистей рук.
■ Остеоденситометрия [2, 5, 8, 9, 13, 14].
Прогноз плохой, улучшается с применением заместительной почечной терапии (ЗПТ) и трансплантации почек.
Самыми частыми осложнениями почечной недостаточности являются инфекционные заболевание (вплоть до развития сепсиса) и сердечно – сосудистая недостаточность.
ХПН. Лечение: цель, показания к госпитализации, режим, диета. Медикаментозная терапия (этиотропная, патогенетическая и симптоматическая), лечение осложнений. Дифференциальный диагноз острой и хронической почечной недостаточности. Прогноз.
Исходя из классификации, лечение ХПН показано уже с уровня клубочковой фильтрации меньше 60 мл/мин, что соответствует уровню креатинина 140 мкмоль/л для мужчин и 105 мкмоль/л – для женщин (ренопротекция показана с уровня СКФ около 90 мл/мин). Рекомендуется стабилизация АД до целевых цифр 20%. Препараты железа при необходимости назначают в дозе больше 200-300 мг элементарного железа в сутки. Параллельно применяют другие препараты, которые являются обязательными в лечении анемии:
— фолиевая кислота – от 5 до 15 мг/сутки;
— пиридоксин (витамин В6) – от 50 до 200 мг/сутки.
Основным видом заместительной терапии эритропоэтиндефицитной анемии является назначение эритропоэтина:
— эпрекс – от 20 до 100 Ед/кг трижды в неделю;
— рекормон – от 20 до 100 Ед/кг трижды в неделю.
С целью уменьшения уровня азотемии, токсической нагрузки уремии, используются препараты, усиливающие их экскрецию.
— хофитол – от 2 до 3 таблеток трижды в сутки за 15 мин. до еды или по 2 ампулы дважды в сутки внутримышечно или внутривенно ежедневно на протяжении 14-21 дней;
— леспенефрил (леспефлан) – от 3 до 6 чайных ложек в сутки или внутривенно из расчета 1 мл/кг массы больного.
Энтеросорбция с применением энтеросорбентов – за 1,5-2 часа до или после еды и медикаментов:
— активированный уголь – до 5 г от 3 до 4 раз/сутки;
— сферический карбонит – до 5 г от 3 до 4 раз/сутки;
— энтеросгель – по 1 столовой ложке (15,0 г) от 3 до 4 раз/сутки;
— сорбигель – по 1 столовой ложке (15,0 г) от 3 до 4 раз/сутки;
— энтеродез – по 5 мл на 1000 мл воды от 3 до 4 раз/сутки;
— полифепан – по 1 столовой ложке (15,0 г) от 2 до 4 раз/сутки или из расчета 0,5 г/кг массы/сутки.
Кишечный диализ с введением в толстую кишку через зонд от 8 до 10 л раствора, который содержит: сахарозы – 90 г/л; глюкозы – 8 г/л, хлористого калия – 0,2 г/л, гидрокарбоната натрия – 1 г/л, хлористого натрия –1 г/л.
Целевой уровень ХС ЛПНП у взрослых при хронических почечных заболеваниях 1 ммоль/л (40 мг/дл); ТГ 5,7 ммоль/л (500 мг/дл), с расчетом дозы соответственно функции почек. Комбинация фибратов и статинов не желательна, поскольку возникает высокий риск развития рабдомиолиза.
Показания к проведению активных методов лечения ХПН:
— уровень сывороточного креатинина – выше 0,528 ммоль/л (при диабетической нефропатии – выше 0,353 ммоль/л), накладывается артериовенозная фистула, при дальнейшем повышении креатинина – «ввод» в гемодиализ;
— перикардит, нейропатия, энцефалопатия, гиперкалиемия, высокая гипертензия, нарушение КОС у больных с ХПН.
Прогноз плохой, улучшается с применением заместительной почечной терапии (ЗПТ) и трансплантации почек.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8471 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник