Наличие бактерий в моче, превышающее общепринятые нормы, или бактериурия, во многих случаях явное свидетельство развития воспалительного процесса инфекционного характера в органах мочевыделительной системы. К сожалению, не всегда присутствие болезнетворных микроорганизмов можно распознать по выраженной симптоматике.
В отдельных ситуациях подобные патологии протекают скрыто, и заподозрить их визуально можно лишь тогда, когда болезнь запущена либо на ее фоне развились серьезные осложнения. Чтобы предотвратить возникновение бактериурии следует знать причины появления микроорганизмов в моче, пути их попадания и основные способы избавить себя и своих близких от возможного распространения инфекции.
Главным, и к тому же самым простым, вариантом контроля состояния организма является общий анализ мочи. Поэтому нужно разобраться, как часто и когда конкретно его необходимо проходить для минимизации рисков формирования очагов воспаления в мочевыводящих органах.
Изначально следует отметить, что у здорового человека в органах мочевыделительной системы микроорганизмы отсутствуют, то есть слизистая поверхность стерильна. Единственным исключением является дистальный участок уретры (мочеиспускательного канала), в который могут попадать бактерии, входящие в состав микрофлоры кишечника и половых органов (преимущественно у женщин).
При этом бактерии, обитающие в уретре, относятся к условно-патогенным, которые при концентрации, определяемой как норма, не опасны для организма и, следовательно, не могут привести к развитию воспалительного процесса. К таким видам относятся стафилококки, энтерококки, кандиды, клостридии, и их показатели в моче не должны превышать 10 4 в 1 мл. Увеличение численности данных микроорганизмов становится причиной возникновения различных воспалительных заболеваний.
Справка! Бактериурия бывает истинной и ложной, или срытой. Первая характеризуется соответствующей симптоматикой, которая, как правило, заставляет больного обратиться за медицинской помощью. Тогда как второе состояние не сопровождается никакими признаками, и его обнаруживают лишь при проведении анализа мочи.
Учитывая, что повышенные бактерии в анализе мочи определяются при воспалительных заболеваниях мочевыделительной системы, вызванных инфекционными микробами, основными симптомами, сопровождающими бактериурию, будут следующие:
- частые позывы к мочеиспусканию (иногда ложные с уменьшением объема выделяемой жидкости);
- болевые ощущения различного характера при походе в туалет по малой нужде;
- проблемы с мочеиспусканием – недержание (у детей нередко ночное), жжение, зуд, в моче виден осадок или хлопья;
- затруднения при опорожнении мочевого пузыря, гнойное или кровянистое отделяемое из уретры;
- изменение оттенка мочи, помутнение, а также появление специфического запаха;
- повышение температуры тела (может подниматься до 38-39º), озноб, тошнота, рвота, головокружение, общая слабость;
- ноющая, тянущая, иногда режущая боль внизу живота, паху, промежности или поясничной области.
Разумеется не каждое заболевание сопровождается всем комплексом вышеперечисленных симптомов, и благодаря их характерному сочетанию врачу удается сделать предположение о наличии того или иного заболевания. К примеру, при цистите – воспалении мочевого пузыря – основными признаками бывают боли в паху и промежности, ложные позывы к мочеиспусканию и частые болезненные походы в туалет. Также может появиться кровь в моче – гематурия.
Тогда как при патологиях, связанных с воспалением почек, – нефрит, пиелонефрит (воспаление лоханки) и гломерулонефрит (воспаление клубочков) будет высокая температура до 39º, боль в пояснице, общая слабость. Кроме этого, наблюдается изменение характеристик мочи: помутнение, пиурия (гной в урине), гематурия различной степени выраженности, слизь и появление неприятного запаха. В анализе мочи при таких заболеваниях одновременно повышены и лейкоциты, и бактерии.
Основных причин появления в моче бактерий четыре, и их еще называют путями попадания или проникновения. Это восходящий, нисходящий, лимфогенный и гематогенный.
Подразумевает поднятие инфекции по мочевыводящему тракту при заболеваниях нижних путей (цистита, уретрита и уретерита (воспаления мочеточника)). Наиболее подвержены таким заболеваниям особы женского пола, так как их анатомическое строение способствует попаданию из кишечника в мочеиспускательный канал микроорганизмов даже при неправильном подмывании.
Короткая и близко расположенная уретра очень уязвима для болезнетворных бактерий, особенно при снижении иммунной функции организма. Отсутствие надлежащего лечения ведет к распространению инфекции на верхние отделы, в результате чего могут развиться воспалительные процессы в почках, что и станет причиной бактериурии.
Передача инфекции происходит строго наоборот, то есть при проникновении болезнетворных микробов в верхнюю половину тела (например, в дыхательные пути или органы пищеварительной системы). По мере развития заболевания инфекция попадает в ниже находящиеся органы – почки, мочеточники, мочевой пузырь. Первые два пути относятся к наиболее частым причинам появления бактериурии.
Бактерии распространяются от инфицированного лимфоузла, непосредственно связанного с пораженным органом, и по току лимфы проникают в мочевыводящую систему.
Заражение мочевыделительной системы происходит по такому же принципу, как и при предыдущем пути, разница заключается в жидкости-распространителе. В данном случае – это кровь. Обязательно после перенесенных простудных и инфекционных заболеваний органов дыхания нужно сдать общий анализ мочи, чтобы исключить риск распространения болезнетворных микробов на почки, мочеточники или мочевой пузырь.
Исследование мочи на бактерии можно осуществлять различными способами. К ним относятся следующие. Общий анализ мочи, хоть и позволяет обнаружить наличие микроорганизмов, но только при исследовании микроскопического осадка. Тогда как присутствие последнего уже свидетельствует об отклонениях в организме и должно стать причиной последующих обследований.
ТТХ (Трифенилтетразолия хлорид)-тест, в основе которого лежит свойство реактива окрашиваться под воздействием продуктов жизнедеятельности микроорганизмов в красный цвет. Тест Грисса, подразумевающий превращение нитратов в нитриты при взаимодействии с мочой, содержащей микробы и вырабатываемые вследствие их метаболизма вещества. Исследование проводится только взрослым людям, и его степень достоверности невысока – около 50%. Это объясняется отсутствием у некоторых бактерий ферментов, имеющих в составе нитраты.
Глюкозный редукционный тест – заключается в проверке уровня глюкозы в утренней порции мочи. Если обнаруживают недостаток сахара относительно нормы, делают вывод о наличии бактерий.
Из-за того, что микроорганизмы повышены, потребляемое количество глюкозы увеличивается, почему собственно ее уровень и падает. Данная методика также не является высокоточной, но зато дает возможность быстро определить бактериурию на начальной стадии.
Бактериальный посев мочи, или бакпосев, – считается самой информативной диагностикой, позволяющей не только выявить присутствие патогенной или большого количества условно-патогенной флоры, но и подсчитать ее количество. Кроме того, в ходе исследования проводится определение чувствительности микробов к антибиотикам, что помогает назначить наиболее подходящее лечение.
К минусам методики можно отнести продолжительность выполнения, так как ее суть заключается в высевании бактерий на питательной среде (агар, бульон), а это занимает 5-7 суток. Причем собранную мочу необходимо доставить в лабораторию не позднее 1-2 часов, так как, если образец находится в помещении при комнатной температуре длительное время, его химические свойства могут измениться.
Чтобы правильно сдать анализ, следует соблюсти несколько несложных рекомендаций, которые избавят от повторных процедур и предоставят врачу достоверную информацию. Особенно необходимо учесть данные правила женщинам, так как у мужчин обычно сложностей со сбором подобного биоматериала не происходит.
Во-первых, нужно приобрести специальный контейнер в аптеке. Можно и самостоятельно подготовить емкость, но желательно прокипятить ее, так как по умолчанию моча собирается в стерильную тару. Во-вторых, перед непосредственным забором образца нужно провести тщательный туалет внешних половых органов. Для этого рекомендуется использовать детское мыло, не содержащее никаких отдушек и антибактериальных компонентов.
Подмываться нужно спереди назад, чтобы избежать попадания бактерий из половых органов в уретру – особенно это касается женщин. Кроме того, с этой же целью им следует закрыть вход во влагалище ватным тампоном. Во время менструации сдавать анализ мочи не рекомендуется, но при необходимости нужно воспользоваться тампоном и повторно провести туалет половых органов.
При сборе образца важно, чтобы края контейнера не касались кожных покровов или слизистых, так как они содержат бактериальную микрофлору и достоверность анализа будет утрачена. Для теста берется средняя порция утренней мочи, то есть сначала нужно подмыться, потом спустить первую часть урины в унитаз, последующую в контейнер (не более 20 мл) и остаток также в унитаз.
Как уже упоминалось выше, полученный образец нужно как можно быстрее отправить в лабораторию (не позднее 1-2 часов) либо поставить в холодильник при температуре 4-6º. Хранить в таких условиях мочу можно не дольше 5-6 часов, в противном случае ее химический состав подвергнется изменениям.
Учитывая, что наличие в образце мочи бактерий является не заболеванием, а лишь отдельно взятым признаком, то лечить нужно саму патологию, опираясь на всю присутствующую симптоматику. Поэтому первым делом врачу потребуется выяснить, какие именно возбудители стали причиной болезни и ее локализацию, то есть установить диагноз.
Безусловно, лечение будет напрямую зависеть от вида бактерий, возраста пациента и его состояния. Как известно, избавиться от патогенных микробов можно лишь в результате приема антибиотиков. Но, к примеру, беременным не рекомендуется проводить антибактериальную терапию, значит, при ее острой необходимости врач будет учитывать срок и соотносить пользу с возможным вредом для развивающегося плода.
Опираясь на то, какие в моче обнаружены бактерии и их чувствительность к конкретной группе препаратов антибактериального действия, врач выписывает соответствующее лекарство. Антибиотики назначаются курсами продолжительностью 5-10 дней, которые ни в коем случае нельзя прерывать без консультации врача, даже если симптоматика полностью пропала.
Это может привести к появлению устойчивых штаммов, трудно поддающихся лечению и требующих более длительного курса. К тому же, по всей вероятности, придется подбирать другой антибиотик, на что потратится дополнительное время и средства, а за этот период заболевание будет прогрессировать и может вызвать различные осложнения.
Наиболее эффективными антибактериальными средствами являются:
- Максипим – отлично справляется с терапией подавляющего большинства штаммов стафилококков и стрептококков и при этом хорошо переносится детьми и беременными. Практически не имеет противопоказаний – единственное, что наблюдается при его применении – это индивидуальная чувствительность к составляющим.
- Цефурабол – антибиотик цефалоспоринового ряда второго поколения. Его действие направлено на уничтожение грамотрицательных и грамположительных бактерий. Эффективен при лечении многих заболеваний мочевыделительной системы – цистита, нефрита, пиелонефрита. Также используется при симптоматической бактериурии.
- Фуразолидон, Фуразидин – антибактериальные препараты нитрофурановой группы. Лекарства практически не вызывают резистентности (устойчивости к терапии) патогенных микроорганизмов и имеют широкий спектр действия.
При повышении температуры, что часто отмечается при воспалительных процессах в почках, назначаются жаропонижающие препараты, а болевые проявления купируются при помощи спазмолитиков и болеутоляющих средств. То есть при необходимости проводится симптоматическая терапия, направленная на конкретные жалобы пациента.
Для скорейшего выздоровления больного врач дополнительно назначит коррекцию образа жизни. Сюда входит правильное питание, не содержащее острой, копченой, жирной и маринованной пищи, отказ от физических нагрузок на время лечения и алкоголя. Кроме того, порекомендует пить много жидкости. Это может быть обычная негазированная вода, чай, компоты и т.д. Для урегулирования кислотности хорошо подходит клюквенный морс.
Практически всегда при инфекционных заболеваниях мочевыделительной системы назначаются мочегонные чаи и отвары лекарственных растений, таких как толокнянка, почки и листья березы, плоды шиповника. Благодаря им увеличивается количество жидкости в организме, а значит, и ее выделение, что помогает вымывать микроорганизмы из мочевыводящего тракта.
Памятка пациентам. Очень важно не забывать о том, что четкое и безукоризненное выполнение всех предписаний и рекомендаций врача – верный путь к скорейшему и эффективному излечению. А последующий контроль посредством бактериального посева мочи – возможность убедиться в избавлении от заболевания и отсутствии факторов для ее рецидивов. Потратив всего немного времени, можно уберечь себя от неприятной симптоматики в будущем и развития серьезных осложнений, способных повлиять на качество жизни.
источник
Когда у ребенка поднимается температура, появляется кашель и насморк, родители хотят быть уверены в том, что это обычное ОРВИ, а не бактериальная инфекция.
Иногда им кажется, что точки над «и» расставит общий анализ крови — стоит его сдать, как сразу станет ясно, чем болен ребенок и нужно ли давать ему антибиотики. Однако это не совсем так.
В некоторых случаях анализ крови действительно поможет врачу поставить диагноз, но чаще всего в нем нет никакой необходимости. Кроме того, полученный результат, где половина показателей выходит за границы нормы, только понапрасну пугает родителей.
Давайте разберемся, почему не стоит спешить с анализом крови при первых симптомах болезни.
В первую очередь меняется общее количество лейкоцитов — именно эти клетки занимаются защитой организма от вирусов и бактерий.
Есть несколько видов лейкоцитов, выполняющих разные задачи:
- нейтрофилы
- лимфоциты
- моноциты
- эозинофилы
- базофилы
Их количество и соотношение между собой отображено в лейкоцитарной формуле — обычно в процентах. Стоит одному показателю слегка подрасти, как остальные автоматически уменьшатся.
Вот почему при незначительных сдвигах в лейкоцитарной формуле бланки выглядят пугающе красными. Кроме того, во многих лабораториях на бланках указаны нормы для взрослых людей, которые отличаются от детских.
Так, у детей до 5 лет преобладают лимфоциты, в более старшем возрасте — нейтрофилы, да и общее количество лейкоцитов с возрастом меняется.
- повышение количества лейкоцитов (лейкоцитоз) — более 15 × 10⁹/л;
- увеличение абсолютного* количества нейтрофилов — более 10 × 10⁹/л;
- сдвиг лейкоцитарной формулы влево — то есть появление незрелых (палочкоядерных) форм нейтрофилов — более 1,5 × 10⁹/л.
Чтобы оценить абсолютное количество нейтрофилов, нужно знать общее число лейкоцитов и процент нейтрофилов. Например: лейкоцитов 9 × 10⁹/л, а нейтрофилы составляют 72%, что обычно уже выделено красным. Считаем: 9 × 72/100%, получаем 6,5 — то есть нормальное абсолютное количество нейтрофилов.
- Снижение общего количества лейкоцитов (лейкопения) — особенно при гриппе, кори и др.
- Повышение абсолютного количества лимфоцитов (лимфоцитоз).
- Появление «атипичных» клеток — при инфекционном мононуклеозе.
Другой неспецифический признак воспаления — увеличение скорости оседания эритроцитов (СОЭ). Высокая СОЭ характерно как для вирусных, так и для бактериальных инфекций.
Дело в том, что в первые дни болезни характерных изменений в общем анализе крови может еще не быть или наоборот — лейкоциты могут значительно «подскочить» и на банальную вирусную инфекцию, внося сомнения в диагноз.
Многие вирусы (аденовирус, вирус Эпштейна-Барр) приводят к стойкому увеличению количества лейкоцитов — лейкоцитозу — что обычно принято ассоциировать с бактериальной инфекцией.
И наоборот, некоторые бактериальные заболевания протекают без отклонений в анализах крови — например, отит или атипичная пневмония, или даже с изменениями, характерными для вирусной инфекции — например, при коклюше наблюдается лимфоцитоз.
Подобных исключений довольно много, именно поэтому в начале болезни общий анализ крови не может быть универсальным методом диагностики — врач получит намного больше информации во время тщательного осмотра ребенка.
Если врач подозревает стрептококковую ангину или грипп — проводится стрептатест или экспресс-тест на грипп. Доступны методы обнаружения многих вирусов в слюне, выделениях из носа и др.
Для исключения пневмонии показана рентгенография грудной клетки. При подозрении на инфекцию мочевых путей применяют мочевые тест-полоски и проводят анализы мочи. При тяжелых кишечных инфекциях исследуют кал на наличие бактерий, входящих в кишечную группу (сальмонеллез, дизентерия и тд).
Если ребенок долго лихорадит, и нет очевидного очага инфекции, смотрят уровни С-реактивного белка и прокальцитонина в биохимическом анализе крови. Спустя некоторое время после начала болезни в крови можно обнаружить специфические антитела против различных возбудителей инфекции.
- Антибиотики неэффективны против вирусов и не могут служить профилактикой бактериальных осложнений — зато с этим справляется вакцинация против пневмококка и других бактериальных инфекций.
- Антибактериальная терапия нарушает жизнедеятельность нормальной микрофлоры, участвующей в защите от чужих и опасных микроорганизмов.
- Прием антибиотиков без показаний приводит к антибиотикорезистентности — устойчивости бактерий. Это значит, что в следующий раз, когда антибиотик действительно понадобится, он уже не будет страшен для бактерий, и заболевание будет сложнее вылечить.
- При некоторых вирусных инфекциях (например при инфекционном мононуклеозе) назначение широко используемых антибиотиков пенициллинового ряда приводит к появлению сыпи. Это часто трактуют как аллергическую реакцию, хотя противопоказаний для дальнейшего использования этой группы антибиотиков у ребенка нет.
- У всех лекарств, включая антибактериальные препараты, есть побочные эффекты. Польза от любого вмешательства должна быть больше, чем потенциальный вред — не стоит нарушать это правило, давая антибиотики “на всякий случай”.
Автор: Александра Жуковская, врач-педиатр, победитель конкурса молодых ученых в 2015 и 2019 году
источник
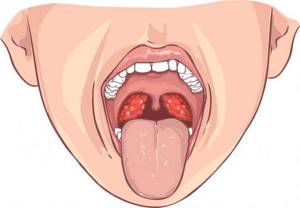
Бактериальный тонзиллит, или ангина – острое инфекционное заболевание, при котором бактериальному поражению подвергается лимфаденоидное глоточное кольцо, главным образом – небные миндалины.
К вопросу лечения бактериального тонзиллита необходимо относиться очень серьезно и подходить к решению комплексно, так как частота развития осложнений при данном заболевании сохраняется на высоком уровне. Это связано с ростом вирулентности бактерий и развитием резистентности многих штаммов к антибиотикам.
Важную роль в возникновении данного недуга играет снижение иммунитета, изменение флоры ротовой полости в сторону увеличения количества патогенных бактерий, наличие хронических очагов инфекций в организме, сопутствующие соматические заболевания.
Какие бактерии вызывают ангину у детей и взрослых? Наиболее частым возбудителем ангины является бета-гемолитический стрептококк группы А, или пиогенный стрептококк. Реже патологию вызывают стрептококки группы С, D и G, арканобактерии, коринебактерии, анаэробы, спирохеты, микоплазмы, хламидии.
Передача пиогенного стрептококка происходит воздушно-капельным путем. Источником инфекции являются больные или бессимптомные носители. Наибольшая заболеваемость отмечается в зимне-весенний период на фоне авитаминоза и снижения иммунитета.
Основные симптомы болезни: боль в горле, повышение температуры тела выше 38,0 °C, слабость, головная боль, снижение аппетита, неприятный запах изо рта.
С целью уменьшения отека тканей при воспалении миндалин могут быть назначены антигистаминные препараты: Супрастин, Зиртек.
Реже стрептококковый тонзиллит может протекать со стертой клинической картиной: общее состояние пациента удовлетворительное, температура тела нормальная или субфебрильная (37,1–38,0 °C), небольшое чувство першения в горле.
Для диагностики воспаления миндалин врач проводит осмотр, фарингоскопию, определяет перечень необходимых лабораторных исследований.
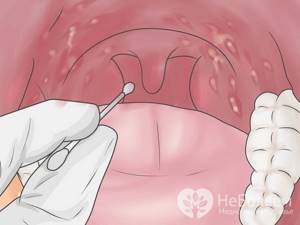
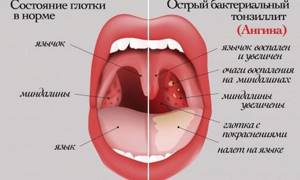
При фарингоскопии с помощью специального зеркала специалист осматривает слизистую оболочку горла. По фото наглядно видно, что при ангине отмечается яркая гиперемия и отечность миндалин, не выходящая за пределы передних дужек. Поверхность миндалин покрыта гнойным налетом. Экссудат может быть и в лакунах в виде микроабсцессов, просвечивающих через слизистую оболочку.
При стрептококковой ангине определяется гиперемия задней стенки глотки. На мягком и твердом небе могут быть участки кровоизлияния в слизистую оболочку (геморрагии).
При осмотре отмечается увеличение и болезненность регионарных лимфатических узлов, чаще всего происходит одностороннее изменение подчелюстных лимфоузлов.
В клиническом анализе крови определяется лейкоцитоз, сдвиг лейкоцитарной формулы влево, т.е. увеличение количества нейтрофилов. Также отмечается увеличение СОЭ (скорости оседания эритроцитов). В сыворотке крови определяется С-реактивный белок.
В общем анализе мочи могут быть следы белка.
Для выявления стрептококковой инфекции выполняется экспресс-тест, который широко применяется благодаря своей точности (до 98%) и скорости получения результата (5–10 минут).
Для дальнейшего подтверждения или уточнения возбудителя бактериальной ангины выполняется забор материала с поверхности миндалин и задней стенки глотки для бактериологического посева с последующим определением антибактериальной чувствительности.
Помимо основных методов диагностики врач может дополнительно направить на электрокардиографию, ультразвуковое исследование почек, консультацию смежных специалистов.
Рекомендуется в ранние сроки обратиться к врачу – терапевту, педиатру или отоларингологу. Чаще всего общее состояние пациента средней тяжести и не всегда требует терапии в условиях стационара.
Лечение бактериального тонзиллита в домашних условиях должно проводиться только после консультации врача, следуя его рекомендациям.
При ангине показан постельный режим, молочно-растительная, витаминизированная пища и обильное питье. Исключается кислая, острая, горячая, холодная еда и напитки, которые могут раздражать слизистые оболочки.
Очень важно поддерживать водный баланс, в частности при высокой температуре тела и выраженной интоксикации.
Для выявления стрептококковой инфекции выполняется экспресс-тест, который широко применяется благодаря своей точности (до 98%) и скорости получения результата (5–10 минут).
От предполагаемого возбудителя болезни будет зависеть то, как лечить ту или иную форму ангины.
Медикаментозная терапия при бактериальной ангине включает системные антибиотики, жаропонижающие и противовоспалительные препараты, местную терапию в виде полосканий и обработки горла антисептиками.
Основные антибактериальные препараты для лечения ангины бактериальной природы:
- Амоксициллин;
- Амоксиклав;
- Цефуроксим;
- Азитромицин;
- Кларитромицин.
Средняя длительность применения антибиотиков составляет 7–10 дней.
Необходимо строго следовать рекомендациям по антибактериальному лечению. Нерациональная антибиотикотерапия является частой причиной формирования хронического тонзиллита, а также роста резистентности бактерий к антибиотикам. Прежде чем менять дозировку или длительность приема, следует проконсультироваться с врачом.
При повышении температуры тела выше 38,5 °C или при наличии выраженных болей рекомендуются нестероидные противовоспалительные препараты:
С целью уменьшения отека тканей при воспалении миндалин могут быть назначены антигистаминные препараты: Супрастин, Зиртек.
Для полоскания горла рекомендуется 0,05% раствор Хлоргексидина, 0,02% раствор Нитрофурала в течение 7 дней. Дополнительно можно использовать отвары лекарственных трав – ромашки, календулы, эвкалипта, шалфея. Также в домашних условиях часто применяют полоскания раствором Фурацилина, растворами с морской солью, экстрактом чайного дерева.
Антисептические препараты применяют и в виде таблеток/пастилок для рассасывания: Стрепсилс, Лизобакт.
Для повышения иммунитета могут быть назначены иммуномодуляторы: ИРС 19, Имудон. Действующим веществом данных препаратов являются лизаты микроорганизмов. Курс лечения составляет до 10 дней.
Для ингаляций в домашних условиях используется алоэ, эвкалипт, ромашка.
При выраженной интоксикации, болевом синдроме и гипертермии требуется госпитализация в инфекционное отделение.
Повторный посев для определения эрадикации возбудителя выполняется через 4 недели после окончания приема антибактериальных препаратов.
При недостаточно эффективном контроле микробного возбудителя могут возникнуть различные осложнения. Особенно это касается бета-гемолитического стрептококка группы А. При несвоевременной или неадекватной терапии возможны гнойные (паратонзиллярный и заглоточный абсцесс) и негнойные (эндокардит, ревматизм, острый гломерулонефрит, постстрептококковый реактивный артрит) осложнения.
При ангине показан постельный режим, молочно-растительная, витаминизированная пища и обильное питье. Исключается кислая, острая, горячая, холодная еда и напитки, которые могут раздражать слизистые оболочки.
Стрептококковый тонзиллит при тяжелой инвазии возбудителя может также привести к развитию синдрома стрептококкового токсического шока. Данное состояние характеризуется снижением давления, патологией свертывающей системы крови и полиорганной недостаточностью.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Первый Московский Государственный Медицинский Университет им. И.М. Сеченова.
Опыт работы: 4 года работы в частной практике.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Врачи по поводу ВСД имеют по определению несколько мнений. Одни неопровержимо уверены, что существует эта болезнь, а другие утверждают, что ее не существует, а .
источник
У здорового человека не должно быть в анализе мочи бактерий. Если же бактериологическое исследование мочи обнаруживает их, это состояние называется бактериурией и требует лечения у специалиста – уролога.
Наиболее распространенная в посеве мочи Escherichia coli. Бактериурия в моче определяется лишь в том случае, если органы мочевыделительной системе (почки, мочевой пузырь, мочеточники) инфицированы, а иммунная система не смогла самостоятельно справиться с болезнетворными бактериями.
Почему у человека в общем анализе мочи обнаруживаются бактерии, и что это значит мы рассмотрим в этой статье.
Выделяют несколько путей попадания возбудителя в мочевые пути:
- Восходящий – инфекционный агент проникает в мочевые пути через мочеиспускательный канал. Данный вариант инфицирования больше характерен для женщин, по причине анатомических особенностей (короткая и широкая уретра). Кроме того, данный механизм проникновения бактерий в мочу весьма вероятен при таких инструментальных манипуляциях как катетеризация мочевого пузыря, уретроскопия, цистоскопия, бужирование уретры, трансуретральные оперативные вмешательства.
- Нисходящий – при инфекционном поражении почек.
- Лимфогенный – инфицирование происходит по лимфатическим путям из инфекционных очагов, расположенных вблизи органов мочеполовой системы.
- Гематогенный – возбудитель заноситься в мочевые пути с кровью из отдаленных очагов инфекции.
Как правило, при патологических изменениях в мочевыводящей системе помимо бактерий выявляется повышение концентрации других показателей воспаления – лейкоцитов и слизи.
- Истинная бактериурия – это бактерии, которые не просто попадают в мочевые пути, но и размножаются там, провоцируя сильное воспаление.
- Ложная бактериурия – бактерии проникают в мочевой пузырь, мочевыводящие пути, но распространиться и размножиться не успевают в силу того, что у человека либо активен иммунитет, либо он принимает антибактериальную терапию по поводу воспалительного заболевания.
- Скрытая бактериурия чаще всего определяется при плановой диспансеризации у людей, которых не беспокоит ни мочевой пузырь, ни почки, ни нарушенное мочеиспускание. Особенно часто в том смысле выявляется бессимптомная бактериурия у беременных.
- О том, что у пациента выявлена асимптомная бактериурия, можно говорить после положительного двухэтапного исследования урины. Сбор материала должен происходить с интервалом в сутки, а бактериальный показатель должен быть дважды подтвержденным в границах 100000 на один миллилитр урины.
Если в моче обнаружены бактерии в большом количестве – это называется бактериурией, и говорит о вероятности того, что в мочевыделительной системе развивается инфекция. Но перед тем, как предпринимать какие-либо шаги, нужно убедиться, что анализ был сдан правильно. Возможно, вы воспользовались нестерильной баночкой, и повторная диагностика выявит, что все показатели в норме. Иногда пересдавать анализы приходится 2-3 раза.
Какие же заболевания могут проявляться на начальных этапах только изменением вышеуказанного показателя?
- Уретрит. Если условно-патогенные микроорганизмы, находящиеся в мочевыделительном канале начинают активно размножаться (в результате различных причин), возникает воспаление уретры.
- Пиелонефрит. Вторая из наиболее частых причин появлений бактерий в моче. Воспаление почек также может быть первичным или вторичным.
- Цистит. Одна из двух наиболее вероятных патологий, сопровождающихся повышенным выделением микроорганизмов.
При обнаружении бактерий в анализе мочи необходимо определить, какие именно это бактерии, чтобы подобрать правильное лечение. Для этого проводится бактериологический посев мочи – бактерии помещаются в питательную среду и выращиваются в благоприятных для них условиях. С помощью такого исследования определяется вид бактерий, а также их чувствительность к антибиотикам.
Результат оценивается в колониеобразующих единицах, содержащиеся в 1 мл исследуемой жидкости. Если получены показатели, которые будут меньше 1000 КОЕ/мл, то в лечении, как правило, нет необходимости. Когда результаты исследования показали, что количество микроорганизмов от 1000 до 100 000 КОЕ/мл, то этот анализ может вызвать сомнения, будет необходима пересдача мочи.
Если количество микроорганизмов равно или превышает 100 000 КОЕ/мл, то можно говорить о связи воспаления именно с инфекцией. Необходимо провести обязательное лечение.
Лейкоциты и патогенные бактерии в моче свидетельствуют о возможном развитии таких заболеваний:
- пиелонефрит;
- интерстициальный нефрит;
- васкулит;
- атероэмболия почечных артерий;
- везикулит;
- цистит;
- уретрит;
- нефросклероз.
Эпителиальные клетки иногда присутствуют в материале для анализов, но в минимальном количестве.
Если в моче есть слизь и бактерии в концентрации, превышающей норму, причины обычно следующие:
- мочекаменная болезнь;
- нефриты;
- воспаление мочеточника, мочевого пузыря или почек.
Также микробы, эпителий и лейкоциты часто обнаруживаются вследствие неправильного сбора биологической жидкости. Наружные половые органы необходимо непосредственно перед мочеиспусканием тщательно вымыть, а емкость для транспортировки мочи лучше приобрести в аптеке, полностью стерильную.
Данный вид бактерий обитает в нижних отделах пищеварительной системы. Это грамотрицательные бактерии, которые выделяются во время акта дефекации. Попадая на половые органы, они размножаются в уретре, затем достигают мочевого пузыря.
Размножение микроорганизмов происходит очень быстро в любом из отделов мочевыделительной системы. При развитии данных бактерий в почках, появляется пиелонефрит, в уретре – уретрит, в мочевом пузыре – цистит. Escherichia coli чаще всего встречается при инфекционных заболеваниях мочевых путей.
Следующая после E. coli по встречаемости является Enterococcus faecalis. Являясь грамм положительной бактерией, она в норме присутствует в гастроинтестинальном тракте у здоровых людей, участвуя в пищеварении. Попадание в мочевой тракт происходит посредством каловых масс. После чего происходит бесконтрольных рост данной бактерии. Так же возможно инфицирование крови, раны и области таза.Инфекция вызванная Enterococcus faecalis трудно поддается лечению. Данная бактерия очень устойчива к большинству антибиотиков.
Очень много причин их появления, потому что это очень тяжелый период для женщины, создаются разные условия, когда застаивается моча и в ней начинают развиваться бактерии. Также во время беременности постоянно растет матка, которая давит на почки и не дает им полноценно работать.
Часто причиной бактериурии является гормональная перестройка. Нужно учитывать и физиологические особенности мочеполовой системы беременной женщины, мочеиспускательный канал размещен возле прямой кишки, при этом уретра слишком коротка. Кроме того, мочевой пузырь может оказаться приближенным к прямой кишке.
Изменение гормонального фона также может повлиять на появление бактерий в моче при беременности. Бактериурия возникает и при кариесе или из-за снижения иммунитета. У женщин, страдающих сахарным диабетом, также могут оказаться в моче бактерии.
Особенно рискуют заполучить бактерии беременные женщины, ведущие неупорядоченную сексуальную жизнь, то есть, часто меняющие половых партнеров. Такая же опасность подстерегает женщин, не соблюдающих надлежащим образом правила личной гигиены. Определенную угрозу беременности несут такие заболевания мочеполовой системы, как цистит и пиелонефрит.
В зависимости от количества выявленных в моче ребенка бактерий, могут возникнуть следующие заболевания:
- Для цистита и уретрита чаще характерны дизурические расстройства (задержка или недержание мочи, учащение мочеиспусканий в ночное время, мочеиспускание небольшими порциями), боли и жжение при мочеиспускании, слабость, вялость, повышение температуры до 37–38 градусов, боль внизу живота с иррадиацией в промежность и/или поясницу.
- Пиелонефрит, при котором возникают боли в поясничном отделе и животе, понос, озноб, повышенная температура, рвота. У новорожденных детей и младенцев при заболевании наблюдается полный отказ от приема пищи и общее беспокойство.
- Асимптомная бактериурия – состояние, при котором отсутствуют всякие признаки болезни. Это явление доброкачественное и не требующее лечения, так как повреждений почечной ткани при нем не возникает.
- Бактерии в моче у ребенка могут быть обнаружены при инфекционно-воспалительных заболеваниях мочевыделительной системы, которые развиваются на фоне врожденных пороков почек, мочеточников и мочевого пузыря, а также половой сферы (семявыводящих протоков, яичка) или при сложных врожденных пахово-мошоночных грыжах.
Соответственно, лечение бактерий в моче у ребенка происходит на основании данных исследования анализа и назначений врача, индивидуально в каждом конкретном случае. Лечить следует причину, то есть заболевание, которое предоставило возможность бактериям проникновения в мочу.
Обычно бактериурии сопутствуют какие-либо клинические проявления, но в некоторых случаях это явления протекает бессимптомно.
К наиболее характерным признакам бактериурии относят:
- частое мочеиспускание;
- боли и жжение при мочеиспускании;
- покраснение наружных половых органов, сопровождающееся зудом;
- недержание мочи;
- боли внизу живота;
- моча идет с резким, противным запахом, возможны примеси крови или слизи;
- цвет мочи очень мутный или имеет белесый оттенок.
Если инфекция поражает мочевой пузырь или уретру, температура тела не повышается, но при распространении инфекционного заражения на почки, возможно повышение температуры, тупая боль в поясничной области, тошнота и рвота.
Прежде всего, необходимо пройти детальное обследование для обнаружения характера и причины возникновения бактериурии. Также экспериментальным путем выявляется стойкость бактерий к тому или иному антибиотику.
Лечение направлено на устранение очага заболевания и на улучшение процесса мочеиспускания. Обычно назначаются антибиотики, нитрофураны и сульфаниламидные препараты.
Что бы предотвратить возникновение бактериурии необходимо обязательно соблюдать личную гигиену, а при любых подозрениях немедленно обращаться к специалисту. Сдача анализов не просто прихоть врачей, а способ оградить вас от опасных заболеваний. Если при обследовании обнаружены сомнительные микроорганизмы, повторите анализ.
источник
Анализ мочи – распространенное исследование, которому человек не раз подвергается в течение жизни. Состав мочи служит одним из первых показателей здоровья человека.
Моча состоит из органических компонентов и водного раствора солей. 90% мочи составляет вода. 10% – сухое вещество, сложное по химическому составу и включающее в себя около 1000 компонентов. Биохимический состав мочи у каждого человека различный. Также состав различается в зависимости от пола и возраста, питания, образа жизни и некоторых других факторов.
Анализ мочи считается достаточно простым исследованием, но для его правильной расшифровки необходимы профессиональные знания. На состав мочи влияет работа почек, деятельность других органов, различные процессы, в частности, обмен веществ. Также на состав мочи влияет работа органов малого таза. Но в любом случае, первое, на что указывает анализ мочи – в каком состоянии находятся почки и мочевыделительная система.
Анализ мочи показан в тех случаях, когда есть необходимость проследить эффективность проводимой терапии или выявить ее возможные побочные действия. Кроме того, анализ мочи назначается, если человек перенес инфекционные заболевания, и есть вероятность проникновения в организм стрептококков (часто это бывает при ангине). Для профилактики рекомендуется проводить анализ мочи один раз в год.
Клинический анализ мочи – это один из самых известных и часто используемых способов исследований мочи. Этот тест дает характеристики прозрачности, кислотности, цвета и удельного веса мочи. Кроме того, данный анализ позволяет определить содержание в моче глюкозы, гемоглобина, белка, кетоновых тел, желчных пигментов, лейкоцитов, эритроцитов, эпителиальных клеток или цилиндров. Также в процессе исследования проверяется, присутствуют ли в анализе мочи бактерии и слизь.
Биохимический анализ мочи – это исследование мочи, которое дает представление об уровне следующих компонентов: креатина, аминокислоты, креатинина, мочевой кислоты, мочевины, ферментов (амилаз, лактатдегидрогеназ). Данный анализ мочи дает возможность выявить уровень определенных гормонов для диагностирования эндокринных заболеваний.
Наряду с вышеперечисленными анализами мочи применяются пробы Каковского-Аддиса, Нечипоренко (выявляют количество форменных элементов крови в моче), Зимницкого, Реберга (характеризуют концентрационную и выделительную функции почек).
Общий анализ мочи зачастую проводят: при заболеваниях мочевыделительной системы; на профосмотрах для диагностики; в период лечения (оценка течения болезни, эффективность данного метода лечения, оценка риска развития осложнений).
Перед тем как проводить общий анализ мочи, не рекомендуется включать в рацион свежие фрукты или овощи, так как они могут привести к изменению цвета мочи, также необходимо исключить мочегонные средства. Для сбора мочи необходимо выполнить гигиену половых органов. Женщинам в период менструального цикла не следует проводить анализ мочи.
Общий анализ мочи проводится в клинических лабораториях по многим параметрам. Основными показателями при расшифровке результатов общего анализа мочи являются:
- цвет;
- прозрачность;
- запах;
- реакция мочи или рН;
- удельный вес (относительная плотность) мочи;
- белок в моче;
- глюкоза в моче;
- кетоновые тела в моче;
- билирубин в моче (желчный пигмент);
- эритроциты в моче;
- лейкоциты в моче;
- эпителиальные клетки в моче;
- цилиндры в моче;
- соли в моче;
- бактерии в моче;
- грибы в моче;
- слизь.

Расшифровка слизи в анализе мочи осуществляется лечащим врачом,но результат анализа не является диагнозом. Для постановки диагноза врач сопоставляет результаты анализа с показателями нормы, а также данными анамнеза, осмотра, жалобами пациента и результатами других анализов и обследований.
Слизь в общем анализе мочи является естественным выделением оболочки слизистых эпителиев. Она постоянно вырабатывается мочевыводящими путями (особенно у женщин). В период сбора мочи на анализ слизь проникает с выделениями из влагалища, поэтому при исследовании мочи у женщин слизь в общем анализе мочи очень часто находится в небольших количествах.
Немаловажным фактором при сборе мочи на анализ имеет чистота емкости для мочи, поскольку нередко именно недостаточная дезинфекция емкости является причиной обнаружения бактерий в анализе мочи. Для проведения сбора мочи на анализ необходимо соблюдать гигиену половых органов. Лучше использовать чистую емкость для мочи, сухую и стерильную, которая продается в аптеках.
Количество слизи в моче увеличивается при воспалительном процессе, проходящем в нижних отделах мочевыводящих путей. Поэтому присутствие слизи в общем анализе мочи говорит о наличии эпителиальных тканей в моче. Этому предшествует воспалительный процесс органов мочевыделительной системы, а также долговременный застой мочи в организме (приводит к большому количеству образующейся слизи и усложняет дренаж). Таким образом, определенное количество слизивыводится из организма с мочой.
Мочевыделительную систему к такому состоянию приводят системные (общие) и местные причины. Общие болезни, происходящие не от местных инфекций, являются системными причинами. К местным причинам следует отнести инфекции, которые проникают в мочеиспускательный канал снаружи (например, венерические заболевания).
Как правило, слизь и бактерии в анализе мочи обнаруживаются вследствие нарушения общеизвестных правил при сборе мочи на анализ. При выявлении слизи в большом содержании часто анализ проводят заново. Если происходит повторное выявление слизи в анализе мочи, человек направляется на диагностику заболевания.
Важно помнить – выявление слизи или бактерий в анализе мочи не всегда является патологией, поэтому в таких случаях анализ мочи следует сделать повторно, соблюдая при этом все правила.
Однако у женщин может возникнуть беспокойство, если в анализе мочи слизь обнаружена в большом ее содержании. Это свидетельствует о том, что нормальное функционирование мочеполовой системы нарушено. Слизь в анализе мочи – признак застойных процессов мочевого пузыря, почек, или же хронических воспалительных болезней (цистит, уретрит, пиелонефрит, нефропатия, мочекаменная или почечнокаменная болезнь).
Как правило, моча, находящаяся в мочевом пузыре, стерильна. Но когда происходит мочеиспускание, из нижнего отдела уретры в мочу проникают бактерии и слизь. Нормальное количество в анализе мочи бактерий не должно превышать 10 000 в 1 мл.
Обнаружение в анализе мочи бактерий (при качественном методе – больше одной бактерии, при количественном методе – более 100000 бактерий в 1 мл) называется бактериурией.
Бессимптомная бактериурия – наличие в анализе мочи бактерий при отсутствии жалоб пациента. Такое состояние может наблюдаться вследствие органического изменения мочевых путей, у женщин, которые ведут несистемную половую жизнь, у пожилых людей.
Важно помнить, что возникновение бессимптомной бактериурии увеличивает опасность развития инфекций, особенно при беременности (инфекции возникают примерно в 40 % случаев). В таких случаях определить наличие бактериурии и вид бактерий можно только путем бактериологического исследования.
источник
Бактериальный тонзиллит, или ангина – острое инфекционное заболевание, при котором бактериальному поражению подвергается лимфаденоидное глоточное кольцо, главным образом – небные миндалины.
Для постановки диагноза и назначения терапии необходимо обратиться к врачу
К вопросу лечения бактериального тонзиллита необходимо относиться очень серьезно и подходить к решению комплексно, так как частота развития осложнений при данном заболевании сохраняется на высоком уровне. Это связано с ростом вирулентности бактерий и развитием резистентности многих штаммов к антибиотикам.
Важную роль в возникновении данного недуга играет снижение иммунитета, изменение флоры ротовой полости в сторону увеличения количества патогенных бактерий, наличие хронических очагов инфекций в организме, сопутствующие соматические заболевания.
Какие бактерии вызывают ангину у детей и взрослых? Наиболее частым возбудителем ангины является бета-гемолитический стрептококк группы А, или пиогенный стрептококк. Реже патологию вызывают стрептококки группы С, D и G, арканобактерии, коринебактерии, анаэробы, спирохеты, микоплазмы, хламидии.
Передача пиогенного стрептококка происходит воздушно-капельным путем. Источником инфекции являются больные или бессимптомные носители. Наибольшая заболеваемость отмечается в зимне-весенний период на фоне авитаминоза и снижения иммунитета.
Основные симптомы болезни: боль в горле, повышение температуры тела выше 38,0 °C, слабость, головная боль, снижение аппетита, неприятный запах изо рта.
С целью уменьшения отека тканей при воспалении миндалин могут быть назначены антигистаминные препараты: Супрастин, Зиртек.
Реже стрептококковый тонзиллит может протекать со стертой клинической картиной: общее состояние пациента удовлетворительное, температура тела нормальная или субфебрильная (37,1–38,0 °C), небольшое чувство першения в горле.
Для диагностики воспаления миндалин врач проводит осмотр, фарингоскопию, определяет перечень необходимых лабораторных исследований.

При фарингоскопии с помощью специального зеркала специалист осматривает слизистую оболочку горла. По фото наглядно видно, что при ангине отмечается яркая гиперемия и отечность миндалин, не выходящая за пределы передних дужек. Поверхность миндалин покрыта гнойным налетом. Экссудат может быть и в лакунах в виде микроабсцессов, просвечивающих через слизистую оболочку.
При стрептококковой ангине определяется гиперемия задней стенки глотки. На мягком и твердом небе могут быть участки кровоизлияния в слизистую оболочку (геморрагии).
При осмотре отмечается увеличение и болезненность регионарных лимфатических узлов, чаще всего происходит одностороннее изменение подчелюстных лимфоузлов.
В клиническом анализе крови определяется лейкоцитоз, сдвиг лейкоцитарной формулы влево, т.е. увеличение количества нейтрофилов. Также отмечается увеличение СОЭ (скорости оседания эритроцитов). В сыворотке крови определяется С-реактивный белок.
- В общем анализе мочи могут быть следы белка.
- Для выявления стрептококковой инфекции выполняется экспресс-тест, который широко применяется благодаря своей точности (до 98%) и скорости получения результата (5–10 минут).
- Для дальнейшего подтверждения или уточнения возбудителя бактериальной ангины выполняется забор материала с поверхности миндалин и задней стенки глотки для бактериологического посева с последующим определением антибактериальной чувствительности.
Помимо основных методов диагностики врач может дополнительно направить на электрокардиографию, ультразвуковое исследование почек, консультацию смежных специалистов.
- Современные антибиотики: эффективность и побочное действие
- Лечение хреном: 5 средств домашнего приготовления
- 8 мифов об иглоукалывании
Рекомендуется в ранние сроки обратиться к врачу – терапевту, педиатру или отоларингологу. Чаще всего общее состояние пациента средней тяжести и не всегда требует терапии в условиях стационара.

Лечение бактериального тонзиллита в домашних условиях должно проводиться только после консультации врача, следуя его рекомендациям.
При ангине показан постельный режим, молочно-растительная, витаминизированная пища и обильное питье. Исключается кислая, острая, горячая, холодная еда и напитки, которые могут раздражать слизистые оболочки.
Очень важно поддерживать водный баланс, в частности при высокой температуре тела и выраженной интоксикации.
Для выявления стрептококковой инфекции выполняется экспресс-тест, который широко применяется благодаря своей точности (до 98%) и скорости получения результата (5–10 минут).
- От предполагаемого возбудителя болезни будет зависеть то, как лечить ту или иную форму ангины.
- Медикаментозная терапия при бактериальной ангине включает системные антибиотики, жаропонижающие и противовоспалительные препараты, местную терапию в виде полосканий и обработки горла антисептиками.
- Основные антибактериальные препараты для лечения ангины бактериальной природы:
- Амоксициллин;
- Амоксиклав;
- Цефуроксим;
- Азитромицин;
- Кларитромицин.
Средняя длительность применения антибиотиков составляет 7–10 дней.
Необходимо строго следовать рекомендациям по антибактериальному лечению. Нерациональная антибиотикотерапия является частой причиной формирования хронического тонзиллита, а также роста резистентности бактерий к антибиотикам. Прежде чем менять дозировку или длительность приема, следует проконсультироваться с врачом.
При повышении температуры тела выше 38,5 °C или при наличии выраженных болей рекомендуются нестероидные противовоспалительные препараты:
С целью уменьшения отека тканей при воспалении миндалин могут быть назначены антигистаминные препараты: Супрастин, Зиртек.
Для полоскания горла рекомендуется 0,05% раствор Хлоргексидина, 0,02% раствор Нитрофурала в течение 7 дней. Дополнительно можно использовать отвары лекарственных трав – ромашки, календулы, эвкалипта, шалфея. Также в домашних условиях часто применяют полоскания раствором Фурацилина, растворами с морской солью, экстрактом чайного дерева.
Антисептические препараты применяют и в виде таблеток/пастилок для рассасывания: Стрепсилс, Лизобакт.
Для повышения иммунитета могут быть назначены иммуномодуляторы: ИРС 19, Имудон. Действующим веществом данных препаратов являются лизаты микроорганизмов. Курс лечения составляет до 10 дней.

- Для ингаляций в домашних условиях используется алоэ, эвкалипт, ромашка.
- При выраженной интоксикации, болевом синдроме и гипертермии требуется госпитализация в инфекционное отделение.
- Повторный посев для определения эрадикации возбудителя выполняется через 4 недели после окончания приема антибактериальных препаратов.
При недостаточно эффективном контроле микробного возбудителя могут возникнуть различные осложнения. Особенно это касается бета-гемолитического стрептококка группы А. При несвоевременной или неадекватной терапии возможны гнойные (паратонзиллярный и заглоточный абсцесс) и негнойные (эндокардит, ревматизм, острый гломерулонефрит, постстрептококковый реактивный артрит) осложнения.
При ангине показан постельный режим, молочно-растительная, витаминизированная пища и обильное питье. Исключается кислая, острая, горячая, холодная еда и напитки, которые могут раздражать слизистые оболочки.
Стрептококковый тонзиллит при тяжелой инвазии возбудителя может также привести к развитию синдрома стрептококкового токсического шока. Данное состояние характеризуется снижением давления, патологией свертывающей системы крови и полиорганной недостаточностью.
Тонзиллит или обыкновенная ангина – патология, знакомая каждому. Пожалуй, нет ни одного человека, который хотя бы раз в жизни не болел данным заболеванием. По характеру проявления тонзиллит представляет собой типовую респираторную инфекцию.
Особых сложностей в лечении недуга не имеется, главное в этом деле – грамотный и своевременный подход. В сегодняшнем материале поговорим о бактериальной форме ангины, его особенностях и способах терапии. Интересно? Тогда обязательно дочитайте приведенную ниже статью до конца.
Бактериальный тонзиллит – это воспаление небных миндалин, вызванное бактериями
Бактериальный тонзиллит – это воспалительный процесс, развивающийся в дыхательной системе человека. Провокатором воспаления являются патогенные бактерии, которые преимущественно поражают небные миндалины и носоглоточные ткани.
Вызвать подобный тонзиллит могут все виды бактерий, однако чаще всего он развивается из-за неблагоприятной деятельности стрептококков.
Реже патология провоцируется:
- анкранобактериями
- микоплазмами
- хламидиями
- нейссериями
Первопричина развития бактериального тонзиллита – заражение инфекцией воздушно-капельным путем. Факторами предрасположенности к появлению воспаления миндалин и носоглотки могут стать:
- общие и локальные переохлаждения организма
- слабый иммунитет
- недавно перенесенная ОРВИ
- хронические патологии человека
- частый контакт с носителем инфекции
Симптоматика бактериального тонзиллита стандартна для заболеваний дыхательной системы. Практически всегда при данном недуге наблюдаются:
- повышенная температура тела до 38 градусов
- головная боль
- сонливость
- слабость
- озноб
- общее лихорадочное состояние
- боли в горле
- покраснение и появление налета на небных миндалинах, носоглоточных тканях
Отличительной особенностью бактериальной ангины от других видов болезни является отсутствие насморка и конъюнктивитов. В остальном же, болезнь протекает в обычном для ЛОР-недугов режиме.
Заболевание может протекать в острой и хронической форме
Бактериальный тонзиллит подразделяется на два основных вида по характеру своего протекания. В медицине выделяют:
- Острую форму патологии, которая проявляется разово и в ярко выраженном виде. Такой тонзиллит развивается по факту совпадения нескольких неблагоприятных факторов и при грамотном подходе к лечению устраняется в довольно-таки короткие сроки.
- Хроническую ангину бактериального генеза, развивающуюся при систематических проявлениях острой формы недуга или отсутствии терапии единожды развившейся патологии. Отличительной чертой данной формы тонзиллита является то, что небные миндалины и носоглотка постоянно находятся под неблагоприятным воздействием патогенных бактерий. Хроническая ангина протекает в менее ярко выраженном режиме, однако периодически способна обостряться и протекать как острая форма недуга. Лечить хронический тонзиллит заметно сложней, поэтому и допускать его развития нежелательно. Особенно когда речь идет о бактериальном поражении дыхательной системы.
Помимо параметра протекания, для классификации бактериального тонзиллита используют фактор патогенной микрофлоры. Как было отмечено выше, чаще всего встречается стрептококковая ангина, однако не исключены и такие виды поражения как:
- смешанные, при которых неблагоприятная микрофлора представлена и вирусами, и бактериями
- хламидиозные, характеризующиеся воспалением миндалин и носоглотки из-за деятельности хламидий
- микроплазменные, развивающиеся по причине заражения микоплазмами, и другие
Определить вид бактериального тонзиллита по параметру патогенных микроорганизмов возможно только по итогу проведения комплексной диагностики заболевшего человека.
Учитывая это, при первых проявлениях ангины лучше не медлить, не заниматься самолечением, а сразу же посетить поликлинику для организации максимально качественной и продуктивной терапии.
Такой подход однозначно наиболее целесообразный при лечении тонзиллита бактериального генеза.
Запущенный недуг может вызвать ряд серьезных осложнений
Ангине бактериальной природы свойственно осложняться. Как правило, неблагоприятные последствия патологии имеют место, если больной не ответственно подошел к терапии своего недуга или же вовсе проигнорировал факт его наличия.
Осложнения бактериального тонзиллита могут быть как местными, так и общими. Серьезность последствий напрямую зависит от тяжести самой ангины и особенностей организма больного.
Что касается общих осложнений тонзиллита, поражающих обширные части или весь организм целиком, к ним относят:
- ревматизмы разной степени тяжести
- сепсис
- обострения аппендицита
- проблемы с почками
- развитие хронических патологий дыхательной системы
- усиление имеющихся хронических заболеваний
- пневмонию
К счастью, столь опасные последствия ангины встречаются редко и только в запущенных клинических случаях. Обычно бактериальный тонзиллит провоцирует местные осложнения, самыми встречаемыми из которых считаются:
- абсцессы, флегмоны носоглоточных и миндальных тканей
- отиты разной формации
- отечность гортани
- кровотечения пораженных тканей дыхательных путей
- более тяжелые формы ОРВИ
Несмотря на то, что местные осложнения ангины устранить проще, допускать их также не следует. В противном случае 1-2 недели, которые следовало потратить на избавление от тонзиллита, превратятся в несколько месяцев сложнейшей терапии ее последствий. Естественно, доводить положение дел до подобного стечения обстоятельств не стоит.
Антибиотики – основа лечения бактериального тонзиллита
Лечение бактериального тонзиллита – комплексная процедура, которая реализуется сразу в нескольких направлениях. С одной стороны для полного излечения от недуга требуется побороть очаг инфекции, с другой – купировать неприятные симптомы болезни. Для достижения отмеченных целей всегда применяются медикаментозные препараты.
В случае с бактериальной ангиной в их перечень входят:
- Антибиотики, которые подбираются в соответствии с результатами анализов конкретного больного. Конечно, можно использовать и антибактериальные препараты общего воздействия, способные бороться со всеми видами бактерий. Но будет ли от этого должный эффект? Скорей всего – нет, так как на патогенную микрофлору следует воздействовать с учетом ее вида и специфики жизнедеятельности. Осуществить это можно только после посещения поликлиники и прохождения специализированных методик обследования, поэтому при первых признаках бактериального тонзиллита лучше не медлить с посещением доктора. Самолечение данной патологии осуществляется исключительно на страх и риск больного. Для общей информации отметим, что чаще всего при бактериальной ангине назначаются таблетированные антибиотики по типу Азитромицина, Флемоксина и Сумамеда. Если же характер течения недуга серьезен или у человека обнаружен хронический тонзиллит – не исключено назначение инъекционных антибиотиков. Окончательный выбор всегда должен делать профессиональный врач.
- Препараты, помогающие купировать симптомы ангины. К их числу относят всевозможные таблетки или пастилки от болей в горле, растворы для полоскания пораженной носоглотки, обезболивающие, спреи, жаропонижающие и подобные средства. В общем, все зависит от проявлений болезни у конкретно взятого больного. До посещения доктора антисимптоматическая терапия допускается даже с самоорганизацией, однако важно помнить: подобное лечение поможет устранить только симптомы и только на определенное время, для полного избавления от бактериальной ангины необходим качественный подбор и последующий прием антибиотиков.
- Иммуностимулирующие медикаменты. Данный класс препаратов применяется для ускорения общей длительности лечения, так как отлично помогает организму бороться с патогенными микроорганизмами. Обычно больным тонзиллитом назначают легкие иммуномодуляторы и витаминные комплексы.
В среднем, лечение бактериальной ангины длится 1-3 недели. Окончательная длительность терапии определяется с учетом особенностей конкретно взятого случая и во многом зависит от тяжести недуга у больного.
Как можно было понять из представленной выше информации, самолечение бактериального тонзиллита – нехорошая идея, поэтому при появлении данного недуга следует поскорей посетить поликлинику. Только такой подход может гарантировать успех терапии. В остальных случаях лечение организуется исключительно на удачу, что просто недопустимо по отношению к здоровью любого человека.
Прием профильных медикаментов – обязательная и главная составляющая в терапии бактериального тонзиллита. Методики народной медицины полностью заменить препараты не способны, однако выступить для них неплохим подспорьем вполне.
Для ускорения процесса терапии и увеличения эффекта от принимаемых лекарств следует:
- Проводить паровые ингаляции. Отлично подойдет вдыхание паров над емкостью с водой, в которой только что кипели несколько картофелин и луковиц. Ингаляционные процедуры желательно повторять дважды в сутки и один раз обязательно перед сном. Противопоказаний у ингаляции немного. Данный метод терапии не используется лишь при гнойных поражениях миндалин, а также при высокой температуре у больного.
- Использовать солевые растворы для полоскания. Приготовить такие очень просто – необходимо смешать 1 чайную ложку столовой соли, половину чайной ложки соды и стакан кипяченой теплой воды. Полученная смесь используется для разового полоскания носоглотки. Полоскательные процедуры важно повторять не менее 7-8 раз в сутки. Обязательны полоскания после каждого приема пищи.
- Увеличить потребление в пищу меда, чеснока и лука. В принципе, профильных пояснений здесь не требуется. Данные продукты гарантированно ускорят процесс избавления от патогенных бактерий и помогут организму восстановить иммунные функции. Чем больше меда, чеснока и лука будет употребляться в пищу – тем лучше. Естественно, действовать нужно без фанатизма и отказаться от данных продуктов при аллергии на них. В остальном же ограничений в плане приема отмеченных продуктов не имеется.
Помимо использования рассмотренных методик народной медицины, в процессе избавления от бактериальной ангины ничего не требуется. Их комбинация с правильно подобранными препаратами однозначно позволит достичь максимального эффекта в лечении тонзиллита.
В завершение сегодняшней статьи рассмотрим основные отличия бактериального тонзиллита от вирусного. Во-первых, следует выделить сущность обеих патогенных микрофлоры.
Вирусы – это типовые паразиты, которые при попадании в организм незамедлительно начинают его атаку.
Бактерии же являются условно-патогенными микроорганизмами и начинают неблагоприятно воздействовать на организм только при определенных обстоятельствах (падение иммунитета, переохлаждение и т.п.).
Несмотря на подобную разницу, бороться с вирусами слегка сложней, нежели с бактериями. В основном это связано с тем, что вирусная микрофлора находится в организме человека кратковременно – на период болезни, а бактерии способны обитать на слизистых оболочках очень долго и периодически активировать свою патогенность.
В плане проявления бактериальный тонзиллит также отличается от вирусной формации недуга.
Как правило, заражение бактериями проявляется исключительно локально, то есть – кроме миндалин и носоглотки в дыхательной системе ничего не поражается. Помимо этого, бактериальный тонзиллит развивается долго (до 15 дней) и всегда сопровождается невысокой температурой (до 38 градусов по Цельсию).
Для вирусной ангины, напротив, характерно стремительное развитие и ярко выраженное, высокое повышение температуры тела больного (до 39-40 градусов). В остальном же, за исключением процесса терапии, виды ангины практически идентичны.
Из видео можно узнать, как лечить тонзиллит в домашних условиях:
Как избавится от тонзиллита навсегда: лечение и профилактика болезни
Пожалуй, на этом наиболее важные положения по теме сегодняшней статьи подошли к концу. Надеемся, представленный материал был для вас полезен и дал ответы на интересующие вопросы. Здоровья вам и удачного лечения всех болезней!
Бактериальный тонзиллит возникает у многих людей, перенесших острую респираторную инфекцию. Обычно эта патология не представляет опасности для здоровья пациента. Однако при неправильном лечении, сниженном иммунитете возможно развитие осложнений, переход острого воспаления в хроническую форму.
Небные миндалины, располагающиеся в ротоглотке, играют роль фильтра, который препятствует проникновению патогенов в организм человека. При снижении местных защитных сил из-за переохлаждения, респираторной инфекции, в них могут проникать болезнетворные бактерии. Это приводит к развитию воспаления, называемого тонзиллитом, или ангиной.
Заболевание чаще всего вызывают стафилококки и стрептококки. Передача возбудителя происходит воздушно-капельным путем, хотя возможно проникновение бактерий через загрязненные предметы, продукты, грязные руки.
Заболевание проявляется общими и специфическими симптомами. Первая группа признаков характерна для большинства воспалительных патологий верхних дыхательных путей и включает в себя:
- повышение температуры тела;
- симптомы интоксикации – ознобы, ломота в суставах, боль в мышцах, недомогание.
Специфические проявления возникают только при ангине. К ним относятся покраснение, отек слизистой оболочки миндалин, боль в горле, которая становится интенсивнее при глотании.
В зависимости от формы воспалительного процесса характерные для них симптомы.
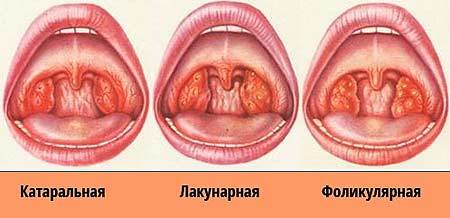
Это наиболее легкий вариант бактериального тонзиллита. Клиническая картина развивается быстро – сначала появляется дискомфорт в горле, першение, которое постепенно становится интенсивнее, возникает боль. Вместе с этим больного беспокоят общие проявления интоксикации, однако температура тела обычно не превышает 38 градусов.
Миндалины при катаральной ангине отечны, увеличены в размерах, их слизистая гиперемирована. При пальпации подчелюстных и шейных лимфоузлов определяется их увеличение и болезненность.
Длительность заболевания в этом случае обычно составляет не более пяти дней.
Для этого типа ангины характерен подъем температуры тела до 39 градусов, однако у некоторых пациентов возможна небольшая лихорадка. Симптомы интоксикации выражены более ярко по сравнению с катаральной формой. У детей лихорадка нередко сопровождается рвотой, нарушением сознания, другими неврологическими явлениями.
Боль в горле появляется в первые часы болезни, из-за ее интенсивности пациент может отказываться от еды.
При осмотре определяется значительная припухлость и покраснение миндалин, наличие на их поверхности точек желтого цвета (заполненных гноем фолликулов).
Вскрытие пузырьков обычно происходит на третий день болезни, это сопровождается снижением лихорадки, улучшением общего состояния больного. Выздоровление при отсутствии осложнений чаще всего наступает через 7 дней после начала заболевания.
Клинические проявления данной формы ангины подобны симптомам фолликулярного тонзиллита. Однако лакунарное воспаление отличается более тяжелым течением.
В этом случае отмечается скопление гноя в большем количестве в углублениях на поверхности миндалин – лакунах. Это проявляется в виде пятен желтоватого цвета на слизистой оболочке. В тяжелых случаях гной может покрывать поверхность миндалин в виде налета, который легко соскабливается, не оставляя на своем месте дефекта тканей.
Длительность заболевания составляет 7 дней, однако при наличии осложнений срок выздоровления может увеличиться.
Проявления данного типа тонзиллита напоминают симптомы лакунарной ангины, но в этом случае налет представлен фибриновой пленкой. Она полностью покрывает слизистую оболочку миндалин, может распространяться на расположенные поблизости ткани.
Такая пленка отделяется без труда, не оставляя следов на слизистой оболочке. Этот признак позволяет отличить фибринозную ангину от поражения миндалин при дифтерии – в этом случае налет тяжело снимается, на его месте остаются кровоточащие язвочки и эрозии.
Этот вид ангины диагностируется в редких случаях, обычно она развивается на фоне тяжелого бактериального тонзиллита. Он отличается возникновением в тканях миндалин гнойника без четких границ, также возможно поражение расположенных поблизости тканей. Чаще всего флегмонозная ангина носит односторонний характер.
Миндалина при наличии гнойника значительно увеличивается в размерах, становится отечной, ее поверхность гиперемирована. При пальпации отмечается значительная болезненность. Пациент при этом жалуется на боль, интенсивность которой со временем увеличивается, затруднение при проглатывании пищи. Отмечаются также ярко выраженные симптомы интоксикации организма.
Несмотря на то, что оба вида ангины вызваны патогенными микроорганизмами, они существенно отличаются по клиническому течению и проявлениям. Это заключается в следующих особенностях:
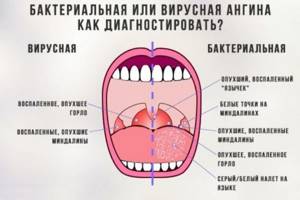
- вирусный тонзиллит обычно имеет первичный характер, его проявления становятся заметными почти сразу же после проникновения возбудителя в ткани. Бактериальный тонзиллит чаще развивается на фоне уже имеющейся респираторной инфекции;
- вирусное поражение слизистой отличается широким распространением – в патологический процесс может вовлекаться рото-, носоглотка, гортань и другие отделы дыхательной системы. При этом отмечается значительное повышение температуры тела (до 40 градусов);
- бактериальный процесс чаще носит локальный характер, поражение окружающих тканей отмечается только в тяжелых случаях. Температура тела при этом редко превышает 38 градусов.
Как лечить бактериальный тонзиллит? Для того, чтобы терапия была эффективной, необходимо, чтобы она была комплексной. Прежде всего она должна включать в себя препараты, действие которых направлено на устранение причины инфекции. Вместе с этим проводится симптоматическая терапия, которая помогает снизить выраженность проявлений заболевания, улучшить общее состояние пациента.
Всем пациентам с подозрением на бактериальную природу воспаления назначают антибиотики. Предпочтение отдают следующим группам препаратов:
- пенициллины (Ампиокс, Амоксициллин, Амоксиклав);
- макролиды (Эритромицин, Азитромицин);
- цефалоспорины (Цефтриаксон).
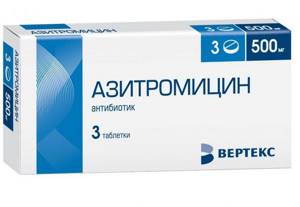
Наиболее эффективным препаратов считается Азитромицин. Он выпускается в упаковках по три таблеток 500 мг. На курс лечения достаточно такого количества препарата.
Азитромицин принимают по одной таблетке за час до еды раз в сутки в течение трех дней.
Если после этого не отмечается улучшения самочувствия, снижения выраженности симптомов, необходимо провести дополнительное обследование, изменить схему лечения.
Лечение бактериального тонзиллита включает в себя также местную терапию при помощи антисептиков (Мирамистина). Эти средства в виде растворов помогают уничтожить скопившиеся на поверхности слизистой оболочки бактерии, удалить гной.
Для снижения выраженности воспаления показано применять антигистаминные средства (Супрастин). Если температура тела превышает 38 градусов, больному следует принимать жаропонижающие препараты, например, Парацетамол.
Если у пациента диагностирован бактериальный тонзиллит, лечение в домашних условиях без медикаментозной терапии окажется неэффективным. Народные методы показаны только как дополнение к медикаментам, которые борются с причиной инфекции.
Для уменьшения выраженности симптомов рекомендуется проводить следующие процедуры:
- полоскать горло раствором поваренной соли или пищевой соды;
- употреблять несколько раз в день мед после еды;
- пить большое количество теплых витаминизированных напитков – морсов, компотов и т.д.
Перечисленных выше рекомендаций достаточно для повышения эффективности медикаментозной терапии.
Профилактика заболевания не представляет сложности. Для этого нужно соблюдать несколько рекомендаций:
- избегать переохлаждений;
- поддерживать иммунитет на высоком уровне – закаляться, принимать витамины, заниматься физкультурой;
- не контактировать с больными респираторной инфекцией;
- не употреблять слишком холодные, горячие напитки и пищу.
При появлении признаков бактериального тонзиллита следует как можно скорее обратиться к врачу, пройти обследование и начать лечение. Это поможет предотвратить развитие осложнений заболевания и добиться быстрого выздоровления.
При бактериальном тонзиллите боль в горле часто возникает одномоментно и спонтанно: ложась спать вечером, ещё чувствуешь себя вполне здоровым человеком, а проснувшись посреди ночи или поутру, обнаруживаешь боль в горле, мешающую пить, есть и разговаривать. Затем к клинической картине добавляется головная боль, высокая температура, вялость и ломота во всём теле. Все эти симптомы указывают на инфекционное заболевание горла – бактериальный тонзиллит. Как лечить данный недуг?
Тонзиллитом в медицине называют воспаление нёбных миндалин. Заболевание может приобретать острую форму (ангина) и хроническую, бывает вирусным и бактериальным. Во втором случае болезнь провоцируют бактерии (чаще всего стрептококки и стафилококки).
Около 15% людей являются носителями этих бактерий. В пассивном состоянии эти микроорганизмы не создают никаких проблем. Но некоторые факторы (переохлаждение, резкий перепад температуры и др.
) способны активизировать их, вызывая тем самым воспалительный процесс.
Причиной бактериального тонзиллита всегда становятся бактерии. Чаще всего активизируются гемолитический стрептококк и стафилококк. Инфекцию можно подхватить при контакте с больными или распространении инфекции из соседних с горлом структур.
Зубы, поражённые кариесом, также могут стать причиной распространения болезнетворных бактерий. Однако не все, кто оказывается в зоне воздействия возбудителей, заболевают. Здоровый иммунитет в состоянии защитить организм от заражения.
Если защитные силы ослабевают, тогда и развиваются воспалительные процессы.
Факторы, способствующие ослаблению иммунитета и развитию тонзиллита:
- Хронические простудные заболевания;
- Переохлаждение;
- Гиповитаминоз;
- Сильный стресс;
- Переутомление;
- Переходный возраст;
- Смена климата (с тёплого на более холодный);
- Сквозняки.
Как только иммунитет «даёт слабину», стрептококк начинает активно размножаться, выделяя в кровь особые вещества, которые ещё больше подавляют иммунитет. Данный фактор негативного воздействия бактерий способствует тому, что инфекция может распространиться по всему организму и вызвать серьёзные осложнения, например, гломерулонефрит, кардиомиопатию, артрозы.
Бактериальный тонзиллит может протекать в острой или хронической форме. Для острой формы, т. е. ангины, характерно внезапное начало с повышением температуры тела до 38–39 º, головной болью, слабостью.
Основным проявлением болезни становится сильная боль в горле, которая усиливается при глотании. При осмотре доктор выявляет на миндалинах жёлтые гнойнички или серо-белый налёт.
Под подбородком можно прощупать увеличенные лимфоузлы.
По разным причинам (неправильное или несвоевременное лечение, ослабленный иммунитет) острый тонзиллит может перетекать в хронический. При таком течении недуга воспаление в глотке наблюдается постоянно. Периодически воспаление обостряется, проявляя симптомы, сходные с ангиной.
В отличие от вирусной разновидности, бактериальный тонзиллит не сопровождается такими симптомами, как ринит и конъюнктивит. Вторая особенность – бактериальное воспаление почти никогда не протекает в лёгкой форме. На поверхности гланд пациентов, как правило, можно обнаружить гнойные скопления.
Патогенные микроорганизмы, атакующие миндалины, выделяют токсичные продукты, которые распространяются по всему организму. В результате из защитного органа нёбные миндалины превращаются в источник отравления.
Симптомы интоксикации нарастают постепенно. Если они длятся на протяжении долгого периода, то со временем могут развиться функциональные нарушения со стороны сердца, суставов, почек и головного мозга. Наиболее опасными осложнениями тонзиллита считаются:
- Ревматизм;
- Артериальная гипертония;
- Артрит;
- Миокардит;
- Гломерулонефрит.
К лечению бактериального тонзиллита следует подходить комплексно. Необходимо применять медикаментозные средства, домашние процедуры и народные рецепты, одобренные отоларингологом.
Медикаментозное лечение бактериального тонзиллита осуществляется консервативными или хирургическими методами. Выбор способа терапии зависит от формы, степени болезни, возраста и общего состояния здоровья пациента.
Консервативное лечение показано при остром тонзиллите и при отсутствии ярко выраженных признаков интоксикации организма.
При острой форме комплекс мероприятий включает:
- Обильное питьё (тёплое молоко, отвары, чаи, кисели). Приём жидкости не только облегчает боль в горле, но и выводит токсины из организма.
- Постельный режим.
- Диету. Пища должна быть мягкой или жидкой по консистенции (каши, овощные и мясные пюре, супы). Под запретом – кислые, соленые, острые блюда.
- Назначение антибиотиков, которые подбираются с учётом чувствительности к возбудителю, обезболивающих препаратов (Парацетамол, Нимесулид) и иммуностимулирующих препаратов (Иммунал, Бронхомунал, Рибомунил). Для повышения местного иммунитета слизистой глотки показано применение назальных спреев (ИРС-19) или пастилок (Иммудон, Лизобакт, Гексализ).
- Регулярные (через каждые 1–1,5 часа) полоскания горла растворами антисептиков. Подойдут раствор пищевой соли, отвары лекарственных трав (шалфей, ромашка, эвкалипт) или готовые аптечные препараты (Мирамистин, Хлоргексидин, Гексорал, Стоп-Ангин).
Распространенные антибиотики при тонзиллите
Лечение хронической формы бактериального тонзиллита состоит из нескольких этапов. В период ремиссии назначаются следующие процедуры:
- Санация миндалин. Так называют промывание гланд лекарственными растворами. В настоящее время санацию проводят с использованием ультразвука посредством аппарата «Тонзиллор». Существуют и более сложные процедуры, например, гидровакуумаспирация, при которой миндалины промывают, затем вакуумным отсосом выкачивают из них гнойное содержимое.
- Физиотерапия (электрофорез, УВЧ, квантовая терапия).
- Медикаментозная терапия. Врач обычно назначает витамины и иммуномодуляторы (Ликопид, Иммунал, Полиоксидоний).
Такие курсы лечения при хроническом бактериальном тонзиллите проводят 1 раз в полгода в течение 2 лет. При обострениях недуга рекомендуются полоскания и приём антибиотиков.
Хирургическое удаление миндалин (тонзиллэктомия) показано в следующих случаях:
- Если консервативное лечение не дало результата.
- В случае развития осложнений (ревматизма, миокардита, нефрита и др.).
- При паратонзиллярном абсцессе (воспалении мягких тканей, расположенных за миндалинами).
Операция проводится в условиях стационара под местным наркозом. Нёбные миндалины вырезают с помощью традиционных инструментов (скальпеля, ножниц) или лазерного, радио- или ультразвукового воздействия.
При диагнозе бактериальный тонзиллит народное лечение предполагает проведение местных процедур: полосканий или орошений горла. Для полоскания применяют настои календулы, ромашки, шалфея, эвкалипта.
Симптомы ангины поможет снять и раствор прополиса. Средство готовится очень просто: аптечную настойку прополиса необходимо развести тёплой водой (1:1) и полоскать горло несколько раз в день. В моменты сильных болей в горле используют раствор для полоскания на основе йода, соли и соды.
Предлагаем рецепты настоев, которые наиболее часто используют для полосканий:
- Цвет ромашки аптечной (6 частей), цвет липы (4 части). Одну ст. ложку смеси залейте 1 стаканом горячей воды, настаивайте в течение 20 минут, процедите, охладите, употребляйте в тёплом виде.
- Трава душицы (4 части), корень алтея (1 часть), кора дуба обыкновенного (5 частей). Способ приготовления настоя, как в предыдущем рецепте.
- Корень алтея лекарственного (3 части), листья шалфея лекарственного (4 части), цветки бузины чёрной (3 части). Способ приготовления тот же.
- Листья мяты перечной (3 части), листья шалфея лекарственного (3 части), цветки ромашки лекарственной (3 части), плоды фенхеля (1 часть).
Для полосканий и ингаляций можно использовать такие настойки:
- Полбутылки измельчённых листьев алоэ засыпьте сахаром, настаивайте в течение 3 дней, после чего залейте раствор 40% спирта до краёв бутылки, настаивайте 3 дня. Применяйте по 50 капель на полстакана тёплой воды.
- 20 г листьев и цветков зверобоя настаивайте на 100 мл 70% спирта в течение 2 недель. Процедите и используйте по 40 капель на полстакана тёплой воды.
При атрофических тонзиллитах стоит использовать масла: облепихи (орошают миндалины 3 раза в день в течение двух недель), пихтовое масло (наносят на миндалины с помощью ватного тампона или шприца, применяют 5 раз в день в течение недели). Очень популярны продукты пчеловодства: Для полосканий 1 ст. ложку мёда растворите в стакане тёплой воды.
Очень эффективное воздействие оказывает такое средство: отожмите сок из тщательно промытых и измельчённых листьев мать-и-мачехи, смешайте в равных пропорциях сок мать-и-мачехи, луковый сок и красное вино. Уберите приготовленную смесь в холодильник. Перед употреблением взболтайте. Применяйте 3 раза в день по 1 ст. ложке.
Осуществляя лечение тонзиллита в домашних условиях, помните, что смазывание горла керосином и формалином недопустимо: это может спровоцировать перерождение лимфоидной ткани в злокачественную, что подтверждено клиническими наблюдениями.
Также помните: Все народные средства будут эффективны в начале заболевания. Если проводить лечение с самых первых симптомов, когда горло начинает немного болеть или только першит, то можно избежать более серьёзных проявлений бактериального тонзиллита.
В качестве профилактики тонзиллита рекомендуется предпринимать следующие меры:
- Провести полную санацию ротовой полости и носоглотки.
- Вылечить кариозные зубы, воспалительные заболевания десен, аденоиды.
- Выполнять массаж передней части шеи по направлению от нижней челюсти к груди (особенно в зимнее время перед выходом на улицу).
- Применять природные иммуностимулирующие средства: прополис, чеснок, ромашку, эхинацею, женьшень.
- Промывать лакуны нёбных миндалин и полоскать глотку тёплым солевым раствором.
- Совершать ежедневный туалет глотки и полости рта утром и вечером.
- Закалять весь организм и миндалины в частности. Их закаляют холодом (холодные напитки, мороженое), но только в здоровые периоды. Пьют напитки не залпом, а маленькими глотками. Мороженое едят не спеша, маленькой ложечкой.
- Хорошее здоровье организма зависит от правильного питания. В рационе должны присутствовать продукты, богатые витаминами и микроэлементами.
Никто из нас не любит болеть. Поэтому проще всего предупредить патологический процесс, чем потом его лечить. Бактериальный тонзиллит – это заболевание, которое можно предупредить и уменьшить тем самым риск воспаления. С этой целью необходимо уделять много внимания укреплению иммунитета. Но даже если вы заболели, то стоит тут же приняться за лечение.
При первых симптомах бактериального тонзиллита полезно начать полоскания лечебными растворами или отварами. Помните, что терапия должна быть грамотной, поэтому прежде всего необходимо проконсультироваться с ЛОР-врачом. Полоскания отварами также могут оказать существенную помощь в ходе лечения.
источник