Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Вернуться к оглавлению
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
К этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Вернуться к оглавлению
В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Вернуться к оглавлению
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
источник
Кишечное кровотечение выделение крови в просвет толстой или тонкой кишки – симптом, требующий скорейшего врачебного вмешательства. Его причиной может быть патологический процесс в кишечнике и в сопряженных с ним органах, либо травма. Если вовремя не принять меры по остановке, оно может представлять серьезную опасность для жизни больного.
Кровотечение 12-перстной кишки – самые распространенное после желудочного. На его долю приходится 30% от всех случаев желудочно-кишечных кровоизлияний (на долю желудочного – больше 50%). 10% источников поражения локализуются в толстом кишечнике, и 1% – в тонком.
Профузное желудочное кровотечение различить с кишечным достаточно непросто из-за схожести их признаков, соседнего расположения органов и принадлежности к единой системе.
Международной классификацией болезней десятого пересмотра (МКБ-10) кровоизлияния желудка и кишечника объединены в одну группу К92.
По локализации кровопотерь:
- Возникшие в верхнем отделе кишечника (12-перстной кишке),
- Возникшие в нижнем отделе кишечника (тонкой, толстой, прямой кишке).
По способу проявления:
- Имеющие явные признаки присутствия,
- Скрытые, незаметные для пострадавшего.
Виды желудочно-кишечных кровотечений
По характеру протекания:
- В острой форме,
- В хронической форме.
По длительности:
Сопровождаться потерей крови в кишечнике может довольно обширный круг патологий.
Причины желудочно-кишечных кровотечений
Их принято делить на 4 группы:
- Заболевания язвенной и неязвенной природы. Язвенные поражения – самая распространенная причина кишечных кровотечений (около 75% всех случаев, а отдельно у мужчин показатель выше).
К ним относятся:
- Язва 12-перстной кишки, возникшая после резекции желудка и других хирургических вмешательств в ЖКТ,
- Неспецифический язвенный колит,
- Множественные язвы толстого кишечника, сопровождающие болезнь Крона,
- Кровоточащие язвы, возникающие в результате ожога слизистой (из-за отравления концентрированной кислотой, ртутью, свинцом и т.п., длительного приема медикаментозных препаратов),
- Язвы в местах механической травмы ЖКТ,
- Образовавшиеся на фоне стресса или физического перенапряжения.

- Дивертикулы (мешкоподобные наросты на стенках кишечника),
- Бактериальный колит,
- Геморроидальные шишки, образующиеся в результате аномального расширения вен прямой кишки,
- Трещины в анальном проходе,
- Злокачественные (саркома, рак) и доброкачественные (полипы, липома и т.д.) опухолевые образования разной локализации,
- Паразитарные болезни,
- Инфекции.
- Болезни, вызывающие повышение артериального давления в воротной вене печени (портальную гипертензию):
- Цирроз,
- Тромбоз воротной вены и других печеночных вен,
- Гепатит,
- Сжатие воротной вены опухолью или рубцовой тканью
- Заболевания сосудов:
-
Атеросклероз,
- Склеродермия,
- Воспаления стенок,
- Аневризмы (истончение стенок),
- Тромбоз и эмболия (закрытие просветов),
- Ангиодисплазия (рост числа и размеров кишечных сосудов),
- Красная волчанка,
- Врожденные аномалии.
- Патологии крови:
- Проблемы со свертываемостью в результате дефицита тромбоцитов, либо генетически обусловленные,
- Нарушения, входящие в группу геморрагических диатезов, особенность которых – спонтанные кровоизлияния, самопроизвольные или спровоцированные небольшими травмами (тромбастения и др.),
- Лейкозы.
Внутрикишечное излияние у грудничков может спровоцировать заворот кишок, кишечная непроходимость.
Болезнь выражается не столько выделением крови, сколько запорами, газообразованием, острыми животными болями.

У детей старшего возраста основные виновники кишечного кровотечения – полипы. Распространенная причина кровоизлияния у маленьких детей – инородные предметы в пищеварительном тракте, повреждающие слизистую.
Когда внутреннее кишечное кровотечение достаточно сильное, то диагностировать его не составляет труда. Его определяют по присутствию крови в каловых массах и рвоте.
Если кровь присутствует в стуле в неизменном виде, то это говорит о ее разовой потере свыше 100 мл. Это может быть профузное желудочное излияние, либо кровопотери 12-перстной кишки кок итог обширной язвы. Если же кровь бежит долго, она под воздействием ферментов выделяет железо и окрашивает стул в черный, дегтярный цвет. При небольших выделениях изменения кала визуально не видны.
Не всегда темный цвет кала – признак кишечного кровотечения. Иногда это следствие приема пищи, богатой железом, или некоторых лекарственных препаратов. А иногда – результат проглатывания крови больным (такое может случиться, в том числе, при повреждении носоглотки или ротовой полости).

Другой характерный симптом – профузная рвота. На фоне кишечного кровотечения профузная рвота – это обильное извержение содержимого ЖКТ с кровяными примесями.
Иногда, из-за реакции крови с кислым желудочным соком, рвотные массы приобретают насыщенный коричневый цвет.
- Анемия. Возникает в результате длительных кровопотерь, когда организм не способен компенсировать утерянные эритроциты. Анемию, не прибегая к медицинским анализам, можно опоздать по слабому, сонливому состоянию, головокружению, обморокам, чрезмерной бледности, синюшности, ломкости волос и ногтей, тахикардии,
- Разнообразные расстройства пищеварительного процесса: тошнота, рвота, понос или запор, чрезмерное образование газов, вздутие живота,
- Часть пострадавших от кишечного кровотечения испытывают беспричинную тревогу, страх, сменяющиеся заторможенностью или чувством эйфории.
- Кишечные боли. В зависимости от болезни, спровоцировавшей кишечное кровотечение, характер болевого синдрома может быть разным. Так, язву двенадцатиперстной кишки сопровождает сильная, резкая, боль в животе, причем она уменьшается, когда кровотечение открывается. У больных раком боль ноющая, тупая и появляется эпизодически. При язвенном колите она мигрирует, а в случае дизентерии – сопровождает позывы к дефекации.
Портальная гипертензия, кроме кишечного кровотечения, проявляется типичными для нее симптомами:
- Снижением массы тела больного,
- Появлением сосудистых звездочек,
- Сильным покраснением ладоней (эритемой).
У таких больных анамнез часто обнаруживает пережитый гепатит или длительный прием алкоголя.
Проблемы со свертываемостью крови, сопутствующие циррозам, являются причиной массивных, упорных кишечных кровотечений.

При раке кишечника характерны небольшие кровяные выделения, дегтеобразный кал вкупе с типичными симптомами для этой болезни: резким похудением, нарушением аппетита.
Следует помнить, что порой кровоизлияние ничем не проявляет себя и обнаруживается случайно во время медицинского обследования по поводу иных болезней, в том числе и не имеющих отношения к желудочно-кишечному тракту.
- Удовлетворительным: человек находится в сознании, на нормальном уровне его давление, гемоглобин и число эритроцитов, но пульс учащен,
- Среднетяжелым: ухудшается свертываемость, резко снижается гемоглобин (до половины от нормального), давление понижается, появляется тахикардия, холодный пот. Кожные покровы бледные,
- Тяжелым: отекает лицо, гемоглобин очень низкий (до 25% нормы), давление сильно понижено, пульс учащен. Наблюдается заторможенность в движениях и речи. Такое состояние нередко приводит к коме и требует срочных реанимационных мероприятий.
Если кровоточит кишечник, первая доврачебная помощь заключается в мероприятиях, направленных на уменьшение кровопотери:
- Больному следует обеспечить покой: уложить его на спину и слегка приподнять ноги:
- Ни в коем случае не стимулировать работу ЖКТ. Питье и питание при кишечном кровотечении следует исключить,
- Максимально сузить сосуды: положить на возможный очаг поражения ледяную грелку или что-нибудь холодное.
Первая помощь в домашних условиях не должна включать клизмы и промывание желудка.

Проводится пальцевое обследование прямой кишки, цель которого – выявление полипов и геморроидальных шишек, а также оценка состояния расположенных рядом с кишечником органов.
Для определения тяжести в срочном порядке исследуют кровь больного (клинический анализ и коагулограмму), устанавливая величину гемоглобина и эритроцитов и способность крови к свертыванию.
Сдается кал на скрытую кровь. У больного собирают анамнез, проверяют давление и пульсацию.
Чтобы определить источник кишечного кровотечения, применяют инструментальные методики:
- Эндоскопию (в большинстве она случаев определяет источник и дает возможность одновременно провести лечение (электрокоагуляцию больного сосуда или другое) и
- Колоноскопию (исследование верхних отделов).
- Дополнительную информацию получают путем рентгенологического исследования и сцинтиграфии с использованием меченых эритроцитов.
Результаты инструментальной диагностики имеют определяющее значение в вопросе, что делать при желудочном или кишечном кровоизлиянии.
В экстренной госпитализации нуждаются пострадавшие от кишечного кровотечения с признаками геморрагического шока (низкое давление, тахикардия, холодные конечности, синюшность). Срочно проводят эндоскопию, фиксируется источник кровопотери, принимаются меры по остановке кровотечения.
Что показывает эндоскопия
Постоянно оцениваются показатели движения крови и ее клеточный состав. Пациенту вводятся препараты крови.
Но чаще всего лечение носит консервативный характер и обращено к устранению очага кишечного кровотечения, оживлению системы гемостаза и возмещению крови до нормального объема.
Назначаются препараты для остановки крови.
Чтобы снизить давление в воротной вене, медикаментозно стимулируют активность тромбоцитов. Учитывая масштаб кровопотери, вводят препараты-плазмозаменители и кровь доноров.
Кровопотеря влечет за собой изменение структуры пострадавших тканей, а для их заживления необходимо время. Первые 2-3 дня питательные вещества пострадавшему вводят внутривенно и постепенно переводят на стандартный режим питания с соблюдением строгой диеты.
Очаги поражения заживают не меньше полугода, и все это время рациону больного должно уделяться самое пристальное внимание. Через 6 месяцев больной проходит повторный осмотр у гастроэнтеролога.
Диета – одно из главных условий выздоровления больных с кишечным кровотечением.
Чтобы не травмировать стенки кишечника, им назначают:
- Слизистые крупяные супы,
- Жидкие каши,
- Пюре (мясные, рыбные, овощные),
- Кисели и желе,
- Молоко,
- Слабый чай,
- Овощные соки.
Исключается:
- Твердая,
- Острая пища,
- Все то, от чего бывает раздражение слизистой.
Более чем 90% случаев кишечного кровотечения можно остановить консервативными методами.
Если же признаки внутреннего тока крови остаются, прибегают к хирургическому вмешательству, объем которого зависит от характера патологии.
источник
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>

Язвенное желудочное кровотечение подразделяется на скрытое и явное. В первом случае происходит повреждение целостности небольшого сосуда, во втором – крупной артерии. И чаще всего именно эрозированная артерия является причиной, провоцирующей внутреннее кровотечение при язве желудка. Гораздо реже патология носит венозный характер.
Кровотечение при язве желудка не поддается прогнозированию по признакам локализации эрозивных образований, а также пола или возраста пациента. То есть нельзя сказать, что если эрозийный очаг расположен в каком-то определенном месте, то обязательно произойдет внутреннее кровотечение при язве. Точно также нет никакой разницы, является ли больной мужчиной или женщиной, и сколько ему лет. Однако пожилые люди с уже имеющимся осложнением входят в особую группу риска, поскольку у них практически невозможен самостоятельный гемостаз даже на короткие промежутки времени. Связано это в первую очередь со склерозированием сосудов и потерей их природной способности к спазмированию. А непрекращающееся язвенное кровотечение желудка несет серьезную угрозу для жизни человека.
Если имеет место хроническая каллезная язвенная болезнь, кровотечение также само по себе не прекратится даже на короткое время, поскольку в месте поражения слизистой оболочки образуется рубцовая соединительная ткань, у которой отсутствует способность к регенерации. По этой причине открытые раны остаются зияющими до тех пор, пока не будет проведена соответствующая консервативная терапия или хирургическое лечение. А вот при острой язвенной болезни желудка кровотечение носит, как правило, прерывающийся характер, но это не говорит о том, что можно медлить с обращением к врачу. Несвоевременное оказание медицинской помощи заканчивается значительной потерей жизненно необходимой жидкости, а первая степень тяжести состояния больного очень быстро перерастает в четвертую, когда спасти человека можно только путем проведения реанимационных мероприятий, и то далеко не всегда. Кроме того, даже небольшая и прерывающаяся кровоточащая язва желудка при длительном повторении провоцирует развитие железодефицитной анемии, усугубляющей проблему и затрудняющей общее лечение пациента.

Наиболее опасной считается язвенная болезнь желудка, осложненная профузным кровотечением. В этом случае поражаются крупные сосуды, поэтому в течение буквально получаса человек теряет большое количество крови. А это уже грозит:
- гиповолемическим шоком;
- ортостатической гипотензией;
- сердечной недостаточностью;
- острой печеночной недостаточностью;
- отеком мозга;
- интоксикацией продуктами разложения (гидролиза) крови, попавшей в кишечник.
Таким образом, язва желудка, осложненная кровотечением, может вызвать СПОН (синдром полиорганной недостаточности), при котором организм уже практически неспособен поддерживать свою жизнедеятельность. В данных случаях очень высок процент летальных исходов, поэтому при выявлении симптомов, указывающих на эрозивное нарушение целостности вены или артерии в желудке, необходимо как можно быстрее обратиться за помощью к гастроэнтерологу.

Для явного кровотечения при язве желудка симптомы всегда ярко выражены. Распознаются они по таким признакам как кровавая рвота (гематомезис) и дегтеобразный кал (мелена).
При средней кровопотере (15-25%) у больного бледнеет лицо, холодеют конечности, уменьшается объем выделяемой мочи, значительно учащается сердцебиение даже тогда, когда человек не испытывает никаких физических нагрузок.
Симптомы кровоточащей язвы при значительной потере крови (25-45%) распознаются по резкому падению артериального давления, появлению тахикардии и одышки. Организм не может самостоятельно восполнить утраченный объем крови, но в таком состоянии еще можно говорить об обратимости тяжелого декомпенсированного геморрагического шока. Люди с подобными признаками язвенного кровотечения, как правило, не теряют сознания, а наоборот, становятся беспокойными и раздражительными, находятся в состоянии очень заметного нездорового возбуждения.
Если при кровоточащей язве желудка потери составляют 50% и более, симптомы выражаются в отсутствии сознания, резком побледнении кожи, выступании липкого и холодного пота, нитевидном пульсе. В большинстве случаев артериальное давление невозможно измерить. Если в таком состоянии пациенту не оказывается срочная медицинская помощь, то патология приобретает необратимый характер и человек умирает.

Во всех случаях лечение язвы желудка с кровотечением включает в себя госпитализацию больного, предписание строгого постельного режима, запрет на принятие пищи и воды. На начальном этапе, как правило, вводятся инъекции Викасола, раствора хлорида, а также ставятся капельницы эпсилон-аминокапроновой кислоты. Все эти действия направлены на достижение гемостатического эффекта.
При интенсивном кровотечении язвы желудка лечение подразумевает переливание эритроцитной массы, что позволяет избежать чрезмерного увеличения ОЦК. После восстановления объема, за пациентом устанавливается тщательное наблюдение, направленное на выявление симптомов, указывающих на продолжение кровотечения.
Во многом способ лечения язвы с кровотечением зависит от ее локализации. Если это нижний отдел пищевода, то в него вводят через рот баллонный катетер. После этого баллон раздувают, чтобы в области поврежденного сосуда создалось определенное давление. Другая методика заключается в воздействии на проблемный очаг специального химического вещества, вызывающего фиброз и воспаление вены.
В современной медицине широко применяется эндоскопическая терапия. И лечение кровотечения при язве желудка не является исключением. Поврежденный сосуд прижигается путем воздействия электрического тока или же в вену вводится вещество, провоцирующее свертываемость крови. В том случае, когда все вышеперечисленные мероприятия не дают ожидаемого эффекта, кровоточащая язва желудка лечится с помощью хирургической операции.

- молоко;
- сливки;
- яйца в сыром виде или всмятку, в которых белок находится в полужидком состоянии;
- негустое желе;
- кисель;
- соки и пр.
В последнее время многие специалисты полностью отказались от длительного голодания. По их мнению, если язва желудка осложняется кровотечением, диета должна обеспечивать поступление в организм достаточного количества калорий, поддерживающих жизнедеятельность, а также жиров, белков, углеводов, витаминов и солей. Единственное условие – пища должна быть жидкой или в виде пюре. Помимо вышеперечисленных продуктов, в такую диету при кровоточащей язве желудка входят:
- творожные или мясные суфле;
- протертые овощные супы, приготовленные на слизистом отваре;
- протертые каши;
- рыбные или мясные фрикадельки;
- котлеты на пару;
- пюре из картофеля;
- кнели;
- сливочное масло;
- чай и какао;
- фруктовые компоты;
- сахар;
- отвар шиповника и т.д.
Естественно из питания исключаются алкогольные напитки и острая раздражающая пища. Таким образом, диета при язве желудка и кровотечении не является жестким запретом на все без исключения продукты. Главное – согласовать рацион больного с лечащим врачом, который порекомендует те или иные съестные изделия, не вредящие организму и не препятствующие эффективному лечению.

В условиях стационара проводятся комплексные терапевтические мероприятия, в том числе эндоскопический гемостаз при язвенном кровотечении, который может быть:
- медикаментозным (блокирование очага сосудосуживающими, гемостатическими, коагулирующими препаратами, масляными, склерозирующими и физиологическими растворами);
- физическим (термическим, электрическим или лазерным).
Операция при кровотечении язвы желудка делается в самом крайнем случае, когда все возможности терапии и эндоскопии исчерпаны, но результат не достигнут.
Современное лечение полностью избавляет от этой опасной патологии, практически исключая рецидив или какие бы то ни было осложнения. Последствия кровотечения язвы желудка могут быть необратимы только в случае несвоевременного обращения за врачебной помощью или по причине недооценки тяжести состояния больного.
Гематурия — медицинский термин, обозначающий наличие крови в моче. Кровь в моче может являться результатом целого ряда различных процессов и заболеваний. К ним относятся: инфекции, болезни почек, рак и редкие заболевания крови. Иногда кровяные клетки могут присутствовать в таких малых количествах, что их не видно.
Присутствие красного оттенка мочи следует принимать всерьез даже при разовом его появлении. Если моча красного цвета, необходимо как можно скорее обратиться за консультацией к врачу. Игнорирование признаков зачастую приводит к обострению серьезных хронических заболеваний. Чтобы выяснить, почему моча красноватая, нужно сдать анализ мочи на исследования.
Различают 2 типа гематурии: микрогематурия и макрогематурия. При гематурии урина принимает различные цвета: от розового до коричневого, но наиболее распространенным является кровавая, или красная, моча. Это говорит о макроскопической гематурии. Может быть, что, несмотря на наличие красных кровяных клеток в урине, цвет остается неизменным; это называется микроскопической гематурией. Эритроциты в урину могут поступать из любой части мочевыводящих путей.
Мочеиспускание с кровью характеризует воспаление мочевыводящих путей. Микрогематурия подтверждается только после лабораторных тестов или исследования образцов мочи под микроскопом.
Есть много возможных причин для появления гематурии. В отдельных случаях сгустки крови в моче в действительности могут исходить от другого источника. Даже может иногда показаться, что выделение кровавой мочи происходит из влагалища у женщин, спермы у мужчин или кровь содержится в кале.
Инфекции являются одной из наиболее распространенных причин гематурии. Заражение происходит в мочевыводящих путях, мочевом пузыре или почках. Заражение происходит, когда бактерии попадают в мочеиспускательный канал или дренажную трубку из мочевого пузыря. Такая инфекция иногда может развиваться в мочевом пузыре и даже почках. Появляется острая боль и необходимость частого мочеиспускания.
Другой распространенной причиной появления крови в моче является наличие камней в мочевом пузыре или почках. Если камни имеют значительный размер, они могут вызвать блокировку каналов или органов, которая часто вызывает гематурию и боль.
Кровь в моче у мужчин среднего и преклонного возраста часто может быть вызвана увеличением простаты.Простата расположена под мочевым пузырем вокруг мочеиспускательного канала. Увеличение простаты часто встречается у мужчин среднего возраста. Кровь при мочеиспускании вызывает трудности и может привести к изменению цвета урины.
Реже причиной крови в моче выступают болезни почек. В почках могут прогрессировать определенные заболевания, провоцирующие развитие гематурии. Эти процессы могут происходить сами по себе или вследствие других заболеваний, таких как диабет.
Кровь в моче у ребенка в возрасте от 6 до 10 лет может быть результатом заболевания почек, которое называется гломерулонефрит, что, в свою очередь, может быть результатом развития необработанного стрептококкового фарингита. В таких случаях гематурия у детей может развиться в течение 1-2 недель. Ранее стрептококковый фарингит был обычным распространенным заболеванием, но сегодня встречается редко, потому что быстро лечится с помощью антибиотиков.
Рак мочевого пузыря, почек или простаты у пожилого мужчины может сопровождаться наличием крови в моче. К сожалению, этот симптом часто возникает только тогда, когда рак находится в продвинутой стадии. На ранних стадиях заболевание может протекать без выраженных симптомов.
Гематурия у женщин может также быть результатом приема некоторых лекарственных препаратов. К ним относятся Пенициллин, Аспирин, препараты для разжижения крови, такие как Гепарин и Варфарин, и противоопухолевое средство Циклофосфамид.
Есть также несколько других, менее распространенных причин гематурии. Наличие кровяных телец в урине у людей любого возраста может быть результатом редких заболеваний крови, таких как серповидноклеточная анемия, синдром Альпорта и гемофилия.
Поскольку некоторые из причин развития гематурии являются крайне серьезными, когда отмечается выделение крови с мочой, следует незамедлительно обратиться за медицинской помощью. Ни в коем случае не стоит игнорировать даже малозаметное количество крови в моче у женщин или мужчин. Если кровяные тельца в урине визуально не наблюдаются, но мочеиспускание затруднительно и болезненно и часто возникают боли в области живота или почек, необходимо немедленно обратиться к врачу. Данные признаки могут свидетельствовать о микрогематурии.
Необходимо срочно обратиться за неотложной помощью, если:
- в моче наблюдается наличие кровавых сгустков;
- общее состояние больного ухудшается;
- болезнь сопровождается тошнотой, рвотой, лихорадкой, ознобом;
- появились острые боли в боку, спине или животе.
Многие из причин появления крови в моче являются очень серьезными. Особенно опасно наличие крови в моче у женщин, и пренебрежение этим симптомом может стоить жизни. Если кровавая урина вызвана раком, это может привести к незначительному росту опухолей на ранней стадии, когда заболевание еще не выявлено и лечение не начато. Необработанные инфекции могут в конечном счете привести к почечной недостаточности.
Если причиной заболевания является увеличение простаты, лечение может облегчить симптомы заболевания. Бездействие и игнорирование данных признаков может привести к дискомфорту, вызванному частой необходимостью мочеиспускания, к сильной боли и даже к раку. Проигнорированная гематурия у мужчин, вызванная камнями, может быть очень болезненной. Своевременное медикаментозное лечение позволит камням распадаться на более мелкие части, что облегчит их вывод их организма.
Во время визитов к врачу при гематурии необходимо сообщить следующее:
- частота мочеиспускания;
- присутствует ли кровь после мочеиспускания, есть ли кровавые сгустки в моче;
- наличие болевых ощущений;
- перечень принимаемых лекарственных препаратов.
Анализ урины может подтвердить наличие крови и обнаружить бактерии, если причиной является инфекция. Если бактерии не найдены, следует пройти компьютерную томографию для тщательного обследования внутренних органов пациента.
Другое исследование — цистоскопия. Тест состоит из введения маленькой трубки, заканчивающейся камерой, в уретру и мочевой пузырь. Камера позволяет врачу исследовать внутреннюю часть мочевого пузыря и уретры с целью определения причины гематурии.
Профилактика заболевания сводится к предотвращению гематурии и причин ее появления.
Для того чтобы предотвратить инфекционные заболевания, следует:
- ежедневно выпивать большое количество воды;
- мочиться сразу после полового акта;
- соблюдать принципы надлежащей гигиены.
Чтобы не допустить образования камней, необходимо пить много воды, избегать избытка соли и некоторых продуктов питания, таких как шпинат и ревень. Чтобы не допустить развитие рака мочевого пузыря, следует бросить курить, ограничить контакты с химическими веществами и тоже пить много воды.
Язвенная болезнь желудка и 12-перстной кишки — хроническое заболевание, при котором в стенке желудка или 12-перстной кишки образуется пептическая язва. Заболевание часто рецидивирует. Основная его причина — инфицирование хеликобактерной инфекцией (Helicobacter pylori).
Результаты лабораторных исследований зависят от особенностей течения язвенной болезни (желудка или 12-перстной кишки), наличия осложнений, возраста больных, стадии и тяжести заболевания и других причин.
В общем анализе крови возможно некоторое увеличение числа эритроцитов и уровня гемоглобина, особенно при локализации язвы в пилорическом отделе желудка или в 12-перстной кишке. При неосложненной язвенной болезни в анализе не отмечается изменений числа лейкоцитов и лейкоцитарной формулы за исключением небольшого лимфоцитоза.
При стенозе привратника возможна анемия, увеличение СОЭ. Читайте о диагностике анемии в статье «Диагностика анемии. Какие анализы стоит сдавать?».
Перфорация язвы может вызвать лейкоцитоз, появление токсической зернистости в нейтрофилах, понижение СОЭ.
Острая кровопотеря приводит к острой постгеморрагической анемии (снижается количество эритроцитов и уровень гемоглобина, изменяется содержание тромбоцитов, лейкоцитов и т.д.).
Анали мочи при неосложненной язвенной болезни без существенных изменений.
При язвенной болезни желудка и 12-перстной кишки проводят анализ секреторной функции желудка. При язвенной болезни чаще всего отмечается повышение кислотности желудочного сока и гиперсекреция (в 50-55% всех случаев). Понижение кислотообразующей функции отмечается при длительном течении язвенной болезни, особенно при калькулезных язвах, однако понижение секреции может наблюдаться и в свежих случаях на фоне общего расстройства питания. Изменения кислотности желудочного сока зависят от многих причин и, в частности, могут быть связаны с периодом обострения и ремиссии заболевания. Наиболее высокая секреция отмечается при язве 12-перстной кишки. Язвы желудка при ахлоргидрии почти всегда злокачественные.
При локализации язвы в 12-перстной кишке повышается образование пепсина и экскреция уропепсина.
При осложнениях язвенной болезни сдвиги в анализах становятся более выраженными.
Для оценки функционального (и морфологического) состояния железистого аппарата желудка (гиперплазия или атрофия слизистой оболочки) рекомендуется определение базальной секреции и максимальной кислотной продукции.
Характеристика биохимического анализа крови при язвенной болезни:
- при неосложненной язвенной болезни выраженных изменений в анализе обычно не наблюдается. В плане общего обследования больного проводится определение общего белка и белковых фракций, глюкозы, билирубина, электролитов;
- при стенозе привратника отмечается снижение общего белка и электролитов (при обезвоживании) в крови, изменения кислотно-щелочного состояния;
- при перитоните и олигурии отмечается повышение содержания мочевины в крови;
- при перфорации язвы — увеличение в крови содержания билирубина, гамма-глобулинов (подвид глобулинов крови) и АЛТ (при перфорации в область печени);
- при малигнизации язвы желудка в анализе отмечается (при выраженной клинической картине) — прогрессирующая анемия, ахилия, появление в желудочном соке молочной кислоты и палочек молочнокислого брожения Боас-Ослера.
Во всех случаях язвенной болезни проводится анализ кала на скрытую кровь. Явные и особенно скрытые кровотечения наблюдаются при язвенной болезни в 10-15% случаев. Наиболее часто кровотечение возникает из язвы 12-перстной кишки.
При острой кровопотере кал дегтеобразный.
Бактериологический посев проводят для биоптата на хеликобактериальное инфицирование. При локализации язвы в антральном отделе желудка хеликобактерии выявляются в 70 — 80 % случаев, а в 12-перстной кишке почти в 100 %.
Гистологический анализ биоптатов слизистой оболочки позволяет определить клеточный состав, выявить признаки воспаления.
Рекомендуется проводить анализ крови на антитела к хеликобактериям.
Язвенная болезнь желудка – длительно протекающее заболевание, которое может привести к развитию таких осложнений, как рак и перфорация язвы (прорыв стенки желудка). Именно поэтому так важна ее своевременная диагностика.
Когда пациент жалуется на боль в животе, чтобы поставить и подтвердить диагноз, необходимо провести его тщательное обследование, так как похожие симптомы возникают и при гастрите, и при злокачественных новообразованиях, и при язве желудка.
- При этом заболевании в общем анализе крови особое внимание обращают на такие показатели, как количество эритроцитов, гемоглобин, цветной показатель, которые обычно понижаются как при развитии анемии, так и как реакция организма на кровопотерю, в некоторых случаях отмечается их снижение при злокачественно перерождении язвы и это — неблагоприятный признак.
- Лейкоцитарная формула, безусловно, имеет значение, но она в большей степени отражает наличие дополнительного воспалительного процесса в организме, а также может свидетельствовать о наличии аллергического компонента.
- В некоторых случаях возможно изменение уровня эозинофилов и моноцитов при паразитарных заболеваниях органов пищеварения.
Этот анализ помогает выявить наличие кровоточащей язвы. Но не следует забывать, что перед сдачей анализа пациент должен специально подготовиться:
- в течение трех дней исключить из рациона питания рыбные и мясные блюда, препараты, содержащие железо,
- некоторые пациенты с длительно существующей язвенной болезнью страдают повышенной кровоточивостью десен. В этом случае им в течение трех дней перед исследованием следует заменить чистку зубов с использованием зубной щетки на специальные полоскания, обладающие хорошим очистительным и дезинфицирующим эффектом.
Если же при выполнении всех этих условий в кале пациента было выявлено даже незначительное количество крови, можно предполагать наличие кровоточащей язвы желудка. Но следует иметь в виду, что даже при отрицательном результате на скрытую кровь остается вероятность наличия язвы, просто в момент взятия анализа она или рубцевалась, или была прикрыта сгустками слизи, фибрином, а потому временно не кровоточила.
Желудочная кислотность при язвенной болезни в основном повышена, особенно у молодых пациентов, а также при локализации язвы в луковице двенадцатиперстной кишки. Поэтому пациентам при подозрении на язву желудка желательно провести зондирование желудка с последующим определением методом рН-метрии кислотности желудочного содержимого.
- Эндоскопическое исследование является ведущим методом диагностики при язвенной болезни. Оно не только выявляет саму язву, но и дает возможность уточнить ее локализацию, величину, структуру, взять биопсию, а также оценить состояние окружающих тканей и других смежных с желудком отделов – пищевода и двенадцатиперстной кишки.
- Во время эндоскопии всегда берется материал для определения в нем хеликобактера, а по показаниям проводится и биопсия. После микроскопии взятого на анализ материала врач уже точно будет знать о наличии хеликобактериоза, а значит, сможет назначить конкретное антибактериальное лечение.
- При микроскопии биоптанта устанавливается факт озлокачествления язвы, стадия ее развития (свежая, рубцующаяся), наличие осложнений или склонности к ним (например, кровоточивость язвы) и.т.д.
- Этот вид исследования в недавнем прошлом (до широкого внедрения в практику эндоскопии) был одним из ведущих методов диагностики язвенной болезни. В настоящее время из-за лучевой нагрузки к нему стали прибегать гораздо реже, но актуальность его и сейчас высока. Это связано с тем, что у многих пациентов имеется выраженный рвотный рефлекс, а потому им фиброгастроскопия практически невыполнима.
- В некоторых случаях возможно прикрытие сверху язвы сгустками слизи и фибрина (при ее рубцевании) и поэтому ее невозможно увидеть при эндоскопии из-за выраженного отека окружающих тканей.
- Даже если язва хорошо видна при эндоскопии, судить о ее глубине затруднительно, а биопсию из этой области брать нельзя из-за возможности перфорации или кровотечения. В то же время при рентгеновском исследовании можно определить не только глубину язвы, но и наличие нескольких (множественных) язв, что нередко встречается при симптоматических, медикаментозных язвах и т.д.
- Большую роль имеет определение величины желудка, его сократительной способности (перистальтики). Так как ослабление способности стенок желудка сокращаться указывает на выраженный отек и воспаление или на появление дополнительной плотной ткани, что может быть признаком злокачественной опухоли, невидимой при эндоскопии.
- Утолщение слизистой, наличие полипов, склонных к рецидивированию и изъязвлению — тоже нередкая находка при рентгеновском исследовании.
- Неоценимую помощь оказывает рентгеноскопия при нарушении эвакуаторной функции желудка. Это может быть и отек выходного отдела желудка (пилорит), и наличие язвы в области привратника, и стеноз – рубцовая деформация и сужением выходного отдела желудка. Более редко это наблюдается при опухолевом поражении выходного отдела желудка. Вследствие этого пища надолго задерживается в желудке, поэтому оперативное лечение – единственное решение этой проблемы.
- Очень важна рентгеноскопия желудка и в горизонтальном положении, так как только в этом случае удается выявить диафрагмальные грыжи и желудочно-пищеводный рефлюкс (заброс содержимого желудка в пищевод), что проявляется чувством изжоги, отрыжкой и рядом других неприятных симптомов.
В настоящее время предпринимаются множественные попытки внедрить УЗИ в исследование желудка, но до сих пор эти исследования больше носят академический и научный характер из-за особенностей положения и функционирования желудка, наличия в нем воздуха (как известно, ультразвук через воздух ни в желудке, ни в кишечнике не проходит). То же самое касается и магнитно-резонансной томографии.
Пациента с язвенной болезнью являются исследования других органов пищеварения, работа которых отражается на работе желудка и двенадцатиперстной кишки. К ним можно отнести:
- УЗИ органов пищеварения с исследованием функции желчного пузыря,
- эндоскопическое и рентгенологическое исследование кишечника,
- биохимические анализы крови,
- анализы на гепатит и выявление паразитарных поражений органов пищеварения (лямблиоза, описторхоза, глистной инвазии и т.д.),
- выявление антител в крови на онкологические заболевания (онкомаркеры),
- большую помощь может оказать консультация пациента смежными специалистами (инфекционистом, аллергологом, онкологом, гепатологом и т.д.).
Все качественно проведенные исследования дают возможность врачу своевременно выявить причину и характер заболевания, если же сомнения в окончательной постановке диагноза все-таки остаются, пациенту назначают курс лечения по клиническим проявлениям (для снятия воспалительного процесса), а затем повторяют все необходимые исследования.
Язва желудка, или гастрит, возникает вследствие эрозии поверхности желудка. Желудок вырабатывает сильную кислоту, которая способствует процессу переваривания пищи. Повреждение поверхности желудка может повлечь за собой сильное раздражение, так как кислоты начинают действовать прямо на стенках желудка. Существует множество факторов, вызывающих эрозию поверхности желудка. Одной из основных причин язвы желудка является бактерия хеликобактер пилори, или H. Pylori.
В некоторых серьезных случаях поверхность желудка разъедается до такой степени, что в его стенках появляются дыры. Это состояние известно как перфорация и требует срочного медицинского вмешательства. Люди, злоупотребляющие алкоголем, курящие и использующие продукты, которые содержат табак, находятся в группе риска по развитию язвенной болезни. Регулярное употребление таких медикаментов, как аспирин, ибупрофен или напроксен, также повышает риск заболеть язвой желудка.
Симптомы язвы желудка индивидуальны для каждого человека, но более распространены следующие:
- боль в области живота;
- отрыжка;
- боль в груди;
- утомление;
- изжога;
- несварение желудка;
- тошнота;
- сильная рвота, иногда с примесью крови;
- потеря веса;
- темный стул.
Существуют различные методы обнаружения язвенной болезни. Самыми распространенными являются анализ крови, дыхательный анализ, анализ тканей и анализ с бариевой взвесью.
Анализ крови Анализ крови – это простой и недорогой способ обнаружения язвы желудка. В данном исследовании используется метод ИФА (иммуно-ферментный анализ), чтобы увидеть достаточно ли в организме антител для борьбы с H. Pylori. Однако существует мнение, что такой анализ может дать неверный результат.
Дыхательный тест Данный тест еще называется дыхательным тестом на язвенную болезнь с мочевиной. Перед тестом пациенту необходимо употребить мочевину и углерод. Бактерия H. Pylori вмешивается в такую комбинацию, в результате углерод всасывается в кровоток и высвобождается через легкие в виде углекислого газа. Выдыхаемый углекислый газ исследуют на хеликобактер пилори. Такой тест дает результат с точностью 90%.
Анализ тканей Обычно анализ тканей выполняется после дыхательного теста с целью подтверждения язвы желудка. Этот анализ предполагает забор образцов клеток из стенок желудка посредством эндоскопии. В дальнейшем, клетки исследуются на наличие язвы под микроскопом.
Анализ с бариевой взвесью Данный анализ также носит название «глотание с помощью бариевой взвеси», так как перед анализом пациенту предлагается выпить раствор, содержащий барий. Этот раствор покрывает стенки пищевода и желудка. После этого проводится рентгенограмма, на которой хорошо видны зоны, отмеченные барием. Данный метод наиболее эффективен для выявления опухолей, грыж, стриктур и других заболеваний желудочно-кишечного тракта. Он также применяется для обнаружения язвы желудка.
Если язва была обнаружена, врач обычно назначает блокаторы кислоты, чтобы снизить кислотность желудка, или антибиотики, чтобы уничтожит бактерию хеликобактер пилори.

Так, при хроническом гастрите общий анализ крови, как правило, не имеет патологий. Лишь при присутствии анемии дефицита В12, наблюдается понижение количества эритроцитов, уровень гемоглобина падает, присутствует тромбоцитопения и лейкопения. У пациентов, имеющих форму аутоиммунного хронического гастрита, биохимическим анализом крови определяется гипербилирубинемия, пониженное количество общего белка, повышенный уровень гамма-глобулина. При хроническом гастрите в любой форме, рекомендуется выполнять анализ крови на содержание в ней белковых фракций и белка, а также определения пепсиногена и биохимический анализ крови на АЛТ, АСТ.
При язвенной болезни желудка лабораторные исследования проводятся в зависимости от специфики протекания заболевания, имеющихся осложнений, возраста пациентов, тяжести и стадии заболевания, и прочих причин.
Общий анализ крови при этом заболевании, как правило, показывает увеличенное количество эритроцитов и гемоглобина, в особенности при расположении язвы в пилорической части желудка. В случае неосложненного течения заболевания, число лейкоцитов в анализе крови остается без изменений, лейкоцитарная формула также в норме, кроме небольшого лимфоцитоза. При диагностировании стеноза привратника, анализ крови показывает увеличение СОЭ и анемию. К анемии приводит также острая кровопотеря, для которой характерно снижение количества эритроцитов и уровня гемоглобина. Анализ мочи при язвенном заболевании желудка, как правило, не изменен.
Выполняют также биохимические анализы крови и мочи при лечении желудка, при язвенной болезни. При течении болезни без осложнений явных изменений в анализах не наблюдается. Анализами определяют белковые фракции, наличие общего белка, билирубина, глюкозы, электролитов. При наличии стеноза привратника, количество общего белка и электролитов снижается, при олигурии и перитоните повышается содержание в крови мочевины. В случае прободения язвы желудка, в крови увеличивается содержание билирубина, АЛТ и гамма-глобулина. В случае малигнизации язвы желудка, анализы показывают прогрессирующую анемию, ахилию.
источник

Геморрагия при язве угрожает жизни пациента, поэтому требует обязательной медицинской помощи. Симптомы язвенного кровотечения достаточно выражены, и диагностировать патологию не трудно. Даже, если оно прекратилось, за состоянием больного все равно следует наблюдать.
Подобное осложнение развивается у небольшого количества пациентов. Нарушается работа ЖКТ, язвенная болезнь сильно обостряется, развивается кровотечение. Оно присуще как небольшим язвочкам, так и обширной эрозии, которая не беспокоила больного человека несколько лет. Опасную патологию следует непременно устранить – ликвидация кровопотери крови требует профессиональных медицинских знаний.
Кровотечение может быть открытым и закрытым, острым и симптоматическим. По своему характеру их подразделяют на:
- продолжительное;
- рецидивирующее;
- струйное;
- ламинарное;
- капиллярное.
Появление кровоточащей язвы желудка часто связано с тромбозом, повышенной ломкостью сосудов, авитаминозом. Кровоточит язва при неправильном питании или развитии инфекции. На появление потери крови может повлиять употребление алкоголя, и даже курение. Эти негативные факторы усиливают опасность возникновения выше описанной проблемы у язвенника.
Важно! При кровотечении нельзя допускать развития осложнений. Кровопотеря может носить прерывистый характер, поэтому за самочувствием больного человека требуется наблюдать не менее трёх суток.
Симптоматика внутреннего кровотечения при язве отсутствует. Человек может чувствовать недомогание, слабость, вялость. Интенсивная потеря крови вызывает:
- головокружение;
- бледность кожи;
- развитие анемии;
- упадок сил;
- изменение АД;
- кровавую рвоту;
- нарушение сердцебиения.
Если подразумевается интенсивное кровотечение при язве желудка, симптомы его выражаются в уменьшении объема мочи, холоде конечностей, бледности лица. Появление кровавой рвоты и дегтеобразных каловых масс свидетельствуют о наличии внутренней кровопотери. Рвота с примесями крови – весьма тревожный сигнал об опасности. Требуется незамедлительно вызвать «скорую помощь».
Первым признаком язвы желудка является болезненность живота. Сильные боли – признак явных неполадок в работе желудочно-кишечного тракта. При постоянном дискомфорте требуется пройти обследование для установки диагноза. Симптомы кровотечения при язве желудка могут заключаться в резком снижении кровяного давления, которое сопровождается одышкой и тахикардией. При очень тяжелом состоянии наступает геморрагический шок и потеря сознания.

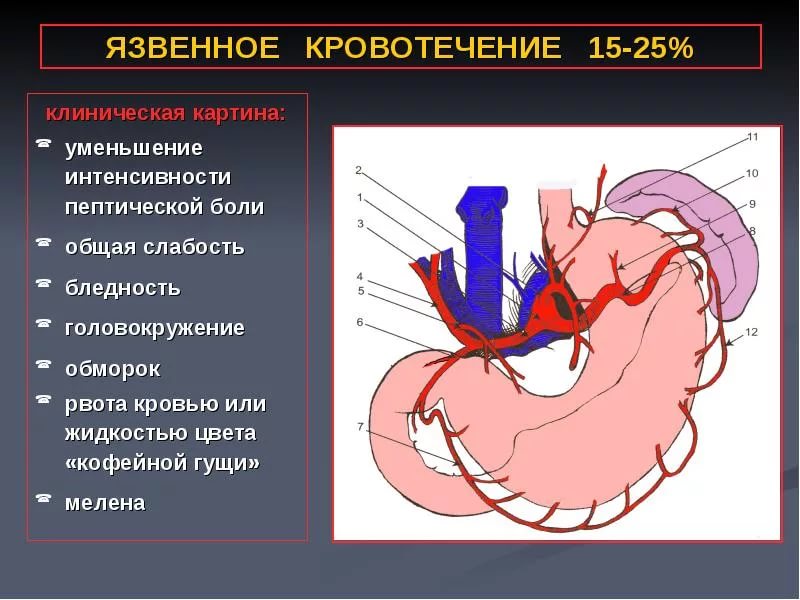
Ключевая роль в диагностике кровотечения отводится эндоскопии. Метод широко применяется для точного определения характера патологии и ее источника. Эндоскопическая терапия выполняется в срочном порядке. Она показывает степень дуоденальной проходимости, помогает определить необходимость и срочность хирургического вмешательства, дать оценку гемостаза.
Для диагностики кровотечения используется специальное оборудование, позволяющее исследовать и вводить лекарственные вещества в полость желудочно-кишечного тракта. Визуальный осмотр поражённого участка с помощью эндоскопа даёт врачу установить точную причину кровопотери. После проведения методов эндоскопического исследования назначаются манипуляции по остановке кровотечения.
При развитии язвенного кровотечения возможны осложнения, представляющие опасность для пациента. Нередко развиваются:
- деструктивные изменения в стенках желудка;
- спаечные процессы;
- фиброзно-гнойный перитонит.
Когда язва кровоточит, нарушается целостность органических тканей, происходит большая потеря полезных веществ, нарушается кровоснабжение желудка. Это приводит к необратимым негативным нарушениям и дисфункции органов.
Синдром недостаточности питания в тяжелом случае вызывает:
- гиповолемический шок;
- нарушения в работе сердца и почек;
- отёк оболочек мозга;
- сильную интоксикацию;
- анемию.
Кровопотеря сопровождается выведением из организма железистых соединений. Витаминов, нужных аминокислот и соединений. Осложнение язвы желудка сопровождается развитием дефицита гемоглобина и анемией. Продолжительное кровотечение может вызвать смерть пациента.
Развивающаяся при язвенном кровотечении анемия выражается в уменьшении доставки кислорода к органическим тканям. В организме уменьшается продуцирование красных кровяных телец, а вода из ткани поступает в кровоток. Состояние провоцирует инфаркт миокарда, инсульт и летальный исход. От внезапной кровопотери анемия развивается в считанные часы и может быть достаточно опасной. Количество эритроцитов, которые переносят молекулы кислорода, уменьшается, что вызывает недостаточность питания мозга, сердца и других внутренних органов.
Определяющим фактором является интенсивность потери кровяной массы. При незначительной кровоточивости можно избежать опасности, однако сильная скорость кровотечения может привести к смерти.
Открытая язва желудка с кровотечением без оказания необходимой медицинской помощи приводит к летальному исходу. Также смерть может вызвать запоздалое оказание помощи пациенту и несвоевременное помещение его в стационар. Обострение язвы приводит к спаиванию стенок желудка. В медицине подобное состояние называется пенетрацией. Развивается перитонит и активное размножение патогенной флоры. Острый перитонит и пенетрация желудка чаще развиваются при длительной хронической язве.
При патологии возможно также прободение желудка. Оно сопровождается внезапной сонливостью и слабостью. Могут возникнуть заторможенность и обморок. После прободения язвы ощущается сильная острая боль.
Наиболее опасно проффузная кровопотеря из крупной артерии. Оно сопровождается потерей нескольких литров биожидкости. Характерным признаком состояния является чёрный кал.
Летальное осложнение может формироваться внезапно либо медленно. Массовая кровопотеря очень часто приводит к смерти язвенника.
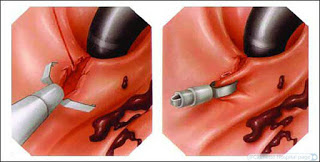
В случаях массивного кровотечения может потребоваться операция. Чтобы остановить осложнение язвы желудка, в организм пациента вводится эритроцитная масса. Она помогает сохранить баланс эритроцитов в кровотоке и избежать усиления анемии. Терапия зависит от локализации поражения и выраженности симптоматики патологии. Лечебное лечение язвы желудка при кровотечении включает применение специальных средств, которые способствуют свёртываемости крови. Нередко применяется терапия, направленная на фиброз артерии.
При кровотечении из язвы желудка необходимо:
- обеспечить пациенту полный покой;
- уложить пострадавшего и приподнять ему ноги;
- на живот положить ледяной пузырь;
- вызвать «скорую помощь».
Оказание необходимой доврачебной помощи следует выполнять четко и грамотно. Нельзя давать никаких лекарств. При потере сознания необходимо контролировать дыхательную функцию и пуль. При необходимости выполняют массаж сердца и искусственное дыхание. Когда болит живот и кровоточит язва желудка – что делать подскажут врачи «скорой помощи».

- антибактериальных лекарств (Викалин, Фуразолидон, Амоксициллин);
- блокаторов гистаминовых рецепторов и антисекреторных препаратов (Пилорид, Фамотидин, Ранитидин);
- ингибиторов протоной помпы (Париет, рабелок, Омепразол);
- антацидов (Кеаль, Альмагель, Маалокс);
- спазмолитиков (Папаверин, Но-шпа, Дротаверин);
- пробиотиков (Бифиформ, Линекс, Лактиале).
Схему лечения врач назначает индивидуально, учитывая симптоматику и характер патологии. Терапия консервативными методами направлена на ликвидацию патогенной флоры, повышение свёртываемости крови, стабилизацию пищеварительных функций желудка, обезболивание и заживление поражённого участка.
Хирургическому лечению язвенной болезни уделяют особенное внимание. В некоторых ситуациях при язве желудка с кровотечением требуется операция. Выполняются различные хирургические методы:
- склеротерапия;
- эндоскопическая электрокоагуляция;
- эмболизация кишечной артерии;
- селективная катетеризация с введением Вазопрессина.
Хирургическое лечение выполняется, когда консервативными методами не удалось добиться нужного терапевтического результата. Операция показана больным, как в разгаре кровотечения, так и в промежуточном периоде.

- овсяной кисель;
- яйца всмятку;
- молочные сливки;
- овощное пюре.
Мясные блюда включают в меню позднее в восстановительном периоде.
- Для исключения кровоточащей язвы желудка необходимо соблюдать правильное питание и исключить физическую нагрузку. Это способствует полному заживлению повреждённого участка.
- С заболеваниями ЖКТ необходимо придерживаться всех врачебных рекомендаций и принимать назначенные лекарственные средства.
источник
 Атеросклероз,
Атеросклероз,