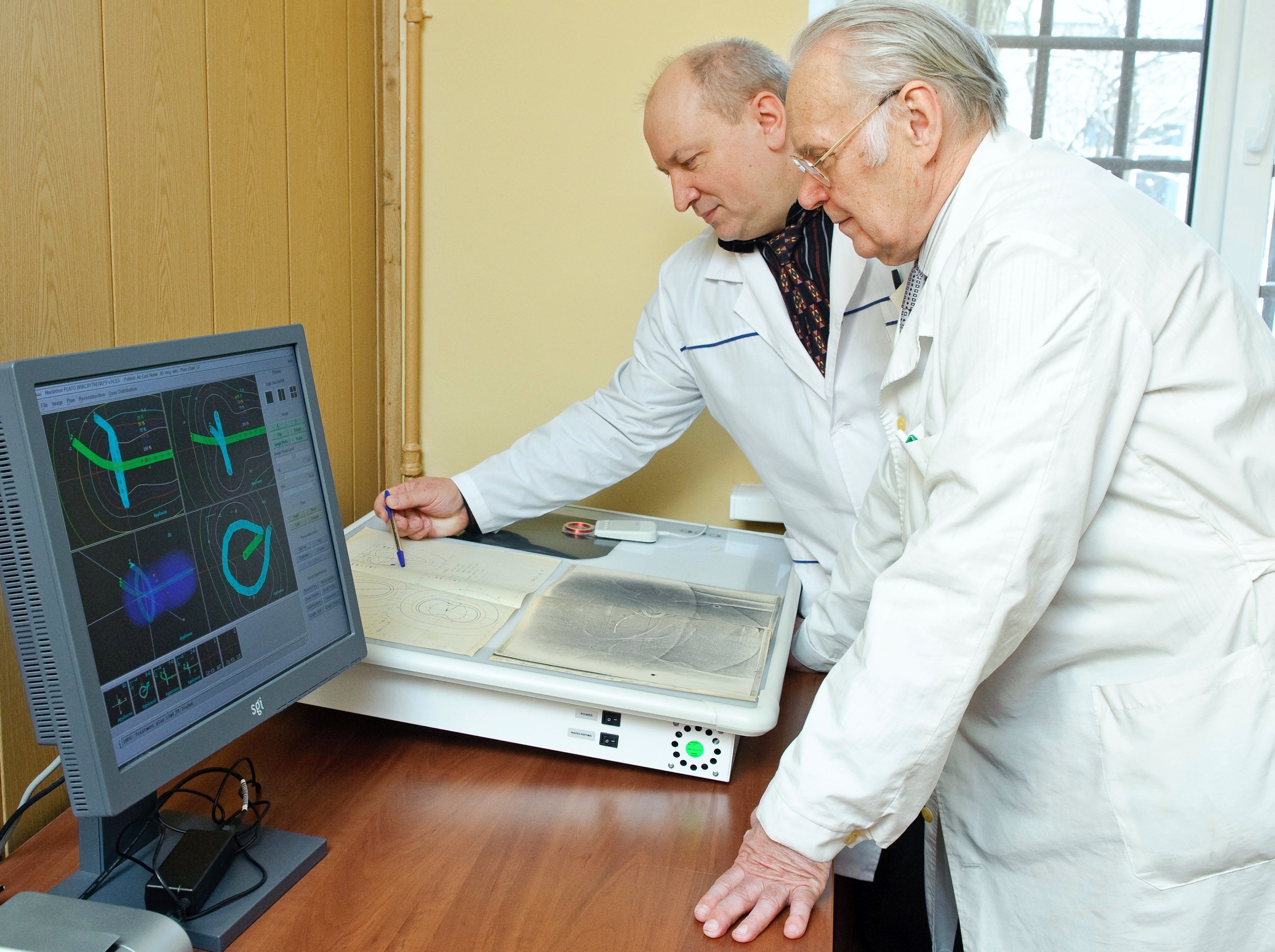
Что такое онкомаркеры?
Появление онкомаркеров в крови онкологического больного обусловлено жизнедеятельностью раковых клеток. Основными механизмами продукции маркеров опухолевых клеток являются патологические изменения в генах клетки. В результате этого клетки начинают синтезировать ферменты, липиды, гормоны, белки, которые в норме не продуцируются. Выявление в крови пациента таких веществ или резкое увеличение их концентрации говорит о наличии в организме злокачественного новообразования.
Для чего определяют онкомаркеры?
1. Определение онкомаркеров в крови используют для оценки эффективности противоопухолевого лечения. Снижение концентрации онкомаркеров в крови уже на ранних этапах лечения свидетельствует об его эффективности и, наоборот, повышение его уровня – о необходимости коррекции лечения.
2. Исследование онкомаркеров имеет важное значение для наблюдения за течением онкологического заболевания. Повышение уровня онкомаркера по сравнению с его исходными значениями говорит о возможном наличии метастазов или рецидиве опухоли на 3-5 месяцев и более до клинических проявлений болезни. У некоторых пациентов определение уровня онкомаркеров после хирургического удаления первичного очага опухоли является более чувствительным методом мониторинга, чем эндоскопия, компьютерная томография или другие методы диагностики.
3. Определение концентрации онкомаркеров в крови позволяет прогнозировать течение опухолевого процесса. Установление прогноза течения болезни имеет важное значение для выбора метода лечения пациента.
Существуют рекомендации Всемирной организации здравоохранения (ВОЗ) по последовательности назначения анализов на онкомаркеры:
— определить уровень онкомаркеров перед лечением и в дальнейшем проводить исследования только на те онкомаркеры, значения которых были выше нормы;
— после курса лечения (операции) исследовать через 2-10 дней с целью установления исходного уровня для дальнейшего мониторинга;
— для оценки эффективности проведенного лечения провести исследование спустя 1 месяц;
— дальнейшее исследование уровня онкомаркеров в крови проводить 1 раз в месяц в течение первого года после лечения, 1 раз в 2 месяца в течение 2-го года после лечения, 1 раз в 3 месяца в течение 3-5 лет;
— проводить исследование онкомаркеров перед любым изменением схемы лечения;
— проводить определение онкомаркеров при подозрении на рецидив и метастазирование;
— определять уровень онкомаркеров через 3-4 недели после первого выявления его повышенной концентрации.
Правила подготовки к исследованию онкомаркеров в крови.
1. Кровь сдается в утренние часы строго натощак после 12-ти часового голодания.
2. Должен быть, по возможности, отменен прием лекарственных препаратов, которые вызывают повышение онкомаркеров в крови — эстрадиола, ионов 2-3 валентных металлов, аналогов гуанидина, нитритов, митамицина.
Онкомаркер Клиническая значимость
ПСА Простата: раннее обнаружение рака и контроль лечения
РЭА Опухоль толстая, прямая кишка, легкие, молочная железа; контроль лечения
AФП Яички, печень; контроль лечения
CA-125, HE-4 Яичники: дифференциальный диагноз и контроль лечения
CA 15-3 Молочная железа: контроль лечения
CA 19-9 Толстая, прямая кишка, поджелудочная железа, желудок; контроль лечения
SCC Шейка матки, легкие; контроль лечения
Cyfra Легкие: дифференциальный диагноз и контроль лечения
источник
Патоморфолог Владимир Кушнарев объясняет, что такое онкомаркеры и почему не стоит сломя голову нестись делать сомнительные диагностические тесты.
В последние десятилетия наблюдается стремительный прогресс в онкологии. Произошедшие изменения помогли лучше понять биологию опухоли, позволяя использовать полученные знания на пользу пациентов, хотя, конечно, не так быстро, как бы нам хотелось.
Прогресс этот проявляется по-разному: от ежедневных новостей об открытии новых генов и мутаций, управляющих опухолью, до операций, возвращающих человека к жизни.
Но нам трудно выловить действительно важные новости среди информационного шума. К сожалению, информация о здоровье, которую тиражируют в СМИ, часто содержит ошибки и недостоверные факты.
Получив плохие вести о своем состоянии или состоянии близких, мы пытаемся найти выход, любую возможность, чтобы исправить сложившуюся ситуацию. Часто в этих попытках мы делаем только хуже, получая бесполезные процедуры и неработающие лекарства.
Недобросовестные клиники пытаются навязать ненужные, а порой и сомнительные диагностические тесты.
В силу своей профессии я часто встречаю людей, которые так или иначе столкнулись с онкологическими заболеваниями. Такие вопросы: «Скажи, куда нам обратиться, чтобы сдать тест на опухоль?» или «А если всей нашей семье сдать онкомаркеры, чтобы заранее знать, что всё в порядке?» — я слышу постоянно.
Давайте попробуем вместе разобраться в одном из самых часто встречающихся вопросов онкологии: что же такое био- и онкомаркеры, когда они нужны, а когда про них лучше совсем забыть?
Биомаркеры – это вещества, которые обнаруживаются в жидкостях и тканях больного в количествах, превышающих нормальный уровень здорового человека. Термин онкомаркер, или опухолевый биомаркер, обычно употребляется наравне с биомаркером, но только в онкологии. То есть по определению биомаркер — более широкое понятие.
Откуда онкомаркеры берутся в нашем теле? Они производятся раковыми или другими клетками организма в ответ на развитие опухоли или неопухолевые процессы. Большинство онкомаркеров синтезируются нормальными клетками наравне с опухолевыми, однако уровень их выработки заметно отличается.
Значительная доля онкомаркеров представлена белками и белковыми комплексами с углеводами. Многие биомаркеры хорошо изучены и используются в клинической практике. Некоторые связаны только с одним типом опухоли, тогда как другие могут быть характерны для нескольких опухолей.
Нет универсального опухолевого биомаркера, который можно найти при любом виде рака.
Онкомаркеры используются для постановки диагноза, прогноза, лечения и контроля рецидивов некоторых типов опухолей. Но, несмотря на то, что растущий уровень определённых молекул, синтезируемых клетками нашего организма, предполагает наличие опухоли, этот факт не является достаточным условием для постановки диагноза.
Чтобы поставить диагноз «рак», измерение уровня онкомаркеров необходимо сочетать с другими тестами, например, биопсией.
Кстати, слово «рак» прочно закрепилось за всеми опухолевыми поражениями, хотя оно характерно только для опухолей эпителиальной природы (например, рак лёгких или молочной железы).
Количественные и качественные характеристики онкомаркеров могут одновременно отражать стадию (распространённость) заболевания и определять его прогноз. Помимо этого, часто онкомаркеры измеряют в процессе лечения опухолевого заболевания. Снижение концентрации этих молекул может свидетельствовать о положительном ответе на лечение, а повышение — об устойчивости к лечению, рецидиву и прогрессии опухоли.
Но не всё так просто. Существуют ограничения при использовании онкомаркеров, про которые не часто вспоминают медицинские центры и врачи, предлагающие диагностические и скрининговые тесты на их основе
Например, некоторые неопухолевые заболевания могут вызвать подъём уровня онкомаркеров. И наоборот — не у каждого пациента с определённым типом опухоли будет диагностический уровень молекул. Необходимо понимать диагностическую ценность теста, которая зависит от дискриминационного уровня (cut-off) онкомаркера — то есть количества или качества информации, которую мы будем интерпретировать как клинически значимую.
Эти ограничения не позволяют применять панель биомаркеров на условно здоровых людях, не имеющих жалобы и клинические симптомы.
Почему так происходит? Очень важно понимать, что такое чувствительность и специфичность, которые играют ключевую роль в клиническом применении диагностических тестов.
Существует понятие об идеальном онкомаркере. Он выявляет 100% опухолей на ранних этапах (чувствительность) и с вероятностью в 100% определяет только злокачественные новообразования (специфичность). Но до сих пор нет ни одного вещества, которое целиком бы подходило под эти требования.
На диагностическую значимость теста могут оказывать влияние определённые факторы. Например, у человека развивается неспецифическое воспаление, меняющее клеточную активность и имитирующее наличие опухолевого процесса. Или опухоль динамично реагирует на лечение, разрушается, и большое количество онкомаркера попадёт в биологические жидкости, что может способствовать неверной интерпретации.
Нецелесообразное назначение теста на онкомаркеры так же опасно, как применение высокотоксичного лекарства.
Обычно врач забирает кусочек ткани, кровь, слюну, мочу или другую биологическую жидкость и отсылает её в лабораторию, где с применением различных методов (иммуноферментный анализ, полимеразная цепная реакция, секвенирование) измеряется качественный и/или количественный уровень онкомаркеров в присланном образце.
Если хотят оценить динамику лечения или наличие рецидива, то выполняют измерение уровня онкомаркера в серии образцов в течение определенного отрезка времени, где анализируют повышение, стабилизацию или снижение показателей.
Общепринятых российских рекомендаций по использованию онкомаркеров в клинической практике нет. Мы ориентируемся на опыт западных коллег.
В соответствии с рекомендациями американского общества клинической онкологии (ASCO), National Cancer Institute и National Academy of Clinical Biochemistry в клинической практике используются около 35 биомаркеров. С их помощью диагностируют и следят за течением довольно обширного списка опухолевых патологий.
Со списком этих биомаркеров вы можете ознакомиться по ссылке.
Сегодня онкомаркеры могут использоваться как критерий опухолевого ответа на лечение, а также для оценки прогноза. Однако исследователи надеются, что в скором времени они будут использовать онкомаркеры и для скрининговых тестов, что может помочь раннему обнаружению опухолей в бессимптомном периоде.
Скрининговые исследования проводятся на людях, которые не имеют жалоб и симптомов заболевания. Скрининговый тест должен обладать необходимой чувствительностью, определяя людей с наличием заболевания и специфичностью, отсекая людей без этого заболевания.
Если тест высокочувствительный, он обнаружит большинство людей с этим заболеванием и покажет наименьшее количество ложноотрицательных результатов.
А высокоспецифичный тест гарантирует минимизацию ложноположительных результатов.
Хотя опухолевые маркеры крайне полезны в определении ответа на лечение или оценке рецидива заболевания, ни один из них не может самостоятельно использоваться для скрининга, так как сейчас эти тесты имеют недостаточную чувствительность и специфичность.
Для примера возьмем тест ПСА, который определяет уровень простатического специфического антигена в крови, и часто назначается врачами в качестве скринингового теста на рак предстательной железы. У больных раком простаты действительно наблюдается высокий уровень ПСА, однако повышаться уровень этого антигена может и из-за доброкачественных изменений в предстательной железе.
Большинству мужчин с высоким уровнем ПСА повезло – у них нет рака предстательной железы.
В настоящее время результаты теста ПСА могут привести к абсолютно ненужным диагностическим и лечебным манипуляциям у мужчин, не имеющим клинических симптомов, тем самым вызывая осложнения и другие негативные последствия. Каждый мужчина должен индивидуально обсуждать необходимость проведение теста ПСА с лечащим врачом, беря во внимание все возможные плюсы и минусы такого скрининга.
Ещё один онкомаркер, CA-125, который иногда повышается в крови у женщин с раком яичников, также может быть повышен у женщин с доброкачественными процессами в яичнике. И вследствие недостаточной чувствительности и специфичности этого маркера, он используется совместно с трансвагинальным ультразвуковым исследованием.
Интересно, что при анализе 28 потенциальных биомаркеров для рака яичников (в том числе и СА-125), у женщин на поздних стадиях заболевания не определялся ни один из этих биомаркеров.
Резюмируя, можно с уверенностью говорить, что использование онкомаркеров — это палка о двух концах.
Прибегать к тестам следует только под контролем грамотного онколога-профессионала, владеющего современными международными клиническими и научными данными для верной интерпретации в каждом индивидуальном случае.
источник
Злокачественные опухоли часто протекают бессимптомно, проявляясь только на последних стадиях, когда пациенту трудно помочь. Выявить онкопатологии на раннем сроке можно с помощью сдачи анализов.
Организм реагирует на появление опухолей увеличением концентрации веществ, называемых маркерами. Однако повышение онкомаркеров наблюдается не только при раке, но и при воспалительных процессах, беременности, обменных нарушениях, ревматизме и других заболеваниях. Поэтому положительный результат требует дальнейшего обследования.
При различных онкопатологиях увеличивается концентрация определенных онкомаркеров:
- Альфа-фетопротеин – при первичном раке печени, часто возникающем на фоне гепатита.
- Раковый эмбриональный антиген – при опухолях кишечника, лёгких, молочной железы.
- СА (углеводный антиген) 15-3 – при раке груди, бронхов, желудка, печени, поджелудочной железы, матки, яичников.
- СА 125 – при раке органов женской половой сферы и желудочно-кишечного тракта.
- СА 19-9 увеличивается при злокачественных опухолях поджелудочной железы, желчевыводящих путей и печени, желудка, кишечника, матки, яичников, груди.
- СА 72-4 – при опухолях желудочно-кишечного тракта, легких, матки.
- CA-242 – при опухолях поджелудочной железы, кишечника, желудка, печени, желчевыводящих путей.
- Cyfra-21-1 (цитокератин) – при раке легких, мочевого пузыря, пищевода, шейки матки.
- Нейронспецифическая енолаза – при злокачественных опухолях нервной системы, легких, поджелудочной железы, желудка, кишечника, яичек.
- Хромогранин А – при опухолях желудка, поджелудочной железы, кишечника, надпочечников, лёгких, бронхов. Этот фермент повышается не только при злокачественных, но и при доброкачественных новообразованиях.
- Антиген рака мочевого пузыря (UBC) – при злокачественных образованиях этого органа и доброкачественных опухолях простаты.
- Антиген плоскоклеточной карциномы (SCC) – при раке шейки матки, полости рта, губ, гортани, глотки, пищевода, носа, гайморовых пазух, слюнных желез.
- Антиген рака яичников HE4 – при новообразованиях женской половой сферы.
- Бета-2-микроглобулин, концентрация которого при раке увеличивается не только в крови, но и в моче. Показания маркера повышаются при злокачественных опухолях лимфатической системы и лейкозах.
- ПСА – простатический антиген, концентрация которого увеличивается при раке предстательной железы и других заболеваниях простаты.
Для обнаружения злокачественных опухолей шейки матки берется мазок, выявляющий диспластические (неправильно развитые) клетки. Их появление считается предраковым состоянием, предшествующим появлению злокачественной опухоли. При начавшемся онкологическом процессе в мазке выявляются раковые клетки.
Женщинам, имеющим близких родственников, болевших раком яичников и молочной железы, рекомендуется сдать кровь на мутации генов BRCA1 и BRCA2. Положительные результаты показывают высокий риск заболевания, вызванный неблагоприятной наследственностью.
Выгодные цены на услугу «Онкология» представлены в медицинском центре Радуга, расположенном в Калининском районе Санкт-Петербурга. Опытные врачи центра ставят своей первоочередной задачей восстановление здоровья пациента без назначения лишних процедур, увеличивающих расходы на лечение. Мы предлагаем доступную стоимость на квалифицированную медицинскую помощь.
Сдача анализов
от 150 руб.
При положительном анализе на онкомаркеры больного надо обследовать, выяснив причину повышения концентрации этих веществ. Только так можно убедится в наличии опухоли и обнаружить ее локализацию.
источник
Специалистами Национального медицинского исследовательского центра онкологии им. Н.Н. Петрова проводится комплексное обследование пациентов на предмет выявления или исключения онкологической патологии.
Клинико-диагностические подразделения НМИЦ онкологии предлагают свою помощь в обследовании пациентов как с диагностированными злокачественными новообразованиями, так и с предраковыми состояниями и при подозрении на опухолевые заболевания. Высокотехнологичное оборудование центра является одним из лучших в России на сегодняшний день и отвечает мировым стандартам.
Для прохождения диагностических процедур требуется назначение врача, это может быть лечащий врач по месту жительства. Но мы всегда рекомендуем обратиться за консультацией к онкологу центра, он подскажет, какое исследование действительно необходимо пациенту и будет наиболее информативно. В сложных случаях есть возможность созвать консилиум из ведущих специалистов НМИЦ.
Комплексное обследование пациентов без онкологического диагноза
Консультации специалистов НМИЦ онкологии им. Н.Н. Петрова и комплексное обследование с использованием новейших методик, на высокоточном современном оборудовании дают полную картину состояния пациента.
Диагностические возможности НМИЦ онкологии им. Н.Н.Петрова позволяют исключить ошибки, неточные диагнозы и ложноположительные результаты. Прием ведут специалисты центра, имеющие обширную врачебную практику, которые специализируются на лечении больных с онкологическими заболеваниями и незлокачественными новообразованиями, а также на амбулаторном наблюдении пациентов, с неблагоприятным онкологическим анамнезом.
Обследование и диагностика пациентов с опухолевыми заболеваниями
Существует ряд исследований, которые помогают уточнить онкологический диагноз в сомнительных случаях. Уточняющая диагностика часто необходима, она помогает разрешить серьёзные сомнения, и главный вопрос: является ли опухоль злокачественной.
Очень важно правильно выбрать место лечения и доктора, который обладает достаточной квалификацией. Поэтому многие пациенты решают обратиться к специалистам НМИЦ онкологии для получения так называемого «второго мнения».
Предраковые заболевания
Многие распространенные заболевания фактически являются предраковыми состояниями. Далеко не всегда они переходит в злокачественный процесс, однако требуют внимательного наблюдения у онколога, чтобы не упустить момент, определяющий формирование злокачественной опухоли.
В консультативно-диагностических центрах НМИЦ онкологии ведут прием профильные специалисты: гинекологи, урологи, дерматологи и другие. Они работают в контакте с врачами-онкологами, это дает уверенность в том, что они не пропустят онкологическое заболевание.
Запись на диагностические процедуры или на первичный прием к онкологу по многоканальному телефону:
8(812)43-99-555
с 9 до 21 часа, без обеда и выходных.
По диагностике и амбулаторному лечению ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» не входит в систему ОМС, все услуги оказываются на платной основе.
К нам обращаются «онконастороженные» пациенты, которые имеют близких родственников, больных раком, или испытывают непонятные симптомы, и врачи других специальностей затрудняются в постановке диагноза. Также к «группе риска» относятся пациенты с предраковыми заболеваниями, курильщики со стажем, люди, ведущие нездоровый образ жизни, имеющие контакт с канцерогенными веществами.
В некоторых случаях возникает необходимость в проведении молекулярно-генетических исследований и определении различных опухолевых маркеров, без выявления которых невозможно своевременно диагностировать целый ряд наследственных заболеваний. Наши исследования позволяют выявить индивидуальную предрасположенность к возникновению злокачественных новообразований.
На консультации онколог расскажет о тех диагностических исследованиях, которые необходимы конкретному пациенту.
Нашим пациентам доступны все виды диагностических исследований: рентгенологические, радиоизотопные, лабораторные, эндоскопические, гистологические, цитологические, иммунологические, ультразвуковые.
К некоторым видам исследований необходимо подготовиться — это позволит правильно и наиболее точно провести исследование. Пожалуйста, внимательно познакомьтесь с правилами подготовки к исследованию в соответствующем разделе.
г.Санкт-Петербург, поселок Песочный, ул.Ленинградская, д.68
Заведующий отделением:
Каспаров Борис Сергеевич
Время работы:
с 8:00 до 17:00 (с понедельника по пятницу)
г.Санкт-Петербург, ул.Красного Текстильщика д. 10-12 (центр города)
Управляющий:
Козявин Никита Александрович
Время работы:
с 9:00 до 20:00 (с понедельника по пятницу)
с 10:00 до 18:00 (суббота и воскресенье)
г.Санкт-Петербург, Моравский пер., д.5, лит.А (Купчино), в здании поликлиники №123
Управляющий:
Козявин Никита Александрович
Время работы:
с 11:00 до 19:00 (с понедельника по пятницу)
источник
Онкомаркеры представляют собой специфические вещества, которые обнаруживаются в моче и крови пациентов, больных раком. Опухолевые клетки характеризуются тем, что они вырабатывают особые вещества, отличные от многих других, являющихся для организма нормальными. У здоровых людей онкомаркеры не должны быть обнаружены в крови, за исключением беременных женщин. В этом случае их вырабатывают клетки эмбриона. Содержание онкомаркеров является сигналом опухолевого заболевания, и чем раньше будет начато лечение, тем больше шансов у человека вернуться потом к нормальному образу жизни. Именно поэтому при появлении первых симптомов опухолевых заболеваний следует немедленно сдать анализ на онкомаркеры.
- Альфа-фетопротеин (АФП) 770 a
- Хорионический гонадотропин (ХГЧ) 770 a
- CA 19-9 880 a
- Простатический специфический антиген (ПСА) общий 880 a
- Простатический специфический антиген (ПСА) свободный 825 a
- CA 15-3 880 a
- CA 125 880 a
- HE4 (онкомаркер рака яичников) 2310 a
- Раково-эмбриональный антиген (РЭА) 990 a
- CA 72-4 990 a
- Нейронспецифическая енолаза (NSE) 1850 a
- Cyfra 21-1 (онкомаркер рака легких и мочевого пузыря) 1870 a
- Антиген плоскоклеточной карциномы (SCC) 2300 a
- Кальцитонин 990 a
- CA 242 1980 a
- ROMA 1 (комплекс: СА 125, НЕ4 и расчет прогностического индекса)(для пременопаузы) 2100 a
- ROMA 2 (комплекс: СА 125, НЕ4 и расчет прогностического индекса)(для постменопаузы) 2950 a
- S-100 онкомаркер рака кожи 2600 a
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Доброкачественное или злокачественное новообразование выделяет особенный антиген рака. В связи с этим при возникновении разных опухолей в организме появляются свои онкомаркеры. Так же исследование на онкомаркеры проводится в случае диагностики болезни и её лечения. Оно позволит выбрать врачам последующую тактику и в случае необходимости назначать дополнительные препараты.
Рак – очень старая болезнь, которая впервые была описана ещё в 1600 году до н. э. Само же название рак было введено Гиппократом. Эти злокачественные опухоли возникают вследствие трансформации нормальных клеток, которые начинают бесконтрольное размножение. Если иммунная система не начинает вовремя распознавать наличие опухоли, то развиваются метастазы во всех тканях и органах. Доброкачественные опухоли в свою очередь отличаются тем, что при них не происходит метастазирования, и поэтому опасности для жизни они не представляют, однако вместе с тем остаётся возможность перерождения доброкачественной опухоли в злокачественную. Окончательный диагноз можно поставить после проведения гистологического исследования. Без проведения необходимого лечения злокачественные опухоли могут привести к смерти заболевшего человека.
Симптомы опухолевого заболевания могут быть разными и зависят от местоположения опухоли. На ранних стадиях опухоль не вызывает никаких ощущений, а боль появляется лишь на поздних. Наиболее часто встречаются следующие признаки:
- потеря аппетита;
- снижение веса;
- истощение;
- анемия;
- иммунопатологические состояния;
- возникновение необычных уплотнений и припухлостей;
- воспаления;
- желтуха;
- кровотечения.
При метастазах в зависимости от того, где они развиваются, возникает боль в костях, и часто возникают их переломы; кашель (иногда с кровью); увеличивается печень и лимфатические узлы и т.д.
Злокачественные опухоли разделяют на следующие виды (в зависимости от клеток, из которых они образованы): карцинома, саркома, меланома, лимфома, лейкоз, глиома, тератома, хориокарцинома и др.
По проведённым международным исследованиям выделяют наиболее распространённые виды рака:
- Рак лёгких занимает первое место как по числу заболевших, так и по количеству умерших от него. Первые симптомы проявляются в виде кровохарканья, болях в груди, слабости, снижения работоспособности, кашля. К основной причине развития заболевания относят курение табака. В развитии заболевания выделяют четыре стадии:
- на первой опухоль до 3-х см и располагается только в одном сегменте лёгкого;
- во второй опухоль до 6-ти сантиметров, так же находится в одной части органа. Развиваются метастазы;
- в третьей опухоль достигает размера более шести сантиметров и уже начинает переходить на соседнюю долю лёгкого. Метастазы имеют более явные проявления;
- на четвёртой стадии рак выходит за пределы органа и распространяется на соседние органы.
Лечение рака лёгкого может проводиться различными методами и назначается в зависимости от состояния здоровья, распространённости заболевания и многих других факторов.
- Ракмолочной железы. Это заболевание занимает второе место по численности больных и пятое – по смертности от него. Страдает от рака молочной железы преимущественно женская половина населения. В группу риска относят не рожавших женщин, а также тех, у кого первые роды прошли после 30-ти, курящих. Также немаловажную роль играет наличие отягощенной наследственности, сахарного диабета, гипертонической болезни и ожирения. Симптомы возникновения рака молочной железы:
- уплотнения;
- различные выделения из соска;
- изменение структуры или цвета груди.
- Третье место по числу заболевших занимает рак толстой кишки.
- Рак желудка хоть и занимает четвёртое место по частоте возникновения заболеваний, однако по смертности он находится на втором.
Наиболее распространёнными являются следующие анализы на онкомаркеры:
- АФП (Альфа-фетопротеин) чаще всего повышается у пациентов с раком печени. Так же величина этого показателя является повышенной при наличии гепатитов и некоторых видах рака яичек и яичников.
- СА 15 указывает на наличие рака молочной железы.
- СА 125 является маркёром рака яичников.
- СА 19 – онкомаркёр по которому можно судить о возникновении рака поджелудочной железы.
- РЭА (раково-эмбриональный антиген) повышается при наличии различных онкологических заболеваний.
Помимо этого проводится множество специфических анализов, которые направлены на определение конкретного вида рака.
Перед тем как сдать кровь на анализ, Вам обязательно необходимо проконсультироваться с лечащим врачом. Кровь для исследования берется из вены, утром и натощак.
30% скидка на анализы по воскресеньям во всех филиалах «Медицентр»
источник
Онкомаркеры — это своеобразные белки, которые выделяются раковыми клетками, клеточными элементами, находящимися вблизи опухолевидного процесса, либо организмом в целом. Такие белки есть в крови и у здорового человека, но если их концентрация резко возрастает — это может свидетельствовать о новообразовании.
Исследование на онкологические маркеры решает несколько задач:
- Помогает неинвазивным способом предположить диагноз раковой опухоли.
- Сделать заключение в отношении доброкачественного или злокачественного процесса.
- Определить возможные случаи метастазирования.
- Оценить динамику лечения, опираясь на исходный и окончательный уровень онкомаркеров.
- Сделать заключение в отношении успешного лечения и исключить риск рецидива.
В зависимости от клинической ситуации оценивают разные онкомаркеры. В настоящее время исследованию доступны:
- СА 19–9. Их нормальная концентрация до 30 МЕ/мл. Если цифра выше, это может свидетельствовать об опухоли поджелудочной железы.
- РЭА (раковый эмбриональный антиген). Значение не должно превышать цифру 5 нг/мл. Повышение может наблюдаться при раке легких, желудка, прямой или толстой кишки, яичников, поджелудочной, щитовидной или молочной железы.
- СА 242. Нормальное значение до 30 МЕ/мл. Цифры выше этих могут сигнализировать о раке кишечника или поджелудочной железы.
- АФП (альфафетопротеин). Нормальное значение до 5 МЕ/мл. Высокие значения говорят о раке печени.
- СА 72–4. Его значение не должно быть выше 4 МЕ/мл, иначе это признак рака желудка или яичников.
- ХГЧ не должен быть выше 5 МЕ/л. Цифры выше свидетельствуют о раковой опухоли в яичниках, яичках, а также о хорионкарциноме плаценты и трофобластической опухоли.
- не должен превышать 30 МЕ/мл, в противном случае велика вероятность рака яичников.
- ПСА (простатспецифический антиген). Норма 0 — 4 МЕ/мл. Цифры выше — признак рака простаты.
- . Норма 660 — 2740 нг/мл. более высокие значение могут быть признаком множественной миеломы, лимфомы или лимфоцитарной лейкемии.
- НСЕ не должен превышать 15 нг/мл. Повышение концентрации — признак нейробластомы, рака поджелудочной и щитовидной железы или рака легких.
- СА 15–3 не должен быть выше 22 МЕ/мл, иначе можно говорить о раке молочной железы.
- UBC. Норма до 15 нг/мл. Если цифра выше, следует исключить рак мочевого пузыря.
Показаниями к процедуре являются:
- Отягощенная наследственность.
- Подтверждение диагноза рака.
- Контроль динамики лечения.
- Предупреждение повторного развития опухоли.
Врачи перед забором крови из вены рекомендуют придерживаться следующих правил:
- Если в день забора материала у пациента появились признаки воспаления или у женщины началась менструация, об этом нужно обязательно сказать врачу. В это время результат может быть ложноположительным, поэтому анализ проводят через неделю.
- Нужно отказаться от алкоголя и сигарет хотя бы на сутки.
- Между последним приемом пищи должно пройти не менее 8 часов.
Желательно проводить исследование в динамике в одной и той же клинике, чтобы получить наиболее достоверные результаты. В «МедПросвет» анализы делают от 1 до 5 суток. Бланк с результатами можно получить у врача, у администраторов клиники без записи ко врачу.
Держите руку на пульсе своего здоровья вместе с ранней диагностикой в клинике «МедПросвет»!


источник
Злокачественные опухоли и их рецидивы, возникающие после лечения, часто протекают бессимптомно, проявляясь, когда больному уже очень тяжело помочь. Выявляют первичные онкопатологии, метастазы и вернувшийся рак с помощью онкомаркеров (биомаркеров). Такую лабораторную диагностику проводят в нашей клинике.
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/05/analiz-na-onkomarker.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/05/analiz-na-onkomarker.jpg» /> Анализ на онкомаркер
Присутствие онкологического заболевания для организма не проходит бесследно. Раковые клетки и реагирующие на них структуры организма начинают усиленно выделять белковые и углеводные соединения, которые можно выявить при лабораторной диагностике. Они и являются онкомаркерами.
Некоторые из этих соединений находятся и в здоровом организме, но в гораздо меньшей концентрации. Поэтому при проведении исследования не только регистрируют наличие биомаркеров, но и определяют их уровень.
Поскольку не существует диагностического обследования, которое обнаруживает все виды онкопатологий, пациентам приходится сдавать несколько видов анализов, чтобы врач, опираясь на полученные данные, смог поставить диагноз.
Однако только на основании выявления онкомаркера определить заболевание нельзя. Рост показателей может быть вызван патологиями, не являющимися онкологическими. Поэтому исследование должно быть дополнено другими диагностиками – УЗИ, биопсией, гистологией.
- СА 125 — концентрация этого вещества резко возрастает при опухолевых процессах в яичниках. Биомаркер также реагирует на злокачественные опухоли матки, кишечника, поджелудочной и молочной желез. Повышение уровня СА 125 может наблюдаться при доброкачественных новообразованиях и при некоторых заболеваниях половой сферы, например, эндометриозе.
- СА 15-3 — раковый антиген, появляющийся при раковых заболеваниях груди, причём у 10% женщин он обнаруживается на самой ранней стадии болезни. В дальнейшем высокий уровень СА 15-3 регистрируется уже у 70% больных. В этом случае нужно сделать УЗИ молочных желез и записаться на прием к онкологу-маммологу.
- CA 19-9 — белковое вещество, появляющееся в высоких концентрациях при онкопатологиях поджелудочной железы, печени и желчевыводящих путей. Поэтому пациентам с возросшими показателями CA 19-9 рекомендуется пройти УЗИ брюшной полости, которое проводится здесь же в Университетской клинике.
- СА 72-4 — уровень этого соединения возрастает при опухолевых процессах в яичниках и желудочно-кишечном тракте. При росте СА 72-4 нужно обследовать органы малого таза и кишечник.
- PSA — специфический антиген, содержание которого вырастает при образованиях простаты. Анализ рекомендуется сдавать всем мужчинам старше 45 лет, поскольку в этом возрасте часто наблюдаются новообразования органа. При увеличении PSA следует нужно записаться на консультацию к урологу и обследовать простату.
- SCC – антиген повышается при плоскоклеточной карциноме, развивающейся на шейке матки, в прямой кишке, анальном канале и органах ЖКТ. Анализ используется в качестве комплексной диагностики при подозрении на карциному и ее рецидив. При высокой концентрации маркера рекомендуется пройти комплексное обследование, особенно при наличии даже незначительных проктологических или гинекологических жалоб.
- АФП — альфа-фетопротеин – белок, в норме образующийся только во время беременности. Однако это же белковое соединение выделяется в больших количествах и при раке печени. Контроль содержания АФП в организме необходим пациентам, страдающим хроническим печеночными патологиями. Маркер также показывает метастазирование в печень, поэтому его контроль рекомендуется больным, лечившимся от любых злокачественных опухолей.
- Кальцитонин – гормон, концентрация которого возрастает при медуллярной карциноме щитовидной железы. При росте показателей кальцитонина рекомендуется пройти УЗИ этого органа.
- РЭА — раковый эмбриональный антиген. В норме это вещество вырабатывается только во время внутриутробного развития. Положительный анализ на онкомаркер свидетельствует о развитии рака кишечника, чаще всего – толстой кишки. При увеличении РЭА надо записаться на прием к колонопроктологу, особенно если есть какие-то жалобы на работу кишечника.
- HE4 — маркер, указывающий на злокачественные патологии яичников. Это достаточно новое исследование, которое назначается при подозрении на рак матки и яичников вместе с СА-125. При росте показателей следует записаться на консультацию к гинекологу и пройти УЗИ малого таза.
Часто проводится лабораторная диагностика сразу нескольких биомаркеров. Существуют комплексные диагностические методы, позволяющие рассчитать риск наличия злокачественной опухоли яичников и предстательной железы.
В Университетской клинике можно не только сдать анализы на онкомаркеры, но и пройти диагностические процедуры, позволяющие поставить правильный диагноз при увеличении концентрации этих веществ. Здесь же можно проконсультироваться у опытных онкологов, которые смогут выявить причину возросших показателей.
| Орган, обследуемый с помощью маркера | АФП — альфа-фетопротеин — маркер гепатоцеллюлярного рака печени |
|
| Молочная железа++ | Ферритин |
|
| Предстательная железа+++ | ХГЧ |
|
У беременных результаты зависят от срока:
- 1-я нед. — 20-150 мЕд/мл;
- 2-3-я нед. — от 100 до 4870 мЕд/мл;
- на 4-й нед. — 2500–82 000 мЕд/мл;
- на 5-й нед. — до 151 000 мЕд/мл;
- на 6-й нед. — до 233 000 мЕд/мл;
- 7–10 нед. — 20 900–291 000 мЕд/мл;
- к 16-й нед. происходит снижение — 6150 – 103 000 мЕд/мл;
- к 20-й нед. — 4730 – 80 000 мЕд/мл;
- с 21 по 39 нед. — 2700–78 000 мЕд/мл.
- новорожденные – 70–150 пг/мл;
- дети – до 70 пг/мл;
- женщины – 0,07–12,97 пг/мл;
- мужчины – 0,68–32,26 пг/мл.
Норма для иммунохемилюминесцентного анализа:
источник
Онкомаркерами , или опухолевыми маркерами, называют вещества, которые вырабатывает сама опухоль или другие клетки организма в ответ на онкологию или некоторые нераковые состояния. Большинство онкомаркеров производятся и нормальными клетками здорового человека, но в минимальном количестве, а при раке их производство вырастает значительно. Опухолевые маркеры можно обнаружить в крови, моче, кале, самой опухолевой ткани и других тканях, жидкостях из организма больного человека.
Сегодня учёным известно множество онкомаркеров, которые изучены и находятся в клиническом использовании. Некоторые из них связаны с одним типом рака, другие — с двумя и более, с отдельными типами онкологии пока не связано никаких опухолевых маркеров.
В современных клиниках онкомаркеры используют для выявления, диагностики и лечения онкологических заболеваний. Однако высокий уровень маркера ещё не показатель, что у человека рак — об этом всегда нужно помнить, когда сдаёте анализы на опухолевые маркеры!
Так, онкомаркер СА 125 используют для выявления онкологии в яичниках. Но этот же маркер повышается и в 1-й триместр беременности, в некоторых других случаях. А тест на простат-специфический антиген (ПСА), который измеряет уровень ПСА в крови, часто используют для скрининга мужчин на наличие рака простаты. Однако повышенный уровень ПСА могут вызывать и доброкачественные состояния простаты — именно такой диагноз получают большинство мужчин с повышенным уровнем ПСА.
Потому для постановки диагноза всегда требуется комплексное обследование, другие тесты по необходимости.
Повышенный уровень опухолевого маркера свидетельствует, что в организме происходит какой-то процесс — воспалительный, онкологический, прочие. Потому анализ на онкомаркеры важно и нужно сдавать уже потому, что он — серьёзный сигнал к комплексному медицинскому обследованию.
Опухолевые маркеры — простой и эффективный способ узнать, что здоровье требует вашего пристального внимания.
предрасположенность к онкологии (в семье — онкобольные);
при подозрении на онкологическое заболевание;
при плановом, самостоятельном обследовании после 30—40 лет;
для контроля своего здоровья;
для отслеживания динамики онкотерапии;
для оценки результатов онкотерапии.
При плановом или общедиагностическом осмотре женщинам обычно назначают анализы на онкомаркеры, ассоциированные с опухолями яичников и молочных желёз, — CA 125 II, CA 15-3, РЭА.
Для мужчин стандартный набор опухолевых маркеров составляют ПСА (простат-специфический антиген), РЭА, СА 19-9 (может свидетельствовать об онкологическом процессе в поджелудочной железе, прямой и сигмовидной кишке).
Простат-специфический антиген (ПСА) — наиболее важный опухолевый маркер рака предстательной железы. Однако и у него есть диагностические пределы. Например, при доброкачественной гиперплазии предстательной железы также повышается уровень ПСА, что даёт при исследовании ложноположительные результаты. А у некоторых мужчин с позже диагностированным раком предстательной железы ПСА в сыворотке крови демонстрирует ложноотрицательный результат. Высокую чувствительность маркер проявляет при мониторинге пациента после терапии рака.
При всём этом информативность теста на уровень ПСА — одна из самых высоких среди опухолевых маркеров. Потому его активно назначают и используют в диагностировании, лечении.
Для проведения теста используют кровь из вены. Результаты готовы обычно через 24 часа или ранее.
при мониторинге терапии рака простаты, для оценки эффективности проведённой терапии (1 раз в 3—4 месяца);
при подозрении на онкологию простаты, которое возникло во время других исследований (пальцевого исследования или УЗИ);
при профилактическом обследовании мужчин, которые старше 40 лет.
- за 8 часов до тестирования не принимать пищу, исключить алкоголь, кофе, чай, соки.
Важно! В разных лабораториях условия относительно приёма пищи могут различаться, потому обязательно узнайте у врача или специалиста-лаборанта, что можно/нельзя есть, пить перед тестированием.
примерно за неделю до теста — отказаться от половых контактов, езды на велосипеде, лошади (возможен ложноположительный результат);
за 30 минут до сдачи крови — не курить;
сдавать тест до осмотра урологом (если планируете) или примерно через 2 недели после осмотра;
если были проведены УЗИ, массаж простаты, любые другие физические воздействия на простату, мочевой пузырь, то сдавать кровь для теста нужно не ранее, чем через 14 дней, иначе возможен ложноположительный результат;
если проведена биопсия простаты, тест проводят минимум через 30 дней после.
СА 125 — опухолевый маркер, который всегда обнаруживается в эндометрии, брюшине, яичках, перикарде, плевре. Высокая концентрация маркера — сигнал к срочному подробному обследованию на наличие онкологии яичников (в большинстве случаев), а также поджелудочной железы, молочных желёз, лёгких, толстой кишки, эндометрия).
Тест на СА 125 назначают в первую очередь женщинам, среди родственниц которых были заболевшие раком яичников. Анализ необходим и при подозрении на онкологию, чтобы рассматривать его результаты комплексно с другими исследованиями.
перед терапией рака, чтобы вести мониторинг лечения;
при уже поставленном диагнозе рака;
после терапии рака — для оценки результатов.
Важно! Тест на СА 125 не используют для постановки диагноза «рак яичников», потому что врачи наблюдают множество доброкачественных процессов, при которых уровень онкомаркера оказывается повышенным.
До взятия крови необходимо не курить 30 минут.
Нормой считается содержание СА 125 в крови на уровне 0—35 Ед/мл.
Действительно эффективным тестирование на концентрацию СА 125 в крови является при лечении рака.
Если во время терапии уровень СА 125 снижается, лечение проходит эффективно.
Если остаётся высоким или ещё растёт — терапия не даёт результата.
Если исследование после лечения показывает, что СА 125 снова увеличивается в крови, возник рецидив рака.
Опухолевый маркер СА 15-3 вырабатывают здоровые клетки молочных желёз. Повышение уровня антигена — свидетельство определённых процессов в организме. Так, СА 15-3 повышается примерно у 10 % женщин с онкологией молочной железы на ранней стадии. Потому для скрининга рака тест на СА 15-3 используют лишь в сочетании с другими исследованиями.
Важно! Диагностическая точность теста на уровень СА 13-5 увеличивается при одновременном тестировании на уровень онкомаркера РЭА.
Значительно чувствительнее и информативнее определение СА 13-5 при диагностировании метастазов рака. В среднем у 70 % женщин с метастазами уровень опухолевого маркера оказывается высоким и растёт.
Высокий уровень СА 13-5 может наблюдаться и при раке эндометрия, яичников, лёгких, колоректальном раке, при доброкачественных образованиях в молочных железах, при беременности, гепатите и т. д.
Нормой СА 13-5 считают показатель 0—25 Ед/мл.
Важно! Ни в коем случае нельзя интерпретировать самостоятельно результаты тестирования ни в положительную, ни в отрицательную сторону. На ранней стадии до 40 % опухолей молочной железы не продуцируют СА 13-5. Ложноположительные результаты также могут возникать при аутоиммунных заболеваниях, саркоидозе, туберкулёзе.
Раковый эмбриональный антиген в норме вырабатывается в небольших количествах некоторыми здоровыми клетками. Во внутриутробном развитии РЭА стимулирует размножение клеток (откуда и название антигена), о предназначении в организме взрослых людей медики и учёные пока не знают.
Повышение уровня РЭА может свидетельствовать об онкологических процессах в прямой и толстой кишке. При раковых заболеваниях концентрация РЭА увеличивается многократно.
Важно! Повышение уровня РЭА происходит и при развитии доброкачественных опухолей, при аутоиммунных, воспалительных и некоторых других заболеваниях, при регулярном курении, употреблении алкогольсодержащих продуктов. Потому онкомаркер РЭА для скрининга рака самостоятельно не используется — только в комплексе с другими тестами и исследованиями.
Повышение РЭА наблюдается также при онкологии яичников, простаты, лёгких, молочных желёз, поджелудочной железы, желудка.
Норма содержания РЭА в крови:
0—3,8 нг/мл — для тех, кто не курит;
0—5,5 нг/мл — для тех, кто курит.
Важно! Методики определения РЭА в разных лабораториях различаются. По этой причине мониторинг уровня опухолевого маркера нужно делать в одной лаборатории, чтобы правильно отслеживать динамику его повышения/понижения/покоя.
СА 19-9 продуцируется эпителием ЖКТ. Его нормальный уровень начинается изменяться — стабильно расти — при развитии опухолей в ЖКТ. Особенно выразительна эта взаимосвязь при онкологии поджелудочной железы — примерно у 70 % людей с таким диагнозом уровень СА 19-9 высокий.
Но тестирование на СА 19-9 также не может использоваться самостоятельно для диагностики рака желудка или поджелудочной. Повышение уровня этого онкомаркера наблюдается при раке яичников, желчного пузыря, печени, желудка, колоректальном, при циррозе печени и гепатитах, панкреатите, желчнокаменной болезни и других патологиях.
Норма для СА 19-9 — 0—34 Ед/мл.
Важно! Нормальный уровень СА 19-9 не гарантирует, что у человека нет рака поджелудочной железы. При наличии соответствующих симптомов необходимо продолжить обследование, чтобы убедиться в диагнозе.
Альфа-фетопротеин вырабатывается в эмбрионе человека, транспортирует вещества, необходимые для развития плода, защищает от иммунитета матери.
В организме взрослого АФП присутствует в чрезвычайно малом количестве или полностью отсутствует. Его умеренное повышение бывает связано с патологиями печени, акушерскими патологиями. Значительное повышение может свидетельствовать о низкодифференцированной опухоли, чаще всего — раке половых желёз или печени.
Эритропротеин — гормон почек, регулирующий кислородный обмен в организме. Он стимулирует в костном мозге выработку эритроцитов, которые попадают в кровяное русло и переносят кислород.
Тестирование на уровень ЕРО назначают пациентам с анемией, с хронической почечной недостаточностью и некоторыми другими заболеваниями.
В норме содержание ЕРО в крови — 4,3—29 мМе/мл. Повышение уровня с одновременным снижением количества эритроцитов может свидетельствовать о нарушении функциональности костного мозга. Другие изменения комбинации «ЕРО—эритроциты» бывают вызваны нарушением работы почек, железодефицитными анемиями, апластическими и гемолитическими анемиями, онкологическими заболеваниями костного мозга, заболеваниями лёгких, беременностью, химиотерапией, кистами почек, аденокарциномой почки, опухолью мозжечка и других органов — доброкачественными и злокачественными.
Постановка диагноза по результатам теста на уровень ЕРО объективно невозможна. Но этот тест играет важную роль в диагностировании совместно с другими исследованиями.
Все анализы на онкомаркеры проводятся на крови из вены, которую сдают утром, натощак.
Особые рекомендации мы привели выше. Напомним:
перед сдачей крови нельзя курить в течение получаса;
перед исследованием необходимо точно узнать правила подготовки в той лаборатории, где вы будете сдавать анализы.
В медицинских центрах и лабораторных терминалах АО «СЗДЦМ» вы сможете пройти тестирование на все основные онкомаркеры и получить достоверные результаты.
Вы можете выбрать центр или лабораторный терминал, которые находятся ближе к вам или до которых вам проще добраться.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация — это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Выезд на дом Внимание! Действует акция «Выезд на дом — 0 рублей»
Профосмотры АО «СЗЦДМ» проводит профилактические осмотры работников, которые включают в себя — комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
источник
Записаться на консультацию 8 (800) 550-72-25
Выбор наиболее подходящего метода диагностики является важным условием разработки эффективной терапии раковых заболеваний. Исследование призвано ответить на вопросы о наличии онкологического процесса, типе образования, вовлеченности в патологический процесс соседних органов и анатомических структур.
Узнать цены на платные услуги
| Услуга | Цена |
| Прием-консультация первичный | 2 100 р. |
| Прием-консультация повторный | 1 400 р. |
| Видеоколоноскопия | 5 500 р. |
| Видеоколоноскопия левых отделов ободочной кишки | 3 700 р. |
| Видеосигмоскопия | 3 400 р. |
| Ректосигмоскопия | 2 450 р. |
| Ректороманоскопия | 1 100 р. |
| Эндосонография | 10 900 р. |
| Эндоскопическая резекция слизистой | 14 600 р. |
| Эндоскопическая диссекция в подслизистом слое | 55 000 р. |
| Эндоскопическое лигирование основания полипа | 9 100 р. |
| Эндоскопическая полипэктомия до 2-х полипов | 6 000 р. |
| Эндоскопическая полипэктомия более 2-х полипов | 7 400 р. |
| Удаление полипа анального канала и прямой кишки | 6 400 р. |
| Эндоскопическая биопсия из толстой кишки за 1 (одну) зону | 540 р. |
| Эндоскопическое стентирование зоны опухолевого стеноза | 82 500 р. |
| Гистологическое исследование 1 кат. сложности | 1 400 р. |
| Гистологическое исследование 2 кат. сложности | 2 700 р. |
| Гистологическое исследование 3 кат. сложности | 4 000 р. |
| Гистологическое исследование 4 кат. сложности | 5 150 р. |