Что-то предательски хрустит в суставах при нагрузке, как-то ноют колени все время и по лестницам после рабочего дня идти больновато? Что происходит?
«- Доктор у меня ревматизм или просто нарушение обмена веществ?».
Именно с таким вопросом часто обращаются пациенты к врачам медицинского центра «Клиника Крови».
Боли в суставах — встречаются более чем при 100 различных заболеваниях! К какому врачу обратиться? Нужен доктор-ревматолог (тот самый врач, который лечит ревматические заболевания — болезни суставов и соединительной ткани). В нашей клинике такой доктор ждет пациентов и готов помочь каждому.
Попробуем разобраться вместе с доктором, что происходит в суставе, когда человек ощущает боль?
На наш вопрос отвечает врач-ревматолог Клиники Крови Кожинова Марина Сергеевна:
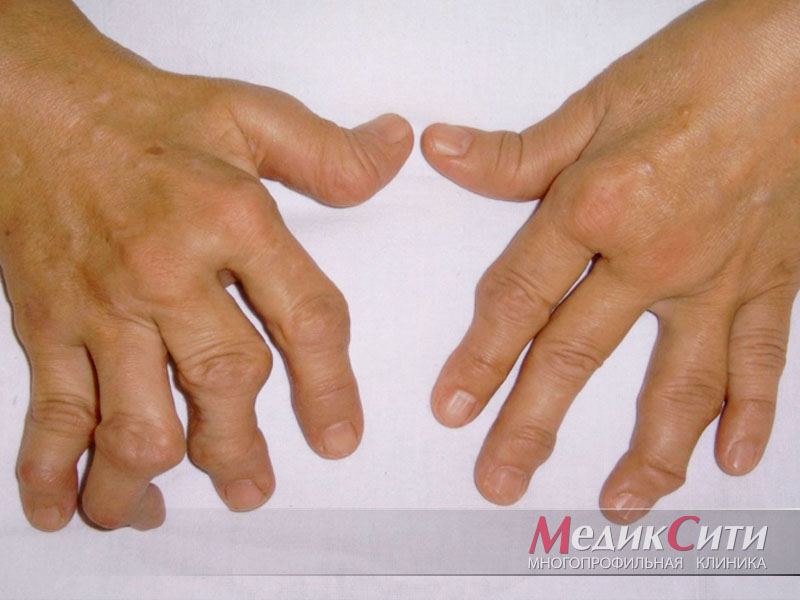
«Наиболее часто боли в суставах отмечаются при самой распространенной патологии — остеоартрозах (до 80 % всех заболеваний суставов). Остеоартроз чаще встречается у женщин после 40 лет, развивается постепенно. В основном поражаются крупные суставы (коленные, тазобедренные), межпозвонковые суставы и межфаланговые суставы пальцев кистей.
Вторая по частоте причина боли — воспалительные заболевания суставов (артриты). Причиной артритов могут быть инфекции (ангина или хламидиоз), аутоиммунные нарушения, патология обмена веществ (подагра), травмы сустава. Воспаление сустава может сопровождается накоплением дополнительного количества жидкости в нем.
Боли в суставах нередко наблюдаются при заболеваниях других органов и систем: при иммунных заболеваниях, нарушениях в эндокринной системе, возникают из-за аллергических реакций или на фоне онкологических заболеваний. Это артропатии.
Иногда человек не может точно определить, что болит – суставы или кости? Боли в костях могут наблюдаться при остеомиелите, кистах и опухолях костей, миеломной болезни, болезнях паращитовидных желез, остеопорозе и других заболеваниях.
Когда нужно обратиться к врачу-ревматологу в Клинику Крови ?
- При стойкой боли в одном или нескольких суставах, болезненности при надавливании на суставы, припухлости и покраснении в области сустава, скованности движений, деформации суставов и ограничении подвижности в них.
- При наличии длительной (более месяца), температуры 37,0 – 37,50 С,
- При появлении сыпи на коже без зуда.
- При длительной немотивированной выраженной усталости, слабости и болях в мышцах.
- При одном из перечисленных симптомов и наличии родственников с ревматическими заболеваниями (системной красной волчанкой, ревматоидным артритом, васкулитами).
- Если показания для консультации ревматолога выявил врач другой специальности.
С какими анализами нужно идти на консультацию ревматолога?
Не нужно перед первичным приемом ревматолога сдавать массу дорогостоящих анализов, ориентируясь на сведения из интернета и советы знакомых! Ориентировочный минимальный перечень анализов, результаты которых желательно иметь пациенту для первичной консультации ревматолога невелик: ОАК крови, ревматоидный фактор, СРБ, фибриноген, мочевая кислота».
Все необходимые современные лабораторные анализы, которые могут потребоваться ревматологу для уточнения Вашего диагноза будут назначены только в случае необходимости в ходе первичного осмотра ревматолога. Их можно сдать в «Клинике Крови» быстро, качественно и безопасно.
При необходимости ревматологи Клиники Крови выполнит лечебно-диагностическую пункцию больного сустава, чтобы исследовать суставную жидкость и ввести в полость сустава медикаменты.
Ревматолог Клиники для уточнения диагноза использует многочисленные современные анализы, различные виды инструментальной диагностики (РКТ, МРТ, денситометрию, УЗИ суставов) и привлекает к обследованию пациента врачей других специальностей.
В сложных диагностических случаях наши пациенты имеют возможность получить в Клинике Крови экспертное заключение профессора ревматолога, доктора медицинских наук, главного ревматолога СФО.
Записаться на прием в многопрофильный медицинский центр можно по телефону
Или заполните форму записи на прием и мы Вам перезвоним
источник
Если ваши суставы опухают и болят по ночам, врач-ревматолог предложит вам проверить ревматологический профиль. Это обследование поможет поставить точный диагноз, проследить динамику заболевания и назначить правильное лечение.
При подозрении на ревматическую болезнь используют следующие исследования:
- анализ крови на уровень мочевой кислоты;
- анализ крови на антинуклеарные антитела;
- исследование крови на ревматоидный фактор;
- исследование крови на АЦЦП (антитела к циклическому цитруллин-содержащему пептиду);
- анализ крови на С-реактивный белок.
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые). Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
- боли и отечность в суставах;
- ограничение подвижности в суставах;
- чувство сухости в глазах и во рту;
- кожные высыпания по типу кровоизлияний;
- слабость, упадок сил.
 |  |  |
Теоретически в здоровом организме ревматоидного фактора быть не должно. Но все же в крови у некоторых даже здоровых людей этот фактор присутствует в небольшом титре. В зависимости от лаборатории верхняя граница нормы ревматодного фактора варьирует от 10 до 25 международных единиц (МЕ) на 1 миллилитр крови.
Ревматоидный фактор одинаковый у женщин и мужчин. У людей пожилого возраста показатель ревматоидного фактора будет несколько выше.
Ревматоидный фактор у ребенка должен составлять в норме 12,5 МЕ на миллилитр.
Анализ на ревматоидный фактор используется для диагностики следующих заболеваний:
Дополнительные причины повышения ревматоидного фактора могут быть следующими:
Если причина повышенного ревматоидного фактора – инфекционные заболевания, например, инфекционный мононуклеоз, то титр ревматоидного фактора обычно меньше, чем при ревматоидном артрите.
Тем не менее, анализ на ревматоидный фактор прежде всего помогает распознать ревматоидный артрит. Однако следует подчеркнуть, что ставить диагноз лишь на его основании нельзя. Поскольку ревматоидный фактор может быть повышенным при многих других патологических состояниях аутоиммунной и не аутоиммунной природы. Кроме этого, примерно у 30% больных ревматоидным артритом анализ крови на ревматоидный фактор может оказаться отрицательным (серонегативный вариант ревматоидного артрита).
Анализ крови на ревматоидный фактор проводят утром натощак (с последнего приема пищи должно пройти от 8 до 12 часов).
Анализ крови на АЦЦП заключается в определении титра антител к циклическому цитруллинированному пептиду и является одним из точных методов для подтверждения диагноза ревматоидного артрита. С его помощью болезнь можно обнаружить за несколько лет до возникновения симптомов.
Цитруллин – это аминокислота, которая является продуктом биохимической трансформации другой аминокислоты – аргинина. У здорового человека цитруллин не принимает участия в синтезе белка и полностью выводится из организма.
Но при ревматоидном артрите цитруллин начинает встраиваться в аминокислотную пептидную цепочку белков синовиальной оболочки и хрящевой ткани суставов. «Новый» видоизмененный белок, имеющий в своем составе цитруллин, воспринимается иммунной системой как «чужой» и в организме начинают производиться антитела к цитруллин-содержащему пептиду (АЦЦП).
АЦЦП – это специфический маркер ревматоидного артрита, своеобразный предвестник заболевания на ранней стадии, обладающий высокой специфичностью.
Антитела к циклическому цитруллинированному пептиду обнаруживаются задолго до первых клинических признаков ревматоидного артрита и остаются в течение всей болезни.
Для выявления АЦЦП используют иммунноферментный анализ. Анализ крови на АЦЦП проводят по принципу «инвитро» (в переводе с латинского — в пробирке), исследуется сыворотка из венозной крови. АЦЦП анализ крови может быть готов уже через сутки (зависит от вида лаборатории).
Выявление АЦЦП при ревматоидном артрите может указывать на более агрессивную, так называемую эрозивную форму заболевания, которая ассоциируется с более быстрым разрешением суставов и развитием характерных суставных деформаций.
Если результат анализа на АЦЦП оказывается положительным, то прогноз ревматоидного АЦЦП артрита считается менее благоприятным.
Диапазон нормальных значений для анализа на АЦЦП составляет приблизительно 0-5 ед/мл. Так называемая «АЦЦП норма» может колебаться в зависимости от лаборатории. Значения «АЦЦП нормы» у женщин и у мужчин одинаковые.
Так называемый «Повышенный АЦЦП», например, АЦЦП 7 ед/мл и более, указывает на высокую вероятность заболевания ревматоидным артритом. Результат анализа расцененный как «АЦЦП отрицательный» снижает вероятность заболевания ревматоидным артритом, хотя полностью его не исключает. Оценивать значения АЦЦП и проводить их интерпретацию должен всегда врач-ревматолог, имеющий опыт диагностики и лечения ревматоидного артрита, только ревматолог может учесть все нюансы.
Чтобы сдать анализ на АЦЦП, вам необходимо прийти на обследование натощак.
Если вы хотите узнать стоимость анализа крови на АЦЦП, позвоните по телефону: +7 (495) 604-12-12.
Специалисты контакт-центра сообщат вам цену АЦЦП и объяснят, как готовиться к исследованию.
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Многопрофильная клиника «МедикСити» — это диагностика высочайшего уровня, опытные квалифицированные врачи-ревматологи и специалисты более чем 30 специальностей. У нас проводится лечение артрита, артроза, васкулита, красной волчанки, остеопороза, подагры, ревматизма и многих других ревматологических заболеваний. Не откладывайте визит к врачу, обращайтесь при малейших симптомах. Качественная диагностика – это 90% успешного лечения!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
Всем известный термин «ревматизм» ввел один из корифеев античной медицины Клавдий Гален, заложивший принципы диагностики на основе анатомии и физиологии человеческого организма. Обозначение различных болезней опорно-двигательного аппарата понятием ревматизм дошло до наших дней, хотя самостоятельным разделом внутренней медицины, то есть терапии, ревматология стала не так давно – менее 50 лет назад. Чуть позже появились и «узкие» специалисты в данной области – ревматологи.
Кавычки в данном случае оправданы: не владея фундаментальными познаниями практически всех разделов внутренней медицины и клинических дисциплин, врачу нечего делать в ревматологии.
Кроме того, спектр ревматических заболеваний настолько широк, а механизмы развития данных патологий настолько разнообразны, что ревматолог должен иметь достаточный багаж знаний в таких областях, как кардиология, нефрология, гематология, иммунология.

Это врач, который занимается лечением «головной боли в ногах»… Шутливый афоризм «Ревматизм — головная боль в ногах» принадлежит известному испанскому писателю прошлого века Рамону Гомесу де ла Серна. А еще есть такое выражение: «Ревматизм лижет суставы и кусает сердце». И это уже без всяких шуток…
Потому что на долю ревматолога выпала нешуточная ответственность — диагностика и лечение свыше двух сотен разных заболеваний костно-мышечной системы человека, то есть суставов и соединительных тканей. Вы скажете, что для лечения болезней опорно-двигательной системой есть травматологи, хирурги, ортопеды и невропатологи, и будете правы. Но с ревматоидным артритом, системной склеродермией или подагрой может справиться только ревматолог.
По статистике, боли в суставах мучают почти 40% населения нашей планеты, а отсутствие своевременного и качественного лечения ревматических патологий в преимущественном большинстве случаев приводит к инвалидности…
Согласно официальным рекомендациям Европейской антиревматической лиги (EULAR), человеку следует обращаться к ревматологу, если:
- Утром, после пробуждения, вам кажется, что сустав (в руках, плечах или коленях) плохо двигается и не поддается управлению. Минут через 30-40 (в течение которых движения приводят к дискомфорту) все приходит в норму. Если вы днем на часок прилегли отдохнуть, то все может повториться… Это – скованность, которая является первым симптомом остеоартроза, то есть патологических изменений хрящевой ткани.
- Вы обнаружили, что сустав увеличился в размерах, опух или отек. И это плохо, потому что припухлость или отечность в области какого-то сустава может быть симптомом того же артрита.
- Боль в суставе, которая может начаться ближе к вечеру или беспокоить вас при каждом движении. Порой боль становится очень сильной, не давая возможности нормально двигаться. Такая боль может свидетельствовать о воспалении и начале разрушения внутрисуставного хряща – остеоартрозе. Следует обращаться к ревматологу и в том случае, когда вы чувствуете боль при боковом сжатии кистей и стоп.
Хороший терапевт при малейшем подозрении на какое-либо ревматическое заболевание должен не выписывать «мазь от боли», а направлять пациента к специалисту – врачу-ревматологу.
Если у больного есть свежие результаты общего анализа крови, нужно их взять. Кроме того, при обращении к ревматологу понадобятся следующие анализы:
- биохимический анализ крови (проводится натощак, кровь берется из вены),
- анализ крови на СОЭ (кровь берется из пальца),
- анализ крови и С-реактивный белок (кровь берется из вены),
- анализ крови на ревматоидный фактор (проводится натощак),
- анализ крови на антицитруллиновые антитела и на антинуклеарные антитела (иммунологическое исследование крови, кровь берется из вены).
Первым делом, ревматолог выслушивает жалобы пациента, осматривает его и изучает историю болезни (абсолютно все патологические процессы в организме). Об использовании в диагностике результатов лабораторных исследований крови красноречиво свидетельствует список анализов, которые нужно сдать при обращении к ревматологу. На их основе специалист делает вывод об активности воспалительного процесса и состоянии иммунной системы больного. Так, определение СОЭ поможет выявить воспаление, ревматоидный артрит диагностируется на основе показателей ревматоидного фактора, а точный диагноз при системной красной волчанке гарантируют данные об антинуклеарных антителах.
Для объективной оценки органических изменений в костно-мышечной системе пациента и постановки правильного диагноза врач-ревматолог назначает проведение таких диагностических обследований, как:
- электрокардиограмма,
- рентгенологическое исследование суставов,
- ультразвуковое исследование (УЗИ),
- компьютерная томография (КТ),
- магнитно-резонансная томография (МРТ),
- денситометрия (метод диагностики остеопороза),
- электромиограмма (исследование электрической активности мышц).
Как и любой другой врач, ревматолог проводит обследование обратившихся к нему пациентов, ставит диагноз, назначает лечение и следит за его эффективностью, внося коррективы на основе клинической картины конкретного заболевания.
В первую очередь, ревматолог старается остановить воспалительный процесс, а также снять или хотя бы минимизировать боль. С этой целью назначаются соответствующие медикаментозные средства — нестероидные противовоспалительные препараты и обезболивающие лекарства.
После улучшения состояния пациентов и снятия болевого синдрома врач-ревматолог проводит терапию, направленную на восстановление нормального функционирования суставов и соединительных тканей, затронутых болезнью. Для этого назначаются разнообразные физиопроцедуры, массаж, комплекс лечебной физкультуры (занятия проводят специальные методисты ЛФК). Разработка суставов и нормализация двигательных функций могут проводиться с использование различной реабилитационной аппаратуры (тренажеров).
В сферу клинической практики врачей-ревматологов входят такие заболевания, как:
- реактивный артрит (острое, быстро прогрессирующее воспаление суставов, которое возникает вследствие перенесения острой или обострения хронической инфекции);
- ревматоидный артрит (хроническое системное заболевание соединительной ткани с прогрессирующим поражением периферических суставов и внутренних органов);
- остеоартроз (патология коленных, тазобедренных и голеностопных суставов, сопровождаемая изменениями хрящевой ткани, развивается после механической перегрузки и нарушения поверхностей суставов);
- остеохондроз (заболевание позвоночника дегенеративно-дистрофического характера);
- остеопороз (прогрессирующее системное заболевание скелета, которое выражается в снижении плотности костной ткани);
- подагра (острое болезненное распухание суставов, связанное с повышенным содержанием мочевой кислоты в крови);
- анкилозирующий спондилоартрит (или болезнь Бехтерева, хроническое воспаление суставов крестцово-подвздошных сочленений, позвоночника и расположенных рядом мягких тканей — со стойким ограничением подвижности);
- системная склеродермия (или системный склероз, прогрессирующее заболевание, вызываемое воспалением мелких сосудов всего организма и приводящее к фиброзно-склеротическими изменениями кожи, костно-мышечной системы и внутренних органов).
А еще: системная красная волчанка, болезнь Рейтера, гранулематозный артериит, гидроксиапатитовая артропатия, множественный ретикулогистиоцитоз, хондроматоз суставов, виллезонодулярный синовит, а также бурситы, тендениты, периартриты и др.
Согласно информации ВОЗ, не менее 15% людей во всем мире страдают артрозом — заболеванием суставов. Это когда в каком-либо суставе или между позвонками постепенно «изнашивается» (то есть разрушается) хрящевая прослойка. При этом вы слышите отчетливый «хруст» в суставе, ощущаете боль и не можете свободно двигаться. Что же приводит к появлению артроза?
Ключевую роль в появлении данной патологии суставов играют такие факторы:
- чрезмерные нагрузки,
- лишний вес,
- малоподвижный образ жизни,
- травмы,
- наследственность,
- пожилой возраст.
Если с последними двумя факторами (наследственность и возраст) мы вынуждены просто смириться, то относительно первых четырех предпосылок возникновения артроза можем использовать следующие советы врача-ревматолога:
- избегать травм (то есть быть осмотрительными на производстве, в спортзале, на даче и т.д.);
- физическая активность – обязательное условие сохранения здоровья, но «что слишком, то не есть здорово»;
- лишние килограммы – дополнительная нагрузка на опорно-двигательный аппарат и на всю костно-мышечную систему: питайтесь рационально и не переедайте. Помните: износ хрящей – процесс необратимый, но есть возможность его заблокировать.

источник

Для начала давайте разберемся, какие заболевания входят в компетенцию ревматолога.
На сегодняшний день, список ревматологических заболеваний достаточно большой (свыше 200 болезней), однако, существует условная классификация ревматологических недугов.
-
Системные заболевания, сопровождающиеся поражением соединительных тканей;
- Болезни, возникающие на фоне патологического нарушения функционирования иммунной системы;
- Болезни суставов костной основы груди, позвоночника и черепа (осевого скелета);
- Болезни суставов верхних и нижних конечностей, а также их пояса (добавочный скелет);
- Системные васкулиты;
- Кардиальная патология;
Ниже мы приведем небольшой список заболеваний, которые необходимо лечить с помощью данного врача.
- Синовит – заболевание, характеризующееся воспалением внутреннего слоя суставной сумки и последующим скоплением жидкости (экссудата) в локации течения воспалительного процесса;
- Бурсит – болезнь, характеризующаяся воспалением слизистых сумок в области суставов;
- Анкилозирующий спондилоартрит — системное поражение суставов, локализующееся в КПС, мягких паравертебральных тканях и суставах позвоночного столба;
- Болезнь Адамантиадиса-Бехчета – системное иммунопатологическое воспаление суставов неясного происхождения, сопровождающееся поражением слизистых тканей органов зрения, кожных тканей, гениталий и ротовой полости;
-
Подагра – хроническое заболевание, развивающееся на фоне нарушения обмена веществ, что провоцирует отложение солей мочевой кислоты в суставах;
- Системная склеродермия – заболевание соединительных тканей аутоиммунной этиологии, возникающее на фоне генерализованного фиброза, воспалительного процесса и расстройства микроциркуляции, сопровождающееся поражением кожных тканей, внутренних органов, костно-мышечной конструкции и сосудов;
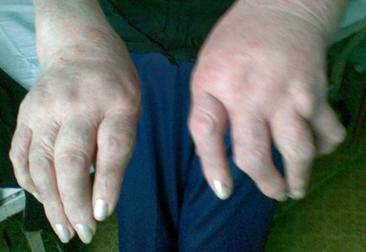
- Ревматоидный артрит. Данное заболевание является системным, характеризуется поражением мелких суставов, имеет сложное аутоиммунное развитие и течение. Может спровоцировать деформацию суставов;
- Приобретенные пороки сердца – группа заболеваний, возникающих на фоне морфологических и/или функциональных изменений одного/нескольких клапанов сердца, приводящих к патологическим нарушениям функционирования сердца;
- Остеопороз – заболевание костных тканей на фоне недостатка кальция, характеризующееся повышенной ломкостью костей;
- Гранулематоз с полиангиитом – аутоиммунное воспаление (гранулематозное) стенок сосудов, с поражением мелких кровеносных сосудов и внутренних органов;
- Фибромиалгия. На сегодняшний день, причина возникновения данного заболевания не известна, характеризуется болевым синдромом костно-мышечной системы;
- Синдром Шарпа – системное заболевание, которое сочетает в себе отдельные явления дерматомиозита, красной волчанки и склеродермии;
- Дерматомиозит (болезнь Вагнера) – тяжелая системная болезнь соединительных, кожных и мышечных тканей, приводящая к расстройству мышечных функций, образованию эритем на кожных покровах, отеку сосудов, сопровождающаяся поражением внутренних органов. Часто осложняется гнойными процессами кальцинозом;
- Артроз – хроническая болезнь суставов, приводящая к деформации суставов и ограничению подвижности;
- Спондилез – болезнь, возникающая на фоне нарушения функционирования эндокринной системы (в процессе старения);
- Клещевой боррелиоз – заболевание, возникающее при укусе клещей и последующем попадании в организм человека бактерий (минимум 5 различных видов). При наличии предрасположенности, заболевание затрагивает ткани суставов, нервную и сердечно-сосудистую систему, а также органы зрения;
- Реактивный артрит – заболевание, протекающее с поражением суставных тканей, возникающее на фоне инфекционного поражения организма;
- СКВ (болезнь Либмана-Сакса) – системная патология соединительных тканей диффузного характера, протекающая с иммунокомплексным поражением соединительной ткани, а также ее производных, вовлекающая сосуды микроциркуляции;
Помимо болезней, перечисленных в списке, врач-ревматолог лечит ювенильный идеопатический артрит, включая болезнь Стилла, сухой синдром, артериит Такаясу, гиперчувствительный и криоглобулинемический васкулит, синдром антифосфолипидных антител, пурпура Шенлейна-Геноха и многое другое.
Существует несколько симптомов, при появлении которых обращаться к данному специалисту необходимо в кратчайшие сроки.
-
Суставы сильно скрепят (трещат);
- Отмечается наличие ломота в костном скелете;
- Отмечается наличие воспаления в области суставов;
- Болевой синдром в области суставов, мышечных тканей, костей присутствующий длительное время без каких-либо причин;
- Низкая подвижность суставов, сопровождающаяся неприятными ощущениями, включая боль. При нагрузках болевые ощущения усиливаются;
- Скованность в теле, особенно после ночного сна;
Симптомом ревматологических заболеваний может быть повышение температуры, появление кожной сыпи, головокружение и другие. Вообще симптомов системных заболеваний значительно больше, но, как правило, с ними обращаются первоначально к терапевту, а врач уже в последующем направляет к ревматологу. Существуют также ситуации, при наличии которых следует обращаться к ревматологу в качестве профилактики.
- Если среди близких родственников кто-либо болел/болеет болезнью Либмана-Сакса, ревматоидным артритом, системным васкулитом или системной склеродермией;
- Если имеют место частые инфекционные заболевания, ангина;
- Имеет место длительное и беспричинное повышение температуры тела;
- Отмечается резкое снижение массы тела без наличия каких-либо существенных причин;
В большинстве случаев, установить точный диагноз без проведения инструментальных диагностических процедур и лабораторных исследований невозможно. Это можно объяснить схожестью проявлений различных ревматологических заболеваний.
- ОАК;
-
Анализ крови на воспалительный процесс и аутоиммунную активность (ревматоидный фактор;
- Рентгенография. Данная процедура является первичной в ходе диагностики и позволяет провести оценку состояния различных тканей;
- БАК;
- Анализ крови на СОЭ;
- Некоторые методы ультразвукового исследования (ЭХОКГ, например);
- МРТ считается дополнительным методом диагностики в ревматологии, однако, ее проведение желательно в качестве информации для сравнения;
- Денситометрия;
- Анализ крови на антитела к нативной ДНК (при подозрении на системную волчанку)
- Анализ крови на СРБ;
- Анализ крови на мочевую кислоту, общий белок;
- КТ;
- Неоптерин;
- Анализ крови на антинуклеарнй и антицитруллиновый фактор;
Любой человек знает, что самое лучшее лечение заболевания – максимальное снижение вероятности его возникновения. Многие ревматологические болезни можно предупредить, если соблюдать советы, приведенные ниже.
-
Необходимо заниматься спортом и вести активный образ жизни в целом. Под спортом следует понимать плавание, легкую атлетику и другие, но тяжелоатлетические виды спорта лучше исключить;
- В рабочее время дня желательно исключить длительную задержку в одной позе, а если это невозможно, то периодически следует делать разминку или гимнастику;
- Больше гуляйте на свежем воздухе;
- Следите за осанкой;
- В период холодов не лишними будут витамины/витаминные комплексы;
- Правильное и сбалансированное питание – обязательное условие здорового организма;
- Избегайте переохлаждения;
Учитывая факт трудного и длительного, а парой безуспешного лечения различных ревматологических заболеваний, соблюдение вышеотмеченных советов – хорошая забота о своем здоровье и будущем. Однако выбор всегда остается за вами. Не болейте.
источник
Особым показателем активности воспаления является СОЭ. Ее нормальные величины разные для мужчин и женщин. Во втором случае они должны быть немного выше в норме. При воспалении происходит резкое повышение цифр этого показателя, который всегда составляет более 20 мм/час. В активной фазе болезни может достигать 50-70 мм/час. Особенность СОЭ при ревматоидном артрите – ее длительное сохранение на высоком уровне.
Еще один очень показательный анализ крови при ревматоидном артрите – это определение ревмопроб. Они не только указывают на степень активности воспаления, но и помогают оценить реакцию организма на назначенные противовоспалительные препараты. Ведь в основе их образования лежит разрушительный процесс с освобождением большого количества патологических белковых структур. Поэтому они называются острофазовыми показателями, которые могут мгновенно изменяться в зависимости от интенсивности воспаления. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий.
Общеклиническое исследование крови относится к самым малоинформативным методам лабораторной диагностики ревматоидного артрита. Она всегда выполняется для определения других показателей системы кроветворения, которые несут общую информацию о функционировании организма в целом.
Полученные результаты лабораторной диагностики должны быть расшифрованы только специалистом. Он сопоставляет данные всех анализов как с нормой, так и между собой. Чтобы получить целостную картину, врач тщательно анализирует их, учитывая малейшие нюансы каждого из исследований. При необходимости он назначит повторное проведение лабораторной диагностики или назначит дополнительные анализы. От того, насколько грамотно специалист проведет интерпретацию полученных данных, зависит не только последующее лечение, но и сам факт установления диагноза ревматоидный артрит.
Анализы при ревматоидном артрите потребуют существенных временных и материальных затрат. Однако прохождение полного комплекса лабораторной диагностики этого заболевания повысит вероятность правильной постановки диагноза. Не стоит в целях экономии исключать из списка даже одно обследование, возможно именно оно станет решающим.
Артрит – серьезное заболевание, которое склонно к прогрессированию. Оно распространено среди людей любой возрастной категории. Несвоевременное лечение способствует развитию осложнений, которые тяжело поддаются терапии. В некоторых случаях симптоматика артрита выражена слабо, поэтому многие не замечают, как быстро развивается патология. Анализы на ревматоидный артрит рекомендуется сдавать при обнаружении первой симптоматики.
| Добрый вечер, является ли симптомом ревматоидного артрита сильные отеки всего тела? Спасибо. |
| Здравствуйте, сесра год не может встать-у нее скрючены ноги в коленях из-за рематоидного артрита..как и где ей его вылечить?показаны ли операции?и встанет ли она ?ее возраст 56 лет. |
| Здравствуйте! Моему папе 47 лет, он болеет ревматоидным артритом более 7 лет. Мы бы хотели проконсультироваться по поводу этого диагноза. Не подскажете где хорошо лечат эту болезнь в Оренбурге. |
| Добрый день! Много лет моя мама принимает метотрексат. Сначала таблетки, потом назначили уколы (один раз в неделю), потом опять таблетки. Сейчас, после приема этих таблеток у нее поднимается… |
| У меня около года постоянно болит один коленный сустав и около полугода второй. Боли одинаковые: усиливаются при ходьбе, особенно долгой, ноющие боли вечером-ночью-утром в состоянии покоя, боли при… |
| Здравствуйте. Перечислите, пожалуйста, какие анализы и исследования необходимо пройти при ревматоидном артрите и при начальной форме артроза? |
Нина Николаевна
2016-07-11 15:54:06
| Добрый день! Скажите, пожалуйста,о каком виде артрита свидетельствуют такие показатели (возраст — 23 года): — резкое начало заболевания, в течение 1 месяца произошло сильное ухудшение состояния;… |
| Лежала в ревматологическом отделении. Доктор назначил иммуногенетическое исследование. Антиген В27 не обнаружен, чему я очень рада. Но доктор не объяснил значение двух других показателей HLA-A 2 25… |
Елена Алексеевна
2016-04-12 20:37:42
| Возможно ли восстановление поражённого сустава? |
| Добрый день, подскажите, пожалуйста, сдали анализы на ревмопробу, дочки ей 14 лет. Антистрептолизин О 107 результат. Ревматоидный фактор 7.0 результат. С-реактивный белок (СРБ) 0.85 результат. … |
| Здравствуйте! В последнее время беспокоили боли в суставах, в основном рук (кисти и плечи), именно после нагрузки. Например, если приходилось поднять что-то тяжёлое или даже просто донести пакет из… |
| Доброе утро! Дочке 16 лет исполниться 23 ноября, недавно сдали биохимический анализ крови, после простудного заболевания, насторожил в анализе ревматоидный фактор — 19.2 IU/ml . Что это может… |
Лилия Марсовна
2015-03-05 23:19:14
| Здравствуйте! У меня замечаются боли в локтях при длительном положении сгибании рук, боли в области запястья, кисти рук. Наблюдаются вздутия вен на руках. Посоветуйте пожалуйста, как облегчить эти… |
| Здравствуйте, подскажите принципиальное различие между ревматизмом и артритом? |
В связи с таким количеством вариаций постановка точного диагноза является достаточно сложной, поскольку начальные клинические проявления многих видов системных заболеваний соединительной ткани отличаются мало, а типичные симптомы проявляются на поздних стадиях, когда для лечения требуется затратить намного больше времени и усилий. При дифференциальной диагностике заболеваний суставов, кроме аппаратных методов обследования (рентгенографии, МРТ, УЗИ, контрастная артрография) в обязательном порядке проводят лабораторные исследования крови.
Чтобы результаты исследований были объективными, пациенту нужно соблюдать следующие правила:
- за 2-3 дня перед сдачей анализа следует исключить из рациона жирные блюда;
- за 8 часов до проведения исследования пищу принимать нельзя;
- если это не представляет опасности для здоровья, в течение суток следует отменить прием лекарственных препаратов;
Рентгенография показывает дегенеративные изменения сустава
Выявить ревматоидный артрит помогают и другие методики. Для наиболее эффективной диагностики рекомендуется использовать их только в комплексе с основными методами.
В некоторых случаях пациентам назначается рентгенография, но на начальных этапах заболевания проводить ее нецелесообразно. По мере прогрессирования заболевания рентген позволяет рассмотреть околосуставной остеопороз или костную эрозию. Они станут заметны на рентгеновском снимке на 3-4 стадии заболевания. Рентгенография также позволяет оценить степень повреждения хрящей. Рентген суставов необходимо делать не единожды, а на протяжении всего процесса лечения. Это позволит оценить правильность подобранной терапии и в случае необходимости скорректировать ее.
Кроме этого, пациентам назначают общий анализ мочи. Он позволяет исключить заболевания мочеполовой системы, а также оценить общее состояние больного. Ревматоидный артрит оказывает влияние не только на суставы, но и на работу многих внутренних органов. Заболевание в запущенной стадии провоцирует воспаление почек и почечную недостаточность.
Биопсия тканей назначается в редких случаях. Биопсия рекомендована в целях рассмотрения структуры клеток и их изменений. Также она помогает оценить размер ткани и количество ворсинок, которые отложены на мембранах фибрина.
При затруднениях в постановке диагноза пациенту рекомендовано комплексное обследование, включающее в себя магнитно-резонансную томографию. Она позволяет исключить вероятность онкологических процессов в тканях.
Если симптоматика не имеет ярко выраженных проявлений, то для точного диагноза необходимо всестороннее обследование пациента.
Ревматоидный артрит — аутоиммунный системный недуг, приводящий к воспалению суставов с распространением на соединительные ткани. Патологическое состояние чаще имеет тяжелое течение, иногда приводит к нарушению подвижности и физической нетрудоспособности. Подозревая данное системное заболевание, врач назначит ряд тестов, помогающих поставить верный диагноз, чтобы предотвратить осложнение вроде инвалидности. Анализы на ревматоидный артрит покажут наличие заболевания уже в конце первого месяца развития. Лабораторные способы исследований — действенный метод раннего обнаружения воспалительной патологии.
Какие анализы сдают при ревматоидном артрите? Чтобы подтвердить воспалительный недуг пациенту дают направление для сдачи биологических материалов, а именно крови и мочи. Визуализационные способы диагностики на ранней стадии развития заболевания могут не показать его наличие, а исследование крови и мочи определяют присутствие ревматоидного артрита даже после шести недель от начала развития недуга.
Маркеры воспаления — это комплексное изучение различных белков, их количества в сыворотке крови. Для диагностики ревматоидного артрита пострадавшему нужно сдать кровь на определение уровня следующих показателей:
При подозрении на ревматоидный артрит анализ на СРБ сдают одним из первых. При аутоиммунном недуге суставов СРБ укажет, что воспалительная система находится во включенном состоянии. Результаты СРБ на начальном этапе формирования покажут повышенное содержание белка. При таком состоянии суставов РФ используют как вспомогательный инструмент диагностики. Обнаружение ревматоидного фактора в сыворотке крови принято считать специфическим признаком системного заболевания суставов.
СОЭ — еще один показатель воспалительного процесса. Кровь на определение СОЭ у больного берут из пальца. Повышенная СОЭ говорит об остром течение системной патологии.
Для дифференциации назначают и другие обязательные анализы при ревматоидном артрите. Какие анализы нужно провести? Для подтверждения диагноза пациента направят сдавать иммунологический анализ на определение состояния общего иммунитета, биохимический анализ крови и кровь на антитела к циклическому цитруллиновому пептиду, пункцию внутрисуставной жидкости, биоптат суставной оболочки, развернутый анализ крови.
Результаты полученных обследований покажут развитие острой фазы недуга, по расшифровке можно узнать стадию развития ревматоидного артрита. Биохимический анализ крови устанавливает активность гаптоглобулина, фибриногена, сиаловых кислот, серомукоидов, пептидов, γ — глобулинов и криоглобулинов (IgM, IgG, IgA и др.). При остром течении патологического состояния в плазме крови обнаружат повышенный уровень этих составляющих.
Для определения воспалительной патологии обязательно сдают биоматериал на выявление антител к циклическому цитруллинированному пептиду. Анализ на АЦЦП является одним из современных, ранних методик обнаружения недуга. Это самый лучший способ выявить артрит, до появления начальных симптомов недуга. Анализ на АЦЦП при ревматоидном артрите дает больному надежду на излечение болезни.
Протеомный анализ мочи изучает синтез, модификацию, декомпозицию белков. Методики данного способа позволяют диагностировать и проанализировать до 10 тысяч индивидуальных белков в одном образце и зафиксировать изменения их концентраций. Затем полученные результаты анализов сравнивают с нормой, что позволяет подтвердить наличие или отсутствие болезни, а также оценить мониторинг течения недуга.
Таблица. Протеомика и ферментурия мочи у больных с ревматоидным артритом и у лиц группы контроля.
| Показатель | Пациенты с РА, n=50 | Контроль, n=20 | P-фактор |
| Альбумин/креатинин, мг/г | 43,8 (18; 117) | 27,8 (19,8; 32) | 0,03 |
| Альфа-1-микроглобулин | 25,9 (15,2; 40,1) | 11,3 (10,1; 12,4) | меньше 0,001 |
| ГГТП/креатинин, ЕД/ммоль | 3,19 (1,87; 6,43) | 2,19 (1,8; 2,8) | 0,04 |
| ЛДГ/креатинин, ЕД/ммоль | 3,21 (1,63; 5,92) | 2,1 (1; 3,7) | 0,07 |
Поскольку диагностическая чувствительность тестов разная, доктора анализируют все полученные расшифровки проведенных тестирований.
Здравствуйте, мне 28 лет уже 2 года болею, ставят диагноз ревматоидный артрит. Все анализы подтверждают это, но ревмофактор мне не понятно как может быть отрицательным.
Ревматоидный артрит встречается чаще всего у людей в возрасте после 40 лет. Однако данному заболеванию могут подвергаться как молодое население, так и пожилые люди.
Диагностировать ревматоидный артрит можно при помощи ряда анализов, а также по симптоматике. Проба на ревмофактор помогает определить ревматоидный артрит, и чаще всего, у пациентов с таким заболевание он будет положительным. Однако существует ряд определенных требований, которые нужно выполнять, для того, чтобы анализ был верным:
- не следует начинать курс лечения до сдачи анализов;
- перед забором крови (за 8 часов) нельзя употреблять какую-либо пищу. Допускается только вода. В течение суток до сдачи анализов нельзя есть соленную, острую пищу;
- нельзя курить, принимать алкоголь либо медикаменты (обезболивающие, жаропонижающие, гормональные препараты) за сутки до сдачи анализов. В том случае, если принимались лекарства, необходимо проконсультироваться у врача о возможности сдачи такого анализа.
На истинность полученного анализа могут повлиять перечисленные факторы, а также качество оборудования, на котором производились исследования крови, невнимательность лаборантов и даже возраст пациента. Чем старше человек, тем больше вероятность того, что полученный положительный результат на ревмофактор будет не верным. Кроме того, в редких случаях у людей с ревматоидным артритом проба на ревмофактор может быть положительной.
В таких ситуациях необходимо брать во внимания результаты других исследований:
общий анализ мочи, в котором внимание следует обратить на СОЭ;
анализ крови на антинуклеарные антитела, иммуноблот;
анализ крови на С-реактивный белок;
анализ на антицитроллиновые антитела.
По своему усмотрению врач-ревматолог вправе направить пациента на рентгенологическое, либо ультразвуковое обследование. Результаты УЗИ суставов должен читать только ревматолог, но не узист, и не терапевт.
Предполагать о наличие у пациента такого заболевания как ревматоидный артрит врач может при наличии таких жалоб:
- утренняя боль в суставах. Сразу после пробуждения возникает ноющая боль в суставах рук, ног, пальцев. Она длиться в течение 30-40 минут, потом исчезает;
- увеличение тканей в той области, где расположен сустав. Здесь имеется в виду не отечность всей конечности, но именно определенного участка;
- болевые ощущения в стопах, руках, при боковом натиске (в виде рукопожатия).
Ревматоидный артрит (РА) — это системное хроническое заболевание соединительной ткани воспалительного характера, которое поражает в основном мелкие суставы конечностей человека по типу хронического прогрессирующего симметричного эрозивно-деструктивного полиартрита.
Распространенность у взрослых составляет 1%. В основном болеют лица женского пола в возрасте 55 лет и старше.
Показатели иммуноферментных анализов крови при ревматоидном артрите. Подобные лабораторные исследования позволяют более точно определить заболевание. Ревматоидный фактор (Р-фактор) Почему болит спина. Статьи компании «РПО АРГО» 18 апр Причины болей в спине Для того,чтобы предотвращать боли в спине В шейном отделе расположены самые маленькие позвоночки При острой форме ревматоидного артрита и при обострениях хронического течения болезни, особенно при высокой лихорадке, может наблюдаться лейкоцитоз, иногда до (1520)х10*9/л и даже до 30×10*9/л.
Диагностика ревматоидного артрита. Критерии диагностики Биохимические показатели крови при ревматоидном артрите выявляют наличие ревматоидного фактора или Р-фактора. Немногим ранее считалось, что этот фактор точно свидетельствует о наличии аутоимунных процессов Правда ли, что нужно выдавливать излишек желчи из желчного пузыря, чтобы суставы не болели? полный бред. На голову ей надавить, может эти тупорылые мысли выскочат. хотя даже 50% успеха не гарантировано-похоже там клад всякого дебилизма. наверно гильотина ей поможет. Такая же правда что огурец лечит геморрой и дает силу земли. нАДО ЖЕ КАКАЯ СВЯЗЬ? *Рукоприкладством* лучше не заниматься, а то такого можно понадавливать. Пора эту медсестру дисквалифицировать, она даже не закончила медицинского училища и ей надо быть нянечкой в больнице (полы мыть между койками). оО как вы собрались желчь выдавливать? хахах )) кошмар, скажите своей медсестре — что она ненормальная. Пусть на себе покажет! а вы в сеть выложите! Хоть посмеёмся. нет, она вам соврала. а вот если выдавить содержимое мочевого пузыря и прямой кишки то эффект будет!
Боль сзади под левой лопаткой: причины, симптомы, лечение Промедление недопустимо, если вас беспокоят подлопаточные боли слева лопаткой может быть и левосторонний плече-лопаточный периартрит, Количество ретикулоцитов в периферической крови у больных ревматоидным артритом, даже при наличии анемического синдрома, как правило, не превышает нормальных показателей (1,0-1,5
Анализ крови при ревматоидном артрите: показатели Ревматоидный артрит — аутоиммунное заболевание хронического течения. Как правило, такой артрит поражает: лодыжки, суставы кистей рук, колени. Ревматоидный артрит формируется незаметно
Мениск коленного сустава: разрывы, лечение — Мениски коленного сустава – их назначение и способы лечения при мениска может стать резкое сгибание коленного сустава, например, при приседании. Если прощупывать колено, то самая сильная боль обнаруживается в Показатели иммуноферментных анализов крови при ревматоидном артрите. Подобные лабораторные исследования позволяют более точно определить заболевание. Ревматоидный фактор (Р-фактор)
Анализ крови на ревматоидный артрит Болят суставы? Что показывают анализы крови. Взятие анализа крови при ревматоидном артрите считается обязательным. Сегодня они могут просто учесть его как один из вспомогательных показателей.
Больно поднять руку — Лингвофорум Берем мизинец правой руки, загибаем в сторону запястья до упора Покачиваем до появления боли Берем безымянный палец Одним из видов анализов при ревматоидном артрите является показатель СОЭ или скорость оседания эритроцитов. Этот показатель показывает, с какой скоростью красные клетки крови выпадают в осадок в течение часа.
Диагностика при ревматоидном артрите: какие анализы нужно сдать Диагноз ревматоидный артрит можно поставить, только если симптоматика является выраженной, кроме болей в суставах беспокоят и другие ощущения. Показатели для постановки диагноза – ревматоидный артрит.
Online консультация — Травматолог-ортопед — Пермский Тихомиров Денис Александрович — врач травматолог-ортопед, кандидат костью, делали операцию в Екатеринбурге в Институте травматологии. После Вам необходимо обратиться к травматологу-ортопеду по месту Вашего вакансии и резюме Карта Перми: дороги, районы, улицы Поиск в Перми Общий клинический анализ крови. При ревматоидном артрите данный анализ скорее всего покажет некоторое снижение уровня гемоглобина (т.е. анемию различной степени). Этот показатель, конечно, не может подтвердить наличие данной болезни
При использовании и перепечатке материала активная ссылка на женский онлайн журнал обязательна
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 0.6 | 27.1 | 27.1 | 29.4 | 30 | 0.6 | 27.1 | 27.1 | 30.6 | 30 |
- 1. Биохимический анализ крови или Коагулограмма (анализ крови на свертываемость)
- 2. Молекулярно-генетические исследования
- 3. Иммунологические исследования
- 4. Рентгенография
- 5. Общий анализ крови
- 6. Анализ крови на антитела к тиреоглобулину
- 7. Анализ крови на антитела к тиреоидной пероксидазе
- 8. Анализ на ревматоидный фактор
- 9. Анализ крови на маркеры системной красной волчанки
- 10. Анализ крови на маркеры остеопороза
-
При ревматоидном артрите может наблюдаться повышение уровня C-реактивного белка, фибриногена, сиаловых кислот.
При серопозитивном ревматоидном артрите наблюдается увеличение концентрации D-димера.
Для ревматоидного артрита характерно увеличение содержания иммуноглобулина А (IgA), иммуноглобулина G (IgG) и иммуноглобулина М (IgM); повышение антинуклеарного фактора.
При рентгенографии суставов выявляется истончение суставных хрящей, появление эрозий, сужение межсуставной щели, остеопороз, формирование анкилозов.
При ревматоидном артрите отмечаются анемия, лейкоцитоз, увеличение скорости оседания эритроцитов (степень ее повышения коррелирует со степенью интенсивности течения воспалительного процесса)..
Концентрация антител к тиреоглобулину выше нормы.
При ревматоидном артрите характерно повышение антител тиреоидной пероксидазе.
Показатель ревматоидного фактора выше нормы.
При ревматоидном артрите анализ на волчаночный антикоагулянт положительный, наблюдается высокая концентрация антител класса IgG к двуспиральной ДНК.
При ревматоидном артрите концентрация деоксипиридонолина повышена, наблюдается повышенный уровень С-концевого телопептида кол-лагена I типа в крови.
источник
 Системные заболевания, сопровождающиеся поражением соединительных тканей;
Системные заболевания, сопровождающиеся поражением соединительных тканей; Подагра – хроническое заболевание, развивающееся на фоне нарушения обмена веществ, что провоцирует отложение солей мочевой кислоты в суставах;
Подагра – хроническое заболевание, развивающееся на фоне нарушения обмена веществ, что провоцирует отложение солей мочевой кислоты в суставах; Суставы сильно скрепят (трещат);
Суставы сильно скрепят (трещат); Анализ крови на воспалительный процесс и аутоиммунную активность (ревматоидный фактор;
Анализ крови на воспалительный процесс и аутоиммунную активность (ревматоидный фактор; Необходимо заниматься спортом и вести активный образ жизни в целом. Под спортом следует понимать плавание, легкую атлетику и другие, но тяжелоатлетические виды спорта лучше исключить;
Необходимо заниматься спортом и вести активный образ жизни в целом. Под спортом следует понимать плавание, легкую атлетику и другие, но тяжелоатлетические виды спорта лучше исключить;