Цель: правильно оформить направление.
Показания: назначение врача.
Оснащение: бланки, этикетки.
Последовательность действий:
В бланке направления в лабораторию поликлиники укажите:
1) Название лаборатории (клиническая, биохимическая, бактериологическая и т.д.).
2) Фамилию, имя, отчество пациента.
5) Название отделения, номер палаты, (при амбулаторном обследовании — домашний адрес).
8) Дату; подпись медицинской сестры, оформляющей направление.
— При направлении в лаборатории крови от пациентов, перенесших ОВГ или контактных по гепатиту, сделать маркировку.
— При оформлении мазков из зева и носа на BL (возбудителя дифтерии) обязательно укажите дату и час забора материала.
В направлении на процедуру укажите:
1) Фамилию, имя, отчество пациента.
6) Подпись врача (назначившего процедуру).
На этикетке в лабораторию стационара напишите:
1) Номер или название отделения, номер палаты, номер истории болезни.
2) Фамилию, имя, отчество и возраст пациента.
4) Дату и подпись медицинской сестры.
— учет направлений в лаборатории, на консультации и на процедуры регистрируется в соответствующем журнале.
ВЗЯТИЕ МОЧИ НА ПРОБУ ПО НЕЧИПОРЕНКО.
Цель: собрать мочу из средней порции в чистую сухую банку в количестве не менее 10 мл.
Показания: по назначению врача.
Противопоказания: нет.
1) Банка чистая сухая емкостью 100-250 мл.
Возможные проблемы пациента: невозможность самообслуживания.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
1) Информируйте пациента о предстоящей манипуляции и ходе выполнения, получите его согласие.
2) Попросите пациента провести гигиенический туалет наружных половых органов.
3) Дайте пациенту чистую сухую банку.
4) Предложите собрать в банку среднюю порцию мочи (не менее 10мл).
5) Прикрепите направление (этикетку) к банке с мочой.
6) Поставьте банку с мочой в специальный ящик в санитарной комнате.
7) Проследите за доставкой мочи в лабораторию (не позднее 1 часа после сбора мочи).
Оценка достигнутых результатов: моча собрана в чистую сухую банку в количестве 10 мл из средней порции.
Обучение пациентов или его родственников: консультативный тип сестринской помощи в соответствии с вышеописанной последовательностью действий медицинской сестры.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8461 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Лабораторные методы исследования
Лабораторные исследования являются дополнительным методом одной из важнейших частей обследования пациента. В ряде случаев их данные оказывают решающее значение при постановке диагноза, оценке состояния пациента и контроле за проводимым лечением.
Результаты лабораторного исследования во многом зависят от правильности техники сбора биологического материала, подлежащего исследованию.
Исследуют кровь, выделения (мочу, кал, мокроту). содержимое желудка, двенадцатиперстной кишки, желчь, спинномозговую жидкость, экссудаты, транссудаты, пунктаты, налеты на слизистой зева и носа, а также прямой кишки. Следует помнить, что часть исследований проводится всем без исключения пациентам, отдельные исследования проводят строго по показаниям в зависимости от диагноза.
Дайте определение следующим терминам:
3. Сестринский процесс это —
4. Сестринский диагноз это —
6. Установите последовательность этапов сестринского процесса:
2. Постановка целей, планирование сестринской помощи.
5. Оценка эффективности сестринского ухода.
Найдите один правильный ответ в следующих тестах:
7. Если в глаза попала кровь, ваше действие:
а) промывать 70% спиртом этиловым
б) промывать 3% раствором хлорамина
в) промыть водой, закапать 20% раствор альбуцида
г) промыть водой, закапать раствор проторгола
8. Если на кожу попала кровь, ваши действия:
а) промыть водой, затем обработать 10% р-ром хлорной извести
б) промыть водой, затем обработать 6% р-ром перекиси водорода
в) обработать руки 70% р-ром этилового спирта и 2-х кратно помыть руки с
г) 2-х кратно помыть руки с мылом под проточной водой
9. При повреждении кожных покровов (выбрать все необходимое в нужной последовательности):
2. Обработать перчатки дез. раствором.
4. Выдавить кровь из ранки.
5.Обработать 70% раствором этилового спирта.
6. Тщательно промыть руки под проточной водой с мылом.
7. Обработать ранку 6% раствором перекиси водорода.
8. Обработать ранку 5% раствором йода.
10. В случае загрязнения рабочего стола кровью (найдите один правильный ответ):
а) обработать поверхность стола немедленно 3% раствором хлорамина;
б) обработать поверхность стола 2-х кратно с интервалом 15 минут ветошью,
смоченной 3% раствором хлорамина;
в) удалить кровь ветошью смоченной водой.
Должностные обязанности медсестры
При взятии биологического материала
Проведение исследований можно разделить на 3 этапа.Медсестра обязана выполнить назначенное врачом лабораторное исследование в соответствии со следующими правилами:
1. Приготовить все необходимое для проведения исследования (емкость, направление, контейнер для доставки анализа в лабораторию, инструменты или другое необходимое оснащение, если требует инструкция- стерильное).
2. Правильно обучить и подготовить пациента.
Убедиться, что пациент правильно все понял и запомнил.
3. Провести забор материала в назначенное время строго следуя методике. При работе соблюдать требование инфекционной безопасности: “защитить себя, защитить пациента, защитить окружающих” и права пациента.
Заключительный этап
4. Доставить материал в лабораторию, не допуская утечки биологического
материала и соблюдая сроки транспортировки. Провести дезинфекцию использованного оснащения.
Выборка назначений из истории болезни
Врач, назначая больному лабораторное или инструментальное обследование, записывает свое назначение в истории болезни в месте врачебных назначений.
Чтобы сделать выборку назначений, медсестре необходимо выписать из листа назначений Ф.И.О. больного и назначенное ему лабораторное исследование,
Общий анализ крови на 19/Х11:
Затем мед. сестра оформляет необходимые направления и заполняет этикетки.
Задание: Сделайте выборку из листов врачебных назначений на общий анализ крови.
Подготовка пациента к исследованию
Пациент должен стать полноправным участником подготовки к исследованию, он должен знать и понимать смысл исследования — в этом случае подготовка будет проведена безошибочно, что гарантирует достоверность результатов. Подготовка пациента к тому или иному исследованию должна проводиться с учетом права пациента на конфиденциальность, безопасность, права на достоверную информацию, на отказ от исследования.
Этапы подготовки.
1. Подготовительный:
*Представьтесь пациенту и спросите, как его(ее) называть (оюращаясь по имени и отчеству вы демонстрируете уважение и к пациенту, как к личности).
* Объясните цель предстоящего исследования и получите согласие пациента (этим вы соблюдаете право пациента на информацию, обеспечивается осознанное участие пациента в исследовании).
* Мотивировать пациента на исследование.
* Оцените исходный уровень знаний, что знает пациент о данном исследовании и подготовке к нему, правильны ли его знания.
* Выяснить, нет ли факторов, мешающих обучению (н-р, детский или пожилой возраст, состояние больного, уровень образования и культура, знание языка, пониженные слух, зрение, память).
* На основе собранной информации выбрать метод обучения: рассказ с демонстрацией лабораторной посуды.
Объяснить пациенту ход предстоящей подготовки к исследованию, технику сбора материала и условия, которые нужно соблюдать.
* Когда, где и во сколько собрать материал.
* Куда собрать анализ — какой должна быть посуда (чистая, сухая или стерильная, с крышкой . )
* При каких условиях собирать материал для исследования (натощак, не нарушая стерильности после подмывания и т.п.).
* Если пациент должен собрать материал для исследования вне больничного учреждения — оформить направление и объяснить, куда необходимо отнести емкость с материалом для исследования. Стационарным больным -где оставить собранный материал.
Заключительный
Попросите пациента повторить всю полученную информацию, при необходимости внести коррекцию.
Этика проведения диагностических процедур
Назначенные на определенный день и час процедуры нельзя без серозных оснований переносить на другое время, т.к. пациент к этой процедуре соответственно настроился, подготовился (не завтракал, была поставлена клизма и т.д.) Если иного выхода нет, следует разъяснить больному причину переноса процедуры, успокоить, если он взволнован или расстроен).
Некоторые больные при взятии у них крови из пальца и вены ощущают психологический дискомфорт при виде крови, в этом случае больному можно порекомендовать отвернуться.
При проведении длительных процедур необходимо создать для пациента относительно комфортные условия (оптимальная температура воздуха в помещении, удобная поза больного и др).
Некоторые больные отрицательно реагируют на необходимость регулярно собирать для анализов кал, мочу, мокроту, Медсестра должна убедить такого пациента строго выполнять назначения, контролировать действия больного, точно учитывать время и количество собранного материала, обеспечить его своевременную доставку.
Недопустимо демонстрировать отвращение и брезгливое отношение.
Транспортировка биологического материала
Доставку в лабораторию необходимо осуществить в максимально короткие сроки. При задержке транспортировки материал следует хранить на холоде: на нижней полке холодильника или на полу в ванной комнате.
Транспортировку осуществляют в специальных контейнерах. Потенциально заразные биологические жидкости герметично упаковывают в специальный бикс или пенал.
Категорически запрещено оставлять контейнер без присмотра или допускать утечку жидкости.
ТРЕБОВАНИЕ К ТРАНСПОРТИРОВКЕ И ХРАНЕНИЮ МАТЕРИАЛА ИЗ ЛПУ НА СЕРОДИАГНОСТИКУ ВИЧ.
1. Взятая для исследования кровь д.б. доставлена в лабораторию в течение 24 часов с момента взятия.
2. Полученная кровь не рекомендуется хранить более 12 часов при комнатной температуре и дольше 2 суток в холодильнике при температуре +4-8 градусов С.
3. В случае необходимости доставки крови в установленное время материал пересылается в виде сыворотки в течении 7 дней от дня взятия крови при условии хранения сыворотки до отправки в лабораторию в холодильнике при температуре +4-8 градусов С.
4. Кровь в лабораторию доставляет персонал, прошедший специальный инструктаж.
5. Доставка образцов крови (сыворотки) в лабораторию осуществляется в емкостях (контейнеры, стерилизационные коробки и др) с закрывающимися крышками и предназначенными только для доставки крови на ВИЧ.
6. Образцы (сыворотки) должны доставляться в пробирках или флаконах, герметично закрытыми полиэтиленовой пленкой пробками.
7. Чистые пробирки на обмен выдаются только в предназначенную специальную для них емкость(бикс, ящик, полиэтиленовый мешок).
8. Направление на исследование сыворотки на антитела с приложением к ВИЧ оформляется в 2-х экземплярах в соответствии с приложением инструкции “По противоэпидемическому режиму в лаборатории СПИД” от 05.07.90 г. № 42-28/38-90&.
9. Кровь обследуемых, заказанную на повторное исследование , оформляется на отдельном направлении с пометкой “Повторно”. Срок доставки сыворотки для повторного обследования не позже 10 дней с момента выдачи результата из лаборатории.
10. Результаты исследования на ВИЧ выдаются только сотрудниками ЛПУ.
11. Результаты исследований на ВИЧ по телефону не сообщаются (за исключением отделений переливания крови).
12. Дубликаты результатов исследований выдаются в исключительных случаях по предварительной договоренности.
13. Направления присылать в полиэтиленовых папках (пакетах).
Оформление направлений на анализы
На каждое исследование оформляется направление, которое обеспечивает необходимую связь между лечащим врачом и лабораторией.
Направление должно содержать следующую информацию:
1) Оформление направлений на исследование:
1. Куда направляется данный больной или биологический материал, например, в рентгенологический кабинет, в биохимическую лабораторию, в СЭС (санэпидемстанцию);
2. Название исследования, н-р: ОАК-общий анализ крови, ОАМ- общий анализ мочи, рентгенография (R-графия) желудка, кровь на билирубин
3. Данные пациента: Ф.И.О., возраст, место жительства, диагноз.
Н-р, Салихова Г.М., 42г., ул.Комарова, 19-27,Ds-язвенная болезнь 12 -перстной кишки.
4. Дата назначения исследования, врач, направляющий на исследование.
5. Куда отправить результат исследования. Н-р: участок или кабинет №
2) Оформление этикеток на анализы мочи и кала у стационарных больных.
1. Название анализа мочи или кала. Н-р: анализ мочи по Нечипоренко, анализ кала на яйца глист.
2. Данные пациента: Ф.И.О., возраст, палата.
3. Дата сбора материала для исследования, подпись медсестры, оформившей этикетку.
4. Куда отправить результат лаб. исследования.
Необходимо вести записи четким, разборчивым подчерком
Дата добавления: 2016-10-22 ; просмотров: 3080 | Нарушение авторских прав
источник
Я юрист и не люблю переплачивать за анализы.
Моя жена, врач районной больницы, говорит, что в большинстве случаев их можно сдать бесплатно. Я разобрался в вопросе.
Теоретически все просто: каждый гражданин России имеет право на бесплатную медицинскую помощь. Иди в поликлинику, получай направление и сдавай анализы. На практике все не так: в лаборатории может не быть реагентов, анализ делают за дополнительную плату, а иногородних не принимают.
В этот момент велик соблазн плюнуть и пойти в частную лабораторию, где вам сделают любые анализы за ваши деньги. Но не торопитесь: дело в том, что вы за анализы уже заплатили своими страховыми взносами. В большинстве ситуаций анализы вам должны делать бесплатно, а проблемы с реагентами — это не ваши проблемы.
Вы имеете право получать медицинскую помощь по базовой и территориальной программам медицинского страхования.
Анализы входят в медицинскую помощь.
Вы имеете право получать полную и достоверную информацию обо всех медицинских услугах, которые вы получаете, в том числе о платных и бесплатных вариантах лечения.
Если у клиники нет технической возможности оказать вам полагающуюся по закону помощь, она должна направить вас в другое лечебное учреждение, где эта возможность есть. Все это по-прежнему бесплатно.
Если ваши права нарушены, вы имеете право пожаловаться в страховую компанию и оспорить решение врача или клиники.
Все телодвижения должны быть документально подтверждены.
- Получить полис ОМС в страховой медицинской компании. Без него не получится сдать анализы и вообще лечиться бесплатно — только по скорой.
- Прикрепиться к поликлинике.
- Прийти на прием к врачу и взять направление на анализ.
- Если говорят, что анализы платные, позвонить в свою страховую и уточнить, должны ли их делать по ОМС. Если да, то попросить страховщиков помочь вам пройти исследование бесплатно.
- Если страховая не помогла, написать жалобу главврачу. Направить ее почтой или отнести в приемную в двух экземплярах и зарегистрировать там: один экземпляр с отметкой секретаря забрать.
- Если не помог и главврач, жаловаться письменно в Росздравнадзор, ФОМС и страховую компанию.
Все граждане России застрахованы в фонде ОМС. В каждом регионе всего одно территориальное отделение фонда ОМС, а больниц и пациентов много. Поэтому фонд направляет собранные средства в страховые медицинские организации, которые оплачивают больницам и поликлиникам ваши медицинские услуги. Для вас они бесплатные, но по факту за них платят из ваших же денег.
Чтобы пользоваться медицинскими услугами бесплатно, вам нужно получить полис ОМС и прикрепиться к поликлинике. Где и как получить полис, мы уже подробно рассказывали в отдельной статье.

Прикрепляйтесь к поликлинике рядом с домом: туда вам будет удобнее всего обращаться. Менять лечебное учреждение можно не чаще одного раза в год, кроме случаев официальной смены места жительства.
Чтобы прикрепиться к поликлинике, нужно взять паспорт, полис ОМС, СНИЛС и копии трех этих документов и заполнить в регистратуре заявление на имя главврача. Еще можно подать электронную заявку на прикрепление через госуслуги — в Москве мою заявку рассмотрели за сутки. Если в клинике отказываются принимать заявление, жалуйтесь в Росздравнадзор.
Чтобы оказать вам помощь по страховке, поликлиника должна знать его номер. Физически предъявлять его необязательно, достаточно иметь фотографию в телефоне.
Если у вас нет реквизитов полиса ОМС, позвоните в страховую компанию, которая выдала полис. Если не помните название страховой, посмотрите в интернете номер территориального фонда ОМС, в котором вам выдали полис, и уточняйте там.
Если пациент с московским полисом ОМС обратится в поликлинику в Сочи, он сможет получить помощь только в размере, который предусматривает так называемая базовая программа.
Базовая программа — это перечень бесплатных медицинских услуг, который действует на территории всей страны.
Регионы утверждают дополнительные перечни бесплатных услуг — они называются территориальными программами. Их можно получить, только если ваш полис ОМС выдал регион, принявший программу.
Например, москвич Владимир временно жил и работал в Челябинске. Ему потребовалось сделать пробу Манту. Этот анализ предусмотрен территориальной программой Челябинской области, но его нет в базовой. В связи с этим в больнице Владимиру отказались делать этот анализ. Устно пояснили, что в 2016 году больницу оштрафовал территориальный фонд за то, что Манту сделали бесплатно пациенту с полисом из другого региона. Это законно.
Если едете в отпуск или на работу в другой регион, берите с собой полис ОМС. Если медучреждение отказывается вас обслуживать, звоните в территориальный фонд ОМС в этом регионе.
Если вы планируете надолго поехать в другой регион, заранее переоформляйте полис ОМС. Заменить страховую организацию можно один раз в течение календарного года и не позднее 1 ноября.
Некоторые медучреждения утверждают, что работают только с определенными страховыми организациями. Это незаконно: полис ОМС — единый по всей стране. Если отказывают в обслуживании, звоните в вашу страховую компанию и просите соединить с отделом защиты прав граждан. Телефон страховой компании указан на обороте вашего полиса ОМС. Вообще в любой непонятной ситуации с ОМС звоните в страховую.
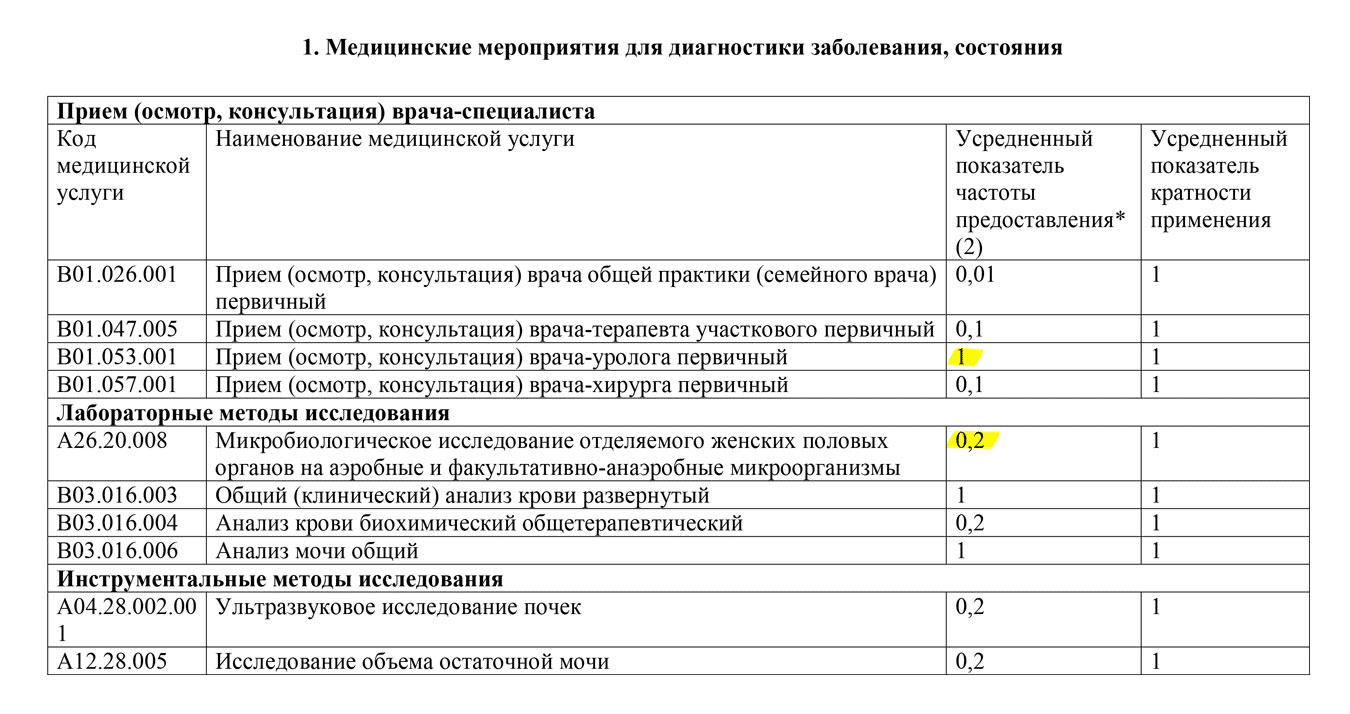
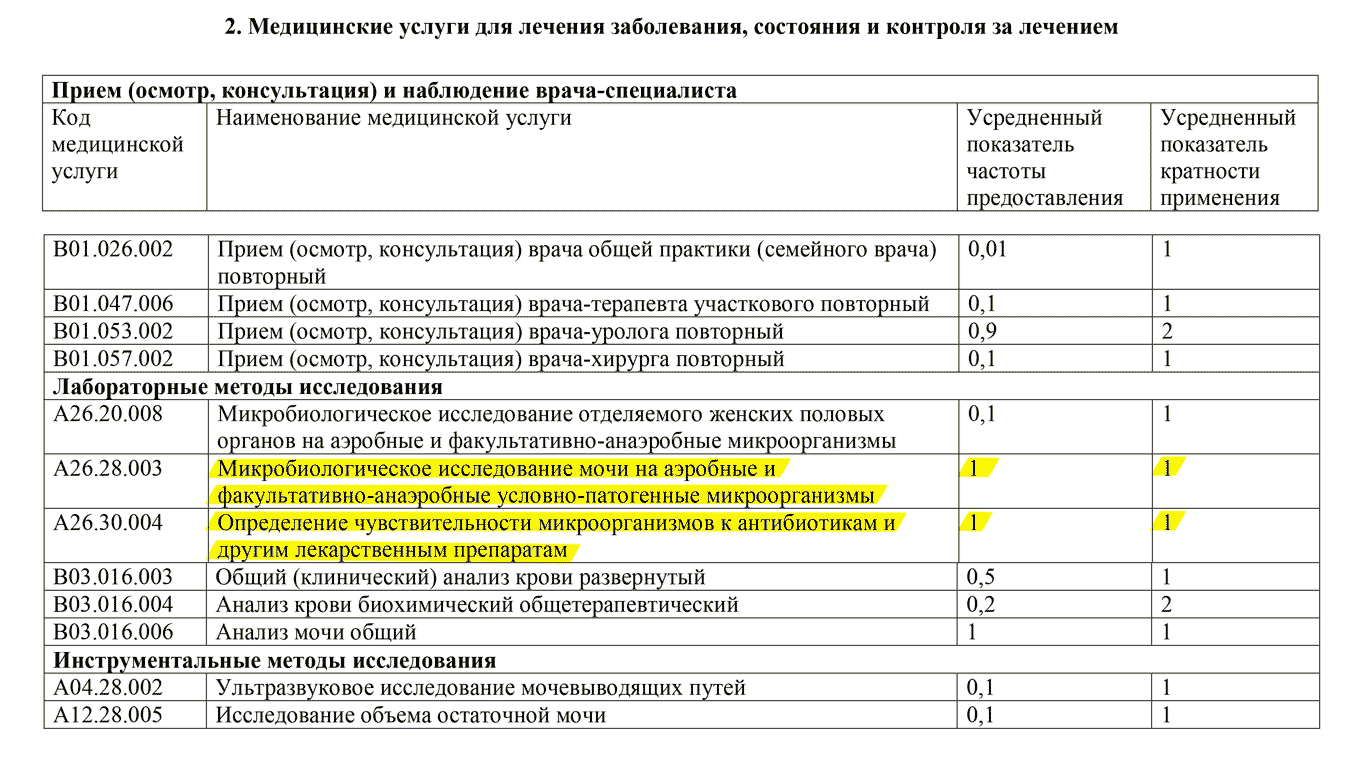
Допустим, у Ольги уже выявлен цистит. Тогда ей надо обратиться к разделу 2 этого же стандарта. Согласно этому разделу всем пациентам дополнительно делают два анализа: микробиологическое исследование мочи и определение чувствительности к антибиотикам.
Если у вас нет времени и желания разбираться в медицинских стандартах, позвоните в страховую компанию, которая выдала вам полис ОМС. Уточните, оплачивается ли по вашему полису нужный вам анализ.
Иногда врач в бесплатной клинике дает пациенту направление на платные анализы. Если оплата при этом происходит не через кассу и если с вами не заключают договор — это обман. По правилам предоставления платных медицинских услуг с пациентом обязательно должны заключить письменный договор.
Если договора нет, значит, медицинский работник кладет ваши деньги к себе в карман. Для вас это лишние траты. К тому же, если нет договора, то и претензию вы предъявить никому не можете.
Чаще встречается другой вариант: навязывание платной услуги вместо бесплатной. Вроде все как положено: с вами заключают договор. Но в нем есть важный пункт о том, что от бесплатной услуги вы отказываетесь.
Вот пример такого договора — смотрите пункты 8.1 и 8.2:

Запомните: врач обязан проинформировать вас о возможности получить бесплатный аналог предложенной платной услуги.
Есть еще один вид нарушения: иногда врач направляет пациента в конкретную коммерческую клинику, а сам получает процент от оплаты. Это незаконно: вы можете выбрать более дешевый медицинский центр самостоятельно. Никакая частная клиника не откажется делать анализ из-за того, что направление выписано на незнакомом бланке.
В нашей стране нет единой базы анализов. Сейчас полученные результаты вклеивают в амбулаторную карту, а ее хранят в регистратуре поликлиники. Это неудобно, потому что иногда анализы приходится сдавать повторно.
Чтобы не сдавать по несколько раз одну и ту же флюорографию, можно запросить в регистратуре копии анализов. Для этого надо написать заявление о предоставлении копий медицинских документов, сделать копию, оригинал отдать в регистратуру, а на копии попросить поставить штемпель о принятии. Если регистратура отказывается ставить штемпель — отправляйте заявление заказным письмом с уведомлением о вручении.
Если точное название документа неизвестно, запросите выписку, содержащую интересующие вас сведения. Например, вот так: «Прошу предоставить выписку из медицинских документов, содержащих сведения о состоянии моей пищеварительной системы, включая результаты произведенных анализов и осмотров».

Иногда необходимо получить копию медицинского документа, но какого и о чем именно — пациент не знает. Звучит смешно, но так бывает. К примеру, мой знакомый проходил обследование у гастроэнтеролога и сдал много разных анализов. Через три месяца он решил проверить диагноз в частной клинике, но не смог рассказать врачу, какие конкретно анализы он сдавал.
В такой ситуации можно подать в больницу или поликлинику заявление с просьбой ознакомиться с медицинской документацией. Алгоритм подачи заявления такой же, как и для получения копий анализов. Только надо сразу же уточнить у регистратуры, когда вам можно будет ознакомиться с нужными документами. У медучреждений обычно есть «журнал предварительной записи посещений помещения для ознакомления с медицинской документацией». Ваше время посещения должно быть зафиксировано в этом журнале.
Максимальный срок ожидания для ознакомления не должен превышать тридцати дней с момента подачи запроса.
По закону, посмотреть интересующие вас документы можно только в помещении медучреждения. Домой анализы не отдадут, поэтому фотографируйте все, что может вам пригодиться.
источник
НАПРАВЛЕНИЯ БОЛЬНЫХ НА ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ, ЛЕЧЕБНЫЕ ПРОЦЕДУРЫ.
Направление на диагностические исследования в лечебных учреждениях Шарыповского района осуществляется в соответствии с «Порядком направления больных на диагностические исследования».
Настоящий Порядок регулирует вопросы оказания плановой медицинской помощи населению преимущественно по месту жительства.
Объем диагностических мероприятий определяется лечащим врачом в соответствии с утвержденным стандартом обследования и лечения больных.
Порядок направления на ультразвуковое исследование.
Необходимость проведения ультразвукового исследования определяется лечащим врачом и преследует конкретную цель. Для повышения результативности процедуры необходимы определенные условия.
Для повышения эффективности исследования необходимо предоставить врачу ультразвуковой диагностики данные предварительного осмотра лечащим врачом и предварительного обследования (историю болезни, выписку из истории болезни, описания предварительных исследований)
Для исследования органов малого таза у женщин (матка, придатки, мочевой пузырь) необходимо предоставить данные предварительного осмотра гинекологом.
Для исследования органов малого таза у мужчин (предстательная железа, мочевой пузырь) необходимо предоставить данные предварительного осмотра урологом и результаты анализа крови на PSA.
Основанием для проведения УЗИ являются четко сформулированные и обоснованные назначения, сделанные лечащим врачом в письменной форме.
Требования по подготовке к ультразвуковому исследованию
Для обеспечения наибольшей результативности ультразвукового исследования пациенту необходимо предпринять некоторые подготовительные меры. С целью уменьшения газообразования необходимо в течение нескольких дней придерживаться определенной диеты.
Также рекомендуется принимать препараты, рекомендованные лечащим врачом, для улучшения пищеварения и снижения содержания газов в кишечнике (метеоризма).
Если назначено исследование малого таза, мочевого пузыря, предстательной железы, матки и яичников, то необходимо прийти на исследование с полным мочевым пузырем.
Для этого за 1-1,5 часа до исследования необходимо выпить 1 литр негазированной воды и не мочиться.
Кроме того, вечером накануне исследования и утром перед исследованием мужчинам необходимо сделать клизму, если им назначено УЗИ предстательной железы.
Необходимость трансвагинального или трансректального исследования определяется врачом ультразвуковой диагностики.
Пациентам, направленным на УЗИ, рекомендуется иметь при себе пеленку, полотенце или салфетки.
Порядок направления на ЭКГ.
ЭКГ – это один из самым первых скриннинговых методов диагностики сердечной деятельности, который проходит ЭКГ – это информативное и безболезненное обследование, которое рекомендуется пройти всем людям, страдающим от избыточного веса, часто подвергающимся стрессам, ведущим малоподвижный образ жизни и имеющим такие заболевания, как сахарный диабет и гипертонию, а также каждый больной с подозрением на сердечную патологию.
Разумеется, что кардиологические пациенты также регулярно снимают электрокардиограмму. Проведение ЭКГ обязательно перед любым хирургическим вмешательством и во время беременности.
Направление больных на ЭКГ осуществляется после предварительного обследования и осмотра больного врачом — специалистом.
Талоны на ЭКГ выдаются пациенту на приеме у врача или в регистратуре по месту жительства при наличии направления лечащего врача, где четко указывается цель консультации (уточнение диагноза, дообследование, решение вопроса о дальнейшем лечении, вопросы экспертизы временной нетрудоспособности и др.).
ЭКГ помогает диагностировать многие кардиологические заболевания: инфаркт миокарда, ишемическую болезнь сердца (ИБС), миокардит, гипертрофию миокарда, сердечные аритмии и даёт оценку частоте сердечного ритма. Но иногда бывает так, что кардиограмма показывает, что деятельность сердца в норме, а пациент продолжает жаловаться на типичные симптомы заболевания сердца. Характерными признаками сердечных патологий являются: давящая боль в области сердца, отдышка, появляющаяся при минимальной нагрузке и нарушение сердечного ритма. В этом случае больной направляется на другие виды электрокардиографии: ЭКГ с физической нагрузкой и суточное мониторирование.
Порядок направления на холтеровское мониторирование ЭКГ сердца.
Холтеровское мониторирование является широко распространенным методом функциональной диагностики. Метод ХМ применяется в клинической практике не только для выявления нарушений ритма сердца и ишемических изменений ЭКГ, но и для контроля антиаритмической и антиангинальной терапии.
Холтеровское мониторирование — это метод, с помощью которого осуществляется суточное наблюдение за работой сердца.
Для этого используется носимый портативный регистратор, который производит круглосуточную запись электрокардиограммы и передачу информации о работе сердца за сутки в компьютер.
Специальная программа обеспечивает выявление и анализ всех видов нарушения сердечного ритма, болевых и безболевых приступов ишемии миокарда. Этот метод позволяет не только точно поставить диагноз, но и существенно повысить эффективность лечения сердечно-сосудистых заболеваний (гипертония, инфаркт, атеросклероз, миокардиты).
Современная компьютерная аппаратура должна реализовывать такие элементы ХМ, как:
-многочасовая регистрация ЭКГ в условиях естественной активности исследуемого;
-воспроизведение зарегистрированной ЭКГ;
-обработка и интерпретация результатов.
Направление больных на ХМ осуществляется после предварительного обследования и осмотра больного врачом – специалистом.
Порядок направления на диагностические исследования и лечебные процедуры.
Объем диагностических мероприятий определяется лечащим врачом в соответствии с утвержденным стандартом обследования и лечения больных.
Бесплатные диагностические обследования осуществляются в участковых больницах, врачебных амбулаториях в пределах установленной продолжительности рабочего времени, с учётом утвержденных норм продолжительности исследования и предлагает жителям Шарыповского района бесплатное выполнение лабораторных исследований по наиболее актуальным направлениям:
— развернутый анализ крови( гемоглобин, СОЭ, лейкоциты, тромбоциты, гематокрит ,цветной показатель, эритроциты и др.);
— анализ мочи (удельный вес, белок, сахар мочи и др);
Как правильно сдать кровь на анализы?
Взятие крови производится натощак в физиологически оптимальное время с 8 до 11 часов утра. Накануне следует воздержаться от приема алкоголя, табака, кофеина. Перед сдачей анализа воздержитесь и от утреннего приема лекарств, а также каких-либо лечебных или диагностических процедур. Алкоголь, курение и лекарственные препараты оказывают влияние на параметры крови. Результаты лабораторной диагностики обеспечивают от 40 до 80% объема информации, необходимой для постановки грамотного диагноза.
Объем лечебных мероприятий для конкретного пациента определяется лечащим врачом в рамках ведомственных нормативных документов, методических рекомендаций и инструкций. По показаниям больному назначаются физиотерапевтические процедуры (не более двух методов электролечения одновременно), массаж, занятия лечебной физкультурой и др.
Запись на прием и диагностические исследования осуществляется:
при личном обращении граждан в регистратуры лечебных учреждений или по телефонам:
поликлиника «Шарыповская районная больница»
филиал Березовская участковая больница – 35-2-32
филиал Новоалтатская амбулатория – 38-1-03
филиал Холмогорская амбулатория — 39-4-90
Пациент должен иметь при себе:
страховой медицинский полис обязательного страхования граждан;
направление на исследования.
Экстренная медицинская помощь оказывается вне очереди и независимо от наличия страхового медицинского полиса.
источник
Заявки на анализы должны быть согласованы со всеми врачами – специалистами, участвующими в лечении больного, чтобы при венепункции взять материал для всех необходимых исследований и не повторять процедуру. Медицинская сестра должна собрать все заявки данного пациента и дать суммарную заявку на анализы. Если пациент будет переведен в другое отделение, то она также должна предупредить лабораторию об этом, чтобы результаты исследований были направлены в нужное отделение и не утеряны. В направлении на лабораторные исследования (заявке) должны быть отображены следующие данные:
Отделение, номер истории, номер палаты;
Перечень необходимых исследований;
Дата и время взятия крови (сбора биологического материала)
Подпись специалиста, проводившего взятие крови или другого биологического материала.
расхождение между данными заявки и этикетки (инициалы, дата, время и т.д.);
отсутствие этикетки на вакуэтте, пробирке или любой другой емкости;
невозможность прочесть на заявке и/или этикетке паспортные данные пациента, отсутствие названия отделения, номер истории болезни, фамилии лечащего врача, подписи процедурной сестры, четкого перечня необходимых исследований;
гемолиз (за исключением исследований, на которые наличие гемолиза не влияет);
взятый материал находится в несоответствующей емкости (т.е. материал взят не с тем антикоагулянтом, консервантом, без антикоагулянта и др.);
наличие сгустков в вакуэттах с антикоагулянтом;
наличие в материале посторонних примесей (кал с примесью мочи, слюна вместо мокроты и т.д.)
Не принятые для исследования пробы отбрасывают с указанием причины. Лаборатория информирует лечебное отделение, взявшее материал, об отказе его исследовать и причинах отказа.
Анализ критериев оценки качества проб и отказа в принятии материала на исследования позволяет идентифицировать основные причины ошибок и определить мероприятия по их устранению.
Г.И.Назаренко, А.А.Кишкун – Управление качеством лабораторных исследований. – М.: Медицина. 2001. – 360с.
А.А.Кишкун – Современные технологии повышения качества клинической лабораторной диагностики. – М.: РАМЛД. 2005. – 528с.
№1 Больная 56 лет доставлена бригадой «скорой помощи» в тяжелом состоянии с жалобами на ознобы с повышением температуры тела до 40С, сильные боли в поясничной области, особенно слева, общую слабость. Страдает сахарным диабетом 2 типа. Две недели назад повысилась температура тела до 38С. Больная принимала тетрациклин по 2 табл. 4 раза в день. Состояние не улучшилось. Температура тела по вечерам стала достигать 39,5-40С, сопровождалась ознобами с последующей обильной потливостью, нарастала слабость, усилились боли в поясничной области.
При осмотре: температура тела 40,1С. Кожные покровы бледные с желтушным оттенком. В легких дыхание везикулярное. Тоны сердца слегка приглушены. Пульс 120 уд./мин, ритмичный, удовлетворительного наполнения. АД 145/70 мм рт.ст. Язык суховат, живот болезнен с обеих сторон, но больше слева. Резко (+) симптом поколачивания по пояснице слева. Мочеиспускание свободное, безболезненное.
На основании жалоб (повышение температуры тела с ознобами, боли в поясничной области, общую слабость), данных анамнеза (заболела 2 недели назад получала антибактериальную терапию тетрациклином без эффекта, страдает сахарным диабетом второго типа), объективного осмотра (гипертермия до 40,1, тоны сердца приглушены, живот болезненный, резко положительный симптом поколачивания, больше слева). Выставлен предворительный диагноз: Острый пиелонефрит.
Сопутствующий диагноз Сахарный диабет второго типа. Гипертоническая болезнь
Перечень лабораторных исследований выполяемых в экстренном порядке:
Общий анализ мочи (позволит подтвердить диагноз по наличию лейкоцитурии и бактериоурии, или опровергнуть при отсутствии патологии в осадке)
Посев мочи на стерильность(выявление этиологически значимого возбудителя, целенаправленная антибактериальная терапия)
Общий анализ крови (степень выраженности воспалительной реакции)
Глюкоза крови (исключить декомпенсацию сахарного диабета на фоне тяжелой инфекции).
Перечень лабораторных исследований выполняемых в плановом порядке:
Общий анализ крови при отсутствии положительной динамики и наличии выраженной патологии на 3 сутки, при положительной динамики на 10 сутки.
Биохимическое исследование крови:
Липидный профиль (холестерин, ЛПВП, ЛПНП, триглицериды)
Гликемический профиль (коррекция лечения сахарного диабета)
Общий анализ мочи для контроля лечения 1 раз в 3 дня, после наступления санации мочи контроль перед выпиской.
Моча по Зимницкому после стихания острого воспаления контроль функции почек.
Контрольный посев мочи на стерильность через 10 дней после окончания антибактериальной терапии.
№2 Больная 27 лет поступила с жалобами на отеки всего тела, одышку, уменьшение количества мочи, головные боли. По поводу этих жалоб в течение 2-х месяцев лечилась в районной больнице без улучшения. В анамнезе хронический тонзиллит, за 2 недели до болезни перенесла тяжелую ангину.
При поступлении: состояние тяжелое, кожные покровы бледны, лицо пастозно, рыхлые отеки ног, поясницы. АД 175/115 мм рт.ст. Левая граница сердца расширена на 1,5 см, тоны сердца громкие, акцент II тона на аорте.
Поставьте предварительный диагноз
Какие лабораторные исследования необходимо выполнить в экстренном порядке?
Какие лабораторные исследования выполняются в плановом порядке?
Тема 2. Постаналитический этап лабораторных исследований — интерпретация лабораторных исследований. Современные гематологические лабораторные исследования. Принцип действия современных гематологических анализаторов.
Цель занятия: Изучить принципы интерпретации лабораторных исследований на примере общего анализа крови.
Основные принципы оценки лабораторных показателей
Принцип работы гематологических анализаторов.
Референтные величины показателей клинического анализа крови.
Динамику изменений гематологических исследований при различных заболеваниях.
Референтные величины показателей миелограммы.
Интерпретировать полученные лабораторные исследования.
Выделить изменения показателей подтверждающие диагноз пациента.
Правильно оценить соответствие лабораторных показателей общего анализа крови клиническому состоянию пациента.
Связать патогенез заболевания с определенными лабораторными показателями.
Результаты исследований вместе с заключениями специалистов лаборатории поступают клиницисту, который должен клинически интерпретировать полученную лабораторную информацию и использовать ее для оказания пациенту качественной медицинской помощи.
Клиницист должен знать, понимать и учитывать влияние условий взятия, транспортировки и хранения проб. Однако его важнейшей обязанностью является учет влияния патологических факторов, определяющих отклонение результатов лабораторных исследований за пределы «нормальных величин», то есть собственно анализ патологической вариации на нозологическом уровне оценки лабораторного результата. Для того чтобы делать выводы по данным патологических результатов лабораторных исследований на нозологическом уровне, клиницисту необходимо иметь дополнительную информацию об особенностях этих тестов у пациентов различных групп. В частности, необходимо иметь данные о степени патогномоничности изменения величины лабораторного показателя для той или иной патологии, о чувствительности, специфичности и прогностической ценности лабораторного теста. Кроме того, необходимо знать критические величины результатов лабораторных тестов, требующих немедленных действий врача.
Нозологический уровень оценки результатов лабораторных исследований подразумевает наличие связи выявленных отклонений в анализах с определенной патологией. Степень патогномоничности лабораторных отклонений весьма вариабельна, так как форма и выраженность самого патологического процесса существенно различны от одного случая заболевания к другому. Некоторые лабораторные тесты, тесно связанные с определенной функцией органа, ткани, организма, нарушенной патологическим процессом, носят практически избирательный характер. Основными характеристиками лабораторного теста является их диагностическая чувствительность и специфичность. Вероятность положительного результата диагностического теста в присутствии болезни называется чувствительностью метода, а вероятность отрицательного результата в отсутствии болезни – его специфичностью. Чувствительный тест редко пропускает пациентов, у которых имеется заболевание. Специфический тест, как правило, «не относит» здоровых людей к категории больных. Для врача клинициста чувствительный тест особенно информативен в том случае, когда он дает отрицательный результат (то есть из больных исключает здоровых), а специфический наиболее эффективен, когда дает положительный результат (то есть выявляет больных среди здоровых). Поэтому чувствительные тесты рекомендуется применять на ранних стадиях диагностического поиска для сужения его рамок, когда возможных вариантов много и диагностические тесты позволяют исключить некоторые, т.е. сделать вывод, что эти заболевания мало вероятны. Специфические тесты нужны для подтверждения (установления) диагноза, предположенного на основании других данных. Высокоспецифичный тест не должен давать положительного результата при отсутствии заболевания. Такие тесты необходимо применять если ложноположительный тест может нанести пациенту вред. Например, прежде чем назначать пациенту со злокачественным новообразованием химиотерапию. Сопряженную с риском, эмоциональной травмой, требуется морфологическое подтверждение диагноза, так как результаты повышения уровня онкомаркеров и данные других методов исследования недостаточны.
В связи с тем, что большинство лабораторных тестов не обладают диагностической специфичностью в отношении поражения того или иного органа, врачи могут использовать алгоритмический программный подход для дифференцирования поражений различных органов и систем, т.е. осуществлять дифференциально – диагностическую оценку. При таком подходе лабораторные тесты могут применяться последовательно этап за этапом, причем их результаты позволяют постепенно отбрасывать или подтверждать логически возникающие диагностические предположения. Этот подход особенно ценен в случаях, когда клинический синдром может быть вызван различными причинами и патогенетическими механизмами. Помимо этого врачи должны руководствоваться следующими фундаментальными принципами.
Диапазоны референтных величин являются статистическими величинами 95% популяции, и отклонения за пределы диапазона не обязательно говорят о наличии патологии. Результаты анализа могут уложиться в пределы референтных величин, но они будут выше базовых цифр (нормальных величин) для данного пациента; поэтому в некоторых случаях надо проводить серию анализов, чтобы получить представление относительно имеющихся результатов.
Диагноз никогда не ставят по одному результату исследования; необходимо установить тенденцию изменения полученных результатов. Отклонения сразу в нескольких показателях всегда более достоверны и значимы, чем отклонения только одного показателя. Если отклонения в двух или трех тестах характерны для данной патологии, то это с большей вероятностью подтверждает диагноз, чем если имеется отклонение только одного показателя.
Чем выше степень отклонения результата от референтной величины, тем выше достоверность наличия патологии или это свидетельствует, что эта патология весьма значительна.
Правило Остера: если больной моложе 60 лет, то постарайтесь объяснить патологические результаты одной причиной, если это не удается, то ищите вторую причину.
Патологические результаты при отсутствии клинической картины должны быть повторены, чтобы подтвердить их и определить тенденцию их изменений.
На современном этапе клиницисты в своей деятельности должны использовать принципы системного подхода и анализа для назначения и оценки результатов лабораторных исследований. Системный подход в клинической медицине подразумевает оценку состояния целого организма при той или иной патологии, а не определенного органа или функциональной системы. По сути дела речь идет о многогранной оценке динамики гомеостаза, его составляющих и регулирующих факторов во времени, приближающемся к реальности, и о тех последствиях в их отклонениях, которые реализуются функционально – морфологическом уровне. Конкретизация основных факторов формирования патологического процесса при заболевании, его клинических проявлений на основе принципов системного подхода и системного анализа создает предпосылки для организменной характеристики патологического процесса (Ардаматский Н.А., 1996г). Параметрами организменной характеристики патологического процесса при различной патологии являются:
Особенности этиологического фактора и этиологии;
патогенетические механизмы формирования нарушений;
характер и выраженность нарушений;
соотношение этиологического и иммунологического компонентов патогенеза, как показатель характера патологического процесса;
характеристика нарушений возникающих во всех видах обмена в организме больного;
состояние органов, функциональных систем жизнеобеспечения и их подсистем;
наличие и адекватность внутри- и межсистемной компенсации.
Во всех случаях изложенные 7 параметров организменной характеристики патологического процесса при любой патологии отражают повреждения органов и функциональных систем обеспечения, причину этих нарушений, факторы патогенеза, их компенсацию с анализом ее адекватности.
Таким образом, при системном подходе клиницист должен использовать все возможные методы исследования для того, чтобы охарактеризовать патологический процесс на организменном уровне. Обобщение параметров организменной характеристики патологического процесса позволяет получить разностороннее представление о заболевании, более правильно проводить патогенетическое лечение и оценивать его эффективность. При системном подходе к оценке патологического процесса лабораторные анализы должны отражать (характеризовать) все 7 параметров организменной патологии. При этом необходимо учитывать, что значительная часть выявленных нарушений в результате анализов является «попыткой» целостного организма компенсировать нарушения, вызванные причинным фактором.
Для эффективного использования результатов анализов клиницист должен иметь представление о методологических основах своей работы, т.е. четко понимать и доказывать себе и окружающим, что его действия являются научно-обоснованными.
Общеклиническое исследование крови.
Общеклиническое исследование крови, являясь одним из важнейших диагностических методов, тонко отражает реакцию кроветворных органов на воздействие на организм различных физиологических и патологических факторов. Во многих случаях оно играет большую роль в постановке диагноза, а при заболеваниях системы кроветворения ему отводится ведущая роль. В понятие «общеклиническое исследование крови» входят определение концентрации гемоглобина, подсчет количества эритроцитов, средний объем эритроцитов, среднее содержание гемоглобина в одном эритроците, средняя концентрация гемоглобина в одном эритроците,показатель уровня лейкоцитов, скорости оседания эритроцитов (СОЭ) и лейкоцитарной формулы, количество тромбоцитов. В настоящее время большинство анализов крови выполняют на автоматических гематологических анализаторах, которые в состоянии одновременно определять от 5 до 24 параметров.
Принцип работы гематологических анализаторов.
Современные автоматические счетчики крови оценивают размеры, структурные, цитохимические и другие характеристики клеток. Они анализируют около 10 000 клеток в одном образце и имеют несколько различных каналов подсчета клеточных популяций и концентрации гемоглобина. На основании количества определяемых параметров и степени сложности их можно условно разделить на 3 основных класса:
I класс — автоматические гематологические анализаторы, определяющие до 20 параметров, включая расчетные показатели красной крови и тромбоцитов, гистограммы распределения лейкоцитов, эритроцитов и тромбоцитов по объему, а также частичную дифференцировку лейкоцитов на 3 популяции-лимфоциты, моноциты и гранулоциты. К анализаторам I класса относятся гематологические анализаторы, поставляемые в клинико-диагностические лаборатории амбулаторно-поликлинического звена здравоохранения: МЕК-6400 J/K фирмы Nihon Kohden (Япония), Advia 60 фирмы Bayer (Германия), Coulter Ac· T фирмы Beckman Coulter (Франция).
II класс — высокотехнологичные гематологические анализаторы, позволяющие проводить развернутый анализ крови, в том числе полную дифференцировку лейкоцитов по 5 параметрам (нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты), создавать гистограммы распрелделения лейкоцитов, эритроцитов и тромбоцитов по объему, скатерограммы (Pentra 60, Cell-Dyn 3700, MEK-8222).
III класс — сложные аналитические системы, выполняющие не только развернутый анализ крови с дифференцировкой лейкоцитов по 5 параметрам, но и подсчет и анализ ретикулоцитов, некоторых субпопуляций лимфоцитов; при необходимости комплектуются блоком для автоматического приотовления и окраски мазков из заданных образцов крови (Sysmex XE-2100, Coulter LH750, Advia 2120, Pentra 120).
В основе работы анализаторов I класса лежит кондуктометрический метод. Анализаторы II и III классов используют в своей работе комбинации различных методов.
Кондуктометрические гематологические анализаторы
Технология автоматического подсчета клеток была разработана в 1947 г. Wallace H. и Joseph R. Coulter.Апертуро-импендансный метод (метод Культера, или кондуктометрический метод) основан на подсчете числа и определении характера импульсов, возникающих при прохождении клеток через отверстие малого диаметра (апертуру), по обе стороны которого расположены два изолированных друг от друга электрода. Если через узкий канал, заполненный электропроводящим раствором, проходит клетка крови, то в этот момент сопротивление электрическому току в канале возрастает.
Несмотря на то, что изменение сопротивления невелико, современные электронные приборы легко его улавливают. Каждое событие — прохождение клетки через канал — сопровождается появлением электрического импульса. Чтобы определить концентрацию клеток, достаточно пропустить определенный объем пробы через канал и подсчитать число электрических импульсов, которые при этом генерируются. Если в один и тот же момент в канале находятся две клетки, они регистрируются в виде одного импульса, что приведет к ошибке подсчета клеток. Во избежание этого проба крови разводится до такой концентрации, при которой в канале датчик авсегда будет не больше одной клетки.
Апертуро-импедансный метод позволяет определять большинство эритроцитарных и тромбоцитарных показателей, связанных с объемом клеток (HCT, MCV, MCH, MCHC, MPV), а также является основой для дифференцировки лейкоцитов по трем параметрам.
Подсчет эритроцитов и тромбоцитов, расчет величины гематокрита, эрицитарных и тромбоцитарных индексов
Разделение эритроцитови тромбоцитов в современных анализаторах проводится по измерению амплитуды электрического сигнала: тромбоциты (небольшие по размеру клетки) при прохождении измерительного канала генерируют электрические импульсы низкой амплитуды. После добавдения лизирующего реагента происходит лизис эритроцитов и в суспензии остаются лейкоциты. Проба подсчитывается повторно, и из первого счета импульсов высокой амплитуды (эритроциты +лейкоциты) вычитают импульсы высокой амплитуды второго счета (лейкоциты). Разница импульсов высокой амплитуды до и после лизиса соответствует количеству эритроцитов — RBC ( red blood cells ).
Устройство, которое разделяет импульсы по величине амплитуды, называется дискриминатор. В совремееных анализаторах применяются многоканальные дискриминаторы, позволяющие получить детальную информацию о размерах клеток в виде гистограмм, поскольку каждый канал соответствует определенному объему клеток.
При суммировании амплитуд импульсов в результате подсчета количества эритроцитов получается величина, отражающая общий объем, занимаемый эритроцитами, т.е. гематокрит HCT ( hematocrit ) . Разделив гематокритную величину на концентрацию эритроцитов (RBC), мы имеем полезную характеристику эритроцитов — средний объем MCV ( mean corpuscular volume ) .
Поскольку в норме концентрация эритроцитов в крови на 3 порядка превышает концентрацию лейкоцитов, то вклад лейкоцитов в общее количество подсчитываемых клеток пренебрежимо мал по сравнению с эритроцитами, поэтому в некоторых анализаторах за количество эритроцитов принимают общее подсчитанное количество клеток. Такое допущение справедливо, за исключением случаев с гиперлейкоцитозом.
Подсчет и дифференциация лейкоцитов
Определение количества лейкоцитов возможно только после лизиса эритроцитов. Эта задача оказалась легко решаемой, т.к. свойства мембран эритроцитов и лейкоцитов существенно различаются. Эритроциты легко лизируются под воздействием многих поверхностно-активных веществ, при этом лейкоциты, хотя и претерпевают некоторые изменения, остаются целыми. Поэтому при подсчете лейкоцитов, прежде чем пропустить разведенную суспензию крови через апертуру датчика, к ней добавляют лизирующий раствор — эритроциты разрушаются до очень мелких фрагментов, которые при подсчете лейкоцитов генерируют электрические импульсы очень низкой амплитуды, не влияющие на результат анализа.
Разделение неизмененных лейкоцитов кондуктометрическим методом на основные субпопуляции невозможно ввиду близости их объемов, однако можно подобрать такую композицию растворителя и лизирующего раствора, то различные формы лейкоцитов претерпевают изменениярамеров в разной степени и, благодаря этому, могут разделяться данным методом. Изменение объема клетки зависит от многих факторов, включающих величину и форму ядра, объем цитоплазмы, наличие включений, а также особенности лизирующего реагента, поэтому размер трансформированных клеток не соответствует размерам клеток при визуальном просмотре их в окрашенном мазке крови.
Полученные после анализа лейкоциты распределяются на гистограмме следующим образом:
Область малых объемов (35-90 фл) формируется лимфоцитми, которые под действием гемолитика значительно уменьшаются в объеме.
Гранулоциты (нейтрофилы, базофилы и эозинофилы), напротив подвергаются незначительному уменьшению в объеме и расположены в области 120-400 фл.
Между двумя пиками имеется зона так называемых «средних лейкоцитов» (90-120 фл), которая лучше всего коррелирует с моноцитами (по этой причине в некоторых анализаторах клетки в этой области указываются как моноциты — MON). Однако, учитывая тот факт, что коэффициент корреляции с моноцитами R=0,5−0,8 сравнительно невысок, более корректным является название параметра «средние лейкоциты» или «средние клетки» (MXD). Практически в область средних клеток попадают базофлы и эозинофилы.
Высокотехнологические гематологические анализаторы
Высокотехнологические гематологические анализаторы способны осуществлять дифференцированный счет лейкоцитов по 5 (5Diff) основным популяциям: нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты, используя различные принципы дифференцирования клеток, оценивать наличие незрелых гранулоцитов, анализировать ретикулоциты и их субпопуляции, производить оценку стволовых гемопоэтических клеток и субпопуляций лимфоцитов. Многочисленные функции современных гематологических анализаторов стали возможны благодаря развитию новых технологий, которые различаются у разных фирм-производителей.
В анализаторахфирмы Beckman Coulter (LH500, LH750) (США) используется трехмерный анализ дифференцировки лейкоцитов (VCS-технология), который включает в себя одновременный компьютерный анализ клеток по объему (Volume), электропроводности (Conductivity) и рассеяности лазерного луча (Scatter).
Полученные по трем каналам данные с помощью электроники комбинируются и анализируются, в результате чего происходит распределение клеток по дифференцировочным кластерам и лейкоциты разделяются на пять основных популяций: лимфоциты, моноциты, нейтрофилы, эозинофилы и базофилы. Результатом отображения объемного графика на плоскости является лейкоцитарная скатерограмма, на которой каждый тип клеток имеет свою зону расположения.
В анализаторах серии Cell-Dyn для дифференцировки лейкоцитов применяется тенология MAPSS — Multi Angle Polarized Scatter Separation- мультипараметрическая система лазерного светорассеяния-регистрация интенсивности рассеяния клетками поляризованного лазерного луча под разными углами. Этот метод заключается в компьютерном анализе рассеянгия лазерного луча клетками крови. Рассеяние клеткой поляризованного лазерного луча под разными углами дает сведения о таких ее свойствах, как:
размер клеток — для чего оценивается прохождение поляризованного лазерного луча под малым углом рассеяния (близким к 0˚);
структура (степень сложности клеток) — оцениваются по анализу рассеяния поляризованных лазерных лучей, направленных под углом до 7˚;
ядерно-цитоплазматическое соотношение — оцениваются по анализу рассеяния поляризованных лазерных лучей, направленных под углом до 10˚;
оценка формы клеточного ядра — осуществляется благодаря анализу светорассеяния поляризованных лазерных лучей под углом 90˚;
для оценки клеточной зернистости и дифференцировки эозинофилов используется оценка светорассеяния деполяризованного луча под углом в 90˚.
В приборах серии Technicon, Advia 120, 2120, Pentra DX 120 разработан принцип жидкостной цитохимии (измерение активности пероксидазы в лейкоцитах), который в сочетании с другими методами (кондуметрический, гидродинамическое фокусирование, оптическая абсорбция) позволяет проводить дифференцировку лейкоцитов. Использование пероксидазной реакции основано на различной ее активности в лейкоцитах. Эозинофилы и нейтрофилы имеют интенсивную пероксидазную активность, моноциты-слабую, в лимфоцитах она не выделяется.
Проточная цитохимическая техника включает регистрацию рассеянного и поглощенного светового луча. В лейкоцитарном канале после лизиса эритроцитов и стабилизации лейкоцитов происходит цитохимическая реакция, далее лейкоциты дифференцируются по двум признакам: размеру клеток, определяемому методом рассеяния лазерного луча, и пероксидазной активности — по поглощению клеткой светового потока. Дифференцировка базофилов от других гранулоцитов проводится в базоканале. Цитоплазма всех лейкоцитов, за исключением базофилов, подвергается лизису после обработки пробы специфическим лизатором. Затем в канале осуществляется измерение дисперсии лазерного света под углами 2−3˚ и 5−15˚, что позволяет различить клетки в зависимости от формы ядер.
Сравнивая информацию, получаемую с Perox- и Baso-каналов, компьютер осуществляет дифференцировку лейкоцитов на 5 основных популяций, а также сигнализирует в виде «флагов» о присутствии в крови активированных лимфоцитов, незрелых гранулоцитов, бластов, эритробластов.
В гематологических анализаторах серии ХТ и ХЕ фирмы Sysmex применяется метод проточной цитофлюориметрии с использованием флюоресцентного красителя полиметина. этот флюоресцентный краситель связывается с ДНК и РНК неизменных клеток, что позволяет использовать его как для дифференцировки лейкоцитолв по 5 параметрам (нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты), так и для подсчета ретикулоцитов.
Анализ клеток присходит в проточной кювете при пересечении луча лазера с длиной волны 633 нм. После контакта лазерного луча с окрашенной клеткой происходит рассеяние последнего под большим и малым углами и возбуждение флюоресцентного красителя. Данные сигналы улавливаются фотоумножителями и регистрируются в виде трех параметров:
Прямое светорассеяние (FSC ) — отклонение лазерного луча под малым (до 10˚) углом, которое зависит от размера (объема, только при условии сферической формы частицы) и формы клетки.
Боковое светорассеяние (SSC ) -отклонение лазерного луча под углом до 90˚, зависящее от рефлекторного индекса (или плотности) клетки и характеризующее сложность внутриклеточных структур.
Детекция специфического флюоресцентного сигнала (SFL ) , который регистрируется параллельно с боковым светорассеянием и позволяет судить о содержании РНК/ДНК в клетках.
На основани полученных сигналов все клетки распределяются по кластерам (зонам) в соответсвии с их размером, структурой и количеством ДНК. Таким образом, происходит дифференцировка лейкоцитов на 4 популяции: лимфоциты, моноциты, эозинофилы и нейтрофилы вместе с базофилами.
Разделение нейтрофилов и базофилов происходит в базоканале, где используется метод специфического химического лизиса, основанный на предварительной обработке лейкоцитов реактивом, осуществляющим лизис всех клеток, за исключением базофилов, с последующим дискриминантным анализом всех элементов по размеру и сложности структуры и количеству ДНК.
Приборы оборудованы каналом для выделения незрелых гранулоцитов и атипичных лимфоцитов.
Использование приборов с полным дифференцированным подсчетом лейкоцитов (5Diff) позволяет повысить точность диффернциального подсчета лейкоцитов, провести скрининг нормы и патологии, динамический контроль за лейкоцитарной формулой и резко сократить ручной подсчет лейкоцитарной формулы, оставляя примерно до 15-20% образцов крови для световой микроскопии.
В классическом гемиглобинцианидном методе (метод Драбкина) гнмоглобиин окисляется до Fe 3+ -метгемоглобина феррицианидом, затем метгемоглобин переводится в стабильный цианметгемоглобин цианидом. Оптическая плотность CnmetHb измеряется при длине волны 540 нм, при которой имеется максимум абсорбции. Гемиглобинцианидный метод рекомендован Международным комитетом по стандартизации в гематологии Всемирной организации здравоохранения и используется в мировой практике более 30 лет.
В гематологических анализаторах к методам определения гемоглобина предъявляется ряд специфических требований. Во-первых, время реакции должно быть в десятки раз меньше для обеспечения высокой производительности анализаторов. Во-вторых, для оптимизации конструкции анализаторов гемоглобин должен измеряться в том же гемолизате, который используется для подсчета лейкоцитов, и, следовтельно, компоненты, обеспечивающие гемоглобиновую реакцию, не должны негативно влиять на подсчет лейкоцитов.
Многие гематологические анализаторы измеряют концентрацию гемоглобина модифицированным гемиглобинцианидным методом. Высокая скорость реакции достигается путем быстрого лизиса эритроцитов, денатурирования и окисления гемоглобина до Fe 3+ с помощью поверхностно-активных веществ. Последующая реакция с цианидом формирует устойчивую форму со пектромпоглощения, похожим на спектр гемиглобинцианида в методе Драбкина с максимумом поглощения около 545 нм. Достоинством метода является его простота, высокая скорость реакции и стабильность конечного продукта. Применение циановых методов в гематологических автоанализаторах имеет два существенных недостатка, связанных с тем, что цианид из флаконов постепенно выпаривается в виде синильной кислоты. Во-первых, это может оказывать вредное воздействие на персонал при плохой вентиляции помещения. Во-вторых, приводит к ухудшению реакции и изменению калибровки по гемоглобину через 2-3 месяца после подсоединения к прибору флакона с гемолитиком.
С учетом недостатков модифицированных гемиглобинцианидных методов в последниегоды в большинстве новых моделей гематологических анализаторов используются бесциановые методы. Одной из первых бесциановый SLS-метод (натрия лаурилсульфат) применила фирма Sysmex. Так как этот метод оказался не совместимым с определением лейкоцитов, для его реализации использовался дополнительный реагент и канал измерения.
В других современных бесциановых гемолитиках применяются компоненты гемихромной реакции, которые совместимы с подсчетом лейкоцитов и их дифференциацией на три популяции. Высокая скорость реакции также достигается путем быстрого лизиса эритроцитов, денатурирования и окисления Fe 2+ до Fe 3+ с помощью окислителей в присутствии поверхностно-активных веществ. При этом в качестве лигандов атомов железа гема используются отличные от цианида вещества.
Оптимальной областью фотометрирования является максимум спектральной кривой поглощения. Для гемиглобинцианида это 540 нм, которая и есть рабочая длина волны для этого метода. Измерение в максимуме кривой, где смягчаются требования к точности установки длины волны, снижает требования к точности изготовления и стабильности оптических фильтров. Максимум кривой поглощения гемихрома находится на длине волны 533 нм. Однако измерение на этой длине волны возможно только в спектрофотометрах. В фотометрических ячейках гематологических анализаторов, как правило, применяются полосовые светофильтры с типовыми длинами волн. Ближайшая к 533 нм типовая длина волны 540 нм, на ней и проводится фотометрирование с учетом коэффициента пересчета для 540 нм. При переходе с цианового на бесциановый метод, как правило, требуется корректировка калибровки гемоглобина в пределах 0-5%.
Теперь более подробнло остановимся на каждом показателе встречающемся в общем анализе крови.
Гемоглобин (Нb) – основной компонент эритроцитов, представляет собой сложный белок, состоящий из гема и белка глобина. Главная функция гемоглобина состоит в переносе кислорода от легких к тканям, а также в выведении углекислого газа из организма и регуляции кислотно-основного состояния (КОС). Концентрация гемоглобина в крови в норме см. в таблице 2.1.
Основные показатели гемограммы в норме
Определение концентрации гемоглобина в крови играет важнейшую роль в диагностике анемий. Заключение о наличии анемии основывается на данных результатов определения концентрации гемоглобина и величины гематокрита в крови: для мужчин – это снижение количества гемоглобина ниже 130 г/л и показателя гематокрита ниже 40 %; для женщин – ниже 115 г/л и ниже 32 % соответственно. При анемиях содержание гемоглобина варьирует в широких пределах и зависит от ее формы и степени выраженности. При железодефицитной анемии у большинства больных снижение гемоглобина относительно умеренное (до 85-114 г/л), реже наблюдается более выраженное (до 60-84 г/л). Значительное снижение концентрации гемоглобина в крови (до 50-85 г/л) характерно для острой кровопотери, гипопластической анемии, гемолитической анемии после гемолитического криза, В 12 -дефицитной анемии. Падение его концентрации до 40-30 г/л является показателем выраженной анемии и требует неотложных мероприятий.
Концентрация гемоглобина в крови может повышаться (180-220 г/л и выше) при миелопролиферативных заболеваниях (эритремия) и симптоматических эритроцитозах, сопровождающих различные состояния. Изменения концентрации Нb при различных заболеваниях представлены в табл. 2.2.
Заболевания и состояния, сопровождающиеся изменением концентрации гемоглобина
Исследование концентрации гемоглобина в динамике дает важную информацию о клиническом течении заболевания и эффективности лечения. В крови человека имеется несколько типов гемоглобина: HbA 1 (96-98 %), НbА 2 (2-3 %), HbF (1-2 %), которые различаются по аминокислотному составу, физическим свойствам и сродству к кислороду. У новорожденных преобладает HbF – 60-80 %, к 4-5 мес жизни количество HbF снижается до 10 %. Первые следы НbА появляются у 12-недельного эмбриона, у взрослого человека НbА составляет основную массу гемоглобина. Наиболее частой причиной наследственной патологии является гемоглобинопатия S – серповидно-клеточная анемия.
Гематокрит (Ht) – объемная фракция эритроцитов в цельной крови (соотношение объемов эритроцитов и плазмы), которая зависит от количества и объема эритроцитов. В современных гематологических счетчиках Ht является расчетным (вторичным) параметром, выводимым из количества эритроцитов и их объема. Ht в норме см. в таблице 2.1.
Величина Ht широко используется для оценки степени выраженности анемии, при которой он может снижаться до 25-15 %, а также служит ориентиром для суждения о гемоконцентрационных сдвигах и гемодилюции. Повышение Ht до 55-65 % характерно для эритремии, при симптоматических эритроцитозах он повышается, как правило, менее значительно – до 50-55 %. Изменения величины Ht при различных заболевания представлены в табл. 2.4.
Заболевания и состояния, сопровождающиеся изменением гематокрита
источник
