Иммунохимический анализ кала на скрытую кровь: подготовка и проведение исследований, расшифровка, норма и патология результатов
Кровь в опорожнении может находиться в скрытой форме и быть совершенно невидимой для глаз. Для ее распознания потребуется иммунохимический анализ кала на скрытую кровь и гемотест. Наличие в кале скрытой крови говорит о медленном и необильном кровотечении в пищеварительном тракте, появляющемся периодически. Чаще всего потеря крови такого типа протекает без неприятных симптомов, что не дает выявить характер и локализацию кровотечения. Каждый отдел пищеварительной системы может являться участком скрытого кровотечения. В этом случае врач может диагностировать как доброкачественные неопасные для организма образования (к примеру, геморрой), так и серьезные – опухолевые.
Анализ кала иммунохимическим методом назначается пациенту при подозрении на скрытую форму кровотечения в органах пищеварительной системы. По медицинским нормам в 1 грамме кала здорового человека находится не больше 2 мг гемоглобина, то есть на протяжении одного дня с калом выходит не меньше 2 мл крови. При наличии в желудочно-кишечном тракте кровотечений разной интенсивности оттенок фекалий сильно меняется.
Если источник кровотечения находится высоко (двенадцатиперстная кишка, тонкий кишечник) испражнения становятся темного, дегтеобразного цвета, а при низкой локализации кровь в кале можно увидеть на первый взгляд. Если кровяные выделения в опорожнении имеются, но не заметны визуально, то такое состояние и относят к скрытому. В этом случае определить недомогание можно лишь в лаборатории иммунохимическим методом анализом кала на скрытую кровь:
Выявление в кале крови говорит о наличии у больного болезней кишечника и желудка, которые приводят к нарушению целостности слизистой оболочки органов.
Появлению кровотечений из органов желудочно-кишечного тракта способствуют такие заболевания, как:
- язвенное заболевание двенадцатиперстной кишки и желудка;
- полипы, наличие в органах ЖКТ образований злокачественного и доброкачественного характера;
- неспецифический язвенный колит;
- заболевание Крона;
- наличие в заднем проходе трещин;
- геморрой;
- диффузный семейный полипоз.
Больным, у которых есть одно из перечисленных недомоганий, важно регулярно сдавать анализ для проверки наличия скрытой крови в испражнениях.
Анализ кала на скрытую кровь иммунохимическим методом людям старше возраста 50 лет назначается ежегодно, он входит в список ранней диагностики злокачественных новообразований кишечника, частота поражений которыми именно в этот отрезок времени значительно повышается.
При обнаружении скрытой крови у людей старше 50 лет врачи назначают им ряд дополнительных диагностик и последующее лечение.
Расшифровкой иммунохимического анализа скрытой крови в кале является бензидиновая проба (по-другому, реакция Грегерсена-Адлера). Такая реакция применяется для определения в любом биологическом материале человека (желудочный сок, кал либо моча) примеси крови. При наличии в исследуемом материале крови, при внесении соответствующего реактива его цвет меняется до ярко-зеленого либо синего оттенка.
Анализ такого типа должен проводиться лишь после предварительной подготовки пациента, так как из-за большого количества гемоглобина в мясной пище, некоторых витаминов и других компонентов может получиться ложный результат.
Чтобы избежать подобных результатов и дальнейших проблем нужно придерживаться специальной диеты. За 72 часа до проведения лабораторного обследования, из питания следует убрать пищу животного происхождения (мясо, птица и рыба), а также некоторые овощи (кабачки, хрен, огурцы, капусту, брокколи и помидоры).
У новорожденного ребенка к неправильным результатам исследования могут привести трещины сосков у матери. В момент кормления грудным молоком трещины кровоточат, а ребенок проглатывает выделяемую кровь вместе с молоком.
Перед проведением анализа следует включить в свой режим питания следующие продукты:
- молочные продукты (кефир, творог, молоко, сыр, брынза и ряженка);
- из каш разрешена рисовая, овсяная и пшеничная;
- овощи (морковь, белокочанная капуста и картофель);
- фрукты;
- чай слабой заварки, минералка без газа;
- сладкая кондитерская продукция.
Старые методики обнаружения скрытой крови в каловых выделениях, включая бензидиновую пробу, дают реакцию не только на гемоглобин человека, но и на гемоглобин животных, находящийся в мясных продуктах. В результате таких обследований не во всех случаях получается определить, что указывает на положительный результат – скрытое кровотечение либо много мяса в питании.
Иммунохимический анализ крови исключает такое развитие событий и дает реакцию исключительно на кровь человека. Это говорит о том, что перед проведением процедуры пациенту не требуется следовать диете.
Подготовка к иммунохимическому анализу кала на скрытую кровь заключается в понимании основных правил сборки материала. За 3 дня до проведения процедуры следует перестать принимать лекарственные средства с железом и висмутом в составе, а за день до сдачи материала – витамин С (аскорбиновая кислота) и Аспирин (ацетилсалициловая кислота).
За 72 часа до проведения обследования нужно прекратить любое лечение и диагностические процедуры, которые хоть как-то затрагивают органы желудочно-кишечного тракта, то есть не следует проводить колоноскопию, ректороманоскопию, рентгеноконтрастное обследование пищеварения.
За сутки до сдачи каловых масс на проверку скрытой крови больному не следует чистить зубы, так как щетка, в особенности с жесткой щетиной, может случайно поранить десны и спровоцировать кровотечение, которое и даст ложные результаты.
Испражнение для проведения обследования следует брать лишь после проведения самостоятельной дефекации. Запрещено перед обследованием употреблять слабительные лекарства либо ставить клизму, так как это исказит результат.
Также важно убедиться в том, что в собранный материал случайно не попала моча либо влагалищные выделения. Для этого перед дефекацией рекомендуется помочиться, а после подмыться и высушить промежность простым полотенцем. При дефекации натуживаться слишком сильно не рекомендовано.
Сразу после дефекации следует собрать материал из 3-4 участков каловых масс и переместить их в одноразовый контейнер с крышкой и шпателем, который можно взять в лаборатории либо приобрести в аптеке. Для обследования хватит всего 1/3 объема контейнера. Собранный материал как можно скорее доставляется в лабораторию.
В расшифровке иммунохимического анализа на скрытую кровь в норме не должно находиться крови. Неправильные показания могут получиться в следующих случаях:
- неследование диете (при использовании бензидиновой пробы);
- сбор анализа во время менструации;
- кровотечения из носа;
- сильная кровоточивость десен.
Иммунохимический способ может привести и к ложноотрицательному результату. Чаще всего это происходит тогда, когда в кале находятся неизменные эритроциты, к примеру, при кровоточащих трещинах на анальном отверстии либо из-за геморроя.
Если пациент тщательно подготовился к процедуре и выполнил все правила, а также исключил все факторы, которые бы могли отрицательно сказаться на достоверности биохимического анализа, то обнаружение в кале крови может говорить о наличии у пациента болезней желудочно-кишечного тракта, которые привели к деформации целостности слизистых оболочек:
Если врач сомневается в достоверности полученных после процедуры результатов, то назначает повторный анализ. Можно провести иммунохимический анализ кала на скрытую кровь в Воронеже.
Лишь соблюдение этих правил гарантирует пациенту точный результата анализа каловых масс:
- Собирается биоматериал в утреннее время.
- Сбор следует проводить так, чтобы кал случайно не попал в воду. Лучше всего собирать его в чистую и сухую емкость либо закрыть унитаз пленкой, чтобы испражнения оказались прямо на ней.
- Материал для анализа запрещено собирать в течение 3-5 дней после окончания месячных, при геморроидальном кровотечении. Аспирин, алкогольные напитки и некоторые противовоспалительные средства могут привести к сильному раздражению кишечника (включая толстую кишку) и спровоцировать скрытое кровотечение. Сбор образца следует проводить с использованием специальной банки и шпателя, с 3-4 разных точек кала.
- Если диагностика требует сразу три образца кала, то их следует собирать из трех дефекаций, пусть даже в один день.
- Собранный материал нужно доставить в клинику в течение следующих трех часов.
- При необходимости предоставить три образца, каждый образец нужно поместить на хранение в холодильник, а после за один раз отвезти в лабораторию.
- После сбора каловая масса на скрытую кровь может проверяться в следующие 7 дней. При этом важно помнить про требования медицинского учреждения.
Тест на скрытую кровь в каловых массаж считается основным при скрининге колоректального рака по той причине, что опухолевое образование развивается без выраженных симптомов, но может быть выявлено и своевременно вылечено даже при минимальных и периодических кровотечениях.
Чаще всего скрытая кровь в испражнениях является клинической картиной анемии (микроцитарная анемия). Именно по этой причине при наличии симптомов анемии человеку придется пройти целый комплекс обследований (гастроскопия, колоноскопия). Провести иммунохимический анализ кала на скрытую кровь в «Инвитро» проще и быстрее всего.
Лечение желудочно-кишечного тракта будет включать в себя следование строгому постельному режиму, исключение физической активности и эмоциональных всплесков. Это поможет предотвратить усиление кровотечения и его возобновления. По возможности на участок тела, возле которого расположен больной орган, нужно положить пузырь со льдом (при кровотечении из язвы желудка – на верхнюю часть живота, из язвы двенадцатиперстной кишки – на правую боковую область живота).
Если кровь выходит из варикозно-расширенных вен пищевода эндоскопическая коагуляция (прижигание источника кровотечения) запрещена, для лечения используют зонд Блекмора (резиновая труба, проводящаяся в пищевод и желудок). На ней установлены специальные балонообразные расширения, которые после вставки в орган зонда наполняются воздухом и пережимают расширенные вены, из которых исходит кровь.
Потерянную во время заболевания кровь можно восстановить посредством внутривенного введения кровезамещающих растворов. При слишком сильной потере крови нужно провести переливание компонентов донорской крови. Внутривенное и внутримышечное введение медикаментов с железом требуется для избавления от анемии (недостатка крови в организме).
источник
Исследование каловых масс на предмет наличия в них скрытой крови – это важный этап в диагностике воспалительных, паразитарных, аутоиммунных и дегенеративно-дистрофических патологий ЖКТ, а также доступный способ своевременного обнаружения онкологических заболеваний органов пищеварительной системы. Заметив в своих испражнениях кровь, видимую невооруженным взглядом, большинство людей спешат на прием к врачу, понимая, насколько серьезен этот сигнал о неблагополучии.
Но скрытая кровь может свидетельствовать о не менее грозных диагнозах, причем тогда, когда болезнь еще находится на ранней стадии развития, и шансов на успешное выздоровление гораздо больше. Вот почему при наличии первых подозрительных симптомов необходимо получить квалифицированную медицинскую консультацию и сдать все необходимые анализы. А людям старше 50 лет, имеющим в анамнезе случаи колоректального рака, нужно ежегодно проходить исследование кала на скрытую кровь, поскольку эта простая мера в некоторых случаях может спасти жизнь.
Многие патологии органов ЖКТ, в том числе язвенные колиты и злокачественные опухоли кишечника, до поры до времени не беспокоят пациента выраженными неприятными ощущениями. Но разрушение здоровых тканей уже происходит, следовательно, выделяется кровь, обнаружить которую в кале визуально пока нельзя, зато с помощью специальных лабораторных проб сделать это вполне возможно. Сегодня мы расскажем вам, что показывает анализ кала на скрытую кровь, как подготовиться к исследованию и какую диету нужно соблюдать, как правильно собрать и сдать материал, о чем говорит положительный и отрицательный результат, в каких случаях он может быть ложным, и какие методы определения скрытой крови в кале наиболее точны.
Некоторое количество крови в норме может присутствовать в испражнениях – не более 2 мг гемоглобина на 1 г кала, при такой предельной концентрации получается, что за сутки здоровый человек теряет с фекалиями до 2 мл крови. Если же кровотечение становится более интенсивным, цвет каловых масс меняется, а его оттенок указывает на локализацию проблемы: чем темнее, тем выше. Например, при кровоточащей язве желудка или двенадцатиперстной кишки кал становится черным, дегтеобразным (мелена), если причина кроется в обострившемся язвенном энтероколите, испражнения приобретут бордовый цвет, а кровоточащие полипы, геморроидальные узлы и злокачественные новообразования в прямой кишке приводят к появлению алых прожилок и пятен на каловых массах. Подобные признаки не могут остаться незамеченными и должны стать поводом к немедленному обращению за врачебной помощью.
Скрытая кровь в кале – это такая кровь, которую не удается обнаружить ни при визуальном, ни при микроскопическом изучении испражнений. Найти ее позволяет только анализ кала на скрытую кровь – положительный результат свидетельствует о наличии скрытого желудочно-кишечного кровотечения и требует обязательного дообследования пациента.
Такого рода исследование назначается в следующих случаях:
Стойкие периодические боли в любой части живота, а также в правом или левом подреберье;
Дискомфорт и болезненность во время акта дефекации или после него;
Ощущение присутствия инородного тела в прямой кишке;
Любые нарушения стула: запоры, поносы, патологическое увеличение или уменьшение объема каловых масс, изменение их цвета, консистенции или запаха, наличие подозрительных включений (пена, слизь, кровь, гной, паразиты или их яйца);
Утрата аппетита, резкое снижение массы тела без видимых причин;
Тошнота, рвота, отрыжка, изжога, неприятный привкус во рту;
Диагностированные патологии ЖКТ: болезнь Крона, полипоз кишечника, неспецифический язвенный колит, дивертикулез, варикоз пищевода, гельминтоз и так далее – исследование выполняется для определения стадии заболевания или контроля над ходом лечения;
Тревожные результаты других, ранее проведенных обследований, например, копрограммы, общего или биохимического анализа крови;
Профилактика рака кишечника в возрасте старше 40-50 лет у пациентов с неблагоприятной наследственностью.
Исследование на скрытую кровь в кале имеет смысл проводить только при условии тщательного соблюдения правил предварительной подготовки, иначе вероятность получения ложного результата будет очень высока.
Временно отложить анализ необходимо до устранения следующих обстоятельств – стоматит, пародонтоз, носовое кровотечение, менструация, диспепсия, гематурия, обострение геморроя, недавно проведенная диагностическая манипуляция с кишечником (колоноскопия, ректороманоскопия), анальный секс. Все эти факторы с большой вероятностью могут привести к искажению результатов исследования, значит, необходимо решить имеющуюся проблему или подождать несколько дней, в зависимости от ситуации;
За неделю до анализа следует отказаться от приема любых медикаментов, нежелательно влияющих на состав кала, а именно – от НПВП (аспирина, ибупрофена, напроксена), барбитуратов, антикоагулянтов, стимуляторов кишечной перистальтики, аскорбиновой кислоты, препаратов и биологически активных добавок, содержащих железо. Если вы постоянно принимаете какие-либо лекарства, и не уверены в том, что они не отразятся на результатах исследования, лучше заблаговременно посоветуйтесь с лечащим врачом;
За три дня до анализа нужно начать соблюдать диету – анализ кала на скрытую кровь почти всегда проводится с помощью лабораторных проб, чувствительных к составу пищи, потребляемой пациентом. Поэтому вам придется временно отказаться от любого мяса, птицы, рыбы и субпродуктов – то есть от всего, что может содержать не вашу кровь. Кроме того, рекомендуется исключить из меню некоторые бобы, овощи, фрукты и ягоды, богатые железом и витамином C или сильно влияющие на кишечную перистальтику – например, яблоки, сельдерей, клюкву, апельсины, шпинат, орехи, капусту, томаты, морковь, свеклу, фасоль, сою и чечевицу;
За 12 часов до анализа необходимо отложить зубную щетку и отказаться от употребления жесткой пищи, способной травмировать десны и привести к попаданию крови изо рта в пищеварительный тракт.
Успешная сдача анализа на скрытую кровь = подготовка + диета, запомните это!
Итак, подготовительный этап позади, настало время собирать материал для исследования и везти в лабораторию:
Рано утром, до завтрака, совершите наружный туалет интимной зоны с использованием обычного мыла, тщательно ополоснитесь и вытритесь;
Произведите дефекацию в заранее подготовленную чистую тару. Процесс должен происходить естественно, без применения клизм или слабительных средств. Брать образец испражнений из унитаза нельзя. Анализ кала на скрытую кровь у ребенка берется из хорошо вымытого горшка, с пеленки или клеенки;
Для сбора и транспортировки биоматериала лучше всего подходят специальные стерильные контейнеры с крышкой и ложечкой, которые продаются в любой аптеке. За неимением таковых можно воспользоваться маленькой стеклянной баночкой, предварительно продезинфицировав ее. Наберите понемногу кала из разных частей испражнений, чтобы картина исследования была максимально объективной. Всего достаточно количества, примерно равного 2-3 чайным ложкам;
Тару с образцом лучше сразу доставить в лабораторию. Однако допустимо хранение материала в холодильнике в течение не более чем 12 часов. Это особенно удобно в случае с маленькими детьми, чей стул непредсказуем, или людьми, привыкшими опорожнять кишечник перед сном.
В настоящее время используется четыре основных способа определения скрытой крови в испражнениях:
Реакция Грегерсена (бензидиновая проба);
Реакция Вебера (гваяковая проба);
Иммунохимический анализ кала;
Давайте разберемся в сути этих методик, в их преимуществах и недостатках. Забегая вперед, отметим, что в России наиболее часто используются бензидиновая проба и иммунохимический анализ, но являются ли они наиболее точными?
Бензидиновая проба — это простой и быстрый лабораторный тест, позволяющий обнаружить кровь не только в кале, но также, например, в моче, рвотных массах и любой другой биологической жидкости пациента. Это возможно за счет окисления бензидина (парадиаминодифенила) перекисью водорода или бария в присутствии гемоглобина. У бензидиновой пробы есть несколько вариаций, самая часто используемая из них была предложена врачом М. Грегерсеном, потому и носит его имя.
Суть метода в следующем: берут 0,025 г бензидина, к нему добавляют 0,1 г перекиси бария и 5 мл 50% раствора уксусной кислоты, взбалтывают все до полного растворения, наносят несколько капель состава на предметное стекло, по которому тонким слоем размазан исследуемый кал, и наблюдают за реакцией. Если скрытая кровь есть, возникает яркое сине-зеленое окрашивание. Существует альтернативный вариант – готовят насыщенный раствор бензидина в уксусной кислоте и смешивают с 3% раствором перекиси водорода в равных частях. Результат будет выглядеть примерно так же, да и стоимость исследования мало изменится.
Очень высокая чувствительность – 1:100 000;
Быстрота получения результата – почти мгновенно;
Доступность в любой лаборатории;
Необходимость в тщательной подготовке к сдаче анализа кала на скрытую кровь по методу Грегерсена, поскольку бензидиновая проба дает положительную реакцию на животный гемоглобин из пищи.
Помимо двух озвученных, у этого способа диагностики есть еще несколько названий: проба Ван-Деена или Альмена-Ван-Деена, гемоккульт-тест. Что любопытно, реакция с применением гваяковой смолы является первой в мировой медицинской практике методикой обнаружения скрытой крови в кале и прочих биологических жидкостях человека. Доктор Ван Деен предложил ее в 1864 году, и она до сих пор активно используется во многих странах.
Суть гваяковой пробы в следующем: берут 3-5 г исследуемого кала, растворяют в уксусной кислоте, при этом выделяется эфирный экстракт, к нему добавляют перекись водорода и настойку гваяковой смолы, а потом наблюдают за изменением цвета реактивов в пробирке. Если состав стал синим, значит, результат анализа на скрытую кровь в кале положительный. Тест повторяют в общей сложности шесть раз: изучают по два образца из биоматериалов, последовательно взятых в течение трех дней.
Невысокая чувствительность – реакция будет положительной только в случае кровопотери в объеме от 30 мл и более, колоректальный рак обнаруживается в трети случаев, доброкачественные опухоли кишечника – лишь в 15% случаев;
Жесткие требования к диете перед анализом кала на скрытую кровь – гваяковая проба чувствительна не только к пероксидазе гема человеческого гемоглобина, но и к пероксидазам других гемов, содержащихся в пище.
Этот анализ иначе называют иммунологическим или иммунохроматографическим тестом. Методика базируется на реакции, которая возникает при взаимодействии специфических антител с гемоглобином человеческой крови. Ошибки исключены, поскольку антитела не реагируют на гемоглобин животных или железо, содержащееся в некоторых продуктах растительного происхождения. Иммунохимический анализ кала на скрытую кровь появился в арсенале медиков сравнительно недавно и уже прочно там обосновался.
Суть методики в следующем: образец исследуемого кала наносится на тест-полоску или помещается в окошко планшета с реактивами – моноклональными антителами. Если в биоматериале присутствует человеческий гемоглобин, он связывается с антителами, и в контрольной области проступает полоса ярко-розового или фиолетового цвета. Вторая полоса появляется в любом случае – она представляет собой индикатор доброкачественности прибора. Сдача анализа кала на скрытую кровь таким методом очень напоминает проведение теста на беременность – все очень просто, быстро и понятно.
В аптеке можно приобрести «ИммуноХРОМ-ГЕМ-Экспресс» или любой другой аналогичный прибор для самодиагностики скрытых желудочно-кишечных кровотечений в домашних условиях, однако для получения достоверного результата рекомендуется провести анализ не менее трех раз с перерывами в несколько дней.
Отсутствие необходимости в предварительной подготовке и соблюдении диеты;
Высокая точность – определяет ранние стадии колоректального рака в 97% случаев.
Относительно высокая стоимость;
Наличие не в каждой лаборатории;
Объективность результатов анализа кала на скрытую кровь только в случае кровотечения в нижних отделах пищеварительного тракта. Агрессивные ферменты, воздействующие на гемоглобин в желудке и тонком кишечнике, приводят его в состояние, негодное для вступления в реакцию с моноклональными антителами.
Для полноты картины следует упомянуть о том, что скрытая кровь может быть обнаружена в испражнениях в ходе химической реакции с использованием разрушающих реагентов. Азотсодержащие пигменты порфирины, содержащиеся в молекулах гемоглобина и высвобождающиеся наружу при их гибели обладают сверхвысоким коэффициентом светопоглощения – около 10 в 6 степени. Их яркое флуоресцентное свечение и регистрирует лаборант в том случае, если в исследуемом образце кала имеется скрытая кровь. Однако в России этот метод диагностики не очень популярен, особенно в сравнении с бензидиновой пробой.
Относительно высокая точность – около 80%.
Необходимость в соблюдении диеты, поскольку порфирины присутствуют в любом гемоглобине, в том числе и в животном.
В зависимости от того, каким способом проводился тест, и каков внутренний регламент лаборатории, ответ вы получите через 1-6 дней. Из описания методов проведения этого исследования видно, что его результаты не могут быть выражены в точном цифровом эквиваленте: в бензидиновой и гваяковой пробе реагент либо окрашивается, либо нет – разнится только скорость и интенсивность окраски. Что касается иммуноферментного и флуоресцентного теста, то тут тоже все однозначно: вторая полоска либо проявляется, либо нет, также и свечение – либо есть, либо нет.
Для примера рассмотрим расшифровку результатов анализа кала на скрытую кровь по методу Грегерсена (бензидиновая проба):
средне выраженная реакция
очень интенсивная реакция
Важно: даже слабая реакция обычно настораживает врача и побуждает повторить тест или присовокупить к нему дополнительные методы диагностики, поскольку наличие скрытой крови в кале – это признак серьезного неблагополучия.
Рассмотрим теперь, по какой причине итоги исследования могут оказаться необъективными:
Ложноотрицательный результат анализа кала на скрытую кровь – это почти всегда следствие нарушения технологии проведения пробы или недоброкачественности реактивов. Может быть и так, что пациент предоставил мало биоматериала или поленился собрать его из разных фрагментов каловых масс. Кроме того, при некоторых заболеваниях органов ЖКТ, например, при полипозе толстого кишечника, новообразования кровоточат не постоянно, а эпизодически. Поэтому исследование рекомендуется повторять несколько раз, особенно если есть серьезные основания подозревать болезнь;
Ложноположительный результат анализа на скрытую кровь – это, в большинстве случаев, следствие пренебрежения правилами подготовки. Либо пациент не соблюдал предписанную врачом диету, либо принимал какие-либо медикаменты, исказившие картину исследования, либо допустил травмирование, приведшее к попаданию крови в желудочно-кишечный тракт. У грудных детей положительный результат анализа кала на скрытую кровь может оказаться ложным, если соски кормящей матери потрескались и кровоточат – тогда малыш заглатывает кровь в процессе кормления, и она оказывается в его испражнениях. Причем, эту проблему не удастся решить методом сцеживания, кровь и в этом случае может попасть в грудное молоко. Лучше на три дня перевести младенца на искусственную смесь, чтобы иметь уверенность в объективности теста.
Встревоженных пациентов, в первую очередь, волнует вопрос: что означает положительный результат анализа кала на скрытую кровь? Во-первых, это точно не повод для паники. Мы уже обсудили довольно высокую вероятность ошибок, особенно при нарушении правил предварительной подготовки. Нужно обязательно повторить исследование не менее трех раз, прежде чем делать окончательные выводы.
Во-вторых, даже если положительный результат оказался достоверным, он, скорее всего, сигнализирует о наиболее распространенных диагнозах:
Полипоз, поликистоз или дивертикулез кишечника;
Неспецифический язвенный колит;
Язва желудка или двенадцатиперстной кишки;
Варикозное расширение вен пищевода.
Безусловно, все эти заболевания крайне неприятны и потенциально опасны, но основное беспокойство у людей, получивших на руки положительный результат исследования кала на скрытую кровь, вызывает риск развития рака. Чтобы полностью разобраться в ситуации, необходимо подключить дополнительные методы диагностики: УЗИ органов брюшной полости, рентгеноконтрастную томографию, колоноскопию, ректороманоскопию.
Особенно важно это сделать тем пациентам, чей возраст перевалил за 40 лет, и у кого при этом есть близкие родственники, болевшие раком. Что касается злокачественных опухолей кишечника, то ранняя диагностика повышает шанс на выживание в среднем на 30%. А иммунохимический анализ, например, показывает первую стадию колоректального рака более чем в 90% случаев, аденоматозные полипы размером свыше 1 см – в 60% случаев. Вот почему так важно не пренебрегать ежегодными профилактическими обследованиями и прислушиваться к рекомендациям лечащего врача. Берегите себя, и будьте здоровы!
Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
7 ошибок, из-за которых тонометр завышает показатели давления
7 причин есть больше белка каждый день!
Общий анализ крови (ОАК) – это первое исследование, с которого начинается диагностика заболеваний или профилактический осмотр у врача в рамках ежегодной диспансеризации. Без этого простого, но важного теста невозможно объективно оценить состояние здоровья человека. ОАК иначе называется общеклиническим или.
Биохимический анализ крови («биохимия» или просто БАК) – это высокоинформативный лабораторный тест, который позволяет судить о состоянии и функциональном статусе большинства внутренних органов и систем человеческого организма. Наряду с общим или общеклиническим анализом, это исследование крови проводится на первой стадии.
Моча представляет собой биологическую жидкость, конечный результат естественного процесса жизнедеятельности человека. Она образуется в почках человека в два сложных этапа. Вместе с выходящей жидкостью из организма выводится: мочевина, как конечный продукт белкового обмена, электролиты, мочевая кислота, а также витамины и гормоны
Аланинаминотрансфераза или сокращенно АЛТ представляет собой особый эндогенный фермент. Его включают в группу трансфераз и подгруппу аминотрансфераз. Синтез данного фермента проходит внутриклеточно. В кровь поступает его ограниченное количество.
АСТ, АсАТ, AST или аспартатаминотрансфераза – это одно и то же понятие, обозначающее один из ферментов белкового обмена в организме. Этот фермент ответственный за синтез аминокислот, входящих в состав клеточных мембран и тканей. Не во всех органах АСТ проявляет.
источник
Про онкомаркеры сейчас много споров — многие пишут о том, что неправильно использовать онкомаркеры для скрининга рака. А каким же образом тогда проводить раннее выявление злокачественных новообразований?
Важно отметить, что «проверки на рак» не существует, невозможно сделать один или много тестов и отмести вероятность онкологического заболевания.
Есть некоторые виды рака, которые можно и нужно выявлять на ранних стадиях с помощью проведения скрининга. А есть такие, попытки активного выявления которых приносят больше вреда, чем пользы.
Скрининг – это активный поиск заболевания в группах людей, которые не имеют каких-либо подозрительных симптомов, но входят в группы риска этих заболеваний. Скрининг проводят в тех случаях, когда его польза доказана и превышает вред от возможных ненужных обследований и вмешательств.
Целевая группа профилактических служб США (USPSTF) считает необходимым проведение скрининга на некоторые виды рака.
Ежегодный скрининг мелкоклеточного рака легких с помощью низкодозной компьютерной томографии у взрослых в возрасте от 55 до 80 лет, со стажем курения более 30 лет (при интенсивности курения около пачки в день), в том числе у бросивших курение менее 15 лет назад.
Скрининг рака легких не рекомендуется, если человек не курит в течение 15 лет. Скрининг также не рекомендуется, когда у человека появляются заболевания, существенно ограничивающие вероятную продолжительность жизни.
Врач может посоветовать скрининг рака легкого и в том случае, если имеются другие факторы риска — случаи рака легкого у близких родственников, хроническая обструктивная болезнь легких 3-4 степени, профессиональная вредность – работа с пылью, асбестом, радоном и прочим.
Рекомендуется обследовать всех людей в возрасте от 50 (в некоторых рекомендациях возраст начала скрининга сдвинулся до 45 лет) и до 75 лет на наличие колоректального рака.
Пациенты в возрасте от 76 до 85 лет должны проходить скрининг на индивидуальной основе с учетом их общего состояния здоровья и анамнеза.
Возможны альтернативы: использование ежегодного исследования кала на скрытую кровь, либо колоноскопии каждые 10 лет, либо КТ-виртуальной колонографии или гибкой сигмоидоскопии каждые 5 лет, а также сочетание исследования кала на скрытую кровь и какого-либо метода визуальной оценки.
Скрининг рака шейки матки рекомендуется проводить у женщин в возрасте от 30 до 65 лет с помощью цитологического исследования (мазок по Папаниколау) каждые 3 года, с тестированием на ВПЧ каждые 5 лет или с тестированием как на цитологию, так и на ВПЧ каждые 5 лет.
Женщинам в возрасте от 21 до 29 лет рекомендуется проводить скрининг только с использованием цитологического исследования материала из шейки матки каждые 3 года.
Скрининг на рак шейки матки не рекомендуется женщинам младше 21 года. Женщинам, у которых была гистерэктомия с удалением шейки матки, и у которых в анамнезе не было предракового поражения или рака шейки матки в анамнезе, скрининг рака шейки матки не требуется.
Для раннего выявления рака молочной железы рекомендуется проводить рентгеновскую маммографию каждые 2 года у женщин в возрасте от 50 до 74 лет.
Использование для скрининга УЗИ, МРТ или КТ молочных желез не оправдано. В некоторых ситуациях может потребоваться начало скрининга в более молодом возрасте.
USPSTF рекомендует на индивидуальной основе проводить скрининг рака предстательной железы у мужчин в возрасте 55-69 лет.
Изменение ранее существовавшего подхода о поголовном скрининге связано с тем, что при положительных результатах теста на ПСА, лечение проводится всем пациентам, тогда как на самом деле оно может потребоваться только половине из них.
Нередко высокие уровни ПСА выявляются при клинически незначимом раке: он не растет, не метастазирует, не приведет к смерти пациента, тогда как его лечение может привести к эректильной дисфункции, недержанию мочи, проблемам с контролем кишечника, небольшому риску смерти и серьезным осложнениям после операции.
Существуют также рекомендации по скринингу других видов рака (например, рака кожи), но они более индивидуальны.
Использовать различные методы для раннего выявления рака нужно и важно, только делать это нужно обоснованно, с оценкой рисков и пользы, с использованием профильных клинических рекомендаций.
В России работает замечательная организация под названием «Фонд профилактики рака», специалисты которой разработали информативный тест на основании подробного опросника, который поможет определиться с конкректными рекомендациями по скринингу некоторых видов рака в зависимости от пола, возраста, факторов риска.
Это бесплатный тест, и его можно пройти здесь.
источник
 |
| Стадии колоректального рака |
Скрининг колоректального рака (англ. screening for colorectal cancer) — комплекс мероприятий, нацеленных на раннее выявление рака прямой и толстой кишки. При скрининге пациенту не ставится какой-либо диагноз, а только определяется, относится ли он к группе риска в отношении этих заболеваний, надо ли ему проходить углублённые исследования или какое-то время можно не заниматься этим.
Колоректальный рак встречается, в основном, у пожилых людей, ежегодная заболеваемость достигает 1 миллиона случаев, а ежегодная смертность превышает 500 000. По прогнозам абсолютное число случаев колоректального рака в мире в ближайшие два десятилетия увеличится в результате роста населения в целом и его старения как в развитых, так и в развивающихся странах.
Колоректальный рак занимает второе место по смертности от злокачественных новообразований. Чаще всего колоректальный рак возникает из аденом толстой кишки, и в отдельных случаях у пациентов с генетически обусловленными синдромами полипоза или воспалительными заболеваниями кишечника. Термин «полип» означает наличие отдельного участка ткани, который выдается в просвет кишки. При проведении колоноскопии в рамках скрининга аденоматозные полипы обнаруживаются у 18-36% пациентов [1].
Основные два класса скрининговых тестов, применяемых в настоящее время, это:
- Исследование кала: на скрытую кровь или ДНК
- Методы на основе прямой визуализации: эндоскопические тесты (колоноскопия или сигмоскопия) или компьютерная томография кишечника (КТ-колонография)
Колоректальный рак может служить источником выделения крови и других компонентов ткани, выявляемые в кале до появления клинических симптомов. Это делает возможным проведение таких анализов кала (копро-тестов), которые могут помочь раннему выявлению рака и проведению скрининга колоректального рака у бессимптомных пациентов. Наиболее часто применяющимся методом для этих целей является определение скрытой крови в кале. Такие исследования снижают смертность от колоректального рака на 15-45%, в зависимости от типа используемого анализа и частоты проведения исследования [1].
Из копро-тестов наибольшее распространение получили биохимические: гваяковый и бензидиновый (англ. gFOBT — guaiac fecal occult-blood test) и иммуноферментные (англ. iFOBT — immunochemical fecal occult-blood test). Иммуноферментные тесты, в отличие от биохимических, не предъявляют значительных требований к подготовке пациента и обладают лучшей точностью.
 |
| Колоноскопия — одна из процедур, применяемых при скрининге колоректального рака |
Гибкая сигмоскопия (или ректороманоскопия) позволяет непосредственно обследовать внутреннюю поверхность толстой кишки на расстоянии до 60 см от ануса. С её помощью можно обнаружить колоректальные полипы и опухоли, во время её можно удалить полипы или взять образцы ткани для гистологического исследования. Преимуществом гибкой сигмоскопии является то, что её проведение требует меньшего времени, чем проведение колоноскопии, подготовка к исследованию кишечника также более простая и быстрая. Колоноскопия позволяет выявить и удалить полипы, провести биопсию опухоли, расположенной в толстой кишке. Как специфичность, так и чувствительность колоноскопии при выявлении полипов и новообразований высоки (по меньшей мере 95% при больших полипах; см. ниже). По результатам проводимых друг за другом колоноскопий аденомы диаметром меньше 5 мм исследователи пропускают в 15-25% случаев, а аденомы диаметром 10 мм или больше лишь в 0-6% случаев [1].
КТ-колонография — вид компьютерной томографии (КТ), которая используется для получения изображений внутренней поверхности толстой и прямой кишки. Требует подготовки кишечника.
Несмотря на высокую специфичность, возможность визуализации и взятия биоптата, фиброколоноскопия как скрининговый метод обладает рядом недостатков — большой сложностью, высокой стоимостью и главное недостаточной чувствительностью. Поэтому при разработке первых этапов скрининговых программ в настоящее время акцент смещается в сторону копро-тестов, центральное место среди которых занимают методики обнаружения скрытой крови в кале [3].
Ряд исследователей считают перспективными для скрининга и диагностики на ранних стадиях колоректального рака некоторые другие фекальные тесты:
- fTu M2PK-тесты — тесты на наличие в кале опухолевой формы пируваткиназы М2-типа [3]
- фекальный лактоферрин [6]
Обновлённые US Preventive Services Task Force 2016 года [2] рекомендуют скрининг колоректального рака лицам в возрасте от 50 до 85 лет, не имеющим никаких симптомов колоректального рака. Эти рекомендации не распространяются на лиц из группы высокого риска колоректального рака, к которой относятся пациенты с соответствующим семейным анамнезом, воспалительными заболеваниями кишечника или полипами толстой кишки в анамнезе. Рекомендации для лиц в возрастных группах от 50 до 75 лет и от 76 до 85 лет различаются. USPSTF не рекомендует проведение регулярного скрининга колоректального рака у пациентов 86 лет и старше.
 |
| Гваяковый тест Hemoccult SENSA |
Для лиц от 50 до 75 лет, не входящих в группы риска, рекомендуются следующие скрининговые тесты (на выбор):
Исследования кала:
- гваяковая проба на скрытую кровь (gFOBT) — необходимая частота проведения: раз в год
- иммунохимический тест на скрытую кровь (FIT) — раз в год
- определение в кале генетических опухолевых маркеров (FIT-DNA) — раз в один-три года
Визуализирующие методы:
- колоноскопия — раз в 10 лет
- компьютерная томография кишечника — раз в 5 лет
- ректоманоскопия (гибкая сигмоскопия) — раз в 5 лет
- ректоманоскопия и имуннохимический тест кала на скрытую кровь (FIT) — ректоманоскопия раз в 10 лет и FIT раз в год.
источник
При возникновении симптомов до того, как назначать лечение врач должен подтвердить диагноз с помощью объективных исследований. Прежде всего, проводится лабораторные тесты, которые способны показать отклонение от нормы.
Больному назначают общий анализ крови, кала, мочи. Если у специалиста есть подозрение, что развивается патология желудочно-кишечного тракта, приводящая к внутреннему кровотечению, то назначается тест для того чтоб его обнаружить.
При патологии слизистой пищевода, желудка, двенадцатиперстной кишки каловые массы становятся почти черным или темно-красными из-за контакта крови с ферментами. Если нарушена целостность кишок, то кал приобретает ярко-красный цвет. При значительных кровотечениях пациент нуждается в экстренной медицинской помощи.
Кровотечение не всегда постоянное, язвы и воспаления кровоточат периодически. При небольшом вовлечении кровеносных сосудов в патологический процесс оттенок каловых масс и их консистенция не изменяется.
Если при копрограмме кровь не обнаружена, а врач подозревает скрытое кровотечение, то пациент должен сдать другой анализ. Реакция на скрытую кровь в кале бывает положительная, при этом необязательно кровотечение присутствует, то есть результат ложноположительный.
Анализ на скрытую кровь рекомендован, если у пациента присутствуют следующие симптомы:
- боль в животе, которая постоянна или возникает периодически;
- тошнота и рвота;
- изжога;
- опорожнения по консистенции отличаются от нормы (кашицеобразные);
- ложные позывы к дефекации;
- частые запоры;
- диарея;
- потеря веса, отсутствие аппетита;
- гипертермия.
Исследование позволяет подтвердить диагноз. Оно также проводится, если у пациента с помощью других диагностических методов были обнаружены заболевания ЖКТ. Результаты помогут специалисту понять степень поражения слизистой и определить тяжесть заболевания, а повторный тест покажет, насколько эффективна назначенная терапия.
Назначить проведение теста может терапевт, онколог, хирург, гастроэнтеролог. Перед сдачей нужна предварительная подготовка. Врачи дают следующие рекомендации. За 72 часа до сдачи анализа исключите из меню железосодержащие продукты, а также томаты и овощи и фрукты, имеющие зеленый цвет. Не стоит употреблять мясо или рыбу, поскольку в них есть гемоглобин.
За неделю прекратить прием медикаментов, таких как аспирин, слабительные, железосодержащие таблетки, нестероидные противовоспалительные лекарства. Если приостановить медикаментозную терапию нет возможности, то врачу нужно сообщить о принимаемых препаратах.
Не употреблять продукты, изменяющие окраску кала. Сбор материала должен проводиться до диагностических манипуляций в области пищеварительного тракта. Не рекомендуется делать клизму или принимать слабительные препараты, чтоб ускорить получение образца для анализа.
Нельзя собирать образец во время менструации. Если проводилась рентгенодиагностика, то анализ можно сдавать только спустя 2-3 дня.
Если у обследуемого есть заболевания пародонта, при котором выраженная кровоточивость десен, то за сутки до сбора кала не советуют чистить зубы, поскольку попавшая в желудок кровь способна выдать положительный результат.
Брать материал нужно с трех разных сторон каловых масс. Вероятен недостоверный ответ, если в образец попадет вода или моча. Для того чтоб это исключить рекомендуется постелить клеенку на унитаз. Образец для проверки нужно поместить в пластиковый контейнер (его можно приобрести в аптеке) и принести в лабораторию в ближайшие 2-3 часов.
Анализ на скрытую кровь положительный, если развивается патология, при которой в просвет желудка или кишки попадает некоторый объем крови. То есть присутствует болезнь, для которой характерно воспаление слизистой и ее перфорация.
Положительный ответ говорит о развитии следующих патологий:
- колоректальный рак;
- опухоль;
- язвенная болезнь;
- язвенный колит;
- туберкулез кишечника;
- паразиты, травмирующие слизистую кишечника;
- изменения вен пищевода из-за цирроза или тромбофлебита селезеночной вены;
- эрозивный эзофагит;
- болезнь Рандю-Ослера;
- геморрой.
У маленьких детей также могут увидеть кровь в кале. Довольно часто это связано с непереносимостью ребенком коровьего молока. Если кроха находится на грудном вскармливании, то даже употребление матерью молока, сливочного масла, сметаны может спровоцировать кровотечение.
Кровотечение у малыша может быть вызвано дисбактериозом, амебиазом, колитом, дизентерией. Одной из причин присутствия крови в кале это трещины анального отверстия, возникшие в результате прохождения слишком твердых каловых масс. Это бывает, если ребенок мало употребляет жидкости.
Опухоли в толстой кишке несильно, но постоянно кровоточат с момента образования. Если кровотечение стало обильным, то оно обнаружится и при копрограмме. Анализ на скрытую кровь помогает увидеть симптомы рака в ранний период, а это увеличивает шансы благоприятного исхода болезни. Положительный анализ на скрытую кровь будет из-за кровотечения из носа или десен, глотки.
Во время исследования применяются химические вещества, которые при контакте с эритроцитом под действием окисления изменяют окраску. Метод Грегерсена позволяет увидеть даже малое количество гемоглобина. Бензидин окрашивает железо в синий цвет.
С учетом скорости окрашивания и его интенсивности устанавливают слабоположительную (+), положительную (++ или +++) и резкоположительную (++++) реакцию. При применении бензидина удается установить кровопотери свыше 15 мл/сут, что часто дает ложноположительные результаты.
Иммунохимический анализ кала считается более точным. В нем используются антитела к гемоглобину человека, поэтому нет нужды соблюдать диету. Тест высокочувствительный, он выявит 0,05 мг гемоглобина на грамм кала (при 0,2 мл/г кала считается тест положительным).
Этот способ позволяет обнаружить опухолевые образования в толстом кишечнике, но не выявляет кровотечение из пищевода или желудка. В 3% случаев тесты дают положительный результат при отсутствии новообразования в толстом кишечнике.
В норме в кале отсутствует кровь, поэтому если нет патологии, провоцирующей кровотечение в пищеводе, желудке или кишечнике, то результат анализа будет отрицательным. При некоторых обстоятельствах анализ кала на скрытую кровь дает ложноположительный или ложноотрицательный результат.
Так, часто при исследовании не выявляется кровь в случае образования в толстом кишечнике, поэтому для подтверждения колоректального рака и полипов, применяется колоноскопия или гибкая сигмоидоскопия.
Ложноположительный результат может быть получен, если отсутствовала подготовка к исследованию, если есть кровоточивость десен или у пациента часто случаются носовые кровотечения. Кровь в кале будет если нанесена слизистой оболочке травма, например, пациент порезал пищевод рыбной костью.
Чаще проводится анализ именно на наличие железа в каловых массах, поэтому даже съеденное вчера яблоко, может окрасить образец, что будет трактоваться как присутствие крови. Чтобы исключить ложноположительные или ложноотрицательные результаты рекомендуется проводить диагностику трижды (образцов трех последовательных дефекаций) и выполнять все рекомендации по подготовке к исследованию и сбору материала.
Если анализ оказался неинформативным, то врач назначает проведение аппаратного исследования — колоноскопию. Оно заключается в осмотре поверхности толстой кишки при помощи эндоскопа, введенного через анальное отверстие.
Такая диагностика позволит увидеть точную локализацию просвета. Для определения состояния слизистой пищевода или желудка применяется эндоскопия, при которой гибкая трубка вставляется через рот. Для того чтоб исключить ошибочный результат рекомендуется сдавать анализ трижды.
Если исследование дало отрицательный результат, то врач не станет исключать язвенную болезнь или раковое поражение органа пищеварительной системы. На основании одного лишь анализа на скрытую кровь в кале нельзя поставить диагноз, он лишь означает, что присутствует патология и совместно с клиническими проявлениями болезни позволяет установить предварительный диагноз.
источник
«Колоректальный рак» — собирательное понятие для рака (опухоли) различных отделов толстой (colon) и прямой (rectum) кишки. Среди множества онкологических заболеваний эта патология остается наименее освещенной и наиболее покрытой мифами и страхами пациентов, но, тем не менее, современные возможности ранней диагностики дают основания считать КРР на

В России колоректальный рак занимает одну из ведущих позиций. Среди мужчин, заболевших злокачественными новообразованиями, КРР находится на 3-м место после рака легкого и желудка, а у женщин, соответственно, после рака молочной железы и рака кожи. Тревожным фактом является высокий уровень летальности на 1-м году жизни после установления диагноза, обусловленный тем, что при первичном обращении пациентов к врачу запущенные формы рака (III-IV стадии) уже имеют более 70% пациентов с раком ободочной кишки и более 60% пациентов с раком прямой кишки, при этом хирургическому лечению подвергается около 40% больных.
В США ежегодно регистрируется приблизительно 140 000 новых случаев болезни и около 50 000 летальных исходов по поводу КРР. Удивительно, но именно в США отмечается медленная, но постоянная тенденция снижения заболеваемости КРР, а показатели выживаемости при КРР – одни из самых высоких в мире. Данные отчетности Национального института рака США показывают, что 61% пациентов с данным диагнозом преодолел пятилетнюю выживаемость.
В США и многих других западных странах улучшение результатов достигнуто, в частности, своевременным обнаружением и удалением полипов толстой кишки, диагностикой КРР на ранней стадии и более эффективным лечением. К сожалению, во многих странах с ограниченными ресурсами и иной инфраструктурой здравоохранения, особенно в Центральной и Южной Америке и Восточной Европе, смертность от КРР продолжает расти.
Колоректальный рак чаще всего развивается как перерождение аденоматозных (железистых) полипов.
Несмотря на то, что наследственная предрасположенность значительно увеличивает риск развития КРР, большинство случаев является спорадическими (иными словами — непредсказуемыми, эпизодическими), а не семейными: приблизительно 80-95 % случаев спорадических против 5-20%, имеющих наследственную причину. Но среди всех других видов рака у человека КРР проявляет наибольшую связь с семейной заболеваемостью. Исследования молекулярных механизмов развития колоректального рака выявили ряд генетических нарушений, большинство из которых наследуется по аутосомно-доминантному типу и значительно повышает риск развития рака. Семейный аденоматозный полипоз и синдром Линча (наследственный неполипозный колоректальный рак) являются наиболее распространенными из семейных видов рака с изученными генетическими дефектами, вместе на их долю приходится лишь около 5% случаев колоректального рака.
Из других наиболее известных предрасполагающих факторов стоит отметить воспалительные заболевания кишечника (язвенный колит, болезнь Крона) — риск рака увеличивается с продолжительностью течения этих заболеваний. Общая заболеваемость колоректального рака начинает увеличиваться примерно через 8 –10 лет после возникновения воспалительного заболевания кишечника и возрастает до 15-20% через 30 лет. Главными факторами риска являются длительность заболевания, распространенность поражения, молодой возраст и наличие осложнений.
Возраст является значимым фактором риска: колоректальный рак является редкостью до 40 лет, однако частота колоректального рака увеличивается в каждом последующем десятилетии и достигает максимума в 60-75 лет.
Существуют факторы, которые повышают риск развития колоректального рака. Установлено, что популяции людей, в которых заболеваемость колоректального рака высока, употребляют пищу, бедную клетчаткой, но при этом с высоким содержанием животного белка, жира и рафинированных углеводов. Ожирение примерно в 1,5 раза увеличивает риск развития колоректального рака, причем в большей степени у мужчин. Избыточное употребление алкоголя и курение также находятся в числе факторов, повышающих спорадическую заболеваемость полипозом толстого кишечника и колоректального рака, и значительно увеличивают риск рака у пациентов с наследственными заболеваниями толстого кишечника (например, с синдромом Линча).
Это методы активного выявления лиц с факторами риска развития КРР или с бессимптомно протекающим КРР, основанные на применении специальных методов диагностики. Скрининговые исследования при колоректальном раке помогают значительно уменьшить вероятность его развития, так как позволяют выявить предраковое заболевание кишечника или рак на ранней стадии и своевременно оказать лечебную помощь.
В первую очередь скринингу подлежат лица, у которых среди родственников первой линии (у детей, родителей, братьев и сестер) имеются случаи рака толстой или прямой кишки, аденомы и воспалительные заболевания кишечника. Наличие у родственника такого диагноза увеличивает риск примерно в 2 раза по сравнению с популяцией в целом.
Рекомендации ряда научных сообществ по изучению колоректального рака (American College of Gastroenterology, Multisociety Task Force on Colorectal Cancer from the American Cancer Society, American College of Radiology) содержат указания по срокам проведения первой колоноскопии у следующих пациентов:
раннее, до 40 лет, у пациентов, имеющих ближайших родственников с аденомой кишечника, диагностированной в возрасте до 60 лет;
в срок на 10-15 лет раньше, чем был выявлен самый «молодой» КРР в семье, и/или этот диагноз был установлен в 60 лет и моложе.
Сроки скрининговых исследований могут быть изменены, если пациент имеет дополнительные факторы риска КРР: радиационные облучения брюшной полости в раннем возрасте по поводу рака, диагноз акромегалии (при котором возможно развитие аденоматоза толстой кишки), перенесенная трансплантация почки (как причина долгосрочной иммуносупрессивной терапии).
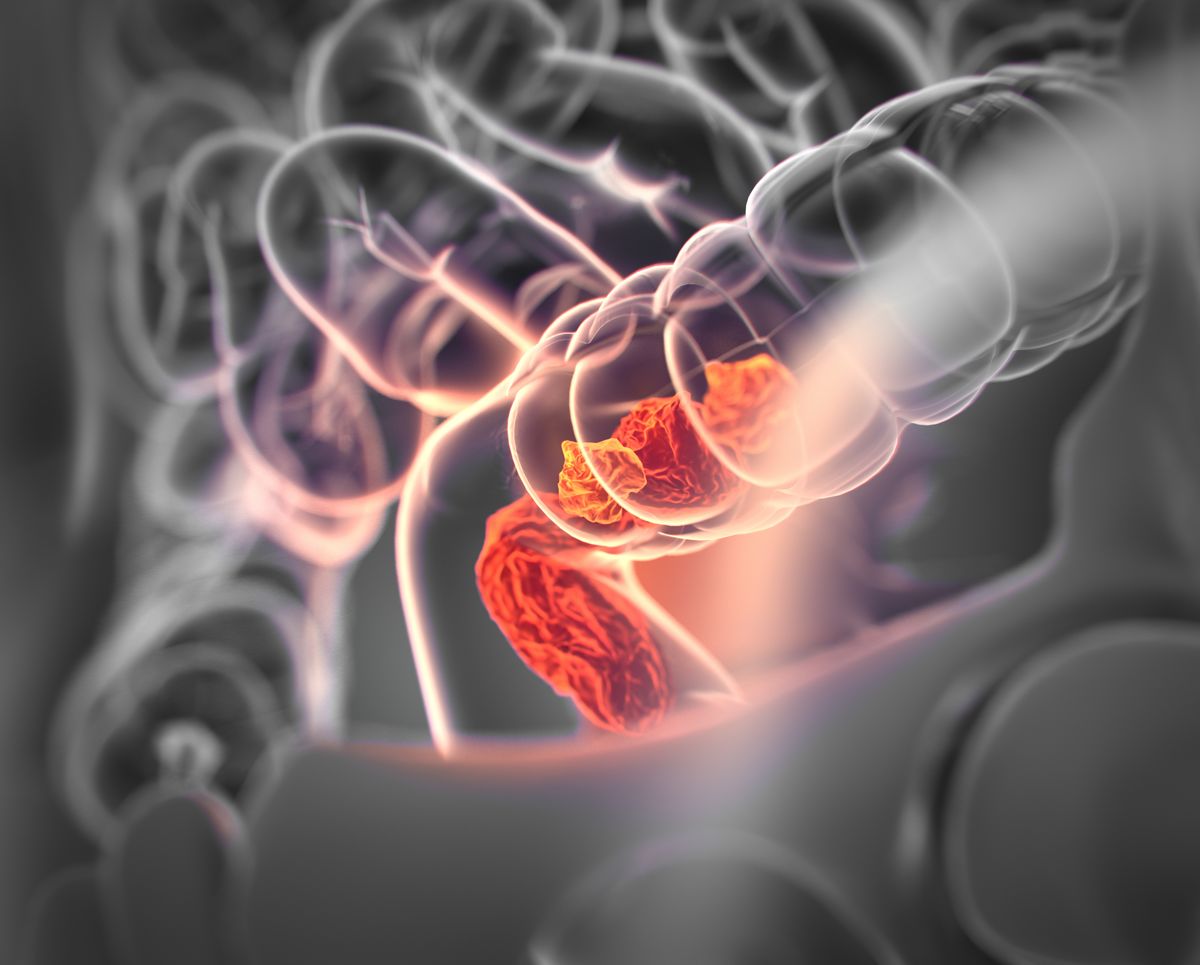
Правый отдел толстой кишки имеет большой диаметр, тонкую стенку и ее содержимое – это жидкость, поэтому закупорка просвета кишки (обтурация) развивается в последнюю очередь. Чаще пациентов беспокоит желудочно-кишечный дискомфорт, обусловленный расстройствами функций соседних органов — желудка, желчного пузыря, печени, поджелудочной железы. Кровотечение из опухоли обычно скрытое, и утомляемость и утренняя слабость, вызванные анемией, могут быть единственными жалобами. Опухоли иногда становятся достаточно большими, что позволяет прощупать их через брюшную стенку, прежде чем появятся другие признаки.
Левый отдел толстой кишки имеет меньший просвет, каловые массы в нем — полутвердой консистенции, и опухоль имеет тенденцию по кругу суживать просвет кишки, вызывая кишечную непроходимость. Застой кишечного содержимого активирует процессы гниения и брожения, что сопровождается вздутием кишечника, урчанием в животе. Запор сменяется обильным жидким, зловонным стулом. Больного беспокоят коликообразные боли в животе. Стул может быть смешан с кровью: кровотечение при раке толстой кишки наиболее часто связано уже с распадом или изъязвлением опухоли. У некоторых пациентов наблюдаются симптомы прободения кишки с развитием перитонита.
При раке прямой кишки основным признаком является кровотечение при дефекации. Всякий раз, когда наблюдается кровотечение или выделение крови из заднего прохода, даже при наличии выраженного геморроя или дивертикулярной болезни, должен быть исключен сопутствующий рак. Могут присутствовать позывы на дефекацию и ощущение неполного опорожнения кишечника. Боль появляется при вовлечении тканей, окружающих прямую кишку.
В ряде случаев, еще до появления кишечных симптомов у пациентов могут обнаруживаться признаки метастатического поражения – распространения опухоли в другие органы, например, увеличение печени, асцит (скопление жидкости в брюшной полости), увеличение надключичных лимфатических узлов.
Нарушение общего состояния больных может наблюдаться и на ранних стадиях и проявляется признаками анемии без видимого кровотечения, общим недомоганием, слабостью, иногда повышением температуры тела. Эти симптомы характерны для множества заболеваний, но их появление стать поводом для немедленного обращения к врачу общей практики.
У колоректального рака существует много «масок», поэтому следует обратиться к врачу за консультацией:
при повышенной утомляемости, одышке, нехарактерной для пациента бледности, если ранее их не было;
при длительных запорах или поносах;
при частых/постоянных болях в области живота;
при наличии видимой крови в кале после дефекации;
при наличии скрытой крови в анализе кала.
При острой боли в области живота, при вздутии или асимметрии живота, при отсутствии отхождения стула и газов следует вызвать «скорую помощь» или срочно обратиться за медицинской помощью.
Как только диагностирован рак, пациентам необходимо выполнить компьютерную томографию брюшной полости и грудной клетки с целью выявления метастатических поражений, а также лабораторные исследования для оценки выраженности анемии.
У 70 % пациентов с колоректальным раком наблюдается повышение уровня раково-эмбрионального антигена сыворотки (РЭА) и онкомаркера СА19.9. В дальнейшем мониторинг РЭА и СА19.9 может быть полезным для ранней диагностики рецидива опухоли. По показаниям исследуются и другие маркеры колоректального рака.
Основным скрининговым исследованием у пациентов старше 50 лет со средней степенью риска является колоноскопия. При наличии полипов или другой патологии в толстой и прямой кишке регулярность исследований может возрастать до ежегодных или каждые 3-10 лет. Оценивая степень риска развития колоректального рака у пациентов с заболеваниями кишечника, врач принимает решение о частоте проведения исследований индивидуально для каждого больного.
Лишь только такая активная позиция врачей по поводу ранней диагностики полипов и профилактике опухолей толстой и прямой кишки привела к замедлению темпов роста заболеваемости колоректального рака в США.
Хирургическое лечение колоректального рака может быть проведено у 70-95 % пациентов без признаков метастатической болезни. Хирургическое лечение заключается в удалении сегмента кишки с опухолью с местным лимфатическим аппаратом с последующим соединением концов кишки (созданием анастомоза) для сохранения естественной способности к опорожнению кишечника. При раке прямой кишки объем операции зависит от того, на каком расстоянии от анального отверстия расположена опухоль. Если необходимо полностью удалить прямую кишку, формируется постоянная колостома (хирургически созданное отверстие в передней брюшной стенке для выведения кишки), через которую содержимое кишечника будет опорожняться в калоприемник. Учитывая современные достижения медицины и приспособления для ухода за колостомой, негативные последствия этой операции сводятся к минимуму.
При наличии метастазов в печени у неистощенных пациентов рекомендуется удаление ограниченного числа метастазов в качестве дальнейшего метода хирургического лечения. Эта операция выполняется, если первичная опухоль была полностью удалена, метастаз печени находится в одной доле печени и отсутствуют внепеченочные метастазы. Выживаемость после операции в течение 5 лет составляет 6- 25 %.
Эффективность лечения колоректального рака зависит от того, на какой стадии болезни пациент обратился к врачу. Только ранняя диагностика колоректального рака позволяет максимально использовать весь спектр современных методов лечения и добиться удовлетворительных результатов.
Внимательное отношение к своему организму и своевременное обращение за квалифицированной медицинской помощью увеличивает шансы на продолжение активной жизни даже при таком серьезном онкологическом заболевании.
источник