Яичники выполняют важную роль в организме женщин и относятся к эндокринной системе. Они вырабатывают определенные гормоны, каждый из которых выполняет свои функции. При изменении уровня содержания гормонов возникают определенные симптомы. Продолжительное состояние дефицита или переизбытка приводит к развитию определенных последствий.
Яичники – парный орган, состоящий из железистой ткани. Они входят в эндокринную систему организма. В них вырабатывается несколько типов гормонов — гестагены, андрогены и эстрогены.
Кроме того, что в яичниках синтезируются гормоны, они вырабатывают яйцеклетки. Они участвуют в процессе зачатия. Все вещества относятся к типу стероидных гормонов. Каждый из них является производным циклопентана и фенантрена. Они различаются только количеством атомов углерода в составе и в себе несут 4 схожих кольца.
Яичники состоят из нескольких частей — желтое тело, фолликул, гилус и строма.
Они отвечают за синтез определенного гормона и гонадотропина. Уровень содержания веществ зависит от возраста женщины и работоспособности эндокринной системы. Также гормоны вырабатываются в зависимости от менструального цикла.
Яичники синтезируют три основных гормона: прогестероны, эстрогены и андрогены, выполняющие определенные функции. Все вещества относятся к типу стероидных гормонов.
Прогестерон или гестаген синтезируется желтым телом, надпочечниками и плацентарной тканью.
Гормон вырабатывается и фолликулом на первой фазе менструального цикла. Но его количество достаточно незначительно.
Прогестерон является самым активным веществам среди гестагенов. Сегодня создаются и синтетические аналоги гормона, которые называются прогестины. Они применяются с целью лечения бесплодия, в производстве оральных контрацептических средств.
Таким образом, основная функция гормона связана с материнством. Он участвует в процессе зачатия и основными задачами его являются:
- Стимулирование роста стенок матки.
- Поддерживание необходимого тонуса мышечной ткани матки.
- Обеспечение процесса прикрепления оплодотворенной яйцеклетки.
- Ослабление ответа иммунитета на беременность. Это необходимо для сохранения пода.
- Также прогестерон необходим для угнетения функции выработки грудного молока в период беременности.
Но для того чтобы прогестерон выполнял свои функции, необходимо присутствие эстрогена. Но при постоянном повышенном уровне гормона, начинает развиваться маточная миома, наблюдается менструальный синдром, протекающий в тяжелой степени.
Гормоны регулируют первую фазу цикла. Они оказывают большое влияние на весь организм в целом. Выделяют три типа вещества — эстриол, эстрадиол и эстрон. По результатам исследований действие эстрадиола в несколько раз сильнее, чем иных веществ.
Эстрогены синтезируются фолликулами и желтым телом. Также в выработке гормонов участвуют головной мозг, печень, надпочечники, плацентарная и мышечная ткань.
Именно эстрогены необходимы для обеспечения активности прогестерона. В комплексе данные гормоны обеспечивают благоприятный исход беременности.
В случае, когда в организме имеется большое количество жировой ткани, то начинает синтезироваться эстрон в больших количествах. Несмотря на то, что его действие значительно слабее, возникает гормональный дисбаланс.
Эстроген выполняет следующие функции:
- Развитие у плода матки, влагалища, маточных труб, образование вторичных половых признаков.
- Регулирование роста трубчатых костей.
- Улучшение процесса усваивания кальция.
- Снижение уровня антитромбина.
- Стимулирование образования тех факторов, которые отвечают за свертываемость крови.
- Увеличение содержания веществ, имеющих антисклеротический эффект.
- Стимулирование процесса задержки жидкости в организме.
Кроме этого эстроген участвует в кровоснабжении плаценты. Гормон необходим для подготовки молочных желез к процессу лактации. Вещество участвует в процессе отторжении выстилающего эпителия матки.
Основными гормонами женского организма являются гестагены и эстрогены. Но андрогены также выполняют свои функции. Они синтезируются надпочечниками.
К данным гормонам относятся андротестостерон и тестостерон. Несмотря на то, что данные гормоны в большей степени относятся к мужчинам, но они в небольших количествах требуются для нормального развития организма женщины.
Андрогены выполняют следующие функции:
- Стимулирования мышечной ткани, в том числе и мышц матки.
- Развитие яичников. При этом гормоны действуют в комплексе с эстрогенами.
- Ингибирование процесса выработки грудного молока, когда женщина перестает кормить грудью.
Андрогены и иные гормоны яичников в женском организме должны содержаться в определенном количестве. При их недостатке или повышенном количестве возникают различные симптомы.
Полезное видео о гормоне прогестероне:
Высокое содержание прогестерона, андрогена и эстрогена приводит к развитию серьезных последствий. Среди осложнения наблюдается бесплодие и развитие мастопатии, увеличение яичников.
Когда высокий уровень гормонов отмечается на протяжении длительного времени, лечение последствий подобного состояния занимает много времени.
В некоторых случаях вылечить бесплодие не удается.
Мастопатия также опасна для женского организма. Это обусловлено тем, что заболевание при отсутствии терапии способно перерождаться в рак. В запущенных случаях развиваются метастатические поражения в соседних органах и тканях.
Дефицит гормонов яичника проявляется в виде ряда симптомов. Среди внешних признаков наблюдаются появление ранних морщин, сухость кожного покрова, ломкость ногтей и волос, а также снижение упругости кожи.
Недостаток гормонов сказывается и на нервной системе. У женщин появляются раздражительность, резкая смена настроения, эмоциональная неустойчивость, снижение памяти, угнетение когнитивных процессов. Отмечаются снижение стрессоустойчивости, постоянная усталость.
На фоне недостаточного количества гормонов яичников страдает и репродуктивная система. Слизистая влагалища становится сухая, нарушается менструальный цикл, снижается либидо. Симптомы при менструации становятся более выраженными. Женщины жалуются на повышенную потливость.
Основной причиной снижения уровня специалисты считают генетическую предрасположенность. Чаще всего это касается врожденных заболеваний и различных аномалий, например синдром Морриса.
Выделяют также ряд иных причин снижения гормонов яичников
| Причина | Особенности развития |
| Нарушение работоспособности щитовидной железы | При нарушении работы щитовидной железы увеличивается уровень содержания пролактина. Это гормон, который становится причиной отсутствия менструации. При этом из сосков начинает выделяться молозиво. Именно поэтому следует проходить осмотр молочных желез и ультразвуковое исследование. |
| Отсутствие овуляции | Отсутствие овуляции приводит к отсутствию синтеза прогестерона. В результате могут развиваться такие заболевания как фиброматоз матки, эндометриоз и мастопатия. |
| Стрессы | Неврозы, стрессы и депрессии, которыми часто страдают женщины, приводят к возникновению различных заболеваний. На фоне подобного состояния происходит снижение выработки гормонов яичников |
| Длительное нахождение под солнцем | Нахождение под солнечными лучами приводит к увеличенному синтезу мужских гормонов, таких как тестостерон. В результате начинают появляться акне. При этом количество других гормонов значительно снижается. С течением времени при отсутствии терапии на лице появляется нежелательная растительность, так как организм начинает усваивать преимущественно мужские гормоны |
| Заболевания печени | Нарушение работы печени оказывает значительное влияние на уровень гормонов в женском организме. |
Причин снижения содержания гормонов может быть несколько. Важно установить провоцирующий фактор и принять меры по нормализации их количества.
Больше информации о женских гормонах можно узнать из видео:
- Исключить стрессовые ситуации. Именно стрессы, неврозы и депрессии являются основной причиной развития заболеваний, связанных с уровнем гормонов яичников.
- Не находиться длительное время под солнцем. Воздействие солнечных лучей негативно сказывается на состоянии кожного покрова и гормонального фона.
- Правильно питаться. От рациона питания зависит работа внутренних органов, в том числе и эндокринной системы.
- Своевременно лечить патологии печени. Они являются причиной нарушения гормонального фона.
- Регулярно посещать врача в целях профилактического осмотра.
Женщинам следует внимательнее относиться к своему здоровью. Незначительные изменения гормонального фона могут спровоцировать развитие различных заболеваний.
Гормоны яичников в женском организме играют важную роль. Они участвуют в процессе зачатия и вынашивания. В случае, когда женщина не проходила лечение, могут возникать серьезные осложнения, в том числе и бесплодие. Именно поэтому важно своевременно проходить лечение и соблюдать меры профилактики.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
Гормоны яичников необходимы для поддержания репродуктивной способности женщины. Разные типы половых гормонов производятся в определенные фазы менструального цикла. От функциональности эндокринной функции придатков зависит вероятность зачатия. Ее нарушение способно негативно повлиять на работу других систем организма.
В структуре яичника находится множество фолликулов. Большинство из них находится в примордиальной форме, т.е. в неактивном режиме, и имеют минимальные размеры. 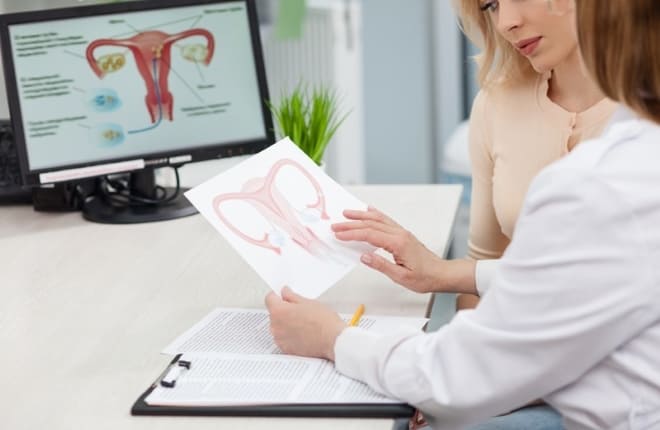
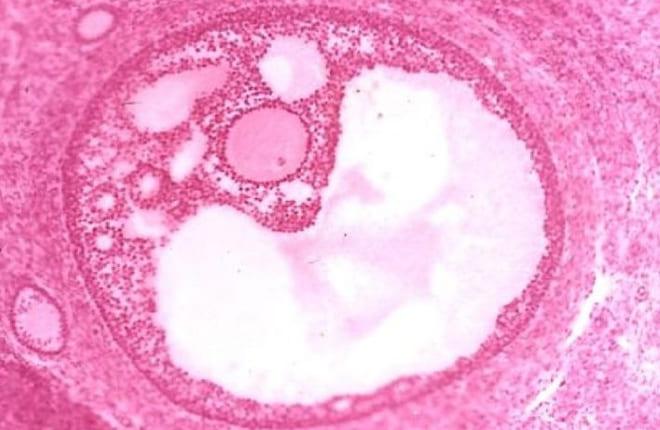
Доминантный фолликул разрывается на 14-16 день цикла, выпуская полностью созревшую и готовую к оплодотворению яйцеклетку. Это происходит под влиянием эстрогена, фолликулостимулирующего и лютеинизирующего гормонов. Их уровень после овуляции снижается и достигает минимума к концу цикла.
Остатки оболочки пузырька перерождаются в желтое тело, содержащее гормон прогестерон. Железа существует всего 10 дней, достигая пика активности на 3-5 день. По их истечению постепенно подвергается регрессу. После зачатия она продолжает функционировать для поддержки развития эмбриона.
Считаются гормонами матки и яичников первой фазы цикла. Эстроген состоит из нескольких веществ – эстрадиол, эстриол и эстрон. Первый является наиболее активным и вырабатывается в придатках в больших концентрациях. Функции эстрогенов:
- поддержание роста фолликулов;
- увеличение толщины эндометрия матки;
- стимуляция овуляции – разрыва граафова пузырька;
- формирование вторичных половых признаков;
- повышение мышечного тонуса во влагалище;
- улучшение настроения;
- усиление сексуального влечения;
- увеличение чувствительности нервных окончаний.
Эстрогены в небольших количествах производятся другими эндокринными органами, жировой тканью, мышцами, плацентой.
Данные половые гормоны яичников оказывают на женщину огромное влияние в период беременности. В это время они выполняют следующие функции:
- обеспечение кровообращения плаценты;
- подготовка молочных желез к грудному вскармливанию;
- развитие половых органов у ребенка в утробе;
- загущение крови – предупреждает обильное кровотечение во время родов;
- улучшение состояния кожи, волос и ногтей.
После родов уровень эстрогенов стремительно падает, в организме происходит гормональный сбой. Это связано с низкой функциональностью яичников в период грудного вскармливания. Настроение женщины ухудшается, начинают активно выпадать волосы, ухудшается состояние кожи.

- увеличение рыхлости эндометрия матки для дальнейшего прикрепления плодного яйца;
- уменьшение тонуса матки;
- повышение артериального давления;
- снижение выработки фолликулостимулирующего гормона;
- стимуляция продвижения яйцеклетки по фаллопиевой трубе для оплодотворения.

Андрогены считаются мужскими половыми гормонами. У женщин они синтезируются придатками в небольших количествах. В состав андрогенов входят андростендион, дегидроэпиандростерон, тестостерон. Функции:
- поддержание размножения клеток в миометрии матки;
- усиление всасываемости глюкозы мышцами;
- уменьшение холестерина в крови;
- регуляция работы сальных желез;
- повышение либидо;
- снижение количества жировых отложений.
Андрогены мало влияют на регулярность менструального цикла. Тем не менее нарушение их синтеза способно значительно снизить вероятность зачатия.
При сбое работы придатков концентрация половых гормонов изменяется. Иногда такие состояния не требуют лечения и проходят самостоятельно. В большинстве случаев нарушение уровня гормонов яичников нуждается в лечении путем назначения гормонозаместительной терапии.
Высокий уровень эстрогенов влечет к нерегулярности менструального цикла. Дополнительно могут возникнуть следующие заболевания и симптомы:
- поликистоз яичников;
- ожирение;
- мастопатия;
- повышенная жирность кожи;
- бесплодие;
- гипертония;
- тромбофлебит;
- нарушения работы пищеварительной системы.
При повышенном уровне эстрогенов овуляция наступает не всегда. Это связано с чрезмерным ростом фолликулов, которые нередко перерождаются в кисты.
Низкий уровень данного гормона влечет за собой следующее:
- сбои менструального цикла;
- сухость во влагалище;
- отсутствие настроения, раздражительность;
- ухудшение состояния кожных покровов, волос, ногтей;
- самопроизвольный аборт.
При недостаточной выработке эстрогена яичниками фолликулы созревают очень медленно, граафов пузырек отсутствует. Это проявляется длительными задержками месячных.
Высокий уровень прогестерона редко сказывается на течении менструального цикла, если желтое тело проходит все фазы жизнеспособности, по окончании которых подвергается регрессу. Тем не менее такое состояние негативно отражается на самочувствии. Женщины жалуются на следующие симптомы:
- раздражительность;
- плаксивость;
- снижение концентрации внимания;
- повышенный риск аллергических реакций;
- мигрени;
- угревые высыпания;
- низкая работоспособность.
Повышенный уровень прогестерона может проявляться в ярко выраженном предменструальном синдроме.
Низкий уровень данного гормона сопровождается следующими признаками:
- тонкий эндометрий матки;
- невозможность зачатия;
- короткая вторая фаза цикла;
- самопроизвольный выкидыш;
- сухость кожи.
При обнаружении недостаточности прогестерона при беременности женщине назначаются гормональные препараты, поддерживающие его концентрацию на необходимом для развития плода уровне.
При высокой концентрации андрогенов в крови телосложение женщины приобретает мужской тип. Появляется избыточное оволосение тела, огрубевает голос, кожа становится более жирной. Менструации приходят нерегулярно или отсутствуют вовсе.
Недостаточность мужских половых гормонов у женщин проявляется хронической усталостью, раздражительностью, отсутствием сексуального влечения. Возможны сбои месячного цикла.


Эстрогены и гестагены способны участвовать как в антагонизме, так и в синергизме. 
Одновременное воздействие андрогенов и эстрогенов предотвращает пролиферацию влагалищного эпителия. При отсутствии эстрадиола и его производных эпителий утолщается под действием мужских половых гормонов.
Малое количество андрогенов необходимо для поддержки функций эстрогенов, тогда как их избыток действует противоположным образом.
Первым этапом синтезирования стероидных половых гормонов яичника считается переработка холестерина для последующего производства прегненолона. Именно последний является строительным материалом для осуществления эндокринных функций придатков. Его превращение в прогестерон происходит под влиянием ферментов яичника. Данный гормон производится в микросомах клеток придатков.
В любом эндокринном органе, синтезирующем стероидный гормон, другие стероиды производятся в незначительных количествах.
Вид производящегося стероидного гормона определяется локализацией ферментов. Первоначальные этапы синтеза схожи для всех половых гормонов яичника. Существует и их взаимосвязь, определяющаяся взаимопревращаемостью. Большие дозы того или иного стероида способны превратиться в другой гормон. Например, прогестерон под влиянием ферментов может переработаться в тестостерон.
Все произведенные яичниками гормоны попадают в кровь, циркулируя по всему организму. Стероиды связываются с протеиновыми клетками, что позволяет им долгое время присутствовать в кровотоке и не выводиться через почки. Кроме того, путем связывания гормонов регулируется их поступление к органам, обеспечивается запас в случае нарушения работы эндокринной системы.

Прогестерон быстро исчезает из кровотока, оставаясь в жировых тканях. Его инактивация происходит путем осуществления окислительных и восстановительных реакций. На конечном этапе превращения он связывается с глюкуроновой и серными кислотами. Выводится из организма с мочой, в которой содержится прегнандиол и прегнантриол – неактивные формы прогестерона.
Предотвращение сбоя работы яичников заключается в поддержании здорового образа жизни. Специалисты рекомендуют следующее:
- прохождение осмотра у гинеколога со сдачей всех необходимых анализов каждые полгода;
- отказ от приема оральных контрацептивов и других гормоносодержащих препаратов без назначения врача;
- использование барьерных методов контрацепции;
- ежедневная гигиена половых органов;
- предотвращение переохлаждения;
- регулярная организация полноценного отдыха для снятия стресса;
- своевременное лечение патологий половой сферы.
При обнаружении сбоя менструального цикла и других симптомов нарушения работы придатков следует обратиться к гинекологу. В противном случае отсутствие терапии способно привести к бесплодию.
Яичники производят большое количество половых гормонов, влияющих на репродуктивную способность женщины. Сбой их работы сказываются на общем самочувствии, уменьшают вероятность беременности. Для контроля уровня гормонов яичников необходимо сдавать соответствующие анализы на 3-4, 14-16 и 22-24 дни цикла.
источник
Нормальное функционирование всех систем организма во многом зависит от работы желез внутренней секреции, поэтому необходимость сдачи анализов на гормоны у женщин может возникнуть не только при проблемах с менструальным циклом, вынашиванием беременности и зачатием. Перечень показаний для гормонального обследования обширный и не ограничивается определением уровня женских половых гормонов.
Врачи рекомендуют исследование концентрации гормонов у женщин при многих заболеваниях и патологических и состояниях:
- нарушения менструального цикла;
- бесплодие;
- невынашивание беременности;
- осложненное течение беременности;
- сексуальные расстройства;
- нарушения полового созревания;
- патологическое течение климакса;
- предменструальный синдром;
- доброкачественные и злокачественные новообразования матки и придатков;
- эндокринные заболевания и синдромы;
- патологии молочной железы;
- дерматологические проблемы.
Не только наличие жалоб требует изучения гормонального фона. При физиологически протекающей беременности рекомендуется определение гормональных маркеров, позволяющих рассчитывать риск рождения детей с врожденными пороками развития. Профилактическое обследование помогает прогнозировать и предотвращать ряд заболеваний.
В любом возрасте функционирование женского организма зависит от слаженной работы всех эндокринных желез.
Для диагностики эндокринных нарушений проводится изучение гормонов:
- яичников;
- гипофиза;
- гипоталамуса;
- щитовидной железы;
- околощитовидных желез;
- надпочечников;
- поджелудочной железы.
Объем обследования зависит от клинических проявлений и определяется профильным специалистом.
Список изучаемых гормонов:
Ускоряет развитие фолликулов в яичниках и образование эстрогенов
Стимулирует секрецию эстрогенов яичниками, запускает овуляцию и образование желтого тела
Вызывает и поддерживает образование молока в молочных железах, тормозит овуляционный цикл
Фолликулярный аппарат яичников, кора надпочечников
Регулирует формирование и работу половых органов, отвечает за развитие вторичных половых признаков, участвует в водно-солевом, белковом и липидном обмене, влияет на свертываемость крови, метаболизм костной и мышечной ткани
Желтое тело яичников, плацента при беременности, кора надпочечников
Регулирует менструальный цикл, готовит слизистую оболочку матки к имплантации эмбриона, обеспечивает рост и вынашивание плода
Тестостерон (мужской половой гормон)
Яичники, кора надпочечников
Участвует в обратном развитии фолликулов в яичниках, влияет на гормональную активность гипофиза
Контролирует развитие щитовидной железы, стимулирует выработку тиреоидных гормонов
Влияет на рост и развитие организма, обмен веществ, частоту сердечных сокращений, участвует в терморегуляции
Активирует процессы метаболизма
Снижает содержание кальция в крови
Контролирует синтез и секрецию гормонов коркового слоя надпочечников
Регулирует углеводный обмен, участвует в развитии стрессовых реакций
Оказывает действие на андрогеновые рецепторы, преобразуется в эстрогены
Отвечает за рост организма, участвует в липидном, белковом, углеводном и минеральном обмене
Для диагностики и лечения патологии женской репродуктивной системы необходимо изучение концентрации многих гормонов. Большое количество назначений часто вызывает непонимание у пациенток. Представление о нейрогуморальной регуляции менструального цикла поможет не сомневаться в их обоснованности.
Для правильного обследования необходимо иметь представление о циклических изменениях функции половой системы.
Промежуток между менструальными кровотечениями именуется менструальным циклом. Отсчет ведется от первого дня предыдущих до первого дня последующих месячных. В норме он составляет от 21 до 35 дней, примерно у половины женщин цикл 28-дневный.
В первой половине цикла (фолликулярная фаза) созревает фолликул, синтезирующий эстрадиол. При согласованной работе всех систем регуляции в середине цикла происходит овуляция. На месте фолликула образуется желтое тело (лютеиновая фаза), синтезирующее прогестерон. Если не происходит слияния яйцеклетки со сперматозоидом, то желтое тело претерпевает обратное развитие, что ведет к началу менструации.
Нормальная менструальная функция возможна при согласованной работе всех звеньев сложной системы регуляции, в которую входят:
- кора головного мозга;
- подкорковая область – гипоталамус;
- мозговой придаток – гипофиз;
- половая железа – яичник;
- органы мишени – матка, влагалище, молочные железы.
Каждый уровень управляется вышележащими структурами. Органы-мишени являются сферой приложения гормонов, вырабатываемых в яичниках. Работа последних зависит от гормонов, синтезируемых передней долей гипофиза. Его функционирование, в свою очередь, определяется гормонами гипоталамуса. И все эти структуры находятся под контролем коры головного мозга. Достаточно сложно выявлять, на каких этапах произошел сбой. Гормональные исследования помогают в решении задачи.
Для лабораторной диагностики необходим образец крови пациентки из локтевой вены. Забор должен осуществляется с соблюдением правил.
Специальной предварительной подготовки не требуется. Существуют стандартные требования для всех видов лабораторной диагностики:
- Забор крови осуществляется в сертифицированной лаборатории.
- Кровь сдается натощак (перерыв в приеме пищи не менее 8 часов).
- Исключается употребление алкогольных напитков (минимум за 12 часов).
- Рекомендуется воздержаться от курения (минимум за 1-2 часа).
Сдаче образцов не должны предшествовать рентген, УВЧ, электрофорез, массаж. Если женщина принимает во время обследования какие-либо лекарственные средства, то перед забором крови от них желательно отказаться. В случае невозможности прекратить их использование, следует сообщить о приеме препаратов лечащему врачу.
На правильный результат можно рассчитывать только в том случае, если анализ проводится с учетом фазы менструального цикла. В период с 3 по 5-й дни определяется уровень большинства половых гормонов:
- лютеинизирующего;
- фолликулостимулирующего;
- пролактина;
- эстрадиола;
- тестостерона.
Концентрацию прогестерона, учитывая, что его выработка осуществляется во второй фазе цикла, определяют на 20-22 день. Часто исследование проводят дважды: исходное значение определяют на 4-5 день, пиковое – с 20 по 22-й день. Гормональную функцию щитовидной железы и надпочечников можно изучать в любое время, но обычно забор крови проводят в первые дни менструального цикла. Если месячные отсутствуют длительное время (аменорея), то исследование для определения существующего гормонального фона проводят, не дожидаясь их появления.
При диагностике и лечении бесплодия анализы могут назначаться неоднократно: в начале цикла, в период предполагаемой овуляции и во второй фазе. В динамике ведется лабораторное обследование и при вынашивании плода. Сроки устанавливает для пациентки специалист. Индивидуальный подход позволяет выяснять причину дисбаланса даже в самых сложных случаях.
Какие анализы нужно сдавать на гормоны беременным, и нужно ли вообще? Определение концентрации гормонов проводят неоднократно, если беременность осложняется угрозой прерывания или наступила в результате вспомогательных репродуктивных технологий. Основные изучаемые гормоны: свободная субъединица хорионического гонадотропина человека (β-ХГЧ), прогестерон, тестостерон общий и свободный, ДГЭА-С.
Для контроля течения беременности и состояния плода все беременные должны проходить гормональное обследование, называемое биохимическим скринингом. Это методика активного обнаружения внутриутробной патологии или предрасположенности к ее развитию.
Беременным проводят комплексные скрининговые исследования, сочетающиеся с УЗИ, дважды (11–14 и 16–20 недель). Первый раз определяют уровень β-ХГЧ и специфического белка РАРР-А, второй раз изучают уровень β-ХГЧ, свободного эстриола и белка альфа-фетопротеина.
Уровни гормональных маркеров учитываются как самостоятельные величины и как факторы, влияющие на расчет индивидуального риска рождения детей с хромосомными нарушениями. Концентрация β-ХГЧ уменьшается при синдроме Эдвардса, угрожающем аборте, неразвивающейся и внематочной беременности. Увеличивается при синдроме Дауна, многоплодной беременности и пузырном заносе. Но это общие выводы. Расшифровку анализов проводит врач, хотя представление о норме пациентка все же должна иметь.
Для интерпретации результатов анализов необходимо знать нормальные значения показателей.
В разных лабораториях приведенные границы значений отдельных гормонов могут несколько отличаться. Это зависит от методики, используемой для получения результатов, и единиц измерения.
источник
Анализ на гормональный фон у женщин является важнейшим исследованием, позволяющим определить состояние репродуктивной системы пациентки, выявить причину развития таких проблем как бесплодие, нарушение менструального цикла, гирсутизм, тяжелая угревая сыпь (акне) и т.д.
Анализ на женские гормоны при климаксе проводится при развитии тяжелой климактерической симптоматики (выраженной эмоциональной лабильности, нервозности или депрессивных состояниях, нарушениях сердечного ритма, быстро прогрессирующем остеопорозе, частых «приливах», бессоннице, сухости и атрофии слизистой влагалища и т.д.)
Также гормональный профиль исследуется при планировании беременности и во время вынашивания ребенка.
Обследование на гормоны назначается эндокринологом или гинекологом. Как проверить гормональный фон женщины должен решать исключительно профильный специалист, поскольку анализы на гормоны сдаются по специальным схемам, в зависимости от дня менструального цикла.
Все лечение назначается индивидуально, на основании комплексного обследования.
Самостоятельная трактовка анализов и подбор лечения категорически запрещены и могут привести к серьезным последствиям для здоровья.
К основным анализам на гормональный фон относится исследование уровня:
По показаниям, дополнительно определяется уровень соматотропного гормона (СТГ), аденокортикотропного гормона (АКТГ), 17-кетостероидов и кортизола (гидрокортизола).
Данные исследования проводятся при наличии у пациентки:
- бесплодия;
- самопроизвольных абортов;
- менструальных нарушений;
- задержки полового развития или преждевременного полового развития;
- межцикловых выделений;
- дисфункциональных маточных кровотечений;
- сниженного полового влечения;
- болей во время полового акта;
- сухости и атрофии слизистой влагалища;
- признаков эндометриоза;
- гирсутизма;
- ановуляции;
- симптомов поликистозных яичников;
- хронических воспалительных процессов в малом тазу;
- галактореи;
- мастопатии;
- новообразований в матке, яичниках и молочных железах;
- признаков полового инфантилизма;
- ожирения;
- сердечно-сосудистых патологий в молодом возрасте;
- признаков остеопороза;
- ожирения;
- нарушений лактации после родов;
- болей в молочных железах;
- тяжелого ПМС;
- тяжелых климактерических расстройствах;
- выпадения волос;
- акне и т.д.
Также гормональный фон исследуют для определения овуляторного периода, оценки контроля проводимой гормональной терапии, контроля медикаментозных индукций овуляции, перед проведением экстракорпоральных оплодотворений, оценке состояния фето-плацентарных комплексов и т.д.
Пациенткам, планирующим беременность, рекомендовано определение уровней:
Пациентам с акне рекомендовано определение уровня:
- прогестерона;
- эстрогена;
- тестостерона;
- дегидроэпиандростерона;
- 17-кетостероидов;
- кортизола.
При наличии ожирения рекомендовано определение уровней:
Перед началом менструаций в норме отмечается увеличения уровня андрогенных гормонов. При чрезмерном увеличении перед месячными андрогенных гормонов появляются высыпания на коже, раздражительность, бессонница и другие проявления ПСМ.
Пациентов часто беспокоит вопрос: кровь на гормоны сдается натощак или нет?
Все гормональные исследования проводятся исключительно натощак.
Также, за один-два дня до сдачи гормонов не рекомендовано заниматься сексом.
Минимум за сутки до исследования следует исключить употребление спиртных напитков.
Перед забором крови нельзя курить.
Утром перед сдачей анализов разрешено пить воду без газа.
Накануне исследования рекомендовано воздержаться от посещения сауны, тяжелых физических нагрузок, избегать стрессов.
Лечащий врач и сотрудники лаборатории должны быть уведомлены обо всех препаратах, принимаемых пациенткой. Это связано с тем, что многие лекарственные средства способны влиять на уровень гормонов.
Гипофиз является важнейшим эндокринным органом человека. Он отвечает за синтезирование пролактина, аденокортикотропного, тиреотропного, соматотропного, фолликулостимулирующего, лютеинизирующего и т.д. гормонов.
В норме, гормоны гипофиза оказывают влияние на все органы и системы организма. Они влияют на рост и развитие организма, метаболические процессы, функционирование репродуктивной системы, синтезирование гормонов другими эндокринными органами и т.д.
Выработка лютеинизирующего гормона осуществляется передней гипофизарной долей. В норме, ЛГ и ФСГ регулируют работу репродуктивной системы, отвечают за стимуляцию синтезирования эстрогенов яичниковыми тканями, поддерживают процессы созревания желтого тела, активизируют синтез прогестерона, индуцируют начало овуляции, контролируют созревание фолликулов в яичниках и т.д.
Анализы на уровень ЛГ у женщин сдают с 3-го по 8-й или с 19-го по 21-й день цикла.
Уровень лютеинизирующего гормона в организме женщины зависит от фазы менструального цикла и возраста пациентки.
Повышение ЛГ может наблюдаться при наличии у пациентки:
- базофильных гипофизарных аденом;
- гипергонадотропного гипогонадизма;
- синдрома яичникового истощения;
- СПКЯ (синдром поликистозных яичников);
- эндометриоза;
- истощения и анорексии;
- почечных недостаточностей и т.д.
Также уровень ЛГ может повышаться на фоне тяжелых физических нагрузок, лечения гозерелином, кетоконазолом, местранолом, налоксоном, спиролактоном, тамоксифеном, тролеандомицином и т.д.
Снижение ЛГ в норме наблюдается во время вынашивания ребенка, после перенесенных стрессов, хирургических вмешательств, при длительном курении большого количества сигарет.
Также, низкий лютеинизирующий гормон может наблюдаться при:
- гипоталамических формах аменореи;
- гипогонадотропных формах гипогонадизма;
- гипофизарном нанизме;
- ожирении;
- недостаточностях лютеиновых фаз;
- болезни Шихана;
- атипичных формах синдрома поликистозных яичников
- лечении антиконвульсантами, карбамазепином ® , конъюгированными эстрогенами, дигоксином ® , пероральными контрацептивами, правастатином ® , прогестероном ® , тамоксифеном ® , вальпроевой кислотой ® и т.д.
Нормальный уровень фолликулостимулирующего гормона необходим для стимуляции созревания половых клеток, синтезирования и выделения эстрогенов, обеспечению полноценного созревания фолликулов, наступлении овуляторной фазы.
Сдавать кровь на уровень фолликулостимулирующего гормона необходимо на четвертый-шестой или девятнадцатый-двадцать первый день цикла.
Повышенный ФСГ может наблюдаться при недостаточной функции половых желез, дисфункцональных маточных кровотечениях, менопаузальных нарушениях, почечных недостаточностях, гипофизарных опухолях, базофильных гипофизарных аденомах, эндометриоидных кистах яичников, синдромах истощения яичников и т.д.
Также уровень гормона может повышаться при лечении кетоконазолом, леводопой, нафарелином, налоксоном, правастатином, тамоксифеном и т.д.
Снижение уровня гормона может наблюдаться при вторичных гипоталамических аменореях, гипогонадотропном гипогонадизме, ожирении, отравлении свинцом, синдроме Шихана, гиперпролактинемии, лечении стероидными средствами, карбамазепином, тамоксифеном, соматотропным гормоном, вальпроевой кислотой, гонадотропин-рилизинг-гормоном и т.д.
Нормальный уровень соматотропного гормона необходим для полноценного роста и развития всех органов и систем. Для детей уровень гормона крайне важен в период роста (нормальное развитие костных тканей) и полового созревания.
Показаниями к проведению исследований на данный гормон проводится при наличии у пациента задержки роста и полового развития, раннего полового развития, ускоренного роста, остеопороза, миастений, алопеции, склонности к гипогликемическим состояниям, постоянной потливости, порфирии.
Повышенная выработка соматотропного гормона гипофиза может наблюдаться при наличии у пациентки:
- гипофизарных гигантизмов;
- акромегалий;
- карликовости;
- хронических почечных недостаточностей;
- гипогликемий;
- декомпенсированных форм СД;
- алкоголизма;
- посттравматических состояний.
Также уровень гормона может повышаться при лечении инсулином, кортикотропином, глюкагоном, эстрогенами, норадреналином, дофамином, пропранололом, агонистами дофамина, аргинином, оральными контрацептивами и т.д.
Снижение уровня соматотропного гормона наблюдается при гопофизарном нанизме, гипопитуитаризме, гиперфункции коры надпочечников, хроническом дефиците сна, послеоперационных вмешательств, гипергликемии, лечении прогестероном, глюкокортикостероидами, альфа-адреноблокаторами, бета-адреномиметиками, бромкриптином, кортикостероидами и т.д.
Нормальный уровень пролактина отвечает за нормальное развитие и функцию молочных желез, полноценную лактацию, нормальной родовой деятельности, поддержании полового влечения, нормализации иммунных реакций и т.д.
Максимально высокий уровень пролактина наблюдается в утреннее время, к вечеру наблюдается физиологическое снижение уровня гормона.
Показаниями к проведению анализа на пролактин является наличие у пациентки галактореи, болей в молочных железах, мастопатий, ановуляций, олигоменореии, аменореи, бесплодия, дисфункционального кровотечения из матки, ожирения, остеопороза и т.д.
Повышение пролактинового уровня может наблюдаться при:
- пролактиномах;
- опухолях гипоталамуса;
- гипофизарных аденомах;
- первичных гипотиреозах;
- цирротическом поражении печени;
- эстрогенопродуцирующих опухолях;
- опоясывающем лишае, гиповитаминозе В6;
- терапии антигистаминными средствами, нейролептиками, эстрогенами, кальцитонином, метоклопрамидом и т.д.
Снижение уровня гормона может наблюдаться при апоплексии гипофиза, истинно-переношенной беременности, лечении противосудорожными препаратами, дофаминергическими средствами, нифедипином и т.д.
Данный гормон относится к важнейшим регуляторам функции щитовидной железы. Показаниями к проведению обследования на уровень ТТГ является наличие у пациентки аменореи, задержки полового или психического развития, миопатий, выпадения волос, бесплодия, ожирения, нарушений менструального цикла и т.д.
Анализ крови на ТТГ можно проводить с третьего по восьмой или с девятнадцатого по двадцать первый день цикла.
Повышенный уровень гормона отмечается при наличии у пациентки тиреотропином, базофильных гипофизарных аденом, синдромов неконтролируемой секреции ТТГ, резистентности к ТТГ, ювенильных гипотиреозов, первичных и вторичных гипотиреозов, тяжелых гестозах, после проведения гемодиализа, эктопических опухолях легких, при гипофизарных опухолях, отравлениях свинцом, на фоне противосудорожной терапии, бета-адреноблокаторной терапии, лечения амиодароном ® , рифампицином ® препаратами железа и т.д.
Низкий уровень тиреотропного гормона наблюдается у пациентов с токсическим зобом, тиротоксической аденомой, травмами гипофиза, голоданием, тяжелым стрессами, аутоиммунного тиреоидита, при лечении стероидами, цитостатическими средствами, тироксином ® и т.д.
источник
Состояние нашего организма находится под контролем невидимых невооруженному глазу веществ — гормонов. Стоит балансу хотя бы одного из них (а их больше сотни) нарушиться — и сразу же начнутся какие-либо проблемы. Как держать уровень гормонов под контролем и на какие из них нужно обратить внимание при тех или иных заболеваниях? Давайте разберемся.
Гормоны — это высокоактивные биологические вещества, имеющие органическое происхождение. Они синтезируются различными железами внутренней секреции, а затем поступают в кровь. Гормоны регулируют физиологические функции организма (обмен веществ, рост, развитие, пищеварение, реакцию на изменения внешней среды и т.д.), поэтому их баланс очень важен. Ухудшение общего самочувствия, нестабильное эмоциональное состояние, резкое увеличение или снижение массы тела, упадок сил, расстройство сексуальных функций у мужчин и нарушение менструального цикла у женщин — это серьезные поводы для того, чтобы сдать кровь на анализ гормонов. Направить пациента на исследование этих веществ может эндокринолог, терапевт, гинеколог, уролог, невролог, психотерапевт.
Расстройство работы щитовидной железы, как правило, не имеет ярко выраженных симптомов. Отклонение от нормы часто обнаруживается при прохождении УЗИ. В этом случае эндокринолог направляет на анализ ряда гормонов, в числе которых тиреотропный (ТТГ) , общие Т4 и Т3 , анализ на антитела к тиреоглобулину (АТ-ТГ) и к тиреоидной пероксидазе (АТ-ТПО) . Показатель нормы выглядит следующим образом:
- ТТГ: 0,4–4,0 мЕд/л;
- Т3: 2,6–5,7 пмоль/л;
- Т4: 9,0–22,0 пмоль/л;
- АТ-ТГ: 0–18 Ед/мл;
- АТ-ТПО: Срок
Также во время беременности следует контролировать уровень прогестерона, который готовит организм женщины к зачатию, а когда происходит оплодотворение, отвечает за сохранение беременности — регулирует рост матки, молочных желез, оказывает расслабляющее действие на мышцы. За уровнем эстрадиола следят, чтобы предотвратить угрозу выкидыша и развитие патологий у плода. Лактоген показывает, как развивается плацента и плод. Также в течение всей беременности сдают кровь на гормоны щитовидной железы.
При нарушениях менструального цикла, отсутствии овуляции, проблемах с зачатием, невынашивании, эндометриозе следует проверить баланс гормонов, отвечающих за работу половой системы. Это, прежде всего, ЛГ (лютеинизирующий гормон), прогестерон, эстрадиол, пролактин. Норма показателей зависит от дня менструального цикла. Перед анализом обязательно сообщите врачу о приеме лекарственных средств, особенно если вы употребляете гормональные препараты.
Для исследования репродуктивной системы мужчинам показано сдавать кровь на тестостерон. Его недостаточное содержание может стать причиной бесплодия.
Во время возрастной перестройки женского организма гормональный сбой может вызывать дискомфорт: головные боли, перепады настроения, нарушение терморегуляции. Если контролировать уровень гормонов в этот период, многих проблем можно избежать. При климаксе назначают следующие анализы:
- Анализ крови на фолликулостимулирующий гормон (ФСГ) . Позволяет выявить, достаточно ли эстрогенов в организме. Когда их много, концентрация ФСГ низкая, а когда мало — уровень ФСГ вырастает.
- Анализ на содержание эстрадиола . Если его уровень менее 35 единиц, значит, климакс наступил. Очень низкая концентрация эстрадиола грозит развитием атеросклероза и ведет к повышенной хрупкости костей.
- Анализ на наличие прогестерона . Его отсутствие при климаксе считается нормой.
- Анализ на лютеинизирующий гормон . При климаксе его показатель всегда выше нормы.
При нарушении потенции, снижении либидо, хроническом простатите, мужском климаксе, проблемами с зачатием — мужчинам назначают исследование на половые гормоны, перечислим некоторые из них:
- Свободный тестостерон — стероидный андрогенный гормон, обеспечивающий половое развитие и нормальную половую функцию. Норма: 5,5–42 пг/мл.
- Фолликулостимулирующий гормон (ФСГ) — отвечает за работу семенных канальцев и образование спермы. Благодаря ФСГ увеличивается концентрация тестостерона в плазме крови, что обеспечивает созревание сперматозоидов. Норма: 0,7–11,1 мЕд/мл.
- Дигидротестостерон (ДГТ) — сильный естественный андроген, образующийся из тестостерона — главный «ответчик» за эректильную функцию мужчины. Норма: 250–990 пг/мл.
Быстрый набор или потеря веса тоже могут быть вызваны гормональными нарушениями. Эти процессы связаны с «гормоном сытости» — лептином (он посылает в наш мозг сигнал о том, что пора прекратить есть), и «гормоном голода» — грелином (заставляет нас испытывать чувство голода). Что интересно: их выработка и активность зависят не только от того, сколько человек ест, но и от того, сколько спит. Так, если только две ночи подряд спать на два-три часа меньше, чем обычно, организм начнет производить на 15% больше грелина и на 15% меньше лептина. Поэтому прежде чем идти сдавать анализ на эти гормоны, постарайтесь нормализовать режим сна и бодрствования.
При систематическом нарушении работы желудочно-кишечного тракта (ЖКТ) причиной сбоя может стать гормональный сбой. Так, секрецию слизи и бикарбоната, которые выполняют защитную функцию, в желудке стимулируют гастрин, гастрин-рилизинг-гормон, глюкагон. А подавляет ее соматостатин . Секрецию же пепсина (фермента желудочного сока) и соляной кислоты стимулируют ацетилхолин, гистамин, гастрин , подавляют ее соматостатин и желудочный ингибирующий пептид . Опытный гастроэнтеролог для постановки точного диагноза всегда сочтет необходимым порекомендовать пациенту пройти лабораторное исследование на уровень этих и других гормонов, влияющих на работу ЖКТ.
При сахарном диабете необходимо проверить баланс гормонов щитовидной железы, а также уровень инсулина — вещества, вырабатываемого поджелудочной железой. Он поддерживает нужное количество глюкозы, необходимой для всех обменных процессов в организме.
У здоровых людей инсулин в крови находится в пределах от 3,0 до 25,0 мкЕд/мл. У детей показатель несколько ниже и составляет 3,0–20,0 мкЕд/мл. Более высокие значения характерны для беременных женщин (6,0?27,0 мкЕд/мл) и пожилых людей, чей возраст превышает 60 лет (6,0–35,0 мкЕд/мл).
Угревая сыпь, или акне, встречается не только у подростков, но и у взрослых людей. И если у мальчиков и девочек в большинстве случаев это явление достаточно быстро проходит, то взрослым надо подойти к решению данной проблемы серьезно, поскольку угри на лице и теле очень часто являются следствием гормональных нарушений. Врач-эндокринолог, чтобы подобрать оптимальную терапию, должен отправить пациента на анализ крови. Прежде всего, необходимо проверить баланс половых гормонов и гормонов щитовидной железы (мы о них говорили выше). Более детальное обследование предусматривает биохимический и клинический анализ крови, общий анализ мочи, УЗИ яичников, матки и «щитовидки».
Отставание в физическом развитии, задержка роста — эти проблемы напрямую связаны с балансом соматотропного гормона . Он стимулирует развитие костей, мышц и органов. Для детей разного возраста существуют определенные нормы, они приведены в таблице:
Концентрация соматотропного гормона, мМЕ/л
источник
Работа многих систем женского организма зависит от выработки гормонов. Их количество при этом меняется, что влияет на кожу, волосы и самочувствие в целом. По этой причине при наличии отклонений или подозрении на заболевание врач назначает сдать кровь на определение уровня гормонов. Когда и как происходит процедура? Ответ в инструкциях ниже.
Нормальными считаются гормональные нарушения до и после родов или в период климакса, но и тогда уровень этих веществ в организме нужно держать под контролем, ведь даже малейшие отклонения свидетельствуют о проблемах в организме. Процедура взятия пробы на гормоны не входит в плановые обследования и назначается, чтобы проверить пациента на патологии эндокринной системы, болезни по части гинекологии или в других необходимых случаях:
- избыточный вес, свидетельствующий об изменении гормонального фона;
- сбой менструаций, не имеющий веских причин;
- проблемы с зачатием ребенка, т.е. бесплодие;
- подозрения у беременных нарушений в развитии плода;
- угревая сыпь;
- планирование беременности, когда нужно подготовиться к зачатию;
- доброкачественные новообразования в груди, например, фиброзно-кистозная мастопатия;
- снижение сексуального влечения;
- невынашивание беременности;
- половой инфантилизм;
- склонность к наследственным заболеваниям;
- ухудшение состояния волос или кожи;
- скачки артериального давления;
- тяжелый предменструальный синдром;
- расстройства пищеварительной системы;
- наличие опухоли яичников или матки;
- установления беременности;
- чрезмерная волосатость на теле.
Гормоны выделяются железами внутренней секреции, затем после всасывания в кровь они начинают регулировать обмен в организме полезных веществ, к которым относят соли и белки с жирами и углеводами. После этого их разрушают специальные ферменты. Непрерывность такого круговорота обеспечивает постоянное функционирование биохимических процессов. Анализы на гормоны у женщин позволяют своевременно выявить дисбаланс, чтобы начать лечение и восстановить, т.е. понизить или повысить их уровень.
Количество основных гормонов половой системы у женщин меняется, поэтому и сдавать анализы на них нужно в строго определенное время, которое указывает только сам врач. От правильно выбранного дня и грамотности подготовки зависит то, насколько качественным будет результат исследования и его расшифровка. Преимущественно взятие крови производят утром натощак, если нет других указаний врача. В таблице представлено время, подходящее для сдачи анализов.
Время, подходящее для сдачи анализа
Не зависит от менструаций (по назначению врача)
Не зависит от менструаций (по назначению врача)
3-5 или 19-21 дни цикла менструаций
4-7 или 19-21 дни цикла менструаций
8-10 дни менструального цикла
После 22 дня менструального цикла
8-10 дни менструального цикла
Не зависит от менструаций (по назначению врача)
Как берется анализ на гормоны у женщин
Влияет на кору надпочечников, что необходимо для стимуляции выработки кортизола, эстрогенов и андрогенов. Выработка лежит на передней доле гипофиза.
- пробу крови берут натощак;
- за 1 день до даты анализа не принимать лекарства, оградить себя от стрессов, алкоголя и сигарет.
Способствует синтезу гормонов щитовидки: Т3 и Т4, недостаток которых становится причиной гипотиреоза, а избыток – гипертиреоза
Отвечает за овуляцию, а еще за выделение молока после родов.
- за сутки до предполагаемой даты анализа исключить половые акты, тепловые процедуры, например, сауну, физические нагрузки, эмоциональные потрясения;
- за час до анализа запрещено курить;
- анализ на пролактин предполагает 15-минутный отдых перед процедурой.
Отвечает за выработку фолликулов в яичниках и эстрогена
Способствует синтезу прогестерона
- 3 дня перед анализом нельзя тренироваться и курить;
- перед самой пробой постараться успокоиться;
- с утра до анализа нельзя кушать.
Обеспечивает репродуктивную функцию.
- накануне нужно исключить курение, алкоголь, сексуальные контакты и физические упражнения;
- кровь берут только натощак.
Участвует в процессе развития желтого тела яичников, а при беременности – плаценты.
Один из эстрогенов. Благодаря ему половая система образуется по женскому типу. Отвечает за стабилизацию менструального цикла, развитие и рост яйцеклетки или матки при беременности.
В комплексе с тестостероном поддерживают уровень женского либидо. Избыток же приводит к признакам гирсутизма – чрезмерной волосатости на теле.
Участвует в выработке антител, синтезируется в ответ на стрессовые ситуации. Избыток его может указывать о кисте на яичниках.
Нормализует менструальный цикл и половую функцию
Непосредственно на приеме эндокринолог или гинеколог по симптомам определяет, какие анализы на гормоны у женщин необходимо сдать, причем часто назначает и исследование мочи. Обратиться можно либо в государственную поликлинику, либо в частное учреждение, например, лабораторию «Гемотест». Стоимость анализа на женские половые гормоны для Москвы составляет около 500-600 р., поэтому лучше проводить сразу комплексное обследование, на которое потребуется около 1,5-2 тыс. р., но исследований проведут сразу около 5-6. Так вам не придется бывать в клинике много раз.
Для женщин характерно изменение количества вырабатываемых половых гормонов. Это связано с конкретной фазой цикла менструаций:
- Фолликулярная. Начало относится к 1 дню менструаций, а конец – к образованию доминантного фолликула, т.е. примерно до 14 дня.
- Овуляторная. Сюда относится период, равный 3 дням после выхода доминантного фолликула из яйцеклетки. Это 14-16 сутки.
- Лютеиновая. Включает время от овуляции до следующей менструации, т.е. с 16 по 28 сутки.
До наступления периода полового созревания баланс ФСГ и ЛГ равен соотношению 1:1. По мере взросления эта пропорция постепенно приобретает значение уже 1:1,5, т.е. количество лютеинизирующего становится больше. Такое соотношение остается при нормальном состоянии здоровья женщины вплоть до наступления климакса – норма ФСГ у женщин меньше, чем количество ЛГ примерно в 1,5 раза.
источник

