Сдавая анализы в платных лабораториях, мы получаем на руки бланк, где указан результат, а также есть графа с интервалом значений — промежуточные показатели. Не все пациенты умеют правильно “читать” свои результаты. Поэтому в статье мы поговорим, что значит референсные значения в анализах.
Стоит отметить, специалисты медицины с легкостью разбираются в результатах анализов. Более того, они ориентируются не только на само значение, а и на приближение его к границам нормы.
Во время лабораторных исследований одного из показателей биологического материала получают среднее значение. Его и называют референсным. Для концентрации веществ существует два предела — верхние и нижние значения.
Принято считать, если показатель укладывается в коридор значений и находится ближе к середине, значит здоровью ничего не угрожает. При отклонениях доктора начинают искать причину.
Для формирования референсного интервала выбирают группу похожих людей — по возрасту и половой принадлежности. Главное условие — они должны быть здоровы. Затем их кровь исследуется в лабораторных условиях и данные фиксируются. И списка исключаются респонденты, имеющие завышенные показатели и заниженные. Их обычно около 5% в сумме. Остальные 95% остаются.
Что такое референсные значения в анализе мочи или крови, сейчас разберемся. Иногда в бланке напротив того или иного показателя есть всего два пункта — плюс или минус. Эти значения считаются качественными.
Когда речь идет о количественных характеристиках, то человек получает именно число, которое либо попадает в референсный диапазон, либо выходит за его пределы.
Например, если мочевой канал охвачен воспалением, определяют наличие С-реактивного белка. Для качественного анализа нормальные значения равны 0,4 мг/л. Если речь идет о количественном, тогда указывается коридор: от 0 до 6 мг/л.
Международные стандарты предлагают референсы не для всех параметров. Так, сюда можно отнести холестерин, сахар, антигены.
Для многих других показателей человечески жидкостей свой референсный интервал указывают уже лаборатории. Вот почему в каждой лаборатории мы получаем непохожие данные. Главное, смотреть на референс. Если они туда уложились, значит все в порядке.
Результаты в лабораториях разнятся по той причине, что у каждой из них свое оборудование и способы исследования материала. Во всех НИЦ(научно-исследовательских центрах) могут быть свои системы исчисления.
Например, при определении нормы фолиевой кислоты пределы таковы — от 400 до 1600 мкг/л. Если выбрать другую систему, то там значения выглядят совершенно иначе — от 7 до 28 мкмоль/л.
Частные лаборатории обычно указывают на бланке то, какая единица измерения выбрана.
Как можно понять из вышеизложенной информации, референсный интервал — это некая статистика, а не закон. Вот почему нельзя на них полагаться полностью. Нередко при исследовании выдаются данные о превышении концентрации какого-то показателя. И это не обязательно указывает на заболевание. Возможно, это индивидуальное состояние организма. Или же на результат оказали влияние какие-то факторы.
Что значит референсные значения в анализах, если результат всегда за их границами? Такое бывает часто. Пациент сдает регулярно кровь и доктор видит, что показатели не уложились в норму. И тогда врач высчитывает средний показатель из всех полученных, чтобы на него ориентироваться. И все же, если у человека повышены какие-то вещества в крови, нужно искать очаг воспаления, инфекцию. Так себя может вести и патология хронического характера.
Для получения верного результата, следует выполнять рекомендации врача перед тем, как сдаете анализы. Помимо возрастных особенностей и принадлежности к тому или иному полу есть еще и другие причины. Вот они:
- вынашивание ребенка;
- дни менструальных кровотечений;
- злоупотребление алкоголесодержащими напитками;
- нервное перенапряжение;
- неправильное питание;
- физиологические характеристики организма;
- прием препаратов;
- временной отрезок дня;
- чрезмерные нагрузки физического плана;
- проведение физиотерапии.
Многие родители задаются вопросом, что такое референсные значения в анализе мочи и крови у детей? Отличаются ли он от взрослых показателей? Сбор материала для анализов можно осуществить даже у новорожденного пациента. Это помогает неонатологам сразу же начать лечение, если есть необходимость.
Показатели сразу после рождения и через какое-то время после него не похожи на те, к которым мы привыкли. Анализ крови может испугать слишком высоким количеством гемоглобина, эритроцитов и других параметров крови. Но это нормально. С течением времени они постепенно снижаются.
Для детей первых суток жизни значения главных показателей крови выглядят вот так:
- Эритроциты — 4-8;
- Гемоглобин 179-241;
- Тромбоциты — 180-500
- Лейкоциты 9-25;
- Ретикулоциты 30-51;
- Лимфоциты 13-37.
И вот уже ближе к 12 месяцам референсные значения существенно меняются:
- Эритроциты — 4-5;
- Гемоглобин 110-137;
- Тромбоциты — 180-390;
- Лейкоциты 6-12;
- Ретикулоциты 3-15;
- Лимфоциты 39-73.
Есть показатели, которые зависят от гендерной принадлежности и от возраста. При получении результатов на руки нужно отправиться к своему врачу, который объяснит ситуацию максимально подробно. Ниже мы предлагаем взглянуть на различие показателей у женщин и мужчин.
Гемоглобин у женщин обычно равен 120-144, а для мужчин значения лежат в диапазоне от 130 до 163. Гематокрит как у женщин, так и у мужчин составляет 34,3-46,6. Та же картина с лейкоцитами и тромбоцитами. Для них норма 4-9 и 180-360 соответственно. СОЭ в норме у мужчин не должна быть выше 10 и ниже 1. Для женщин чуть другие нормы — 2-15. Количество эритроцитов у женщин составляют 3-5, а у мужчин — 4-5.
Как мы знаем, беременные женщины регулярно сдают анализы. Что такое референсные значения в анализе мочи и крови у женщин в положении, сейчас рассмотрим.
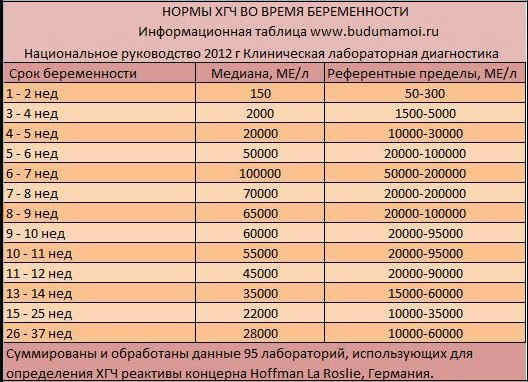
После зачатия в организме начинает вырабатываться ХГЧ — хорионический гонадотропин человека. Его концентрация растет, начиная с 4-6 недели. Именно благодаря ему можно узнать о беременности, выполнив несложный аптечный тест, для которого нужна моча. Максимальные значения ХГЧ определяются ближе к двум месяцам беременности. После родоразрешения показатели падают. Для наблюдения за динамикой пробы нужно делать каждую неделю.
Первые три недели ХГЧ составляет от 50 до 5000 мЕд/мл. С 5 по 14 неделю — 1500-95000 мЕд/мл. С 15 недели по 25 значения будут 10000 — 35000 мЕд/мл. С 26 недели и уже до конца гестационного срока ХГЧ доходит до 60000 мЕд/мл.
Во время исследований важны не только биохимические показатели, а и другие компоненты. Например, при опухолевых процессах выделяются особые белки. Уровень их ферментов поможет определить анализ на онкомаркеры.
По крови можно узнать значения самых разных гормонов. Моча и кровь покажут и уровень глюкозы в организме, что важно для диагностики сахарного диабета. Для каждого исследования существуют индивидуальные расшифровки. Но все же для получения полной информации с результатами анализов нужно обращаться к доктору. Ниже мы подробнее остановимся на некоторых важных исследованиях.
Для данного анализа необходима венозная кровь. Что значит референсные значения в анализах на онкомаркеры? Так, они могут оказаться в крови даже здорового человека, но их значения будут довольно малы. Если же количество онкомаркеров выходит за пределы референсного интервала, тогда можно говорить о сильном воспалении мягких тканей или о новообразовании.
Вот пределы для некоторых из них:
- онкомаркер на рак яичников(СА-125) — до 35 МЕ/мл;
- антиген простатический — от 0 до 4 нг/мл;
- раково-эмбриональный антиген (РЭА) — от 0 до 5 нг/мл;
- онкомаркер молочной железы(СА-15-3) — 9,2-39 МЕ/мл;
- альфа-фетопротеин(АПФ) до 15 МЕ/мл;
- онкомаркер на рак поджелудочной железы(СА-19-9) — 9,2-39 МЕ/мл.
Для сдачи данного анализа нужны особые условия. Так, уровень глюкозы нужно определять строго натощак. Нельзя есть за 8 часов до сдачи анализа. Можно лишь употреблять чистую воду. Чтобы выяснить, есть ли отклонение, врач должен сравнить полученный результат с нормами лаборатории.
Оценка результат проводится по следующим значениям:
- фруктозамин должен попадать в пределы от 205 до 285 ммоль/л;
- лактат находится в пределах 0,5-2 ммоль/л;
- глюкоза имеет нормы не выше 6 и не ниже 4 ммоль/л;
- иммунореактивный инсулин колеблется в пределах 4,5-15 мкЕД/мл;
- границы для С-септиды составляют 0,9-4 нг/мл.
При сдаче анализов на гормоны следует временно отказаться от приема оральной контрацепции и мочегонных средств. Обязательно под контролем доктора. Иногда доза препарата снижается. Во время месячных сдавать анализы не рекомендуется, поскольку в организме нарушается гормональный баланс.
Что значит референсные значения в анализах для оценки работы щитовидной железы, мы сейчас рассмотрим.
- ТТГ не должен выходит за рамки от 0,3 до 4,2 мкМЕ/мл;
- ТТ4 имеет диапазон 66-181 нмоль/л;
- Трийодтиронин свободный у здорового человека укладывается в коридор знаечния от 3,1 до 6,8 пмоль/л;
- антитела к тиреопероксидазе либо отсутствуют вовсе, либо составляют 34 МЕ/мл;
- анител к тиреоглобулину в норме быть не должно, хотя допускается повышение до 115 МЕ/мл.
Есть такие патологии, для которых среднестатистические показатели не информативны. Например, если у пациента нарушена работа сердечно-сосудистой системы, то значение холестерина, попадающего в референсный интервал, не играет никакой роли.
Есть и такие анализы, для которых важны лишь качественные данные. К ним относят определение наркотиков или алкоголя, а также повышения ХГЧ в том случае, если женщина не беременна.
Что такое референсные значения в анализе мочи и крови, мы в полной мере рассмотрели в статье. Если вам нужно определить какой-то важный для здоровья показатель, то подготовьтесь правильно к сбору материала, а затем с результатом обращайтесь к специалисту. Даже при умении прочесть результат вы можете упустить из виду какой-то нюанс, о котором знает лишь опытный врач.
Дата обновления: 23.06.2018, дата следующего обновления: 23.06.2021
источник
Раньше, получая на руки анализ крови, на бланке были указаны исходные параметры и значение нормы. Все, что было выше или ниже указанных значений, считалось отклонением. Сегодня в медицинской практике принято ориентироваться на промежуточные числа, так называемый референсный интервал. Врачам не составляет сложности разобраться в таких результатах, а вот простым людям становятся непонятны референсные значения в анализах – что это за величина и каков ее предел.
Средняя цифра, полученная в ходе лабораторных исследований определенного показателя – вот, что такое референсные значения в анализах. Как правило, такое определения концентрации составляющих крови имеет два порога: нижний и верхний. Если результаты обследования вписываются в обозначенные пределы, человек здоров. Когда есть отклонения лабораторных интервалов, врач может предположить о наличии заболевания.
Есть только один способ для установления пределов референсного значения – исследование нормы показателей крови разных популяций с учетом возраста пациента и пола. Выбирается целевая аудитория определенной направленности (например, женщины до 30 лет) при отсутствии патологий. Затем измеряются показатели крови у всей группы пациентов и составляется оценка лабораторных данных, из которых: 2,5% людей с высокими показателями и столько же респондентов с низкими исключается, оставшиеся 95% заполняют значения стандартных отклонений.
Результаты некоторых лабораторных методов диагностики выдаются на руке пациенту в форме «положительно» или «отрицательно». Такие значения на листке анализа называются качественной характеристикой. При определении количественной характеристики результат выдается на руки цифровым значением с указанием соответствующего диапазона. К примеру, для выявления воспаления в мочеполовом канале исследуется маркер С-реактивного белка. При количественном анализе норма будет выглядеть как 0-6 мг/л, а качественного – 0,4 мг/л.
Понятие референсных значений в международных стандартах принято только для малого количества показателей, к примеру, для глюкозы, антигена или холестерина. Для большинства других анализов крови каждая лаборатория устанавливает собственные границы, поэтому определенных стандартов норм референса не существует. Врачу и пациенту необходимо брать во внимание лишь те данные, которые дает проводящая анализ лаборатория.
В зависимости от оборудования, применяемого метода исследования и того, как выполнялся анализ, некоторые референсные значения могут отличаться в разных научно-исследовательских центрах. Стоит учитывать и разные системы исчислений. К примеру, для фолиевой кислоты условный диапазон единиц будет выглядеть как 400-1600 мкг/литр, а той же системе СИ это значение равно 7-28 мкмоль/л. Для интерпретации анализов на бланке должна указываться система исчисления и примерные референсные данные конкретной лаборатории.
По причине того, что установленный интервал является лишь примерными статистическим данными, а не биологическим законом, полностью полагаться на его достоверность нельзя. В ряде случаев исследования указывают на повышение концентрации того или иного элемента крови у конкретного пациента. Это не всегда служит признаком болезни, а бывает связано с физиологическими особенностями организма, внешними или внутренними факторами.
Часто случается и так, что при частом проведении повторных анализов, показатели крови будут выходить за установленные пределы. Для оценки динамики изменений врач берет за основу средние показатели, полученные после всех диагностик. Однако зачастую высокая концентрация тех или иных составляющих крови свидетельствует об опасных нарушениях в организме: инфекции, воспаления, обострения хронических заболеваний.
Для получения точных результатов перед сдачей биохимического анализа крови нужно соблюдать все указания врача. Кроме принятых показателей по типу возраста и пола исследуемого, на изменения референсного интервала может влиять ряд других причин:
- беременность;
- менструальный цикл;
- употребление алкоголя;
- стрессы;
- неправильный режим питания;
- индивидуальные особенности человека;
- прием некоторых лекарств;
- время суток;
- физические нагрузки;
- физиотерапевтические процедуры.
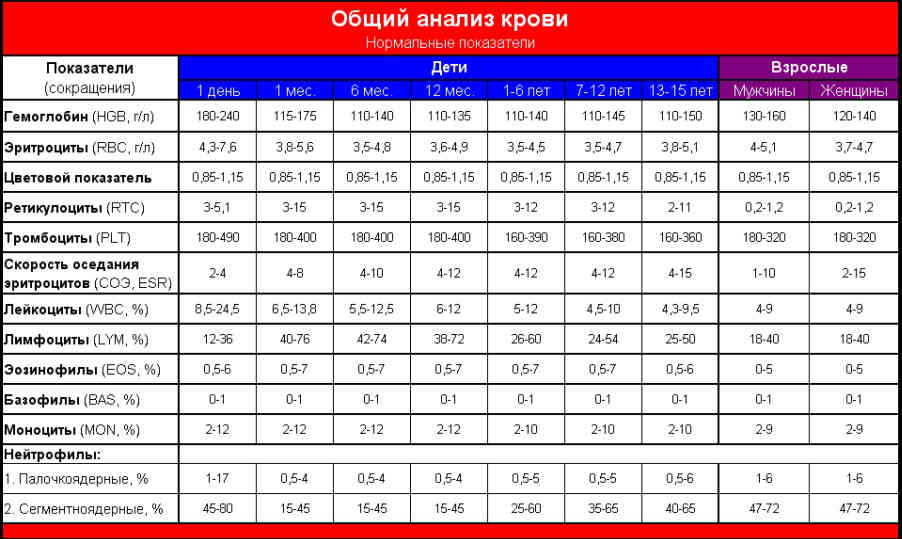
Клинические анализы крови у детей берутся с первого дня жизни. Они помогают неонатологам и акушерам установить наличие проблем, если таковы имеются, и начать грамотное лечение. В первые дни жизни нормы эритроцитов, уровня гемоглобина и другие характеристики крови высоки, но с годами постепенно снижаются. Нормы референсного диапазона для разных возрастных групп указаны в таблице.
источник
Общий анализ крови является одним из диагностических лабораторных исследований, который проводится практически всем пациентам. Помогает выявить активность воспалительного процесса, различные анемические состояния и иные патологии. Поэтому многих интересует вопросы, касающиеся нормальных значений показателей крови и их расшифровка. Рассмотрим все более подробно.
Общий анализ крови проводится с целью выявления отклонений в состояния здоровья человека. Его назначают почти всегда при обращении за медицинской помощью. В него входят такие показатели как количество эритроцитов и гемоглобина, лейкоциты и их формула, тромбоциты и СОЭ.
Таблица нормального общего анализа крови
| Показатель | Референтные значения | Английское название |
|---|---|---|
| Эритроциты | Ж 3,9-4,9 М-3,5-5,5 | RBC. Расшифровывается как красные кровяные клетки. |
| Гемоглобин | Ж-105-135 М-119-149 | Hb |
| Гематокрит | Ж-33-43 М-34-49 | Ht |
| Средний объем эритроцита | Ж-76-96 М-76-93 | MCV |
| Среднее содержание гемоглобина в эритроците | Ж-27-34 М-24-34 | MCH (mean corpuscular hemoglobin) |
| Количество тромбоцитов | Ж-180-320 М-200-400 | PLT |
| Средний объем тромбоцитов | 7,4-12 | MPV (mean platelet volume) |
| Количество лейкоцитов | 4-5 | WBC (white blood cell) |
| Процентное содержание гранулоцитов | 2 | GRA, % |
| Процентное содержание лимфоцитов | 35 | LYM, % |
| Процентное содержание моноцитов | 5 | MONO, % |
Следует отметить, что нормальные уровни являются примерными, так как каждая лаборатория проводит анализ крови различными методиками, тест системами, поэтому референтные уровни могут немного отличаться. Поэтому при получении своего результат анализа, сбоку в бланке всегда приводится нормальное количество и указывается существует ли отклонение с помощью специальных знаков (больше и меньше). Если же анализ проводился в более устаревшей лаборатории, то в бланке просто указывают показатели полученные и рядом нормальные. В этом случае необходимо сравнить самим и посмотреть, какие отклонения от нормы существуют.
Эта группа показателей важна при оценки состояний анемии. Также с их помощью можно оценить функции эритроцитов и гемоглобина. Рассмотрим каждые по отдельности.
Являются самыми многочисленными клетками крови. Представляют собой выгнутый диск, который отличается желтоватой окраской. Но затем, когда маленькие эритроциты собираются в больший пул клеток, то их оттенок приобретает красный. Он обусловлен содержанием в них гемоглобина. Основная функция эритроцита заключается в переносе растворенного кислорода к клетками и тканям.
В каждой молекуле гемоглобина находится железо в различном состоянии. Благодаря ему происходит связывание кислорода, который затем отдается клеткам. Помимо участия в переносе кислорода, гемоглобин взаимодействует и с углекислым газом. То есть посредством этого белка, происходит доставка кислорода и удаление углекислоты. По его количеству судят о наличие или отсутствии анемических состояний в организме человека. У женщин в период менструации его уровень может приближаться к нижней границе, что не является патологией.
Количество эритроцитов, гемоглобина, гематокрита и иные показатели, зависят от возраста и пола человека. Референтные значения у каждой лабораторий свои, что связано с типом и современностью используемого оборудования.
Содержание эритроцитов в крови
Как видно из таблицы, показатели зависят от возраста и пола человека. Традиционно у мужчин общий анализ крови немного отличается от женщин. Обычно количество эритроцитов в крови немного больше. Также у мужчин выше уровень гемоглобина. У детей же нет четкой зависимости от возраста, для каждого периода имеются свои референтные уровни.
| Возрастные особенности | Женщины, г/л | Мужчины, г/л |
|---|---|---|
| Новорожденный | 129-199 | 132-199 |
| Первые 3 дня жизни | 144-224 | 146-221 |
| 7 дней жизни | 134-214 | 138-170 |
| 14 суток | 124-206 | 126-209 |
| 30 дней | 99-179 | 110-170 |
| 60 дней | 91-139 | 91-142 |
| Полгода | 96-134 | 95-123 |
| Два года | 104-139 | 105-140 |
| От 3 до 6 лет | 101-138 | 110-150 |
| С 7 до 12 | 109-140 | 109-150 |
| От 13 до 16 | 111-145 | 107-130 |
| От 17 до 19 | 109-137 | 119-140 |
| От 20 до 49 | 105-145 | 129-149 |
| Начиная с 50 до 59 | 110-149 | 123-150 |
| 60-65 лет | 113-153 | 119-140 |
| Более | 109-147 | 124-160 |
Как уже говорилось выше, гемоглобин является белком, который переносит кислород к тканям и удаляет углекислый газ обратно. У женщин в период менструации может отмечаться снижение количество эритроцитов и гемоглобина к нижним допустимым уровням. Поэтому при сдача анализа девушкам стоит учитывать эту особенность.
Такие показатели вводятся с целью определение формы и размера эритроцитов. Стоит отметить, что они информативны при выявлении причин анемии. К индексам относят средний объем эритроцита, среднее содержание гемоглобина в эритроците и его средняя концентрация. Выделяют три индекса, которые позволяют оценить и выявить причины развития анемического состояния у пациентов.
Определение и нормальные значений
Такой показатель дает представление о соотношении эритроцитов в объеме плазме. В гематологических аппаратах является расчетным параметром. Для женщин количество гематокрита равно 33-46, для мужчин 34-49. Стоить отметить, что у каждой лаборатории имеются свои референтные значения.
Состояния, которые сопровождаются снижением этих параметров, называют в медицине анемией. Задуматься о малокровии стоит при получении следующих результатов:
- У мужчин уровень гемоглобина ниже 135 г/л, а гематокрит ниже 40%.
- Среди женщин гемоглобин менее 115 г/л, а гематокрит ниже 35%.
У детей заподозрить анемию можно при снижение гемоглобин менее 110 гл. Также стоит помнить, о референтных уровнях для каждого возраста, которые были приведены выше в таблицах.
Причины анемии могут быть связаны с острой кровопотере, нарушением кровообразования, с повышенной скоростью разрушения эритроцитов. В точной установлений причин помогает индекс эритроцитов, а также иные лабораторные исследования.
В установлении причины анемии важно определять индексы эритроцитов. На основании этого выделена классификация, которая позволяет делить малокровие на несколько видов. Базируясь на среднем объеме эритроцита и количества гемоглобина в нем, выделяют следующие виды анемии:
- Микроцитарная. К таковой чаще относится железодефицитная, талассемия. Как понятно из названия, возникает такое состояние при недостатке железа.
- Нормоцитарная. Данная группа достаточно обширна. Обычно это анемии, которые связаны с наличием какого-либо хронического заболевания. К таковым можно отнести кровопотери при геморрое. Также в эту группу входит повышенное разрушение клеток, повреждение красного костного мозга.
- Макроцитарная. Такой вид анемии развивается в силу образования аномальных крупных эритроцитов. Зачастую такое случается при дефиците В 12 или фолиевой кислоты.
С помощью общего анализа крови можно попытаться установить причину развития анемии. В ряде случаем малокровие является симптомом другого серьезного заболевания.
Выделяют следующую группу заболеваний, при которых может повышаться количество эритроцитов. К ним относят:
- опухоль костного мозга;
- заболевания легких, почек, чрезмерная физическая активность;
- ожирение и пребывание на большой высоте;
- различные новообразования почек;
- обезвоживание, курение, стресс.
Причины повышения могут быть патологические и физиологические. В большинстве случаев количество эритроцитов увеличивается относительно, то есть за счет снижения других клеток крови.
Физиологические изменения количества эритроцитов
Следующая группа показателей, которые определяются в общем клиническом анализе крови. Данные клетки также называют белые кровяные тельца. Различают среди лейкоцитов: нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты. Общее количество означается совокупность всех перечисленных клеток.
Количество лейкоцитов в крови является одним их важных диагностических признаков. Их увеличение возникает при выраженной защите организма от влияния чужеродных агентов. Поэтому при получении результатов общего анализа крови, следует оценить количество лейкоцитов.
На картинке представлено нормальное количество лейкоцитов и лейкоцитарная формула. Разделение идет в зависимости от возраста.
Количество лейкоцитов в норме
Следует отметить, что данное количество лейкоцитов, отражает совокупность всех клеток. То есть их повышение может идти и за счет моноцитов или базофилов.
Наибольшая часть клеток из всех лейкоцитов. Они являются первым звеном иммунитета при попадании в организм патогенных бактерий. Поэтому их число заметно увеличивается при острой воспалительной реакции. В норме в крови присутствуют сегментоядерные и малое количество палочкоядерных.
Повышение в крови нейтрофилов называется нейтрофилез. При это увеличение происходит свыше 8*10^9. А снижение называется нейтропинений (1,5 *10^9).
Таблица нормального уровня нейтрофилов
| Возрастная характерика | Допустимый диапозон | Процентное содержание |
|---|---|---|
| 1 год | 1,2-8,2 | 30 |
| 5 лет | 1,3-8,6 | 55 |
| 11 лет | 1,2-7,9 | 60 |
| 22 года | 1,1-7,9 | 70 |
| Более | 1,3-7,9 | 70 |
Количество нейтрофилов является своеобразным индикатором состояния организма. Такие клетки являются вторыми по защите, после кожных покровов.
Клетки, которые намного крупнее нейтрофилов. Принимают участие в уничтожение чужеродного материала. Эозинофилы активно мигрируют в очаги воспаления аллергического характера. Также они способны обезвреживать паразитов и фагоцитировать затем продукты распада.
На картинке представлены предельные уровни эозинофилов в зависимости от возраста пациента. А также уровень их в процентном соотношении.
Референтные уровни эозинофилов
Базофилы принимают участие в аллергических реакциях. Поэтому их количество повышается при бронхиальной астме, у лиц с повышенной чувствительностью на цветение и т.д. У взрослых количество базофилов не должно превышать 0-0,02 %.
Моноциты являются клетками иммунитета. Основная их функция заключается в поглощении бактерий, вирусов, паразитов. Нормальные значения составляют 0-0,08%.
Лимфоциты также, как и другие клетки белого ростка, принимают участие в иммунном ответе. Основная их функция заключается в распознание чужеродных агентов. Количество лимфоцитов в норме составляет 1,0-4,5. В процентном соотношении 34.
Функции лейкоцитов в организме человека
Основная функция лейкоцитов заключается в защите организма от чужеродных агентов. К таковым относят бактерии, вирусы, грибы, простейшие. Также они способствуют ограничению и элиминации воспалительной реакции, повреждения тканей и клеток. По этой причине повышение количества лейкоцитов происходит при развитии патологических состояний в организме. Такое увеличение носит название реактивный лейкоцитоз. Но его следует отличать, от такого повышение, которое возникает при злокачественных новообразования костного мозга.
Стоить отметить, что отдельное увеличение каких-либо лейкоцитов, позволяет заранее сориентироваться с природой заболевания. Таким образом при повышение уровня нейтрофилов, можно заподозрить следующие патологические состояния:
- Острые инфекции бактериальной природы. К таковым относят локализованные формы (ангина, абсцессы, аппендицит, отит, сальпингит, менингит, острый холецистит) и генерализованные (сепсис, эмпиема плевры, перитонит).
- Экзогенная и эндогенная интоксикация. К таковым относится укусы различных животных и насекомых, прием лекарственных средств, вакцины, уремия, диабетический ацидоз.
- Острые кровотечения и миелопролиферативные заболевания.
Повышение числа нейтрофилов говорит о наличие гнойного воспалительного процесса. Поэтому такой параметр считается важным в диагностическом плане.
Рассмотрим по каким причинам повышается количество эозинофилов. По-другому эти клетки можно назвать маркерами аллергической реакции. Если увеличение нейтрофилов относится больше к бактериальной природе, то повышение эозинофилов к аллергической.
Основные причины повышения:
- Аллергические заболевания. К таковым относится бронхиальная астма, аллергический дерматит, сенная лихорадка, аллергия на лекарства, пищевые продукты, цветения растений.
- Появление у человека паразитарных инвазий. К примеру увеличение эозинофилов может происходит при наличии аскаридозе, лямблиозе, описторхозе.
- При формировании опухолей. Эозинофилы повышаются при гемобластозах.
- Тяжелые иммунодефициты и заболевания соединительной ткани.
Стоить отметить, что при аллергических состояниях, количество эозинофилов может повышаться до 1,5 *10^9.
Причины повышения базофилов и моноцитов:
- Аллергические реакции, которые возникают на прием пищи, лекарств, введения вакцин.
- Лимфогранулематозе.
- Хронической язвенный колит.
- Нарушения функции щитовидной железы.
- При приеме эстрогенов.
Базофилы и моноциты повышаются крайне редко. Однако относительное увеличение количества моноцитов встречается при васкулитах, эндокардитах, при вялом сепсисе. Также такое отмечается у лиц, при выздоровление, после перенесенных тяжелых инфекциях.
Причины повышения количества лимфоцитов:
Также лимфоциты могут повышаться на фоне цитомегаловируса, ВИЧ инфекции, коклюша, вирусного гепатита.
Причины повышения эозинофилов
Уменьшение количества лейкоцитов встречается крайне редко. Происходит такое при влияние на костный мозг, в результате которого он не может больше воспроизводить клетки в необходимом объеме.
- Токсическое влияние на костный мозг при выраженной бактериальной интоксикации.
- Вирусные инфекции.
- Радиация, недостаток В12 и фолиевой кислоты, прием противоопухолевых препаратов.
- Иммунные изменения. К примеру ревматоидный артрит, СКВ.
Также к снижению приводит тяжелое течение СПИД.
Такие изменения дают представление о состояния здоровья человека, его тенденцию в выздоровлении или ухудшения.
Таблица сдвигов лейкоцитарной формулы
| Сдвиг влево | (в крови присутствуют метамиелоциты, миелоциты) | Сдвиг влево с омоложением (в крови присутствуют метα-миелоциты, миелоциты, промиелоциты, миелобласты и эритробласты) | Сдвиг вправо (уменьшение количества палочкоядерных нейтрофилов в сочетании с наличием гиперсегментированных ядер нейтрофилов) |
|---|---|---|---|
| Острые | воспалительные про цессы | Хронические лейкозы Эритролейкоз | Мегалобластная анемия |
| Гнойные инфекции | Миелофиброз | Болезни почек и печени | |
| Интоксикации | Метастазы новообразований | Состояния после переливания крови | |
| Острые геморрагии | Острые лейкозы | ||
| Ацидоз и коматозное состояние | Коматозные состояния | ||
| Физическое перенапряжение |
В таблице представленные основные заболевания при которых происходит сдвиг лейкоцитарной формулы вправо или влево.
Общий клинический анализ крови содержит в себе такой показатель как СОЭ. Скорость оседания эритроцитов заметно увеличивается с возрастом. Известно, что каждые 5 лет уровень возрасте на 0,8 мм. У беременных женщин СОЭ обычно повышается, примерно с 4 месяца и до конца достигается своего пика и составляет 40 или 50.
СОЭ не является специфическим показателем для заболеваний. Но изменяется при наличии патологического состояния.
На картинке представлено нормальный уровень СОЭ в зависимости от возраста ребенка. Для взрослых СОЭ равен от 2 до 10 у женщин, и от 2 до 15 у мужчин.
Причины повышения СОЭ разнообразны. К таковым относят:
- Воспалительные процессы. Любое воспалительное заболевание дает повышение СОЭ в общем анализе крови. Измерение такого показателя используют для подтверждения таких патологий как язвенный колит или ревматоидный артрит. Определение СОЭ помогает выявить стадию и активность процесса. Также с его помощью оценивают ответ больного на проводимую терапию.
- Инфекционные заболевания. При попадании в организм инфекции происходит выработка антител, которые влияют на склонность эритроцитов быстрее оседать. При это инфекции, которые обусловлены попаданием бактерий сопровождается большим увеличением СОЭ. Вирусные же частицы такого действия на параметр не производят. Особенно высокие уровни присутствуют на фоне хронической инфекции в организме. Речь идет о таких болезнях как инфекционный эндокардит.
- Онкологические. СОЭ у большинства пациентов с раком повышается. Но стоить отметить, что такое повышение происходит не при всех опухолях, поэтому СОЭ не является признаком злокачественного процесса. Особенно выраженно ускорение СОЭ при миеломной болезни. Такое заболевание сопровождается выработкой атипичных клеток, которые в свою очередь провоцируют синтез иммуноглобулинов. В результате повышается СОЭ.
- Повреждение тканей. Ряд патологических процессов, которые сопровождаются разрушением тканей приводят к подъему СОЭ. Зачастую причиной может стать инфаркт миокарда или деструктивный панкреатит.
Снижение же СОЭ происходит крайне редко. Такое явление может наблюдаться при серповидно клеточной анемии, желтухе.
Кровь в организме человека постоянно движется по сосудам. При повреждении связанным с нарушением целостности сосуда, в данный участок отправляются тромбоциты. Они способствуют формированию некой «бреши», которая предотвращает развитие массивного кровотечения. Тромбоциты являются важными клетками организма. Так как без них постоянно происходило бы кровотечения из носа, матки, ротой полости, ЖКТ, а особенно при ранениях и повреждения кожных покровов и внутренних органов.
Тромбоциты — это клетки без ядра. Основные функции следующее:
Поэтому в общем анализе крови определяется количество тромбоцитов. Основная функция этих клеток — это формирование тромба. Данные клетки выделяют различные вещества, которые способствуют их склеиванию друг с другом и образованию большего конгломерата.
Подсчет таких клеток проводится с помощью специальных анализаторов, либо глазом или в камере Горяева. Референтные значения следующее:
Колебания тромбоцитов в сутки составляет не более 10%. У женщин во время менструации количество клеток может снизится до 30%. Снижение менее 180 называется тромбоцитопенией, а увеличение свыше 320 тромбоцитозом.
Уменьшение количества тромбоцитов происходит по двум путям. Первые заключается в их нарушенном образовании в костном мозге, второй базируется на их повышенном разрушении и/или использовании.
Рассмотрим основные причины:
- Нарушение образование тромбоцитов. К такому состоянию могут привести вирусные инфекции, различного рода интоксикации, излучение, также дефицит витамина В 12 и фолиевой кислоты.
- Повышенное разрушение. Чаще всего это связано с иммунным заболеванием, пурпурой. При такой патологии происходит образование антител к собственным клеткам.
- Усиленное потребление. К такому состоянию приводит развитие ДВС синдрома. Обычно он возникает при массивных кровопотерях, шоковом состоянии.
Спонтанные кровотечения у человека могут возникать если количество тромбоцитов снизится на 50 и менее. Летальный исход при уровне менее 5.
Снижение количества тромбоцитов
Увеличиваться уровень тромбоцитов может первично и вторично. Первая группа связана с наличие в костном мозге новообразовании. Это приводит к усиленной пролиферации тромбоцитов и сопровождается их увеличением в общем анализе крови.
Причина повышения вторичная:
Повышенное количество тромбоцитов не несет риска развития тромбов. Такая ситуация становится опасной, если уровень достигает 1000.
Главная функция тромбоцитов
Ретикулоциты являются молодыми формами эритроцитов. Отмечается их повышение в крови при повреждение костного мозга. Стоит отметить, что ретикулоциты выявляются только при помощи специальной окраски.
Референтные значения для ретикулоцитов следующее:
- Содержания клеток, от количества всего циркулирующих в крови эритроцитов составляет 0,2-1%.
- В целом с кровью передвигается около 30-70*10^9.
Количество ретикулоцитов напрямую отражает работу костного мозга. То при их увеличение происходит активная выработка, а при снижение наоборот угнетение костного мозга.
На основании этого выделяют причины, которые приводит к отклонениям. К ним относится:
- Сильная массивная кровопотеря. Такое может произойти при ДТП, ожогах, ранах.
- При приеме витамина В 12. При этом повышение ретикулоцитов отмечается на 5 дней терапии.
- Снижение может встречаться при апластических анемиях, метастазах в костный мозг, а также при использовании цитостатиков и химиотерапии.
Ретикулоциты являются предшественниками эритроцитов. Их появление говорит о выраженном нарушении в организме человека.
Подведем общий итог по клиническому анализу крови. С его помощью определяют уровень эритроцитов, лейкоцитов, гемоглобина, тромбоцитов, гематокрит и индексы. Кровь забирают из вены или пальца и отправляют в специальную лабораторию. На данное время анализы проводятся с помощью гематологического анализатора, который позволяет точно определить какое количество клеток.
Получая анализ крови, в любом бланке имеются несколько граф. В первой как правило идет название показателя, далее фактическое значение и затем референтное. Также присутствует колонка в которой указано имеется превышение или наоборот снижение данного показателя.
- Снижение количества эритроцитов, гемоглобина, отмечается при анемии. Если ваш показатель ниже нормы, то следует выяснять причину малокровия. Для этих целей смотрят на индексы и наличие сопутствующих заболеваний.
- Повышение лейкоцитов, всегда говорит о наличие воспалительной реакции. Аналогичное значение имеет увеличение СОЭ.
- Затем стоит посмотреть на количество эозинофилов. Их повышение отмечается на фоне паразитарных инвазий.
Следует учитывать, что расшифровка проводится в совокупности. Допустим при наличии острой воспалительной реакции одновременно будет повышаться уровень лейкоцитов и СОЭ. Отдельное внимание уделяют тромбоцитам. Их количество всегда должно быть в норме, при снижение есть риск развития кровотечений.
Общий анализ крови в норме и при патологии
Если вы себя плохо чувствуете, то будет не лишним сдать общий анализ крови. Для этого следует обратиться к вашему лечащему врачу. Если вы не согласны с рейтингом этой статьи, то поставьте собственные оценки материалу и аргументируйте их в комментариях. Ваше мнение очень важно для наших читателей! Спасибо!
источник
Введение новых понятий нередко отрицательно влияет на психологическое состояние больного, когда он рассматривает бланк анализа и обнаруживает на нем, кроме своих показателей еще колонки цифр, снабженные термином: референсные значения в анализах. Что это, и почему указано рядом с индивидуальными показателями, выданными на руки – начинает волновать пациента еще больше, чем собственные результаты. Иногда человек уверен, что эти слова означают что-то нехорошее и впадает в полное замешательство. Никаких причин для волнения нет, и такое оформление бланков связано с пересмотром медицинской терминологии в свете последних научных разграничений. Любой врач знает, что значит референсные значения и примерные показатели в своей медицинской отрасли, но на бланке анализа они все же приводятся для его удобства.
В ходе многолетних исследований и практики, современная медицина обнаружила, что понятие «норма», более привычное уху среднестатистического пациента, некорректно отражает суть статистических данных. Норма – условный термин, под который нельзя подгонять показатели отдельного человека. Проводимые исследования показывают, что у многих людей понятие нормального отличается от условно полученного термина нормы, поэтому такое обозначение сочли не совсем соответствующим и верным.
Референсные значения, норма — это термины одного смыслового ряда, установленные на основании усредненного значения. Референтный интервал – это расхождение в показателях содержания определенных компонентов, наблюдавшихся у людей, сдававших анализы для статистические данные. Результаты референсного промежутка определены разницей в индивидуальных показателях, внешних и внутренних условиях пребывания организма, его физиологических особенностях.
Для определения референсного интервала берутся пределы референсных значений – наибольшие и наименьшие показатели, включаемые в относительное состояние здоровья. Если полученные данные отдельного пациента входят в интервал между самым большим или самым маленьким значением, — его организм находится в состоянии относительного здоровья. Чтобы убедиться, что в организме присутствует заболевание, если данные, полученные при анализе не вошли в референсный интервал, нередко назначается повторное исследование. Показатели в отдельных исследованиях могут меняться в ту или иную сторону, под влиянием разных факторов.
Референсный интервал на данных анализа, определяется проведением исследований целевой аудитории, (например, здоровых мужчин средних лет, или лиц обоих полов, у которых отсутствуют болезни). Верхний и нижний порог – это то небольшое количество (как правило, 50 человек из тысячи), с самыми высокими и самыми низкими показателями. Остальные значения будут между этими пределами. Референсный интервал принимает за норму данные, полученные в 95% случаев.
Качественная характеристика просто обозначается словами положительный или отрицательный результат показал проведенный анализ. Количественная характеристика используется чаще, и это информация для врача, который по полученным цифрам может определить, насколько серьезные отклонения в состоянии пациента имеются, если сравнивать их с тем, что указано на бланке, как референсные значения. Расшифровка данных обычно находится в компетенции профильного специалиста, который знает, о каких изменениях свидетельствуют цифры. Для многих заболеваний существуют определенные компоненты диагностического поиска, которые у каждого человека выявляются с помощью лабораторных анализов. Если врачу нужен точный ответ в цифрах, он получает количественные характеристики на типовом бланке.
Международные показатели референтности приняты только для общепринятых значений – гемоглобина, холестерина или глюкозы, а все остальные каждая лаборатория устанавливает на основании собственных данных. В каждой лаборатории могут указываться различные диапазоны, и это может быть связано даже с системой измерения, в которой они приводятся (например, мкг/литр, или мкмоль/л). Референтное значение анализа означает ничто иное, как среднестатистические значения исследований, взятых у здоровых пациентов (норма, но записанная более корректно, по мнению ученных).
Каждая лаборатория, проводящая диагностику, руководствуется собственными результатами, полученными в ходе исследований, и только там, где есть общепринятые медицинские стандарты, ссылается на них. Отсюда появляется и разница, которая пугает пациентов, сдававших анализы в разных диагностических заведениях.
Врач, изучающий результаты анализов, не всегда руководствуется референсными данными конкретной лаборатории. Практические знания могут подсказывать ему, что верхняя или нижняя граница в полученном анализе может отличаться в отдельной местности (из-за неблагоприятной экологии или климатических условий). Он вправе ориентироваться на данные в медицинской литературе, или назначить диагностику в другой лаборатории. Вполне вероятно, что показатель, представляющий некоторую угрозу в состоянии больного, войдет в референтный интервал в заведении, использующем другие цифры или системы исчисления.
В отличие от показателей нормы, установленных международными стандартами, выходящий за границы в ту или иную сторону показатель – не приговор и даже не диагноз. Это просто определенный результат. Референсные значения получены на основании статистических данных, но не являются биологическим законом или обязательной для здорового человека границей. Чтобы правильно ориентироваться в завышенных или заниженных цифрах, рекомендуется:
- провести повторную диагностику в другой лаборатории;
- исключить возможные факторы, искажающие клиническую картину;
- сделать анализ в этой же лаборатории повторно, спустя некоторое время и за полученный результат считать усредненный показатель из всех анализов.
Если диагностика показала повышенное содержание отдельного элемента, это может объясняться объективными причинами, или погрешностями в применяемой аппаратуре и методиках. Референсное значение 0 просто означает, что у лаборатории нет соответствующих статистических данных.
На референтное значение влияют эндогенные и экзогенные факторы отрицательного значения (болезни, воспаления, инфекции, простуды и т.д). Но оно не менее подвержено и простым условиям повседневного существования. У женщин – это нарушения гормонального фона (менструация, беременность, овуляция, климакс). Общими для всех могут стать:
- психоэмоциональные нарушения и стрессы;
- переутомление и физические нагрузки;
- неправильное или несвоевременное питание;
- физиотерапия;
- прием алкоголя или медикаментов;
- время суток, в которое проводился анализ.
Не стоит забывать и об индивидуальных особенностях каждого организма. Они могут предусматривать выход за пределы статистического показателя, но свидетельствовать о здоровом состоянии определенного человека.
Референсный диапазон в детском возрасте устанавливается на основании возрастного показателя. Особенности детского организма и интенсивность его развития подразумевают определенные цифры для каждого возрастного показателя. Они не только отличаются от взрослых, но и различны на каждом этапе роста. Например, показатель гемоглобина в первые сутки составляет 179-241, в первый месяц жизни должен быть 114-176, а с года до 6 референтное значение – 110-139. У детей тоже есть искажающие факторы и индивидуальные особенности, при которых результат может выходить за рамки.
В выдаваемым взрослым анализах, непременно учитывается возрастная категория и пол исследуемого пациента. Не стоит сразу искать нормативы, которые должны присутствовать в показателях относительного здоровья. Расшифровать анализ может только лечащий врач, который знаком со всеми составляющими. Он может посоветовать сменить лабораторию или устранить возможные объективные искажающие факторы, проконтролировать соблюдение необходимых условий, учесть индивидуальные особенности своего пациента.
Норма у беременных устанавливается в зависимости от срока и определяется по специальной таблице (если речь идет о хорионическом гонадотропине. Но развал между цифрами нормы довольно значительный, поэтому расшифровкой показателей анализа занимается врач. Никаких поспешных выводов делать не надо, пока не будут проведены повторные исследования.
Анализ крови — это не только биохимические показатели. Нередко он назначается для определения других данных о наличии или отсутствии определенных компонентов. Для каждого вида анализа крови есть свои установленные данные, объединенные в специальные таблицы. Не стоит забывать и о различии по искажениям из-за объективных причин, разнице, определяемой возрастом и полом.
Расшифровка анализа на онкомаркеры – прерогатива исключительно онколога. От каждого конкретного вида, его количества и факта присутствия может зависеть окончательный диагноз. Но только факт наличия таковых. если они находятся в меньшем количестве, чем диктует референсное значение – ничего не значит. Онкомаркеры в норме могут быть и у здорового человека. Дело не в факте присутствия, а в его совокупности с другими показателями.
При соблюдении всех необходимых условий сдачи анализа, (кровь из вены и строго натощак) есть определенные нормы, которые должны отразиться в анализе:
- у взрослых — 4,1–5,9 ммоль/л;
- у младенцев до 1 мес. — 2,8–4,4 ммоль/л.
- у детей с месяца до 14 лет — 3,3–5,6 ммоль/л;
- у пожилых людей (с 60 лет) и беременных показатели могут достигать 4,6–6,7 ммоль/л.
Расхождения на незначительные цифры еще не означают присутствия сахарного диабета. Его наличие устанавливается после нескольких лабораторных анализов, проведенных неоднократно. Немаловажную роль в этом процессе играет и инсулин, референсные значения которого тоже важны при установлении диагноза.
В организме человека вырабатывается значительное количество гормонов, продуцируемых органами эндокринной системы. У каждого из них есть свои приблизительные референсные значения, определяемые соответствующими анализами на гормоны. Понятие относительной нормы может различаться в зависимости от пола, возраста и физиологического состояния, исследуемого.
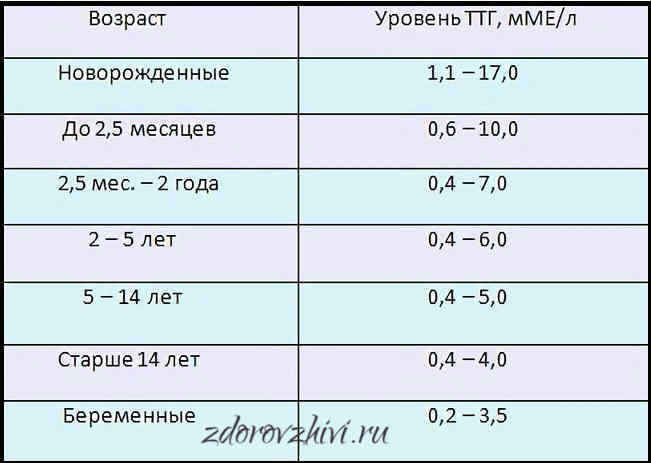
Анализ на тиреотропный гормон занимает важное место в диагностике негативных состояний, вызванных дефицитом ТТГ в организме. Особенность определения референсных значений тиреотропина состоит в возрасте, поле и наличествующих показаний для его измерения (внешних и внутренних признаков, свидетельствующих о его недостатке или избытке). Решать вопрос о необходимости терапии и установлении определенного диагноза должен только эндокринолог, на основании всех необходимых диагностических показателей.

Референсные значения мазка
Мазок проводится по различным показаниям и может быть общим или узконаправленным, но его расшифровку лучше оставить гинекологу, назначавшему анализ для получения необходимых данных.
Исследования кала назначаются при многих патологиях пищеварительной системы или подозрениях на паразитарные инвазии, поэтому референсное значение может касаться консистенции, цвета, содержания паразитов, личинок или яиц, присутствия слизи или крови, других реакций – все это информация, которую расшифрует врач.
Получение данных в лабораторных анализах – способ составить представление о характере патологии или убедиться в ее отсутствии. Беспокойство человека о собственном здоровье вполне понятно, и когда он спрашивает: референсные значения в анализах — что это – вполне объяснимо. Но референсные значения – это не догма и не биологический закон, а всего лишь статистические данные, полученные определенной лабораторией при осмотре здоровых людей.
источник
ЗАХАРОВ
Андрей Игоревич
к.м.н., врач высшей категории
детский уролог андролог
ШУМИХИНА
Марина Владимировна
врач высшей категории,
к.м.н., врач нефролог
БЛОХ
Софья Павловна
врач высшей категории,
к.м.н., врач эндокринолог
Электронная почта для записи к урологу
pedurology@mail.ru
Вопросы по работе отделения
info@pedurology.ru
Корзникова И.Н.
8 (499) 254-10-10
Меновщикова Л.Б.
8(499) 254-10-10
Склярова Т.А.
8(499) 254-10-10
Петрухина Ю.В.
8 (499) 254-10-10
Официальный сайт
Филатовской детской больницы
FILATOVMOS.ru
Общий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка. Общий анализ мочи больным с заболеваниями почек и мочевыделительной системы выполняют многократно в динамике для оценки состояния и контроля терапии.
Здоровым людям рекомендуется выполнять этот анализ 1-2 раза в год.
- заболевания мочевыделительной системы;
- скрининговое обследование при профосмотрах;
- оценка течения заболевания, контроль развития осложнений и эффективности проводимого лечения;
Подготовка к исследованию. Накануне лучше не употреблять овощи и фрукты, которые могут изменить цвет мочи, не принимать диуретики. Перед сбором мочи надо произвести гигиенический туалет половых органов. На исследование берется утренняя моча.
В норме пигмент урохром придает моче желтую окраску различных оттенков в зависимости от степени насыщения им мочи. Иногда может изменяться только цвет осадка: например, при избытке уратов осадок имеет коричневатый цвет, мочевой кислоты — желтый, фосфатов — белесоватый.
Референсные значения: соломенно-желтый цвет.
Повышение интенсивности окраски- следствие потерь жидкостей организмом: отеки, рвота, понос. Изменение цвета мочи может быть результатом выделения красящих соединений, образующихся в ходе органических изменений или под воздействием компонентов рациона питания, принимавшихся лекарств, контрастных средств.
Референсные значения: полная.
Помутнение может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей (уратов, фосфатов, оксалатов) и зависит от концентрации солей, рН и температуры хранения мочи (низкая температура способствует выпадению солей в осадок). При длительном стоянии моча может стать мутной в результате размножения бактерий. В норме небольшая мутность может быть обусловлена эпителием и слизью.
1.3. Относительная плотность (удельный вес)
Относительная плотность мочи зависит от количества выделенных органических соединений (мочевины, мочевой кислоты, солей) и электролитов — Cl, Na и К, а также — от количества выделяемой воды. Чем выше диурез, тем меньше относительная плотность мочи.
Наличие белка и особенно глюкозы вызывает повышение удельного веса мочи (гиперстенурия). Снижение концентрационной функции почек при почечной недостаточности приводит к снижению удельного веса (гипостенурия).
Полная потеря концентрационной функции приводит к выравниванию осмотического давления плазмы и мочи, это состояние называется изостенурией.
Повышение относительной плотности (> 1030 г/л):
- глюкоза в моче при неконтролируемом сахарном диабете;
- белок в моче (протеинурия) при гломерулонефрите, нефротическом синдроме;
- лекарства и (или) их метаболиты в моче;
- внутривенное вливание маннитола, декстрана или рентгеноконтрастных средств;
- малое употребление жидкости;
- большие потери жидкости (рвота, понос);
- олигурия.
Снижение относительной плотности ( 7):
- метаболический и дыхательный алкалоз;
- хроническая почечная недостаточность;
- почечный канальцевый ацидоз (тип I и II);
- гиперкалиемия;
- первичная и вторичная гиперфункция паращитовидной железы;
- диета с большим содержанием фруктов и овощей;
- длительная рвота;
- инфекции мочевыделительной системы, вызванные микроорганизмами, расщепляющими мочевину;
- введение некоторых лекарственных препаратов (адреналина, никотинамида, бикарбонатов);
- новообразования органов мочеполовой системы.
- метаболический и дыхательный ацидоз;
- гипокалиемия;
- обезвоживание;
- голодание;
- сахарный диабет;
- туберкулез;
- лихорадка;
- выраженная диарея;
- прием лекарственных препаратов: аскорбиновой кислоты, кортикотропина, метионина;
- диета с высоким содержанием мясного белка, клюквы.
1.5. Белок в моче (протеинурия)
Белок в моче — один из наиболее диагностически важных лабораторных признаков патологии почек. Небольшое количество белка в моче (физиологическая протеинурия) может быть и у здоровых людей, но выделение белка с мочой не превышает в норме 0,080 г/сут в покое и 0,250 г/сут при интенсивных физических нагрузках, после долгой ходьбы (маршевая протеинурия). Нормой концентрации белка в утренней моче обычно считают
Через мембрану почечных клубочков в норме большая часть белков не проходит, что объясняется большим размером белковых молекул, а также их зарядом и строением. При минимальных повреждениях в клубочках почек наблюдается прежде всего потеря низкомолекулярных белков (преимущественно альбумина), поэтому при большой потере белка часто развивается гипоальбуминемия. При более выраженных патологических изменениях в мочу попадают и более крупные белковые молекулы. Эпителий канальцев почек физиологически секретирует некоторое количество белка (белок Тамм-Хорсфалля). Часть белков мочи может поступать из мочеполового тракта (мочеточник, мочевой пузырь, мочеиспускательный канал) — содержание этих белков в моче резко повышается при инфекциях, воспалении или опухолях мочеполового тракта.
Протеинурия (появление в моче белка в повышенном количестве) может быть преренальной (связанной с усиленным распадом тканей или появлением в плазме патологических белков), ренальной (обусловленной патологией почек) и постренальной (связанной с патологией мочевыводящих путей). Появление в моче белка является частым неспецифическим симптомом патологии почек. При ренальной протеинурии белок обнаруживается как в дневной, так и ночной моче. По механизмам возникновения ренальной протеинурии различают клубочковую и канальцевую протеинурию. Клубочковая протеинурия связана с патологическим изменением барьерной функции мембран почечных клубочков. Массивная потеря белка с мочой (>3 г/л) всегда связана с клубочковой протеинурией. Канальцевая протеинурия обусловлена нарушением реабсорбции белка при патологии проксимальных канальцев.
Референсные значения: отрицательно.
- нефротический синдром;
- диабетическая нефропатия;
- гломерулонефрит;
- нефросклероз;
- нарушенная абсорбция в почечных канальцах (синдром Фанкони, отравление тяжелыми металлами, саркоидоз, серповидноклеточная патология);
- миеломная болезнь (белок Бенс-Джонса в моче) и другие парапротеинемии;
- нарушение почечной гемодинамики при сердечной недостаточности, лихорадке;
- злокачественные опухоли мочевых путей;
- цистит, уретрит и другие инфекции мочевыводящих путей.
1.6.Глюкоза в моче
Глюкоза в моче в норме отсутствует или обнаруживается в минимальных количествах, до 0,8 ммоль/л, т.к. у здоровых людей вся глюкоза крови после фильтрации через мембрану почечных клубочков полностью всасывается обратно в канальцах. При концентрации глюкозы в крови более 10 ммоль/л — превышении почечного порога (максимальной способности почек к обратному всасыванию глюкозы) или при снижении почечного порога (поражение почечных канальцев) глюкоза появляется в моче — наблюдается глюкозурия.
Обнаружение глюкозы в моче имеет значение для диагностики сахарного диабета, а также мониторинга (и самоконтроля) антидиабетической терапии.
Референсные значения: отрицательно.
- сахарный диабет;
- острый панкреатит;
- гипертиреоидизм;
- почечный диабет;
- стероидный диабет (прием анаболиков у диабетиков);
- отравление морфином, стрихнином, фосфором;
- демпинг-синдром;
- синдром Кушинга;
- феохромоцитома;
- большая травма;
- ожоги;
- тубулоинтерстициальные поражения почек;
- прием большого количества углеводов.
1.7. Билирубин в моче
Билирубин — основной конечный метаболит порфиринов, выделяемый из организма. В крови свободный (неконъюгированный) билирубин в плазме транспортируется альбумином, в этом виде он не фильтруется в почечных клубочках. В печени билирубин соединяется с глюкуроновой кислотой (образуется конъюгированная, растворимая в воде форма билирубина) и в этом виде он выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации конъюгированного билирубина, он начинает выделяться почками и обнаруживаться в моче. Моча здоровых людей содержит минимальные, неопределяемые количества билирубина. Билирубинурия наблюдается главным образом при поражении паренхимы печени или механическом затруднении оттока желчи. При гемолитической желтухе реакция мочи на билирубин бывает отрицательна.
Референсные значения: отрицательно.
1.8. Уробилиноген в моче
Уробилиноген и стеркобилиноген образуются в кишечнике из выделившегося с желчью билирубина. Уробилиноген реабсорбируется в толстой кишке и через систему воротной вены снова поступает в печень, а затем вновь вместе с желчью выводится. Небольшая часть этой фракции поступает в периферический кровоток и выводится с мочой. В норме в моче здорового человека уробилиноген определяется в следовых количествах — выделение его с мочой за сутки не превышает 10 мкмоль (6 мг). При стоянии мочи уробилиноген переходит в уробилин.
Референсные значения: отрицательно.
- повышение катаболизма гемоглобина: гемолитическая анемия, внутрисосудистый гемолиз (переливание несовместимой крови, инфекции, сепсис), пернициозная анемия, полицитемия, рассасывание массивных гематом;
- увеличение образования уробилиногена в желудочно-кишечном тракте: энтероколит, илеит, обструкция кишечника, увеличение образования и реабсорбции уробилиногена при инфекции билиарной системы (холангиты);
- повышение уробилиногена при нарушении функции печени: вирусный гепатит (исключая тяжелые формы; хронический гепатит и цирроз печени;
- токсическое поражение: — алкогольное, органическими соединениями, токсинами при инфекциях, сепсисе;
- вторичная печеночная недостаточность: после инфаркта миокарда, сердечная и циркуляторная недостаточность, опухоли печени;
- повышение уробилиногена при шунтировании печени: цирроз печени с портальной гипертензией, тромбоз, обструкция почечной вены.
1.9. Кетоновые тела в моче (кетонурия)
Кетоновые тела (ацетон, ацетоуксусная и бета-оксимасляная кислоты) образуются в результате усиленного катаболизма жирных кислот. Определение кетоновых тел важно в распознавании метаболической декомпенсации при сахарном диабете. Инсулинзависимый ювенильный диабет часто впервые диагностируется по появлению кетоновых тел в моче. При неадекватной терапии инсулином кетоацидоз прогрессирует. Возникающие при этом гипергликемия и гиперосмолярность приводят к дегидратации, нарушению баланса электролитов, кетоацидозу. Эти изменения вызывают нарушения функции ЦНС и ведут к гипергликемической коме.
Референсные значения: отрицательно.
- сахарный диабет (декомпенсированный — диабетический кетоацидоз);
- прекоматозное состояние, церебральная (гипергликемическая) кома;
- длительное голодание (полный отказ от пищи или диета, направленная на снижение массы тела);
- тяжелая лихорадка;
- алкогольная интоксикация;
- гиперинсулинизм;
- гиперкатехоламинемия;
- отравление изопропранололом;
- гликогенозы I, II, IV типов;
- недостаток углеводов в рационе.
1.10. Нитриты в моче
Нитриты в нормальной моче отсутствуют. В моче они образуются из нитратов пищевого происхождения под влиянием бактерий, если моча не менее 4 ч находилась в мочевом пузыре. Обнаружение нитритов в моче (положительный результат теста) говорит об инфицировании мочевого тракта. Однако отрицательный результат не всегда исключает бактериурию. Инфицирование мочевого тракта варьирует в разных популяциях, зависит от возраста и пола.
Референсные значения: отрицательно.
1.11. Гемоглобин в моче
Гемоглобин в нормальной моче отсутствует. Положительный результат теста отражает присутствие свободного гемоглобина или миоглобина в моче. Это результат внутрисосудистого, внутрипочечного, мочевого гемолиза эритроцитов с выходом гемоглобина, или повреждения и некроза мышц, сопровождающегося повышением уровня миоглобина в плазме. Отличить гемоглобинурию от миоглобинурии достаточно сложно, иногда миоглобинурию принимают за гемоглобинурию.
Референсные значения: отрицательно
- тяжелая гемолитическая анемия;
- тяжелые отравления, например, сульфаниламидами, фенолом, анилином, ядовитыми грибами;
- сепсис;
- ожоги.
- повреждения мышц;
- тяжелая физическая нагрузка, включая спортивные тренировки;
- инфаркт миокарда;
- прогрессирующие миопатии;
- рабдомиолиз.
Микроскопия компонентов мочи проводится в осадке, образующемся после центрифугирования 10 мл мочи. Осадок состоит из твердых частиц, суспендированных в моче: клеток, цилиндров, образованных белком (с включениями или без них), кристаллов или аморфных отложений химических веществ.
2.1. Эритроциты в моче
Эритроциты (форменные элементы крови) попадают в мочу из крови. Физиологическая эритроцитурия составляет до 2 эритроцитов/мкл мочи. Она не влияет на цвет мочи. При исследовании необходимо исключить загрязнение мочи кровью в результате менструаций! Гематурия (появление эритроцитов, других форменных элементов, а также гемоглобина и др. компонентов крови в моче) может быть обусловлена кровотечением в любой точке мочевой системы. Основная причина увеличения содержания эритроцитов в моче — почечные или урологические заболевания и геморрагические диатезы.
Референсные значения: отсутствуют; при микроскопии — до 2 в поле зрения.
Эритроциты в моче — превышение референсных значений:
- камни мочевыводящих путей;
- опухоли мочеполовой системы;
- гломерулонефрит;
- пиелонефрит;
- геморрагические диатезы (при непереносимости антикоагулянтной терапии, гемофилиях, нарушении свертывания, тромбоцитопениях, тромбоцитопатиях);
- инфекции мочевого тракта (цистит, урогенитальный туберкулез);
- травма почек;
- артериальная гипертензия с вовлечением почечных сосудов;
- системная красная волчанка (люпус-нефрит);
- отравления производными бензола, анилина, змеиным ядом, ядовитыми грибами;
- неадекватная терапия антикоагулянтами.
2.2. Лейкоциты в моче
Повышенное количество лейкоцитов в моче (лейкоцитурия) — симптом воспаления почек и/или нижних отделов мочевого тракта. При хроническом воспалении лейкоцитурия более надежный тест, чем бактериурия, которая часто не определяется. При очень большом количестве лейкоцитов гной в моче определяется макроскопически — это так называемая пиурия. Наличие лейкоцитов в моче может быть обусловлено примесью к моче выделений из наружных половых органов при вульвовагините, недостаточно тщательном туалете наружных половых органов при сборе мочи для анализа.
источник