Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
ДСТ или дисплазия соединительной ткани у детей приводит к появлению комплекса синдромов. Их наличие снижает качество жизни ребёнка, негативно сказывается на его физическом развитии и психоэмоциональном состоянии. Если маловозрастному пациенту своевременно не оказать квалифицированную помощь, он может в скором будущем стать инвалидом.
Содержание статьи:
Причины
Признаки развития болезни
Методы лечения
Прогноз
Дисплазией соединительной ткани (ДСТ) называют комплекс синдромов, появление которых спровоцировано расстройством процессов образования и развития соединительной ткани (СТ). Это нарушение начинается ещё во время внутриутробного формирования плода и продолжается после рождения ребенка на протяжении многих лет.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вследствие постоянного дефицита веществ, необходимых для строения соединительной ткани, у детей начинает деформироваться скелет, структура дыхательной, сердечно-сосудистой и прочих систем. Особенностью ДСТ является отсутствие симптоматики у новорожденного. В первом году жизни могут выявить суставную дисплазию, а в подростковом возрасте врачи уже диагностируют наличие нескольких синдромов одновременно. Неадекватное лечение соединительнотканной недостаточности приводит к инвалидности или внезапной смерти пациента.
В МКБ―10 нет кода «дисплазия соединительной ткани». Врачи при постановке диагноза записывают шифр ведущего синдрома болезни как основную патологию, и дополняют вторичными (фоновыми) нарушениями, осложнениями.
Причиной соединительнотканной дисплазии считается качественный, количественный дефект образования белков, из которых в дальнейшем должен формироваться эластин, фибриллин, коллаген и прочие вещества, необходимые для развития СТ. Такое явление провоцирует мутация генов, что приводит к рождению младенца с неполноценной соединительной тканью.
К провоцирующим факторам ДСТ относят генетическую предрасположенность (наличие данной болезни в семейном анамнезе), дефицит магния и других полезных веществ, вредные привычки женщины, токсикоз или медикаментозное лечение во время беременности. Сюда также причисляют работы, терапию либо косметические процедуры, связанные с излучениями, плохую экологию.
По типу болезни выделяют недифференцированную и дифференцированную дисплазию соединительной ткани у детей. Нарушение развития СТ также квалифицируют по преимущественному синдрому или локализации патологических изменений.
К дифференцированной ДСТ относят дисплазию с выраженной клинической картиной, определёнными дефектами. В эту группу входят несовершенность костной ткани (хрустальные люди), синдромы Эйлерса-Данло, Марфана и вялой кожи. К недифференцированной ДСТ относят нарушение образования СТ, при котором происходят изменения структур в нескольких системах организма одновременно. При развитии этого типа соединительнотканной недостаточности детская карточка «пестрит» диагнозами.
У ребенка диспластическое изменение соединительной ткани становится заметными в период с 2-месяцев до 12 лет. Признаки болезни могут проявляться единичными или множественными нарушениями.
Какие синдромы бывают у ребенка на фоне дисплазии соединительной ткани:
- Синдром патологии стопы. Считается первым признаком ДСТ. Проявляется косолапостью, варусным или вальгусным искривлением ступни, плоскостопием.
- Синдром неврологического нарушения. Проявляется мигренью, паническими атаками, вегетососудистой дистонией и прочими признаками вегетативной дисфункции.
- Астенический синдром. Диагностируют чаще у детей старше 5 лет и школьников. Проявляется повышенной утомляемостью, ухудшением работоспособности, снижением толерантности к различным видам нагрузок.
- Клапанный синдром. Проявляется дисфункцией (пролапсом) и/или дегенерацией сердечных клапанов, аневризмой либо расширением аорты.
- Торакодиафрагмальный, вертеброгенный синдромы. Проявляются деформацией позвоночного столба, остеохондрозом, грудной клетки и смещением диафрагмы, сердца, сдавливанием легких, перекручиванием сосудов, просветов бронхов.
- Сосудистый синдром. Начинает прогрессировать в подростковом возрасте. Врачи выявляют расширение, выпячивание стенки или чрезмерную извитость артерий, вен.
- Торакодиафрагмальное сердце. Проявляется кардиомиопатиями, изменениями мышечных структур в миокарде, нарушением соотношений размеров его отделов, объема артерий.
- Аритмический синдром. Проявляется нарушением ритмичности сокращений сердца.
- Бронхолегочный синдром. Проявляется различными аномальным развитием дыхательных путей, нарушениями вентиляции легких, спонтанным пневмотораксом.
- Изменения артериального давления. Проявляется гипотонией.
- Синдром иммунологических нарушений. Проявляется аутоиммунными нарушениями, аллергическими реакциями, иммунодепрессивным состоянием.
- Висцеральный синдром. Проявляется смещением почек и опущением других органов брюшины и малого таза, нарушением моторики ЖКТ, рефлюксами.
- Синдром патологии органа зрения. Проявляется миопией, косоглазием, отслойкой сетчатки, прочими офтальмологическими заболеваниями.
- Геморрагические дисплазии. Проявляются нарушением процессов синтеза тромбоцитов, гемоглобина, синдромом Рандю–Ослера–Вебера или Виллебранда.
- Синдром гипермобильности суставов. Определяется в раннем детстве, но выраженность снижается к 30 годам. Проявляется повышенной растяжимостью структур связочно-сухожильного аппарата, частыми вывихами.
- Косметический синдром. Проявляется аномалией прикуса, готическим нёбом, сильной асимметрией лица, вальгусным или варусным искривлением конечностей, истончением кожи, чрезмерной худобой, прочими внешними дефектами.
- Нарушения психической сферы. Проявляется частыми депрессиями, тревожностью, фобическими и другими расстройствами неврогенного характера.
- Синдром внезапной смерти. Вышеуказанные морфофункциональные изменения структур сердечнососудистой системы вследствие соединительнотканной дисплазии, развивающейся у детей либо взрослых, повышают риск летального исхода.
К внешним признакам прогрессирования ДСТ у ребенка относят начало искривлений скелета: сколиоз, кривые зубы, длинные пальцы на руках или другие отклонения от нормы физиологического развития. У него также заметна мышечная недостаточность, неправильная форма ушей, чрезмерно растяжимая кожа и суставная гибкость. У ребенка часто случаются подвывихи, повреждения сухожилий, артралгии, появляется боль в сердце, животе или других системах организма, которые претерпевают патологические изменения.
Дети с соединительнотканной недостаточностью составляют группу психологического риска с суицидальной наклонностью. Из-за астении и наличия косметического синдрома они часто впадают в депрессию, не имеют психоэмоциональной стабильности, становятся пессимистами, присутствуют и другие неврологические признаки.
Синдромом дисплазии соединительной ткани у взрослых и детей занимаются генетики и врачи в специализированных медицинских центрах. Но также ДСП лечат педиатры (терапевты) с привлечением неврологов, кардиологов, ортопедов, гастроэнтерологов, а при необходимости – и других докторов.
Детям с подозрением развития дисплазии соединительной ткани проводят клинико-генетическое обследование. Педиатр собирает анамнез, дает направление к другим врачам. Каждый специалист осуществляет физикальное исследование (осмотр, измерение параметров, наличие одного или нескольких синдромов и так далее), потом ставит первичный диагноз.
Обязательные диагностические методы выявления нарушений на фоне ДСТ:
- общий и биохимический анализ крови;
- тест запястья;
- УЗИ внутренних органов;
- флюорография;
- рентген грудной клетки, суставов, позвоночника;
- КТ, МРТ;
- анализ суточной мочи (на ДСТ указывает наличие глюкозаминогликанов, оксипролина в пробе);
- электромиография;
- офтальмологические тесты;
- ЭхоКГ, ЭКГ, суточный мониторинг сердца и артериального давления;
- ФГДС;
- электроэнцефалография;
- бронхоскопия;
- ИФА;
- скрининг-тест папиллярного рисунка кожи передней брюшной стенки.
Для подтверждения болезни проводят молекулярно-генетические исследования крови.
При соединительнотканной дисплазии используют диетотерапию, лекарственную и немедикаментозную терапию. Целесообразно применять эти методы комплексно до 2 раз в год. Оптимальный курс лечения – 4 месяца.
К немедикаментозному лечению детей с ДСТ относят массаж, коррекцию структур опорно-двигательного аппарата ортопедическими конструкциями (стельки, корсеты, ортезы), физио― и психотерапию. Прописывают также ЛФК и дыхательную гимнастику до 4 раз в неделю по 20 минут. Упражнения с целью укрепления мышечного корсета выполняют лежа. На протяжении 3―5 лет рекомендуется проводить санаторно-курортное лечение.
- электрофорез на воротниковую или надпочечную зону;
- магнито―, индукто― и лазеротерапию;
- подводный или точечный массаж лазером с гелий-неоновым излучением;
- соляно-хвойные ванны;
- водная гимнастика;
- сухие сауны (25 процедур на протяжении 4 месяцев).
При незначительных диспластических нарушениях ребенку показан общий режим дня с дозированным трудом/учебой и нормальным чередованием работы/отдыха. Если диагностировали несовершенный остеогенез, назначают ношение корсетов и рекомендуют вести щадящий образ жизни (нельзя бегать, прыгать и так далее).
Несбалансированное питание ускоряет прогрессирование диспластических изменений в организме. Вид лечебного стола по Певзнеру назначают после обследования ЖКТ гастроэнтерологом.
При соединительнотканной дисплазии рекомендуется употреблять продукты, богатые белком и витаминами группы B, орехи, рыбу и говядину, БАД с комбинированными хондропротекторами. Они нормализуют белковый метаболизм. Пища с содержанием аскорбиновой кислоты, токоферола и микроэлементов улучшают синтез коллагена. При чрезмерном росте ребенку полезно употреблять соевое масло, сало, тыквенные семена и препараты, тормозящие продуцирование соматотропного гормона.
Лекарственное лечение направлено на купирование симптомов и устранение патологических причин дисплазии соединительной ткани. В симптоматической терапии используют болеутоляющие, адаптогенные, седативные препараты, β-блокаторы и прочие медикаментозные средства.
Патогенетическое лекарственное лечение направлено на:
- активацию синтеза коллагена;
- коррекцию нарушений образования гликозоаминогликанов;
- нормализацию минерального, витаминного метаболизма;
- повышение биоэнергетического запаса;
- нормализацию процессов перекисного окисления и уровня свободных аминокислот.
Дети с ДСТ нуждаются в заместительной терапии с применением пролина, аргинина, тирозина и других веществ, необходимых для коррекции процессов развития соединительной ткани.
Особое значение имеет лечение магнийсодержащими лекарственными препаратами. Магнерот, Магне В6, и другие средства с элементом Mg повышают толерантность организма к физическим нагрузкам, снижают выраженность симптомов вегетативных, астенических и кардиальных нарушений.
Распространенная схема терапии соединительнотканной дисплазии:
- Первый этап. Милдронат внутривенно по 5 мл на протяжении 10 дней, затем – 250 мг дважды в сутки 12 дней, а позже переходят на Актовегин капельно или внутрь. Магнерот в течение недели по 2 таблетки трижды в день, затем по 1 таб./3 раза/сутки на протяжении месяца. Витамин C (если нет противопоказаний) по 0,6 г/сутки – до 4 недель.
- Второй этап. Цинкит принимают по 2 таблетки/сутки на протяжении 4 месяцев. Рибоксин назначают по 1 таб./3 раза день в течение 8 недель.
- Третий этап. Пьют раствор 1% сульфата меди по 10 капель трижды в день на протяжении месяца. Структум дважды в сутки и Кальций Сандоз 3 раза день – по 500 мг в течение 3 месяцев. Мексидол 2 мл внутривенно в течение двух недель.
Вместе с лекарственным лечением рекомендуется употреблять отвары корня шиповника и других лимфотропных трав. Каждые две недели принимают новое средство.
Хирургическое вмешательство проводят по строгим показаниям, если выявленное нарушение несет угрозу жизни ребенка, есть выраженный болевой синдром. Торокопластику, удаление хрусталика, протезирование клапанов и другие виды операций делают при сильной деформации скелета, в случае аномалий строения сосудов, сердца, структур глаз.
Благоприятный прогноз лечения врачи дают при локализованном типе патологии. Если у ребенка выявили недифференцированную форму ДСТ с множественными диспластическими изменениями – терапия останавливает прогрессирование болезни, но не возвращает нормальное физиологическое строение.
При несвоевременном выявлении ДСТ или неправильном подборе методов лечения повышен риск ранней инвалидности ребенка или внезапной смерти из-за необратимых процессов в сердечно-сосудистой системе.
При соединительнотканной дисплазии родителям нужно щепетильно соблюдать врачебные рекомендации и следить за дозированием нагрузок больного малыша.
- ежедневное выполнение укрепляющих мышцы упражнений по 15―30 минут (в положении лежа);
- прогулки пешком;
- плавание;
- езда на велосипеде;
- ЛФК по ослабленной программе;
- соблюдение принципов правильного питания;
- употребление обогащенной пищи белком, витаминами С, А, группы В, Е, РР, селеном, кальцием, магнием, медью, фосфором, цинком;
- ежегодное обследование;
- консультации психолога.
При соединительнотканной недостаточности ребенку не рекомендуется проживать в местностях с жарким климатом или загрязненной экосистемой, нельзя поднимать вес больше 3 кг, заниматься танцами или контактными видами спорта. Противопоказано детям с ДСТ также выполнять вытяжение позвоночника, работу (гимнастику), требующую больших физических или психических нагрузок, связанную с вибрацией.
Профилактику ДСТ немедикаментозными методами рекомендуется проводить не только ребенку, но и всем членам семьи. Сюда относят диетотерапию, занятия ЛФК, физиолечение, психотерапию. Также следует людям с дисплазией СТ ежегодно делать лекарственную коррекцию метаболических нарушений для активации образования коллагена, посещать санаторные учреждения, выполнять другие врачебные рекомендации.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
источник
Существуют такие внутренние нарушения, которые приводят к возникновению целого букета болезней в разных областях – от заболеваний суставов до проблем с кишечником, и дисплазия соединительной ткани является ярким их примером. Диагностировать ее способен не каждый врач, поскольку она в каждом случае выражается своим набором симптомов, поэтому человек может годами безуспешно лечить себя, не подозревая, что происходит внутри него. Опасен ли этот диагноз и какие меры нужно предпринять?
В общем смысле греческое слово «дисплазия» означает нарушение образования или развития, которое может быть применено как к тканям, так и к внутренним органам в целом. Данная проблема всегда является врожденной, поскольку появляется во внутриутробном периоде. Если упомянута соединительнотканная дисплазия, подразумевается генетически гетерогенное заболевание, характеризующееся нарушением в процессах развития соединительной ткани. Проблема носит полиморфный характер, преимущественно встречается в молодом возрасте.
В официальной медицине патология развития соединительной ткани может встречаться и под названиями:
- наследственная коллагенопатия;
- гипермобильный синдром.
Количество признаков нарушений соединительной ткани настолько велико, что поодиночке больной их может связывать с любыми заболеваниями: патология отражается на большей части внутренних систем – от нервной до сердечно-сосудистой и даже выражаться в виде беспричинного снижения массы тела. Зачастую дисплазия такого типа обнаруживается только после внешних изменений, либо диагностических мер, предпринятых врачом с др. целью.
Среди самых ярких и выявляемых с высокой частотой признаков нарушений соединительной ткани значатся:
- Вегетативная дисфункция, которая может проявляться в виде панических атак, тахикардии, обмороков, депрессий, нервного истощения.
- Проблемы с сердечным клапаном, включая пролапс, аномалии сердца, сердечная недостаточность, патологии миокарда.
- Астенизация – неспособность больного подвергать себя постоянным физическим и умственным нагрузкам, частые психоэмоциональные срывы.
- Х-образная деформация ног.
- Варикоз, сосудистые звездочки.
- Гипермобильность суставов.
- Гипервентиляционный синдром.
- Частые вздутия живота, обусловленные нарушениями пищеварения, дисфункция поджелудочной железы, проблемы с выработкой желчи.
- Болезненность при попытке оттянуть кожу.
- Проблемы с иммунной системой, зрением.
- Мезенхимальная дистрофия.
- Аномалии в развитии челюсти (включая прикус).
- Плоскостопие, частые вывихи суставов.
Врачи уверены, что лица, у которых есть соединительнотканная дисплазия, в 80% случаев имеют психологические нарушения. Легкая форма – это депрессии, постоянное чувство тревоги, низкая самооценка, отсутствие амбиций, недовольство текущим положением дел, подкрепленное нежеланием менять что-либо. Однако с диагнозом «синдром дисплазии соединительной ткани» может соседствовать даже аутизм.
При рождении ребенок может быть лишен фенотипических признаков патологии соединительной ткани, даже если это коллагенопатия, которая имеет яркие клинические проявления. В постнатальном периоде дефекты развития соединительной ткани тоже не исключаются, поэтому новорожденному такой диагноз ставится редко. Ситуацию осложняет и естественное для детей младше 5 лет состояние соединительной ткани, ввиду которого у них слишком сильно тянется кожа, легко травмируются связки, наблюдается гипермобильность суставов.
У детей старше 5 лет при подозрениях на дисплазию можно увидеть:
- изменения позвоночника (кифоз/сколиоз);
- деформации грудной клетки;
- плохой тонус мышц;
- асимметричные лопатки;
- неправильный прикус;
- хрупкость костной ткани;
- повышенная гибкость поясничного отдела.
Основа изменений в соединительной ткани – генетические мутации, поэтому ее дисплазию не во всех формах можно признать за болезнь: некоторые ее проявления не ухудшают качества жизни человека. Диспластический синдром вызывают изменения в генах, которые ответственны за главный белок, формирующий соединительную ткань – коллаген (реже – фибриллин). Если в процессе образования его волокон произошел сбой, они не смогут выдерживать нагрузку. Дополнительно как фактор появления такой дисплазии не исключен дефицит магния.
Врачи на сегодняшний день не пришли к единому мнению относительно классификации соединительнотканной дисплазии: ее можно разбивать на группы про процессам, происходящим с коллагеном, но этот подход позволяет работать только с наследственной дисплазией. Более универсальной считается следующая классификация:
- Дифференцированное нарушение соединительной ткани, имеющее альтернативное название – коллагенопатия. Дисплазия наследственная, признаки четкие, диагностика заболевания труда не составляет.
- Недифференцированное нарушение соединительной ткани – эта группа включает в себя оставшиеся случаи, которые невозможно отнести к дифференцированной дисплазии. Частота ее диагностирования в разы выше, причем у лиц всех возрастов. Человек, у которого обнаружили недифференцированную патологию соединительной ткани, зачастую не нуждается в лечении, но должен находиться под наблюдением врача.
С дисплазией такого рода связана масса спорных моментов, поскольку и в вопросе диагностики специалисты практикуют несколько научных подходов. Единственный момент, который сомнений не вызывает – необходимость проведения клинико-генеалогических исследований, поскольку дефекты соединительной ткани носят врожденный характер. Дополнительно для прояснения картины врачу потребуется:
- систематизировать жалобы пациента;
- провести обмерку туловища по сегментам (для соединительнотканной дисплазии актуальна их длина);
- оценить мобильность суставов;
- дать пациенту попытаться охватить свое запястье большим пальцем и мизинцем;
- провести эхокардиограмму.
Лабораторная диагностика дисплазии такого типа заключается в изучении анализа мочи на уровень оксипролина и гликозаминогликанов – веществ, появляющихся в процессе распада коллагена. Дополнительно имеет смысл проверка крови на частые мутации в PLOD и общую биохимию (развернутый анализ из вены), обменные процессы в соединительной ткани, маркеры гормонального и минерального обмена.
У детей постановкой диагноза и разработкой терапии (начального уровня) занимается педиатр, поскольку врача, который работает исключительно с дисплазией, не существует. После схема одинакова для лиц всех возрастов: если проявлений патологии соединительной ткани несколько, потребуется брать план лечения у кардиолога, гастроэнтеролога, психотерапевта и т.д.
Не существует способов избавиться от данного диагноза, поскольку дисплазия такого типа затрагивает изменения в генах, однако комплексные меры могут облегчить состояние пациента, если он страдает от клинических проявлений патологии соединительной ткани. Преимущественно практикуется схема профилактики обострения, которая заключается в:
- грамотно подобранной физической активности;
- индивидуальном рационе питания;
- физиотерапии;
- медикаментозном лечении;
- психиатрической помощи.
К хирургическому вмешательству при данном виде дисплазии рекомендовано прибегать только в случае деформации грудной клетки, серьезных нарушений позвоночника (особенно крестцового, поясничного и шейного отделов). Синдром соединительнотканной дисплазии у детей требует дополнительно нормализовать режим дня, подобрать постоянные физические нагрузки – плавание, велосипед, лыжи. Однако в профессиональный спорт ребенка с такой дисплазией отдавать не стоит.
Начать лечение врачи советуют с исключения высоких физических нагрузок, тяжелой работы, включая умственную. Пациенту ежегодно нужно проходить курс ЛФК, по возможности получив от специалиста план занятия и выполняя те же действия самостоятельно дома. Дополнительно потребуется посещать больницу для прохождения комплекса физиопроцедур: облучения ультрафиолетом, обтираний, электрофореза. Не исключено назначение корсета, поддерживающего шею. В зависимости от психоэмоционального состояния может быть прописано посещение психотерапевта.
Детям с дисплазией такого типа врач назначает:
- Массаж конечностей и спины с акцентом на шейный отдел. Процедуру проходят раз в полгода, по 15 сеансов.
- Ношение супинатора, если диагностирована вальгусная стопа.
Акцент в питании пациента, у которого была диагностирована патология соединительной ткани, специалисты рекомендуют делать на белковой пище, но это не подразумевает полного исключения углеводов. Суточное меню при дисплазии обязательно должно состоять из нежирной рыбы, морепродуктов, бобовых культур, творога и твердого сыра, дополненных овощами, несладкими фруктами. В небольшом количестве в ежедневном питании нужно использовать орехи. По необходимости может быть назначен витаминный комплекс, особенно детям.
Пить лекарственные препараты следует под контролем врача, поскольку универсальной таблетки от дисплазии нет и предугадать реакцию конкретного организма даже на самый безопасный медикамент нельзя. В терапию для улучшения состояния соединительной ткани при ее дисплазии могут быть включены:
- Вещества, стимулирующие естественную выработку коллагена – аскорбиновая кислота, витамины В-группы и источники магния (Магнерот).
- Лекарства, нормализующие уровень свободных аминокислот в крови – Глутаминовая кислота, Глицин.
- Средства, помогающие минеральному обмену – Альфакальцидол, Остеогенон.
- Препараты для катаболизма гликозаминогликанов, преимущественно на хондроитин сульфате – Румалон, Хондроксид.
Ввиду того, что эту патологию соединительной ткани не считают болезнью, давать рекомендацию к проведению операции врач будет, если пациент страдает от деформации опорно-двигательного аппарата, либо дисплазия может привести к летальному исходу из-за проблем с сосудами. У детей хирургическое вмешательство практикуется реже, чем у взрослых, врачи стараются обойтись мануальной терапией.
источник
Выделить одну причину развития дисплазии соединительной ткани у детей невозможно. Существуют различные факторы, способные привести к возникновению патологии. В зависимости от связи с наследственностью выделяют две формы дисплазии:
- недифференцированная, характеризующаяся выраженными клиническими проявлениями, но не имеющая наследственного характера;
- дифференцированная — связанная с генетическими изменениями.
Все факторы риска развития болезни делят на врожденные и приобретенные. К врожденным относят генетические мутации в генах, кодирующих белки соединительной ткани, например, коллагена или фибриллина. Приобретенные факторы представлены следующими состояниями: вредные привычки у матери во время беременности, нерациональное питание, негативные экологические условия и др.
Для оценки прогноза и характера течения патологии врачи определяют тип дисплазии — дифференцированный или недифференцированный. Первая форма заболевания имеет установленную наследственную причину, например, синдром Марфана, Альпорта и др. Для диагностики дифференцированного варианта проводят генетические исследования у ребенка и родителей.
Недифференцированная дисплазия встречается чаще. Однозначно определить причину при этом не удается. Системные нарушения в структуре соединительной ткани приводят к различным клиническим проявлениям с поражением различных систем и органов. Для постановки подобного диагноза врач должен исключить наследственные синдромы.
Симптомы дисплазии в детском возрасте принято разделять на две группы: висцеральные и фенотипические. Они выявляются во время обследования у лечащего врача. Фенотипические признаки видны при внешнем осмотре. К ним относят:
- удлинение пальцев, стоп и кистей;
- различные варианты деформации грудной клетки;
- повышенная подвижность суставов. Например, ребенок может переразгибать локти или колени;
- появление варикозной болезни в подростковом возрасте;
- ранняя близорукость;
- ассиметричное лицо с нарушениями прикуса;
- искривления позвоночника различной степени тяжести;
- Х- и О-образная деформация голеней;
- множественные пигментные пятна и сосудистые сеточки на коже.
Указанные симптомы выявляются у большинства больных с дисплазией соединительной ткани. Они имеют разную степень выраженности.
В диагностике заболевания участвует не только педиатр, но и другие специалисты: кардиолог, пульмонолог, невролог и пр. Это зависит от клинической картины болезни.
Висцеральные проявления характеризуются изменениями работы внутренних органов и нервной системы на фоне дисплазии. Эти признаки не имеют внешних проявлений, поэтому специалисту необходимо тщательно собирать жалобы ребенка и его родителей. Основные висцеральные симптомы:
- плохой сон и повышенная сонливость в течение дня;
- частые головные боли, не имеющие конкретной локализации;
- гипервозбудимость;
- тревожность;
- нарушения работы органов желудочно-кишечного тракта в виде метеоризма, запоров и др.;
- изменение уровня артериального давления;
- признаки поражения мочевыделительной системы: ночное недержание мочи и т.п.
При выявлении указанных симптомов родителям необходимо сразу обратиться за медицинской помощью. Специалист подберет необходимое обследование и сможет поставить точный диагноз.
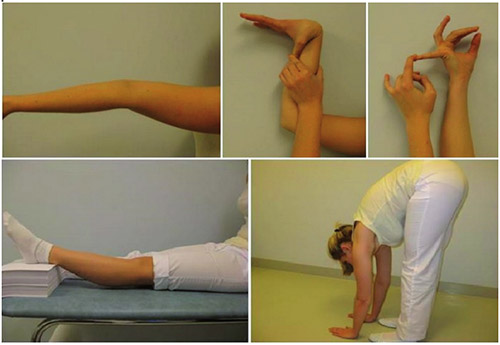
Дисплазия соединительной ткани у детей выявляется при комплексном обследовании. Оно начинается с изучения имеющихся жалоб у ребенка и его родителей. После этого проводится внешний осмотр с оценкой степени подвижности суставов по шкале Бейтона. Врач проводит измерение длины стоп, рук и ног, а также замеры охвата головы и груди.
Проводятся дополнительные лабораторные и инструментальные методы. Для выявления заболеваний сердечно-сосудистой системы показано выполнение электрокардиографии, ЭхоКГ и УЗИ магистральных сосудов. Для оценки состояния тазобедренных суставов и других частей опорно-двигательного аппарата проводят рентгенографию или компьютерную томографию. При симптомах поражения внутренних органов назначают их дополнительное обследование.
Терапия, позволяющая полностью избавиться от дисплазии соединительной ткани, не разработана. В основе патологии лежит врожденный или приобретенный генетический дефект, который невозможно исправить. Поэтому лечение направлено на предупреждение развития осложнений болезни и повышение качества жизни пациента.
В качестве лечебных мероприятий используют лекарственные препараты, физкультуру и изменения рациона питания. Терапия подбирается и проводится только под наблюдением лечащего врача.
В лечении применяют различные группы медикаментозных препаратов, улучшающих состояние внутренних органов и нервной системы. Основные используемые классы лекарственных средств:
- витаминные комплексы с добавлением магния. Обеспечивают нормализацию обмена веществ в организме и улучшают работу скелетной мускулатуры и сердца;
- ноотропы — группа лекарственных средств, улучшающих состояние нервной ткани. Современные препараты могут использоваться в раннем возрасте;
- препараты, улучшающие обменные процессы в миокарде. Позволяют предупредить развитие миокардита и его осложнений;
- антибактериальные препараты используются при выявлении у ребенка сопутствующей бактериальной инфекции, например, бронхита или пневмонии;
- успокоительные медикаменты на растительной основе;
- лекарственные комплексы, содержащие коллаген и его предшественники, а также витамин С.
При выборе медикаментозного лечения следует учитывать имеющиеся у ребенка нарушения работы внутренних органов. Все препараты имеют определенные показания и противопоказания к назначению. Их несоблюдение может стать причиной прогрессирования расстройств или развития побочных эффектов.
Клинические рекомендации по терапии дисплазии в детском возрасте указывают, что ребенок с заболеванием нуждается в специальной диете. Она основана на повышении потребления продуктов, содержащих коллаген, или веществ, стимулирующих его образование в организме.
К коллагенсодержащим продуктам относят все виды нежирного мяса, морскую рыбу и водоросли. Стимулируют образование белка соединительной ткани продукты, богатые витамином С. Например, ягоды, соя, печень животных и птиц, бананы и пр.
Диета — важная часть терапии заболевания. Родителям необходимо проконсультироваться по ее поводу с педиатром и диетологом.
Также из рациона питания устраняют фастфуд, жирную, соленую и острую пищу. Употребление кондитерских и хлебобулочных изделий ограничено.
Инвалидность детей с дисплазией связана с изменениями в опорно-двигательном аппарате и сердечно-сосудистой системе. Заболевание приводит к патологиям артерий и вен, деформации позвоночника, грудной клетки и другим негативным изменениям в организме. Для их коррекции врачи проводят оперативные вмешательства, направленные на устранение дефектов. Ребенок при этом нуждается в госпитализации в профильную больницу. Операции проводят после обследования пациента и определения показаний к ним.
Системная дисплазия соединительной ткани в детском возрасте характеризуется множественными клиническими проявлениями — от изменения длины пальцев до тяжелых пороков сердечно-сосудистой системы. Прогноз при своевременном выявлении заболевания благоприятный.
Врачи обеспечивают комплексное лечение, которое тормозит развитие патологических процессов в организме и позволяет предупредить развитие осложнений. Если родители долгое время занимаются самолечением и не обращаются за медицинской помощью, то заболевание может стать причиной гибели ребенка или его инвалидности.
Читайте в следующей статье: акклиматизация у детей
источник
Дисплазия соединительной ткани (от др.-греч. δυσ – «нарушение» и πλάθω – «образую») – нарушение развития ткани, органа, системы органов.
Под дисплазией соединительной ткани понимают такую генетически обусловленную аномалию развития ткани, при которой изменено соотношение фракций коллагена (или отмечается их недостаточность), формируются дефекты как волокнистых структур, так и собственного вещества. Результатом являются множественные дисфункции на всех уровнях организации: от клеточного до организменного.
Соединительная ткань состоит из межклеточного вещества, включений различных клеток и белков (коллагена и эластина). На ее долю приходится более половины всех тканей организма; соединительная ткань выполняет хрящи, связки, сухожилия, костно-мышечный аппарат, формообразующие элементы внутренних органов, подкожно-жировую клетчатку и т. д. и составляет внутреннюю среду организма.
Из-за столь широкой представленности нарушение строения названного вида ткани может проявиться патологией практически любого органа, определяя системность и обширность поражения.
Данные о распространенности патологии весьма противоречивы: по результатам современных исследований, дисплазия соединительной ткани определяется у 13–80% населения.
Обозначающий термин был предложен в конце XX века шотландским врачом Р. Бейтоном как наименование патологии соединительной ткани, при которой снижается ее прочность. Несмотря на распространение и определяющую роль в развитии многих заболеваний и патологических состояний, дисплазия соединительной ткани не выделяется в Международной классификации болезней в отдельную рубрику.
Причины заболевания разнообразны; их можно распределить в 2 основные группы: наследственные и приобретенные.
Генетически обусловленное нарушение строения соединительной ткани происходит по причине наследования (чаще по аутосомно-доминантному типу) мутантных генов, отвечающих за кодирование образования и пространственной ориентации тонких волокнистых структур, белково-углеводных соединений и энзимов.
Приобретенная дисплазия соединительной ткани формируется на этапе внутриутробного развития и является следствием воздействия таких факторов в период беременности:
- перенесенные в I триместре вирусные инфекции (ОРВИ, грипп, краснуха);
- тяжелый токсикоз, гестоз;
- хронические инфекционные заболевания мочеполовой сферы будущей матери;
- прием некоторых лекарственных препаратов во время беременности;
- неблагоприятная экологическая обстановка;
- производственные вредности;
- воздействие ионизирующего излучения.
- Дифференцированная дисплазия соединительной ткани (наследственная), к которой относят около 250 патологий (например, синдромы Марфана, Элерса – Данлоса, дерматолиз Алибера, наследственный семейный геморрагический нефрит, артроофтальмопатия).
- Недифференцированная форма, объединяющая множество разнородных форм соединительнотканных заболеваний.
Наследственная форма заболевания встречается достаточно редко, представляет малую долю в общей структуре дисплазий.
Множество исследований указывает на стадийность появления симптомов дисплазии в различные возрастные периоды:
- в период новорожденности наиболее часто о наличии патологии соединительной ткани свидетельствуют малый вес, недостаточная длина тела, тонкие и длинные конечности, стопы, кисти, пальцы;
- в раннем детском возрасте (5-7 лет) заболевание проявляется сколиозом, плоскостопием, чрезмерным объемом движений в суставах, килевидной или воронкообразной деформацией грудной клетки;
- у детей школьного возраста соединительнотканная дисплазия проявляется пролапсом клапанов, миопией (близорукостью), дисплазией зубочелюстного аппарата, пик диагностирования заболевания приходится именно на этот возрастной период.
Достаточно часто проявления дисплазии выражены незначительно, носят скорее косметический характер и не требуют специальной медикаментозной коррекции.
Все симптомы можно условно разделить на внешние проявления и признаки поражений внутренних органов (висцеральные).
Внешние проявления дисплазии соединительной ткани:
- низкая масса тела;
- тенденция к увеличению длины трубчатых костей;
- искривления позвоночного столба в различных отделах (сколиоз, гиперкифоз, гиперлордоз);
- астеническое телосложение;
- измененная форма грудной клетки;
- деформация пальцев, нарушение соотношения их длины, наложение пальцев стоп;
- симптомы большого пальца, лучезапястного сустава;
- врожденное отсутствие мечевидного отростка грудины;
- деформация нижних конечностей (Х- или О-образные искривления, плоскостопие, косолапость);
- крыловидные лопатки;
- различные изменения осанки;
- грыжи и протрузии межпозвоночных дисков, нестабильность позвонков в различных отделах, смещение структур позвоночного столба относительно друг друга;
- истончение, бледность, сухость и сверхэластичность кожных покровов, их повышенная тенденция к травматизации, положительные симптомы жгута, щипка, возможно появление участков атрофии;
- множественные родинки, телеангиоэктазии (сосудистые звездочки), гипертрихоз, родимые пятна, повышенная ломкость волос, ногтей, четко визуализирующаяся сосудистая сеть;
- суставной синдром – избыточный объем движений в симметричных (как правило) суставах, повышенная склонность суставного аппарата к травматизации.
Помимо вышеперечисленных внешних проявлений, для соединительнотканной дисплазии характерны малые аномалии развития, или так называемые стигматы (стигмы) дизэмбриогенеза:
- характерное строение лица (низкий лоб, четко выраженные надбровные дуги, тенденция к сращиванию бровей, уплощение спинки носа, монголоидный разрез глаз, близко посаженные или, напротив, широко расставленные глаза, гетерохромия, косоглазие, низкие верхние веки, «рыбий рот», готическое небо, нарушение строения зубного ряда, деформация прикуса, укорочение уздечки языка, деформации строения и расположения ушных раковин и т. п.);
- особенности строения туловища (расхождение прямых мышц живота, пупочные грыжи, низкорасположенный пупок, возможны добавочные соски и др.);
- аномалии развития половых органов (недоразвитие или гипертрофия клитора, половых губ, крайней плоти, мошонки, неопущение семенников, фимоз, парафимоз).
Единичные малые аномалии определяются в норме и у здоровых детей, не являющихся носителями заболевания, поэтому диагностически достоверным считается подтверждение как минимум шести стигм из перечисленного списка.
Несмотря на распространение и определяющую роль в развитии многих заболеваний и патологических состояний, дисплазия соединительной ткани не выделяется в Международной классификации болезней в отдельную рубрику.
Висцеральные симптомы заболевания:
- патологии сердечно-сосудистой системы – пролапсы или ассиметричное строение створок клапанного аппарата сердца, повреждение структур сосудистого русла (варикозное расширение вен, аневризмы аортального звена), наличие добавочных сухожильных нитей (хорд) сердца, структурная перестройка корня аорты;
- поражение органов зрения – миопия, подвывих или уплощение хрусталика;
- бронхолегочные проявления – дискинезия дыхательных путей, эмфизема легких, поликистоз;
- поражение органов ЖКТ – дискинезии, аномалии строения желчного пузыря и протоков, желудочно-пищеводный и двенадцатиперстно-желудочный рефлюксы;
- патология мочевыделительной системы – опущение почек (нефроптоз), нехарактерное их расположение или полное и частичное удвоение;
- аномалии строения или смещение внутренних половых органов.
Основой корректной диагностики дисплазии соединительной ткани являются тщательный сбор анамнестических данных, всестороннее обследование пациента:
- выявление в анализах крови и мочи оксипролина и гликозаминогликанов;
- иммунологический анализ на определение в крови и моче С- и N-концевых телопептидов;
- непрямая иммунофлуоресценция с поликлональными антителами к фибронектину, разным фракциям коллагена;
- определение активности костной изоформы щелочной фосфатазы и остеокальцина в сыворотке крови (оценка интенсивности остеогенеза);
- изучение антигенов гистосовместимости HLA;
- УЗИ сердца, сосудов шеи и органов брюшной полости;
- бронхоскопия;
- ФГДС.
Данные о распространенности патологии весьма противоречивы: по результатам современных исследований, дисплазия соединительной ткани определяется у 13–80% населения.
Достаточно часто проявления заболевания выражены незначительно, носят скорее косметический характер и не требуют специальной медикаментозной коррекции. В этом случае показаны адекватный, дозированный режим физической активности, соблюдение режима активности и отдыха, полноценный витаминизированный, богатый белками рацион.
При необходимости медикаментозной коррекции (стимуляции синтеза коллагена, биоэнергетики органов и тканей, нормализации уровня гликозамингликанов и минерального обмена) назначаются лекарственные препараты следующих групп:
- витаминно-минеральные комплексы;
- хондропротекторы;
- стабилизаторы минерального обмена;
- препараты аминокислот;
- метаболические средства.
Осложнения дисплазии соединительной ткани:
- травматизация;
- снижение качества жизни при высокой вовлеченности органов, системности поражения;
- присоединение соматической патологии.
В большинстве случаев прогноз благоприятный: имеющиеся аномалии строения соединительной ткани не оказывают существенного влияния на трудовую и социальную активность пациентов.
Видео с YouTube по теме статьи:
источник
Дисплазия соединительной ткани (ДСТ) представляет собой состояние, обусловленное генетически детерминированными аномалиями развития соединительной ткани в эмбриональном/постнатальном периодах и метаболизма для которого характерны нарушения структуры (дефекты) компонентов внеклеточного матрикса (коллагена и волокон), сопровождающееся нарушением функционирования различных органов и систем организма.
Греческий термин «dysplasia» обозначает нарушение любого процесса формирования/образования, применяемое как к тканям, так и ко внутренним органам (Википедия). В литературе часто можно встретить синонимы ДСТ, как «синдром дисплазии соединительной ткани», «дисфункция соединительной ткани», «синдром соединительнотканной дисплазии», «мезинхимальная недостаточность» и др.
В связи с отсутствием единой терминологии и диагностических критериев место ДСТ в рубрикаторе МКБ-10 не определено. Соответственно, дифференцированные/недифицированные синдромы дисплазии СТ располагаются в различных классах и рубриках.
В основе ДСТ лежит мутация генов, которые ответственны за синтез соединительнотканных волокон. ДСТ чрезвычайно многолика и может проявляться патологией/изменениями со стороны практически всех органов/систем, содержащих такие волокна. При этом, количество мутаций и их локализация варьируют в широких пределах, что и определяет большое разнообразие клинических проявлений, а пациенты обращаются к специалистам различного профиля.
Вся совокупность наследственных нарушений соединительной ткани объединяется на основе общности висцеральных/внешних признаков в различные синдромы и фенотипы, для которых характерно многообразие проявлений клинической симптоматики — от субклинических доброкачественных форм до полисистемной/полиорганной патологии с прогредиентным течением (с периодическими остановками, ремиссиями).
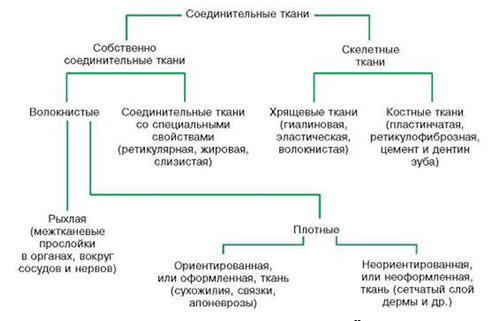
На соединительную ткань (СТ)приходится около 50% массы человеческого тела. Ее структура представлена межклеточным веществом, волокнами и клеточными элементами. Существует множество разновидностей соединительной ткани (рис. ниже), среди которых выделяют плотную оформленную/неоформленную волокнистую ткань; рыхлую неоформленную волокнистую ткань; жировую; костную; хрящевую, ретикулярную ткани, кровь и лимфу. Каждый вид СТ имеет свою специфику.
Функции этого вида ткани чрезвычайно разнообразны:
- участие в формировании структуры органов/тканей (коллаген/эластин-ассоциированные белки);
- опорная функция;
- важнейший регулятор гомеостаза (поддержание водно-солевого равновесия, тканевой проницаемости);
- является ключевым компонентом внутренней среды человеческого организма;
- участвует в процессах иммунной регуляции.
- в значительной степени определяет конституциональное своеобразие индивидуума.
Выделяют две больших группы дисплазии соединительной ткани:
- Дифференцированные дисплазии (с известным типом наследования и конкретным генным дефектом с четкой клинической картиной).
- Недифференцированные дисплазии (нДСТ) — генетически гетерогенные патологии с изменениями в различных геномах и разных сочетаниях с широким спектром клинической симптоматики, которая не соответствует ни одному из дифференцированных заболеваний. Наиболее часто встречается у детей.
Широкая полиморфность заболеваний обусловлена разнообразием комбинаций аллелей разных локусов гена в сочетании со специфическим действием различных неблагоприятных факторов окружающей среды. Также установлено, что определенные синдромы в пределах одной родословной могут иметь признаки аутосомно-рецессивного/аутосомно-доминантного и сцепленного с полом наследования. Структура внешних и внутренних фенотипических проявлений при недифференцированной дисплазии соединительной ткани приведена на рисунке ниже.
Фенотипические проявления ДСТ (генетический дефект) может проявляться в различном возрасте в соответствии с частотой проявления гена и временными закономерностями генной экспрессии, характером и интенсивностью воздействия средовых факторов. Именно период формирования клинических признаков ДСТ может косвенно отражать «значимость» генетического дефекта и вероятность тяжести течения диспластического процесса. Также, необходимо учитывать, что наследственные структурно-функциональные нарушения соединительной ткани, являются негативной фоновой основой для возникновения и развития различной ассоциированной патологии (осложнений).
В настоящий момент данные о частоте встречаемости ДСТ у разных авторов значительно разнятся, что обусловлено зависимостью встречаемости дисплазии СТ от возраста обследованных лиц. Фенотипические признаки ДСТ могут проявляться на протяжении всей жизни: минимальная манифестация и выявление признаков ДСТ приходится на период новорожденности; в период 4-5 лет уже формируются и манифестируют пролапсы клапанов сердца (соединительнотканная дисплазия сердца); в возрасте 5-7 лет – деформации грудной клетки и позвоночника (торакодиафрагмальный синдром), гипермобильность суставов, миопия, плоскостопие; в подростковом возрасте часто ДСТ проявляется сосудистым синдромом.
Критическим периодом манифистирования ДСТ является возраст 13-15 лет (подростковый период), когда отмечается наивысший прирост признаков несостоятельности соединительной ткани, что обусловлено значительным увеличением общей массы соединительной ткани в периоде максимального роста организма.
У подавляющего большинства пациентов в возрасте старше 35 лет риск появления нового признака ДСТ минимален и основную проблему в этой возрастной группе составляют осложнения уже проявленных диспластических синдромов, которые и определяют риск инвалидизации пациентов и формируют летальные потери.
Негативным моментом является слабая информированность родителей детей с признаками нДСТ, когда родители ребенка с диагностируемой патологией СТ относят ее не к наличию у ребенка системной патологии, а к признакам присущих ребенку на определённой стадии развития (фенотипическим признакам), передающимся по наследству, считая что тот или иной признак характерен и для их других родственников (дедушек, бабушек) и медицинского вмешательства не требует. При этом, родители не осведомлены о том, что дисплазия соединительной ткани у детей свидетельствует о наличии высокого риска развития на ее фоне в дальнейшем заболеваний ЖКТ, сердца, почек, суставов и соответственно, даже не имеют общего представления о том, как лечить дисплазию у детей.
В целом, социальная значимость патологий, которые ассоциируются с ДСТ чрезвычайно высока, поскольку способствует потере трудоспособности/инвалидизации из-за большого числа значимых аномалий мышечной, костно-суставной, сердечной, офтальмологической, гастроинтестинальной и других систем; высокой смертности пациентов от сердечных аритмий, разрыва аневризм, ИБС; патологий репродуктивной системы и общим снижением показателей здоровья населения.
В основе патогенеза ДСТ лежат мутации генов, кодирующих синтез, развитие и пространственную организацию структур соединительной ткани (матрикса, коллагена, белково-углеводных комплексов и структурных белков) в эмбриональном/постнатальном периодах, что проявляется в дальнейшем дефектами основного вещества и волокнистых структур СТ, приводящими к расстройству гомеостаза на различных уровнях (тканевом, органном и организменном) в виде разнообразных морфофункциональных нарушений.
Морфологически ДСТ характеризуется выраженными изменениями гликопротеидов, коллагеновых/эластических фибрилл, фибробластов и протеогликанов.
Единой классификации ДСТ из-за многообразия патологических проявлений до настоящего времени не существует. В зависимости от специфики этиологического фактора принято разделять ДСТ на две группы:
- Дифференцированные ДСТ — группа заболеваний моно-факторного генеза, характеризующиеся определенным генным дефектом, конкретным типом наследования, четкой клинической симптоматикой (синдром Стиклера, синдром вялой кожи, синдромы Марфана и Элерса-Данло, несовершенный остеогенез и другие). В этой группе наиболее распространенными являются наследственные коллагенопатии, эластинопатии, тромбоспондилопатии, ламининопатии. То есть, в основе заболеваний этой группы лежит выраженный дефект единственного конкретного гена. При этом, влияние факторов внешней среды на развитие дифференцированных форм отсутствует вообще или минимально выражено. В литературе описано около 250 моногенных наследственных заболеваний.
- Недифференцированные ДСТ — имеют полигенно-мультифакториальную характер т.е. в основе их генеза лежат мутации множества генов в разных сочетаниях и воздействие различных факторов внешней среды. При этом, набор фенотипических признаков и клиническая симптоматика этих заболеваний ни в одно дифференцированное заболевание не укладываются. В зависимости от вовлеченных в патологический процесс соединительнотканных структур (длинные трубчатые кости, склера глаза, суставно-связочный аппарат, связки хрусталика, крупные сосуды эластического типа, клапаны сердца, сосуды мышечно-эластического типа среднего калибра и др.) выделяют синдром гипермобильности суставов, марфаноподобный, элерсоподобный и смешанный фенотипы, марфаноидную внешность, пролапс митрального клапана. Такое разделение фенотипов нДСТ обусловлено разнонаправленным характером клинических появлений, ассоциированной патологией и специфическими осложнениями, что позволяет косвенно определять трудоспособность и прогноз для жизни пациента.
В основе непосредственной причины ДСТ лежат различного рода мутации в период эмбрионального/постнатального развития ребенка. К мутагенным факторам, оказывающим влияние на плод, относятся: отягощенное течение беременности (гестоз, внутриутробная гипоксия, анемия, недостаточность плаценты и др.), наличие аномалий и пороков развития, реанимация в анамнезе, вредные привычки матери (употребление алкоголем, курение), неполноценное питание, выраженные стрессы, инфекционные заболевания урогенитального тракта, прием во время беременности медикаментов, ОРВИ. Определенную роль в дезорганизации СТ могут играть и такие экзогенные факторы, как профессиональные вредности, неблагоприятная экологическая обстановка.
Характеризуется ясной и четко описанной клинической картиной, присущей тому или иному синдрому. В силу множества синдромов дифференцированной дисплазии (синдром Криста-Сименса-Турена, Альпорта, Марфана, Шегрена, Элерса-Данлоса, синдром гипермобильности суставов семейного характера, несовершенный остеогенез, буллезная форма эпидермолиза, «болезнь хрустального человека» и другие, описать клинику которых в пределах одной ознакомительной статьи невозможно. Выделим лишь несколько из них.
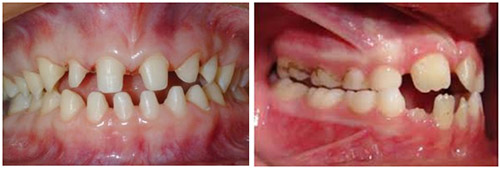
Эктодермальная дисплазия манифестирует практически сразу после рождения ребенка и длится всю жизнь. Проявляется исключительно у мальчиков, а у девочек (гетерозиготных) могут отмечаться изменения зубов (рис. ниже) типа микро- и гиподонтии (маленькие зубы/отсутствие зубов).
Большинство из рожденных с эктодермальной дисплазией имеют Х-хромосомой форму с локализацией мутации в генах — Xql2-ql3. Характерными клиническими признаками являются низкорослость и характерный старческий вид лица (большой лоб с выраженными лобными буграми и надбровными дугами («олимпийский лоб»), запавшая переносица и щеки, широкие скуловые кости, седловидный маленький нос с гипоплазией крыльев, вывернутые полные губы, большие деформированные уши и массивный подбородок.

Кожа вокруг рта за счет деформации зубов может иметь складки. Старческий вид обусловлен снижением нижней трети лица при полном отсутствии зубов и резкой выраженностью супраментальной складки.
Для таких пациентов характерны гипоплазия (истончение) кожи и недостаточность потовых, слезных желез их-за их отсутствия, что ведет к каскаду различных нарушений — развития гипертермии (перегрев организма) и является причиной смерти таких детей; конъюнктивитам, осложняющихся кератитом и катарактой. Недоразвитие секреторных желез способствует развитию ринитов, ларингитов, фарингитов, стоматитов, а также — рецидивирующим легочным инфекциям.
Волосы тонкие сухие и редкие, медленно растут. Брови редкие, ресницы отсутствуют, оволосение на и в подмышечных областях скудное. Возможна и полная аллопеция. Гипопластическая кожа истончена, сухая, шелушится, подвержена экземе, бактериальным/грибковым инфекциям.
У женщин эктодермальная дисплазия протекает в смягченной форме, преимущественно в виде очаговых расстройств потоотделения, не резко выраженных зубных аномалий, слабого развития молочных желез. Умственное развитие, как правило, не страдает.
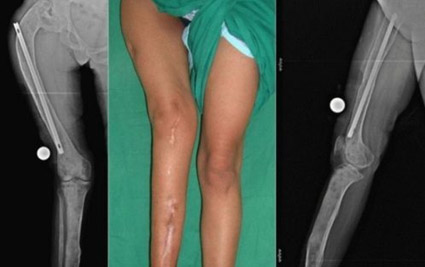
Спондилоэпифизарная дисплазия имеет несколько форм, в основе которых различный тип наследования заболевания. При аутосомно-доминантном типе наследования заболевание манифестирует уже в возрасте 1-2 лет и проявляется хромотой, которая позже перерастает в утиную походку, ограничением движения в крупных суставах, повышенной утомляемостью и болевым синдромом при ходьбе. К 7-9 годам выявляется отставание ребенка в росте относительно здоровых сверстников, выявляются сгибательные контрактуры тазобедренного и коленного суставов. Как правило, заболевание проявляется и искривлением позвоночника (кифоз/лордоз), деформациями сегментов нижних/верхних конечностей (рис. ниже).
Для этой формы характерны нарушения зрения (астигматизм, миопия, помутнение хрусталика, отслойка сетчатки) увеличение печени и селезенки, кардиомиопатия, интеллектуальное развитие не страдает.
Спондилоэпифизарная дисплазия верхних/нижних конечностей при сцепленному с полом механизме выявляется после 5-8 лет жизни ребенка и проявляется отставанием в росте, сколиозом/кифозом, т.е. поражается лишь опорно-двигательный аппарат, выраженных нарушений со стороны суставов не отмечается, так же, как и отсутствие пороков развития внутренних органов, органов зрения. Рост взрослых обычно не превышает 150 сантиметров.
Характеризуется патологией развития скелета, при котором костная ткань замещается фиброзной тканью с элементами диспластически изменённой кости. В основе заболевания — соматическая мутация в гене GNAS1, проявляющаяся замедленной и извращённой оссификацией эмбриона. Наиболее частым ее проявлением является фиброзная дисплазия большой берцовой кости.
Болеют дети старшего возраста. Фиброзная дисплазия, как правило, начинается незаметно, прогрессирует очень медленно и свое активное развитие приостанавливает после момента половой зрелости. В начале заболевания болезненные ощущения отсутствуют. В дальнейшем кости постепенно деформируются, утолщаются и подвергаются искривлению. В частности, бедренная кость после деформации приобретает форму пастушьего посоха (рис. ниже).
Зачастую заболевание выявляется лишь после патологического перелома.
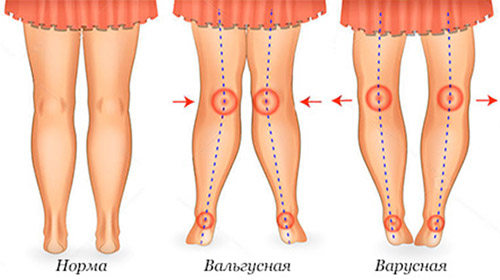
Врожденная диспластические деформации коленных суставов составляет около 1,2% от врожденных патологий опорно-двигательной системы. Различают вальгусный (Х-образный) и варусный (О-образный) тип деформации коленного сустава (рисунок ниже).
Как правило, дисплазия коленного сустава в раннем детском возрасте протекает бессимптомно, однако с 2-3 летнего возраста, когда ребенок начинает активно ходить, симптомы заболевания становятся достаточно выраженными. У детей отмечается фронтальная деформация коленных суставов (одного или обоих), неуверенность при ходьбе, частые падения, незначительная хромота, при приседании — потеря равновесия.
При движениях в колене слышны характерные «пощелкивания». Постепенно развивается сгибательная контрактура сустава, отмечается ограничение ротации голени кнаружи и длины шага. По мере роста симптомы прогрессируют, могут появляться боли в суставах, образуется стойкий вывих надколенника, который смещается кнаружи и вверх.
Может быть одним из обязательных компонентов симптомокомплекса дифференцированной дисплазии СТ (синдром Элерса–Данло, Марфана и др.), а также является одним из явных проявлений недифференцированной ДСТ. Наибольшая гипермобильность суставов у детей выявляется в возрасте 13–14 лет, что обусловлено резким нарастанием и максимальным содержанием эластина, а по мере взросления уменьшается в 3–5 раз (к 25–30 годам), однако в старшем возрасте значительно чаще развиваются различные поражения мягких околосуставных тканей и резко прогрессируют инволютивные процессы в связочно-сухожильном аппарате В основе патогенеза СГС — наследственный дефект коллагена, что выражается гиперрастяжимостью соединительнотканных структур и уменьшением их механической прочности (рис. ниже).
Гипермобильность суставов клинически проявляется различной симптоматикой, которая включает суставные и внесуставные симптомы. Суставные проявления манифестируют в виде:
- Миалгии/артралгии без видимых изменений со стороны мышц/суставов. Чаще проявляются в коленных, голеностопных, а также в мелких суставах кистей.
- Острой суставной/околосуставной посттравматической патологии, которая может сопровождаться бурситом, синовитом.
- Хронической моно/полиартикулярной болью, провоцируемой физической нагрузкой и часто сопровождаемой умеренным синовитом.
- Частых вывихов/подвывихов суставов преимущественно плечевого, пястно-фаланговых суставов, растяжение связок голеностопного сустава.
- Частых переломов костей.
- Поперечного/продольного или комбинированного плоскостопия с развитием осложнений в виде вальгусной деформации и теносиновита голеностопного сустава, бурситов, деформации пальцев.
- Деформаций позвоночника (сколиоз) и появлением болевого синдрома.
Внесуставные проявления проявляются:
- Повышенной растяжимостью, хрупкостью и ранимостью кожи.
- Варикозной болезнью в относительно раннем возрасте.
- Пролапсом митрального клапана.
- Грыжами разной локализации (послеоперационные, пупочные, белой линии живота, паховые).
- Опущением внутренних органов — почек, матки, желудка, прямой кишки.
- Общей слабостью.
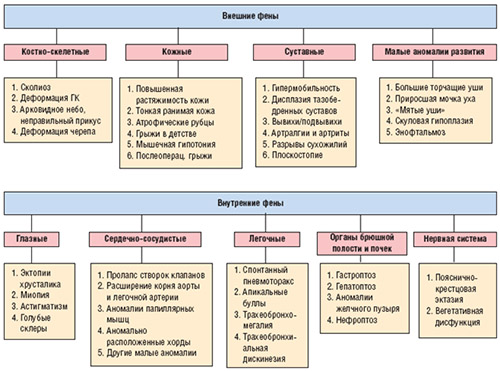
Клинические проявления нДСТ складываются из многих симптомов и являются чрезвычайно вариабельными. Как правило, проявления имеют полиорганный характер, поскольку в патологический процесс вовлекается несколько органов или систем организма. Из большого перечня фенотипических проявлений выделяют малые и большие группы признаков. Наиболее характерные симптомы дисплазии соединительной ткани недифференцированного типа:
- Со стороны опорно-двигательной системы: астеническое телосложение, деформации позвоночника, килевидные/воронкообразные деформации грудной клетки, плоскостопие различных видов, дисплазиятазобедренных суставов, склонность к вывихам/подвывихам суставов, косолапость, гипермобильность суставов, Х/О-образные формы конечностей, непропорциональное удлинение конечностей.
- Со стороны сердечно-сосудистой системы: торакодиафрагмальный синдром, изменения сердечных клапанов (пролапс митрального клапана), поражение артерий (варикоз), аритмический синдром, бифуркационно-гемодинамические аневризмы, идиопатическая артериальная гипотензия, дисплазия мышечной и фиброзной ткани кровеносных сосудов (фиброзно-мышечная дисплазия), эндотелиальная дисфункция, телеангиоэктазии.
- Со стороны мышечной системы: выраженная недостаточность массы тела.
- Со стороны кожных покровов: гиперэластична, истончена, с повышенной травматичностью с образованием келоидных рубцов и шрамов.
- Со стороны бронхолегочной системы: бронхоэктазы, трахеобронхиальная дискинезия, вентиляционные нарушения, спонтанный пневмоторакс.
- Со стороны ротовой полости и ЖКТ: аномалии прикуса, кариес, генерализованный пародонтоз, задержки роста и прорезывания зубов; гастрит, гастроэзофагеальный рефлюкс, аномалии желчного пузыря, хронический запор.
- Со стороны зрительной системы: косоглазие, астигматизм, разной степени близорукость, удлинение глазного яблока, плоская роговица, дислокация хрусталика, отслойка сетчатки.
- Со стороны почек: нефроптоз, реноваскулярные изменения.
- Внешние признаки — раннее формирование морщин, аномалии прикуса, специфический овал лица (выраженные лицевые асимметрии, низко растущие на лбу волосы, большие уши, «мятые» ушные раковины, гравитационный птоз).
- Со стороны иммунной системы: синдром иммунодефицита, аллергический/аутоиммунный синдромы.
- Со стороны психической сферы: депрессии/повышенная тревожность, невротические расстройства, энурез, нейроциркулярные дистонии, дефекты речи.
Диагностика синдромов дифференцированной дисплазии строится на основе наличия четких клинических признаков, жалоб пациента, изучения семейного анамнеза и данных лабораторного и инструментального обследования. Диагностика недифференцированных форм соединительнотканной дисплазии затрудняется отсутствием единых (общих) алгоритмов диагностики. В основу диагностики нДСТ положена совокупность фенотипических, а также висцеральных проявлений, являющихся специфическими маркерами «слабости» соединительной ткани.
Именно совокупность выявленных фенотипических/висцеральных признаков у пациента позволяет диагностировать конкретный вариант соединительнотканной патологии. Для выявления фенотипических/висцеральных признаков используются различные инструментальные исследования: ультразвуковые (УЗИ почек, органов брюшной полости, ЭхоКГ), электрофизиологические (энцефалограмма, ЭКГ), рентгенологические (рентгенография позвоночника легких, суставов), эндоскопические методы (ФГДС), лабораторные (биохимические показатели крови, иммунный статус, система гемостаза, биопсия кожи, оценка уровня в биологических жидкостях уровня гидроксипролина, определение уровня общего белка и содержание микро/макроэлементов — кальция, фосфора, магния, меди) и другие.
Специфическое лечение соединительнотканной дисплазии отсутствует. Основными принципами лечения дисплазии соединительной ткани у детей являются:
- Патогенетическая терапия — направленна на коррекцию нарушений синтеза/катаболизма гликозоаминогликанов, стимуляцию процессов коллагенообразования, стабилизацию витаминно- минерального обмена и повышение биоэнергетического состояния организма.
- Симптоматическая медикаментозная терапия (купирование боли, улучшение венозного кровотока, прием гепатопротекторов, адаптогенов, бета-блокаторов, седативных препаратов, хирургическое лечение и др.).
- Диетотерапия (рацион питания, обогащенный белком, микроэлементами/витаминами).
- Немедикаментозная терапия (лечебная физкультура, адекватный режим, массаж, физиопроцедуры, санаторно-курортное лечение, психотерапия, ортопедическая коррекция).
С целью коррекции синтеза/катаболизма гликозаминогликанов назначаются препараты структурно-модифицирующего действия: Хондроитинсульфат, Глюкозамин сульфат (Хондроксид, Структум, ДОНА, Румалон и др.). Эти препараты активно участвуют в процессах регуляции метаболизма хондроцитов (стимулируют синтез гликозоаминогликанов/протеогликанов, подавляют синтез энзимов, активируют анаболические процессы в матрикс хряща). Удобно принимать комбинированные хондропротекторы (Артра, Терафлекс, Кондронова, Артрофлекс и др.). Принимать курсами, продолжительностью 2-4 месяца.

Стабилизация/улучшение минерального обмена достигается путем приема пациентом препаратов, нормализующих фосфорно-кальциевый обмен в организме (витамин D2 или при необходимости его активные формы — Оксидевит, Альфа D3-Тева, витамин D3 (Бонвива БОН); различные препараты магния, фосфора, кальция (Эргокальциферол, Кальций D3-никомед, Альфакальцидол, Остеогенон, Упсавит кальция, Оксидевит и др.). При этом, во время приема этих препаратов необходим контроль уровня фосфора, кальция и активности щелочной фосфатазы.
Нормализация реакций перекисного окисления достигается путем назначения Мексидола, Глутатиона, препаратов Селена, витаминов (С, А, Е), цитрусовых биофлавоноидов, полиненасыщенных жирных кислот.
Дозировки, продолжительность курсового лечения и количество курсов приема того или иного препарата определяется индивидуально.
Режим дня. Пациентам с ДСТ при отсутствии выраженных функциональных нарушений со стороны органов/систем рекомендован общий режим с четким чередованием труда и отдыха. Пациентам с несовершенным остеогенезом или значительными отклонениями со стороны костно-суставной системы нужно вести щадящий образ жизни и избегать любой травматизации из-за высокого риска переломов, вывихов/подвывихов суставов (использовать костыли, носить корсет, ортопедическую обувь и др.).
Пациентам не рекомендуются прыжки, бег, приседания, поднятие тяжестей, быстрая ходьба. Также необходимо избегать фиксированного положения (длительного сидения/стояния в одной позе). Оптимальный ритм двигательной активности для пациентов с остеоартрозом на фоне ДСТ — постоянное чередование нагрузки с периодами покоя (по 15-20 минут.).
Психотерапия. Пациентам с ДСТ присуща высокая лабильность нервных процессов и склонность к тревоге и аффективным состояниям в связи с чем им необходима психологическая коррекция поведения. Основная задача — выработка у пациента адекватных установок и линии поведения в семье, коллективе и обществе.
Ортопедическая коррекция — проводится при необходимости с использованием специальных приспособлений, уменьшающих нагрузку на позвоночник/суставы (супинаторы, ортопедическая обувь, наколенники и др.).
источник