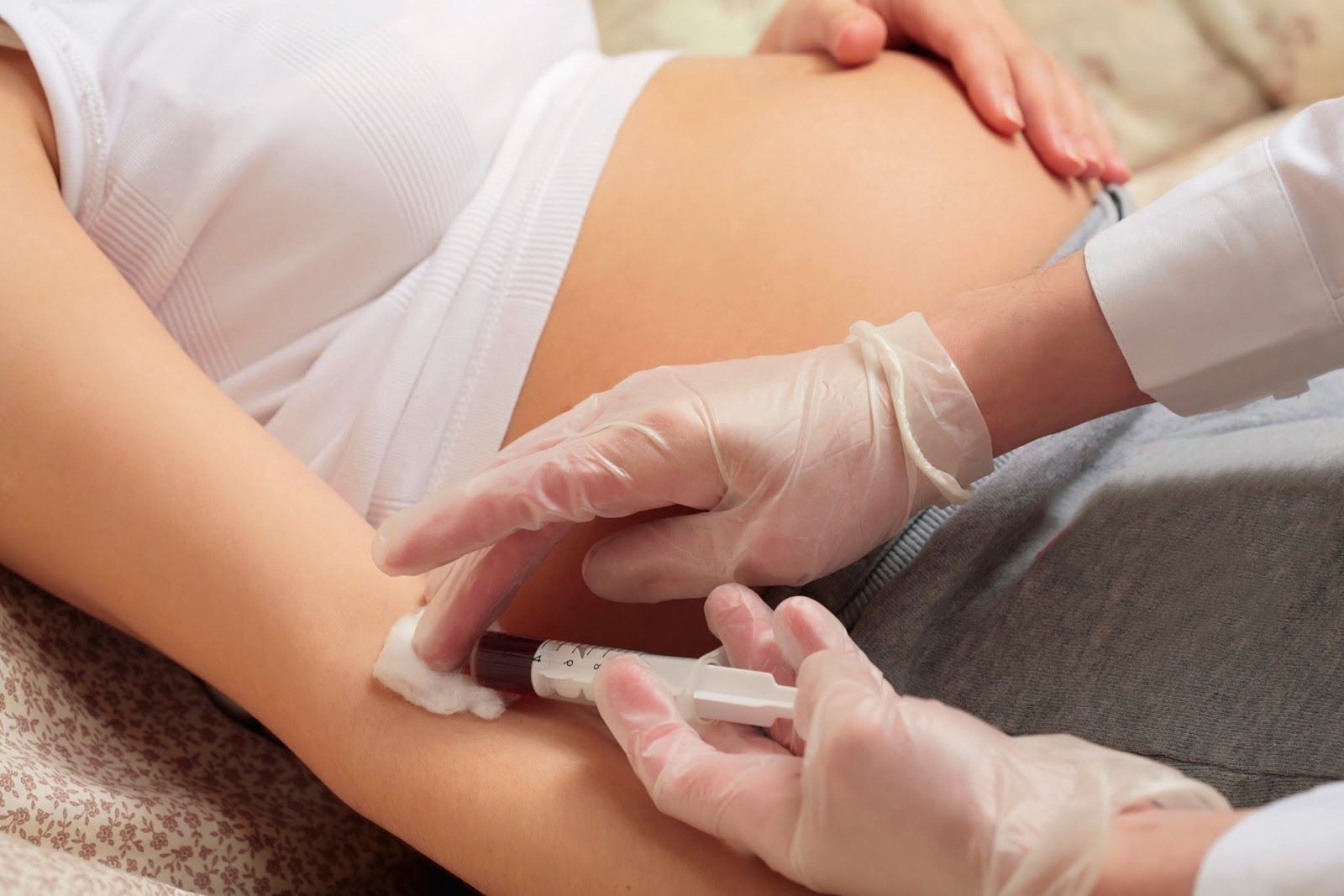
Может только я так загоняюсь, а может и кому пригодится 
Очень часто во время беременности врачи назначают двойнойи тройной тесты (скрининг беременных), что позволяет проверить, нет ли у ребёнка патологий развития. Будущие мамочки народ тревожный и, получив направление на двойной и тройной тесты, запросто могут впасть в панику. А делать этого не следует, поскольку данные исследования (в случае положительного результата) указывают всего лишь на вероятность наличия патологий. Именно поэтому такие тесты называют скрининговыми, а не диагностическими.
Наиболее актуальны эти анализы для:
Что такое скрининг беременных , когда его следует проводить и как самой прочитать результаты.
Когда .Делается в первом триместре беременности, на сроках 8-14 недель.
Зачем .Двойной тест позволяет выявить повышенный риск развития у плода синдромов Дауна и Эдвардса. Кроме того, этот тест информативен также при оценке угрозы выкидышаи остановки беременности на малых сроках.
Как делают скрининг . Исследует кровь беременной. Анализ следует сдавать натощак.
Что включает. Исследуют уровень содержания в крови женщины гормона ХГЧ (свободные субединицы бета –ХГЧ) и содержание протеина РАРР-А.
Кому показан. Приказом департамента здравоохранения г. Москвы № 144 от 04.04.2005 год этот тест включен в схему всех скрининговых обследований всех беременных женщин в первом триместре.
РАРР-А — это сложный белок, который вырабатывается при беременности. Уровень его концентрации в сыворотке крови женщины растёт с каждой неделей. Исследование уровня его содержания важно, чтобы узнать, есть ли у ребёнка риск развития у ребёнка синдрома Дауна. Делать анализ можно уже с 8-й недели гестации.После 14 недель диагностическая значимость РАРР-А теряется. Если уровень РАРР-А понижен, то возможно наличие хромосомных аномалий плода, синдромов Дауна, Эдвардса, Корнели де ЛАНГЕ, угрозы выкидыша и остановки беременности на малых сроках.
ХГЧ (хорионический гонадотропин человека)
Состоит из двух субъединиц: альфа и бета. Для наиболее точной оценки уровня ХГЧ используют тесты на бета субъединицу.
Уровень бета ХГЧ — позволяет судить о том, как протекает беременность. Повышенный уровень бета ХГЧможет указывать на наличие многоплодной беременности, и на то, что срок установлен неправильно, на наличие токсикоза ( и, раннего и, позднего) сахарного диабета у беременной или хромосомной патологии у плода. Пониженный уровень бета- ХГЧ может указывать на наличие внематочной беременности, свидетельствовать об остановке развития беременности, об угрозе прерывания (особенно когда уровень гормона снижается прогрессивно, более чем на 50% от нормы), о хронической плацентарной недостаточности.
Срок (недели)
Содержание ХГЧ,
мЕд/мл
1-2
25-300
3-4
1500-5000
4-5
10000-30000
5-6
20000-100000
6-7
50000-200000
7-8
20000-200000
8-9
20000-100000
9-10
20000-95000
11-12
20000-90000
13-14
15000-60000
15-25
10000-35000
26-37
10000-60000
Когда . Рекомендуют делать на сроках 16-20 недель беременности.
Зачем. Позволяет исключить риск наличия у плода хромосомных аномалий развития (в частности, синдромов Дауна, Тернера, Эдвардса и др.), аномалий развития нервной трубки.
Как. Делают анализ крови (натощак)
Что включает. Исследуется уровень АФП (основной компонент жидкой части крови (сыворотки) формирующего плода), уровень ХГЧ и свободного эстриола (Е3).
Кому показан. Приказом департамента здравоохранения г. Москвы № 144 от 04.04.2005 год этот тест включен в схему всех скрининговых обследований всех беременных женщин в первом триместре.
АПФ (белок альфа-фетопротеина) вырабатывается печенью эмбриона. По его уровню в крови матери можно судить о наличии или отсутствии аномалий в развитии брюшной стенки, пищевода и двенадцатипёрстной кишки будущего ребёнка, о дефектах нервной трубки и некоторых отставаниях в развитии. Слишком низкий уровень АФП может указывать на наличие синдрома Дауна и Эдвардса. Нужно помнить, что изменение уровня АФП не обязательно говорит о какой-либо патологии. Это может быть следствием наличия угрозы выкидыша при фетоплацентарной недостаточности, указанием на то, что вам просто неправильно поставили срок беременности, или даже признаком многоплодной беременности, когда данный белок вырабатывается несколькими эмбрионами и его уровень повышен.
Срок (недели)
Содержание АФП, Ед/мл
Свободный эстриол (Е3) . В выработке этого гормона участвует плацента и печень будущего ребёнка. По уровню Е3 в сыворотке крови беременной можно судить о состоянии плода. В норме уровень эстриола нарастает на протяжении беременности; каждому периоду ожидания малыша соответствует свой уровень Е3. В большей степени мониторинг уровня эстриола показан беременным старше 35 лет, или если будущий отец старше 45 лет. Кроме того, этот анализ нужен, еслиженщина принимала цитостатики и антиэпилептические препараты, если у неё были множественные выкидыши, если по УЗИ обнаружены кальцинаты в плаценте, гипотрофия плода и др.
Норма Эстриола у беременых
Срок (недели)
Содержание Е№, нмоль/мл
6-7
0,6-2,5
8-9
0,8-3,5
10-12
2,3-8,5
13-14
5,7-15,0
15-16
5,4-21,0
17-18
6,6-25,0
19-20
7,5-28,0
21-22
12,0-41,0
23-24
8,2-51,0
25-26
20,0-60,0
27-28
21,0-63,5
29-30
20,0-68,0
31-32
19,5-70,0
33-34
23,0-81,0
35-36
25,0-101,0
37-38
30,0-112,0
39-40
35,0-111,0
Результаты скрининга беременных (АФП, ХГЧ, РАРР-А, свободный эстриол) может измеряться в единицах МоМ. Это международные единицы, и их норма- от 0,5 до 2 для всех показателей во всех тестах.
Однако не торопитесь самостоятельно делать выводы по результатам тестов. Существуют так называемые ложноположительные результаты. Для того, чтобы получить истинную картину, необходимо учитывать множество факторов: возраст и вес будущей матери, её национальность, особенности течения беременности, адекватность постановки срока беременности и даже наличие у женщин вредных привычек.
Кроме того, в разных лабораториях тесты проводятся согласно различным системам расчёта ( в нашей статье результаты по наиболее популярным системам).
Поэтому для того, чтобы быть уверенной в правильности трактовки, обязательно проконсультируйтесь со специалистом- врачом акушером-гинекологом или генетиком.
источник

Мы располагаем передовой лабораторной системой DELFIA-LifeCycle® и высокочувствительным УЗИ-аппаратом, с помощью которых удаётся увидеть малейшие отклонения в течении беременности и детально изучить генетический материал. При выявлении нарушений вы получите консультацию опытного гинеколога.
- 3 500 Р Первичная консультация акушера-гинеколога + УЗИ
- 2 200 Р Пренатальный скрининг Delfia-Life cycle I триместра беременности (анализ крови)
- 2 500 Р Экспертное акушерское УЗИ
- 300 Р Забор крови
Двойной тест помогает на ранней стадии беременности выявить признаки, характеризующие необратимые пороки развития плода. Женщинам, входящим в группу риска, исследование просто необходимо, так как при наличии нескольких предрасполагающих факторов – позднего зачатия, перенесённых венерических заболеваний, наследственной предрасположенности, угроза рождения больного ребёнка возрастает.
Из результатов обследования будущая мама узнает обо всех отклонениях, которые могут повлиять на развитие плода, и совместно с супругом принять решение о необходимости сохранения беременности. Если не пройти биохимический скрининг, то при наличии у малыша врождённых хромосомных патологий, шансов на полноценную жизнь в обществе не остаётся ни у малыша, ни у родителей.
врач акушер-гинеколог высшей категории
акушер-гинеколог, гемостазиолог, кандидат медицинских наук
Двойной скрининг проводится в период с 11 по 13 неделю. УЗИ и анализ крови обязательно проходят последовательно, в противном случае обследование даст ошибочные результаты.
С помощью ультразвука устанавливают ряд показателей:
- точный срок беременности;
- многоплодие;
- КТР – размеры плода от кобчика до темени;
- БПР – размер головы;
- количество околоплодных вод;
- анатомические особенности, такие как размер шейной складки (ТВП), носовой кости, мочевого пузыря.
На сроке 11-13 недель они должны соответствовать конкретным значениям. Любые отклонения, например, большая/маленькая голова, большой объём жидкости в области воротникового пространства, трактуются как признаки аномалий развития и требуют уточнения с помощью биохимии крови.
Если обнаруживаются признаки нарушения кровотока, дополнительно назначают доплер-исследование, позволяющее детализировать проблемы кровоснабжения сердца и головного мозга.
Проводится не позднее 3-х дней после УЗИ и только в том случае, если подтверждён срок беременности. Будущая мама сдаёт кровь из вены – желательно утром, натощак. Нужно настроиться на обследование, сохранять психологическое спокойствие, накануне не переутомляться.
При оценке состава крови определяется концентрация 2-х веществ – PAPP-A и β-ХГЧ, которые появляются в организме только в связи с беременностью и являются биохимическими маркерами хромосомных аномалий.
Для оценки результатов двойного теста необходимо учитывать не только показатели биохимического анализа, но и итоги ультразвукового сканирования.
| Срок беременности | PAPP-A | β-ХГЧ |
|---|---|---|
| 9-10 недель | 0,32 — 2,42 | Снижение уровня по отношению к максимальному показателю |
| 11-12 недель | 0,79 — 4,76 | |
| 12-13 недель | 1,03 — 6,01 |
Результаты можно считать соответствующими норме, если показатели не отклоняются больше, чем на 0,5-2 МоМа (коэффициент соотношения фактических данных и среднего значения) в ту или иную сторону.
Сильное понижение β-ХГЧ – признак синдрома Эдвардса, аномальное повышение – синдрома Дауна, если не установлена многоплодная беременность. Снижение концентрации PAPP-A белка позволяет заподозрить патологии 18 и 21 хромосомы.
В каждом случае прогноз делается с учётом индивидуальных особенностей организма и образа жизни женщины, так как курение, лишний вес, сахарный диабет изменяют соотношение белков в крови. При расчёте рисков иногда используют выражение «выше или ниже порога отсечки», то есть отмечено отклонение от порогового показателя 1:250. При результате 1:50 угроза рождения больного ребёнка высокая, при соотношении 1:3000 – минимальная.
Приходите в Медицинский женский центр! Наши врачи смогут грамотно интерпретировать результаты двойного теста и дать объективное заключение о течении беременности.
источник
Элла Домнина Врач-консультант лаборатории, г. Москва
Пренатальный (дородовый) скрининг (или «отбор, просеивание») — это безопасные для будущей мамы и ее ребенка исследования, которые проводятся всем беременным женщинам, чтобы выявить группу риска ряда осложнений беременности.
Одним из вариантов пренатального скрининга является расчет риска врожденной патологии плода, В настоящее время это обследование проводится всем беременным женщинам в I и II триместрах,
Пренатальный скрининг позволяет оценить риск наличия у ребенка хромосомной патологии (синдром Дауна и синдром Эдвардса) и дефектов заращения невральной трубки.
Синдром Дауна — одна из распространенных хромосомных патологий, при которой наблюдается появление дополнительной хромосомы в 21-й паре (трисомия 21). У таких детей характерный фенотип (внешний вид), задержка умственного развития и множество аномалий со стороны внутренних органов и тканей.
Для синдрома Эдвардса (трисомии 18) также характерны множественные пороки развития, в том числе и психомоторного. Как правило, такие дети нежизнеспособны. Это заболевание встречается реже, чем синдром Дауна.
Дефекты заращения невральной трубки (ДЗНТ) — это отсутствие головного мозга (анэнцефалия) и незаращение спинномозгового канала (spina bifida).
Существует несколько видов пренатального скрининга. Одним из них является биохимический скрининг, т.е. определение концентрации некоторых веществ в крови беременной женщины. Для этого будущей маме необходимо сдать кровь из вены, желательно натощак.
Во время исследования оценивается уровень свободной субъединицы b-ХГЧ и ассоциированного с беременностью протеина плазмы (РАРР-А) в I триместре беременности и свободного эстриола (Е3), альфа-фетопротеина (АФП) и b-ХГЧ во II триместре. Выбор именно этих маркеров не случаен. Дело в том, что вне беременности эти вещества либо отсутствуют в крови женщины, либо содержатся в очень незначительном количестве. А образование их происходит в клетках плода или плаценты, откуда потом они попадают в кровоток матери, где их уровень изменяется в зависимости от состояния плода и срока беременности. Появление какой-либо патологии находит свое отражение в отклонении этих маркеров от нормы.
b-ХГЧ (хорионический гонадотропин человека) — специфический гормон беременности, необходимый для ее сохранения. С первых дней после зачатия он синтезируется клетками одной из оболочек плодного яйца (хориона), в последующем это продолжается в клетках плаценты. В норме между 2-й и 5-й неделями беременности концентрация гормона удваивается каждые 1,5 суток, достигая пика на 10-11-й неделе, а затем снижается. Лишь на 33-35-й неделях беременности отмечается вновь небольшое повышение уровня b-ХГЧ, Увеличение содержания гормона в крови, значительно превышающее норму, наблюдается при синдроме Дауна, а снижение позволяет заподозрить синдром Эдвардса.
Однако наибольшую диагностическую ценность этот маркер имеет во II триместре беременности, а в I триместре более информативной является оценка свободной субъединицы b-ХГЧ. При наличии хромосомной патологии изменения концентрации аналогичны таковым у Ь-ХГЧ: синдром Дауна сопровождается повышением, а синдром Эдвардса — уменьшением уровня свободной субъединицы.
Еще один показатель, определяемый на ранних сроках беременности, — это ассоциированный с беременностью протеин плазмы-А (РАРР-А). Он участвует в биохимических реакциях, влияющих на рост и развитие плода, рост и функционирование плаценты, а также участвует в иммунном ответе организма матери. В большом количестве РАРР-А вырабатывается клетками плодной оболочки (трофобласта). С увеличением срока беременности растет и уровень РАРР-А в крови женщины. При синдроме Дауна и синдроме Эдвардса происходит уменьшение его концентрации.
Во II триместре наряду с b-ХГЧ оценивается уровень еще одного гормона — свободного эстриола (главного эстрогена беременности), продуцируемого плацентой, Для его синтеза необходимы вещества, вырабатываемые надпочечниками и проходящие трансформацию в печени плода. Его основная функция — обеспечение роста матки и подготовка молочных желез к лактации. В норме, начиная с момента формирования плаценты, уровень свободного эстриола прогрессивно увеличивается. В первую очередь это отражает состояние фетоплацентарного комплекса, в который включены стенка матки, плацента и сосуды пуповины. Резкое снижение содержания гормона возможно при фетоплацентарной недостаточности, надпочечниковой недостаточности у плода, при синдроме Дауна и синдроме Эдвардса, анэнцефалии и других пороках центральной нервной системы.
Последний биохимический маркер, входящий в скрининговые исследования, — альфа-фетопротеин (АФП). Это один из основных белков плазмы плода. Вначале он синтезируется в желточном мешке (одна из плодных оболочек), а потом — в печени и желудочно-кишечном тракте плода. Рост содержания АФП в крови беременной женщины наблюдается после 10-й недели. К 30-й неделе его концентрация достигает максимума и затем снижается, Изменение именно этого показателя позволяет заподозрить дефект заращения невральной трубки, так как в такой ситуации происходит значительный выход альфа-фетопротеина в амниотическую жидкость (околоплодные воды), откуда он всасывается в материнский кровоток. Т.е. наблюдается увеличение концентрации АФП в крови беременной женщины. Существуют и другие наследственные аномалии развития плода , сопровождающиеся ростом уровня альфа-фетопротеина. А для синдрома Дауна и синдрома Эдвардса характерно снижение АФП.
По количеству оцениваемых биохимических показателей пренатальный скрининг I триместра иначе называется «двойной тест», а II триместра — «тройной тест».
В I триместре пренатальный скрининг рекомендуется провести на 10-14-й неделе беременности (оптимально — на 11-13-й неделе). Во II триместре обследование можно пройти с 14-й по 20-ю неделю (оптимально — на 16-18-й неделе).
Время проведения скрининговых исследований также выбрано неслучайно. При этом учитывается комплекс факторов. Во-первых, это максимальная информативность показателей, во-вторых, срок беременности, на котором проведение дополнительных исследований будет наиболее безопасным для женщины и ребенка.
Одновременное использование еще одного простого и доступного метода -ультразвукового исследования — помогает увеличить точность и достоверность пренатальной диагностики. Скрининг предусматривает проведение УЗ-исследования в I триместре беременности (на 11-13-й неделе). В этот период определяется количество плодов в матке и их жизнеспособность, уточняется срок беременности (по копчико-теменному размеру — КТР), исключаются грубые пороки развития и определяются маркеры хромосомной патологии плода (толщина воротникового пространства, наличие или отсутствие носовой кости). У термина «толщина воротникового пространства» много синонимов, которые можно встретить в литературе или заключении УЗ-специалистов: ТВП, шейная прозрачность, ширина шейной складки, воротниковая зона, NT. В любом случае речь идет о скоплении подкожной жидкости на задней поверхности шеи плода. Измерить толщину этого слоя возможно только в I триместре беременности (до 14-й недели), так как в более поздние сроки эта жидкость, как правило, рассасывается. В норме ТВП должна быть не более 2,7 мм. Увеличение этого размера характерно для синдрома Дауна. Также при данной патологии часто не визуализируются носовые косточки у плода.
Чтобы легче было запомнить, когда и какие параметры должны быть оценены, можно воспользоваться приведенной таблицей.
Осталось поговорить о результатах пренатального скрининга: именно с этой темой связано больше всего вопросов и переживаний будущих мам.
Сравнивать результаты одинаковых, но выполненных в разных лабораториях анализов некорректно, так как единицы измерения и нормы часто не совпадают. Это связано с тем, что для проведения исследования в этих лабораториях используются разные тест-системы. И для расчета рисков патологии в настоящее время тоже существует несколько специальных программ со своими нормами. А результаты такого важного обследования, как пренатальный скрининг (где бы он ни был выполнен), должен иметь возможность оценить любой врач-гинеколог. Поэтому полученные данные переводятся в МоМ (специальный коэффициент). Нормы МоМ для любых биохимических маркеров, а также для толщины воротникового пространства (ТВП) — от 0,5 до 2,0.
Для корректировки величины МоМ и расчета индивидуального риска учитываются такие факторы, как количество плодов, масса тела беременной женщины, расовая принадлежность, курение, сахарный диабет, использование вспомогательных репродуктивных технологий (ЭКО). С учетом этих данных проводится индивидуальная коррекция МоМ, в результате чего получают «скоррегированное значение МоМ». Именно его используют затем для расчета индивидуальных рисков. Поэтому все вышеперечисленные факторы должны быть отражены в направительном бланке. Как отдельный фактор риска учитывается возраст будущей мамы. Это связано с тем, что после 35 лет вероятность рождения ребенка с синдромом Дауна увеличивается.
| I триместр | II триместр | |
| Срок беременности (недели) | 10-14 недель (оптимально — 11-13) | 14-20 недель (оптимально — 16-18) |
| Биохимические маркеры (анализ крови) | Свободный b-ХГЧ РАРР-А | АФП Свободный эстриол Ь-ХГЧ |
| Основные УЗ-маркеры | КТР ТВП Носовая косточка |
Расчет риска хромосомной патологии у плода проводится в лаборатории при помощи специальных программ и указывается в цифрах. Существует пороговое значение риска, составляющее 1:250. Это значит, что статистическая вероятность рождения ребенка с хромосомной патологией (синдром Дауна, синдром Эдвардса) составляет 1 случай из 250. Сравнение полученного результата с пороговым значением позволяет выделить женщин группы риска, которым должны быть проведены дополнительные исследования. Для увеличения риска врожденной хромосомной патологии у плода характерно уменьшение цифры в знаменателе этой дроби (например, 1:50 или 1:100).
Врач-гинеколог оценивает результаты пренатального скрининга. При обнаружении каких-либо отклонений беременную женщину направляют на консультацию к генетику. Именно этот специалист решает вопрос о необходимости и методах дополнительного обследования.
Элла Домнина, врач-терапевт,
консультант лаборатории, г. Москва
источник
Одним из достижений современной медицины является наличие достаточно эффективных методов ранней диагностики хромосомных патологий плода – это так называемый биохимический скрининг. На сегодняшний день диагностика хромосомных нарушений очень актуальный вопрос, так как, к сожалению, прослеживается тенденция к увеличению числа хромосомных патологий плода (синдром Дауна, синдром Эдвардса, дефекты нервной трубки), особенно это касается беременных старше 35 лет.
Хромосомные патологии могут возникать как под влиянием неблагоприятных факторов, так и спонтанно, вследствие генных мутаций либо когда мать и отец ребенка являются носителями одной и той же сбалансированной хромосомной перестройки. За всеми этими заумными терминами важно понять одно – беда может постигнуть каждую пару. Поэтому, несмотря на то, что существуют рекомендации Всемирной Организации Здравоохранения (ВОЗ), в которых четко написан перечень обстоятельств, при которых женщинам рекомендуют данный анализ, сознательный врач всегда предложит Вам сдать анализ, независимо от того, попадаете ли Вы в группу риска. Как говорится, если есть блага цивилизации, то почему бы ими не воспользоваться.
Биохимический скрининг – это оценка специфических белков, присутствующих в крови беременной женщины, и служащих маркерами (показателями) отсутствия/наличия хромосомных патологий плода. По сравнению с инвазивными методами диагностики, которые в 2% случаев приводят к выкидышу, биохимический скрининг безвреден. Следует, однако, помнить, что какими бы ни были результаты анализов, это еще не означает, что диагноз поставлен, так как существует ряд причин, по которым показатели анализа могут отклоняться от нормы. При позитивных анализах показано лишь более детальное обследование при помощи других методик (УЗИ, инвазивные методики) и консультация врача-генетика. 10% женщин при биохимическом скрининге имеют в анализах отклонение от нормы и в 97-98% этих случаев у них рождаются абсолютно здоровые дети [1].
«Зачем же нужно лишний раз переживать?» – спросят многие. Дело в том, что хромосомные патологии – это то, что не поддается коррекции или лечению. Нередко плод погибает или рождается с множественными пороками, как в физическом плане, так и в умственном развитии. И этот крест родителям придется нести всю жизнь. Подумайте, готовы ли Вы к такому?
По рекомендациям ВОЗ биохимический скрининг проводится:
- возраст женщины более 35 лет, после 39 лет – обязательно;
- наличие не менее 2 самопроизвольных абортов на ранних сроках беременности;
- применение перед зачатием или на ранних сроках беременности ряда фармакологичесих препаратов;
- перенесенные бактериальные, вирусные (гепатит, краснуха, герпес, цитомегаловирус) инфекции;
- наличие в семье ребенка (или в анамнезе – плода прерванной беременности) с болезнью Дауна, другими хромосомными болезнями, врожденными пороками развития;
- семейное носительство хромосомных перестроек;
- наследственные заболевания у ближайших родственников;
- облучение или другое вредное воздействие на одного из супругов до зачатия;
- заинтересованность супругов в рождении здорового ребенка [2].
Существует два вида биохимического скрининга:
- Двойной тест (биохимический скрининг первого триместра) – проводится с 9 – 13 неделю;
- Тройной тест (биохимический скрининг второго триместра) – проводится с 16 – 20 неделю.
Целесообразно проведение обоих анализов. Скрининги проводятся строго в указанные сроки беременности, так как вне этих сроков показатели анализа будут неинформативными. Далее речь пойдет о двойном тесте. Тройной тест будет рассмотрен в статье «Тройной тест – биохимический скрининг второго триместра».
При двойном тесте оценивается два показателя:
- ассоциированный с беременностью плазменный протеин А (pregnancy-associated plasma protein-A – PAPP-A) – гликопротеин, синтезируемый трофобластом на протяжении всей беременности. Его уровень растет пропорционально сроку беременности. Снижение данного показателя в 2,5 раза и более ниже нормы, наряду с повышением второго показателя, может свидетельствовать о вероятности синдрома Дауна [3].
- бета-субъединица хорионического гонадотропина человека (бета-ХГЧ) – гликопротеин, продуцируемый трофобластом плаценты. ХГЧ поддерживает активность желтого тела с 8 дня овуляции и является основным гормоном ранней беременности [2]. Повышение показателя ХГЧ в 2,5 раза и более, наряду со снижением первого показателя, может свидетельствовать о вероятности синдрома Дауна [3].
Выявляемость синдрома Дауна в результате двойного теста достигает 70% при 5% ложноположительных результатов [2]. Двойной тест проводится на основе анализа крови из вены, взятого натощак. Стоимость анализа различна для разных лабораторий и составляет порядка 120 грн. Для увеличения достоверности анализа следует пройти предварительное УЗИ, на котором врач сможет установить точный срок беременности, что чрезвычайно важно для оценки результатов, так как нормы анализа различны для каждой недели.
Также нормы анализа различны для каждой лаборатории (зависит от реактивов и лабораторной установки), поэтому наряду с абсолютными показателями анализа будут фигурировать нормы для данного показателя на определённом сроке беременности в данной лаборатории. Кроме того, показатель, как правило, пересчитывается в относительные единицы – МоМ (multiples of median – кратное от среднего значения).
Норма МоМ для любого сывороточного маркера в любом сроке беременности составляет 0,5-2.0 МоМ. Изменение какого-то одного показателя биохимического скрининга не имеет существенного значения [3]. Существенным отклонением считается показатель, превышающий 2,5 МоМ.
Показатели того или иного маркера могут отклоняться от нормы по различным причинам – не только из-за повышения риска хромосомных патологий. Об этих причинах относительно каждого показателя можно узнать из статьи «Причины отклонения показателей биохимического скрининга от нормы».
Наиболее достоверные результаты получаются при полноценном пренатальном скрининге – обработке результатов анализа специальной компьютерной программой. При этом учитываются не только результаты биохимического скрининга, но и данные УЗИ, возраст и вес женщины, этническая принадлежность, а также наличие некоторых заболеваний. Результатом работы программы будет рассчитанной для конкретной женщины индивидуальное значение риска хромосомных патологий [3]. Если по результатам такого расчёта врач выдает заключение о низком риске (сравнивается с пороговым значением риска в популяции), дальнейших исследований можно не проводить. В противном случае показаны дальнейшие исследования (3D-УЗИ, амниоцентоз).
Данная программа есть, к примеру, в НИИ ПАГ («Академическая клиника репродуктивного здоровья»), хотя стоимость анализов там гораздо выше, чем в некоторых других лабораториях.
- http://www.lite.in.ua/96.html — статья «Пренатальный скрининг — анализ крови для беременных».
- http://health-ua.com/articles/1401.html — статья «Пренатальная диагностика: вопросы биохимического скрининга», А.А. Рыков, О.В. Рыкова, И.В. Сидорова, Медицинская лаборатория «Діла», газета «Здоров’я України», №19/1, 2006 год.
- http://www.eurolab.ua/blog/romashka/8116/ — статья «Пренатальный скрининг или анализ крови беременных на маркеры патологии плода», Олеся Гетьман.
можете помочь рассшифроваь результат анализа
1. Асоційованний з вагітністью плацентарний білок А — 3,41 МО/л
2. Хоріонічний гонадотропін ( вільний бета- субодиниця)- 22 нг/мл
сдавала на 11 неделе и 6 днях ( после узи)
мне 26 лет ( первая беременность) вес 65
если можно ответ на почту bogeviln@mail.ru
Спасибо большое
Слушайте своё сердце.
У меня все анализы были хорошие.Уровень риска по СД низкий.Ну вот теперь я воспитываю сыночка с СД,и очень его люблю.У моих подруг по несчастью тоже был низкий риск. Я не врач генетик,но моё мнение таково,на скрининге наверно видно очень сильные патологии,а вот наши детки родились в срок,с нормальным весом,у некоторых развитие даже в норме(жаль не у всех).
Здравствуйте. Подскажите пожайлуста. Cегодня надо здать анализ биохимический скрининг 14 недель, но у меня ОРВИ, стоит ли его сдавать на фоне болезни, или пропустить и сдать уже тройной тест в 16 недель. Мне 36 лет. Никаких генетических отклонений в семье не было.
Добрый день. скажите пожалуйста,я очень переживаю, это плохие результаты :
Этническая группа Белая
Вес 62 кг
Рост 163 см
Курение Нет
Алкоголь Нет
Дата последней менструации 16.06.2012
Срок беременности 13 нед. 6 дн.
Менструальный цикл Регулярный
Зачатие Естественное
Проведение стимуляции овуляции Нет
Паритет (количество родов в
анамнезе)
0
Дети с трисомией в анамнезе Т21 (синдром Дауна) — Нет
Т18 (синдром Эдвардса) — Нет
Т13 (синдром Патау) — Нет
Значение РАРР-А 5.853 МЕ/л
Значение МоМ для РАРР-А 0.978 МоМ
Значение free b-hCG 63.25 МЕ/л
Значение МоМ для free b-hCG 2.198 МоМ
Используемые реагенты Roche Diagnostics
БАЗОВЫЙ ВОЗРАСТНОЙ РИСК Трисомия 21 (синдром Дауна) — Средний риск 1:855
Трисомия 18 (синдром Эдвардса) — Низкий риск 1:2234
Трисомия 13 (синдром Патау) — Низкий риск 1:6967
ИНДИВИДУАЛЬНЫЙ РИСК: Трисомия 21 (синдром Дауна) — Средний риск 1:532
Трисомия 18 (синдром Эдвардса) — Низкий риск 1:15964
Трисомия 13 (синдром Патау) — Низкий риск 1:49776
РЕКОМЕНДАЦИИ: Проведение дополнительной УЗИ-диагностики.
За ранее благодарна
Добрый день. В первом триместе беременности был проведен 1 скрининг, результаты: РАРР 0,5 МОМ, хгч 1,3 мом. Говорят, что первый показатель ниже нормы на 2 единицы. Начинать бить тревогу? 2 скрининг на следующей неделе, срок по подсчетам врача уже будет 16 недель. Мне 28, вес 60 кг, рост 164 см.
А единицы измерения рядом написаны? И в какой лаборатории сдавали?
Добрый день. На 12 нед. беременности я сдала двойной тест. Получив результат, разобраться очень сложно, потому как в бланке анализа не указаны показателели нормы. Просьба прокомментируйте пожалуйста результат: РАРР-А (інт) 6 945; бета-ХГЧ (інт)-1 42,13. Мне 27 лет.
Здравствуйте, сдала анализы беременность11-12 недель, к врачу на прием через неделю, переживаю за свои анализы, помогите, прокомментируйте,пожайлуста, мне 36 ле. РАРР-белок -12,25, Альфа-етопротеин АФП 10,2
ХГЧ-100838.
Сразу оговорюсь, я не врач, просто много читала статей на эту тему.
Судя по тем, нормам анализов, которые есть у меня, ваши анализы вполне нормальные. Вот только странно, что АФП сдаете так рано, обычно его сдают на 15-20 неделе. А в Вашей распечатке результатов лаборатория норм не дает? Разные лаборатории просто несколько разные нормы дают в зависимости от методики исследований. В любом случае, причин для беспокойства я не вижу.
Приветствую Вас на страницах своего блога!
Я – самая обычная девушка. Наиболее чудесным в своей жизни считаю рождение дочери, а еще просто обожаю путешествовать, заботиться о здоровье и следить за фигурой.
Также успешно сочетаю две профессии: первая и любимая – разработка сайтов и тестирование, вторая и не менее любимая – визаж. Но в этом блоге будет только об увлечениях 🙂
источник
У современной беременной девушки есть возможность с определенной долей вероятности узнать правду о генетическом здоровье ребенка. Достаточно пройти дородовый скрининг, сдав двойной и тройной тесты. Про то, что вероятности лишь доля – это сущая правда)) Дело в том, что по результатам пренатального (дородового) скрининга вы не получите точного ответа: есть у ребенка заболевание или нет. В заключении будет написана лишь цифра вероятности развития генетической поломки у плода. Эта вероятность будет выражена в соотношении, например 1:200, что означает на 200 здоровых детей может родиться один больной. И как дальше с этим знанием жить?
Точный ответ на вопрос болен ребенок или нет могут дать лишьинвазивные методы обследования (биопсия хорионы,амино- и кордоцентез). Информативность данных исследований приближается к 100% (но не равно 100%!), однако при их проведении вероятность прерывания беременности колеблется от 3 до 7%. На такой риск можно пойти только при условии полнейшего отрицания рождения ребенка с генетической патологией. Но что делать, если ты понимаешь, что будешь любить любого малыша? В этом случае можно отказаться от прохождения генетических тестов, и врачи не в праве давить в этом вопросе.
Скрининговые обследования нужны только для определения генетического здоровья плода, и эти данные никоим образом не влияют на ведение беременности и родов. Без данных скринига маме не могут отказать в госпитализации в тот или иной роддом, как это могут сделать без анализов на инфекции. Знать или не знать особенности вынашиваемого ребенка – это только личноежелание женщины!
Поэтому до того, как начать делать генетические тесты и обследоваться, решите для себя вопрос: – Что вы будете делать, если результаты исследований будут тревожные? – прерывать беременность или нет. Если вы принимаете решение беременность не прерывать в любом случае, то подумайте, хотите ли вы придирчиво изучать состояние здоровья вашего ребенка до момента его рождения с помощью генетических тестов? Во многих странах это имеет смысл хотя бы потому, что с родителями, у которых высокий риск рождения ребенка с то или иной аномалией(или это уже подтвержденный факт), во время ожидания ребенка проводится определенная работа, том числе психотерапевтическая, они готовятся к рождению особого ребенка. В нашей стране, увы, родители остаются одни со своими страхами, сомнениями, тревогами и мама вместо того, чтобы спокойно носить ребенка, часто находится в крайне подавленном состоянии.
После такого долгого вступления, перейдем непосредственно к скринингу.
У человека непосвященного в голове может возникнуть путаница в цифрах: двойной тест сдается в I триместре, а тройной – во II. И никак не наоборот))
Дальше все просто. В двойном тесте определяют два маркера генетических заболеваний плода (b-ХГЧ, PAPP-A), а в тройном три (АФП, b-ХГЧ, эстриол).
Но начать лучше с УЗИ. Его надо сделать перед двойным тестом, в 10-14 недель (идеально в 11-13). Во времяультразвукового обследования врач сможет максимально точно определить срок беременности и скажет, сколько малышей живет у мамы в животе)) Эти данные в дальнейшем пригодятся для оценки результатов двойного и тройного трестов. Также во время УЗИ измеряется толщинаворотникового пространства (ТВП) плода. ТВП – это скопление подкожной жидкости на задней поверхности шеи плода. Измерить эту величину можно только в I триместре беременности до 14 недели, т.к. в более поздние сроки эта жидкость рассасывается. В норме ТВП должна быть не более 3 мм. Увеличение этого размера характерно для синдрома Дауна. Также при данной патологии часто не видны носовые косточки. Но только у 30% детей, у которых внутриутробно обнаруживаются эти признаки, после родов оказываются какие-то генетические аномалии. Поэтому врачи копают дальше.
Все полученные на УЗИ показатели вносятся вспециальную таблицу, там же записывается возраст, весмамы, принимаемые лекарственные препараты, отношение к курению и алкоголю и т.д. Эта таблица будет нужна врачу, когда будут получены результаты биохимического анализа крови, чтобы свести все данные воедино и определить риск развития генетической патологии у плода.
С результатами УЗИ на руках можно приступать к двойному тесту. В нем ничего страшного нет, это обычный анализ крови из вены. Как я уже писала выше, в лаборатории будут определять содержание b-ХГЧ и PAPP-A в вашей крови. Сдается этот анализ натощак. Хотя в первом триместре беременности, в разгар токсикоза, это «натощак» звучит, как издевательство(((
Какое бы заключение вы не получили по результатам двойного теста, для точности диагностики необходимо провести тест тройной. Он расширенный и более информативный. Тройной тест проводится с 16 по 20 неделю беременности (оптимально 16-18 недель), и так же строго натощак. Исследуется содержание таких белков плазмы крови, как АФП, b-ХГЧ, эстриол. Обратите внимание, что для проведения тройного теста используются данные УЗИ, которые получены в 10-14 недель.
Результаты двойного и тройного тестов вводятся в специальную компьютерную программу, которая рассчитывает индивидуальный риск хромосомных заболеваний плода (синдром Дауна, синдром Эдвардса и т.д.). В различных лабораториях приняты свои единицы измерения. Чтобы не путаться в абсолютных цифрах, принято выражать результаты с помощью МоМ (multiples ofmedian – кратное от среднего значения) – коэффициента, показывающего степень отклонения показателей конкретного анализа от среднего значения. В норме, МоМдля любого маркера на всем сроке беременности составляет от 0,5 до 2, в идеале – 1. От сюда и получаются результаты. 1: 250, 1:300 и т.д. А теперь самое главное! Изменение показателя лишь одного из белков ни о чем не говорит. Они могут менять свои концентрации в зависимости от роста, веса, пола, многоплодной беременности и т.д. А когда, допустим, возраст будущей мамы превышает 35 лет, то по результатам сводной таблицы, о которой я писала выше, компьютер может сразу выдать большой риск генетических заболеваний, только исходя из статистических данных.
Так или иначе, в настоящее время единого универсального рецепта по применению двойного или тройного теста в практическом здравоохранении нет. Точность результатовзависит от соблюдения методики исследования и корректности подсчета индивидуального риска. Стремление ученых повысить эффективность метода должна привести к существенному расширению спектра биохимических маркеров, используемых в повседневной практике. На сегодняшний день поиск новых маркеров продолжается.
Для особо любопытных девушек, напишу несколько слов о предметах исследования))
b-ХГЧ (хорионический гонадотропин человека) – особый гормон, необходимый для сохранения беременности. Он начинает выделяться клетками хориона (одной из оболочек плодного яйца) после зачатия. В первый месяц его концентрация удваивается каждые 36 часов, максимальное значение достигается к 10-11 неделе. Теперь вы понимаете, почему надо успеть сдать анализы именно в это период? Понижение концентрации может говорить об угрозе выкидыша, а также о возможных проблемах в развитии малыша, в том числе синдроме Эдвардса. Если уровень гормона значительно превышает норму, то это повод заподозрить у плода синдром Дауна. Обратите внимание, что при многоплодной беременности повышенный показатель b-ХГЧ — норма.
РАРР-А (ПАПП-А) – белок, который определяется только во время беременности. Уровень РАРР-А в крови будущее мамы растет весь срок беременности. Но при синдромах Дауна и Эдвардса его концентрация уменьшается.
АФП – это белок, который вырабатывается печенью плода и попадает в кровь матери. Определение его уровня в крови матери используется для диагностики дефектов нервной трубки, но изменение его уровня может указывать также на дефекты брюшной стенки плода, атрезию пищевода и двенадцатиперстной кишки, некоторых аномалий почек и мочевыводящих путей, синдрома Шерешевского-Тернера, некоторых видов отставания внутриутробного развития плода и заболеваний плаценты. Низкие уровни АФП могут быть связаны с синдромом Дауна.
Эстриол — женский половой гормон, который вырабатывается плацентой и печенью плода. Понижение эстриола может быть признаком синдрома Дауна. Но такое может наблюдаться и при недостаточном питании матери или при приеме антибиотиков.
источник
В списке исследований для прохождения каждой женщины, ожидающей ребенка, имеется биохимический скрининг. Что это такое? Какова его достоверность и точность? Нужно ли его проходить всем? Этими и многими другими вопросами задаются будущие мамы, получая направление.
На сегодняшний день существует 2 основных вида:
Они направлены на определение врожденных пороков, аномалий развития у будущего ребенка, но делаются в разное время.
Дубль – тест, двойной тест, перинатальный скрининг при беременности — эти разнообразные названия часто пугают и вызывают лишь один вопрос «Что это такое?».
В действительности за этим списком разнообразных и сложных терминов скрывается одна и та же процедура. Она включает в себя ультразвуковое исследование состояния плода и околоплодных оболочек, биохимический анализ крови.
Исследование крови матери позволяет определить риски возникновения некоторых генетических заболеваний.
Прохождение биохимического скрининга приходится на срок 11-13 недель. На этом сроке в крови женщины содержатся 2 важных показателя:
Вещества называют маркерами возможных патологий развития ребенка.
Если проводить данное исследование раньше или позже указанного срока, оно будет неинформативно и покажет ошибочные результаты.
Скрининг обязателен для всех женщин, но особое внимание должны уделить:
- женщинам в возрасте старше 35 лет;
- беременным, у которых уже рождались дети с патологиями;
- пациенткам, в семье которых есть случаи генетических и хромосомных заболеваний.
Исследования, проводимые при биохимическом скрининге, направлены на определение вероятности развития хромосомных патологий у плода.
В конце первого триместра беременности уже можно выяснить риск возникновения таких заболеваний как:
- Синдром Дауна;
- Анэнцефалия;
- Синдром Эдвардса;
- Расщелина спинномозгового канала.
Синдром Дауна или трисомия по 21 паре хромосом достаточно распространенное заболевание в современном мире. Таким образом, получается не две, а три хромосомы.
Дети с таким диагнозом имеют характерную внешность. С широкими чертами лица, раскосыми глазами и достаточно коротким носом.
Заболевание сопровождается задержкой умственного развития, ДЦП и другими множественными патологиями развития внутренних органов.
Анэнцефалия или отсутствие головного мозга. Определить эту патологию можно на УЗИ. Такие дети нежизнеспособны.
Как и в случае синдрома Дауна появляется лишняя хромосома в 18 паре.
Это заболевание сопровождается большим количеством сопутствующих патологий. К несчастью, такие дети обычно не выживают после рождения.
Незаращение спинномозгового канала или spina bifida представляет собой патологию нервной трубки и поражает спинной мозг.
После рождения малыши не смогут полноценно двигаться и скорее всего, будут парализованы.
Если данная патология имеет сопровождающие отклонения внутренних органов, то ребенок нежизнеспособен.
Для определения вероятности возникновения того или иного синдрома анализируют содержание в крови таких белков как:
- PAPP-A (ассоциированный с беременностью плазменный протеин А);
- β-ХГЧ (бета-субъединица хорионического гонадотропина человека).
Таблица нормальных показателей PAPP-A (мЕд/мл) и β-ХГЧ (нг/мл)
| Неделя беременности | Норма PAPP-A (мЕд/мл) | Норма β-ХГЧ (нг/мл) |
| 8-9 | 0,17 – 1,54 | 23,6 – 193,1 |
| 9-10 | 0,32 – 2,42 | 25,8 – 181,6 |
| 10-11 | 0,46 – 3,73 | 17,4 – 130,4 |
| 11-12 | 0,79 – 4,76 | 13,4 – 128,5 |
| 12-13 | 1.03 – 6,01 | 14,2 – 114,7 |
По своей химической природе этот белок является гликопротеином. В его синтезе важную роль играет трофобласт.
PAPP-A при беременности вырабатывается в организме женщины на протяжении всего срока.
Норма содержания PAPP-A соответствует сроку беременности и растет с его увеличением.
Этот белок также относится к группе гликопротеинов и выполняет важную роль в поддержании беременности на начальных этапах.
Он поддерживает работ желтого тела на эмбриональной стадии развития зародыша.
С увеличением срока беременности ХГЧ падает.
Отклонение как в большую, так и в меньшую сторону от нормы содержания ХГЧ и PAPP-A свидетельствуют о риске возникновения аномалий развития ребенка.
Уменьшение количества PAPP-A в крови женщины совместно с повышение уровня ХГЧ сигнализирует о риске возникновения синдрома Дауна.
Повышенный уровень ХГЧ может возникать при наличии сахарного диабета, многоплодной беременности или сильного токсикоза.
Низкий уровень также может указывает на имеющиеся проблемы.
Снижение концентрации этого белка наблюдается при:
Достоверность расшифровки результатов этого теста не превышает 70%. Поэтому помимо анализа крови необходимо пройти ультразвуковое исследование. Оно более точно поможет определить диагноз.
Случаются варианты ложноотрицательных результатов. В этом случае, скорее всего, заболевания будут выявлены на 2 перинатальном скрининге в 18-20 недель.
Чтобы получить максимально достоверные результаты биохимического скрининга крови необходимо правильно к нему подготовится. Подготовительные мероприятия крайне просты.
Накануне стоит воздержаться от употребления жирной, копченой или слишком соленой пищи. Постараться свести к минимуму употребление специй.
Анализ сдается натощак. Поэтому будет правильно взять с собой еду, чтобы была возможность сразу перекусить после сдачи крови.
Кровь для анализа берут из вены.
Направление на данное исследование дает акушер-гинеколог. Результаты так же сообщает участковый врач.
Очень важно не пропустить необходимый срок для проведения этого анализа. Иначе можно получить недостоверные результаты.
Исследование крови беременной женщины на риск развития патологий происходит около 10 дней.
Результаты обычно сообщают спустя 2 недели.
Результаты обычно пишут в единицах измерения МоМ.
Это не число, которое показывает количественное содержания белка, а показатель отклонения от нормы.
Норма значения МоМ составляет от 0,5 до 2.
Если тест показал результаты выше допустимого порога отсечки, это означает, что вероятность возникновения аномалий развития у ребенка достаточно высока.
Если же исследование показало результат ниже порога отсечки, это сигнализирует о вероятности выкидыша или развитии синдрома Эдвардса у ребенка.
В случае если результаты были негативными, женщине предлагают пройти дополнительные исследования:
- амниоцентез — исследование амниотической жидкости;
- кордоцентез — анализ пуповинной крови;
- консультация генетика;
- дополнительное ультразвуковое исследование.
Эти анализы в свою очередь дадут более точный ответ о возможности рождения больного ребенка.
Если диагноз подтверждается и на других исследованиях, беременной могут предложить осуществить операцию по ее прерыванию.
Решение и выбор остается исключительно за женщиной. В принудительном порядке данное мероприятие не проводятся.
Женщина имеет право в письменной форме отказаться от прохождения скрининговых исследований.
1 скрининг при беременности – очень важная процедура, позволяющая ответить на многие вопросы. В настоящее время эта процедура внесена в список обязательных для беременных.
Автор: Анита Игоревна, педиатр
Специально для сайта kakrodit.ru
источник
Среди всех обследований, которые проходит будущая мама, важное место занимают двойной и тройной тест. Они позволяют заподозрить серьезные отклонения в развитии плода, тяжелые врожденные заболевания. Свое название эти исследования получили по числу анализируемых элементов — биохимических маркеров.
Среди всех обследований, которые проходит будущая мама, важное место занимают двойной и тройной тест. Они позволяют заподозрить серьезные отклонения в развитии плода, тяжелые врожденные заболевания. Свое название эти исследования получили по числу анализируемых элементов — биохимических маркеров.
Риск каких заболеваний может выявить двойной и тройной тесты?
Биохимический пренатальный скрининг, в частности, помогает увидеть риск развития у ребенка хромосомных патологий и дефектов развития центральной нервной системы.
Основные заболевания, для выявления которых делается анализ:
Синдром Дауна — достаточно распространенная хромосомная патология, развивающаяся из-за того, что к 21-й паре хромосом прибавляется еще одна — лишняя — хромосома (трисомия 21). Такая ошибка закрадывается в организм малыша в момент зачатия, и исправить ее нельзя. У детей с этим синдромом наблюдается характерная внешность, задержка умственного развития и множество аномалий развития внутренних органов и тканей. В настоящее время синдром Дауна неизлечим, больному можно только облегчить его проявления и существенно продлить жизнь. Шанс появления таких детей 1 к 1000-1100.
Синдром Эдвардса — хромосомное заболевание, обусловленное появлением третьей хромосомы в 18 паре (трисомия 18). Характеризуется множественными пороками развития. Дети с такой патологией обычно не жизнеспособны, а выжившие страдают тяжелой умственной отсталостью. Встречается в 1 из 7000 случаев.
Дефекты заращения невральной трубки (ДЗНТ), такие как отсутствие головного мозга (анэнцефалия) и незаращение спинномозгового канала (spina bifida). При таких патологиях ребенок либо умирает, либо остается парализованным.
Двойной тест делают в конце первого триместра — с 10-й по 14-ю неделю (оптимально на 11-13 неделе). Оценивают два показателя — уровень свободной субъединицы b-ХГЧ и ассоциированного с беременностью протеина плазмы (РАРР-А). На анализ сдается кровь из вены с утра натощак.
b-ХГЧ (хорионический гонадотропин человека) — особый гормон, необходимый для сохранения беременности. Он начинает выделяться клетками хориона (одной из оболочек плодного яйца) после зачатия. В первый месяц его концентрация удваивается каждые 36 часов, максимальное значение достигается к 10-11 неделе. Понижение концентрации может говорить об угрозе выкидыша, а также о возможных проблемах в развитии малыша, в том числе синдроме Эдвардса. Если уровень гормона значительно превышает норму, то это повод заподозрить у плода синдром Дауна. Обратите внимание, что при многоплодной беременности повышенный показатель b-ХГЧ — норма.
РАРР-А (ПАПП-А) — ассоциированный с беременностью протеин плазмы-А, еще один показатель течения беременности. Он вырабатывается клетками плодной оболочки и влияет на рост и развитие плода и плаценты, на иммунный ответ организма матери. Уровень РАРР-А в крови будущее мамы растет весь срок беременности. Но при синдромах Дауна и Эдвардса его концентрация уменьшается.
Что такое МоМ?
В различных лабораториях приняты свои единицы измерения. Чтобы не путаться в абсолютных цифрах, принято выражать результаты с помощью МоМ (multiples of median — кратное от среднего значения) — коэффициента, показывающего степень отклонения показателей конкретного анализа от среднего значения.
В норме, МоМ для любого сывороточного маркера на всем сроке беременности составляет от 0,5 до 2, в идеале — 1. При различных аномалиях развития плода, от нормы определенным образом одновременно отличаются все значения МоМ в проведенном тесте — их называют профилями МоМ для данной патологии.
Не забывайте, что плохие результаты двойного теста — еще далеко не диагноз, а просто повышенная вероятность болезни у ребенка. На анализ крови влияет множество факторов. Можно пересдать сейчас этот тест, пока не вышли его сроки. Можно потерпеть до второго триместра и оценивать этот анализ вместе с результатами тройного теста (они тоже выражаются в МоМ) и УЗИ. Только не делайте выводы самостоятельно — для этого есть опытные специалисты, которые умеют оценивать риски комплексно для каждой конкретной женщины с учетом количества плодов, массы тела, возраста, расы, вредных привычек, сахарного диабета, принимаемых лекарств и т.п.
источник
Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
При постановке на учет по беременности за женщиной ведется тщательное наблюдение, во время которого оценивается течение беременности, риск возможных осложнений и вероятность их появления, рост и развитие плода, и, безусловно, состояние самой будущей мамы. Для этого беременная проходит обязательное обследование, которое включает достаточно широкий список лабораторных исследований.
Согласно приказу Минздрава РФ № 572 от 1 ноября 2012 года, базовый спектр обследования беременных женщин включает:
1 триместр (с момента оплодотворения до 14 недель)
- общий анализ мочи и крови;
- группа крови и резус-фактор (при отрицательном резусе кровь на группу и резус-фактор сдает и муж);
- биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, печеночные ферменты (АСТ, АЛТ), общий билирубин, прямой билирубин, общий холестерин);
- коагулограмма или свертываемость крови (фибриноген, тромбоциты, агрегация тромбоцитов, время свертываемости, время кровотечения, протромбиновый индекс, АЧТВ – активированное частичное тромбопластиновое время);
- кровь на сифилис (реакция RW);
- кровь на ВИЧ-инфекцию и вирусные гепатиты (В и С);
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококки) и цитологическое исследование;
- обследование на половые инфекции (по показаниям): хламидиоз, уреаплазмоз и прочие;
- двойной тест (в сроке 11-14 недель): определение плазменного протеина А (РАРР-А) и бета-ХГЧ для исключения тяжелых пороков развития (синдром Дауна, синдром Эдвардса);
- кровь на краснуху и токсоплазмоз (выявление антител типа М и G).
2 триместр (с 14 по 28 неделю)
- общий анализ мочи при каждой явке;
- общий анализ крови перед выходом в декрет (30 недель);
- коагулограмма по показаниям;
- биохимический анализ крови перед декретом;
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококк), цитологический мазок по показаниям;
- кровь на ВИЧ-инфекцию и вирусные гепатиты, сифилис перед декретом;
- кровь на антитела, ПЦР мочи, отделяемого влагалища на краснуху, цитомегаловирус и токсоплазмоз;
- тройной тест: бета-ХГ, эстриол и альфафетопротеини (АФП) в 16-18 недель.
- общий анализ мочи при каждой явке;
- общий анализ крови в 30 и 36 недель;
- мазок на гонококки и грибы в 30 и 36 недель;
- кровь на сифилис, ВИЧ-инфекцию и вирусные гепатиты в 30 и 36 недель;
- коагулограмма по показаниям;
- биохимический анализ крови в 30 недель;
- кровь на антитела к краснухе и токсоплазмозу по показаниям.
Общий анализ крови и мочи (ОАК и ОАМ)
В общем анализе крови определяется количество эритроцитов и гемоглобин, которые необходимы для переноса кислорода. Также в ОАК изучается количество лейкоцитов и СОЭ, что в норме при беременности несколько повышено. Тромбоциты участвуют в свертывании крови, их определение при беременности также необходимо.
В ОАМ изучается содержание лейкоцитов, наличие/отсутствие белка, плотность и реакция мочи и присутствие патологических структур и веществ (цилиндры, бактерии, глюкоза и прочие). ОАМ — чаще всего сдаваемый анализ, который помогает заподозрить или определить патологию беременности (сдается при каждой явке на прием).
Группа крови и резус-фактор
Группа крови и резус-фактор необходимы в случае экстренной гемотрансфузии при кровотечении (например, предлежание плаценты), при отрицательном резусе необходим анализ крови на группу и резус-фактор для исключения или лечения резус-конфликта.
Учитывая повышенную нагрузку во время гестации на все органы беременной, сдается БАК дважды за всю беременность (по показаниям чаще), который позволяет оценить работу внутренних органов.
Кровь на сифилис, вирусные гепатиты и ВИЧ-инфекцию
Исследование проводится трижды за беременность и позволяет выявить перечисленные инфекции, наличие которых неблагоприятно сказывается на развитии плода, а также на состоянии женщины во время беременности.
Мазок на микрофлору и цитологию с шейки матки и влагалища
Мазки на микрофлору сдаются трижды за период беременности и позволяют выявить кольпиты, цервициты, которые способны спровоцировать инфицирование плодных оболочек и плода. Цитологическое исследование исключает предраковые и раковые процессы шейки матки.
Определяются антитела класса IgМ и IgG к перечисленным инфекциям и позволяют выявить приобретенный иммунитет или его отсутствие, а также острый процесс, наличие которого неблагоприятно для плода.
Показатели свертывающей системы крови при беременности несколько повышены, анализ на коагулограмму позволяет выявить угрозу тромбозов у женщины, прерывания беременности и преждевременных родов. Также исследование свертываемости крови необходимо для подтверждения гестоза и его лечения.
Двойной и тройной тест
Проводится для определения степени риска врожденной патологии плода и хромосомных нарушений.
- в случае низкого гемоглобина и эритроцитов в ОАК говорят об анемии,
- при значительном повышении лейкоцитов и СОЭ подозревают воспалительный процесс в организме беременной,
- увеличение эозинофилов – аллергию или глистную инвазию,
- при снижении или увеличении тромбоцитов – нарушение свертывающей системы крови или гестоз.
- обнаружение в ОАМ лейкоцитов, бактерий цилиндров свидетельствует о воспалении мочевыделительной системы,
- наличие белка заставляет думать, в первую очередь, о гестозе.
Подробнее об анализе мочи при беременности — в нашей отдельной статье.
Группа крови и резус-фактор
Если у беременной определен отрицательный резус-фактор, а у ее супруга – положительный, то она ежемесячно, а после 30 недель каждые 14 дней сдает кровь на титр антирезусных антител. Появление их, и, тем более, увеличение в динамике свидетельствует о резус-конфликте.
Биохимический анализ крови
- увеличение печеночных ферментов, билирубина общего и прямого говорит о патологии печени и/или гестозе,
- возрастание глюкозы крови может свидетельствовать о развитии гестационного сахарного диабета,
- увеличение мочевины и креатинина – о нарушении органов мочевыделительной системы или гестозе.
Коагулограмма
Увеличение показателей свертываемости крови и снижение времени кровотечения говорит о нарушении свертывающей системы, которое наблюдается при аутоиммунных заболеваниях, антифосфолипидном синдроме и гестозе и грозит развитиемКоагулограмма
тромбозов и прерыванием беременности.
Реакция Вассермана (RW), кровь на ВИЧ-инфекцию и гепатиты
Положительные анализы на ВИЧ-инфекцию и сифилис, а также обнаружение антигенов к вирусным гепатитам (Нвs-антиген) свидетельствует об инфицировании беременной и угрожает состоянию плода (назначаются профилактические курсы лечения фетоплацентарной недостаточности).
Мазок на микрофлору влагалища и шейки матки
Обнаружение патогенной или условно-патогенной микрофлоры (в значительном количестве) свидетельствует о кольпите, что чревато воспалением амниотических оболочек, развитием хориоамнионита и внутриутробным инфицированием эмбриона/плода.
По показаниям назначаются дополнительные анализы на выявление инфекций, передающихся половым путем.
Кровь на краснуху, токсоплазмоз и цитомегаловирус
- при обнаружении антител классКоагулограмма
а G и отсутствии антител класса М к перечисленным инфекциям говорит о перенесенной ранее инфекции и наличии иммунитета, - обнаружение иммуноглобулинов класса М – признак острого процесса,
- отсутствие антител и того, и другого класса обозначает, что беременная не встречалась с возбудителями данных инфекционных заболеваний и иммунитет к ним отсутствует.
Двойной и тройной тест
Возрастание показателей двойного и тройного теста говорит о высоком риске хромосомных заболеваний у плода (в частности, синдром Дауна) и внутриутробных пороках развития плода. Но не исключается повышение/снижение показателей при различных состояниях беременной (многоплодие, острое инфекционное заболевание, гормональные нарушения, низкий или избыточный вес и прочие).
При подозрении на хромосомные патологии и врожденные пороки развития плода беременной назначают дальнейшую пренатальную диагностику (тщательное УЗИ, амниоцентез и кордоцентез, консультация генетика).
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
источник