Довольно часто приходится сталкиваться с ситуацией, когда у пациентки выявляется вирус папилломы человека (ВПЧ) высокого онкогенного риска. Как правило, докторами тут же сообщается, что имеется риск развития рака шейки матки. Нередко сразу же назначается довольно агрессивное лечение, проводится биопсия, однако, в целом четко не объясняется, что на самом деле происходит, и каков дальнейший прогноз. И самое неприятное – в большинстве случаев, к сожалению, наши коллеги не следуют четкому алгоритму лечения таких пациенток, который уже достаточно давно существует в мире и является общепринятым в развитых странах.
Итак, если у вас выявлено методом ПЦР наличие вируса папилломы человека (ВПЧ) высокого онкогенного риска – это совершенно не означает, что нужно впадать в панику. В этой находке нет ничего серьезного, это всего лишь повод пройти соответствующее обследование.
- Наличие ВПЧ высокого онкогенного риска не означает, что рак шейки матки обязательно разовьется — вероятность есть, но она очень мала и если вы будете регулярно посещать гинеколога, то даже в случае возникновения, это неприятное заболевание можно будет обнаружить на самых ранних (предраковых) стадиях и полностью его вылечить.
- Вирус папилломы человека проникает в клетки шейки матки и может длительное время не вызывать в них никаких изменений. Этот вирус может быть подавлен иммунной системой, и в последствии не определяться при выполнении анализа. Чаще всего это происходит к 30-35 годам. Соответственно, присутствие вируса в организме после этого возраста заставляет внимательнее относиться к оценке состояния шейки матки.
- Большое значение имеет количество вируса в организме. Обычный анализ методом ПЦР указывает лишь на присутствие вируса папилломы человека в организме, но не отражает его количество. Есть специальный анализ, который выявляет количество вируса ВПЧ.
- В мире не существует ни одного эффективного средства для лечения вируса папилломы человека, как и не используются иммуномодуляторы и прочие препараты. От вируса папилломы человека «вылечить» невозможно. Иммунная система может подавить его репликацию, но никакие препараты (что бы ни утверждалось производителями) не могут помочь иммунной системе подавить этот вирус. Все назначаемые в нашей стране схемы лечения (например, включающие в себя аллокин-альфа, полиоксидоний, панавир, циклоферон, изопринозин и пр.), не имеют никакой доказанной эффективности. Аналогов этих препаратов в развитых странах не существует.
Оставьте свой номер телефона
Довольно часто приходится сталкиваться с ситуацией, когда у пациентки выявляется вирус папилломы человека (ВПЧ) высокого онкогенного риска. Как правило, докторами тут же сообщается, что имеется риск развития рака шейки матки. Нередко сразу же назначается довольно агрессивное лечение, проводится биопсия, однако, в целом четко не объясняется, что на самом деле происходит, и каков дальнейший прогноз. И самое неприятное – в большинстве случаев, к сожалению, наши коллеги не следуют четкому алгоритму лечения таких пациенток, который уже достаточно давно существует в мире и является общепринятым в развитых странах.
Итак, если у вас выявлено методом ПЦР наличие вируса папилломы человека (ВПЧ) высокого онкогенного риска – это совершенно не означает, что нужно впадать в панику. В этой находке нет ничего серьезного, это всего лишь повод пройти соответствующее обследование.
- Наблюдаться у гинеколога. Один раз в год обязательно проходить осмотр у гинеколога с обязательным осмотром шейки матки — кольпоскопией.
- Простого осмотра шейки матки недостаточно — необходимо сделать определенные анализы. То есть ответить на два вопроса: есть ли у вас вирус папилломы человека, и есть ли в клетках шейки матки изменения, которые могут потенциально привести к развитию рака шейки матки. Чаще всего в обычных клиниках и лабораториях берут простой цитологический мазок и мазок методом ПЦР на определение вируса (то есть анализ, который просто ответит на вопрос — есть этот вирус или нет). У этих анализов есть несколько существенных недостатков, которые могут существенно влиять на их точность.
- После 65 лет также необходимо регулярно проходить скрининг на рак шейки матки. К нему, в большинстве случаев, приводит заражение вирусом папилломы человека. Причем, возбудитель мог попасть в организм даже во время сексуальных контактов 10-летней давности, «дремать» в течение длительного времени, а затем привести к развитию злокачественной опухоли. В том случае, если женщина в пожилом возрасте продолжает ежегодно проходить проверку на предрасположенность к раку шейки матки, возможность «вовремя» поймать болезнь и вылечиться от нее повышается в несколько десятков раз.
Мазок с шейки матки берется плоской щеточкой и материал «размазывается» по стеклу:
- врач может не забрать клетки со всей поверхности шейки матки;
- при нанесении на стекло получается мазок с неравномерно нанесенным материалом (где-то толще, где-то тоньше), что не позволяет врачу-цитологу полноценно его осмотреть и корректно оценить все полученные клетки;
- стекло с нанесенным мазком может «засоряться», что так же влияет на качество оценки полученных клеток.
Мазок методом ПЦР в результате покажет есть вирус папилломы человека или нет. По нему нельзя судить о количестве этого вируса, а это имеет значение.
Поэтому в настоящее время наиболее точным методом диагностики является метод жидкостной цитологии. Суть метода заключается в том, что материал забирается с шейки матки с помощью специальной щеточки, которая за счет свой конструкции позволяет захватить клетки со всей поверхности шейки матки и из цервикального канала. Далее щеточка погружается в специальный контейнер с раствором. Это контейнер отправляется в лабораторию. Все клетки с этой щеточки оказываются в специальном растворе, который загружается в сложный аппарат. В нем происходит обработка материала, и после этого клетки тонким и равномерным слоем наносятся на стекло, которое после окраски оценивает врач-цитолог. Помимо этого, аналитический аппарат также «прогоняет» через свой анализатор полученные препараты, что позволяет выявить сомнительные или подозрительные участки и обратить на них внимание врача-цитолога.
Такой подход позволяет рассмотреть все полученные при заборе материала клетки и полноценно их оценить. Это существенно увеличивает вероятность точной диагностики состояния клеток шейки матки и позволяет не пропустить их злокачественную трансформацию.
У жидкостной цитологии, как метода ранней диагностики раковых изменений шейки матки, есть еще два важнейших преимущества:
- Напомним, что клетки после забора находятся в специальном растворе, где они могут храниться до полугода. Используя этот раствор можно также провести анализ на наличие вируса папилломы человека количественным методом (Digene-тест). То есть выявить не только наличие этого вируса, но и узнать его количество, а это имеет значение при интерпретации результатов цитологического анализа и влияет на дальнейшую тактику.
- Из полученного раствора с клетками можно сделать еще один важнейший анализ — определение особого белка Р16ink4a. Определение этого белка позволяет прояснить ситуацию при выявлении измененных клеток шейки матки, имеющих косвенные признаки трансформации. Выявление этого белка указывает на то, что клетка имеет серьезные повреждения, и есть высокая вероятность ее злокачественного превращения. Отсутствие этого белка говорит о том, что дефект в клетках не опасен и вероятность злокачественной трансформации минимальна.
Таким образом, из одного забора материала можно сделать три анализа и для этого не надо несколько раз приезжать в клинику. То есть, если у вас берут анализ только для проведения жидкостной цитологии и выявляют «плохие» клетки, то дополнительные исследования (определение количества вируса папилломы человека и анализ на специфический белок) можно выполнить из уже полученного материала, просто дополнительно заказав эти тесты в лаборатории.
Подобный тройной тест позволяет с максимально возможной в настоящий момент точностью провести анализ клеток шейки матки и решить, что делать дальше.
Такой тест важно проводить не только женщинам, у которых уже были выявлены изменения на шейке матки или диагностировано наличие вируса папилломы человека онкогенных типов. Этот тест необходимо выполнять профилактически 1 раз в год, в таком случае вы сможете быть уверены, что не пропустите возможные изменения шейки.
Материал подготовлен кандидатом медицинских наук, , гинекологом, хирургом клиники «Медицина 24/7» Бокиным Иваном Игоревичем.
В медицинского центре «Медицина 24/7» выполнятся такой анализ клеток шейки матки. При этом мы работаем совместно с ведущей в нашей стране лабораторией, специализирующейся на цитологических исследованиях, расположенной в одном из крупнейших онкологических лечебных учреждений нашей страны.
источник
Вирус папилломы человека относится к семейству паповавирусов семейства Papillomaviridae, которые отличаются от других сложным строением — они содержат ДНК. Вирус проникает в эпителиальные клетки, поражая их и изменяя их способность к трансформации. На данный момент в мире выявлено 120 штаммов ВПЧ, из них 40 являются онкогенными.
| Прием дерматолога, кандидата медицинских наук | 1500 руб. |
| Консультация дерматолога (КМС) при удалении от 2-х новоообразований | 0 руб. |
| Удаление новообразования (бородавка, родинка) радиоволновым методом | 500 руб. |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) |
| *Клиника имеет лицензию на удаление новообразований |
Штаммы, вызывающие заболевания половой сферы, согласно европейской классификации относятся к категории высоко канцерогенных. Они поражают слизистый эпителий половых органов и урогенитальная тракта.
Всего выявлено 15 высокоонкогенных штаммов, но самыми распространёнными являются 16 и 18 типы, которые вызывают 70% ВПЧ половой сферы. Наиболее агрессивными считается 18-й тип, который вызывает быстрое перерождение папилломы в карциному.
Низкоканцерогенные штаммы представлены 5-ю типами, но в 90% случаев инфицирование происходит 6 и 11 штаммами. В основном они имеют вид остроконечных кондилом — сосочковидных образований на поверхности кожи, напоминающих по виду соцветия цветной капусты.
Помимо поверхности кожи, кондиломы локализуются на гениталиях (головка пениса у мужчин, половые губы, влагалище у женщин), в анальном отверстии, в промежности и даже во рту. Способ передачи вируса данного типа — половой, по данным ВОЗ на ВПЧ приходится 60% ЗППП. Хотя не исключена вероятность заражения вирусом малыша через кровь матери во время прохождения родовых путей.
Согласно данным ВОЗ, вирусом папилломы человека заражён каждый 4-й житель планеты, но на деле инфицированный является каждый житель, достигший половой зрелости. При этом 30% даже не подозревает о том, что является носителем вируса.
По-сути каждый человек, имевший хоть раз в жизни половой контакт, потенциально является инфицированным ВПЧ. Вирус прекрасно переносит термическую обработку, от него не защитит презерватив, поры которого в несколько раз превышают поры ВПЧ.
Он поражает как ороговевший (ступни, локти), так и неороговевший эпителий (шейка матки, уретра). Вирус распространяется через кровоток и внедряется в ДНК клетки эпителия. Заражённая клетка начинает неконтролируемо делиться, образуя на поверхности наросты.
Вирус дремлет годами, однако снижение иммунитета, связанное с другими болезнями, изменением гормонального фона и возрастными особенностями ВПЧ не только «пробуждается», но и становится злокачественным. В организме одного человека могут поселиться сразу несколько штаммов разной онкогенности.
Высококоцерогенный тип ВПЧ — провокатор развития рака мочеполовой сферы — мочевого пузыря и пениса у мужчин и рака шейки матки у женщин. Вирус проникает в эпителий слизистой поверхности, подавляет гены, отвечающие за нормальное обновление клеток, и заставляет клетки перерождаться.
Опасность заключается в том, что внешне ВПЧ не имеет ярко выраженных проявлений. Заметны только остроконечные кондиломы, покрывающие кожу промежности. Онкогенные папилломы спрятаны из поля зрения, и располагаются на слизистых поверхностях урогенитальной сферы — матки, уретры, влагалища. Вероятность заражения при однократном незащищённом половом акте составляет 610 у мужчин и 910 у женщин.
Это связано с особенностями мочевыделительного канала, поэтому вирусы и инфекции проникают в женский организм чаще и быстрее. Спустя 5 лет спустя даже единственной злополучной романтической встречи 20% женщин услышат страшный диагноз «рак шейки матки«, а ещё некоторому проценту пациенток врачи поставят диагноз «дисплазия шейки матки» (предраковое состояние).
Всему виной онкогенный штамм ВПЧ, который попал в организм половым путём. Причиной рака заднего прохода в 90% случаев является ВПЧ, который был получен после практик анального секса, а 15% случаев рака гортани и ротовой полости стали последствием орального секса с заражённым партнёром.
При интегрированной стадии вирус изменяет геном клетки, вызывая выработку онкобелков Е6 и Е7. Это ведёт к неконтролируемому росту клеток и началу процесса дисплазии эпителия. В дальнейшем дисплазия переходит в раковую стадию. В среднем с момента заражения до образования раковых клеток проходит от 5 до 20 лет, поэтому рак шейки матки может являться последствием случайной встречи в 20-летнем возрасте.
При посещении врача и медицинского осмотра, пациенту делается лабораторная диагностика ВПЧ.
На сегодняшний день имеются следующие способы выявления вируса:
Анализы проводятся непосредственно в клинике, где берётся мазок, либо в другом медицинском учреждении, а результаты передаются клинике. К лабораторным анализам относятся:
Выявление койлоцитов в цитологических мазках. Койлоциты — это плоский эпителий, выстилающий шейку матки, который был поражён ВПЧ. Мазок пациентки изучается под мощным микроскопом, увеличивающим клетки в несколько десятков раз. Койлоциты выявляются только у поражённом ВПЧ эпителии.
Для них характерно следующее:
- объёмные ядра тёмного цвета;
- ядро имеет складчатые края;
- вокруг нуклеуса имеется гало;
- имеются двуядерные и многоядерные клетки;
- размещены в верхних слоях многослойного эпителия.
К недостаткам метода можно отнести невозможность установить штамм вируса, а также выявить вирус на интегрированной стадии. Также койлоциты могут обнаруживаться и в случае доброкачественных процессов, например, при хроническом цервиците.
Иммуногистохимическое выявление маркеров пролиферации р16/ki 67. Взятие тканей производится методом биопсии. Затем на взятую ткань, вырабатывающую онкогенные тела, наносят реактив с антителами, который соединяется с онкобелками. В норме онкогенных тел быть не должно. Суть в том, что онкобелок р16 подавляет активность ферментов, регулирующих фазы клеточного цикла.
У здоровой клетки экспрессия (преобразование информации гена в РНК) ограничена, а у поражённой ВПЧ клетки экспрессия избыточна. Р16 является маркером экспрессии онкоагрессивных белков Е6 и Е7, а маркер ki 67 является показателем пролиферации, т.е. активности опухоли. В норме белки p16INK4a и ki-67 выявляться не должны.
ПАП-тест. Мазок по Папаниколау представляет собой соскоб с шейки матки, который окрашивается реагентом и исследуется под микроскопом. Благодаря ПАП-тесту можно увидеть не только раковые, но и предраковые клетки, которые ещё не изменились и не разрослись. Результаты обрабатывает компьютерная программа, поэтому метод имеет высокую эффективность.
Генетическая диагностика. В отличие от лабораторной диагностики, генетический анализ позволяет определить не только количество болезнетворных микроорганизмов, но и определяет сам штамм, онкогенную опасность и степень поражения клеток. Метод делает возможным выявление ВПЧ даже на очень ранней стадии, когда вирус только попал в организм и внешне никак себя не проявил.
ПЦР анализ. Полимеразная цепная реакция — это выделение ДНК вируса из эпителиальных клеток, слюны, крови , спермы, мочи. ПЦР эффективен при выявлении онкогенных штаммов, которых имеется около 15. Метод имеет 100% эффективность даже при минимальном содержании вируса.
Digene-тест. Дайджест-тест был разработан компанией Digene Diagnostics для выявления ВПЧ. Материал для анализа берётся из цервикального канала, и вместе с цитологическим исследованием даёт развёрнутый 100% результат при выявлении онкогенного типа вируса.
У большинства населения папилломы ассоциируются с образованиями на коже, которые имеют неэстетичный вид, цепляются за одежду и причиняют психологический дискомфорт. Эти папилломы представлены штаммами 1-5.
Они располагаются в большом количестве на шее, под мышками, на животе, спине и лице, особенно на веках. Эти папилломы бывают как на ножке, локализуются одиночно или образуют группы, напоминающие по форме соцветия цветной капусты, плоские, похожие на родинки.
Несмотря на безобидность (они не могут мутировать в раковые клетки), кожные папилломы также необходимо удалять. Они имеют свойство расти и распространяться дальше. К тому же они имеют весьма неэстетичный вид, особенно, если расположены на лице. С возрастом иммунитет падает, и у пожилых людей, помимо пигментных пятен, на коже можно увидеть россыпь бородавок и других образований.
Папилломы встречаются даже у маленьких деток. Это связано с тем, что вирус легко передаётся от матери ребёнку во время родов и при бытовом контакте, например, кормлению грудью или совместном сне с родителями.
У детей папилломы никогда не бывают онкогенными. В основном они имеют вид бородавок, имеющих ороговевшую шероховатую поверхность и расположенных на коленях, локтях, ладонях. Плоские папилломы у грудных детей вызывают зуд и воспаляются. Подошвенные папилломы с виду похожи на мозоли, они имеют склонность натираться обувью.
Каплеобразные папилломы располагаются под мышками, в области шеи, на лице, груди. При травматизации они кровоточат или разрастаются ещё больше. Расположенные на слизистой поверхности гортани и носа, папилломы вызывают затруднение дыхания и причиняют беспокойство малышу.
В раннем возрасте папилломы не удаляют, потому что в 80% случаев они проходят самостоятельно. Высыпания провоцируют частые ОРВИ, сниженный иммунитет ребёнка, воспалительные процессы в организме.
Если были замечены на коже ребёнка бородавки, стоит обязательно обратиться к врачу, чтобы он наблюдал за ними и взял необходимые анализы. В 30% случаев бородавчатая дисплазия перерастает в онкологию, если ребёнок очень ослаблен другими болезнями.
В подростковом возрасте наблюдаются ювенальные папилломы, схожие по виду с ожогом от крапивы. Причина их появления — гормональный взрыв, вызванный резкими изменениями, характерными для пубертатного периода. Они не требуют лечения, потому что проходят сами, однако являются знаком того, что вирус поселился в организме.
Для пожилых людей характерен себорейный кератоз, напоминающий по виду карциному. Новообразования в пожилом возрасте требуют наблюдения у врача, потому что только специалист способен отличить доброкачественное образование от рака кожи.
Остроконечные кондиломы представлены в основном 6 и 11 штаммами, имеющими низкую онкогенность. Но внешне они имеют отталкивающий вид куполообразных наростов с шероховатой поверхностью. В отличие от 1-5 штаммов, данный тип ВПЧ передаётся половым путём или при контакте слизистых поверхностей.
В области промежности локализуются остроконечные кондиломы. У женщин они располагаются на вульве, влагалище, у мужчин — на головке пениса.
В настоящее время 100% метода излечения от ВПЧ не существует. Единственным способом защиты от вируса является вакцинация, проводимая в возрасте 9-12 лет. Прививка Церварикс и Гардасил защищают от 6 и 11 штаммов, передаваемых половым путём.
Препарат вводится внутримышечно трижды, и за это время в организме вырабатываются антитела к вирусу. Несмотря на высокую цену, прививка значительно снизит риск развития шейки матки у девочек, в семье которых у родственниц имелись случаи онкологии органов детородной сферы.
Основной метод лечения папиллом — комплексный, сочетающий хирургическое удаление кожного новообразования и повышение иммунитета. Наиболее эффективным, безболезненным для пациента является радиоволновой метод. Он проводится под местной анестезией. Новообразование удаляется высокочастотной радиоволной, срезающей исключительно поражённый папилломой участок.
Очень не рекомендуется самостоятельное удаление папиллом в домашних условиях, несмотря на продажу в аптеках различных средств типа чистотела. Это тонкая работа, которую невозможно произвести самостоятельно. Как результат — ожёг кожи и быстрый рецидив.
В клинике Диана врач назначит необходимые анализы и выявит точную причину рецидива. Возможно, ВПЧ проявился из-за скрытых гормональных нарушений или развития другого заболевания, про которое пациент ранее не знал.
Проводя лечение папилломавируса в условиях нашей клиники, вы получите консультацию специалиста относительно дальнейшего укрепления иммунитета. Это поможет предотвратить опасные осложнения ВПЧ.
источник
Папилломы – это мягкие наросты на коже, которые появляются из-за действия вируса. В большинстве случаев они неопасны. Тем не менее существуют опасные штаммы вируса, из-за активности которых может образоваться злокачественная папиллома. Также врачи выделяют ряд факторов, провоцирующих развитие патологического процесса в клетках новообразования.
В подавляющем большинстве случаев пациенты сталкиваются с обыкновенными папилломами или вульгарными бородавками, что одно и то же. Такие наросты не опасны для здоровья, хоть и выглядят не эстетично. Их развитие провоцируют штаммы вируса с минимальным риском развития онкологии.
В то же время врачам известно около 100 типов вируса папилломы человека, примерно 10 из них могут провоцировать развитие рака. В первую очередь выделяют 16 и 18 тип вируса. Именно эти два типа провоцируют развитие рака шейки матки у женщин.
Опасность ВПЧ заключается в том, что при заражении вирус не сразу проявляет себя. При попадании в организм женщины онкогенного штамма могут отсутствовать видимые проявления болезни в течение длительного периода. Папилломы в этом случае появляются на слизистой влагалища и шейке матки, а вот наростов на кожи тела может не быть. Обычно такая форма заболевания диагностируется случайно во время планового осмотра у гинеколога. Обнаружив новообразование на шейке матки, врач направляет пациентку на сдачу анализов, по результатам которых и обнаруживается ВПЧ.
Некоторые типы ВПЧ сравнительно безобидны, другие же способны провоцировать рак
Злокачественная папиллома появляется не только во влагалище. По ряду причин обыкновенная папиллома, спровоцированная неопасным типом вируса, может начать перерождаться в злокачественное образование.
Злокачественная папиллома в этом случае появляется в результате:
- повреждения кожи;
- воздействие ультрафиолета;
- инфицирования папилломы;
- воспалительного процесса в организме;
- общего снижения иммунитета.
Процесс перерождения доброкачественного нароста в злокачественную папиллому на коже тела сопровождается рядом специфических симптомов, на которые сложно не обратить внимание. Заметив какие либо изменения, важно как можно раньше посетить врача и обследовать тревожащий пациента нарост.
Любое повреждение тела нароста может стать толчком к началу процессе перерождения клеток. Злокачественная папилломы может образовываться из-за длительного облучения ультрафиолетовыми лучами.
Разобравшись, может ли папиллома быть злокачественной, важно уметь распознать начало патологического процесса в клетках нароста. Обычно процесс перерождения сопровождается характерными признаками злокачественной папилломы. Среди них:
- внезапное изменение цвета нароста;
- увеличение размера;
- дискомфорт в области папилломы;
- выделение гноя, крови или сукровицы из головки бородавки;
- пульсирующая боль;
- появление гнилостного запаха.
Если нарост поменял цвет или размер – это тревожный признак
Зная, как выглядят злокачественные папилломы на фото, можно сравнить изменения структуры бородавки и сделать соответствующие выводы.
Доброкачественные наросты могут перерождаться после травм и повреждений целостности. Обычно это сопровождается обильным кровотечением, а затем вокруг папилломы образуется ранка. Пока нарост заживает, необходимо наблюдать за его изменениями. Если из-под корочки начинает сочиться жидкость, появляется специфический запах и пульсирующая боль – это опасный сигнал. Необходимо срочно показать проблемный нарост онкологу.
Клетки доброкачественных папиллом могут начать перерождаться после облучения ультрафиолетом. Первым симптомом рака в этом случае становится увеличение размеров папилломы и изменение ее цвета. Нормальный оттенок бородавки – от светло-розового до светло-коричневого. Внезапное покраснение или почернение папилломы должно заставить насторожиться.
Перерождению клеток в раковые способствует контакт с бытовой химией, в результате которого происходит изменение в структуре наростов. При этом папиллома может многократно увеличиться в размере, по сравнению с доброкачественными наростами.
Любые изменения внешнего вида папиллом и родинок – повод для визита к доктору
Замети появление неспецифической папилломы на коже, которая отличается по цвету или размеру от доброкачественных наростов, следует обратиться к онкологу.
Поводом для беспокойства также является повреждение бородавки в быту. Ее можно случайно поцарапать ногтями, натереть одеждой или срезать бритвой. В норме такое повреждение не вызывает осложнений, однако клетки некоторых папиллом могут перерасти в рак.
При подозрении на злокачественную папиллому, следует пройти ряд обследований. В первую очередь врач осмотрит нарост помощью специального устройства, многократно увеличивающего изображение. Заподозрить патологию можно при визуальном осмотре, на основании структурных изменений клеток кожи папилломы.
Затем необходимо сдать анализ ПЦР, который определяет типы папилломавирусов. Следующим этапом становится удаление бородавки с целью проведения гистологического исследования клеток. Лечить нарушению начинают только после подтверждения диагноза.
Лечение злокачественной папилломы заключается в ее удалении. Для этого применяют любой из профессиональных методов – криодеструкцию, лазерное выжигание, электрокоагуляцию. Если злокачественные клетки были обнаружены в наросте, дополнительно исследуется кожа вокруг новообразования. При распространении патологического процесса на здоровые ткани назначают традиционные методы лечения онкологии – лучевую и химиотерапию.
При папилломах на слизистой оболочки половых органах лечение также начинается с удаления нароста и исследования его тканей. Биопсию при подозрении на злокачественную папиллому не проводят. Эта процедура сопровождается повреждением клеток, что может негативно сказаться на скорости развития патологического процесса. При подтверждении рака проводится комплексное лечение у онколога.
Дополнительно пациенту могут быть назначены противовирусные препараты, подавляющие активность вируса. Это необходимо во избежание развития рецидива после химиотерапии. Категорически не рекомендуется пытаться удалить папиллому, изменившую цвет или форму, самостоятельно ы домашних условиях. При раке подручные средства для удаления бородавок (щелочи, кислоты, сок чистотела) многократно увеличивают риск для здоровья.
Самый эффективный способ профилактики опасных изменений в клетках папилломы – это предупреждение заражения вирусом. С этой целью проводится вакцинация, защищающая от опасных штаммов. Такая прививка назначается девочкам до 12 лет с целью предотвращения развития рака шейки матки в старшем возрасте.
Вакцинация против типа ВПЧ, вызывающего рак шейки матки, доказала свою эффективность
Женщинам, у которых был хоть один половой партнер, прививку не ставят. В этом случае профилактика заключается в регулярном осмотре у гинеколога. Время от времени необходимо сдавать анализ на выявление ВПЧ.
Касательно обыкновенных бородавок и неопасных папиллом, единственная эффективная профилактическая мера – это своевременное удаление мешающих наростов. Если новообразование часто травмируется, натирается одеждой либо подвержено действию солнечных лучей, врачи рекомендуют удалить его, во избежание развития онкологии. Современные методы удаления папиллом позволят избавиться от проблемы быстро и эффективно, не оставив даже следа на коже.
Заметив какие-либо изменения состояния папилломы, не нужно пытаться лечить ее самостоятельно. Важно помнить: своевременно выявленный рак эффективно лечится, поэтому не стоит терять драгоценное время на бессмысленные попытки самолечения.
Может ли папиллома перерасти в рак, и как уберечься от этого опасного заболевания? Чаще всего папилломы — это доброкачественные образования, однако вирус папилломы представлен сотней типов, среди них есть и такие, которые могут вызывать злокачественную опухоль.
Заражение вирусом происходит как бытовым, так и половым путем, чаще встречается 2 способ заражения. Вирусом папилломы человека инфицирована большая половина человечества, но проявляется это заболевание не у всех. Долгое время после заражения вирус находится в организме человека в латентном состоянии, а когда наступают благоприятные для его развития условия, он начинает активно размножаться. В этот момент на любом участке тела человека или внутренних органах может появиться папиллома или кондилома. Если иммунитет хороший, то он может подавлять вирусные клетки, в этом случае образований на теле не возникает, однако человек остается вирусоносителем.
Вирус папилломы делят на 3 группы:
-
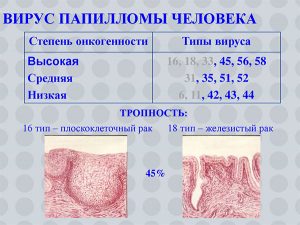
неонкогенные — они никогда не вызывают рак, к ним относятся штаммы 6, 42,43,44;
- штаммы низкого онкогенного риска — 31,33,35,51,52,58;
- высокоонкогенные штаммы — способны перерождаться в злокачественное образование — типы 16,18,36,45.
Как определить уровень злокачественности папилломы? Самостоятельно это сделать невозможно, распознать, какой именно штамм присутствует в организме, можно только пройдя диагностику.
Если говорить о злокачественной папилломе, то она развивается длительное время: может пройти даже несколько лет. Когда в организм попадает онкогенный штамм папилломовируса, его ДНК начинает встраиваться в клетку человека и может вызвать мутацию, в результате которой образуются раковые образования.
Надо сказать, что самыми опасными папилломами являются образования, которые возникают:
-
в протоках молочных желез;
- в полости рта;
- в глотке;
- на половых органах.
Их надо своевременно диагностировать, удалять и лечить.
Злокачественные папилломы отличаются по некоторым признакам. Если человек заметил, что папиллома изменила свой цвет, стала гладкой, на ней появились трещины или изъязвления — это тревожные сигналы. Кроме того, обеспокоить должно нарушение кожного рисунка, быстрый рост образования, воспалительные процессы, зуд, жжение, дискомфортные ощущения.
Эти симптомы должны вызывать тревогу и стать поводом для обращения к врачу. Когда образование расположено в труднодоступном месте, и наблюдать за ним сложно, надо внимательно прислушиваться к сопутствующим признакам.
Например, если папиллома расположена в ротовой полости или глотке, то могут возникнуть неприятные и даже болезненные ощущения при глотании. Влагалищные папилломы могут вызывать зуд и нехарактерные выделения.
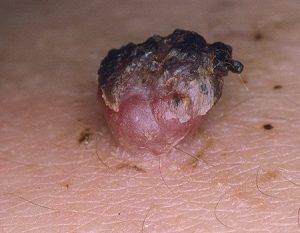
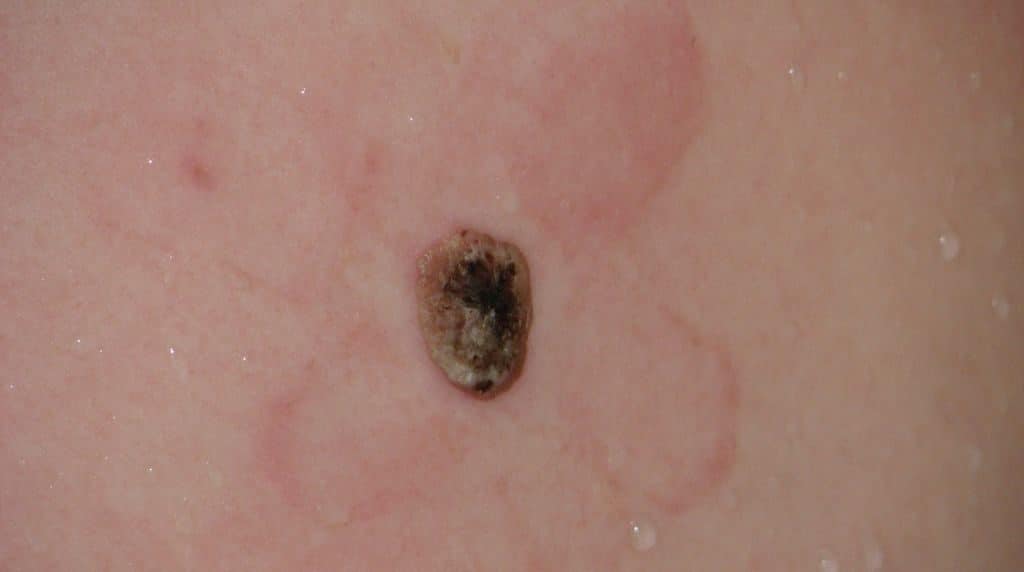
Как выглядит злокачественная папиллома? Она может стать черной, воспалиться, сверху может появиться плотная корочка, возможно кровотечение из образования. На предыдущих фото можно наглядно это увидеть.
В любом случае самостоятельно ставить себе диагноз бессмысленно: как отличить доброкачественное образование от злокачественного, знает только врач.
При условии, что папилломатоз локализуется в области кожных покровов или на слизистой оболочке ротовой полости, диагностика будет несложной.
- ПЦР — чтобы выявить тип вируса и его штамм;
- НРV-тест — чтобы исследовать ДНК вируса и определить его концентрацию;
- цитологическое исследование — чтобы определить причину поражения.
Если при этом выясняется, что штамм вируса относится к высокоонкогенным, то назначаются дополнительные исследования:
- осмотр слизистой оболочки женских половых органов;
- гистологический анализ;
- тщательное и детальное исследование всех органов мочевыводящей системы.

- анализ крови на онкомаркеры;
- УЗИ;
- КТ, МРТ, рентген;
- гистологический анализ.
Проводить лечебные мероприятия должен врач-дерматолог. Надо понимать, что самостоятельный прием противовирусных или каких-то других препаратов может в лучшем случае оказаться бесполезным, а в худшем привести к непредсказуемым и порой крайне тяжелым последствиям.
- крем Имиквимод или Альдара — действие препаратов основано на индукции цитокинов;
- Изопринозин — это иммуностимулятор;
- Вартек, Кондилин — приостанавливают развитие образования и тормозят клеточное деление;
- Интерферон — противовирусное и иммуномодулирующее действия;
- Панавир — противовирусное действие.

Удаление папилломы — один из методов лечения, однако при злокачественной форме удалять образование можно только после тщательного исследования, метод удаления подбирается в каждом конкретном случае.
Какие существуют методы удаления:
- Прижигание. Метод заключается в том, что на папиллому наносят кислоту с низким уровнем рН, в результате чего происходит некроз тканей. Чаще всего применяют ТХУ или азотную кислоту. Иногда используют Солкодерм — это водный раствор нескольких кислот, который мумифицирует пораженные ткани. Это недорогой метод, который может выполнить врач-дерматолог без специального оборудования. Минусом является некоторая вероятность рубцов и возможность ожога здоровых тканей.
-
Хирургическое удаление. Под местным наркозом образование иссекается скальпелем, при этом врач может взять материал на гистологию. Минус — долгое заживление ранки и большая травматичность.
- Электрокоагуляция. Образование удаляют при помощи тока высокой частоты, при этом риск инфицирования ранки минимален, так как операция бескровная, однако после удаления папилломы остается рубец.
- Криодеструкция. Удаление папилломы жидким азотом, рубцевание ткани исключено, однако взять анализ на гистологию невозможно.
- Удаление лазером. Повреждение здоровых тканей минимальное, кровотечение отсутствует, быстрое заживление. Минусом такого удаления тоже является отсутствие материала для гистологического исследования образования.
- Радиоволновое удаление. Безболезненная операция с минимальными механическими повреждениями, возможность взять гистологический анализ, незаметный тонкий рубец. Пожалуй, это самый эффективный метод удаления папилломы, минусом можно назвать только то, что он требует специального оборудования, которое имеется не во всех клиниках.
Что касается профилактики, то если вирус попал в организм, то он останется там на всю жизнь человека. Поэтому максимум, что можно сделать — это всеми способами поднимать иммунитет, регулярно обследоваться по поводу ВПЧ и внимательно следить за имеющимися папилломами.
Новообразования на коже, папилломы и бородавки, издавна считались безопасными, если их не травмировать, редко малигнизировались, перерождались в злокачественную опухоль. Однако исследования показывают, что риск развития онкологии у людей с папилломами достаточно высок. Может ли папиллома перерасти в рак и как этого избежать?
Образование наростов на коже вызвано заражением вирусом папилломы человека, который присутствует практически у 90% людей земного шара. ВПЧ очень заразен, инфицирование происходит контактно-бытовым или половым путем. Заразиться можно даже при рукопожатии или в общественном транспорте. Но наша иммунная система старается предохранить организм от вируса. Чаще всего, попав на кожу, он уничтожается и не вызывает вирусоносительства.
Если у человека снижен иммунитет, то ВПЧ не только проникает в клетки эпидермиса, но и может вызвать такое заболевание, как папилломатоз, образование на коже и слизистых папиллом, бородавок, остроконечных кондилом. Папилломатозные новообразования на коже – это доброкачественные опухоли, которые, как правило, даже на протяжении всей жизни не переходят в рак. Однако перерождение в злокачественную опухоль все-таки возможно. Это зависит от типа ВПЧ, которым заражен человек, и предрасполагающих факторов.
Выявлено и описано более 600 штаммов ВПЧ, из них более 60 обладают повышенной онкогенностью. То есть при заражении одним из таких вирусов папилломы могут малигнизироваться в раковую опухоль. Этому способствуют различные факторы, в первую очередь, онкогенность вируса.
Так, к высокоонкогенным вирусам относятся 16, 18-й типы, они чаще всего обнаруживаются при раке половых органов женщины. ВПЧ и рак взаимосвязаны, но высокоонкогенных вирусов не так много. Есть штаммы средней, низкой онкогенности, которые при отсутствии предрасполагающих факторов никогда не приведут к онкологии. Нужно также понимать, что человек может быть заражен несколькими штаммами одновременно, это повышает риск развития рака.
Женщины чаще заражаются ВПЧ, чем мужчины, поскольку одним из предрасполагающих факторов для проникновения вируса в организм является повышенный уровень эстрогенов. У них же чаще образуются раковые изменения в половых органах.
Еще в XII веке было замечено, что опухоли половых органов чаще выявляются у женщин, имеющих наросты, папилломы на теле, а вот у девственниц они практически не возникали.
Формирование опухоли может начаться при:
- снижении общего иммунитета;
- наследственной предрасположенности;
- травмировании папиллом;
- хронических заболеваниях;
- стрессах;
- воздействии канцерогенных веществ;
- облучении, радиации, в том числе излишнем воздействии солнечных лучей.
Наследственная предрасположенность – это наличие в организме человека определенного типа мутаций, передающихся по наследству. Чаще всего они действуют на иммунную систему, вернее являются причиной ее дефекта, когда наш организм не замечает измененных клеток, допускает их бесконтрольное размножение.
Снижение иммунитета происходит также под воздействием внешних факторов (радиация, загрязнение окружающей среды, пр.). Кроме того, отсутствие нормального, полноценного питания, хронические заболевания, наличие очагов инфекции, вредные привычки (курение, алкоголь) могут значительно ослабить организм человека. Например, заражение инфекциями, передающимися половым путем, может спровоцировать развитие опухоли.
Травмирование наростов также может вызвать малигнизацию папиллом. Поэтому образования лучше удалять сразу, тем более если они находятся в местах, подверженных трению. Для лечения существует множество различных способов – медикаментозных, хирургических, а также из народной медицины. Не стоит медлить и бояться! Современные методы позволяют предотвратить перерождение в рак, нужно только вовремя обратиться к врачу.
Многие спрашивают: «Если появилась папиллома или бородавка, то когда нужно пойти к врачу?» Ответ может быть только один: «Чем раньше, тем лучше». Конечно, большинство образований не перерождаются, но стоит пройти обследование и убедиться в том, что ваши папилломы неопасны, а лучше сразу удалить этот очаг распространения ВПЧ и заняться собой, помочь организму избавиться от вируса самостоятельно.
Особенно опасными являются кондиломы и папилломы на слизистых половых органов, в полости рта, глотке, протоках молочных желез. Их необходимо вовремя удалять, лечить!
Признаки перерождения папилломы в раковую опухоль следующие:
- изменение цвета;
- сглаживание контуров;
- нарушение кожного рисунка;
- появление трещин, изъязвлений;
- быстрое увеличение размеров;
- воспаление кожи вокруг образования;
- неприятные ощущения, зуд, жжение.
При появлении любого из этих признаков нужно обращаться к врачу. Если новообразование расположено в труднодоступном месте и наблюдать его развитие сложно, надо обращать внимание на сопутствующие признаки. Например, при папилломатозе ротовой полости и гортани, возможно появление болезненности в определенной области или при глотании. А кондиломы во влагалище могут вызвать повышенное образование выделений, зуд, жжение.
Диагностика папиллом, выявление их онкогенности проводится с помощью специальных клинических анализов, которые должны определить, насколько опасен штамм, вызвавший формирование новообразования, и есть ли изменения клеточной структуры. Для этого используют следующие анализы:
- полимеразная цепная реакция для определения типа ВПЧ;
- Digene-тест – более эффективен, чем ПЦР, и показывает количество вируса в организме;
- ПАП-тест – позволяет обнаружить измененные клетки.
При обнаружении перерожденных клеток удаления образования недостаточно, может потребоваться расширенное вмешательство, а также лучевая и химиотерапия.
Связь папилломы и рака вполне очевидна. Предотвратить развитие онкологического процесса может своевременное лечение папиллом и предупреждение заражения ВПЧ. Врачи рекомендуют:
- избегать беспорядочных половых связей;
- повышать общий иммунитет;
- удалять образования при их возникновении;
- проводить лечение новообразований в медицинских учреждениях, где есть возможность определить риск возникновения рака (штамм ВПЧ, цитологическое исследование).
В настоящее время разработана вакцина против некоторых, наиболее онкогенных, штаммов ВПЧ. Прививка проводится с помощью нескольких вакцин, например «Гардсил» (типы 16, 18, 11) или «Церварикс» типы (16, 18). Они действуют, если человек еще не заражен. Поэтому используют их с 9 лет и до вступления в половую жизнь. Если заражение уже произошло, например, штаммом 18, то прививка бесполезна, хотя она может предохранить от заражения типами 16 и 11, а следовательно, снизить риск развития рака.
Онкология возникает на фоне снижения иммунитета. Причем это могут быть не только иммунодефицитные состояния (СПИД), но и простые инфекции, голодание, вызывающее недостаток питательных веществ на фоне неблагоприятной наследственности. Поэтому избежать перерождения новообразований на коже в рак можно, придерживаясь здорового образа жизни, исключив действие канцерогенов на организм, закаляясь, занимаясь спортом. Если вы хотите предупредить развитие рака, то постарайтесь выполнять эти простые рекомендации, вовремя обращайтесь к врачу и не увлекайтесь модными течениями (диеты, голодание, солярий), которые не всегда полезны для организма.
источник
- Вирус папилломы человека (ВПЧ) — это общее название группы вирусов, чрезвычайно широко распространенных во всем мире.
- Известно более 100 типов ВПЧ, из которых не менее 14 являются онкогенными (так называемые вирусы высокого онкогенного риска).
- ВПЧ передается, главным образом, половым путем, и большинство людей заражаются ВПЧ вскоре после начала половой жизни.
- Рак шейки матки развивается в результате передающейся половым путем ВПЧ-инфекции определенных типов.
- В 70% случаев причиной рака шейки матки оказываются ВПЧ двух типов (16 и 18).
- Имеются также доказательства связи ВПЧ с раком заднего прохода, вульвы, влагалища, полового члена и ротоглотки.
- Рак шейки матки — второй по распространенности вид рака среди женщин, проживающих в развивающихся странах. По оценкам, в 2018 г. число новых случаев в этих странах составило 570 000 (84% от всех новых случаев в мире).
- В 2018 г. от рака шейки матки умерло около 311 000 женщин, причем более 85% этих случаев смерти имели место в странах с низким и средним уровнем дохода.
- В комплекс мероприятий по борьбе с раком шейки матки входят первичная профилактика (вакцинация против ВПЧ), вторичная профилактика (скрининг и лечение предраковых поражений), третичная профилактика (диагностика и лечение инвазивного рака шейки матки) и паллиативная помощь.
- Вакцины, формирующие иммунитет к ВПЧ 16-го и 18-го типов, рекомендованы ВОЗ и одобрены к применению во многих странах.
- Одним из экономически эффективных способов профилактики рака шейки матки считается скрининг и лечение предраковых поражений у женщин в возрасте старше 30 лет.
- При выявлении рака шейки матки на ранней стадии возможно полное его излечение.
Вирусы папилломы человека (ВПЧ) — возбудители самой распространенной вирусной инфекции половых путей. Большинство ведущих половую жизнь женщин и мужчин рано или поздно приобретают эту инфекцию, а некоторые могут заражаться несколько раз в течение жизни.
Большинство женщин и мужчин заражаются ВПЧ вскоре после начала половой жизни. Инфекция ВПЧ относится к заболеваниям, передающимся половым путем, хотя заражение возможно и при половых контактах без проникновения. Известно, что передача вируса происходит и при простом соприкосновении половых органов.
Среди множества типов ВПЧ многие не представляют опасности для здоровья. ВПЧ-инфекции обычно исчезают за несколько месяцев без какого бы то ни было лечения, и примерно в 90% случаев элиминация инфекции из организма достигается в течение 2 лет. В небольшой доле случаев инфекции ВПЧ определенных типов могут принимать хронический характер и со временем приводить к развитию рака шейки матки.
Рак шейки матки вне всяких сомнений является самым распространенным из заболеваний, связанных с ВПЧ. Почти все случаи рака шейки матки вызваны ВПЧ-инфекцией.
Инфекциями ВПЧ некоторых типов также обусловлена определенная доля случаев рака заднего прохода, вульвы, влагалища, полового члена и ротоглотки, — заболеваний, которые можно предотвратить с помощью тех же методов первичной профилактики, что и рак шейки матки.
Некоторые не онкогенные вирусы папилломы человека, особенно ВПЧ 6-го и 11-го типов, могут приводить к образованию остроконечных кондилом и развитию респираторного папилломатоза (заболевания, при котором опухоли образуются в дыхательных путях, ведущих от носа и полости рта в легкие). Хотя эти патологические состояния очень редко приводят к смерти, распространенность заболевания может быть значительной. Остроконечные кондиломы очень широко распространены, отличаются высокой контагиозностью и отрицательно влияют на половую жизнь.
Несмотря на то, что большинство ВПЧ-инфекций исчезают сами по себе, а предраковые поражения в большинстве случаев самопроизвольно излечиваются, все женщины подвержены риску перехода инфекции в хроническую форму и прогрессирования предраковых поражений в инвазивный рак шейки матки.
У женщин с нормальным иммунитетом рак шейки матки может развиваться в течение 15-20 лет. Однако при нарушениях иммунной системы, например у женщин с нелеченой ВИЧ-инфекцией, этот процесс может занять всего 5–10 лет.
- степень онкогенности ВПЧ (способности вируса вызывать рак);
- нарушения иммунитета: люди с ослабленным иммунитетом, в частности, лица, живущие с ВИЧ, подвержены более высокому риску хронической ВПЧ-инфекции и ускоренного развития предраковых поражений и рака;
- наличие сопутствующих инфекций, передающихся половым путем, таких как генитальный герпес, хламидиоз и гонорея;
- количество родов в анамнезе и роды в раннем возрасте;
- курение табака.
Рак шейки матки — четвертый в мире по распространенности вид рака у женщин. Так, в 2018 г. было зарегистрировано около 570 000 новых случаев этого заболевания. Оно является причиной 7,5% всех случаев смерти от онкологических заболеваний среди женщин. Ежегодно от рака шейки матки умирает более 311 000 женщин, причем более 85% этих случаев приходится на развивающиеся страны.
В развитых странах реализуются программы по вакцинации девочек против ВПЧ и ведется регулярный скрининг женщин на ВПЧ-инфекцию. Скрининг позволяет выявлять предраковые поражения на стадиях, на которых они легко поддаются лечению. В этих странах раннее начало лечения позволяет предотвратить развитие рака шейки матки почти в 80% случаев.
В развивающихся странах из-за ограниченного доступа к профилактике рак шейки матки часто остается не выявленным до поздних стадий заболевания и появления клинических симптомов. Кроме того, в этих странах может быть крайне ограничен доступ к лечению поздних стадий рака (например, доступ к онкохирургии, лучевой и химиотерапии), в связи с чем смертность от рака шейки матки там намного выше.
Проведение эффективных лечебно-профилактических мероприятий могло бы позволить снизить высокий показатель смертности от этого заболевания в мире (стандартизированный по возрасту коэффициент смертности в 2018 г.: 6,9 на 100 000).
ВОЗ рекомендует комплексный подход к профилактике и лечению рака шейки матки. В рекомендуемый набор действий входят мероприятия, относящиеся ко всем этапам жизненного цикла. В эту многопрофильную программу должны входить такие компоненты, как просветительская работа в сообществах, мобилизация социальных ресурсов, вакцинация, скрининг, лечение и паллиативная помощь.
- Вакцинация против ВПЧ
- Санитарное просвещение и информирование о вреде употребления табака
- Сексуальное просвещение с учетом возраста и культурных традиций
- Пропаганда безопасного секса и раздача презервативов подросткам, живущим половой жизнью
- Мужское обрезание
- Экспресс-тесты на ВПЧ высокого риска в пунктах оказания медицинской помощи
- Немедленное последующее лечение
- Лечение на месте
- Хирургическое лечение
- Лучевая терапия
- Химиотерапия
- Паллиативная помощь
Первичная профилактика начинается с вакцинации девочек в возрасте 9–14 лет до начала половой жизни.
В перечень других рекомендуемых профилактических мероприятий для девочек или мальчиков, в зависимости от ситуации, входят:
- информирование о практиках безопасного секса, в том числе о нежелательности раннего начала половой жизни;
- пропаганда использования презервативов и предоставление их тем, кто уже начал половую жизнь;
- предупреждение о вреде употребления табака, к которому многие приобщаются в подростковом возрасте и которое является серьезным фактором риска развития рака шейки матки и других онкологических заболеваний;
- мужское обрезание.
Начиная с 30 лет все женщины, ведущие активную половую жизнь, должны проходить скрининг на атипичные клетки шейки матки и наличие предраковых поражений.
Если для лечения предраковых поражений шейки матки необходимо иссечение участков с атипичными клетками или измененными тканями, рекомендуется применять метод криотерапии, основанный на разрушении патологических тканей путем их замораживания.
При обнаружении признаков рака шейки матки необходимо начинать лечение, вариантами которого могут быть хирургическое вмешательство, лучевая терапия и химиотерапия.
В настоящее время существуют три вакцины, которые защищают одновременно от ВПЧ 16-го и 18-го типов, вызывающих не менее 70% случаев рака шейки матки. Одна из этих вакцин обеспечивает дополнительную защиту от трех других онкогенных ВПЧ, ответственных еще за 20% случаев этого заболевания. С учетом того, что вакцины только от ВПЧ 16-го и 18-го типов, обеспечивают также определенный уровень перекрестной защиты от других менее распространенных онкогенных типов ВПЧ, ВОЗ считает, что эти три вакцины являются равноценными средствами профилактики рака шейки матки. Две из этих вакцин защищают также от ВПЧ 6-го и 11-го типов, вызывающих аногенитальные остроконечные кондиломы.
Клинические и пострегистрационные исследования показывают, что вакцины против ВПЧ отличаются высокой безопасностью и высокой эффективностью в предотвращении ВПЧ-инфекций.
Вакцины против ВПЧ дают максимальный эффект, если их вводят до контакта организма с этими вирусами. В связи с этим ВОЗ рекомендует вакцинировать девочек в возрасте от 9 до 14 лет, когда большинство из них еще не начали вести половую жизнь.
Вакцины не лечат ВПЧ-инфекцию и связанные с ВПЧ заболевания, в частности, рак.
В некоторых странах начали вакцинировать и мальчиков, так как вакцинация предотвращает развитие рака половых органов не только у женщин, но и у мужчин, а две из существующих вакцин способны также препятствовать развитию остроконечных кондилом у представителей обоих полов. Рекомендуемая ВОЗ вакцинация девочек в возрасте от 9 до 14 лет представляет собой наиболее эффективное с точки зрения затрат медицинское мероприятие по борьбе с раком шейки матки.
Вакцинация против ВПЧ не отменяет необходимости скрининга на рак шейки матки. В странах, где вакцинация против ВПЧ внедрена в медицинскую практику, может сохраняться необходимость в разработке или усилении программ по скринингу.
Скрининг на рак шейки матки предусматривает проверку на наличие предраковых и раковых образований у женщин, которые зачастую могут чувствовать себя совершенно здоровыми и у не иметь никаких симптомов заболевания. Если при скрининге обнаруживаются предраковые поражения, их лечение не представляет трудностей и позволяет избежать развития рака. Кроме того, скрининг позволяет обнаруживать рак на ранней стадии, когда высока вероятность полного излечения.
Поскольку предраковые поражения развиваются на протяжении многих лет, скрининг рекомендуется регулярно проходить всем женщинам, начиная с возраста 30 лет (периодичность скрининга зависит от используемого для этого метода). Регулярный скрининг у женщин с ВИЧ-инфекцией, ведущих активную половую жизнь, должен начинаться раньше — с момента, когда они узнают о своем ВИЧ-статусе.
При проведении скрининга необходимо обеспечить возможность последующего лечения и предусмотреть необходимые действия в случае получения положительных результатов теста. Без надлежащей организации таких мероприятий проведение скрининга неэтично.
Существуют три различных типа скрининговых тестов, рекомендуемых ВОЗ в настоящее время:
- тесты на ВПЧ, относящиеся к группе высокого риска;
- визуальная проверка с применением уксусной кислоты;
- традиционный ПАП-тест и метод жидкостной цитологии (ЖЦ).
Для лечения предраковых поражений ВОЗ рекомендует применять методы криотерапии и электрохирургической петлевой эксцизии. При обнаружении более глубоких поражений следует направлять пациенток на дополнительные обследования для принятия обоснованных решений о дальнейших действиях.
При наличии у женщины симптомов, позволяющих заподозрить рак шейки матки, ее необходимо направить в специализированное лечебное учреждение для проведения дополнительных исследований, постановки диагноза и лечения.
На ранних стадиях рака шейки матки могут появляться следующие симптомы:
- нерегулярные мажущие кровянистые выделения или слабое кровотечение в период между месячными у женщин детородного возраста;
- мажущие выделения или кровотечение у женщин в постменопаузе;
- кровотечение после полового акта;
- более обильные выделения из влагалища, иногда с неприятным запахом.
По мере прогрессирования рака могут появляться более тяжелые симптомы, в том числе:
- постоянная боль в спине, ногах и (или) в области таза;
- потеря веса, утомляемость, снижение аппетита;
- неприятно пахнущие выделения и дискомфорт во влагалище;
- отек одной или обеих нижних конечностей.
При далеко зашедших формах рака могут развиться и другие тяжелые симптомы, в зависимости от того, на какие органы распространился рак.
Диагноз рака шейки матки должен быть подтвержден результатами гистологического исследования. Стадию заболевания устанавливают на основании размеров опухоли и распространения процесса на область таза и отдаленные органы. Выбор метода лечения зависит от стадии рака, при этом в перечень возможных вариантов входят хирургическая операция, лучевая терапия и химиотерапия. Кроме того, важную роль в ведении пациентов с онкологическими заболеваниями играет паллиативная помощь, позволяющая облегчать боль и страдания, причиняемые болезнью.
ВОЗ разработала руководство по профилактике рака шейки матки и борьбе с этим заболеванием путем вакцинации, скрининга и лечения инвазивной формы рака. Совместно со странами и партнерами ВОЗ занимается разработкой и осуществлением комплексных программ.
В мае 2018 г. Генеральный директор ВОЗ выступил с призывом к действиям, направленным на ликвидацию рака шейки матки, и предложил странам и партнерам объединить усилия для расширения доступа к мерам профилактики рака шейки матки и увеличения охвата населения. В качестве трех основных мер были названы вакцинация против ВПЧ, скрининг и лечение предраковых поражений, а также ведение пациенток с раком шейки матки.
источник




 неонкогенные — они никогда не вызывают рак, к ним относятся штаммы 6, 42,43,44;
неонкогенные — они никогда не вызывают рак, к ним относятся штаммы 6, 42,43,44;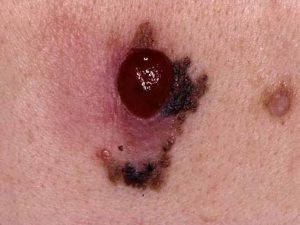 в протоках молочных желез;
в протоках молочных желез;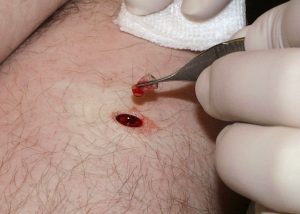 Хирургическое удаление. Под местным наркозом образование иссекается скальпелем, при этом врач может взять материал на гистологию. Минус — долгое заживление ранки и большая травматичность.
Хирургическое удаление. Под местным наркозом образование иссекается скальпелем, при этом врач может взять материал на гистологию. Минус — долгое заживление ранки и большая травматичность.
