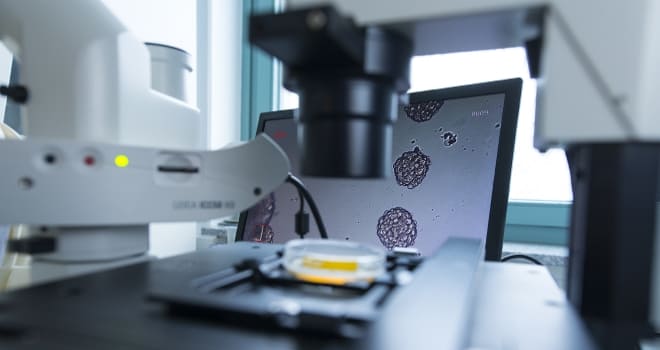
Часто многие женщины предвзято относятся к гистологическому исследованию, так как думают, что специалист направляет на него только при подозрении онкологического процесса в организме пациентки. Но это ошибочное мнение. Гинекология отличается широким перечнем показаний к ее проведению, и она нередко используется с целью диагностики.
К примеру, гистология яичников – это необходимый этап терапевтического курса. Разберемся более подробно в этом вопросе.
Основная функция гистологии – анализ структуры, развития и существования тканей. Проведение подобного исследования в гинекологии требуется в следующих случаях:
- после хирургического либо самопроизвольного прерывания беременности: исследуются ткани эндометрия или плаценты, устанавливаются причины, по которым произошел выкидыш, а также состояние в целом детородного органа, включая также шейку;
- при наличии возможности неблагополучного протекания беременности с целью исследования тканей плода;
- после того как опухоль или кистозное образование иссекается, чтобы установить происхождение, уровень злокачественности;
- с целью анализа состояния эндометрия и различных патологий маточной шейки после выскабливания детородного органа;
- для установления состава тканей полипов или папилломатозных формирований после удаления их хирургическим путем.
Как проводится гистология фолликулов яичника? Сколько существует вариантов проведения процедуры?
В гинекологии под гистологией подразумевается возможность осуществления нескольких типов исследований, которые проводятся в следующих случаях:
- выявление состояния плаценты после замершей беременности либо самопроизвольного аборта, при этом женщине назначаются дополнительные анализы;
- определение онкологических процессов: благодаря исследованию можно установить степень клеточной злокачественности и разработать терапевтическую тактику;
- выявление состояния маточного эндометрия, благодаря чему можно определить причины кровотечений, болевого синдрома, а также рельефности внешнего слоя органа;
- отдельная разновидность – исследование маточной шейки, которое требуется для обнаружения ряда патологий: онкологического процесса, дисплазии, эрозии и др.;
- определение состояния яичников, что является актуальным при наличии новообразований в их структуре, материал для анализа берется посредством пункции;
- гистология кисты яичника, осуществляемая после хирургического вмешательства и позволяющая оценить тканевую структуру, подобная процедура проводится, если другие методы не дают возможности увидеть отклонения в репродуктивном состоянии женщины, и имеет несколько этапов.
Гистология яичников как во время проведения операции, так и после нее состоит из следующих последовательных шагов:
- На материал, полученный во время исследования, наносят особый раствор, который предотвращает гниение тканей.
- Для повышения плотности тканей их обезвоживают, после чего заливают парафином. Благодаря этому образуется твердая масса, необходимая для выполнения надрезов.
- Посредством микротома материал делится на несколько частей.
- На стекла выкладывают кусочки и окрашивают, что требуется для определения разных структур (РНК, ДНК и т. п.).
- Накрытые стеклами ткани осматривают с помощью микроскопа, что дает возможность определения присутствия атипичных клеток в строении яичника.
Гистология обычно продолжается от одной до трех недель. Длительность определяется тем, есть ли собственная лаборатория в медицинском учреждении или нужно доставить материал в иное подразделение (это требует времени). Процедура может проводиться в срочном порядке в течение суток сразу же после операции, но в таком случае нельзя судить о стопроцентной точности полученных результатов. Несмотря на распространенное мнение, выполняющаяся стандартным способом гистология опухоли яичника представляет собой достоверное исследование, которое позволяет своевременно определить злокачественного рода патологии.
Определенные виды кист нельзя вылечить только посредством консервативных способов. В таком случае требуется оперативное вмешательство, которое может проводиться двумя путями:
- Лапароскопия производится через маленькое отверстие в стенке живота лапароскопом. Подобное вмешательство отличается меньшей травматичностью, а также характеризуется более быстрым восстановлением.
- Под лапаротомией имеется в виду устранение кисты яичника через сделанный в животе разрез. Подобные операции в настоящее время проводятся нечасто.
Чем же руководствуются при выборе?
На выбор метода операции влияют следующие факторы:
- тип кисты;
- размер;
- состояние здоровья в целом;
- возраст пациентки;
- наличие в клинике необходимого оборудования;
- возможность появления осложнений.
Каждая операция проводится со следующими целями:
- определить природу кисты, для чего после операции осуществляют гистологию;
- предотвратить трансформацию в раковую опухоль;
- ликвидировать кисту и сохранить ткань яичника здоровой.
После удаления кисты яичника взятые во время операции ткани подвергаются скрупулезному микроскопическому анализу, благодаря чему могут обнаруживаться:
Волноваться в первом случае не нужно, а вот в следующих требуется обращение к врачу, чтобы пройти детальное обследование и назначить лечение. На основании гистологии яичника терапия подбирается исключительно индивидуально. Если патология имеет злокачественную форму, то обычно осуществляется радикальная операция, совмещенная по усмотрению врача с химической или лучевой терапией. При пограничном характере образования можно попытаться сохранить репродуктивную функцию, но в таком случае появляется риск злокачественной трансформации опухоли. Доброкачественными новообразованиями являются:
- фолликулярные и функциональные;
- эндометриодные;
- серозные однокамерные цистаденомы;
- пароовариальные.
Довольно безопасными для здоровья женщины являются зрелые тератомы и многокамерные серозные формирования. Все опухоли, которые могут быстро увеличиваться и перерождаться в рак, входят в число пограничных гистологический состояний, именно поэтому чаще всего требуется немедленное хирургическое удаление.
Чаще всего результаты гистологии яичников записываются на латинском языке, именно поэтому расшифровка – это врачебная прерогатива. На бланке в верхней части указывают личные данные женщины, после вид тканей и участок их забора, метод проведения исследования (обычное или срочное), применяемые растворы. Далее в заключении пишутся выводы врача, то есть информация об особенностях выявленных тканей, наличии или отсутствии процессов патологии.
Некоторые пациентки думают, что много сведений, указанных в бланке, говорят о наличии серьезных проблем со здоровьем, но это не всегда так. Нужно помнить, что в заключении не указываются рекомендации. Чтобы их получить, нужно обратиться к врачу. Он назначит необходимые препараты.
Гистология яичников дает возможность достоверного определения природы кист, из-за которых делалась операция, поэтому считается очень эффективным методом диагностики заболеваний в гинекологической сфере. Например, по итогам исследования материала могут обнаружиться онкологическая опухоль яичника первичного типа. Она будет определяться по гистологической структуре в качестве злокачественного эпителиального образования железистого или папиллярного строения. Но в большинстве случаев, если в яичнике есть опухолевый процесс, идет речь о цистаденокарциноме.
Почти каждый пациент, получая такой результат гистологии, который он не ожидал, в душе надеется, что он ошибочный. Однако при подобном исследовании погрешности могут случаться очень редко. Благодаря гистология не только определяются раковые клетки, но и в некоторых случаях при применении ряда методов гистологи могут даже установить причину их возникновения. Ошибка может быть допущена только тогда, когда был неправильно произведен забор материала либо не соблюдалась последовательность исследования, а это случается в редких случаях.
Гистология рак яичников не слишком часто выявляет.
После удаления восстановительный период проходит быстро, что особенно бывает после лапароскопии. Гистология яичников уже проведена, и пациентка выписывается уже на 3-4-й день. Зачастую во время восстановительного периода необходимо употребление оральных контрацептивов, а также пересмотр своего пищевого рациона.
Если киста не исчезает сама по себе через пару месяцев после ее обнаружения, то необходимо заняться серьезным лечением. Его отсутствие способно вызвать ряд осложнений, устранять которые придется только оперативным путем. Особенно серьезная опасность появляется тогда, когда киста говорит об онкологии, и при этом промедление равно смерти. Стоит отметить, что даже образование доброкачественного характера может стать причиной перекручивания ножки, и проявится это очень сильными болями в нижней части живота. Подобное осложнение грозит перитонитом, и уже не получится избежать проведения операции.
Ножка способна перекрутиться через кишечник и вызвать его непроходимость. Частыми осложнениями также могут быть:
- разрыв кисты;
- нагноение;
- поликистоз;
- кровотечение;
- бесплодие как следствие кисты в запущенном состоянии.
Многие пациентки боятся операции, и поэтому доходят до критического состояния, когда необходимо удаление и новообразования, и всего яичника, а в некоторых случаях даже не одного.
При диагностировании патологии нужно выполнять все врачебные рекомендации. Если положительные результаты отсутствуют, то отказываться от операции не нужно, поскольку она в настоящее время не является такой травматичной, позволяет избежать значительных осложнений, организм быстро восстанавливается.
источник
Рак яичников является одним и самых распространенных видов рака женских репродуктивных органов. Злокачественные опухоли яичников часто поражают сразу оба яичника. Такие варианты опухолей называются двухсторонними. Также рак яичников характеризуется быстрым ростом, инфильтрацией в соседние органы, наличием канцероматоза и асцита.
Современная классификация рака яичников разработана ВОЗ (Всемирная организация здравоохранения) и FIGO (The International Federation of Gynecology and Obstetrics), согласно ей рак яичников подразделяется на следующие гистологические типы:
Аденокарцинома яичников или железистый рак яичников. Этот гистологический тип рака является один из самых распространенных среди всех типов раков яичников. Для аденокарциномы яичников характерно быстрое возникновение канцероматоза в связи с обсеменением брюшины раковыми клетками, а также быстрое метастазирование. Если аденокарцинома яичника представлена солидным типом, то растет она в виде узла, расположенного на широком основании.
На поздних стадиях, аденокарциномы яичников солидного строения могут прорасти капсулу яичника и начать инвазивный рост в близлежащие ткани. Аденокарцинома яичника, чаще всего, выявляется посредством УЗИ-диагностики. Опухолевый узел представляет собой многокамерное образование с наличием нескольких перегородок. Внутри опухолевого узла присутствуют очаги некроза с образованием небольших полостей.
Аденокарцинома яичников хорошо поддается противоопухолевому лечению, что делает возможным значительно продлить жизнь пациенткам с таким диагнозом.
Цистаденокарцинома яичников встречается в 15% случаев из всех диагностируемых серозных типов опухолей яичников. Цистаденокарцинома яичника по своему строению похожа на муцинозную опухоль яичника, которая является доброкачественной.
Опухолевый узел цистаденокарциномы яичника — гладкий с относительно ровными краями. Цистаденокарцинома яичников отличается относительно спокойным течением. Основное лечение данного гистологического типа — оперативное. Перед операцией решается вопрос о её объеме, для этого необходимо учитывать общее состояние больной и распространенность опухолевого процесса.
Самая редкая из серозных опухолей яичников – это аденофиброкарцинома. Она состоит из опухолевых эпителиальных клеток и очагов фиброза. Отличается агрессивным течением и быстрым распространением по брюшной стенке.
Аденофиброкарцинома представлена в виде опухолевого узла с участками фиброза и некроза. Опухолевый узел мягкий, содержит множество камер. В камерах находится желеобразное содержимое. Спаечный процесс возникает не более, чем в 25% случаев. В лечении аденофиброкарциномы яичников применяют весь спектр противоопухолевой терапии, включающий оперативное лечение, химио и лучевую терапию, а также таргетную терапию.
Папиллярная карцинома составляет около 20% всех диагностируемых злокачественных заболеваний яичников. Папиллярная карцинома яичников часто развивается из запущенной, папиллярной цистаденомы. Она отличается своим агрессивным течением и быстрым метастазированием. В 80% случаев, папиллярная карцинома поражает сразу оба яичника.
Данный гистологический тип представлен бородавчатыми образованиями, напоминающими цветную капусту. Папиллярные разрастания способствуют обсеменению брюшины и появлению канцероматоза. Опухолевый узел многокамерный. Камеры заполнены мутноватой жидкостью. При лечении папиллярной карциномы яичников применяют химиотерапию и лучевую терапию. Оперативное лечение применяется только на ранних стадиях.
Муцинозный рак яичников встречается довольно редко. Риск перехода доброкачественной муцинозной опухоли яичника в злокачественную опухоль составляет около 17%. Муцинозный рак яичников чаще встречается у женщин после 50 лет.
Данный гистологический тип отличается крупными размерами опухолевого узла, который может достигать 30 см. Муцинозный рак считается менее агрессивным по сравнению с серозным типом рака яичников. Но и отвечает на противоопухолевое лечение он хуже, чем аденокарцинома.
Эндометриоидная карцинома яичников носит своё название из-за того, что напоминает карциному эндометрия. Также 10% эндометриоидных карцином яичника развиваются на фоне эндометриоза. Именно поэтому эндометриоидная карцинома яичников более чем в 20% случаев сочетается с первичной аденокарциномой тела матки.
Эндометриоидные опухоли обычно имеют круглую форму и ножку. Опухолевый узел имеет кистозное строение. В кистах, обычно, содержится густая жидкость геморрагического характера. Эндометриоидный рак яичника чаще встречаются у пациенток после 40 лет.
Такие опухоли отличаются медленным течением и неагрессивным характером роста. Прогноз при эндометриодном раке яичников благоприятный. Лечение эндометриоидной карциномы яичников включает в себя, в основном, хирургическое вмешательство. К химиотерапии и лучевой терапии эти опухоли малочувствительны в силу своей высокой дифференцировки.
Светлоклеточная карцинома яичников (мезонефроидный рак яичников) считается самой редкой разновидностью рака яичников. Она составляет 5% от всех диагностируемых случаев рака яичников. Свое название опухоль получила из-за наличия в опухолевых тканях светлоокрашенных клеток, содержащих гликоген. Эти клетки имеют форму обойного гвоздя и содержат незначительное количество цитоплазмы. Светлоклеточный рак яичников встречается у женщин старше 55 лет. Опухоль чаще поражает только один яичник.
Смешанные опухоли яичников, обычно, состоят из нескольких гистологических типов вышеописанных опухолей. Смешанные опухоли яичников классифицируются с учетом преобладания определенного гистологического типа опухоли, поэтому лечение выбирается согласно чувствительности преобладающего гистологического типа опухоли к тому или иному виду противоопухолевого лечения.
Метастатические опухоли яичников представляют собой поражение яичников метастазами опухолей различных органов, чаще всего, органов малого таза. В большинстве случаев источником метастатического поражения яичников является рак эндометрия, рак кишечника и рак молочной железы.
Отдельный вид метастатического поражения яичников — это метастаз Крукенберга. Метастаз Крукенберга является распространением атипичных клеток любого вида рака на яичник. Чаще всего, метастаз Крукенберга образуется при заболеваниях раком желудка.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Какие анализы нужно сдать при раке яичников?
Различные лабораторные анализы не всегда позволяют выявить рак яичников, поэтому не могут применяться в качестве единственных и основных методов диагностики. Однако анализ крови поможет заподозрить рак яичников, когда он протекает бессимптомно. На основании данных анализов врач назначит дополнительные обследования с целью точного выявления рака яичников.
Для диагностики рака яичников применяют общий и биохимический анализы крови, исследование свертываемости и определение онкомаркеров. Наибольшей информативностью в определении рака яичников обладает определение концентрации следующих онкомаркеров:
- HE4;
- СА 125.
Повышение концентрации СА 125 более 35,0 Ед/мл или HE4 более 140 пмоль/мл свидетельствует о том, что у женщины имеется рак яичников. В зависимости от типа опухоли может быть повышена концентрация либо HE4, либо СА 125, либо обоих онкомаркеров одновременно. Увеличение концентрации любого указанного онкомаркера (HE4 или СА 125) свидетельствует о наличии рак яичников. Чувствительность выявления рака на ранних стадиях при определении концентрации одновременно обоих онкомаркеров составляет 80%. Диагностическая ценность онкомаркеров заключается в возможности выявления рака на ранних стадиях, когда лечение наиболее эффективно.
Кроме того, у женщин старше 40 лет на фоне герминогенных раков яичника может отмечаться повышение концентрации хорионического гонадотропина (ХГЧ) и альфафетопротеина (АФП). Таким образом, каждая женщина старше 40 лет с целью раннего выявления рака яичников должна один раз в год сдавать анализы на онкомаркеры — СА 125, HE4, ХГЧ и АФП. Анализы на данные маркеры при уже обнаруженном раке яичника сдавать не нужно, поскольку это не имеет смысла. Но после курса лечения можно контролировать ремиссию опухоли, сдавая анализы на данные онкомаркеры.
Кроме онкомаркеров, при раке яичников обязательно сдается общий и биохимический анализ крови, а также определяются показатели свертываемости.
Общий анализ крови при раке характеризуется следующими значениями определяемых показателей:
- Повышение СОЭ до 27 – 40 мм/ч;
- Низкая концентрация гемоглобина – менее 90 г/л (анемия);
- Сниженное количество эритроцитов от 2,4 Г/л до 3 Г/л;
- Увеличенное общее количество лейкоцитов (до 10 9 /л);
- Нормальная лейкоформула (процентное соотношение форм лейкоцитов, таких, как сегментоядерные, палочкоядерные нейтрофилы, базофилы, эозинофилы, лимфоциты и моноциты);
- Значительное увеличение количества лейкоцитов при метастазах рака яичников в костный мозг.
Как видно, изменения в общем анализе крови не специфичны, но в сочетании с клинической картиной (беспричинное ухудшение самочувствия и нарушения менструального цикла) могут стать настораживающими факторами, наличие которых является поводом для детального обследования состояния половых органов.
При раке яичников необходимо сдать биохимический анализ крови с определением показателей функций печени (АсАТ, АлАТ, ЩФ, альбумины, глобулины, общий белок) и почек (мочевина, креатинин). В биохимическом анализе крови при раке яичников выявляются следующие изменения:
- Низкая концентрация общего белка (ниже 55 г/л);
- Низкая концентрация альбуминов (ниже 30 г/л);
- Высокая концентрация глобулинов (выше 20 г/л);
- Повышенная активность щелочной фосфатазы (ЩФ);
- Повышенная активность аминотрансфераз (АсАТ, АлАТ);
- Повышенная концентрация мочевины (выше 8,2 ммоль/л);
- Повышенная концентрация креатинина (выше 120 ммоль/л).
Данные изменения также не специфичны, но их появление на фоне здоровой печени и почек позволяет насторожиться и пройти дополнительные обследования на предмет выявления рака яичников.
Система свертывания крови при раке всегда имеет склонность к гиперкоагуляции. Это означает, что свертываемость крови повышена, в результате чего формируется много тромбов. Для компенсации усиленного тромбообразования включается система фибринолиза, которая рассасывает сформировавшиеся тромбы. В результате таких изменений в анализе системы свертывания фиксируются следующие нарушения:
- Повышение ПТИ (более 1,05 или более 112%);
- Ускорение АЧТВ (менее 25 сек);
- Ускорение ТВ (менее 11 сек);
- Увеличение концентрации фибриногена (более 5 г/л);
- Увеличение концентрации антитромбопластина;
- Увеличение концентрации антитромбина.
Все приведенные анализы, за исключением определения концентрации онкомаркеров, не являются специфичными, но, тем не менее, их следует обязательно сдавать при раке яичников, поскольку они позволяют контролировать общее состояние женщины и оценивать течение опухолевого процесса. Своевременная коррекция нарушений, выявленных по результатам биохимического и общего анализов крови, а также определения системы свертывания, позволяет профилактировать различные осложнения, связанные с течением онкологического заболевания.
источник
Рекомендации: Не рекомендуется проводить скрининг на рак яичников для асимптоматичных женщин. Целесообразно проверить придатки матки при гинекологическом обследовании по другим поводам.
Рак яичников стоит на пятом месте среди причин смерти женщин в Соединенных Штатах и на первом как причина гинекологических раковых заболеваний. В 1989 году было зарегистрировано 20 тысяч новых случаев поражения раком яичников и 12000 смертей от него. Подсчитано, что одной из каждых 70—100 американских женщин предназначено умереть от рака яичников. Средняя пятилетняя выживаемость составляет 30—35%, если болезнь зашла далеко, то процент выживания падает до 4. Симптомы обычно не проявляются до тех пор, пока опухоль не начинает давить или проникать в прилежащие структуры, пока не разовьется асцит или не станут видны метастазы. Как результат к моменту диагноза уже у двух третей женщин обнаруживается болезнь на далеко зашедшей стадии развития (стадия III или IV). Карцинома яичников — наиболее часто встречающееся поражение у женщин старше 60 лет. Другие важные факторы риска включают овуляторную активность (первые роды, поздние первые роды, поздняя менопауза), а также рак яичников в анамнезе.
Потенциально возможными методами скрининга рака яичников являются пальпирование обеими руками таза, -мазок Папаниколау (Пап), цитологический анализ содержимого брюшной полости, опухолевые маркеры и ультразвуковое обследование. Что касается пальпирования таза, которое позволяет выявить целый ряд гинекологических заболеваний, то о его чувствительности и специфичности относительно рака яичников ничего неизвестно, однако можно утверждать, что небольшие опухоли яичников на ранней стадии часто при пальпировании не дискриминируются в силу того, что анатомически они располагаются глубоко от поверхности, отсюда рак яичников, обнаруженный пальпированием, обычно находится в прогрессирующей стадии и шансы на выживание оказываются невелики. К тому же обследование таза может дать ложно-положительные результаты, когда пальпируются доброкачественные массы придатков (например, функциональные кисты).
Мазок Папаниколау иногда может обнаружить злокачественные клетки яичников, однако его не считают надежным способом скрининга для определения карциномы яичниников. В исследованиях было показано, что мазок Пап имеет чувствительность только 40% при определении рака яичников, а некоторые авторы приводят еще более низкие показатели (10—30%). Еще один тест, который потенциально может быть использован для выявления рака,— цитологический анализ содержимого брюшной полости, полученного при пункции Дугласа,— также считается неподходящим для рутинного скрининга. Процедура малоприменима в качестве первичной меры, она сложна в техническом отношении, неудобна для пациента и имеет малую чувствительность в обнаружении заболевания на ранней стадии. В одной работе было показано, что только 36% пациентов, у которых рак яичников находился на стадии 1, имели положительный цитологический результат при выполнении пункции Дугласа до диагностической лапаротомии. Это исследование обнаружило также плохое прогностическое значение теста: только 5,4% женщин, у которых результаты цитологического анализа были положительными, действительно впоследствии были поражены раком яичников.
Раковые маркеры тоже обнаруживают более высокий титр при анализе крови у женщин с раком яичников. В качестве таких маркеров можно назвать канцероэмбриональный антиген, антиген кистоаденоматозного рака яичников, опухолевый антиген СА-125. Титр СА-125 у женщин с раком яичников III и IV стадии находят увеличенным у 82% женщин, он бывает увеличенным также и на более ранней стадии, но реже. Измерения, выполненные до диагностической лапаротомии, показали, что титр СА-125 оказался увеличенным у половины женщин, имевших опухоль I стадии; предоперативное увеличение наблюдается чаще у женщин с немуциновыми опухолями. Однако в целом эти случаи нерепрезентативны для асимптоматичных женщин в общей массе населения. Неизвестно, возрастает ли титр маркеров достаточно рано в процессе развития рака яичников, чтобы служить надежно чувствительным средством обнаружения. Недавно выполненное исследование показало, что увеличенный титр СА-125 (больше 30 единиц на мл) наличествовал в 24% проб крови, взятых у женщин за 5 и более лет до диагноза рака яичников. В то же время необходимо продолжить исследования для получения более надежных данных по чувствительности этих и других раковых маркеров с целью распознавания на ранней стадии рака яичников у асимптоматичных женщин.
Раковые маркеры имеют недостаточную специфичность. Сообщают, что титр СА-125 увеличен у 1% здоровых женщин, у 6—40% женщин с доброкачественными образованиями (например, фиброидные образования в матке, воспаление эндометрия, псевдокисты поджелудочной железы, легочная гематома) и у 29% женщин с негинекологическими раковыми заболеваниями (например, поджелудочная железа, желудок, прямая кишка, грудная железа). Возможно, можно улучшить специфичность измерения с помощью СА-125 за счет селективного скрининга женщин после менопаузы, за счет изменения в технике наборов, за счет сочетания использования СА-125 и ультразвукового обследования. Необходимы однако долгосрочные работы, чтобы иметь достоверные данные о том, какие результаты могут дать такие подходы при использовании в качестве скрининговых тестов. В качестве скринингового теста для выявления рака яичников использовали также ультразвуковое изображение, поскольку оно позволяет точно определить размер яичника, выявить опухоли размером до 1 см, а также отличать плотное образование от кисты. Однако исследования показали, что ультразвуковое обследование дает недостаточный эффект в определении рака яичников и генерирует целый ряд ложно-положительных результатов, которые влекут за собой диагностическую лапа-ротомию или лапароскопию. В одной работе ультразвуковой скрининг 805 женщин, относившихся к группе повышенного риска, побудил выполнить 39 лапаротомии, которые показали 1 рак яичников, 2 близкие к злокачественным опухоли, 1 рак слепой кишки и пять цистоаденом. В одной более обширной работе ультразвуковому обследованию были подвергнуты 5678 асимптоматичных женщин-добровольцев старше 45 лет, у которых в анамнезе был рак груди или гинекологический рак. В течение 2 лет было выполнено 6920 ультразвуковых снимков, по которым было определено 2 случая рака яичников I стадии. В одной недавно выполненной работе из того же центра опубликованы предварительные данные, согласно которым из 14356 ультразвуковых обследований, проведенных в течение 3 лет на 5489 асимптоматичных женщинах старше 45 лет, в пяти случаях был обнаружен рак яичников. Хотя показатели чувствительности и специфичности этого теста отличны (100% и 94,6% соответственно), прогностический эффект в массе асимптоматичных женщин оказывается очень низким — 2,6%. По этим и другим данным было подсчитано, что ультразвуковой скрининг 100 тысяч женщин старше 45 лет позволил бы обнаружить 40 случаев рака яичников — но это за счет 5398 ложно-положительных результатов и 160 осложнений в результате диагностической лапаротомии.
Точность ультразвука можно улучшить за счет сочетания его с другими скрининговыми тестами, такими, как использование маркера СА-125. Такой подход оказался полезным, когда речь идет о дискриминации между злокачественными и доброкачественными образованиями в придатках перед выполнением операции, однако необходимы дальнейшие исследования для определения чувствительности, специфичности и прогностической ценности выполнения этих тестов в комбинации со скринингом асимптоматичных женщин. В одном прогностическом исследовании был проведен скрининг 1010 асимптоматичных женщин в возрасте старше 45 лет после менопаузы. Тест включал в себя осмотр таза в сочетании с раковыми маркерами СА-125. При получении отклоняющегося от нормы результата дополнительно проводилось обследование ультразвуком. Хотя при этом удалось обнаружить один рак яичников (у этой женщины результаты всех трех тестов скрининга были положительными), исследование показало также плохую прогностическую перспективу каждого из трех тестов. У 28 из 31 женщины с увеличенным титром СА-125 никаких патологий обнаружено не было. В половине из 28 обследований таза, обнаруживших отклонения, речь шла о фиброидах и доброкачественных кистах. Насчитывалось 13 ультразвуковых снимков с отклонениями от нормы. 12 из этих женщин были выполнены лапаратомии которые дали 6 положительных кист в яичниках, две бахромчатые кисты, у двух женщин хирургия не дала никаких результатов, у одной женщины были спайки, и у одной рак яичников.
источник
Ранние признаки проявления опухоли в яичниках можно увидеть только после проведения анализа крови на выделение особого маркера СА 125. Но и здесь нельзя быть уверенными на все сто процентов, так как не все виды рака этого органа продуцируют данный тип белка. Очаг заражения можно заметить (но не всегда успешно) после проведения трансвагинального УЗИ, лапароскопии или томографии. Несмотря на это ранняя диагностика рака яичников является очень важной, так как у 95% женщин, у которых рак был замечен на первой стадии, через пять лет смогли победить заболевание.

Конечно, различные анализы, которые проводятся в медицинских лабораториях, помогают диагностировать рак яичников, но полагаться только на их результаты все же не следует. Среди них особое значение имеет анализ крови, который помогает увидеть первые признаки даже бессимптомного течения заболевания. Как только будут готовы данные анализа крови, врач может установить, какие еще методы диагностики могут понадобиться. Обычно при подозрении на рак яичников проводят общий и биохимический анализ крови. Также исследуют онкомаркеры и свертываемость. Как правило, используют следующие онкомаркеры: СА 125 и НЕ 4.

Самыми распространенными онкомаркерами рака яичников считают СА 125 и НЕ 4. При этом, если концентрация первого в организме достигает 35 единиц на мл крови, а второго – 140 пмоль на мл крови, то это является свидетельством того, что в яичниках развивается злокачественная опухоль. Также стоит учитывать тип рака. При некоторых из них концентрация обеих или только какого-то одного из онкомаркеров может повышаться. При этом считается, что диагностирование рака яичников через онкомаркеры возможно в 80% случаях. Тем более, что они позволяют выявить заболевание на первых стадиях, когда еще можно провести наиболее эффективное лечение.
В организме женщины после сорока лет на фоне развития рака яичников может повышаться также и концентрация альфафетопротеина и хорионического гонадотропина. Поэтому рекомендуется всем особям женского пола в этом возрасте время от времени проходить анализы на эти онкомаркеры. Также такие анализы помогают контролировать ремиссию после того, как опухоль уже была удалена.
Благодаря проведению общего анализа крови при раке яичников врач видит, что лейкоцитарная формула сдвинулась влево. При этом количество лейкоцитов может быть нормальным. Также даже на ранней стадии опухоли повышается уровень СОЭ. Общий анализ крови помогает диагностировать рак яичников и предложить правильное лечение.
СА 125 является одним из основных онкомаркеров, которые проявляются при раке яичников. При этом стоит понимать, что СА 125 должен присутствовать в эпителиальной ткани матки, особенно ее муцинозной жидкости. В обычном состоянии его невозможно обнаружить в кровотоке, если, конечно, не было разрывов ткани. В дни менструации уровень СА 125 иногда удваивается. Также повышение происходит в первом триместре беременности. СА 125 помогает диагностировать рак яичников в 80% случаях.

ХГЧ или хорионический гонадотропин человека – маркер, который также играет очень важную роль при диагностике рака яичников. Обычно его уровень повышается в том случае, если пациентка более на рак яичников или имеет эмбриональную опухоль. Обратите внимание, что ХГЧ также повышается у беременных, после употребления марихуаны, если человек болеет на цирроз печени или воспаление кишечника.
Среди основных инструментальных методов диагностики рака яичников выделяют УЗИ, которое помогает быстро увидеть опухоль в этом органе. Кроме того, ультразвуковое исследование делает возможным определить, насколько далеко распространились метастазы рака. Также, чтобы увидеть, насколько распространился процесс, иногда используют рентгенографию, магнитно-резонансную томографию, компьютерную томографию.
Ультразвуковое исследование пациенток, которые страдают на рак яичников, помогает врачу найти ответы на очень важные вопросы:
- Насколько далеко разрослась опухоль, успела ли она поразить уже оба яичника.
- Проявилась ли уже инфильтрация органов в брюшной полости.
- Есть ли у больной асцит.
- Пошли ли метастазы в печень или лимфатические узлы.
- Есть ли в плевральной полости жидкость.
МРТ или магнитно-резонансная томография является нечастым способом для диагностики рака яичников. Но все же в некоторых случаях она используется. Благодаря довольно мощному магниту аппарат создает особые радиоволны, которые заменяют рентгеновские лучи. Энергия этих радиоволн поглощается тканями и после этого высвобождается самыми разными способами (в зависимости от типа ткани). Радиоволны, которые были высвобождены радиоволнами, выводятся на экран компьютера в виде картинки.
Процедура лапароскопии основывается на введении очень тонкой трубки с лампой на конце, благодаря которой можно без проблем осмотреть в деталях оба яичника. Для того, чтобы ввести эту трубочку, необходимо сделать маленький разрез внизу живота. На монитор компьютера выводится изображение того органа, который проверяется в данный момент. Благодаря лапароскопии при раке яичников врач может определить, насколько распространилась опухоль. Также этот метод позволяет продумать операцию до мелочей. Через разрез в брюшине можно также взять небольшую часть ткани для проведения биопсии.
источник
Гистология кисты яичника необходима для изучения структуры новообразования. Такое исследование позволяет с высокой точностью определить тип патологии, назначить эффективный способ лечения. Оно требуется при затруднении в постановке диагноза или при подозрении на течение злокачественного процесса в придатках.
Гистология изучает клеточное строение тканей. В гинекологии она распространена в связи с высокой информативностью. Такая диагностика применяется для исследования придатков, матки, ее шейки, фаллопиевых труб и других органов мочеполовой системы.
Гистология яичника и его кисты позволяет выявить следующие виды патологий:
- воспалительный процесс;
- нарушение местного кровоснабжения;
- кровоизлияние в полость кисты или придатка;
- тип новообразования;
- наличие злокачественных клеток;
- мутации структурных тканей яичника.
По результатам гистологии кисты яичника определяют причину возникновения патологии, допустимый способ ее устранения. Устанавливается прогноз выздоровления, который зависит от наличия злокачественного процесса и степени поражения тканей придатка.
Гистологические исследования отличаются способом забора материала. При кисте придатка применяются следующие методы:
| Вид исследования | Описание процедуры |
|---|---|
| Эксцизионное | Иссечение тканей в ходе выполнения основной операции |
| Пункционное | Забор части новообразования или его содержимого с помощью иглы |
| Гистология удаленного яичника и его кисты | Извлечение тканей любым удобным способом после завершения хирургического вмешательства |
| Щипцовое | Отделение кусочка образования с помощью специальных щипцов |
| Аспирационное | Отсасывание содержимого патологии шприцом |
Результаты гистологии после удаления кисты яичника или самого придатка необходимы для исключения течения злокачественного процесса.
После получения биологического материала проводится само исследование. Для этого используется один из видов микроскопии:
- световая;
- ультрафиолетовая;
- люминесцентная;
- поляризационная;
- в темном поле;
- в падающем свете;
- фазово-контрастная;
- электронная.
Чаще всего гистология проводится методом световой микроскопии. Тем не менее самым современным считается электронное исследование, оценивающее строение клеточных структур в мельчайших деталях.
Гистология кисты яичника может проводиться до, после или во время хирургической операции по удалению новообразования. Этапы получения биоматериала:
| Этап | Описание |
|---|---|
| Фиксация | Обработка ткани специальными веществами, предупреждающими распад клеточных структур |
| Проводка | Уплотнение материала путем его обезвоживания |
| Заливка | Пропитка фрагмента кисты парафином для последующего выполнения среза |
| Резка | Получение тонких срезов биоматериала с помощью микротома |
| Окраска | Помещение объекта в специальные стекла, сохраняющие его в нужной форме |
| Заключительный этап | Помещение объекта в специальные стекла, сохраняющие его в нужной форме |
| Микроскопия биоматериала | Оценка состояния клеточных структур |
Выполнением исследования занимаются врачи гистологи или патоморфологи. После окончания всех манипуляций они готовят заключение, на основе которого лечащий врач определяет диагноз.
Выделяется три основных вида новообразований, которые можно обнаружить при проведении гистологического анализа. Патологии могут иметь следующий характер:
- доброкачественные;
- пограничные;
- злокачественные.
Пограничные новообразования представляют опасность тем, что способны спровоцировать развитие онкологического процесса в яичнике.
Чаще всего кисты носят доброкачественный характер. Они, в свою очередь, подразделяются на следующие категории:
| Виды кистозных образований | Причины появления |
|---|---|
| Фолликулярные | Образуются из неразорвавшегося в момент овуляции фолликула |
| Кисты желтого тела | Следствие нарушений второй половины менструального цикла |
| Дермоидные | Появляются еще в утробе, содержат костные и мягкие ткани, ногти, волосы |
| Параовариальные | Часто имеет ножку, что представляет особую опасность при физической активности пациентки |
| Эндометриоидные | Результат длительного течения эндометриоза, в их капсуле находится бурая жидкость со сгустками крови |
При обнаружении при гистологическом исследовании данных видов кист яичника оперативное вмешательство не требуется. Оно необходимо при наличии пограничных или злокачественных патологий. В последнем случае рекомендуется удаление пораженного придатка или сразу всех половых органов.
Фолликулярные кисты яичника не требуют гистологии, как и кисты желтого тела. Обычно такие образования исчезают самостоятельно или под воздействием медикаментов.
При необходимости срочного получения результатов гистология может быть проведена за несколько часов. Информативность такой диагностики может быть снижена за счет недостатка времени для полноценного проведения всех ее этапов.
В заключении, подготавливаемом проводившим исследование специалистом, описываются все обнаруженные отклонения от норм. В бланке результатов указывается следующее:
- возраст женщины;
- тип биоматериала;
- место и время забора ткани;
- используемые для исследования растворы;
- способ проведения гистологии;
- тип кисты;
- наличие злокачественных клеток и их количество;
- характер структуры тканей яичника – при их биопсии одновременно с новообразованием.
Заключение обычно представлено на латинском языке. Расшифровкой гистологии кисты яичника после операции и получения результата исследования занимается лечащий врач.
На бланке гистологического исследования не дается рекомендаций по схеме лечения и не устанавливается диагноз. Данный вид диагностики совместно с другими обследованиями анализируется гинекологом, который и определяет вид терапии.
Ошибочное получение результата допустимо для всех видов лабораторных исследований. Тем не менее гистология отличается высокой точностью и редко дает ложную информацию. Вероятность ошибки велика при несоблюдении правил транспортировки биоматериала, неаккуратном обращении с ним в лаборатории, неверном проведении биопсии.
Перед диагностикой пациентка должна пройти специальную подготовку, меры которой устанавливаются врачом. Ей следует соблюдать специальную диету, отменить прием всех медицинских препаратов. Приходить на обследование нужно в определенный день менструального цикла. В случае невыполнения требований вероятно получение ложного результата.
Большинство видов исследуемых патологий определяются как доброкачественные. Гистология кисты яичника показала следующие результаты:
- диагностике подвергалось около 60% женщин с бесплодием;
- у 40% пациенток присутствовали частые боли внизу живота;
- треть обследуемых не ощутила улучшений после медикаментозной терапии болезней половых органов;
- нарушения менструального цикла более распространены среди женщин с опухолями яичников;
- межменструальные маточные кровотечения отмечались у 10% пациенток;
- функциональные образования были обнаружены в трети случаев;
- эндометриоидные кисты яичника при гистологии встречались не чаще, чем у 13% обследуемых;
- на долю доброкачественных опухолевидных патологий приходится 25%;
- частота выявления рака – 2-7%.
Вероятность обнаружения онкологии выше при длительном течении кисты яичника.
Гистологию придатков необходимо проходить своевременно. Это позволит более точно назначить схему лечения и ускорить процесс выздоровления.
Гистология кисты яичников – вид исследования, который рекомендуется проводить при неинформативности других методов. Он позволяет с высокой точностью определить вид новообразования. Лечение, назначенное по результатам данного обследования, обладает более высокой эффективностью, чем терапия, основанная на итогах инструментальной диагностики.
источник
Смирнова Т.Л. 1 , Игонин Ю.А. 2
1 ORCID: 0000-0002-8224-1515, Кандидат медицинских наук, 2 ORCID: 0000-0001-6662-2900, Кандидат медицинских наук, Чувашский государственный университет
КОМПЛЕКСНАЯ ДИАГНОСТИКА РАКА ЯИЧНИКОВ
Приведены клинические, гистологические и инструментальные особенности комплексной диагностики рака яичников у женщин в Чувашской Республике. К эхографическим признакам рака яичников относятся: появление в кистозных образованиях многочисленных перегородок, неоднородных по эхоструктуры, расположенных беспорядочно; неравномерность структуры опухолевого образования, чередование жидкостных компонентов с плотными включениями в виде сосочковых разрастаний по внутренней или наружной поверхностям капсулы. При иммуногистохимическом исследовании тканей рака яичников выявлена экспрессиия проапоптотического белка р-53 на всех стадиях.
Ключевые слова: рак яичников, гистология рака яичников, онкомаркеры, ультразвуковая диагностика, компьютерная томография, магнитно-резонансная томография, проапоптотический белок р-53.
Smirnova T.L. 1 , Igonin Yu.A. 2
1 ORCID: 0000-0002-8224-1515, MD, 2 ORCID: 0000-0001-6662-2900, MD, Chuvash State University
OVERALL DIAGNOSIS OF OVARIAN CANCER
Clinical, histological and instrumental features of overall diagnostics of ovarian cancer among women of the Chuvash Republic are presented in the paper. Echo-graphic signs of ovarian cancer include: Emergence of numerous barriers in cystic formations, heterogeneous in echo-structure, located randomly; uneven structure of tumour formations, alternation of fluid components with heavy inclusions in the form of papillary projections along the inner or outer surfaces of the capsule. Immuno-histochemical examination of ovarian cancer tissues revealed the expression of pro-apoptotic protein p-53 at all stages.
Keywords: ovarian cancer, ovarian cancer histology, OncoMarkers, ultrasound diagnostics, computed tomography, magnetic resonance imaging, pro-apoptotic protein p-53.
Цель: изучить методы комплексной диагностики рака яичников у женщин, проживающих на территории Чувашской Республики.
Материалы и методы исследований. Проведено обследование 68 женщин с изучением клинико-анамнестических данных, объективного гинекологического осмотра, онкоцитологического исследования осадка асцитической жидкости, определением онкомаркера СА-125, HE-4, индекса Roma, УЗИ органов брюшной полости, рентгенографии легких, фиброгастроскопии, фиброколоноскопии, ректороманоскопии, компьютерной томографии, магнитно-резонанасной томографии, данных лапаротомии, патоморфологического исследование послеоперационных препаратов.
Иммуногистохимический метод выполнялся в соответствии со стандартными протоколами. Тканевые срезы толщиной 3 мкм наносили на высокоадгезивные стекла, высушивали при комнатной температуре в течение 24 часов. Окраска проводилась ручным и аппаратным способом с использованием иммуногистохимических автостейнеров AUTOSTAINER-360 (THERMO, Великобритания) и Leica BOND-MAX (Германия) с применением систем визуализации En-vision (DAKO, Дания) и NovoLink polymer (NovoCastra, Великобритания). Срезы тканей рака яичников обрабатывались поликлональными антителами к проапоптотическому белку р-53 (Santa Cruze, США). Контролем специфичности реакции служили неиимунизированные кроличьи и мышиные сыворотки. Морфометрические измерения интенсивности иммуногистохимических реакций выполнено путем подсчета площади р-53 – позитивных структур.
Результаты собственных исследований. Средний возраст больных раком яичников с I-II стадиями – 51,9 лет, с III-IV стадиями – 55,6 лет, что согласуется с рядом исследований, проведенных в последние годы [1, С. 20; 2, С. 50; 3, С. 155].
Наследственный онкологический анамнез отягощен у 74% обследованных больных: по злокачественным опухолям ЖКТ у 10,4%; злокачественным опухолям молочных желез у 6,5%; по раку яичников у 2,6%; по злокачественным опухолям других локализаций у 6,5%; у 26% анамнез не отягощен.
В начальных стадиях заболевания, как правило, отмечается бессимптомное течение, и даже при появлении первых симптомов (периодические боли внизу живота) больные длительное время не обращаются. Очень важно помнить, что 70% новообразований яичников впервые распознаются в III-IV стадиях заболевания, что обуславливает неэффективное лечение и приводит к низким показателям выживаемости этих больных [4, С. 80; 5, С. 100].
Точность диагностики при УЗИ и лапароскопии достигает 90-95% [6]. Среди эхографических признаков злокачественного роста можно выделить следующие: появление в кистозных образованиях многочисленных перегородок, неоднородных по эхоструктуры, расположенных беспорядочно; неравномерность структуры опухолевого образования, чередование жидкостных компонентов с плотными включениями в виде сосочковых разрастаний по внутренней или наружной поверхностям капсулы; «размытость» контуров опухоли, визуализация свободной жидкости в брюшной полости. У пациентов с IV стадией рака яичников отмечено наличие конгломерата органов малого таза, переход опухолевого процесса на мочевой пузырь, на сальник (уплощенное гипоэхогенное образование), наличие увеличенных парааортальные, портокавальные лимфоузлов в сочетании с асцитом, метастазами в печень, расширение почечных лоханок. Генез опухолей и опухолевидных образований яичников при УЗИ верифицируется у 93% больных.
При магнитно-резонансной томографии в яичниковых ямках с обеих сторон, определяются объемные образования кистозно-солидного строения с нечеткими, неровными контурами, Кистозный компонент имеет гиперинтенсивный МР-сигнал на Т-2 ВИ, Т-2 Fsat, гипоинтенсивный МР-сигнал на Т-1 ВИ. Солидный компонент образований гетерогенного МР-сигнала неоднородно накапливает контрастный препарат на постконтрастных сканах. Данные образования оттесняют тело матки каудально и влево, клетчатка малого таза четко не прослеживается. Определяется выпот в малом тазу.
Для диагностики производят количественное определение онкомаркеров СА-125, HE-4, вычисление индекса Roma. Моноклональные антитела связываются с углеводной детерминантой целомического эпителия, на чем основывается количественная оценка содержания СА 125 в плазме и сыворотке крови. Исследование показало, что у больных в I – II стадиях содержание СА-125 39,18 ± 17,05 ед/мл, в III – 70,06 ± 29,1 ед/мл, в IV – 305,41 ± 45,6 ед/мл. Повышенная продукция белка HE-4, вырабатываемого эпителиальными клетками органов репродуктивной системы, наблюдалась нами при раке яичников. Индекс Roma, рассчитанный с помощью математического анализа, в пременопаузе 12,9% указывает на повышенный риск рака яичников, ниже 12,9% – низкий уровень риск, в постменопаузе более 24,7% – повышенный уровень риск, 24,7% низкий уровень риска.
Данные гистологического исследования, распределение по стадиям, частота метастазов представлены в табл. 1, 2.
Таблица 1 – Данные патогистологического исследования РЯ по ЧР в %
| Гистотипы | I | II | III | IV |
| Серозная аденокарцинома | 8 | 3,2 | 5,3 | 0,9 |
| Муцинозная аденокарцинома | 13 | 3,5 | 9,12 | – |
| Эндометриоидная аденокарцинома | 0,68 | 0,2 | 0,7 | 0,6 |
| Светлоклеточная аденокарцинома | – | – | 35 | 19 |
| Недифференцированная карцинома | 0,3 | 0,2 | 0,3 | – |
Таблица 2 – Метастазы у больных раком яичников по Чувашской Республике в %
| Органы и ткани | % |
| Подвздошные лимфоузлы | 29 |
| Метастазы Шницлера | 5 |
| Брюшина | 5 |
| Средостение | 7 |
| Тонкая кишка | 6 |
| Толстая кишка | 16 |
| Брюшина дугласова пространства | 7 |
| Большой сальник | 22 |
Важную роль в прогнозировании играют гистологические исследования механизмов пролиферации, апоптоза в опухолевых клетках, а также неоангиогенеза в опухолевой ткани [7, С. 185]. При иммуногистохимическом исследовании срезов рака яичников установлена позитивное р-53 ядерное окрашивание (табл. 3). Для ранней и дифференциальной диагностики, в определении стадии рака яичников рекомендуется применение онкомаркера р-53. При анализе гистохимической реакции на р-53 установлено, что площадь иммуноэкспрессии при I стадии составляет 35,6±0,9 мкм 2 , при IV стадии – 63,9±0,8 мкм 2 (p 2
источник
В онкологии основным условием для успешного излечения является ранняя диагностика. Но обнаружение злокачественного образования яичников на раннем этапе сопряжено с определенными трудностями – бессимптомность на начальной стадии, признаки, схожие с проявлениями других заболеваний и др. Прогрессирование происходит главным образом за счет распространения по брюшине. Этим можно объяснить малосимптомность в начале болезни. У 70% больных заболевание диагностируется на том этапе, когда имеется поражение метастазами не только брюшины, но и других органов малого таза, а также вовлечение в процесс печени, легких, костей. Кроме того, 20% всех доброкачественных опухолей яичников содержат элементы злокачественности. Трудность диагностики заключается в том, что до сих пор нет специфического теста, с помощью которого можно было бы обнаружить рак.
С помощью общеклинических исследований можно определить отклонения в лейкоцитарной формуле, повышение СОЭ, но эти анализы не являются специфичными. Одним из наиболее эффективных в онкологии является определение онкомаркеров – специфических веществ, образующиеся в результате жизнедеятельности опухолевых клеток. Их можно обнаружить в крови или в моче больной женщины. Разнообразные по структуре, они бывают:
- Высокоспецифичными, которые возникают в при определенном типе опухоли
- Неспецифичными – возникают при разных онкологических патологиях
Клетки злокачественного образования вырабатывают вещества с момента своего появления, благодаря чему стала возможной диагностика болезни на ранней стадии, причем современные диагностические методы позволяют выявить изменение уровня онкомаркеров даже при совсем небольшой по размерам опухоли.
Несмотря на кажущееся разнообразие маркеров, наиболее надежным считается исследование с помощью определения СА-125. Повышение его уровня наблюдается у 88% пациенток с первичной опухолью. Следует уточнить, что у больных с I стадией болезни концентрация практически не отличается от контрольной, тогда как на II-IV этапах болезни уровень маркера уже может быть использован для мониторинга и контроля эффективности проводимого лечения.
Незначительное повышение уровня СА-125 присутствует в слизистой оболочке матки, однако проникнуть в кровоток не дают возможности естественные барьеры. Кроме того, небольшое повышение показателей отмечается у женщин во время менструации, также возможно увеличение уровня в 1 триместре беременности. СА-125 может появляться у пациенток с воспалительными заболеваниями женской половой сферы, а также при заболеваниях других органов (печени, почек, легких) не онкологического характера. В остальных случаях превышение онкомаркера является симптомом не только рака яичников, но и других онкологических заболеваний: молочной железы, печени, прямой кишки, легких и др.
Онкомаркер СА-125обладает невысокой специфичностью, особенно у женщин, которые не вступили в период менопаузы. Однако повышение концентрации антигена на фоне ремиссии может служить сигналом о возможном рецидиве болезни или свидетельствовать о недостаточно эффективном проводимом лечении. В этом случае анализ на рак яичников является надежным показателем. В 76% случаев повышение СА-125 можно наблюдать за 3-10 месяцев до появления первых симптомов или до выявления с помощью других методов диагностики. Помимо СА-125 в диагностике используется маркер СА 19-9 и СА-174. Все эти исследования позволяют с определенной долей вероятности заподозрить злокачественное образование.
Существуют другие, не менее эффективные методы диагностики
Назначать обследование может только специалист, основываясь на результатах осмотра. Благодаря современным методам обследования появилась возможность обнаружить болезнь на ранней стадии. Но окончательный диагноз может быть поставлен лишь после комплексного обследования.
источник