Онкомаркеры – группа органических химических соединений, которые образуются в моче или крови человека, больного раком. Анализ на наличие патогенных веществ позволяет предположить или выявить рак на ранней стадии его развития, когда клинические симптомы еще не проявляются. Но всегда ли онкомаркеры – это рак?
Большая часть онкомаркеров, известных медицине, – это молекулы белка. Каждый из них вырабатывается при сбое в одном из органов или их группе. Кровь – биологическая жидкость, контактирующая со всеми тканями и органами, поэтому первая реакция на проблему — изменение химического состава крови.
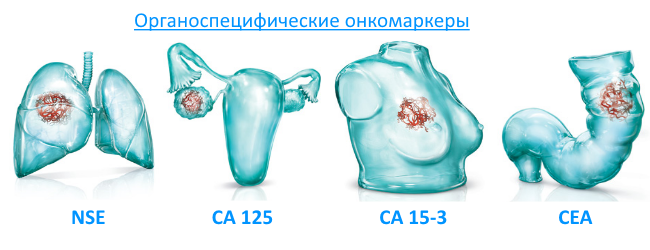
Анализ на онкомаркеры определяет, где именно образовалась опухоль и какие поражены ткани. Например, онкомаркер РЭА показывает наличие опухолей и метастазов в общем, а СА 19-9 говорит о процессах в поджелудочной железе. СА 15-3 в больших количествах образуется при карциноме молочной железы, а СА-125 — при раке яичников.
Нет, не всегда! Поэтому не стоит нервничать, увидев плохие результаты.
Найти онкомаркеры можно и при других патологиях, например, их содержание увеличивается не только во время развития онкологического процесса, но и при прогрессировании доброкачественных образований и воспалительных заболеваниях. Обнаруживаются онкомаркеры и при кистах. Во всех этих случаях их содержание будет невысоким, а после снятия воспаления вернется в норму.
Также нужно учитывать и состояние человека. Как пример — онкомаркер АФП: в гинекологии это один из основных маркеров состояния плода при беременности. В онкологии – маркер первичного рака печени.
Но даже если анализ показывает опасные значения, это лишь повод для дальнейшего обследования. Нужно понимать, что по тестированию на онкомаркеры 100% точно диагностировать рак невозможно, поэтому врачи используют дополнительные методы: УЗИ, рентген, магнитно-резонансную томографию, биопсию.
Отправить на анализы на онкомаркеры может любой врач. Часто направления дают гинекологи, маммологи и урологи, так как половая сфера особенно подвержена онкологии. Рак матки и молочных желез находится на первом месте по уровню заболеваемости среди самых тяжелых патологий. Часто встречается рак простаты у мужчин. Анализ на онкомаркеры можно сдать и по собственной инициативе без направления.
Поводом для проверки состояния здоровья могут быть следующие симптомы:
- резкая потеря веса;
- кровянистые выделения в моче или стуле;
- постоянные слабость и усталость;
- уплотнения в молочных железах;
- выпадение волос без видимой причины.
Коварство онкологических заболеваний заключается в том, что многие из них протекают бессимптомно и обнаруживаются уже в хронической форме или запущенной стадии, когда угроза жизни слишком высока. Поэтому врачи советуют проходить обследование в определенные возрастные промежутки, считающиеся пороговыми для старта патологических процессов. Женщинам регулярно обследоваться нужно уже с 35 лет, мужчинам — с 40 лет.
При наличии опасных признаков нужно сдать анализы на онкомаркеры немедленно, ведь рак не признает ни возраста, ни пола. Болезнь диагностируется даже у новорожденных.
Существуют совершенно четкие симптомы, указывающие на развитие раковой опухоли. К сожалению, совокупность симптомов проявляется при поздних формах онкологии.
Частые признаки злокачественных опухолей:
- кровь в моче или кале;
- долго незаживающие раны;
- хронические запоры;
- свищи;
- деформация молочных желез;
- резкое похудение,
- трудности глотания;
- сухой, не проходящий кашель.
Безусловно, такие анализы проводятся для оценки метода лечения пациентов, у которых опухоль уже обнаружена. Даже после курса терапии обследование нужно проходить регулярно.
Это простая и практически безболезненная процедура, достаточно прийти в лабораторию и сдать кровь. Кровь на онкомаркеры берется из вены и сразу отправляется специалистом в лабораторию.
Один из важнейших этапов проведения анализа – подготовка. Строгое соблюдение рекомендаций врача гарантирует получение точного результата. Общие предписания следующие:
- Кровь из вены берется натощак утром.
- Требуется отказаться от употребления алкоголя за сутки до сдачи крови.
- За 3 суток воздержаться от чрезмерных нагрузок и тяжелой пищи.
- Прием некоторых лекарств придется на время прекратить. Какие именно препараты нельзя принимать, расскажет на приеме врач, либо можно позвонить администратору клиники.
Так как онкомаркеры повышаются при воспалительных процессах, при воспалительных заболеваниях процедура не проводится.
Анализ показывает опасные изменения, происходящие в организме, и стадию развития патологического процесса. Этот метод тестирования биологического материала дает возможность обнаружить и контролировать лечение таких болезней, как:
- рак предстательной железы;
- онкология яичников;
- рак молочной железы;
- рак кожи;
- опухоли в органах пищеварительного тракта и др.
Описание будет готово через 1-2 дня после анализа.
Повышение показателей не всегда свидетельствует о нарушениях, связанных с раковыми образованиями. Иногда изменения вызваны доброкачественной опухолью или вирусной инфекцией. В такой ситуации говорят о ложном результате.
Если же речь идет о злокачественном новообразовании, диагностика помогает на 6 месяцев раньше других методов обследования увидеть зарождение онкологии и предотвратить ее развитие на самой ранней стадии.
- различить характер новообразования (злокачественное/доброкачественное);
- подтвердить или опровергнуть развитие онкологии;
- своевременно выявить рецидив болезни;
- диагностировать метастазы.
Снижение показателей после химиотерапии свидетельствует об эффективности выбранного лечения. Если изменений не произошло, значит подход нужно изменить.
В организме здорового человека онкомаркеры находятся в определенном количестве, даже незначительное их повышение говорит о необходимости обследования. Поэтому лучше не рисковать и пройти дополнительную диагностику.
Самый дешевый и достаточно точный метод обследования — УЗИ. Опухоли хорошо видны на УЗИ малого таза, брюшной полости, молочных желез. При подозрении на онкологию стоит провериться ультразвуковым методом, сдать вторично анализ на онкомаркеры и лишь затем идти на неприятную биопсию или дорогое МРТ.
Проходить такое ответственное обследование нужно в хорошей частной клинике с надежной лабораторией. Клиника «Радуга» сотрудничает с экспертной лабораторией ИНВИТРО, поэтому вы смело можете довериться нашим врачам и лаборантам.
Получив результаты, можно тут же проконсультироваться у опытного гинеколога или андролог-уролога. Здесь же можно пройти УЗИ и дополнительные анализы.
Мы работаем с Invitro — независимой медицинской лабораторией. Высокая точность, конфиденциальность, любые анализы в срок. Запишитесь на прием к нашим врачам и после первой консультации вы сможете сдать все анализы у нас. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
источник
Специфические вещества, которые продуцируют нормальные ткани организма в ответ на инвазию раковых клеток, а также продукты метаболизма опухолевых образований, называют онкомаркерами. Некоторые из них в небольшом количестве присутствуют и у здоровых людей, а увеличение их концентрации в моче или крови с высокой вероятностью свидетельствует о развитии рака. Значения этих веществ в ряде случаев повышаются при некоторых онкологических патологиях.
Пациенты, находящиеся в группе риска развития злокачественных опухолей, должны сдавать анализ крови на онкомаркеры ежегодно. К их числу относятся больные с предраковыми заболеваниями, хроническими патологиями, генетической предрасположенностью к злокачественным новообразованиям, а также лица, работающие на вредных производствах или проживающие в экологически неблагоприятных регионах.
Для назначения анализа и корректной расшифровки его результатов рекомендуется обратиться к квалифицированному специалисту, который даст указания, как правильно готовиться к исследованию, пояснит, как берут материал, о чем говорит и что показывает анализ крови на онкомаркеры.
Таблица нормы показателей онкомаркеров
у мужчин и небеременных женщин – не более 2,64
при беременности – от 23,8 до 62,9 (в зависимости от срока беременности)
у некурящих мужчин – не более 3,3
у курящих мужчин – не более 6,3
у некурящих женщин – не более 2,5
у курящих женщин – не более 4,8
Референсные значения могут отличаться в разных лабораториях в зависимости от метода исследования и принятых единиц измерения.
АФП является сывороточным эмбриональным протеином, вырабатываемым у эмбриона и плода в ходе роста и развития. По структуре протеин сходен с сывороточным альбумином у взрослых. Его основной функцией является предотвращение отторжения организмом матери плода. При рождении у детей уровень АФП в крови наиболее высокий, далее он прогрессивно снижается и к 2 годам достигает нормальных значений взрослых. Повышение уровня альфа-протеина у взрослых может указывать на наличие патологий.
АФП является одним из основных показателей хромосомных аномалий и патологий во время внутриутробного развития плода. При беременности назначение исследования уровня протеина зачастую проводят в комплексе с определением уровня свободного эстриола, хорионического гонадотропина человека и ультразвуковым исследованием, что дает возможность оценить риски развития патологий у плода.
Повышение уровня АФП у женщин во время беременности может быть признаком многоплодной беременности, некроза печени плода на фоне вирусной инфекции, синдрома Меккеля – Грубера, пупочной грыжи, открытых дефектов развития нервной трубки.
Мужчинам и небеременным женщинам обычно показано проведение анализа на определение АФП для оценки эффективности лечения злокачественных новообразований, выявления метастазирования, определения степени риска развития онкопатологии у пациентов с циррозом печени, хроническим вирусным гепатитом и другими болезнями.
Если пациент принимает лекарственные средства, ему необходимо проконсультироваться с лечащим врачом, есть ли необходимость и возможность их отмены.
Увеличение уровня протеина у небеременных женщин, а также у мужчин наблюдается на фоне новообразований толстого кишечника, поджелудочной железы, желудка, легких, яичек, метастазов в печень опухолей иных локализаций, гепатоцеллюлярной карциномы. Незначительное повышение показателя отмечается при алкогольном поражении печени, циррозе, хроническом гепатите.
Понижение уровня АФП после курса терапии или удаления новообразования означает улучшение состояния пациента. При беременности понижение уровня протеина в крови может свидетельствовать о наличии хромосомных патологий у плода (синдрома Дауна или Эдвардса), пузырного заноса, а также о самопроизвольном аборте, гибели плода, неправильном определенном сроке беременности (завышенном).
РЭА – это эмбриональный гликопротеин, продуцируемый в тканях пищеварительного тракта эмбриона и плода. Его основная функция связана со стимуляцией размножения клеток. Синтез гликопротеина подавляется после рождения ребенка, у взрослых его концентрация в крови незначительная. В случаях развития опухоли в организме происходит повышение раково-эмбрионального антигена, что отражает прогрессирование патологического процесса.
Анализ крови на РЭА делается при оценке проводимой терапии рака, диагностике рака прямой и толстой кишки, желудка, поджелудочной железы, медуллярной карциномы, а также используется для раннего выявления злокачественных опухолей при скрининговом обследовании групп риска.
Увеличение уровня РЭА указывает не только на развитие рака, но и отмечается на фоне почечной недостаточности, туберкулеза, эмфиземы легких, пневмонии, муковисцидоза, панкреатита, гемангиомы печени, цирроза, гепатита, язвенного колита, болезни Крона, полипоза кишечника. При указанных заболеваниях уровень эмбрионального гликопротеина обычно не превышает 10 нг/мл.
Основным преимуществом исследования крови на онкомаркеры является то, что оно позволяет выявить болезнь на сроках, когда иные виды диагностики отклонений еще не показывают.
Также концентрация онкомаркера может возрастать при метастазах в костную ткань или печень, колоректальной карциноме, раке щитовидной, предстательной, поджелудочной или молочной железы, печени, яичников, легкого.
Если увеличение значений РЭА фиксируется после снижения его концентрации в крови, это может быть признаком рецидивов и метастазирования опухоли. Следует учитывать, что употребление алкогольных напитков и курение оказывают влияние на концентрацию раково-эмбрионального антигена в крови.
СА-125 представляет собой гликопротеин, используемый в качестве маркера немуцинозных эпителиальных форм злокачественных опухолей яичников и их метастазов. При сердечной недостаточности его концентрация коррелирует с уровнем натрийуретического гормона, что может служить дополнительным критерием для определения тяжести состояния больного.
Исследование крови на гликопротеин назначается в ходе диагностики аденокарциномы поджелудочной железы, рака яичников и его рецидивов, а также с целью оценки качества проводимой терапии и прогноза.
Повышение концентрации СА-125 наблюдается на фоне злокачественных новообразований легких, печени, поджелудочной или молочной железы, желудка, прямой кишки, фаллопиевых труб, матки, яичников. Также увеличение гликопротеина может фиксироваться во время менструации, при кисте яичников, циррозе печени, вирусных гепатитах, аутоиммунных заболеваниях, воспалении в брюшной полости или малом тазу. В I триместре беременности значение онкомаркера может незначительно повышаться в отсутствие какого-либо заболевания.
СА 15-3 является гликопротеином, вырабатываемым клетками молочной железы. В 10% случаев на ранних стадиях опухолей молочной железы уровень онкомаркера превышает норму, а при метастазах увеличение его концентрации отмечается у 70% пациенток.
Повышение уровня гликопротеина может опережать возникновение клинических симптомов на 6–9 месяцев.
СА 15-3 для диагностики начальной стадии рака молочной железы недостаточно чувствителен, но при уже выявленной злокачественной опухоли его уровень позволяет следить за течением рака и оценивать эффективность применяемой терапии.
Диагностическая ценность онкомаркера СА 15-3 повышается при его определении в сочетании с раково-эмбриональным антигеном.
Анализ крови на онкомаркер молочной железы СА 15-3 позволяет проводить дифференциальную диагностику доброкачественной мастопатии и злокачественных новообразований молочной железы.
Уровень СА 15-3 возрастает в следующих случаях:
- злокачественные новообразования матки, яичников, поджелудочной железы, желудка, печени, прямой кишки, молочной железы;
- цирроз;
- вирусные гепатиты;
- аутоиммунные и ревматические патологии;
- заболевания почек, легких;
- беременность (отмечается незначительное повышение).
СА 19-9 является сиалогликопротеином, вырабатываемым в слюнных железах, желудочно-кишечном тракте, предстательной железе, легких и бронхах, но преимущественно используемым для диагностики рака поджелудочной железы.
Исследование крови на сиалогликопротеин проводят обычно в случаях подозрений на злокачественный процесс в поджелудочной железе, для оценки эффективности его терапии и определения риска развития рецидивов. Также определение уровня СА 19-9 может потребоваться и при подозрении на злокачественные опухоли иных локализаций.
При колоректальном раке, злокачественных опухолях матки, яичников, желудка, молочной или поджелудочной железы, печени, желчного пузыря концентрация СА 19-9 увеличивается. Приблизительно у 0,5% клинических здоровых людей при аутоиммунных патологиях, циррозе печени, желчнокаменной болезни, гепатите и холецистите фиксируется незначительное повышение этого онкомаркера в крови.
ПСА – это протеин, который вырабатывают клетки предстательной железы. Он служит маркером рака простаты. Сумма связанной с белками и свободной фракции составляет общий простат-специфический антиген.
Анализ крови на ПСА показан в следующих случаях:
- мониторинг течения злокачественных опухолей простаты;
- подозрения на метастазирование и контроль проводимой терапии;
- проверка состояния больных с доброкачественной гипертрофией простаты для раннего выявления возможного озлокачествления;
- профилактическое обследование мужчин, относящихся к группе риска (с генетической предрасположенностью, в возрасте от 50 лет и другие).
На фоне острой задержки мочеиспускания, острой почечной недостаточности, травм или оперативных вмешательств на предстательной железе, инфаркта или ишемии простаты, инфекционно-воспалительных процессов, концентрация простат-специфического антигена в крови увеличивается.
Анализ крови на онкомаркер молочной железы СА 15-3 позволяет проводить дифференциальную диагностику доброкачественной мастопатии и злокачественных новообразований молочной железы.
Физиологическое повышение уровня ПСА отмечается при запорах, после ректального пальцевого исследования простаты (поскольку при этом нередко повреждаются капилляры предстательной железы), а также после сексуальных контактов.
В случаях высокого уровня общего простат-специфического антигена, для дифференциации злокачественных и доброкачественных процессов необходимо определение уровня его свободной фракции.
ХГЧ является гормоном, продуцирование которого тканью хориона начинается на 6–8 сутки после оплодотворения яйцеклетки. Он принадлежит к числу важнейших показателей наличия и нормального течения беременности.
Хорионический гонадотропин человека состоит из двух субъединиц: альфа, которая является общей для тиреотропного, фолликулостимулирующего и лютеинизирующего гормона, и бета – специфичной для ХГЧ. При определении уровня бета-субъединицы возможно диагностировать беременность уже через неделю после зачатия.
У мужчин и небеременных женщин наличие гормона в крови указывает на новообразования, вырабатывающие ХГЧ. К их числу относятся опухоли органов желудочно-кишечного тракта, яичек, почек или легких. На фоне хорионкарциномы и пузырного заноса концентрация гормона в крови увеличивается.
Поскольку для анализа на онкомаркеры кровь из вены забирают в утреннее время натощак, последняя еда должна быть принята за 8–12 часов до его проведения. Можно ли сдавать кровь в иное время суток, следует уточнить у врача, давшего направление на анализ, а также в лаборатории, где планируется проведение исследования.
К сдаче крови на онкомаркеры необходима предварительная подготовка. Из рациона за несколько суток перед сдачей анализа должна быть исключена острая, жареная и жирная пища, алкогольные напитки. За 2 дня до исследования следует отказаться от серьезных физических нагрузок и избегать сексуальных контактов. В течение 24 часов перед забором крови нельзя курить, а за полчаса до исследования рекомендуется исключить физическое и эмоциональное напряжение.
Если пациент принимает лекарственные средства, ему необходимо проконсультироваться с лечащим врачом, есть ли необходимость и возможность их отмены. Также желательно согласовать с врачом, в какие дни для получения наиболее достоверного результата лучше сдавать кровь. К примеру, у женщин на результаты некоторых исследований может влиять фаза менструального цикла.
Проведение теста на простат-специфический антиген возможно не ранее, чем через 7–14 дней после трансректального ультразвукового исследования, массажа предстательной железы или пальцевого ректального исследования, а также других аппаратных методов диагностики. Сколько времени должно пройти после каждой конкретной манипуляции, лучше уточнить у врача.
Основным преимуществом исследования крови на онкомаркеры является то, что оно позволяет выявить болезнь на сроках, когда иные виды диагностики отклонений еще не показывают.
Предлагаем к просмотру видеоролик по теме статьи
источник
Патоморфолог Владимир Кушнарев объясняет, что такое онкомаркеры и почему не стоит сломя голову нестись делать сомнительные диагностические тесты.
В последние десятилетия наблюдается стремительный прогресс в онкологии. Произошедшие изменения помогли лучше понять биологию опухоли, позволяя использовать полученные знания на пользу пациентов, хотя, конечно, не так быстро, как бы нам хотелось.
Прогресс этот проявляется по-разному: от ежедневных новостей об открытии новых генов и мутаций, управляющих опухолью, до операций, возвращающих человека к жизни.
Но нам трудно выловить действительно важные новости среди информационного шума. К сожалению, информация о здоровье, которую тиражируют в СМИ, часто содержит ошибки и недостоверные факты.
Получив плохие вести о своем состоянии или состоянии близких, мы пытаемся найти выход, любую возможность, чтобы исправить сложившуюся ситуацию. Часто в этих попытках мы делаем только хуже, получая бесполезные процедуры и неработающие лекарства.
Недобросовестные клиники пытаются навязать ненужные, а порой и сомнительные диагностические тесты.
В силу своей профессии я часто встречаю людей, которые так или иначе столкнулись с онкологическими заболеваниями. Такие вопросы: «Скажи, куда нам обратиться, чтобы сдать тест на опухоль?» или «А если всей нашей семье сдать онкомаркеры, чтобы заранее знать, что всё в порядке?» — я слышу постоянно.
Давайте попробуем вместе разобраться в одном из самых часто встречающихся вопросов онкологии: что же такое био- и онкомаркеры, когда они нужны, а когда про них лучше совсем забыть?
Биомаркеры – это вещества, которые обнаруживаются в жидкостях и тканях больного в количествах, превышающих нормальный уровень здорового человека. Термин онкомаркер, или опухолевый биомаркер, обычно употребляется наравне с биомаркером, но только в онкологии. То есть по определению биомаркер — более широкое понятие.
Откуда онкомаркеры берутся в нашем теле? Они производятся раковыми или другими клетками организма в ответ на развитие опухоли или неопухолевые процессы. Большинство онкомаркеров синтезируются нормальными клетками наравне с опухолевыми, однако уровень их выработки заметно отличается.
Значительная доля онкомаркеров представлена белками и белковыми комплексами с углеводами. Многие биомаркеры хорошо изучены и используются в клинической практике. Некоторые связаны только с одним типом опухоли, тогда как другие могут быть характерны для нескольких опухолей.
Нет универсального опухолевого биомаркера, который можно найти при любом виде рака.
Онкомаркеры используются для постановки диагноза, прогноза, лечения и контроля рецидивов некоторых типов опухолей. Но, несмотря на то, что растущий уровень определённых молекул, синтезируемых клетками нашего организма, предполагает наличие опухоли, этот факт не является достаточным условием для постановки диагноза.
Чтобы поставить диагноз «рак», измерение уровня онкомаркеров необходимо сочетать с другими тестами, например, биопсией.
Кстати, слово «рак» прочно закрепилось за всеми опухолевыми поражениями, хотя оно характерно только для опухолей эпителиальной природы (например, рак лёгких или молочной железы).
Количественные и качественные характеристики онкомаркеров могут одновременно отражать стадию (распространённость) заболевания и определять его прогноз. Помимо этого, часто онкомаркеры измеряют в процессе лечения опухолевого заболевания. Снижение концентрации этих молекул может свидетельствовать о положительном ответе на лечение, а повышение — об устойчивости к лечению, рецидиву и прогрессии опухоли.
Но не всё так просто. Существуют ограничения при использовании онкомаркеров, про которые не часто вспоминают медицинские центры и врачи, предлагающие диагностические и скрининговые тесты на их основе
Например, некоторые неопухолевые заболевания могут вызвать подъём уровня онкомаркеров. И наоборот — не у каждого пациента с определённым типом опухоли будет диагностический уровень молекул. Необходимо понимать диагностическую ценность теста, которая зависит от дискриминационного уровня (cut-off) онкомаркера — то есть количества или качества информации, которую мы будем интерпретировать как клинически значимую.
Эти ограничения не позволяют применять панель биомаркеров на условно здоровых людях, не имеющих жалобы и клинические симптомы.
Почему так происходит? Очень важно понимать, что такое чувствительность и специфичность, которые играют ключевую роль в клиническом применении диагностических тестов.
Существует понятие об идеальном онкомаркере. Он выявляет 100% опухолей на ранних этапах (чувствительность) и с вероятностью в 100% определяет только злокачественные новообразования (специфичность). Но до сих пор нет ни одного вещества, которое целиком бы подходило под эти требования.
На диагностическую значимость теста могут оказывать влияние определённые факторы. Например, у человека развивается неспецифическое воспаление, меняющее клеточную активность и имитирующее наличие опухолевого процесса. Или опухоль динамично реагирует на лечение, разрушается, и большое количество онкомаркера попадёт в биологические жидкости, что может способствовать неверной интерпретации.
Нецелесообразное назначение теста на онкомаркеры так же опасно, как применение высокотоксичного лекарства.
Обычно врач забирает кусочек ткани, кровь, слюну, мочу или другую биологическую жидкость и отсылает её в лабораторию, где с применением различных методов (иммуноферментный анализ, полимеразная цепная реакция, секвенирование) измеряется качественный и/или количественный уровень онкомаркеров в присланном образце.
Если хотят оценить динамику лечения или наличие рецидива, то выполняют измерение уровня онкомаркера в серии образцов в течение определенного отрезка времени, где анализируют повышение, стабилизацию или снижение показателей.
Общепринятых российских рекомендаций по использованию онкомаркеров в клинической практике нет. Мы ориентируемся на опыт западных коллег.
В соответствии с рекомендациями американского общества клинической онкологии (ASCO), National Cancer Institute и National Academy of Clinical Biochemistry в клинической практике используются около 35 биомаркеров. С их помощью диагностируют и следят за течением довольно обширного списка опухолевых патологий.
Со списком этих биомаркеров вы можете ознакомиться по ссылке.
Сегодня онкомаркеры могут использоваться как критерий опухолевого ответа на лечение, а также для оценки прогноза. Однако исследователи надеются, что в скором времени они будут использовать онкомаркеры и для скрининговых тестов, что может помочь раннему обнаружению опухолей в бессимптомном периоде.
Скрининговые исследования проводятся на людях, которые не имеют жалоб и симптомов заболевания. Скрининговый тест должен обладать необходимой чувствительностью, определяя людей с наличием заболевания и специфичностью, отсекая людей без этого заболевания.
Если тест высокочувствительный, он обнаружит большинство людей с этим заболеванием и покажет наименьшее количество ложноотрицательных результатов.
А высокоспецифичный тест гарантирует минимизацию ложноположительных результатов.
Хотя опухолевые маркеры крайне полезны в определении ответа на лечение или оценке рецидива заболевания, ни один из них не может самостоятельно использоваться для скрининга, так как сейчас эти тесты имеют недостаточную чувствительность и специфичность.
Для примера возьмем тест ПСА, который определяет уровень простатического специфического антигена в крови, и часто назначается врачами в качестве скринингового теста на рак предстательной железы. У больных раком простаты действительно наблюдается высокий уровень ПСА, однако повышаться уровень этого антигена может и из-за доброкачественных изменений в предстательной железе.
Большинству мужчин с высоким уровнем ПСА повезло – у них нет рака предстательной железы.
В настоящее время результаты теста ПСА могут привести к абсолютно ненужным диагностическим и лечебным манипуляциям у мужчин, не имеющим клинических симптомов, тем самым вызывая осложнения и другие негативные последствия. Каждый мужчина должен индивидуально обсуждать необходимость проведение теста ПСА с лечащим врачом, беря во внимание все возможные плюсы и минусы такого скрининга.
Ещё один онкомаркер, CA-125, который иногда повышается в крови у женщин с раком яичников, также может быть повышен у женщин с доброкачественными процессами в яичнике. И вследствие недостаточной чувствительности и специфичности этого маркера, он используется совместно с трансвагинальным ультразвуковым исследованием.
Интересно, что при анализе 28 потенциальных биомаркеров для рака яичников (в том числе и СА-125), у женщин на поздних стадиях заболевания не определялся ни один из этих биомаркеров.
Резюмируя, можно с уверенностью говорить, что использование онкомаркеров — это палка о двух концах.
Прибегать к тестам следует только под контролем грамотного онколога-профессионала, владеющего современными международными клиническими и научными данными для верной интерпретации в каждом индивидуальном случае.
источник
Онкомаркеры – это специфические компоненты, которые появляются в крови, а иногда и в моче онкологических больных в результате жизнедеятельности раковых клеток. Все они по своей структуре достаточно разнообразны, но зачастую представляют собой белки и их производные. Важно знать, что онкомаркеры могут обнаружиться в крови при некоторых заболеваниях и состояниях, не имеющих отношения к онкологии. Подробно об этом рассказано в нашей статье.
Повышенный уровень показателей может свидетельствовать о продолжительном патологическом процессе. Данные результаты помогают в мониторинге и диагностике онкологических заболеваний. Если человек знает, какие онкомаркеры сдать для профилактики, то при выявлении положительного результата можно диагностировать наличие опухоли на раннем сроке. Тогда лечение заболевания будет гораздо эффективнее.
Требуется уточнить, что к этой процедуре нужно отнестись очень серьезно. Если пациент не будет придерживаться правил, то результат может получиться ошибочным, и анализ придется пересдавать. Поэтому врачи советуют выполнять следующие рекомендации, чтобы результаты онкомаркеров были правильными:
- За неделю до предполагаемой даты сдачи анализов желательно убрать из рациона чипсы, сухарики, покупные соки, сладкую газировку, а также копченую рыбу и колбасные изделия. Все вышеперечисленные продукты в своем составе содержат красители, стабилизаторы и искусственные усилители вкуса. Если они будут находиться в крови в большом количестве, то могут спровоцировать неправильный результат.
- До момента сдачи анализа требуется привести в норму свое психоэмоциональное состояние. Если пациент находится в состоянии стресса, выделяются некоторые гормоны. Они также влияют на появление в крови белковых структур. Поэтому перед началом забора крови нужно хорошо отдохнуть и не нервничать.
- Чтобы получить правильные результаты онкомаркеров, требуется на время исключить курение и алкоголь.
- За три дня до назначенной даты необходимо отказаться от приема любых фармацевтических препаратов, травяных чаев, настоев и отваров.
- Требуется сдавать анализы с 8-00 до 12-00. Процедуру проводят обязательно на голодный желудок. Можно выпить только стакан воды без газа и добавок.
Для профилактики и выявления заболеваний используются только специфические показатели, которые могут дать возможность выявить онкологию. Нужно знать, что все онкомаркеры являются чрезвычайно чувствительными к любым воспалительным процессам. Поэтому, если в организме будет присутствовать хоть один очаг инфекции, то тесты могут показать наличие раковых клеток. Чтобы результат был верным, первоначально требуется пройти стационарное обследование и полностью исключить хронические недуги.
- «СА-15–3 и МСА» – предназначены для выявления злокачественных образований в груди. Также при помощи данных показателей определяется отсутствие или наличие метастаз.
- Расшифровка онкомаркера «СА-125» показывает наличие либо отсутствие рака яичников. Также данная белковая структура в повышенных количествах бывает при беременности. Поэтому, если «СА-125» положителен, то проводят дополнительные обследования.
- «СА-72–4» – данный вид используется в тех случаях, когда есть подозрение на рак яичников, когда нужно быть полностью уверенным, что лечение проводится правильно, а также для подтверждения постепенного разрушения злокачественных клеток.
- «ХГЧ» у женщин помогает диагностировать рак матки. Благодаря тесту выявить патологические отклонения можно на ранних этапах. Помимо этого, подобный анализ используется для повторного диагностирования недуга на тканях матки после операционного вмешательства.
Все нижеупомянутые тесты (при условии правильного их прохождения) помогают выявить присутствие злокачественных клеток за несколько месяцев до того, как их обнаружат стандартными способами диагностики.
- «АФП» — дает возможность определить наличие патологических изменений в мужских яичках.
- «ПСА» — мужской онкомаркер, используемый для того, чтобы выявить рак предстательной железы. Также он используется для диагностирования хронических воспалений данной области тела, что помогает оказать своевременное лечение.
Когда данные показатели значительно повышаются — это является первым признаком наличия онкологии.
Как уже было сказано, онкомаркер – это выделяемый раковыми и некоторыми здоровыми клетками белок. Он обнаруживается как в моче, так и в крови.
При раковых заболеваниях щитовидной железы сдают кровь на следующие онкомаркеры:
- «Кальцитонин»— может находиться в крови или моче пациента. Используется при диагностике модулярного рака. Его концентрация зависит от образования и периода патологического процесса.
- «Тиреоглобулин» – это белок, который собирается в фолликулах щитовидки. Является основным маркером в диагностике рецидива злокачественных образований.
- «РЭА» (раково—эмбриональный антиген) – при заболевании щитовидной железы онкомаркер увеличивается. Он определяется только в сыворотке крови.
Все онкомаркеры, известные на сегодняшний день, можно разделить на две группы:
- Специфические. Указывают на то, что в организме точно присутствует онкологический процесс, помогают определить его тип.
- Неспецифические – показывают возможное присутствие онкологического процесса, но могут указывать и на то, что в организме имеется воспаление какого-либо органа при отсутствии онкологии.
К специфическим можно причислить:
- «РЭА» – это онкомаркер, применяемый для диагностирования проблем толстого кишечника и отделов прямой кишки. При его наличии в анализе можно предположить дальнейшую динамику опухоли, получить необходимую информацию о параметрах злокачественного новообразования и установить период роста.
- «СА 242» указывает на патологию толстого кишечника, поджелудочной и прямой кишок на достаточно ранних этапах. По результатам данного обследования можно спрогнозировать за 3–5 месяцев формирование опухоли.
- «СА 72-4» — это онкомаркер, название которого знают многие лаборанты. Он сдается вместе с «РЭА». Если присутствуют антитела, то это указывает на поражение клеток легких и толстого кишечника при формировании мелкоклеточного рака.
- «М2-РК» данный маркер отображает обменные процессы в раковых клетках. Его основной особенностью является отсутствие специфичности при обследовании органов, поэтому его называют «маркером выбора». Тест используется в качестве особого метаболического показателя, так как этот онкомаркер на рак кишечника свидетельствует про заболевание на первых стадиях.
К неспецифическим относятся:
- «АФП» (альфа-фетопротеин) — демонстрирует присутствие новообразования в сигмовидной и прямой кишках.
- «СА 19–9» — (углеводный антиген) выявляет патологию, которая находится в поджелудочной железе, пищеводе, желчном пузыре и протоках толстого кишечника.
- Расшифровка онкомаркера «СА 125» в этом случае гласит про наличие онкологического процесса в сигмовидной кишке. Нужно отметить, что данный маркер чаще используется при женских недугах. Он достаточно часто обнаруживается при воспалениях в брюшине, при наличии кисты яичников, при менструации.
- «CYFRA 21–1» — увеличенное количество этого белка свидетельствует о проблемах в прямой кишке.
- «SCC» — показатель, указывающий на поражение онкологической опухолью ректального канала.
- «LASA-P» — наличие повышенного числа этого маркера уведомляет о злокачественном новообразование в органах кишечника.
Всем известно, что предупредить рак значительно важнее, чем лечение начавшейся болезни. Анализы на онкомаркеры помогают диагностировать онкологические недуги до появления характерных симптомов. Чаще всего показатели начинают повышаться за полгода до момента появления метастаз. Мужчинам старше сорока лет необходимо обязательно следить за своим здоровьем и сдавать кровь на «ПСА», так как этот анализ помогает определить рак в предстательной железе. Немного повышенные значения «СА-125» могут быть признаком доброкачественной опухоли, а результаты больше нормы в 4-6 раз свидетельствуют о злокачественном образовании.
Какие онкомаркеры сдать для профилактики? Вот их перечень:
- При проблемах ЖКТ выполняют анализ крови на «СА 15–3». Лица, возраст которых более 50 лет, попадают в группу риска по данному виду патологических образований.
- «Тиреоглобулин» – это онкомаркер щитовидной железы для выявления в ней патологии. Большое скопление данного белка может указывать на развитие метастаз, а также на то, что в крови имеются антитела щитовидки. Уровень «кальцитонина» показывает размер и стремительность развития патологии.
- Для диагностики проблем в печени и ЖКТ используется онкомаркер «АФП», который у половины больных увеличивается за 3 месяца до появления начальных симптомов патологии. Для дальнейшего подтверждения диагноза требуется сдать анализы на белки «СА 15–3», «СА 19–9», «СА 242», «СА 72–4».
- Для проверки легких на злокачественные образования сдается «NSE». Данный показатель может присутствовать в нервных клетках и в головном мозге. Если фиксируются повышенные значения, что человек болен раком.
- Какие онкомаркеры сдать для профилактики на онкологию поджелудочной железы, должны знать многие, так как это очень распространенное заболевание. Доктора зачастую назначают анализ на «СА 19–9» и «СА 242». Если определять только последний показатель, то можно ошибиться в диагнозе, так как «СА 242» может повышаться из-за кисты, панкреатита или иных образований. Поэтому в диагностику добавляется анализ на «СА 19–9».
- Для исследования почек существует метаболический тест «М2-РК». Данный показатель помогает определить, насколько агрессивна опухоль. Отличается он от других тем, что имеет эффект накопления. Повышение данного показателя, может свидетельствовать об онкологии ЖКТ и груди.
- При диагностике мочевого пузыря рекомендуется сдать «UBC». Он может показать наличие онкологии на ранних стадиях в 70% случаев. Чтобы подтвердить точность диагноза, нужно дополнительно сдать «NMP22».
- В лимфоузлах раковые формирования способствуют увеличению 2-микроглобулина. Количество данного антигена имеет свойство значительно возрастать при патологических образованиях, происходящих во всех органах. Поэтому по показателю можно определить стадию онкологии.
- Для подтверждения заболевания головного мозга требуется сдать 4 онкомаркера в комплексе. «АФП» — показывает наличие новообразования. «ПСА» — может свидетельствовать о мутации тканевых клеток головного мозга. «СА 15–3» — применяется для диагностики мозговых метастаз. «Cyfra 21–2» указывает на мелкоклеточный рак центральной нервной системы.
- При онкологии кожных покровов используются онкомаркеры «ТА-90» и «S-90». Если в анализе крови они превышают норму, это является свидетельством о наличии метастаз. Более обширную информацию этот анализ может дать только в комплексе с другими маркерами.
- При исследовании костных тканей на наличие рака самую полную картину предоставляет маркер «TRAP 5b». Это такой фермент, который может присутствовать в организме в разных количествах. Находится он как у женщин, так и у мужчин. Для расшифровки анализа необходим специалист-лаборант.
- Для выявления рака горла требуется определить два маркера – «SCC» и «CYFRA 21–1». Первый является обыкновенным антигеном, а второй специальным соединением белка, которые проявляются в показателях намного выше нормы. Если существует вероятность диагностирования рака горла, тогда «SCC» превышает 60%. Но эти данные могут иметь место и при других недугах.
- Для определения онкологии надпочечников требуется смотреть на наличие многих онкомаркеров, которые находятся в крови и в моче. Чаще всего врачи назначают анализ крови на «ДЭА-с». К основному обследованию могут быть назначены дополнительные тесты.
- При диагностике женской онкологии требуется знать, что показывает 125 онкомаркер. Выше сообщалось, что он свидетельствует о существовании злокачественных клеток в женских яичниках. Также данный белок присутствует и у здоровых женщин, но в очень маленьких количествах.
- Если есть подозрение на рак груди, доктор назначает сдачу онкомаркеров «МСА» и «СА 15–3». Первый показатель является антигеном, позволяющим диагностировать доброкачественные и злокачественные заболевания, которые находятся в груди.
- По онкомаркеру «S 100» можно отследить все клеточные и внеклеточные реакции. Также он способствует определению рака кожи. Повышенные результаты этого теста дают информацию о том, что в организме имеется меланома или другие патологические процессы.
Самому пациенту нет необходимости вникать в расшифровку значений теста. Однако если к доктору нужно отправиться на следующий день, а информацию интересно получить сразу, то можно воспользоваться таблицей онкомаркеров. Она приводится ниже.
| Маркер | Верхняя граница нормы | Диагностика | Комбинация | Мониторинг |
| СА-125 | норма онкомаркера СА у женщин и мужчин не должна превышать 35 МЕ/мл | используется для исследования рака яичника | SCC, НЕ4 | + |
| СА-15-3 | значение не должно превышать 30 ЕД/мл | показывает рак молочных желез | РЭА | + |
| СА-19-9 | нормой считается показатель до 10 ЕД/мл | АФП и рак органов ЖКТ | Только в совмещении с РЭА | |
| СА-242 | не должно превышать 30 МЕ/мл | показания являются такими же, как и у СА-19-9 | — | исключительно в паре с СА-19-9 |
| СА-72-4 | — | проявляется при раке яичников, молочных желез и карциномах ЖКТ | СА-125, SCC, РЭА (м) | + |
| АФП | показатель имеет значение до 10МЕ/мл (если на этот момент припадает беременность, то данные могут показывать до 250МЕ/мл) | указывает на тератому, рак яичка и метастазы в печени | ХГЧ | + |
| НЕ4 | от 70 Пмоль/л — 140 Пмоль/л после менопаузы | показывает рак яичника на ранней его стадии | — | + |
| SCC | 2,5 нг/л | указывает на наличие плоскоклеточной карциномы любой локализации | + | СА-125, СА-72-4НЕ4, |
| ПСА | до 40 лет — 2,5 нг/мл, людям старше 50 лет — 4 нг/мл | используется для диагностирования рака предстательной железы | ПСА свободный | + |
| РЭА | до 4 нг/мл (в эту группу не входят беременные) | показывает рак матки, яичника, легких и молочных желез | НЕ4, СА-15-3, SCC, СА-125 | + |
Полной расшифровкой значений онкомаркеров занимаются только врач-лаборант и онколог, который следит за пациентом и ходом лечения.
Если пациент сдает анализы на выявление онкологии в муниципальной больнице, то они могут быть оплачены государством (при наличии у больного полиса). То есть, для пациента обойдутся бесплатно.
В частных клиниках такие анализы стоят от 500 рублей за один.
Для прохождения подобных анализов лучше выбрать специализированные клиники. Поэтому желательно рассматривать медучреждения, в которых есть необходимое оборудование и специалисты с квалификацией, которые способны правильно расшифровать результаты анализов.
В этом случае пациенту смогут с первого раза поставить верный диагноз, и ему не придется тратить личное время на дополнительные исследования. Можно пройти тесты и в обычных муниципальных клиниках. Но практика показывает, что пациенты после этих обследований обращаются в специализированные заведения для пересдачи.
Четко сформулировать длительность ожидания результата невозможно, так как это напрямую зависит от уровня клиники и от ее загруженности. Если используется качественное оборудование, то результаты можно получить через сутки. В муниципальных поликлиниках та же процедура затягивается на несколько дней, а иногда даже недель.
источник
Согласно статистическим исследованиям Всемирной организации здравоохранения, на втором месте по причинам смертности населения (после болезней сердца и сосудов) находятся раковые заболевания. Ранняя диагностика активированного онкологического процесса значительно улучшает прогнозы течения заболевания, сокращает лечебный и реабилитационный курсы, а также позволяет в преобладающем большинстве клинических случаев предотвратить процессы метастазирования опухоли. Именно поэтому рекомендуется периодически (раз в год) проводить профилактическое обследование, в ходе которого также исследуется кровь на онкомаркеры. И так, давайте поподробней разберемся что показывают онкомаркеры крови, как правильно подготовиться и сдать анализ.
Итак, лабораторное обследование онкологии на онкомаркеры, что же это такое? После того, как участились случаи диагностирования злокачественных форм онкологических процессов и летальные исходы в их результате, внимание специалистов сконцентрировалось на поиске средств выявления и устранения данных патологий. Значительно затрудняет данный процесс тот факт, что большинство пациентов с прогрессирующими раковыми заболеваниями обращаются за специализированной помощью только в том случае, когда у них уже отмечается характерная симптоматика.
Главным вопросом в последние годы стал поиск диагностической методики, которая бы позволяла выявить болезнь на ранних этапах ее формирования, когда еще отсутствуют метастазы и устранить патологию возможно навсегда.
В результате многочисленных исследований была открыта возможность выявления в тестировании крови и мочи обследуемого человека специфических соединений, известных как онкомаркеры, определяя концентрацию которых можно судить о риске активации злокачественного процесса.
Осуществить пробу на онкомаркеры каждый человек может по собственному желанию в целях профилактики. Однако существует определенная группа риска населения, у которых угроза перерождения клеток в раковые крайне высока. Людям, входящим в число этой группы проведение исследования проб биологического материала для определения онкомаркеров является обязательным ежегодным мероприятием.
К ним относятся:
- пациенты с диагностированными доброкачественными новообразованиями;
- люди, имеющие в анамнезе любые воспалительные заболевания в хронической форме;
- пациенты определенной возрастной категории (для каждого злокачественного процесса нижний возрастной предел различен);
- категория населения, у которой отмечено наличие одной или нескольких зависимостей – никотиновой, алкогольной, наркологической или токсикологической;
- люди с отягощенной наследственностью, в семье которых у кого-нибудь из родственников уже было диагностировано раковое заболевание.
Особенно остро вопрос ранней диагностики онкологического процесса стоит у тех людей, кто имеет генетическую предрасположенность к его возникновению и развитию.
В этом случае, назначая современную диагностику крови для выявления онкомаркеров, лечащий врач преследует следующие цели:
- Выявить злокачественное новообразование на ранних этапах его развития.
- Дифференцировать форму онкологии (добро- или злокачественная).
- Раннее определение начала метастазирования злокачественных опухолей еще до появления характерной клинической картины.
- Осуществление контроля над динамикой лечебных мероприятий.
Присутствие онкомаркеров в пробах биологического материала является первым признаком раковой болезни.
В отношении уязвимости перед злокачественными процессами женский организм является значительно слабее организма мужчин. Если говорить о обследовании на онкомаркеры, назначенном для женщин, что можно определить по данным лабораторных исследований? Прежде всего, по результатам диагностики возможно выявить начало таких угрожающих жизни процессов, как рак шейки матки и рак молочной железы, которые занимают лидирующее положение среди всех форм злокачественных заболеваний, диагностируемых у представительниц прекрасной половины человечества.
Благодаря бурному развитию диагностических методик в последние десятилетия на современном этапе в различных специализированных учреждениях можно определить в общей сложности порядка 200 онкомаркеров, однако ежегодно это число возрастает. По мере открытия новых онкомаркеров значительно возрастают возможности специалистов в ранней диагностике злокачественных новообразований.
Все онкомаркеры, которые используют в диагностической практике, подразделяются на 2 вида раковых белков:
- Онкомаркеры с максимальной специфичностью – в большинстве клинических случаев подтверждают наличие злокачественного онкологического процесса (ПСА, СА15-3, СА 242).
- Неспецифичные онкомаркеры – могут быть выявлены при различных болезнях.
В большинстве диагностических учреждений широкого профиля (в отличие от онкологических лабораторий) в данный момент используют список не более 20 наиболее распространенных и популярных онкомаркеров:
- Специфический антиген ПСА простаты. ПСА в крови позволяет диагностировать злокачественные опухоли простаты;
- СА 15-3 – при значительном повышении его концентрации можно говорить о начале метастазирования рака молочной железы;
- СА 242 – указывает на рак в толстом кишечнике и поджелудочной железе;
- ФП – довольно высок риск перерождения в атипичные формы клеток печени, яичника, яичек;
- СА 125 – специфический белок, выделяемый при раке яичников. Норма СА 125 в крови – не более 30 ЕД/мл;
- РЭА – рак органов репродуктивной, пищеварительной и дыхательной систем;
- Б-2-МГ – миеломная болезнь и лейкемия. Данный белок учитывается при осуществлении контроля над динамикой реабилитационного периода после пересадки сердца и трансплантации других органов;
- СА 19-9 – рак пищеварительной системы;
- ХГЧ – злокачественное поражение яичников или яичек. Также назначают ХГЧ при беременности.

Большинство пациентов, получив направление для данного обследования, задают вопросы, как правильно сдать кровь на онкомаркеры, в какое время суток, натощак или нет? Рекомендации, касающиеся правил подготовки к обследованию на онкомаркеры, являются общими для большинства видов исследования проб крови: забор крови из вены осуществляется до 10 часов утра на голодный желудок.
За несколько дней, предшествующих обследованию, пациенту необходимо исключить употребление алкоголя даже в минимальных дозах, а также значительные физические и психоэмоциональные нагрузки.
Если с целью определения специфических раковых белков пациенту показано сдать для лабораторного исследования мочу, правила подготовки остаются те же, а правила ее сбора сходны с проведением клинического анализа (собирается утренняя средняя порция мочи после предварительной тщательной гигиены наружных половых органов).
Обследование крови из вены и мочи для определения в них концентрации онкомаркеров является сугубо личным выбором, ни один врач не может заставить пациента пройти его.
Решая, стоит ли сдавать данный анализ, необходимо помнить, что на сегодняшний день он является единственным диагностическим методом для максимально раннего выявления начала развития онкологического процесса в организме. Следовательно, позволяет, в случае положительного результата, значительно уменьшить сроки лечебных мероприятий и в большинстве случаев гарантирует эффективность проводимой терапии. Теперь вы знаете как сдавать кровь онкомаркеры правильно, стоит ли вообще, для мужчин и женщин.
источник
Онкомаркеры – что это такое, сколько их и что они показывают? Кому и когда следует сдать анализ крови на онкомаркеры? Насколько можно доверять результатам анализа? Как точно определить наличие раковых клеток?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Онкомаркеры представляют собой группу органических химических веществ, образующихся в организме человека, содержание которых увеличивается при росте и метастазировании злокачественных опухолей, при прогрессировании доброкачественных новообразований, а также при некоторых воспалительных заболеваниях. Поскольку повышение концентрации онкомаркеров в крови происходит при росте злокачественных и доброкачественных опухолей, определение концентраций данных веществ производится с целью диагностики новообразований, а также контроля эффективности проводимой противоопухолевой терапии (химиотерапии, лучевой терапии и т.д.). Таким образом, онкомаркеры – это вещества, по увеличению концентрации которых можно выявить злокачественные опухоли на ранних стадиях.

Помимо онкомаркеров, в лабораторной диагностике существуют также маркеры заболеваний различных органов, например, маркеры гепатитов (активность АсАТ, АлАТ, ЩФ, уровень билирубина и т.д.), панкреатитов (активность альфа-амилазы в крови и моче) и т.д. В принципе, все показатели лабораторных анализов являются маркерами каких-либо заболеваний или состояний. Причем для отнесения вещества к маркеру какого-либо заболевания необходимо, чтобы именно его концентрация изменялась при определенной патологии. Например, для отнесения показателей к маркерам заболеваний печени, нужно чтобы концентрации веществ уменьшались или увеличивались именно при печеночной патологии.
То же самое справедливо и в отношении онкомаркеров. То есть, для отнесения того или иного вещества к онкомаркерам, его концентрация должна повышаться при развитии новообразований в каком-либо органе и ткани организма человека. Таким образом, можно сказать, что онкомаркеры – это вещества, уровень содержания которых в крови позволяет выявлять злокачественные опухоли различной локализации.
Назначение определения концентрации онкомаркеров точно такое же, как и маркеров других заболеваний, а именно – выявление и подтверждение патологии.
В настоящее время известно более 200 онкомаркеров, но в клинической лабораторной диагностике проводится определение только 15 – 20 показателей, поскольку именно они обладают диагностической ценностью. Остальные онкомаркеры не обладают диагностической ценностью – они недостаточно специфичны, то есть их концентрация изменяется не только при наличии очага опухолевого роста в организме, но и при многих других состояниях или заболеваниях. Вследствие такой низкой специфичности многие вещества не подходят на роль онкомаркеров, поскольку повышение или понижение их концентрации будет свидетельствовать о каком-либо из 15 – 20 заболеваний, одним из которых может быть и злокачественное новообразование.
В зависимости от происхождения и структуры онкомаркеры могут представлять собой антигены опухолевых клеток, антитела к опухолевым клеткам, белки плазмы крови, продукты распада опухоли, ферменты или вещества, образующиеся в процессе обмена веществ в новообразовании. Однако, вне зависимости от происхождения и структуры, все онкомаркеры объединяет одно свойство – их концентрация повышается при наличии очага опухолевого роста в организме.
Онкомаркеры могут отличаться от веществ, вырабатываемых нормальными (неопухолевыми) клетками органов и систем, качественно или количественно. Качественно отличающиеся онкомаркеры называют опухолеспецифическими, поскольку они продуцируются опухолью и представляют собой соединения, которые в норме отсутствуют в организме человека ввиду того, что нормальные клетки их не вырабатывают (например, ПСА и др.). Поэтому появление опухолеспецифических онкомаркеров в крови человека даже в минимальном количестве является тревожным сигналом, ведь в норме таких веществ обычные клетки не вырабатывают.
Количественно отличающиеся онкомаркеры (например, альфа-фетопротеин, хорионический гонадотропин и др.) только ассоциированы с опухолями, поскольку данные вещества и в норме имеются в крови, но на некоем базовом уровне, а при наличии новообразований их концентрация резко повышается.
Помимо различий в структуре и происхождении (которые имеют небольшое практическое значение), онкомаркеры также отличаются друг от друга специфичностью. То есть различные онкомаркеры свидетельствуют о развитии разных видов опухолей той или иной локализации. Например, онкомаркер ПСА свидетельствует о развитии рака простаты, CA 15-3 – о раке молочной железы, и т.д. Это означает, что специфичность онкомаркеров к определенным видам и локализациям новообразований обладает очень важным практическим значением, поскольку позволяет врачам примерно определить и вид опухоли, и то, какой орган оказался пораженным.
К сожалению, в настоящее время нет ни одного онкомаркера со 100% специфичностью к органу, а это означает, что один и тот же показатель может свидетельствовать о наличии опухоли в нескольких органах или тканях. Например, повышение уровня онкомаркера СА-125 может наблюдаться при раке яичников, молочных желез или бронхов. Соответственно, этот показатель может быть повышен при раке любого из этих органов. Но все же среди онкомаркеров имеется определенная органоспецифичность, что позволяет хотя бы очерчивать круг возможно пораженных опухолью органов, а не искать новообразование во всех тканях организма. Соответственно, после выявления повышенного уровня какого-либо онкомаркера для детализации локализации опухоли следует воспользоваться другими методами, позволяющими оценить состояние «подозрительных» органов.

- Мониторинг эффективности лечения опухоли. Это означает, что, в первую очередь, концентрация онкомаркеров позволяет оценить эффективность проводимой терапии опухолей. И если лечение неэффективно, то схему терапии можно своевременно заменить другой.
- Отслеживание рецидивов и метастазирования ранее пролеченной опухоли. После произведенного лечения периодическое определение уровней онкомаркеров позволяет отслеживать рецидивирование или метастазирование. То есть если после лечения уровень онкомаркеров начинает расти, значит у человека рецидив, опухоль снова начала расти, и в ходе прошлого курса терапии не удалось уничтожить все опухолевые клетки. В этом случае определение онкомаркеров позволяет начать лечение на ранних этапах, не дожидаясь, пока опухоль снова вырастет до больших размеров, при которых ее можно будет выявить другими методами диагностики.
- Решение вопроса о необходимости применения радио-, химио- игормональной терапии опухоли. Уровень онкомаркеров позволяет оценить степень поражения органов, агрессивность роста опухоли и эффективность уже проведенного лечения. На основании этих данных врач-онколог назначит оптимальную схему лечения, которая с наибольшей вероятностью приведет к излечению опухоли. Например, если уровень маркеров слишком высок, хотя опухоль имеет небольшие размеры, то в такой ситуации имеет место очень агрессивный рост, при котором высока вероятность метастазов. Обычно в таких случаях для повышения вероятности полного излечения перед операцией проводят курсы радио- или химиотерапии, чтобы уменьшить риск разнесения опухолевых клеток с кровью во время оперативного удаления опухоли. Также после удаления небольшой опухоли на ранней стадии производят определение уровня онкомаркеров, чтобы понять, нужно ли дополнительно проводить радио- или химиотерапию. Если уровень маркеров низок, то радио- или химиотерапия не нужны, поскольку опухолевые клетки удалены в полном объеме. Если же уровень маркеров высок, то радио- или химиотерапия нужны, поскольку несмотря на маленькие размеры опухоли, уже имеются метастазы, которые следует уничтожить.
- Прогноз по здоровью и жизни. Определение уровня онкомаркеров позволяет оценить полноту ремиссии, а также скорость опухолевой прогрессии, и на основании этих данных спрогнозировать вероятную продолжительность жизни человека.
- Ранняя диагностика злокачественных новообразований (только в совокупности с другими методами обследования).
Сегодня все большее значение приобретает определение уровня онкомаркеров для ранней диагностики опухолей различной локализации. Однако необходимо помнить, что изолированное определение уровня онкомаркеров не позволяет со 100% точностью диагностировать опухоли, поэтому данные лабораторные анализы нужно всегда сочетать с другими методами обследований, такими, как рентген, томография, УЗИ и т.д.
Различные онкомаркеры отражают очаг опухолевого роста в разных органах и тканях организма человека. Это означает, что появление онкомаркеров в определенных концентрациях, превышающих нормальные, свидетельствует о наличии опухоли или ее метастазов в организме. А поскольку онкомаркеры появляются в крови задолго до развития явственных признаков злокачественного новообразования, то определение их концентрации позволяет выявлять опухоли на ранних стадиях, когда вероятность их полного излечения максимальна. Таким образом, повторимся, что онкомаркеры показывают наличие опухоли в различных органах или тканях организма.
Онкомаркеры — что это такое? Для чего производят анализы крови на онкомаркеры, какие виды рака определяют с их помощью — видео

Кроме того, один раз в 1 – 2 года в качестве скрининговых тестов рекомендуется определять уровень онкомаркеров людям, у которых имеются доброкачественные опухоли (например, миомы, фибромы, аденомы и т.д.) или опухолеподобные образования (например, кисты яичников, почек и других органов).
Остальным людям в качестве скрининговых тестов рекомендуется сдавать кровь на онкомаркеры один раз в 2–3 года, а также после перенесенных тяжелых стрессов, отравлений, нахождения в областях с неблагоприятной экологической обстановкой и других обстоятельств, способных спровоцировать рост злокачественных опухолей.
Отдельно стоит вопрос о необходимости сдавать онкомаркеры людям, у которых уже обнаружены или пролечены злокачественные опухоли. При первичном обнаружении новообразования врачи рекомендуют сдавать онкомаркеры до операции в рамках обследования для решения вопроса о необходимости и целесообразности радио- или химиотерапии перед хирургическим удалением опухоли. Людям, которые проходят курс радио- или химиотерапии после оперативного удаления опухоли, также рекомендуется сдавать онкомаркеры для контроля эффективности терапии. Людям, которые успешно излечились от злокачественных опухолей, рекомендуется сдавать онкомаркеры для отслеживания возможного рецидива в течение 3 лет после завершения терапии по следующей схеме:
- 1 раз в 1 месяц в течение первого года после окончания лечения;
- 1 раз в 2 месяца в течение второго года после окончания лечения;
- 1 раз в 3 месяца в течение третьего-пятого года после окончания лечения.
По прошествии трех-пяти лет после завершения лечения злокачественной опухоли анализы на онкомаркеры рекомендуется сдавать один раз в 6 – 12 месяцев в течение всей оставшейся жизни для того, чтобы вовремя выявить возможный рецидив и провести необходимое лечение.
Естественно, необходимо сдавать анализы на онкомаркеры тем людям, у которых имеется подозрение на наличие злокачественного новообразования.
Перед сдачей анализов на онкомаркеры рекомендуется обратиться к врачу-онкологу для того, чтобы он определил, какие именно маркеры нужны данному конкретному человеку. Весь спектр онкомаркеров сдавать не имеет смысла, поскольку это будет оборачиваться лишь чрезмерной нервозностью и избыточными денежными затратами. Имеет смысл сдавать прицельно несколько онкомаркеров, обладающих специфичностью в отношении органа, для которого высок риск развития злокачественной опухоли.
В общем виде показания к определению уровня онкомаркеров в крови можно сформулировать следующим образом:
- Для раннего выявления или дополнительной ориентации в локализации опухоли в сочетании с другими методами диагностики;
- Для контроля за эффективностью лечения опухоли;
- Для контроля за течением заболевания (ранее выявление метастазов, рецидивов, остатков опухоли, не удаленных в ходе операции);
- Для прогнозирования течения заболевания.
Кроме того, для получения максимально точных результатов онкомаркеров рекомендуется заранее узнать в лаборатории, в какой именно день будут выполняться диагностические тесты, и сдать кровь именно в этот день с утра, чтобы ее не замораживали. Дело в том, что во многих лабораториях анализы выполняются не сразу, а один раз в неделю, в месяц и т.д., по мере накопления образцов крови. И пока не накопится необходимое количество образцов крови, ее замораживают и хранят в холодильниках. В принципе, заморозка плазмы крови обычно не искажает результаты, и это вполне допустимая практика, но лучше проводить анализы в свежей крови. Для этого и необходимо узнать, когда сотрудники лаборатории будут ставить пробы в работу, и сдавать кровь в этот день.
Также для получения правильных и диагностически ценных результатов анализы на онкомаркеры необходимо сдавать в определенные промежутки времени. В настоящее время Всемирной организацией здравоохранения рекомендованы следующие схемы сдачи крови на онкомаркеры для контроля за состоянием человека:
- Любому человеку в возрасте 30 – 40 лет сдать кровь на онкомаркеры на фоне полного здоровья, чтобы определить их изначальный уровень. Далее в будущем сдавать кровь на онкомаркеры в соответствии с рекомендованной для конкретного человека периодичностью (например, 1 раз в 6 – 12 месяцев, 1 раз в 1 – 3 года и т.д.) и сравнивать результаты с первичными, полученными в возрасте 30 – 40 лет. Если первичные данные об уровне онкомаркеров (кровь, сданная в 30 – 40 лет на фоне полного здоровья) отсутствуют, то следует провести 2 – 3 анализа с интервалом в 1 месяц и вычислить среднее значение, а также отследить, не нарастает ли их концентрация. Если концентрация онкомаркеров начинает расти, то есть становиться выше первичных значений, то это означает, что в каком-то органе может развиваться новообразование. Такая ситуация является сигналом для детального обследования другими методами с целью выявления, где именно появился очаг опухолевого роста.
- При выявлении повышенного уровня онкомаркеров следует повторно произвести исследование через 3 – 4 недели. Если по результатам повторного исследования повышенная концентрация онкомаркеров сохраняется, то это свидетельствует о наличии очага опухолевого роста в организме, вследствие чего необходимо пройти детальное обследование с целью выяснения точной локализации новообразования.
- После курса радио-, химиотерапии или операции по удалению опухоли следует сдать кровь на онкомаркеры через 2 – 10 дней после завершения лечения. Уровень онкомаркеров, определенных сразу после лечения, является базовым. Именно с этим уровнем онкомаркеров будет проводиться сравнение в ходе дальнейшего контроля за эффективностью лечения и возможными рецидивами новообразования. То есть если уровень онкомаркеров будет превышать определенный сразу после лечения, то это означает, что терапия неэффективна или произошел рецидив опухоли и необходимо повторное лечение.
- Для первой оценки эффективности лечения нужно произвести измерение уровня онкомаркеров в крови через 1 месяц после завершения терапии и сравнить показатели с базовыми, определенными через 2 – 10 дней после операции.
- Далее проводить измерения онкомаркеров через каждые 2 – 3 месяца в течение 1 – 2 лет, и через 6 месяцев на протяжении 3 – 5 лет после лечения опухоли.
- Дополнительно уровни онкомаркеров всегда следует измерять перед любым изменением в схеме терапии. Определенные уровни маркеров будут базовыми, и именно с ними нужно будет сравнивать все последующие результаты для оценки эффективности проводимого лечения. Если концентрация онкомаркеров будет снижаться – лечение эффективно, если же она будет повышаться или оставаться такой же – терапия неэффективна и нужно менять метод и схему лечения.
- При возникновении подозрений на рецидив или метастазы также нужно определять уровни онкомаркеров в крови и сравнивать их с концентрациями, которые были на 2 – 10 день после лечения. Если концентрации онкомаркеров повысились, то это свидетельствует о рецидиве или метастазах, которые были не уничтожены.

Повышенный уровень онкомаркеров, выявленный однократно, не говорит о том, что у человека обязательно имеется злокачественная опухоль в каком-либо органе. В такой ситуации нужно, в первую очередь, не паниковать, а уточнить, действительно ли уровень онкомаркеров повышен, или имеет место ложноположительный результат анализа. Для этого следует повторно сдать онкомаркеры через 3 – 4 недели после первого анализа. Если второй раз уровень маркеров нормальный, то, значит, повода для беспокойства нет, и результат первого анализа – ложноположительный. Если же и во второй раз уровень онкомаркеров повышен, то это значит результат достоверный, и у человека действительно высокая концентрация онкомаркеров в крови. В таком случае необходимо записаться на прием к врачу-онкологу и пройти дополнительное обследование при помощи других методов (МРТ, ЯМР, рентген, сканирование, эндоскопические исследования, УЗИ и т.д.), чтобы выяснить, в каком именно органе или ткани сформировалась опухоль.
Однако даже если двукратное измерение показало повышенный уровень онкомаркеров в крови, это не является однозначным свидетельством того, что у человека рак. На самом деле уровень онкомаркеров может повышаться и при других, не онкологических заболеваниях, таких, как хронические воспалительные процессы в любых органах и тканях, цирроз печени, периоды гормональных перестроек организма, сильный стресс и т.д. Поэтому повышенный уровень онкомаркеров в крови означает только то, что возможно у человека имеется бессимптомно растущая злокачественная опухоль. И чтобы точно выяснить, есть ли опухоль на самом деле, нужно пройти дополнительное обследование.
Таким образом, онкомаркерам вполне можно доверять в том отношении, что они всегда повышены при наличии опухоли, что поможет выявить новообразование на ранних стадиях, когда еще отсутствуют клинические симптомы. То есть онкомаркерам можно доверять потому, что они всегда помогут не пропустить начало роста опухоли.
Но определенным неудобством и неточностью онкомаркеров (на фоне которого многие люди задаются вопросом о том, можно ли им доверять) является то, что их уровень может повышаться и при других заболеваниях, вследствие чего при высокой концентрации онкомаркеров всегда для верификации предположительного онкологического диагноза приходится тратить усилия на дополнительное обследование. Причем это дополнительное обследование не подтверждает наличия опухоли в 20 – 40%, когда повышение уровня онкомаркеров было вызвано другими заболеваниями.
Тем не менее, несмотря на некоторую «избыточную реактивность» онкомаркеров, вследствие которой их уровень повышается не только при опухолях, определение их концентрации можно считать надежным. Ведь такая «избыточная реактивность» позволяет не пропустить начало роста опухоли, когда еще отсутствуют клинические симптомы, а это гораздо важнее того, что после выявления повышенного уровня онкомаркеров приходится прибегать к дополнительным обследованиям, которые не подтверждают предположительный онкологический диагноз в 20 – 40% случаев.
Онкомаркеры, мнение врача-онколога: помогают ли они выявить опухоль, какие формы рака можно определить, кому рекомендуется сдать анализ — видео

Остальные онкомаркеры либо вовсе не специфичны, либо обладают очень низким уровнем специфичности. Это означает, что уровень данных онкомаркеров повышается не только при наличии злокачественных или доброкачественных опухолей в органах и тканях организме человека, но и при широком спектре других, не онкологических заболеваний, таких, как воспалительные, дистрофические, дегенеративные процессы и т.д. То есть повышение уровня таких маркеров может сопровождать и очаг опухолевого роста, и гепатит, и мочекаменную болезнь, и гипертоническую болезнь и еще целый ряд других, довольно широко распространенных заболеваний. Соответственно, нельзя с высокой степенью вероятности считать, что повышенный уровень таких онкомаркеров свидетельствует о наличии очага опухолевого роста в организме человека. И, естественно, поскольку повышение их уровня происходит при широком спектре заболеваний, данные онкомаркеры не подходят для практической медицины, ведь их концентрацию нельзя рассматривать в качестве относительно точного диагностического критерия опухолевого процесса.
Для нужд практической медицины в настоящее время в специализированных клинико-диагностических лабораториях проводят определение только следующих онкомаркеров:
- альфа-фетопротеин (АФП);
- хорионический гонадотропин (ХГЧ);
- бета-2-микроглобулин;
- антиген плоскоклеточной карциномы (SCC);
- нейронспецифическая енолаза (NSE);
- онкомаркер Cyfra СА 21-1 (фрагмент цитокератина 19);
- онкомаркер HE4;
- белок S-100;
- онкомаркер СА 72-4;
- онкомаркер СА 242;
- онкомаркер СА 15-3;
- онкомаркер СА 50;
- онкомаркер СА 19-9;
- онкомаркер СА 125;
- простат-специфический антиген общий и свободный (ПСА);
- простатическая кислая фосфатаза (РАР);
- раково-эмбриональный антиген (РЭА, СЭА);
- тканевой полипептидный антиген;
- тумор-М2-пируваткиназа;
- хромогранин А.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник