Рак печени – это группа злокачественных опухолей, развивающихся из клеток или стромы органа. Наиболее частой разновидностью является гепатоцеллюлярная карцинома. По данным ВОЗ, это заболевание включено в число самых распространенных причин смертности. Рак развивается на фоне цирроза, вирусного гепатита, алкоголизма, токсического воздействия некоторых веществ. Мужчины страдают чаще женщин в четыре раза. Несмотря на высокотехнологичные методы лечения, пятилетняя выживаемость при гепатоцеллюлярной карциноме не превышает 30%.
Диагностика при раке печени складывается из объективного осмотра, характера развития заболевания, результатов инструментальных и лабораторных методов обследования.
Гепатоцеллюлярная карцинома развивается очень быстро. Поначалу она характеризуется неспецифическими проявлениями – боли в верхней половине живота, длительное повышение температуры, потеря аппетита, похудание. Типичные клинические признаки возникают позже.

Выяснение динамики заболевания очень важно для постановки диагноза. При первом посещении клиники врач расспрашивает пациента о давности появления жалоб, характере их развития. Далее определяется очередность возникновения симптоматики, ее выраженность. Для обнаружения возможной причины онкозаболевания изучается наследственность, сопутствующие патологии, наличие производственных вредных факторов.
Лабораторная диагностика рака печени направлена на исследование крови, выявление специфических маркеров злокачественной опухоли.
Общий анализ крови при раке печени дает следующие отклонения от нормы:
- снижение уровня эритроцитов и/или гемоглобина – анемия разной степени выраженности;
- увеличение количества лейкоцитов, смещение лейкоцитарной формулы влево;
- зернистость эритроцитов, связанная с интоксикацией;
- значительный рост СОЭ – 50 и более мм/ч.
Данные показатели крови при раке печени неспецифичны, так как могут наблюдаться при других заболеваниях. На их основании диагноз выставить нельзя, но можно сделать вывод о наличии патологического процесса.
В общем анализе мочи изменения появляются редко, их можно наблюдать уже при далеко зашедшей онкологии:
- увеличение кетоновых тел в результате распада белка;
- появление уробилина;
- рост уровня мочевины.
Эти критерии показывают степень нарушения метаболизма из-за интоксикации.
Биохимические анализы при раке печени выявляют изменения следующих показателей:
- повышение уровня глобулинов;
- рост фибриногена;
- значительная активность щелочной фосфатазы.
Важно знать! Эти показатели также нельзя считать основными для постановки диагноза, так как они отражают только степень нарушения функции печени.
Онкомаркерами называют вещества, которые обнаруживаются в крови только при развитии злокачественных опухолей. Для гепатоцеллюлярной карциномы таковым является альфа-фетопротеин. Этот онкомаркер при раке печени представляет собой соединение белка с глюкозой, которое имеется только в организме эмбриона и плода. После рождения его количество резко снижается, практически достигая нуля.
Онкомаркеры на рак печени неспецифичны, они могут обнаруживаться и при других онкологических заболеваниях. Предположить гепатоцеллюлярную карциному можно, если уровень этого белка превышает 1000 нг/мл. Если же количество альфа-фетопротеина значительно больше этой цифры, его уже считают специфическим маркером рака печени.
Кровь для общего и биохимического анализ при раке печени забирают обычным образом. Процедура осуществляется в утренние часы, человеку рекомендуют не есть менее чем за 12 часов до исследования. За 2-3 дня до сдачи анализа придерживаются принципов здорового питания. Кровь забирается из локтевой вены, затем проводится ее лабораторное изучение.
Инструментальные методы позволяют визуально оценить внешний вид органа, определить расположение, количество и размеры новообразований. Расшифровку исследований дают врачи, проводящие их, но диагноз ставится на основании совокупности данных.
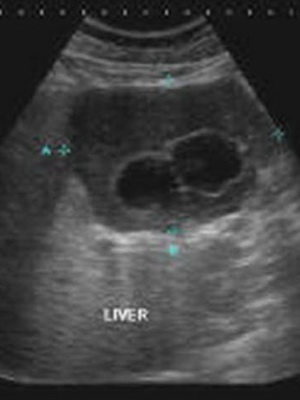
Это первичный метод, позволяющий диагностировать рак. Обнаруживается сама опухоль, ее расположение в органе, размеры. УЗИ дает оценку структурному состоянию печеночной ткани. Признаком новообразования является участок затемнения с неровными краями.
Эти два лучевых метода исследования отличаются высокой точностью и специфичностью. Для осуществления КТ требуется внутривенное введение контрастного вещества – Ультравист или Омнипак. Они содержат йод, который накапливается внутри новообразования и делает его более «видимым».
МРТ дает послойное изображение изучаемых тканей, благодаря чему можно выявить даже мельчайшую опухоль. Метод основан на способности магнитных лучей проникать в органы и отражаться от них с разной скоростью. Также используется для дифференциальной диагностики с другими заболеваниями. Позволяет отличить злокачественное новообразование от доброкачественного. С его помощью можно определить состояние сосудов внутри органа.
Показательна при достижении опухолью больших размеров. В данном случае лапароскопическая картина выглядит следующим образом:
- крупный одиночный узел, с неровной поверхностью, беловато-серого цвета, с плотной консистенцией;
- многоузловая форма рака – несколько образований разного диаметра, коричневого цвета;
- цирроз-рак – утолщенная капсула, множество мелких узелков на поверхности печени.
Также лапароскопия может выявить наличие свободной жидкости в брюшной полости – асцит.
Это метод изучения сосудов печени с помощью рентгеновского аппарата и вводимого контраста. Применяется для оценки состояния артерий, питающих новообразование, на основании чего делается вывод о возможности оперативного вмешательства.
Этот вид диагностики основан на микроскопическом изучении ткани печени. Забор кусочка органа осуществляется с помощью пункции. Берут длинную иглу с полым стержнем, прокалывают переднюю брюшную стенку, достигая печени. Процедура проводится под контролем УЗИ. Из новообразования забирают кусочек, затем готовят гистологический материал, который изучают под микроскопом.
Позитронно-эмиссионная томография относится к радионуклидным методам исследования. Анализ этот достаточно сложный и дорогой, требует специального оборудования. В вену вводится радиофармпрепарат, затем осуществляется сканирование тела на позитронном томографе. Опухолевая ткань поглощает намного больше контрастного вещества, чем здоровые гепатоциты. Поэтому при просвечивании она выглядит значительно ярче.
Для печени специфичным индикатором является только альфа-фетопротеин. Существует много других онкомаркеров, но они могут обнаруживаться при раке желудка, яичников, поджелудочной железы.
Гепатоцеллюлярная карцинома – один из самых агрессивных видов рака. Срок жизни после установления диагноза исчисляется несколькими годами. Прогноз ухудшается еще и тем, что заболевание, как правило, обнаруживается на 3-4 стадии, когда уже началось распространение метастазов.
Внимание! Чем раньше обнаружена раковая опухоль, тем раньше будет начато лечение.
В данном случае возможно проведение комбинированного подхода, включая химиопрепараты, лучевую терапию, оперативное вмешательство. Ранняя помощь позволяет улучшить самочувствие пациента, максимально продлить срок его жизни.
источник
Рак печени очень редко развивается на фоне полного клинического благополучия. В подавляющем большинстве случаев ему предшествуют хронические заболевания печени: вирусные гепатиты, циррозы, гепатозы, гепатиты на фоне токсического действия алкоголя или других веществ, а также паразитарные инвазии.
Данные заболевания приводят к тому, что у большинства пациентов уже имеются изначальные клинические проявления патологии печени:
- В лабораторных анализах может отмечаться повышение билирубина и печеночных трансаминаз.
- Из клинических симптомов может быть гепатомегалия, желтуха, тяжесть в подреберье, общая слабость и повышенная утомляемость.
Первые признаки рака печени остаются незамеченными на фоне уже имеющейся патологии, поэтому таким пациентам необходимо прохождение периодических диспансерных осмотров с проведением ряда соответствующих анализов и инструментальных методов обследования для раннего обнаружения опухоли.
Когда рак печени достигает 2-3 стадии развития, клиника начинает стремительно нарастать, и у пациента развиваются следующие симптомы:
- Быстрая потеря веса на фоне общей слабости.
- Боли и чувство тяжести в области правого подреберья. Боль возникает при растяжении капсулы органа опухолью. При увеличении размеров рака печени, боль будет усиливаться.
- Стремительное увеличение размеров печени. У некоторых больных она настолько велика, что ее край спускается до уровня тазовых костей.
- Резкое нарастание билирубина и печеночных ферментов в биохимических анализах.
- Желтуха — синдром, связанный с повышением уровня билирубина в крови. Как правило, рак печени приводит к обтурации желчных протоков с развитием механической желтухи.
- Асцит — скопление свободной жидкости в брюшной полости. При этом отмечается увеличение объема живота, одышка, боли, общая слабость.
Онкомаркеры — это специфические химические вещества, которые обнаруживают в крови и моче пациентов со злокачественными новообразованиями. Однако увеличение уровня онкомаркеров может наблюдаться и при других заболеваниях, не связанных с раком.
В свое время на онкомаркеры возлагались большие надежды в плане ранней диагностики рака и проведения с этой целью масштабных скринингов, но по мере изучения вопроса возникли определенные проблемы.
Например, выяснилось, что повышение продукции онкомаркера может происходить и при других, не связанных с онкологией, заболеваниях. Также во многих случаях при уже диагностированной опухоли, онкомаркеры оказывались в норме.
Поэтому на сегодняшний день принята следующая тактика — для отдельных нозологий онкомаркеры могут использоваться в рамках скрининга, например ПСА при раке предстательной железы. В остальных случаях такие анализ на онкомаркеры проводят в качестве дополнительной диагностики, которая в последствии помогает отслеживать результативность лечения, возникновение рецидива и прогрессирование заболевания.
Главный онкомаркер при гепатоцеллюлярной карциноме — это альфа-фетопротеин (АФП). Данный белок играет важную роль на этапе внутриутробного развития плода. Сначала он вырабатывается желтым телом, которое продуцируют яичники матери, а затем по мере развития плода, он сам начинает синтезировать этот белок в печени и органах пищеварительной системы. АФП обеспечивает транспорт жирных кислот к плоду и подавляет иммунные реакции, которые неизбежно развивались бы у него в ответ на синтез новых антигенов. Повышение уровня АФП наблюдается у 70-95% больных гепатоцеллюлярным раком и только у 9-10% больных с метастатическим раком печени.
Также при раке печени может проводиться определение других, менее специфичных для данной нозологии онкомаркеров:
- РЭА (раково эмбриональный антиген). В норме он продуцируется на эмбриональном этапе развития в органах пищеварительной системы и отвечает за клеточную пролиферацию. У взрослых людей он также обнаруживается, но в гораздо меньших концентрациях. Значительное повышение РЭА наблюдается при злокачественных новообразованиях пищеварительной системы, в основном кишечника, но может увеличиваться и при раке печени. Также увеличение показателей отмечается у злостных курильщиков и больных хроническими воспалительными кишечными заболеваниями: болезнь Крона, неспецифический язвенный колит и др.
- СА 19-9. Этот белок также вырабатывается органами пищеварительной системы, в основном он используется при раке поджелудочной железы, в некоторых случаях его определение информативно при хронических заболеваниях печени и гепатоцеллюлярной карциноме.
- Ферритин. В норме это белок, который депонирует железо. Но он также является маркером воспаления, его уровень может увеличиваться при воспалительных заболеваниях и некоторых злокачественных новообразованиях, в том числе при раке печени.
Исследование применяют у пациентов, входящих в группу риска по развитию гепатоцеллюлярной карциномы:
- Больные хроническими гепатитами, циррозом печени и другими заболеваниями, при которых увеличивается риск злокачественного новообразования печени.
- Наличие рака другой локализации при подозрении на метастазирование в печень.
- При уже установленном диагнозе гепатоцеллюлярная карцинома для отслеживания результативности лечения, возникновения рецидивов и прогрессирования заболевания.
- Также АФП применяется при скрининге у беременных и при некоторых низкодифференцированных опухолях, в частности при герминогенных опухолях.
Для анализа берется кровь из вены. Пациент должен явиться в лабораторию натощак. При этом, за полчаса до сдачи анализа нельзя курить и получать повышенные физические нагрузки.
Интерпретация анализа на онкомаркеры осуществляется врачом с учетом клинической ситуации и данных других обследований. В отрыве от дополнительной информации, оценка результата не проводится, поскольку эта информация мало о чем говорит, поскольку уровень многих онкомаркеров повышается при других, незлокачественных заболеваниях.
Тем не менее, приведем референсные значения анализов на онкомаркеры, использующихся при раке печени:
- АФП — ниже 7,9 МЕ/мл.
- РЭА — для курильщиков Запись на консультацию круглосуточно
источник
Рак на первых стадиях протекает бессимптомно. Проявляется общим ухудшением состояния здоровья. Онкология выявляется случайно, при медицинском обследовании. Когда пациент сдает анализы крови на рак печени, заподозрить заболевание можно по отклонению некоторых показателей от нормы. Но это не повод делать выводы. Подтвердить или опровергнуть предварительный диагноз можно с помощью методов диагностики рака печени.
О чем я узнаю? Содержание статьи.
Людям группы риска заподозрить рак можно по следующим признакам:
- снижение работоспособности;
- утомляемость;
- нарушение работы желудочно-кишечного тракта (тошнота, рвота, диарея);
- ощущение тяжести в области правого нижнего ребра, чувство сдавливаемости;
- беспричинные скачки температуры до 38 градусов;
- плохой аппетит.
При развитии рака меняется оттенок кожи, глазных яблок. Возникают отеки ног, пациент худеет, состояние значительно ухудшается. Кровь желательно сдать на I и II стадиях, когда онкологический процесс реально притормозить.
Печень – орган, фильтрующий венозную кровь, он очищает ее от продуктов обменных реакций, шлаков, токсинов. Секреторная функция органа заключается в выработке ферментов, участвующих в синтезе белка, билирубина. По результатам анализа сразу выявляют сбои в работе органа. Заподозрить рак можно по следующим показателям:
- количество белка у здорового человека колеблется в диапазоне от 68 до 85 г/л;
- уровень сывороточного альбумина – от 35 до 50 г/л;
- концентрация ферментов: АЛТ не превышает 40 ЕД/л, АСТ – 30 ЕД/л;
- объем щелочной фосфатазы при раке превышает 270 ЕД/л;
- концентрация общего билирубина в норме не выше 20 мкмоль/л (свободного –17,1, связанного –5,1).
Этим анализом крови при раке печени удается распознать присутствие в организме опухоли в самом начале развития заболевания, когда нет явной симптоматики. Виды маркеров:
АФП, альфа-фетопротеин, в норме его не более 15 нг/мл;
СА72-4, фермент, вырабатываемый оболочкой раковых клеток, предельная концентрация 7 ЕД/мл;
СА 15-3, гликопротеин муциноподобный, норма 30 МЕ/мл;
СА 24-2, гликопротеид, концентрация свыше 30 МЕ/мл говорит об активизации рака;
СА 19-9, антиген, у здоровых людей его не более 40 МЕ/мл.
Для рака характерны изменения показателей, включенных в ОАК (общий анализ). При любом воспалительном процессе уровень лейкоцитов растет, гемоглобина снижается, повышается СОЭ (скорость осаждения эритроцитов).
Отклонение этих показателей при болях в области подреберья могут стать причиной проведения глубокой диагностики.
На рак указывает изменение показателей билирубина. В крови содержится 25% прямого или связанного, остальной – непрямой или свободный. Одновременное превышение нормы а анализах по этим показателям – признак распада гепатоцитов. При онкологии наблюдаются следующие отклонения от нормы (по результатам анализа):
- активизируются белковые ферменты, участвующие в строительстве клеток;
- С-реактивный белок указывает на воспалительный процесс;
- растет уровень мочевины;
- повышается концентрация гамма-глобулина, это говорит о токсическом поражении клеток, раке;
- при увеличении концентрации фибриногена возрастает риск тромбообразования.
В новообразованиях печени структура ткани существенно отличается от паренхимы. Методы лучевой диагностики позволяют на начальных стадиях определить размер и характер рака. Как правило, диагностика больного проводится несколькими методами.
На УЗИ выявляется размер печени, изменение плотности функциональной ткани, видны патологические уплотнения сосудов, небольшие очаги. Анализ результатов исследований не является основанием для постановки диагноза.
Но по изменению сосудистого рисунка, неоднородной структуре при увеличенной печени диагностируют рак до появления видимых очагов опухоли.
На компьютерной томографии, проводимой при раке, в кровь онкобольного вводится контрастный пигмент. Затем орган сканируется продольно в нескольких плоскостях с небольшим шагом. Диагносты устанавливают место поражения с большой точностью. Видна степень поражения тканей, сосудов, лимфоузлов, соседствующих с печенью органов.
Магнито-резонансная томография тоже работает по принципу плоскостного сканирования. Но вместо рентгеновского излучения на пациента направлены радиоволны определённой частоты.
Томография и МРТ позволяют с большой точностью производить забор пораженных тканей для гистологического анализа.
Существуют разные методики проведения пункции для забора клеточного материала при анализе на рак:
- Чрескожная предусматривает введение специальной длинной иглы между последними ребрами с правой стороны.
- Лапароскопическая делается с помощью эндоскопа, он вводится через небольшой разрез. Этим методом делают забор тканей на анализ сразу с нескольких участков.
- Трансвенозная проводится введением катетера по сосудистому руслу. Щадящий метод, применяется для пациентов с плохой свертываемостью крови.
Процедура проводится в стационаре, занимает два-три часа. Переносится пациентами легко,осложнения вызывает крайне редко.
Результативное обследование проводится под общим наркозом. Анализ состояния брюшной полости делается при введении углекислого газа, он облегчает движение эндоскопа по поверхности органов.
На обследовании устанавливается размер опухоли, разрабатывается план полосной операции по резекции и трансплантации печени.
При разрастании опухоль часто локализуется в костной ткани, поэтому проводится ее сканирование. Области поражения выявляются путем предварительного введения контраста, они становятся видны на рентгеновских снимках.
Этот метод рентгена основан на свойстве контраста. Его вводят через кровеносное русло в артерию печени. После этой процедуры на снимках хорошо виден сосудистый рисунок кровеносной системы печени. Обследование проводится перед введением в пораженную область химиопрепаратов с последующей изоляцией опухоли от кровоснабжения (эмболизация). Метод выявляет очаги размеров свыше 2 см. Процедура проводится под местной анестезией, доставляет небольшой дискомфорт. Анализ снимков позволяет подтвердить диагноз «рак».
источник
Рак — это коварное заболевание, часто на начальных этапах его симптомы похожи на другие недуги, что осложняет диагностику. На поздних стадиях лечиться зачастую бесполезно, возможно только облегчить страдания. Для выявления опухолей рекомендована диагностика в клинике рака печени на УЗИ, а также ряд лабораторных исследований.
Таким образом можно определить патологию, пока еще нет метастаз. Постоянное внимание к своему здоровью при имеющихся факторах риска или наследственной предрасположенности сведет к минимуму ущерб для здоровья.
На начальных стадиях диагностика рака печени затруднена, так как симптомы практически не проявляются. Врач не может нащупать опухоль руками или определить при визуальном осмотре.
Но человек, который следит за своим здоровьем, должен обращать внимание на тревожные проявления:
- часто беспокоящее плохое самочувствие,
- внезапно поднимающаяся температура,
- резкое похудение,
- упадок сил, синдром хронической усталости,
- неправильная работа ЖКТ,
- пониженный гемоглобин,
- неприятные ощущения под правым ребром.
На последующих этапах наблюдается увеличение объемов живота, врач может без специального оборудования прощупать опухоль. Есть болевые ощущения в области при пальпации, увеличение железы в размерах проявляется отчетливо.
Когда начинается развитие заболевания, появляется такой признак, как желтоватый цвет кожи. Выявляются последствия печеночной недостаточности, то есть, плохое переваривание пищи, слабость, изменение окраса кала и мочи. Пораженный орган становится плотнее, на его поверхности появляются бугорки.
В случае развития патологического процесса на почве цирроза печени, болезненный процесс идет быстрее и ярче выражается. Побочные действия онкологии усиливаются, пациента мучает озноб, носовые кровотечения, боли в правом боку становятся все сильнее.
Группа риска — ВИЧ-инфицированные, больные с хроническими гепатитами. Если вовремя не были приняты меры или они не дали результатов, начинается метастазирование. Снимок метастазы УЗИ на фото, обычно показывает, что они переходят на непораженные доли железы и ближайшие органы.
Чаще всего встречается поражение карциномой, как она выглядит, можно узнать по изображениям в интернете. Эта онкология образуется из мутировавших эпителиальных клеток, которые вначале перестают выполнять возложенные на них функции, а затем быстро разрастаются.
Для получения картины заболевания назначают анализ крови при раке печени и первых его симптомах. Необходимо пройти следующие виды исследования биоматериала:
- На онкомаркеры — специфические вещества, присутствующие в крови только у онкобольных.
- Общий — применяется на ранних стадиях.
- Биохимический — врачи изучают активность печеночных ферментов.
После того как будет проведен анализ крови при подозрении на онкологию, полученные показатели смогут указать на патологию. Но поскольку отклонения от нормы возможны и при ряде других заболеваний, нельзя сразу поставить диагноз.
Поэтому если человек знает, печень как проверить, то диагноз сможет поставить только медик.
Даже на ранних симптомах занятия самолечением лишь усугубляют ситуацию.
Опухолевые образования в процессе роста отбирают большое количество питательных веществ у организма. В процессе образования они выделяют различные субстанции, в том числе, токсины. Общий анализ крови при подозрении на наличие опухоли может показать произошедшие в организме изменения.
Онкология нередко вызывает снижение гемоглобина, появление эхиноцитов — измененных эритроцитов. Отравление токсинами также приводит к увеличению скорости оседания эритроцитов, снижению уровня лимфоцитов и увеличению нейтрофилов. Но такие проявления возможны и при других заболеваниях, например, гистиоцитозе, воспалительных процессах.
Биохимический анализ крови при раке или БАК — основной способ выявления нарушений на этапе первичного обследования печени. Функционирование органа оценивается на основе полученной информации об обмене белков, углеводов и жиров. Стандартное исследование включает скрининг с шестью показателями, нормой считаются следующие результаты, выраженные в мкмоль/литр:
- Общий или непрямой билирубин — 3,4 — 17,1 у взрослых и детей, кроме младенцев,
- Прямой билирубин — до 4,3,
- Общая ЩФ — 1-3 паранитрофенола и от 0,5 до 1,3 неорганического фосфора,
- АЛТ — у здорового мужчины от 0,5 до 2, у здоровой женщины 0,5-1,5,
- АсАТ — 0,1-0,45,
- Гамма-глутамил-транспептидаза — у лиц мужского пола: от 15 до 106, норма для дам 10-66.
После биохимии больным с подозрением на злокачественную опухоль часто назначают исследование на онкомаркеры.
В моче и крови людей, пораженных онкозаболеванием, присутствуют особые белки — онкомаркеры. Их вырабатывают опухолевые ткани на первичных стадиях заболевания, что делает диагностику возможной, пока нет еще явных признаков болезни и сильного недомогания.
Примерно у 8 из 10 больных анализы при раке печени на ранних этапах показывают повышенный уровень альфа-фетопротеина — онкомаркера данного органа. Норма содержания для взрослых — 15 нг/мл.
Благодаря тому, что каждый белок с высокой степенью точности указывает на очаг болезни, возможна заблаговременная диагностика. Результаты анализа пациент получает через 1-2 дня, за дополнительную плату в частной клинике данный срок сокращают до нескольких часов.
Однако исследование по онкомаркерам не всегда дает достоверную картину нахождения опухоли. Повышение концентрации АФП возможно и при беременности с пороками плода, гепатитах, циррозе.
Когда проводится анализ мочи при раке печени, показатели зачастую не могут являться индикатором изменений. Тем не менее, появление крови в урине или кетоновых тел указывает на распад тканей вследствие усиленного катаболизма.
Однако, кетоновые тела могут обнаруживаться и у людей, соблюдающих строгую диету, а также диабетиков. Поэтому данное обследование всегда используется в комплексе с более точными методами диагностики.
Если производится опухоли печени диагностика, часто используют инструментальные способы. Все они основаны на изучении печеночных тканей, которые извлекают различными способами:
- Пункция предполагает введение в полость живота тонкой иглы. Перед процедурой больному делают местную анестезию. Для контроля за перемещением инструмента используют УЗИ либо КТ. Когда игла попадает в ткани опухоли, врач отбирает фрагмент биоматериала для дальнейшего исследования. В интернете есть картинки рак печени, позволяющие пациенту получить представление о болезни. Но распознать онкологию по взятому образцу может только специалист, имеющий необходимый комплект оборудования.
- Эндоскопия печени или лапароскопия производится с использованием специального аппарата — эндоскопа, в который встроена видеокамера. Такие приборы бывают двух типов — жесткие металлические и гибкие, передающие картинку через оптические волокна. Аппарат вводят в организм через естественные отверстия — анус или рот. Специалист на экране может увидеть локализацию опухоли и ее величину.
- Если интересует, как диагностировать онкологию путем хирургического вмешательства, то в данном случае применяется биопсия. Медик производит взятие нескольких частиц новообразования, число которых зависит от имеющихся очагов. Взятый материал отправляют на лабораторное исследование.
Новообразования в печени УЗИ показывает с достаточно высокой точностью и считается основным способом исследования больного органа. Диагностика ультразвуком дает шанс определить размеры новообразования, локализацию, является ли оно злокачественным.
Чтобы не спутать онкологию с другими болезнями, имеющими близкие симптомы, проводят пункцию. Это действие возможно без травмирования кожных покровов.
Ультразвуковое исследование основано на распространении звука на определенной частоте. Она не входит в диапазон слышимых человеком частот, но при компьютерной обработке отраженных звуковых колебаний можно отобразить картину болезни в случае опухолевого процесса. Как выглядит рак УЗИ фото, позволит узнать сонограмма — полученное в результате процедуры изображение больной печени.
Многие интересуются, по исследованиям можно ли определить на УЗИ точное нахождение опухоли. Даже при проведении биопсии используется УЗИ-аппаратура, чтобы врач мог попасть иглой в нужное место органа. Повторное проведение процедуры позволяет отслеживать эффективность применяемого лечения. Ультразвуковое исследование недорого, аппараты имеются в каждой больнице.
На вопрос, показывает ли УЗИ рак печени, стоит ответить, что имеет значение способ проведения операции и квалификация медика. На результат влияет дислокация оборудования и датчиков. Полученные в другой клинике показатели могут отличаться, поэтому нельзя назвать их точными на 100 процентов.
Дорогостоящая процедура, которая проводится далеко не в каждом медучреждении. Обычно аппарат устанавливают в частных клиниках, а оплатить процедуру сможет не каждый. Но она совершенно безболезненная, разрешена для беременных, не имеет побочных эффектов.
Используя МРТ, можно на любых стадиях заболевания точно определить наличие онкологии. Но не все могут пройти такое обследование. Его не переносят люди с клаустрофобией, также оно не подходит тучным пациентам, которые просто не помещаются внутрь аппарата.
Это безболезненная процедура, заключающаяся в использовании контрастного вещества, видимого приборами.
Пациент принимает специальный препарат, благодаря которому становятся отчетливо видны контуры органов.
Таким образом, при помощи КТ рак печени можно точно выявить, при этом оценив размеры опухоли и ее расположение относительно кровеносных сосудов.
Аппарат даст не плоскую картинку, а совокупность изображений срезов тела человека.
Это методика, действие которой осуществляется за счет введения контрастного вещества, содержащего йод. Она используется при рентгенологических исследованиях, компьютерной томографии и МРТ. При проведении рентгена или других обследований, врач модулирует вид органа в трехмерном изображении. По расположению кровеносных сосудов судят, в какой степени поражен орган, имеются ли опухоли.
Это обследование помогает при предстоящем планировании операции, в том числе, эмболизации. При кровотечениях, которые могут быть побочным эффектом при раке печени диагностике крови методом ангиографии, используют медикаментозные способы остановки крови. В кровоточащий сосуд вводят вазопрессин или эмболы, вызывающие его закупоривание.
Назначается при повышенном содержании печеночных онкомеркеров. Процедура позволяет определить структуру печени и степень поражения, а также точно узнать, является ли опухоль злокачественной. Проведение биопсии имеет определенную степень риска, связанную с большой концентрацией кровеносных сосудов в печени. Многие пациенты жалуются на болевые ощущения при проведении биопсии.
Также есть следующие риски:
- при попадании заборного инструмента в сосуд возможно кровотечение,
- прокол кишечника, легкого или желчного пузыря иглой,
- попадание болезнетворных микробов внутрь организма.
После процедуры важно, чтобы больного транспортировали из больницы. Вернувшись домой, нужно до следующего дня соблюдать постельный режим. В течение недели нельзя носить тяжести, заниматься физическими нагрузками. Результаты обследования будут готовы через 7-14 дней.
Симптомы и лечение рака печени.
источник
Каждый практикующий врач, работая с пациентом, полагается не только на данные опроса и объективного осмотра, но и на результаты, полученные при использовании различных диагностических методов. Они заполняют «пробелы» в общей картине нарушений, ведь не все можно увидеть невооруженным глазом, дают возможность оценить тяжесть состояния пациента, охарактеризовать патологический процесс.
Гастроэнтерология активно развивается, но могу без тени сомнения сказать о том, что качество и быстрота диагностики в моей специальности во многом определяется доступностью лабораторных тестов. И сегодня я хочу рассмотреть анализы при раке печени, применяющиеся в современных протоколах обследования.
Наверное, многим из читателей знакомо выражение «сдать анализы». Вряд ли я преувеличу, если скажу, что забор крови сегодня применяется даже при визите к терапевту из-за простуды. Лабораторная диагностика прочно соединилась с врачебной практикой, и такая специальность, как онкология, тоже во многом опирается на критерии исследования крови и других видов биоматериала.
Какие задачи помогают решить лабораторные тесты? Они дают возможность:
- Получить представление о функциональной активности печени.
- Выявить симптомы воспаления, холестаза (застоя желчи), анемии при развитии осложнений.
- Обнаружить признаки инфекции – как локальной (гепатиты), так и системной (затрагивающей весь организм).
- Проверить онкомаркеры на рак печени – так называются специфические для новообразований гепатобилиарной системы вещества, уровень которых нарастает по мере прогрессирования болезни.
- Охарактеризовать клетки и ткани, взятые на анализ из опухолевого очага.
Что не могут выявить исследования лабораторной группы? По их результатам нельзя судить о размере новообразования, его точной локализации, количестве очагов, их сообщении с сосудистой сетью. Для уточнения этих признаков используются инструментальные тесты – ультразвуковые исследования, разные типы томографии.
Диагностика рака печени включает следующие группы анализов:
- общей направленности;
- специфические.
Они используются врачами в комплексе. Основной биологический материал для исследований – кровь.
Являются базовыми и проводятся в плановом и экстренном порядке; по ним нельзя определить рак, но их результаты помогают быстро оценить состояние пациента, понять, нет ли инфекционно-воспалительных осложнений.
Они делятся по виду материала:
Для исследования могут применяться методики общего профиля (например, определение гемоглобина, эритроцитов, микроскопия осадка мочи) и биохимические тесты (билирубин, ферменты печени, протеины). Несколько обособленно стоит панель системы гемостаза для оценки функционала механизмов свертывания крови (коагулограмма).
Это те исследования, которые позволяют характеризовать конкретный патологический процесс:
- ИФА (иммуноферментный анализ).
- ПЦР (полимеразная цепная реакция).
- Хемилюминисцентный тест.
- Исследование материала биоптата (фрагмента ткани печени, взятого при проколе иглой) под микроскопом.
Микропрепарат паренхимы печени при метастатическом раке (первичный очаг — аденокарцинома желудка)
На самом деле, существует множество методик, и каждая лаборатория руководствуется своими критериями отбора (в том числе финансовой и аппаратной обеспеченностью). Например, с помощью ИФА можно определять и инфекции, и онкомаркеры. Для лечащего врача важна возможность оценки конкретных показателей, а не технологическая цепочка реакций – и, разумеется, достоверность результатов (что достигается за счет системы контроля качества).
Поскольку лаборатория сегодня предоставляет практической медицине огромный спектр исследований, я отказалась от мысли даже кратко описывать весь вероятный перечень и остановлюсь на тех тестах, которых наиболее важны в повседневной диагностике опухолевых процессов гепатобилиарной системы.
Этот тест показывает уровень:
- гемоглобина (HGB);
- форменных элементов крови (эритроцитов (RBC), лейкоцитов (WBC), тромбоцитов (PLT);
- гематокрита (HCT);
- цветного показателя;
- скорости оседания эритроцитов, или СОЭ.
В него также входит подсчет лейкоцитарной формулы для определения процентного содержания разных видов клеток.
Анализ крови при раке печени необходим для поиска признаков анемии – это состояние, при котором снижается уровень гемоглобина и, в большинстве случаев, эритроцитов. Характерно также уменьшение тромбоцитов.
- При инфицировании опухолевого очага увеличивается содержание лейкоцитов, в формуле нарастают молодые клетки – происходит так называемый «сдвиг влево». Стоит заметить, что признак неспецифичный, и вполне может говорить о бактериальном процессе иной природы и локализации.
- Во время прохождения терапии можно косвенно оценить уровень подавления иммунитета (снижение лимфоцитов) и риска кровотечения (тяжесть анемии, тромбоциты).
Тест проводится посредством взятия образца крови из пальца или вены.
Используется для оценки функции печени. Может характеризовать воспаление и некротические изменения в ткани (паренхиме) органа, возникающие до и после формирования опухоли, а также цирроз (часто являющийся предраковым состоянием для гепатобилиарных структур).
Показатели крови при раке печени неспецифичны; наиболее характерно:
Это протеин, синтезирующийся в печени.
Является компонентом желчи.
Это ферменты печени группы трансаминаз.
В зависимости от клинической ситуации оценивают также содержание глюкозы, креатинина, мочевины, баланс электролитов, показатели коагулограммы. Но вероятные изменения привязаны к фактору провокации, поэтому существуют многочисленные варианты лабораторных синдромов.
Как я уже упоминала в начале публикации, это вещества (а точнее, макромолекулы с белковым или углеводным компонентом), уровень которых нарастает, если у человека есть опухоль – причем в соответствии с запущенностью процесса.
Онкомаркер на рак, определяющийся при первичной опухоли печени – это альфа-фетопротеин (α-FP, АФП). Норма – до 20 нг/мл, при болезни повышается в 10-20 раз и более. На ранних этапах развития новообразования увеличение регистрируется лишь у 10-20% пациентов, поэтому обязательно уточнение диагноза дополнительными методами.
Также определяются онкомаркеры при раке печени вторичного (метастатического) происхождения:
Граница нормы (до уровня), нг/мл или Ед/мл
Раково-эмбриональный антиген (РЭА)
Нейрон-специфическая энолаза (NSE)
Тканевой полипептидный антиген (МРА)
Шейка матки, носоглотка, пищевод
Аантиген плоскоклеточной карциномы (SCC)
Хочу подчеркнуть, что онкомаркеры специфичны.
Если гемоглобин может снижаться по разным причинам, а лейкоцитоз со сдвигом влево характеризует не только инфицирование очага, но и, например, пневмонию, развивающуюся вне зависимости от рака гепатобилиарной зоны, то маркеры онкопанели «привязаны» к новообразованиям определенных типов. Это сужает спектр диагностического поиска. Недостатком является то, что некоторые показатели имеют несколько обоснований – например, альфа-фетопротеин нарастает и при опухоли печени, и во время беременности.
Первый этап методики – взятие образцов. Для этого проводится прокол живота специальной иглой (обычно под контролем УЗИ), после получения доступа к печени изымаются несколько фрагментов паренхимы из области поражения. Их обрабатывают согласно правилам и транспортируют в лабораторию, где помещают на стекла в виде тонкого слоя аспирационной субстанции или срезов.
Биопсия показана при разных типах опухолей печени и является «золотым стандартом» диагностики.
Она позволяет оценить:
- изменения клеток очага;
- преобразования ткани;
- признаки опухолевой трансформации;
- степень цирроза, воспаления.
Оценка материала под микроскопом проводится врачом лабораторной диагностики и патологоанатомом.
Год назад ко мне на прием обратился пациент с жалобами на постоянную тошноту, тяжесть и боль в животе, плохой аппетит, приступы рвоты, желтушность кожных покровов и склер глаз. На УЗИ определялся узел в правой доле печени, при общем исследовании крови выявлена анемия. При углубленной диагностике (КТ брюшной полости с выполнением биопсии пункционным методом) подтверждено наличие злокачественного опухолевого очага в печени. Тесты на онкомаркеры позволили определить повышенный уровень СА 19-9, что свидетельствовало о поражении поджелудочной железы.
Таким образом, у пациента определялся вторичный (метастатический) рак. Ввиду запущенности процесса была показана только паллиативная терапия; через 6 месяцев больной умер.
Диагностика рака печени должна проводиться с учетом предполагаемых фоновых заболеваний. Таковыми являются вирусные гепатиты B, C, D. Они могут приводить к циррозу и злокачественной трансформации паренхимы; кроме того, их выявление влияет на планирование терапии. Методы обнаружения – ИФА, ПЦР.
Кроме того, при наличии оснований (симптоматика, анамнез) я рекомендую пациентам тесты:
- На маркеры аутоиммунного гепатита.
- На гемохроматоз (сывороточное железо, трансферрин, ферритин, биопсия).
- На болезнь Вильсона-Коновалова (медь, церулоплазмин).
Эти исследования проводятся только по показаниям (например, если у пациента помимо признаков поражения печени наблюдаются также боли в суставах, акне и иные симптомы, наталкивающие на мысль об аутоиммунном гепатите).
Как практикующий гастроэнтеролог, я ежедневно сталкиваюсь с необходимостью расшифровки данных анализов и знаю о том, что на качество результатов влияет не только уровень оснащенности лаборатории и квалификация специалистов, но и подготовка пациента к сдаче материала.
Конечно, каждый тест может иметь нюансы, которые стоит заранее уточнить у лечащего врача, но обязательными являются требования:
- сдавать кровь натощак – после 8-12-часового интервала голодания (воду пить можно);
- исключить из рациона за сутки до анализа жирное мясо, рыбу, молочные продукты, масла и кремы (это бывает причиной хилеза, избытка липидов в сыворотке, и делает материал непригодным для многих методик);
- такое же время придерживаться диеты без острых и экзотических блюд, орехов, колбасных изделий;
- за 72 часа отказаться от алкоголя, минимум за 90 минут – от курения;
- за 3 дня перед исследованием избегать интенсивных занятий спортом, мышечной нагрузки.
Не стоит сдавать анализы в один день с инструментальным обследованием (в том числе с биопсией).
Приходить в лабораторию или процедурный кабинет нужно утром – в положенные для приема материала часы (обычно это время с 7 до 11).
источник
Мифов о раке много — от относительно безобидных до вполне опасных. Из-за неправильных упрощений и сфабрикованных исследований люди могут отказываться от обследований, лечения или просто испытывать паранойю.
На просветительском фестивале «Кампус», который регулярно проводит интернет-газета «Бумага», резидент Высшей школы онкологии Фонда профилактики рака Максим Котов рассказал о самых распространенных мифах о раке.
С разрешения коллег из «Бумаги» мы публикуем тезисы из выступления врача-онколога.
Для заразной болезни нужен возбудитель — бактерия или вирус — и путь передачи. Основные пути передачи — это контактный (через плохо вымытые руки) и гемоконтактный (через кровь, то есть медицинские и другие процедуры). Нужен также восприимчивый организм, то есть тот человек, который будет болеть. Но всё это к раку не относится.
При этом некоторые инфекции могут привести к развитию рака. Самым распространенным из них является вирус папилломы человека; вирус Эпштейна — Барр, один из разновидностей герпес-вируса; вирус гепатита B и C, который может привести к раку печени; герпес-вирус 8-го типа, достаточной редкий тип, вызывающий саркому Капоши, встречается редко и, как правило, у ВИЧ-инфицированных пациентов, у которых ВИЧ-инфекция достигла терминальной фазы СПИДа. Существует еще лимфотропный вирус человека, и он вызывает злокачественную опухоль крови.
Единственная бактерия, которая может привести к развитию рака, — Хеликобактер пилори. Она вызывает гастрит и язвенную болезнь желудка, что в дальнейшем может перерасти в рак желудка.
Самые распространенные онкологические заболевания — это рак шейки матки, рак прямой кишки и рак ротовой полости. Вирус Эпштейна как раз связан с раком носоглотки. К счастью, в Европе он встречается довольно редко. Это заболевание часто встречается в странах Юго-Восточной Азии и в Юго-Восточном Китае.
От перечисленных вирусов и бактерий можно защититься; от некоторых из них — при помощи вакцинации. Было доказано, что если мы будем вакцинироваться от гепатита В (в России эта вакцина входит в календарь прививок), то можем защищаться от гепатоцеллюлярной карциномы — в просторечии рак печени. В середине ХХ века провели исследование, где оценивалась частота развития рака печени среди детей от 6 до 14 лет, и было показано, что именно у детей это заболевание снизилось при введении вакцинации.
В 2007 году опубликовали результаты исследования в одном известном медицинском журнале, в котором показали, что эффективность данной вакцины, если мы будем ее применять для детей или подростков до начала половой жизни, составляет от 90 до 100 %. Это отличный способ для первичной профилактики рака шейки матки.
Кроме того, если у кого-то есть одна из перечисленных инфекций, это вовсе не означает, что у человека будет рак. Это просто повышает риск.
Сахар нужен любой клетке для получения энергии, будь то здоровая или раковая. В здоровой клетке сахар старается метаболизироваться с участием кислорода, поскольку это эффективно.
Существует очень сложный биохимический процесс — цикл Кребса. Из сахара мы получаем чистую энергию, которая называется молекулами АТФ. Если мы будем использовать таким образом сахар в клетке, то получим на выходе 36 молекул АТФ, что достаточно эффективно.
В раковых клетках есть такой феномен: биохимическое преобразование глюкозы проходит без участия кислорода даже в том случае, когда у клетки есть возможность получать кислород. Это способ менее эффективный, поскольку при помощи кислорода получается 36 молекул АТФ, а без него — всего лишь две. Для клетки это просто невыгодно.
В нормальной клетке — в зависимости от наличия или отсутствия кислорода — процесс идет по двум путям: либо гликолиз, либо цикл Кребса. А в опухолевой клетке — вне зависимости от того, есть кислород или нет — происходит гликолиз с образованием молочной кислоты, поэтому есть миф, что рак возникает из-за повышенной кислотности.
Как же сахар может привести к раку? Если мы будем употреблять сахар в больших количествах, то на фоне гиподинамии может развиться ожирение или сахарный диабет.
Если у женщины ожирение, то у нее в семь раз повышается вероятность возникновения рака матки, в два раза повышается риск развития рака пищевода, на 30 % — рака толстой кишки. Сам сахар не приводит к развитию рака, он приводит к состоянию, которое может привести к его возникновению. Но, опять же, если у человека ожирение — это не значит, что он будет болеть раком.
Современный человек постоянно пользуется гаджетами. И есть миф, что постоянное прикладывание аппарата к уху может вызвать злокачественную опухоль мозга.
Откуда это взялось? Во-первых, радиоволны, которыми обладает сотовая связь, действительно поглощаются биологическими тканями. Причем глубина поглощения зависит от частоты.
Ежегодно увеличивается число гаджетов — и количество звонков и сообщений, что значительно увеличивает электромагнитный фон в крупных городах. На графике электромагнитных излучений сотовая связь находится в диапазоне от 1,9 до 2,2 ГГц. Радиационное излучение намного выше.
Такие известные организации, как Американское общество онкологов FDA, контролирующее качество пищевых продуктов и лекарств, говорят, что телефон не является причиной возникновения опухоли головного мозга.
От чего зависит, как быстро рак приведет к смерти? Есть факторы, которые влияют на форму заболевания: это тип опухоли, то есть ее биология (рак желудка, рак кожи, рак головного мозга); его морфология (структура); распространенность опухоли (затрагивает она соседние органы или нет) и возраст пациента.
Но главным фактором риска является возраст, потому что с возрастом вероятность рака возрастает. Влияют и другие заболевания — например, ожирение.
В лечении онкологии фигурирует пятилетняя выживаемость (вероятность прожить какое-то определенное количество времени). Все слышали, что четвертая стадия — это плохо. Но что определяет стадии рака? Стадия прежде всего определяется выживаемостью. Чем выше стадия, тем ниже шанс у человека прожить пять и более лет. Если взять все виды злокачественных опухолей, то общая пятилетняя выживаемость составляет 60 %. То есть шанс прожить пять и более лет с раком в настоящий момент 60 %. Но данный показатель очень усреднен, поэтому сложно сказать, сколько каждый конкретный человек проживет с злокачественной опухолью.
Хорошей выживаемостью характеризуется рак кожи, рак щитовидной железы, рак яичка. В настоящий момент с современными методами лечения, химиотерапией, достаточно хорошая выживаемость у пациентов с раком молочной железы. Таким образом, рак не всегда приводит к смерти.
Главные факторы риска — это, прежде всего, возраст, которым мы не можем управлять. Затем — для определенных видов рака пол. Например, рак молочной железы, рак щитовидной железы и рак матки. Далее — употребление алкоголя: для опухолей ротовой полости, пищеварительного тракта, мочевого пузыря.
Среди факторов также хронические воспалительные заболевания, которые есть у многих. В частности, воспалительные заболевания приводят к раку кишки — например, язвенный колит. С ним вероятность рака толстой кишки будет выше по сравнению с теми людьми, которые этим не страдают. Еще к таким факторам относятся диета, солнечное излучение и радиация.
Существуют наследственные раковые синдромы. Они характеризуются тем, что, как правило, опухоль появляется намного раньше и появляется несколько опухолей в одном органе или несколько опухолей в разных органах. Если имеются подозрения на такие синдромы, то есть смысл проверить своих родственников.
Синдром Каллмана сопряжен с повышенным риском возникновения рака толстой кишки; синдром Карнея — рака толстой кишки. И если есть факторы риска, то и шанс возникновения рака повышается.
Единственные методы снизить заболеваемость рака — это скрининговые программы, когда по определенному графику на первый взгляд совершенно здоровые люди проходят определенное обследование. И ранняя диагностика, когда у человека есть уже какие-то симптомы, и диагноз надо ставить как можно раньше. Это два основные мероприятия, которые помогут нам бороться с раковыми заболеваниями.
Существует три метода лечения рака: хирургический, лечение при помощи химических веществ (это таргетные препараты, воздействующие на молекулярные мишени; иммунные препараты, которые воздействуют на иммунную систему и заставляют ее самостоятельно убивать раковые клетки; вакцины — активированные иммунные клетки, которых «учат» убивать раковые клетки) и методы лучевого лечения (та же самая радиация). Основные эффекты от лечения — это падение гемоглобина, выпадение волос, потеря аппетита, диарея, отеки, слабость, тошнота, рвота, нарушение сна, стоматиты и еще много побочных эффектов.
Когда врач и пациент обсуждают лечение, то они думают о двух вещах: продолжительность и качество жизни. Мы можем продлить жизнь на долгий срок, но качество жизни будет ужасное и пациент будет думать, зачем он вообще на это согласился. Здесь важен баланс.
Доказано, что 86 % людей хотят знать всё о своем злокачественном образовании: как оно появилось, как его лечить, какие методы лечения. Где-то 14 % пациентов полностью доверяют врачу. В основном пациенты хотят, чтобы решения по поводу их лечения решались совместно. И лечение не всегда хуже всего рака.
«Википедия» говорит нам, что ГМО — это «организм, генотип которого был искусственно изменен при помощи методов генной инженерии». Когда в исходное ДНК — допустим, помидора, баклажана или капусты — встроили чужеродный элемент, который ему не присущ. С благородной целью. Например, есть генномодифицированный картофель, который не страдает от колорадского жука и устойчив к заморозкам.
Исследований, которые бы показали, что генномодифицированная еда может привести к развитию рака, на сегодняшний день нет. Опубликованные работы настолько плохого качества, что верить им нельзя.
Генномодифицированные продукты не приводят к раку. Таких исследований нет. Возможно, это кто-то когда-нибудь и докажет, тогда его статью опубликуют в Nature или в журнале Science.
источник
Диагностику рака печени целесообразно разделить на раннюю и стандартную — «классическую». Ввиду быстрого прогрессирования данной онкопатологии с необратимыми последствиями далеко не все способы диагностики, применяемые в клинике и приобретшие заслуженную славу, способны дать четкий ответ, есть рак или нет, можно ли еще прооперировать пациента без угрозы рецидива. Очевидно, что любой диагноз, даже «смертельный», имеет свое значение — ведь в онкологии существует и такой значимый раздел, как симптоматическая терапия, облегчающая страдания больного и позволяющая повысить качество оставшейся жизни. Тем не менее, в нашей специальности, как и в остальной медицине, важен принцип своевременности, к которому, прежде всего, и относится диагностика.
Внешне пациента с раком печени выявить невозможно даже на самых тяжелых стадиях процесса. Данные пальпаторного исследования (в переводе с латинского — «ощупывание») также будут малоинформативны, однако они натолкнут врача на мысль о неблагополучии в животе пациента. Опять-таки на помощь доктору и пациенту должны прийти дополнительные инструментальные методы диагностики, широко внедренные во многих больницах и поликлиниках нашей страны.
Краткая схема своевременного алгоритма действий, как определить рак печени, выглядит следующим образом:
- лабораторный тест на альфа-фетопротеин — в случае положительного ответа выполняется шаг 2;
- лучевые методы исследования (МРТ или КТ) — заключение об имеющемся образовании в печени;
- УЗИ печени с биопсией — для подтверждения раковой природы новообразования;
- проведение операции — по показаниям.
Однако нельзя не отметить нюансы разработанного алгоритма лабораторной диагностики рака печени, подкрепленного десятилетиями клинического стажа.
Первое — операция при раке печени далеко не всегда выполнима даже при проведении всех шагов. Если пациент неоперабельный в силу запущенности онкопатологии, то взамен проводится симптоматическая терапия вплоть до конца жизни. Неважно, сколько еще времени пройдет — месяц или многие годы.
Второе — подозрение на онкологию можно получить и минуя лабораторный тест. Как можно обнаружить рак печени в этом случае? Например, при проведении планового УЗИ, КТ или МРТ органов брюшной полости по иным причинам, и т. д. В этом случае практически нет необходимости возвращаться к первому этапу, а предпочтительно найти лечебное учреждение или врача, способного провести биопсию печени.
Для диагностики онкологии печени используются не только названные методы, хотя они и получили больше всего положительных отзывов среди медицинского персонала. Перечислим все способы, начиная с самых простых и доступных и заканчивая наиболее сложными, труднодоступными и дорогостоящими.
До того как диагностировать рак печени, первое, с чего начинают врачи в России, Америке, Африке и Европе, — это внешний осмотр пациента.Так было много столетий назад, вероятно, даже во времена «отца медицины» Гиппократа. Так врачи работают и в наше время, несмотря на глобальный научно-технический прогресс. Зачастую опытный и грамотный врач только по одному взгляду на пациента уже располагает не только набором гипотез о возможных патологиях, но и об одном конкретном заболевании. При осмотре — неважно, производил его врач или сам пациент, смотрясь в зеркало или просто прямым взглядом, — обратите внимание на пропорции тела. Большая часть онкологических недугов характеризуется потерей веса — сначала резким, уверенным снижением массы тела; далее, после достижения весьма заметного похудания, процесс затухает. Если далеко не каждый человек регулярно встает на весы, то в зеркале всегда можно заметить впалые щеки, обвисшую кожу, исхудалые руки, реже ноги, втянутый живот. Все эти симптомы являются отнюдь не следствием
диеты, что иногда совпадает с последней, а неблагополучием в вашем организме. Также обратите внимание на цвет кожных покровов — зачастую он желтушный. Врач смотрит еще и склеры — для этого требуется слегка оттянуть чистыми руками по очереди нижнее и верхнее веки. Если даже смена освещения не помогает дать точный ответ о физиологическом оттенке кожных покровов — т. е. желтизна не уходит, — то имеется показание к проведению комплексного обследования для исключения заболевания печени. Неважно, идет ли речь о раке или, например, гепатите, — все заболевания являются показанием к госпитализации и проведению соответствующего лечения. Виною «нового окраса кожи» является билирубин, который является метаболитом гемоглобина, того самого, ответственного за транспорт кислорода. Если печень, в силу ряда обстоятельств, не справляется с его утилизацией, он начинает накапливаться в коже и слизистых оболочках, что на практике проявляется изменением цвета кожных покровов. Отметим, что в случае ранней диагностики рака печени разумно обращать внимание даже на незначительные отклонения, когда еще есть возможность помочь больному.
списке серьезных заболеваний все же необходимо.
Боль — это практически обязательный симптом, сопровождающий любые злокачественные процессы в организме человека. По статистике, около 90% всех раковых опухолей в той или иной степени вызывают болевой синдром. На мысль об онкологии вас, прежде всего, должны натолкнуть постоянные ноющие боли в правой части живота, не проходящие после перемены положения тела, а после приема физиопроцедур (грелки, компрессы и т. д.) имеющие тенденцию к усилению. К сожалению, пациенты, предъявляющие жалобы на указанные признаки, уже не подлежат оперативному вмешательству по удалению опухоли — им остается назначить только симптоматическую терапию, ибо рано или поздно наступит смертельный исход. Но позвольте нам сделать некую ремарку: не правы те, кто уже посчитал себя неизлечимо больным после подтверждения наличия у себя описанных симптомов. Во-первых, необходимо пройти детальный осмотр с привлечением инструментальных методов исследования; во-вторых, рак — это не приговор.
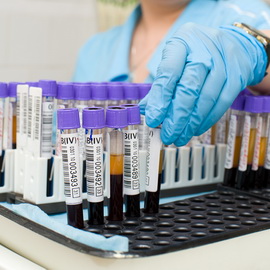
Биохимический и общий анализ крови при раке печени могут показать следующее:
1. Высокая СОЭ. В медицинских бланках используется именно эта сокращенная надпись. Расшифровка ее означает «скорость оседания эритроцитов». В норме его величина должна составлять не больше 10 мм/ч у лиц мужского пола, у женщин — 15 мм/ч. При раке и иных опухолях — не только печени — этот показатель повышается в разы: до 50 — 60 мм/ч. Может быть и незначительное отклонение от нормы — например, до 20 мм/ч. Сразу оговоримся, что увеличение СОЭ отнюдь не свидетельствует о наличии онкопатологии — для этого предстоит проанализировать большее количество показателей. Для справки отметим, что СОЭ повышается практически при всех бактериальных инфекциях, например, при насморке. Если у женщины наблюдаются менструации, также не исключается временное увеличение СОЭ, что ошибочно можно принять за патологию. По статистике, 40% всех хронических заболеваний человека, будь то пиелонефрит или бронхит, также протекают с повышенной СОЭ.
Увеличение СОЭ не всегда нужно трактовать как подозрение на рак, но провести более детальный анализ выявления причин отклонения от нормы вы и ваш врач просто обязаны.
2. Анемия — снижение количества эритроцитов, лейкоцитоз — увеличение содержания лейкоцитов. Данные признаки также являются неспецифическими, однако, в совокупности с повышенной СОЭ, также могут натолкнуть на мысль о серьезной патологии. Отметим, что в анализах при раке печени могут изолированно наблюдаться те или иные отклонения от нормы, а может и вовсе картина полного мнимого здоровья, что говорит лишь о малой чувствительности данного анализа применительно к онкопатологии. Нельзя не сказать о пресловутых инфекциях, в частности, бактериальных. При инфицировании не исключено, что будет наблюдаться абсолютно идентичная картина анемии, лейкоцитоза и повышения СОЭ.

Какие ещё анализы показывают рак печени при лабораторном исследовании крови? Помимо билирубина следует обратить внимание на так называемые печеночные ферменты, которые в бланке анализов получили сокращение АсТ и АлТ. В современных анализах их указывают под общим названием «трансферазы», что является синонимами. Если вы или ваш врач увидели повышение этих показателей, можно смело говорить о патологии печени. А вот степень выраженности увеличения концентрации справедливо может отражать тяжесть процесса — здесь зависимость прямо пропорциональная. Чем больше отклонение от нормы, тем сильнее воспалительный или иной (злокачественный) процесс.
Менее специфичным, но, тем не менее, значимым является увеличение в крови и другого фермента — щелочной фосфатазы. В бланках анализов часто используется общепринятое сокращение ЩФ. Как и в случае с другими показателями, врача и вас лично должно заинтересовать любое их повышение относительно нормы.
Как пациенту узнать все эти значения? Два года назад абсолютно все лаборатории и лечебные учреждения РФ перешли на изготовление бланков в соответствии с европейскими критериями, где норма содержания того или иного вещества, фермента, гормона должна прописываться рядом с величиной, исследуемой у пациента. Все стало ясно и просто. Не стоит удивляться, если вы увидите небольшую разницу в этой самой «норме», когда сделаете параллельно два анализа в двух разных лабораториях. Медицина постоянно развивается, принимаются новые стандарты лечения и диагностики. То, что было актуально вчера, сегодня уже просто потеряло смысл.
Нельзя не сказать про их малую специфичность относительно рака печени. Пациентам необходимо запомнить простое выражение: «Повышение не указывает на патологию, отсутствие увеличения не исключает рак».
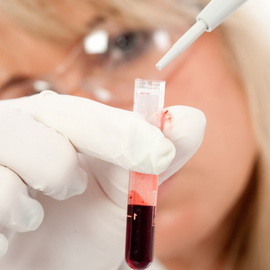
Альфа-фетопротеин — это белок, который играет ключевую роль в созревании нервной системы у еще не родившегося ребенка, находящегося в чреве матери. При рождении его концентрация быстро падает, и в конечном итоге в крови полугодовалого малыша обнаруживаются только следы этого белка. Подчеркнем, что любое повышение альфа-фетопротеина даже в преклонном возрасте расценивается как патология — в большинстве случаев речь идет о раке печени. Откуда же берется этот белок при онкопатологии? Раковые клетки, утрачивая свои морфофункциональные характеристики по сравнению с нормальными печеночными клетками, способны синтезировать только этот белок. До сих пор остается невыясненным, по какой причине в них начинает синтезироваться альфа-фетопротеин, если до этого момента ничего подобного не происходило. Ведь речь идет не о повышении или угнетении функции, а о ее новом появлении, глубоко «забытой» еще в младенчестве. Тем не менее, необходимо запомнить простое правило относительно данного теста: повышение означает патологию —
медлить нельзя. Нет смысла ждать еще несколько дней в раздумьях, а потом брать у врача направление на повторный анализ и снова ждать результатов: рак растет и прогрессирует неуклонно, не зная ни выходных дней, ни времени года. Этот постулат взят за правило многими ведущими хирургами-онкологами, в том числе и в России.
Для исследования от пациента требуется забор крови из вены, как на общий анализ крови: медсестра набирает около 10 мл крови натощак и отправляет в специальной емкости в лабораторию. Ответ будет получен в зависимости от работы конкретного лечебного учреждения, но в целом это занимает не более 1 — 2 рабочих дней. Подчеркнем, что в онкологии счет целесообразно вести не только на сутки, но и на часы. Если у пациента имеется рак печени, то анализ будет положительный: концентрация альфа-фетопротеина будет повышена в десятки раз. Чувствительность данного анализа составляет около 95%. Данные цифры означают, что ложноположительные или ложноотрицательные результаты могу встречаться только в 5%, что пренебрежимо мало. Для сравнения: такой популярный метод, как УЗИ, допускает около 25% неверных трактований полученных результатов (в данном случае — изображений). Напомним, что в медицине любой риск и просто процентное соотношение ниже 16% считается низким и, соответственно, незначительным. Однако хотя лабораторный тест на содержание альфа-фетопротеина и дает ответ на вопрос касательно возможного присутствия раковой опухоли в печени, но для назначения адекватного лечения врачу этого недостаточно — далее необходимо выполнить следующие шаги.
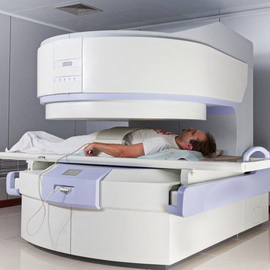
МРТ и КТ печени назначается после положительного теста на альфа-фетопротеин. МРТ или ЯМР – это магнитно-резонансная томография печени. Исследование КТ печени — это компьютерная томограмма. Не отходя от проблемы, сразу отметим, что такие популярные в обиходе врачей и пациентов сокращения, как МРТ и ЯМР, являются синонимами, а проще говоря — одинаковым названием одного и того же лучевого метода обследования. Часто, читая запись в листке назначений, пациенты раздумывают, какое именно обследование сделать. А промедление в данном случае недопустимо, как уже было подчеркнуто в качестве аксиомы.
Что вы хотите увидеть на рентгеновском снимке? Рентгеновские лучи прекрасно отражаются от разнородных поверхностей, сред, тканей тела человека. История медицины помнит случай, когда еще до обнаружения пользы от этого поистине ценного метода в плане диагностики переломов предприимчивый американский доктор решил использовать его для поиска пули, плотно засевшей в теле гангстера. Но каким образом можно увидеть на снимке разные ткани?
Возможность отличать разнообразные тканевые структуры — вплоть до их послойного строения — получила название томограммы, но классический рентген в этом случае не несет никакой пользы. Единственное, что врач может разглядеть в случае рака печени, — это поражение массивной опухолью соседних органов, когда они смещаются в здоровую сторону — например, петли кишечника, — или иные необратимые, практически смертельные изменения. Разумеется, это уже не ранняя диагностика, а только дополнительная ненужная лучевая нагрузка на организм, и без того ослабленный онкопатологией. Однако отсутствие фактической пользы от рентгена не означает, что сама суть метода должна отправляться в небытие.
На рубеже XX и XXI веков человечество изобрело способ массового просвечивания тела человека посредством рентгеновского излучения и формирования на компьютере детальной картины строения исследуемого органа. Такой метод получил название компьютерной томограммы. Немногим позже наши отечественные больницы стали оснащаться подобной дорогостоящей аппаратурой. Сначала томография печени была крайне дорогим методом исследования, но теперь ситуация поменялась в сторону его доступности. В настоящее время врач при компьютерной томографии печени или магнитно-резонансной томографии печени способен за 20 минут увидеть абсолютно все стороны печени, дать полную оценку ее строения и тем самым с высокой долей вероятности сказать, имеется ли у пациента опухоль печени. Конечно, никто не застрахован от врачебных ошибок — иногда кисты печени ошибочно воспринимаются за опухоль, и наоборот.
Чтобы определить, что для вас лучше – КТ или МРТ печени, узнайте о недостатках и преимуществах компьютерной и магнитно-резонансной томографии.
КТ подразумевает под собой использование рентгеновских лучей, причем доза облучения намного выше, нежели при «классическом» рентгене. Конечно, когда речь заходит о диагностическом поиске, на это просто не следует обращать внимания, но назначение повторных, а особенно трех и более, исследований не сулит ничего хорошего. Несмотря на массовое развитие медицины, КТ-исследование не всегда является доступным, особенно в случае проживания в сельской местности. Для сравнения: на 2013 год в миллионном городе Ростове-на-Дону насчитывается около 10 подобных аппаратов. Скажем смело — хотелось бы больше. Далеко не всегда данное обследование является бесплатным для пациента, что также является отрицательной стороной. К сожалению, сделать бесплатную томографию удается не сразу — бывает, очередь растягивается на недели вперед, а тем самым теряется драгоценное время.
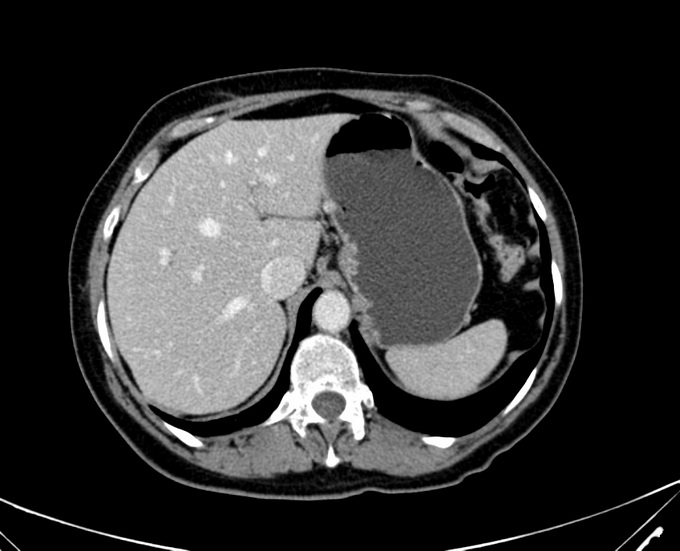
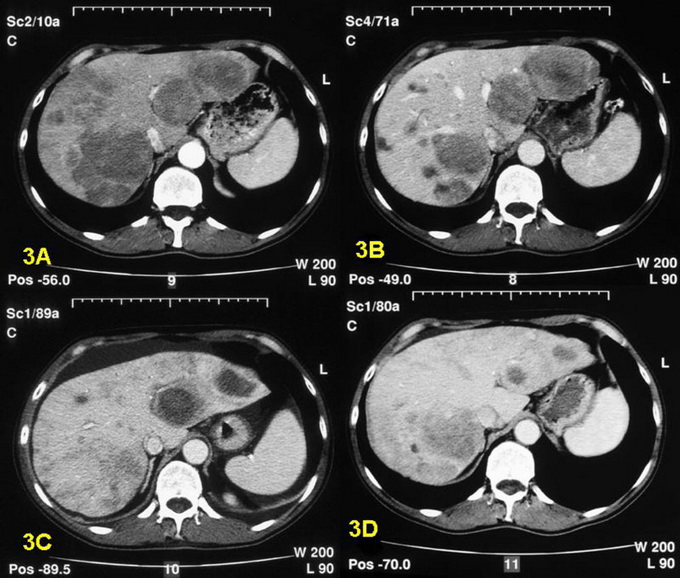
Фото КТ печени вы можете посмотреть ниже:
Как ни парадоксально это звучит, но сам внешний вид аппарата вызывает ужас и страх у ряда категорий больных с лабильной психикой, что заставляет их искать отговорки для самого себя не идти на исследование. Немного опередим события и подчеркнем, что МРТ-исследование представляет собой помещение пациента в некий саркофаг, над которым с путающим грохотом проносится вращающаяся камера, что выглядит еще более пугающе. Если сравнивать компьютерную томографию и магнитно-резонансную томографию, то последняя имеет, в некотором плане, лучшую разрешающую способность, позволяющую врачу как можно глубже заглянуть внутрь тела пациента. Очевидно, что это неоспоримое преимущество. Также при проведении МРТ пациент не испытывает никакой лучевой нагрузки — ее просто нет.
Справедливо спросить: почему магнитно-резонансная томография не приобрела такой массовой популярности, как КТ? Очевидно, секрет кроется в высокой стоимости обследования, которая ровно в два раза превышает компьютерную томографию. Цена самого аппарата также превышает все мыслимые пределы. Для сравнения: в Ростове-на-Дону таких томографов насчитывается не более пяти. Если пациент может позволить себе столь дорогостоящее исследование, то его необходимо выполнить без всяких промедлений. Помимо цены недостаток МРТ-исследования заключаются в чувствительности данного метода к металлическим конструкциям в теле человека. Это означает, что, если у человека стоят спицы в костях, позвоночнике или установлен кардиостимулятор, у него имеются абсолютные противопоказания к проведению исследования.
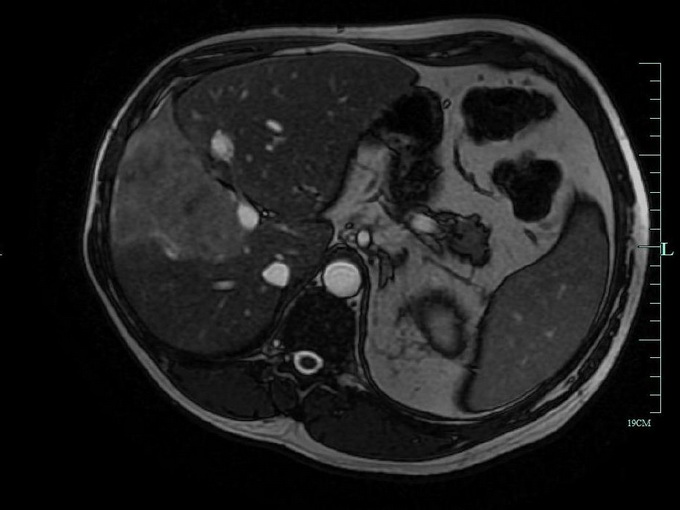
На этих фото МРТ печени вы можете увидеть, как проводится процедура:
Часто пациентов волнует вопрос по поводу «болюсного усиления», которое врачи предлагают им сделать или назначают с оговоркой, что такое исследование будет стоить дороже. Наш ответ — обязательно делать именно по такой методике, если существует техническая возможность, так как в этом случае чувствительность повышается в разы. Для этого пациенту посредством укола введут в вену специальное вещество, избирательно накапливающееся в печени и других органах.
УЗИ печени с биопсией при подозрении на рак делается для подтверждения диагноза, когда ни по каким снимкам нельзя сказать точно, что выявлено у пациента: рак, киста или цирроз. Только врач-морфолог, под микроскопом изучающий каждую клетку, может с высокой точностью высказаться относительно болезни. Подчеркнем, что простое проведение ультразвуковой диагностики печени без биопсии, при имеющемся заключении проведенной МРТ или КТ, не имеет никакого логического обоснования. В то же время проведение пункции печени без контроля УЗИ представляется крайне опасным и устаревшим методом, а также никто не может дать гарантии, удастся ли попасть иглой именно в очаг новообразования или будет захвачена обычная здоровая ткань печени, давая тем самым ложную «благополучную картину». Отметим, что данная методика выполняется далеко не в каждом лечебном учреждении, что связано с техническим оснащением и подготовкой медицинского персонала. Возможны пропускание этого этапа и переход непосредственно к операции, если она показана. Выходит, что вплоть до проведения разреза врач-хирург не будет знать, с чем ему предстоит иметь дело. Пробная биопсия будет взята уже напрямую, непосредственно при проведении оперативного вмешательства. В этом случае врач-морфолог должен дать свое заключение в течение получаса. Однако ситуация складывается безвыходная: многие лечебные учреждения уже привыкли работать по такой схеме. Нельзя не восхищаться мастерством и неким «медицинским чутьем» хирургов, способных практически без ошибки определить, рак это или не рак.
Если у врача появились мысли о подозрении на рак печени, далее необходимо следовать описанному выше алгоритму, в котором первым шагом является анализ крови на альфа-фетопротеин.
Пункционная биопсия печени, производимая под контролем УЗИ, является крайне важной для диагностики рака печени. Дело в том, что только врач-гистолог может увидеть под микроскопом раковые клетки и дать точное заключение по поводу диагноза. Не стоит думать, что рак можно увидеть иным способом. Однако не надо забывать про человеческий фактор — любой человек может ошибиться.
Хорошо всем знакомое, абсолютно доступное и дешевое ультразвуковое исследование (УЗИ печени) способно дать весьма ценную информацию. За 10— 15 минут врач может разглядеть на мониторе нарушение однородности ткани печени, изменение размеров и многое другое. Что и говорить, удобно и просто. Однако ни один, даже именитый, доктор не способен и просто не имеет юридического права дать заключение, что у пациента рак печени или иное заболевание.
Как видно на фото, при диагностике рака печени УЗИ поможет разглядеть на экране монитора только большие новообразования, а мелкие врач далеко не всегда может заметить. Да и существует такое понятие, как разрешающая способность: когда рак уже есть и он представляет непосредственную угрозу жизни пациента, но обнаружить его никаким образом нельзя. Не стоит забывать и о том, что опухоль может локализоваться в труднодоступных местах, например, на «тыльной» стороне, когда различимость структур затруднена. Именно поэтому в алгоритме ранней диагностики рака печени справедливо отодвинули УЗИ печени на второй план.
Диагностическая лапароскопия печени — не самый рациональный способ диагностики рака печени, но, тем не менее, являющийся единственным при отсутствии других технологий. Суть метода заключается в проведении, на первый взгляд, полноценной операции. В операционную вызывается хирургическая бригада, пациенту дается наркоз, хирурги производят несколько небольших разрезов на животе и вводят внутрь видеоаппаратуру и щипцы. Постепенно, шаг за шагом, врачи осматривают поверхность печени со всех сторон, по необходимости берут кусочек ткани для гистологического анализа, тем самым решая вопрос о дальнейшей тактике — нужно делать операцию или нет. На первый взгляд, лапароскопия печени может показаться просто безупречным методом, однако это далеко не так. Во-первых, необходимость проведения наркоза и созыва хирургической бригады уже влечет за собой большие трудности даже на первом этапе. Сам по себе наркоз является токсичным препаратом, который ослабленному болезнью пациенту показан только по жизненным показаниям. Также при
разрезе брюшной полости, как бы ни старались врачи, внутрь попадает кислород, который моментально активизирует рост раковой опухоли еще сильнее, нежели это было раньше. Само собой разумеется, что пациента ждут неприятный выход из наркоза и заживление ран.
На видео «Лапароскопия печени» показано, как выполняется это исследование:
Однозначно, что любой громыхающий КТ- или MPT-аппарат в данном случае лучше диагностической лапароскопии. Как правило, хирурги используют метод диагностики рака печени при помощи такого рода оперативных вмешательств, когда даже после проведенного набора исследований имеются сомнения, что же все-таки у пациента: рак, киста или иное заболевание?
источник