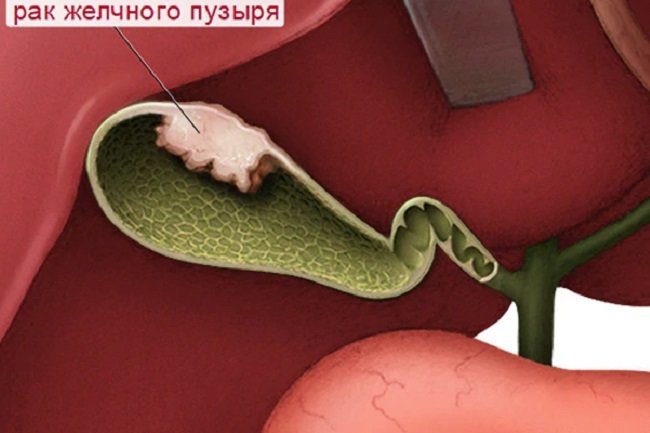
Злокачественное новообразование в желчном пузыре — это раковые клетки, развивающиеся в его тканях. Основным предназначением данного органа брюшной полости является сбережение желчи. Это жидкость, вырабатываемая печенью для более эффективной переработки жиров. При поступлении продуктов питания выработка желчной жидкости активизируется. Желчный проток обеспечивает ее поступление в область тонкого кишечника.
Из трех основных слоев ткани образовывается желчный пузырь. Внутреннего, среднего и внешнего. Соединительная ткань выполняет функцию их соединения друг с другом. Злокачественное образование имеет место чаще всего в слизистом (внутреннем) слое. Другие слои он поражает при своем росте, значимые симптомы при этом практически отсутствуют, поэтому ранней диагностике данное заболевание практически не поддается. Клиническое проявление симптомов рака данного органа имеет много общего с иными болезнями органов брюшной полости, поэтому специалисты часто сталкиваются с проблемой определения точного диагноза.
Четко можно выделить основные факторы, которые осложняют выявление рака:
- отсутствие явной симптоматики данного заболевания;
- схожесть симптоматических проявлений с другими болезнями органов брюшной полости;
- негативное влияние печени на процесс диагностирования заболевания (она прикрывает желчный пузырь, значительно осложняя процесс диагностики).
Медицине известны случаи диагностирования рака желчного пузыря после того как орган удалили, что является следствием других заболеваний. Если есть камни, то злокачественные опухоли поражают его довольно редко.
Для диагностики рака желчного пузыря, а также определения степени его роста используют не только множественные анализы, а также много диагностических процедур органов брюшной полости.
Диагноз, а также степень его распространенности заболевания (стадирование) помогает установить визуализация области мочевого пузыря и других органов брюшной полости.
Обследование на наличие рака и стадирование происходят в одно и то же время, сюда входят:
- Первичный осмотр, при котором определяется общее состояние больного. Проводится опрос на наличие симптомов, которые подразумевают развитие заболевания. Врач должен знать про важные моменты из жизни больного, наличие вредных привычек, а также болезней, которые он ранее перенес и способах их излечения.
- УЗИ. Данные результаты, которые получают с помощью специальных сигналов, помогают исследовать органы брюшной полости, а также всех остальных органов.
- С помощью функциональных проб печени, которые дает состав крови, получают информацию о наличии веществ, которые вырабатывает печень. Если их уровень в крови превышает допустимые нормы, то диагноз установлен.
- Уровень РЭА (раково-эмбриональный антиген) в составе крови. Это один из маркеров, превышенный уровень которого свидетельствует о наличии заболевания. Дело в том, что превышенный уровень раково-эмбрионального антигена может свидетельствовать не только о данном заболевании, но о других болезнях, поэтому требуются дополнительные анализы крови. Уровень антигена позволяет подозревать развитие заболевания.
- Компьютерная томография, помогает получить снимки участков тела, которые сделаны под разным углом. Они поддаются исследованию с помощью рентгенографического аппарата. Чтобы получить четкие результаты исследования пациенту внутривенно вводят контрастное вещество.
- БХ (биохимический) анализ крови. Это лабораторное исследование состава крови на гормоны, которые синтезирует карциноидная опухоль. Превышенное количество гормонов определенного вида в составе крови (как антигена) свидетельствует о наличии опухолевого заболевания.
- Процедура рентгенографии органов брюшной полости дает результаты говорящие о состоянии желчного пузыря.
- Магнитно-резонансная терапия позволяет выявить наличие заболеваний костной ткани.
- Чрескожная чреспеченочная холангиография является одним из самых эффективных анализов, которые позволяют установить диагноз. Для этого требуется специальная игла, которая прокалывает кожу в области реберной дуги и достигает печени. Игла позволяет ввод контрастного вещества, которое покажет проходимость желчных путей. Если они непроходимы, то это свидетельствует о злокачественной наличии опухоли, сдавливающей печеночные сосуды. Чтобы наладить проходимость желчевыводящих путей используют специальную трубку, который помогает дренировать желчь или выводить ее за пределы организма.
О развитии рака данного органа могут свидетельствовать также изменения в составе кала и мочи. Специалист высокого класса может определить наличие объемного болезненного плотного новообразования в области желчного пузыря при пальпации. Но это позволяют сделать лишь некоторые случаи развития заболевания. Чаще всего это полностью сформировавшаяся опухоль, от которой можно избавиться только при помощи операции, химиотерапии и других методов лечения.
Статистические данные гласят, что в пятидесяти процентах случаев заболеваний данного вида требуется операбельное лечение, поэтому следует внимательно относится к сигналам своего организма. Бережное отношение к здоровью залог быстрого и успешного выздоровления.
источник
Рак желчного пузыря считается редким заболеванием и определяется как злокачественная опухоль, поражающая ткани желчного пузыря. В 80% случаев процессы перерождения клеток (мутация) начинаются в железистой ткани (аденокарцинома) или во внутреннем слое желчного пузыря (папиллярный или плоскоклеточный рак).
Среди злокачественных новообразований пищеварительной системы рак данной локализации занимает пятое место и чаще встречается у женщин, реже у лиц мужского пола старше 50 лет.
Риск возникновения этого злокачественного заболевания увеличивается при наличии следующих патологий:
- хронических инфекционных процессов (холецистит, холангит);
- доброкачественных опухолей стенок или протоков (полипы, киста);
- кальцификаций стенок;
- желчнокаменной болезни и после операций по удалению камней;
- хеликобактерной инфекции;
- гельминтозов с локализацией возбудителя в печени, желчном пузыре и протоках (лямблиоз, эхинококкоз);
- сальмонеллеза.
Также к группе повышенного риска развития рака желчного пузыря относятся:
- люди, злоупотребляющие алкоголем;
- курильщики, в том числе и при пассивном курении;
- пациенты с ожирением и/или питающиеся в основном жареной и жирной пищей;
- имеющие профессиональные вредности;
- люди, проживающие в экологически неблагоприятных зонах и контактирующие с химическими канцерогенами.
Признаки и симптомы заболевания
Главными особенностями рака желчного пузыря является:
- отсутствие явных признаков болезни на ранней стадии поражения злокачественными клетками. Рак желчного пузыря признаки и симптомы имеет схожие с проявлениями других патологий пищеварительного тракта;
- заболевание отличается быстрым ростом, метастазированием и прорастанием в близлежащие органы: печень, желудок, поджелудочную железу и кишечник;
- желчный пузырь имеет особую локализацию и скрыт печенью.
В большинстве случаев проявления данного заболевания не являются характерными и могут маскироваться под признаки любой патологии пищеварительного тракта.
Ранние признаки рака желчного пузыря и первые симптомы заболевания:
- болевой синдром в верхних отделах живота в виде тупой периодически возникающей, а затем и постоянной болью в правом подреберье и области эпигастрия;
- вздутие живота;
- желтуха (желтушный цвет кожи и белков глаз);
- снижение аппетита;
- диспепсические расстройства;
- стойкая тошнота;
- периодически возникающая рвота;
- зуд кожи;
- появление беспричинной субфебрильной температуры;
- потеря веса.
Поэтому пациентам, имеющим хронические воспалительные заболевания желчного пузыря и его протоков при появлении возможных ранних признаков рака желчного пузыря необходимо проведение специфических тестов (определение карциноэмбрионального антигена, специфического антигена 19-9), компьютерной томографии, полного эндоскопического обследования органов пищеварительной системы на современном оборудовании с возможностью провести биопсию (изъятия образца ткани).
По мере прогрессирования злокачественного заболевания и увеличения опухоли рак желчного пузыря имеет признаки:
- боль в правом подреберье становиться постоянной, отмечается ее усиление, что обусловлено прорастанием злокачественной опухоли в периневральные пути;
- усиливается желтуха, при закупорке опухолью желчных протоков отмечается значительное потемнение мочи и светлый цвет кала;
- отмечается стойкое снижение аппетита, значительное и резкое похудение пациента;
- увеличивается вялость и слабость пациента, могут наблюдаться различные психотические реакции, при вовлечении в процесс печени;
- опухолевидное образование в правом подреберье в виде плотной бугристой опухоли;
- лихорадка;
- асцит.
Наиболее вероятными признаками рака желчного пузыря считаются:
- часто возникающая, стойкая тупая боль в правой подреберной области, особенно в пожилом возрасте;
- желтуха;
- субфебрилитет или лихорадка, возникающая без причины;
- потеря веса;
- стойкая тошнота и рвота.
Виды рака желчного пузыря
Рак желчного пузыря по симптомам и проявлениям подразделяют на несколько клинических форм:
- «немую» или бессимптомную;
- диспепсическую;
- желтушную;
- «опухолевидную»;
- септическую.
Стадии рака классифицируют по системе TNM (международной классификации), которая определяет размеры опухоли, ее распространение и наличие метастазов.
При данной патологии выделяют:
1. Преинвазивный рак (Tis) – ранняя стадия рака желчного пузыря, имеющая наиболее благоприятный прогноз.
2. Стадии Т1 и Т2 определяют нахождение опухоли в пределах желчного пузыря, без прорастания в печень и висцеральную брюшину:
- Т1а – прорастание опухоли в пределах слизистого слоя;
- T1b – распространение на мышечный слой стенки органа;
- Т2 – инвазия всей стенки (слизистый, мышечный и серозный слой);.
3. Стадии Т3 и Т4 диагностируют при распространении опухоли за пределы желчного пузыря:
- Т3 – прорастание злокачественных клеток в печень не более 2 см;
- Т4 – инвазия опухоли в печень или висцеральную брюшину более 2 см и/или прорастание в другие близлежащие органы (поджелудочною железу, желудок, кишечник).
4. Стадии N0, N1, N2 определяют наличие метастазов в регионарные лимфоузлы:
0 – отсутствие этого признака;
1 – поражение лимфатических узлов ворот печени и желчных протоков;
2 – поражение лимфоузлов близко расположенных органов, вен и артерий.
5. Стадии М0 и М1 определяют наличие отдаленных метастазов в другие органы:
1 – определяются отдаленные метастазы.
При развитии рака желчного пузыря наиболее значимым фактором является его выявление на ранних стадиях и возможность проведения радикальной операции по удалению злокачественного образования до его распространения и прорастания в близко расположенные органы. Особо опасным является метастазирования злокачественных клеток с током крови или лимфы в рядом расположенные или отдаленные лимфатические узлы, а также в другие органы.
Виды диагностики рака желчного пузыря
Диагностика этого заболевания отличается сложностью в связи с длительным малосимптомным течением заболевания, поэтому при подозрении развития у пациента рака желчного пузыря, особенно:
1) при наличии факторов риска:
- возраст старше 50 лет;
- женский пол;
- фоновые заболевания (желчнокаменная болезнь, инфекционно – воспалительные процессы стенок органа и/или его протоков, доброкачественные новообразования);
- вредные привычки или частый контакт с химическими канцерогенами;
- неправильное и несбалансированное питание;
2) при появлении ранних признаков заболевания;
необходимо комплексное и всесторонне обследование пациента.
Диагностика рака желчного пузыря включает:
1. Сбор жалоб, анамнеза заболевания и осмотр пациента.
2. Лабораторные анализы: общий анализ крови (определение СОЭ, количества лейкоцитов и других показателей), мочи, биохимический анализ крови (показатели билирубина, щелочной фосфатазы, печеночных трансаминаз).
3. Специфические диагностические пробы, определяющие наличие:
- карциноэмбрионального или раковоэмбрионального антигена;
- специфического антигена 19-9.
4. Инструментальные обследования:
- УЗИ органов брюшной полости;
- МРТ и КТ исследование (компьютерная томография):
- холецистография;
- эндоскопические обследования;
- лапароскопия;
- биопсия тканей.
Наиболее диагностически значимыми методами являются инструментальные обследования:
- эндоскопические методики, позволяющие визуализировать желчный пузырь и его протоки, а при подозрении на наличие опухоли сразу взять образцы тканей (биопсия) для гистологического исследования;
- лапароскопия – хирургическая процедура, при которой через малые надрезы в передней брюшной стенке вставляется трубка лапароскопа и определяется наличие опухоли, ее распространенность на другие органы, биопсия тканей. При этом также определяется возможность проведения хирургического вмешательства.
Методы лечения патологии и прогноз заболевания
Для рака желчного пузыря симптомы и диагностика имеют главное значение при выборе метода лечения и дальнейшего прогноза для жизни пациента.
Выбор методики оперативного вмешательства зависит:
- от стадии рака;
- гистологического строения опухоли (аденокарцинома, папиллярный или плоскоклеточный рак);
- возможности проведения радикальной операции (полного удаления опухоли);
- состояния здоровья и возраста пациента;
- первичный рак или рецидивирование опухоли.
Выявление болезни на ранней стадии ее развития: преинвазивный рак и отсутствие распространения опухоли за пределы органа (стадии Т1 и Т2) определяют достаточно высокие шансы выздоровления после своевременно проведенной радикальной операции – простая или расширенная холецистэктомия (удаление желчного пузыря). После проведения хирургического вмешательства назначается лучевая и/или химиотерапия.
При распространении опухоли на печень (в стадии Т3) проводится удаление желчного пузыря и резекция правой доли печени. При прорастании опухоли в другие органы пищеварительной системы: поджелудочную железу, желудок, 12-перстную кишку или кишечник дополнительно проводится панкреатодуоденэктомия, но при этом шансы на благоприятный исход и излечения пациента значительно снижаются, объем оперативного вмешательства зависит от глубины прорастания близлежащих органов злокачественным процессом и возможность полного удаления злокачественного новообразования.
При всех остальных стадиях проводятся паллиативные вмешательства, химиотерапия и радиационная (лучевая) терапия.
К другим способам лечения рака желчного пузыря относятся:
- лечение высокими температурами (гипертермией);
- применение радиосенсибилизаторов;
- расширения желчных протоков специальными металлическими стентами, перенаправление желчных протоков для улучшения оттока желчи и уменьшения желтухи.
Рак желчного пузыря считается достаточно редким заболеванием, он составляет 8-10% всех злокачественных новообразований гепатобилиарной зоны и 2-5% случаев всех раковых опухолей, но является очень сложным в плане своевременной диагностики. Его малосимптомность и быстрое прорастание в слоях стенок и распространение на близко расположенные органы, прежде всего печень, висцеральную брюшину, а затем и на другие органы пищеварительной системы значительно снижает шансы пациентов на выздоровление. Поэтому наиболее важным фактором является применение диагностических аппаратов нового поколения – эндоскопические методы, в том числе и с применением внутривенной седации (кратковременный сон), позволяющие безболезненно провести все необходимые манипуляции с биопсией тканей (при необходимости).
Специалисты нашей клиники используют современное эндоскопическое оборудование нового поколения Expera, которое обладает высоким качеством и разрешением изображения с возможностью проводить узкоспектральную эндоскопию в режиме NBI. Этот метод менее травматичен по сравнению с лапароскопией, но имеет высокую достоверность и возможность одновременного проведения биопсии при минимальной вероятности подозрения на злокачественный рост. Использование эндоскопического исследования с внутривенной седацией способствует ранней диагностике и успешному лечению злокачественного новообразования желчного пузыря и его протоков.
источник
При подозрении на рак желчного пузыря определяют онкомаркер СА 19-9 (внутриклеточную молекулу адгезии). Надо помнить, что этим онкомаркером можно выявить не только рак поджелудочной железы и желчных путей. Повышение онкомаркера СА 19-9 наблюдается и при раке толстого кишечника, печени, желудка и пищевода. Онкомаркер СА 19-9 чувствительный для рака желчного пузыря в шестидесяти или семидесяти процентах случаев.
Некоторые доброкачественные новообразования (цирроз печени, холестаз, холангит и панкреатит) приводят к повышению уровня онкомаркеров. Концентрация онкомаркеров в этом случае не превышает одной тысячи единиц на миллилитр. Онкомаркер СА 19-9 может быть повышенным при сахарном диабете и синдроме раздражённого кишечника. Если же концентрация онкомаркера CA 19-9 выше 1000 единиц на 1 мл, то это может указывать на наличие метастазов.
Онкомаркер СА 19-9 определяют при подозрении на рак желчного пузыря, для мониторинга проводимого лечения, с целью прогнозирования течения заболевания и вероятности рецидива заболевания. Повышение уровня СА 19-9 после радикального лечения рака желчного пузыря может свидетельствовать о наличии отдалённых метастазов или же о рецидиве рака.
Онкомаркер СА 50 представляет собой гликолипид. Он используется для наблюдения за клиническим течением и эффективностью лечения рака поджелудочной железы. В отдельных случаях его целесообразно исследовать при раке желчного пузыря.
У здоровых людей содержание СА 50 в крови должно быть не выше 23 миллиединиц в одном миллилитре. Если же в анализах выявлено повышенный уровень СА 50 (до ста миллиединиц и выше), то это говорит, что у пациента может быть либо рак поджелудочной железы, либо рак желчного пузыря.
Для исследования берётся венозная кровь из кубитальной вены. Используется иммунохимический метод исследования с электрохемилюминесцентной детекцией (ECLIA). Нормальные показатели маркера СА 19-9 до 34,0 Ед/мл. Расшифровка результатов исследования должна проводиться в той лаборатории, где выполнялось исследование.
Уровень онкомаркера может быть положительным не только при раке желчного пузыря, но и при доброкачественных новообразованиях, воспалительных процессах в кишечнике, при циррозе печени и аутоиммунных заболеваниях. При первичном раке желчного пузыря чувствительность находится в диапазоне 22-51%.
Анализ крови на онкомаркеры желчного пузыря можно сдать как в частных лабораториях, так и в некоторых государственных учреждениях. Следует учитывать, что референтные значения, то есть результаты анализа, в каждой лаборатории отличаются, поэтому пациент сам никак не может и не должен интерпретировать полученные цифры.
Цена анализа на онкомаркеры желчного пузыря также в каждой лаборатории отличается, но в среднем анализ на Са 19-9 стоит 650 рублей.
Для того чтобы показатели уровня онкомаркеров желчного пузыря СА 19-9 и СА 50 соответствовали действительности, пациенту накануне исследования следует воздержаться от употребления алкоголя, жирной, копчёной и жареной пищи. Между приёмом пищи и сдачей крови на онкомаркеры следует сделать восьмичасовой перерыв.
Кровь на онкомаркер рака желчного пузыря следует сдавать натощак. Между последним приёмом пищи и сдачей крови для определения онкомаркеров СА 19-9 и СА 50 должен быть перерыв не менее восьми часов. Накануне сдачи анализа крови пациенту необходимо обеспечить полный физический и психологический покой.
Важной составляющей программы обследования пациентов при подозрении на рак желчного пузыря являются онкомаркеры. При злокачественном перерождении клетки начинают синтезировать специфические биологически активные вещества. Это и есть онкомаркеры, которые можно не только выявить в крови пациента, но и определить их количество. Концентрация онкомаркеров зависит от множества причин. Онкомаркеры определяют для того, чтобы поставить правильный диагноз на доклинической стадии развития заболевания, контролировать результаты лечения и прогнозировать возможность метастазирования опухоли.
Онкомаркеры представляют собой макромолекулы, которые состоят из белков, углеводов и липидов. Конечно же, онкомаркеры имеют существенные отличия от веществ, продуцируемых непоражёнными опухолевым процессом клетками. Некоторыми онкомаркерами можно определить, в каком органе происходит метаплазия клеток (они опухолеспецифичны). Онкомаркеры могут вырабатываться и нормальными клетками, однако в случае метаплазии их количество существенно возрастает. Онкомаркер можно обнаружить при помощи моноклональных антител.
Рак желчного пузыря является достаточно редким заболеванием. Оно чаще встречается у пожилых людей. Женщины болеют раком желчного пузыря в три раза чаще мужчин. В большинстве случаев он развивается на фоне камней или же хронических воспалительных процессов в желчном пузыре. Раковая опухоль растёт в большинстве случаев из стенки желчного пузыря. Довольно часто рак желчного пузыря является совершенно случайной находкой во время ультразвукового исследования по поводу заболеваний печени и желчевыделительной системы. Онкомаркер желчного пузыря позволяет заподозрить наличие у пациента злокачественной опухоли.
Вначале у пациента находят симптомы, связанные с основным заболеванием. Если это желчнокаменная болезнь, то основные проявления – это приступы желчной колики и диспепсические явления. Если приступ печёночной колики или же острого холецистита развивается на фоне злокачественного новообразования, то после снятия приступа в точке Керра будет определяться плотный увеличенный желчный пузырь с бугристой неровной поверхностью. Желтуха становится постоянной, ее интенсивность нарастает. Это происходит вследствие обструкции желчных путей.
Подтвердить диагноз можно во время ультразвукового исследования печени. Это же исследование помогает установить причину желтухи. Онкомаркер желчного пузыря также помогает убедиться в правильности диагноза. Пациентам может быть выполнена компьютерная томография или МРТ для того чтобы выяснить, нет ли метастазов в другие органы.
Иногда для уточнения диагноза выполняют диагностическую эндоскопическую лапароскопию или лапаротомию. При наличии метастазов онкомаркеры будут повышены. Довольно часто рак желчного пузыря является случайной гистологической находкой после холецистэктомии.
Если вы встретились с необходимостью обследоваться на предмет наличия рака желчного пузыря, обратитесь к специалисту. Он обязательно назначит анализ крови для определения уровня онкомаркеров. Кровь на онкомаркеры сдают в лаборатории, которая владеет методикой их определения. Результаты анализов на онкомаркеры должен оценивать опытный врач. Не следует паниковать, если у вас обнаружат повышенный уровень онкомаркеров рака желчного пузыря. Это ни в коем случае стопроцентно не говорит о наличии злокачественного новообразования. Такой результат является поводом для углубленного обследования.
источник
Поражённый жёлчный пузырь доставляет немалые неудобства человеку. Категорий заболеваний достаточно много, но самым редким и страшным является рак жёлчного пузыря. Внутри органа начинают распространяться клетки негативного происхождения, которые образуют «отрицательное» разрастание.
Мягкие ткани пузыря имеют три слоя: внешний (состоит из серы), средний (из мышечного волокна), внутренний (из слизи). Между ними расположен соединительный материал. Именно его рак и поражает. Воспаление зарождается во внутреннем слое, постепенно переходя дальше.
Согласно статистике, рак жёлчного пузыря диагностируется в основном у женщин.
Перечислим основные признаки рака:
- Наличие воспалительного процесса внутри поражённого органа.
- Каменистые образования. У пациентов, имеющих камни большого размера, вероятность развития такой патологии как рак жёлчных протоков выше, чем в ситуации с небольшими образованиями. Но это исключительный случай, у большинства больных в этой стадии злокачественных образований не бывает
- Фарфоровый жёлчный орган. Если воспаление обширное и долго не лечилось, то стенки пузыря покрываются кальциевыми отложениями, опухоль. жёлчного пузыря легко просматривается. Возможность возникновения рака повышается в несколько раз. Во избежание этого врачи рекомендуют удалять орган.
- Тиф. Если в организм человека попадает сальмонелла, риск скорого возникновения рака желчевыводящих путей повышается в 6-8 раз.
- Внутри кисты общего протока функционируют жёлчные массы, имеющие немного иной состав, нежели внутри пузыря. При образовании застоя она может увеличиваться в размерах и образовывать клетки, которые чреваты злокачественными опухолями жёлчного.
- Курение.
- «Вредное» производство. Есть некоторые отрасли промышленности, находясь в которых длительное время, индивид вдыхает вредные химические вещества, постепенно образуется аденокарцинома.
- Возрастные особенности организма.
- Образование полипов внутри жёлчного. При определённых обстоятельствах они способны перерастать в опухоль злокачественного характера. Здесь рекомендуется удаление больного органа.
- Неправильно составленная диета. Большое количество углеводов в сочетании с минимальным количеством клетчатки могут спровоцировать образование рака желчевыводящих протоков.
- Инфекция Helicobacter pylori. Провоцирует развитие язвы желудка, образование камней.
Не стоит пугаться. Часто наличие 1-2 провоцирующих факторов не значит 100% вероятность образования злокачественной опухоли.
Есть определённые симптомы, по которым уже можно спрогнозировать рак жёлчного пузыря на 50-60%:
- Выраженная желтуха (окрашивается кожа, глазные белки).
- Боль в правом отделе рёбер.
- Несбивающаяся длительное время высокая температура (лихорадка).
- Постоянно возникающее вздутие живота.Иные формы в развитии злокачественного образования.
Первые симптомы сложно заметить даже самому профессиональному доктору. Да и сам больной начальной стадии развития не замечает, они не проявляются. Когда жкб онкология уже достаточно развилась, она начинает проявляться постоянно в виде тупой боли в области правого ребра. Болевые ощущения бывают в результате постепенного врастания опухоли в мягкие ткани. Если у индивида уже идёт формирование симптомов рака жёлчного пузыря, то проявление становится уже более ощутимым, существенно снижается качество жизни человека: пропадает аппетит, резко уходит вес, появляется желтуха.
Также возможны следующие симптомы рака жёлчного пузыря на ранней стадии: лейкоцитоз кровяной, повышение СОЭ, лихорадка.
В более поздний период диагностирования при наличии признаков доктор при пальпации нащупывает опухоль. Обычно она плотная и бугристая. Печень уже поражена, возможно, образование метастазов, симптомы могут проявляться сильнее.
В некоторых случаях признаки рака могут носить очень индивидуальный характер. Вообще, рак жёлчного пузыря, его симптомы и проявление у разных людей могут протекать и проявляться совершенно по-разному.
Рак жёлчного пузыря образуется редко. Но вовремя диагностировать и грамотно лечить его может только опытный специалист. Если патология была выявлена на ранней стадии, то шансы избавиться от неё очень высоки. Если же развитие рака желчного пузыря обнаружено через длительный период времени, то прогноз более грустный.
Если опросить пациентов, которым удалили жёлчный пузырь, многие скажут, что точных симптомов поражения жёлчного пузыря не чувствовали.
Будущие прогнозы зависят от нескольких факторов:
- Стадии развития недуга.
- Типа раковой опухоли.
- Возможность борьбы хирургическим путем поражённого органа вместе с новообразованием.
- Первичный, повторное возникновение.
Рак жёлчного пузыря возможно вылечить, но только в одном случае, если он диагностирован на ранней стадии, не разросся на соседние ткани и органы. Если же патология уже распространилась, то здесь борьба уже идёт не с заболеванием, а с его побочными эффектами. Специалисты контролируют состояние пациента.
Именно выявленная стадия развития рака жёлчного пузыря, определяет будущий прогноз продолжительности жизни больного:
- При первой стадии развития выживаемость после операции равна 5-6 годам, это в 80-85% случаев.
- При второй стадии поражения, 5 лет и более живут не более 25%.
- При третьей стадии развития недуга, 4-5 лет проживают не более 10%.
- При тяжёлой четвертой форме выживаемость очень маленькая, не более 2% пациентов.
Продолжительность жизни индивидов, которым удалили жёлчный пузырь, зависит от их образа жизни, количества принимаемых медикаментов, правильности и своевременности лечения.
Рак разносится по органам благодаря разрастанию вредоносных клеток. Они бывают разного происхождения, поэтому из опухоли жёлчных протоков берётся пункция на исследование. С некоторыми из них можно легко бороться, рост некоторых остановить невозможно. Выделяют несколько типов поражения внутрипечёночным раком:
- аденокарцинома,
- папиллярный рак,
- плоскоклеточный рак.
Выделяют несколько факторов, при существовании которых вероятность диагноза опухоли жёлчных протоков возрастает:
- Холелитиаз.
- Образование и наличие полипов. Поражение печени более чем в 40% случаев сопровождается образованием полипов, которые необходимо удалять.
- Воспаление в органе, имеющее аутоиммунное происхождение.
- Наследственные факторы.
- Возраст старше 50 лет.
- Тиф брюшной. В 50-60% случаев рак жёлчного отягощается присутствием данной патологии.
- Пагубные привычки (курение, злоупотребление алкоголем, наркотиками).
- Отсутствие достаточного количества клетчатки в рационе питания, «перелимит» углеводов. Они замедляют обменный процесс в жёлчном, массы начинают медленнее образовываться и выводиться.
- Слабая гепатобиллиарная система, наличие дефектов в её работе.
- Киста в жёлчном пузыре.
- Лишний вес.
- Вредное производство.
В настоящее время по всему миру идут медицинские исследования по выявлению причин образования раковых клеток. Увы, не один специалист, точно их назвать не сможет.
Специалисты выделяют 4 стадии рака жёлчного пузыря. Методы диагностики, курс лечения напрямую зависит именно от них. Перечислим:
На данном этапе развития нездоровые клетки образуются внутри больного органа. Они находятся в «спящем» режиме, всегда могут активироваться. Следовательно, пойдет заражение соседних, здоровых мягких тканей.
На данном этапе начинается формирование злокачественной опухоли. Её можно условно поделить на 1А и 1Б.
1А характеризуется начальной стадией поражения, при которой пострадала слизистая до соединительных тканей и прослойки мышц.
1Б стадия тяжелее, при ней патология врастает в слой мышц поражённого органа, может возникнуть образование метастаз в жёлчный пузырь.
Здесь также имеет место быть разделение на 2А и 2Б.
2А отличается заражением висцеральной брюшины. Начинаются сложности с нормальным функционированием печени, желудка, толстого и тонкого кишечника, внепечёночных желчных протоков.
2Б является более серьёзным поражением тканей. Образование прорастает за области слизистой оболочки, распространяется на соединительную прослойку, лимфатические узлы. На более поздней стадии возможно прорастание опухоли через висцеральную брюшину, до печени, либо близ расположенных органов.
На данном этапе развития патологии опухоль прорастает до основного кровеносного сосуда, близ расположенных органов, поражаются лимфоузлы.
На данной 4 стадии степень прорастания достигает серьёзных размеров. Поражены все региональные лимфоузлы, все мягкие ткани и органы, находящиеся в непосредственной близости от очага разрастания.
При написании плана лечения пациента доктор разделяет 2 стадии развития:
- Локализированная (1 стадия)
- Неоперабельная (2,3,4 стадия)
Если опухоль метастазирует из нездорового органа в соседние, то патология считается нерезектабельной, то есть полностью удалить её хирургически не удастся. Есть исключения – люди, у которых кроме основного органа поражены только лимфоузлы.
Ранняя диагностика в гастроэнтерологии, в том числе и лабораторные исследования не всегда выявляют патологию. На данной стадии для выявления есть определённые сложности:
- Заболевание не имеет ярко выраженных симптомов, есть только общие, их можно легко перепутать с симптомами иных заболеваний.
- Неясная клиническая картина заболевания, пузырь проблематично посмотреть, он частично прикрыт печенью.
Бывает, что рак жёлчных протоков обнаруживают случайно, при удалении органа из-за любого другого заболевания.
При изучении организма пациента используются разные методы диагностики. Визуальное обследование патологии позволяет поставить точный диагноз относительно наличия заболевания, выявить стадию развития. Уточнить, насколько сильно заражён пузырь, близ расположенные ткани, органы позволяет стадирование процесса.
Методика лечения зависит от возможного удаления больного органа хирургическим путём. Возможно назначение стентирования жёлчных протоков опухоли.
На первом приёме доктор должен подробно опросить пациента, осмотреть на наличие признаков, которые не свойственны здоровому организму. Например, желтухи или припухлостей. При опросе необходимо уточнить, есть ли пагубные привычки, плохая наследственность, хронические заболевания.
Лечащий доктор в обязательном порядке направит пациента на ультразвуковое обследование. Оно проводится с применением звуковых высокочастотных волн, они отражаются от близ находящихся внутренних органов, тем самым создается эхо. Несколько эхо-сигналов способны создать полноценную картину органов – сонограмма.
Если смотреть на отзывы пациентов, которым удалили жёлчный пузырь, то они отмечают следующие эффективные методы диагностирования:
- КТ-сканирование. В основе процедуры – несколько снимков тела, на которых очень чётко и подробно видны исследуемые органы. Для самого обследования используют рентген, в некоторых случаях возможно введение специального вещества в вену.
- Рентгенография. Обследование проводится с помощью высокочастотных, рентгеновских лучей. Они способны проходить сквозь тело человека, при этом передавая изображение поражённого органа на специальную пленку.
- МРТ. Классика обследования внутренних органов, в основе которой радиомагнитное излучение. Они дают серию хорошо просматриваемых снимков интересующего докторов органа. Их можно просмотреть как на мониторе, так и вывести на бумажный носитель. Рекомендовано для выявления патологий костных тканей.
- Чрескожная чреспеченочная холангиография. Исследование пораженных органов с помощью рентгена. В процессе процедуры под кожу пациента вводится игла, с её помощью в организм заносится специальное вещество. Если жёлчные протоки забиты, то проводится стендирование печени.
Необходимо помнить, что при подозрении и лечении рака жёлчного пузыря нужно постоянно сдавать определенные анализы. Результатов каких-то будет достаточно единожды, другие будут забирать несколько раз в месяц.
Исследование крови – важная составляющая обследования пациента. Результаты анализа какого-то одного обследования не могут дать точной клинической картины, поэтому необходимо их сдавать комплексно:
- общий анализ крови, мочи;
- биохимический анализ крови;
- анализы на свертываемость крови при раке;
- иммунологический анализ;
- цитология.
Необязательно будут назначены все вышеперечисленные методы обследования и анализы. Это решет лечащий врач. Именно от показателей будет напрямую зависеть, необходимо ли проводить стентирование жёлчных протоков опухоли.
Лечение рака жёлчного пузыря может проводиться стандартными методами или новыми, еще не исследованными до необходимого уровня, экспериментальными методиками. В клинических испытаниях может поучаствовать любой пациент, не начавший курс лечения. Также до сих пор используются средства народной медицины.
Если рассматривать стандартные методики избавления от рака желчного, то их три:
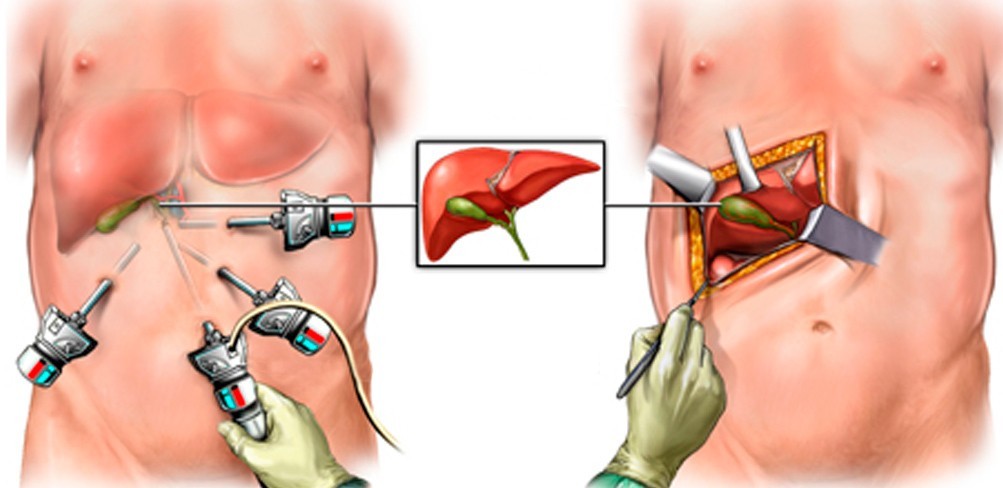
В основе лежит холецистэктомия. Иными словами, проводится полное удаление пораженного органа и мягких тканей вокруг него. В некоторых случаях удаляют лимфатические узлы. Операция проводится с применением лактоскопа.
В основе лежит избавление от злокачественной опухоли рентгеновским излучением. Данный метод способен полностью уничтожить раковые клетки, либо существенно замедлить их рост. Лучевая терапия делится на внешнюю и внутреннюю. В первом случае лечебный аппарат находится в непосредственной близости к телу пациента. Во втором, медицинские вещества вводятся в организм через иглы или катетеры.
Данный метод назначается при лечении на поздней стадии развития заболевания. В его основе лежи введение в пораженный организм цитостатического препарата. Он стирает клетки рака, останавливает их рост. Лекарство принимается через рот, либо вводят внутримышечно. При лечении на поздней стадии развития препарат вводится в спинномозговой канал, либо в сам больной орган.
Рак желчного пузыря — заболевание сложное, не всегда поддающееся лечению. Поэтому советы по профилактике могут быть только общего плана: своевременно проходить плановые осмотры, при возникновении негативных симптомов сразу обращаться к врачу, не злоупотреблять алкоголем, курением, вести активный образ жизни, отсутствие лишнего веса. Бывают случаи, когда пациент успешно удаляет камни из желчного пузыря и возвращается к обычной жизни, забывая, что возможно возвращение недуга и возникновение осложнений в виде ракового образования. Большое значение имеет питание. В бешеном ритме современной жизни, человек ест вредную пищу на ходу, не задумываясь о последствиях. Между тем, болезнь постепенно поражает организм.
Елена Малышева. Холангиокарцинома – рак желчевыводящих путей.
источник
Желчный пузырь – внутренний орган гепатобилиарной системы, отвечающий за обратный выброс желчи в двенадцатиперстную кишку, чтобы помочь в переваривании пищи.
Если развиваются патологии органа, и они долго не лечатся, то в старшем возрасте возникает риск появления рака желчного пузыря. Болезнь относят к редким онкологическим патологиям, присущим лицам пенсионного возраста. При постановке диагноза – опухоль желчного пузыря, следует изучить информацию о прогнозе, проценте выживаемости и о методах лечения.
Важно помнить, наличие камней в полости пузыря или в желчных протоках является предрасположенностью к возникновению неблагоприятного состояния. Любые нарушения со стороны печени и желчного пузыря начинаются с ноющих болей в области правого подреберья.
Опасность рака желчного пузыря заключается в поздней диагностике. Долгое время злокачественное новообразование на ранней стадии не дает о себе знать. На более поздней стадии рака врач в ходе пальпации области правого подреберья может нащупать плотное и округлое уплотнение. Только после таких признаков специалист может направить пациента на дополнительные диагностические процедуры – УЗИ, биопсию.
При возникновении рака желчного пузыря в области шейки, симптомы проявляются намного раньше. Возникает желтуха, так как протоки пузыря передавливаются. Также наблюдается полное поражение функций желчного пузыря.
Возможны такие первые симптомы и признаки рака желчного пузыря:
- стойкая потеря массы тела;
- диспепсия;
- слабое состояние, усталость;
- горький привкус во рту;
- снижение аппетита;
- вздутие живота;
- зуд кожи;
- пожелтение склер;
- побледнение цвета каловых масс;
- тошнота и рвота.
«Стоит отметить, что при раке желчного пузыря проявления и симптомы не характерны. Каждый пациент ощущает проявления индивидуально.
Есть критерии, по которым можно заподозрить неладное. Как пример, на фоне хронического течения холецистита развивается стойкий упадок сил и потеря веса. Если не обращать внимания на это состояние, то позже развиваются признаки анемии, лейкоцитоза и озноба.
При прорастании опухоли в печень, наблюдается увеличение размера органа, полное истощение организма и скопление большого количества жидкости в брюшной полости – асцит.
По статистическим данным, рак желчного пузыря чаще встречается у женщин. Если онкология развивается на фоне менопаузы, это также затрудняет диагностику. После наступления менопаузы у женщин часто возникают такие признаки – снижение работоспособности, утомляемость, боли в животе, слабость, череда поносов и запоров, рвота, непереносимость жирной пищи.
В медицине принято разделять рак на несколько стадий и подстадий. Нулевая стадия характеризуется скоплением в области органа или его пришеечной части атипичных клеток. Затем раковые клетки формируют опухоль, и так возникает начальная стадия. Подстадия А характеризуется поражением слизистой оболочки желчного пузыря. Далее возникает подстадия Б – опухоль прорастает в слои мышечной ткани и прочно закрепляется.
Вторая стадия характеризуется поражением околомышечной ткани стенки органа и лимфатических узлов. При развитии третьей степени рака распространяется на соседние органы, обычно на печень. Уже возникают характерные симптомы, которые игнорировать нельзя. В большинстве случаев рак обнаруживается в этот период. Четвертая степень рака – это распространение множественных метастазов, которые поражают органы за пределами печени.
Также существует несколько отдельных типов рака желчного пузыря. Гистологический анализ в 90% случаев обнаруживает аденокарциному. Карцинома возникает наиболее часто в клетках железы, выстилающих желчный пузырь и желчевыводящие протоки. Помимо карциномы, в остальных случаях могут обнаружить плоскоклеточный рак (что указывает на содержание в клетках плоскоклеточного эпителия), лимфому, саркому и прочие. Тип карциномы напрямую зависит от типов раковых клеток.
Бывают основные предрасполагающие факторы, которые могут спровоцировать рак – неправильный образ жизни и наличие сопутствующих заболеваний.
Возможно возникновение рака желчного пузыря по таким причинам:
- Злоупотребление спиртными напитками долгие годы.
- Курение.
- Излишки вредных профессий – контакт с канцерогенными веществами или продуктами тяжелой промышленности.
- Лишний вес тела.
- Женский пол.
- Пенсионный возраст.
- Конкременты или невылеченные хронические заболевания желчного пузыря (желчнокаменная болезнь, холецистит).
- Накопление избыточного количества кальцификатов в стенках пузыря (соли кальция).
- Наличие больших полипов на стенках пузыря, размер которых в диаметре более 10 мм.
- Инфицирование хеликобактер пилори. Эта бактерия способствует не только появлению язвы желудка или двенадцатиперстной кишки, но и болезням желчного пузыря или его протоков.
- Появление кист в полости желчного пузыря, которые провоцируют застойные желчные явления. С учетом того, что застойная желчь частично относится к канцерогенному элементу, то ее длительный застой чреват перерождением слизистой оболочки желчных протоков – предраковое состояние.
- Наличие неправильного пищевого рациона с преобладанием быстрых углеводов и жирной животной пищи в повседневном меню.
- Сопутствующие болезни – цирроз печени, фиброз или поликистоз.
Нужно понимать, что это лишь рисковые факторы, которые повышают процент возможности заболеть раком желчного пузыря.
Когда патология становится инвазивной, начинаются симптоматические проявления. На стадии преинвазивности никаких признаков нет, ведь атипичные клетки еще не сформировались в полноценный рак, поэтому симптомы отсутствуют. Больного при стремительном развитии рака желчного пузыря мучают абсцессы печени, асцит, депрессивное состояние. Нередко развивается заражение крови.
Боль при разрастании опухоли имеет тупой и ноющий характер. Чем дальше, тем сильнее болит, и вытерпеть болезненность становится невозможно. Затем возникают признаки отравления организма – снижение аппетита, утрата массы тела, гипертермия, потливость и упадок сил. Рак желчного пузыря распространяется на печень, легкие, яичники у женщин, а также ближайшие лимфоузлы.
«В 90% случаев бывает, что рак обнаруживается в печени. При переходе на легкие наблюдается кашель и одышка. Когда поражаются яичники, у женщин бывают приливы, расстройства стула и боли в груди.
Прогноз практически во всех случаях неблагоприятный, а выживаемость низкая. Рак желчного пузыря обнаруживается на поздних стадиях и у пожилых людей. Также во многих случаях опухоль оказывается неоперабельной. Смерть наступает из-за интоксикации от распада раковой опухоли, печеночной недостаточности или при инфекционных осложнениях, кишечной непроходимости. Если обнаружение рака желчного пузыря произошло на первых стадиях, то шанс выживаемости повышается. В период ремиссии можно дать более точный прогноз.
В большинстве случаев пациенты редко проходят ежегодные плановые осмотры и диагностику организма в старшем возрасте, чтобы можно было выявить патологию на ранних стадиях. Примерно в 7 из 10 случаев рак желчного пузыря диагностируется уже неоперабельной. Пальпаторно и по внешним признакам можно выявить только запущенный случай.
Рак желчного пузыря диагностируется с использованием нескольких методов:
- Пальпация. Это внешний и поверхностный диагностический метод, позволяющий обнаружить выпирающие или увеличенные патологически органы на ощупь. Если опухоль достигло больших размеров, их тоже в такой способ можно прощупать.
- Диагностическая лапароскопия. С помощью малоинвазивной техники проведения операции можно не только выявить рак желчного пузыря, но и успешно удалить опухоль.
- УЗИ желчного пузыря. Ультразвуковые исследования выявляют структурные изменения в тканях. Подходит для точного выполнения забора биоматериала для обследования посредством пункции. При раке желчного пузыря на УЗИ видны любые образования. Если на узи проглядываются сосуды, значит, высока вероятность опухоли.
- Биопсию и гистологию необходимо проводить, когда есть сомнения в поставленном диагнозе.
- Биохимический и общий анализ крови, мочи. Он проводится для выявления состояния здоровья внутренних органов, посредством определения их функций по анализам. Также важно определить функции кроветворных органов по ОАК.
- Компьютерная томография – это способ передачи фото в 3Д формате, позволяющий на снимках определить любые структурные изменения во внутренних органах, включая рак желчного пузыря. Такое фото довольно точно передает внутреннюю картину.
- Путем МРТ или МРХПГ можно выявить другие патологические изменения на поздних стадиях с помощью фото. Высокая вероятность с помощью такого метода способна обнаружить метастазы в других органах. Пример – если опухоль образовалась в головном мозге, то подтверждение включает проверку через МРТ.
В лечении рака желчного пузыря применяется два метода терапии – хирургическое вмешательство или химиотерапия (консервативный способ). Если патология обнаружилась случайно в промежутке между 0 и 2 стадией, то назначают холецистэктомию как можно быстрее, так как с ростом новообразования медлить нельзя.
В зависимости от формы заболевания и степени, может потребоваться более радикальное вмешательство. Помимо удаления желчного пузыря, нередко происходит иссечение других частей органов – пораженные участки печени, часть двенадцатиперстного кишечника или поджелудочной железы. В результате удаления частей органов ставится инвалидность.
После такого серьезного вмешательства в организм, весь остаток жизни нужно будет придерживаться строгой диеты, что в особенности актуально в первые восстановительные дни. От этой диеты также напрямую зависит продолжительность жизни после хирургического вмешательства.
Если рак желчного пузыря перешел в неоперабельную стадию, то приходится лечить консервативными методами. Назначается паллиативная помощь и больной подвергается лучевому воздействию. Облучается онкологическое новообразование и лимфоузлы. Для обезболивания используются сильнодействующие НПВС. Также могут назначать химиотерапию и использование радиосенсибилизаторов. С учетом того, что неоперабельная форма сопровождается процессами разрушения гепатобилиарной системы, назначаются поддерживающие препараты в виде желчегонных, гепатопротекторов.
Онкология в области гепатобилиарной системы – серьезное заболевание, которое в большинстве случаев заканчивается летальным исходом. Чтобы предупредить грозное осложнение, требуется проводить своевременное обследование всего организма и внутренних органов пищеварительной системы.
Злокачественные новообразования могут возникать у лиц старшего возраста от 60 лет, предрасположенных к такому осложнению. Рак провоцируют хронические или острые болезни желчных протоков и самого желчного пузыря. Негативно влияют на состояние болезни печени, двенадцатиперстной кишки.
Профилактика рака заключается в соблюдении принципов правильного питания, ежегодного обследования, если имеются камни или застойные явления. При обнаружении сопутствующих болезней требуется своевременная терапия.
Рак желчного пузыря обычно имеет неблагоприятный исход, если его обнаружить на поздних стадиях развития. Нужно внимательно прислушиваться к тревожащим симптомам и оперативно обращаться к врачу. Лечение проводится двумя способами – удалением пораженного пузыря или посредством проведения лучевой или химиотерапии. Если у вас имеется опыт в терапии онкологии гепатобилиарной системы, вы можете поделиться комментариями на нашем сайте. Также можно найти интересующие статьи по теме “рак желчного пузыря””.
источник

В стенке органа встречаются опухоли различной гистологической структуры, но чаще диагностируется аденокарцинома. Она характеризуется быстрым прорастанием в печень, поражением лимфоузлов и метастазированием в легкие и кости. По МКБ 10 заболевание кодируется шифром С23.
Первые симптомы рака желчного пузыря часто обусловлены наличием желчных камней. Пациенты жалуются на болевые ощущения в правом подреберье.
Диагностику усложняет тот факт, что признаки рака желчного пузыря долгое время отсутствуют, единственным симптомом может быть образование округлой формы в области органа. Его определяет только врач во время пальпации. Оно отличается особенной «каменистой плотностью».
Если опухоль локализуется около шейки желчного пузыря, уже на ранних стадиях появляется желтуха, обусловленная сдавлением желчных протоков. Но в большинстве случаев наблюдается тотальное поражение органа.
Больные отмечают следующие изменения в состоянии:
- снижение веса;
- слабость;
- потерю аппетита;
- кожный зуд;
- желтушность склер;
- обесцвечивание стула;
- вздутие живота;
- горечь во рту;
- диспепсические расстройства.
Патология не имеет характерных симптомов и проявлений на ранних стадиях. Заболевание можно заподозрить, если на фоне хронического холецистита отмечается резкое похудание и упадок сил. На более поздних стадиях наблюдается анемия, лихорадка, лейкоцитоз. При прорастании опухоли в печень выявляется асцит, увеличение размера печени, кахексия.
Заболевание в основном встречается у женщин, что также затрудняет диагностику. Первые симптомы у женщин часто путают с недомоганиями менопаузального периода. Появляется повышенная утомляемость, отвращение к жирной пище, тошнота, запоры, боли в глубине живота.
По классификации TNM в развитии рака желчного пузыря выделяют такие стадии:
| Название стадии | Характеристика |
|---|---|
| Tis | В тканях органа скапливаются атипичные клетки |
| T1 | происходит формирование злокачественной опухоли |
| T1a | рак поражает слизистую оболочку |
| T1б | происходит прорастание в мышечный слой |
| T2 | поражается околомышечная ткань, лимфатические узлы |
| T3 | опухоль распространяется на печень или другой близлежащий орган |
| T4 | множественные метастазы поражают внепеченочные органы и структуры, воротную вену |
Преинвазивная форма не проявляется клинически. Обнаружить ее можно только путем гистологического обследования. В тканях обнаруживаются клетки или их скопления. Развитие такого рака может продолжаться несколько лет и характеризоваться небольшими отклонениями в функции органа. Под действием неблагоприятных условий он переходит в инвазивную форму. Скорость прогрессирования зависит от иммунитета и сопутствующих заболеваний больного.
Опухоль увеличивается в размере, прорастает в глубоколежащие слои, окружающие ткани и органы.
Инвазивная форма рака характеризуется множественными осложнениями:
Первые симптомы и проявления появляются только на этой стадии. Боль, обусловленная опухолью тупая, ноющая, носит постоянный характер. По мере распространения процесса она становится нестерпимой.
Позже присоединяются признаки интоксикации:
- резкое похудание;
- повышенная утомляемость;
- ночная потливость;
- потеря аппетита;
- повышение температуры тела.
Если пациент предъявляет эти жалобы и не связывает их с какими-либо причинами, врач обязан провести обследования для исключения новообразования.
Наиболее часто рак желчного пузыря распространяется на следующие органы:
Рак желчного пузыря с метастазами в печень отмечается у 85-90% умерших больных.

При метастазировании в яичники у женщин появляются признаки альгодисменореи, нарушения мочеиспускания, запоры или диарея, болезненность молочных желез.
При лимфогенном метастазировании поражаются лимфатические узлы печеночно-двенадцатиперстной связки, затем панкреатодуоденальные.
В большинстве случаев рак желчного пузыря диагностируется слишком поздно и является возрастной болезнью. Радикальное лечение не всегда возможно. Поэтому смертность достаточно высокая. Существенно снижают прогноз выживаемости то, что опухоль малочувствительна к химио- и радиотерапии.
Прогноз жизни даже после хирургического вмешательства неблагоприятный. Только 10 % оперированных больных переживают 5 летний рубеж.
Диагностика опухоли достаточно затруднительна, рентгенологические методы малоинформативны. Чаще новообразование выявляется во время оперативного вмешательства на печени или желчных протоках.
В связи с этим, назревает вопрос: есть ли шанс определить рак желчного пузыря на ранней стадии и как это сделать. Базовым методом в диагностике заболевания является УЗИ.
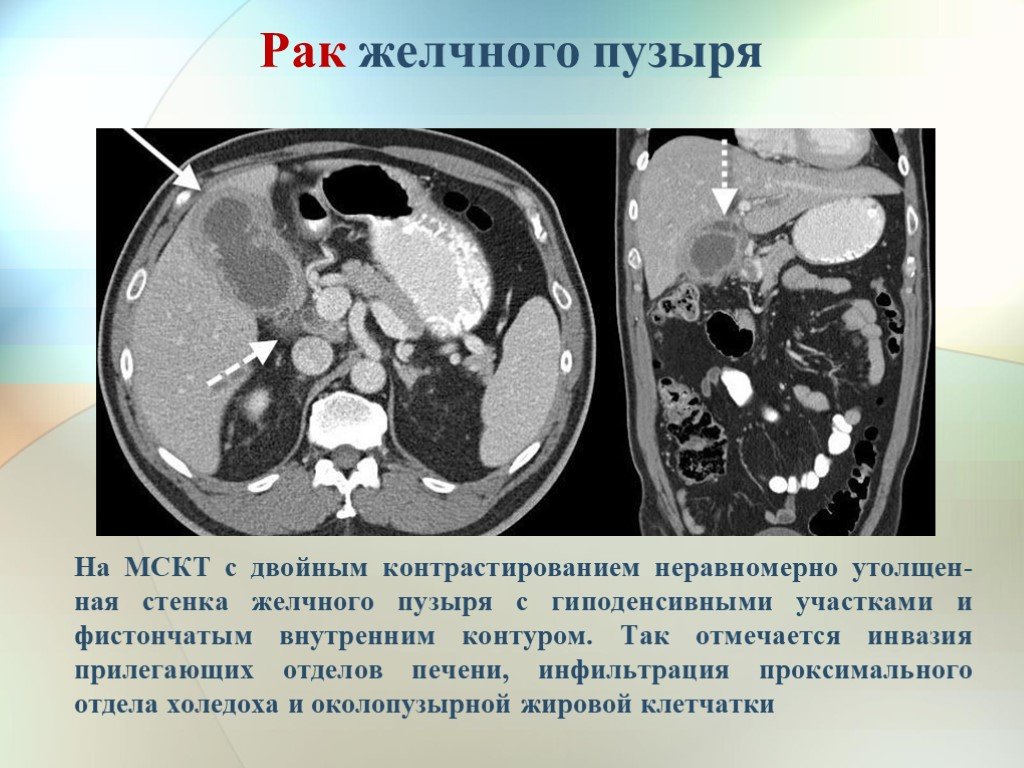
Рак желчного пузыря на УЗИ проявляется наличием диффузных или очаговых утолщений стенок органа, полипообразными внутриполостными образованиями. На начальных стадиях наблюдается сохранение просвета органа, в котором отмечаются неравномерные, фиксированные к стенке тканевые массы. Они не дают акустической тени и не смещаются при изменении положения тела.
Если просвет не определяется, что бывает на запущенных стадиях, то в проекции органа наблюдаются массы неоднородной структуры с высокой эхогенностью.
Косвенные признаки опухоли на УЗИ:
- лимфаденопатия в области головки поджелудочной железы;
- кальцификация стенки пузыря.
При распространении опухоли диагностируется инфильтрация тканей печени, расширение внутрипеченочных протоков, метастазы в печень.
При наличии опухоли сократительная способность органа снижается или вовсе отсутствует. Для определения его функционального состояния применяется такой метод исследования, как УЗИ желчного пузыря с пробным завтраком.
Сначала проводится осмотр желчного пузыря в покое, натощак. Затем пациенту предлагается позавтракать, обычно рекомендуют съесть 2 яичных желтка, 200 г сметаны, в редких случаях используется раствор сорбита. Затем выполняют повторное сканирование через 15 и 45 минут после завтрака.
В ходе процедуры оцениваются размеры органа, его сократительная функция.
Для уточнения диагноза используют дополнительные методы исследования:
- МРТ;
- лапароскопия;
- компьютерная томография.
МРТ дополняет УЗИ, позволяя произвести дифференциальную диагностику образования в желчном пузыре, выявить ее распространенность и стадию.
Лапароскопия дает возможность визуализировать точную локализацию опухоли и выполнить ее биопсию.
Компьютерная томография дает дополнительную информацию о степени инвазии в печень, поражении лимфоузлов. Для оценки инвазии в сосуды проводят болюсное усиление с омниопаком.
Также для подтверждения опухоли проводятся лабораторные исследования:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- опухолевые маркеры.
На поздних стадиях в анализе крови наблюдается снижение гемоглобина, лейкоцитоз, повышенное СОЭ.
В биохимическом исследовании отмечается высокая концентрация билирубина, мочевины, креатинина.
В общем анализе мочи обнаруживаются желчные пигменты, белок и цилиндры, что говорит о развитии гепаторенального синдрома.
При наличии новообразования в желчном пузыре повышается уровень СА 19-9 и СЕА.
Вопрос о том, что делать, когда диагностирован рак желчного пузыря, беспокоит многих больных, имеющих в анамнезе желчнокаменную болезнь и находящихся в группе риска.
Хирургическое лечение рака желчного пузыря возможно лишь на ранних этапах развития опухолевого процесса. Если образование распространилось на слизистую и подслизистую оболочку выполняют холецистэктомию. В случае обширной распространенности проводят удаление желчного пузыря с 4 и 5 сегментами печени, регионарных лимфоузлов и гепатодуоденальной связки.
После оперативного вмешательства используется адьювантная химиотерапия фторурацилом и гемцитабином, чтобы исключить дальнейшее возникновение раковых клеток.
При неоперабельной опухоли показана паллиативная помощь в виде химиолучевой терапии. Она включает облучение самого новообразования и лимфоузлов. В качестве обезболивающих средств используются ненаркотические анальгетики.
По данным статистики в 80-100 % случаев рак желчного пузыря сочетается с желчнокаменной болезнью. Специалисты полагают, что не последнюю роль в развитии опухоли играют следующие факторы:
- изменение состава желчи;
- механическое раздражение слизистой оболочки камнями;
- полипы органа;
- неспецифический язвенный колит;
- хронические воспалительные заболевания кишечника;
- паразитарные инвазии желчных протоков;
- холангит.
Чтобы снизить риск возникновения желчнокаменной болезни необходимо правильно питаться, держать вес в норме.
источник