Рак шейки матки – одно из самых распространенных злокачественных новообразований у женщин, оно составляет более 5% всех опухолей и занимает 5 место. В последние десятилетия болезнь помолодела, поэтому часто встречается у женщин в возрасте 20-30 лет. В отличие от других опухолей половой системы, РШМ наиболее распространен в развивающихся странах Африки и Латинской Америки.
Шейка – это нижняя часть матки. В ее центре проходит канал, называемый цервикальным. Один его конец открывается внутрь матки, а другой – во влагалище. Лишь треть всей шейки видна при осмотре в гинекологическом кресле. Большая ее часть скрыта от глаз. На протяжении всей жизни женщины шейка постоянно изменяется. В ней существует особая зона на стыке двух видов эпителия, которая со временем смещается внутрь цервикального канала. Эта зона трансформации — самая уязвимая для всех неблагоприятных факторов. Именно с нее чаще всего начинаются все предраковые и раковые изменения.
Довольно часто можно услышать диагноз «эрозия шейки матки». Это неточный термин. Чаще всего под ним подразумевается эктопия – состояние, являющееся нормой для 25% молодых женщин. При этой особенности цилиндрический эпителий, выстилающий цервикальный канал, заходит на место многослойного. Зона трансформации в результате смещается наружу. В большинстве случаев эктопия не требует лечения, не имеет симптомов и уж точно не является предраковым состоянием. Единственная рекомендация: регулярное наблюдение у гинеколога.
- Раннее начало половой жизни
- Частая смена половых партнеров
- Использование оральных контрацептивов (отказ от презервативов)
- Многочисленные беременности и роды
- Инфицирование ВПЧ высокой степени онкогенности, особенно – вместе с другой половой инфекцией (генитальный герпес, хламидиоз)
- ВИЧ-инфекция
РШМ – одна из болезней, которую легче предотвратить, чем вылечить. Большим достижением в науке было открытие вирусной природы этого онкопроцесса. Считается, что именно заражение вирусом папилломы человека вызывает предраковые изменения, в конце концов приводящие к злокачественной опухоли.
В настоящее время выявлено более 100 видов ВПЧ, способных жить в организме человека. Но далеко не все из них являются фактором риска по развитию рака шейки матки. Все вирусы условно делят на группы высокого, среднего и низкого онкогенного потенциала:
- Низкий риск: 6, 11, 42, 43, 44 типы ВПЧ (вызывают остроконечные кондиломы, не повышают заболеваемость раком)
- Промежуточный риск: 31, 33, 35, 51 и 52 типы (часто вызывают дисплазии, гораздо реже – рак)
- Высокий риск: 16, 18, 39, 45, 50, 53, 55, 56, 58, 59, 64, 68 типы (обнаруживаются в 99% случаев РШМ)
В большинстве случаев ВПЧ исчезает самостоятельно в течение 1-2 лет, не приводя к значимым изменениям. И лишь изредка он вызывает хроническую, длительно текущую инфекцию, приводящую к дисплазиям и являющуюся причиной рака шейки матки. Считается, что чем моложе женщина, тем быстрее происходит самоизлечение. Поэтому у девушек определение вируса путем ПЦР признано нецелесообразным. Обычно анализ на определение ВПЧ проводят при изменениях (лейкоплакия, дисплазия), выявленных с помощью мазка и кольпоскопии, а также симптомах рака шейки матки.
- Заражение вирусом папилломы человека, вызывающим рак, происходит половым путем, чаще — у молодых мужчин и женщин.
- Считается, что 50% всех сексуально активных людей хотя бы раз в жизни сталкивались с этой инфекцией.
- В большинстве случаев вирус, в том числе и онкогенной группы, самостоятельно покидает организм в течение 1-2 лет.
- Не существует препаратов, которые эффективно помогают избавиться от вируса.
- Единственный способ защититься от ВПЧ высокой онкогенности и от рака шейки матки – вакцинация.
- Обследование женщин до 30 лет на ВПЧ нецелесообразно (так как болезнь проходит самостоятельно).
Ранние симптомы рака шейки матки:
Они обычно имеют водянистый характер, имеют цвет «мясных помоев», обладают специфическим запахом. Такие выделения возникают, если опухоль вырастает до больших размеров и постепенно распадается.
- Боли грызущего и тянущего характера, возникающие внизу живота, в пояснице и крестце, в районе прямой кишки.
- Учащенное мочеиспускание
- Признаки опухолевой интоксикации: резкое похудание, снижение аппетита, постоянная лихорадка, упадок сил, анемия
- Нарушение мочеиспускания и дефекации: кровь в моче, кровь в кале, запоры.
- Подтекание мочи или кала из влагалища (при прорастании опухолью стенки мочевого пузыря и кишки с образованием свищей)
- Отеки ног, одышка
Опухоли шейки матки могут состоять из разных тканей, образовываться в разных частях органа, иметь разную злокачественность.
- Преинвазивный рак
- Плоскоклеточный рак
- Железистый рак (аденокарцинома)
- Другие виды рака (в том числе недифференцированный)
Рак «на месте», или cancer in situ – разные названия одной и той же патологии. В этом случае клетки, покрывающие шейку, имеют признаки злокачественности. Но они не прорастают вглубь, в строму. Соответственно, не бывает при этом и метастазов. Так как на этой стадии симптомов рака шейки матки нет, то обнаружить его можно лишь при регулярном обследовании у врача. Со временем рак «на месте» превращается в микроинвазивный, а затем и в метастазирующий рак.
Часто специалисты выделяют особую форму опухолей шейки – микроинвазивный рак, соответствующий Ia стадии. Это уже не cancer in situ, так как опухолевые клетки проникли в строму. Но эта инвазия не превышает 5 мм, а сам размер опухоли составляет 1 см и менее. В таком случае рак обычно малоагрессивен, не дает метастазов и довольно хорошо лечится.
Если опухоль проникает вглубь тканей, то ее называют инвазивной. Именно при ней возникают первые симптомы рака шейки матки. Такой рак легче заметить при осмотре у гинеколога, к тому же он имеет характерные особенности мазков и кольпоскопии. В случаях далеко зашедшего онкологического процесса могут появляться яркие признаки.
По своей форме опухоли шейки матки делятся на три группы:
Такой рак растет внутрь цервикального канала, как бы в просвет шейки матки. Его можно обнаружить при осмотре на гинекологическом кресле: он часто свисает наружу из шейки в виде полипа с формой цветной капусты. Подобные опухоли считаются менее агрессивными, позже метастазируют и имеют лучший прогноз.
Эти опухоли растут вглубь шейки. Снаружи они выглядят небольшими, но в толще тканей образуют изъязвления и распад. В таких случаях болезнь течет агрессивнее, прогноз менее благоприятный
В статистику заболеваемости не входит преинвазивный рак (in situ). Эту стадию рака шейки часто объединяют с дисплазией 3 степени, так как лечение абсолютно идентичное. Для опухолей, проникших глубже, создана специальная классификация. Она позволяет определить прогноз и способ лечения болезни.
I стадия : Опухоль не выходит за пределы матки.
- IA – опухоль, проникшая менее, чем на 5 мм
- IB – опухоль, проникшая вглубь более 5 мм
II стадия – Опухоль, распространившаяся за пределы матки (но не поразившая стенки таза и нижнюю треть влагалища)
III стадия – Опухоль, распространившаяся на стенки таза или нижнюю треть влагалища
IV стадия – Опухоль, проникшая за пределы таза или проросшая мочевой пузырь, прямую кишку.
Мазок по Папаниколау – это мировой стандарт скрининга РШМ. С помощью шпателя специальной формы производят забор клеток с поверхности шейки. После изучения под микроскопом делают вывод об их структуре. В мазке могут быть обнаружены воспалительные изменения, различные атипии (в том числе и тяжелая дисплазия), раковые элементы. При подозрительных на предрак и рак результатах назначают дополнительные методы исследования.
Кольпоскоп – специальный прибор, позволяющий увеличить изображение шейки и изучить строение ее клеток и сосудов. Исследование шейки матки с помощью кольпоскопа особенно важно при начальных стадиях рака, когда опухоль не видна при обычном осмотре. Поздние стадии рака шейки матки легко заметить без дополнительных приспособлений.
При обнаружении подозрительных участков проводится их биопсия с последующим исследованием тканей под микроскопом.
- Выскабливание цервикального канала
Если результаты цитологического исследования показали предраковые или раковые изменения, а кольпоскопия – нормальную картину, то необходимо пройти выскабливание цервикального канала. Велика вероятность, что атипичные клетки располагаются внутри, поэтому недоступны для визуального контроля. Такую процедуру назначают далеко не всем, обычно вполне хватает цитологии и кольпоскопии с биопсией.
Ультразвуковая диагностика – простой, безболезненный и недорогой метод обследования. Особенно эффективно УЗИ трансвагинальным датчиком. Трудности возникают лишь при очень распространенных процессах, а также при наличии спаек в брюшной полости. Для более эффективной диагностики используют трехмерное изображение, позволяющее рассмотреть опухоль со всех сторон. Если дополнить УЗИ допплерографией (исследованием кровотока), то можно обнаружить небольшие опухоли по чрезмерному разрастанию кровеносных сосудов.
Дополнительные расширенные методы исследования позволяют оценить распространение онкологического процесса, состояние соседних органов и выбрать тактику лечения. Для этой цели лучше подходит МРТ. Компьютерная томография имеет один важный недостаток: плотность органов малого таза при ее проведении примерно одинакова. Поэтому даже обширный рак можно не различить из-за сходства с жировой тканью.
- Методы определения отдаленных метастазов
Рентген органов грудной клетки, КТ брюшной полости, сцинтиграфия скелета позволяют обнаружить метастазы рака шейки матки и выбрать тактику лечения. Эти методы используют после первичной установки диагноза инвазивного рака, а также для контроля лечения метастазов и при появлении симптомов рака шейки матки после операции.
Ученый выделили специальный антиген плоскоклеточного рак – SCC, который можно считать маркером рака шейки матки. Уровень этого антигена зависит от стадии болезни, вовлеченности лимфоузлов и общей массы опухоли. SCC используют для контроля эффективности лечения и ранней диагностики рецидивов болезни. Примерно через 4-8 недель после проведенной терапии уровень антигена снижается. Если после этого произошел подъем маркера, то можно заподозрить рецидив.
Использование уровня антигена SCC как метода первичной диагностики опухолей шейки недопустимо. Есть высокая вероятность ложноположительных и ложноотрицательных результатов. Так, маркер повышается при кожных болезнях (псориаз, экзема), болезнях печени и почек, раке эндометрия и влагалища. Кроме того, далеко не все виды РШМ дают высокие уровни этого антигена. Таким образом, абсолютно достоверного анализа на рак шейки матки не существует.
В отличие от многих других видов рака, опухоли шейки матки развиваются длительный период. Это позволяет выявлять женщин из групп риска и с начальными стадиями болезни. Для скрининга существует замечательный метод – цитологический тест Папаниколау. Чувствительность этого способа составляет около 90%. То есть у 9 из 10 женщин с раком обычный мазок «на цитологию» позволяет выявить болезнь.
Всем женщинам от 25 до 49 лет необходимо проходить скрининг раз в три года. После 50 лет достаточно сдавать мазок на цитологию 1 раз в 5 лет.
Рак шейки матки считается высокоагрессивной опухолью. Он рано дает метастазы путем распространения по лимфе, крови или прорастания в органы. Так, примерно у 30% больных со II стадией уже есть опухолевые клетки в ближайших лимфоузлах. Среди отдаленных органов чаще поражаются легкие, печень и кости.
РШМ – это не приговор. Современные методы лечения позволяют полностью излечить эту болезнь. На ранних стадиях возможно сохранение органа и детородной функции. На поздних стадиях используют комплексный подход. Женщина в результате теряет возможность иметь детей, но качество и продолжительность ее жизни остаются высокими. Прежде чем определить тактику лечения, врач обязательно изучает гистологическое исследование опухоли и определяет ее стадию.
- Конизация шейки матки (при неинвазивном раке)
Удаление части шейки в виде конуса – самая распространенная операция при тяжелой дисплазии и раке in situ. Вмешательство проводится под обезболиванием (общий наркоз или эпидуральная анестезия). Если подозревается легкая или умеренная дисплазия, то врачи стараются избегать этой операции.
Существует некоторый риск для нерожавших женщин: просвет цервикального канала может сузиться и зарасти, что приведет к трудностям зачатия и вынашивания. Однако польза от полного удаления неинвазивного рака «на месте» значительно превышает все возможные риски. Удаленный фрагмент отправляют на гистологию, чтобы поставить точный диагноз.
- Расширенная экстирпация матки
Чаще всего для лечения применяют обширную операцию по удалению матки, окружающих ее тканей и части влагалища. Такие объемы вмешательства связаны с тем, что большинство случаев рака являются запущенными. В редких случаях микроинвазивного рака женщинам проводят только удаление шейки (если планируется беременность). Возможно такое лечение при раке шейки матки 1 стадии.
Облучение является основным способом лечения рака шейки. Его применяют как дополнение к операции при начальных стадиях или как единственный способ при далеко зашедших процессах. Часто к лучевой терапии прибегают для облегчения страданий больной в запущенных случаях. После лечения лучами возможны осложнения в виде поражений кожи, внутренних органов, которые чаще всего неопасны.
Химиотерапевтические препараты (цисплатин) используются для лечения довольно редко, и лишь как дополнение к операции и облучению.
| Оценка Папаниколау | Лечение инвазивного рака |
Всю жизнь после рака женщина должна наблюдаться у онкогинеколога. Первые 2 года обследование проводится каждые три месяца, затем до 5 лет нужно проходить осмотр раз в полгода. В последующем достаточно обследоваться каждый год.
Обнаружение опухоли шейки во время беременности — довольно редкое явление. В связи с изменениями иммунитета рак у женщин в положении развивается быстрее и течет агрессивнее. К сожалению, в первом триместре единственным способом сохранить жизнь больной является прерывание беременности с последующим облучением и операцией. Лишь в третьем триместре возможно отложить лечение до созревания легких плода и кесарева сечения. Обычно ждут до 32 недели беременности. Одновременно с кесаревым сечением выполняют и операцию по удалению рака шейки матки.
- Пятилетняя выживаемость при раке 1 стадии составляет 95-98%
- При 2 стадии эта цифра несколько ниже, в районе 65-75%
- Резко снижается выживаемость на 3 стадии (до 30%)
- Тогда как в запущенных случаях 4 стадии пятилетний рубеж переживают лишь 10% больных.
Все вышеуказанный цифры достоверны лишь при полноценном лечении болезни.
Главным способом профилактики рака шейки матки считается вакцинация. Вакцина Гардасил разработана против 4 видов вируса. Два из них (16 и 18 тип) вызывают около 70% случаев рака, а 6 и 11 тип связаны с большинством случаев генитальных бородавок. Вакцина прошла масштабные клинические исследования в течение 15 лет, показав высокую эффективность и безопасность.
Рекомендовано вакцинировать девочек в возрасте 11 – 13 лет. Возможна вакцинация и девушек до 26 лет, особенно если они не начинали половую жизнь и не были заражены вышеперечисленными типами вирусов. Для полноценной защиты требуется трехкратное введение препарата в течение 6 месяцев. Длительность действия вакцины окончательно не определена, минимально – 5-8 лет.
Вакцина Гардасил гарантированно защищает женщину от рака, вызванного 2 типами вируса. Но 30% рака вызывается более редкими видами ВПЧ или имеет невирусное происхождение. Поэтому всем женщинам, получившим вакцину, все равно требуется регулярный осмотр гинеколога с проведением цитологического мазка.
- Лечение предраковых заболеваний
Все изменения клеток шейки матки, способные превратиться в онкологию, называют предраковыми состояниями. К ним относят дисплазии, обширные лейкоплакии и другие патологии. В среднем на развитие рака из предрака уходит 10-15 лет. Поэтому вовремя замеченная и вылеченная дисплазия – хороший способ избежать злокачественного процесса. Таким образом, важно проходить регулярное обследование и обращаться к врачу при первых симптомах болезни шейки.
Барьерные методы контрацепции значительно снижают риск передачи ВПЧ, хотя и не защищают от него полностью.
Генитальные бородавки (остроконечные кондиломы) вызываются неонкогенныим типами вируса. Хотя они и могут причинять дискомфорт и эстетическое неудобство, к РШМ это не имеет отношения.
Мазок на онкоцитологию выявил легкую дисплазию CIN1 и воспалительный процесс. Нужно ли делать конизацию шейки?
Легкая дисплазия в большинстве случаев проходит самостоятельно и требует лишь наблюдения дважды в год. Кроме того, воспалительный процесс (цервицит) мог повлиять на оценку результатов мазка. Поэтому сперва необходимо выяснить причину воспаления, пролечить ее, а затем повторить цитологическое исследование.
Для второй стадии характерно местное распространение опухоли. При проведении радикальной операции с последующей лучевой терапией и регулярным наблюдением 75% женщин переживают пятилетний рубеж. В онкологии больные, прожившие 5 лет без рецидива, условно считаются выздоровевшими.
Вопрос о методе лечения решается в первую очередь лечащим врачом: онкогинекологом. Помимо стадии играет роль тип опухоли, возраст женщины и сопутствующие болезни. При благоприятных обстоятельствах можно провести органосохраняющую операцию: удаление только шейки матки. Беременность после этого вмешательства возможна.
После операции по удалению опухоли шейки прошло три года. Как можно заподозрить метастазы при раке? Достаточно ли обследования у гинеколога дважды в год?
Метастазы в отдаленные органы дают о себе знать довольно часто. Настораживают внезапная желтуха, боли в костях, патологические переломы, головные боли и потери сознания. Если метастазы возникают в ближайших лимфоузлах, то симптомов может и не быть. Все дополнительные обследования назначает врач с учетом жалоб и итогов прошедшей операции. Обычно стандартного обследования дважды в год вполне достаточно.
источник
Злокачественное новообразование в тканях шейки матки на начальном этапе формирования протекает без выраженных симптомов. Болезнь порой находится в организме в течение длительного времени и не проявляется. Первые признаки заметны на 3-4 стадии, когда шанс на полное выздоровление снижается. Выявить рак на ранних стадиях удаётся при помощи лабораторных и инструментальных методов диагностики. Врачи советуют проходить регулярные осмотры у гинеколога, чтобы обнаружить заболевание на 1-2 стадии.
Женский организм считается уникальным из-за множества функциональных особенностей. Репродуктивная система уязвима перед негативными факторами, что требует дополнительных профилактических мер и контроля патологических процессов. Рак шейки матки занимает третье место по частоте выявления. Формируется болезнь у женщин репродуктивного возраста – после 30-35 лет.
Патология развивается в 5 стадий:
- На нулевой стадии происходит зарождение аномальной клетки. Злокачественный процесс протекает на поверхности цервикального канала. Опухоль ещё не сформирована.
- На первой стадии образуется новообразование с размерами 3 – 40 мм. Раковые патогены способны прорастать в глубокие слои эпителия. Симптомы на указанном этапе отсутствуют.
- На второй стадии опухоль увеличивается в размерах до 60 мм и прорастает в маточное тело. Легко визуализируется при обследовании шейки. Симптомы иногда присутствуют в лёгкой форме, но обычно отсутствуют.
- На третьей стадии новообразование покидает область шейки – поражает нижний отдел влагалища, стенки малого таза и лимфатические узлы, что сказывается на мочевыделении. Узел продолжает расти в объёмах. Болезнь протекает на фоне выраженных симптомов. Метастазы даигностируются в близлежащих органах, не затрагивая отдалённые.
- Четвёртая стадия характеризуется резким ухудшением самочувствия пациентки из-за массового поражения организма метастазными ростками. Опухоль относится к неоперабельным, применяется паллиативное лечение для купирования неприятных симптомов.
Рак на ранних этапах формирования легко поддаётся терапевтическим курсам, что выражается высоким процентом полного выздоровления. На 3-4 стадии шанс на выздоровление снижается. Самостоятельно определить болезнь на ранних сроках сложно. Первый признак обычно появляется на 3 стадии, когда есть метастазы в соседних тканях. Выявить онкологический процесс возможно при помощи диагностических манипуляций в поликлинике. Врачи настаивают на регулярном обследовании организма – это позволит обнаружить опухоль на 1-2 стадии, где отмечается высокий шанс на выздоровление.
Точной причины развития онкологии врачам пока не известно. Выделяется ряд факторов, способных спровоцировать болезнь:
- в организме присутствует вирус папилломы человека (ВПЧ);
- приём контрацептивов на основе гормонов в течение длительного времени;
- наследственная предрасположенность;
- женщина старше 30 лет;
- частая смена сексуальных партнёров;
- начало интимной жизни до 18 лет повышает риск развития опухоли;
- отсутствие интимной гигиены;
- злоупотребление алкогольными напитками и никотином;
- частые роды;
- многократное прерывание беременности.
Считается, что рак шейки матки вызывает сочетание ряда факторов, негативно влияющих на организм женщины. Поэтому исключение единственного фактора не поможет предотвратить болезнь. Требуется комплексный подход.
Рак шейки входит в перечень опасных патологий из-за отсутствия симптоматики в течение длительного времени. Вылечить болезнь полностью удаётся на начальных этапах. Дальнейшее развитие онкологии снижает шанс на выздоровление. При наличии подобных признаков нужно обратиться к врачу.
Онкология проявляется перечисленными симптомами:
- человек ощущает общую слабость;
- наступает быстрая утомляемость без серьёзных физических нагрузок;
- меняется структурный состав крови – развивается анемия;
- температура тела поднимается до 37-38 градусов;
- появляются посторонние выделения из влагалища белого оттенка с неприятным запахом;
- увеличивается период менструации;
- болевые ощущения в области малого таза;
- проблемы с мочевыделением, сопровождающиеся болью;
- расстройство кишечной перистальтики – диарея сменяется длительным запором.
При появлении подозрительных симптомов нужно сразу обратиться к врачу и пройти обследование. Самостоятельное лечение может привести к развитию серьёзных осложнений.
Главной причиной рака шейки матки считается папиллома, присутствующая в организме. Особо опасным является вирус 16 и 18 типа. При подозрении на рак у женщин берут анализы на присутствие вируса папилломы.
При каждом онкологическом процессе в крови присутствуют специфические антигены. Определённый онкомаркер показывает тип заболевания. Анализ на рак шейки матки называется исследованием крови на антиген SCC. Чем выше уровень онкомаркера, тем запущеннее болезнь. Анализ помогает определить стадию онкологии и скорректировать курс терапии. Кровь сдают повторно во время лечения, чтобы выявить эффективность терапии. Рецидив выявляется при дальнейшем повышении показателя.
Но врачи не считают этот анализ точным в установлении диагноза, т.к. показатель может повышаться не только из-за онкологического образования на тканях шейки, но и по другим причинам. Спровоцировать увеличение уровня способны заболевания дыхательной системы, органов малого таза и другие. Женщине назначаются дополнительные процедуры, которые подтвердят или опровергнут присутствие рака. Кровь исследуют на антиген при подтвержденном диагнозе в течение всего лечебного курса – это помогает контролировать терапию и при необходимости проводить корректировку.
Для процедуры требуется взять мазок с поверхностных слоев шейки. Цитология – это простой и точный анализ, который помогает выявлять злокачественную опухоль с другими патологиями. Процедура безопасна и безболезненна. Здесь выявляется аномальная клетка, которая мутирует и становится раковой. Чем раньше обнаружен такой патоген, тем быстрее можно начать лечение, что гарантирует полное выздоровление.
Анализ делают на плановом осмотре у гинеколога. Врач проводит тщательную чистку поверхности влагалища и при помощи специальной щётки берёт некоторое количество биологического материала. Всё помещается на стекло и передается лаборанту.
В лаборатории полученный материал исследуется под микроскопом на специальном стекле. Расшифровка анализа может занимать около 7 дней. При помощи жидкостной цитологии исследуются размеры клеток и схема расположения. Полученные результаты передаются лечащему врачу для дальнейшего лечения.
Процедура помогает обнаружить болезнь на ранних сроках формирования. Поэтому врачи рекомендуют проходить анализ 1-2 раза в год. Дополнительно манипуляции назначают при следующих факторах:
- в ближайшее время планируется беременность;
- произошел сбой в менструальном цикле;
- женщине поставили диагноз – бесплодие;
- при наличии нескольких половых партнёров;
- диагностировано несколько заболеваний, способных спровоцировать рак – генитальный герпес, кондиломы и т.д.;
- шёл приём гормональных контрацептивов в течение длительного периода времени;
- присутствуют посторонние выделения из влагалища;
- врач подозревает онкологическое образование в тканях шейки.
Анализ эффективен в обнаружении вируса папилломы и онкологического процесса. Результатов может быть два:
- Нормальный говорит об отсутствии патологических клеток и других структурных нарушений в области шейки.
- Патологический устанавливается при выявлении клеток с мутацией в хромосомном наборе, что может стать причиной заболевания.
Преимуществами процедуры считаются аспекты:
- Простота забора биологического материала.
- Качество материала сохраняется в течение долгого времени, что позволяет транспортировать до лаборатории без трудностей.
- Можно сделать монослойный мазок.
Недостатком манипуляции является невозможность определить воспалительные процессы из-за удаления клеток лейкоцитарной группы. Для этого требуется дополнительно делать мазок на онкоцитологию.
Исследуют больной орган при помощи кольпоскопа. Аппарат имеет несколько увеличительных стекол с разным разрешением. Маточное тело, шейка и цервикальный канал исследуется гинекологом, что помогает обнаружить проблемные участки со структурными изменениями в тканях. Наличие мутаций на конкретных участках говорит о присутствии предракового состояния в шейке или онкологического новообразования.
Процедура считается высокоинформативной в вопросе исследования органов малого таза женщины. Кольпоскоп позволяет увеличивать исследуемую область в несколько раз, чтобы изучить подробно подозрительную зону. При подозрении на рак шейки матки эта процедура назначается как уточнение для предварительного диагноза. Проводить манипуляции рекомендуется вскоре после менструального цикла, но до начала овуляций.
Диагностика кольпоскопом считается безопасной, после проведения нет побочных эффектов. Но есть несколько противопоказаний, когда не стоит проводить исследование:
- в течение 1-2 месяцев после рождения ребёнка;
- после искусственного прерывания беременности запрещено до 1 месяца;
- после хирургического вмешательства на тканях шейки матки требуется выждать 2-3 месяца;
- в период менструального цикла или других маточных кровотечениях;
- диагностирован воспалительный процесс в матке или шейке с гнойными выделениями.
При отсутствии подобных факторов процедура проводится в штатном расписании с согласованием с лечащим врачом.
Цервикальный канал можно исследовать при назначении гистероскопии или цервикоскопии. Обследование проходит амбулаторно. Пациентке вводят перидуральное или общее анестезирующее вещество, чтобы исключить болезненные ощущения и дискомфорт во время манипуляций.
Для исследования применяют специальный аппарат – гистероскоп, который является фиброоптическим зондом. Он вводится во влагалище и закрепляется при помощи специальных крепежей. Через зонд внутрь вводятся различные манипуляторы, требующиеся для обследования. Врач получает биологический материал из тканей цервикального канала и исследует в лаборатории.
Биопсия заключается в исследовании полученного участка ткани из проблемной зоны под микроскопом с высоким разрешением. Материал получают во время кольпоскопии или гистероскопии. Назначается процедура для обследования клеток на предмет злокачественности. После исследования врач может оценить состояние женщины и определиться с курсом терапии. Различают несколько разновидностей манипуляции.
Кольпоскопическая биопсия может быть проведена во время планового осмотра у гинеколога при помощи специального оборудования – кольпоскопа. Во влагалище вводится кольпоскоп и после при помощи манипулятора отщипывают подозрительный участок ткани. Женщина не испытывает дискомфорта или других каких-то болевых ощущений, поэтому не требует анестезии.
Эндоцервикальная биопсия заключается в соскабливании больной ткани с небольшого участка шейки. Во время проведения манипуляции используют специальный гинекологический инструмент – кюретку.
Клиновидная биопсия проводится перечисленными методами:
- Петлевая эксцизионная биопсия отличается высокой травматичностью, что сопровождается формированием остаточных рубцов на шейке. Врач вводит петлевидный манипулятор, пропускающий электрический ток. Происходит отслаивание больной ткани, которая затем отправляется в лабораторию для изучения.
- Криоконизация заключается в использовании жидкого азота вместо электрического тока для отслаивания патогенной ткани. По манипуляциям процедура похожа на петлевую эксцизионную биопсию.
- Радиоволновая конизация – это забор биологического материала с использованием радиоволнового ножа.
Биопсия считается более информативным методом в отличие от онкоцитологии и кольпоскопии. Назначают исследование только при наличии серьёзных подозрений на возможные патологии онкологического характера.
При беременности некоторые процедуры противопоказаны для проведения. Плохой анализ крови, показывающий высокий уровень антигена, требует дополнительного исследования. В этом случае эффективным становится ультразвуковое обследование органов малого таза.
Различают три вида процедуры: трансректальная, трансвагинальная и трансабдоминальная. Специальный датчик вводится через прямую кишку. Поэтому предварительно проводят очищение кишечника с использованием клизмы. Исследование органов через брюшную стенку требует предварительно выпитого большого количества жидкости – 1-2 литра.
На монитор выводятся данные c датчика – изучаются внешний вид поверхностного слоя шейки, проходимость и эхогенность проходов. На присутствие онкологии указывают округлая форма шейки, неровная структура эпителия, патологическое отклонение от маточного тела.
Онкологический процесс на четвёртой стадии считается неоперабельным. Чтобы определить площадь распространения метастазов по организму, назначается цистоскопия. При помощи процедуры можно выявить вторичные очаги в тканях мочевого пузыря, кишечника и других органов.
Это помогает определиться с лечебным курсом. После облучения радиоактивными веществами проводится повторное обследование цистоскопии, что позволяет установить эффективность курсов. Ректоскопия проводится при подозрении клеток карциномы в тканях прямой кишки. Процедура проходит по той же схеме, что и цистоскопия.
Процедура заключается в заборе мазка из цервикального канала шейки матки. Материал получают при помощи одноразовой мягкощетинистой щёточки. Кисточка вводится в цервикальный канал, и врач совершает вращательные действия для получения материала с поверхностного эпителия.
Полученный материал переносят на медицинское стекло и помещают в микроскоп для дальнейшего изучения. Щёточка помещается в специальный контейнер и направляется в лабораторию по изучению заболеваний вирусного характера.
Каждое исследование требует дополнительной подготовки. Это увеличивает достоверность обследования и точность диагноза. Нарушение рекомендаций врача приводит к искажению результатов анализов. Поэтому нужно выполнить все назначения, тогда не придётся проводить исследование повторно. Все манипуляции нельзя проводить в период менструаций, рекомендуется дождаться прекращения цикла.
Женщине требуется выполнить список правил:
- сексуальный контакт должен быть за 2-3 дня до процедуры;
- запрещается проводить спринцевание;
- использование мазей и свечей нужно согласовать с врачом – применение лекарственных препаратов лучше прекратить;
- приём противовоспалительных медикаментов с контрацептивами с гормональным содержанием запрещается;
- за 3-4 дня нужно исключить использование тампонов;
- питание нужно составить из простых продуктов, без содержания животных жиров, углеводов;
- запрещается употреблять алкоголь за 5-7 дней;
- за 1-2 дня рекомендуется отказаться от средств интимной гигиены, лучше использовать простую воду.
При выполнении всех рекомендаций врача результаты анализов будут достоверными. Некоторые обследования проводятся только платно. В бесплатный перечень услуг входят не все манипуляции. Стоимость анализа на онкомаркеры начинается от 1350 руб. Жидкостная цитология стоит примерно 850 руб., кольпоскопия – в пределах 1500 руб. Самой дорогой процедурой считается биопсия – 2500 руб.
Медицина постоянно развивается, учёные находят новые методы диагностики, способные выявить опасные заболевания на ранних сроках формирования. Есть масса разных процедур, которые не требуют серьёзных затрат и сложных манипуляций по исследованию. Не стоит отказываться от плановых осмотров у гинеколога – это поможет определить рак на 1-2 стадии. Болезнь без наличия метастазов легко поддаётся лечению и гарантирует полное выздоровление.
источник
Рак маточной шейки среди онкопатологий половых органов занимает лидирующие позиции. Это злокачественное опухолевое заболевание, поражающее шеечные ткани преимущественно у 35-50-летних женщин.
Однако не исключена вероятность возникновения подобного онкопроцесса и у более молодых пациенток. Диагностика РШМ обладает важнейшим значением, потому как своевременное обнаружение и правильное определение характера патологии обеспечивают правильность лечения и благоприятно сказываются на прогнозах.
Онкопроцессы, которые характеризуются бессимптомным началом, специалисты считают весьма опасными. К таким патологиям относится и рак маточной шейки или цервикальный рак.
К сожалению, надежда на полное излечение онкопатологии оправдывается только при обнаружении и начале терапии рака на самой начальной стадии, поэтому знание первых признаков рака шейки матки крайне важно.
- О патологических процессах в организме говорит наличие слабости, анемии, чрезмерной утомляемости. Нередко наблюдается длительная беспричинная гипертермия, чаще всего носящая субфебрильный характер (37-38°С). Даже если женщина устает на работе и часто из-за этого испытывает слабость, то наличие температуры и признаков анемии должно подтолкнуть женщину к прохождению обследования.
- Важным признаком считаются влагалищные выделения, возникающие в промежутках между менструациями. У подобных выделений, как правило, бывает различный характер – кровянистые, прозрачные, желтоватые, зеленоватые, неприятно пахнущие либо без запаха, скудные или обильные – все это может указывать на развитие злокачественного процесса в шеечных тканях. Нередко подобные выделения носят периодический контактный характер и появляются после сексуального акта, после перетаскивания или поднятия тяжелых предметов, долгой ходьбы и пр. Иногда пациентки наблюдают появление влагалищных выделений после дефекации чрезмерно твердыми каловыми массами. При поздних стадиях заболевания выделения могут приобрести резко выраженное зловоние, обусловленное распадом опухолевых тканей.
- Болезненная симптоматика. В большинстве случаев болевой синдром указывает на активную распространенность опухоли на соседние органы либо ткани. Например, на сплетения нервных тканей либо на тазовые стенки. Болезненность может поселиться в области прямой кишки либо крестца, живота или поясничной зоны. Многие пациентки отмечают, что ощущают болевую симптоматику в левом бедре, которую специалисты связывают с появлением в тканях инфильтрата. В целом для болей при раке шейки характерна длительность, частота приступов и некупируемость.
На более поздних этапах злокачественного опухолевого процесса типично наличие функциональных нарушений в кишечнике и мочевом пузыре. Инфильтративные процессы приводят к расстройствам кишечной перистальтики, что проявляется частыми запорами, а когда карцинома прорастает в ткани кишечника, то формируются свищевые проходы.
Аналогичная картина происходит и с мочевым пузырем. Опухоль прорастает в его ткани, отчего женщина начинает чаще испытывать мочеиспускательные позывы.
Если инфильтрация носит более значительный характер, то развивается синдром остаточной мочи, когда мочевой пузырь не опорожняется полностью. Подобное нарушение обычно приводит к развитию циститов. При прорастании онкоклеточных структур в мочепузырные ткани также формируются свищевые ходы.
Маточный рак развивается под влиянием множества факторов, самыми распространенными из которых являются:
- Человеческий папилломавирус. Подобный фактор подкрепляется статистикой, согласно которой практически у всех пациентов в раковых клетках обнаруживается ВПЧ. Этот вирус распространяется половым путем;
- Длительное употребление гормональных контрацептивов. Если женщина более 5 лет принимала противозачаточные препараты гормонального происхождения, то вероятность возникновения цервикального рака многократно увеличивается. Однако прием гормональных контрацептивов профилактирует развитие онкопроцессов в яичниках и маточном теле;
- Зрелый возраст. По статистике, у дам 40-летнего возраста злокачественные процессы в шеечных тканях матки обнаруживаются в 20 раз чаще, нежели у пациенток 25 лет. К сожалению, цервикальный рак стал стремительно молодеть и с каждым годом данная онкопатология диагностируется у молодых пациенток все чаще;
- Частая перемена сексуальных партнеров десятикратно увеличивает вероятность развития цервикального рака;
- Ранняя половая жизнь. Если женщина начала регулярно вступать в сексуальные отношения в 14-17-летнем возрасте, то она рискует заболеть раком маточной шейки;
- Пренебрежение половой гигиеной. Если партнер не обрезан, то под его плотью имеются скопления смегмы, которая содержит вещества канцерогенного действия, способствующие возникновению рака;
- Табакокурение. В сигаретном дыме содержатся канцерогенные вещества, которые способны скапливаться на шеечных тканях и провоцировать онкологические процессы;
- Наследственно обусловленный фактор также актуален при РШМ. Если у женщины есть больные кровные родственницы, то вероятность заболеть раком маточной шейки у нее увеличивается.
Обычно рак шейки развивается вследствие воздействия сразу нескольких факторов, т. е. патология носит многофакторный характер.
Поскольку симптоматика на начальной стадии онкозаболевания отсутствует, то диагностика существенно затрудняется.
По сути, диагностический процесс начинается с визуального гинекологического осмотра и только потом специалист направляет пациентку на лабораторные, инструментальные и аппаратные диагностические процедуры вроде:
- Скрининга;
- Кольпоскопии;
- Гистероскопического исследования;
- Биопсии;
- Ультразвукового исследования;
- Ректоскопической и цистоскопической диагностики;
- Анализа на наличие ВПЧ;
- Исследования на наличие онкомаркеров;
- Магнитно-резонансной либо компьютерной томографии.
Гинекологический осмотр предполагает применение бимануального исследования или осмотра с гинекологическими зеркалами.
Эндофитный РШМ при визуальном осмотре проявляется изъязвлением наружного шеечного зева, а сама шейка становится более плотной и увеличивается. Экзофитная форма инвазивного цервикального рака проявляется при визуальном осмотре серыми некротическими участками и красными бугристыми образованиями на шейке.
Скринингом называют специальный анализ на рак рейки матки, который берется в процессе проведения гинекологического осмотра. Подобный анализ практикуется сравнительно давно, однако, раньше не все пациентки об этом знали и получали разъяснения.
У женщины берется безболезненный мазок, образцы которого отправляют в лабораторию, где специалисты подвергают его микроскопическому исследованию.
В результате исследования лаборант определяет внешний вид слизистых клеточных структур, выявляя наличие аномальных клеток.
Наиболее благоприятным временем для проведения цитологического скрининга считается середина цикла, однако, подобное условие не принципиально. Главное, в течение суток до забора мазка не пользоваться вагинальными свечами, лубрикантными и спермицидными контрацептивами, которые затрудняют микроскопическое исследование биоматериала.
Эта методика представляет собой диагностический осмотр при помощи специализированного прибора – кольпоскопа.
Это достаточно высокоинформативная диагностическая процедура, применяемая при подозрении на рак маточной шейки.
Такой метод исследования позволяет провести уточняющий диагноз. Наилучшее время для проведения подобной диагностики – после окончания менструации и до начала овуляции.
Кольпоскопическая диагностика считается полностью безопасной и не вызывает никаких последствий, однако, не рекомендуется проводить исследование кольпоскопом:
- В течение 2 послеродовых методов;
- В течение первого месяца после аборта;
- В течение нескольких месяцев после операции на шеечных тканях;
- При менструальных и прочих кровотечениях;
- При обширном воспалении, сопровождающемся выделениями гнойного происхождения.
В остальных случаях проведение кольпоскопической диагностики не имеет противопоказаний.
Для исследования цервикального канала нередко применяется гистероскопия или цервикоскопия. Процедура проводится в амбулаторных условиях с применением перидурального либо общего анестезирования.
В шейку матки вводится прибор – гистероскоп, представляющий собой фиброоптический зонд, через который специалист вводит необходимые манипуляторы, например, для биопсии и пр.
Нередко при подозрении на рак проводится биопсия, представляющая собой взятие на исследование подозрительного крохотного кусочка ткани. В зависимости от способа взятия биоматериала биопсия бывает кольпоскопической, клиновидной либо кюретажной.
Прицельная биопсия проводится в процессе обычного гинекологического осмотра. Пациентке водят кольпоскоп, а затем и манипулятор для взятия кусочка ткани. Процедура абсолютно не доставляет боли и занимает менее полминуты.
Подобная диагностическая процедура еще называется эндоцервикальной биопсией и предполагает соскребание ткани с небольшого участка маточной шейки специальным гинекологическим инструментом – кюреткой.
Подобная диагностическая процедура может проводиться несколькими способами:
- Петлевая эксцизионная биопсия считается весьма травматичной методикой, может привести к формированию рубцов на маточной шейке. Специалист вводит в шейку петлевидный манипулятор, через который идет ток. Этим инструментом он отслаивает патологическую ткань;
- Криоконизация. Вместо электрической петли, применяется жидкий азот, в остальном принцип аналогичен предыдущему методу;
- Радиоволновая конизация. Взятие биопсии проводится при помощи радиоволнового ножа.
Результаты биопсического исследования отличаются большей точностью, нежели при проведении онкоцитологии либо кольпоскопии.
Самой доступной диагностической процедурой является ультразвуковое исследование.
При подозрении на цервикальный рак исследованию подвергается малотазовая область и органы, в ней расположенные.
Рак шейки матки виден на УЗИ при различных способах исследования: трансректальным, трансвагинальным или трансабдоминальным.
При введении датчика через прямую кишку предварительно проводится очищение клизмой, а при исследовании через брюшную стенку пациентка предварительно должна выпить минимум литр жидкости.
Гинеколог оценивает внешние данные шейки, ее проходимость и эхогенность. На наличие онкопроцесса может указывать бочковидная форма шейки, ее неровные контуры или отклонение от оси по отношению к маточному телу и пр.
Если цервикальная злокачественная онкология носит неоперабельный характер, то возникает необходимость в проведении цистоскопии, позволяющей распознать масштабы распространения опухолевого процесса шейки матки. Исследование устанавливает степень прорастания опухоли в мочепузырные ткани.
Подобный диагностический метод позволяет правильно подобрать тактику лечения. Также цистоскопия проводится после предоперационной лучевой терапии. Аналогичное значение имеет и ректоскопия, помогающая определить степень прорастания карциномы в прямую кишку.
У женщин анализ на выявление ВПЧ берется посредством мазка из канала маточной шейки. Для этого используется одноразовая мягкощетинстая щеточка, внешне напоминающая кисточку от туши. Гинеколог вводит кисточку внутрь канала и вращает ее в разные стороны, извлекая необходимый биоматериал.
Биоматериал отпечатывают на стекло и изучают через микроскоп, а кисточку в специальном контейнере отправляют в вирусологическую исследовательскую лабораторию.
При подозрении на маточный рак наиболее информативным считается анализ на выявление онкомаркеров, а именно – на антиген плоскоклеточной карциномы (SCCA).
Практика показывает, что в 85% случаев шеечного рака концентрация этого антигена повышается. Также в диагностике РШМ применяются онкомаркеры вроде раковоэмбрионального антигена (РЭА), специфического тканевого полипептида (TPS) или CYFRA 21-1.
До проведения анализа на онкомаркеры примерно за 12 часов нужно прекратить кушать, а за трое суток – употреблять алкоголь и тяжелую пищу.
В день забора биоматериала нужно отказаться от табакокурения. 2-3 дня рекомендуется избегать физических перегрузок.
Примерно за неделю нужно прекратить прием лекарственных препаратов, а о необходимых лекарствах следует предупредить врача. Оптимальное время для забора крови – 7-11 часов.
Нормальные показатели онкомаркера SCC составляют 2,5 нг/мл. Если показатели выше, а метастазы отсутствуют, то существует вероятность рецидива патологии.
Если при повторном анализе обнаружилось повышение уровня онкомаркера, то это говорит о неблагоприятном прогнозе выживаемости онкобольной.
Анализ на онкомаркеры обладает особенными преимуществами:
- Его применяют для определения агрессивности опухоли и оценки выживаемости;
- Уровень антигена SCC обуславливается масштабами и стадией опухолевого процесса;
- Повторное проведение анализа позволяет определить наличие эффективности либо бесполезности проводимой терапии.
Часто случается, что раковое образование не вырабатывает данный антиген, поэтому и в крови он не обнаруживается, однако, онкопроцесс продолжает развиваться и прогрессировать.
При необходимости пациентку направляют на компьютерную или магнитно-резонансную томографию.
КТ является рентгенологической методикой и выдает детальное изображение тканей в поперечном срезе. Подобное исследование легко определяет масштабы распространения онкопроцесса в лимфоузловые структуры или внутренние органы.
МРТ представляет собой радиоволновое магнитное исследование. Такая диагностическая процедура особенно полезна при выявлении опухолевых процессов в малотазовых органах, поскольку отличается высокой информативностью.
Профессионально проведенная диагностика обеспечивает правильность и своевременность терапии, что повышает шансы пациентки на выживание, а иногда и полное излечение цервикального рака.
Видео об ранней диагностики рака шейки матки:
источник
Рак шейки матки – злокачественная опухоль, которая развивается в области шейки матки. Эта форма рака занимает одно из первых мест среди онкологических заболеваний половых органов. Рак шейки матки чаще всего возникает в возрасте 35-55 лет. Значительно реже он встречается у молодых женщин.
Ежегодно в мире заболевает около полумиллиона женщин. Причем риск развития болезни во многом зависит от расовой принадлежности. Например, латиноамериканки болеют в 2 раза чаще, чем европейки.
Это онкологическое заболевание женских половых органов можно успешно лечить на ранних стадиях. Часто ему предшествуют предраковые состояния (эрозия, дисплазия), избавившись от которых, удается предупредить появление рака.
Важно знать, что диагноз «рак шейки матки» — не приговор. Если женщина вовремя начала лечение, то она имеет отличные шансы на выздоровление. Более 90% опухолей в ранней стадии – излечимы. Современные методы позволяют сохранить матку и яичники. Таким образом, пациентки, которые успешно справились с болезнью, сохраняют свою сексуальность и могут успешно забеременеть.
Этот вирус вносит в ДНК клеток эпителия свои гены. Со временем это приводит к перерождению клеток. Они перестают созревать, теряют способность выполнять свои функции и могут только активно делиться. Это приводит к тому, что на месте одной мутировавшей клетки возникает раковая опухоль. Постепенно она прорастает в ближайшие органы и пускает метастазы в отдаленные участки тела, что приводит к тяжелым последствиям для организма.
Кроме вируса существует еще ряд факторов, которые могут вызвать появление злокачественного новообразования в шейке матки.
- Ранее начало половой жизни у девушек.
- Наличие большого количества сексуальных партнеров.
- Курение.
- Инфекции, передающиеся половым путем.
- Чрезмерное увлечение диетами.
- ВИЧ-инфекция.
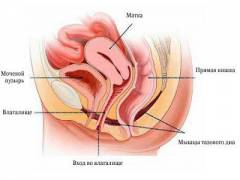
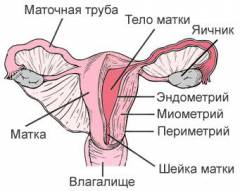
Спереди от матки находится мочевой пузырь, а позади ее прямая кишка. От смещения матку предохраняют эластичные связки. Они крепятся к стенкам таза или вплетаются в клетчатку.
Матка напоминает треугольник. Основание его обращено кверху, а нижняя суженая часть – шейка матки открывается во влагалище. В среднем матка имеет длину 7-8 см, ширину 3-4 см и толщину 2-3 см, полость матки 4-5 смі. У женщин до беременности матка весит 40 г, а у рожавших 80 г.
- Параметрий или околоматочная клетчатка. Это серозная оболочка, которая покрывает орган снаружи.
- Миометрий или средний мышечный слой, состоящий из переплетенных пучков гладких мышц. Имеет три слоя: наружный и внутренний – продольные и средний – круговой, в нем залегают кровеносные сосуды. Предназначение миометрия: защита плода во время беременности и сокращение матки при родах.
- Эндометрий или мукозный слой. Это внутренняя слизистая оболочка, которая густо пронизана кровеносными капиллярами. Его основная функция – обеспечить прикрепление эмбриона. Состоит из покровного и железистого эпителия, а также групп реснитчатых цилиндрических клеток. На поверхность этого слоя открываются протоки простых трубчатых желез. Эндометрий состоит из двух слоев: поверхностный функциональный отслаивается во время месячных, глубокий базальный слой отвечает за восстановление поверхностного.
Части матки
- Дно матки — верхняя выпуклая часть.
- Тело матки — средняя часть, имеет форму конуса.
- Шейка матки — нижняя, самая узкая часть.
Шейка матки
Нижняя суженая часть матки имеет вид цилиндра, сквозь который проходит цервикальный канал. Шейка матки состоит в основном из плотной эластичной ткани, богатой коллагеном и незначительного числа гладких мышечных волокон. Шейку матки условно разделяют на два отдела.
- Надвлагалищная часть находится выше влагалища
- Влагалищная часть входит в полость влагалища. Имеет толстые края (губы), которые ограничивают наружное отверстие цервикального канала. Он ведет из влагалища в полость матки.
Стенки канала шейки матки покрыты клетками цилиндрического эпителия, там же находятся и трубчатые железы. Они вырабатывают густую слизь, которая не дает микроорганизмам попасть из влагалища в матку. Также эту функцию выполняют гребни и складки на внутренней поверхности канала.
Шейка матки в нижней влагалищной части покрыта плоским неороговевающим эпителием. Его клетки заходят и в шеечный канал. Выше канал выстлан цилиндрическим эпителием. Такая картина наблюдается у женщин после 21-22 лет. У молодых девушек цилиндрический эпителий спускается ниже и покрывает влагалищную часть шейки матки.
Предлагаем вам ответы на вопросы относительно рака шейки матки, которые больше всего волнуют женщин.
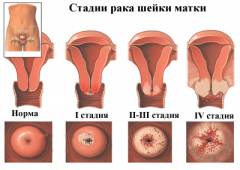
Раковые клетки находятся только на поверхности канала шейки матки, не образуют опухоль и не проникают вглубь тканей. Такое состояние называется цервикальной интраэпителиальной неоплазией.
Стадия I
Раковые клетки разрастаются и образуют опухоль, которая проникает вглубь тканей шейки матки. Новообразование не выходит за пределы органа, не распространяется на лимфоузлы.
Подстадия IА. Диаметр новообразования 3-5 мм, глубина до 7 мм.
Подстадия IB. Опухоль можно заметить невооруженным глазом. Проникает в соединительные ткани шейки матки на 5 мм. Диаметр составляет от 7 мм до 4 см.
Диагностируется только при микроскопическом исследовании цитологического мазка из цервикального канала. Если в этом анализе на онкоцитологию обнаруживаются атипичные (неправильные) клетки плоского эпителия, то рекомендуют произвести обследование с помощью колькоскопа. Это аппарат, который позволяет провести детальный осмотр, с выведением изображения на экран. А также тщательно обследовать шейку матки и сделать тесты на наличие рака.
Стадия II
Опухоль прорастает в тело матки и выходит за ее пределы. Она не распространяется на стенки малого таза и нижние отделы влагалища.
Подстадия IIA. Опухоль около 4-6 см в диаметре, видна при обследовании. Новообразование поражает шейку матки и верхние отделы влагалища. Не распространяется на лимфоузлы, не образовывает метастазов в отдаленных органах.
Подстадия IIВ. Новообразование распространяется на околоматочное пространство, но не затрагивает окружающие органы и лимфатические узлы.
Для диагностики назначают исследование с помощью колькоскопа, УЗИ органов малого таза. Также может потребоваться биопсия. Это взятие образца ткани с шейки матки. Эту процедуру проводят во время колькоскопии или самостоятельно. С помощью кюретки соскабливается часть эпителия из канала шейки матки. Еще один метод – клиновидная биопсия.
Выполняется с помощью электрической хирургической петли или скальпеля. Позволяет взять для анализа ткани из глубоких слоев.
Стадия III
Злокачественная опухоль распространилась на стенки малого таза и нижний отдел влагалища. Может поражать близлежащие лимфоузлы и нарушать отхождение мочи. Не затрагивает отдаленные органы. Опухоль может достигать крупных размеров.
. Новообразование проросло в нижнюю треть влагалища, но стенки малого таза не затронуты.
Подстадия IIIВ. Опухоль вызывает закупорку мочеточников, может поражать лимфатические узлы в малом тазу и обнаруживаться на его стенках.
Для диагностики применяют кольпоскопию, биопсию, компьютерную томографию. Последний метод основан на облучении рентгеновскими лучами. С их помощью сканер делает множество снимков, которые сопоставляются в компьютере и дают целостную картину изменений. Также информативна магнитно-резонансная томография. Работа томографа основана на действии радиоволн, которые в разной степени поглощают и высвобождают разные виды тканей.
Стадия IV
Опухоль достигла значительных размеров и широко распространилась вокруг шейки матки. Поражены ближние и отдаленные органы и лимфатические узлы.
Подстадия IVA. Метастазы распространились на прямую кишку и мочевой пузырь. Лимфоузлы и отдаленные органы не затронуты.
Подстадия IVВ. Поражены отдаленные органы и лимфоузлы.
Для диагностики используют визуальный осмотр, эндоскопию кишечника, компьютерную томографию или магнитно-резонансную томографию для определения размеров новообразования. Для того чтобы выявить отдаленные метастазы назначается позитронно-эмиссионная томография. В организм вводится глюкоза с радиоактивным атомом. Он концентрируется в раковых клетках опухоли и метастазов. Такие скопления потом выявляют с помощью специальной камеры.

Визуальный осмотр. Осмотр влагалища и нижнего отдела шейки матки с помощью гинекологических зеркал. На этом этапе врач берет мазки содержимого влагалища на микрофлору и на наличие раковых клеток (онкоцитология).
Если есть необходимость провести более тщательный осмотр, назначается кольпоскопия. Она проводится с помощью инструмента, снабженного увеличительными линзами и осветительным элементом. Процедура безболезненна и позволяет провести специальные тесты для обнаружения раковых клеток и взять образец ткани для анализа. Во время исследования врач может заметить участок слизистой, который отличается по цвету от окружающих тканей или возвышаться над ними.
Если опухоль развивается в толще стенок матки (эндофитно), то орган увеличивается в размерах и имеет бочкообразную форму. В том случае, когда рост опухоли направлен наружу (экзофитно), то при обследовании врач видит разрастания похожие на цветную капусту. Это округлые образования серо-розового цвета, которые начинают кровоточить при прикосновении. Также опухоль может иметь вид гриба на ножке или быть похожей на язву.

Анализ берут шпателем или щеткой Валлаха со слизистой шейки матки. Потом материал в специальном контейнере отправляют в лабораторию. Там образец наносят на предметное стекло и проводят исследование особенностей клеток (цитологическое). Результат будет готов через 7 дней.
Анализ берут не ранее чем на пятый день с момента начала цикла и не позже, чем за 5 дней до начала менструации. За сутки перед посещением гинеколога нужно воздержаться от половых контактов и спринцевания.
Для диагностики рака шейки матки существует еще несколько анализов.
- Цитология на атипичные клетки. Это взятие образца содержимого цервикального канала. Под микроскопом определяется наличие в нем раковых клеток.
- Thin Prep-метод или жидкостная цитология. Заключается в приготовлении особых тонкослойных цитологических препаратов.
- ВПЧ-тест «двойной генной ловушки». Позволяет диагностировать не саму опухоль, а степень зараженности вирусом папилломы человека и степень риска развития рака.
В заключение еще раз подчеркнем, как важно своевременно посещать гинеколога. Профилактический визит к врачу 1 раз в полгода надежно защитит вас от развития раковой опухоли и поможет сохранить здоровье.
Плоскоклеточный рак шейки матки – это злокачественная опухоль, которая развивается из клеток плоского эпителия, покрывающего влагалищную часть канала шейки матки. Он составляет 80-90% всех случаев. Этот вид заболевания встречается значительно чаще, чем железистая форма рака (аденокарцинома).
К появлению этой формы рака приводит мутация в клетках плоского эпителия. К превращению нормальных клеток в раковые может привести заражение папилломавирусом человека, наличие полипов и эрозий шейки матки. Также причиной могут стать воспалительные процессы и спираль, которую используют, как средство контрацепции.
Действие этих факторов приводит к травматизации и воспалению клеток плоского эпителия. Это вызывает сбой в структуре ДНК, которая отвечает за передачу генетической информации дочерним клеткам. В результате, при делении образуется не типичная клетка плоского эпителия, которая может выполнять свои функции, а незрелая раковая. Она способна только делиться и производить подобных себе.
Плоскоклеточный рак имеет три стадии:
- низкодифференцированный плоскоклеточный рак – незрелая форма, опухоль мягкая, мясистая, активно разрастается.
- плоскоклеточный неороговевающий рак – промежуточная форма, отличается самыми разнообразными проявлениями.
- плоскоклеточный ороговевающий рак – зрелая форма с твердой плотной консистенцией, начало формирования опухоли.
Рак плоского эпителия может проходить в разных формах. Так раковые клетки образовывают опухоль в виде небольших округлых образований – раковых жемчужин. Могут принимать форму гриба или бородавок, покрытых эпителием сосочков. Иногда опухоль имеет вид небольших язв на оболочке шейки матки.
Если рак удалось выявить на ранних стадиях, то он хорошо поддается лечению. Проводят операцию по удалению опухоли и курс химиотерапии для предупреждения образования новых очагов болезни. В этом случае удается сохранить матку и в будущем женщина может выносить и родить ребенка.
Если момент упущен, и опухоль проросла в ткани матки, то потребуется удалить ее и, возможно, придатки. Для закрепления результатов лечения назначают химио- и лучевую терапию. Серьезная опасность для жизни и здоровья возникает у больных с четвертой стадией рака, когда появились вторичные очаги раковой опухоли в ближних и отдаленных органах.
Важны регулярные визиты к гинекологу.
- 2 раза в год необходимо посещать врача. Гинеколог возьмет мазки на флору из влагалища.
- раз в год желательно пройти кольпоскопию, для тщательного исследования состояния шейки матки.
- 1 раз в 3-4 года проводится цитологическое исследование на атипические клетки. Этот РАР-тест позволяет определить предраковое состояние слизистой или наличие раковых клеток
- При необходимости врач назначит биопсию. Взятие маленького кусочка слизистой для проведения тщательного исследования.
Особенно важно проходить эти обследования женщинам, которые больше других рискуют заболеть раком шейки матки.
Основные факторы риска:
- Раннее начало половой жизни и ранняя беременность. В группу риска попадают те, кто часто вступал в сексуальные контакты до 16 лет. Это связано с тем, что в юном возрасте эпителий шейки матки содержит незрелые клетки, которые легко перерождаются.
- Большое количество сексуальных партнеров на протяжении жизни. Американские исследования показали, что у женщины, которая за свою жизнь имела более 10 партнеров, риск развития опухоли возрастает в 2 раза.
- Венерические заболевания, а особенно вирус папилломы человека. Вирусные и бактериальные венерические заболевания вызывают мутации клеток.
- Длительный прием оральных противозачаточных средств вызывает гормональный сбой в организме. А нарушение баланса плохо сказывается на состоянии половых органов.
- Курение. В табачном дыму содержатся канцерогены – вещества, которые способствуют превращению здоровых клеток в раковые.
- Длительные диеты и неправильное питание. Недостаток в пище антиоксидантов и витаминов повышает вероятность мутации. В этом случае клетки страдают от атак свободных радикалов, которые считаются одной из причин рака.
- Наличие постоянного сексуального партнера и регулярная половая жизнь значительно снижают вероятность возникновения опухоли и других болезней половой сферы.
- Также очень важный момент — использование презервативов для предупреждения заражения вирусом папилломы человека (ВПЧ). Хотя эти средства не дают абсолютной гарантии, но они снижают риск заражения на 70%. Кроме того, использование презерватива защищает от венерических заболеваний. По статистике, после перенесенных венеризмов значительно чаще происходят мутации в клетках половых органов.
- Если произошел незащищенный презервативом половой контакт, то рекомендуется пользоваться средством Эпиген-интим для гигиены внутренних и наружных половых органов. Оно имеет противовирусное действие и способно предупредить заражение.
- Большую роль играет соблюдение правил личной гигиены. Для сохранения нормальной микрофлоры половых органов и поддержания местного иммунитета, желательно пользоваться интим-гелями с молочной кислотой. Это важно для девушек после наступления половой зрелости. Выбирайте средства, которые содержат минимальное количество ароматизаторов.
- Отказ от курения – важная часть профилактики. Курение вызывает сужение сосудов и нарушает кровообращение в половых органах. Кроме того в табачном дыму содержатся канцерогены – вещества, которые способствуют превращению здоровых клеток в раковые.
- Отказ от оральных контрацептивов. Длительный прием противозачаточных средств может вызвать нарушения гормонального фона у женщин. Поэтому недопустимо самостоятельно определять, какие таблетки принимать для предотвращения беременности. Это должен делать врач после обследования. Гормональные нарушения, вызванные другими факторами, также могут стать причиной опухоли. Поэтому необходимо обратиться к врачу, если вы заметили сбой менструального цикла, повышенное оволосение, после 30 появилась угревая сыпь или вы стали набирать вес.
- Некоторые исследования выявили связь рака шейки матки с травмами, которые были получены в результате гинекологических манипуляций. Сюда относят аборты, травмы при родах, постановку спирали. Иногда в результате таких травм может образоваться рубец, а его ткань склонна к перерождению и может стать причиной опухоли. Поэтому важно доверять свое здоровье только квалифицированным специалистам, а не частным врачам, в репутации которых вы сомневаетесь.
- Лечение предраковых состояний, таких как дисплазия и эрозия шейки матки, позволяют предупредить развитие опухоли.
- Правильное питание. Необходимо употреблять достаточное количество свежих овощей и фруктов, больше круп, содержащих сложные углеводы. Рекомендуется избегать продуктов, в которых содержится большое количество пищевых добавок (Е).
В качестве специфической профилактики разработана вакцина против вируса, вызывающего рак шейки матки.
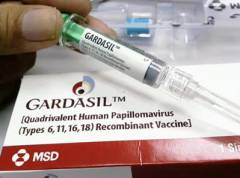
Препарат содержит похожие на вирусы частицы (белки), которые в организме человека вызывают выработку антител. В составе вакцины нет вирусов, которые могли бы размножаться и провоцировать болезнь. Средство не применяется для лечения рака шейки матки или папиллом на гениталиях, его нельзя вводить зараженным женщинам.
Гардасил призван защитить организм от вируса папилломы человека. Научно доказано, что его разновидности 6, 11,16,18 вызывают появление папиллом (бородавок) на половых органах, а также рака шейки матки и влагалища.
Прививка против рака шейки матки гарантирует иммунитет на протяжении трех лет. Она рекомендована девочкам в возрасте 9-17 лет. Это связано с тем, что по статистике, женщины у которых раковая опухоль обнаружена после 35 лет, заразились ВПЧ в возрасте 15-20 лет. А с 15 до 35 лет вирус находился в организме, постепенно вызывая превращение здоровых клеток в раковые.
Прививка делается в три этапа:
- В назначенный день
- Через 2 месяца после первой дозы
- Через 6 месяцев после первого введения
Для приобретения длительного стойкого иммунитета необходимо повторить введение вакцины в 25-27 лет.
Препарат выпускается старейшей немецкой фармацевтической корпорацией Merck KGaA. И к сегодняшнему дню уже использовано более 50 млн. доз. В 20 странах эта вакцина включена в национальный календарь прививок, что говорит о ее признании в мире.
До сих пор ведутся споры по поводу безопасности этого средства и целесообразности его введения подросткам. Были описаны тяжелые случаи побочных эффектов (анафилактический шок, тромбоэмболия) и даже летальные исходы. Соотношение составляет одна смерть на миллион сделанных прививок. В то время, когда от рака шейки матки ежегодно умирает более 100 000 женщин. Исходя из этого те, кто не сделал прививку, рискуют намного больше.
Производители провели расследование, в ходе которого было доказано, что процент осложнений при прививке против рака шейки матки не превышает соответствующий показатель в других вакцинах. Разработчики заявляют, что многие случаи смерти были вызваны не самим препаратом, а пришлись на период после его введения и связаны с другими факторами.
Противники вакцинации против рака шейки матки утверждают, что нет смысла делать прививку девочкам в столь раннем возрасте. С этим доводом трудно не согласиться. В 9-13 лет девочки обычно не ведут активную сексуальную жизнь, а иммунитет сохраняется только 3 года. Поэтому имеет смысл перенести вакцинацию на более поздний срок.
Сведенья, что Гардасил плохо влияет на репродуктивную систему и является «частью теории заговора для стерилизации славян» — выдумка любителей сенсаций. Это показал многолетний опыт использования препарата в США, Нидерландах и Австралии. У женщин, которые были привиты Гардасилом, проблемы с оплодотворением возникали не чаще чем у их сверстниц.
Значительная стоимость вакцины (около 450 долларов за курс) сильно ограничивает количество женщин, которые смогут сделать прививку за свои деньги. Трудно спорить, что корпорация-производитель получает огромные прибыли. Но препарат, который действительно может защитить от развития раковой опухоли, стоит этих денег.
Подводя итоги, отметим, что Гардасил является эффективным средством профилактики появления рака шейки матки. А процент осложнений не больше, чем у вакцин против гриппа или дифтерии. Исходя из этого, можно порекомендовать проводить вакцинацию тем молодым женщинам, которые попадают в группу риска. Это необходимо делать в 16-25 лет, когда возрастает вероятность заражения ВПЧ. Вакцинацию можно проводить после тщательного медицинского обследования, если в ходе него не было обнаружено серьезных болезней.
источник