Основная опасность, которую несет в себе отклонение от нормы холестерина (ХС) в крови, состоит в большой вероятности развития атеросклероза, ведущего к серьезным осложнениям в организме. Поэтому сдача данного анализа является очень важным элементом медицинского обследования, позволяющего спрогнозировать риск возникновения атеросклероза и его отклонений от нормы.
Для того, чтобы установить, повышен или понижен у больного уровень (ХС), необходимо провести развернутый биохимический анализ крови на холестерин, который называется в медицине липидограммой.
Это полный комплекс исследования крови, позволяющий определить уровень общего ХС, коэффициент атерогенности, триглицеридов и липопротеидов всех 3-х групп (ЛПВП, ЛПНП и ЛПОНП). Однако, роль каждого из этих показателей совершенно различна, а потому, по общему холестерину о патологии судить не принято.
Для определения возможных отклонений ХС в крови, берется кровь из вены, и проводится липидограмма. В настоящее время, в медицине выделяют несколько видов холестерина, показатели которого, и составляют общую картину происходящего, аименно:
- Общий ХС – холестерол, являющийся основным элементом в липидограмме. Он бывает эндогенным — синтезируется, как правило, в клетках печени, и экзогенным — проникает в организм человека извне, преимущественно с приемом пищи.
- ЛПВП – липопротеиды, имеющие высокую плотность. Так же принято называть «хороший» ХС или альфа-холестерин. ЛПВП в данном случае выполняет очень важную функцию – вывод свободного ХС из клеток.
- ЛПНП – липопротеиды, имеющие низкую плотность. Так же принято называть бета-холестерин или «вредный» ХС. Считается опасным атерогенным показателем (большой риск развития атеросклероза). Примечательно, что даже в случае, когда показатели общего ХС будут стабильными, при повышенном ЛПНП, существует большая вероятность формирования атеросклероза, и может присутствовать дисфункция жирового обмена.
- ЛПОНП – липопротеиды, обладающие очень низкой плотностью. Данный показатель крайне редко используется в медицинской практике. Однако он больше всего актуален в тех случаях, когда у больного существует редкая форма дислипидемии. В некоторых случаях ЛПОНП применяется вместо ЛПНП, когда анализ на ХС сдается не на голодный желудок.
- КА – коэффициент атерогенности. Данный показатель рассчитывается не посредством исследования крови, а путем анализа всех остальных показателей крови. Чем выше окажется коэффициент, тем выше риск возникновения атеросклероза.
- ТГ – триглицериды. Главная функция этого показателя крови при исследовании ХС – энергетическая. Чем выше содержание ТГ в крови, тем выше риск возникновения атеросклероза.
Все выше перечисленные параметры крови и являются частью липидограммы.
Основные показания для исследования крови на ХС заключаются в следующем:
- сбои в работе липидного обмена;
- атеросклеротические патологии в сосудах;
- оценка функций печени;
- сердечнососудистые патологии;
- хронические или инфекционные заболевания;
- болезни почек;
- эндокринные патологии;
- инфаркт или инсульт;
- диабет;
- подагра;
- атеросклероз;
- ожирение;
- гипотиреоз;
- алкоголизм;
- в качестве профилактики.
Кроме того, завышенный уровень ХС может быть следствием генетической расположенности больного. Так же нужно знать, что не только повышенный, но и пониженный ХС может вызвать сбои в работе организма больного. Оба варианта опасны для здоровья любого человека.
В любом случае, только в биохимическом анализе крови, который проводится посредством липидограммы, можно в полной мере выявить малейшие отклонения от нормы ХС в крови.
По сути, липидограмма является крайне простой процедурой, которая нередко назначается в медицинских учреждениях. Однако для того, чтобы получить максимально точные данные, необходимо соблюдение ряда обязательных требований:
- отказаться от курения за несколько часов до проведения лабораторного исследования;
- за 16 часов до исследования отказаться от жирной, острой, сладкой, соленой и пряной пищи;
- как минимум, за сутки, не употреблять спиртные напитки;
- накануне исследования, с вечера, отказаться от приема какой-либо пищи;
- поскольку некоторые медикаменты имеют свойство увеличивать или понижать уровень ХС в крови, следует проконсультироваться по этому поводу со своим лечащим доктором. Это важный момент, так как лекарства могут существенно исказить реальную картину исследования;
- перед тем, как сдавать анализ на холестерин, стоит за сутки побеспокоиться о том, чтобы у больного был стабильный эмоциональный фон. Проще говоря, надо постараться не нервничать и не переживать, а так же постараться исключить какие-либо физические нагрузки;
- не стоит принимать пищу, как минимум, за шесть часов до проведения анализа;
- за 15-20 минут до анализа, следует присесть, отдохнуть и перевести дыхание;
- стоит отказаться от физиотерапии, КТ, рентгенограммы или МРТ за сутки до исследования;
- нужно учитывать, что менструальный цикл женщины, никаким образом не влияет на показания предстоящих анализов;
- не стоит употреблять кофейные напитки, чаи и даже соки, как минимум, часов за 6 до сдачи крови. Если хочется пить, можно употреблять простую воду.
Если придерживаться этих рекомендаций, то уже через 1-3 дня можно будет получить максимально достоверные данные по исследованию крови на ХС.
Лабораторные сотрудники, занимающиеся расшифровкой данных липидограммы, всегда учитывают персональные показатели пациента:
Недавно я прочитала статью, в которой рассказывается о натуральном сиропе Холедол для снижения холестерина и нормализации сердечно-сосудистой системы. При помощи данного сиропа можно БЫСТРО снизить ХОЛЕСТЕРИН, восстановить сосуды, устранить атеросклероз, улучшить работу сердечно-сосудистой системы, очистить кровь и лимфу в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: перестало беспокоить сердце, начала лучше себя чувствовать, появились силы и энергия. Анализы показали снижение ХОЛЕСТЕРИНА до НОРМЫ. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
- его пол;
- наличие ожирение, в случае его присутствия – стадию;
- возрастные параметры;
- врожденную расположенность больного к сердечнососудистым заболеваниям;
- присутствие дисфункции в обмене углеводов;
- уровень АД;
- сопутствующие патологии почек или печени;
- вынашивание плода;
- прием медикаментов;
- наличие пагубных привычек (злоупотребление спиртным, курение, пристрастие к острой и жирной пище).
Лишь с учетом всех перечисленных факторов можно сделать максимально точный прогноз при проведении анализа на холестерин в крови.
Сразу стоит отметить, что в различных медицинских учреждениях существуют персональные тесты и методики определения нормы ХС в крови, а потому, итоговые данные могут немного отличаться.
Но независимо от этого, анализ холестерина ЛПНП измеряется везде одинаково – миллимоль на литр, и, реже – миллиграмм на децилитр. Именно показатель ЛПНП является главным определителем всего холестерина в организме человека, например:
Нормальный показатель ЛПНП у детей:
- у новорожденных – допускается не более 3.0 мм/л;
- у девочек/мальчиков 5-10 лет – допускается 1.76-3.63/1.63-3.34;
- у девочек/мальчиков 10-15 лет – допускается 1.76-3.52/1.66-3.44.
Нормальный показатель ЛПНП у взрослых:
- мужчины/женщины 25-30 лет – допускается 1.81-4.27/1.84-4.25;
- мужчины/женщины 30-35 лет – допускается 2.02-4.79/1.81-4.04;
- мужчины/женщины 35-40 лет – допускается 2.10-4.90/1.94-4.45;
- мужчины/женщины 40-45 лет – допускается 2.25-4.82/1.92-4.51;
- мужчины/женщины 45-50 лет – допускается 2.51-5.23/2.05-4.82;
- мужчины/женщины 50-55 лет – допускается 2.31-5.10/2.28-5.21.
Нормальный показатель ЛПНП для подростков:
Изучив методы Рената Ачкурина по восстановлению сосудов и их очистки от ХОЛЕСТЕРИНА, а также профилактике ИНФАРКТОВ и ИНСУЛЬТОВ — мы решили предложить его и вашему вниманию .
Нормальный показатель ЛПНП у людей преклонного возраста:
- мужчины/женщины от 55 до 60 лет – допускается 2.28-5.26/2.59-5.80;
- у мужчин/женщин 60-65 – допускается 2.15-5.44/2.59-5.80;
- у мужчин/женщин 65-70 лет – допускается 2.54-5.44/2.38-5.72;
- у мужчин/женщин старше 70 лет – допускается 2.28-4.82/2.49-5.34.
В любом случае, чтобы правильно расшифровать полученные данные, потребуется квалифицированная консультация специалиста.
Важно отметить, что существуют небольшие погрешности определения ХС в крови при проведении липидограммы. Причем для каждого отдельного человека существуют свои персональные нормы ХС в крови в зависимости от его индивидуальных особенностей (пол, возраст, наличие сопутствующих заболеваний, врожденная расположенность и т.д.). Однако нормой липидного спектра считаются следующие показатели:
- Общий ХС — считается приемлемым, если он не превышает 5.6 мм/л.
- ЛПВП — в пределах от 1.03 до 1.55, если же данный показатель окажется меньше одной единицы, то это свидетельствует о большой вероятности формирования атеросклероза. Чем выше показатель, тем обнадеживающе выглядит ситуация.
- КА — должно быть в рамках от 2.2 до 3.5, если же показатель выходит за эти рамки, то это говорит лишь о том, что в организме человека «плохие» липопротеины начинают преобладать над «хорошими», и это грозит атеросклерозом.
- ЛПНП — не выше 3.6, если же эта цифра достигает рубежа 4.5 мм/л, это свидетельствует о том, что у человека в организме происходит сильный процесс развития атеросклероза.
- ТГ — не более 2.25, а если этот параметр начинает сильно расти, это свидетельствует о возникновении патологических процессов в организме пациента.
- ЛПОНП — должна составлять не выше 1.63.
С возрастом уровень холестерина существенно изменяется, но данный процесс у разных полов протекает совершенно по-разному. Поэтому так важно всегда следить за данным показателем, и периодически сдавать анализы на определение уровня холестерина.
Любое отклонение от установленной нормы, независимо от того, будет оно в большую или меньшую сторону, требует незамедлительного устранения, так как в противном случае, подобные отклонения могут спровоцировать необратимые последствия для здоровья.
Если биохимия выявила отклонения в большую сторону, то основными факторами, спровоцировавшими эту проблему, могут служить:
- переизбыток массы тела, иначе говоря, обычное ожирение;
- усиленные физические нагрузки, или, наоборот, малоактивный образ жизни;
- преклонный возраст;
- пагубные привычки: алкоголизм и курение;
- генетическая предрасположенность;
- патологии печени и почек;
- ишемия сердца;
- нервная анорексия;
- продолжительные стрессы;
- продолжительный прием медикаментов определенной группы;
- послужить причиной повышения ХС может беременность;
- неправильное питание: очень жирная, острая или пряная пища, употребляемая в ежедневном рационе;
- заболевания щитовидки;
- диабет;
- панкреатит.
Если у больного имеется предрасположенность к вышеописанным факторам, то не стоит игнорировать подобные состояния. Нужно понимать, что завышенные показатели холестерина в анализе крови могут лишь усугубить состояние со временем и привести к таким осложнениям, как:
- развитие атеросклероза;
- инсульт;
- инфаркт;
- ишемия;
- последние стадии ожирения;
- диабет;
- патологии, связанные с гипофизом мозга;
- заболевания печени или почек;
- патологии кровеносных сосудов;
- гипертония;
- стенокардия.
Более того, присутствие подобных патологий в организме человека, увеличивается вероятность повышения ХС в крови.
Низкое содержание ХС в крови встречается гораздо реже. Тем не менее, это состояние так же опасно, как и увеличение уровня ХС. Основными причинами, которые могут поспособствовать понижению холестерина, служат:
- тиф сыпной;
- продолжительное недоедание или голодание;
- заболевания печени;
- патологии легких;
- анемия;
- талассемия;
- поражения кожи, например, сильные ожоги;
- продолжительное лихорадочное состояние;
- физическое истощение;
- сепсис;
- гнойные процессы в тканях;
- проблемы с ЦНС;
- сердечная недостаточность;
- затянувшиеся инфекционные процессы в организме;
- миеломная болезнь;
- неправильное питание с низким содержанием углеводов, холестерина и полезных жиров;
- продолжительный прием фармакологических препаратов (например, гормоны, эстрогены и т.д.) и лекарств, способствующих понижению ХС;
- непомерные физические нагрузки;
- врожденная расположенность;
- анорексия.
Своевременное выявление заниженного уровня ХС в крови поможет избежать осложнений, в частности, описанных выше. Более того, нехватка холестерина в крови может спровоцировать такие последствия, как;
- остеопороз;
- психические и нервные расстройства;
- ожирение;
- бесплодие;
- понижение либидо;
- диабет;
- инсульт геморрагический;
- гипертиреоз;
- нехватка питательных веществ и витаминов в организме;
- расстройства пищеварения;
- слабоумие;
- расстройство памяти;
- болезнь Альцгеймера;
- агрессия;
- нестабильный эмоциональный фон, спровоцированный дефицитом холестерина, может привести человека к самоубийству.
Независимо от того, повышен ХС или понижен, его обязательно нужно приводить в норму, поскольку любое отклонение может, в любой момент, спровоцировать патологические процессы в организме, которые могут стать весьма опасны для жизни.
источник
Холестерол общий (холестерин) – жироподобное вещество, необходимое организму для нормального функционирования клеток, переваривания пищи, создания многих гормонов. При избытке холестерола (холестерина) увеличивается риск появления бляшек в артериях, которые могут приводить к их закупорке и вызывать инфаркт или инсульт.
Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Колориметрический фотометрический метод.
Какой биоматериал можно использовать для исследования?
Венозую, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Холестерол (ХС, холестерин) – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества – «холестерол» (окончание «-ол» указывает на принадлежность к спиртам), однако в массовой литературе получило распространение наименование «холестерин», которым мы будем пользоваться в дальнейшем в этой статье. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, которые входят в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерин + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ХС ЛПНП и ХС ЛПОНП считаются «плохими» видами холестерина, так как они способствуют образованию бляшек в артериях, ХС ЛПВП, напротив, называют «хорошим», так как составе ЛПВП удаляются избыточные количества холестерина.
Анализ на общий холестерол (холестерин) измеряет суммарное количество холестерина (и «плохого», и «хорошего»), циркулирующего в крови в виде липопротеинов.
В печени производится достаточное для нужд организма количество холестерина, однако часть поступает с пищей, в основном с мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много холестерин-содержащей пищи, то уровень холестерина в крови может повышаться и причинять вред организму. Избыточные количества холестерина откладываются в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Для чего используется исследование?
- Чтобы оценить риск развития атеросклероза и проблем с сердцем.
- Для профилактики многих заболеваний.
Когда назначается исследование?
- Не реже одного раз в 5 лет всем взрослым старше 20 лет (обычно он входит в перечень стандартного набора тестов при профилактических осмотрах).
- Вместе с анализами на ХС ЛПНП, ХС ЛПОНП, ХС ЛПВП, триглицериды и с коэффициентом атерогенности – это так называемая липидограмма.
- Несколько раз в год, если предписана диета с ограничением животных жиров и/или принимаются лекарства, снижающие уровень холестерина (чтобы проверить, достигает ли человек целевого уровня холестерина и, соответственно, снижается ли риск сердечно-сосудистых заболеваний).
- Если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- определенный возрастной период (мужчины старше 45 лет, женщины старше 55 лет),
- повышенное артериального давление (140/90 мм. рт. ст и выше),
- повышенный уровень холестерина или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65 лет),
- ишемическая болезнь сердца,
- перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
- В 2-10 лет ребенку, в семье которого у кого-то были заболевания сердца в молодом возрасте или повышенный холестерин.
Референсные значения (норма холестерина): 2,9 — 5,2 ммоль/л.
Понятие «норма» не вполне применимо по отношению к уровню общего холестерина. Для разных людей с разным количеством факторов риска норма холестерина будет отличаться. Тест на общий холестерол (холестерин) используется для определения риска возникновения сердечно-сосудистых заболеваний, однако, чтобы определить этот риск для конкретного пациента наиболее точно, необходимо оценить все предрасполагающие факторы.
Причины повышения уровня общего холестерина (гиперхолестеринемии)
Гиперхолестеринемия может быть результатом наследственной предрасположенности (семейная гиперхолестеринемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
У взрослых при профилактическом обследовании результаты распределяются в три группы по степени риска возникновения сердечно-сосудистых заболеваний:
- приемлемый уровень холестерина – ниже 5,2 ммоль/л – низкий риск;
- пограничный уровень – 5,2-6,2 ммоль/л – средний риск (в этом случае дополнительно может быть назначено определение так называемого липидного профиля (липидограммы), чтобы определить, за счет какой фракции холестерина повышен его общий уровень – ЛПНП («плохой») или ЛПВП («хорошей»);
- высокий уровень холестерина – больше 6,2 ммоль/л – высокий риск (опять же может быть назначен липидный профиль – для уточнения причины повышения общего холестерина).
Уровень холестерина является лишь одним из факторов риска сердечно-сосудистых заболеваний. Общая оценка этого риска осуществляется с учетом всех параметров, включая наличие сердечно-сосудистых заболеваний у пациента или его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирение и др. Для пациентов, у которых присутствуют подобные факторы, целевые уровни общего холестерина составляют меньше 4 ммоль/л. Для более точного определения риска возникновения сердечно-сосудистых заболеваний назначают тест на холестерин липопротеинов низкой плотности (ХС ЛПНП).
Перед назначением лечения необходимо исключить другие причины повышения общего холестерина:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатит, цирроз) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.
Причины понижения уровня общего холестерина (гипохолестеринемии)
- Наследственность.
- Тяжелое заболевание печени.
- Онкологические заболевания костного мозга.
- Повышенная функция щитовидной железы (гипертиреоз).
- Нарушения всасывания в кишечнике.
- Фолиево- или B12-дефицитная анемия.
- Распространенные ожоги.
- Туберкулез.
- Острые заболевания, острые инфекции.
- Хроническая обструктивная болезнь легких.
Что может влиять на результат?
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень общего холестерина:
- беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
- длительное голодание,
- сдача крови в положении стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень общего холестерина:
- сдача крови в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с высоким содержанием полиненасыщенных жирных кислот.
- Анализ на холестерин необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции перед измерением холестерина следует подождать как минимум 6 недель.
- В США холестерин измеряется в миллиграммах на децилитр, в России и в Европе – в миллимолях на литр. Пересчет осуществляется по формуле: ХС (мг/дл) = ХС (ммоль/л) × 38,5 или ХС (ммоль/л) = ХС (мг/дл) х 0,0259.
источник
Холестерин – это один из важнейших ферментов, присутствующих в организме. В последнее время стало модным следить за уровнем холестерина, и избегать потребления в пищу продуктов, его содержащих. Оправдан ли подобный подход с точки зрения медицинской науки?
Прежде всего, стоит отметить, что холестерин не является веществом, который доставляет человеку один лишь вред. Холестерин – это естественное для организма вещество, принимающее участие во многих биохимических процессах. Прежде всего, на его основе происходит синтез многих гормонов, в частности, половых гормонов – мужского гормона тестостерона и женских гормонов-эстрогенов, гормона надпочечников – кортизола.
Также следует учесть, что холестерин является строительным материалом для клеток. В частности, он входит в состав клеточных мембран. Особенно много его в эритроцитах. Также он содержится в значительных количествах в клетках печени и головного мозга. Кроме того, холестерин играет важную роль в пищеварении, участвуя в процессе образования желчных кислот. Холестерин влияет на синтез витамина D в коже и способствует поддержанию высокого уровня иммунитета.
Большая часть холестерина в организме не находится в свободном состоянии, а связана с особыми белками – липопротеинами и образует липопротеиновые комплексы. Вообще по химическому строению холестерин является чем-то средним между жирами и спиртами и относится к химическому классу жирных спиртов. По многим свойствам он сходен с желчью. Отсюда и происходит его название, означающее в переводе с греческого «твердая желчь».
Таким образом, холестерину хватает полезной работы в организме. И, тем не менее, правы ли те, кто утверждает, что холестерин вредит здоровью? Да, правы, и вот почему.
Весь холестерин делится на две основные разновидности – это липопротеины высокой плотности (ЛПВП) или так называемый альфа-холестерин и липопротеины низкой плотности (ЛПНП). Обе разновидности имеют свой нормальный уровень в крови.
Холестерин первого типа принято называть «хорошим», а второго – «плохим». С чем связана подобная терминология? С тем, что липопротеины низкой плотности склонны откладываться на стенках сосудов. Именно из них состоят атеросклеротические бляшки, которые могут закрыть просвет сосудов и вызвать такие тяжелые сердечно-сосудистые заболевания, как ишемическая болезнь сердца, инфаркт и инсульт. Однако это случается лишь в том случае, если в крови в избытке присутствует «плохой» холестерин и норма его содержания превышена. Кроме того ЛПВП ответственны за удаление ЛПНП из сосудов.
Стоит отметить, что деление холестерина на «плохой» и «хороший» довольно условно. Даже ЛПНП чрезвычайно важны для функционирования организма, и если их из него убрать, то человек просто не сможет жить. Речь идет лишь о том, что превышение нормы ЛПНП гораздо опаснее, чем превышение ЛПВП. Также важен такой параметр, как общий холестерин – количество холестерина, в котором учитываются все его разновидности.
Как холестерин оказывается в организме? Вопреки распространенному мнению, большая часть холестерина генерируется в печени, а не поступает в организм вместе с пищей. Если рассматривать ЛПВП, то этот тип липидов практически целиком формируется в этом органе. Что касается ЛПНП, то тут все сложнее. Примерно три четверти «плохого» холестерина образуется также в печени, а вот 20-25% действительно поступает в организм извне. Вроде бы немного, но на самом деле, если у человека концентрация плохого холестерина приближается к предельной, и его вдобавок много поступает с пищей, а концентрация хорошего холестерина низка, то это может вызвать большие проблемы.
Именно поэтому человеку важно знать, какой у него холестерин, какая норма у него должна быть. И это не только общий холестерин, ЛПВП и ЛПНН. В состав холестеринов входят также липопротеины очень низкой плотности (ЛПОНП) и триглицериды. ЛПОНП синтезируются в кишечнике и ответственны за транспортировку жиров в печень. Они являются биохимическими предшественниками ЛПНП. Однако присутствие в крови этой разновидности холестерина незначительно.
Триглицериды – сложные эфиры высших жирных кислот и глицерина. Они являются одними из самых распространенных жиров в организме, выполняя очень важную роль в обмене веществ и являясь источником энергии. Если их количество находится в пределах нормы, то беспокоится не о чем. Другое дело – их превышение. В таком случае они столь же опасны, как и ЛПНП. Повышение триглицеридов в крови свидетельствует о том, что человек больше потребляет энергии, чем сжигает. Это состояние называется метаболическим синдромом. При таком состоянии увеличивается количество сахара в крови, повышается давление и появляются жировые отложения.
Понижение уровня триглицеридов может быть связано с заболеваниями легких, гипертиреозом, дефицитом витамина С. ЛПОНП – это разновидность холестерина, нормы которого также очень важны. Эти липиды тоже принимают участие в засорении сосудов, поэтому важно следить, чтобы их количество не выходило бы за установленные пределы.
Какой холестерин должен быть у здорового человека? Для каждого вида холестерина в организме установлена норма, превышение которой чревато неприятностями. Также используется такой диагностический параметр, как коэффициент атерогенности. Он равен отношению всех холестеринов, за исключением ЛПВП, к самому ЛПВП. Как правило, этот параметр не должен превышать 3. Если это число больше, и достигает значения 4, то это означает, что «плохой» холестерин начнет скапливаться на стенках сосудов, что приведет к печальным для здоровья последствиям. Учитывается также общий холестерин, норма которого отличается для людей различного возраста и пола.
Фото: Jarun Ontakrai/Shutterstock.com
Если брать усредненное значение для всех возрастов и полов, то норма холестерина, считающаяся безопасной, составляет для общего холестерина – 5 ммоль/л, для ЛПНП – 4 ммоль/л.
При повышении холестерина и определении вероятности возникновения сердечно-сосудистых заболеваний, используются и другие диагностические параметры, например уровень гормона щитовидной железы – свободного тироксина, протромбиновый индекс — параметр, влияющий на свертываемость крови и образование тромбов, уровень гемоглобина.
Статистика показывает, что у 60% пожилых людей наблюдается повышенное содержание ЛПНП и пониженное содержание ЛПВП.
Однако на практике норма холестерина в крови неодинакова для разных возрастов, а также для обоих полов. С возрастом обычно количество холестерина повышается. Правда, в старости после определенного возраста у мужчин холестерин начинает снова снижаться. Норма холестерина в крови у женщин выше, чем для мужчин. Однако для женщин менее характерно отложение «плохого» холестерина на стенках сосудов. Это обусловлено усиленным защитным действием женских половых гормонов.
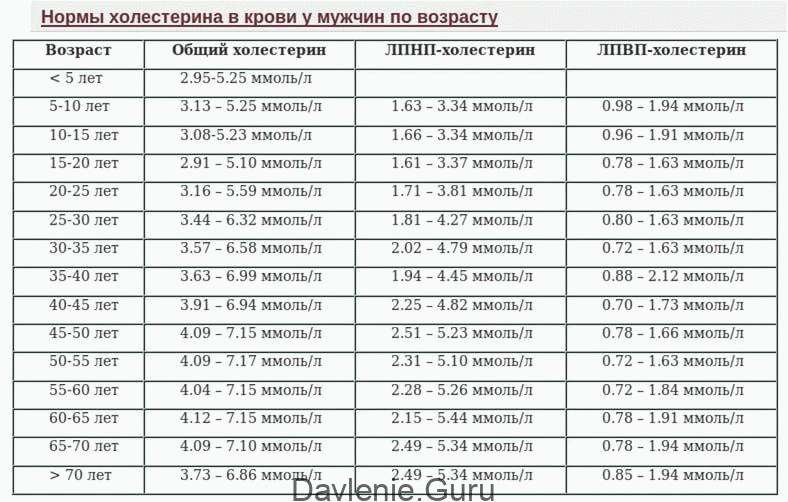
Нормы холестерина для мужчин различного возраста
| Возраст, лет | Холестерин общий, норма, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
| 5 | 2,95-5,25 | ;  | ;  |
| 5-10 | 3,13 — 5,25 | 1,63 — 3,34 | 0,98 — 1,94 |
| 10-15 | 3,08 — 5,23 | 1,66 — 3,44 | 0,96 — 1,91 |
| 15-20 | 2,93 — 5,10 | 1,61 — 3,37 | 0,78 — 1,63 |
| 20-25 | 3,16 – 5,59 | 1,71 — 3,81 | 0,78 — 1,63 |
| 25-30 | 3,44 — 6,32 | 1,81 — 4,27 | 0,80 — 1,63 |
| 30-35 | 3,57 — 6,58 | 2,02 — 4,79 | 0,72 — 1,63 |
| 35-40 | 3,78 — 6,99 | 2.10 — 4.90 | 0,75 — 1,60 |
| 40-45 | 3,91 — 6,94 | 2,25 — 4,82 | 0,70 — 1,73 |
| 45-50 | 4,09 — 7,15 | 2,51 — 5,23 | 0,78 — 1,66 |
| 50-55 | 4,09 — 7,17 | 2,31 — 5,10 | 0,72 — 1,63 |
| 55-60 | 4.04 — 7,15 | 2,28 — 5,26 | 0,72 — 1,84 |
| 60-65 | 4,12 — 7,15 | 2,15 — 5,44 | 0,78 — 1,91 |
| 65-70 | 4,09 — 7,10 | 2,54 — 5.44 | 0,78 — 1,94 |
| >70 | 3,73 — 6,86 | 2.49 — 5,34 | 0,80 — 1,94 |
Нормы холестерина для женщин различного возраста
| Возраст, лет | Холестерин общий, норма, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
| 5 | 2,90 — 5,18 | ;  | ;  |
| 5-10 | 2,26 — 5,30 | 1,76 — 3,63 | 0,93 — 1,89 |
| 10-15 | 3,21 — 5,20 | 1,76 — 3,52 | 0,96 — 1,81 |
| 15-20 | 3.08 — 5.18 | 1,53 — 3,55 | 0,91 — 1,91 |
| 20-25 | 3,16 — 5,59 | 1,48 — 4.12 | 0,85 — 2,04 |
| 25-30 | 3,32 — 5,75 | 1,84 — 4.25 | 0,96 — 2,15 |
| 30-35 | 3,37 — 5,96 | 1,81 — 4,04 | 0,93 — 1,99 |
| 35-40 | 3,63 — 6,27 | 1,94 – 4,45 | 0,88 — 2,12 |
| 40-45 | 3,81 — 6,53 | 1,92 — 4.51 | 0,88 — 2,28 |
| 45-50 | 3,94 — 6,86 | 2,05-4.82 | 0,88 — 2,25 |
| 50-55 | 4.20 — 7.38 | 2,28 — 5,21 | 0,96 — 2,38 |
| 55-60 | 4.45 — 7,77 | 2,31 — 5.44 | 0,96 — 2,35 |
| 60-65 | 4.45 — 7,69 | 2,59 — 5.80 | 0,98 — 2,38 |
| 65-70 | 4.43 — 7,85 | 2,38 — 5,72 | 0,91 — 2,48 |
| >70 | 4,48 — 7,25 | 2,49 — 5,34 | 0,85 — 2,38 |
Также у женщин может наблюдаться некоторое повышение показателей общего холестерина в период беременности. Это является нормальным процессом, связанным с перестройкой гормонального фона.
Кроме того, некоторые заболевания могут вызывать патологическое повышение холестерина в крови. Например, к этим заболеваниям относятся гипотиреоз. Это связано с тем, что гормоны щитовидной железы ответственны за регулирование концентрации холестерина в крови, и в том случае, если щитовидка вырабатывает недостаточно гормонов, то норма холестерина в крови оказывается превышена.
Также при учете результатов теста на холестерин следует учитывать и сезонный фактор. У большинства людей особенно часто колебания происходят в холодное время года. При этом общий холестерин, норма которого составляет определенное значение, может увеличиваться на небольшой процент (примерно на 2-4%). Может колебаться холестерин и у женщин в зависимости от фазы менструального цикла.
Кроме того, следует учитывать и этнические особенности. Известно, например, что нормальный уровень холестерина в крови для жителей Южной Азии выше, чем для европейцев.
Также повышение холестерина характерно для:
- заболеваний печени и почек,
- застоя желчи (холестаза),
- хронического панкреатита,
- болезни Гирке,
- ожирения,
- сахарного диабета,
- подагры,
- алкоголизма,
- наследственной предрасположенности.
Количество «хорошего» холестерина также влияет на здоровье человека. Этот показатель у здоровых людей должен составлять не менее 1 ммоль/л. Если же человек страдает сердечно-сосудистыми заболеваниями, то норма холестерина типа ЛПВП для него выше – 1,5 ммоль/л.
Также важно учитывать уровень триглицеридов. Норма этого холестерина для обоих полов составляет 2-2,2 ммоль/л. Если же данный тип холестерина выше нормы, то ситуация требует исправления.
Важно регулярно следить за тем, сколько холестерина находится в крови. Для этого необходимо сдать анализ крови на холестерин. Обычно эта процедура делается натощак. За 12 часов до анализов не нужно ничего есть, а пить можно лишь простую воду. Если принимаются препараты, способствующие изменению уровня холестерина, то от них также следует отказаться в этот период. Также следует следить за тем, чтобы в период перед сдачей анализов не было бы физических или психологических нагрузок.
Анализы можно сдать в поликлинике. Кровь в объеме 5 мл при этом берется из вены. Также существуют специальные приборы, позволяющие измерять уровень холестерина в домашних условиях. Они снабжены одноразовыми тестовыми полосками.
Для каких групп риска особенно важна проверка крови на холестерины? К этим людям относятся:
- мужчины после 40 лет,
- женщины после менопаузы,
- больные сахарным диабетом,
- перенесшие инфаркт или инсульт,
- страдающие ожирением или лишним весом,
- ведущие малоподвижный образ жизни,
- курящие.
Как самостоятельно снизить уровень холестерина в крови и сделать так, чтобы уровень плохого холестерина не превышал бы нормы? Прежде всего, следует следить за своим рационом. Даже если у человека уровень холестерина находится в норме, ему следует не пренебрегать правильным питанием. Рекомендуется потреблять меньше пищи, содержащей «плохие» холестерины. К подобной пище относятся:
- животный жир,
- яйца,
- сливочное масло,
- сметана,
- жирный творог,
- сыры,
- икра,
- сдобный хлеб,
- пиво.
Разумеется, ограничения в диете должны быть разумными. Ведь в тех же яйцах и молочных продуктах содержится немало полезных для организма белков и микроэлементов. Так что в умеренном количестве их все же следует употреблять. Тут можно отдать предпочтение нежирным разновидностям продуктов, например, молочным продуктам с низким содержанием жиров. Рекомендуется также повысить в рационе долю свежих овощей и фруктов. Также лучше избегать жареной пищи. Вместо этого можно отдать предпочтение вареным и тушеным блюдам.
Правильное питание – это важный фактор, помогающий удерживать «плохой» холестерин в норме, однако далеко не единственный. Не меньшее положительное влияние на уровень холестерина оказывают физические нагрузки. Установлено что интенсивные спортивные занятия хорошо сжигают «плохой» холестерин. Таким образом, после принятия пищи, богатой холестерином, рекомендуется заниматься спортом, физическими упражнениями. В этом плане полезными будут даже простые прогулки. Кстати, физические нагрузки уменьшают лишь «плохой» холестерин, концентрация «хорошего» холестерина при этом повышается.
Помимо естественных способов уменьшения концентрации холестерина – диеты, физических упражнений, врач может назначить специальные препараты для снижения уровня холестерина – статины. Принцип их действия основан на блокировании ферментов, вырабатывающих плохой холестерин и увеличении выработки хорошего холестерина. Однако принимать их нужно с осторожностью, учитывая то, что у ни немало побочных действий и противопоказаний.
Наиболее популярные препараты для снижения уровня холестерина:
- Аторвастатин,
- Симвастатин,
- Ловостатин,
- Эзетемиб,
- Никотиновая кислота.
Еще одним классом препаратов для регулирования уровня холестерина являются фибрины. Принцип их действия основан на окисление жиров непосредственно в печени. Также для уменьшения холестерина назначаются препараты, содержащие полиненасыщенные жирные кислоты, витаминные комплексы.
Однако при приеме препаратов для стабилизации уровня холестеринов следует иметь в виду, что они не устраняют основную причину повышенного уровня холестеринов – ожирение, малоподвижный образ жизни, вредные привычки, диабет, и т.д.
Иногда может встречаться и обратная ситуация – понижение в организме уровня холестерина. Такое положение вещей также не сулит ничего хорошего. Недостаток холестерина означает, что организму неоткуда брать материал для выработки гормонов и строительства новых клеток. Данная ситуация опасна, прежде всего, для нервной системы и мозга, и может привести к депрессиям и ухудшению памяти. Причиной аномально низкого холестерина могут быть следующие факторы:
- голодание,
- кахексия,
- синдром мальабсорбции,
- гипертиреоз,
- сепсис,
- обширные ожоги,
- тяжелые заболевания печени,
- сепсис,
- туберкулез,
- некоторые виды анемии,
- прием препаратов (ингибиторы МАО, интерферон, эстрогены).
Для того, чтобы повысить уровень холестерина, также могут использоваться некоторые продукты. Прежде всего, это печень, яйца, сыры, икра.
источник
Знать уровень содержания холестерина желательно всем, это важно для сохранения молодости и крепкого здоровья. Информация поможет предотвратить развитие атеросклероза, болезней сердца, сахарного диабета и других малоприятных серьезных недугов. Для определения уровня холестерина терапевты рекомендуют всем обязательно сдавать кровь 1 раз в несколько лет.
Врачи берут кровь в утреннее время натощак из вены. В течение суток пациент может узнать результаты. Для получения достоверных сведений необходимо соблюдать определенные требования. Специальная подготовка не нужна, однако рекомендуется:
- до забора анализов не принимать никакую пищу (примерно 6-8 часов);
- за 24 часа отказаться от спиртных напитков;
- не курить за 60 минут до исследования;
- за сутки до анализа желательно исключить чрезмерные физические и психоэмоциональные нагрузки;
- нежелательно излишне голодать, максимальное время, в течение которого позволено не есть – 16 часов;
- при сильной жажде накануне забора крови разрешается выпить простую воду без сахара;
- если человек шел быстрым шагом, поднимался по лестнице, перед анализом ему необходимо минут 20 посидеть или полежать;
- при необходимости проведения физиологических процедур, ректального исследования, рентгена, это стоит делать после анализа крови на холестерин;
- если пациент пьет медикаментозные лекарства, об этом нужно проинформировать врача, выдающего направление на анализ.
Благодаря современной технике определить холестерин можно и самостоятельно при помощи экспресс-анализаторов и экспресс-тестов. Результаты готовятся за несколько минут. Для проведения тестов нужно придерживаться всех вышеуказанных рекомендаций и приспособиться брать кровь самостоятельно (из пальца).
В результатах исследования указываются уровень общего холестерина, липопротеинов высокой плотности (ЛПВП), липопротеинов низкой плотности (ЛПНП). Последние два различаются по составу и функциям. Данные липидограммы необходимы врачам для получения полной картины: по соотношению фракций можно сказать о здоровье человека больше, чем по уровню холестерина в целом. Узнайте подробнее о каждом из показателей и том, что означает хороший и плохой холестерин.
Холестерин ЛПНП принято считать «плохим» по причине того, что представляет для человека серьезную опасность. Если холестерола много, в сосудах образуются атеросклеротические образования, из-за которых в дальнейшем появляются сердечно-сосудистые заболевания. Согласно исследованиям, повышенный ЛПОНП может привести к инфаркту миокарда (при образовании тромбов в сердце), мозговому инсульту (при появлении бляшек в мозге). Чтобы понизить его содержание у взрослых, нужно, к примеру, постоянно делать физические упражнения.
Холестерин ЛПВП («хороший»), действительно полезен для человека. Он улучшает обменные процессы, регулирует синтез половых гормонов, помогает преобразоваться свету в витамин, усвоиться жирорастворимым витаминам. Еще одно полезное свойство – избавляет кровоток от липопротеинов низкой плотности, предотвращая образование бляшек. Если его в крови много, риски развития заболеваний сосудов и сердца минимальны. Хороший холестерин невозможно получить из привычных продуктов питания, он вырабатывается исключительно организмом. У женщин норма ЛПВП выше, чем у сильного пола.
CHOL cкладывается из ЛПВП-холестерина, ЛПНП-холестерина и других липидных компонентов, циркулирующих в крови. Оптимальным уровнем считается количество меньше 200 мг/дл. Показатели выше 240 мг/дл – критически высокое значение. Пациентам, у которых выявлены пограничные цифры, целесообразно сдавать анализы как на общий холестерин, глюкозу, так и на ЛПВП, ЛПНП.
Зачастую люди, получив направление на анализы, видят новое для себя слово – липидограмма. Что это за процедура, кому ее назначают? Липидограмма – анализ на липидный спектр. Ее расшифровка позволяет врачу получить информацию о состоянии пациента, выявить риски возникновения заболеваний почек, печени, сердца, аутоиммунных процессов. В липидный профиль входят несколько обозначений: общий холестерин, ЛПВП, ЛПНП, триглицериды, индекс атерогенности. Последний необходим, чтобы выявить разницу между количеством ЛПВП и ЛПНП.
У новорожденного ребенка холестерина в крови содержится меньше 3,0 ммоль/л. По мере его роста и развития концентрация увеличивается по-разному у разных полов. У женщин этот показатель растет медленнее и может резко увеличиться после климакса из-за прекращения защитных действий половых гормонов. Какая же норма холестерина в крови у людей разного пола?
Его содержание может быть в пределах 3,6 ммоль/л до 7,8 ммоль/л. Показатель более 6 ммоль/л считают завышенным, у таких людей возможен риск развития бляшек на сосудах. У каждого своя норма холестерина, однако врачи рекомендуют пациентам не допускать превышения показателей выше 5 ммоль/л. Исключение – молодые женщины во время беременности, люди в возрасте, у которых могут наблюдаться цифры, далекие от среднего показателя.
Еще один значимый момент, требующий внимания – норма липопротеидов низкой плотности. Существуют специальные таблицы этого показателя, на которые можно ориентироваться. Единой нормы нет, однако, если ЛПНП более 2,5 ммоль, придется его снизить до нормальной концентрации, изменив образ жизни и подкорректировав питание. Если люди находятся в группе риска (к примеру, у них сердечно-сосудистые заболевания), лечение потребуется даже при показателе меньше 1,6 ммоль.
Существует и такой показатель, как индекс, коэффициент атерогенности, показывающий соотношение в крови вредного и полезного холестерина. Формула для вычисления: из показателя общего холестерина вычитывается показатель ЛПВП, полученная сумма делится на ЛПВП. Показатели могут быть следующие:
- у молодых людей допустимая норма – около 2,8;
- у тех, кому за 30 – 3-3,5;
- у людей, склонных к развитию атеросклероза и выраженной болезнью, коэффициент варьируется от 4 до 7 единиц.
Анализы на индекс атерогенности нужны для выявления рисков развития проблем с сердцем, сосудами. Изменения в количестве плохого и хорошего холестерина никак не проявляются, поэтому очень важно своевременно определить их. Как правило, коэффициент атерогенности является частью липидограммы, которую назначают во время стандартных профилактических осмотров. Чаще рекомендовано сдавать биохимический анализы на липидный спектр людям:
- имеющим факторы, повышающие риск заболеваний;
- сидящих на низкожировой диете;
- принимающим лекарства для уменьшения липидов.
Уровень производных глицерина зависит от возраста. Ранее считалось, что он может быть от 1,7 до 2,26 ммоль/л, и с такими показателями не страшны сердечно-сосудистые заболевания. Последние исследования показали, что вероятность инфаркта миокарда и атеросклероза сосудов возникают даже при 1,13 ммоль/л. С нормальными показателями уровня триглицеридов можно ознакомиться в специальных таблицах.
Для примера, у сильного пола (мужчин) в возрасте 25-30 лет этот показатель варьируется в пределах 0,52-2,81, у женщин аналогичного возраста – 0,42-1,63. Триглецириды могут быть понижены по таким причинам, как поражения печени, заболевания легких, плохое питание, повышены при сахарном диабете, гипертонической болезни, вирусных гепатитах, алкогольном поражении печени. Повышенный уровень грозит ишемической болезнью сердца.
Узнайте подробнее о ЛПНП- что это такое, как сдавать анализ.
источник
До тридцати лет мало кто задумывается о том, какой у него уровень гемоглобина, холестерина или прочих показателей. Но такой подход в корне неверный. Потому что, задумываясь о своем здоровье в молодости, мы делаем большое одолжение нашей дальнейшей жизни.
Такой компонент, как холестерин, является очень важным показателем, который необходимо поддерживать в пределах нормы.
Холестерин – это естественный природный жирный спирт, который генерируется в восьмидесяти процентах печенью, а оставшиеся двадцать процентов организм получает из продуктов питания. Это очень важный компонент для всего организма.
Это:
- Образование клеток, потому что холестерин является их строительным материалом;
- Выработка важных половых гормонов, таких как эстроген, кортизон и тестостерон;
- Нормальное пищеварение, так как холестерол участвует в процессе обмена жиров.
Так называемый общий холестерин состоит из двух составляющих:
- Липопротеины высокой плотности (ЛПВП) – это та фракция холестерола, которую называют «хорошим холестерином». Она участвует в создании гормонов, образовании новых клеток, обмене витамина D. Данный вид холестерина выступает в роли своеобразного транспорта, доставляя в мозг кислород. Еще он собирает «нехороший холестерин» по всему телу и доставляет его в клетки печени для выведения.
- Липопротеины низкой плотности (ЛПНП). Этот вид считается «нехорошим». Он участвует в процессе образования склеротических бляшек. Но в норме он выполняет и положительные функции – обезоруживает токсины в организме.
В результатах теста есть результат на триглицериды. Это составная часть липопротеинов очень низкой плотности.
Триглицериды являются «создателями» холестериновых бляшек.
Chol участвует в липидном обмене, и содержание его имеет огромное значение для всего организма.
Поэтому, от случая к случаю, даже абсолютно здоровые люди, в целях профилактического медицинского осмотра, должны сдавать анализ на холестерол.
Рекомендуемая частота сдачи анализов здоровым людям – один раз в пять лет возрастной группе до тридцати, и один раз в три года – людям старше тридцати. Тем же, кто уже имеет повышенный холестерин, наблюдаться надо гораздо чаще, по предписанию врача, так как все индивидуально.
Также данный анализ показан людям с потенциальным риском развития многих заболеваний, таких как:
- Сахарный диабет или предиабет;
- Избыточная масса тела или ожирение;
- Ишемическая болезнь сердца;
- Инфаркт;
- Инсульт;
- Патологии эндокринной системы;
- Гипертония;
- Почечные и печеночные патологии.
Также этот анализ может быть назначен для отслеживания динамики лечения статинами или иными гиполипидемическими медикаментами.
Для того, чтобы увидеть общую картину состояния пациента, одного теста на холестерол будет недостаточно. В таких случаях проводится липидограмма, в которой есть не только содержание общего уровня Chol, но и соотношение ЛПВП и ЛПНП.
Витамины А, С, Е являются мощными антиоксидантами. Холестерин проникает внутрь сосудов, благодаря процессу окисления. Антиоксиданты препятствуют этому процессу. Поэтому в целях профилактики рекомендуется употреблять эти витамины.
К анализу на уровень холестерина необходимо правильно подготовиться.
Чтобы разъяснить, каким способом происходит проверка холестерина, необходимо знать, какое именно тестирование будет проводиться, так как его можно исследовать при помощи следующих анализов:
- Экспресс-тест;
- Определение общего уровня холестерина;
- Выявление липопротеинов высокой плотности;
- Выявление липопротеинов низкой плотности;
- Липидограмма;
- Триглицериды.
Первый пункт из списка осуществляется в домашних условиях при помощи специального экспресс анализатора. Материалом для такого анализа служит капиллярная кровь, берущаяся из пальца.
Остальные же виды исследований нуждаются в лабораторных условиях, и чаще всего, материалом для них служит венозная кровь.
Существует два способа проведения анализа: при помощи забора капиллярной крови и венозной.
Первый способ осуществляется путем проведения анализа портативным экспресс анализатором. Для проведения процедуры нужно:
- Включить прибор. (Некоторые экспресс-анализаторы, при вставлении тест-полоски, имеют функцию автоматического включения).
- Подушечку пальца необходимо протереть дезинфицирующим средством.
- Выполнить прокол с помощью одноразового ланцета. Иногда портативным анализатором пользуются несколько членов семьи. Если прокол выполняется специальным прибором, то нужно сменить в нем иглу.
- Нанести каплю крови на специально отмеченное место тест-полоски.
- Дождаться и оценить результаты.
- Вынуть тест-полоску из аппарата и утилизировать.
При сдаче анализа в лаборатории, процедура протекает иначе. Кровь берется из вены. А после забора анализируется на специальном аппарате.
Существуют правила, которых обязательно нужно придерживаться, независимо от того, делаете ли вы экспресс-тест дома или идете в лабораторию.
Правила эти таковы:
- Если пациент принимает определенные виды лекарств, то с согласования врача, они отменяются в нужном временном промежутке до сдачи анализов;
- За несколько дней до теста нельзя употреблять алкоголь;
- Накануне анализа нельзя употреблять жирную, острую, сладкую и мучную продукцию;
- Накануне исследования ужин должен быть легким и осуществляться не позднее 18:00.
Сам анализ проводится натощак.
Уже было отмечено, что нельзя говорить утвердительно, что холестерин – это зло, и не нужно стремиться снижать его уровень в профилактических целях, если нет на это причин. Пониженные результаты – тоже отклонение от нормы.
Более того, врачи подтверждают информацию о том, что слишком заниженный уровень холестерина – еще большая проблема, нежели завышенный, и также приводит к ряду заболеваний. Поэтому нужно держаться в пределах нормы.
Нормы уровня липидопротеинов для мужчин и женщин разные. Более подробная информация об этом указана ниже.
Если показатели завышены, то это может говорить о возможном наличии таких заболеваний, как:
- Гипотиреоз;
- Врожденная гиперлипидемия;
- Рак поджелудочной железы;
- Болезни почек;
- Сахарный диабет;
- Патологии гепатобилиарной системы.
Повышенные показатели могут быть следствием нездорового образа жизни. Это — распитие крепких алкогольных напитков, чрезмерное поедание жирной, жареной пищи, употребление фастфуда. В конечном итоге, эти факторы приводят к ожирению. А ожирение – это одна из первых причин повышения холестерина.
Иногда у беременных женщин отмечаются повышенные показатели. В этом случае будущей маме необходимо прислушаться к советам врача и вместе с ним скорректировать диету.
Если уровень холестерина понижен, это может говорить о следующих патологиях:
- Хроническая анемия;
- Рак печени;
- Гиполипопротеинемия;
- Патологии костного мозга;
- Гипотиреоз;
- Хроническая легочная патология;
- Цирроз.
Помимо перечисленных заболеваний, пониженные показатели могут быть следствием ожогов, сепсиса или острых инфекций. Также такое состояние характерно для людей, которые чрезмерно увлекаются диетами, основанными на голодании. Чрезмерное потребление омега жирных кислот также приводят к заниженному уровню холестерола.
Развернутый анализ иначе называют липидограммой. Липидограмма отражает соотношение всех показателей холестерина: липопротеинов высокой и низкой плотности, а также показания содержания триглицеридов и коэффициента атерогенности.
Получив результаты анализа, пациент в результатах биохимии может увидеть следующие обозначения:
- ТС или Chol – это обозначение общего холестерина. При его повешенных значениях начинает развиваться атеросклероз. Норма не превышает 5,2 ммоль/л.
- TG или TRIG – триглицериды. За счет ресинтезпродукта распада липидов образуются триглицериды. Далее, вступая в составную часть транспортных соединений, триглицериды попадают в общий кровоток. Нормативные показатели не должны превышать отметку в 1,77 ммоль/ л.
- HDL либо русская аббревиатура ЛПВП – липопротеины высокой плотности. Это составная часть общего холестерина, которая выполняет положительные функции – участвует в строении клеток, выработке половых гормонов, снабжении мозга кислородом, расщеплении жиров. Также ЛПВП собирают по всему организму излишки холестерина, и словно транспортное сооружение, доставляют их в печень, где в дальнейшем «нехороший» холестерин перерабатывается и утилизируется. Таким образом, данная форма липопротеинов предупреждает развитие атеросклероза. В норме показатели не должны превышать 1,20 ммоль/л.
- VLDL или русская аббревиатура ЛПОНП – липопротеины очень низкой плотности. Их положительная функция в том, что они переносят холестерин и жирные кислоты к тканям организма, как строительный материал. Эта форма липопротеинов генерируется печенью, а дальше выводится в кровоток. При этом процессе липопротеины очень низкой плотности преобразуются в липопротеины низкой плотности. В норме VLDL должны быть не выше 1,04 ммоль/л.
- LDL или на русском ЛПНП – липопротеины низкой плотности. Основная их функция такая же, как и у других видов – отдача холестерина тканям. Но если эта форма липопротеинов находится вне границ нормы, то происходит развитие многих болезней, начиная с атеросклероза, и заканчивая инсультом или инфарктом.
- IA или КА – коэффициент атерогенности. Это показатель соотношения атерогенных и неатерогенных форм липопротеинов. Норма его составляет 3,5 ммоль/л. Повышение показателей грозит развитием атеросклероза.
Современные градации норм можно просмотреть в таблице:
Оценивая результаты, врач опирается на множество факторов. Невозможно, чтобы один показатель определял норму для людей разного возраста или пола. Необходимо смотреть на индивидуальные особенности каждого организма. Сопутствующие заболевания тоже важно учитывать.
Показатели нормы разнятся в зависимости от:
- Возраста пациента;
- Гендерной принадлежности;
- Сопутствующих заболеваний;
- Индивидуальных особенностей (в случае женщин, беременности).
Для каждой из представленных категорий существует определенная норма.
Долголетние наблюдения медицинских научных сотрудников приводят к выводу. Холестерин у мужчин поднимается на протяжении всей жизни. Поэтому для каждого временного отсека жизни мужчины есть своя норма. Это хорошо прослеживается в таблице, представленной ниже.
Взрослому мужчине необходимо поддерживать его в норме.
Показатели должны быть такие:
- Общий холестерин (Chol) – от 3,6 до 5,2 ммоль/л;
- ЛПВП – от 0,7 до 1,7 ммоль/л;
- ЛПНП – от 2,25 до 4,82 ммоль/л.
Таблица норм холестерина у мужчин:
У женщин, в отличие от мужчин, нормы холестерина содержатся на одном и том же уровне на протяжении всей жизни, до наступления менопаузы. Это можно легко объяснить. Женский половой гормон эстроген имеет свойство снижать холестерин.
После того, как наступает климакс, и половые гормоны вырабатываются уже в гораздо меньшем объеме, рост показателей, относительно уровня холестерина, начинает стремительно расти. Вот почему женщинам постклимактерического возраста необходимо усиленное внимание за уровнем своего холестерина.
Нормы холестерина у женщин представлены в следующей таблице:
В отношении женщин существует один очень важный критерий – это наличие беременности в момент сдачи анализа на холестерин. Зачастую у беременных женщин наблюдаются повышенные показатели. Этому есть объяснение. В момент беременности гормональный фон женщин меняется. Это диктует им совершенно необычные нормы в пищевом поведении.
Так, многие женщины начинают переедать сладкой, мучной или мясной и жирной продукции, вследствие чего, естественным образом, поднимается уровень холестерина.
В таких случаях акушер-гинеколог, наблюдающий период вынашивания, должен скорректировать план питания. В большинстве случаев, после родоразрешения, уровень холестерина самостоятельно возвращается в норму, поэтому, помимо диеты, врач не принимает никаких иных мер, не назначая медикаментозную терапию для снижения уровня холестерина.
Помимо беременности, еще ряд факторов влияет на женский организм:
- Время года;
- Наличие хронических заболеваний;
- Период менструального цикла;
- Злокачественные образования.
Как женщинам, так и мужчинам, необходимо поддерживать нормальные показатели холестерола во избежание провокаций возникновения серьезных заболеваний.
источник