В большинстве случаев, чтобы поставить правильный диагноз, педиатру достаточно сделать осмотр пациента. Но для того, чтобы не пропустить бактерию, врач может назначить дополнительные анализы при скарлатине у детей. Делаются они достаточно быстро и тогда можно точно назначить правильное лечение и избежать осложнений.
Скарлатина – опасная бактериальная инфекция, вызываемая бактериями рода стрептококк, группа А. Раньше это было очень серьезное и частое заболевание у малышей, на сегодняшний день встречается редко. Лечение антибиотиками уменьшило тяжесть симптомов и распространенность заболевания.
Самым опасным являются осложнения, которые вызывают токсины стрептококка. Для того чтобы этого избежать достаточно вовремя начать лечение. Поэтому правильный и вовремя поставленный диагноз залог положительного течения болезни.
Врач сперва делает физический осмотр больного, чтобы проверить наличие заболевания. Во время первичного осмотра педиатр проверяет состояние языка, горла, лимфоузлов и миндалин вашего ребенка. Доктор так же будет осматривать внешний вид и текстуру сыпи.
Если у вашего крохи подозревается скарлатина, доктор должен отправить на анализы. Это будет мазок из зева, а так же анализ крови, иногда врачи настаивают на сдаче мочи.
Целью этой диагностики является не только установить есть заболевание или нет, но и узнать степень тяжести заболевания и проявления возможных осложнений.
Необходим для правильного диагноза. Процедура очень простая. Чистым шпателем или специальным тампоном делается мазок из зева. Затем все это помещают в пробирку со специальным раствором и отправляют в лабораторию. Далее содержимое помещают в питательную среду и ждут пока вырастут колонии бактерии, которые есть у крохи в горле. Для этого требуется несколько часов.
Таким образом, устанавливают, есть ли среди этих бактерий стрептококк группы А, а так же определяют чувствительность к тем или иным антибиотикам. А это важно для правильного дальнейшего лечения.
Метод не всегда является точным, так как в норме у здоровых людей может в мазке определяться стрептококк, а так же если мама начала самостоятельное незапланированное лечение и применяла антибиотик, результат будет отрицательным.
Анализ крови при скарлатине
Назначается общий анализ крови, который подскажет, есть ли воспаление в организме и наличие бактериальной инфекции. По исследованию крови никогда не скажешь, есть скарлатина или нет, но наблюдаются следующие показатели: нейтрофилия со сдвигом лейкоцитарной формулы влево, повышенное СОЭ, лейкоцитоз.
Экспресс — тест на скарлатину
Существуют специальные экспресс – тесты для выявления стрептококка. Ими часто пользуются родители малышей, часто болеющие ангинами. Это домашний метод определения бактерии.
Называется он Стрептатест. В инструкции указано, что он показывает наличие в горле гемолитического стрептококка группы А. Который может быть не только при скарлатине, но и при ангине, тонзиллите, фарингите.
Тест очень быстрый, результат вы увидите уже через пять минут. Специальным тампоном берете пробу из горла и миндалин, опускаете это в специальный раствор, затем туда кладете саму тест – полоску и ждете результата.
В случае обнаружения стрептококка группы. А можно предположить, что у ребенка скарлатина или стрептококковая ангина. Но лечение в любом случае будет с антибиотиком. Если результат отрицательный – данный анализ поможет избежать необоснованного применения антибиотика.
Цена достаточно приемлемая, за 5 тест – полосок вы заплатите приблизительно 1000 – 1300 рублей.
В любом случае о результатах своей домашней диагностики вы должны уведомить своего доктора.
Дифференциальная диагностика скарлатины
Симптомы заболевания схожи на другие детские инфекции, такие как корь, краснуха, псевдотуберкулез. Поэтому очень важно дифференцировать (разделить) все эти болезни и правильно поставить диагноз. Ведь лечение всех этих инфекций будет кардинально отличаться.
Для дифференциальной диагностики берут все основные болезни и сравнивают их по признакам. Вот таблица сравнения симптомов скарлатины, кори и краснухи.
Анализы для установления осложнений при скарлатине
Как мы уже знаем, страшна не сама скарлатина, а те осложнения, которые возникают в организме после нее. Поэтому если диагноз подтвержден и назначена антибиотикотерапия, доктор направляет на следующие анализы.
Исследование мочи назначают с целью определения, нет ли такого серьезного осложнения как глумерулонефрит. Если есть, в моче обнаруживают белок, лейкоциты, цилиндры и эритроциты.
ЭКГ используют, если доктор подозревает миокардит. А если предполагается диффузный миокардит назначают еще и ЭХО-кардиографию.
Анализ крови при скарлатине у детей — показания и правила диагностики, расшифровка результатов
Своевременное выявление скарлатины имеет важное значение. Если болезнь обнаружена на ранней стадии, ребенка могут оставить на лечение дома под присмотром родителей. Кроме того, ранняя диагностика – метод профилактики серьезных осложнений: некротической ангины, патологий сердца и сосудов, полиартритов.
Читайте также: Общий холестерин
Когда надо сдавать анализы
Оно отличается острым началом: у ребенка внезапно поднимается температура до 39 градусов. Уже в первые часы заболевания появляются и другие симптомы, при которых нужно обратиться к врачу:
- першение и боль в горле,
- тошнота, многократная рвота,
- лихорадка,
- мелкоточечная сыпь (сначала на лице, верхней половине тела, затем – на конечностях, по бокам живота и груди),
- язык малинового цвета,
- сгущение высыпаний в естественных складках кожи,
- бледный носогубный треугольник,
- отечные и покрасневшие миндалины,
- увеличение шейных, околоушных, затылочных лимфоузлов.
Диагностика скарлатины у детей
Постановка диагноза проходит легко при типичном течении инфекции, поскольку она имеет высокоспецифичную симптоматику. Врач проводит физикальный осмотр, чтобы выявить характерные признаки этой патологии. Лабораторная диагностика включает:
- общий и биохимический анализы крови,
- серологическое исследование,
- посев мазка из зева.
Сегодня увеличивается число случаев развития атипичных и стертых форм сболезни. Их распознают по лимфадениту, изменениям состава периферической крови и гиперемии ротоглотки. При позднем обращении педиатр особое внимание уделяет внешним признакам. Спустя 1–2 недели вместо высыпаний на коже появляется шелушение. Другие характерные признаки скарлатины не в острой стадии:
- ярко-малиновый цвет языка,
- сухость кожи в местах, где была сыпь,
- небольшие плоские точечные пятна пурпурного или темно-красного цвета.
Забор крови у ребенка при подозрении на скарлатину считается стандартной процедурой. Взятый материал подвергают следующим исследованиям:
- Общему анализу. Материал забирают из пальца. По результатам определяют уровень лейкоцитов, эритроцитов, СОЭ, гемоглобина, тромбоцитов,
- Биохимическому анализу. Кровь для него берется из вены. Исследование показывает уровень белка, мочевины, гемоглобина, билирубина, глюкозы и ряда других маркеров, которые могут подтвердить конкретное заболевание. Полученные результаты дают более развернутую картину состояния человека.
- Серологическому исследованию. Это метод диагностики, выявляющий во взятом материале титр антител к стрептококку.
Стоит отметить, что даже прямые признаки скарлатины по исследованию крови бывают и при других заболеваниях. По этой причине полученные результаты рассматриваются в совокупности с клинической картиной, которая наблюдается у ребенка. Анализ крови лишь косвенно указывает на наличие воспаления, вызванного патогенным возбудителем. Основные признаки болезни:
Бактериальная инфекция у детей развивается тогда, когда какие-либо бактерии находят условия, подходящие для своего роста и размножения. В крепком и здоровом организме у них нет никаких шансов. А вот тогда, когда организм ребенка ослаблен, бактерии начинают активную деятельность.
Следует отметить, что лечить бактериальные инфекции значительно сложнее, чем вирусные. Это связано с тем, что бактерии отличаются высокой приспосабливаемостью к любым условиям. Ежегодно в аптеках появляется огромное множество новых антибактериальных препаратов.
И с каждым годом возникает все больше мутаций бактерий, на которые существующие антибиотики уже не действуют.
Говорить о четких симптомах, появляющихся при бактериальной инфекции, сложно. Ведь бактерий очень много, и они вызывают различные болезни. Обычно бактерии не отличаются особой избирательностью в поражении тканей и органов.
Например, стафилококки во время инфекции можно обнаружить на коже, в кишечнике, в легких и даже в костях. Но все же в некоторых случаях закономерности прослеживаются.
Например, возбудитель коклюша размножается только в дыхательных путях, а дизентерийная палочка – в толстом кишечнике. Во время активного роста и размножения бактерии выделяют огромное количество токсинов, которые приносят вред организму.
В зависимости от локализации инфекции и воздействия определенных токсинов на организм, могут проявляться определенные признаки бактериальной инфекции у ребенка.
В отличие от вируса, бактериальная инфекция имеет довольно продолжительный инкубационный период, который может длиться до 2 недель. В это время бактерии размножаются, выделяя все больше и больше токсических веществ. Ребенок еще не болеет, но он уже является носителем инфекции.
Когда концентрация бактерий достигает предела, у малыша повышается температура и наблюдается общее недомогание. В этот момент родители обычно обращаются к врачу. Но даже во время лечения болезни симптомы бактериальной инфекции у детей держатся еще несколько дней.
Затем они уменьшаются, и ребенок начинает приходить в норму.
Переболев некоторыми инфекционными заболеваниями, дети приобретают к ним иммунитет. Зачастую это правило действует на такие инфекции, как корь, краснуха, ветрянка, свинка и скарлатина. Но существует также и другая группа бактерий, по отношению к которым иммунитет не вырабатывается.
Самыми опасными бактериальными инфекциями являются кишечные инфекции — дизентерия, сальмонеллез и другие. Во время кишечной инфекции у детишек резко поднимается температура, возникают сильные боли в животе, судороги, рвота и понос. Если родители немедленно не обращаются к врачу, это может привести к опасным последствиям.
Из-за рвоты и поноса происходит обезвоживание организма и нарушение его водно-солевого баланса. При плохом самочувствии родители не могут заставить ребенка пить много воды. Его организм истощается, и возникает угроза его жизни. В наиболее тяжелой стадии обезвоживания детям приходится даже ставить капельницы с водно-солевым раствором.
Поэтому при возникновении признаков инфекции нужно немедленно обратиться к врачу и как можно чаще поить ребенка водой.
Лечение бактериальной инфекции у детей осуществляется при помощи антибиотиков, которые быстро и эффективно убивают вредоносные микроорганизмы.
Также для облегчения самочувствия малыша врач выписывает дополнительные лекарства, помогающие противостоять эндотоксинам, возникающим при гибели бактерий.
Кроме того, педиатр обязательно выписывает ребенку Электролит, который рекомендуется разводить в воде, чтобы выпаивать малыша во время инфекции. Бактериальная кишечная инфекция у детей требует также соблюдения строгой диеты. Понос и рвоту останавливать не стоит.
Так как это защитная реакция организма. Хотя если рвота становится неукротимой и несет опасность для здоровья ребенка, доктор выписывает противорвотный препарат. Никакие народные средства во время инфекции применять нельзя. Любые действия нужно согласовывать с лечащим врачом.
Как же защитить ребенка от опасной бактериальной инфекции? Общая мера профилактики, помогающая бороться с любыми бактериями – это, конечно, грудное вскармливание младенца, благодаря которому его организм укрепляется и может противостоять всем инфекциям.
Кроме того, врачи рекомендуют родителям делать своим детям прививки от основных возбудителей инфекций, таких как дифтерия, коклюш, столбняк и других. Чтобы избежать кишечных инфекций, нужно ограничить контакты ребенка с потенциальными носителями инфекции.
Не стоит посещать с малышом места большого скопления людей. Нужно тщательно мыть руки после возвращения с прогулки. Также важно хорошо мыть соски, бутылочки и даже игрушки ребенка. Нужно следить за тем, чтобы все продукты, которые попадают на стол, были качественными и свежими.
Соблюдение всех мер профилактики поможет Вашему крохе всегда оставаться здоровым.
— резкое повышение температуры тела до 39-40 градусов с ознобами;
— нарушение сна: сонливость днем, бессонница ночью;
— неприятные ощущения при мочеиспускании;
— боли или тяжесть в поясничной области. Боль ноющего характера, которая усиливается при движении. Возникает из-за растяжения капсулы почки;
— сухость слизистых оболочек и кожи;
— пастозность (нерезко выраженный отек кожи) век;
— изменение прозрачности мочи (моча становится мутной).
При хроническом пиелонефрите во время обострения клиника такая же, как и при остром течении. Однако при длительном течении заболевания могут появляться признаки хронической почечной недостаточности и повышение артериального (кровяного) давления.
— первичный пиелонефрит: развивается у детей с нормальным анатомическим строением мочеполовой системы и при отсутствии заболеваний, которые могли бы вызвать застой мочи;
— вторичный пиелонефрит: развивается на фоне аномалий мочеполовой системы (врожденные нарушения строения почек, мочевого пузыря и мочеточников) или имеющихся заболеваний (мочекаменная болезнь, сахарный диабет), которые приводят к застою мочи в почках. На этом фоне развивается вторичное воспаление.
По течению заболевания различают:
— острый пиелонефрит: воспалительный процесс длительностью до 6 месяцев;
— хронический пиелонефрит: длительность воспалительного процесса более 6 месяцев.
В зависимости от осложнений:
— Причиной данного заболевания является наличие болезнетворного агента (микроорганизма).
— Наиболее частым возбудителем пиелонефрита является кишечная палочка. Хотя могут быть и другие, например, стафилококки, протеи, стрептококки и энтерококки. Помимо бактерий пиелонефрит могут вызывать грибы и вирусы. Распространение микроорганизмов происходит двумя путями:
— уриногенным или восходящим (при воспалении у девочек наружных половых органов инфекция по мочевым путям поднимается вверх, достигая почек);
— гематогенным путем: микроорганизмы распространяются током крови из очагов хронической инфекции (например, при тонзиллите (хроническое воспаление небных миндалин), синусите (воспаление придаточной пазухи носа)).
Возникает пиелонефрит при наличии определенных условий:
— снижение общего иммунитета;
— врожденные и приобретенные заболевания почек и мочевых путей, которые способствуют нарушению оттока мочи (стеноз (сужение) уретры, поликистоз (образование мешочкообразных опухолей — кист) почек).
Факторы, которые способствуют возникновению либо обострению пиелонефрита:
— острые простудные заболевания;
— частые ангины (воспаление небных миндалин);
— скарлатина (детское инфекционное заболевание, вызванное стрептококком);
— наличие очагов хронической инфекции (кариозные зубы, тонзиллит);
— неполное опорожнение мочевого пузыря во время мочеиспускания;
— несоблюдение правил личной гигиены;
— пузырно-мочеточниковый рефлюкс (состояние, при котором происходит обратный заброс мочи из мочевого пузыря в почки);
— мочекаменная болезнь с обструкцией (преградой) мочевыводящих путей;
— Анамнез жизни и заболевания: перенесенные простудные заболевания, наличие хронических заболеваний (тонзиллит (воспаление небных миндалин), мочекаменная болезнь).
— Жалобы больного: повышение температуры тела, ноющая боль в поясничной области, слабость, недомогание, головная боль, тошнота, рвота, учащенное мочеиспускание с неприятными ощущениями, изменение прозрачности мочи. Подозрение на пиелонефрит также возникает в случае повышения температуры тела у ребенка при отсутствии каких-либо других жалоб и симптомов.
— Осмотр больного: бледность кожных покровов, незначительная отечность век, боль при пальпации (прощупывании) почек, положительный симптом Пастернацкого (при поколачивании в поясничной области слева и справа от позвоночника возникает болезненность).
— Лабораторные методы исследования:
общий анализ крови: увеличение количества лейкоцитов более 9х109/л (белых клеток крови), повышение СОЭ (скорость оседания эритроцитов) свыше 15 мм/ч;
биохимический анализ крови: диспротеинемия (нарушение соотношения белковых фракций в сыворотке крови: повышение белков-глобулинов, снижение альбуминов), повышение уровня мочевины, появляется С-реактивный белок (СРБ);
общий анализ мочи: лейкоцитурия (повышенное количество лейкоцитов в моче), бактериурия (бактерии в моче более 100 тыс. микробных тел в 1 мл мочи), протеинурия (белок в моче) менее 1 г/л;
биохимический анализ мочи: повышение уровня оксалатов, фосфатов, уратов (соли);
посев мочи на флору с количественной оценкой степени бактериурии (количество бактерий в моче). Чаще обнаруживают кишечную палочку, протей и стафилококк;
антибиотикограмма мочи (определение чувствительности обнаруженного при посеве возбудителя к антимикробным препаратам).
проба Зимницкого позволяет судить о концентрационной способности почек. Сбор мочи осуществляется в течение суток через каждые 3 часа в отдельные баночки. При пиелонефрите характерна гипостенурия (низкая плотность мочи 1, 012-1,013);
проба по Нечипоренко проводят, когда есть отклонения от нормы в общем анализе мочи. Для этого утром при первом мочеиспускании первую и последнюю порции мочи спускают в унитаз, а среднюю собирают в чистую баночку и отправляют в лабораторию. При пиелонефрите содержание лейкоцитов (белых клеток крови) более 2000 в 1 мл (или 1-5 в поле зрения), эритроцитов (красных клеток крови) более 1000 в 1 мл (или 1-3 в поле зрения), цилиндров (слепки почечных канальцев из клеток и белков) – более 20 в 1 мл.
— Инструментальные методы исследования:
ультразвуковое исследование (УЗИ) органов мочевой системы;
экскреторная урография — рентгенологический метод исследования почек и мочевыводящих путей с помощью внутривенного введения рентгеноконтрастного вещества. Основан на том, что введенное вещество выделяется почками. Благодаря этому методу можно обнаружить изменения в работе почек, наличие врожденных аномалий развития;
радиоизотопная ренография – метод радиографического исследования функции почек, который основан на их способности избирательно накапливать и выделять радиофармацевтические препараты. При пиелонефрите позволяет установить асимметрию поражения почек;
компьютерная томография (КТ);
биопсия почек (метод прижизненного исследования почечной ткани) применяют в крайней степени, когда затруднителен диагноз.
— Возможна также консультация терапевта.
— В первую очередь назначают этиотропное лечение, то есть лечение, направленное на уничтожение возбудителя.
Как правило, назначают антибактериальные препараты широкого спектра действия. К ним отноятся антибитотики группы защищенных пенициллинов, цефалоспоринов и карбопенемов.
Хороший эффект оказывают хинолоны.
Антибиотики назначают в таблетированной форме на 3 недели со сменой препаратов через 7-10 дней (чтобы не развилась устойчивость микроорганизмов).
При наличии результатов антибиотикограммы терапию подбирают согласно чувствительности выявленных микроорганизмов к антибиотикам.
В тяжелых случаях назначают комбинацию из нескольких антибиотиков.
После курса антибактериальной терапии необходимо назначать уроантисептики. Препараты налидиксовой кислоты назначают на 7-10 дней.
— Помимо этиотропного лечения назначают патогенетическое (направленное на развитие заболевания) и симптоматическое лечение. Патогенетическую терапию начинают на 5-7 день от начала заболевания, когда происходит стихание воспалительного процесса. Назначают:
нестероидные противовоспалительные средства;
препараты, улучшающие кровообращение в почках (антиагреганты, ангиопротекторы, антиоксиданты);
НПВС (нестеродные противовоспалительные средства) назначают для подавления воспаления и усиления этиологического лечения длительностью 10 дней.
— Больные с пиелонефритом должны придерживаться молочнокислой диеты (употреблять творог, кефир). В остром периоде необходимо ограничивать прием соли (до 2-3 г в день), количество жидкости увеличить. Одновременно назначают мочегонные средства.
— Если же пиелонефрит возник на фоне закупорки камнем мочевых путей, то прибегают к хирургическим методам лечения (камень удаляют).
Осложнения пиелонефрита связаны с развитием гнойных процессов и прогрессирующим нарушением функции почек, приводящим к развитию хронической почечной недостаточности. Осложнения пиелонефрита:
— артериальная гипертония (стойкое повышение кровяного давления);
— гнойные осложнения (абсцессы (ограниченное скопление гноя в почке), паранефрит (гнойное воспаление околопочечной клетчатки), уросепсис (заражение крови));
— хроническая почечная недостаточность;
— смерть от хронической почечной недостаточности.
— Необходимы: санация очагов хронической гнойной инфекции, оздоровление и проведение закаливающих процедур.
— Для предупреждения развития вторичного острого и хронического пиелонефрита имеет значение ранняя диагностика и соответствующая терапия мочекаменной болезни, врожденных пороков развития мочевых путей, пузырно-мочеточникового рефлюкса.
Из-за анатомических особенностей строения мочеполовой системы девочки болеют в 3 раза чаще, чем мальчики. Выделяют три критических периода развития ребенка, когда его организм наиболее уязвим инфекциям органов мочевой системы:
источник
В большинстве случаев, чтобы поставить правильный диагноз, педиатру достаточно сделать осмотр пациента. Но для того, чтобы не пропустить бактерию, врач может назначить дополнительные анализы при скарлатине у детей. Делаются они достаточно быстро и тогда можно точно назначить правильное лечение и избежать осложнений.
Скарлатина – опасная бактериальная инфекция, вызываемая бактериями рода стрептококк, группа А. Раньше это было очень серьезное и частое заболевание у малышей, на сегодняшний день встречается редко. Лечение антибиотиками уменьшило тяжесть симптомов и распространенность заболевания.
Самым опасным являются осложнения, которые вызывают токсины стрептококка. Для того чтобы этого избежать достаточно вовремя начать лечение. Поэтому правильный и вовремя поставленный диагноз залог положительного течения болезни.
Врач сперва делает физический осмотр больного, чтобы проверить наличие заболевания. Во время первичного осмотра педиатр проверяет состояние языка, горла, лимфоузлов и миндалин вашего ребенка. Доктор так же будет осматривать внешний вид и текстуру сыпи.
Если у вашего крохи подозревается скарлатина, доктор должен отправить на анализы. Это будет мазок из зева, а так же анализ крови, иногда врачи настаивают на сдаче мочи.
Целью этой диагностики является не только установить есть заболевание или нет, но и узнать степень тяжести заболевания и проявления возможных осложнений.
Необходим для правильного диагноза. Процедура очень простая. Чистым шпателем или специальным тампоном делается мазок из зева. Затем все это помещают в пробирку со специальным раствором и отправляют в лабораторию. Далее содержимое помещают в питательную среду и ждут пока вырастут колонии бактерии, которые есть у крохи в горле. Для этого требуется несколько часов.
Таким образом, устанавливают, есть ли среди этих бактерий стрептококк группы А, а так же определяют чувствительность к тем или иным антибиотикам. А это важно для правильного дальнейшего лечения.
Метод не всегда является точным, так как в норме у здоровых людей может в мазке определяться стрептококк, а так же если мама начала самостоятельное незапланированное лечение и применяла антибиотик, результат будет отрицательным.
Назначается общий анализ крови, который подскажет, есть ли воспаление в организме и наличие бактериальной инфекции. По исследованию крови никогда не скажешь, есть скарлатина или нет, но наблюдаются следующие показатели: нейтрофилия со сдвигом лейкоцитарной формулы влево, повышенное СОЭ, лейкоцитоз.
Существуют специальные экспресс – тесты для выявления стрептококка. Ими часто пользуются родители малышей, часто болеющие ангинами. Это домашний метод определения бактерии.
Называется он Стрептатест. В инструкции указано, что он показывает наличие в горле гемолитического стрептококка группы А. Который может быть не только при скарлатине, но и при ангине, тонзиллите, фарингите.
Тест очень быстрый, результат вы увидите уже через пять минут. Специальным тампоном берете пробу из горла и миндалин, опускаете это в специальный раствор, затем туда кладете саму тест – полоску и ждете результата.
В случае обнаружения стрептококка группы. А можно предположить, что у ребенка скарлатина или стрептококковая ангина. Но лечение в любом случае будет с антибиотиком. Если результат отрицательный – данный анализ поможет избежать необоснованного применения антибиотика.
Цена достаточно приемлемая, за 5 тест – полосок вы заплатите приблизительно 1000 – 1300 рублей.
В любом случае о результатах своей домашней диагностики вы должны уведомить своего доктора.
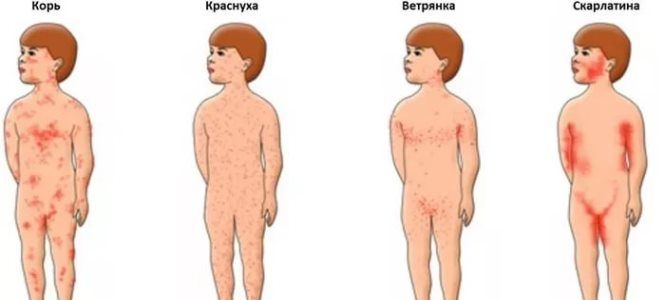
Симптомы заболевания схожи на другие детские инфекции, такие как корь, краснуха, псевдотуберкулез. Поэтому очень важно дифференцировать (разделить) все эти болезни и правильно поставить диагноз. Ведь лечение всех этих инфекций будет кардинально отличаться.
Для дифференциальной диагностики берут все основные болезни и сравнивают их по признакам. Вот таблица сравнения симптомов скарлатины, кори и краснухи.
Как мы уже знаем, страшна не сама скарлатина, а те осложнения, которые возникают в организме после нее. Поэтому если диагноз подтвержден и назначена антибиотикотерапия, доктор направляет на следующие анализы.
Исследование мочи назначают с целью определения, нет ли такого серьезного осложнения как глумерулонефрит. Если есть, в моче обнаруживают белок, лейкоциты, цилиндры и эритроциты.
ЭКГ используют, если доктор подозревает миокардит. А если предполагается диффузный миокардит назначают еще и ЭХО-кардиографию.
источник
Медицинский портал о здоровье и красоте
Своевременное выявление скарлатины имеет важное значение. Если болезнь обнаружена на ранней стадии, ребенка могут оставить на лечение дома под присмотром родителей. Кроме того, ранняя диагностика – метод профилактики серьезных осложнений: некротической ангины, патологий сердца и сосудов, полиартритов.
Показание к сдаче анализа крови при скарлатине – появление признаков, характерных для этого заболевания.
Оно отличается острым началом: у ребенка внезапно поднимается температура до 39 градусов. Уже в первые часы заболевания появляются и другие симптомы, при которых нужно обратиться к врачу:
- першение и боль в горле;
- тошнота, многократная рвота;
- лихорадка;
- мелкоточечная сыпь (сначала на лице, верхней половине тела, затем – на конечностях, по бокам живота и груди);
- язык малинового цвета;
- сгущение высыпаний в естественных складках кожи;
- бледный носогубный треугольник;
- отечные и покрасневшие миндалины;
- увеличение шейных, околоушных, затылочных лимфоузлов.
Постановка диагноза проходит легко при типичном течении инфекции, поскольку она имеет высокоспецифичную симптоматику. Врач проводит физикальный осмотр, чтобы выявить характерные признаки этой патологии. Лабораторная диагностика включает:
- общий и биохимический анализы крови;
- серологическое исследование;
- посев мазка из зева.
Сегодня увеличивается число случаев развития атипичных и стертых форм сболезни. Их распознают по лимфадениту, изменениям состава периферической крови и гиперемии ротоглотки. При позднем обращении педиатр особое внимание уделяет внешним признакам. Спустя 1–2 недели вместо высыпаний на коже появляется шелушение. Другие характерные признаки скарлатины не в острой стадии:
- ярко-малиновый цвет языка;
- сухость кожи в местах, где была сыпь;
- небольшие плоские точечные пятна пурпурного или темно-красного цвета.
Забор крови у ребенка при подозрении на скарлатину считается стандартной процедурой. Взятый материал подвергают следующим исследованиям:
- Общему анализу. Материал забирают из пальца. По результатам определяют уровень лейкоцитов, эритроцитов, СОЭ, гемоглобина, тромбоцитов,
- Биохимическому анализу. Кровь для него берется из вены. Исследование показывает уровень белка, мочевины, гемоглобина, билирубина, глюкозы и ряда других маркеров, которые могут подтвердить конкретное заболевание. Полученные результаты дают более развернутую картину состояния человека.
- Серологическому исследованию. Это метод диагностики, выявляющий во взятом материале титр антител к стрептококку.
Стоит отметить, что даже прямые признаки скарлатины по исследованию крови бывают и при других заболеваниях. По этой причине полученные результаты рассматриваются в совокупности с клинической картиной, которая наблюдается у ребенка. Анализ крови лишь косвенно указывает на наличие воспаления, вызванного патогенным возбудителем. Основные признаки болезни:
Основные анализы при скарлатине детей
- ускорение скорости оседания эритроцитов (СОЭ) более 20 мм/ч;
- увеличение общего числа нейтрофилов и лейкоцитов;
- сдвиг лейкоцитарной формулы влево;
- анемия при тяжелом течении.
- Повышение активности креатинфосфокиназы, гидроксибутиратдегидрогеназы и аспартатаминотрансферазы – это маркеры поражения сердца, указывающие на развитие миокардита;
- повышение С-реактивного протеина, серомукоида.
Серологическое исследование сыворотки крови
Увеличение титра антистрептолизина-О (АСЛО). Эти антитела вырабатываются организмом при непосредственном контакте с гемолитическим стрептококком А.
Дети наблюдаются в детских поликлиниках у педиатра, к этому врачу и нужно обращаться при появлении признаков заболевания. При тяжелом состоянии ребенка стоит вызвать скорую. Педиатр даст направления на нужные исследования. Забор крови проводится в процедурном кабинете. Кровь сдают и в платных поликлиниках, где результаты можно получить даже быстрее. Средняя стоимость – 400–600 р.
источник
Среди большого количества детских инфекций отдельное место занимает скарлатина, диагностика которой является сложным процессом. Болезнь по внешним симптомам схожа с ангиной и тонзиллитом, поэтому нередко первоначально выставляется неверный диагноз.
Что такое болезнь скарлатина, каковы ее основные симптомы и чем она опасна – частые вопросы мам, впервые услышавших о данном заболевании. Этим термином инфекционисты обозначают патологию бактериальной природы, возбудителем которой выступает гемолитический стрептококк группы А (распространенный тип бактерий).
Заболеванию подвержены преимущественно дети в возрасте 2–9 лет, взрослые практически не заболевают. После перенесенной инфекции формируется стойкий иммунитет. Широкое распространение болезни обусловлено тем фактом, что около 20% всех людей являются носителями стрептококка, который при определенных условиях способен спровоцировать скарлатину.
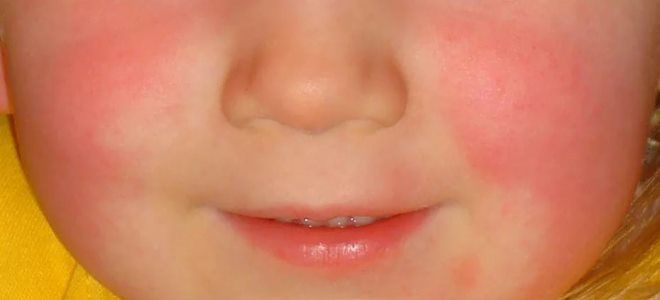
Каждый опытный педиатр четко себе представляет, как проявляется скарлатина. В связи с этим даже при подозрительных симптомах пациента сразу изолируют, направляя в инфекционное отделение. Одним из первых и главных симптомов является сыпь, поэтому при подозрении на болезнь врачи проводят тщательный осмотр кожных покровов ребенка. Однако, чтобы выставить диагноз скарлатина, диагностика должна быть проведена полностью.
Излюбленными местами локализации высыпаний при скарлатине являются:
- подмышечные впадины;
- живот;
- руки;
- лицо.
Явным признаком скарлатины является повреждение кожных покровов. При попадании стрептококка в кровь он начинает выделять специфическое вещество – эритротоксин. Это соединение воздействует на мелкие кровеносные сосуды, которые со временем лопаются, в результате чего появляется специфическая ярко-красная сыпь.
Одновременно с этим появляются и следующие симптомы, признаки скарлатины:
- повышение температуры тела до 38-40 градусов;
- резкая слабость;
- головная боль;
- тошнота;
- рвота.
Рассказывая мамам, как определить скарлатину, врачи рекомендуют изначально оценить характер сыпи и ее локализацию. Высыпания на теле появляются постепенно, первые из них фиксируются уже в конце первых суток после инфицирования. Разгар болезни приходится на 3–5-й день. К этому времени токсины уже разносятся кровью по всему организму. В результате сыпь появляется в различных частях тела. Однако при этом имеется одна особенность.
Высыпания на лице никогда не образуются в области носогубного треугольника. Эта область на фоне красного от сыпи оттенка лица выглядит бледной. Уже на 6-7-е сутки болезни кожные покровы в местах сыпи начинают шелушиться, кожа светлеет. Подобное явление указывает на угасание болезни и скорое выздоровление ребенка.
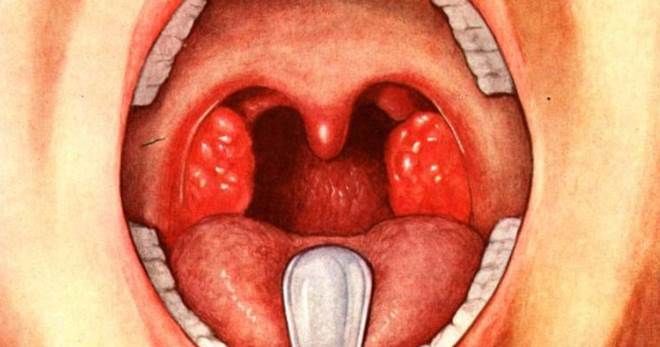
У врачей практически никогда не возникает вопроса, как распознать скарлатину. Диагноз удается поставить по внешним проявлениям. После осмотра кожных покровов педиатры осматривают ротовую полость. При скарлатине слизистая оболочка становится ярко-красной, язык – «пылающим». Сосочки на поверхности языка увеличены в размерах, горло и нёбо – красного цвета. При касании шпателем болезненных ощущений не наблюдается.
Чтобы поставить точный диагноз и начать лечение, врачи назначают лабораторное обследование, которое включает и анализ на скарлатину. Врачами проводится ряд специфических исследований, результаты которых позволяют подтвердить клиническую картину.
В большинстве случаев диагностические мероприятия включают следующие анализы для подтверждения скарлатины:
- общий анализ крови;
- биохимию крови;
- серологические исследования (исследуется антистрептолизин О в кровяном русле (АСЛО), который увеличивается на 7–14-й день и снижается при наступлении выздоровления).
Диагностика при скарлатине обязательно включает микробиологическое исследование материала из очага инфекции. Врачи осуществляют посев мазка из зева на пиогенный стрептококк, используя кровяной агар. Спустя несколько дней после посева осуществляется микроскопия полученного материала.
Выявление в питательной среде гемолитического стрептококка в высокой концентрации указывает на развитие скарлатины, диагностика которой продолжается путем исследования крови. Результаты дополняют серологией – анализ крови на антитела к скарлатине с обнаружением специфических ферментов.
Когда у ребенка предположительно выявляется скарлатина, диагностика по крови этого заболевания проводится с помощью серологических исследований. Однако и общий анализ крови отражает изменения, происходящие в организме, указывая на развитие инфекции и воспалительного процесса. Врачи нередко в качестве первого анализа используют клиническое исследование крови как самый простой и доступный из существующих методов.
При диагнозе скарлатина общий анализ крови выглядит следующим образом:
- лейкоцитоз (увеличение количества лейкоцитов в крови);
- нейтрофилия (повышение концентрации нейтрофилов);
- повышение СОЭ.
Большинство детских инфекционных заболеваний имеют схожую клиническую картину. В связи с этим большую актуальность в педиатрии получила дифференциальная диагностика кори, краснухи, скарлатины. Все эти заболевания характеризуются появлением высыпаний на теле, однако интенсивность и локализация элементов сыпи могут отличаться. Зная характерные особенности каждой из названных инфекций, педиатры уже при предварительном осмотре ребенка могут поставить диагноз скарлатина, диагностика которой предполагает исключение похожих болезней.
При обеих этих патологиях у пациента отмечаются повышение температуры тела, болезненные ощущения в горле, покраснения слизистой оболочки рта и горла. На нёбных миндалинах обнаруживаются налеты, лимфатические узлы увеличиваются, наблюдаются симптомы интоксикации (головная боль, слабость).
Рассказывая о том, чем отличается скарлатина от ангины, инфекционисты отмечают ряд следующих признаков:
- наличие сыпи при скарлатине, развитие рвоты;
- яркий, малиновый цвет ротоглотки при скарлатине;
- свободный от высыпаний носогубный треугольник при скарлатине.
Нередко болезнь скарлатина путается с другим заболеванием – краснухой. Эта детская инфекция протекает в легкой форме, имеет менее выраженную симптоматику. Однако, как и при скарлатине, наблюдаются высыпания по телу, которые запутывают родителей и молодых педиатров. Тут необходимо обращать внимание на локализацию первых высыпаний.
При краснухе сыпь появляется сначала на лице и шее, а затем распространяется на конечности. При этом сначала она имеет белесый оттенок, напоминает петехии, и только на второй день становится красной, похожей на сыпь при скарлатине. Высыпания длятся 3–5 дней.
Кроме сыпи, врачи рекомендуют обращать внимание на следующие характерные для краснухи симптомы:
- зуд;
- увеличение ушных и шейных лимфоузлов;
- насморк;
- чихание.
Чтобы правильно дифференцировать детские инфекционные заболевания, каждой маме необходимо знать, чем отличается скарлатина от кори. Последнее заболевание имеет менее резкое начало и по симптомам напоминает простуду. Головная боль, слабость, повышение температуры тела могут быть приняты за ОРВИ.
Существует ряд признаков, появление которых указывает на инфицирование организма корью:
- Мелкие элементы сыпи, склонные к слиянию, появляются на 4-й день болезни на лице и голове, за ушами, а затем распространяются по всему телу.
- После исчезновения сыпи на коже остаются пятнышки пигментации.
- Воспаление слизистой оболочки глаз, сопровождающееся слезотечением, светобоязнью, гнойным отделяемым.
Из-за высокого риска осложнений анализы после скарлатины всегда должны быть составной частью эффективного лечения. Обнаружив отклонения от показателей нормы, врачи зачастую правильно устанавливают возможную патологию еще до появления первых симптомов и осложнений. Самым частым негативным последствием перенесенной скарлатины является миокардит – воспалительный процесс затрагивающий мышечную оболочку сердца.
Патология развивается на ранних этапах выздоровления и сопровождается невысокой температурой тела, потливостью, учащением пульса, слабостью, снижением артериального давления. Подобная симптоматика характерна и для ряда других заболеваний, поэтому для постановки диагноза требуется проведение биохимического анализа.
Чтобы вовремя выявить возможные осложнения, которые провоцирует скарлатина, диагностика предполагает установление концентрации специфических ферментов:
- креатинфосфокиназа (КФК);
- аспартатаминотрансфераза (АсАт);
- гидроксибутиратдегидрогиназа (ГБД).
источник
Диагноз скарлатины можно поставить на основании типичной клинической картины. Однако в последнее время наблюдается все больше стертых и атипичных форм. Поэтому в диагностике помогает анализ на скарлатину. Каким образом он делается и какие могут быть результаты, необходимо знать не только врачам, но и родителям.
Это остро протекающая инфекция преимущественно детского возраста. Вызвана она бета-гемолитическим стрептококком группы А. Эта бактерия проживает на слизистой оболочке рото- и носоглотки и у здоровых людей. При возникновении определенных условий бактерия активизируется, начинает размножаться и выделять токсины. В результате развивается скарлатина.
Способствующими факторами являются:
- снижение местного и общего иммунитета;
- переохлаждение;
- употребление холодной пищи и напитков;
- наличие хронического тонзиллита;
- контакт с больным скарлатиной и другими стрептококковыми инфекциями.
Кроме ротоглотки, поражается кожа (при нарушении ее целостности), в некоторых случаях легкие. Эти случаи называются атипичными формами заболевания и встречаются всего у 3% больных.
Основным патогенным фактором при скарлатине является специфический токсин Дика. Он и вызывает типичные симптомы заболевания, влияя на нервные окончания и кровеносные сосуды. Токсин вызывает расширение кровеносных сосудов, повышает проницаемость их стенки. Результатом становится появление типичной сыпи. Он же вызывает повреждение миндалин.
Латентный период длится от 2 до 7 дней. В это время происходит внедрение стрептококка в слизистые оболочки, и он начинает выделять токсины. По прошествии этого времени у ребенка резко проявляется симптоматика:
С первых часов заболевания начинает появляться характерная сыпь. Иногда она может появиться на второй день болезни. В течение суток высыпания покрывают все тело. Элементы сыпи расположены на гиперемированном фоне кожи. Представляют собой мелкие ярко-красные пятнышки, слегка возвышающиеся над кожей. Сгущение высыпаний наблюдается в естественных складках, на сгибательных поверхностях конечностей. На лице элементы сыпи могут сливаться, однако носогубный треугольник всегда остается чистым. Это специфический симптом скарлатины.
Вторым характерным признаком является поражение глотки. Слизистая оболочка ярко гиперемирована, вследствие чего получила название «пылающий зев». Миндалины отечны, увеличены в размерах. Часто на них образуются обильные грязно-серые налеты. Язык также отечный, с увеличенными сосочками, имеет ярко-красный цвет.
Увеличиваются и уплотняются лимфатические узлы — шейные, околоушные, затылочные. Также наблюдается поражение внутренних органов — одышка, тахикардия. Тяжелое течение скарлатины, ослабленный организм способствуют развитию осложнений — миокардита и эндокардита, гломерулонефрита.
Симптоматика с третьего дня начинает регрессировать и исчезает к 7-10 дню.
При типичном течении скарлатины диагноз легко устанавливается на основании жалоб и характерных симптомов. Однако если пациент был осмотрен на второй-третий день от начала заболевания, диагностика скарлатины может быть затруднена. Мешает постановке правильного диагноза и атипичное течение инфекции.
В таких случаях требуется проведение лабораторных и инструментальных методов исследования.
Стандартным методом является забор крови для общего анализа. Он производится во всех случаях заболевания. Общий анализ крови помогает обнаружить воспаление и косвенно указывает на наличие бактериальной инфекции:
- увеличение количества лейкоцитов, преимущественно нейтрофилов;
- увеличение СОЭ;
- при тяжелом воспалении может наблюдаться анемия.

Кроме общего и биохимического анализов, используется исследование сыворотки крови. В ней обнаруживают антитела к антигенам стрептококка. Титр антител в случае заболевания будет нарастать. Это косвенно подтверждает наличие заболевания.
В качестве экспресс-диагностики используется РКА — это серологическая реакция, определяющая конкретный вид стрептококка.
У детей также используется бактериологический метод диагностики. Он заключается в посеве отделяемого ротоглотки на питательную среду. В результате вырастает колония стрептококков.
Для осуществления этого метода забирается мазок из глотки с помощью шпателя. Содержимое помещается в пробирку и доставляется в лабораторию. Там мазок помещают на питательную среду (кровяной агар), а затем в термостат. Через несколько часов начинается рост колоний, и лаборанты определяют вид бактерии.
Этот метод анализа на скарлатину также не является показательным, поскольку стрептококки могут высеваться и у здоровых людей. Забор мазка является обязательным потому, что при его изучении определяется чувствительность бактерии к антибиотикам.
Этот метод диагностики применяется сравнительно редко. Суть его заключается в том, что токсин стрептококка является сильным аллергеном. Введение ослабленного токсина под кожу приводит к формированию местной аллергической реакции в виде красной папулы. Если ее диаметр более 1 см, результат считается положительным.
Эти методики не подтверждают собственно скарлатину. Они используются для диагностики осложнений. К ним относятся электрокардиография, ультразвуковое исследование сердца и почек. Поэтому при назначении врачом этих дополнительных методов исследования, родителю лучше задать вопрос о их целесообразности и уточнить о наличии возможных осложнений.

Если нет возможности получить направление врача — сдать кровь и мазок можно в платных лабораториях, например Инвитро. Результат будет готов несколько быстрее, чем в поликлинике.
Лечение скарлатины может проводиться как в домашних условиях, так и в стационаре. Амбулаторно разрешается лечить скарлатину легкой и средней степени, без признаков развития осложнений. Стационарному лечению подлежат следующие группы детей:
- в возрасте младше года;
- из социально неблагополучных семей;
- дети из категории часто болеющих — из-за низкого иммунитета повышается риск развития осложнений;
- с уже развивающимися осложнениями и тяжелым течением заболевания.
Основа медикаментозного лечения — прием антибактериальных препаратов. Стрептококк чувствителен к пенициллинам и макролидам. Дозировку и продолжительность курса лечения должен назначать специалист.
Ребенку показан постельный режим на весь период лихорадки. Назначаются симптоматические средства — жаропонижающие, обезболивающие, препараты для лечения горла, витамины.
Рекомендуется молочно-растительная диета с большим количеством жидкости — морсы, травяные чаи. Горло можно полоскать отварами ромашки и шалфея. После исчезновения сыпь оставляет шелушение, поэтому для гигиены и смягчения кожи нужно использовать специальные средства — Эмолиум, Липобейз.
Выздоровление происходит в течение 10 дней, после этого проводится осмотр ребенка, контрольные анализы крови и мочи.
Ребенок допускается в садик и первые два класса школы через 12 дней после исчезновения симптомов. В группе детского сада, где был выявлен ребенок со скарлатиной, накладывается семидневный карантин. Детей ежедневно осматривает медицинский работник, проводя измерение температуры тела. Если обнаруживается ребенок с признаками инфекции, его изолируют от других детей.
источник
Несмотря на то что скарлатина обладает характерной клинической картиной, в некоторых случаях с целью уточнения диагноза или исключения иной патологии необходимо проведение ряда исследований. Одной из важных особенностей этого заболевания является высокий риск развития постинфекционных осложнений в виде гломерулонефрита или ревматизма. Именно из-за этого нюанса анализ при скарлатине необходимо проводить не столько для диагностики самой патологии, сколько для исключения возможных последствий.
К развитию скарлатины приводит внедрение в организм гемолитического стрептококка группы А. Этот же микроорганизм приводит к развитию ангины у детей старшего возраста и взрослых. В дошкольном периоде из-за особенностей иммунной системы течение инфекционного процесса проявляется в виде скарлатины в сочетании с тонзиллитом или фарингитом.
Типичными проявлениями данного заболевания являются:
- Повышение температуры.
- Кашель, боль в горле.
- Красный «пылающий» зев.
- Характерная сыпь: красные пятнистые элементы поражают все тело, особенно естественные кожные складки (локтевые, коленные, ягодичные, паховые и т. д.) за исключением носогубного треугольника, который всегда остается чистым.
Нередко заболевание начинается с клиники обычного фарингита, сыпь присоединяется только на 2–3 день. В последнее время встречаются смазанные и атипичные формы высыпаний. Через 3–4 недели после выздоровления возможно развитие аутоиммунных реакций с формированием гломерулонефрита или ревматизма (воспаление крупных суставов, повреждение клапанов сердца).
В острую фазу заболевания ребенок должен сдать общий анализ крови и мочи, пройти ряд биохимических и иммунологических обследований, а также провести мазок из ротоглотки с целью высевания возбудителя. Через 3– 4 недели после окончания заболевания следует повторно сдать мочу в лабораторию, а также пройти электрокардиографию и ЭхоКГ (УЗИ сердца).
Общий анализ крови при скарлатине имеет следующие показатели:
- Повышение лейкоцитов (норма – до 9,0х10 9 ). Указывает на наличие инфекционного процесса в организме. При этом преимущественно повышаются нейтрофилы, что указывает на бактериальную природу заболевания, а не вирусную.
- Повышение СОЭ. Скорость оседания эритроцитов является неспецифическим маркером острого воспалительного процесса. При скарлатине данный показатель может колебаться от 15 до 20 мм/ч.
Следует понимать, что данные значения являются неспецифическими и могут изменяться при множестве иных инфекционных процессов бактериального характера. Таким образом, невозможно определить скарлатину по анализу крови, но в совокупности с клинической картиной данное лабораторное исследование только подтверждает имеющиеся предположения.
Остальные показатели формулы крови и общий анализ мочи при скарлатине могут не выходить за рамки нормальных значений.
Одним из высокоспецифичных исследований является забор мазка из ротоглотки с последующим его посевом на питательную среду. Подобный анализ на скарлатину позволяет не только непосредственно выявить гемолитический стрептококк, но и провести пробы на чувствительность к антибиотикам. Определение чувствительности микроба к антибиотикам крайне важно, особенно при лечении маленьких детей, поскольку все чаще встречаются резистентные ко многим препаратам штаммы микроорганизмов.
К сожалению, выращивание культуры бактерий и наблюдение за ее реакцией в ответ на добавление в питательную среду антибиотика, может занять 3 недели и более. В условиях острого инфекционного процесса невозможно ждать столь длительное время, в связи с чем первые антибактериальные препараты назначаются согласно статистическим данным эффективности лекарства против стрептококка. Только при затяжном течении мазок из зева на скарлатину и последующие пробы на чувствительность к антибиотику являются оправданными.
Данное исследование чем-то напоминает реакцию Манту. Подкожно вводится антиген гемофильного стрептококка, после чего оценивается размер образовавшегося аллергического волдыря – при его диаметре свыше 10 мм можно говорить о наличии данного микроорганизма в теле ребенка либо о его недавнем контакте с ним.
Исследование хорошо зарекомендовало себя при проведении теста на скарлатину или ангину post factum, когда после окончания заболевания приходится выяснять его причину. Подобные ситуации часто возникают при атипичных или смазанных формах заболевания, отказе родителей вести своего ребенка в лечебные учреждения или в каких-либо всевозможных экстремальных ситуациях. Также проба с аллергенами помогает при развитии осложнений, так как установление связи гломерулонефрита со стрептококковой инфекцией кардинально меняет тактику лечения.
Проведение специфических биохимических исследований крови позволяет детально оценить состояние организма и течение инфекционного процесса.
Острофазовые реакции (СРВ, сиаловые кислоты, гаптоглобин) являются неспецифическими маркерами воспалительного процесса и проводятся при подозрении на любые инфекционные или аутоиммунные заболевания. Наиболее высокой специфичностью является определение титра антистрептолизина-О (АСЛО) – антитела, вырабатываемого организмом непосредственно при контакте с гемолитическим стрептококком А. Также данный показатель повышается при развитии осложнений данного инфекционного заболевания.
Поскольку ряд людей, особенно взрослых, является носителем стрептококка, АСЛО позволяет выявить предполагаемый источник заражения в кругу семьи или детских коллективов. Положительный результат данного исследования является показанием к проведению антибиотикотерапии как у больных людей, так и у носителей инфекции.
Развитие у детей дошкольного возраста осложнений после перенесенной скарлатины может привести к значительному ухудшению здоровья на всю оставшуюся жизнь. Так, гломерулонефрит в зависимости от агрессивности его течения способен привести к развитию хронической почечной недостаточности, которая чревата глубокой инвалидизацией вплоть до летального исхода. Развитие ревматизма, в зависимости от характера его течения, может вызвать необходимость замены клапанов сердца или привести к формированию поражения крупных суставов, центральной нервной системы.
Своевременное выявление и лечение данных патологий значительно улучшает прогноз их течения, а в некоторых случаях – вовсе останавливает дальнейшее развитие. Минимальный диагностический объем (общий анализ мочи, УЗИ почек и ЭКГ) необходимо проводить через 3–4 недели после окончания скарлатины.
Позволяет с большой долей вероятности судить о поражении почек. В общем анализе мочи существует несколько ключевых критериев, указывающих на наличие гломерулонефрита:
- Наличие белка. В норме, при соблюдении всех правил сбора мочи, белок в конечном анализе отсутствует. Некоторые источники утверждают, что его может быть буквально микроскопическое количество – до 0,033 г/л. Для гломерулонефрита характерно повышение этого показателя до 0,5 г/л и выше.
- Наличие эритроцитов, лейкоцитов и цилиндров в небольшом количестве также указывает на повреждение функционального аппарата почек.
- Снижение относительной плотности мочи развивается из-за нарушения фильтрационной функции почек.
Также при гломерулонефрите характерно развитие отеков в области лица, болезненность в пояснице с обоих сторон, усиливающаяся при легком поколачивании.
Ультра звуковое исследование проводится для подтверждения или исключения гломерулонефрита. В случае его развития при диагностике определяется повышенная эхогенность (восприимчивость к ультразвуку) ткани органа, возможно увеличение его объема. Вместе с исследованием почек проводится оценка состояния остальных органов брюшной полости. УЗИ является важным критерием дифференциальной диагностики гломерулонефрита с иными заболеваниями мочевыделительной системы – пиелонефритом, мочекаменной болезнью.
Обследование сердца является неотъемлемой частью диагностических мероприятий с целью исключения ревматизма. Поскольку данная патология практически всегда начинается с острого кардита – воспаления миокарда, данные изменения будут ярко фиксироваться при помощи ЭКГ. Кардиограмма позволяет определить проведение импульсов по сердечной мышце, оценить ее функциональное состояние. При остром постстрептококковом кардите возникает тахикардия, внеочередные единичные или множественные сокращения сердца.
ЭхоКГ позволяет оценить состояние клапанного аппарата, который часто страдает из-за аутоиммунного поражения. Наиболее часто ревматическому поражению подвергаются аортальный и митральный клапаны, что приводит к выраженному нарушению кровотока, ухудшению кровоснабжения головного мозга и застойным явлениям в легких. Следует ответить, что клинические проявления данных процессов появляются далеко не сразу, что делает ЭхоКГ крайне ценным методом диагностики ввиду раннего выявления патологии.
Поскольку основные признаки скарлатины – кожная сыпь у детей раннего возраста в сочетании с повышением температуры и интоксикацией, в первую очередь ее следует дифференцировать с иными детскими инфекциями:
- При краснухе отсутствует поражение миндалин, слизистой оболочки ротовой полости и зева. Сыпь распространяется на все участки кожи без исключения. Наблюдается выраженное увеличение лимфатических узлов.
- Корь характеризуется строгой этапность высыпаний: сначала элементы сыпи появляются на голове, потом – на туловище и только в конце – на конечностях. Помимо этого, для кори характерен выраженный конъюнктивит, который не развивается при скарлатине.
В случае аллергической природы сыпи присутствует сильный кожный зуд, но не наблюдается повышение температуры и общая слабость.
источник
Своевременное выявление скарлатины имеет важное значение. Если болезнь обнаружена на ранней стадии, ребенка могут оставить на лечение дома под присмотром родителей. Кроме того, ранняя диагностика – метод профилактики серьезных осложнений: некротической ангины, патологий сердца и сосудов, полиартритов.
Оно отличается острым началом: у ребенка внезапно поднимается температура до 39 градусов. Уже в первые часы заболевания появляются и другие симптомы, при которых нужно обратиться к врачу:
- першение и боль в горле;
- тошнота, многократная рвота;
- лихорадка;
- мелкоточечная сыпь (сначала на лице, верхней половине тела, затем – на конечностях, по бокам живота и груди);
- язык малинового цвета;
- сгущение высыпаний в естественных складках кожи;
- бледный носогубный треугольник;
- отечные и покрасневшие миндалины;
- увеличение шейных, околоушных, затылочных лимфоузлов.
Постановка диагноза проходит легко при типичном течении инфекции, поскольку она имеет высокоспецифичную симптоматику. Врач проводит физикальный осмотр, чтобы выявить характерные признаки этой патологии. Лабораторная диагностика включает:
- общий и биохимический анализы крови;
- серологическое исследование;
- посев мазка из зева.
Сегодня увеличивается число случаев развития атипичных и стертых форм сболезни. Их распознают по лимфадениту, изменениям состава периферической крови и гиперемии ротоглотки. При позднем обращении педиатр особое внимание уделяет внешним признакам. Спустя 1–2 недели вместо высыпаний на коже появляется шелушение. Другие характерные признаки скарлатины не в острой стадии:
- ярко-малиновый цвет языка;
- сухость кожи в местах, где была сыпь;
- небольшие плоские точечные пятна пурпурного или темно-красного цвета.
Забор крови у ребенка при подозрении на скарлатину считается стандартной процедурой. Взятый материал подвергают следующим исследованиям:
- Общему анализу. Материал забирают из пальца. По результатам определяют уровень лейкоцитов, эритроцитов, СОЭ, гемоглобина, тромбоцитов,
- Биохимическому анализу. Кровь для него берется из вены. Исследование показывает уровень белка, мочевины, гемоглобина, билирубина, глюкозы и ряда других маркеров, которые могут подтвердить конкретное заболевание. Полученные результаты дают более развернутую картину состояния человека.
- Серологическому исследованию. Это метод диагностики, выявляющий во взятом материале титр антител к стрептококку.
Стоит отметить, что даже прямые признаки скарлатины по исследованию крови бывают и при других заболеваниях. По этой причине полученные результаты рассматриваются в совокупности с клинической картиной, которая наблюдается у ребенка. Анализ крови лишь косвенно указывает на наличие воспаления, вызванного патогенным возбудителем. Основные признаки болезни:
Основные анализы при скарлатине детей
- ускорение скорости оседания эритроцитов (СОЭ) более 20 мм/ч;
- увеличение общего числа нейтрофилов и лейкоцитов;
- сдвиг лейкоцитарной формулы влево;
- анемия при тяжелом течении.
- Повышение активности креатинфосфокиназы, гидроксибутиратдегидрогеназы и аспартатаминотрансферазы – это маркеры поражения сердца, указывающие на развитие миокардита;
- повышение С-реактивного протеина, серомукоида.
Серологическое исследование сыворотки крови
Увеличение титра антистрептолизина-О (АСЛО). Эти антитела вырабатываются организмом при непосредственном контакте с гемолитическим стрептококком А.
Дети наблюдаются в детских поликлиниках у педиатра, к этому врачу и нужно обращаться при появлении признаков заболевания. При тяжелом состоянии ребенка стоит вызвать скорую. Педиатр даст направления на нужные исследования. Забор крови проводится в процедурном кабинете. Кровь сдают и в платных поликлиниках, где результаты можно получить даже быстрее. Средняя стоимость – 400–600 р.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
источник