Адрес: г. Ростов-на-Дону, ул. Варфоломеева, 92 А
Запись на консультативный
прием по телефонам:
8 904 503-00-03 ,
(+7 863) 266-03-03
Хирургическое вмешательство на органе проводится в качестве методики радикальной терапии при некоторых заболеваниях. Наиболее часто операция выполняется при развитии желчно-каменной болезни с формированием нерастворимых конкрементов значительных размеров. Также вмешательство может проводится при развитии различных осложнений воспалительной патологии или желчно-каменной болезни.
Перед операцией по удалению желчного пузыря обязательно проводятся определенные подготовительные мероприятия, включающие диету, лабораторные, инструментальные исследования, а также применение лекарственных средств при необходимости. В первом хирургическом отделении больницы стоимость лапароскопической операции варьирует в пределах 40-50 тыс. рублей.
Для уменьшения функциональной нагрузки на печень и структуры гепатобилиарной системы обязательно необходима специальная диета перед удалением желчного пузыря, она включает выполнение нескольких рекомендаций:
- Отказ от приема жареной, жирной пищи (особенно включающей жиры животного происхождения), солений, маринадов, грибов.
- Исключение приема алкоголя, включая слабоалкогольные напитки.
- Дробный прием пищи, порции небольшие, не менее 5-ти раз в день.
За 2-3 дня до предполагаемого проведения хирургического вмешательства исключаются продукты питания, которые могут способствовать повышенному газообразованию в кишечнике (грубая растительная клетчатка, черный хлеб, бобовые культуры, квас).
Накануне проведения хирургического вмешательства, врач назначает ряд анализов, которые необходимо сдавать в обязательном порядке, независимо от характера и объема операции, к ним относятся:
- Клинический анализ крови и мочи.
- Биохимическое исследование крови с определением печеночных проб.
- Фиброгастродуоденоскопия для визуального осмотра слизистой оболочки пищевода, желудка, двенадцатиперстной кишки.
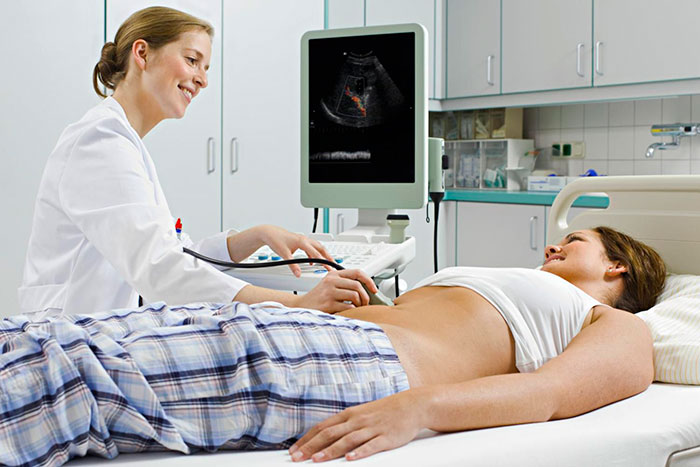
- Ультразвуковое обследование органов брюшной полости.
- ИФА (иммуноферментный анализ) крови, при помощи которого проводится определение антител к возбудителям вирусных гепатитов, сифилиса.
- Флюорографическое обследования органов дыхания и легких.
- Кардиограмма (функциональное исследование состояния сердца).
Все эти анализы перед операцией по удалению желчного пузыря в условиях первого хирургического отделения больницы можно выполнить за один день, причем результаты и их расшифровки уже будут известны с утра следующего дня.
При необходимости для предотвращения осложнений, а также улучшения функционального состояния структур гепатобилиарной системы, врач может назначить подготовительную медикаментозную консервативную терапию, которая обычно длится несколько дней. Такое лечение может включать антибактериальные средства различных групп, спазмолитики, холеретики или холекинетики, которые улучшают процесс формирования и оттока желчи структур гепатобилиарной системы. Длительность такого подготовительного лечения, вид лекарственных средств, их дозировку врач определяет индивидуально, что зависит от выраженности воспалительного процесса, а также индивидуальных особенностей пациента.
Правильно выполненная подготовка перед удалением желчного пузыря является залогом успешного выполнения операции, а также уменьшения длительности послеоперационного периода.
источник
Желчный пузырь представляет собой полый резервуар грушевидной формы, расположенный под печенью и служащий для накопления вырабатываемой ею желчи, доведения её до необходимой концентрации и подачи в двенадцатиперстную кишку при попадании пищи в ЖКТ. Желчь участвует в расщеплении пищи (особенно – тяжелых животных жиров), стимулирует секрецию поджелудочной железы и оказывает антибактериальное действие на кишечную микрофлору.
Как и любой другой внутренний орган, желчный пузырь так же подвержен разного рода патологиям, некоторые из которых, увы, можно вылечить только хирургическим путем.
Такое оперативное вмешательство называется холецистэктомия, в процессе которой жёлчный пузырь удаляется полностью.
Такая операция помогает удалению камней из желчного пузыря (если вывести их из органа естественным путем не представляется возможным). Также её назначают при наличии в желчном пузыре полипов большого размера, при закупорке желчных протоков, хроническом калькулезном холецистите и некоторых других патологиях этого органа.
Холецистэктомия является довольно распространенным видом хирургического вмешательства, и технология её проведения хорошо отработана. Выполняется эта операция либо традиционным полостным способом, либо с помощью малоинвазивной методики – лапароскопии.
Первый способ используется, как правило, в экстренных случаях или тогда, когда лапароскопия пациенту по каким-либо причинам противопоказана. Лапароскопическое вмешательство используется при плановых операциях такого рода и заключается в резекции органа с помощью специальных трубчатых инструментов, вводимых в операционное поле через небольшие (около сантиметра) проколы в стенках брюшины. Хирург контролирует ход операции посредством видеокамеры, так же вводимой в операционное поле.
Более щадящая лапароскопическая методика является основным способом удаления этого органа, который позволяет значительно сократить срок реабилитации и свести к минимуму риск возникновения послеоперационных осложнений. Далее мы поговорим о том, в чем заключается подготовка к лапароскопии желчного пузыря.
Сразу скажем, что каждому пациенту, в зависимости от индивидуальных особенностей его организма, врач назначает свою предоперационную подготовку, однако есть общие для всех моменты, которым мы и уделим основное внимание в этой статье.
Перед любым оперативным вмешательством (в том числе и перед удалением желчного пузыря) необходимо сдать некоторые виды лабораторных анализов.
К таким анализам относятся:
- анализ крови (развернутый, с отражением скорости оседания эритроцитов);
- развернутый анализ мочи;
- биохимические анализы (на содержание общего белока, показатель уровня билирубина и общего холестерина, на концентрацию мочевины, глюкозы, креатинина и так далее);
- анализы, призванные исключить ВИЧ-инфекцию и сифилис;
- маркеры на гепатиты, определение группы крови и её резус-фактора;
- гемостазиограмма (позволяет определить свертываемость крови пациента).
Кроме этих анализов, перед операцией по удалению желчного пузыря необходимо пройти обследование у терапевта и стоматолога и получить их заключения.
Если показанием к удалению желчного пузыря явилась желчнокаменная болезнь, то предоперационная подготовка потребует особенно тщательного подхода не только со стороны медперсонала, но также и со стороны пациента. Нужно со всей серьезностью отнестись к сдаче лабораторных анализов и обязательно пройти ряд инструментальных исследований, которые дают возможность определить количество, природу, размеры и места локализации камней в желчном пузыре и желчевыводящих путях, что позволяет подобрать соответствующую методику лечения. В некоторых случаях хирург при проведении лапароскопии вынужден прервать малоинвазивную операцию и перейти к традиционному полостному вмешательству. Чтобы максимально снизить вероятность такой процедуры, необходимо как можно тщательнее обследовать пациента.
Перед холецистэктомией используются следующие инструментальные методы исследований:
- УЗИ брюшной полости. Эта методика позволяет оценить текущее состояние не только желчного пузыря, но и печени, поджелудочной железы и прочих органов. При желчнокаменной болезни или полипозе с его помощью можно определить количество, локализацию и размеры новообразований в полости органа. Однако такая методика не во всех случаях позволяет обнаружить все камни или полипы, особенно если они расположены в конце желчевыводящего протока;
- МРТ (магнитно-резонансная томография). Это более точный метод диагностики, который не только позволяет определить локализацию, размеры и количество конкрементов, но также дает информацию о прочих патологиях (воспалительные процессы, рубцевание, сужение протоков и так далее);
- КТ (компьютерная томография). Используется в случаях, когда после проведения предыдущих исследований у врача остались сомнения в точности и полноте полученных данных. С помощью КТ можно оценить состояние околопузырных тканей, обнаружить наличие спаек, а также уточнить текущее состояние внутренних органов;
- обязательно назначаются обследования сердечно-сосудистой системы и органов дыхания (ЭКГ, рентген легких и так далее).
Если все показатели в норме, до пациента допускают к лапароскопии. Если же есть какие-либо отклонения, то назначается терапия, цель которой – нормализовать состояние пациента перед проведением операции.
Первым делом необходимо предупредить врачей об имеющейся у Вас аллергии на какие-либо медикаменты.
Перед тем, как выполнить эту операцию, с больным обязательно должны побеседовать анестезиолог и хирург. В ходе этой беседы специалисты должны рассказать пациенту о предстоящей операции, о применяемом наркозе, а также проинформировать его о возможных осложнениях и последствиях резекции жёлчного пузыря. Кроме того, пациент должен быть проинформирован о специальном режиме и рационе питания, которые ему нужно будет соблюдать после холецистэктомии. Окончанием такой беседы является подписание пациентом согласия на лапароскопическое вмешательство и применение общего наркоза.
Подготовку к резекции желчного пузыря лучше всего начать еще до поступления в стационар. Как правило, она заключается в соблюдении диеты №5 и лечебной гимнастике.
В стационаре подготовка к этой операции заключается в следующем:
Сразу после госпитализации пациенту назначается легкое питание. Последний ужин – в семь вечера дня, предшествующего холецистэктомии. После этого ничего есть больше нельзя.
В день проведения операции, кроме еды, нужно отказаться и от питья. Отсутствие в желудке пищи минимизирует риск появления рвоты в процессе вмешательства и после него.
Если пациент принимает какие-либо лекарства, необходимо обязательно проконсультироваться с врачом о возможности их приема в день операции. Поскольку людям со слабыми мышцами живота или лишним весом после операции часто назначается ношение бандажа, лучше позаботиться о его приобретении заранее.
Вечером перед днем операции и утром в день её проведения пациенту ставят очистительные клизмы. Вечером перед и утром в день вмешательства нужно искупаться со специальным антибактериальным мылом и побрить живот и лобок.
Перед помещением больного в операционную нужно убедиться, что он снял с себя все украшения, контактные линзы, очки, а также съемные протезы зубов. Перед самой операцией медицинский персонал должен забинтовать эластичными бинтами нижние конечности оперируемого больного (от пальцев до самых паховых складок). Это позволит избежать осложнений тромбоэмболического характера.
Как и к самой холецистэктомии, так и к восстановлению после неё, необходимо заранее подготовиться.
После лапароскопии пациентов часто выписывают из стационара уже на второй-третий день, но если возникают осложнения (повышенная температура, кровотечение и так далее), то срок госпитализации может быть продлен.
В некоторых случаях бывает необходимо повторное вмешательство, и тогда срок пребывания в стационаре увеличивается на неопределенное время. Заранее предсказать результат любой операции – невозможно, поэтому надо быть готовым к любому повороту событий. Возьми с собой в больницу умывальные принадлежности, одежду, в которой Вам наиболее комфортно, книги или планшет, чтобы в случае увеличения длительности пребывания в стационаре Вам было удобно и нескучно.
В первый день после операции нельзя будет ни есть, ни пить. А поскольку после наркоза во рту ощущается сильная сухость, нужно заранее позаботиться о приготовлении травяных отваров (шалфей, ромашка и т.п.) или воды с лимоном, чтобы смачивать губы и полоскать рот. Также приготовьте тампоны для смачивания губ.
После лапароскопической холецистэктомии пациент ощущает холод. Это нормальное явление, поэтому нужно заранее приготовить теплые вещи и одеяла.
Нужно быть готовым к тому, уже спустя непродолжительное время после лапароскопии желчного пузыря необходимо будет начать трудиться на благо своего выздоровления. Для ускорения реабилитации организма Вам придется начать двигаться. Выполнять дыхательную гимнастику, выполнять различные несложные движения ногами и руками, вставать и ходить. Полезен также легкий массаж области грудной клетки для восстановления нормального дыхания, который легко могут сделать Ваши родные и близкие.
Через 12 часов (или через сутки) можно начинать дыхательную гимнастику, сидя на кровати. Делайте это не спеша, прерываясь на отдых. Полезно дышать через трубочку. Опустите один её конец в стакан с водой, а другой возьмите в рот.
Через половину суток после лапароскопии может употреблять несладкую и негазированную воду. Пить следует не торопясь, маленькими глоточками.
Через 24-36 часов, если нет никаких осложнений, можно и даже нужно вставать и стоять, опираясь на кровать. С помощью родственников можно пробовать ходить, соблюдая при этом максимальную осторожность. Постоянно лежать – не рекомендуется.
Даже если операция прошла успешно и Вас быстро выписали из стационара, не следует забывать о врачебных рекомендациях касательно приема медикаментов и правильного питания. Диету №5 в отсутствии желчного пузыря лучше всего соблюдать всю оставшуюся жизнь, постепенно расширяя рацион с разрешения лечащего врача. Ограничьте физические нагрузки. Их интенсивность можно увеличивать только после консультации со специалистом.
В заключении хочется сказать, что мы описали только общие принципы подготовки к удалению желчного пузыря. Конкретные требования к до- и послеоперационному периоду назначает лечащий врач. Соблюдайте все его рекомендации – и Ваша жизнь после холецистэктомии быстро вернется в норму. Будьте здоровы!
YouTube responded with an error: Daily Limit Exceeded. The quota will be reset at m >
источник
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.
Осложнения могут проявиться после лапароскопической холецистэктомии, что является показанием для изменения тактики лечения.
- выраженные абдоминальные боли;
- повышение температуры;
- желтуха с характерным окрашиванием кожных покровов;
- тяжесть в правом подреберье.
Большинство пациентов после удаления поврежденного органа полностью выздоравливают. У небольшого числа могут сохраниться или усилиться признаки болезни: горечь во рту, плохое пищеварение. Такое состояние называется постхолецистэктомическим синдромом и встречается у взрослых:
- с хроническим воспалением слизистой желудка;
- язвенным поражением;
- грыжей пищевода;
- колитом с хроническим течением.
Профилактикой синдрома является лечение сопутствующих патологий перед операцией.
Прогноз наиболее благоприятный, если операция будет проводиться без разрезов. Для этого желательно не запускать патологию и оперироваться в плановом порядке. Когда лапароскопическая холецистэктомия проведена с соблюдением всех норм, больной выздоравливает и чувствует себя хорошо. Неприятные ощущения не возникнут, если придерживаться правил диетического питания и соблюдать рекомендации врача.
Посмотрите видео о жизни после удаления желчного пузыря.
источник
Сегодня медицина не стоит на месте. Совсем недавно оперативное вмешательство проводилось только полостным путем, тогда как в настоящее время существует множество способов избавить пациента от страданий, не прибегая к вскрытию органов. Одним из таких методов является лапароскопический, который позволяет устранить патологический процесс, а также удалить какой-то орган, не оставляя на теле больного глубоких шрамов и порезов. Данная статья поможет разобраться, как проходит подготовка к операции по удалению желчного пузыря, лапароскопия и какие показания существуют для проведения этой процедуры.
Подготовка к лапароскопии желчного пузыря начинается сразу после того, как врач определит необходимость назначения операции, проведет все клинические анализы и диагностику, устранит риск возникновения побочных действий.
Лапароскопия желчного пузыря – это хирургическая процедура, имеющая множество преимуществ перед полостной операцией – начиная от малого числа побочных действий, быстрого восстановления пациента и заканчивая малым повреждением тканей и органов, благодаря которым больным не надо терпеть недели боли. Однако, как и все процедуры, эта манипуляция имеет ряд показаний и противопоказаний, определяющих категорию лиц, которым возможно сделать данный вид вмешательства.
Основными показаниями для проведения лапароскопии являются такие заболевания внутренних органов, как:
- Хроническое воспаление желчного пузыря калькулезного типа.
- Желчнокаменная болезнь, с нарушением проводимости и оттока желчи.
- Острый холецистит в первые двое суток после начала болезни.
- Полипы и кисты на желчном пузыре.
- Новообразования желчного пузыря доброкачественного генеза.
- Неэффективность лечения с помощью консервативных способов.
- Появление желтухи механического генеза.
Кроме явных показаний, данная патология имеет множество противопоказаний для проведения операции. Осложнения возможны после лапароскопических операций при этих ситуациях, поэтому стоит полностью отказаться от процедуры или дождаться устранения противопоказания и нормализации состояния, когда симптомы пройдут.
Основные противопоказания к лапароскопическим вмешательствам:
- Патологии сердечной и дыхательной системы, несущие опасность для проведения оперативного вмешательства.
- Последний триместр вынашивания ребёнка.
- Острые воспаления желудка и поджелудочной железы.
- Абсцессы в брюшной полости.
- Нарушения эндокринной системы – ожирение, сахарный диабет.
- Перитонит.
- Нарушения свертываемости крови.
- Наличие в организме кардиостимулятора.
- Злокачественные опухоли.
- Свищи в ЖВП.
Как видно, лапароскопическое вмешательство, наряду с высокими преимуществами, ограничивает круг лиц, способных подвергаться данной процедуре. Только врач, после полного обследования, сможет определить, какой вид вмешательства необходим человеку и возможно ли его проведение на данном этапе болезни, симптомы которой запрещают холецистэктомию.
В настоящее время самым распространённым способом холецистэктомии является лапароскопическое. Лапароскопия желчного пузыря – хоть и малоинвазивная, но достаточно сложная процедура, имеющая множество подвохов и требующая специальных навыков и классификации врача.
Подготовка к лапароскопии желчного пузыря является обязательным действием, обеспечивающим безопасное проведение и хороший исход процедуры. Правильно проведенная подготовка к удалению органа – залог благоприятного течения и быстрого восстановления организма человека.
Прежде чем назначить холецистэктомию, как подготовиться к операции, должен рассказать специалист, чтобы подготовить пациента морально и физически. Кроме того, к операции лапароскопия допускаются только после полной диагностики организма больного и выявления приоритетных проблем.
Основу подготовки к лапароскопии имеет полноценное обследование организма больного, включающее инструментальные и лабораторные методы. Кроме того, подготовка должна начинаться задолго до самой операции, ещё на этапе нахождения пациента вне стационарных условий.
Если у пациента обнаружены камни в желчном пузыре, специалист должен выявить, не возникли ли вследствие этого побочные эффекты, такие как острые патологии, являющиеся ограничением к процедуре. Это является крайне необходимым, поскольку в ряде случаев хирургу приходится прерывать операцию, что не только негативно сказывается на желчевыводящих путях, но и откладывает процедуру на неопределённое время.
Диагностика является основным методом подготовки к операции, а также решающей в постановке показаний для вмешательства. Диагностические процедуры должны проводиться заранее, исследование необходимо предоперационное. Сдать анализы, провести ряд обследований – это основная часть подготовки.
Первичная диагностика заключается в осмотре пациента, сборе анамнеза и выявления критериев для необходимости процедуры удаления органа. На данном этапе врач может оценить состояние пациента, а также выяснить, какие сопутствующие нарушения имеет пациент. Кроме того, осмотр пациента позволит выявить некоторые отклонения от нормы в размерах печени, селезенки, а также определить нарушение дыхания и сердцебиения у пациента – это позволит доктору полноценно оценить ситуацию и назначить ряд дополнительных методов исследования.
Для диагностики ЖП, обследование проводится при помощи специального оборудования, которое врач назначает перед операцией:
- Ультразвуковое обследование органов брюшины – это самый информативный метод, определяющий состояние желчных путей, желчного пузыря и других органов. На данном исследовании возможно выявить состояние внешней стенки органов и наличие воспалительных процессов в них.
- ЭКГ – важная составляющая процедуры, играющая немаловажную роль в определении показаний и противопоказаний к операции. Так, при наличии тяжёлых сердечных патологий, вмешательство должно быть отложено или исключено полностью.
- ФГДС – данный метод помогает обнаружить воспаления стенок ЖКТ и поджелудочной железы.
- Ретроградная холангиография – рентгенологическое обследование, позволяющее оценить состояние работы не только желчного пузыря, но и поджелудочной железы. Этот вид осмотра органов помогает определить, на какой стадии находится у пациента желчнокаменная болезнь – основное показание для холецистэктомии.
Кроме того, холецистэктомия требует проведения лабораторных исследований, таких как общий и биохимический анализ крови (важным критерием является общий белок и фракции), анализы крови на инфекции, передающиеся половым путём, общий анализ мочи и коагулограмма.
Анализ крови берётся не только до начала лапароскопии, но и сразу после, чтобы оценить работу внутренних органов после процедуры. Анализ крови после удаления желчного пузыря в норме должен иметь уменьшенное количество билирубина и общего белка.
Подготовку к лапароскопии больной проводит не только в стационарных условиях, но и находясь под контролем амбулаторного врача терапевта.
Данный метод заключается в том, что некоторые пациенты, имеющие противопоказания для проведения операции, должны некоторое время пройти курс мероприятий для устранения этой ситуации. В таком случае пациент может в домашних условиях принимать лекарственные препараты для улучшения работы дыхательной, сердечной деятельности, проходить терапию по устранению воспалений в брюшной полости.
Подготовка пациента в таком случае, может проводиться в течение нескольких месяцев. Кроме того, за несколько недель до операции, пациенту следует соблюдать строгий режим, а также некоторые правила:
- За две недели до холецистэктомии больному следует исключить приём препаратов, ухудшающих свертываемость крови.
- Устранить физические нагрузки.
- Организовать рациональное питание.
- За два дня до проведения хирургического вмешательства следует ограничить прием пищи до минимально нормы, а за 12 часов до процедуры полностью отказаться от воды.
- Перед осуществлением манипуляции следует очистить кишечник при помощи слабительных средств или очистительной клизмы.
Кроме того, некоторым больным в качестве подготовки назначаются специальные лекарства.
Необходимые для приёма по назначению хирурга – они позволяют устранить ряд побочных действий и снизить риск осложнений в ходе холецистэктомии.
Кроме амбулаторной подготовки врачи советуют, за несколько дней перед операцией по удалению желчного пузыря лечь в стационар, чтобы провести полный комплекс необходимых диагностических мер. Для этого врач поможет составить список, что понадобится в стационаре, что взять с собой в больницу на операцию.
При нахождении больного в стационарных условиях проводится полный комплекс диагностики, включающий в себя лабораторные, инструментальные методы, а также физикальный осмотр больного врачами разной специальности. Врач может сделать дополнительные снимки желчного пузыря рентгеном, осмотреть брюшную полость и назначить дополнительные анализы:
- Коагулограмму.
- Общий анализ мочи.
- Биохимию и общий анализ крови.
- Мазок из влагалища у женщин.
- ЭКГ.
- Определение группы крови и резус-фактора человека.
Непосредственно в день операции проводится дополнительный осмотр пациента и повторные сдачи анализов. Осуществляется гигиеническая очистка пациента и выбривание волосков в местах будущего прокола кожи. Важным этапом подготовки в стационарных условиях является подготовка человека к наркозу, для чего анестезиолог тоже осматривает и готовит больного.
Важной частью амбулаторной подготовки пациента к операции является диета, назначаемая за несколько недель до холецистоэктомии. Врач должен следить за тем, что пациенты едят, можно при холецистите ли данные продукты. Кроме того, он обозначит, какие продукты необходимо устранить из рациона задолго и непосредственно перед процедурой. Непосредственно перед операцией пациенту запрещается пить и есть любую пищу.
Перед удалением желчного пузыря назначается диета №5, показанная при болезнях ЖВП. Основу этого стола составляют продукты, содержащие малое количество холестерина, благоприятно влияющие на органы ЖКТ и печени, а также способствующие устранению застоя желчи в организме.
К ограничению перед операцией относятся такие блюда, как жирные, соленые, кислые продукты, усиливающие секрецию желчи и негативно влияющие на печень. За неделю до операции пациенту рекомендуется употреблять легкую пищу, богатую витаминами и минералами. Пища должна быть оптимально обработана термически и употребляться в тёплом виде, дабы избежать воспалений слизистой оболочки.
Подводя итоги, можно прийти к выводу, что подготовка к лапароскопии – очень важное и необходимое мероприятие, от результатов которой может сложиться исход самой процедуры и риск возникновения осложнений. Важно всё время находиться под контролем доктора и соблюдать все необходимые назначения.
источник
Заболевание желчного пузыря далеко не всегда поддается консервативному лечению, поэтому чтобы облегчить состояние больного врачи предлагают оперативное вмешательство.
Сегодня лапароскопия желчного пузыря – среди наиболее часто применяемых методов малоинвазивного хирургического лечения и обследования.
Операция проводится с минимальным повреждением брюшной стенки, но позволяет полностью убрать больной орган и конкременты, скопившиеся в нем.
Лапароскопическая холецистэктомия – щадящее хирургическое вмешательство, которое производится через миниатюрные разрезы с правой стороны брюшной полости.
Отсутствие большой по площади раневой поверхности позволяет выписывать пациентов из стационара уже через 2-3 дня. Период восстановления длится меньше, чем при операции с полноценным вскрытием брюшной стенки – лапаротомии.
Существует 2 вида лапароскопических вмешательств при желчнокаменной болезни. В первом случае производится полное удаление органа и новообразований внутри его.
Во втором – при помощи специального инструмента изымаются только камни из желчного пузыря, но сам орган остается.
Такая разновидность операций на сегодня считается малоэффективной и применяется гораздо реже, чем удаление желчного, поскольку высок риск повторного камнеобразования.
Если сравнивать подход, при котором для удаления желчного пузыря используется лапароскопический метод, с холецистэктомией, то налицо явные преимущества более новой техники операции.
Лапароскопическая холецистэктомия не сопровождается серьезным повреждением целостности тканей в брюшной полости – все манипуляции выполняются хирургом через несколько небольших проколов. Кроме того, физическое состояние пациента после удаления желчного пузыря намного лучше.
Незначительная болезненность исчезает в течение суток-полутора, а уже через 3-4 часа после операции можно ходить.
Когда из желчного пузыря были изъяты камни или лапароскопически удален весь орган, отмечается следующее:
- нет нужды в длительном пребывании в стационаре;
- организм быстро восстанавливается, и человек может вернуться к привычному режиму;
- значительно реже возникает такое осложнение, как грыжа;
- рубцы в местах проколов практически незаметны.
Специалисты рекомендуют удалять камни из желчного пузыря лапароскопическим методом при таких патологиях:
- калькулезный холецистит (в хронической форме);
- наличие полипов внутри желчного пузыря;
- налипание холестериновых отложений на стенки органа;
- приступ острого холецистита;
- бессимптомный конкремент в желчном пузыре.
Удаление камней из желчного и самого пузыря не проводится, если обнаруженный желчекаменный фрагмент очень крупных размеров. В таких случаях рекомендация хирургов – удалять орган через вскрытие брюшной стенки.
Лапароскопическое удаление желчного пузыря имеет перечень противопоказаний к операции. Ее нельзя проводить при всех патологиях, связанных с высокой степенью риска того, что возникнет серьезное послеоперационное осложнение. К числу таких состояний относят следующие:
- тяжелое заболевание дыхательной и сердечно-сосудистой системы;
- проблемы со свертываемостью крови, не поддающиеся коррекции;
- воспаление брюшины (перитонит);
- ожирение (2 и 3 степени);
- наличие кардиостимулятора.
Кроме перечисленных, существуют противопоказания к лапароскопии при желчнокаменной болезни местного характера, которые выявляются как в процессе подготовки к операции, так и после ее начала:
- атипичное расположение желчного пузыря (в печени);
- значительное изменение структуры тканей протоков и прилегающих органов;
- панкреатит в острой форме;
- механическая желтуха как следствие закупорки желчных каналов;
- злокачественное новообразование в желчном пузыре;
- лапароскопические операции в верхнем сегменте брюшной полости, перенесенные раньше.
Лапароскопическая холецистэктомия – процедура, требующая от хирурга высокого мастерства. Чтобы она прошла нормально, пациент должен заблаговременно подготовиться к плановой операции. При хронических заболеваниях необходимо посетить специалистов и пройти курс лечения.
Предоперационное обследование тоже стоит начать заранее. Понадобится ультразвуковая диагностика органов брюшной полости. Иногда специалисты назначают рентген желчного пузыря и протоков (ретроградную холангиографию), при которой контрастное вещество вводится пациенту через зонд.
Обязательно делают анализы:
- биохимический – печеночные пробы (щелочная фосфатаза, АСТ, АЛТ);
- общий крови и мочи;
- RW (анализ на сифилис);
- тест на ВИЧ;
- тест на вирус гепатита (В и С).
Если в медицинских документах пациента нет отметки о группе крови и наличии резус-фактора, то перед операцией придется делать и это исследование.
В день перед операцией по удалению камней из желчного нельзя есть, позже чем за 18 часов. Пить же разрешается только до 10 вечера.
Такая рекомендация неслучайна – организм должен успеть переварить съеденное и очиститься. Чтобы помочь ему в этом, с вечера и утром операционного дня пациенту делают клизмы.
Правильно проведенная подготовка к лапароскопии желчного пузыря способствует максимально быстрому выздоровлению.
Во время операции пациент лежит на спине. Хирург находится между его раздвинутыми ногами (если используется французская методика) или слева от оперируемого (когда врач придерживается американской техники выполнения манипуляций). Наиболее удобный метод определяет сам доктор.
Проводят лапароскопическую холецистэктомию в несколько этапов.
- В брюшную полость пациента закачивают закись азота или углекислый газ.
- Через прокол (делают от 3 до 5 отверстий) вводится троакар и специальные инструменты.
- Проводится обследование желчного пузыря и прилегающих органов при помощи введенной видеокамеры, предающей изображение на монитор.
- Методом коагуляции отсекают желчный пузырь от анатомических сращений, отделяют пузырную артерию и проток, накладывают на них клипсу.
- Отделяют желчный пузырь от печеночного ложа.
- Достают пузырь из брюшной полости.
- После удаления желчного пузыря осматривают органы, находящиеся в брюшной полости.
Лапароскопия желчного пузыря проводится с 4 проколами, которые делают в определенной последовательности.
- Чуть выше (ниже) пупка.
- По средней линии под грудиной.
- С правой стороны на 4-5 см ниже ребер, по вертикали, проведенной от середины ключицы.
- На высоте пупка по линии, соответствующей переднему краю подмышечной впадины.
При значительном увеличении печени делают еще один прокол. После операции доктор зашивает отверстия. После заращивания они выглядят, как едва заметные шрамы.
Обычно проводят общий наркоз при лапароскопии желчного пузыря, но возможно использование местного обезболивания. Операция по удалению камней из желчного требует обязательной интубации трахеи. Трубка, вставленная в дыхательные пути, обеспечивает свободное поступление воздуха и не дает содержимому желудка попасть в легкие.
Лапароскопическая холецистэктомия может длиться от получаса, если процедура осуществляется с целью диагностики, и до 3 часов, когда нужно удалить пузырь с конкрементами.
После операции анестезиолог будит пациента, проверяет его реакции. Первые 4-6 часов нужно соблюдать постельный режим. Когда это время пройдет, разрешается переворачиваться набок, садиться на кровати. Еще через час можно понемногу ходить.
Тогда же врачи дают добро на то, чтобы пациент выпил немного воды без газа. Пока человек пребывает в стационаре, ему рекомендуют выполнять дыхательную гимнастику, чтобы не возникло неприятное последствие искусственной вентиляции легких – пневмония.
На следующий день после лапароскопической холецистэктомии нужно много пить и начинать есть пищу, которая не будет раздражать желудок и кишечник:
- легкий бульон;
- кисломолочные продукты (йогурт, нежирный творог);
- пюре из вареного постного мяса;
- фрукты, не вызывающие газообразования.
После 3-4 дня показан диетический стол №5. Основная рекомендация врачей, касающаяся питания: есть нужно часто и понемногу.
Не стоит беспокоиться, если в первые дни после лапароскопии желчного пузыря появляется болезненность в области проколов. Неприятные ощущения – последствие повреждения целостности тканей, но они исчезнут уже к 4 дню. Тогда же пациента выписывают домой.
При боли, которая, вместо того чтобы успокоиться, усиливается, нужно сразу же обратиться к лечащему врачу. Возможно, дает о себе знать осложнение, связанное с наличием в брюшной полости остатков газа или раздражением оболочки, выстилающей ее внутреннюю стенку – брюшины. Другие возможные осложнения лапароскопической холецистэктомии:
- внутреннее кровотечение;
- повреждение целостности близлежащих органов;
- выпадение камня в брюшную полость;
- вытекание желчи из желчного пузыря и некачественно наложенных внутренних швов;
- воспалительные процессы (омфалит, перитонит).
На протяжении 10 дней после операции запрещено поднимать тяжелое, а также выполнять какую-либо работу, которая предполагает физическую нагрузку. Чтобы не раздражать места проколов, врачи советуют носить мягкое белье.
Чтобы снять послеоперационные швы, необходимо обратиться в поликлинику по месту проживания. Делать это нужно спустя 7-10 дней после операции.
Реабилитация после лапароскопической холецистэктомии проходит значительно легче и быстрее, чем в случаях, когда проводится лапаротомия.
Уже через полгода организм будет достаточно окрепшим, чтобы нормально функционировать даже при высоких нагрузках без угрозы, что возникнет осложнение.
А заниматься привычной работой, которая не требует значительных физических усилий, разрешается уже через 2 недели после удаления желчного пузыря.
Врачи рекомендуют соблюдать режим дня, в котором достаточное время отводится отдыху. Чтобы быстрее восстановиться также необходимо следующее:
- на 2-4 недели отказаться от занятий сексом;
- питаться продуктами, предотвращающими возникновение запоров;
- придерживаться диеты №5;
- не поднимать тяжестей.
Спортсменам, которым была произведена лапароскопическая процедура, большинство врачей советует возвращаться к тренировкам спустя месяц после операции. При первых занятиях нагрузки должны быть минимальными.
Послеоперационная реабилитация подразумевает контроль за состоянием здоровья пациента. Для этого нужно сделать УЗИ брюшной полости через месяц и через год после вмешательства. В те же сроки сдать биохимический анализ крови и проконсультироваться у гастроэнтеролога.
1-2 раза в год необходимо проходить курс санаторного лечения:
- прием назначенной доктором минеральной воды;
- лечебные ванны (с радоном, хвойным экстрактом, а также углекислые и минеральные);
- электрофорез с янтарной кислотой;
- лечебная физкультура.
Точное соблюдение рекомендаций специалистов – гарантия того, что заболевание желчного пузыря не повторится, а период реабилитации будет длиться минимальное время.
Лапароскопия желчного пузыря — это операция, во время которой либо полностью удаляют этот орган, либо вылущивают находящиеся в нем камни при помощи специальных инструментов.
Лапароскоп – это видеокамера, оснащенная осветительным прибором, которую вводят в брюшную полость через прокол, выполняемый на передней брюшной стенке.
На экране появляется изображение внутренних органов, которое передает видеокамера.
Ориентируясь на это изображение, врач проводит операцию. Таким образом, хирург при проведении лапароскопии видит органы благодаря видеокамере, а не через разрез живота. При этом прокол имеет длину 1,5 – 2 см, а на его месте впоследствии остается маленький рубец, который практически незаметен.
Кроме лапароскопа, через проколы вводятся две полые трубки, которые называются троакарами или манипуляторами. Их предназначение – управление хирургическими инструментами.
Внутри трубок имеются полые отверстия, через которые к органу доставляются инструменты.
На троакарах имеются особые приспособления, с помощью которых врач двигает инструменты и выполняет необходимые действия, например, разрезает спайки, накладывает зажимы и т. д.
Таким образом, лапароскопия желчного пузыря – это введение в брюшную полость через маленькие проколы трех трубок. Одна из них необходима для передачи изображения, а две другие предназначены непосредственно для хирургической манипуляции.
Лапароскопическое удаление желчного пузыря осуществляется двумя способами:
- полностью удаляется желчный пузырь;
- удаляют только камни из этого органа.
В настоящее время практически не проводят лапароскопическое вмешательство по удалению камней из пузыря.
При большом скоплении камней рекомендуется удалять полностью весь орган, потому что он уже очень сильно патологически изменен и функционировать нормально не будет.
Если в этом случае удалить только камни и оставить сам орган, то он постоянно будет воспаляться, провоцируя развитие других заболеваний.
Признаки и лечение запущенной формы грибка ногтя
А, вот, если камней очень мало или они небольшого размера, то для их удаления можно использовать такие методы, как литолитическое лечение препаратами урсодезоксихолевой кислоты или дробление камней ультразвуком. Благодаря этим методам камни становятся меньше и выходят в кишку из пузыря, откуда с каловыми массами происходит их удаление из организма.
Лапароскопия желчного пузыря имеет следующие преимущества перед полостной операцией:
- ткани передней брюшной стенки травмируются незначительно, потому что для проведения операции делают не разрез, а четыре прокола;
- после вмешательства боль не слишком сильная и утихает в течение 24 часов;
- через несколько часов после проведенной операции человек уже может передвигаться и выполнять простые действия;
- в стационаре больной пребывает недолго – 1 – 4 дня;
- быстро восстанавливается трудоспособность;
- небольшой риск послеоперационной грыжи;
- остаются малозаметные рубцы или они практически незаметны.
Во время операции лапароскопии желчного пузыря применяют общий эндотрахеальный наркоз. Если его невозможно использовать, например, при бронхиальной астме, то применяют внутривенный наркоз, обязательно сочетающийся с искусственной вентиляцией легких.
Показанием к удалению желчного пузыря (лапароскопии) являются следующие недуги:
- хронический некаменный и калькулезный холецистит;
- бессимптомный холецистолитиаз;
- острый холецистит;
- холестероз и полипы органа.
Противопоказания к лапароскопии желчного пузыря:
- подозрение на наличие в желчном пузыре злокачественной опухоли;
- патологии органов дыхательной или сердечно-сосудистой системы;
- механическая желтуха, которая возникла из-за закупорки желчевыводящих путей;
- острый панкреатит;
- третий триместр беременности;
- абсцесс в желчном пузыре;
- наличие кардиостимулятора;
- «фарфоровый» холецистит;
- острый перфоративный или гангренозный холецистит;
- свищи между кишечником или желчевыводящими путями;
- нарушение свертываемости крови.
Подготовка к лапароскопии желчного пузыря включает в себя сдачу следующих анализов:
- общий и биохимический анализ крови;
- анализ мочи;
- резус-фактор и группа крови;
- кровь на сифилис, ВИЧ, гепатит B и C;
- мазок на флору из влагалища;
- электрокардиограмма;
- коагулограмма.
Врач допускает больного к операции только в том случае, если все анализы будут в пределах нормы. В случае каких-либо отклонений от нормы пациенту назначают пройти курс лечения, чтобы нормализовать его состояние.
Мастит у кормящей матери: симптомы, причины и лечение
Также во время подготовки к операции по удалению желчного пузыря больной должен держать под контролем имеющиеся хронические заболевания пищеварительной, дыхательной и эндокринной системы и принимать лекарственные препараты только с согласия хирурга.
Накануне операции пациенту запрещено пить и есть с 10 часов вечера. Чтобы очистить кишечник, вечером перед операцией принимают слабительное и ставят клизму. Утром ставят повторно клизму. Какой-то специальной подготовки лапароскопия не требует.

Затем врач закрывает нос и рот маской, которая присоединена к аппарату искусственной вентиляции легких, помогающему человеку дышать во время операции. Это необходимо из-за газа, который используется во время операции и нагнетается в брюшную полость, давя на диафрагму. Она, в свою очередь, сильно сжимает легкие, в результате чего они перестают самостоятельно дышать.
После всех этих манипуляций хирург приступает к лапароскопической операции. С этой целью в складке пупка он делает полукруглый надрез и вводит через него троакар с фонариком и камерой.
Но перед введением камеры закачивают стерильный газ, который расправляет органы и увеличивает объем брюшной полости.
Благодаря этому у хирурга появляется возможность свободно оперировать в брюшной полости, практически не задевая соседние органы.
После этого по линии правого подреберья врач вводит еще 2 – 3 троакара, которые необходимы для манипулирования инструментами и удаления органа. В первую очередь врач осматривает вид и расположение желчного пузыря. Если он закрыт спайками из-за хронического воспаления, то хирург их рассекает и высвобождает орган.
Если он напряжен очень сильно, то его стенку разрезают и отсасывают небольшой объем жидкости. Затем на пузырь накладывают зажим, а из тканей выделяют холедох — желчный проток, соединяющий орган с двенадцатиперстной кишкой. Этот проток перерезают, а из тканей выделяют пузырную артерию.
На нее накладывают зажимы, перерезают и зашивают просвет.
Послеоперационные спайки: причины, симптомы и лечение
Как только врач освободит желчный пузырь от холедоха и артерии, то начинает его выделять из печеночного ложа. По ходу отделения пузыря прижигают все кровоточащие сосуды электрическим током. После отделения органа от окружающих тканей, его удаляют через небольшой прокол в пупке. Врач убирает все троакары и зашивает или заклеивает проколы.
Реабилитация обычно протекает быстро и без осложнений. Полностью человек восстанавливается через полгода после операции.
А нормальное самочувствие обычно наступает через две недели после ее проведения. Для реабилитации не требуются какие-либо специальные мероприятия.
Чтобы быстрее зажили раны и восстановились ткани, через месяц после вмешательства можно пройти курс физиотерапии.

Сильный дискомфорт после лапароскопического удаления пузыря доставляет периодический выброс желчи непосредственно в двенадцатиперстную кишку, который называется постхолецистэктомическим синдромом. Для него характерны следующие симптомы:
- боль в животе;
- отрыжка горьким;
- урчание в животе;
- изжога;
- понос;
- метеоризм;
- тошнота, рвота;
- повышение температуры тела;
- желтуха.

Таким образом, лапароскопия желчного пузыря – это операция, во время которой полностью удаляется орган. Гораздо реже убирают только камни. Если лапароскопия прошла успешно, а пациент придерживается всех рекомендаций врача по лечению и реабилитации, а также соблюдает диету, то у него имеются все шансы на полноценную жизнь.
Медицинские методы исследования с каждым годом становятся все более информативными, менее травматичными. Они позволяют исключить большой круг заболеваний.
Лапароскопия желчного пузыря – один из способов исследования, который считают «золотым стандартом» при заболеваниях гепатопанкреатодуоденальной зоны (области печени, поджелудочной железы, желчного пузыря).
Кроме осуществления диагностических возможностей, лапароскопическим методом можно выполнить удаление камней из желчного пузыря (иное название операции – холецистэктомия).
Лапароскопия желчного пузыря предусматривает исследование при помощи маленьких разрезов на передней брюшной стенке. Их длина не превышает 15 мм, а общее число не более 4. Этим достигается сравнительно малая травматичность операции. Например, обычная лапаротомия, которая дает возможность оценить состояние органа, требует рассечения тканей до 200 мм длиной.
Невысокая травматичность обусловливает меньшие объемы потери крови. Если лапароскопия на желчном пузыре сопровождается кровопотерей до 40 мл, то объем теряемой крови при лапаротомном разрезе достигает гораздо большего масштаба.
При сравнении с операцией в условиях лапаротомии лапароскопия желчного пузыря сопровождается небольшим числом осложнений. Например, спайки и спаечная болезнь развиваются очень редко.
Во время проведения лапароскопии болевой синдром умеренно выраженный. Этот факт позволяет купировать его с помощью только нестероидных противоспалительных средств без использования наркотических анальгетиков.
При исследовании желчного пузыря эндоскопическим методом, а также при удалении желчного пузыря с помощью лапароскопии сроки нетрудоспособности пациента укорачиваются, если сравнивать с лапаротомией. Срок госпитализации также меньше.
Исследование, несмотря на ряд преимуществ, сопряжено с рисками и поэтому имеет четко очерченные показания. Стоит сразу отметить, что лапароскопия применима для двух основных целей – диагностики и лечения.
В каких клинических ситуациях необходимо назначить это исследование?
- Первое показание – болезни органов гепатобилиарной зоны, которые очень сложно определить или подтвердить с помощью использования других методик. Когда результаты УЗИ, компьютерной томографии, МРТ, рентгена не внесли ясности для клинической ситуации, целесообразно дополнить диагностический план лапароскопией.
- В случаях, когда доктор подозревает новообразование желчного пузыря, он назначает проведение лапароскопического обследования. Болезнь при этом либо подтверждается, либо исключается. В первом случае можно заодно оценить, проросла ли опухоль соседние ткани, а также ее стадию, что необходимо для определения дальнейшей тактики ведения и лечения.
- Из диагностических показаний следует отметить еще асцит – скопление свободной жидкости в полости живота. Лапароскопия из диагностического вмешательства перерастает в лечебное, так как при этом необходимо эвакуировать скопившийся экссудат или транссудат.
Холецистэктомия – операция по удалению желчного пузыря. Она считается наиболее часто выполняемой манипуляцией с помощью лапароскопии. В каких ситуациях показано такое вмешательство?
Холецистэктомия становится средством выбора при хроническом калькулезном холецистите. Это желчекаменная болезнь (ЖКБ), осложнившаяся присоединением воспалительного процесса стенки органа.
Перед проведением операции следует сдать анализы крови для оценки биохимических показателей, выполнить УЗИ внутренних органов, рентгеноргафическое исследование (обзорный снимок, а также контрастная методика).
Холестероз желчного пузыря – еще одно важное показание к лечебной лапароскопии. Заболевание часто протекает клинически так же, как и желчнокаменная болезнь.
Перед выполнением операции назначают ультразвуковое и рентгенографическое исследование.
Симптомы заболевания неспецифические: диспепсические расстройства, сочетающиеся с приступообразными болевыми ощущениями в правой подреберной области.
При наличии полипов на слизистой оболочке желчного пузыря на его внутренней поверхности формируются выросты. Они носят доброкачественный характер, но могут вызывать клиническую симптоматику. Не каждый полип должен быть удален.
Холецистэктомия выполняется, если полипоз сочетается с семейной патологией кишечника, сопровождающейся образованием полипов, или полипы вызывают боль.
При сочетании полипоза с желчекаменной болезнью, подозрением на злокачественный характер (быстрое увеличение размеров) также рекомендуется лапароскопическое удаление органа.
Острый холецистит – показание к экстренной лапароскопии. Сначала ситуацию пытаются стабилизировать консервативно путем инфузий.
При неэффективности мер желчный пузырь удаляют, при улучшении состояния холецистэктомию откладывают до осуществления в плановом порядке.
Подготовка к операции в последнем случае более адекватная и качественная, что предопределяет лучший исход вмешательства с минимальным риском осложнений.
Холецистэктомия – не единственный вид оперативной коррекции в рамках лапароскопии. Для того чтобы удалить один или несколько камней желчного пузыря при хроническом течении ЖКБ без воспаления применяют холедохотомию. Речь идет об иссечении желчного протока.
Существует ряд заболеваний и многих состояний, когда лапароскопию желчного пузыря нельзя выполнить. К ним относят как болезни самого органа, так и проблемы сердечно-сосудистой системы, нарушение функции печени, почек.
- острое нарушение мозгового кровообращения или инсульт;
- острый коронарный синдром;
- беременность;
- геморрагический диатез с высоким риском интраоперационного кровотечения (во время вмешательства);
- гнойный перитонит (в этом случае показана лапаротомия и дренаж);
- злокачественное новообразование желчного пузыря (удалять нецелесообразно, так как операция требует соблюдения правил абластики и антибластики).
Вышеперечисленные состояния следует относить к абсолютным противопоказаниям. Относительными можно считать желтуху, развитие острого панкреатита, язвенную болезнь желудка, цирротическое поражение печени. Доктор в этих ситуациях самостоятельно принимает решение о возможности и целесообразности проведения исследования.
Подготовка к лапароскопии желчного пузыря осуществляется за день до проведения. Вечером последний прием пищи возможен не позднее 19 часов. После этого проводится очистительная клизма. Можно принять слабительный препарат. Наутро перед исследованием эту процедуру повторяют до чистых промывных вод.
Утром в день проведения лапароскопии нельзя принимать жидкость, пищу. О том, можно ли пить препараты, стоит выяснить либо у лечащего доктора, либо у анестезиолога. Утром рекомендуется принять душ. В это время сбривается волосяной покров с передней брюшной стенки. Затем снять все украшения, линзы, зубные протезы.
Непосредственно перед анестезиологическим пособием пациенту выполняют премедикацию. Она направлена на снижение тревоги, страха, вегетативных влияний.
После того, как проведено анестезиологическое пособие (наркоз), приступают собственно к операции. Хирург делает 4 прокола длиной не более 15 мм. При гепатомегалии (увеличении печени) возможен дополнительный пятый прокол.
После того, как полость живота заполнится газом, можно смотреть и оценивать состояние органов гепатобилиарной зоны.
Желчный пузырь должен быть в норме розоватого цвета, серозная оболочка должна блестеть. Возможно ее помутнение, тусклость. Это говорит о гнойном поражении органа. Нередко обнаруживают бугристые наложения, которые сращены с окружающими тканями. Так выглядят злокачественные поражения.
При обнаружении патологии доктор может расширить объем вмешательства. Во время операции лапароскопия дополняется лапаротомным разрезом. Затем разрезы ушивают. Примерно один шов приходится на каждый из 4 -5 разрезов.
О том, сколько стоит лапароскопия желчного пузыря, нужно узнавать непосредственно в клиниках. Перед ее проведением следует пройти ряд исследований. Сегодня лапароскопическое обследование желчного пузыря назначается врачами часто. Пациенты сами также позитивно отзываются об этом методе. Действительно, он удобен своей низкой травматичностью, низким риском осложнений и быстрой реабилитацией.
Желчный пузырь – это полый орган, находящийся в области живота, справа, под печенью.
Его объем примерномл, а форма напоминает грушу. Его основное назначение – накопление и концентрация желчи, которая синтезируется клетками печени, и последующее ее выделение в 12-перстную кишку, периодически, в основном в связи с приемом пищи.
Желчь помогает в переваривании и всасывании жиров, всасывании жирорастворимых витаминов, холестерина, аминокислот и солей кальция, а так же желчь участвует в активации пристеночного пищеварения в кишечнике, усиливает секрецию и двигательной активности тонкой кишки.
Холецистэктомия проводится для лечения заболеваний желчного пузыря, в основном из образования желчных камней в желчном пузыре (желчекаменная болезнь). Камни могут быть твердыми и мелкими, как галька внутри желчного пузыря. Камни могут быть как песчинки или же как большой мяч для гольфа.
Общими показаниями к холецистэктомии является:
- Воспрепятствование нормальному оттоку желчи, ведущего к серьезной боли в животе (желчная колика)
- Инфекция или воспаление желчного пузыря (холецистит)
- Закупорка желчных путей, ведущих к двенадцатиперстной кишке (обструкция желчных путей)
- Закупорка протока, ведущего от поджелудочной железы в двенадцатиперстную кишку (панкреатит)
- Так же к показаниям для холецистэктомии относят обострение хронического холецистита, калькулезный холецистит, острый холецистит, не поддающийся консервативной терапии, холестероз.
Для подготовки к холецистэктомии, ваш хирург может попросить вас принимать слабительное средство 3-4 дня перед операцией, чтобы очистить кишечник.
Ничего не едят в ночь перед операцией. Не следует пить и есть, по крайней мере, за четыре часа до операции, но вы можете выпить глоток воды с лекарствами.
Необходимо прекратить прием некоторых лекарственных препаратов и пищевых добавок, влияющих на свертываемость крови, потому что они могут увеличить риск кровотечения. В любом случае сообщите врачу обо всех лекарствах и добавках, которые вы принимаете.
Гигиенические процедуры перед операцией, например, душ с антибактериальным мылом.
Спланируйте заранее план пребывания в больнице. Большинство пациентов способно идти домой в тот же день после их холецистэктомии, но могут возникнуть осложнения, которые требуют проведения одной или более ночей в больнице.
Если хирург должен сделать длинный разрез в брюшной полости, чтобы удалить желчный пузырь, вам, возможно, придется остаться в больнице дольше. Не всегда можно знать заранее, какая процедура будет использоваться.
Планируйте заранее, на случай, если придется остаться в больнице, какие личные вещи вам могут понадобиться, например, зубная щетка, удобная одежда, и книги или журналы, чтобы скоротать время.
Большинство хирургических операций по удалению желчного пузыря сегодня производится с использованием лапароскопических хирургических методов, в которых тонкие хирургические инструменты — троакары, вводят в брюшную полость через маленькие разрезы. Операция выполняется под наркозом, так что пациент спит, и не ощущает никаких болей.
Во время лапароскопической холецистэктомии, хирург делает четыре небольших разреза в брюшной полости, два из которых имеют длину по 5 миллиметров, и другие два имеют длину по 10 миллиметров.
Трубка с крошечной видеокамерой вставляется в брюшную полость через один из разрезов. Во время введения троакары не разрезают ткани, а лишь раздвигают. Больному, находящемуся под наркозом, надувают живот с помощью двуокисью углерода.
Остальные инструменты вводятся через еще 2 разреза. Затем, когда желчный пузырь найден, он удаляется.
Далее проводят холангиографию, специальный рентген, чтобы проверить желчный проток на отклонения. Если ваш врач считает, что есть другие проблемы в желчных протоках, они могут быть устранены. После этого разрезы зашивают. Лапароскопическая холецистэктомия занимает один или два часа.
Однако лапароскопическая холецистэктомия не подходит для всех. В некоторых случаях необходимо сделать большой разрез, например из-за рубцовой ткани от предыдущих операций или осложнений или очень больших камней. В этом случае проводится открытая холецистэктомия.
Если желчный пузырь чрезвычайно воспален, инфицирован или имеет большие камни, применяют другой хирургический подход, называемый открытая холецистэктомия.
Во время открытой холецистэктомии хирург делает 15-и сантиметровый разрез в животе чуть ниже грудной клетки и ребер с правой стороны. Мышцы и ткани отводятся назад, чтобы облегчить доступ к печени и желчному пузырю. Далее смещают печень, чтобы открыть желчный пузырь.
Сосуды, пузырные протоки и артерии и из желчного пузыря вырезаются, и желчный пузырь удаляется. Общий желчный проток, который отводит желчь из печени в тонкую кишку, также проверяется на наличие камней.
Небольшая дренажная трубка может быть оставлена в течение нескольких дней, чтобы слить жидкость, если есть воспаления или инфекция в брюшной полости. Затем разрез зашивают.
Открытая холецистэктомия длится один или два часа.
После операции вы будете направлены в реанимацию для восстановления после анестезии. Когда действие наркоза заканчивается, вы будете доставлены в свою палату. Дальнейшее восстановление варьируется в зависимости от вашей процедуры:
После лапароскопической холецистэктомии пациентов часто отпускают домой в тот же день, после операции, хотя иногда требуется одна ночь пребывания в стационаре. После выписки вы можете вернуться к нормальной диете и деятельности практически сразу.
После открытой операции, вы можете ожидать, что вас отпустят домой, как только вы будете в состоянии есть и пить без боли и в состоянии ходить без посторонней помощи. Обычно это занимает от двух-трех дней до недели. Способность вернуться к нормальной диете наступает после 1 недели и возвращение к нормальной деятельности черезнедель.
Возможно, у вас будут наблюдаться некоторые из этих симптомов во время восстановления:
Боль в животе. Вы можете испытывать боль в одно или оба плеча в течение нескольких дней после операции. Это происходит из-за газа в животе после операции. Ваш врач выпишет лекарства боли для использования дома.
Если вы принимаете обезболивающие таблетки 3 или 4 раза в день, попробуйте принимать их в одно и то же время каждый день в течениедней. Попробуйте вставать и походить, если у вас есть некоторые боли в животе.
Это может облегчить вашу боль.
Боль в области разреза от 1 до 2 недель. Эта боль должна уменьшаться каждый день. Нажмите на область над разрезом, когда вы кашляете или чихаете, чтобы облегчить дискомфорт и защитить ваш шов от разрыва.
Боль в горле от дыхательной трубки. Сосание кусочки льда или полоскание может иметь успокаивающее действие.
Тошнота и рвота. Ваш врач может выписать лекарственные препараты, если это необходимо.
Жидкий стул после еды. Это может длиться от 4 до 8 недель.
Синяки и гематомы вокруг раны. Они будут проходить сами по себе.
Покраснение кожи вокруг раны. Это нормально.Небольшое количество водянистой или темной кровавой жидкости из разреза. Это нормальное явление в течение нескольких дней после операции. Хирург, возможно, оставит 1 или 2 дренажных трубки в животе: одна поможет оттоку любой жидкости или крови, что осталась в животе.
Вторая трубка будет сливать желчь во время восстановления. Эта трубка будет удалена вашим хирургом черезнедели. Прежде чем удалить ее, будет проведено специальное рентгеновское исследование, называемое холангиография.
Вы получите инструкции по уходу за этими трубками перед выпиской домой.
Вы должны быть в состоянии осуществлять большинство ваших регулярных мероприятий в срок от 4 до 8 недель. До этого:
Не поднимайте ничего тяжелее, чем 4,5 — 7 кг, пока врач не разрешит вам.
Избегайте напряженной деятельности. Это включает в себя тяжелые физические упражнения, тяжелую атлетику и другие видов деятельности, которые заставляют вас тяжело дышать или напрягаться.
Регулярно совершайте короткие прогулки.
Меняйте повязки над вашей операционной раной раз в день, или раньше, если она становится грязной. Ваш врач скажет вам, когда вам не нужно будет использовать повязки. Держите рану в чистоте путем промывания его с мягким мылом и водой. Вы так же можете принимать душ, предварительно сняв бинты, если ваши разрезы были закрыты швами, скобами или специальным клеем.
Если швы были закрыты с помощью полосок для бесшовного сведения краев кожной раны или пластырного кожного шва Стери-Стрип, накрывайте разрез полиэтиленовой пленкой перед принятием душа в течение первой недели. Не пытайтесь смыть эти полоски, пусть они отпадут сами по себе.
Не рекомендуется принимать ванну или купаться в бассейне или водоеме, посещать баню или сауну до особых указаний вашего врача.
Сегодня медицина не стоит на месте. Совсем недавно оперативное вмешательство проводилось только полостным путем, тогда как в настоящее время существует множество способов избавить пациента от страданий, не прибегая к вскрытию органов.
Одним из таких методов является лапароскопический, который позволяет устранить патологический процесс, а также удалить какой-то орган, не оставляя на теле больного глубоких шрамов и порезов.
Данная статья поможет разобраться, как проходит подготовка к операции по удалению желчного пузыря, лапароскопия и какие показания существуют для проведения этой процедуры.
Лапароскопия желчного пузыря – это хирургическая процедура, имеющая множество преимуществ перед полостной операцией
Подготовка к лапароскопии желчного пузыря начинается сразу после того, как врач определит необходимость назначения операции, проведет все клинические анализы и диагностику, устранит риск возникновения побочных действий.
Лапароскопия желчного пузыря – это хирургическая процедура, имеющая множество преимуществ перед полостной операцией – начиная от малого числа побочных действий, быстрого восстановления пациента и заканчивая малым повреждением тканей и органов, благодаря которым больным не надо терпеть недели боли. Однако, как и все процедуры, эта манипуляция имеет ряд показаний и противопоказаний, определяющих категорию лиц, которым возможно сделать данный вид вмешательства.
Основными показаниями для проведения лапароскопии являются такие заболевания внутренних органов, как:
- Хроническое воспаление желчного пузыря калькулезного типа.
- Желчнокаменная болезнь, с нарушением проводимости и оттока желчи.
- Острый холецистит в первые двое суток после начала болезни.
- Полипы и кисты на желчном пузыре.
- Новообразования желчного пузыря доброкачественного генеза.
- Неэффективность лечения с помощью консервативных способов.
- Появление желтухи механического генеза.
Кроме явных показаний, данная патология имеет множество противопоказаний для проведения операции. Осложнения возможны после лапароскопических операций при этих ситуациях, поэтому стоит полностью отказаться от процедуры или дождаться устранения противопоказания и нормализации состояния, когда симптомы пройдут.
Основные противопоказания к лапароскопическим вмешательствам:
Лапароскопическая операция имеет ряд противопоказаний
- Патологии сердечной и дыхательной системы, несущие опасность для проведения оперативного вмешательства.
- Последний триместр вынашивания ребёнка.
- Острые воспаления желудка и поджелудочной железы.
- Абсцессы в брюшной полости.
- Нарушения эндокринной системы – ожирение, сахарный диабет.
- Перитонит.
- Нарушения свертываемости крови.
- Наличие в организме кардиостимулятора.
- Злокачественные опухоли.
- Свищи в ЖВП.
Как видно, лапароскопическое вмешательство, наряду с высокими преимуществами, ограничивает круг лиц, способных подвергаться данной процедуре. Только врач, после полного обследования, сможет определить, какой вид вмешательства необходим человеку и возможно ли его проведение на данном этапе болезни, симптомы которой запрещают холецистэктомию.
В настоящее время самым распространённым способом холецистэктомии является лапароскопическое. Лапароскопия желчного пузыря – хоть и малоинвазивная, но достаточно сложная процедура, имеющая множество подвохов и требующая специальных навыков и классификации врача.
Подготовка к лапароскопии желчного пузыря является обязательным действием, обеспечивающим безопасное проведение и хороший исход процедуры. Правильно проведенная подготовка к удалению органа – залог благоприятного течения и быстрого восстановления организма человека.
Прежде чем назначить холецистэктомию, как подготовиться к операции, должен рассказать специалист, чтобы подготовить пациента морально и физически. Кроме того, к операции лапароскопия допускаются только после полной диагностики организма больного и выявления приоритетных проблем.
Основу подготовки к лапароскопии имеет полноценное обследование организма больного, включающее инструментальные и лабораторные методы. Кроме того, подготовка должна начинаться задолго до самой операции, ещё на этапе нахождения пациента вне стационарных условий.
Если у пациента обнаружены камни в желчном пузыре, специалист должен выявить, не возникли ли вследствие этого побочные эффекты, такие как острые патологии, являющиеся ограничением к процедуре.
Это является крайне необходимым, поскольку в ряде случаев хирургу приходится прерывать операцию, что не только негативно сказывается на желчевыводящих путях, но и откладывает процедуру на неопределённое время.
Диагностика является основным методом подготовки к операции, а также решающей в постановке показаний для вмешательства. Диагностические процедуры должны проводиться заранее, исследование необходимо предоперационное. Сдать анализы, провести ряд обследований – это основная часть подготовки.
Первичная диагностика заключается в осмотре пациента, сборе анамнеза и выявления критериев для необходимости процедуры удаления органа. На данном этапе врач может оценить состояние пациента, а также выяснить, какие сопутствующие нарушения имеет пациент.
Кроме того, осмотр пациента позволит выявить некоторые отклонения от нормы в размерах печени, селезенки, а также определить нарушение дыхания и сердцебиения у пациента – это позволит доктору полноценно оценить ситуацию и назначить ряд дополнительных методов исследования.
Для диагностики ЖП, обследование проводится при помощи специального оборудования, которое врач назначает перед операцией:
ЭКГ – составляющая процедуры, играющая немаловажную роль в определении показаний и противопоказаний к операции
- Ультразвуковое обследование органов брюшины – это самый информативный метод, определяющий состояние желчных путей, желчного пузыря и других органов. На данном исследовании возможно выявить состояние внешней стенки органов и наличие воспалительных процессов в них.
- ЭКГ – важная составляющая процедуры, играющая немаловажную роль в определении показаний и противопоказаний к операции. Так, при наличии тяжёлых сердечных патологий, вмешательство должно быть отложено или исключено полностью.
- ФГДС – данный метод помогает обнаружить воспаления стенок ЖКТ и поджелудочной железы.
- Ретроградная холангиография – рентгенологическое обследование, позволяющее оценить состояние работы не только желчного пузыря, но и поджелудочной железы. Этот вид осмотра органов помогает определить, на какой стадии находится у пациента желчнокаменная болезнь – основное показание для холецистэктомии.
Кроме того, холецистэктомия требует проведения лабораторных исследований, таких как общий и биохимический анализ крови (важным критерием является общий белок и фракции), анализы крови на инфекции, передающиеся половым путём, общий анализ мочи и коагулограмма.
Анализ крови берётся не только до начала лапароскопии, но и сразу после, чтобы оценить работу внутренних органов после процедуры. Анализ крови после удаления желчного пузыря в норме должен иметь уменьшенное количество билирубина и общего белка.
Подготовку к лапароскопии больной проводит не только в стационарных условиях, но и находясь под контролем амбулаторного врача терапевта.
Данный метод заключается в том, что некоторые пациенты, имеющие противопоказания для проведения операции, должны некоторое время пройти курс мероприятий для устранения этой ситуации. В таком случае пациент может в домашних условиях принимать лекарственные препараты для улучшения работы дыхательной, сердечной деятельности, проходить терапию по устранению воспалений в брюшной полости.
Подготовка пациента в таком случае, может проводиться в течение нескольких месяцев. Кроме того, за несколько недель до операции, пациенту следует соблюдать строгий режим, а также некоторые правила:
Перед операцией пациенту противопоказаны физические нагрузки
- За две недели до холецистэктомии больному следует исключить приём препаратов, ухудшающих свертываемость крови.
- Устранить физические нагрузки.
- Организовать рациональное питание.
- За два дня до проведения хирургического вмешательства следует ограничить прием пищи до минимально нормы, а за 12 часов до процедуры полностью отказаться от воды.
- Перед осуществлением манипуляции следует очистить кишечник при помощи слабительных средств или очистительной клизмы.
Кроме того, некоторым больным в качестве подготовки назначаются специальные лекарства.
Необходимые для приёма по назначению хирурга – они позволяют устранить ряд побочных действий и снизить риск осложнений в ходе холецистэктомии.
Кроме амбулаторной подготовки врачи советуют, за несколько дней перед операцией по удалению желчного пузыря лечь в стационар, чтобы провести полный комплекс необходимых диагностических мер. Для этого врач поможет составить список, что понадобится в стационаре, что взять с собой в больницу на операцию.
При нахождении больного в стационарных условиях проводится полный комплекс диагностики, включающий в себя лабораторные, инструментальные методы, а также физикальный осмотр больного врачами разной специальности. Врач может сделать дополнительные снимки желчного пузыря рентгеном, осмотреть брюшную полость и назначить дополнительные анализы:
- Коагулограмму.
- Общий анализ мочи.
- Биохимию и общий анализ крови.
- Мазок из влагалища у женщин.
- ЭКГ.
- Определение группы крови и резус-фактора человека.
Непосредственно в день операции проводится дополнительный осмотр пациента и повторные сдачи анализов. Осуществляется гигиеническая очистка пациента и выбривание волосков в местах будущего прокола кожи. Важным этапом подготовки в стационарных условиях является подготовка человека к наркозу, для чего анестезиолог тоже осматривает и готовит больного.
Важной частью амбулаторной подготовки пациента к операции является диета, назначаемая за несколько недель до холецистоэктомии.
Врач должен следить за тем, что пациенты едят, можно при холецистите ли данные продукты. Кроме того, он обозначит, какие продукты необходимо устранить из рациона задолго и непосредственно перед процедурой.
Непосредственно перед операцией пациенту запрещается пить и есть любую пищу.
Перед удалением желчного пузыря назначается диета №5, показанная при болезнях ЖВП. Основу этого стола составляют продукты, содержащие малое количество холестерина, благоприятно влияющие на органы ЖКТ и печени, а также способствующие устранению застоя желчи в организме.
К ограничению перед операцией относятся такие блюда, как жирные, соленые, кислые продукты, усиливающие секрецию желчи и негативно влияющие на печень. За неделю до операции пациенту рекомендуется употреблять легкую пищу, богатую витаминами и минералами. Пища должна быть оптимально обработана термически и употребляться в тёплом виде, дабы избежать воспалений слизистой оболочки.
Подводя итоги, можно прийти к выводу, что подготовка к лапароскопии – очень важное и необходимое мероприятие, от результатов которой может сложиться исход самой процедуры и риск возникновения осложнений. Важно всё время находиться под контролем доктора и соблюдать все необходимые назначения.
источник