Эпидимальная киста яичка — это новообразование неонкологического характера, содержащее водянистую жидкость, лежащее чуть выше яичка. Нередко у мужчины может присутствовать более чем одна такая киста, и они могут быть в обоих яичках. Кисты, как правило, безвредны, если предстоит удаление, то послеоперационный период может быть достаточно болезненным. Давайте выясним, как проходит операция по удалению кисты яичка у мужчин и чего от неё ожидать!
У Вас, вероятнее всего, будет общая анестезия (особенно, если речь идёт о муниципальной больнице), и Вы буквально проспите всю процедуру.
В коже мешочка яичек делается разрез в области метонахождения кисты, а затем иссекается опухоль и разрез сшивается. Далее оболочка кисты и жидкость внутри неё будут исследованы в лаборатории на предмет наличия онкологии.
Операция по удалению кисты яичка часто может быть выполнена в рамках одного дня. Это значит, что Вы и приходите в больницу, и уходите из неё после удаления в один и тот же день.
Если врач назначил оперативное удаление, а Вы решите отказаться от этого, киста, скорее всего, со временем станет больше. Иногда это занимает годы, а иногда — месяцы.
Вы можете позволить себе подождать и подумать, нужна ли Вам операция, но врач, вероятнее всего, решил проводить её уже после нескольких этапов наблюдения за кистой и констатации её увеличения в размерах либо размножения.
Есть ещё вариант альтернативе — пункция кисты, когда из неё через игру вытягивается жидкость, а мембрана остаётся в яичках. Но здесь хирургическая практика показывает, что жидкость, скорее всего, снова появится через месяц или два. Не существует инъекционного лечения, которое хорошо работает.
Бросьте курить хотя бы временно и снизьте вес, если он у Вас избыточный. Это в идеале.
В палате Вас проверят на наличие болезней в истории и возьмут анализы крови, чтобы убедиться, что Вы хорошо подготовлены и что сможете перенести операцию как можно безопаснее. Обязательно сообщите врачам и медсёстрам о наличии у Вас аллергии на лекарства или лечебные повязки.
В целом, не стесняйтесь задавать больше вопросов, если всё не совсем ясно.
Киста отправится на обследование, чтобы помочь спланировать соответствующее лечение и определить, нет ли в ней онкологического начала.
Большинство пациентов получают местный анестетик, вводимый в рану, даже если во время процесса им вводился общий анестетик. Это делается для того, чтобы уменьшить боль, которая может возникнуть сразу после удаления кисты.
Обычно рана почти достаточно болезненна. Может возникнуть некоторый дискомфорт при перемещении. Простые обезболивающие таблетки должны легко контролировать этот дискомфорт. Если нет, могут быть произведены обезболивающие инъекции.
Общая анестезия сразу после процедуры удаления кисты яичка замедлит Вашу реакцию и ухудшит координацию движений. Поэтому позаботьтесь о том, чтобы не участвовать в важных переговорах, не водите машину и эксплуатируйте другие опасные для Вас и окружающих средства.
Многие больницы назначают обследование примерно через месяц после того, как Вы покидаете её стены после операции. К этому времени должны быть доступны результаты обследования кисты и жидкости.
После 2-3 часов нахождения в палате Вы должны чувствовать себя уже достаточно нормально, чтобы вернуться домой. Опять же напомним, не садитесь самостоятельно за руль.
Приехав домой, ложись спать. Принимайте обезболивающие таблетки (например, парацетамол) каждые шесть часов, чтобы контролировать боль.
На следующее утро Вы должны быть способны легко встать с постели, несмотря на некоторый дискомфорт. Вы не причините вреда ране. Очень лёгкие упражнения пойдут на пользу.
Следующий день после удаления лучше провести большую часть своего времени в постели с разумным комфортом. К концу недели рана должна быть почти безболезненной.
Важно, чтобы Вы опорожнили мочевой пузырь в течение 6-12 часов после операции. Если у Вас возникают трудности с этим, позвоните в больницу или Вашему терапевту. Вам может понадобиться катетер (тонкая пластиковая сливная трубка), помещённая в передний проход, чтобы слить мочу из мочевого пузыря, пока Вы не сможете самостоятельно сдать мочу.
На ране у Вас должна быть повязка, которая может проявлять некоторое окрашивание старой кровью в первые 24 часа. Замените повязку, если она быстро загрязнится. Через 48 часов вы можете снять её. После этого нет необходимости в повязке, если рана не кровоточит и не болит, когда протирается одеждой.
Швы снимают обычно через 7-10 дней. Иногда это может занять немного дольше.
Могут быть некоторые фиолетовые кровоподтёки вокруг раны, которые появляются под действием силы тяжести и исчезнут, поначалу окрасившись до жёлтого цвета, через два или три дня. Это ожидаемо, и Вы не должны беспокоиться об этом.
Может также возникнуть отёк окружающей кожи, который также улучшается через два-три дня. Часто после операции по удалению кисты яичка у мужчин наблюдается отёк в виде опухоли. Он может держаться долго — до 10-12 дней, но затем спадёт.
Как и при любом оперативном вмешательстве в организм под общим анестетиком, существует очень небольшой риск осложнений, связанных с Вашим сердцем или лёгкими.
Обследование, которое проводится перед иссечением кисты, будет гарантировать, что Вы сможете перенести его самым безопасным способом и поставит риск таких осложнений очень близко к нулю.
Осложнения редки и редко бывают серьёзными. Синяки и опухоль могут быть неприятными, особенно если киста большая.
Иногда бывают случаи занесения инфекции во время вскрытия яичек. Тогда она сопровождается подъёмом температуры тела и другими симптомами, в зависимости от её природы. Тогда Вам нужно будет оставаться в больнице, чтобы врачи могли делать внутривенные антибиотики.
Кроме того, после операции проблемное яичко может оказаться немного выше по сравнению с периодом до процедуры. Это то, о чём Вам не стоит беспокоиться.
Рецидив кисты яичка является одним из самых распространённых осложнений. Такое происходит примерно в 5 случаях из 100.
Очень редко удаление кисты может повлиять на Вашу фертильность (способность оплодотворить женщину). Это происходит потому, что структуры, которые несут сперму из яичка, могут быть повреждены в процессе иссечения. Если фертильность по-прежнему важна для Вас, обсудите возможность этого осложнения с вашим хирургом.
Операция является относительно незначительной, но может быть раздражающе болезненной в послеоперационный период.
источник
Киста, кистома и опухоль – это патологические наросты на яичнике. Собственно «киста» — это, по сути, пузырь, прикрепленный к органу. Опухоль – это кистозное образование, содержащее плотный компонент.
Существует ряд классификаций новообразований, но наиболее универсальным является деление по степени злокачественности.
Кисты и опухоли делят на 3 основных типа:
- доброкачественные образования (к которым относятся кисты);
- пограничные образования яичников;
- злокачественные опухоли.
У пациенток молодого возраста наиболее часто встречаются кисты. Они могут являться следствием сбоев менструального цикла или эндометриоза (патологического разрастания маточного эндометрия).
Пограничные новообразования в большинстве случаев диагностируются у женщин после 30 лет. При микроскопическом исследовании материала эти образования могут определяться как злокачественные, но характер течения более напоминает доброкачественные. Метастазы редки, но велика вероятность рецидива (локализация может отличаться), что требует повторного оперативного вмешательства. Такое средство, как химиотерапия при пограничных опухолях не приносит ожидаемого эффекта.
Рак яичников в большей степени характерен для женщин периода менопаузы (климакса). Основная проблема заключается в том, что большинство больных обращается только после появления ярко выраженных симптомов – а они характерны для 3-4 стадии рака. При злокачественных новообразованиях яичников показано полное иссечение патологических образований в пределах здоровых тканей. В ряде случаев до и после хирургического вмешательства показана химиотерапия. Излечение составляет от 30% до 40%.
Основным диагностическим методом при подозрении на новообразования яичников является ультразвуковое исследование – трансабдоминальное и трансвагинальное.
Обратите внимание: трансабдоминальное УЗИ осуществляется непосредственно через переднюю стенку брюшной полости. Трансвагинальное требует применения особого датчика, который вводится в вагину.
В ходе исследования специалист обращает внимание на следующие параметры:
- размеры яичников;
- структура капсулы кисты;
- толщина капсулы новообразования;
- кровообращение в капсуле;
- характер содержимого пузыря;
- наличие или отсутствие разрастаний на внутренней стенке капсулы.
Клинически выделяют несколько типов кист:
- киста желтого тела;
- фолликулярная;
- дермоидная;
- муцинозная;
- параовариальная;
- серозная;
- серозоцелле.
Важно: функциональные образования – киста желтого тела и фолликулярная подвергаются спонтанной инволюции на протяжении 3-4 месяцев, т. е. исчезают сами без дополнительного лечения.
Для установления характера процесса проводится анализ на наличие специфических онкомаркеров (в частности — СА-125 и СА-19).
Чтобы исключить или подтвердить злокачественный характер опухоли обязательно проводится исследование на наличие онкомаркера СА-125. Если его содержание превышает референсные значения (особенно – у пациенток в период перименопаузы), это с высокой долей вероятности свидетельствует о раковой опухоли.
У молодых женщин содержание маркера СА-125 может быть несколько повышено на фоне доброкачественных новообразований, аднексита или сальпингоофорита или при эндометриозе.
Обратите внимание: термины «аднексит» и «сальпингоофорит» подразумевают воспаление придатков яичников.
Таким образом, обнаружение онкомаркера при кистах не может являться достоверным признаком малигнизации опухоли.
При подозрении на кисты или опухоли яичников необходимым представляется установление гормонального фона пациентки.
Врачу необходимо установить уровень содержания в крови женщины следующих гормонов:
- лютеинизирующий гормон (ЛГ);
- эстроген;
- фолликостимулирующий гормон (ФСГ);
- тестостерон.
Всем женщинам, у которых имеются подозрения на заболевания органов репродуктивной системы, обязательно проводится анализ крови на свертываемость и уровень содержания гемоглобина (для исключения анемии).
Клинические проявления такой опасной патологии, как внематочная беременность могут иметь сходство с симптоматикой кист и опухолей яичников. В связи с этим все пациентки фертильного возраста обязательно должны пройти тест на беременность.
- При повторном ультразвуковом трансабдоминальном и трансвагинальном исследовании кист и опухолей на яичниках не обнаруживается.
- Уровень онкомаркеров не повышен.
- Содержание тестостерона и эстрогена не повышается, а содержание ЛГ, ФСГ не снижается.
- Анализы крови в норме; гемоглобин не понижен, а свертываемость крови соответствует нормальным показателям.
Бецик Юлия, врач акушер-гинеколог
15,919 просмотров всего, 1 просмотров сегодня
источник
Кисты яичка у мужчин относятся к доброкачественным новообразованиям половых органов и редко подвергаются малигнизации. Чаще возникают у лиц молодого и среднего возраста. Поражение имеет односторонний характер (только правое либо левое яйцо). При травмах может встречаться парный характер образований.
Кистозные образования яичка – это собирательное понятие, которое объединяет в себе две патологии:
Киста придатка яичка у мужчин
Представляет собой полость, которая заполнена серозной жидкостью и покрыта соединительно-тканной оболочкой. Чаще исходит из головки придатка и может иметь ножку. В зависимости от происхождения может быть врожденной и приобретенной (последствие травм, воспаления)
Болезнь также представлена полостью, которая отграничена соединительнотканной или фиброзной оболочкой. Перерождение в фиброзную ткань происходит при частом травмировании (причина – спортивные травмы).
Лечение проводится по факту выявления. Исключение составляют дети младше 6 месяцев, в этом случае показана выжидательная тактика до года.
Проявления будут зависеть от вида образования, что связано с особенностью строения анатомических структур.
Клинические проявления кистозных новообразований придатка (эпидидимиса) будут зависеть от их расположения (головка придатка, тело или хвост). В соответствии с этим один и тот же размер образований может давать крайне разную клиническую картину. Типичные симптомы:
- Пациент обнаруживает образование случайно при выполнении гигиенических мероприятий (типично для локализации хвосте).
- Болевые ощущения, отдающие в паховую область. Боль разной интенсивности возникает в случае локализации образования в головке придатка.
- Сдавление семявыносящих протоков, что приводит к нарушению выведения сперматозоидов и развитию мужского бесплодия. На начальных этапах возникают проблемы с зачатием, но как такового диагноза бесплодия не выставляют, поскольку функция яичек не нарушена.
- Деформация и увеличение мошонки. Поскольку новообразование поражает одно яичко, возникает четкая асимметрия тканей. Гиперемии нет. Отек незначительный.
- Пальпируется как плотноэластичное образование, поэтому исключительно при помощи физикального осмотра выставлять диагноз некорректно (на фото любой вариант вне зависимости от расположения выглядит одинаково).
Возникновение симптомов зависит от размера образования (до 2 см клинически не проявляются).
- Боль в области мошонки. Может иррадиировать в пах и промежность. В этом случае необходимо проводить дифференциальную диагностику с ущемленными пахово-мошоночными грыжами.
- При значительных размерах образований возникает затруднение мочеиспускания, поскольку в этом случае они занимают большую площадь и сдавливают окружающие ткани. Плохой диагностический признак, подозрение на озлокачествление.
- Киста в мошонке пальпируется как плотноэластичное образование округлой формы. Зачастую безболезненное. С окружающими тканями не спаяно. Окружающие ткани не изменены. Регионарные лимфоузлы не увеличены.
- Деформация и асимметрия аналогичны кисте придатка.
Необходимо дифференцировать со злокачественными опухолями, которые на ранних стадиях проявляют аналогично кистам.
Диагностика заболевания включает следующие моменты:
- сбор анамнеза (особенностей не имеет);
- физикальный осмотр (пальпируемое образование в мошонке);
- лабораторные и инструментальные исследования.
Диагноз кисты подтверждается при помощи следующих методов:
- Диафаноскопия. Метод основан на прохождении лучей света через мошонку (тест проводится в темном помещении). Участок мошонки с кистозным образованием имеет более розовое свечение, так как не содержит плотных структур, которые дают затемнение.
- Сонография, или УЗИ. Позволяет не только выявить кистозную полость, но и определить размеры, содержимое, границы, состояние окружающих тканей. Доброкачественные образования имеют четкие контуры, гомогенное содержимое, не затрагивают окружающие ткани. Кровотока в месте образования нет.
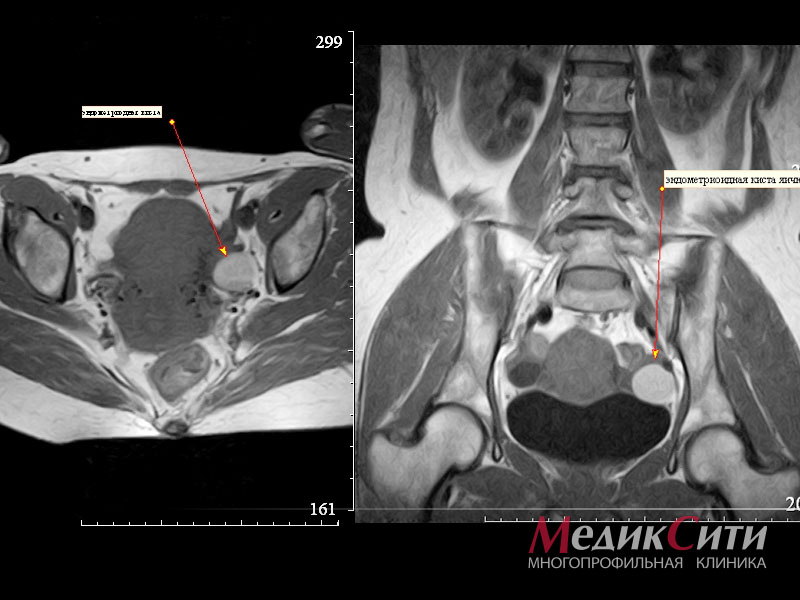
- МРТ/КТ используют только в случае подозрения на злокачественное образование (нечеткие контуры, неоднородное содержимое, метастазы).
Из лабораторных методов выделяют цитологическое и гистологическое исследование удаленного кистозного образования.
Специфических лабораторных исследований в дооперационном периоде, которые указывают на диагноз, нет.
Лечение проводится в плановом порядке и зависит от размеров образования.
Существует несколько тактик ведения пациентов с кистозными новообразованиями:
- При небольших размерах (до 2 см) и отсутствии клинических проявлений выбирают выжидательную тактику с контролем УЗИ раз в 2-3 месяца.
- При больших размерах проводят операцию в плановом порядке. Объем вмешательства зависит от особенностей образования.
При подозрении на перекрут, разрыв либо наличие других осложнений показана экстренная госпитализация и удаление кистозного образования.
Предоперационное обследование включает (направление на анализы выдает уролог в плановом порядке):
В каждой клинике список необходимых анализов к операции может незначительно меняться.
Существует несколько вариантов оперативного лечения.
Проводят под общей анестезией. Выполняется небольшой разрез в области шва мошонки. Послойно рассекают ткани и выводят яичко с придатком на поверхность. Кисту иссекают и отправляют на биопсию. Яичко с придатком при необходимости ушивают и погружают в мошонку. Рану послойно зашивают и на кожу накладывают косметические швы. Лечить таким способом возможно кисты больших размеров, когда нет возможности проведения лапароскопии. Функции органа полностью сохраняются.
Более современный метод, который отличается малоинвазивностью и является золотым стандартом лечения новообразований небольшого размера. Используются специальные приборы (видеокамеры, троакары), которые вводятся в брюшную полость. Кистозные образования удаляются со стороны живота, а не со стороны мошонки, как при открытом доступе. Как правило, осложнений нет.
Является особым методом лечения. Использовать лучше у лиц пожилого возраста, так как высок риск развития бесплодия из-за повреждения половых органов – яичка, придатка, семявыносящих протоков. В область кисты вводят иглу, мошонку при этом фиксируют кистью второй руки, и удаляют содержимое. Далее в полость кисты вводят специальный состав – склерозант, который обеспечивает спаивание стенок кисты. При попадании препарата в окружающие ткани может возникать склерозирование семенных протоков либо других анатомических структур, что приводит к полной потере функции органа.
В послеоперационном периоде показано использование бандажа и нестероидных противовоспалительных средств (обезболивание). На месяц ограничиваются физические нагрузки любого характера (нельзя заниматься спортом, сексом).
Последствия и осложнения кистозных образований можно разделить на те, что связаны с оперативным вмешательством и те, что связаны с самим образованием
- Травма придатков. Часто возникает при проведении склеротерапии (поэтому оптимально проводить ее под контролем УЗИ).
- Болевой синдром в мошонке. Боль приобретает постоянный характер при пересечении нервных волокон в ходе операции.
- Бесплодие. Связано с пересечением и последующей перевязкой семенных канатиков. В этом случае происходит вазэктомия – хирургическая контрацепция или стерилизация.
- Отек и инфильтрация – в первые дни после операции являются нормальной реакцией ткани. При сохранении отека на 5-7 сутки показано повторное хирургическое вмешательство, поскольку происходит сдавление органов (в частности, яичка), ишемия и постепенное снижение функции.
- Рецидивы кист. Чаще это случается при использовании лапароскопии, чем при проведении отрытой операции, из-за неполного иссечения капсулы кисты.
- Присоединение вторичной инфекции гематогенным, лимфогенным или контактным путем и развитие гнойного процесса в тканях яичка. В этом случае клиника будет иметь яркую картину (гиперемия, отек, инфильтрация, резкая боль, интоксикация).
- Разрыв кисты с выходом содержимого в окружающие ткани. В отличие от разрывов яичника у женщин, у мужчин брюшная полость не вовлекается в процесс. Но жидкость, которая попала в мошонку, может нагнаиваться и обеспечивать воспалительный процесс.
- Снижение нормальной функции яичек (эректильная дисфункция). Обратимое явление, возникает при размерах кист 3 см и более.
- Бесплодие, которое обусловлено сдавлением семявыносящих протоков кистой. Обратимо при своевременном лечении, в отличие от бесплодия, вызванного некорректным хирургическим вмешательством.
Поскольку яички относятся к парным органам клинические симптомы и осложнения могут возникать не сразу (здоровее яичко частично берет на себя функцию пораженного).
Предлагаем к просмотру видеоролик по теме статьи.
источник
Киста яичка (сперматоцеле) – достаточно распространенное заболевание мошонки. Обнаруживается у каждого третьего мужчины при проведении УЗИ.
Киста яичка у мужчин представляет собой кистозное образование, в котором скапливается жидкость. Обычно встречается гладкая, мягкая, четко ограниченная киста, которая находится в районе придатка яичка. Образование кисты происходит в выводных протоках, по которым передвигаются сперматозоиды.
Киста придатков яичка носит доброкачественный характер. Иногда кисту яичка путают с водянкой яичек, варикоцеле, грыжей или другими опухолями.
По мнению ученых, если у пациента формируется киста левого яичка, то объем жидкости в ней будет намного больше, чем при образовании кисты яичка в правой стороне. Чаще всего в кисте правого яичка жидкости очень мало, или она вовсе отсутствует.
На первом этапе заболевания мужчина может вообще не испытывать никаких симптомов. Иногда киста яичка у мужчин обнаруживается совершенно случайно на плановом приеме у врача-уролога. На более поздних сроках, когда киста увеличивается в размерах и начинает давить на мошонку, могут появляться первые вызывающие беспокойство признаки.
Киста яичка может проявляться следующими симптомами:
- неинтенсивные боли в животе;
- вздутие и чувство переполненности в животе;
- наличие в яичке уплотнения круглой формы;
- значительное увеличение пораженного кистой яичка, мешающее движению больного;
- усиленный рост волос на половых органах, лице и теле, обусловленный гирсутизмом;
- бесплодие (возможное осложнение при возникновении кист на обоих яичках).
Ученые до сих пор не могут сойтись во мнении, какова главная причина появления кисты яичка. Но есть несколько факторов, которые могут спровоцировать развитие заболевания, например:
- воспалительный процесс в мужских половых органах;
- травма яичка;
- возраст от 40 до 60 лет;
- генетическое заболевание, приводящее к росту опухолей в различных частях тела;
- контакт с токсичными веществами и др.
 |  |  |
Диагностика кисты яичка абсолютно безвредна и безболезненна. Первым и самым доступным методом диагностики является физикальное обследование, то есть осмотр, пальпация и ощупывание органа, которое в сочетании со сбором анамнеза, дает врачу-урологу немало информации о заболевании.
Основными инструментальными методами диагностики являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки.
Диафаноскопия проводится в темном помещении: врач с помощью источника света оценивает прохождение световых лучей через мошонку. При наличии в кисте жидкости образование «светится» розовым цветом.
Однако в последнее время УЗИ, по сравнению с диафаноскопией, считается более информативным и точным методом, позволяющим определить размеры и локализацию кисты.
Применяется также магнитно-резонансная томография (МРТ) малого таза. Этот вид исследования дает послойное изображение тканей и органов, и позволяющее более точно охарактеризовать «природу» опухоли.
Врач может поставить вопрос о проведении биопсии яичка с последующей гистологией, а также назначить анализы крови на онкомаркеры.
Самым практичным методом лечения кисты яичка является оперативное. Его назначают, если киста яичка достигла достаточно крупных размеров или их появилось несколько, если мужчину начали преследовать достаточно сильные боли, если у него не получается зачать ребенка.
Лечение кисты яичка подразумевает удаление кисты яичка или применение склеротерапии.
Классическая операция открытого типа состоит в совершении разреза на мошонке и удалении кисты.
Хирург делает разрез по продольному шву мошонки или по ее половинке. Киста яичка удаляется очень осторожно, чтобы не повредить мясистую оболочку мошонки. Останавливается кровотечение, и рану зашивают 2-3 слоями саморассасывающихся швов. Далее такими же швами зашивается кожа, на мошонку накладывается стерильная марлевая повязка, прикладывается лед и надевается поддерживающая повязка. Данная операция проводится с применением анестезии.
Сразу же после операции врачи рекомендуют придерживаться щадящего режима. Для предупреждения отека применяются компрессы со льдом. Через 2-3 дня после операции кисты яичка мужчина может возвращаться к нормальной жизни, но в течение 2-х недель требуется исключение интимной близости и физической активности.
Лапароскопия считается одной из лучших малоинвазивных операций по удалению кисты. Операция происходит при помощи микронадрезов, в которые вводится лапароскоп – телескопическая трубка с системой линз, которая прикрепляется к видеокамере. В больную полость подается углекислый газ, и стенка брюшной полости оказывается приподнятой над внутренними органами, чем достигается большая четкость изображения. Благодаря лапароскопии уменьшается длительность операции и снижается риск послеоперационных осложнений.
Склеротерапия – щадящий способ операции, которая может использоваться в том случае, если у мужчины низкая свертываемость крови и если он не планирует в дальнейшем иметь детей (есть риск повредить придатки, что может привести к бесплодию).
С помощью склеротерапии киста яичка удаляется следующим образом:
- в мошонку вводится игла, с помощью которой удаляется вся жидкость, имеющаяся в кисте;
- после извлечения жидкости вводится склеротирующий препарат, действие которого направлено на склеивание стенок кисты яичка.
Под действием препарата ткани склеиваются, и киста пропадает. Если склеротерапия выполнена не профессионально, то могут скрерозироваться семенные канатики, что приведет к бесплодию.
Последствие от кисты яичка может выразиться следующими проявлениями:
- травма придатков;
- боль в мошонке;
- бесплодие у мужчин;
- появление отека и инфекции;
- повторное появление кисты яичка.
В многопрофильной клинике «МедикСити» Вам окажут профессиональную медицинскую помощь в лечении различных урологических заболеваний, таких как киста яичка, простатит, колликулит, импотенция, варикоцеле, аденома предстательной железы и многие другие.
Наш коллектив – это команда специалистов, хорошо знающих свою работу, уважающих свою репутацию и деликатно относящихся к различным проблемам наших пациентов. Приходите к нам, и мы поможем Вам стать здоровыми!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
В женской репродуктивной функции и поддержке гормональных гомеостазов яичники играют очень важную роль. Они вырабатывают свои особые гормоны, и их концентрация увеличивается при возникновении рака яичников. При злокачественной опухоли яичников синтезируются органоспецифические онкомаркеры, ввиду чего для диагностики и выявления опухоли необходимо провести ряд лабораторных исследований – сдать анализ крови на наличие злокачественной опухоли.
Анализ крови при кисте яичника поможет диагностировать наличие опухоли.
Диагностика в комплексе включает в себя:
- общий клинический анализ крови;
- анализы на онкомарекры;
- детализация гормонального фона.
На основе анализов доктор сможет точно обозначить диагноз и назначить оптимальное лечение. Исследования необходимы и для медикаментозной терапии и для основы на проведение операции.
К этому пункту анализов важно правильно подготовиться. Анализы сдают на голодный желудок, интервал между приемом пищи и анализом должен быть не менее 10 часов, также исключить из рациона сладкие напитки, кофе и чай. Максимум что допускается – выпить стакан простой воды.
За 24 часа до сдачи запрещено употреблять жареную и жирную пищу, алкоголь, энергетические напитки, лекарственные препараты. Также рекомендовано максимально снизить физические нагрузки.
В любом случае эти нюансы согласовываются с лечащим врачом.
При анализе кровь на онкомаркеры берется из вены, и заключение ставится на основе выделяемой сыворотки.
Анализ способен дать и ложные сведения ввиду перенесенного сильного стресса, воспалительных заболеваний в организме. И тогда анализы придётся сдать повторно.
Онкомаркер – это особый белок, а принадлежит он к категории гликопротеина. Антигенов в человеческой крови достаточно много, и при раковых началах они показывают повышенную норму.
Значимость этого анализа в том, что он поможет найти болезнь еще до появления характерных симптомов.
Анализ крови при кисте на онкомаркеры может быть назначен лечащим врачом. Также с целью проверить свой организм Вы можете сдать анализы самостоятельно, без направления врача.
Главные признаки и причины для прохождения анализа крови:
- беспричинная потеря веса;
- частая тошнота и рвота;
- стабильно повышенная температура тела;
- выделения из влагалища с примесью крови;
- мнимые позывы мочеиспускания;
- боли в поясничном отделе и внизу живота;
- рези и боль при половом акте;
- увеличенный живот;
- увеличенные лимфоузлы.
Эти симптомы говорят о возможном новообразовании в яичниках, но поскольку такие признаки присущи и другим болезням, помимо забора крови, возможно, будет необходимо пройти, МРТ и УЗИ малого таза. Только сочетание всех анализов поможет установить точный диагноз.
Сдавать анализ крови на наличие опухоли при кисте яичников нужно ежегодно. А в группе риска находятся такие категории женщин:
- при наступлении климакса;
- женщины в возрасте от 50 лет;
- негативная наследственность по линии онкологии;
- киста яичников;
- ранее проведенные анализы были с повышенным онкомаркером.
Периодическое прохождение анализов поможет отследить динамику и определиться с тактикой лечения, оценить, насколько результативна терапия, и предупредить рецидив.
Медицина определяет три типа показателей онкомарекра СА-125, и от правильной обработки результатов зависит не только здоровье, но порой и жизнь пациента.
В таблице представлены основные значения единицы измерения онкомаркера СА-125 МЕ/мл
источник
Кисты яичка – это доброкачественные полые образования, содержащие жидкостный компонент и располагающиеся преимущественно в области придатка яичка.
Обычно к кистам яичка относятся кистозные образования, содержащие жидкость и расположенные в области головки придатка. В литературе кисты яичка описаны в разных местах, непосредственно от яичка до локализации по ходу семявыносящего протока. Обычно термин «киста яичка» или «киста придатка яичка» используется при расположенном в мошонке в непосредственной близости с яичком скоплении жидкости в области придатка.
Обычно определяется гладкая, мягкая, хорошо отграниченная киста яичка, располагающаяся в мошонке в области придатка яичка. Дифференцировать кисту яичка необходимо с водянкой яичка, варикоцеле, грыжей, сперматоцеле и опухолями яичка. Анамнез, обследование, ультразвуковая диагностика могут помочь в их точной постановке диагноза. Кисты яичка обычно доброкачественные, размером до одного сантиметра и обнаруживаются при физикальном обследовании. Дискомфорт и существенное растяжение мошонки при значительных размерах кист яичка могут потребовать хирургического вмешательства.
Ультразвуковое исследование мошонки – наиболее простое и информативное исследование при кистах яичка
Киста яичка обычно располагается в области головки придатка, находясь в верхней части яичка. При водянке яичка, напротив, жидкость скапливается на боковых и передних поверхностях яичка. При варикоцеле обычно расширяются венозные сплетения вдоль семенного канатика. Грыжа возникает вследствие незаращения влагалищного отростка брюшины, способствующего перемещению содержимого брюшной полости через патологическое расширение в мошонку. В отличие от кисты яичка , варикоцеле и грыжа могут увеличиваться при повышении внутрибрюшного давления при пробе Вальсальвы (проба с натуживанием) и в вертикальном положении тела. Кисты яичка часто сочетаются с кистами, содержащими семенную жидкость – сперматоцеле. Часто бывает сложно отличить эти два образования из-за близкого анатомического строения и расположения.
Сперматоцеле
Кисты яичка выявляются у 30% пациентов, проходивших ультразвуковое исследование мошонки по различным причинам. Точная распространенность кист яичка на сегодняшний день не установлена.
Этиология (причины возникновения) кист яичка остается неизвестной. Было предложено много причин, но ни одна из них не универсальна. Некоторые гипотезы предполагают, что кисты яичка возникает из семявыносящего протока, может быть аневризматическим расширением придатка, или расширением с последующей обструкцией (сужением) протока.
Обычно кисты яичка бессимптомны. Они являются находкой при самообследовании или обычном обследовании. Поскольку они часто возникают в головке придатка, то находятся выше яичка. Они гладкие и сферические и просвечиваются при исследовании.
Кисты яичка – округлые образования содержащие жидкость
Отсутствие просвечивания кисты яичка говорит о возможном повреждении и предполагает дальнейшее исследование, включая ультразвуковое исследование мошонки, возможно, исследование паховой области.
При бессимптомной кисте яичка хирургическое вмешательство не является необходимым. Однако, если дискомфорт, боль, прогрессирующее увеличение беспокоят пациента возможно обсуждение вопроса об удалении кисты яичка.
Нет лекарственных препаратов, предназначенных для лечения простой кисты яичка. Операция при кисте яичка является методом выбора и может быть предложена любому кандидату на хирургическое лечение. Нарушение свертываемости крови является относительным противопоказанием. Склеротерапия при кистах яичка является альтернативой удалению, но ее результаты менее эффективны. Склеротерапия кист яичка обычно применяется у мужчин, которые не хотят в будущем иметь детей, поскольку риск последующего химического эпидидимита и в результате – повреждения придатка может привести к бесплодию. Поскольку аспирация связана с высоким риском рецидива, склерозирующий агент необходим для склеивания стенок кисты яичка. Было испробовано несколько склерозирующих веществ, включая тетрациклин, фибриновый гель, фенол, этиловый спирт 96%, сульфат тетрациклина натрия, хинин, порошок талька, полидокалон, этоламина олеат. В настоящее время нет исследований, способных подтвердить эффективность одного агента перед другим.
Удаление кисты яичка обычно выполняется амбулаторно под общей или местной анестезией. Выбор зависит от предпочтений пациента, хирурга и анестезиолога. Пациента предупреждают о вероятности развития бесплодия и общих осложнений, таких как гематома, инфекция, припухлость, рецидив, болевой синдром.
Удаление кисты придатка яичка
После бритья мошонки пациент подготавливается для обеспечения условий стерильности. Стерильная ткань помещается ниже мошонки и отграничивает хирургическую область. Делается продольный разрез по продольному шву мошонки или поперечный разрез по половине мошонки. Разрез продолжается до влагалищной оболочки с помощью электрокоагуляции. Яичко, придаток и киста придатка могут быть освобождены от мясистой оболочки осторожно, тупым путем, оставляя оболочку неповрежденной.
Киста яичка содержит прозрачную жидкость
Некоторые урологи оставляют влагалищную оболочку интактной, вместо этого выделяют ее на месте и выводят яичко и придаток в рану. Тупым и острым путем киста отделяется от придатка, обычно имеется узкая перемычка, между кистой и остальной частью придатка яичка. Этот перешеек перевязывается тремя рассасывающимися швами и пересекается. Если есть множественные кисты яичка, то в идеале киста остается интактной и мягко отделяется от нормальных тканей.
Удаленная киста яичка
Предотвратить перфорацию бывает сложно, но желательно, поскольку это упрощает выделение и предупреждает разрыв кисты яичка и излитие содержащейся в ней жидкости. После осуществления остановки кровотечения белочная оболочка ушивается 2-3 непрерывными рассасывающимися швами, кожа ушивается тремя рассасывающимися швами и подкожно накладываются узловые или непрерывный шов. На мошонку накладывается марлевая повязка, лед, суспензорий (поддерживающая повязка).
После удаления кисты яичка пациентам необходимо продолжить поддержку мошонки, используя суспензорий на область мошонки минимум 48 часов после операции. Дополнительно, небольшое возвышение мошонки в положении пациента лежа на спине уменьшает вероятность развития отека мошонки. Обычно используется периодическое прикладывание пакетов со льдом или холодной водой. Таблетированные анальгетики (например, Кеторол) обеспечивают достаточное облегчение боли. Все пациенты инструктируются, что повязку необходимо оставить на месте и дать ране высохнуть в течение 48 часов, ограничить физическую активность на две недели.
Склеротерапия при кистах яичка
После бритья область мошонки укрывается стерильным материалом и подготавливается обычным образом. Кожа мошонки пунктируется в наиболее выступающем месте полой иглой. Некоторые хирурги используют волоконно –оптическое освещение. Если кист придатка яичка множество, то ультразвуковой контроль позволяет гарантировать, что все полости аспирированы. Игла выходит из пластикового стилета и вся жидкость из кисты яичка аспирируется шприцем. Необходимо манипулировать мошонкой руками, чтобы извлечь всю семенную жидкость.
Склерозирующий раствор вводиться после того, как вся жидкость была извлечена. Количество и вид склерозирующего вещества каждый специалист выбирает индивидуально. Количество используемого склерозанта зависит от количества жидкости, извлеченной из кисты яичка применяемой техники. После инстилляции склерозанта полая игла извлекается и мошонка массируется рукой, чтобы обеспечить равномерное распределение склерозанта в полости инъекции.
Необходимо избегать прямого давления на мошонку. Часто пациенты не нуждаются в наркотических анальгетиках и после наблюдения в течение 1-3 часов могут быть отпущены без всяких ограничений физической нагрузки.
Удаление кисты яичка
Через 2-4 недели после операции пациенты должны обратиться, чтобы осмотреть рану и решить любые другие вопросы.
Склеротерапия кисты яичка
Состояние каждого пациента оценивается через 1 месяц и через 4-6 месяцев. Если возникает рецидивная киста яичка и она беспокоит, пациенту предлагается дополнительный курс склеротерапии или хирургическая операция.
Всегда необходимо обсудить, что риск возможен при любой хирургической процедуре. Могут произойти ранение придатка и обструкция. О грубом повреждении придатка, подтвержденном гистологически, при кисте яичка сообщается у 17 % пациентов. Бесплодие может произойти при любом повреждении. Дополнительно существует риск гематомы мошонки, поверхностной инфекции, отека, рецидива кисты яичка.
Возможные осложнения после склеротерапии кист яичка включают повреждение придатка, инфекцию, кровотечение, бесплодие, химический эпидидимит, рецидив кисты яичка. В результате химической воспалительной реакции может возникнуть утолщение стенки мошонки после склеротерапии.
Ожидаемые результаты и прогноз удаления кисты яичка очень хорошие. Недавние исследования показали, что у 94% пациентов прооперированных по поводу беспокоящей их кисты яичка, боль проходит. Удаление кисты яичка является лучшей хирургической техникой лечения.
Наоборот, хотя при склеротерапии кист яичка возникает меньше осложнений, ее эффективность считается ниже.
В настоящее время нет подтвержденных данных, которые бы сравнили результаты удаления кист яичка и склеротерапии. Так же, склерозирующие агенты не были исследованы в той степени, чтобы сказать, что какой-либо склерозант или режим дозирования превосходит другие.
источник
При кисте яичника необходимо сдать анализы, которые помогут врачу поставить точный диагноз и выполнить необходимые лечебные процедуры для устранения заболевания. Необходимо строго и аккуратно выполнить назначения специалиста, чтобы обеспечить проведение качественной диагностики заболеваний женской половой сферы.
Запишитесь на прием к гинекологу и мы решим вопрос вместе!
Полное обследование при выявлении опухолевидного образования в области придатков матки предполагает проведение аппаратных и лабораторных методов диагностики.
Комплексная диагностика при обнаружении кистозной опухоли на яичнике включает следующие анализы:
- стандартные общеклинические;
- оценка гормонального фона.
- кровь на онкомаркеры для исключения опасных видов патологии;
Возникновение кисты яичника может быть обусловлено воспалительным процессом. Врач назначит обследование, включающее следующие процедуры и исследования:
- мазки из влагалища на половые инфекции;
- бактериальный посев из цервикального канала и влагалища;
- ПЦР-диагностика на инфекции, передающиеся половым путем.
Только бережное отношение к своему здоровью и помощь специалиста позволят избежать многих последствий
Результаты исследований могут потребоваться в любом случае – как при подготовке к хирургическому вмешательству, так и для проведения медикаментозного лечения.
- общеклиническое исследование крови и мочи;
- биохимический анализ крови для выявления патологии внутренних органов;
- коагулограмма (для исключения вероятности тромбообразования);
- тесты на специфические инфекции (СПИД, сифилис, вирусные гепатиты).
При обнаружении объемного образования в области придатков матки, содержащего жидкость, крайне важно выяснить риск наличия онкологической патологии. Для исключения рака яичника, нужно сдавать следующие анализы:
- общеклиническое исследование крови и мочи;
- биохимический анализ крови для выявления патологии внутренних органов;
- коагулограмма (для исключения вероятности тромбообразования);
- тесты на специфические инфекции (СПИД, сифилис, вирусные гепатиты).
Возникновение кисты яичника может быть обусловлено воспалительным процессом. Врач назначит обследование, включающее следующие процедуры и исследования:
- мазки из влагалища на половые инфекции;
- бактериальный посев из цервикального канала и влагалища;
- ПЦР-диагностика на инфекции, передающиеся половым путем.
Все специалисты постоянно совершенствуют свои навыки, посещают международные форумы и конгрессы, подтверждают свой высший класс сертификатами и благодарными отзывами клиентов.
Достоверно известно, что избыточная инсоляция негативно влияет на любые опухолевидные образования в организме человека, так как могут приводить к их озлокачествлению.
Эпителий, выстилающий внутреннюю часть шеечного канала, имеет в своем строении маленькие железы, выделяющие определенную жидкость. Когда их протоки перекрываются, происходит образование наботовых кист.
При росте в области придатков камерных кистозных образований одним из сопутствующих состояний у женщины нередко является бесплодие. Однако самостоятельное зачатие все же возможно при определенных условиях.
Если при диагностированной кисте придатков у женщины имеет место повышение температуры в организме, тогда следует заподозрить инфекционно-воспалительное осложнение патологии.
Частым осложнением наличия образования в области придатков становится бесплодие. В этом случае ЭКО не проводится, пока не будет устранена кистозная опухоль.
Поликистозные яичники все чаще становятся причиной трудностей с зачатием ребенка. Эта патология характеризуется образованием в придатках множества мелких полостей.
- Окончила Московскую медицинскую академию им И.М. Сеченова, имеет диплом с отличием, проходила клиническую ординатуру на базе Клиники акушерства и гинекологии им. В.Ф. Снегирёва ММА им. И.М. Сеченова.
- До 2009 г. работала в Клинике акушерства и гинекологии в должности ассистента кафедры акушерства и гинекологии № 1 ММА им. И.М. Сеченова.
- С 2009 г. по 2017 г. работала в ФГАУ «Лечебно-реабилитационный центр» Минздрава РФ
- С 2017 г. работает в «Центре гинекологии, репродуктивной и эстетической медицины» АО «Группа компаний «Медси»
- Защитила диссертационную работу на соискание учёной степени кандидата медицинских наук по теме: «Оппортунистические бактериальные инфекции и беременность»
- В 2001 г. закончила Московский государственный медико-стоматологический университет (МГМСУ)
- В 2003 г. завершила курс обучения по специальности «акушерство и гинекология» на базе НЦ акушерства, гинекологии и перинатологии РАМН
- Имеет сертификат по эндоскопической хирургии, сертификат по ультразвуковой диагностике патологии беременности, плода, новорождённого, по ультразвуковой диагностике в гинекологии, сертификат специалиста в области лазерной медицины. Все знания, полученные во время теоретических занятий, успешно применяет в своей повседневной практике
- Опубликовала более 40 работ по лечению миомы матки, в том числе в журналах «Медицинский вестник», «Проблемы репродукции». Является соавтором методических рекомендаций для студентов и врачей.
- Окончила Первый Московский государственный медицинский университет им. И.М. Сеченова, имеет диплом с отличием
- Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого Московского государственного медицинского университета им. И.М. Сеченова
- Имеет сертификаты: врача акушера-гинеколога, специалиста в области лазерной медицины, специалиста в интимной контурной пластике
- Диссертационная работа посвящена хирургическому лечению генитального пролапса, осложнённого энтероцеле
- В сферу практических интересов Колгаевой Дагмары Исаевны входят:
консервативные и хирургические методы лечения опущения стенок влагалища, матки, недержания мочи, в том числе с использованием высокотехнологичного современного лазерного оборудования
- Окончил РязГМУ им академика И.П. Павлова по специальности «лечебное дело»
- Прошел клиническую ординатуру по специальности «акушерство и гинекология» на кафедре клиники акушерства и гинекологии им. В.Ф. Снегирёва ММА им. И.М. Сеченова
- Владеет полным спектром хирургических вмешательств при гинекологических заболеваниях, в том числе лапароскопическим, открытым и влагалищным доступом
- В сферу практических интересов входят: лапароскопические малоинвазивные хирургические вмешательства, в том числе однопрокольным доступом; лапароскопические операции при миоме матки (миомэктомия, гистерэктомия), аденомиозе, распространённом инфильтративном эндометриозе
- Окончила Первый Московский государственный медицинский университет им. И.М. Сеченова.
- Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого Московского государственного медицинского университета им. И.М. Сеченова.
- Имеет сертификат врача акушера-гинеколога.
- Владеет навыками оперативного лечения гинекологических заболеваний в амбулаторных условиях.
- Является регулярным участником научно-практических конференций по акушерству и гинекологии.
- В сферу практических навыков входит малоинвазивная хирургия( гистероскопия, лазерная полипэктомия, гистерорезектоскопия)- Диагностика и лечение внутриматочной патологии, патологии шейки матки
- В 2013 г. окончил Первый Московский Государственный Медицинский Университет им. И.М. Сеченова.
- С 2013 г. по 2015 г. проходил клиническую ординатуру по специальности «Акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого Московского Государственного Медицинского Университета им. И.М. Сеченова.
- В 2016 г. прошёл профессиональную переподготовку на базе ГБУЗ МО МОНИКИ им. М.Ф. Владимирского по специальности «Онкология».
- С 2015 г. по 2017 г. работал в ФГАУ «Лечебно-реабилитационный центр» Минздрава РФ.
- С 2017 г. работает в «Центре гинекологии, репродуктивной и эстетической медицины» АО «Группа компаний «Медси»
- Доктор Мишукова Елена Игоревна окончила с отличием Читинскую государственную медицинскую академию по специальности «лечебное дело». Прошла клиническую интернатуру и ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого московского государственного медицинского университета им. И.М. Сеченова.
- Мишукова Елена Игоревна владеет полным спектром хирургических вмешательств при гинекологических заболеваниях, в том числе лапароскопическим, открытым и влагалищным доступом. Является специалистом по оказанию экстренной гинекологической помощи при таких заболеваниях, как внематочная беременность, апоплексия яичника, некроз миоматозных узлов, острый сальпингоофорит и т.д.
- Мишукова Елена Игоревна ежегодный участник российских и международных конгрессов и научно-практических конференций по акушерству и гинекологии.
- Окончила Московскую медицинскую академию им. И.М. Сеченова по специальности «лечебное дело». Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого МГМУ им. И.М. Сеченова.
- Диссертационная работа посвящена теме органосохраняющего лечения аденомиоза методом ФУЗ-абляции. Имеет сертификат врача акушера-гинеколога, сертификат по ультразвуковой диагностике. Владеет полным спектром хирургических вмешательств в гинекологии: лапароскопическим, открытым и влагалищным доступами. Является специалистом по оказанию экстренной гинекологической помощи при таких заболеваниях, как внематочная беременность, апоплексия яичника, некроз миоматозных узлов, острый сальпингоофорит и т.д.
- Автор ряда печатных работ, соавтор методического руководства для врачей по органосохраняющему лечению аденомиоза методом ФУЗ-абляции. Участник научно-практических конференций по акушерству и гинекологии.
- Гущина Марина Юрьевна окончила Саратовский Государственный медицинский университет им. В. И. Разумовского, имеет диплом с отличием. Награждена дипломом от Саратовской Областной думы за отличные успехи в учебе и научной деятельности, признана лучшим выпускником СГМУ им. В. И. Разумовского.
- Прошла клиническую интернатуру по специальности «акушерство и гинекология» на базах Кафедры акушерства и гинекологии № 1 Первого московского государственного медицинского Университета им. И.М. Сеченова.
- Имеет сертификат врача акушера-гинеколога; врача ультразвуковой диагностики, специалиста в области лазерной медицины, кольпоскопии, эндокринологической гинекологии. Неоднократно проходила курсы повышения квалификации по «Репродуктивной медицине и хирургии», «УЗ-диагностики в акушерстве и гинекологии».
- Диссертационная работа посвящена новым подходам к дифференциальной диагностике и тактике ведения пациенток с хроническим цервицитом и ранними стадиями ВПЧ-ассоциированных заболеваний.
- Владеет полным спектром малых хирургических вмешательств по гинекологии, проводимых как амбулаторно (радиокоагуляция и лазерная коагуляция эрозий, гистеросальпингография), так и в условиях стационара (гистероскопия, биопсия шейки матки, конизация шейки матки и др.)
- Гущина Марина Юрьевна имеет более 20 научных печатных работ, является постоянным участником научно-практических конференций, конгрессов и съездов по акушерству и гинекологии.
- Окончила Российский Национальный Исследовательский Медицинский Университет им. Н.И. Пирогова, имеет диплом с отличием. Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базах кафедры акушерства и гинекологии № 1 лечебного факультета Первого московского государственного медицинского университета им. И.М. Сеченова.
- Имеет сертификат врача акушера – гинеколога, врача ультразвуковой диагностики, специалиста в области лазерной медицины, детской и подростковой гинекологии.
- Владеет полным спектром малых хирургических вмешательств по гинекологии, проводимых как амбулаторно (радиокоагуляция и лазерная коагуляция эрозий, биопсия шейки матки), так и в условиях стационара (гистероскопия, биопсия шейки матки, конизация шейки матки и др.)
- Участник конгрессов и научно-практических конференций по акушерству и гинекологии.
- Автор 6 научных печатных работ.
- Окончила Московскую медицинскую академию им. И.М. Сеченова по специальности «лечебное дело»
- Прошла клиническую ординатуру по специальности «Ультразвуковая диагностика» на базе НИИ СП им . Н.В.Склифосовского
- Имеет Сертификат Фонда Медицины Плода FMF подтверждающий соответствие международным требованиям проведения скрининга 1 триместра, 2018г. (FMF)
Владеет методиками выполнения ультразвукового исследования:
- Круглова Виктория Петровна окончила Федеральное государственное автономное образовательное учреждение высшего образования «Российский университет дружбы народов» (РУДН).
- Прошла клиническую ординатуру по специальности «Акушерство и гинекология» на базе кафедры Федерального государственного бюджетного образовательного учреждения дополнительного профессионального образования «Института повышения квалификации Федерального медико-биологического агентства».
- Имеет сертификаты: врача акушера гинеколога, специалиста в области кольпоскопии, неоперативной и оперативной гинекологии детей и подростков.
- окончила Ивановскую государственную медицинскую Академию по специальности «лечебное дело».
- Проходила интернатуру на базе Ивановской государственной медицинской академии, клиническую ординатуру на базе Ивановского научно-исследовательского института им. В.Н. Городкова.
- В 2013 году защитила кандидатскую диссертацию на тему «Клинико- иммунологические факторы формирования плацентарной недостаточности», присвоена ученая степень «Кандидат медицинских наук».
- Автор 8 статей
- Имеет сертификаты: врача ультразвуковой диагностики, врача акушера-гинеколога.
- окончила Саратовский государственный медицинский университет имени В.И. Разумовского
- Прошла интернатуру на базе Тамбовской областной клинической больницы по специальности «акушерство и гинекология»
- Имеет сертификат врача акушера-гинеколога; врача ультразвуковой диагностики; специалиста в области кольпоскопии и лечения патологии шейки матки, эндокринологической гинекологии.
- Неоднократно проходила курсы повышения квалификации по специальности «акушерство и гинекология», «УЗ-диагностики в акушерстве и гинекологии», «Основы эндоскопии в гинекологии»
- Владеет полным объемом оперативных вмешательствах на органах малого таза, выполняемых лапаротомным, лапароскопичесим и влагалищным доступами.
Если препарат подобран правильно с учетом всех хронических заболеваний , анализа крови на гормоны , УЗИ органов малого таза и отсутствия противопоказаний со стороны молочных желёз гормональные препараты никогда не приведут к повышению массы тела, а лишь наоборот устранят гормональный дисбаланс в организме , на фоне их исчезнут проблемы с волосами , ногтями и кожей , если до этого вас это беспокоило.
Лазерная полипэктомия- современный метод, позволяющий максимально щадящим образом удалить полип, не оставляя рубцов, поэтому планировать беременность можно начинать со следующего цикла после проведенной операции.
В 99% случаев, у нас в клинике, швы после лапароскопических операций снимать не нужно, так как используются специальные косметические наклейки и швы, которые также не требуют обработки и позволяют принимать душ уже через сутки после операции
Нет, не влияет , так как в нашей клинике используются самые современные методы для лечения патологии шейки матки без образования в последующем рубцов и деформаций шейки матки. Также после такого лечения эрозии шейки матки планировать беременность уже можно со следующего менструального цикла.
К счастью, для наших пациенток, это не более, чем миф. Дело в том, что при выполнении пластики мы послойно, анатомически правильно восстанавливаем стенку влагалища- такой стенке не страшны никакие приседания! Это здорово, потому что после подобной операции, пациентки не должны покупать специальные круги для сидения, они могут спокойно обедать за столом и возвращаться к своему привычному образу жизни сразу после операции.
После лапороскопических операций существует ограничение занятий спортом и физических нагрузок, которое варьируется от 2 до 4 недель. Это зависит от того, какую именно операцию произвели. Ведь лапароскопически можно удалить небольшую кисту яичника, а можно и гигантскую миому матки. Конечно, сроки будут отличаться, и в первом случае можно ограничиться парой недель, а во втором к спорту можно приступать только через месяц. Следует помнить ещё один важный момент: возвращение к физическим нагрузкам должно быть постепенным, следует начинать занятия с половины от привычных нагрузок. На это могут уйти ещё одна — две недели.
Если отсутствуют жалобы у пациентки, анализ крови на онкомаркеры в норме и по данным УЗИ малого таза «доброкачественность» кисты не вызывает вопросов, то операцию можно отложить на месяц, ну, максимум на два, но потом все равно нужно прийти на операцию. И как бы вы не откладывали данное мероприятие, оно должно случиться, так что лучше раньше, чем позже
Все наши усилия направлены на то, чтобы как можно скорее вернуть вас к активной и насыщенной жизни, словно операции не было. Не стоит откладывать путешествия и поездки, наслаждайтесь отдыхом. Уже через 2 недели после операции вы сможете беспрепятственно летать самолетом, находиться на солнце, плавать, танцевать, пробовать экзотическую еду.
источник





