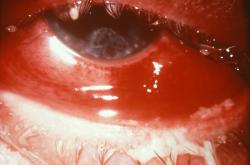
Здравствуйте. Прошу помощи у специалистов. Помогите определить нужность анализов, которые уже оплачены.
В платной клинике был на приеме у офтальмолога. Прием длился 40 минут.
Была сделана биомикроскопия переднего отрезка глаза. Измерено глазное давление. Поставлен диагноз — хронический конъюнктивит. Для определения последующего лечения, офтальмолог взял мазки для последующего анализа (забор материала на флору).
Был составлен акт по выполненным обследованиям:
1. Код. Пиф 1. Прямая иммунофлуоресценция — Хламидия trahomatis ПИФ. (300р)
2. Код. ПИФ 2. Прямая иммунофлуоресценция — Хламидия pnevmonia ПИФ. (300р)
3. Код. Пиф 3. Прямая иммунофлуоресценция — Микоплазма ПИФ.(300р)
4. Код. Пиф 4. Прямая иммунофлуоресценция — Уреаплазма ПИФ.(300р)
5. Код. Пиф 5. Прямая иммунофлуоресценция — Бактероиды ПИФ.(300р)
6. Код. ПИФ 6. Прямая иммунофлуоресценция — Герпес ПИФ.(300р)
7. Код. Пиф 7. Прямая иммунофлуоресценция — Аденовирус ПИФ.(300р)
8. Код. А140713. Общенаправительный бланк 1 — Исследование на эозинофилы и нейтрофилы. (530р)
Данный акт был оплачен. Я не пойму, почему так много составляющих обследования? Врач брал только мазки с обеих глаз. Какое отношение к конъюнктивиту имеют микоплазма и уреаплазма?
Помогите, пожалуйста, я думаю, что многие состовляющие анализа — не относятся к моей проблеме.
Доверия к врачу нет. Ибо практика этой клиники предусматривает «работу с клиентом», с кучей лишних анализов, которые потом оплатит пациент — его просто перед фактом поставят, мол с вас столько-то. Вопрос — почему так много? Ответ — я же врач, я знаю что делаю.
Собственно, вышеописанное, есть факт и в моем случае.
Пришел в поликлинику в отчаянной попытке выяснить, почему болят глазные яблоки!? Болят ноющей болью, как зубная боль. При движении глаз — тоже боль. Первый врач осмотрел полностью, измерил давление в глазах, проверил глазное дно, остроту зрения. Все чисто. В недоумении развел руками.
Второй врач, по направлению первого, провел те же самые процедуры, установил диагноз ССГ, прописал капли Видисик и гель Солкосерил. На вопрос, откуда боли — также размел руками.
Попав к третьему врачу, который установил свой диагноз — хронический конъюнктивит, перед этим просмотрел глаза полностью, также не ответил на вопрос — откуда боли?
Взял мазки на анализ. На все вопросы, почему он считает, что имеет место хронический конъюнктивит, если симптоматика не ясно выраженная, также развел руками. Прописал Офтальмоферон и Флоксал.
Придя домой, полностью расстроенный, убедившись, что покраснения в глазу минимальные и на хронический конъюнктивит это непохоже, отказался от дальнейших анализов и потребовал вернуть деньги. Позже прочитал весьма нелестные отзывы об этом враче.
Чтобы не плодить темы, подскажите пожалуйста, что это может быть.
Болят глазные яблоки, боль тянущаяся с периодическими прострелами в голове. Боль в глазах также переходит в головную боль. Болят глаза также при движении.
Это происходит со мной с начала марта. Глаза слегка покрасневшие, на хронический конъюнктивит это непохоже. Да и не болят они, как при конъюнктивите, нет ощущения сухости, жжения. Все осмотры показывают, что все в порядке.
Забыл упомянуть. После первого врача, я обратился к невропатологу. Тот осмотрел меня, и высказал предположение, что дело все в сосудах головного мозга. Выписал Винпотропил, Нейромультивит и Сирдалуд. Через две недели боль исчезла.
На данный момент я имею туже самую ситуацию, только теперь с покрасневшими глазами.
источник
Конъюнктивит – воспалительный процесс конъюнктивы, прозрачной оболочки глаза.
Недуг приводит к тому, что мелкие капилляры становятся выраженными, а белый цвет глазного яблока приобретает розоватый или более насыщенный красноватый оттенок.
Отдельные формы заболевания являются высокозаразными, поэтому легко распространяются в коллективе.
Основная причина конъюнктивита – проникновение вирусов, бактерий или аллергенов (химических веществ, гигиенических средств, продуктов питания и т. д.) в органы зрения, соответственно, заболевание подразделяется на аллергическую, вирусную и бактериальную форму. Раздражение конъюнктивы может возникать из-за попадания инородных тел в полость глаза, из-за контакта с холодным воздухом, воздействия вредных испарений, дыма, пыли, пыльцы растений.
Фото 1. Как меняется глаз при заболевании различными видами конъюнктивита (бактериальным, вирусным, аллергическим).
Причина бактериальной и вирусной формы – инфицирование глаза патогенными микроорганизмами, которые, в свою очередь, вызывают воспалительные процессы. Аллергическая форма заболевания развивается после контакта с аллергенами. Для выявления недуга проводят комплексное исследование.
Диагностика глаз при конъюнктивите проводится профильным специалистом (врачом-офтальмологом) при наличии определенных симптомов, жалоб пациента. Существует ряд диагностических методик, которые позволяют не только выявить заболевание, но и определить его причину и форму, что дает возможность назначить адекватное лечение.
Щелевая лампа представляет собой прибор, с помощью которого можно осмотреть глаз и его структуры.
Специальный бинокулярный микроскоп, соединенный с осветительным устройством, позволяет оценить наличие и количество выделений.
Помогает определить степень покраснения конъюнктивы, отечность органов зрения и увеличение сосудистой сетки.
Иногда в глаза вводят специальные красители, позволяющие определить поражение конъюнктивы и роговицы.
Каждая из форм имеет особенности клинического течения, которые легко определить при осмотре с помощью щелевой лампы. Так, аллергическая форма болезни характеризуется сильным отеком и прозрачным отделяемым, похожим на слизь. При бактериальном конъюнктивите из глаз выделяется гной или светлая жидкость, а отек тканей будет умеренным или минимальным.
Справка. Осмотр в щелевой лампе – основной способ диагностики, которого в большинстве случаев достаточно для того, чтобы выявить заболевание.
В ходе этого этапа диагностики врач выясняет, был ли у пациента контакт с носителем недуга, связана ли его работа с химическими веществами или физической нагрузкой, есть ли у заболевшего аллергия, хронические заболевания, были ли случаи конъюнктивита в прошлом. Больше всего недугу подвержены дети дошкольного и школьного возраста, аллергики, люди с пониженным иммунитетом, которые контактировали с носителями болезни, а также те, кто работает на вредном производстве.
Для уточнения диагноза и выявления причины заболевания используются дополнительные методики:
- Бактериологическое исследование мазков из глаз или отделяемого из конъюнктивы. Забранный материал помещается в специальную среду, где микроорганизмы лучше растут: если в образце биоматериала присутствуют бактерии, то при проведении исследования они проявятся в виде цветового пятна, причем разные патогенные микроорганизмы имеют разный оттенок. В 80% случаев конъюнктивит вызывают стафилококки, реже – стрептококки, хламидии, энтеробактерии, клебсиеллы.
Фото 2. Чашка Петри с выращенными на ней бактериями, которые были взяты с глаз пациента, больного конъюнктивитом.
- Цитологическое исследование соскоба. Образец отделяемого конъюнктивы можно получить путем мазка-отпечатка слизистой глаза, его делают с помощью глазной ложки или скальпеля. После специальной обработки мазка, под микроскопом можно установить возбудителя и причину развития, оценить изменения в клеточном составе. При бактериальном конъюнктивите в отделяемом обнаруживаются нейтрофилы, при вирусной форме болезни – мононуклеарные клетки, при аллергической – эозинофилы.
- Рентгенография глаза – прохождение пучка рентгеновского излучения сквозь ткани пораженного органа. Результаты исследования переносятся на специальную пленку или на цифровой носитель. Применение методики оправдано, если существует подозрение на попадание инородного тела в глаз.
- Флюорография. Рентгеновский снимок легких при конъюнктивите показан в том случае, когда существует подозрение на то, что недуг был вызван микобактериями туберкулеза (обычно при наличии определенных симптомов или плохом результате туберкулиновых проб).
Внимание! При подозрении на конъюнктивит, помимо консультации офтальмолога больным зачастую необходим осмотр у инфекциониста, фтизиатра и венеролога.
При подозрении на вирусный конъюнктивит пациентам иногда необходимо серологическое исследование. Отделяемое глаз проверяется на наличие антигенов и антител – белков, которые вырабатываются иммунной системой человека при взаимодействии с возбудителями заболевания.
При аллергическом конъюнктивите прибегают к назальным, аллергическим, подъязычным исследованиям, которые проводятся с помощью специального оборудования. Их цель – выявление сопутствующих заболеваний и патологий, которые могут привести к развитию конъюнктивита.
Посмотрите видео, в котором врач-офтальмолог рассказывает о том, что такое конъюнктивит, его симптомах, диагностике.
источник
онъюнктивит в любом случае поддается лечению, если точно установлена причина воспаления глаз. Конъюнктивит может многократно обостряться, пока не устранена его причина, т.к. принципы лечения различных видов конъюнктивита – разные. Мы установим причину конъюнктивита и проведем лечение, направленное на причину воспаления глаз.
Конъюнктивит – это воспаление слизистой оболочки глаз (конъюнктивы). Воспаление глаз обычно вызвано инфекцией (вирусы, бактерии, грибки) или аллергией (аллергический конъюнктивит). Практически любой конъюнктивит можно вылечить, нужно только точно установить его причину: аллерген или инфекцию, чувствительность инфекции к противомикробному препарату (это могут быть глазные капли, таблетки или инъекции).
Мы проводим лечение конъюнктивита в зависимости от вызвавшей его причины.
Лечение конъюнктивита глаз не составит проблемы, если правильно установить и вылечить причину воспаления глаза.
Лечение коньюктивита. Своевременное обращение к врачу офтальмологу, назначение правильного лечения, позволит в дальнейшем избежать рецидива заболевания
При аллергическом конъюнктивите мы будем решать две задачи:
1.Снять аллергическое воспаление конъюнктивы глаз в ближайшие часы (это вполне реально с помощью противовоспалительных капель);
2.Лечить аллергию как таковую. Для того чтобы понять какой аллерген вызывает воспаление конъюнктивы, мы предложим Вам анализ крови на чувствительность к различным аллергенам.

Лечение у нас будет построено таким образом:
- Полный осмотр. Нужно убедиться, что воспаление ограничилось конъюнктивой и не коснулось глубоких отделов глаза (кератит, увеит), т.к. от этого зависит объем необходимого лечения.
- Если причина воспаления непонятна, врач возьмет анализ из глаз для определения вида инфекции. Это могут быть вирусы, бактерии, грибки. Некоторые инфекции (аденовирус, например) дают очень специфическую симптоматику, в этом случае предварительно определить вид инфекции врач может и по симптомам.
- Сразу же подробно распишем лечение для облегчения Вашего состояния. Как только будет определена причина конъюнктивита (выделена инфекция, установлена аллергия, обнаружен хронический очаг инфекции), врач дополнит Ваше лечение сообразно причине конъюнктивита.
- В случае необходимости проведем обследование иммунной системы (т.е. иммунограмму)
- Ваш иммунитет недостаточно обслуживает слизистые оболочки, и глаза легко становятся «добычей» микробов. В этом случае будут страдать и другие слизистые оболочки (фарингит, тонзиллит, дисбактериоз, гастрит и др.). Эта проблема решается курсом восстановительного лечения для иммунной системы. При грибковом конъюнктивите есть высокая вероятность того, что Ваш иммунитет снижен т.к. организм подвержен поражению грибковой инфекцией только при «выпадении» из работы какого-то звена иммунитета.
- После лечения Вы вновь и вновь заражаетесь инфекцией от ее носителя. Носителем может быть домашний питомец (кошка, собака, птица, грызун) или человек. Это характерно для хламидийного конъюнктивита глаз. Обратите внимание, не «текут» ли глаза у вашей кошки или собаки. Проблема решается совместным лечением всех зараженных.
- Проведенное ранее лечение не справилось с инфекцией. Такое характерно для хронических грибковых инфекций глаз, токсоплазмоза, хламидий и микоплазм. Мы будем идентифицировать инфекцию, и определять ее чувствительность к антибиотикам. Лечение должно попасть точно по адресу.
- Вас лечили не от того конъюнктивита. Например, аллергический и аденовирусный, бактериальный и грибковый конъюнктивиты могут иметь схожую картину, а лечение их различно.
Мы проводим лечение конъюнктивита после выявление его причины.
- Гнойное отделяемое, отек и покраснение глаза, слезотечение – основные симптомы воспаления конъюнктивы глаз бактериями.
- Такие симптомы, как раздражение и покраснение глаза, светочувствительность, обильное слезотечение, иногда образование пленок чаще всего вызваны вирусами. Обычно происходит заражение сначала одного, затем и другого глаза.
Покраснение глаза, отек, гнойное отделяемое и слезотечение характерны для любого вида конъюнктивитаПроникнуть в глаз и вызвать воспаление могут:
- бактерии(золотистый стафилококк, хламидия и др.),
- вирус (герпес, аденовирус вызывают герпесный и аденовирусный конъюнктивит)
- грибки (кандида или другие грибки),
- аллергены (пыль, пыльца растений, пылевые клещи).
- Бактериальный, острый, гнойный или хронический конъюнктивит – это воспаление слизистой оболочки глаз бактериями (стафилококк, стрептококк, хламидии и др.). На различные виды бактерий действуют различные противомикробные лекарства. Для правильного лечения бактериального конъюнктивита мы установим тип инфекции и соответственно подберем лекарства. Существенное улучшение самочувствия обычно наступает в течение 2х суток. Анализы для определения стрептококка и стафилококка – это микробиологический посев из глаза, для хламидии, микоплазмы, токсоплазмы – ПЦР анализ из глаза.
- Вирусный конъюнктивит, аденовирусный и герпесный (герпетический) конъюнктивит. Это поражение конъюнктивы глаз вирусами (аденовирус, вирус герпеса, вирус гриппа и др.) Глазные капли обычно не помогают. Аденовирусный конъюнктивит может продолжаться несколько недель, но при правильной противовирусной терапии можно получить существенное улучшение уже в первые дни лечения. Наша основная задача – в максимально быстрые сроки снять воспаление, т.к. вирусы могут серьезно повредить глаз и нарушить зрение: возможны помутнение роговицы, воспаление глубоких отделов глаз (кератит, увеит). Для идентификации аденовируса и других вирусов мы чаще всего пользуемся надежным и недорогим методом ПЦР. Для этого мы возьмем соскоб или мазок на анализ из глаза (это безболезненно).
- Грибковый конъюнктивит. Обычно в конъюнктиву глаз проникает грибок Кандида – возбудитель молочницы. При плохой работе иммунитета возможно серьезное поражение и более опасными грибами. Некоторые противоаллергические глазные капли могут еще больше понизить местный иммунитет. Грибковый конъюнктивит часто путают с бактериальным, но лечится он по-другому, и антибиотики могут принести ухудшение. Чтобы подобрать правильный противогрибковый препарат, мы идентифицируем грибок с помощью анализов из глаза.
- Аллергический конъюнктивит – воспаление слизистой оболочки глаза при воздействии аллергена. Аллергический конъюнктивит могут вызвать: пыль, пыльца растений, пылевые клещи, лекарства и другие аллергены. Чаще всего мы наблюдаем зуд, слезотечение, отек век. Глазные капли с антибиотиками могут вызвать ухудшение.
Конъюнктивит – одно из самых распространенных заболеваний среди детей (часто встречается и у новорожденных), микробы передаются детям через грязные руки, животных, игрушки, подушки в детском саду.
Иммунитет ребенка только формируется, «знакомится» с инфекциями окружающей среды, поэтому слизистые оболочки детей защищены слабее, чем у взрослых.
При появлении покраснения, зуда, гнойных выделений из глаз и корочек на веках и ресницах покажите ребенка детскому офтальмологу (детскому окулисту).
Беременность – период физиологического снижения иммунитета. Поэтому при беременности конъюнктива глаз становится более уязвимой для микробов. При лечении конъюнктивита у беременных мы всегда учитываем ряд особенностей:
источник
В наше время сложно найти человека, который бы не испытывал какой-либо аллергической реакции. Проявляться она может на любом органе: дыхательной системе, кожном покрове, пищеварительном тракте. Сегодня отмечается значительный рост числа аллергических заболеваний, сопровождающихся поражением глаз. Относятся к ним и аллергические конъюнктивиты у детей и взрослых. По частоте встречаемости они занимают одно из первых мест.
Аллергический конъюнктивит – это один из вариантов аллергической реакции организма на какие-либо внешние раздражители. Это воспаление конъюнктивы, имеющее воспалительный характер, вызванное реакцией организма человека на какой-то аллерген. Заболевание достаточно распространено и является важной клинической проблемой. Главное, что симптомы у аллергического конъюнктивита могут быть, как постоянные, так и сезонные. Протекать болезнь может остро, подостро и хронически.
Причиной развития является соприкосновение с конъюнктивой глаза определенного аллергена и последующего развития воспалительной реакции. Среди основных факторов, располагающих к проявлению патологии являются:
- шерсть и перхоть животных;
- корм для рыб;
- домашняя и библиотечная пыль;
- хроническая микробная инфекция;
- пыльца различных растений;
- контактные линзы;
- лекарственные препараты;
- бытовые химические средства;
- наследственность;
- некачественная косметика.
Пищевая аллергия в редких случаях может стать причиной развития конъюнктивита.
В зависимости от проявлений, причины развития и характера течения заболевания выделяют несколько клинических форм. На основании длительных исследований была разработана классификация конъюнктивитов, где представлены следующие клинические виды:
- Лекарственный конъюнктивит – развивается практически во всех случаях длительного использования медикаментов. Проявляться может постепенно, а может в острой форме в течение малого отрезка времени после первого введения нового лекарственного препарата. Это наиболее часто встречающаяся болезнь среди всех аллергических заболеваний глаз.
- Круглогодичный и сезонный конъюнктивит – самые распространенные виды аллергического поражения глаз. Круглогодичный аллергический конъюнктивит провоцируется пылью, клещами, перьями и пухом птиц, шерстью животных. Эти факторы в окружающей среде присутствуют постоянно, а потому вызвать аллергическую реакцию могут постоянно. Развитие сезонного заболевания связано в большинстве случаев с цветением растений. Проявляются они весной и ранней осенью. Такие симптомы ежегодно повторяются и постепенно ослабевают с возрастом.
- Весенний конъюнктивит – отмечается в основном у детей мужского пола от 5 до 12 лет. Протекает в тяжелой форме. Симптомы нарастать начинают весной и постепенно к осени стихают. Чаще всего дети эту патологию перерастают к периоду полового созревания и в будущем эта аллергическая реакция детей не беспокоит.
- Гигантский папиллярный конъюнктивит – развивается в результате длительного контакта конъюнктивы с инородным телом. После изъятия раздражителя симптомы исчезают. Инородным телом чаще всего шовный материал, используемый офтальмологами во время операций, или контактные линзы.
Диагностика и лечение такого заболевания, как аллергический конъюнктивит находится под пристальным вниманием врачей двух медицинских специальностей: офтальмолога и аллерголога-иммунолога. При появлении первых признаков их посетить следует в первую очередь. Начинать нужно с врача-офтальмолога, поскольку многие заболевания глаз сопровождаются похожими симптомами с симптомом аллергического конъюнктивита.
Диагностируются аллергические конъюнктивиты совместными консультациями врача-офтальмолога и врача-аллерголога-иммунолога. После тщательного осмотра пациента составляется анамнез и принимается совместное решение о дополнительном обследовании. В процессе беседы с пациентом врач собирает сведения о существовании аллергических реакций, наследственности, характерных чертах болезни.
Врачи распознают заболевание по его типичным внешним симптомам и признакам. Лечат заболевание это глазными каплями. А лекарственные препараты искусственной слезы помогают в купировании симптомов конъюнктивита. Если такое лечение оказывается неэффективным, то назначаются противоаллергические препараты. Важно использовать капли под наблюдением врача.
После тщательного осмотра пациента, врач направит его на исследование отделяемого из глаза. Если микроскопическое исследование слезной жидкости покажет от 10 и выше процентов эозинофилов, то без сомнения у пациента аллергический конъюнктивит. Также клинический анализ крови может зафиксировать повышение концентрации эозинофилов более 5. Но только на клинический анализ крови полагаться не следует.
Если умеренно выражены симптомы заболевания, то обязательно необходим соскоб с края века на микроорганизм demodex. Это не страшный вид диагностики. Для исследования под микроскопом одна-две реснички пациента, потому перед тестом нельзя умываться и накладывать косметику. Следует отметить, что demodex является достаточно распространенным микроорганизмом, который способен вызывать схожие симптомы.
А врач-аллерголог подтвердит факт наличия у пациента аллергии и поможет найти причину болезни. Для этого назначаются три вида тестов: постановка кожных проб – самый информативный способ выяснения на что именно аллергия; анализ крови на специфические иммуноглобулины Е; провокационные тесты – в ходе исследования выявляется причинно-значимый аллерген.
Скорость развития симптомов аллергического конъюнктивита у детей и взрослых от нескольких минут до суток от момента контакта конъюнктивы с аллергеном. Как правило, поражаются оба глаза. Для симптомов аллергического конъюнктивита не типично воспаление только одного глаза конъюнктивальных оболочек.
Основные симптомы аллергического конъюнктивита: зуд и жжение в области глаз, покраснение конъюнктив, отечность, слезотечение. При тяжелой форме заболевания развивается светобоязнь. Ведущим симптомом болезни является, как правило, зуд и жжение, заставляющие заболевшего растирать глаза, что только усиливает значительно клинические проявления.
Течение конъюнктивита может быть хроническим, имеющим вялотекущее, длительное течение воспалительного процесса, или острым – внезапно начинается и проходит быстро. Характер течения воспаления зависит от самого аллергена и частоты контактов конъюнктивы с ним. При присоединении инфекции к аллергии появляется в углу глаза гнойное отделяемое. Частыми спутниками этого вида конъюнктивита являются аллергический дерматит и аллергический ринит.
При круглогодичных и сезонных конъюнктивитах появляется огромное количество водянистого, жидкого отделяемого, которое в некоторых случаях стать может и тягучим. Порой ухудшается зрение. При весеннем конъюнктивите появляются густые, похожие на слизь выделения. Этот тип заболевания вызывает повреждение роговицы и появление болезненных язв. Лекарственный конъюнктивит выражается слезотечением и отеком век, гиперемией конъюнктивы. Можно сделать выводы, что зуд и жжение, слезотечение, краснота являются общими симптомами для всех видов аллергического конъюнктивита.
Только после подтверждения аллергической природы конъюнктивита и точного установления диагноза проводится лечение аллергического конъюнктивита. В другом случае, лечение заболевания не будет эффективным и может способствовать развитию осложнений и прогрессированию воспаления.
В первую очередь в лечении необходимо прервать контакт конъюнктивы с аллергеном, то есть найти и устранить причину болезни. Это самый действенный и неопасный терапевтический метод. Кроме того, существуют еще два основополагающие принципы лечению. Это лекарственная симптоматическая терапия и иммунотерапия.
При симптоматическом лечении аллергического конъюнктивита назначают больному местные препараты в виде глазных капель от конъюнктивита. При более тяжелых формах рекомендуется внутреннее применение антигистаминных средств. Очень важно при выборе лекарственного препарата руководствоваться клинической формой заболевания.
Нереально избежать цветения злаковых растений, сорных трав, деревьев, а потому и у взрослых, и у детей развитие поллинозного конъюнктивита начинается остро с зуда, жжения, слезотечения, светобоязни. Чем лечить аллергический конъюнктивит. Лечение заключается в следующем: закапывание глазных сосудорасширяющих капель. Облегчение наступит буквально через 10-15 минут. При сильной аллергии применяют перорально антигистаминные препараты.
Если пациент имеет склонность к аллергическим реакциям, то для него это самый частый вариант развития заболевания, так как свой аллерген он сможет найти везде. Симптомы при хроническом конъюнктивите выражены не ярко, но наблюдаются слезотечение, зуд и жжение. Основными причинами являются шерсть животных, пыль, пыльца растений, пищевая аллергия, лекарства и бытовая химия, косметики, корм для рыб. Лечение врач может назначить каплями с дексаметозоном, атакже капли Сперсаллерг 1-2 р/день, Аломид, Кромогексал 2-3 р/день.
Этому заболеванию подвержены более всего дети от 3 до 7 лет. Чаще всего это мальчики. Течение заболевания хроническое. Поражает оба глаза. Отличительным признаком являются сосочковые разрастания хряща века на конъюнктиве глаза. Симптомы аллергического весеннего кератоконъюнктивита весной усиливаются, а осенью притупляются. Врачи при лечении назначают стандартные капли — Аломид и Кромогексал, но порой назначают их совместно с дексаметазоном. При роговичных изменениях применяют Аломид 2-3/день инстилляциями.
Аллергический конъюнктивит встречается чаще всего у детей после трех лет. В более раннем возрасте его встретить достаточно сложно. Симптомы конъюнктивита традиционно сопровождает аллергический ринит. Если у ребенка впервые возникли симптомы аллергического конъюнктивита, значит, в прошлом у него уже были признаки аллергического диатеза, дерматита.
Среди детей, чаще всего, имеет распространение аллергия к пищевым продуктам. Лечение заболевания проводится врачом по общим принципам. При подтверждении диагноза назначается лекарственная терапия. Она имеет наиболее выраженный эффект в этом возрасте.
У маленьких детей часто можно встретить псевдоаллергические реакции, то есть реакции, напоминающие аллергию, но получившие развитие в результате других причин. Это говорит о необходимости обследования у ребенка желудочно-кишечного тракта и поиска паразитов, вызвавших болезнь.
Отметим еще раз, что выраженность симптомов аллергического конъюнктивита у детей напрямую зависит от реакции организма и концентрации аллергена. Поэтому от проявления первых симптомов может проходить от получаса до суток. Чаще всего аллергический конъюнктивит у детей сопровождается аллергическим ринитом. Появляется зуд, жжение под веками и в глазах, слезотечение. Дети чешут постоянно глаза, что приводит к присоединению вторичной инфекции. Поэтому врач-офтальмолог рекомендует противомикробные капли и мази при длительном течении аллергического конъюнктивита у детей.
Зуд может быть таким интенсивным, что вынуждает и взрослого, и ребенка постоянно растирать глаза. От этого на слизистой глаза могут появиться мелкие сосочки или фолликулы. Выделения из глаз слизистые, прозрачные. Ребенок также может жаловаться на ощущение в глазах песка, сухость слизистой глаз, светобоязнь. В некоторых случаях при движении глаз возникают режущие неприятные ощущения и боли. У детей и взрослых возникает быстрая утомляемость глаз.
Как и чем лечить аллергический конъюнктивит у детей. Очень важно помнить, что лечение ребенка должно начинаться с диагностики заболевания, проведенной совместно офтальмологом и аллергологом-иммунологом.
Чаще всего, диагноз ребенку врач поставит на основании внешних симптомов болезни, особенно, если они соответствуют сезону. Но для уточнения диагноза должно быть проведено лабораторное исследование, показывающее количество эозинофилов в крови. Повышенное количество подтверждает диагноз.
Лечить аллергический конъюнктивит у ребенка можно только под контролем врача-офтальмолога. Самолечение и игнорирование комплексного медикаментозного лечения способны в будущем вызвать проблемы со зрением.
Лечение конъюнктивита у детей имеет три основные направления: полное исключение контакта конъюнктивы с аллергеном; назначение противоаллергических средств, в более сложной форме заболевания – кортикостероидов; обязательное проведение иммунотерапии.
Также лечение должно включать создание гипоаллергенного окружающего быта. В доме, где живет ребенок, который страдает любой формой аллергии, важно выполнять ежедневную влажную уборку, устранить все источники пыли – ковры, мягкие игрушки, убрать домашних животных. Весной в период цветения в доме окна должны быть плотно закрытыми. А перед выходом ребенка на улицу на него обязательно следует надеть защитную маску и плотно прилегающие очки.
В аптеках можно встретить на сегодняшний день огромное количество разных глазных капель для лечения конъюнктивита. И если вы решили самостоятельно заняться лечением, то очень трудно выбрать правильно лекарство. Все глазные капли своим действием отличаются сильно друг от друга. Условно они разделены на лекарственные средства для лечения аллергического, бактериального, вирусного конъюнктивита. Эффективное и грамотное лечение подберет только врач после тщательного осмотра. Поэтому нужно обратиться в больницу при появлении первых признаков заболевания.
Глазные капли, используемые для лечения аллергического конъюнктивита: Офтадек, Лакрисифин, Кларитин, Кортизон. Применение перечисленных капель возможно только после консультации врача. Только он, назначая эффективное лечение, учтет выводы диагностического обследования. Беременные женщины должны обязательно пройти обследование у офтальмолога, так как некоторые глазные капли противопоказаны при беременности. Также осторожно подбираются капли детям и людям пожилого возраста, так как конъюнктивит в преклонном возрасте сопровождается в большинстве случаев серьезными заболеваниями.
Методов лечения аллергического конъюнктивита из широкого арсенала народной медицины, которые мог бы посоветовать без опасений лечащий врач, не существует. Различные эксперименты с средствами, которые приготовлены по бабушкиным рецептам, спровоцировать могут сильное обострение, а также могут способствовать присоединению вторичной инфекции. Поэтому при появлении первых признаков заболевания необходимо немедленно отправляться к врачу.
Специальной профилактики, которая предупреждала бы развитие заболевания, к сожалению, нет, так как нет и единой теории относительно причины развития аллергии. Аллергический конъюнктивит – заболевание хроническое, впрочем, как и любая аллергия. Существующие методы лечения способны вызвать стойкую ремиссию. Но аллергическая настроенность организма остается. Профилактические действия заключаются в исключении контакта больного с пылью, шерстью домашних животных, косметикой и средствами бытовой химии. Прогноз для жизни благоприятный.
Удаление аллергена, который провоцирует развитие и обострение аллергического конъюнктивита, из окружающей среды больного взрослого или ребенка, является важным компонентом лечения аллергического конъюнктивита. Список аллергенов, которые подлежат удалению выявляется после совместного аллергологического обследования. Если устранить полностью контакты конъюнктивы с аллергеном, то симптомы болезни исчезнут и без лечения медикаментами. Однако, не всегда так получается.
источник
Конъюнктивит – воспалительный процесс конъюнктивы, прозрачной оболочки глаза.
Недуг приводит к тому, что мелкие капилляры становятся выраженными, а белый цвет глазного яблока приобретает розоватый или более насыщенный красноватый оттенок.
Отдельные формы заболевания являются высокозаразными, поэтому легко распространяются в коллективе.
Основная причина конъюнктивита – проникновение вирусов, бактерий или аллергенов (химических веществ, гигиенических средств, продуктов питания и т. д.) в органы зрения, соответственно, заболевание подразделяется на аллергическую, вирусную и бактериальную форму. Раздражение конъюнктивы может возникать из-за попадания инородных тел в полость глаза, из-за контакта с холодным воздухом, воздействия вредных испарений, дыма, пыли, пыльцы растений.
Фото 1. Как меняется глаз при заболевании различными видами конъюнктивита (бактериальным, вирусным, аллергическим).
Причина бактериальной и вирусной формы – инфицирование глаза патогенными микроорганизмами, которые, в свою очередь, вызывают воспалительные процессы. Аллергическая форма заболевания развивается после контакта с аллергенами. Для выявления недуга проводят комплексное исследование.
Диагностика глаз при конъюнктивите проводится профильным специалистом (врачом-офтальмологом) при наличии определенных симптомов, жалоб пациента. Существует ряд диагностических методик, которые позволяют не только выявить заболевание, но и определить его причину и форму, что дает возможность назначить адекватное лечение.
Щелевая лампа представляет собой прибор, с помощью которого можно осмотреть глаз и его структуры.
Специальный бинокулярный микроскоп, соединенный с осветительным устройством, позволяет оценить наличие и количество выделений.
Помогает определить степень покраснения конъюнктивы, отечность органов зрения и увеличение сосудистой сетки.
Иногда в глаза вводят специальные красители, позволяющие определить поражение конъюнктивы и роговицы.
Каждая из форм имеет особенности клинического течения, которые легко определить при осмотре с помощью щелевой лампы. Так, аллергическая форма болезни характеризуется сильным отеком и прозрачным отделяемым, похожим на слизь. При бактериальном конъюнктивите из глаз выделяется гной или светлая жидкость, а отек тканей будет умеренным или минимальным.
Справка. Осмотр в щелевой лампе – основной способ диагностики, которого в большинстве случаев достаточно для того, чтобы выявить заболевание.
В ходе этого этапа диагностики врач выясняет, был ли у пациента контакт с носителем недуга, связана ли его работа с химическими веществами или физической нагрузкой, есть ли у заболевшего аллергия, хронические заболевания, были ли случаи конъюнктивита в прошлом. Больше всего недугу подвержены дети дошкольного и школьного возраста, аллергики, люди с пониженным иммунитетом, которые контактировали с носителями болезни, а также те, кто работает на вредном производстве.
Для уточнения диагноза и выявления причины заболевания используются дополнительные методики:
- Бактериологическое исследование мазков из глаз или отделяемого из конъюнктивы. Забранный материал помещается в специальную среду, где микроорганизмы лучше растут: если в образце биоматериала присутствуют бактерии, то при проведении исследования они проявятся в виде цветового пятна, причем разные патогенные микроорганизмы имеют разный оттенок. В 80% случаев конъюнктивит вызывают стафилококки, реже – стрептококки, хламидии, энтеробактерии, клебсиеллы.
Фото 2. Чашка Петри с выращенными на ней бактериями, которые были взяты с глаз пациента, больного конъюнктивитом.
- Цитологическое исследование соскоба. Образец отделяемого конъюнктивы можно получить путем мазка-отпечатка слизистой глаза, его делают с помощью глазной ложки или скальпеля. После специальной обработки мазка, под микроскопом можно установить возбудителя и причину развития, оценить изменения в клеточном составе. При бактериальном конъюнктивите в отделяемом обнаруживаются нейтрофилы, при вирусной форме болезни – мононуклеарные клетки, при аллергической – эозинофилы.
- Рентгенография глаза – прохождение пучка рентгеновского излучения сквозь ткани пораженного органа. Результаты исследования переносятся на специальную пленку или на цифровой носитель. Применение методики оправдано, если существует подозрение на попадание инородного тела в глаз.
- Флюорография. Рентгеновский снимок легких при конъюнктивите показан в том случае, когда существует подозрение на то, что недуг был вызван микобактериями туберкулеза (обычно при наличии определенных симптомов или плохом результате туберкулиновых проб).
Внимание! При подозрении на конъюнктивит, помимо консультации офтальмолога больным зачастую необходим осмотр у инфекциониста, фтизиатра и венеролога.
При подозрении на вирусный конъюнктивит пациентам иногда необходимо серологическое исследование. Отделяемое глаз проверяется на наличие антигенов и антител – белков, которые вырабатываются иммунной системой человека при взаимодействии с возбудителями заболевания.
При аллергическом конъюнктивите прибегают к назальным, аллергическим, подъязычным исследованиям, которые проводятся с помощью специального оборудования. Их цель – выявление сопутствующих заболеваний и патологий, которые могут привести к развитию конъюнктивита.
Посмотрите видео, в котором врач-офтальмолог рассказывает о том, что такое конъюнктивит, его симптомах, диагностике.
Здравствуйте. Прошу помощи у специалистов. Помогите определить нужность анализов, которые уже оплачены.
В платной клинике был на приеме у офтальмолога. Прием длился 40 минут.
Была сделана биомикроскопия переднего отрезка глаза. Измерено глазное давление. Поставлен диагноз — хронический конъюнктивит. Для определения последующего лечения, офтальмолог взял мазки для последующего анализа (забор материала на флору).
Был составлен акт по выполненным обследованиям:
1. Код. Пиф 1. Прямая иммунофлуоресценция — Хламидия trahomatis ПИФ. (300р)
2. Код. ПИФ 2. Прямая иммунофлуоресценция — Хламидия pnevmonia ПИФ. (300р)
3. Код. Пиф 3. Прямая иммунофлуоресценция — Микоплазма ПИФ.(300р)
4. Код. Пиф 4. Прямая иммунофлуоресценция — Уреаплазма ПИФ.(300р)
5. Код. Пиф 5. Прямая иммунофлуоресценция — Бактероиды ПИФ.(300р)
6. Код. ПИФ 6. Прямая иммунофлуоресценция — Герпес ПИФ.(300р)
7. Код. Пиф 7. Прямая иммунофлуоресценция — Аденовирус ПИФ.(300р)
8. Код. А140713. Общенаправительный бланк 1 — Исследование на эозинофилы и нейтрофилы. (530р)
Данный акт был оплачен. Я не пойму, почему так много составляющих обследования? Врач брал только мазки с обеих глаз. Какое отношение к конъюнктивиту имеют микоплазма и уреаплазма?
Помогите, пожалуйста, я думаю, что многие состовляющие анализа — не относятся к моей проблеме.
Доверия к врачу нет. Ибо практика этой клиники предусматривает «работу с клиентом», с кучей лишних анализов, которые потом оплатит пациент — его просто перед фактом поставят, мол с вас столько-то. Вопрос — почему так много? Ответ — я же врач, я знаю что делаю.
Собственно, вышеописанное, есть факт и в моем случае.
Пришел в поликлинику в отчаянной попытке выяснить, почему болят глазные яблоки!? Болят ноющей болью, как зубная боль. При движении глаз — тоже боль. Первый врач осмотрел полностью, измерил давление в глазах, проверил глазное дно, остроту зрения. Все чисто. В недоумении развел руками.
Второй врач, по направлению первого, провел те же самые процедуры, установил диагноз ССГ, прописал капли Видисик и гель Солкосерил. На вопрос, откуда боли — также размел руками.
Попав к третьему врачу, который установил свой диагноз — хронический конъюнктивит, перед этим просмотрел глаза полностью, также не ответил на вопрос — откуда боли?
Взял мазки на анализ. На все вопросы, почему он считает, что имеет место хронический конъюнктивит, если симптоматика не ясно выраженная, также развел руками. Прописал Офтальмоферон и Флоксал.
Придя домой, полностью расстроенный, убедившись, что покраснения в глазу минимальные и на хронический конъюнктивит это непохоже, отказался от дальнейших анализов и потребовал вернуть деньги. Позже прочитал весьма нелестные отзывы об этом враче.
Чтобы не плодить темы, подскажите пожалуйста, что это может быть.
Болят глазные яблоки, боль тянущаяся с периодическими прострелами в голове. Боль в глазах также переходит в головную боль. Болят глаза также при движении.
Это происходит со мной с начала марта. Глаза слегка покрасневшие, на хронический конъюнктивит это непохоже. Да и не болят они, как при конъюнктивите, нет ощущения сухости, жжения. Все осмотры показывают, что все в порядке.
Забыл упомянуть. После первого врача, я обратился к невропатологу. Тот осмотрел меня, и высказал предположение, что дело все в сосудах головного мозга. Выписал Винпотропил, Нейромультивит и Сирдалуд. Через две недели боль исчезла.
На данный момент я имею туже самую ситуацию, только теперь с покрасневшими глазами.
онъюнктивит в любом случае поддается лечению, если точно установлена причина воспаления глаз. Конъюнктивит может многократно обостряться, пока не устранена его причина, т.к. принципы лечения различных видов конъюнктивита – разные. Мы установим причину конъюнктивита и проведем лечение, направленное на причину воспаления глаз.
Конъюнктивит – это воспаление слизистой оболочки глаз (конъюнктивы). Воспаление глаз обычно вызвано инфекцией (вирусы, бактерии, грибки) или аллергией (аллергический конъюнктивит). Практически любой конъюнктивит можно вылечить, нужно только точно установить его причину: аллерген или инфекцию, чувствительность инфекции к противомикробному препарату (это могут быть глазные капли, таблетки или инъекции).
Мы проводим лечение конъюнктивита в зависимости от вызвавшей его причины.
Лечение конъюнктивита глаз не составит проблемы, если правильно установить и вылечить причину воспаления глаза.
Лечение коньюктивита. Своевременное обращение к врачу офтальмологу, назначение правильного лечения, позволит в дальнейшем избежать рецидива заболевания
При аллергическом конъюнктивите мы будем решать две задачи:
1.Снять аллергическое воспаление конъюнктивы глаз в ближайшие часы (это вполне реально с помощью противовоспалительных капель);
2.Лечить аллергию как таковую. Для того чтобы понять какой аллерген вызывает воспаление конъюнктивы, мы предложим Вам анализ крови на чувствительность к различным аллергенам.

Лечение у нас будет построено таким образом:
- Полный осмотр. Нужно убедиться, что воспаление ограничилось конъюнктивой и не коснулось глубоких отделов глаза (кератит, увеит), т.к. от этого зависит объем необходимого лечения.
- Если причина воспаления непонятна, врач возьмет анализ из глаз для определения вида инфекции. Это могут быть вирусы, бактерии, грибки. Некоторые инфекции (аденовирус, например) дают очень специфическую симптоматику, в этом случае предварительно определить вид инфекции врач может и по симптомам.
- Сразу же подробно распишем лечение для облегчения Вашего состояния. Как только будет определена причина конъюнктивита (выделена инфекция, установлена аллергия, обнаружен хронический очаг инфекции), врач дополнит Ваше лечение сообразно причине конъюнктивита.
- В случае необходимости проведем обследование иммунной системы (т.е. иммунограмму)
- Ваш иммунитет недостаточно обслуживает слизистые оболочки, и глаза легко становятся «добычей» микробов. В этом случае будут страдать и другие слизистые оболочки (фарингит, тонзиллит, дисбактериоз, гастрит и др.). Эта проблема решается курсом восстановительного лечения для иммунной системы. При грибковом конъюнктивите есть высокая вероятность того, что Ваш иммунитет снижен т.к. организм подвержен поражению грибковой инфекцией только при «выпадении» из работы какого-то звена иммунитета.
- После лечения Вы вновь и вновь заражаетесь инфекцией от ее носителя. Носителем может быть домашний питомец (кошка, собака, птица, грызун) или человек. Это характерно для хламидийного конъюнктивита глаз. Обратите внимание, не «текут» ли глаза у вашей кошки или собаки. Проблема решается совместным лечением всех зараженных.
- Проведенное ранее лечение не справилось с инфекцией. Такое характерно для хронических грибковых инфекций глаз, токсоплазмоза, хламидий и микоплазм. Мы будем идентифицировать инфекцию, и определять ее чувствительность к антибиотикам. Лечение должно попасть точно по адресу.
- Вас лечили не от того конъюнктивита. Например, аллергический и аденовирусный, бактериальный и грибковый конъюнктивиты могут иметь схожую картину, а лечение их различно.
Мы проводим лечение конъюнктивита после выявление его причины.
- Гнойное отделяемое, отек и покраснение глаза, слезотечение – основные симптомы воспаления конъюнктивы глаз бактериями.
- Такие симптомы, как раздражение и покраснение глаза, светочувствительность, обильное слезотечение, иногда образование пленок чаще всего вызваны вирусами. Обычно происходит заражение сначала одного, затем и другого глаза.
Покраснение глаза, отек, гнойное отделяемое и слезотечение характерны для любого вида конъюнктивитаПроникнуть в глаз и вызвать воспаление могут:
- бактерии(золотистый стафилококк, хламидия и др.),
- вирус (герпес, аденовирус вызывают герпесный и аденовирусный конъюнктивит)
- грибки (кандида или другие грибки),
- аллергены (пыль, пыльца растений, пылевые клещи).
- Бактериальный, острый, гнойный или хронический конъюнктивит – это воспаление слизистой оболочки глаз бактериями (стафилококк, стрептококк, хламидии и др.). На различные виды бактерий действуют различные противомикробные лекарства. Для правильного лечения бактериального конъюнктивита мы установим тип инфекции и соответственно подберем лекарства. Существенное улучшение самочувствия обычно наступает в течение 2х суток. Анализы для определения стрептококка и стафилококка – это микробиологический посев из глаза, для хламидии, микоплазмы, токсоплазмы – ПЦР анализ из глаза.
- Вирусный конъюнктивит, аденовирусный и герпесный (герпетический) конъюнктивит. Это поражение конъюнктивы глаз вирусами (аденовирус, вирус герпеса, вирус гриппа и др.) Глазные капли обычно не помогают. Аденовирусный конъюнктивит может продолжаться несколько недель, но при правильной противовирусной терапии можно получить существенное улучшение уже в первые дни лечения. Наша основная задача – в максимально быстрые сроки снять воспаление, т.к. вирусы могут серьезно повредить глаз и нарушить зрение: возможны помутнение роговицы, воспаление глубоких отделов глаз (кератит, увеит). Для идентификации аденовируса и других вирусов мы чаще всего пользуемся надежным и недорогим методом ПЦР. Для этого мы возьмем соскоб или мазок на анализ из глаза (это безболезненно).
- Грибковый конъюнктивит. Обычно в конъюнктиву глаз проникает грибок Кандида – возбудитель молочницы. При плохой работе иммунитета возможно серьезное поражение и более опасными грибами. Некоторые противоаллергические глазные капли могут еще больше понизить местный иммунитет. Грибковый конъюнктивит часто путают с бактериальным, но лечится он по-другому, и антибиотики могут принести ухудшение. Чтобы подобрать правильный противогрибковый препарат, мы идентифицируем грибок с помощью анализов из глаза.
- Аллергический конъюнктивит – воспаление слизистой оболочки глаза при воздействии аллергена. Аллергический конъюнктивит могут вызвать: пыль, пыльца растений, пылевые клещи, лекарства и другие аллергены. Чаще всего мы наблюдаем зуд, слезотечение, отек век. Глазные капли с антибиотиками могут вызвать ухудшение.
Конъюнктивит – одно из самых распространенных заболеваний среди детей (часто встречается и у новорожденных), микробы передаются детям через грязные руки, животных, игрушки, подушки в детском саду.
Иммунитет ребенка только формируется, «знакомится» с инфекциями окружающей среды, поэтому слизистые оболочки детей защищены слабее, чем у взрослых.
При появлении покраснения, зуда, гнойных выделений из глаз и корочек на веках и ресницах покажите ребенка детскому офтальмологу (детскому окулисту).
Беременность – период физиологического снижения иммунитета. Поэтому при беременности конъюнктива глаз становится более уязвимой для микробов. При лечении конъюнктивита у беременных мы всегда учитываем ряд особенностей:
Покраснение, слезоточивость, светобоязнь, закисание глаз — эти и другие симптомы острого конъюнктивита могут возникнуть у каждого. Ежедневно человек контактирует с инфекцией, аллергенами, пылью, которые могут вызвать воспаление конъюнктивы. При первых признаках заболевания не каждый пациент спешит к врачу, старается избавиться от симптомов самостоятельно. Это зачастую приводит к затягиванию воспалительного процесса, развитию осложнений. Чтобы этого не происходило, нужно понимать опасность конъюнктивитов, знать причины их возникновения, симптомы и меры профилактики.
Острый конъюнктивит — это заболевание, которое характеризуется воспалением конъюнктивы (оболочки глаза). Её функция — выработка слёзной жидкости, увлажнение и защита глаза.
Интересно, что глаз — это единственный участок тела, живые клетки которого контактируют с окружающей средой. Клетка не может жить без воды, иначе она высыхает и погибает. Поэтому человек моргает — это защитный механизм, который предотвращает пересыхание слизистой оболочки глаза.
У взрослого человека чаще, чем у малышей, встречаются бактериальные конъюнктивиты, вызванные половой инфекцией (хламидией, гонококком и другими возбудителями). Кроме этого, вредные условия труда (пыль, аллергены, зрительные нагрузки) увеличивают частоту возникновения этого заболевания. Хронические заболевания других внутренних органов могут во много раз увеличить вероятность возникновения недуга.
Новорождённый ребёнок в норме должен рождаться со стерильной конъюнктивой. Если в конъюнктивальный мешок попала инфекция, то у малыша «закисают» глаза после сна, отекают веки. У детей старше года чаще, чем у взрослых, встречаются вирусные и аллергические конъюнктивиты. Возникновение заболевания очень часто сопровождается симптомами общего недомогания (слабость, лихорадка, снижение аппетита, боль в горле, кашель). Кроме того, воспаление конъюнктивы у детей часто приводит к нарушению зрения. Малыш жалуется, что предметы становятся нечёткими, из-за этого возникает неуверенная походка, ребёнок падает «на ровном месте».
Конъюнктивиты по причине возникновения делятся на инфекционные и неинфекционные.
- Инфекционные конъюнктивиты, в свою очередь, делятся на следующие виды:
- Бактериальные, вызываемые стафилококком, стрептококком, пневмококком, дифтерийной палочкой, гонококком.
- Вирусные, вызываемые вирусами гриппа, кори, аденовирусом, герпес вирусом. В отдельную группу можно выделить эпидемический кератоконъюнктивит, провоцируемый некоторыми штаммами аденовирусной инфекции.
- Грибковые. Наиболее частыми грибковыми инфекциями, вызывающими конъюнктивиты, являются споротрихии, кандиды, актиномикоты, риноспоридии, кокциидии, аспиргиллы.
- Неинфекционные конъюнктивиты:
- Аллергический — поллинозный конъюнктивит при попадании в глаза пыльцы растений, весенний или атопический конъюнктивит как аллергическая реакция на ультрафиолетовые лучи, туберкуллёзно-аллергический конъюнктивит, развивающийся при попадании продуктов распада туберкулёзной палочки.
- Лекарственный — при частом использовании глазных капель, мазей. Может возникнуть при использовании антибиотиков, сульфаниламидов, антисептиков.
- Аутоиммунный — при поражении конъюнктивы клетками собственного иммунитета.
Интересно, что аденовирусный конъюнктивит у взрослых возникает в шесть раз чаще, чем у детей!
Причины острого конъюнктивита могут быть самыми различными, но наиболее частыми являются:
- инфекции — попадание в глаза вирусов, бактерий или грибков вызывает воспалительный процесс, который приводит к раздражению слизистой оболочки (покраснению), экссудации (образованию воспалительной жидкости). Нужно понимать, что попадание инфекции в глаз необязательно приведёт к заболеванию, это происходит при сниженном иммунитете;
- аллергены;
- гипо- или авитаминоз витамина А — недостаток этого витамина делает конъюнктиву рыхлой и восприимчивой к воздействию инфекции, аллергенов.
Факторы риска — это те условия или состояния организма, которые способствуют возникновению заболевания. В случае с острым конъюнктивитом факторами риска могут стать:
- несоблюдение личной гигиены (неправильная или недостаточная обработка контактных линз, использование глазных капель несколькими пациентами, купание в загрязнённых водоёмах);
- переохлаждение, перегревание организма и, как следствие, снижение иммунитета;
- попадание в глаза инородных предметов, пыли, так называемый пирсинг глаза (вживление «декоративных» предметов в глазное яблоко);
- травмы глаза (происходит нарушение целостности конъюнктивы);
- наличие хронических инфекций (синуситов, отитов, тонзиллитов, кариеса и прочего). Они служат источником инфекции, которая может привести к конъюнктивиту;
- использование некачественных косметических средств (крем вокруг глаз, тени, тушь для ресниц, карандаши для глаз и прочее). Это приводит к развитию аллергического конъюнктивита;
- венерические заболевания — источник инфекции для развития конъюнктивита у носителя или ребёнка. При прохождении плода по родовым путям он может заразиться инфекцией, передающейся половым путём, и это приведёт к конъюнктивиту новорождённого;
- нарушения обменных процессов в организме (например, сахарный диабет).
Необходимо понимать, что факторы риска не приводят напрямую к конъюнктивиту, но увеличивают вероятность его возникновения в несколько раз.
Заболевание и его проявления зависят от вида конъюнктивита, но есть и общие симптомы. К ним относится:
- покраснение конъюнктивы (гиперемия);
- наличие отделяемого из глаз (слёзы, воспалительная жидкость, гной);
- припухлость век.
Разные же виды заболевания обладают следующими признаками:
- Бактериальный конъюнктивит характеризуется острым началом, сильным покраснением конъюнктивы и отёчностью век. Из глаз отделяется жидкость жёлто-зелёного цвета (гной), по утрам она может приводить к слипанию век. Отдельно нужно выделить пневмококковый конъюнктивит. Он проявляется мелкими кровоизлияниями в виде точек на конъюнктиве и появлением беловато-серой плёнки на глазах, легко снимающейся ватным тампоном или салфеткой. Под плёнками видна рыхлая, бугристая конъюнктива, которая не кровоточит после их снятия.
- Вирусный конъюнктивит характеризуется двусторонним поражением глаз. Начинается заболевание остро — с появления общих симптомов вирусной интоксикации (слабость, вялость, лихорадка, увеличение лимфатических узлов). Конъюнктива глаз становится красной, отёк незначителен, выражено выделение прозрачной (серозной) жидкости из глаз. Аденовирусный конъюнктивит проявляется образованием бугорков (фолликулов) на конъюнктиве и образованием на глазах тонкой, легко снимающейся плёнки.
- Аллергический конъюнктивит — симптомами являются отёкший, красный глаз с сильным зудом, слезоточивостью, светобоязнью. Часто у пациента появляется чихание, заложенность носа.
Важно знать об особом виде бактериального конъюнктивита новорождённого, вызываемом гонококком (гонобленнорея). Заражение происходит при прохождении через родовые пути. Веки ребёнка отекают, смыкаются, становятся синюшно-красного цвета. Из глаз появляется отделяемое гнойного характера, иногда цвета «мясных помоев». Заболевание опасно слепотой, так как на роговице могут образовываться язвы.
Для подтверждения диагноза врачу достаточно осмотреть глаз и опросить пациента. Важно знать историю болезни — как началось заболевание (остро или начало было стёртым для пациента), при каких условиях возникли жалобы (после контакта с аллергеном, солнечными лучами или больным человеком). При осмотре врач обращает внимание на отёчность век (самый интенсивный отёк будет при аллергическом конъюнктивите), на наличие отделяемого из глаз (слезоточивость говорит в пользу вирусного или аллергического вида заболевания, жёлтые выделения — в пользу бактериального). Иногда для дифференциальной диагностики врач назначает дополнительные обследования.
Лабораторная и инструментальная диагностика конъюнктивитов:
- Общий анализ крови. При инфекционных конъюнктивитах в крови появляются соответствующие изменения. При бактериальном — увеличение количества лейкоцитов, увеличение скорости оседания эритроцитов. При вирусном поражении — увеличение количества лимфоцитов. При аллергическом процессе — увеличение количества эозинофилов.
- Посев отделяемого из глаза. В лабораторию отправляется мазок — очень важно взять материал именно из отделяемого, а не с поверхности кожи, в противном случае результат анализа будет недостоверным. Посев покажет наличие или отсутствие патогенной микрофлоры (бактериальной) и чувствительность этих микробов к антибиотикам, что очень важно при назначении лечения. При подозрении на грибковое поражение конъюнктивы назначается посев на грибы.
- Флюорография. Назначается при подозрении на туберкулёзно-аллергический конъюнктивит.
- УЗИ внутренних органов. Назначается при подозрении на вторичный конъюнктивит, вызванный обменными или эндокринными нарушениями (сахарный диабет, аутоиммунные патологии).
При возникновении первых признаков конъюнктивита нужно сразу же обратиться к врачу-офтальмологу или терапевту (педиатру). Нельзя пытаться лечить острый конъюнктивит самостоятельно, ведь методика отличается при разных видах заболевания. Только врач может правильно поставить диагноз и назначить необходимую схему терапии.
Группы препаратов, применяемых для лечения конъюнктивитов:
- Антисептики. Применяются для промывания глаз перед использованием капель или мази. Также используются для профилактики инфекционных осложнений при аллергических и атопических конъюнктивитах. Наиболее популярные средства — Хлоргексидин, Фурацилин, раствор перманганата калия.
- Антибактериальные средства. Назначаются в виде капель или глазных мазей для лечения бактериальных видов конъюнктивита. До установления класса бактерий с помощью посева из отделяемого глаз используются препараты широкого спектра действия. Лечение гонобленнореи требует применения антибиотиков и системно (внутрь) — до полного исчезновения гонококков из организма. При лечении бактериальных конъюнктивитов имеет значение кратность и длительность приёма медикаментозных средств. Нецелесообразно прекращать терапию сразу же после улучшения.
- Противовирусные препараты. Эта группа средств используется для лечения конъюнктивитов вирусного происхождения. Существуют глазные капли на основе интерферона, который стимулирует местный иммунитет на борьбу с вирусами.
- Фунгицидные препараты. Применяются для лечения грибковых конъюнктивитов. В зарубежной практике широко распространены глазные капли на основе противогрибковых средств, в России эти препараты имеются только для системного применения. Некоторые виды глазных капель готовятся в аптеках по требованию.
- Противоаллергические (антигистаминные). Препараты в виде глазных капель служат для лечения аллергических конъюнктивитов. Они убирают зуд, отёк, слезоточивость. При весенних конъюнктивитах целесообразно назначение и системных антигистаминных средств.
- Гормональные средства. Могут быть в виде мазей, капель, а также входить в состав комплексных препаратов. Эта группа лекарств обладает противовоспалительным, противоотёчным действием.
| Группа препаратов | Название препарата | Форма выпуска | Показания | Противопоказания | С какого возраста разрешён препарат |
| Антибактериальные | Тобрекс (тобрамицин) | Глазные капли, глазная мазь | Бактериальные конъюнктивиты | Индивидуальная непереносимость антибиотиков группы аминогликозидов | С рождения |
| Ципролет (ципрофлоксацин) | Глазные капли |
| С 1 года | ||
| Противовирусные (иммуномодулирующие) | Офтальмоферон (интерферон) | Глазные капли | Вирусные конъюнктивиты | Непереносимость действующего вещества препарата | С рождения |
| Полудан (калия полурибоаденилат) | Вещество (лиофилизат) для приготовления раствора | С рождения | |||
| Противогрибковые | Нистатин | Глазные капли, готовящиеся в аптеке по требованию, таблетки | Грибковые конъюнктивиты |
| С рождения |
| Амфотерицин В | Мазь, раствор для внутривенного введения |
| С 1 года | ||
| Противоаллергические (антигистаминные) | Опатанол (олопатадин) | Глазные капли | Аллергические конъюнктивиты, весенний конъюнктивит |
| С 3 лет |
| Лекролин (кромоглициевая кислота) | Глазные капли | Чувствительность к компонентам препарата | С 4 лет | ||
| Гормональные | Дексаметазон | Глазные капли | Аллергический, атопический, лекарственный конъюнктивит |
| С 6 лет |
| Гидрокортизон | Глазные капли, глазная мазь | С 2 лет |
Необходимо понимать, что все последствия и осложнения возникают при неправильном или несвоевременно начатом лечении. Поэтому очень важно обратиться к врачу при первых признаках заболевания, соблюдать все рекомендации по лечению.
Самым частым последствием острого конъюнктивита является его превращение в хроническую форму. Это происходит при затягивании процесса, когда инфекция переходит в так называемое «спящее» состояние. Острых проявлений конъюнктивита нет, а возбудитель заболевания продолжает находиться на конъюнктиве. При снижении иммунитета, переохлаждении, появлении сопутствующей патологии он активизируется и приводит к обострению.
Осложнения инфекционного конъюнктивита:
- блефарит — распространение инфекции на края век и их воспаление;
- кератит — инфекционное воспаление роговицы. Может осложниться помутнением роговицы, изъязвлением её и даже потерей зрения;
- каналикулит — воспаление слёзных канальцев с выделением «гнойных слёз»;
- прободение роговицы — происходит при гонококковом конъюнктивите. Инфекция может проникнуть в глубокие слои глаза и вызвать слепоту;
- распространение инфекции за пределы глаза с развитием менингита, отита и даже сепсиса (заражения крови).
- Соблюдение личной гигиены (ежедневное умывание, дезинфекция контактных линз после каждого использования). Не рекомендуется протирать глаза грязными руками, пользоваться чужими контактными линзами, косметикой для глаз, полотенцами, каплями для глаз. Если всё же пришлось поделиться своими каплями или взять чужие, обработайте наконечник антисептиком до и после использования.
- Избегание контакта с инфекционными больными или аллергенами.
- Укрепление иммунитета (диета, обогащённая витаминами, или приём их в таблетированной форме, закаливание).
- Лечение хронических очагов инфекции (тонзиллитов, отитов, синуситов).
- Регулярное посещение врача для лечения сопутствующих заболеваний, способных спровоцировать конъюнктивит.
Следует отметить, что острый конъюнктивит не является безобидным заболеванием. Многие пациенты считают, что обращаться к врачу «с красным глазом» необязательно. Но это вовсе не так. Конъюнктивит может быть проявлением более серьёзной патологии или стать причиной тяжёлого осложнения вплоть до слепоты. Своевременное обращение к врачу и выполнение всех рекомендаций по лечению может спасти зрение и предотвратить осложнения. А соблюдение мер профилактики поможет и вовсе избежать заболевания.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Коньюктивит – это воспаление слизистой оболочки глаза, спровоцированное различными патогенными факторами. Вообще правильное название заболевания – конъюнктивит, однако зачастую оно известно только врачам и медсестрам. В обиходе чаще всего для обозначения воспалительного процесса на слизистой оболочке глаза используется термин «коньюктивит». В тексте статьи будем пользоваться именно неправильным, но привычным для далеких от медицинской науки людей термином.
Вообще, термин «коньюктивит» не является названием заболевания, а отражает только локализацию воспалительного процесса – слизистую оболочку глаза. Для того чтобы получить полное название заболевания, необходимо к термину «коньюктивит» добавить обозначение причинного фактора или указать характер воспалительного процесса, например, «бактериальный коньюктивит» или «хронический коньюктивит» и т.д. Полное название заболевания, в которое включено обозначение причины воспаления или его характер, используется врачами в медицинской документации. Характер и причину воспаления конъюнктивы всегда следует выяснять, поскольку от этого зависит правильное и эффективное лечение.
В настоящее время существует целый ряд классификаций коньюктивита, каждая из которых отражает какой-либо значимый фактор, касающийся причины или характера воспаления слизистой оболочки глаза.
В зависимости от причины, спровоцировавшей воспаление слизистой оболочки глаза, коньюктивиты подразделяются на следующие виды:
- Бактериальный коньюктивит провоцируется различными патогенными или условно-патогенными бактериями, такими как, стрептококки, пневмококки, стафилококки, гонококки, палочка дифтерии, синегнойная палочка и т.д.;
- Хламидийный коньюктивит (трахома) провоцируется попаданием хламидий в глаза;
- Ангулярный коньюктивит (уголковый) провоцируется диплобациллой Моракса – Аксенфельда и характеризуется хроническим течением;
- Вирусный коньюктивит, провоцируемый различными вирусами, такими как, аденовирусы, герпес-вирусы и др.;
- Грибковый коньюктивит провоцируется различными патогенными грибками и является частным проявлением системной инфекций, такой как, актиномикоз, аспергиллёз, кандидомикоз, спиротрихелёз;
- Аллергический коньюктивит развивается под влиянием какого-либо аллергена или фактора, раздражающего слизистую оболочку глаза (например, пыль, шерсть, лаки, краски и т.д.);
- Дистрофический коньюктивит развивается под влиянием различных веществ, вызывающих повреждение слизистой оболочки глаза (например, реактивов, красок, промышленных паров и газов и т.д.).
Хламидийный и ангулярный (уголковый)коньюктивиты являются частными случаями бактериального коньюктивита, однако на основании определенных особенностей клинического течения и признакових выделяют в отдельные разновидности.
В зависимости от типа воспалительного процесса на слизистой оболочке глаза коньюктивиты подразделяются на:
- Острый коньюктивит;
- Хронический коньюктивит.
Частным случаем острого коньюктивита является эпидемический, провоцируемый палочкой Коха-Уикса.
В зависимости от характера воспаления иморфологических изменений в слизистой оболочке глаза коньюктивиты подразделяются на следующие виды:
- Гнойный коньюктивит, протекающий с формированием гноя;
- Катаральный коньюктивит, протекающий без образования гноя, но с обильным слизистым отделяемым;
- Папиллярный коньюктивит развивается на фоне аллергической реакции на глазные лекарственные препараты и представляет собой образование небольших зерен и уплотнений на слизистой глаза в области верхнего века;
- Фолликулярный коньюктивит развивается по первому типу аллергической реакции и представляет собой образование фолликулов на слизистой оболочке глаза;
- Геморрагический коньюктивит характеризуется многочисленными кровоизлияниями в слизистую оболочку глаза;
- Пленчатый коньюктивит развивается у детей на фоне острых вирусных респираторных заболеваний.
Несмотря на довольно большое количество разновидностей коньюктивита, любая форма заболевания проявляется набором типичных симптомов, а также рядом специфических признаков.
Причинами коньюктивита являются следующие группы факторов, способных вызывать воспаление на слизистой оболочке глаза:
- Инфекционные причины:
- Патогенные и условно-патогенные бактерии (стафилококки, стрептококки, гонококки, менингококки, синегнойная палочка и т.д.);
- Хламидии;
- Вирусы (аденовирусы и герпес-вирусы);
- Патогенные грибки (актиномицеты, аспергиллы, кандиды, спиротрихеллы);
Все перечисленные причины коньюктивита вызывают заболевание только в том случае, если им удается попасть на слизистую оболочку глаза. Как правило, заражение происходит через грязные руки, которыми человек трет или прикасается к глазам, а также воздушно-капельным путем в случае с вирусами, аллергенами или профессиональными вредностями. Кроме того, заражение патогенными микроорганизмами может происходить восходящим путем из ЛОР-органов (носовой, ротовой полости, уха, горла и др.).
При любом виде коньюктивита у человека развиваются определенные неспецифические симптомы, такие как:
- Отек век;
- Отек слизистой оболочки глаза;
- Покраснение конъюнктивы и век;
- Светобоязнь;
- Слезотечение;
- Боль в глазах;
- Ощущение инородного тела в глазу;
- Отделяемое слизистого, гнойного или слизисто-гнойного характера.
Вышеперечисленные симптомы развиваются при любом виде коньюктивита и поэтому называются неспецифическими. Довольно часто симптомы коньюктивита сочетаются с явлениями катара верхних дыхательных путей при различных респираторных инфекциях, а также подъемом температуры, головной болью и другими признаками интоксикации (боль в мышцах, слабость, утомляемость и др.).
Однако помимо неспецифических симптомов, различные виды коньюктивита характеризуются появлением специфических признаков, которые обусловлены свойствами фактора, являющегося причиной воспалительного процесса. Именно специфические симптомы позволяют дифференцировать различные виды коньюктивита на основании клинической картины без специальных лабораторных анализов. Рассмотрим подробно, какими неспецифическими и специфическими симптомами проявляются различные виды коньюктивита.
Острый коньюктивит относится к бактериальным, поскольку провоцируется патогенной бактерией – палочкой Коха-Уикса. Однако поскольку острый эпидемический коньюктивит имеет особенности течения, связанные, прежде всего, с поражением большого числа людей и быстрым распространением в популяции, то данную разновидность бактериального воспаления слизистой оболочки глаза выделяют в отдельную форму.
Острый коньюктивит Коха-Уикса распространен в странах Азии и Кавказа, в более северных широтах он практически не встречается. Инфекция возникает в форме сезонных, эпидемических вспышек преимущественно в осенний и летний периоды года. Заражение коньюктивитом Коха-Уикса происходит контактным и воздушно-капельным путями. Это означает, что возбудитель коньюктивита передается от больного человека к здоровому при близких бытовых контактах, а также через общие предметы обихода, грязные руки, посуду, фрукты, овощи, воду и т.д. Эпидемический коньюктивит является заразным заболеванием.
Коньюктивит Коха-Уикса начинается остро и внезапно, после короткого инкубационного периода в 1 – 2 дня. Как правило, поражаются оба глаза одновременно. Коньюктивит начинается с покраснения слизистой оболочки век, которая быстро захватывает поверхность глазного яблока и переходные складки. Наиболее сильное покраснение и отечность развивается в области нижнего века, которое приобретает форму валика. В течение 1 – 2 дней на глазах появляется слизисто-гнойное или гнойное отделяемое, а также образуются буроватые тонкие пленки, которые легко отторгаются и удаляются без повреждения слизистой оболочки глаза. Кроме того, в слизистой оболочке глаза видны многочисленные кровоизлияния, имеющие вид точек. Человека беспокоит светобоязнь, ощущение рези или инородного тела в глазах, слезотечение, отек век и покраснение всей поверхности глазного яблока.
Помимо эпидемического коньюктивита Коха-Уикса термином «острый коньюктивит» врачи часто обозначают любое острое воспаление слизистой оболочки глаза вне зависимости от того, какой возбудитель или причина его спровоцировала. Острый коньюктивит всегда возникает внезапно, причем обычно происходит последовательное поражение обоих глаз.
Любой острый коньюктивит при правильном лечении завершается выздоровлением в течение 5 – 20 дней.
Всегда протекает остро и провоцируется попаданием на слизистую оболочку глаза различных патогенных или условно-патогенных бактерий, таких как, стафилококки, стрептококки, синегнойная палочка, гонококки, пневмококки и т.д. Вне зависимости от того, какой именно микроб вызвал бактериальный коньюктивит, воспалительный процесс начинается внезапно с появления мутного, вязкого, серовато-желтоватого отделяемого на поверхности слизистой оболочки глаза. Отделяемое приводит к слипанию век, особенно после ночного сна. Кроме того, у человека развивается сухость слизистой оболочки и кожи вокруг воспаленногоглаза. Также может ощущаться боль и резь в глазу. При бактериальном коньюктивите, как правило, поражается только один глаз, но при отсутствии лечения воспаление оно может захватить и второй. Наиболее часто среди бактериальных встречаются гонококковый, стафилококковый, пневмококковый, синегнойный и дифтеритический коньюктивиты. Рассмотрим особенности их течения.
Стафилококковый коньюктивит характеризуется выраженным покраснением и отеком век, а также обильным слизисто-гнойным отделяемым, которое мешает открывать глаза после сна. Отек век сочетается с их сильным зудом и жжением. Отмечается светобоязнь и ощущение инородного тела под веком. Обычно поочередно в воспалительный процесс вовлекаются оба глаза. При своевременном лечении местными антибиотиками (мазями, каплями и т.д.) коньюктивит проходит в течение 3 – 5 дней.
Гонококковый коньюктивит (гонобленнорея) обычно развивается у новорожденных детей вследствие заражения при прохождении по родовым путям матери, инфицированной гонореей (триппером). При гонококковом коньюктивите развивается быстрый и очень плотный отек век и слизистой оболочки глаза. Появляется обильное слизисто-гнойное отделяемое, имеющее характерный вид «мясных помоев». При раскрытии сомкнутых век отделяемое буквально струей выплескивается наружу. По мере выздоровления количество отделяемого уменьшается, оно становится густым, а на поверхности слизистой оболочки глаза образуются пленки, которые легко снимаются без повреждения подлежащих тканей. Через 2 – 3 недели отделяемое снова приобретает жидкую консистенцию и зеленоватый цвет, полностью исчезая к окончанию 2-ого месяца заболевания. Вместе с исчезновением отделяемого проходит и отечность, и покраснение конъюнктивы. Гонобленнорея требует лечения местными средствами с антибиотиками вплоть до полного выздоровления.
Пневмококковый коньюктивит встречается у детей. Воспаление начинается остро, причем сначала поражается один глаз, а затем вовлекается второй. Сначала появляется обильное гнойное отделяемое, сочетающееся с отеком век, точечными кровоизлияниями в слизистую оболочку глаза и светобоязнью. На конъюнктиве образуются пленки, которые легко снимаются и не повреждают подлежащие ткани.
Синегнойный коньюктивит характеризуется обильным гнойным отделяемым, выраженным покраснением слизистой оболочки глаза, отеком век, резью, светобоязнью и слезотечением.
Дифтеритический коньюктивит развивается на фоне дифтерии. Сначала сильно отекают, краснеют и уплотняются веки. Кожа настолько плотная, что глаза невозможно открыть. Затем появляется мутное отделяемое, сменяющееся сукровичным. На слизистой оболочке век образуются пленки грязно-серого цвета, которые не снимаются. При насильственном удалении пленок образуются кровоточащие поверхности.
Примерно на 2-ой недели заболевания пленки отторгаются, отек сходит, а количество отделяемого увеличивается. Через 2 недели дифтеритический коньюктивит завершается или переходит в хроническую форму. После воспаления могут развиться осложнения, такие как, рубцы на конъюнктиве, заворот века и др.
Заболевание начинается с внезапно появившейся светобоязни, которая сопровождается быстрым отеком век и покраснением слизистой глаза. Появляется скудное слизисто-гнойное отделяемое, которое склеивает веки по утрам. Наиболее выраженный воспалительный процесс локализован в области нижнего века. Сначала поражается один глаз, но при неадекватной гигиене воспаление переходит и на второй.
Часто хламидийный коньюктивит появляется в виде эпидемических вспышек при массовом посещении бассейнов. Поэтому хламидийный коньюктивит также называется бассейным или банным.
Коньюктивиты могут вызываться аденовирусами, вирусами герпеса, атипичным вирусом трахомы, коревым, оспенным вирусами др. Наиболее часто встречаются герпетические и аденовирусные коньюктивиты, которые являются очень заразными. Поэтому больных вирусными коньюктивитами следует изолировать от окружающих до полного выздоровления.
Герпетический коньюктивит характеризуется резким покраснением, инфильтрацией, образованием фолликулов на слизистой оболочке глаза. Нередко образуются и тонкие пленки, которые легко снимаются, не повреждая подлежащие ткани. Воспаление конъюнктивы сопровождается светобоязнью, блефароспазмом и слезотечением.
Аденовирусный коньюктивит может протекать в трех формах:
- Катаральная форма характеризуется слабо выраженными явлениями воспаления. Покраснение глаза несильное, а отделяемое очень скудное;
- Пленчатая форма характеризуется образованием тонких пленок на поверхности слизистой оболочки глаза. Пленки легко снимаются ватным тампоном, но иногда плотно прикреплены к подлежащей поверхности. В толще конъюнктивы могут образовываться кровоизлияния и уплотнения, которые полностью проходят после выздоровления;
- Фолликулярная форма характеризуется образованием на конъюнктиве маленьких пузырьков.
Аденовирусный коньюктивит очень часто сочетается с болями в горле и повышенной температурой тела, вследствие чего заболевание получило название аденофарингоконъюнктивальная лихорадка.
Аллергические коньюктивиты в зависимости от фактора, который их провоцирует, подразделяются на следующие клинические формы:
- Поллинозные коньюктивиты, провоцируемые аллергией на пыльцу, цветение растений и др.;
- Весенний кератоконьюктивит;
- Лекарственная аллергия на глазные препараты, проявляющаяся в форме коньюктивита;
- Хронический аллергический коньюктивит;
- Аллергический коньюктивит, связанный с ношением контактных линз.
Установление клинической формы аллергического коньюктивита осуществляется на основании анализа данных анамнеза. Знание формы коньюктивита необходимо для выбора оптимальной терапии.
Симптоматика любой формы аллергического коньюктивита заключается в нестерпимом зуде и жжении на слизистой оболочке и на коже век, а также светобоязни, слезотечении, выраженном отеке и покраснении глаза.
Данная разновидность воспалительного процесса в конъюнктиве глаза протекает длительно, причем человек предъявляет многочисленные субъективные жалобы, выраженность которых не коррелирует со степенью объективных изменений в слизистой оболочке. Человека беспокоит ощущение тяжести век, «песка» или «мусора» в глазах, боль, быстрая утомляемость при чтении, зуд и чувство жара. При объективном осмотре врач фиксирует несильное покраснение конъюнктивы, наличие в ней неровностей за счет увеличения сосочков. Отделяемое весьма скудное.
Хронические коньюктивиты провоцируются физическими или химическими факторами, которые раздражают слизистую оболочку глаза, например, пыль, газы, дым и т.д. Наиболее часто хроническими коньюктивитами страдают люди, работающие на мукомольных, химических, текстильных, цементных, кирпичных и лесопильных заводах и предприятиях. Кроме того, хронический коньюктивит может развиваться у людей на фоне заболеваний пищеварительной системы, носоглотки и пазух носа, а также анемий, авитаминозов, глистных инвазий и т.д. Лечение хронического коньюктивита заключается в устранении причинного фактора и восстановлении нормального функционирования глаза.
Также называется уголковым. Заболевание вызывается бациллой Моракса – Аксенфельда и чаще всего протекает хронически. Человека беспокоит боль и сильный зуд в уголках глаза, усиливающийся к вечеру. Кожа в уголках глаз красная, на ней могут появляться трещины. Слизистая оболочка глаза умеренно красноватая. Отделяемое скудное, тягучее, слизистого характера. В течение ночи отделяемое скапливается в углу глаза и застывает в форме небольшого плотного комочка. Правильное лечение позволяет полностью устранить ангулярный коньюктивит, а отсутствие терапии приводит к тому, что воспалительный процесс продолжается годами.
Всегда является бактериальным. При данном виде коньюктивита в пораженном глазу у человека образуется обильное отделяемое гнойного характера. Гнойным является гонококковый, синегнойный, пневмококковый и стафилококковый коньюктивиты. При развитии гнойного коньюктивита обязательно применение антибиотиков местного действия в форме мазей, капель и т.д.
Может быть вирусным, аллергическим или хроническим в зависимости от причинного фактора, спровоцировавшего воспалительный процесс на слизистой оболочке глаза. При катаральном коньюктивите у человека появляется умеренная отечность и покраснение век и слизистой оболочки глаза, а отделяемое бывает слизистым или слизисто-гнойным. Светобоязнь умеренная. При катаральном коньюктивите в слизистой оболочке глаза отсутствуют кровоизлияния, не увеличиваются сосочки, не образуются фолликулы и пленки. Данный вид коньюктивита обычно разрешается в течение 10 дней, не вызывая тяжелых осложнений.
Является клинической формой аллергического коньюктивита, и поэтому обычно протекает длительно. При папиллярном коньюктивите в слизистой оболочке глаза увеличиваются имеющиеся сосочки, образуя неровности и шероховатости на ее поверхности. Человека обычно беспокоит зуд, жжение, боль в глазу в области века и скудное слизистой обделяемое. Наиболее часто папиллярный коньюктивит развивается из-за постоянного ношения контактных линз, применения глазных протезов или продолжительного контакта поверхности глаза с инородным предметом.
Характеризуется появлением на слизистой оболочке глаза серовато-розовых фолликулов и сосочков, которые представляют собой инфильтраты. Отек век и конъюнктивы при этом несильный, а вот покраснение выраженное. Инфильтраты в слизистой оболочке глаза вызывают сильное слезотечение и выраженный блефароспазм (смыкание век).
Фолликулярный коньюктивит в зависимости от вида возбудителя может быть вирусным (аденовирусным) или бактериальным (например, стафилококковым). Фолликулярный коньюктивит активно протекает в течение 2 – 3 недель, после чего воспаление постепенно уменьшается, полностью исчезая также на протяжении 1 – 3 недель. Общая продолжительность фолликулярного коньюктивита составляет 2 – 3 месяца.
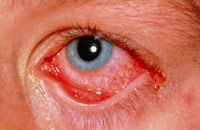
На фотографии изображен гнойный коньюктивит с выраженным отеком, сильной краснотой и гнойным отделяемым.
При коньюктивите врачи редко назначают какие-либо исследования и анализы, так как обычного осмотра и опроса о характере выделений и имеющихся симптомов обычно достаточно для определения вида заболевания и, соответственно, назначения необходимого лечения. Ведь каждый вид коньюктивита имеет собственные признаки, которые позволяют его отличить от других разновидностей заболевания с достаточной точностью.
Однако в некоторых случаях, когда не удается точно на основании осмотра и опроса определить вид коньюктивита, или он протекает в стертой форме, врач-офтальмолог может назначить следующие исследования:
- Посев отделяемого из глаза на аэробную микрофлору и определение чувствительности микроорганизмов к антибиотикам;
- Посев отделяемого из глаза на анаэробную микрофлору и определение чувствительности к антибиотикам;
- Посев отделяемого из глаза на гонококк (N. gonorrhoeae) и определение чувствительности к антибиотикам;
- Определение наличия антител IgA к аденовирусу в крови;
- Определение наличия антител IgE в крови.
Посев отделяемого из глаза на аэробную и анаэробную микрофлору, а также на гонококк используется при выявлении бактериального коньюктивита, с трудом поддающегося или вовсе не поддающегося лечению. Также данные посевы используют при хронических бактериальных коньюктивитах, чтобы определить, какой антибиотик окажется наиболее эффективным в данном конкретном случае. Кроме того, посев на гонококк используется при бактериальном коньюктивите у детей с целью подтверждения или опровержения диагноза гонобленнореи.
Анализ на определение антител к аденовирусу в крови используется в случаях подозрения на наличие вирусного коньюктивита.
Анализ на определение антител IgE в крови применяется для подтверждения подозреваемого аллергического коньюктивита.
При появлении признаков коньюктивита следует обращаться к врачу-офтальмологу (окулисту) или к детскому офтальмологу (записаться), если речь идет о ребенке. Если по каким-либо причинам невозможно попасть на прием к офтальмологу, то взрослым людям следует обращаться к терапевту (записаться), а детям – к педиатру (записаться).
Вне зависимости от вида коньюктивита его лечение заключается в устранении причинного фактора и применении лекарственных препаратов, купирующих тягостные симптомы воспалительного заболевания.
Симптоматическое лечение, направленное на устранение проявлений воспалительного заболевания, заключается в применении препаратов местного действия, которые вводятся непосредственно в глаз.
При развитии первых признаков коньюктивита необходимо в первую очередь купировать болевые ощущения введением в глазной мешок капель, содержащих местные анестетики, таких как, например, Пиромекаин, Тримекаин или Лидокаин. После купирования боли необходимо провести туалет ресничного края век и слизистой оболочки глаза, промывая его поверхность растворами антисептиков, такими как, перманганат калия, бриллиантовый зеленый, Фурацилин (разведение 1:1000), Димексид, Оксицианат.
После купирования боли и санации конъюнктивы в глаз вводят лекарственные препараты, содержащие антибиотики, сульфаниламиды, противовирусные или антигистаминные вещества. При этом выбор препарата зависит от причинного фактора воспаления. Если имеет место бактериальное воспаление, то используют препараты с антибиотиками. сульфаниламидами (например, тетрациклиновая мазь, Альбуцид и др.).
При вирусном коньюктивите применяются местные средства с противовирусными компонентами (например, Керецид, Флореналь и т.д.).
При аллергическом коньюктивите необходимо использовать антигистаминные средства, например, капли с Димедролом, Дибазолом и др.
Лечение коньюктивита должно проводиться вплоть до полного исчезновения клинических симптомов. В процессе лечения коньюктивита категорически запрещено накладывать на глаза какие-либо повязки, поскольку это создаст благоприятные условия для размножения различных микроорганизмов, что приведет к осложнениям или утяжелению течения процесса.
При аденовирусном коньюктивите для уничтожения вируса применяют препараты интерферонов, такие как, Интерферон или Лаферон. Интерфероны используются в форме инстилляций свежеприготовленного раствора в глаз. В первые 2 – 3 дня интерфероны вводят в глаза по 6 – 8 раз в сутки, затем по 4 – 5 раз в день вплоть до полного исчезновения симптомов. Кроме того, по 2 – 4 раза в сутки закладывают мази с противовирусным действием, такие как, Теброфеновая, Флореналевая или Бонафтоновая. При выраженном воспалении глаза рекомендуется по 3 – 4 раза в день вводить в глаз Диклофенак. С целью профилактики синдрома сухого глаза в течение всего курса лечения применяют искусственные заменители слезы, например, Офтагель, Систейн, Видисик и др.
Герпес-вирусный
С целью уничтожения вируса также применяют растворы интерферонов, которые готовятся из лиофилизированного порошка непосредственно перед введением в глаз. Первые 2 – 3 дня растворы интерферонов вводят по 6 – 8 раз в сутки, затем по 4 – 5 раз в день вплоть до полного исчезновения симптоматики. Для уменьшения воспаления, купирования боли, зуда и жжения в глаз вводят Диклофенак. Для профилактики бактериальных осложнений при герпетическом коньюктивите по 3 – 4 раза в день в глаза вводят Пиклоксидин или раствор нитрата серебра.
Обязательно в течение всего курса лечения в глаза следует закапывать Диклофенак по 2 – 4 раза в день для уменьшения выраженности воспалительного процесса. Отделяемое необходимо убирать, промывая глаз растворами антисептиков, например, Фурацилином в разведении 1 : 1000 или 2 % борной кислотой. Для уничтожения патогенного микроба-возбудителя применяют мази или капли с антибиотиками или сульфаниламидами, такие как, Тетрациклиновая, Гентамициновая, Эритромициновая, Ломефлоксацин, Ципрофлоксацин, Офлоксацин, Альбуцид и др. Мазь или капли с антибиотиками следует в первые 2 – 3 дня вводить по 4 – 6 раз в сутки, затем по 2 – 3 раз в день вплоть до полного исчезновения клинических симптомов. Одновременно с антибактериальными мазями и каплями можно закапывать в глаза Пиклоксидин по 3 раза в день.
Поскольку хламидии являются внутриклеточными микроорганизмами, лечение инфекционно-воспалительного процесса, спровоцированного ими, требует применения системных лекарственных препаратов. Поэтому при хламидийном коньюктивите необходимо принимать Левофлоксацин по 1 таблетке в день в течение недели.
Одновременно следует по 4 – 5 раз в день вводить в пораженный глаз местные препараты с антибиотиками, такие как, Эритромициновая мазь или капли Ломефлоксацин. Мазь и капли необходимо применять непрерывно от 3 недель до 3 месяцев, пока полностью не исчезнут клинические симптомы.Для уменьшения воспалительной реакции в глаз вводят Диклофенак по 2 раза в сутки также в течение 1 – 3 месяцев. Если Диклофенак не помогает купировать воспаление, то его заменяют Дексаметазоном, который также вводится по 2 раза в сутки. Для профилактики синдрома сухого глаза необходимо ежедневно использовать препараты искусственной слезы, такие как, Оксиал, Офтагель и т.д.
При гнойном коньюктивите обязательно промывайте глаз растворами антисептиков (2 % борная кислота, Фурацилин, перманганат калия и др.) с целью удаления обильного отделяемого. Промывание глаза производят по мере необходимости. Лечение коньюктивита заключается во введении в глаз Эритромициновой, Тетрациклиновой или Гентамициновой мази или Ломефлоксацина по 2 – 3 раза в сутки до полного исчезновения клинической симптоматики. При выраженном отеке для его купирования в глаз вводят Диклофенак.
Для лечения аллергических коньюктивитов применяют местные антигистаминные препараты (Сперсаллерг, Аллергофтал) и средства, уменьшающие дегрануляцию тучных клеток (Лекролин 2 %, Кузикром 4 %, Аломид 1 %). Данные препараты вводят в глаза по 2 раза в сутки в течение длительного времени. Если указанные средства не полностью купируют симптомы коньюктивита, то к ним добавляют противовоспалительные капли Диклофенак, Дексалокс, Максидекс и др. При тяжелом аллергическом коньюктивите используются глазные капли, содержащие кортикостероиды и антибиотики, например, Макситрол, Тобрадекс и др.
Для успешной терапии хронического коньюктивита следует устранить причину воспаления. Для купирования воспалительного процесса в глаза закапывают 0,25 – 0,5 % раствор сульфата цинка с 1 % раствором резорцина. Кроме того, можно вводить в глаза растворы Протаргола и Колларгола по 2 – 3 раза в сутки. Перед сном в глаза вносят желтую ртутную мазь.
Для лечения коньюктивита используются лекарственные препараты для местного применения в двух основных формах – капли и мази, рекомендованные Минздравом РФ. Также для терапии коньюктивита капли и мази представлены в таблице.
| Мази для лечения коньюктивита | Капли для лечения коньюктивита |
| Эритромициновая (антибиотик) | Пиклоксидин (антисептик) |
| Тетрациклиновая мазь (антибиотик) | Альбуцид 20 % (антисептик) |
| Гентамициновая (антибиотик) | Левомицетиновые капли (антибиотик) |
| Желтая ртутная мазь (антисептик) | Диклофенак (нестероидный противовоспалительный препарат) |
| Дексаметазон (противовоспалительное средство) | |
| Олопатодин (противоспалительное средство) | |
| Супрастин (противоаллергическое средство) | |
| Фенистил (противоаллергическое средство) | |
| Оксиал (искусственная слеза) | |
| Тобрадекс (противовоспалительное и антибактериальное средство) |
Коньюктивит может спровоцировать различные нарушения зрения, связанные с повреждением слизистой оболочки глаза. Поэтому после полного выздоровления человека могут беспокоить периодические неприятные ощущения, которые вполне поддаются лечению. В настоящее время врачи-офтальмологи рекомендуют сразу после купирования воспаления при коньюктивите начинать применение местных лекарственных препаратов, ускоряющих заживление и полное восстановление структуры тканей (репарантов).
К числу наиболее эффективных и часто используемых репарантов относится глазной гель Солкосерил, изготовленный из крови молочных телят.
Данный препарат активизирует обмен веществ на клеточном уровне, вследствие чего восстановление тканей происходит в сжатые сроки. Кроме того, происходит полное восстановление нарушенной структуры, что, соответственно, создает условия для нормализации функций поврежденного органа, в данном случае глаза. Солкосерил обеспечивает образование нормальной и равномерной слизистой оболочки глаза, которая будет прекрасно выполнять свои функции и не создаст какого-либо субъективного дискомфорта. Таким образом, восстановительное лечение после коньюктивита заключается в применении глазного геля Солкосерил в течение 1 – 3 недель.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник