Контагиозный моллюск представляет собой вирусное заболевание кожи, которому в большей степени подвержены дети и подростки. Возбудителем контагиозного моллюска является вирус, относящийся к оспенной группе — Molluscipoх Molluscum contagiosum virus, передающийся при тесном контакте кожных покровов. Различают два типа вируса контагиозного моллюска, первый из них проявляется высыпаниями на неполовых областях, чаще всего при соприкосновении с зараженным участком кожи или предметами быта. Именно поэтому у детей передача вируса происходит при непосредственном контакте с больным, при пожатии рук, пользовании общими предметами, например, игрушками. При этом высыпания могут появиться практически на любой части тела: на кистях, животе, спине, лице, шее.
У взрослых чаще всего присутствует второй тип вируса контагиозного моллюска, который имеет клинические проявления в области половых органов, на животе, лобке. Заражение контагиозным моллюском происходит во время полового акта, при соприкосновении кожи с пораженными участками кожи больного человека. С 2006 года контагиозный моллюск внесен Всемирной Организацией Здравоохранения в список инфекций, передающихся половым путем. При этом отмечается, что наиболее подвержены заражению контагиозным моллюском люди с имеющимися иммунодефицитными состояниями, при снижении защитных сил организма. Такое состояние может вызываться длительным приемом гормональных препаратов, цитостатических лекарств или являться следствием аллергических заболеваний, особенно в пожилом возрасте. Часто контагиозный моллюск диагностируется у носителей ВИЧ и характеризуется высыпаниями на волосистой части головы или шее, в области носогубного треугольника или подбородка, слиянием узелков. Поэтому при обнаружении у взрослого человека контагиозного моллюска, рекомендуется пройти дополнительное обследование на предмет наличия вируса иммунодефицита человека.
Симптомами контагиозного моллюска являются специфические высыпания на коже, которые имеют вначале единичный характер, а затем проявляются множественными округлыми плотными узелками (папулами) на коже. Инкубационный период заболевания может составлять от двух недель до четырех-шести месяцев, по истечении которых появляется безболезненная сыпь. Появляющиеся узелки имеют вдавленный участок в центре и могут различаться по размеру и цвету: от маленького зернышка до целой горошины, телесного, розоватого или перламутрового оттенка. При выдавливании высыпаний из них выделяется густая белая жидкость, состоящая из ороговевших клеток и специфических моллюскообразных телец округлой формы. Именно из-за этого заболевание и получило столь оригинальное название.
Типичная форма контагиозного моллюска проявляется несколькими высыпаниями, которые локализуются в пределах одной зоны. Если сыпь присутствует на различных частях тела, то речь уже идет о генерализованной форме заболевания. При осложненной форме контагиозного моллюска к существующей вирусной инфекции присоединяется бактериальная, что вызывает покраснение участков с сыпью, появление гноя, болезненности. Диагностика контагиозного моллюска производится на основе клинической картины и подтверждается результатами гистологии, при которой проводится лабораторное исследование содержимого папул.
В большинстве случаев заражения вирусом первого типа излечение контагиозного моллюска происходит самопроизвольно, и появившаяся сыпь исчезает в течение нескольких месяцев. При заражении вирусом второго типа, рецидивирующих, осложненных или генерализованных формах заболевания, проводят обязательную иммунограмму и сдают кровь на ВИЧ. Лечение заболевания производится амбулаторно и назначается врачом-дерматологом. Может применяться как механическое выдавливание с последующей обработкой очага высыпания спиртовой настойкой йода, так и диатермокоагуляция, в ходе которой сыпь прижигается. Также в качестве лечения назначается прием иммуномодуляторов Иммуномодуляторы: на страже здоровья , а на пораженные участки наносятся противовирусные мази.
источник
Контагиозным моллюском (molluscum contagiosum) называют заболевание инфекционного генеза, для которого характерно появление специфических эритематозных узелков небольшого размера в нижних отделах живота, в области половых органов (половой член у мужчин, половые губы при инфицировании женщины), паха, на лобке, а также с внутренней стороны бедер.
Данная патология также помимо кожных покровов склонна к поражению слизистых оболочек.
Контагиозный моллюск развивается преимущественно в детском возрасте. Возможно заражение взрослых людей посредством полового контакта. Помимо полового, выделяют бытовой (контактный) путь передачи инфекции. Как дети, так и взрослые могут заразиться через воду, в которой размножается и переносится вирус.
Данный механизм реализуется во время плаванья в бассейне, посещении общественной сауны или душа.
Причиной развития контагиозного моллюска выступает вирус, относящийся к группе оспенных. Возбудитель склонен поражать только человеческий организм. Исходя из данных патогенеза известно, что животные не принимают участия в механизме передачи инфекции.
Продолжительность инкубационного периода составляет от двух недель до 2-3 месяцев.
Первыми проявлениями болезни является образование на поверхности кожных покровов приподнятых, плотных узелков. Высыпания могут быть представлены единичными или множественными образованиями. Цвет сыпи не отличается от естественной окраски кожи. В частных случаях элементы сыпи становятся более розовыми.
В центре вирусного образования наблюдается небольшое углубление, поэтому высыпания при контагиозном моллюске называют пупковидными. Средний диаметр высыпания составляет от 1 мм до 1см. Надавливая на узелок, с него может выделяться небольшая пробка творожистой консистенции.
Контагиозный моллюск может иметь такие формы:
- Гигантскую. При данной форме заболевания морфологические элементы сыпи располагаются на разном расстоянии друг от друга. В результате соединения 2 и более элементов образуется крупная бляшка до 2 см в размере.
- Педикулярную. Подтверждением данной формы заболевания является образование патологического узелка на ножке. Педикулярный тип высыпаний наиболее благоприятный для хирургических методов удаления, т. к. не оставляет после себя никаких косметических дефектов.
- Милиргную. При данной форме образуется множество небольшого размера высыпаний. Часто это течение заболевания путают с сыпью аллергического генеза.
- Генерализованную. О генерализованной форме заболевания говорит образование нескольких десятков патологических элементов сыпи.
Высыпания не сопровождаются развитием болевого синдрома. В некоторых случаях появление сыпи сопровождается незначительным зудом. В редких случаях в результате образования расчесов на кожных покровах происходит присоединение вторичного инфекционного процесса.
Течение заболевания доброкачественное, поэтому следует зафиксировать время появления первых симптомов заболевания и обратится за помощью к специалисту.
Следует помнить, что пациент с контагиозным моллюском является заразным и при не соблюдении личной гигиены, на фоне снижения иммунитета возможно инфицирование.
В случае нормальной резистентности организма, клинические проявления могут исчезнуть самостоятельно. Поэтому не во всех случаях сохраняется необходимость в проведении специфического лечения или хирургического удаления (при помощи пинцета, лазера или радиоволнового метода).
Основные диагностические критерии контагиозного моллюска определяются во время проведения общего осмотра пациента. В редких случаях необходимо провести гистологическое исследование соскоба эпидермиса.
Микроскопический анализ позволяет обнаружить помимо нормальных клеток эпидермиса, большое количество моллюсковых телец.
Диагностика заболевания является необходимой для проведения дифференциальной диагностики и своевременного установления диагноза.
Также, если у больного наблюдаются тяжелое течение заболевания без видимых причин, то обязательно следует проконсультироваться с иммунологом и при необходимости провести иммунограмму.
Обязательно следует сдать все общие клинические анализы (общий анализ крови и мочи, биохимическое исследование крови, ЭКГ, рентгенография органов грудной полости и анализ кала на дисбактериоз).

В том случае, если течение заболевания более длительное, приносит дискомфорт или сопутствующие заболевания пациента сопровождаются иммунодефицитом, то необходимо начать лечение контагиозного моллюска.
Различают такие методы консервативного лечения контагиозного моллюска:
- Обработка поверхности высыпаний противовирусной мазью.
- Прием иммуномодуляторов (Тималин, Тимоген, Интерферон). Данные лекарственные средства назначают пациентам со сниженным иммунитетом или с диагностированным иммунодефицитом.
- Применение антибактериальных препаратов тетрациклинового ряда (Доксициклин). Антибиотики показаны к применению у пациентов с генерализованной формой заболевания.
- Прием поливитаминных комплексов (Мультитабс).
Методы нетрадиционной медицины направлены на устранение основных клинических проявлений заболевания, а также повышение иммунитета.
Перед началом лечения народными средствами необходимо проконсультироваться с лечащим врачом, а также исключить вероятность развития аллергических реакций.
Это имеет важное значения, так как кожные проявления аллергии могут затруднять дальнейшую диагностику.
- Лечение чистотелом.
Для лечения данной патологии можно использовать спиртовую настойку чистотела, которая продается в аптеке. В домашних условиях высыпания можно обрабатывать при помощи сока растения. Наносить сок следует только в центр узелка. - Лечение при помощи сока черемухи.
Для приготовления лечебного средства следует отжать сок их свежих листьев растения. Пациент должен наносить средство на каждый узелок отдельно. Хранить сок можно в холодильнике в течение 2-3 дней. Емкость с соком следует плотно закрыть. - Устранение симптомов заболевания при помощи чеснока.
2-3 зубчика чеснока среднего размера растереть на мелкой терке. Добавить в полученную смесь одну чайную ложку сливочного масла. Перемешать и наносить 3 раза в день на участки высыпаний. Лекарственное средство приводит к более быстрому устранению симптоматики контагиозного моллюска. - Также, можно обрабатывать поверхность сыпи концентрированным раствором марганцовки.
В случае появления на коже высыпаний, которые напоминают по своей клинической картине данную патологию, то необходимо обратиться к специалисту для подтверждения диагноза контагиозный моллюск. Лечение должен назначать только высококвалифицированный специалист, после проведения необходимой диагностики.
В большинстве случаев симптоматика контагиозного моллюска у детей проходит самостоятельно и не требует вмешательства.
При необходимости врач удаляет узелки и обрабатывает пораженные участки кожных покровов раствором йода. Часто перед удалением высыпаний у детей врач проводит местную анестезию.
На протяжении всего периода лечения рекомендовано соблюдать все правила гигиены. Кожа, постельное белье, а также все личные вещи ребенка должны быть чистыми и проглаженными. Родителям следует продезинфицировать игрушки, провести генеральную уборку в квартире с растворами антисептиков.
Удаление элементов сыпи при контагиозном моллюске необходимо у людей с заболеваниями иммунной системы, а также в том случае если заболевание прогрессирует или приносит выраженный дискомфорт.
Техника хирургического удаления включает в себя такие последовательные этапы:
- Обработать место проведения манипуляции раствором антисептика.
- Удалить содержимое патологической сыпи при помощи специальной кюретки.
- Обработать место новообразования раствором йода.
- В течение 2-3недель каждый день обрабатывать место удаления папулы раствором антисептика на спиртовой основе.
После удаления небольших папул хирургическим методом никаких видимых косметических дефектов на поверхности кожных покровов не остается. Если после ежедневной обработки спиртовыми растворами наблюдается отрицательная реакция со стороны кожи, то следует проконсультироваться с дерматологом и при необходимости выбрать другое средство.
Удаление контагиозного моллюска при помощи лазера не приводит к развитию болевых ощущений. Преимуществом данной методики является возможность направить лазер в центр узелка, не поражая при этом здоровые участки кожи.
При помощи лазера можно удалять даже гигантские формы без развития косметических дефектов на кожных покровах.
Данная методика позволяет воздействовать на вирус жидким азотом. Положительной стороной данной методики является возможность предотвратить дальнейшее распространение патологического процесса. После удаления контагиозного моллюска методом криодеструкции не наблюдается изменений на коже.

Риск заражения контагиозным моллюском у женщин выше, чем у мужчин.
Это обусловлено постоянным протеканием в женском организме гормональных изменений.
Контагиозный моллюск у женщин проявляется в виде небольших эритематозных узелков. Наиболее часто высыпания локализуются в нижнем отделе живота, в области половых, кожных покровах в области паха и лобке, а также с внутренней стороны бедер.
При генерализованной форме заболевания на фоне выраженного иммунодефицита molluscum contagiosum может поражать все кожные покровы тела.
Наиболее часто женщины обращаются за помощью к специалисту при поражении лица или открытых поверхностях ног.
У беременных женщин наблюдается физиологическое снижение иммунитета, что в свою подвергает их большему риску заражения. Вирус контагиозного моллюска не способен проникать через плацентарный барьер, поэтому не влияет на плод.
Заражение ребенка может произойти при прохождении через родовые пути или в период грудного вскармливания. Поэтому врачи рекомендуют провести лечение контагиозного моллюска в любом триместре беременности, для того чтобы не поддавать угрозе инфицирования в будущем ребенка.
Для лечения у беременных рекомендовано использование современных методов, которые не приносят болевых ощущений и не приводят к формированию рубца (лазеротерапия, криодеструкция).
Для данного заболевания характерно доброкачественное течение, поэтому осложнения развиваются не часто. Но у пациентов с врожденным или приобретенным иммунодефицитом контагиозный моллюск протекает гораздо тяжелее.
Поэтому возможно развитие таких осложнений подкожного моллюска:
- Появление множественных мелких элементов сыпи на коже лица.
- Образование крупных конгломератов на поверхности кожи, которые нельзя устранить консервативным путем и трудно удалить хирургическими методами.
- Образование выраженных косметических дефектов.
- Вторичное присоединение инфекции.
- Развитие септических осложнений.
- Развитие выраженного зуда в хорошо иннервированных участках тела.

Контакт с заразным человеком, при нормальном иммунитете не всегда сопровождается инфицированием.
Для профилактики заболевания рекомендовано следить за гигиеной кожных покровов и слизистых оболочек.
При обнаружении высыпаний на коже других людей, напоминающих оспу, не следует трогать руками вдавления в центре, т. к. это может привести к прямому инфицированию подкожным моллюском. Это связано с тем, что вирус располагается в специфических узелках на поверхности кожи и слизистых оболочек.
Для профилактики инфицирования половым путем следует использовать презерватив. Защищенный половой акт снижает вероятность заражения контагиозным моллюском. Рекомендовано воздерживаться от ведения беспорядочной половой жизни.
При наличии источника заражения в семье или рабочем коллективе необходимо провести все возможные меры по профилактике развития заболевания у других членов семьи.
Специфических мер по профилактике (вакцинации) против контагиозного моллюска не существует. Поэтому у людей со сниженным иммунитетом повышен риск инфицирования при посещении бассейна, сауны или бани.
источник
Контагиозный моллюск (КМ) является доброкачественным заболеванием, встречающимся чаще всего у маленьких детей. Характерно образование куполообразных папул с гладкой поверхностью, вокруг которых иногда наблюдаются шелушение кожи и эритема (дерматит). Заболевание может продолжаться в течение нескольких месяцев и даже лет, что беспокоит родителей и членов семьи больного. У пациентов со сниженным иммунитетом и у больных атопическим дерматитом могут наблюдаться распространенные высыпания. У взрослых людей заболевание передается половым путем.
а) Эпидемиология контагиозного моллюска. Инфекция, вызванная вирусом контагиозного моллюска, встречается повсеместно и только у людей. В последнее время наблюдается рост заболеваемости. Так, в США за последние 20 лет отмечается 11-кратное увеличение числа обращений к врачу по поводу этого заболевания, что связано, по-видимому, с общим увеличением случаев ЗППП. По официальным данным, заболеваемость КМ среди детей в США составляет менее 5% (уровень варьирует в зависимости от области проживания), однако считается, что субклинические формы инфекции встречаются гораздо чаще. Этот факт подтверждают данные австралийского исследования, по результатам которого сероположительными являются 23% населения. У пациентов, инфицированных ВИЧ, повышен риск развития распространенных затяжных форм заболевания, а у больных атопическим дерматитом чаще наблюдаются множественные высыпания и также пролонгированное течение инфекции.
Заражение происходит при прямом контакте с кожей или слизистыми оболочками, а также через зараженные предметы. Сообщается о заражении вирусом КМ через полотенца, в плавательных бассейнах и турецких банях, а также среди спортсменов (например, занимающихся армрестлингом). Важную роль в распространении инфекции также играют самозаражение и развитие симптома Кебнера. В недавних сообщениях документально зафиксирована возможность вертикальной передачи от матери новорожденному в период родов.
б) Этиология и патогенез контагиозного моллюска. Вирус КМ является крупным поксвирусом, имеющим форму бруска. Репликация вируса происходит в цитоплазме клеток. Около 2/3 генов вируса аналогичны вирусу натуральной оспы. Выделяют четыре субтипа вируса КМ, которые вызывают идентичные клинические симптомы. 98% случаев заболевания в США вызвано вирусом контагиозного моллюска генотипа 1, который является основной причиной КМ у детей. Вирус контагиозного моллюска 2 (MCV-2) наблюдается преимущественно у взрослых и у людей с ослабленным иммунитетом, при этом половой контакт является самым распространенным способом передачи. В культуре клеток не удается последовательно заражать клетки вирусом. Инкубационный период составляет 2-7 недель.
Вирус реплицируется в цитоплазме эпителиальных клеток, при этом инфицированные клетки делятся в два раза чаще, чем в норме. Некоторые гены вируса способствуют развитию недостаточного иммунного ответа. К ним относятся (1) гомолог тяжелой цепи главного класса гистосовместимости 1, который влияет на процесс антигенной презентации, (2) гомолог хемокина, подавляющий воспаление, а также (3) гомолог глутатион пероксидазы, защищающей вирус от окислительного действия пероксидов.
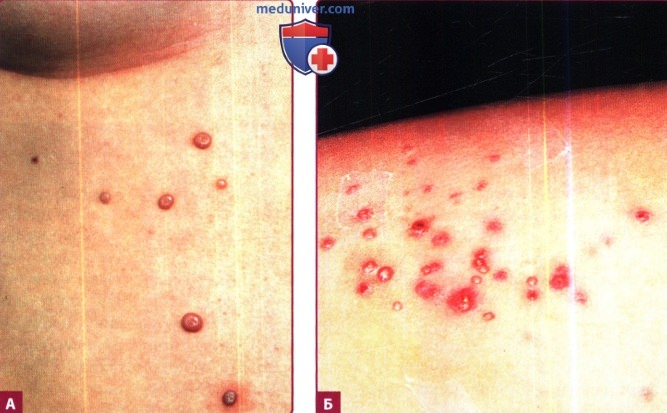
А. Отдельные плотные папулы телесного цвета 1-2 мм в диаметре с центральным углублением.
Б. Множественные отдельные высыпания, некоторые с признаками воспаления. 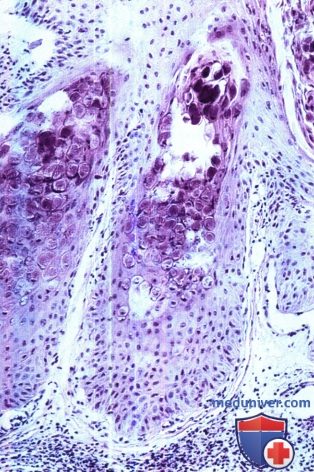
Гистологическое исследование биоптата:
нисходящий рост зараженных эпидермоцитов, содержащих крупные эозинофильные цитоплазматические включения
(тельца Хендерсон-Петерсона) (окраска гематоксилин-эозином).
в) Клиника контагиозного моллюска. Кожные проявления. Представлены небольшими папулами розового, жемчужного или телесного цвета, которые в отдельных случаях достигают в размере 3 см («гигантский моллюск»). По мере их роста куполообразная форма может изменяться, в центральной части элементов наблюдается углубление, из которого при надавливании выделяется творожистая масса. У большинства пациентов наблюдаются множественные папулы, часто в местах крупных складок, таких как подмышечные, подколенные и паховые области. У детей могут наблюдаться высыпания также в генитальной и перианальной областях, что только в очень редких случаях связано с половым путем передачи инфекции.
Высыпания могут быть сгруппированными или располагаться линейно, что связано с развитием симптома Кебнера или развитием новых элементов в местах травмы. Вокруг высыпаний могут наблюдаться эритема и очаги экзематизации, что расценивают как проявления вирусного дерматита. Возможно развитие эритематозных папул, что, по-видимому, связано с иммунным ответом на инфекцию. У пациентов с приобретенным иммунодефицитом возможно развитие крупных и распространенных элементов как генитальной так и экстрагенитальной локализации.
г) Специальные исследования. Диагностика обычно не вызывает затруднений. В случае необходимости может проводиться исследование отделяемого элементов после окраски по Гимзе и патогистологическое исследование. Некоторые клиницисты рекомендуют проводить обследование на ВИЧ-инфекцию и/или другие причины ослабления иммунитета взрослого пациента при повторном возникновении контагиозного моллюска.
При гистологическом исследовании выявляют гипертрофию и гиперплазию эпидермиса, увеличенные клетки с крупными цитоплазматическими включениями (тельца Хендерсон-Патерсона), располагающиеся над базальным слоем. По мере продвижения к роговому слою эти клетки увеличиваются в размере.
д) Дифференциальная диагностика контагиозного моллюска. Дифференциальный диагноз проводят с бородавками, пиогенной гранулемой, амеланотической меланомой, базалиомой и другими опухолями. У пациентов со сниженным иммунитетом следует исключить грибковые заболевания, такие как криптококкоз, гистоплазмоз и пенициллиоз.
е) Осложнения. В некоторых случаях высыпания сопровождаются зудом, в особенности у больных с атопическим дерматитом. У пациентов с болезнями век могут наблюдаться хронический конъюнктивит и точечный кератит. При расчесывании могут развиваться вторичные бактериальные инфекции.
ж) Прогноз и течение. Наблюдается спонтанное самоизлечение, чаще всего в течение нескольких месяцев и даже лет после начала заболевания. Большинство родителей настаивают на проведении лечения, если высыпания существуют более одного месяца. У пациентов с ВИЧ инфекцией КМ обычно указывает на более позднюю стадию ВИЧ с более высокой вирусной нагрузкой и более низким количеством Т-клеток фенотипа CD4+.
з) Лечение контагиозного моллюска. Важным является обсуждение с родителями и членами семьи рисков и положительных эффектов терапии данного доброкачественного заболевания, которое в большинстве случаев у пациентов с нормальным иммунитетом разрешается самостоятельно. Для некоторых детей отсутствие лечения является лучшим вариантом, поскольку врожденный иммунитет ребенка может справиться с КМ без дополнительного вмешательства. Для лечения КМ используется 0,7-0,9% раствор кантаридина, представляющего собой экстракт из жука Cantharis vesicatoria и вызывающий при нанесении на кожу образование пузырьков в области дермоэпидермального соединения. Следует с осторожностью наносить препарат на кожу и смывать через 2-6 часов. Не рекомендуется использовать данное средство на лице и в области гениталий, также следует предупредить членов семьи о возможных побочных явлениях в виде кожных реакций и рубцевания.
К традиционным методам лечения относят кюретаж и криотерапию, однако оба способа весьма болезненны. Использование местных анестетиков может уменьшать боль при проведении лечебных процедур, однако большинство больных предпочитают применять местные средства с кантаридином. Возможно также использование крема с ретиноидами, имиквимодом, салициловой кислотой, цидофовиром, пасты с нитратом серебра и клейких лент. С успехом применяют системные препараты на основе циметидина. Несмотря на существование различных видов лечения, проведенные исследования показывают, что ни один из методов терапии не является достоверно эффективным при КМ.
и) Профилактика. Профилактику распространения инфекции можно сделать более эффективной, если избегать травм на участках поражения, а также расчесов, применяя по мере необходимости противозудные средства. Для уменьшения самозаряжения рекомендуется удаление всех существующих элементов.
Редактор: Искандер Милевски. Дата публикации: 14.5.2019
источник
Контагиозный (заразный) моллюск – это вирусная инфекция кожи. Проявляется в формировании мелких, блестящих и плотных элементов, возникающих на разных участках тела. Эти элементы имеют тенденцию увеличиваться в размерах.
Заболевание обычно возникает на фоне снижения иммунитета. Контагиозный моллюск заразен, особенно часто передается в закрытых коллективах.
Причиной развития контагиозного моллюска является вирус из группы оспенных, он поражает только человека, животные не болеют.
Выделяется 4 типа вируса, чаще всего выявляют 1-й и 2-й. Поражают они в основном взрослых, но болеют также и дети.
Из-за 2 типа вируса в основном формируются половые проявления, в то время как детские симптомы на коже и лице дает 1 тип. Кроме того, периоды высыпаний сильно отсрочены – они могут возникать и через полгода от момента заражения.
Передаются вирусы контактным и половым путем, возможно заражение через воду бассейнов или гигиенические принадлежности (мочалки, полотенца, постельное белье).
Вирус отлично сохраняется в бытовой пыли, земле, воде. Вспышки контагиозного моллюска с большей вероятностью могут возникать в закрытых коллективах – способствуют этому нарушения личной гигиены, снижение иммунитета, неблагоприятные санитарные условия, аллергии, поражения кожи, длительное лечение иммунодепрессантами.
Особую роль контагиозный моллюск играет для детей и взрослых с иммунодефицитом и ВИЧ.
Период инкубации может длиться от 2-3 недель до 4-6 месяцев.
Клинические проявления контагиозного моллюска весьма типичны и характерны. Локализоваться высыпания могут на:
Изначально на коже формируются бугорки из уплотненной кожи, их цвет не отличается от телесного. Узелки похожи на полусферы или шарики под кожей, окраска кожи над ними телесная, или чуть белее от натяжения кожи. Узелки могут быть как одиночными, так и множественными.
По мере развития элемента на нем проявляется вдавление, похожее на «пупок». Вдавления расположены по центру и размерами не более 2 мм, верхушка бугорков приобретает перламутровый блеск, похожий на жемчужинку под кожей.
При раздавливании бугорка пинцетом из его центра выделяется крошковидная белая творожистая масса без запаха, сухая.
Контагиозный моллюск не болит, не краснеет, не гноится и не зудит, он может вторично инфицироваться только при его травмировании или неправильном лечении.
У детей возможны отсевы от первоначальных элементов по сторонам, с формированием сливающихся участков моллюска или группирования бугорков.
При сильном иммунитете контагиозный моллюск постепенно исчезает за полгода-год.
Врач поставил такой диагноз, уточняю подробности Предполагаю у себя, ищу подтверждение/опровержение Я врач, уточняю симптомы Свой вариант
Фото: кожные элементы при контагиозном моллюске
При наличии типичных элементов диагноз не сложен, так как высыпания с пупковидным вдавлением и крошковидным содержимым типичны для контагиозного моллюска.
В сложных случаях проводят гистологическое исследование – берут соскоб с элементов и под микроскопом обнаруживают особые моллюсковые тельца в цитоплазме пораженного эпидермиса.
Хотя контагиозный моллюск и не считается опасным заболеванием, его лечение необходимо хотя бы потому, что он может быть заразным для полового партнера, для детей и окружающих. Плюс ко всему, его проявления не эстетичны и снижают качество жизни пациента.
Проявления контагиозного моллюска говорят о проблемах иммунной системы, необходимо пройти полное обследование и принять меры по укреплению иммунитета.
Также контагиозный моллюск может быть косвенным признаком наличия в организме скрытых инфекций, в том числе и половых, которые требуют лечения.
У взрослых с нормальным иммунитетом можно оставить контагиозный моллюск без лечения, он постепенно проходит в течение полугода.
У детей, которые могут быть распространителями вируса, а также для ослабленных взрослых применимы некоторые методы терапии, в зависимости от локализации и степени поражения.
Лечат контагиозный моллюск дерматологи и венерологи.
Однако стоит помнить, что вирус имеет в своем составе ДНК, поэтому лечатся только местные проявления, а сам вирус на всю жизнь остается в теле человека, что дает контагиозному моллюску возможность рецидивировать в дальнейшем.
С целью предотвращения рецидивов важно поддерживать и укреплять иммунитет, следить за гигиеной тела и вести здоровый образ жизни.
Нельзя применять в лечении контагиозного моллюска народную медицину, она может только осложнить течение и увеличить площадь поражения.
Прогноз при контагиозном моллюске благоприятный, осложнения редки – в основном это вторичное инфицирование кожи или рецидивирование.
В среднем заболевание вылечивается за полгода даже без вмешательства врача, при условии эффективного укрепления иммунитета.
Контагиозный моллюск представляет собой вирусное заболевание кожи, которому в большей степени подвержены дети и подростки. Возбудителем контагиозного моллюска является вирус, относящийся к оспенной группе — Molluscipoх Molluscum contagiosum virus, передающийся при тесном контакте кожных покровов. Различают два типа вируса контагиозного моллюска, первый из них проявляется высыпаниями на неполовых областях, чаще всего при соприкосновении с зараженным участком кожи или предметами быта. Именно поэтому у детей передача вируса происходит при непосредственном контакте с больным, при пожатии рук, пользовании общими предметами, например, игрушками. При этом высыпания могут появиться практически на любой части тела: на кистях, животе, спине, лице, шее.
Контагиозный моллюск – это острая вирусная инфекция, которая характеризуется поражением кожных покровов и слизистых оболочек человека с образованием папул небольшого размера. Вызывается заболевание одним из четырех типов вируса контагиозного моллюска, который передается контактно-бытовым, алиментарным или половым путем.
При диагностике контагиозного моллюска показан:
- Минимализация контактов пациента со здоровыми людьми, при возможности, временная изоляция.
- Частая смена постельного и нательного белья
- Хирургическое удаление папул:
- Удаление при помощи пинцета с последующим прижиганием раны раствором перекиси водорода с йодом
- Диатермокоагуляция папул
- Криодеструкция элементов сыпи
- Ежедневная обработка места удаленной папулы в течение четырех дней
- Использование иммуномодулирующих препаратов (тимоген, тималин, виферон)
- Противовирусные препараты (озельтамивир, зовиракс, арбидол)
Как правило, контагиозный моллюск имеет доброкачественное течение и может разрешаться самостоятельно даже без использования какого-либо лечения, но в некоторых случаях возможно развитие осложнений:
Процесс удаления контагиозного моллюска
Контагиозный моллюск — это высоко распространенное кожное заболевание, особенно на территориях с повышенной плотностью населения. Причиной болезни является вирус контагиозного моллюска. Он принадлежит группе вирусов оспы.
После инкубационного периода он манифестирует папулами (узелками), которые имеют полусферическую форму с вдавлением на вершине. Поверхность узелков блестящая, перламутрово-белого цвета. При сдавлении образования, может выделяться «тело моллюска» — вещество творожистой консистенции, белого цвета.
Локализация на поверхности тела может быть любая, вплоть до слизистых поверхностей полости рта, и зависит от пути заражения. В случае контактно-бытового пути узелки образовываются в зоне контакта с инфицированным агентом, при половом пути заражения — это урогенитальная зона.
Любые кожные проявления, изменения или поражения всегда вызывают особою тревогу и беспокойство у пациентов. Кожа — это «одежка» человека, по которой, как известно, встречают. Первое впечатление о человеке в современном, всегда спешащем мире, приобретает первостепенную важность.
Контагиозный моллюск (molluscum contagiosum) – одно из вирусных заболеваний, не представляющих опасности для здоровья и жизни заболевшего, но, тем не менее, нуждающихся во внимании и лечении. Основной дискомфорт, вызываемый контагиозным моллюском, моральный, так как внешние проявления заболевания неприятны визуально: розово-оранжевые узелки, достигающие в размере до 1,5 см. с небольшим белесым сердечником. Их фото представлено справа. Чаще всего контагиозный моллюск не требует активного лечения, исчезая самостоятельно через несколько недель-месяцев, но знать меры предосторожности, не позволяющие заболеванию отвоевать более обширные площади кожи, необходимо. Кроме того, визуально моллюсковые образования схожи со многими другими, более сложными и опасными заболеваниями. Подобную моллюску симптоматику имеет, например, сифилис. Установить точную природу появившихся кожных высыпаний и оказать помощь, если она требуется, может только специалист.
Ни какого отношения к обитателям моря, не смотря на название, контагиозный моллюск не имеет. Свое название он получил исключительно за форму, при сильном увеличении действительно напоминающую раковинку улитки.
Заболевание относится к разряду вирусных, соответственно механика заражения – контакт. Переносчиком и заболевшим может стать только человек, иммунитет животных к данному заболеванию на 100% устойчив. По своей природе контагиозный моллюск напоминает вирус оспы, и переносится также только контактным путем при попадании на область жидкости, содержащейся внутри полого образования на коже. К сожалению, для того, чтобы стать носителем такого паразита не обязательно даже соприкасаться с уже заболевшим человеком: вирус довольно живуч и способен сохранять свою активность в воде, поэтому нередки случаи заражения через воду бассейна.
Заболевание чаще всего поражает детей, так как при активных играх тесный контакт с повреждением кожных покровов – нормальное явление. Неаккуратно поврежденный шарик на коже, из которого появилось внутреннее содержимое в виде творожистой массы, может даже не привлечь внимание, так как болевые ощущения не яркие. В то же время попадание выдавившейся жидкости на кожу другого ребенка вызывает поражение и его организма, и по истечении инкубационного периода на его коже появятся аналогичные «узелки». Дальнейшее распространение моллюска по коже, как правило, происходит при неконтролируемом расчесывании пораженной области.
Вспышки заболеваний контагиозным моллюском внутри коллектива конкретного детского сада связаны со способностью вируса длительное время сохранять активность вне тела человека, например, в бытовой пыли. При качественной уборке помещения и соблюдении мер личной гигиены такие случаи практически исключены, как и инфицирование таким образом взрослых здоровых людей. Группу риска для такого типа распространения заболевания составляют малыши в возрасте до пяти лет, реже пожилые люди.
Принцип распространения контагиозного моллюска у взрослых чаще всего половой, с этим же связаны и различия локализации папул моллюска. У взрослых это области интимных зон: бедра, промежность, нижняя часть живота и даже внешние половые органы, у детей моллюск часто поражает лицо, руки, шею, плечи и область живота. Количество кожных элементов и плотность локализации часто находятся в прямой взаимосвязи от состояния иммунитета: люди, не имеющие проблем со здоровьем, редко серьезно страдают от этого заболевания, чаще всего и количество моллюсков не велико и исчезают они без постороннего медикаментозного вмешательства.
Медицина подразделяет вирусы контагиозного моллюска на четыре основные типа, но их внешние клинические проявления для знакомого с тонкостями человека не имеют существенных различий. MCV-1, MCV-2, MCV-3, MCV-4 – основные типы вирусов, при этом MCV-1 и MCV-2 поражают, как правило, взрослых, остальным более подвержено детское население. Внешне моллюск выглядит изначально небольшими кожными узелками, постепенно формирующимися в объемную полость, достигающую в размерах 1,5 см с жидким центром, в котором можно различить белую творожистую массу – собственно среду обитания вируса. Их фото представлено справо. Инкубационный период, который может продолжаться от 2-3 недель до неограниченного времени, проходит абсолютно бессимптомно. Активная стадия может быть спровоцирована понижением иммунитета человека-носителя.
Внутренние органы моллюск поражать не может, его среда обитания – исключительно внешняя поверхность кожи. Не образуются моллюски также на коже ладоней и стоп.
Первая стадия развития папул моллюска:
Впоследствии пузырьки моллюска темнеют в окраске, приобретая ярко розовый цвет, и начинают беспокоить больного легким зудом.
Механика образований моллюска достаточно изучена при помощи микроскопа. Попадающее в тело клетки базальной ткани эпителия вкрапление вируса постепенно заполняет его собственной средой, вымещая родное ядро и разрастаясь с течением времени.
Полностью сформировавшиеся образования по своей форме делятся на два типа. В первом случае сердцевина патологического очага имеет округлю форму, такой тип называют гигантским. Во втором случае, называемом педикулярной формой моллюска, клетки располагаются на небольшой ножке. Количество таких образований, считающихся одной группой чаще всего от одного до десяти, в редких формах они могут объединяться в одну плоскость, содержащую несколько сердечников.
Моллюск, как и многие вирусы, способен жить в организме в латентной форме продолжительное время. Ослабление иммунитета, параллельно протекающие заболевания могут спровоцировать его развитие и внешние клинические проявления. Необходимость лечения устанавливается врачом-дерматологом в каждом случае индивидуально, так как чаще всего моллюск исчезнет и без медикаментозного вмешательства. Помощь требуется лицам с ослабленным иммунитетом, в частности больным ВИЧ, проходящим курсы лучевой и химиотерапии, длительно болеющими тяжёлыми хроническими заболеваниями. В подобных случаях организм не в состоянии сопротивляться развитию вируса и его распространение ничем не сдерживается. В остальных случаях лечение назначается только для предотвращения рецидивных проявлений, к которым это заболевание склонно даже после полного внешнего исчезновения.
Диагностика этого заболевания требует сдачи лабораторных анализов только для уточнения и подтверждения типа моллюска или для дифдиагностики с другими более серьёзными инфекциями. Предварительно диагноз ставится после визуального осмотра с опорой на специфическую клиническую картину заболевания. Гистологическое исследование при помощи электронного микроскопа, которое призвано подтвердить нахождение в образце телец моллюска, проводится не только при симптомах данного заболевания, но и при других поражениях кожи, чтобы исключить возможность наложения заболеваний. Часто моллюсковые овоидные тела обнаруживаются при исследовании бородавок и при подозрении на рожистые воспаления или плоский лишай. Дифференцированное исследование призвано определить все типы параллельно протекающих заболеваний для подбора оптимального метода лечения и исключения препаратов, способных при воздействии на один тип бактерий провоцировать развитие других патологических организмов.
Гистологический анализ, подтверждающий содержание в клетках эпителия эпидермиса наличие моллюсковых тел, считается основным для постановки окончательного и единственно верного диагноза. Также может быть проведен ПЦР-анализ – диагностический лабораторный метод, направленный на выявление и определение активности вирусных возбудителей методом полимеразной цепной реакции.
Единственный метод, который не дает результатов при данном виде заболевания – посев. Вывести колонию контагиозного моллюска в неестественных условиях ученым пока не удалось.
Подтвержденный диагноз, что патологические образования на коже вызваны именно контагиозным моллюском, а не другими видами возбудителей, и не являются опухолевыми чаще всего причина перестать беспокоиться о состоянии здоровья. Практически во всех случаях, если речь не идет о человеке с положительным ВИЧ-статусом, это означает, что серьезного лечения не требуется и за несколько месяцев организм сам подавит вирус без помощи извне. Сложность составляет только факт, что внешние проявления моллюска доставляют неудобства. Из-за своей выпуклой формы они подвержены травмированию даже без существенных усилий, поэтому с открытых частей тела во избежание повреждений врачи все-таки рекомендуют образования удалять.
Специфического медикаментозного лечения моллюска не существует, так как во внутренние органы он не может попасть и изменений состояния организма в целом для избавления от него не требуется.
Основными методами избавления от контагиозного моллюска являются:
Подбор способа в конкретном случае зависит от локализации и обилия высыпаний, а также рецидивности проявления заболевания. При частом возникновении проблемы методы будут включать более обширные приемы, в том числе и терапию, направленную на укрепление иммунитета пациента в целом.
Механический или физический способ удаления моллюска основан на выщипывании тела моллюска с помощью пинцета. Процедура проводится под местным обезболиванием, например, с помощью лидокаина. После механического удаления моллюсков обработанная поверхность в обязательном порядке прижигается. Из болезненных средств используется йод, для детей врач-дерматолог, скорее всего, выберет щадящие средства: перекись водорода или фукорцин. Они же послужат и профилактикой дальнейшего распространения заболевания из остаточной жидкости, которая в результате процедуры может попасть на соседние участки кожи.
Одной процедуры, как правило, недостаточно, моллюски появляются снова, хотя и в меньших количествах. Это связано с длительным инкубационным периодом. «Вырастают» те образования, которые на момент первой операции были не видимы невооруженным глазом. При качественном проведении процедуры на месте удаленных моллюсков новые не образовываются.
После механического удаления в течение недели рекомендуется обеззараживать поверхность, подсушивая участки обработки йодом или бриллиантовой зеленью. При отмирании последнего очага вирус считается уничтоженным, хотя такое уничтожение не дает иммунитета организму, повторное внешнее заражение также возможно.
Низкотемпературный способ удаления моллюска или криодеструкция – наиболее эффективный и безболезненный метод. В зависимости от оснащенности клиники жидкий азот распределяется на образование ватным тампоном или с помощью специального пульвера. Процедура занимает несколько минут, а на обработку одного образования для его полной заморозки требуется 10-15 секунд. При этом пациент не испытывает никаких болезненных ощущений. Метод криодеструкции дает возможность удаления даже довольно свежих образований, удаление которых механическим выскабливанием или выщипыванием практически невозможно. Последующие меры обработки участков, на которых находился моллюск, совпадают с предыдущим методом.
Метод диатермокоагуляции или электролиза рассчитан на расщепление тела моллюска током высокой частотности. Этот метод также практически безболезненен и период восстановления поверхности кожи после такой обработки проходит быстрее, так как открытого кровоизлияния не происходит.
Противовирусные мази, например оксолиновая, не дают быстрого результата, но для лечения малышей, которых более травматичные процедуры могут напугать, они приоритетны. Мазь блокирует сердечник моллюска внутри папулы, предотвращая его попадание на смежные участки кожи и дальнейшее распространение.
Для повышения иммунитета могут назначаться иммуномодуляторы (например, ИРС-19, эпиген-интим). Важно помнить, что при половом пути заражения обследование и лечение полового партнёра проводится в обязательном порядке.
Сложность избавления от этого заболевания связана со структурой его первоисточника: как и все типы возбудителей, содержащих в своей структуре ДНК, контагиозный моллюск полностью из организма не уходит. Все лечебные меры направлены только на избавление от его внешних проявлений, а профилактические обеспечивают невозможность распространения с одной локальной области на другие части тела и исключение риска заражения от других носителей.
Для предупреждения распространения моллюска по поверхности кожи требуется всего лишь соблюдать основные меры гигиены. Они актуальны как при появлении моллюска и выжидании времени его самостоятельного вырождения, так и на период лечения. Тщательная обработка игрушек ребенка дезинфицирующим раствором, своевременное подстригание ногтей и ежедневная смена постельного белья помогут устранению источника заражения. Также требуется частая влажная уборка помещения для устранения частичек моллюска вместе с пылью. Нательное белье, которое может служить источником повторного инфицирования, перед каждой сменой необходимо тщательно обрабатывать утюгом или отпаривателем.
Для взрослых, локализация моллюсков у которых, как правило, сосредоточена в зоне гениталий, актуальна частая смена нижнего белья.
При наличии в семье одного больного в первую очередь требуется предотвратить заражении остальных членов семьи. Для этого стоит ограничить пользование одним комплектом гигиенических принадлежностей: мочалок, полотенец и мыла. При пользовании общими вещами, например пультами от телевизора или другими бытовыми приборами или сантехникой требуется их ежедневная обработка дезинфицирующим раствором.
На весь период лечения категорически противопоказаны ванны и посещение бассейна. Вода – оптимальная среда для распространения моллюска, способная поддерживать его жизнеспособность длительное время. Один больной может стать источником вспышки заболевания. Гигиенические процедуры, которые, естественно, нельзя полностью прекращать, рекомендуется проводить под проточной водой душа, а не при погружении в ванну.
Для подсушивания кожи, которое способствует скорейшему исчезновению патологических очагов, образованных моллюском использую несколько средств:
Рецепты на основе чеснока, в целом популярные при инфекционных и вирусных заболеваниях, часто содержат всего два ингредиента: любое растительное масло и толченый зубчик чеснока. Ежедневное нанесение полученной кашицы на пораженную область выжигает моллюск за 3-4 недели. Процедуру лучше проводить вечером, так как неприятный запах может вызывать негативную реакцию окружающих.
Используя жидкие очищающие средства, следует помнить, что движения ватным тампоном по коже должны быть примакивающие, а не натирающие, так как в последнем случае есть риск распространения вируса на соседние области. Если пораженный участок обширен, тампоны следует сменить несколько раз, предотвращая его загрязнение.
Важным фактором, ускоряющим отмирание моллюска и снижающего риск рецидива, является повышение иммунитета. Больному рекомендовано увеличение витаминов в рационе, закаливающие процедуры и противопоказано переохлаждения и чрезмерные физические нагрузки.
Используя народные средства, даже проверенные и рекомендованные несколькими источниками, следует помнить, что первым этапом лечения обязательно должно быть обращение к дерматологу за подтверждением диагноза. Самолечение в случае ошибочного самодиагноза может привести к усугублению воспалительных процессов и необратимым последствиям для организма.
В целом лечение контагиозного моллюска продолжается 2-3 месяца, в течение которых требуется контроль за пораженными областями и повышенные меры предосторожности. По истечении этого срока, если моллюск не дает о себе знать повторно, можно вернуться к обычному ритму жизни.
Подавляющее число пациентов, страдающих контагиозным моллюском — это дети в возрасте до 5 лет и чуть старше. Все дело в несовершенстве иммунной системы малышей, дошкольников и младших школьников. Для этой возрастной категории вообще ответ организма на атаки раздражителей, бактерий и вирусов в виде кожных реакций не редкость. Однако, хотя и гораздо реже, но контагиозный моллюск встречается и у взрослых.
Контагиозный моллюск — это вирусное заболевание кожи. Оно проявляет себя одним единственным симптомом — возникновением своеобразных прыщиков (моллюсков) на кожных покровах ребенка (очень редко высыпания усеивают слизистые). Эти узелки имеют округлую припухлую форму и телесный или розовый цвет. Существует и ретикулярная форма контагиозного моллюска, при которой бляшки имеют тонкую ножку, но она встречается нечасто.
Характерным признаком контагиозного моллюска является наличие на высыпавших узелках углублений в центре, которые особенно хорошо заметны на самых крупных из них.
Размер моллюсков зависит от многих факторов — длительность течения заболевания, общее состояние здоровья пациента, сила его иммунной системы. В среднем диаметр каждого моллюска составляет 1-2 мм, со временем узелки увеличиваются и могут достигать 7 мм. Если имеются серьезные проблемы с иммунитетом, не исключено образование так называемого гигантского моллюска. Это происходит и в случае, если лечению контагиозного моллюска не уделяют достаточно внимания — мелкие прыщики сливаются между собой и появляются достаточно крупные новообразования.
Начинается проявление симптомов с усеивания кожных покровов точечными высыпаниями. Лишь спустя некоторое время они превращаются в узелки. Дело в том, что само тело моллюска находится под кожей. А заметные проявления заболевания пациент и окружающие рассматривают через тонкий верхний слой кожи.
Что касается локализации высыпаний, то у детей узелки чаще всего появляются на лице, шее, руках. Уже позже они могут распространиться по всему телу, но почти никогда сыпь не поражает ступни и ладони.
Контагиозный моллюск кроме высыпаний не проявляет себя ничем. У детей не наблюдается повышения температуры, вялости, сонливости, ухудшения самочувствия, снижения аппетита и других симптомов. В очень редких случаях недуг сопровождается зудом низкой интенсивности в области высыпаний. При этом существует опасность присоединения вторичной инфекции через ранки и расчесы.
Контагиозный моллюск может протекать в нескольких формах, выделяемых в зависимости от стадии его развития:
Возбудителем контагиозного моллюска является ДНК-содержащий вирус, который относится к группе оспенных вирусов. Характерно, что передаваться он может только от человека к человеку — животные контагиозным моллюском никогда не страдают. Существует четыре разновидности вируса: MCV-1, MCV-2, MCV-3, MCV-4. Причем первые два типа у детей встречаются нечасто.
Большое количество вируса обнаруживается в жидкости, содержащейся в прыщиках и узелках. Возбудитель контагиозного моллюска хорошо сохраняется в пыли и даже в воздухе.
Чаще всего дети заражаются этим недугом друг от друга контактно-бытовым путем: при игре со сверстниками, в детском саду и начальной школе (в постоянных коллективах случаются целые эпидемии), в бассейнах и открытых водоемах и даже при использовании общих с больным предметов (полотенце, игрушки, одежда и т. д.). Возможна передача вируса и воздушно-капельным путем.
Главная опасность заключается в том, что контагиозный моллюск характеризуется длительным инкубационным периодом — он может продолжаться до полугода. Все это время вирус себя никак не проявляет, поэтому ни сам юный пациент, ни его родители не догадываются о болезни.
Значительно увеличивают риск заражения контагиозным моллюском такие неблагоприятные факторы, как:
При первых же подозрениях на контагиозный моллюск у детей необходимо обратиться к дерматологу. Дело в том, что за схожими симптомами может скрываться куда более опасное заболевание кожи. С другой стороны, видимые проявления контагиозного моллюска часто ошибочно принимаются родителями за бородавки или симптомы оспы. В любом случае, нужна консультация специалиста.
Дерматолог чаще всего способен определить заболевание в ходе осмотра по внешнему виду высыпаний и местам их локализации. Существует так же простой тест, по результатам которого можно со стопроцентной вероятностью диагностировать контагиозный моллюск. Достаточно надавить на один из прыщиков сбоку — если при этом из его центра выделится белесая масса крупяной консистенции, то сомневаться не приходится: речь идет именно о контагиозном моллюске.
В очень редких случаях для уточнения диагноза требуется анализ содержимого новообразований. Если в этой массе обнаруживается большее количество телец моллюска по сравнению с числом клеток эпидермиса, то подозрения и догадки о наличии контагиозного моллюска подтверждаются.
Отношение к контагиозному моллюску неоднозначно. Например, западные врачи сходятся во мнении, что это заболевание у детей вовсе не нуждается в лечении. Достаточно подождать, дать организму побороть недуг, и сыпь сама собой исчезнет через несколько месяцев. Требуется лишь уделять в этот период усиленное внимание личной гигиене.
В российской же медицине традиционно контагиозный моллюск у детей является заболеванием, требующим соответствующего лечения. В противном случае высыпания могут распространиться по всему телу и начать сливаться с образованием гигантских моллюсков.
В современной медицине существует несколько вариантов избавления ребенка от контагиозного моллюска:
Механическое удаление узелков у детей может быть проведено только в стерильных условиях врачом. Процедура осуществляется с помощью пинцета или специальной ложечки Фолькманна. Моллюск удаляется, содержимое выскабливается, после чего ранка обрабатывается йодным раствором. Такое лечение достаточно неприятно и даже болезненно для маленького пациента. Поэтому часто применяется анестезия, особенно в случае значительной площади высыпаний.
Во многих клиниках осуществляется замораживание узелков жидким азотом. После такого лечения ранки так же обрабатываются. Вскоре на их месте появляются корочки, которые могут зудеть. Но чесать и сдирать их ни в коем случае нельзя. Дело в том, что под этими корочками находятся включения, содержащие моллюск. При расчесывании вирус легко разнести по телу и спровоцировать появление новых очагов заболевания. Поэтому часто врачи назначают специальные мази и гели, способствующие предупреждению повторного заражения.
В современных больницах возможно удаление контагиозного моллюска лазером. Этот достаточно быстрый и безболезненный способ отличается целым рядом преимуществ:
С помощью специального прибора тончайший слой пораженной кожи (глубина действия лазера не превышает 5 мм) нагревается до высокой температуры, в результате чего вирус погибает, при этом выпариваются клетки, которые он успел поразить.
Что касается иммунной и противовирусной терапии, то этот метод лечения контагиозного моллюска у детей имеет очень желательный положительный побочный эффект — общее укрепление иммунитета маленького пациента. С этой целью врачи назначают специальные противовирусные мази и иммуномодуляторы.
Антибиотики используются для лечения контагиозного моллюска достаточно редко — лишь в особенно тяжелых случаях, сопровождающихся покраснением и воспалением кожи, сильным зудом и огромным количеством высыпаний.
Важно добавить, что даже после удаления всех узелков и прыщиков контагиозный моллюск может продолжить свое развитие в организме ребенка, и в этом случае скоро на его теле появятся новые очаги высыпаний. Поэтому даже после полного излечения важно тщательно осматривать детей и периодически показывать их в профилактических целях врачу.
Стоит сразу же сказать о том, что применение любого из средств народной медицины для лечения контагиозного моллюска рекомендуется обсудить с врачом. В некоторых случаях эти рецепты, дошедшие до нас с древних времен, действительно помогают избавиться от недуга. А для кого-то лечение народными средствами оказывается неэффективным — здесь все индивидуально.
Ниже приведены наиболее простые и действенные рецепты и рекомендации:
Эффективное лечение контагиозного моллюска у детей немыслимо без помощи родителей. В период лечения необходимо уделять пристальное внимание личной гигиене малыша. В частности, от его папы и мамы потребуется следующее:
В первую очередь, родители должны прививать детям основные правила личной гигиены — учить малышей вовремя мыть руки, менять одежду и т. д. Важно донести до ребенка, насколько опасно пользоваться чужими вещами — расческами, зубными щетками, полотенцами, тапочками, мочалками. Это в будущем убережет его не только от контагиозного моллюска, но и еще от целого ряда серьезных заболеваний.
Другой важной профилактической мерой является укрепление иммунитета детей, которое включает в себя:
Следует отметить, что от 2-х недель до 6-ти месяцев контагиозный моллюск может не проявляться и ни каких симптомов болезни не обнаруживается.
Терапия должна быть сосредоточена в нескольких направлениях:
Любые дефекты на кожном покрове из-за болезней, или повреждений, или в силу любых других обстоятельств, могут оказывать значительное влияние на жизнь и положение человека. Поэтому, подходить к лечению такого несложного, на первый взгляд, дерматологического заболевания, как контагиозный моллюск необходимо очень тщательно. Обойтись без услуг специалиста нельзя. Прием у дерматолога в поликлинических учреждениях в Москве имеет целый ряд недостатков:
высокие временные затраты;
Исходя из этого, платный вызов дерматолога на дом является оптимальным решением. Оплачиваемая в индивидуальном порядке услуга всегда более качественная. Дерматолог может назначить грамотную коррекцию иммунного статуса, дать рекомендации по уходу за кожей и гигиеническим мероприятиям, использовать современный технологии для устранения кожных проявлений контагиозного моллюска.
Внимание я не отвечаю на вопросы
Чем лечить(напишите рецепт,назначьте лечение и.т.д.) Заочное назначение лечения может нанести вред пациенту и юридически противозаконно.Что это? Поставьте диагноз по фотографии Диагноз по фотографиям могут поставить только экстрасенсы,к которым я не отношусь. По качественному фото в некоторых случаях можно только предположить диагноз,который должен быть обязательно подтвержден (уточнен) на очном приеме у врача.Я не отвечаю на вопросы,заданные в личных сообщениях.В исключительных случаях возможна переписка на платной основе. Прием в г.Ростове-на-Дону
Maksim | (Муж. 30 лет, Moscow, Russia) | 16.01.2016 14:31
В Августе обнаружили у меня Моллюск внизу живота и у основания члена. Прописали антивирусные таблетки и имно иммуномодулирующие уколы. Так же удалили моллюски и прижгли чем то фиолетовым. Но в течении 2 месяцев появились еще несколько штук, удлили и их. и с тех пор уже 3 месяца нет ничего.
Возбудителем заболевания является вирус molluscus contagiosum, который считается патогенным только для человека и передающимся либо при прямом контакте (у взрослых — нередко при сексуальных связях), либо опосредовано при пользовании общими предметами гигиены (мочалки, губки, полотенца и др.).
Инкубационный период колеблется от нескольких педель до нескольких месяцев. Иногда заболевание встречается у лиц со сниженным иммунитетом, тяжелыми системными заболеваниями.
Вирус (MCV) — это не классифицинованный тип вирусов группы оспы. Заболевание встречается повсеместно и поражает только людей. Инфекция передается при непосредственном (бытовом или половом) контакте с больным человеком либо опосредованно — через предметы быта. Дети до года болеют редко, возможно из-за приобретенного от матери иммунитета и длительного инкубационного периода.
Согласно многочисленным наблюдениям, контагиозный моллюск чаще встречается у пациентов, страдающих атоническим дерматитом и экземой. Это обусловлено как снижением реактивности кожи, так и длительным применением топических стероидов. Необычайно распространенные высыпания были отмечены у пациентов с саркоидозом, у больных, получающих иммуносупрессивную терапию, а также у ВИЧ-инфицированных. Таким образом, клеточно-опосредованный иммунитет имеет большое значение в возникновении и развитии инфекционного процесса.
источник