Роды прошли, и теперь уже хочется поскорее попасть с малышом домой. Выписка из роддома — это целое событие, радостное и волнительное одновременно. Но для того чтобы отправиться домой, и мама, и ребенок должны быть к этому готовы. Расскажем о сроках выписки из роддома и о том, что иногда ее задерживает.
Сроки выписки женщины с ребенком из роддома, как правило, зависят от трех основных факторов:
- способа родоразрешения;
- состояния мамы и ребенка;
- отсутствия осложнений после родов.
Если роды прошли хорошо, мама и малыш здоровы и никаких осложнений после родов не было, то выписка происходит на 3-й день после рождения ребенка. После кесарева сечения женщину выписывают позже — на 7–9-е сутки после родов. Здесь все будет зависеть от того, как пройдет восстановление организма мамы, как будет протекать послеоперационный период и как заживут швы.
Пока мама и малыш находятся в роддоме, за ними наблюдают акушер-гинеколог и педиатр (неонатолог). Акушер-гинеколог следит за течением послеродового периода у женщины, а педиатр — за состоянием и развитием малыша. И именно эти два врача совместно принимают решение о выписке.
Если у мамы возникли какие-то осложнения после родов, то ребенка оставляют в роддоме до тех пор, пока мама не станет здоровой. Если же мама здорова, а малышу по каким-то причинам нужно дополнительное наблюдение и лечение в стационаре, то женщину чаще всего выписывают, а ребенка оставляют в специализированном детском отделении до выздоровления.
Что же учитывают акушеры-гинекологи, решая, можно ли выписать маму из роддома и в какие сроки это лучше сделать? Прежде всего врач оценивает общее самочувствие мамы, сокращение матки, характер послеродовых выделений (лохий), а еще обязательно посмотрит, хорошо ли заживают швы на половых органах или швы после кесарева сечения. Кроме того, врач обследует молочные железы женщины — нет ли воспалительного процесса, трещин и пр.
Перед выпиской доктор направит женщину на УЗИ внутренних половых органов. Правда, его делают пока еще не во всех роддомах, но в большинстве современных клиник это исследование проводят всем родившим женщинам. УЗИ делают и после естественных родов, и после кесарева сечения. С помощью этого исследования можно точно узнать, не остались ли в матке части плаценты и нет ли в ней большого количества кровяных сгустков.
Также доктор может назначить женщине общий анализ крови, который позволяет выявить анемию, воспалительный процесс в организме и просто оценить общее состояние. Анализ мочи сделают для того, чтобы исключить заболевания мочевыводящей системы или гестоз. И только после такого полного обследования акушер-гинеколог принимает решение о том, когда выписать маму.
Что же может задержать выписку женщины из роддома? Прежде всего — какие-то отклонения в самих родах или в послеродовом периоде. Например, такие манипуляции в родах, как наложение швов на промежность, влагалище, шейку матки, могут задержать выписку до 4–5-го дня после родов, но только в том случае, если доктор считает, что маме пока требуется наблюдение за состоянием швов в роддоме. Но если разрывы были незначительными и заживают хорошо, то даже при наличии швов маму могут выписать в обычные сроки — на 3-й день после родов.
Позже — на 5–7-й день — домой отпускают, если во время родов были более серьезные ситуации: кровотечение, проводилось выскабливание или ручное отделение плаценты. Ведь для лечения кровотечений иногда требуется оперативное вмешательство, препараты донорской крови, различные лекарства.
Иногда после родов у женщины возникают какие-то воспалительные процессы — плохо заживает рубец после кесарева сечения или начинается воспаление слизистой оболочки матки (эндометрит). Для лечения любого воспаления после родов нужна антибактериальная терапия, а нередко еще и оперативное вмешательство, во время которого удаляют содержимое из полости матки (делают ее промывание или выскабливание).
Если в родах по каким-то причинам кровопотеря была значительной, то у мамы может возникнуть анемия — снижение содержания гемоглобина и красных кровяных телец (эритроцитов) в крови. В зависимости от степени анемии производят либо лечение железосодержащими препаратами и витаминами, либо переливают компоненты донорской крови.
У женщин с гестозом (появление отеков, белка в моче, повышение артериального давления во время беременности), особенно при тяжелой его форме, в первые дни после родов может сохраняться высокое артериальное давление, и для того чтобы его снизить, потребуется время.
Так же, как и за мамой, все время, пока ребенок находится в роддоме, за ним наблюдают врачи. Каждый день неонатолог осматривает кожу и пуповинный остаток малыша, оценивает стул и мочеиспускание крохи, его мышечный тонус, рефлексы, отмечает изменения в весе.
Ребенка обследуют: делают общий анализ крови и мочи, также всем новорожденным делают анализ крови на наличие пяти врожденных заболеваний (гипотиреоза, фенилкетонурии, галактоземии, муковисцидоза и адреногенитального синдрома). До выписки из роддома малышу делают прививки от гепатита В и прививку от туберкулеза (БЦЖ). И уже после этого детский врач решает, можно ли выписать ребенка домой.
Иногда выписка новорожденного задерживается, к этому могут привести следующие состояния:
- Потеря массы тела. В норме максимальная потеря веса наблюдается на 3–4-й день жизни и обычно не превышает 6–8% от первоначальной массы тела. Если потеря больше нормы, то необходимо найти ее причину и лишь потом выписывать ребенка. На это и уходит некоторое время.
- Выраженная желтуха новорожденных, например, при конфликте между группами и/или резус-факторами крови матери и плода (гемолитическая болезнь). Для лечения этой болезни проводится инфузионная терапия (внутривенное введение жидкостей), фототерапия, иногда даже заменное переливание крови. В такой ситуации ребенку придется задержаться в роддоме, пока его состояние не придет в норму.
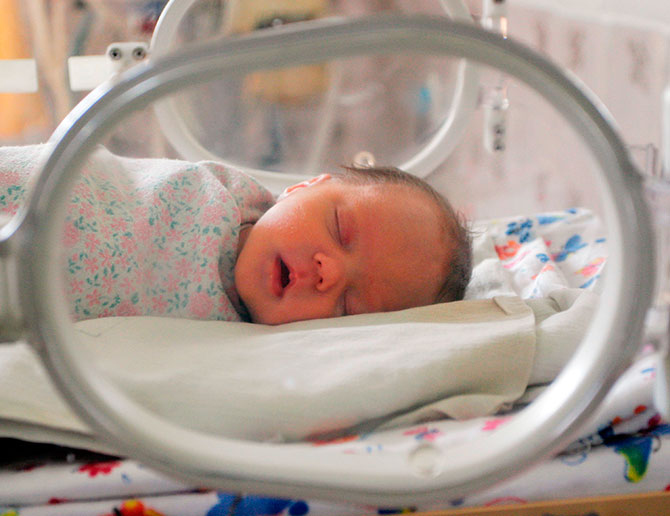
- Незрелые или недоношенные дети. Дети, родившиеся незрелыми или недоношенными, предрасположены к большим потерям в весе, потере тепла, часто им нужны специальные условия для жизни (инкубаторы или кувезы для выхаживания). Все это требует длительного наблюдения в родильном доме в отделении для выхаживания недоношенных или в отделении патологии новорожденных.
- Последствия внутриутробной гипоксии или гипоксии в родах. После кислородного голодания у ребенка могут быть какие-то нарушения нервной системы. Если признаки патологии (нарушение рефлексов, мышечного тонуса) появились в первые сутки после родов, малыша оставляют для лечения в отделении патологии новорожденных.
- Инфекционные заболевания. Любая инфекционная болезнь у новорожденного, будь то инфекция мочевых путей, кожная инфекция или цитомегаловирус, требуют курса антибактериальной или противовирусной терапии. Поэтому в такой ситуации выписка задерживается.
В заключение скажем, что большинство родов протекает благоприятно, так же проходит и послеродовой период и у женщины, и у ребенка. А значит, большинство мам и малышей все-таки выписываются из роддома без задержки — в первые три, максимум четыре-пять дней после родов.
источник
Роды прошли удачно, малыш появился на свет. Теперь настает черед различных проверок, которые покажут, болеет ребенок какими-либо заболеваниями или же с ним все в порядке. Обычно новорожденным в роддоме проводят стандартные процедуры и анализы, ставят прививки и делают обследования.
Анализы у новорожденных начинают брать уже тогда, когда он находится в родильном зале. Одним из первых таких анализов является определение группы крови малыша и его резус-фактора. Определяя эти значения, специалисты анализируют кровь из пуповины ребенка. Так же эту кровь могут взять для дополнительного обследования, в том случае, если малыш находится в группе риска из-за заболеваний родителей.
Так же новорожденным в роддоме на начальных минутах жизни определяют физическое состояние, используя для этого шкалу «Апгар«. Для этого специалисты оценивают пять различных функций малыша:
- Частоту пульса;
- Дыхательные движения;
- Мышечный тонус;
- Цвет кожи;
- Состояние врожденных рефлексов.
Если малыш получил 7 и более баллов, то его признают здоровым и отправляют вместе с мамой в палату.
Кроме того, новорожденным в роддоме капают на слизистую глаз антибактериальный раствор, чтобы предотвратить развитие инфекции глаз. Все дело в опасности микрофлоры родовых путей, по которым прошел ребенок. Если у матери имеется какая-либо инфекция, даже в незначительной степени, есть высокий риск заражения ребенка.
Обрабатывают не только слизистую глаз, но и слизистую половых органов у девочек из-за того же риска заражения.
Новорожденным в роддоме так же берут анализ крови из пятки, эта обязательная процедура нужна для проведения скрининга. Все дело во врожденных заболеваниях, которые не являются такой уж редкостью, но проявляются они далеко не сразу после рождения. Однако анализ крови из пятки показывает наличие таких тяжелых заболеваний, как гипотиреоз и фенилкетонурия, и позволяет заняться лечением задолго до их внешних проявлений.
Ответ на вопрос, почему берут анализ крови из пятки, а не из вены или пальца, довольно прост. Забирать кровь из вены у недавно рожденных детей очень тяжело, прежде всего, для самого ребенка, так как приходится не один раз нащупывать тоненький сосуд. Из пальца же при таком маленьком росте и весе не получится взять достаточное количество крови, поэтому пятка – наиболее подходящее место для забора крови на анализ у новорожденных.
Скрининг включает в себя проведение двух одновременных исследований:
- Поиск в биологическом материале специфического тиреотропного гормона или ТТГ. В том случае, когда у ребенка присутствует врожденный гипотиреоз, то такой гормон будет находиться в организме в очень большом количестве.
- Поиск в биологическом материале фенилаланина, так же присутствующего в организме в очень больших объемах при врожденной фенилкетонурии.
При нормально прошедших родах, и оценке ребенка более 7 баллов по шкале «Апгар», анализ крови из пятки берется на третий день жизни малыша. Если же роды были патологическими, ранними или оценка оказалась ниже 7 баллов по шкале «Апгар», то скрининг проводится на первой – второй неделе после появления ребенка на свет.
Суть анализа крови из пятки состоит в нанесении полученного материала на специальный бланк, который пересылается для анализирования в скрининг-лабораторию. Педиатр должен сделать пометку о проведенном скрининге в карте малыша, которую после выписки перешлют в поликлинику по месту жительства.
Результат анализа крови из пятки чаще всего оказывается отрицательным, когда у обследованного ребенка нет проблем с врожденными заболеваниями. В этом случае лаборатория не сообщает результат, то есть не передает эти данные участковому педиатру. Если же скрининг дал положительный ответ по одному или сразу двум направлениям исследования, то есть у ребенка оказалось врожденное заболевание, скрининг-лаборатория сразу же ставит об этом в известность педиатра, который наблюдает малыша.
Стоит помнить, что если роды прошли вне стен родильного отделения, то ребенок не получил необходимую медицинскую помощь и обследование, которые проводятся новорожденным в роддоме. В этом случае риск пропустить начало серьезной болезни очень велик, поэтому необходимо обратиться к специалистам и сделать необходимые процедуры.
Гипотиреозом называется снижение нормальной работоспособности щитовидной железы. Врожденный гипотиреоз опасен тем, что малыш не может полноценно развиваться как в период внутриутробного развития, так и после рождения. Особенно нормальная работоспособность щитовидной железы нужна для правильного созревания ЦНС.
В том случае, когда щитовидка не может обеспечить адекватное насыщение организма гормонами, то развитие различных отделов головного мозга замедляется, что негативно сказывается на психическом здоровье ребенка. Так же такое развитие патологии провоцирует рост различных болезней по неврологической части.
Если получен положительный ответ на проведенный скрининг, то проводят более глубокие анализы у новорожденных:
- Консультация и наблюдение эндокринолога;
- Выявление процентного содержания гормонов щитовидки;
- Обследование железы путем рентгенографии;
- УЗИ щитовидной железы.
Необходимо обнаружить и начать лечить это тяжелую патологию на ранних сроках, это обеспечит ребенку адекватное развитие и поможет избежать проблем со здоровьем в будущем.
Чтобы поддерживать организм, используют медикаменты, в которых содержатся подходящие дозировки гормонов щитовидной железы. Еще одним важным моментом полноценного лечения малыша является рекомендация нормального кормления грудью. Грудное молоко дает ребенку восполнить недостающие гормоны, которые содержатся в нем в достаточном количестве.
Наличие у ребенка врожденной фенилкетонурии является прогнозом для тяжелой умственной неполноценности. Прежде всего, фенилкетонурия – это наследственное заболевание, которое означает серьезное нарушение обменных процессов в организме. Поэтому подозрение на это заболевание появляется уже на этапе вынашивания беременности, если у родителей или ближайших родственников наблюдается подобное явление.
Причиной столь тяжелой болезни становится малое количество специфического фермента, а именно – фенилаланин-гидроксилазы. Это вещество является связующим звеном между различными аминокислотами. Недостаток его тормозит переход фенилаланина в тирозин, который так же является важным элементов полноценного организма.
Так как фенилаланин не переходит в другое состояние, его объемы в крови начинают резко увеличиваться. Такая патология означает токсическое поражение ЦНС, которое означает нарушение деятельности головного мозга. Результатом такого процесса является снижение умственного развития ребенка.
Такие грозные последствия и включили двойной скрининг в необходимые анализы у новорожденных. Если появились подозрения на фенилкетонурию, то после выписки малыша продолжают обследовать. Анализы у новорожденных вне роддома на выявление фенилаланина включают в себя исследование крови и мочи.
Прививки новорожденным в роддоме начинают делать уже на вторые сутки после родов. Педиатр ежедневно осматривает малыша, меряет температуру и в случае нормального самочувствия разрешает вакцинировать ребенка. Прививки новорожденным делаются бесплатно, согласно нормам прививочного календаря, который разрабатывался в Министерстве Здравоохранения.
Прививка от туберкулеза становится самой первой для малыша. Ее рекомендуют ставить на вторые сутки после рождения здоровому малышу. Если ребенок слаб, болен, недоношенный, то обязательные прививки новорожденным переносятся до нормализации его состояния.
БЦЖ ставится в левую руку выше локтя, методом подкожного введения. На месте инъекции остается небольшое пятнышко, которое может немного видоизменяться, сигнализирую о проходящих в организме процессах выработки иммунитета.
Как и у любых других прививок новорожденным, у БЦЖ имеются свои противопоказания:
- Внутриутробное повреждение центральной нервной системы;
- Инфекционные поражения;
- Наличие врожденного иммунодефицита;
- Некоторые патологии крови.
Чаще всего БЦЖ, как прививка новорожденному, не имеет последствий и осложнений. Однако в некоторых случаях все-таки наблюдается повышенная реакция детского организма. Это означает, что иммунитет малыша ослаблен, и доза вакцины оказалось для него высокой. Очень редко негативная реакция организма появляется из-за неправильно проведенной вакцинации.
В обязательные прививки новорожденным включена так же вакцина от гепатита В. Гепатит В очень серьезное заболевание и, лучше всего, сделать профилактическую прививку малышу, чтобы избежать негативных последствий.
Прививку новорожденному от гепатита В ставят в бедро, делают это на пятый день жизни малыша. Чаще всего это является днем выписки младенца. Однако существует исключение – при врожденном гепатите такую вакцинацию проводят не позже, чем через 12 часов после родов. Такое явление происходит тогда, когда зараженная мать передает гепатит младенцу, чаще всего это происходит при прохождении через родовые пути.
Прививку новорожденному малышу, который появился на свет недоношенным, не делают, пока вес ребенка не достигнет двух килограммов.
Имеются противопоказания для вакцинации:
- Нарушение работы центральной нервной системы;
- Инфекционные и гнойно-септические поражения организма ребенка;
- Гемолитическая болезнь крови.
Иногда родители не хотят делать прививки новорожденным. По закону, они имеют на это полное право, поскольку вакцинация проводится только с их письменного согласия. Перед тем, как принять такое решение, педиатр должен рассказать о последствиях такого решения и объяснить, для чего нужны эти прививки новорожденному и от каких болезней они его могут уберечь.
В случае если родители все-таки желают отказаться от вакцинации, они пишут заявление об этом в двух экземплярах, где подтверждают, что предупреждены о последствиях и несут ответственность за принятое решение об отказе от прививок новорожденному. Один экземпляр данного заявления остается в роддоме, а второе выдают на руки родителям.
В том случае, если мама или папа малыша все-таки захотят сделать прививки новорожденному ребенку, то они могут обратиться с соответствующим заявлением в участковую поликлинику.
Новорожденным в роддоме назначаются еще и дополнительные обследования. Одним из таких обследований, которое проводится абсолютно всем малышам, является аудиологический скрининг. Это выявление нарушений функции слуха малыша на ранних сроках, позволяющее начать необходимое лечение как можно раньше.
Суть процедуры данного скрининга у новорожденных в роддоме заключается в использование специальной аппаратуры, которая направляет звуковые волны в слуховой проход малыша и фиксирует их отражение.
Это безболезненная манипуляция, которая, однако, требует соблюдения некоторых условий:
- В кабинете или палате, где проводится обследование, должно быть тихо;
- Малыш не должен плакать или капризничать, это исказит результаты теста;
- Ребенку нужно лежать неподвижно в течение одной – двух минут, пока аппарат анализирует данные.
Аудиологический скрининг проводится новорожденным в роддоме на четвертые сутки их жизни. Такая манипуляция помогает определить наличие нарушения слуха, в таком случае специалисты рекомендуют пройти углубленную диагностику.
Дополнительным назначением, которое рекомендуется делать новорожденным в роддоме, является инъекция витамина К (Викасола). Раньше такая инъекция была рекомендована всем новорожденным в роддоме, однако современная медицина старается не перегружать детский организм без необходимости.
Инъекция витамина К рекомендована:
- Детям с кислородным голоданием в родовом периоде;
- Детям с гипоксией во время перинатального и родового периода;
- Недоношенные дети;
- Дети с небольшим весом.
Чтобы определить, нужно ли назначать новорожденному в роддоме инъекцию витамина К, педиатр изучает записи о течении беременности, проводит обследование малыша и оценку тяжести родового периода.
В принципе, опытные специалисты все-таки рекомендуют сделать такую инъекцию новорожденному в роддоме, чтобы избежать негативных последствий. Дело в том, что недостаточное количество этого витамина может привести за собой развитие геморрагической болезни из-за не выявленного кровотечения.
Другие анализы у новорожденных назначаются так же в качестве дополнительных мер обследования. Новорожденным в роддоме как правило, исследуют пяточную кровь, однако при наличии особых показателей назначается исследование венозной крови. Одним таким показателем является желтуха новорожденных.
Физиологическую форму такого заболевания называют довольно частым явлением и без особой надобности новорожденным в роддоме не назначают специального лечения. Для того чтобы физиологическая желтуха прошла, специалисты рекомендуют наладить адекватное кормление грудью, а при недостатке молока дополнительно давать ребенку воду из бутылочки. Это нужно делать для быстрого и естественного выведения билирубина из организма ребенка.
Иногда новорожденному в роддоме показано облучение ультрафиолетовой лампой, которая поможет скорейшей трансформации билирубина и его выведению. Находиться под такой лампой малыш должен несколько часов (такая процедура заменяет прогулку по улице и яркое солнце). Чтобы ультрафиолетовая лампа оказала положительное воздействие, ребенка нужно раздеть, свет направляют на животик. Для безопасности над головкой малыша необходимо положить пеленку, которая своей тенью защитит его глаза.
Однако не всякая форма желтухи является безопасной. Иногда, в том случае, когда имеется резус-конфликт, у новорожденного в роддоме начинает развиваться такое тяжелое заболевание, как гемолитическая болезнь. Для предотвращения этого развития анализы у новорожденных включают себя обязательный забор крови из пуповины у малышей, чья мама имеет резус-фактор с отрицательным значением. Исследование полученной крови поможет оценить риски.
В том случае, когда желтуха предполагает негативное развитие, врач назначает забор анализов у новорожденного
из вены. Полученный биологический материал тщательно исследуют и выясняют, какой количество билирубина в ней находится. Так же специалисты определяют форму билирубина, которая может быть опасна для здоровья малыша.
После проведенных исследований, которые делаются очень быстро, врач назначает соответствующее лечение. Если вовремя не предпринять адекватные меры, то жизнь ребенка окажется в опасности.
В современном роддоме проводятся исследования, которые призваны найти нарушения в организме ребенка задолго до того, как они начнут оказывать негативное действие на здоровье малыша. Все манипуляции и процедуры рекомендованы Министерством Здравоохранения, их действие на организм ребенка тщательно изучено. Поэтому не рекомендуется без особых на то обстоятельств отказываться от их проведения. Отказ от обследования малыша полностью ложится на плечи родителей, которые несут за это ответственность.
Что касается профилактических прививок, то в современном обществе принято сомневаться в их целесообразности. Однако на протяжении многих лет вакцинация спасла множество жизней, избавила от последствий и осложнений серьезных заболеваний. Рекомендуется тщательно взвешивать все доводы и думать о здоровье своего ребенка.
источник
В конце вашего пребывания в родильном доме вам и вашему малышу предстоит пройти медицинский осмотр, который проводится с целью проверить, достаточно ли вы здоровы для возвращения домой.
Клинический осмотр и назначение медикаментов. В день выписки из родильного дома к вам придет акушерка, чтобы проверить ваше состояние. Сначала она проведет полный клинический осмотр. Прежде всего она проверит, насколько сократилась ваша матка. Через несколько дней после родов матка должна достаточно уменьшиться и располагаться на половине расстояния между пупком и лобковой областью. Кровяные выделения не должны быть обильными (меньше, чем при менструации), а также не иметь неприятного запаха (обратное указывает на инфекцию матки, или эндометрит).
Затем акушерка осмотрит вашу промежность, если у вас были разрывы или вам делалась эпизиотомия, чтобы проверить, хорошо ли зарастают швы. Некоторые врачи используют рассасывающиеся нити, которые исчезают сами через 8-10 дней; в ином случае акушерка снимет швы. Она также осмотрит вашу грудь, если вы кормите ребенка.
Потом акушерка назначит противозачаточные средства, предварительно задав вам несколько вопросов, чтобы подобрать наиболее подходящий для вас метод контрацепции (в зависимости от возраста, прежних беременностей, кормления грудью и т. д.). Если вы кормите ребенка грудью, противозачаточные таблетки стоит заменить местной контрацепцией (например, презервативами). При искусственном кормлении — оральную контрацепцию можно применять через 2-3 недели после родов, и желательно принимать таблетки с прогестогеном. В случае кесарева сечения вам предстоит продолжать лечение антикоагулирующими средствами. Через 2 месяца после родов вы можете посещать сеансы гимнастики для восстановления мышц промежности.
Когда посещать врача? Вы должны прийти на прием к своему гинекологу через 6-8 недель после родов. Врач осмотрит вас и подведет итоги о течении вашей беременности и родов.
Выписка из родильного дома. Выписаться из роддома можно уже на 5-е сутки, если не было осложнений; если было кесарево сечения, то на 8-9-е сутки. Но иногда можно уйти и раньше.
Для выписки из родильного дома на 3-й день после родов естественным путем требуется ваше согласие, а также соблюдение следующих условий: состояние вашего здоровья и здоровья вашего ребенка должно быть удовлетворительным; если вы кормите грудью, то кормление должно происходить нормально; вы должны быть обеспечены помощью на дому и т. д. В любом случае за вами и вашим ребенком будет наблюдать акушерка (которой передадут вашу историю родов), посещая вас на дому в течение нескольких дней.
Непосредственно перед выпиской из родильного дома вашего ребенка осмотрит педиатр. Осмотр будет происходить в вашем присутствии, и вы сможете задать врачу все интересующие вас вопросы и попросить у него совета. Важно сообщить ему о наличии в семье случаев определенных заболеваний (например, таких, как аллергия).
Педиатр должен убедиться в том, что потеря веса ребенка в первые дни не превышает 10% (если, например, ваш ребенок при рождении весил 3 кг, то при выписке он должен весить не менее 2,7 кг). Если вы кормите ребенка грудью, педиатр должен проверить, нормально ли проходит кормление, и не возникает ли у вас каких-либо затруднений.
При обнаружении у ребенка физиологической желтухи (встречающейся у одного ребенка из четырех), педиатр должен убедиться в том, что она спадает. Медицинский осмотр перед выпиской также имеет целью выявление любых физических и неврологических аномалий.
В конце приема педиатр запишет все свои наблюдения в медицинскую книжку вашего ребенка и выпишет справку, которую вам предстоит отправить в кассу по выплате семейных пособий.
- Этот документ выдается матери в день рождения ребенка. Врачи будут оставлять в нем записи после каждого обязательного осмотра и обследования ребенка.
- К медицинской книжке следует относиться бережно (она рассчитана на несколько лет; вы должны приносить ее на каждый врачебный прием. Отправляя ребенка на несколько дней к родственникам или другим близким людям, не забудьте приложить медицинскую книжку к его личным вещам.
- В медицинской книжке регулярно ведутся записи об изменениях веса и роста ребенка, о его психомоторном развитии, питании и т. д. Также вписываются перенесенные ребенком заболевания, результаты врачебных осмотров и назначенное лечение. При каждой вакцинации в медицинской книжке записывают дату прививки и информацию об используемой вакцине (серийный номер, срок годности и др.).
- что такое роднички?
- Кости черепа новорожденного соединены еще неплотно; между ними имеются перепончатые участки, которые называются родничками.
- У ребенка есть два родничка, которые выглядят по-разному:
- Малый (задний) родничок расположен на затылке и нащупывается не всегда;
- Большой (передний) родничок находится в передней части головы, в области макушки, и имеет ромбовидную форму. Вы можете пронаблюдать, что, когда малыш плачет, его родничок набухает, а в спокойном состоянии становится незаметным.
- Не пугайтесь: мембрана родничков прочная. Роднички постепенно окостеневают, в период от 6 до 24 месяцев.
Чтобы убедиться в том, что ребенок готов к выписке из родильного дома, педиатр приступает к осмотру, сопоставляя его результаты с результатами осмотра после рождения и дополняя их.
В первые дни после рождения на коже ребенка может появиться небольшое раздражение в виде сыпи или пятен; часто оно не имеет последствий и проходит через несколько дней. При необходимости педиатр даст вам рекомендации. После исчезновения первородной смазки кожа младенца шелушится, особенно в области стоп и кистей рук. Милиум, небольшие высыпания белых угрей на крыльях носа и подбородке, проходит за несколько дней. Ангиомы, красные пятна, локализующиеся на затылке и веках, сохраняются дольше, но лечения не требуют.
Физиологическая желтуха, которая вызывает желтоватый оттенок глазного белка и кожи, должна постепенно спадать, начиная с пятого дня. Если улучшения не происходит, ребенку может быть назначено лечение фототерапией.
Во время осмотра педиатр ощупывает разные части тела ребенка, обращая особое внимание на его роднички и возможные деформации черепа, живот, половые органы (расположение яичек и состояние крайней плоти у мальчиков; вульву и малые половые губы у девочек), а также на ключицы (при травме плеча, которая иногда происходит при родах).
Педиатр проверяет положение конечностей и стоп на предмет обнаружения возможных аномалий, связанных с положением эмбриона в утробе матери. Врач также может обнаружить или заподозрить вывих бедра; в случае подозрения он назначит эхографическое исследование.
Врачи иногда обнаруживают небольшие шумы в сердце, которые чаще всего проходят через несколько недель. Однако прослушивание не всегда позволяет исключить на данном этапе аномалии сердца, но к счастью, эти проблемы случаются крайне редко.
Он состоит из оценки мышечного тонуса: в течение первых недель жизни у ребенка бывает повышенный тонус мышц: если, например, его руки и ноги с трудом полностью разгибаются или если его пальцы всегда сжаты в кулак. Чтобы убедиться, что все в норме, педиатр по-разному проверяет конечности ребенка, приподнимает его в положение сидя, наблюдая за положением его головы, и т. д. Наконец, он проверяет первичные рефлексы новорожденного, такие, как автоматическая ходьба.
источник
Какие анализы сдают при выписке из роддома. На какой день выписывают из роддома? Выписывают ли из роддома с желтушкой
Когда, наконец, долгожданный ребенок появился на свет, новоиспеченная мама с нетерпением ждет момента, когда она сможет отправиться вместе с малышом домой. Чтобы выписка из роддома прошла без задержки и суматохи, к ней необходимо подготовиться заранее. Еще до родов следует узнать, какие вещи понадобятся при выписке, какие документы будут выданы, и как, собственно, проходит сама процедура.
Если роды были естественными и прошли без осложнений, малыш и его мама могут быть выписаны домой на третий день. Если же роды были сложными, или ребенок появился на свет с помощью кесарева сечения, срок пребывания в роддоме увеличивается до 5 – 9 суток. Решение о выписке принимают акушер-гинеколог и неонатолог (педиатр, занимающийся новорожденными).
Показаниями к выписке матери служат:
- Удовлетворительное общее состояние;
- Сокращение матки, соответствующее норме;
- Нормальные анализы мочи и крови;
- Отсутствие патологических выделений, свидетельствующих о воспалительном процессе;
- Результаты УЗИ, подтверждающие, что в матке нет кровяных сгустков или оставшейся части плаценты.
В случае, если у роженицы обнаружены какие-либо осложнения: плохо заживают швы на промежности, влагалище, шейке матки, шов после кесарева сечения, из-за значительной кровопотери снижен уровень гемоглобина, или же имеются признаки воспалительного процесса, она остается в стационаре до полного выздоровления.
Новорожденного перед выпиской из роддома также тщательно обследуют: проводят стандартные анализы мочи и крови, а также анализы на врожденные заболевания: гипотиреоз, муковисцидоз, галактоземию, фенилкетонурию, и адреногенитальный синдром. Неонатолог оценивает состояние пуповинного остатка и кожи ребенка, мышечный тонус и изменения веса. Если у новорожденного все в порядке, у него хорошее самочувствие и нормальная температура, он получил прививки от туберкулеза и гепатита В, его выписывают.
Противопоказаниями к выписке ребенка служат:
- Инфекционные заболевания;
- Потеря массы тела, превышающая 6–8% от начальной;
- Желтуха новорожденных в выраженной форме (когда она сопровождается изменением цвета кала и мочи, рвотой);
- Диагноз – незрелый или недоношенный ребенок;
- Нарушения, возникшие в результате внутриутробной гипоксии.
Бывает, что маму и ее малыша выписывают из роддома не одновременно. В случае, когда ребенок выписан, а мать – нет, малыш остается вместе с мамой. Если же ситуация обратная, и выписывают только мать, ребенка до его полного выздоровления оставляют в отделении для новорожденных.
- Медицинская справка о рождении ребенка, на основании которой в ЗАГСе будет выдан первый официальный документ малыша — свидетельство о рождении.
- Обменная карта роженицы, которая передается в женскую консультацию. В этом документе содержится информация о течении родов и послеродового периода.
- Обменная карта ребенка, которая станет частью общей амбулаторной карты ребенка в детской поликлинике. В нее заносятся сведения о новорожденном – вес, рост, группа крови, оценка общего состояния при выписке, данные о вакцинации и другие.
- Родовый сертификат, который беременная женщина сдала в роддом при поступлении. При выписке возвращается два талона этого сертификата. Они передаются в детскую поликлинику, где ребенок будет проходить бесплатные медицинские обследования до 1 года.
- В случае осложненных родов матери выдается больничный лист, за счет которого продлевается ее декретный отпуск.
В день выписки из роддома и роженицу, и новорожденного осматривают врачи, проводятся последние анализы крови и мочи, замеряется артериальное давление и температура тела. Если получено «добро» и от детского доктора, и от гинеколога, новоиспеченной маме оформляют и выдают на руки документы на выписку. Эта процедура занимает около получаса.
Затем маму приглашают на лекцию, где расскажут, как правильно ухаживать за малышом. После лекции ее вместе с ребенком провожают в комнату для переодевания. Верхнюю одежду и обувь забирают из гардероба, все остальные вещи, необходимые для новорожденного и матери, передают родственники. Не забудьте заранее сказать родным, какую одежду для Вас они должны принести – в этот замечательный день Вам захочется выглядеть особенно красивой.
В наше время новорожденного малыша не пеленают, а сразу одевают «по-взрослому» – в кофточки, штанишки и комбинезончики. В стандартный детский набор, который потребуется новорожденному при выписке из роддома, входит:
- распашонка;
- кофточка;
- трикотажные ползунки или боди с комбинезоном;
- пинетки или носочки;
- тонкая шапочка-чепчик, хорошо закрывающая ушки (весной, осенью и зимой поверх нее надевается теплая вязаная шапочка);
- одноразовый подгузник (размер выбирается в зависимости от веса малыша);
- верхняя одежда – комбинезон или одеяло-конверт.
В числе наиболее желанных подарков — одежда для малыша (костюмчик на вырост, комбинезон, комплект ползунков или боди). Далее по степени популярности идут кроватка, манеж, ванночка, автолюлька, а также приспособления и устройства, полезные для семьи с маленьким ребенком: термос или термосумка для бутылочек, радионяня, прикроватный ночничок, ортопедическая подушка для кормления, май-слинг или слинг-рюкзак. Никогда не окажется лишним такой универсальный подарок, как большая упаковка подгузников.
А вот с детской посудой, косметикой для грудничков, игрушками и погремушками следует быть осторожными. Детская косметика должна быть только натуральной, посуда для грудничков может быть керамической, пластиковой или стеклянной, и выдерживать обработку кипятком. Игрушки должны быть сделаны из безопасного материала — гипоаллергенного пластика, дерева или натуральных тканей, покупать их лучше в специализированных магазинах, где вся продукция имеет сертификат качества.
Судя по опросам, которые проводились среди женщин, отличным подарком к выписке из родильного дома многие из них считают сертификат в специализированный магазин «Все для малышей», где родители сами смогут выбрать для своего ребенка необходимые вещи.
После появления крохи на свет мамочку волнует много вопросов. Один из них звучит следующим образом: «На какой день выписывают из роддома?» Ответ на него вы получите после прочтения статьи. Также сможете выяснить основные условия выписки ребенка и его мамы.
Если спросить об этом гинекологов, неонатологов и акушеров, то они не смогут сразу ответить. Мама и малыш должны находиться в стенах родильного отделения до тех пор, пока не станут себя хорошо чувствовать. Многое зависит от того, на каком сроке родился ребенок. Также самочувствие мамы после родоразрешения играет немаловажную роль. Обязательно учитывают состояние крохи, его вес и рост.
Стоит напомнить, что иногда возникают осложнения уже после родов. В этом случае мама и малыш вынуждены оставаться в больнице дольше, чем это было запланировано. Когда ребенок теряет вес слишком сильно, медики также оставляют его под тщательным наблюдением. Выясним, на какой день выписывают из роддома в разных ситуациях.
Женщина в роддоме после появления малыша без патологий и осложнений остается около трех суток. Именно этот отрезок времени требуется врачам для оценки состояния роженицы.
За трое суток детородный орган сокращается практически вдвое. Перед выпиской женщина обязательно проходит обследование. Оно включает в себя гинекологический осмотр и ультразвуковую диагностику. Если все идет как надо, то ни роженицу, ни малыша не задерживают в стенах медицинского учреждения.
В праздники и в выходные выписывают из роддома или нет? Ответ на этот вопрос не может быть однозначным. Решение принимается на усмотрение руководителя родильного отделения. В большинстве организаций выписка рожениц не производится в праздники и выходные. Однако бывают и исключения.
Довольно часто при большом потоке рожениц в медицинских учреждениях осуществляются внеплановые выписки. В этом случае мама и малыш могут покинуть палату выходные или праздничные дни. В другой же ситуации роженица и ребенок остаются в больнице большее время. Так, если роды произошли в четверг, то выпишут мамочку не в субботу, а только в понедельник. В итоге женщина проводит в стенах родильного отделения 5 суток.
Через сколько выписывают из роддома после кесарева? Данная операция проводится под наркозом. Анестезия может быть общей или эпидуральной. После введения подобных веществ за пациенткой необходим контроль. Также немаловажную роль играет и наложение швов. Во время кесарева сечения хирурги рассекают стенку брюшины и матки, после чего извлекают плод. Далее производится туалет брюшной полости и ушивание рубцов.
После такого вмешательства женщина восстанавливается гораздо дольше, чем после естественных родов. В первые трое суток новоиспеченной мамочке очень тяжело и больно ходить. Что уж можно говорить об уходе за младенцем. Именно поэтому после кесарева сечения выписка производится лишь на 7-10 сутки. При этом должно соблюдаться условие того, чтобы не возникло осложнений, а ребенок родился здоровым.
На какой день выписывают из роддома, если во время родов женщине были наложены швы? Иногда бывает так, что в процессе потуг роженица ведет себя неправильно. Это становится причиной того, что слизистые оболочки, кожа и мышцы разрываются. Наиболее часто возникают рассечения промежности. Иногда врачи проводят эпизиотомию, во время которой ножницами разрезаются мягкие ткани. Это необходимо для более легкого прохождения ребенка по родовым путям. Также при потугах может порваться шейка матки. Особенно часто с этим сталкиваются женщины после лечения эрозии и некоторых воспалительных заболеваний. При таких обстоятельствах обязательно накладываются швы.
После таких сложных родов женщине в течение нескольких недель не разрешается сидеть на твердой поверхности. Также запрещается поднимать тяжести и напрягаться. Обязательно нужно обрабатывать раны и наложенные швы. Если ушивание производилось не саморассасывающимся материалом, то нитки должны быть извлечены через 10-14 дней. При таких условиях мама и малыш будут оставаться в ровно столько, сколько будет проходить восстановление организма роженицы. В среднем этот период составляет от 5 до 15 суток.
В роддоме после родов у женщины могут возникнуть некоторые осложнения. При этом само родоразрешение происходило благополучно, а малыш здоров. В таких ситуациях новоиспеченная мамочка со своим крохой должны оставаться под наблюдением врача от 7 до 10 суток.
К поздним осложнениям можно отнести обнаружение остатков плодных оболочек в полости детородного органа, раннее сужение просвета шейки матки, расхождение швов и кровотечение. Зачастую осложнение обнаруживается при плановом осмотре или ультразвуковом исследовании. Иногда оно выражается в плохих анализах. Часто роженицы сталкиваются с анемией и присоединением бактериальной инфекции, которая могла быть занесена во время родоразрешения. В каждом случае принимаются необходимые меры коррекции. После этого обязательно оценивают состояние новоиспеченной мамочки. При положительной динамике выписка происходит в ближайшие дни.
Как вы знаете, на срок выписки из родильного отделения влияет не только состояние мамы. Также оценивается и здоровье малыша. Если кроха родился задолго до положенного срока, то его могут оставить под наблюдением на долгое время. Так, иногда малышам приходится проводить в стенах отделения до нескольких месяцев. При этом мамочка покидает больницу в вышеописанные сроки.
Когда ребенок рождается в положенный срок, врачи обязательно смотрят на его рост, вес, рефлексы, оценку по шкале Апгар. Также учитываются врожденные патологии и возникшие последствия. В зависимости от всего этого, ребенка могут выписать уже на третьи сутки или же оставить под наблюдением на несколько дней (недель).
С каким весом выписывают ребенка из роддома? Если малыш появился в срок, то вес не играет особой роли. Выписать могут даже новорожденного массой 2 килограмма. Однако при этом должно учитываться одно условие.
В первые дни после рождения ребенок теряет вес. Все из-за того, что у него постепенно проходит отек, а также выделяется первородный кал. Снижение веса не должно превышать 7 процентов от первоначальной массы тела. Так, детки, которые родились с весом в 2,5 килограмма, могут быть выписаны с массой не менее 2300 грамм. Когда же кроха при родах весит 4 килограмма, его вес на момент выписки не должен быть менее 3700 грамм. При соблюдении этих условий отправиться домой малыш может уже на третьи сутки.
Обязательно неонатологи и неврологи оценивают перед выпиской здоровье ребенка. Кроха должен уметь хорошо сосать грудь или бутылочку. При отсутствии этого рефлекса малыша и оставляют под присмотром на неопределенное время.
Большую роль в определении времени выписки играет оценка по шкале Апгар. Деткам с низкими баллами приходится находиться в стенах отделения до одной недели.
Выписывают ли из роддома с желтушкой? Этот вопрос волнует многих мамочек. Зачастую младенцы начинают немного желтеть через несколько дней после появления на свет. При этом такое проявление может носить физиологический или патологический характер. После проявления таких симптомов малыша обязательно обследуют на предмет болезни.
При физиологической форме желтушки ребенка выписывают из роддома вместе с мамой. Однако новоиспеченные родители должны внимательно следить за состоянием крохи. Физиологическая желтушка проходит самостоятельно примерно через две недели.
Когда речь идет о патологической форме, отмечается увеличение печени и селезенки. Часто с этим сталкиваются малыши и мамы с резус-конфликтом. В таких случаях крохе необходимо лечение. Заключается оно в применении медикаментов. Также периодически очищается кровь новорожденного и назначаются сеансы ультрафиолетовых ламп. При таких обстоятельствах малыш должен находиться в стенах медицинского учреждения до полного выздоровления. Если новоиспеченная мамочка остается с ребенком, то их вполне могут перевести в педиатрическое или детское отделение.
Если изучить законодательство, то можно выяснить, что роженица вправе покинуть стены родильного дома сразу после появления на свет ребенка. При этом малыш будет находиться с ней.
Новоиспеченная мамочка может написать отказ от медицинских услуг. Женщина должна здраво осознавать свои действия и понимать, что вся ответственность с этого момента ложится на ее плечи. Стоит отметить, что забрать мамочка может только здорового ребенка с нормальными рефлексами. Если кроха не может самостоятельно дышать или кушать, то он останется в стенах родильного дома, несмотря на желание женщины.
Теперь вы знаете основные нюансы, которые врачи учитывают при выписке из родильного отделения. Помните, что у вас всегда есть права собственного выбора, вы можете покинуть родильный дом сразу. Однако медики настоятельно не рекомендуют этого делать. Оставайтесь под наблюдением врачей столько, сколько это требуется. В этом случае есть гарантия того, что с вами и ребенком все будет хорошо. Успехов вам!
Выписка из роддома – это замечательный момент, радость и улыбки близких людей, цветы. Но как только мама родит, уже на второй день безумно сильно хочет домой. Ну, так просто вас никуда не отпустят. Давайте разберемся, как же проходит выписка из роддома, что для этого надо и как подготовится к этому процессу. Кода вас выпишу, предположительно вам скажет ваш гинеколог, при этом уточнит, при условии, что «все будет хорошо».
Под «все будет хорошо » понимают, что малыш чувствует себя отлично, самостоятельно берет в рот грудь, нормальный , нет никаких травм, у мамы нет температура, нет осложнений, нормальное давление, в этом случае вас выпишут на 4-5 день. Обычно в роддоме при хорошем самочувствии ждут, когда у ребенка удалят пуповинный остаток и сделают прививку от гепатита В. Если же вам делали кесарево, то придется провести в роддоме от 7 до 10 дней, вам будут обрабатывать шов, и восстанавливать ваш организм с помощью уколов и лекарств. При нормальном течении родов, малыша приносят к матери уже спустя пару часов, если было кесарево, то приносят лишь спустя сутки, чтоб мама успела немного придти в себя.
После чего маму и малыша поселяю вместе, если в роддоме это предусмотрено, и до выписки они будут находиться вместе. За это время вы научитесь кормить его грудью, пеленать, ухаживать за кожей малыша. Именно эти дни первые общения будут очень важны для мамы и крохи. У вас есть время всему научиться, не стесняйтесь спрашивать медицинского персонала, что и как делать – они всегда дадут вам дельный совет и объяснят что и как. В этот период можете завести дневник. Где будите записывать, что и как происходит, как вел себя малыш, советы врачей – они вам очень пригодятся впервые недели после родов, когда приедете домой.
Ну, вот вчера к вам пришла ваша врач и сказала, что завтра вас выпишут. Не думайте, что с утра к вам придут и принесут вещи и укажут на дверь, выписка совершается обычно не раньше полудня. И так давайте подробнее остановимся на том, что как все происходит:
Утренний обход, вас осмотрит гинеколог прямо на месте, померяют давление и температуру и сообщат, когда вас выпишут;
— после завтрака вы идете на кресло к гинекологу, более тщательный осмотр, он нужен для заключительной выписки;
— после очередного осмотра мамы, пришла очередь и для малыша, осматривают кожный покров, пуповину, взвешивают, измеряют, берут анализы крови. Анализы будут все готовы через пару часов, если вам ничего не сказали, значит все в порядке;
— ближе к 12 часам вас пригласят на лекцию, где подробно будут рассказывать, как ухаживать за малышом, как пеленать, купать и др. Как можно больше задавайте вопросы, чтобы получить профессиональную консультацию врачей. Не забудьте взять с собой блокнот, где сможете сделать для себя заметки. Во время лекции попросите присмотреть за малышом свою соседку по палате или медперсонал;
— как только вы пообедаете, вам назовут точное время выписки, которое вы сообщаете своим родственником.
После осмотра врача вы должны будите получить документы: выписку и заключение о состоянии здоровья, ее вы предъявите потом гинекологу в женской консультации; справку о рождении и выписку малыша, справку вы предъявите в собес или на работу, для получения единовременного пособия (сумма пособия составляет в 2011 году 11703 рубля 13 копеек). Когда будите забирать документы, спросите, как будет проходить процесс постановки малыша на учет в детскую поликлинику. В идеале в этот же день данные из роддома передаются в поликлинику, на второй день к вам домой должен придти врач педиатр.
Все документы вы собрали, остались считанные минуты до выхода из роддома и встречи с любимыми. Как нужно подготовиться к этому моменту? Перед тем как поехать в роддом приготовьте вещи. Которые вам нужны будут при выписке. Одежда, учтите, что особо отличаться фигурой после родов вы не будите, поэтому возьмите, из тех вещей, которые вы носили во время беременности. Не забудьте взять косметику, средство для укладки волос.
При выписке вы должны быть красивой. Заранее продумайте, во что вы оденете своего малыша, в соответствии со временем года, если вы не купили вещи заранее, то это придется сделать вашим родственникам. И продумайте вечер, т.к. друзья и родственники захотят провести с ваши время, и будут ждать приглашения в гости. Посиделки нужно отменить или чтобы они были не более 15-20 минут. В это день лучше, что вас окружали, лишь родны люди — папа и родители.
Вам натерпится узнать, как же будет происходить ваша первая встреча с родственниками? Во многих роддомах устраивают видео и фотосъемку и небольшое представление для гостей, абсолютно бесплатно. Заплатить вы можете лишь видеосъемку, которую тут же смонтируют за несколько минут. Конечно, вы можете отказаться от всего этого. Мы вам советуем приобрести видео, которое вы сможете смотреть и вновь пережить эти радостные моменты выписки и вхождения в новую жизнь.
И конечно после выписки не забудьте отблагодарить медперсонал, это уже вам решать, что это будет, цветы, деньги, шоколад, или коньяк. Наконец, теперь вы дома и предоставлены самой себе и вашему малышу. Любите, ухаживайте за ним ведь теперь счастье в ваших руках. Желаем Вам удачи!
Вернуться в оглавление раздела » «
Клинический осмотр и назначение медикаментов . В день выписки из родильного дома к вам придет акушерка, чтобы проверить ваше состояние. Сначала она проведет полный клинический осмотр. Прежде всего она проверит, насколько сократилась ваша матка. Через несколько дней после родов матка должна достаточно уменьшиться и располагаться на половине расстояния между пупком и лобковой областью. Кровяные выделения не должны быть обильными (меньше, чем при менструации), а также не иметь неприятного запаха (обратное указывает на инфекцию матки, или эндометрит).
Затем акушерка осмотрит вашу промежность, если у вас были разрывы или вам делалась эпизиотомия, чтобы проверить, хорошо ли зарастают швы. Некоторые врачи используют рассасывающиеся нити, которые исчезают сами через 8-10 дней; в ином случае акушерка снимет швы. Она также осмотрит вашу грудь, если вы кормите ребенка.
Потом акушерка назначит противозачаточные средства, предварительно задав вам несколько вопросов, чтобы подобрать наиболее подходящий для вас метод контрацепции (в зависимости от возраста, прежних беременностей, кормления грудью и т. д.). Если вы кормите ребенка грудью, противозачаточные таблетки стоит заменить местной контрацепцией (например, презервативами). При искусственном кормлении — оральную контрацепцию можно применять через 2-3 недели после родов, и желательно принимать таблетки с прогестогеном. В случае кесарева сечения вам предстоит продолжать лечение антикоагулирующими средствами. Через 2 месяца после родов вы можете посещать сеансы гимнастики для восстановления мышц промежности.
Когда посещать врача? Вы должны прийти на прием к своему гинекологу через 6-8 недель после родов. Врач осмотрит вас и подведет итоги о течении вашей беременности и родов.
Выписка из родильного дома . Выписаться из роддома можно уже на 5-е сутки, если не было осложнений; если было кесарево сечения, то на 8-9-е сутки. Но иногда можно уйти и раньше.
Для выписки из родильного дома на 3-й день после родов естественным путем требуется ваше согласие, а также соблюдение следующих условий: состояние вашего здоровья и здоровья вашего ребенка должно быть удовлетворительным; если вы кормите грудью, то кормление должно происходить нормально; вы должны быть обеспечены помощью на дому и т. д. В любом случае за вами и вашим ребенком будет наблюдать акушерка (которой передадут вашу историю родов), посещая вас на дому в течение нескольких дней.
Непосредственно перед выпиской из родильного дома вашего ребенка осмотрит педиатр. Осмотр будет происходить в вашем присутствии, и вы сможете задать врачу все интересующие вас вопросы и попросить у него совета. Важно сообщить ему о наличии в семье случаев определенных заболеваний (например, таких, как аллергия).
Педиатр должен убедиться в том, что потеря веса ребенка в первые дни не превышает 10% (если, например, ваш ребенок при рождении весил 3 кг, то при выписке он должен весить не менее 2,7 кг). Если вы кормите ребенка грудью, педиатр должен проверить, нормально ли проходит кормление, и не возникает ли у вас каких-либо затруднений.
При обнаружении у ребенка физиологической желтухи (встречающейся у одного ребенка из четырех), педиатр должен убедиться в том, что она спадает. Медицинский осмотр перед выпиской также имеет целью выявление любых физических и неврологических аномалий.
В конце приема педиатр запишет все свои наблюдения в медицинскую книжку вашего ребенка и выпишет справку, которую вам предстоит отправить в кассу по выплате семейных пособий.
- Этот документ выдается матери в день рождения ребенка. Врачи будут оставлять в нем записи после каждого обязательного осмотра и обследования ребенка.
- К медицинской книжке следует относиться бережно (она рассчитана на несколько лет; вы должны приносить ее на каждый врачебный прием. Отправляя ребенка на несколько дней к родственникам или другим близким людям, не забудьте приложить медицинскую книжку к его личным вещам.
- В медицинской книжке регулярно ведутся записи об изменениях веса и роста ребенка, о его психомоторном развитии, питании и т. д. Также вписываются перенесенные ребенком заболевания, результаты врачебных осмотров и назначенное лечение. При каждой вакцинации в медицинской книжке записывают дату прививки и информацию об используемой вакцине (серийный номер, срок годности и др.).
- что такое роднички?
- Кости черепа новорожденного соединены еще неплотно; между ними имеются перепончатые участки, которые называются родничками.
- У ребенка есть два родничка, которые выглядят по-разному:
- Малый (задний) родничок расположен на затылке и нащупывается не всегда;
- Большой (передний) родничок находится в передней части головы, в области макушки, и имеет ромбовидную форму. Вы можете пронаблюдать, что, когда малыш плачет, его родничок набухает, а в спокойном состоянии становится незаметным.
- Не пугайтесь: мембрана родничков прочная. Роднички постепенно окостеневают, в период от 6 до 24 месяцев.
Чтобы убедиться в том, что ребенок готов к выписке из родильного дома, педиатр приступает к осмотру, сопоставляя его результаты с результатами осмотра после рождения и дополняя их.
В первые дни после рождения на коже ребенка может появиться небольшое раздражение в виде сыпи или пятен; часто оно не имеет последствий и проходит через несколько дней. При необходимости педиатр даст вам рекомендации. После исчезновения первородной смазки кожа младенца шелушится, особенно в области стоп и кистей рук. Милиум, небольшие высыпания белых угрей на крыльях носа и подбородке, проходит за несколько дней. Ангиомы, красные пятна, локализующиеся на затылке и веках, сохраняются дольше, но лечения не требуют.
Физиологическая желтуха, которая вызывает желтоватый оттенок глазного белка и кожи, должна постепенно спадать, начиная с пятого дня. Если улучшения не происходит, ребенку может быть назначено лечение фототерапией.
Во время осмотра педиатр ощупывает разные части тела ребенка, обращая особое внимание на его роднички и возможные деформации черепа, живот, половые органы (расположение яичек и состояние крайней плоти у мальчиков; вульву и малые половые губы у девочек), а также на ключицы (при травме плеча, которая иногда происходит при родах).
Педиатр проверяет положение конечностей и стоп на предмет обнаружения возможных аномалий, связанных с положением эмбриона в утробе матери. Врач также может обнаружить или заподозрить вывих бедра; в случае подозрения он назначит эхографическое исследование.
Врачи иногда обнаруживают небольшие шумы в сердце, которые чаще всего проходят через несколько недель. Однако прослушивание не всегда позволяет исключить на данном этапе аномалии сердца, но к счастью, эти проблемы случаются крайне редко.
Он состоит из оценки мышечного тонуса: в течение первых недель жизни у ребенка бывает повышенный тонус мышц: если, например, его руки и ноги с трудом полностью разгибаются или если его пальцы всегда сжаты в кулак. Чтобы убедиться, что все в норме, педиатр по-разному проверяет конечности ребенка, приподнимает его в положение сидя, наблюдая за положением его головы, и т. д. Наконец, он проверяет первичные рефлексы новорожденного, такие, как автоматическая ходьба.
Возвращение из родильного дома — это всегда особенное событие. Роды остались позади, долгожданное чадо рядом, и счастливая мама уже мечтает скорее очутиться с ним в родных стенах. В эти дни молодую семью особенно волнует, на какой день выписывают из роддома. Каким должно быть самочувствие роженицы и ребенка, чтобы отправиться домой?
Сроки предстоящей выписки новоиспеченной мамы и ее малыша из родильного отделения, как правило, всегда зависят от трех главных факторов:
- способа, которым малыш появился на свет;
- развития осложнений после родов;
- состояния женщины и новорожденного.
Если женщина самостоятельно родила ребенка без осложнений и оперативного вмешательства, отправиться домой будет можно только после тщательного осмотра гинеколога. Именно этот доктор должен оценить состояние здоровья и установить:
- сокращается ли матка;
- отходят ли послеродовые выделения (лохии);
- нет ли уплотнений в груди, трещин или покраснения сосков;
- хорошо ли заживают швы (если таковые были наложены).
Прежде чем собираться домой, женщине также потребуется сдать анализы для общего исследования крови и мочи, чтобы исключить наличие каких-либо воспалительных процессов.
Малышу тоже необходимо некоторое время побыть под присмотром докторов. От состояния здоровья новорожденного напрямую зависит то, на какой день выписывают из роддома после родов. Основными критериями для быстрой выписки ребенка считаются такие показатели:
- отсутствие сыпи на слизистых и коже;
- прибавка в весе;
- отпавшая без воспалительного процесса пуповина;
- активное сосание груди и отсутствие срыгивания;
- мочеиспускание, соотносимое с числом кормлений;
- обязательная вакцинация и обследование.
Только если все перечисленные показатели в норме и педиатр считает малыша абсолютно здоровым, возможна выписка новорожденного из роддома. Обычно при отсутствии каких-либо осложнений у мамы и у ребенка отправиться домой можно уже на 3-4 день после родов.
Ответ на вопрос, на какой день выписывают из роддома, зависит еще и от этого обстоятельства. В большинстве медицинских учреждений выписка роженицы и ее малыша в праздничные дни не производится, однако иногда бывают и исключения. Решение это всегда принимается заведующим родильным отделением, и, если веских причин для задержки мамы и ребенка нет, они смогут отправиться домой и отметить двойной праздник.
С выходными дело обстоит несколько иначе. В ситуации, когда в родильный дом поступает большой поток рожениц, руководитель может назначить внеплановые выписки на субботу и воскресенье. Если же проблем с местами нет, молодая мама и малыш будут вынуждены дождаться первого рабочего дня.
Кесарево сечение представляет собой серьезную операцию под наркозом. После такого вмешательства молодых мамочек выписывают немного позже, и здесь все будет зависеть только от того, как быстро произойдет первый этап восстановления женского организма.
Согласно правилам, роженица после операции должна находиться под строгим контролем врача-гинеколога не меньше одной недели. Обычно этого периода достаточно для того, чтобы все швы начали заживать, а болевые ощущения притупились. Однако сказать точно, на какой день выписывают из роддома после кесарева сечения, к сожалению, нельзя. Если нет осложнений, выписку могут назначить на 7-10 сутки. Но когда послеоперационный период протекает тяжело, мамочке и малышу придется задержаться еще на несколько дней.
Существуют и другие обстоятельства, которые могут стать причиной задержки в родильном доме. Все они связаны с нестабильным состоянием здоровья или с появлением различных осложнений — как у матери, так и у ребенка.
Возможные причины поздней выписки роженицы:
- осложнения при заживлении тканей детородных органов. Самое опасное — послеродовые кровотечения;
- медленное сокращение матки. Так она может вести себя в первую неделю после родов, когда плохо идут послеродовые выделения;
- эндометрит — воспалительное поражение слизистой матки вследствие проникновения инфекции;
- послеродовые «язвы» — воспаленные повреждения тканей родовых путей;
- лактостаз — застой грудного молока, сопровождающийся болезненностью и уплотнением молочных желез;
- анемия. Развивается на фоне сильной кровопотери и сопровождается падением уровня эритроцитов и гемоглобина в составе крови;
- обострение хронических болезней. Многие недуги могут напомнить о себе после пережитого стресса.
Если с возникшими проблемами не получается справиться в первые две недели, молодую маму могут направить в отделение послеродовых осложнений. Там женщину не разлучают с младенцем, но только в том случае, если ее заболевание не представляет для него угрозы.
Причины, по которым не спешат отправлять домой новорожденного:
- снижение веса. Потеря массы наблюдается у малыша на 3-4 день после родов, но в норме не должна превышать 5-6 % от первоначального веса;
- незрелость. Малютки с признаками задержки развития (трудности при кормлении, потеря веса, затяжная желтуха и т. п.), нуждаются в профессиональном наблюдении;
- желтуха новорожденных. Может проявиться на 4-5 сутки жизни и самостоятельно проходит спустя 1-2 недели;
- последствия гипоксии. Кислородное голодание в утробе матери может стать причиной развития такого осложнения, как нарушение работы нервной системы;
- сыпь. Высыпания на теле малыша могут свидетельствовать о заражении инфекцией.
В первые дни жизни каждому ребенку свойственны пограничные состояния — периоды, когда организм находится между здоровьем и болезнью. В большинстве случаев опасаться этого не следует, но бывают и такие ситуации, когда малыша приходится оставить на длительное лечение.
источник