Первый пик активности клещей начинается в апреле и продолжается к средине июня. Ежегодно к врачам разных профилей по поводу укусов обращается несколько сотен пациентов. Обычно на 10-14 день после происшествия специалисты рекомендуют сдать анализы в лабораторию.
Иксодовые клещи распространяют по меньшей мере две социально значимые патологии. Это всем известный клещевой энцефалит и болезнь Лайма (боррелиоз). Болезни отнюдь не безобидные, как может показаться на первый взгляд. В некоторых случаях инфицирование организма боррелиями вызывает очень тяжелые отдаленные последствия. Развиваются признаки поражения сердца, суставов, нервной системы. Только при тщательном расследовании их удается связать с перенесенной когда-то болезнью Лайма. Вот почему рекомендуется сдавать анализ крови после укуса клеща.
При поздно начатом лечении процент перехода в хроническое течение может достигать 50%. Своевременное лабораторное исследование и соответствующая терапия обеспечивают благоприятный исход указанных и других серьезных бактериальных заболеваний, передающихся клещами.
В основном при укусе клеща анализ крови на клещевые инфекции проводят серологическими методами:
- Иммуноферментный анализ (ИФА).
Определяет наличие в организме специфических антител к вирусу. Существует два класса антител: IgG и IgM. Они являются специфическими противовирусными белками-иммуноглобулинами, которые вырабатываются иммунной системой в ответ на инфицирование вирусом. Эти белки свидетельствуют о текущем или перенесенном инфекционном процессе, а также указывают на успешность вакцинации.
Спустя неделю после первых симптомов регистрируются иммуноглобулины класса G. В крови они достигают своего максимума через 1,5-2,5 месяца с момента укуса и сохраняются всю жизнь. Так обеспечивается стойкий иммунитет.
Обнаружение антител класса lgM возможно через 10 дней после укуса клеща. Иммуноглобулины класса М диагностируются при первых симптомах заболевания. Через 3,4-4,5 недель после инфицирования их значение будет очень высоким, но в течение нескольких месяцев оно снизится.
Иммуноферментный анализ очень точный и позволяет определить патологию на раннем сроке, но для того чтобы исключить ложный результат иногда применяют вестерн-блот.
Подтверждающий итоговый анализ на боррелиоз и энцефалит в списке иммунологических исследований. Тест необходим после обнаружения положительных антител класса lgG. Материалом, как и при ИФА, является венозная кровь.
- Иммунофлюоресцентный анализ.
Наиболее доступный и дешевый метод для использования широким кругом медицинских учреждений, дающий возможность выявить антитела к известным антигенам. Исследуют сыворотку крови, ликвор, внутрисуставную жидкость. Специфические антитела регистрируются как помеченные флюоресцином комплексы, в составе которых присутствует антиген, специфическое антитело и сыворотка против глобулинов человека.
Когда возбудители присутствуют в материале, то они светятся как светлячки, если смотреть на них в люминесцентный микроскоп. Тест проигрывает ИФА по чувствительности и объективности результатов, но выигрывает в специфичности.
Чувствительный метод полимеразной цепной реакции, который указывает на наличие молекул чужеродных ДНК или РНК в биоматериале: клеще, крови, кожном биопате, мочи. Для дополнительной диагностики используют также спинномозговую и суставную жидкость.
ПЦР дает возможность определить возбудитель до геновида, выявить случаи вторичного заражения боррелиозом. Результаты будут более достоверными при использовании нескольких ПЦР-систем.
Среди всех анализов какие нужно сдать после укуса клеща ПЦР-анализ для обнаружения клещевого энцефалита применять нецелесообразно, так как в lgM-позитивной фазе он выдаст отрицательный результат во многих случаях. Комбинация первых двух тестов вполне достаточна для серологического исследования клещевых инфекций.
Если укусил клещ сдать анализы крови для исследования методом ПЦР необходимо не раньше, чем через 10 дней. На антитела (lgМ) к вирусу клещевого энцефалита через две недели после укуса, на антитела (lgМ) к боррелиям – через три недели.
Для определения скрытых инфекций после укуса клеща рекомендуется сдавать анализы два раза. Первое обследование зависит от того сколько дней прошло после укуса, а второе – проводится через месяц после первой сдачи анализа. При первом, и втором анализе используют один и тот же метод. Второй анализ делают только в том случае, если предыдущий был отрицательным.
В связи с разнообразием клинических признаков заболеваний, передающихся клещам, используется широкий круг лабораторных тестов. Диагностическая ценность зависит от особенностей самого анализа, от патологической стадии и от предварительной терапии антибиотиками. Какие анализы сдать если укусил клещ решает врач. Также он принимает решение о том, через сколько времени провести повторное исследование в случае необходимости.
источник
В весенне-летний период появляется много опасных насекомых. В их число входит клещ. Вредитель может укусить человека и заразить инфекцией. Чтобы предотвратить распространение заболевания, нужно сдавать кровь после укуса клеща в лабораторию. По результатам будет ясно, нужно ли проводить лечение.
Для обнаружения инфекции делают забор крови. Исследования может проводиться одним из следующих методов:
- Иммуноферментный анализ. Это вид обнаружения в крови антител к вирусу. У пациента проводят забор венозной крови. Если организм вырабатывает защитные клетки, человек заражен. Сдать кровь на анализ после укуса клеща необходимо не ранее, чем через 10 дней со дня инцидента. Иммуноферментный анализ наиболее информативен на 3–4 неделе заражения, когда количество антител достигает пика. Он считается особо точным методом. Но все же при положительном ответе рекомендуется провести дополнительные тесты для исключения ложного результата.
- Иммунофлюоресцентный анализ. Для исследования могут использовать сыворотку крови, а также внутрисуставную жидкость. Антитела, вырабатываемые иммунитетом для защиты от инфекций, окрашиваются специальным красителем. После биологический материал изучается под микроскопом. Метод не требует сложного оборудования, поэтому является одним из самых дешевых. Но в точности уступает другим видам проверок.
- ПЦР – метод полимеразной цепной реакции. Исследования проводятся при изучении крови, мочи, суставной или спинномозговой жидкости. Таким способом обнаруживаются в крови инородные ДНК и РНК. Анализ ПЦР после укуса клеща у человека проводится не ранее, чем на 10-й день.
- Вестерн-блот. Специальный тест считается самым точным методом для обнаружения иммунологических проблем. Для анализа проводят забор венозной крови. Биологический материал тестируется на наличие антител к вирусам. Исследование проводится на 10-й день после укуса клеща.
Кроме сдачи крови на обследование, можно предоставить на анализ самого клеща. При этом не придется ждать несколько недель. В течение суток в организации определят, заражено ли насекомое.
Извлечь паразита из тела для исследования лучше всего в медицинском учреждении. Так намного больше шансов избежать заражения. Если самостоятельно доставать насекомое, можно сильно повредить тельце взрослого насекомого, и он еще глубже войдет под кожу. Также в больнице смогут сразу определить, опасен ли паразит.
Если заразное насекомое удалось достать самостоятельно, его рекомендуется отнести в лабораторию. Правила транспортировки клеща:
- После извлечения насекомое помещается в среду с температурой от 2°С до 8°С. До транспортировки лучше всего положить жука в холодильник. Насекомое нельзя замораживать. Если поместить его в морозильную камеру, в лаборатории не смогут проверить паразита на наличие вируса.
- Насекомое переносится в банке. В жаркую погоду можно положить к нему кубик льда.
- После смерти клещ высыхает, а бактерии стремительно гибнут. Если он умер, его нужно держать в емкости с жидкостью. Подойдет мокрый кусочек материи или смоченная вата. Бактерии не погибнут во влажной среде.
- Анализ проводится в первые 48 часов после извлечения клеща. При большом сроке информативность тестов падает и возможны ложные результаты.
Если на теле обнаружен клещ, проверка на инфекционные заболевания обязательна. Насекомое можно отнести в лабораторию в день заражения. Если такой возможности нет, стоит обратиться к врачу и сдать кровь не менее чем через неделю после укуса. Оптимальный срок – с 11-ого по 14-й день.
Стоит обязательно обратиться к врачу раньше срока, если есть следующие симптомы:
- головная боль;
- быстрая утомляемость;
- боль в мышцах;
- светобоязнь;
- снижение или увеличение температуры тела;
- тошнота и рвота;
- затруднения в дыхании;
- галлюцинации.
Такими симптомами проявляется энцефалит. При ослабленном иммунитете организма признаки болезни могут проявиться еще в первую неделю после укуса. В этом случае риск осложнений особенно велик.
При обнаружении на теле клеща можно позвонить в Скорую помощь. Сотрудники службы проинформируют, по какому ближайшему адресу можно обратиться. Также помощь окажут в районной поликлинике, травмпункте или ближайшей больнице.
Клеща на наличие вирусов могут проверить на месте в большинстве этих учреждений. Если такой возможности нет, медработники направят в лабораторию инфекционной больницы или СЭС.
Сдать анализ крови на платной основе можно в частных клиниках. Также соответствующие лаборатории есть в инфекционных больницах.
На исследование крови уходит от трех до пяти дней. Стоит учитывать, что во время выходных и праздничных дней срок исследований может увеличиться.
При положительном результате проводится повторный тест. Между двумя исследованиями должно пройти от двух до четырех недель.
Некоторые страховые полисы покрывают стоимость исследований в лаборатории. Но чаще всего исследование проводится на платных условиях.
Стоимость услуги зависит от типа заведения. В государственных учреждениях цена исследования около 300–400 рублей. В частных клиниках она в диапазоне 400–600 рублей. Это стоимость анализа на выявление одного вируса. Клещи могут переносить несколько заболеваний – энцефалит, боррелиоз и ряд других. Поэтому комплексное обследование обойдется в 800–1 200 рублей.
Клещи переносят смертельно опасные заболевания, которые быстро заражают кровь и требуют оперативного лечения. Если вовремя сдать анализы, можно вовремя получить квалифицированную помощь и перенести болезнь в легкой форме.
источник
Далеко не каждый человек знает, как себя правильно вести после укуса животного. Некоторые отмахиваются от этой ситуации. Но промедление может стоить человеку жизни. Такое заболевание, как бешенство, не лечится. Однако спасти себя можно, вовремя проведя вакцинацию. Если взрослого или ребенка укусило животное, нужно узнать, как и где сдать анализ на бешенство у человека. Это будет подробно рассмотрено далее.
Анализ крови на бешенство у человека является практически единственным способом вовремя распознать наличие болезни в организме. Чтобы понимать, насколько серьезными могут быть последствия, нужно рассмотреть особенности этого заболевания. Бешенством называется недуг, вызванный вирусной инфекцией. Она поражает головной, спинной мозг. Без своевременного лечения болезнь приводит к смерти.
Бешенству подвержены все млекопитающие в природе. Вирус передается от одного организма к другому через биологические жидкости. Чаще всего это слюна. Люди в большинстве случаев заражаются вирусом в момент укуса животного. По статистике, чаще всего это бывают собаки, кошки, еноты, кролики, ежи, лисы, летучие мыши и т. д. Практически любое дикое или домашнее животное может быть носителем вируса.
Анализ на бешенство у человека после укуса позволяет выявить вирус еще до появления характерных симптомов. Стоит отметить, что даже если животное не имеет признаков бешенства, это еще не значит, что оно не является носителем инфекции. На первой стадии у него появляется усиленное слюноотделение. При этом появляется четкая боязнь воды. Настроение быстро меняется от угнетенного до агрессивного.
По статистике, в мире ежегодно от этого недуга погибает 55 тыс. человек. В нашей стране за последние 8 лет от бешенства умерло 75 человек. Проблема в том, что заболевание не поддается никакому лечению. Если не были предприняты меры сразу после укуса, смерть неизбежна. Даже при попадании слюны больного животного на слизистые оболочки вирус начинает развиваться в организме.
Есть ли анализ на бешенство у человека? Это довольно сложная диагностическая процедура, которая должна быть дифференцирована от других заболеваний. В Московской области, по статистике, основными носителями вируса являются дикие ежи и лисы. Заражение происходит в момент укуса человека, который собирает ягоды или грибы в лесу, а также людей на пикнике. Часто такие звери заражают бродячих собак или домашний скот. Уже от них вирус может передаваться человеку.
В 60 % случаев человек заражается от собак. Гораздо реже вирус передается от кошек (10 % случаев). В 24 % случаев бешенством заражаются из-за укуса лисы. Причем животное может выглядеть нормальным. Оно становится заразным за 3-10 дней до появления первых признаков бешенства.
После попадания в организм вирус стремительно распространяется по нервным стволам, достигая центральной нервной системы. Далее он по тем же путям попадает в периферийные участки. В результате поражается вся нервная система. Вирус по нервным стволам попадает и в слюнные железы, начиная выделяться со слюной. Скорость, с которой он продвигается в организме, составляет около 3 мм/ч.
Активно размножаясь в нервных тканях, вирус вызывает их отек, некротические изменения и кровотечения. Симптомы появляются постепенно. При появлении первых признаков бешенства у человека остается максимум 20 дней до наступления летального исхода. При этом в таком состоянии повлиять на болезнь нельзя. Это необратимый процесс. Только пока болезнь не успела достигнуть центральной нервной системы, ее можно победить путем введения специальных препаратов.
Анализ на бешенство у человека после укуса собаки или иного животного нужно сдать как можно раньше. Однако порой приходится предпринимать срочные меры до того, как будут получены результаты теста. Это заболевание не терпит промедления. Инкубационный период составляет от 30 дней до 3 месяцев. Причем этот процесс индивидуален. Известны случаи, когда инкубационный период длился всего 12 дней или растягивался до 1 года. Это зависит от места укуса или попадания вируса в организм.
Болезнь протекает в 3 стадии. На каждой из них появляются определенные симптомы. Первая стадия называется депрессией. В области укуса появляется жжение, зуд, боли, хотя рана может уже даже зажить. Иногда в этом месте возникает новое воспаление. Температура тела поднимается до 37,2 ºС. При этом появляются первые признаки психических нарушений. Человек чувствует страх, тревогу, тоску. Он замкнут, плохо спит. Эта стадия длится всего до 3 дней. Затем недуг переходит в стадию возбуждения.
На втором этапе протекания болезни появляется повышенная возбудимость и страх воды. При попытках пить глотательные мышцы болезненно сокращаются, наступает приступ удушья. Страх постоянно усиливается. В результате даже при упоминании о воде человек чувствует приступ спазма дыхательных и глотательных мышц.
На этой стадии человек остро реагирует на любой возбудитель. Даже из-за дуновения воздуха в лицо могут начаться судороги. Зрачки при этом расширены. Наблюдается сильное слюно- и потоотделение. На пике приступа человек чувствует ярость, агрессию, пытаясь навредить окружающим. Развиваются галлюцинации. Иногда наступает остановка дыхания и сердца. В промежутках между приступами сознание проясняется. Этот период длится 2-3 дня. Если за это время во время приступа не наступила смерть, бешенство переходит в третью стадию.
На этом этапе наступают параличи. Это говорит о необратимых изменениях в коре головного мозга, подкорковых образованиях. Наступает снижение двигательной и чувствительной функции. Раньше этот период ошибочно принимали за улучшение состояния из-за прекращения судорог и прочих проявлений второй стадии. Однако это далеко не так. Температура повышается до критической отметки 42 ºС. Спустя максимум сутки смерть наступает из-за паралича дыхательного центра и сердца. Чаще всего от момента появления первых симптомов до смерти проходит всего 5-8 дней.
Сдать анализ на бешенство у человека нужно после посещения инфекциониста. Диагностика проводится комплексно. Для этого проводится забор крови, мочи и тканей, на которые попала слюна. У человека, который заболел бешенством, в крови обнаруживается лимфоцитарный лейкоцитоз. При этом наблюдается анэозинофилия. Антиген к вирусу бешенства обнаруживается в отпечатках, взятых с поверхности роговой оболочки глаз.
Если была констатирована смерть, у человека берут анализ тканей аммонового рога. Здесь при наличии вируса обнаруживают тельца Бабеша-Негри.
Стоит отметить, что при диагностике наблюдаются схожие с другими заболеваниями проявления. Нужно определить, вызвано подобное состояние бешенством или такими заболеваниями, как столбняк, истероневроз, белой горячкой, отравлением стрихнином или атропином и т. д. Есть определенные отличия у подобных состояний.
Анализ крови на бешенство у человека позволяет избежать постановки неправильного диагноза. Это позволяет спасти ему жизнь при обнаружении других заболеваний. Если же диагноз подтвердится, помочь человеку будет невозможно.
Из-за незнания многие люди поступают неправильно после укуса животным. Вместо посещения врача-инфекциониста они стремятся сдать анализы. Стоит отметить, что даже в самых известных клиниках эту процедуру не проводят. Например, не получится сдать анализ крови на бешенство у человека в «Инвитро». Здесь человеку сразу же предложат обратиться к инфекционисту.
Существует ряд частных и государственных клиник, которые проводят подобные анализы. Диагностика очень специфична. В данном случае она не позволяет сначала выявить заболевание, а потом приступить к лечению. По этой причине анализ на бешенство у человека в «Инвитро» и прочих известных лабораториях сдать не получится. Лечение назначают в любом случае, если имеет место факт укуса животным.
Стоит отметить, что хоть сдать анализ на бешенство у человека в «Инвитро» не получится, можно выполнить подобную процедуру для животного. Если этот зверь домашний, у хозяина обязательно берут номер телефона и наблюдают за состоянием животного. Также проводят специальные анализы для таких питомцев. Чаще всего наблюдать за животным, которое укусило человека, невозможно (зверь часто убегает, найти его становится невозможно).
При появлении характерных симптомов врач назначит пройти обследование. Если человек не предпринял своевременных действий после укуса или попадания слюны на слизистые, открытые раны, диагностика позволит лишь установить факт развития этого недуга в организме.
Существует несколько вариантов, где сдать анализ на бешенство человеку. После посещения инфекциониста в случае необходимости следует обратиться в частную или государственную лабораторию. При появлении первых признаков болезни врач обязательно госпитализирует больного. Здесь у него берут на обследование кровь, мочу. Также обязательно проводится биопсия кожи с поврежденного участка.
Можно также сдать анализ в частной клинике. Например, подобную диагностику проводит в Москве «СитиЛаб». Стоимость анализа крови составляет около 350-380 руб. Стоимость анализа мочи составляет 350 руб. Стоимость взятия биоматериала оплачивается отдельно.
Также выявить вирус при появлении симптомов врачи могут при исследовании кожи, которая берется с затылка больного, из слезной, слюнной, спинномозговой жидкости.
Общий анализ крови позволяет исключить повышенный уровень СОЭ и лейкоцитарной формулы. Также определяются антитела, которые вырабатываются иммунитетом больного человека к возбудителю инфекции.
Могут быть взяты отпечатки с роговицы глаза. Одним из основных методов диагностики является проведение анализа ПЦР на исследование генетического материала вируса. При помощи электронной микроскопии исследуются ткани мозга.
Существуют и другие методы, которые применяются современной медициной при диагностике бешенства. Так, например, может быть назначена электроэнцефалограмма (ЭЭГ). Это позволяет оценить работу головного мозга, определить определенные отклонения в электрических потенциалах.
Анализ на бешенство у человека после укуса кошки, собаки или иного животного проводится в течение 7 рабочих дней. При этом правильный результат можно получить только после инкубационного периода заболевания. Поэтому нужно знать, как вести себя после укуса. Если такая неприятность произошла со взрослым или ребенком, нужно промыть рану проточной водой и обработать ее антисептиком.
Далее на поврежденную поверхность накладывается стерильная повязка. Пострадавший человек должен обратиться в больницу. Его осматривает инфекционист или травматолог. В этот же день пациенту вводится вакцина, которая способствует созданию иммунитета против бешенства. Пока вирус не успел проникнуть далеко, это позволяет эффективно бороться с ним.
Если животное, укусившее человека, домашнее, его наблюдают в течение 10 дней. При этом продолжается проведение вакцинирования. Препарат вводят каждому пациенту, который обратился за помощью к врачу, даже если травма произошла месяц или несколько месяцев назад.
Прежде чем будет сделан анализ на вирус бешенства у человека, проводится вакцинация. Препарат должен вводиться в соответствии с установленными правилами. Это позволяет сформировать иммунитет, предотвратив развитие болезни. Вакцина вводится в день обращения пациента к врачу, а затем на 3-й и 7-й день после контакта с животным. Если в течение 10 дней у домашнего питомца или дикого зверя не появились признаки бешенства, были проведены соответствующие анализы, которые не подтвердили наличие вируса в слюне, вакцинация прекращается.
Если наблюдение за животным невозможно или были выявлены признаки его инфицирования, вакцину продолжают вводить на 14-й, 30-й, 90-й день после контакта.
Кроме этого в место укуса вводят антитела, которые позволяют максимально быстро побороть вирус непосредственно в месте укуса. Этот метод применяется в первые часы после происшествия. Вещество нужно ввести не позднее, чем через 7 суток после контакта с животным.
Анализ на бешенство у человека не позволяет эффективно бороться недугом. Поэтому его проводят только в крайних случаях (при появлении характерных симптомов). Нужно знать, что есть люди, которые входят в группу риска. Для них обязательно проводится вакцинация раз в год.
Такие меры необходимо предпринимать жителям сельской местности, у которых есть непривитые животные. В группу риска попадают люди, путешествующие по развивающимся странам или просто выезжающие часто на природу, контактирующие с дикими зверями. К этой категории относятся охотники, звероловы, ветеринары, а также работники питомников и зоопарков. Вакцинацию проходят медицинские сотрудники, которые работают с вирусом в лаборатории.
Чтобы не потребовалось делать анализ на бешенство у человека или проходить вакцинацию, нужно придерживаться элементарных правил безопасности. Выезжая на природу с детьми, нужно объяснить малышам, как опасны могут быть дикие звери. Нужно отучить ребенка гладить бездомных котов и собак, прочих животных.
Если в доме живут коты, их не выпускают на улицу, чтобы избежать случайного заражения. Собак, которых выгуливают на улице, обязательно вакцинируют по всем правилам. Даже если человека укусило знакомое домашнее животное, нужно обратиться к врачу.
Рассмотрев особенности проведения анализа на бешенство у человека, можно понять, как правильно действовать после укуса или попадания слюны на слизистые. Это позволит избежать серьезных последствий.
источник
Человек — царь природы, однако на деле отношения с флорой и фауной у нас складываются не слишком ладно: «монаршая особа» наносит непоправимый вред окружающей среде, но и природа в долгу не остаётся, отправляя, например, «на охоту» членистоногих паукообразных, то есть клещей. Укусы этих вредителей могут быть очень опасны для здоровья, а обезопасить себя и близких от возможной угрозы практически невозможно, особенно летом, так что остаётся вооружиться алгоритмом действий, если клещ всё-таки укусил.
Мелкие членистоногие паразиты являются переносчиками около 15 заболеваний, половина из которых представляет реальную угрозу для человека. Течение инфекций обычно происходит очень тяжело, реабилитационный период составляет до 12 месяцев, а некоторые осложнения приводят даже к инвалидности. 
Укус клеща выглядит точечным пятнышком с покраснением вокруг, которое возникает в результате аллергической реакции на слюну клеща, выделяемую им для анестезии и предотвращения свёртываемости крови. 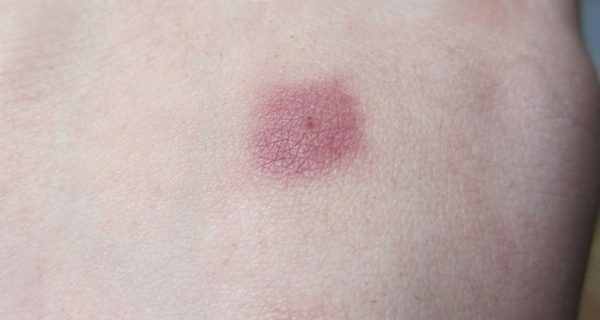
Иногда на месте укуса можно наблюдать небольшую чёрную точку. Это говорит о том, что в результате каких-то неудачных манипуляций голова клеща отвалилась и осталась на коже. В этом случае перво-наперво необходимо удалить инородное тело. После того как поражённый участок кожи обработан спиртом, ранку очищаем продезинфицированной иголкой и смазываем йодом или спиртом.
После укуса паразита есть два варианта развития событий. Первый: удачный. Если клещ был стерильным, то есть незаражённым, покраснение и возможный зуд в районе укуса бесследно пройдут. При этом важно помнить о том, что поражённый участок кожи стерильным клещом не вызывает (!) болевых ощущений. И второй сценарий развития событий: неудачный, то есть паразит был заражённым.
Поскольку укус клеща может остаться незамеченным, даже после того, как он насосался крови и отвалился, следует разобраться с более явными симптомами контакта с паразитом. К ним относятся:
- температура;
- озноб;
- боли в мышцах;
- ломота (которая, к слову, многими воспринимается как признак простуды после проведённого на природе отдыха);
- повышенная сонливость;
- неприятные ощущения при контакте со светом.
Перечисленные симптомы могут появиться уже через 2–4 часа после укуса. В среднем они появляются через 1–3 недели после заражения. 
К этой категории относятся в том числе дети и беременные. Проявления последствий укуса клеща у них может выражаться следующим образом:
- сильная мигрень;
- нездоровый румянец;
- тошнота, диарея;
- повышение температуры до 39 градусов;
- покраснение глаз;
- хриплое дыхание;
- галлюцинации.
Ответ на этот вопрос будет однозначным — нет. Существует заблуждение, что энцефалитные клещи более крупные, чем стерильные. Однако размеры паразита определяются его возрастом, видом, а не носительством инфекции. Единственный шанс до проведения лабораторных анализов сказать, является ли укусивший паразит заражённым, это определить его вид: считается, что наиболее вероятными носителями энцефалита являются таёжные и лесные (собачьи) клещи. 
Инкубационный период развития инфекций, передаваемых клещом, составляет в среднем 2 недели. В течение этого срока при отсутствии описанных симптомов сдавать какие-либо анализы бесполезно: результаты не будут объективными. При этом очень важно как можно быстрее определить, попала ли инфекция в организм человека. Для этого нужно отнести укусившего паразита в лабораторию. Результаты исследования будут известны через несколько дней (в среднем через 3 суток), но услуга проведения анализа платная. В среднем её стоимость колеблется в пределах 900 рублей.
Процедура анализа проводится в:
- поликлинике или больнице при наличии необходимого оснащения;
- СЭС;
- частных лабораториях, исследующих вирусы;
- Центре Роспотребнадзора.
Узнать адрес конкретной организации, принимающей клещей на исследование, можно в регистратуре местной поликлиники.

Поскольку для выявления носительства инфекций нужная ДНК сохраняется в теле клеща около 72 часов, то в лабораторию желательно доставить живую особь. Если паразит остался жив, то его нужно правильно сохранить до момента диагностики.
Инструкция:
- Смачиваем ватку водой.
- Кладём её на дно ёмкости с плотно закрывающейся крышкой.
- Помещаем в сосуд клеща.
- Храним в холодильнике при температуре до +5 градусов не более полутора суток.
Принесённого кровососа необходимо исследовать не только на энцефалит, но и на боррелиоз, так как после анализа паразита не возвращают, а значит, нет возможности отнести его в другую лабораторию.
Для ПЦР-исследования возможно использование частей клеща. Но этот вариант анализа применяется редко.
Если исследования клеща показали положительный результат, или если укусившего клеща не удалось сохранить, пострадавший должен посетить врача-инфекциониста, который после осмотра места укуса, назначит анализы. Материалом для исследования служит сыворотка крови пациента. 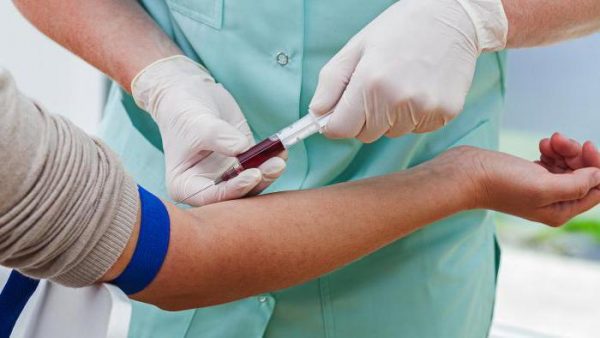
| Исследование | Особенности |
| Иммунофлуоресценция (МФА) | Делается повсеместно, самый простой и дешёвый способ анализа. Возбудители инфекции в люминесцентном микроскопе будут светиться, как светлячки. |
| Иммуноферментная диагностика (ИФА) | Даёт самый точный результат, выявляет заражение на раннем сроке. |
| Вестерн-блот | Достоверно показывает заражение боррелиозом и энцефалитом. Назначается для подтверждения результатов других исследований. |
| ПЦР (метод полимеразной цепной реакции) | Часто показывает ложный результат на заражение энцефалитом. Для достоверной диагностики следует использовать несколько ПЦР-систем (исследование крови, клетки кожи, мочи, спинномозговой и суставной жидкости). |
Сразу после укуса мчаться сдавать кровь не нужно: исследование не покажет объективной картины последствий контакта с паразитом. Анализ на наличие антител к энцефалиту сдаются через 2 недели после укуса клеща, к боррелиям — через 3 недели, а ПЦР проводится через 10 дней после контакта с паразитом.
Если первый цикл анализов дал отрицательные результаты, но для окончательного их подтверждения можно повторить процедуры диагностики через месяц.
В случае если клещ укусить не успел, сдавать анализы не нужно. 
Если обнаружен присосавшийся клещ, то необходимо как можно скорее обратиться в травмпункт, где специалист правильно снимет паразита, максимально сохранив его для последующей диагностики. Если же нет возможности добраться до медицинского учреждения, то извлекать клеща придётся самостоятельно. Обратите внимание: если в теле человека осталась голова клеща, то для её извлечения потребуется хирургическое вмешательство.
Пациентам после укуса клеща в течение 72 часов (позже эффект снижается) может быть сделана внутримышечная или внутривенная инъекция иммуноглобулина — клеток крови, поддерживающих иммунитет человека. Видов иммуноглобулина существует несколько, но медики обычно назначают вакцинацию противоэнцефалитным иммуноглобулином, так как это заболевание считается самым опасным. При заражении бореллиозом или другими инфекциями, передаваемыми клещами, эффекта от вакцинации не будет. Препарат производится из сыворотки крови людей, перенесших клещевой энцефалит, то есть имеющий к нему антитела, и вводится для лечения или предотвращения развития болезни. Доза рассчитывается по весу человека, средняя стоимость препарата на 10 кг веса — 900 рублей. В первые 24 часа после контакта с паразитом вводится 0,1 мл на килограмм веса, через 48 часов и 72 часа — по 0,2 мл на килограмм.
Это интересно. Многие пострадавшие не торопятся делать вакцинацию, аргументируя это тем, что процент заражённых клещей очень мал. Например, в 2015 году в Новосибирске и области из 10181 паразита, сданного на анализ, лишь 198 оказались инфицированными. И тем не менее даже 2% — это риск.
Инъекции иммуноглобулина после укуса клеща ставятся, если:
- нет возможности исследовать паразита на носительство;
- анализ клеща показал положительный результат на наличие возбудителей;
- пациент, только начавший курс профилактической вакцинации, подвергся нападению паразита;
- человек оказался привит, но подвергся множественной атаке клещей.
Это интересно. Если пострадавший был привит в профилактических целях, то об этом следует обязательно сказать врачу, чтобы он мог правильно рассчитать дозу иммуноглобулина.
Есть ряд случаев, когда иммуноглобулин до получения результатов исследования клеща не ставят. К таким относится:
- аллергические реакции на компоненты донорской крови;
- непереносимость белков;
- беременность и лактация, так как последствия воздействия препарата на плод и грудничка в этот период до конца не изучены (если же вероятность заражения подтверждена исследованием клеща, то вакцинация проводится, но доза рассчитывается под срок беременности или возраст малыша).
Однако если клещ заражён или нет возможности его исследовать, то иммуноглобулин вводится на фоне антигистаминных средств или соответствующей терапии.
Детям иммуноглобулин вводится только (!) в том случае, если врач после осмотра выявил явные подозрения на заражение или исследование клеща, укусившего малыша, дало положительные результаты.
Обычно у людей, не подверженных аллергическим реакциям, никаких последствий введение иммуноглобулина не вызывает. Но у пациентов с противопоказаниями может возникнуть:
- вялость после введения большой дозы;
- болевые ощущения в месте введения препарата;
- повышение температуры до 37,5 градусов;
- анафилактический шок.
Так как введение иммуноглобулина может вызвать осложнения, при вакцинации нужно следовать определённым правилам:
- инъекция ставится только под наблюдением врача;
- препарат вводится через капельницу в вену или шприцем внутримышечно;
- внутримышечная доза вводится в несколько приёмов в разные места, чтобы предотвратить аллергические реакции на большие дозы.
Чтобы избежать аллергических реакций, дозу для инъекции вводят в несколько приёмов
Если избежать укуса клеща не удалось, очень важно помнить три правила. Первое: клеща нужно сохранить для последующего анализа, а значит, постараться аккуратно снять с кожи, если нет возможности быстро добраться до медучреждения. Второе: если есть подозрения на то, что паразит заражён, к примеру, прицепился он на эндемичных по клещевому энцефалиту областях, то следует сделать инъекцию иммуноглобулина. Третье: все свои действия необходимо согласовывать с врачом. И, безусловно, быть внимательным к своему самочувствию.
источник
С приходом долгожданного тепла, началом сезона пикников и поездок за город, остро встает «клещевой» вопрос – оголодавшие за долгую зиму, они кусают всех, до кого могут добраться. При этом нельзя недооценивать опасность такого происшествия – укусивший вас клещ может быть носителем различных инфекций. Именно поэтому важно своевременно сдать все необходимые анализы после укуса клеща.
Многие из нас ошибочно полагают, что, обнаружив это зловредное насекомое на своем теле, достаточно просто снять его, и проблема будет решена. На самом деле, это совсем не так, а главные трудности могут только начаться.
Клещи являются представителями семейства паукообразных. И хотя их разновидностей существует более полусотни, далеко не все представляют опасность для человека. Но те немногие, которые действительно опасны, могут нанести серьезный вред здоровью. Дело в том, что в момент укуса, в кровь человека попадает небольшое количество слюны насекомого, а вместе с ней – вирусы, носителем который оно является.
Даже если паразит был оперативно снят с тела, опасность все равно сохраняется. Одно из наиболее часто встречающихся заболеваний – энцефалит, протекающий со всевозможными осложнениями, вплоть до летального исхода. Еще один недуг, вызываемый укусом клеща – боррелиоз, поражающий кровеносную и нервную системы человека, причем в первую очередь под удар попадает сердце.
Это далеко не полный перечень болезней, которыми может «наградить» безобидный, на первый взгляд, жучок. Поэтому обнаружив, что вы подверглись нападению, нужно немедленно обратиться за врачебной помощью, и пройти профилактическое обследование: сдать кровь, а также проверить клеща. Так что не спешите снимать паразита самостоятельно – сдать клеща на анализ просто необходимо, чтобы обезопасить себя от неприятных сюрпризов и проверить, не является ли он носителем опасных вирусных инфекций.
Кроме того, убрать насекомое с кожи не так-то просто: при самостоятельном извлечении хоботок, как правило, остается в ранке, что чревато развитием воспалительного процесса. И потом, наиболее достоверное исследование клеща будет проведено в том случае, если насекомое попадет в лабораторию живым. Так что не торопитесь, и немедленно отправляйтесь к доктору, едва обнаружив на себе незваного гостя – специалисты аккуратно извлекут его, и проведут надлежащий анализ клеща.
Иногда с извлечением паразита тянуть нельзя – например, если неприятность произошла далеко за городом, а пострадавший никак не желает мириться с таким соседством. Тогда следует максимально аккуратно убрать насекомое, стараясь не повредить его хоботок.
Столкнувшись с проблемой укуса паразита, важно знать, какие анализы необходимо сделать при укусе клеща. Также важно помнить, что во многих регионах, где случаи заражения редки, коммунальные клиники могут просто не иметь возможности провести необходимые исследования, поэтому придется обращаться в СЭС или в коммерческие медицинские учреждения – сюда можно сдать клеща на анализ, и его проверят в отделении паразитологии ближайшей инфекционной больницы.
Примечательно, что кровь для исследования сдают в кратчайшие сроки – только тогда результат будет объективным, и останется достаточно времени для проведения терапевтических мероприятий. А сам анализ клеща будет достоверным, если насекомое попало в лабораторию не позже чем в течение двух суток после укуса.
Какие анализы придется сдавать после укуса? Это будет обычный забор крови для исследования на наличие возбудителей инфекционных заболеваний – клещевого энцефалита, болезни Лайма и других, передающихся через укус кровососущего насекомого. Результаты исследования станут известны в течение 5 дней, и лечащий врач сможет назначить соответствующее лечение, если таковое понадобится. Берегите себя и будьте здоровы!
Из этого видео вы узнаете о том, какие нужно сдавать анализы после укуса клеща.
источник
Что делать, если укусил клещ? Как вытащить клеща в домашних условиях? Симптомы, диагностика и лечение заболеваний после укуса боррелиозного, энцефалитного клеща и др.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Клещи, которые водятся на территориях России, Украины, Беларуси, Молдовы, а также стран Восточной и Западной Европы, могут присасываться к коже человека любого возраста и пола с целью получения крови. Свежая кровь человека необходима клещам для запуска цикла размножения, поэтому эти насекомые буквально не могут обойтись без людей. В этом смысле клещи похожи на комаров, которым также необходима кровь человека для размножения.
Однако укусы клещей, в отличие от большинства комаров, не безобиден, поскольку эти насекомые являются переносчиками нескольких опасных инфекционных заболеваний. Поэтому после укуса необходимо совершить ряд действий, направленных на предотвращение развития тяжелых инфекционных заболеваний, которыми клещ мог заразить человека.
В России, Беларуси, Молдове, Украине, Западной и Восточной Европе и США клещи являются переносчиками и, соответственно, при укусе могут заразить человека следующими инфекциями:
- Клещевой энцефалит;
- Боррелиоз (болезнь Лайма);
- Конго-крымская геморрагическая лихорадка;
- Омская геморрагическая лихорадка;
- Геморрагическая лихорадка с почечным синдромом.
Наиболее часто клещи являются переносчиками клещевого энцефалита и боррелиоза, поскольку эти инфекции распространены на территориях практически всех стран Европы, азиатской части России и США. Именно поэтому профилактике данных инфекций уделяется основное внимание после укусов клещей.
Остальные инфекции (геморрагические лихорадки) распространены только на территории отдельных регионов, поэтому заразиться ими можно, если человека укусит клещ, обитающий в данной местности. А поскольку клещи не покидают своего ареала обитания, более того, практически не сдвигаются с места в течение всей жизни, проводя ее зачастую на одном и том же кусту, то заразиться геморрагическими лихорадками можно только в том случае, если укусит клещ, находящийся в регионе с распространенностью данных инфекций. Соответственно, сам человек также должен оказаться в регионе, где распространены геморрагические лихорадки, переносимые местными клещами.
Так, конго-крымская геморрагическая лихорадка распространена только в Крыму, на Таманском полуострове, в Ростовская области, Южном Казахстане, Узбекистане, Киргизстане, Туркменистане, Таджикистане и в Болгарии. Омская геморрагическая лихорадка распространена на территориях Омской, Новосибирской, Курганской, Тюменской и Оренбургской областей. Также иногда клещи-переносчики омской геморрагической лихорадки встречаются на территории Северного Казахстана, Алтайского и Красноярского краев. Резервуар геморрагической лихорадки с почечным синдромом находится во всех странах Европы и Азии, но инфекция фиксируется только в виде эпизодических вспышек и единичных случаев заражения.
Итак, поскольку клещи могут заражать человека опасными инфекциями, рассмотрим алгоритмы действий, которые необходимо предпринять в различных ситуациях после укуса данного насекомого.
Вне зависимости от того, кого укусил клещ (ребенка, женщину, мужчину, пожилого человека), необходимо при обнаружении данного факта проделать следующие манипуляции:
1. Удалить клеща любым доступным способом (см. разделы ниже);
2. Обработать место присасывания клеща антисептиком (йод, спирт, зеленка, Хлоргексидин, перекись водорода и др.);
3. Поместить клеща в закрытую емкость и при наличии возможности сдать на анализ с целью определения, является ли он переносчиком инфекций;
4. Сдать анализы на боррелиоз и клещевой энцефалит, чтобы определить, произошло ли заражение после укуса клеща;
5. Произвести профилактический прием лекарственных препаратов, действие которых направлено на быстрое подавление инфекционного заболевания, переданного человеку клещом;
6. Наблюдать за собственным состоянием в течение месяца после укуса клеща.
При укусе клеща обязательно следует как можно быстрее удалить насекомое и обработать место его присасывания к коже. Остальные пункты алгоритма можно и не делать, за исключением наблюдения за собственным состоянием в течение месяца. Если на протяжении 30 дней после укуса клеща появятся какие-либо признаки недомогания, следует обратиться к врачу, поскольку это может быть симптомом развития клещевых инфекций, которые необходимо лечить.
Помещать клеща после извлечения из кожи в закрытую емкость целесообразно только в том случае, если удастся транспортировать его в специализированную лабораторию для исследования максимум в течение суток. Такие лаборатории обычно находятся в инфекционных больницах. Однако поскольку во многих городах и странах Европы клещей в принципе не исследуют на то, являются ли они переносчиками инфекций, а наблюдают за состоянием людей после укуса, то и упаковывать насекомое в емкость в большинстве случаев бессмысленно.
В общем, выявление того, является ли клещ переносчиком инфекций, не обязательно, а нужно исключительно для раннего точного определения последующей тактики поведения укушенного человека. Так, если клещ «чистый», то есть, не является переносчиком инфекций, то человек может навсегда забыть про укус, поскольку никаких последствий он не несет. Если же клещ является переносчиком инфекций, то это не означает, что он обязательно инфицировал человека и ему нужно ждать развития заболевания. Ведь в 80% случаев укус инфицированного клеща не приводит к заражению человека. Поэтому, если человека укусил инфицированный клещ, необходимо наблюдать за его состоянием в течение месяца и по возможности сдать анализы крови на выявление того, произошло ли заражение инфекцией. То есть, анализ клеща позволяет самому человеку придерживаться правильной тактики и быть готовым к возможному заболеванию, а не положиться на «авось».
Более рациональной (по сравнению со сдачей в лабораторию клеща) тактикой поведения после укуса является сдача анализов крови с целью выяснения, заразило ли насекомое человека какой-либо инфекцией. Однако сразу сдавать кровь не нужно, поскольку анализы будут неинформативными. Не ранее, чем через 10 дней после укуса можно сдать кровь на выявление клещевого энцефалита и боррелиоза методом ПЦР. Если анализ проводится методом ИФА или вестерн-блоттингом (иммуноблоттингом), то для выявления клещевого энцефалита кровь нужно сдавать только через две недели после укуса, а боррелиоза – через 4 – 5 недель.
В ходе ПЦР выявляется наличие возбудителя в крови, поэтому данный анализ является очень точным. А в ходе ИФА и вестерн-блоттинга выявляются антитела типа IgM против вируса клещевого энцефалита и возбудителя боррелиоза. Метод ИФА является неточным, поскольку высок процент ложноположительных результатов. Вестерн-блоттинг надежен и точен, но производится, главным образом, только в частных лабораториях, находящихся в крупных городах, вследствие чего доступен не каждому человеку, которого укусил клещ.
Если результаты любого анализа (ПЦР, ИФА, вестерн-блоттинг) окажутся положительными, то это означает, что клещ заразил человека инфекцией. В этом случае необходимо сразу же пройти курс лечения, который позволит на ранней стадии вылечить заболевание.
Можно не сдавать анализы, а сразу после укуса провести профилактическое лечение против клещевого энцефалита и боррелиоза путем приема лекарственных препаратов. Такое лечение в большинстве случаев позволяет предотвратить развитие инфекции, и человек не заболевает, даже если клещ его инфицировал.
Несмотря на соблазн сразу после укуса провести профилактическое лечение, чтобы обезопасить себя от развития инфекции, если произошло заражение, не стоит этого делать. Врачи и ученые считают наиболее оптимальной и оправданной следующую тактику поведения после укуса клеща:
1. Вытащить клеща из кожи.
2. На 11 день после укуса сдать кровь на выявление клещевого энцефалита и боррелиоза методом ПЦР.
Если результат ПЦР будет положительным по какой-либо одной или по обеим инфекциям, то следует начинать прием лекарственных препаратов для предотвращения полного развития заболевания и его излечения на стадии инкубационного периода. Для предотвращения боррелиоза производят прием антибиотиков Доксициклин + Цефтриаксон, а энцефалита – Йодантипирина или Анаферона. Если результат положителен по обеим инфекциям, то для профилактического лечения принимают одновременно антибиотики и Йодантипирин.
Если результат ПЦР будет отрицательным, то следует через 2 недели после укуса клеща сдать кровь на выявление клещевого энцефалита методом ИФА или вестерн-блоттинга. Затем через 4 недели повторно сдать кровь на выявление боррелиоза методом ИФА или вестерн-блоттинга. Соответственно, при получении положительного результата анализа следует произвести прием антибиотиков или Йодантипирина, в зависимости от того, какая именно инфекция была выявлена (энцефалит или боррелиоз).
Принимать антибиотики и Йодантипирин сразу после укуса клеща без проведения анализов оправданно только в тех случаях, когда инцидент произошел вдали от цивилизации (например, туристический поход, велопробег и т.д.) и добраться до медицинских лабораторий невозможно. В этом случае для профилактики заражения энцефалитом и боррелиозом необходимо принимать и антибиотики, и Йодантипирин, поскольку неизвестно, переносчиком какой инфекции является клещ.
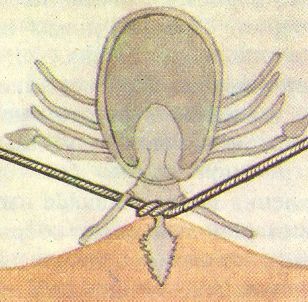
Если человека любого возраста и пола укусил клещ, то в первую очередь необходимо удалить насекомое как можно скорее, поскольку чем дольше оно находится на коже, тем выше вероятность заражения инфекционными заболеваниями. Удалять клеща нужно с любого места на теле, причем соблюдая определенную технику, поскольку насекомое очень плотно присасывается к коже при помощи хоботка со своеобразными отростками. Эти отростки делают хоботок клеща похожим на гарпун, поэтому просто выдернуть насекомое из кожи не получится (см. рисунок 1).
Рисунок 1 – Хоботок клеща в коже.
С целью удаления нельзя капать на клеща маслом, клеем, молоком, закрывать его банкой и производить любые другие действия, направленные на закупоривание дыхалец насекомого, расположенных на задней части его тела. Дело в том, что при закрывании дыхалец клещ не может нормально дышать, а это делает его агрессивным, вследствие чего он выплескивает свою слюну в кровь очень интенсивно и в большом количестве. А именно в слюне содержатся возбудители инфекцией, которые переносит клещ. Таким образом, закупорка дыхалец клеща увеличивает риск инфицирования человека энцефалитом или боррелиозом.
Удалить клеща можно руками, пинцетом, плотной ниткой или специальными приспособлениями отечественного или импортного производства (Tick Twister, The Tick Key, Ticked-Off, Антиклещ), которые продаются в аптеках или в магазинах «Медтехника». Данные приспособления имеют различную форму и способы применения, поэтому рекомендуется подобрать в «Медтехнике» оптимальную разновидность и использовать ее по мере надобности. Такие приспособления для удаления клещей нужно покупать заранее и иметь при себе при различных выездах на природу. Если же приспособлений нет, то удалять клеща нужно обычными подручными средствами, такими, как пинцет, нитка или собственно пальцы.
Вне зависимости от того, каким способом удаляется клещ, нельзя касаться насекомого голыми руками. Это связано с тем, что при удалении можно повредить клеща и тогда содержимое его кишечного тракта попадет на кожу, с которой может проникнуть в системный кровоток, если на ней окажутся какие-либо мелкие, невидимые невооруженным глазом ранки. То есть, удаляя клеща голыми руками, человек увеличивает риск заражения различными инфекциями. Именно поэтому перед удалением насекомого необходимо надеть на руки резиновые перчатки. Если перчаток нет, то можно просто обмотать руки обычным бинтом или чистой тканью. Только защитив подобным образом свои руки, можно приступать к извлечению клеща из кожи.
После удаления клеща необходимо продезинфицировать рану, обработав ее любым имеющимся антисептиком, например, йодом, Хлоргексидином, перекисью водорода, настойкой календулы или спиртом. Оптимально обрабатывать ранку, оставшуюся от клеща, спиртом или йодом. После обработки кожу оставляют без повязки. Если человек желает сдать клеща на анализ для определения, является ли он переносчиком какой-либо инфекции, то насекомое нужно поместить в банку вместе с кусочком смоченной водой ваты, закрыть емкость и хранить в холодильнике. Если человек не хочет отдавать клеща на анализ, то удаленное насекомое можно просто сжечь в пламени спички, зажигалки или костра или же раздавить его обувью.
Рассмотрим, как правильно удалять клеща различными способами.
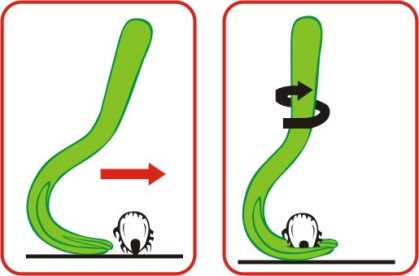
Данное приспособление является наилучшим для удаления клещей по двум основным причинам. Во-первых, Tick Twister позволяет в 98% случаев полностью удалить клеща, не разорвав его и не оставив, таким образом, головку насекомого в коже. Это очень важное преимущество, поскольку оставшуюся в коже головку придется удалять иглой, как занозу, что довольно болезненно и малоприятно. Кроме того, оставшаяся в коже головка клеща является источником патогенных микробов, которые переносит насекомое. И, соответственно, находящаяся в коже головка клеща продолжает оставаться источником инфекции для человека.
Во-вторых, использование Tick Twister позволяет избежать давления на пищеварительный тракт клеща, вследствие чего риск выпрыска большого количества слюны насекомого, содержащей возбудители инфекций, отсутствует. При использовании пинцета, нитки или пальцев часто оказывается сильное давление на пищеварительный тракт клеща, вследствие чего он выпрыскивает в кожу большое количество слюны, в которой содержатся возбудители клещевых инфекций. Соответственно, такой выпрыск слюны увеличивает риск заразиться инфекцией, если этого еще не произошло.
Кроме того, Tick Twister очень удобен в использовании и в процессе удаления клеща не причиняет боли.
Пользоваться Tick Twister очень просто: необходимо захватить клеща между зубьями приспособления, после чего повернуть его вокруг своей оси против часовой стрелки 3 – 5 раз и легко потянуть на себя (см. рисунок 2). После нескольких поворотов против часовой стрелки клещ легко вытягивается из кожи. Удалив клеща, место его присасывания обрабатывают йодом или спиртом.
Рисунок 2 – Правила применения приспособления для извлечения клеща Tick Twister.
Данное приспособление позволяет в большинстве случаев успешно удалять клеща, не разрывая его на части, а также не давить на его пищеварительный тракт, предотвращая выброс слюны в кровь. Однако The Tick Key по своим характеристикам несколько хуже Tick Twister, поскольку его неудобно использовать на некоторых труднодоступных участках тела, таких, как паховые и подмышечные складки, область под грудью у женщин и т.д.
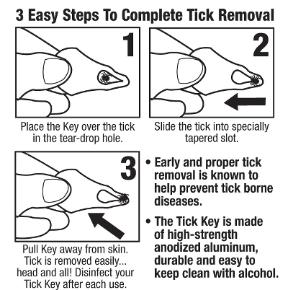
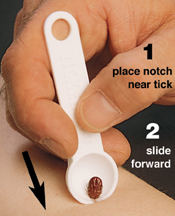
Использовать приспособление The Tick Key для удаления клеща следует в три шага (см. рисунок 3):
1. Положить приспособление на кожу таким образом, чтобы клещ оказался внутри большого отверстия;
2. Сдвинуть The Tick Key, не отрывая от поверхности кожи, таки образом, чтобы клещ попал в маленькое отверстие;
3. Повернуть The Tick Key против часовой стрелки 3 – 5 раз, после чего потянуть за клеща на себя.
После удаления клеща, место его присасывания обрабатывают йодом или спиртом.
Рисунок 3 – Правила использования The Tick Key для удаления клеща.
Приспособление Ticked-Off является настолько же удобным и практичным, как Tick Twister, однако, к сожалению, в большинстве случаев купить его в странах СНГ можно только через интернет-магазины.
Ticked-Off для удаления клеща следует использовать следующим образом: поставить ложечку вертикально к коже, после чего задвинуть торчащую часть клеща в ложбинку. Зафиксировав таким образом клеща, следует повернуть устройство 3 – 5 раз вокруг своей оси против часовой стрелки, после чего легко потянуть на себя (см. рисунок 4). После удаления клеща, место его присасывания обрабатывают йодом или спиртом.
Рисунок 4 – Правила использования Ticked-Off для удаления клеща.
Антиклещ представляет собой специальный пинцет из проволоки (см. рисунок 5), который позволяет надежно захватить клеща и, в то же время, не давить на его пищеварительный тракт, что обеспечивает быстрое, эффективное и безопасное извлечение насекомого из кожи.
Рисунок 5 – Приспособление Антиклещ.
Для удаления клеща приспособлением Антиклещ необходимо захватить насекомое как можно ближе к поверхности кожи. Чтобы это сделать, нужно нажатием большого и указательного пальцев на середину пинцета развести его кончики в стороны и поместить их таким образом, чтобы голова клеща оказалась между ними. Затем следует прекратить давление на середину пинцета, позволив его кончикам сомкнуться вокруг клеща. После этого необходимо повернуть приспособление 3 – 5 раз против часовой стрелки вокруг своей оси и легко потянуть на себя.
После извлечения клеща необходимо место его присасывания обработать йодом или спиртом.
Сначала следует немного надавить пальцами на кожу в области присосавшегося клеща, как будто стараетесь выдавить прыщик. После этого взять прочную нить длиной 15 – 30 см и сделать посередине петельку диаметром 2 – 3 см. Затем петельку положить на кожу, чтобы в нее попал клещ. Прочно затянуть петлю, соединить оба конца нити в одну и начать крутить пальцами против часовой стрелки. Когда нить окажется плотно скрученной, следует потянуть за нее на себя, и клещ легко удалится из ранки (рисунок 6). Оставшуюся на месте клеща ранку обработать йодом или спиртом.
Рисунок 6 – Удаление клеща при помощи нитки.
Если удалить клеща полностью не удалось, и в коже остались какие-либо части его тела (чаще всего голова с хоботком), то их необходимо вытащить. Если остатки клеща не вытащить, то на коже может образоваться гнойник или будет длительно текущее воспаление, не проходящее до тех пор, пока части тела насекомого не выйдут самостоятельно.
Удаление остатков клеща из раны производится точно так же, как вынимается заноза, то есть, при помощи иглы. Иголку предварительно стерилизуют, обработав перекисью водорода, спиртом или подержав в пламени 1 – 2 минуты. Затем стерилизованной иглой достают остатки клеща из ранки и обрабатывают ее йодом или спиртом.
После того, как клещ был извлечен из кожи, необходимо обработать это место любым антисептическим средством. Наилучшим образом для этой цели подходят спирт и йод, однако можно воспользоваться и перекисью водорода, и Хлоргексидином, и зеленкой и т.д. Любой имеющийся антисептик наливают на кусок чистой ваты и обильно смазывают им ранку, оставшуюся после извлечения клеща. После такой обработки кожу оставляют открытой и не накладывают повязку.
На месте укуса клеща в течение 3 недель может сохраняться покраснение, припухлость и зуд. В этом случае рекомендуется ежедневно смазывать воспаленную область йодом и настойкой календулы, а внутрь принимать любой антигистаминный препарат (например, Эриус, Телфаст, Супрастин, Фенистил, Цетрин и др.).
Как и какие сдавать анализы после укуса клеща для выявления клещевого энцефалита и боррелиоза на стадии инкубационного периода?
В настоящее время для выявления того, заразил ли клещ человека энцефалитом или боррелиозом, производятся следующие анализы крови:
- Венозная кровь на определение наличия вируса клещевого энцефалита и боррелий методом ПЦР (анализ сдают не ранее 11 дня с момента укуса, поскольку до этого он не информативен).
- Венозная кровь на определение антител к вирусу клещевого энцефалита типа IgM методом ИФА (анализ сдают минимум через 2 недели после укуса).
- Венозная кровь на определение антител к вирусу боррелиоза типа IgM методом ИФА (анализ сдают минимум через 4 недели после укуса).
- Венозная кровь на определение различных вариантов антител (VisE, р83, р39, р31, р30, р25, р21, р19, р17) к вирусу клещевого энцефалита типа IgM методом вестерн-блоттинга (анализ сдают минимум через 2 недели после укуса).
- Венозная кровь на определение различных вариантов антител (VisE, р83, р39, р31, р30, р25, р21, р19, р17) к вирусу боррелиоза типа IgM методом вестерн-блоттинга (анализ сдают минимум через 4 недели после укуса).
Наиболее информативными являются анализы крови, произведенные методом ПЦР и вестерн-блоттингом. Поэтому лучше всего произвести именно эти анализы для раннего выявления возможного заражения клещевыми инфекциями. Методом ИФА следует пользоваться только в том случае, если ПЦР или вестерн-блоттинг не доступны.
Для выявления скрыто протекающих клещевых инфекций рекомендуется после укуса клеща сдавать анализы дважды. Первый раз в указанные для каждого метода сроки (через 11 дней для ПЦР, через 2 или 4 недели для ИФА и вестерн-блоттинга), и второй – через месяц после первой сдачи анализа. Оба раза следует сдавать кровь на анализ одним и тем же методом. Например, если первый анализ был сдан на ПЦР, и то и второй должен быть произведен тем же методом ПЦР. Причем второй раз анализ сдается только в том случае, если результаты первого были отрицательными.
Если первый и второй анализы для обеих инфекций окажутся отрицательными, то клещ не заразил человека. В этом случае можно просто забыть об этом неприятном эпизоде своей жизни. Если же второй анализ окажется положительным, то следует пройти курс профилактического лечения, которое подавит болезнь на этапе инкубационного периода.
Если же первый анализ показал отрицательный результат для одной из инфекций и положительный для второй, то тактика несколько меняется. Для профилактики обнаруженной инфекции, анализ на которую оказался положительным, пропивают необходимые лекарственные препараты (Йодантипирин для энцефалита и Доксициклин + Цефтриаксон для боррелиоза). Для второй инфекции, анализ на которую оказался отрицательным, сдают повторный анализ через месяц после первого. Соответственно, при отрицательном анализе можно полностью расслабиться и забыть об укусе клеща. А при положительном анализе – пройти курс профилактического лечения необходимыми препаратами.
Как и какие принимать лекарственные препараты после укуса клеща для предотвращения развития клещевого энцефалита и боррелиоза?

- Доксициклин – по 100 мг по 1 разу в сутки в течение 5 дней;
- Цефтриаксон – по 1000 мг по 1 разу в сутки в течение трех дней.
Прием данных двух антибиотиков позволяет предотвратить развитие боррелиоза (даже если клещ заразил человека) в 80 – 95% случаев.
Для предотвращения развития энцефалита у людей любого возраста и пола после укуса клеща имеется две основные методики:
- Введение сыворотки – производится в поликлинике или больнице, и только в первые 72 часа после укуса. Введение сыворотки в более поздние сроки бесполезно.
- Прием Йодантипирина людьми старше 14 лет и Анаферона детского подростками младше 14 лет.
Введение сыворотки является малоэффективным и опасным методом, поскольку у людей часто развиваются тяжелые аллергические реакции вплоть до анафилактического шока. Поэтому данный метод профилактики клещевого энцефалита в настоящее время не используется в Европе и США, да и в странах бывшего СССР от него также постепенно отказываются.
Сегодня достаточно эффективным и безопасным методом профилактики клещевого энцефалита после укуса клеща является прием Йодантипирина или детского Анаферона, в зависимости от возраста пострадавшего. Йодантипирин после укуса клеща следует принимать взрослым и подросткам старше 14 лет по следующей схеме: в первые два дня по 3 таблетки по 3 раза в сутки, в следующие два дня по 2 таблетки по 3 раза в сутки, и затем в течение 5 дней по 1 таблетке по 3 раза в сутки.
Детский Анаферон дают всем детям и подросткам младше 14 лет после укуса клеща с целью профилактики клещевого энцефалита. Детям младше 12 лет дают по 1 таблетке по 3 раза в сутки, а подросткам 12 – 14 лет – по 2 таблетки 3 раза в сутки. Анаферон детский в указанных дозировках следует давать детям в течение 21 дня после укуса клеща.
Если клещ укусил ребенка, то алгоритм действий точно такой же, как и в отношении взрослого человека. То есть, в первую очередь нужно удалить клеща из кожи и обработать место присасывания йодом или спиртом. Затем в соответствующие сроки сдать анализы на наличие инфекций в его организме. Соответственно, если результат анализов окажется положительным, провести курс профилактического лечения ребенка необходимыми лекарственными препаратами (Доксициклин + Цефтриаксон для боррелиоза и Анаферон детский для клещевого энцефалита). Если же результат анализов отрицательный, то через месяц сдать их повторно. Соответственно, если второй анализ окажется отрицательным, то можно забыть об укусе клеща, а если положительным, то провести курс лечения.
В случае, когда сдать анализы невозможно, рекомендуется как можно быстрее после укуса клеща начать давать ребенку и антибиотики (Доксициклин + Цефтриаксон), и Анаферон детский с целью профилактики развития энцефалита и боррелиоза. Антибиотики дают в возрастных дозировках, причем Доксициклин – в течение 5 дней, а Цефтриаксон – в течение 3 суток. Анаферон детский дают в течение 21 дня по 1 таблетке по 3 раза в сутки детям младше 12 лет, и по 2 таблетки по 3 раза в сутки подросткам 12 – 14 лет.
Если клещ укусил беременную женщину, то следует его удалить из кожи и обработать ранку йодом или спиртом. Затем в необходимые сроки рекомендуется сдать анализы на наличие клещевого энцефалита и боррелиоза. Далее, если будет выявлен боррелиоз, то в сроки беременности 16 – 20 недель следует пропить Амоксиклав в течение 21 дня, принимая по 625 мг по 3 раза в сутки.
Для профилактики клещевого энцефалита беременным женщинам нельзя принимать каких-либо лекарств, а остается только ждать и наблюдать за собственным состоянием. Если появятся признаки энцефалита (температура, головная боль и др.) или плохого самочувствия в течение месяца после укуса клеща, следует немедленно обращаться к врачу, госпитализироваться в стационар и получать необходимое лечение. Более никаких действий после укуса клеща беременной женщины предпринимать не нужно.
Если укусил энцефалитный клещ, то оптимально для предотвращения развития инфекции, уже попавшей в организм, пропить курс Йодантипирина (взрослым и подросткам старше 14 лет) или детского Анаферона (детям младше 14 лет).
Йодантипирин следует принимать всем людям старше 14 лет по следующей схеме:
- По 3 таблетки по 3 раза в сутки в первые 2 дня;
- По 2 таблетки по 3 раза в сутки в следующие 2 дня;
- По 1 таблетке по 3 раза в сутки в следующие 5 дней.
Детям и подросткам младше 14 лет Йодантипирин противопоказан. Для профилактики клещевого энцефалита у них используют детский Анаферон.
Детский Анаферон дают всем подросткам и детям младше 14 лет в течение 21 дня. Причем детям младше 12 лет дают по 1 таблетке по 3 раза в сутки, а подросткам 12 – 14 лет – по 2 таблетки по 3 раза в сутки.
Что делать, если укусил клещ, как его правильно извлечь, что делать для профилактики укусов клеща — видео
Укус клеща: как удалить (методы), симптомы клещевого энцефалита и боррелиоза после укуса клеща, профилактика — видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
 Чтобы избежать аллергических реакций, дозу для инъекции вводят в несколько приёмов
Чтобы избежать аллергических реакций, дозу для инъекции вводят в несколько приёмов