Кашель является очень распространенным симптомом, который сопутствует значительному количеству заболеваний. В зависимости от диагноза назначается определенное обследование, в том числе и сдача анализов. Следует понимать, что присутствует четкое разграничение между первичным обследованием, когда человек проходит максимальное количество диагностирующих процедур и манипуляций, с тем, что назначается при хроническом течении болезней. Поэтому точно знать то, какие анализы нужно сдать при кашле, должен каждый гражданин, беспокоящийся о своем здоровье.
Так как кашель – это видимый признак большого количества различных недугов, то при его появлении врачам необходимо исключить значительную часть диагнозов. Хорошую общую картину состояния организма дает биохимический анализ крови. Общее исследование мочи назначается для того, чтобы исключить определенные специфические заболевания почек и желчного пузыря, и для сравнения показателей с исследованием крови. Кроме того при кашле, необходимо осуществить общий клинический анализ мокроты, и ее исследование на микрофлору. Кроме того, определяется наличие туберкулезных палочек Коха, кристаллов Шарко-Лейдена, атипичных клеток и спиралей Куршмана, эластичных волокон, друз актиномикоза, эозинофилов. Также необходимо установить чувствительность выделений к антибиотикам.
В последние годы участились случаи диагностирования хронических заболеваний дыхательных путей у людей всех возрастов, в том числе и у детей. В зависимости от недуга определяется и то, какие именно исследования должны быть назначены. В некоторых случаях они совпадают, в других же могут значительно отличаться между собой.
Анализы при кашле у людей, часто болеющих ОРЗ или бронхитами без обструкции легких:
- Раз в год человек должен пройти спирографию (специфическое исследование легких, в ходе которого измеряется их объем при обычных и форсированных вдохах/выдохах) и исследование реактивности бронхов (обязательно должна присутствовать ацетилхолиновая проба).
- Клинический анализ крови, мочи.
- Дополнительно назначают общее обследование мокроты и на БК.
После обструктивного бронхита дополнительно назначают флюорографию, бронхоскопию.
Несколько сложнее дело обстоит в том случае, если человек перенес острую пневмонию, воспаление легких, повлекшее за собой их остаточное изменение. После таких диагнозов при кашле назначают следующие анализы:
- Общее исследование выделений и на БК.
- Клинический и биохимический анализ крови (сиаловые кислоты, С-реактивный белок, фибриноген, ДФА-проба). Эти исследования должны проводиться каждые полгода.
- Бронхологические обследования.
При астме кроме вышеперечисленных анализов дополнительно назначают бронхоскопию. Если человек страдает гормонозависимыми недугами, то ему назначают исследование мочи и крови на сахар. Томография может быть назначена при хроническом или остром абсцессе легких. При эмфиземе легких дополнительно назначается томореспираторная проба. Диссеменированные процессы в легких при наличии кашля требуют назначения более серьезных анализов:
- Иммунологическое исследование.
- Обследование функции внешнего дыхания.
К сожалению, зачастую в клиниках педиатры и терапевты пренебрегают назначением полного обследования пациентам при первичных обращениях за помощью. Из-за этого недуги перерастают в хроническую форму. Необходимо понимать, что сданные в полном объеме анализы при кашле помогут избежать серьезных последствий, наступающих при запущенности заболеваний.
источник
Анализы крови при кашле могут быть назначены для уточнения диагноза: такие исследования позволяют обнаружить некоторые патологии или исключить их. Важно правильно сдать биологический материал, чтобы получить более точные результаты, избежать искажений.
Чаще всего сдают общий анализ крови ; при кашле такое исследование может быть назначено для оценки общего состояния организма. Биологическую жидкость забирают из располагающихся на пальце мелких кровеносных сосудов, капилляров, прокалывая фалангу безымянного пальца специальным инструментом, острым медицинским пером. Для проверки требуется небольшое количество крови, которое специалист берет с помощью пипетки. Назначается при тяжелых патологических процессах и подозрениях на них, перед проведением хирургического вмешательства, в целях профилактики.
Для проведения биохимического анализа материал берется из вены . Такое исследование помогает более детально изучить состояние организма. С его помощью определяют концентрацию различных минералов, белков и их фракций, ферментов, сахара, холестерина и прочих веществ.
Анализ крови на сахар всегда делается натощак : даже небольшое количество пищи, съеденное перед проведением исследования, может негативно повлиять на результаты, вызвать различные искажения. Такая диагностика необходима, если у человека имеется подозрение на сахарный диабет. После 40 лет назначается всем пациентам в амбулаторных условиях.
Кровь могут сдавать и для изучения гормонального фона . Такой анализ помогает обнаружить беременность на ранних сроках, когда ультразвуковое исследование и тесты еще бесполезны. Кроме того, методика используется при подозрениях на нарушения в работе поджелудочной или щитовидной железы, гипофиза, гипоталамуса.
Также существуют анализы на свертываемость , онкомаркеры (помогают определить на ранних стадиях наличие злокачественных опухолей), серологические (позволяют выявить инфекционные болезни), иммунологический (требуется для определения количества иммунных клеток), полимеразная цепная реакция (для диагностики гинекологических либо урологических патологий).
Важно вовремя обнаружить болезнь, вызвавшую кашель; анализ крови поможет уточнить диагноз.
Если при первичном приеме наблюдается симптом, анализ крови при кашле будет назначен биохимический. Кроме того, потребуется сдать общие анализы мочи и мокроты (при наличии продуктивных откашливаний).
Другие обследования требуются при хронических патологиях. В таких ситуациях 1 раз в год взрослому или ребенку потребуется проведение спирографии, будут назначены ацетилхолиновая проба, на общее и биохимическое исследования придется сдать образцы крови. Также исследуют мокроту (при продуктивном откашливании). Дополнительно могут назначить флюорографию, бронхоскопию (например, при подозрении на туберкулез легких).
Чтобы подобрать подходящее лечение, важно правильно сдать кровь: в противном случае результаты могут искажаться, что приведет к затруднениям с постановкой диагноза. Сдавать биологический материал следует натощак, с утра. Последний прием пищи должен состояться за 8-10 часов до забора крови. Желательно предварительно не употреблять жидкостей. Отказаться от питья нужно за 2 часа до проведения процедуры. В течение данного времени запрещается и курить.
Заранее придется соблюдать специальную диету. На протяжении 2 суток нужно отказаться от жирной пищи. Алкогольные напитки исключают за 1 сутки. В течение часа следует воздерживаться от физических нагрузок, постараться избежать нервного напряжения. При кашле у ребенка родителям необходимо проконтролировать соблюдение всех правил самостоятельно.
Влиять могут и медикаменты. Сдача анализов показана не раньше чем через 2 недели после окончания курса приема. Чаще сначала назначают обследование и лишь после подбирают лекарства.
Оценивают скорость оседания эритроцитов (СОЭ). В норме она должна составлять 15 мм/ч. Важным показателем является и уровень лейкоцитов; в норме он варьируется в пределах от 1,2 до 3*10 в 9 степени/1 л; таким же должно быть и количество лимфоцитов. Эритроцитов у мужчин на 1 мкл должно быть 4-5,5 млн; женщин — 3,7-4,7 млн. Для ретикулоцитов (начальных клеток эритроцитов) нормальными считаются показатели от 0,24 до 1,7%. Оценить цветовой показатель необходимо, чтобы определить насыщенность крови гемоглобином; значения в норме составляют от 30 до 370 г/л.
Реактивного белка должно быть не больше 10 мг/л. Гемоглобина в 1 л у мужчин должно быть 135-160 г, женщин — 120-140.
Через 2 недели после завершения лечения следует повторно провести процедуру. Если анализ крови в норме, кашель излечен, пациент может завершить курс. При обнаружении отклонений доктор скорректирует схему терапии.
источник
Кашель часто беспокоит взрослых и детей, особенно в холодное время года. Он может быть следствием заболеваний как дыхательной, так и пищеварительной системы, проявлением невроза, аллергии, туберкулеза, растущей опухоли. Какие анализы сдать при кашле?
Чаще всего кашель – это симптом болезней ЛОР-органов, бронхов и легких. Возникает он из-за раздражения кашлевых рецепторов стекающей носовой слизью. При скоплении в бронхиальном просвете мокроты развивается влажный кашель. В этом случае он выполняет защитную функцию – освобождает дыхательные пути от секрета.
При ОРВИ, простуде, бронхите, пневмонии кашель сопровождается следующими симптомами:
- Повышенной температурой.
- Насморком.
- Болями в глотке, першением.
- Головной болью, слабостью, утомляемостью, снижением аппетита.
- Болями в грудной клетке, если в процесс вовлечены бронхи, легкие, плевра.
При нормальном течении ОРВИ кашель у ребенка может сохраняться до трех недель, при бронхите и пневмонии – дольше. Не стоит беспокоиться, если он постепенно уменьшается, мокрота отходит свободно, не наблюдается других симптомов. Единичные покашливания после перенесенной болезни не требуют сдачи анализов.
Необходимо пройти дообследование в следующих ситуациях:
- Интенсивность кашля не снижается или, напротив, нарастает.
- Меняется его характер, симптом становится навязчивым.
- Нарушается отхождение мокроты.
- Бронхиальный секрет изменяет цвет – до желто-зеленого, в нем появляются прожилки крови.
- Затруднен выдох или вдох.
Также родителей должен насторожить кашель, который сохраняется у ребенка более трех недель после заболевания.
При длительном кашле ребенку нужно сдать анализы:
- Крови.
- Бакпосев мокроты, отделяемого из носа, глотки.
Общий клинический анализ крови показывает наличие воспаления и его интенсивность. Показатель называется СОЭ (скорость оседания эритроцитов). Чем выше СОЭ, тем, как правило, сильнее воспалительный процесс. По мере выздоровления показатель должен снижаться. Также врач оценивает количество лейкоцитов, оно увеличивается при попадании в организм инфекции.
Рост числа нейтрофилов (в том числе палочкоядерных) – признак бактериального заболевания. Лимфоцитоз и моноцитоз наблюдаются при вирусной инфекции.
Если у ребенка отходит мокрота, есть выделения из носа, необходимо провести бактериологическое исследование секрета. Его сеют на питательные среды и наблюдают за ростом культур. Метод позволяет выявить конкретного возбудителя и определить его чувствительность к антибиотикам.
Хорошие анализы при кашле исключают инфекционную патологию дыхательной системы, но требуют развернутого дообследования.
У детей кашель нередко бывает признаком патологии органов пищеварения. В этом случае он не связан с перенесенной простудой, носит постоянный характер, зависит от приема пищи и положения тела.
Недостаточность кардиального клапана (на границе пищевода и желудка) приводит к забросу желудочного содержимого. Патология называется гастроэзофагальной рефлюксной болезнью (ГЭРБ). У взрослых это чаще вызывает изжогу, у детей проявляется навязчивым кашлем. При этом анализы крови будут хорошими, без признаков воспаления.
Заподозрить ГЭРБ можно по таким проявлениям:
- Изжога.
- Отрыжка кислым.
- Постоянный кашель.
- Боли в желудке.
- Нарушение аппетита.
- Усиление кашля при наклонах туловища вперед, особенно после еды.
Подтверждает диагноз фиброэзофагогастродуоденоскопия, также ребенка направляют на сдачу анализа кала – для выявления яиц гельминтов. Для аскаридоза с миграцией личинок в легкие также характерен кашель.
Невроз у детей нередко проявляется навязчивым покашливанием. При этом дополнительных симптомов со стороны пищеварительной и дыхательной систем нет. Ребенок может жаловаться на слабость, утомляемость, быть капризным или, наоборот, слишком спокойным.
Невроз нередко развивается, когда дети идут в детский сад или школу, при рождении брата или сестры, конфликтах в семье.
Общий и биохимический анализ крови при этой патологии – без отклонений, инструментальные обследования также не выявляют признаков патологии.
Лечением таких детей занимается невролог, кашель быстро проходит после исчезновения стрессового фактора, уменьшается на фоне приема успокоительных препаратов.
Аллергические заболевания проявляются слезотечением, выделением носовой слизи, кашлем, чиханием, сыпью на коже. Симптомы обычно четко связаны с провоцирующим фактором – цветением растений, домашними животными, пылью, холодом, плесневыми грибками. Заподозрить болезнь может любой врач, сам больной или родители ребенка.
Подтверждают диагноз при помощи специального обследования. Это могут быть скарификационные кожные пробы или анализ крови на выявление определенных аллергенов. Вид диагностики выбирает аллерголог – в зависимости от клинической картины болезни и возраста ребенка. Обязательным является определение уровня общего IgE в венозной крови – этот белок отвечает за развитие аллергических реакций. При повышении показателей требуется дообследование.
В общем анализе крови при аллергическом кашле наблюдается рост уровня эозинофилов.
Туберкулез встречается в любом возрасте и у детей из благополучных семей. При длительном кашле врач обязательно должен заподозрить это заболевание. Настораживающими являются следующие симптомы:
- Необъяснимая потеря веса.
- Бледность кожи.
- Плохой аппетит.
- Ночная потливость.
Если кашель не поддается обычной лекарственной терапии, следует пройти комплексное обследование для исключения туберкулеза. Основным диагностическим методом является рентгенография органов грудной клетке. Однако лабораторные анализы тоже необходимы. Наиболее часто используют следующие:
- Общий анализ крови. Специфических изменений в нем не будет, но выявится лимфоцитоз, возможно, рост СОЭ, анемия.
- Бакпосев мокроты – применяют для подтверждения бактериовыделения (открытая или закрытая форма). Сдавать мокроту нужно неоднократно.
Также врачи рекомендуют проведение пробы Манту – для подтверждения инфицированности микобактериями. Лучшим и более информативным считается Диаскин тест, он получил широкое распространение в последние годы.
Определение антител к бактериям туберкулеза не относят к высокоинформативным анализам.
В детском возрасте могут встречаться доброкачественные и злокачественные опухоли легких, бронхов, органов средостения. По мере роста они сдавливают ткани и вызывают рефлекторный кашель.
Онконастороженность должна присутствовать и при обследовании совсем маленьких детей. По результатам анализов такой диагноз установить нельзя, но его можно заподозрить по некоторым изменениям в крови – высоким показателям СОЭ, лейкоцитозу или лейкопении, анемии, различным сдвигам лейкоцитарной формулы.
Подтверждают диагноз рентгенография, компьютерная или магнитно-резонансная томография органов грудной клетки.
Кашель встречается при разных патологиях. Неверно думать, что это симптом лишь поражения дыхательной системы. Если у ребенка хорошие анализы, а кашель длительно не исчезает, необходимо комплексное обследование для исключения более серьезных заболеваний.
источник
Ребенок девочка, 3 года 10 месяцев, кашляет на протяжении уже года. Вроде вылечиваем, через неделю опять повторяется, и так на протяжении года. А последнии три недели кашель вообще не проходит. Ничего не помогает. Пили Амброксол, антибиотики, Флюдитек, делали ингаляции с лазолваном+физ. р-р, ингаляции с боржоми, давала Зодак. Ничего не помогает. Сдавали анализы на хламидии, пневмония, мико плазма и на глисты, грибы, плесень, имуноглобулин все отрицательны. Что делать? Какие еще можно сдать анализы? На аллергены тоже сдавали, выявлена только на шерсть кошек. Кошки дома нет. Сколько мы врачей обошли, никто не может выявить причину… Помогите пожалуйста!
Дополнение автора от 28.01.14 14:03:24
Забыла еще написать, что за этот год мы пять раз переболели ложным крупом. Дважды лежали с ним в больнице. Последний раз болели два раза ложным крупом с перерывом в неделю.
Абсолютно правильно и полно ответили Вам уже уважаемые коллеги. Для успокоения Вашего скажу, что ни хламидии, ни микоплазмы и проч. и проч. не вызывают подобного синдрома длительного раздражения дыхательных путей- кашля. Не стоит тратить деньги на дорогостоящие и абсолютно бесполезные исследования. Вы написали довольно оптимистичные вещи, что всё же время от времени «вроде вылечиваем» и что кашляет ребенок год- т.е. с 2,5(или чуть старше ) лет- т.е остается выяснить некоторые детали- не меняли ли место жительства, кроватку для сна(подушки в том числе), не появлялись ли в доме средства новые бытовой химии(особенно хлорсодержащие), не стал ли ребенок меньше гулять в связи с заболеваниями(свежий воздух первый враг кашля длительного), не слишком ли сухо в доме и тепло (температура выше 23 и влажность ниже 50 приведут к раздражению слизистых и кашлю у любого, даже абсолютно здорового ребенка, если при этом пыль и не частые влажные уборки кашель станет единственным средством, при помощи окорого мудрая природа будет защищать дыхательные пути малыша).
Причина подобных проявлений, как правило, не одна. Дело в совокупности причин. Прошло ОРВИ, ко торе оставило небольшой след в виде реакции слизистой оболочки трахеи. бронхов. Что делают 99% мам- начинают пичкать ребенка разжижающими мокроту средствами(амброксол и проч), самые усердные добавляют ингаляции, пробуют новые средства (все с тем же действием- вытолкнуть и образовать мокроту). А мокроты нет, есть остаточное раздражение слизистой. Все усердия мам приводят к нарастанию раздражения, уже непрерывному кашлю, детки восстанавливаются быстро, но если дать им время на это восстановление, а не щёлкать кнутом, образно выражаясь, подгоняя организм, тем самым нанося вред.
Пытаясь излечивать кашель все средства подразделяются на действующие на мокроту(помогают отхождению и образованию), действуют на кашлевой центр(подавляют кашель), действие на слизистую бронхов(преимущественно). Они могут сочетаться, быть много и одно- компонентными, содержать в составе антигистаминные средства, спазмолитики(бронхорасширяющие). Растительные или химически искусственные. множество всего. Но в случае кашля переодически постоянного(назовем Ваш случай так самое оптимальное- хотя бы на 21 день(а лучше на полтора месяца) отменить ВСЕ препараты против кашля (включая грудные сборы, растительные сиропчики, бабушкин сок свеклы, соли Мертвого моря, суперсредства «для иммунитета», интерфероны, гроприназины, и проч. и проч..) Увлажнить воздух, поить ребенка побольше, гулять с ребенком постоянно и много(и в мороз в том числе), вниматеьно после 10 дней отмены всего пронаблюдать когда же кашель(если он останется) усиливается: ночью, днем, утром, вечером, зависит ли от того лежит ребенок, бегает или ходит или сидит спокойно, связан ли с приемом пищи, активными играми, посещениями родственников(был случай в практике у ребенка была аллергия на дедушкин шарф) или прогулкой, или уборкой и т.д.
И не нужно переживать и волноваться. Да, стоит показать ребенка ЛОР- врачу, грамотному пульмонологу, выслушать предположения по диагнозу. Но никто, ни один врач, лучше ВАс не пронаблюдает за развитием и возникновением кашля, а это бывает намного важнее, нежели сотни лучших анализов. Помните любой здоровый человек, время от времени кашляет. больной человек кашляет сильнее и чаще, но лишь для того, чтобы очистить организм от слизи, пыли, т.е. нужно искать причину, почему слизь выработалась повышенно(что само по себе тоже защита, а не ужас и кошмар).
источник
1. Острый кашель — это кашель продолжительностью до 3 недель. Наиболее распространенной причиной острого кашля являются различные виды ОРЗ. При этом инфекционно-воспалительный процесс может локализоваться в верхних (нос, носоглотка, ротоглотка) и в нижних дыхательных путях (гортань, трахея, бронхи, легкие). Часто дыхательные пути, в большей или меньшей степени, поражаются практически на всей их протяженности. Из-за этого, кашель часто носит смешанный характер.
Другой особенностью кашля при ОРЗ является смена характера кашля спустя некоторое время после начала болезни. Такое происходит в случае поражения средних и нижних дыхательных путей (трахеит, бронхит): в первые часы болезни кашель сухой, мучительный, однако вскоре он становится влажным и сопровождается выделением мокроты.
Особенности острого кашля при некоторых инфекциях.
Кашель при коклюше и паракоклюше – варьирует от этапа болезни и иммунного статуса ребенка. У не привитых детей в первые несколько дней от начала заболевания наблюдается сухой, мучительный кашель, возникающий чаще к вечеру и ночью. Самочувствие ребенка при этом остается нормальным, температура не повышается. В последующие дни болезни кашель становится приступообразным. Приступы сильного удушливого кашля следуют один за другим, отделяясь, друг от друга глубоким судорожным вздохом. Приступ кашля заканчивается рвотой и отхождением небольшого количества густой мокроты. Количество «волн кашля» может достигать 50 в сутки (на второй неделе болезни). Кашель при паракоклюше такой же, как и при коклюше, однако, при паракоклюше общее течение болезни значительно легче, чем при коклюше.
У привитых детей (обычно школьников) коклюш и паракоклюш протекают в стертой форме, сопровождаются сухим покашливанием, длящимся длительное время. В таких случаях для самого ребенка болезнь не опасна, однако он может заразить других не привитых детей.
Основные методы диагностики инфекций.
Определение специфических иммуноглобулинов А, М и G происходит методом иммуноферментного анализа (ИФА). По выявлению в определенные сроки болезни тех или иных иммуноглобулинов можно судить о течении заболевания. IgА могут появляться на ранних сроках заболевания (10-14 день). Далее происходит выработка IgM на 2-4 неделе. Позже всего образуются IgG — через 3-6 недель от начала заболевания. В случае адекватного лечения антитела А и М со временем исчезают, а иммуноглобулины G в небольших количествах могут циркулировать всю жизнь. При реактивации персистирующей или хронической инфекции уровень антител М и G может резко увеличиться. Клинически значимым является увеличение титров антител в 4 и более раза. Также ИФА может использоваться для определения показаний к вакцинации.
Одним из самых современных методов молекулярной биологии является ПЦР (полимеразная цепная реакция), которая позволяет специфично увеличивать (амплифицировать) в сотни раз участок ДНК возбудителя в исследуемом образце. Высокая чувствительность ПЦР позволяет обнаружить даже единственную копию чужеродной ДНК в образце. Кроме этого, ПЦР имеет очень высокую специфичность. Материалом для проведения исследований служат биологические жидкости и выделения организма: кровь, моча, слюна, мокрота.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к возбудителю коклюша:
Рекомендуются следующие исследования:
Определение иммуноглобулинов к Хламидии пневмонии:
Рекомендуются следующие исследования:
Определение иммуноглобулинов к Микоплазме пневмонии:
Кашель при респираторно-синцитиально-вирусной инфекции сухой и без мокроты. РС-инфекция поражает в основном детей первого года жизни (до 70% всех случаев ОРВИ у детей этой возрастной группы). Особенностью РС-инфекции является поражение не только бронхов (бронхит), но и брохиол – тончайших дыхательных трубочек (бронхиолит). У детей с РС-инфекцией можно заметить сухой кашель, который развивается на фоне сильной отдышки (признак бронхиолита) и при незначительном подъеме температуры.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к респираторному синцитиальному вирусу:
Рекомендуются следующие исследования:
Определение иммуноглобулинов к вирусу кори:
Кашель при гриппе сухой, мучительный, упорный. При гриппе кашель развивается на фоне сильной температуры. Вирус гриппа поражает в основном гортань, трахею и бронхи. Поражение гортани у маленьких детей может привести к развитию крупа с характерными для него симптомами: осиплый голос, затрудненное (стенотическое) дыхание, лающий кашель. Для гриппа, особенно в первые дни болезни, не характерен насморк или конъюнктивит, на основе этого можно отличить грипп от других типов ОРВИ.
Рекомендуются следующие исследования:
Кашель при парагриппе сухой и глубокий, как при гриппе, однако в отличие от первого, протекает без сильной температуры, но с сильным насморком. На 3-4 день болезни парагрипп может осложниться крупом, симптомы которого описаны выше. Подобное течение болезни с более выраженным насморком и заложенностью носа наблюдается и при Риновирусной инфекции.
Рекомендуются следующие исследования:
Кашель при аскаридозе – наблюдается в фазу легочной миграции личинок аскарид. Кашель при легочной миграции аскарид сухой, усиливается в ночное время, сопровождается повышением температуры, аллергическими высыпаниями на коже, иногда появлением в мокроте крови.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к аскариде:
2. Затяжной кашель — длительность затяжного кашля составляет от 2 до 4 недель. Главным фактором развития затяжного кашля является не инфекция, как в случае острого кашля, а повышенная чувствительности кашлевых рецепторов и усиленная выработка мокроты после перенесенной болезни. При установлении природы затяжного кашля следует учитывать возраст ребенка.
У грудных детей (детей первого года жизни) затяжной кашель продолжается еще в течение 2-4 недель (и более) после перенесенного бронхита (ОРВИ). Если после перенесенного ОРЗ ребенок продолжает кашлять, необходимо периодически измерять у него температуру тела, следить за аппетитом, общим состоянием – повышение температуры или ухудшение общего состояния ребенка с течением времени указывают на персистенцию очага инфекции и требуют обращения к педиатру. Кроме того, у грудных детей затяжной кашель может возникать из-за попадания пищи в дыхательные пути. Редко причиной заброса пищи в бронхи может быть бронхопищеводный свищ.
У детей дошкольного возраста затяжной кашель может быть признаком аденоидита, синусита (чаще гайморита), ринита, при которых мокрота стекает по задней стенке глотки и, раздражая кашлевые рецепторы, вызывает кашель. Такой кашель возникает преимущественно ночью и может сопровождаться другими признаками ЛОР-заболеваний (заложенность носа, выделения из носа, затруднение носового дыхания). В этом случае требуется консультация ЛОР-врача. Другой причиной затяжного кашля у детей дошкольного и школьного возраста может быть желудочно-пищеводный рефлюкс (попадание кислого содержимого желудка в пищевод и глотку). Этот кашель возникает преимущественно ночью. Для дифференциальной диагностики данной причины кашля требуется консультация гастроэнтеролога.
Затяжной кашель у школьников часто наблюдается после перенесенной ОРВИ. Механизмы возникновения такого кашля – повышенная чувствительность кашлевых рецепторов и усиленная выработка мокроты. Такой кашель обычно сухой, мучительный сопровождается выделением небольшого количества вязкой мокроты. Установлено, что затяжной сухой кашель у детей школьного возраста может быть признаком коклюша (стертой формой коклюша болеет примерно каждый четвертый ребенок этого возраста).
3. Рецидивирующий кашель – это периодически повторяющийся затяжной кашель длительностью более 2 недель. Рецидивирующий кашель характерен для бронхиальной астмы или обструктивного бронхита. У детей обструктивный бронхит часто возникает как следствие ОРВИ, при этом кашель возникает на фоне повышенной температуры, насморка, першения и болей в горле и других симптомов простуды. Если эпизоды обструктивного бронхита повторяются чаще 3-4 раз в год, возникают при каждом эпизоде ОРВИ или приступы кашля провоцируются не ОРВИ, а аллергенами, физической нагрузкой, холодным воздухом – велика вероятность того, что причиной кашля у ребенка является бронхиальная астма.
У детей раннего возраста эпизоды затяжного кашля остаются единственным проявлением бронхиальной астмы в течение долгого времени.
Астматический кашель имеет несколько отличительных особенностей:
- Часто возникает в ночное время ближе к утру, сопровождается одышкой, чувством затрудненного дыхания.
- Может провоцироваться аллергенами (шерсть животных, перья, пищевые продукты, пыльца растений, домашняя пыль и другие).
- Может возникнуть во время физической нагрузки, глубокого вдоха или вдыхания холодного воздуха.
- Хорошо реагирует на препараты из группы бронходилататоров (например, сальбутамол).
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
- Иммуноглобулин IgE общий
- Комплексы индивидуальных аллергенов — после консультации аллерголога и углубленного обследования для выявления реакции на конкретные аллергены
4. Постоянный кашель – характерен для некоторых хронических заболеваний легких и дыхательных путей. О постоянном кашле говорят, когда больной действительно кашляет постоянно (кашель может периодически усиливаться и ослабевать, но никогда не прекращается).
Влажный постоянный кашель характерен для таких болезней как:
Туберкулез легких — часто сопровождается влажным кашлем, незначительным повышением температуры, похуданием.
Туберкулез лимфатических узлов грудной клетки — может проявляться постоянным сухим кашлем.
Рекомендуются следующие исследования:
Определение иммунологии к микобактерии туберкулеза:
Муковисцидоз – врожденное заболевание, характеризующееся образованием в бронхах чересчур густой и вязкой мокроты, обусловленное изменением (мутацией) в гене, который отвечает за синтез белка, осуществляющего в клетках функцию канала для ионов хлора.Это приводит к тому что секреты желез внешней секреции становятся густыми и вязкими ,что в свою очередь приводит к нарушению функции и заболеваниям дыхательной и пищеварительной систем.
Диагностика муковисцидоза основана на данных общего осмотра (отставание в физическом развитии), данных семейного анамнеза (наличие родственников больных муковисцидозом), данных о наличии хронических заболеваний органов дыхания и пищеварительной системы, результатах потовой пробы с пилокарпином, определении жирных кислот в кале и результатах ДНК–диагностики.
В последнее время большую роль в ранней диагностике муковисцидоза играет пренатальная ДНК-диагностика (исследование изоэнзимов тонкокишечной щелочной фосфатазы из околоплодных вод возможно от 18-20 недели беременности) и скрининговое обследование новорожденных в родильных домах.
Бронхоэктатическая болезнь — заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной недостаточность и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве.
Диагностика основана на данных характерной клинической картины и результатах рентгенограммы легких, бронхоскопии, результатах микробиологического исследования мокроты и цитологии.
Сухой постоянный кашель характерен для таких болезней как:
Папиломатоз гортани – хроническое заболевание гортани, характеризующееся образованием на слизистой гортани наростов и уплотнений.
Фиброзирующий альвеолит – хроническое заболевание легких характеризующееся разрастанием в легких соединительной ткани.
Психогенный кашель – это весьма необычный вид постоянного кашля. Психогенный кашель может возникнуть после «обычного кашля» бывшего одним из симптомов простуды. Это постоянный, навязчивый кашель. Возникает без видимой причины (ОРВИ, простуда) и не сопровождается какими-либо другими симптомами. Может возникать во время стрессовых ситуаций. Психогенный кашель высокий (металлического звучания), частый (5-7 раз в минуту), присутствует только днем, исчезает во время сна, во время еды или разговора.
источник
Кашель является очень распространенным симптомом, который сопутствует значительному количеству заболеваний. В зависимости от диагноза назначается определенное обследование, в том числе и сдача анализов. Следует понимать, что присутствует четкое разграничение между первичным обследованием, когда человек проходит максимальное количество диагностирующих процедур и манипуляций, с тем, что назначается при хроническом течении болезней. Поэтому точно знать то, какие анализы нужно сдать при кашле, должен каждый гражданин, беспокоящийся о своем здоровье.
Так как кашель – это видимый признак большого количества различных недугов, то при его появлении врачам необходимо исключить значительную часть диагнозов. Хорошую общую картину состояния организма дает биохимический анализ крови. Общее исследование мочи назначается для того, чтобы исключить определенные специфические заболевания почек и желчного пузыря, и для сравнения показателей с исследованием крови. Кроме того при кашле, необходимо осуществить общий клинический анализ мокроты, и ее исследование на микрофлору. Кроме того, определяется наличие туберкулезных палочек Коха, кристаллов Шарко-Лейдена, атипичных клеток и спиралей Куршмана, эластичных волокон, друз актиномикоза, эозинофилов. Также необходимо установить чувствительность выделений к антибиотикам.
В последние годы участились случаи диагностирования хронических заболеваний дыхательных путей у людей всех возрастов, в том числе и у детей. В зависимости от недуга определяется и то, какие именно исследования должны быть назначены. В некоторых случаях они совпадают, в других же могут значительно отличаться между собой.
Анализы при кашле у людей, часто болеющих ОРЗ или бронхитами без обструкции легких:
- Раз в год человек должен пройти спирографию (специфическое исследование легких, в ходе которого измеряется их объем при обычных и форсированных вдохах/выдохах) и исследование реактивности бронхов (обязательно должна присутствовать ацетилхолиновая проба).
- Клинический анализ крови, мочи.
- Дополнительно назначают общее обследование мокроты и на БК.
После обструктивного бронхита дополнительно назначают флюорографию, бронхоскопию.
Несколько сложнее дело обстоит в том случае, если человек перенес острую пневмонию, воспаление легких, повлекшее за собой их остаточное изменение. После таких диагнозов при кашле назначают следующие анализы:
- Общее исследование выделений и на БК.
- Клинический и биохимический анализ крови (сиаловые кислоты, С-реактивный белок, фибриноген, ДФА-проба). Эти исследования должны проводиться каждые полгода.
- Бронхологические обследования.
При астме кроме вышеперечисленных анализов дополнительно назначают бронхоскопию. Если человек страдает гормонозависимыми недугами, то ему назначают исследование мочи и крови на сахар. Томография может быть назначена при хроническом или остром абсцессе легких. При эмфиземе легких дополнительно назначается томореспираторная проба. Диссеменированные процессы в легких при наличии кашля требуют назначения более серьезных анализов:
- Иммунологическое исследование.
- Обследование функции внешнего дыхания.
К сожалению, зачастую в клиниках педиатры и терапевты пренебрегают назначением полного обследования пациентам при первичных обращениях за помощью. Из-за этого недуги перерастают в хроническую форму. Необходимо понимать, что сданные в полном объеме анализы при кашле помогут избежать серьезных последствий, наступающих при запущенности заболеваний.
Анализы крови при кашле могут быть назначены для уточнения диагноза: такие исследования позволяют обнаружить некоторые патологии или исключить их. Важно правильно сдать биологический материал, чтобы получить более точные результаты, избежать искажений.
Чаще всего сдают общий анализ крови ; при кашле такое исследование может быть назначено для оценки общего состояния организма. Биологическую жидкость забирают из располагающихся на пальце мелких кровеносных сосудов, капилляров, прокалывая фалангу безымянного пальца специальным инструментом, острым медицинским пером. Для проверки требуется небольшое количество крови, которое специалист берет с помощью пипетки. Назначается при тяжелых патологических процессах и подозрениях на них, перед проведением хирургического вмешательства, в целях профилактики.
Для проведения биохимического анализа материал берется из вены . Такое исследование помогает более детально изучить состояние организма. С его помощью определяют концентрацию различных минералов, белков и их фракций, ферментов, сахара, холестерина и прочих веществ.
Анализ крови на сахар всегда делается натощак : даже небольшое количество пищи, съеденное перед проведением исследования, может негативно повлиять на результаты, вызвать различные искажения. Такая диагностика необходима, если у человека имеется подозрение на сахарный диабет. После 40 лет назначается всем пациентам в амбулаторных условиях.
Кровь могут сдавать и для изучения гормонального фона . Такой анализ помогает обнаружить беременность на ранних сроках, когда ультразвуковое исследование и тесты еще бесполезны. Кроме того, методика используется при подозрениях на нарушения в работе поджелудочной или щитовидной железы, гипофиза, гипоталамуса.
Также существуют анализы на свертываемость , онкомаркеры (помогают определить на ранних стадиях наличие злокачественных опухолей), серологические (позволяют выявить инфекционные болезни), иммунологический (требуется для определения количества иммунных клеток), полимеразная цепная реакция (для диагностики гинекологических либо урологических патологий).
Важно вовремя обнаружить болезнь, вызвавшую кашель; анализ крови поможет уточнить диагноз.
Если при первичном приеме наблюдается симптом, анализ крови при кашле будет назначен биохимический. Кроме того, потребуется сдать общие анализы мочи и мокроты (при наличии продуктивных откашливаний).
Другие обследования требуются при хронических патологиях. В таких ситуациях 1 раз в год взрослому или ребенку потребуется проведение спирографии, будут назначены ацетилхолиновая проба, на общее и биохимическое исследования придется сдать образцы крови. Также исследуют мокроту (при продуктивном откашливании). Дополнительно могут назначить флюорографию, бронхоскопию (например, при подозрении на туберкулез легких).
Чтобы подобрать подходящее лечение, важно правильно сдать кровь: в противном случае результаты могут искажаться, что приведет к затруднениям с постановкой диагноза. Сдавать биологический материал следует натощак, с утра. Последний прием пищи должен состояться за 8-10 часов до забора крови. Желательно предварительно не употреблять жидкостей. Отказаться от питья нужно за 2 часа до проведения процедуры. В течение данного времени запрещается и курить.
Заранее придется соблюдать специальную диету. На протяжении 2 суток нужно отказаться от жирной пищи. Алкогольные напитки исключают за 1 сутки. В течение часа следует воздерживаться от физических нагрузок, постараться избежать нервного напряжения. При кашле у ребенка родителям необходимо проконтролировать соблюдение всех правил самостоятельно.
Влиять могут и медикаменты. Сдача анализов показана не раньше чем через 2 недели после окончания курса приема. Чаще сначала назначают обследование и лишь после подбирают лекарства.
Оценивают скорость оседания эритроцитов (СОЭ). В норме она должна составлять 15 мм/ч. Важным показателем является и уровень лейкоцитов; в норме он варьируется в пределах от 1,2 до 3*10 в 9 степени/1 л; таким же должно быть и количество лимфоцитов. Эритроцитов у мужчин на 1 мкл должно быть 4-5,5 млн; женщин — 3,7-4,7 млн. Для ретикулоцитов (начальных клеток эритроцитов) нормальными считаются показатели от 0,24 до 1,7%. Оценить цветовой показатель необходимо, чтобы определить насыщенность крови гемоглобином; значения в норме составляют от 30 до 370 г/л.
Реактивного белка должно быть не больше 10 мг/л. Гемоглобина в 1 л у мужчин должно быть 135-160 г, женщин — 120-140.
Через 2 недели после завершения лечения следует повторно провести процедуру. Если анализ крови в норме, кашель излечен, пациент может завершить курс. При обнаружении отклонений доктор скорректирует схему терапии.

Анализ крови при простудных заболеваниях сдавать не только можно, но и нужно, это помогает подтвердить диагноз и установить общее состояние организма пациента. Сдавать кровь следует в кратчайшие сроки после получения направления на анализ. Быстрое получение результатов позволит точнее поставить диагноз и лучше подобрать необходимый курс лечения. По анализу крови можно установить, какой именно возбудитель вызвал болезнь и на какой стадии она находится. Также можно выяснить тяжесть течения заболевания. При остром воспалении значительно повышается количество лейкоцитов, а в период выздоровления оно начинает снижаться.
Кроме того, по результатам анализа можно выяснить наличие вторичной бактериальной инфекции, которая часто присоединяется к вирусной, осложняя течение болезни. В этом случае требуется другое лечение.
Все вышесказанное относится к сдаче крови по направлению врача, к которому обратился человек по поводу простуды. Если же он хочет пройти обследование перед операцией или определить уровень гормонов в организме, то нужно ждать выздоровления. Потому что иначе результаты анализа будут искаженные и малоинформативные, а это, в свою очередь, может привести к неправильной постановке диагноза.
Особо стоит сказать о донорах. Так как донорская кровь должна быть максимально безопасна, сдавать ее при простудных заболеваниях и их симптомах нельзя. Любые признаки недуга считаются противопоказанием для сдачи крови. Разрешение на нее дается не ранее месяца после полного выздоровления от болезни.
При обнаружении признаков простуды специалист обычно в числе прочих назначений выписывает направление на анализ крови. Его результаты позволяют определить состояние больного, выявить причины развития заболевания и правильно подобрать требующееся лечение.
Анализ крови при простудных болезнях дает возможность:
- определить тяжесть воспаления, которую оценивают по СОЭ и показателям лейкоцитов;
- выявить природу патологии, на нее указывает сдвиг формулы лейкоцитов;
- уточнить возможность аллергического характера заболевания.
Если лечение подобранно неправильно или проводиться не в полном объеме, это может привести к более тяжелому или длительному течению болезни, развитию осложнений. Чаще всего, простудные заболевания носят бактериальный или вирусный характер, определить же, какой именно из них, довольно сложно. Помочь в этом может анализ крови. Лечение вирусных и бактериальных болезней сильно отличается. В первом случае используются противовирусные препараты, а во втором – антибактериальные лекарственные средства, такие как антибиотики. При этом прием противовирусных медикаментов при бактериальной простуде бесполезен и наоборот.
При простудных заболеваниях могут назначаться следующие виды анализов:
- Для постановки и подтверждения диагноза обычно дается направление на общий анализ крови.
- Если возникает подозрение на тяжелую вирусную патологию, то может прописываться вирусологическое исследование для установления конкретного возбудителя.
- Чтобы получить полную картину состояния больного и определить наличие сопутствующих заболеваний рекомендуется сдать кровь на биохимию.
- При сниженном иммунитете проводят иммунологический анализ крови.
Важно помнить, что донорам нужно дождаться полного исчезновения всех признаков простуды, т.к. это может сказаться:
- на здоровье самого донора в связи, с ослаблением организма и возможным наслоением инфекций или их осложненным течением;
- на здоровье врачей и других доноров, вирусы при кашле и чихании разносятся и заражают окружающих людей;
- на качестве сдаваемой крови.
По существующим правилам донор может сдавать кровь только через месяц после перенесенной ОРВИ.
Очень важным показателем анализа крови считается гемоглобин. Он может быть повышен, например, при обезвоживании, или понижен – при анемии. Если уровень гемоглобина выходит за установленные рамки нормы следует обязательно проконсультироваться у врача-терапевта. В случаях, когда повышение гемоглобина или его понижение значительно выходит за границы нормальных значений необходимо посетить гематолога. Измеряется гемоглобин в г/л. Норма зависит от возраста и половой принадлежности человека, так:
- у новорожденных малышей она составляет 135-199 г/л;
- у детей трехмесячного возраста – 95-130;
- у женщин и детей, не достигших 12 лет – 110-140;
- у взрослых мужчин – 120-160.
Еще один показатель анализа крови – количество эритроцитов. Его повышение является симптомом обезвоживание, в более редких случаях, такое повышение указывает на дыхательную или сердечную недостаточность, поликистоз почек. Уменьшение этого параметра может быть признаком анемии. Нормальными значениями показателя являются:
- 3,9 — 5,9 для новорожденных малышей;
- 3,3 – 5,1 для малышей старше трех месяцев;
- 3,8 – 5,0 для женщин и детей;
- 4,1 – 5,7 для мужчин.
Следующий показатель крови – уровень тромбоцитов. Его повышение может быть спровоцировано сильной кровопотерей, возникшей в результате травм, операций, инфекционных и воспалительных заболеваний, онкологии и других причин. Понижение этого параметра может свидетельствовать об аутоиммунных патологиях, болезнях крови или бактериальных инфекций. В норме количество тромбоцитов составляет 150-400 тысяч/мкл.
Повышение такого показателя, как содержание лейкоцитов, может происходить на фоне инфекции или воспалительных процессов, а также онкологических патологий, интоксикаций, отравлений, гемобластоз и других заболеваний. При анемии, истощении, некоторых болезнях крови и аутоиммунных заболеваниях этот параметр находится ниже нормы. Стоит учитывать, что прием антибиотиков и цитостатиков может вызвать такую реакцию у детей. Нормальным считается значение показателя в рамках 4,5 – 11,0 тыс/мкл, однако у маленьких детей этот параметр может быть немного выше указанных значений.
Последний показатель анализа крови – СОЭ. Он повышается при воспалительных и инфекционных болезнях, а также при травмах. Повысить его могут также новообразования, сильные кровопотери и аутоиммунные патологии.
В большинстве поликлиник сбор крови проводится в утренние часы. В этот день до процедуры нельзя есть, допускается только стакан простой воды. Курящим людям следует помнить, что последняя сигарета должна быть выкурена не менее чем за два часа до сдачи крови. Перед процедурой нельзя принимать никакие медикаментозные препараты, спиртные напитки и средства народной медицины. Физиопроцедуры и рентген также лучше проходить после процедуры.
Если больному приходится сдавать кровь в дневные часы, то нужно помнить, что проводить процедуру следует на пустой желудок. Утром можно позавтракать, но только нежирными и несладкими блюдами, например, кашей без сахара и масла, булкой, яблоком или несладким чаем. Последний прием пищи должен быть не ранее, чем за 1 – 3 часа до процедуры. При этом он должен быть легким, исключая жирные, жареные и сладкие продукты. Если кровь сдается на биохимическое исследование, то после завтрака должно пройти не менее 5 часов до сдачи крови.
За день до анализа стоит отказаться от жирных, острых и жареных блюд, а также кофе, чая и шоколада. Алкоголь тоже противопоказан в любом виде. Вещества, содержащиеся в этих продуктах, могут исказить результаты анализа.
Стоит обращать внимание и на положение тела при проведении процедуры. Так, если человек стоит, у него будут несколько повышены показатели холестерина, креатина и других веществ. Поэтому обычно кровь сдают в положении сидя, полусидя или лежа. Перед процедурой нужно отказаться и от физических нагрузок.
Проведение иммунологического исследования крови допускается только спустя 10-15 дней после полного выздоровления. Также повлиять на результаты такого анализа может прием антибиотиков, антигистаминных средств, витаминных препаратов, иммуномодуляторов. При повышенной температуре стоит отложить сдачу крови на некоторое время.
Кашель часто беспокоит взрослых и детей, особенно в холодное время года. Он может быть следствием заболеваний как дыхательной, так и пищеварительной системы, проявлением невроза, аллергии, туберкулеза, растущей опухоли. Какие анализы сдать при кашле?
Чаще всего кашель – это симптом болезней ЛОР-органов, бронхов и легких. Возникает он из-за раздражения кашлевых рецепторов стекающей носовой слизью. При скоплении в бронхиальном просвете мокроты развивается влажный кашель. В этом случае он выполняет защитную функцию – освобождает дыхательные пути от секрета.
При ОРВИ, простуде, бронхите, пневмонии кашель сопровождается следующими симптомами:
- Повышенной температурой.
- Насморком.
- Болями в глотке, першением.
- Головной болью, слабостью, утомляемостью, снижением аппетита.
- Болями в грудной клетке, если в процесс вовлечены бронхи, легкие, плевра.
При нормальном течении ОРВИ кашель у ребенка может сохраняться до трех недель, при бронхите и пневмонии – дольше. Не стоит беспокоиться, если он постепенно уменьшается, мокрота отходит свободно, не наблюдается других симптомов. Единичные покашливания после перенесенной болезни не требуют сдачи анализов.
Необходимо пройти дообследование в следующих ситуациях:
- Интенсивность кашля не снижается или, напротив, нарастает.
- Меняется его характер, симптом становится навязчивым.
- Нарушается отхождение мокроты.
- Бронхиальный секрет изменяет цвет – до желто-зеленого, в нем появляются прожилки крови.
- Затруднен выдох или вдох.
Также родителей должен насторожить кашель, который сохраняется у ребенка более трех недель после заболевания.
При длительном кашле ребенку нужно сдать анализы:
- Крови.
- Бакпосев мокроты, отделяемого из носа, глотки.
Общий клинический анализ крови показывает наличие воспаления и его интенсивность. Показатель называется СОЭ (скорость оседания эритроцитов). Чем выше СОЭ, тем, как правило, сильнее воспалительный процесс. По мере выздоровления показатель должен снижаться. Также врач оценивает количество лейкоцитов, оно увеличивается при попадании в организм инфекции.
Рост числа нейтрофилов (в том числе палочкоядерных) – признак бактериального заболевания. Лимфоцитоз и моноцитоз наблюдаются при вирусной инфекции.
Если у ребенка отходит мокрота, есть выделения из носа, необходимо провести бактериологическое исследование секрета. Его сеют на питательные среды и наблюдают за ростом культур. Метод позволяет выявить конкретного возбудителя и определить его чувствительность к антибиотикам.
Хорошие анализы при кашле исключают инфекционную патологию дыхательной системы, но требуют развернутого дообследования.
У детей кашель нередко бывает признаком патологии органов пищеварения. В этом случае он не связан с перенесенной простудой, носит постоянный характер, зависит от приема пищи и положения тела.
Недостаточность кардиального клапана (на границе пищевода и желудка) приводит к забросу желудочного содержимого. Патология называется гастроэзофагальной рефлюксной болезнью (ГЭРБ). У взрослых это чаще вызывает изжогу, у детей проявляется навязчивым кашлем. При этом анализы крови будут хорошими, без признаков воспаления.
Заподозрить ГЭРБ можно по таким проявлениям:
- Изжога.
- Отрыжка кислым.
- Постоянный кашель.
- Боли в желудке.
- Нарушение аппетита.
- Усиление кашля при наклонах туловища вперед, особенно после еды.
Подтверждает диагноз фиброэзофагогастродуоденоскопия, также ребенка направляют на сдачу анализа кала – для выявления яиц гельминтов. Для аскаридоза с миграцией личинок в легкие также характерен кашель.
Невроз у детей нередко проявляется навязчивым покашливанием. При этом дополнительных симптомов со стороны пищеварительной и дыхательной систем нет. Ребенок может жаловаться на слабость, утомляемость, быть капризным или, наоборот, слишком спокойным.
Невроз нередко развивается, когда дети идут в детский сад или школу, при рождении брата или сестры, конфликтах в семье.
Общий и биохимический анализ крови при этой патологии – без отклонений, инструментальные обследования также не выявляют признаков патологии.
Лечением таких детей занимается невролог, кашель быстро проходит после исчезновения стрессового фактора, уменьшается на фоне приема успокоительных препаратов.
Аллергические заболевания проявляются слезотечением, выделением носовой слизи, кашлем, чиханием, сыпью на коже. Симптомы обычно четко связаны с провоцирующим фактором – цветением растений, домашними животными, пылью, холодом, плесневыми грибками. Заподозрить болезнь может любой врач, сам больной или родители ребенка.
Подтверждают диагноз при помощи специального обследования. Это могут быть скарификационные кожные пробы или анализ крови на выявление определенных аллергенов. Вид диагностики выбирает аллерголог – в зависимости от клинической картины болезни и возраста ребенка. Обязательным является определение уровня общего IgE в венозной крови – этот белок отвечает за развитие аллергических реакций. При повышении показателей требуется дообследование.
В общем анализе крови при аллергическом кашле наблюдается рост уровня эозинофилов.
Туберкулез встречается в любом возрасте и у детей из благополучных семей. При длительном кашле врач обязательно должен заподозрить это заболевание. Настораживающими являются следующие симптомы:
- Необъяснимая потеря веса.
- Бледность кожи.
- Плохой аппетит.
- Ночная потливость.
Если кашель не поддается обычной лекарственной терапии, следует пройти комплексное обследование для исключения туберкулеза. Основным диагностическим методом является рентгенография органов грудной клетке. Однако лабораторные анализы тоже необходимы. Наиболее часто используют следующие:
- Общий анализ крови. Специфических изменений в нем не будет, но выявится лимфоцитоз, возможно, рост СОЭ, анемия.
- Бакпосев мокроты – применяют для подтверждения бактериовыделения (открытая или закрытая форма). Сдавать мокроту нужно неоднократно.
Также врачи рекомендуют проведение пробы Манту – для подтверждения инфицированности микобактериями. Лучшим и более информативным считается Диаскин тест, он получил широкое распространение в последние годы.
Определение антител к бактериям туберкулеза не относят к высокоинформативным анализам.
В детском возрасте могут встречаться доброкачественные и злокачественные опухоли легких, бронхов, органов средостения. По мере роста они сдавливают ткани и вызывают рефлекторный кашель.
Онконастороженность должна присутствовать и при обследовании совсем маленьких детей. По результатам анализов такой диагноз установить нельзя, но его можно заподозрить по некоторым изменениям в крови – высоким показателям СОЭ, лейкоцитозу или лейкопении, анемии, различным сдвигам лейкоцитарной формулы.
Подтверждают диагноз рентгенография, компьютерная или магнитно-резонансная томография органов грудной клетки.
Кашель встречается при разных патологиях. Неверно думать, что это симптом лишь поражения дыхательной системы. Если у ребенка хорошие анализы, а кашель длительно не исчезает, необходимо комплексное обследование для исключения более серьезных заболеваний.
- Инфекционно-воспалительные патологии органов дыхания (бактериальные, вирусные, грибковые, микоплазменные инфекции, туберкулез и другие), а также глистные инвазии.
- Новообразования бронхо-легочной системы.
- Аллергические заболевания, бронхиальная астма.
- Заболевания пищевода (рефлюкс-эзофагит, дивертикулит).
- Побочное влияние некоторых лекарств (например, иАПФ).
- Курение, негативное влияние плохой экологии, работа в загазованном, пыльном помещении.
- Общеклинические анализы крови и мочи. Они позволяют предположить бактериальную, вирусную, аллергическую или паразитарную природу кашля.
- Биохимический анализ крови.
- Бактериологические, вирусологические анализы крови.
- Определение уровня иммуноглобулина Ев крови для выявления аллергической природы кашля.
- Исследование крови на микоплазмоз, хламидиоз и другие инфекции методами ПЦР, серологическими анализами, способами экспересс-диагностики (РИФ, РИА, ИФА)
- Бактериологический анализ мокротыпозволяет выявить, например, возбудителя туберкулеза, микоза, другие микроорганизмы. Параллельно появляется возможность исследовать чувствительность инфекционного агента к антибиотикам для назначения эффективного лечения.
- Исследование кала на яйца гельминтов.
Своевременная диагностика и полноценное лечение заболеваний, вызывающих длительный кашель, позволит избежать опасных для жизни осложнений и вернуться к полноценной, здоровой жизни.
Стоимость анализов Вопрос: Здравствуйте! Просьба, написать стоимость следующих анализов. Планирую сдавать в г.Сочи Старонасыпная ул., 22, микрорайон Адлер, БЦ Офис Плаза, эт. 2 Для женщины: 1.УЗИ органов малого таза на 5-8 день менструального цикла. 2.Определение группы крови( в том числе и резус фактора). 3.Клинический анализ крови, включая свертываемость крови 4.Биохимический анализ крови (в т.ч. глюкоза, общий белок, прямой и непрямой билирубин, мочевина) 5.Анализ крови на сифилис, ВИЧ, гепатиты В и С 6.Коагулограмма (по показаниям) 7.Общий анализ мочи 8.Исследование состояния матки и маточных труб (лапароскопия, гистеросальпингография или гистеросальпингоскопия) — по показаниям. 9.Инфекционное обследование: — бактериологическое исследование отделяемого влагалища, цервикального канала из уретры (мазок на флору) — микроскопическое исследование отделяемого цервикального канала на аэробные и факультативно-анаэробные микроорганизмы, трихомонады, грибы рода Candida (посев из цервикального канала) — ПЦР (хламидии, уреа- и микоплазмы, вирус простого герпеса I-II типов, цитомегаловирус) (цервикальный канал) — определение антител класса М, G на токсоплазму, краснуху (кровь) 10.ЭКГ 11.Флюорография легких (действительна 12 месяцев). 12.Консультация терапевта 13.Кольпоскопия и цитологическое исследование шейки матки . 14.Маммография (женщинам старше 35 лет), УЗИ молочных желез (женщинам до 35 лет). 15.Хромосомный анализ супружеским парам старше 35 лет, женщинам, имеющим в анамнезе случаи врожденных пороков развития и хромосомных болезней, в том числе и у близких родственников; женщинам, страдающим первичной аменореей. 16.Гистероскопия и биопсия эндометрия (по показаниям). 17.Гормональное обследование: кровь на 2-5 дни менструального цикла: ЛГ, ФСГ, пролактин, тестостерон (св., общ.), эстрадиол, прогестерон, кортизол (800-1700), Т3 св, Т4 св, ТТГ, СТГ, АМГ , 17-ОП, ДГА-S . кровь на 20-22 день цикла: прогестерон. 18. Консультация эндокринолога(по показаниям). 19. Заключение профильных специалистов при наличии экстрагенитальной патологии (по показаниям). 20.УЗИ щитовидной железы и паращитовидных желез, почек и надпочечников (по показаниям). Для мужчины: 1.Анализ крови на сифилис, ВИЧ, гепатиты В и С (анализы действительны 3 месяца). 2. Спермограмма и МАР-тест 3. Микроскопическое исследование эякулята на аэробные и факультативно-анаэробные микроорганизмы, трихомонады, грибы рода Candida (посев эякулята) (анализы действительны 6 месяцев). 4.ПЦР (хламидии, уреа- и микоплазмы, вирус простого герпеса I-II типов, цитомегаловирус) (эякулят). 5.Консультация андролога/уролога .
Неприятные откашливания могут возникать у детей, взрослых несмотря на время года. Если они связаны с механической травмой, попаданием инородного тела в верхние дыхательные пути, медикаментозное лечение не потребуется. Если это симптоматика простудных заболеваний, важно выявить точную причину, назначить лекарства. Анализ крови при кашле помогает выявить изменения, происходящие в организме.
После консультации врач может назначить два вида анализов:
- Общий анализ крови. На проверку берётся жидкость из капилляров. Фалангу безымянного пальца на руке прокалывают с помощью острого медицинского пера. Врач с помощью специальной пипетки берёт небольшое количество крови на проверку. Этот анализ считается общим, его назначают перед любой операций, при серьёзных заболеваниях. Позволяет оценить общее состояние организма.
- Биохимический анализ крови. Чтобы проверить организм более углубленно, врач берёт жидкость из вены. Эта процедура позволяет точно определить наличие сахарного диабета, уровень сывороточного железа, общий белок.

Анализ крови при кашле у взрослого, ребёнка должен проводиться зависимо от того, как протекает заболевание, присутствуют ли осложнения, какие симптомы проявляются дополнительно. Если это первичное обследование, диагностические процедуру будут отличаться от проверок хронической болезни.
Когда откашливания появляются впервые, врачам нужно исключить ряд причин, которые могут его вызвать. Для этого при кашле у ребенка или взрослого назначается биохимический анализ крови. Дополнительно проводиться общий анализ мочи, берётся проба мокроты, если откашливания продуктивные.
Хронические заболевания верхних дыхательных путей встречаются все чаще. Есть ряд диагностических процедур, которые назначаются при хронических болезнях:
- спирография один раз за 12 месяцев;
- ацетилхолиновая проба;
- общий и биохимический анализ крови;
- исследование мокроты.
Дополнительно может назначаться флюорография, бронхоскопия.
Чтобы результаты исследования были максимально правдивыми, больному нужно:
- Перестать употреблять жирную пищу за 2 дня до проведения процедуры.
- Сдавать кровь только утром, натощак.
- За 2 часа до проведения процедуры отказаться от употребления чая, кофе, газированной воды, сигарет.
- Постараться физически не напрягаться за 1 час до сдачи крови, не нервничать.
- Отказаться от употребления спиртного за сутки.
Чтобы получить более точные результаты, необходимо сдавать анализы спустя 14 дней после отмены медицинских препаратов. Из-за этого их назначают до составления лечебного курса.
Расшифровка общего анализа крови делается от нескольких часов до суток. Результатом является таблица, которая составлена из нескольких основных показателей. Нормой являются такие результаты:
- СОЭ — скорость оседания эритроцитов. Допустимый уровень — 15 мм/час.
- Лейкоциты — наличие этих кровяных телец указывает на защитные способности организма по отношению к вирусам. Нормальный уровень — от 1,2×10 9 до 3×10 9 в литре.
- Эритроциты — являются транспортными клетками, доставляющими кислород к органам, верхним слоям эпидермиса. Нормальный уровень для мужчин 4,0–5,5 млн в 1 мкл. Для женщин нормой является 3,7–4,7 млн.
- Ретикулоциты — начальные клетки эритроцитов, которые через определённый промежуток времени станут большими. Норма — 0,24–1,7%.
- Цветовой показатель — говорит о насыщении эритроцитов гемоглобином. Норма — от 30 до 370 г/л.
- Лимфоциты — компоненты построения иммунной системы. Нормальный уровень — от 1,2×10 9 до 3×10 9 на 1 литр.
- Гемоглобин — важный компонент эритроцитов. Норма на 1 литр крови для мужчин — 135–160 грамм, для женщин — 120–140 грамм.
- Реактивный белок — менее 10 мг/л.
Периферическая кровь имеет иные показатели. Отклонение от норм свидетельствует о развитии заболеваний. По готовым результатам исследования врач назначает комплексное лечение болезни, чтобы улучшить состояние организма. Спустя две недели после лечебного курса может быть назначено повторное исследование, чтобы убедиться в нормализации процессов жизнедеятельности.
Анализ крови при кашле — важный метод диагностики, который помогает определить причину возникновения неприятного симптома. Чтобы получить точный результат, необходимо придерживаться врачебных требований.
Бронхит стал одним из заболеваний, который поражает большое количество людей в осеннее и зимнее время. Обычно он протекает в трех формах. Острая форма длится не более 3 недель. Хроническая может растянуться до года, периодически беспокоя человека. Обструктивная форма является запущенной и трудно излечимой. Вот почему сначала необходимо провести диагностику бронхита при помощи анализа крови и прочих процедур.
Причины возникновения бронхита являются разнообразными. Частыми из них являются вирусы и бактерии. Порой вирус может ослабить организм, в результате чего присоединятся бактерии. Иногда инфекции поражают бронхи изначально.
В более редких случаях причинами бронхита становятся:
- Грибковые инфекции.
- Переохлаждение.
- Чрезмерное курение.
- Низкий иммунитет.
- Несоблюдение гигиены.
Разнообразие причин заставляет врачей сначала выяснять характер заболевания, а потом уже переходить к его лечению.
Для чего делаются анализы? Они показывают, какие изменения возникли в организме после развития болезни. В зависимости от этих показателей, врачи могут установить причину возникновения болезни, характер ее течения, возможные осложнения, а также методы, которые помогут в устранении заболевания.
Проведение диагностических мер является обязательной процедурой. В их число входит сдача анализа на кровь. Данный показатель помогает установить, проходят ли воспалительные процессы в организме.
- Повышение количества лейкоцитов, что вполне естественно, поскольку они являются иммунитетом.
- Повышение СОЭ, что указывает на инфекционный характер воспаления, который присущ именно дыхательной системе.
Сайт bronhi.com говорит о том, что исследования проводятся каждый раз, когда больной обращается с жалобами к врачу. Сначала необходимо установить характер болезни, которая беспокоит человека. Затем выясняются причины ее возникновения. Также показаниями к проведению анализов является необходимость применения антибиотиков, на которые у человека может иметься аллергическая реакция.
То, каким должно быть лечение, помогут установить анализы, которые будут получены. При бронхите показаниями к их проведению являются:
- Определение воспалительного процесса.
- При затяжном кашле с выделением мокроты.
- При появлении признаков пневмонии.
- При длительном течении болезни.
- Для выявления инфекционной природы болезни.
- При отсутствии излечения после проведения терапии.
- При возникновении подозрений на развитие туберкулеза, злокачественных образований в бронхах, бронхиальной астмы.
- Для уточнения или подтверждения диагноза.
- Для выявления природы болезни.
Чтобы не использовались лекарства, которые не помогут в излечении, необходимо проводить диагностику бронхита. Лишние препараты могут оказать лишь негативное воздействие на организм.
Существует несколько анализов крови, которые могут быть назначены при бронхите:
- Общий анализ, который рассматривает количество эритроцитов, лейкоцитов и гемоглобина. Эти показания позволяют выявить воспалительный процесс в организме. Также рассматривает показатель СОЭ.
- Биохимический анализ помогает выявить уровни таких показателей, как активность ангиотензин-конвертирующего фермента, гамма-глобулина, острая фаза белков.
- Серологический анализ, который позволяет выявить определенную группу антител, возникающих на конкретные виды вирусов и бактерий. Это помогает в определении лечения (какие препараты необходимо принимать?).
- Газовый состав крови. Он позволяет выявить состояние дыхательной и сердечно-сосудистой систем, что необходимо при обструктивной форме бронхита. Здесь вычисляется степени гипоксемии (количество концентрации кислорода) и гиперкапнии (количества углекислого газа в крови).
Однако не только одним анализом крови обходятся врачи. Назначаются и другие исследования, которые подтверждают наличие бронхита и его характер течения. Другими диагностическими процедурами, которые являются обязательными при бронхите, являются:
Чтобы показания крови были точными, необходимо за 1-2 дня до сдачи начинать подготовку. Сдают кровь в утренние часы натощак. Процедура осуществляется в специальной лаборатории. До сдачи крови необходимо придерживаться следующих правил:
- Не принимать гормональные препараты контрацепции.
- Питаться за 8-10 часов до сдачи анализов.
- Ограничить умственные, физические и эмоциональные нагрузки.
- Не проходить флюорографию и рентгенографию перед сдачей анализов.
- Не употреблять алкоголь и никотин за сутки до сдачи крови.
- Не проходить инструментальную диагностику и физиотерапевтические процедуры.
- За 1-2 дня следует исключить из рациона острую, жареную и жирную с большим количеством углеводов пищу, концентрированные соки, крепкий чай и кофе.
- Не принимать антибактериальные лекарства и антибиотики.
- Утром перед сдачей крови пить только негазированную воду. Если необходимо пройти серологический анализ, тогда лучше исключить употребление любой жидкости либо свести ее до минимума.
Соблюсти данные меры будет несложно. Они являются типичными для сдачи многих анализов, поэтому следует немного потерпеть, чтобы получить точные данные о состоянии своего здоровья.
Специальная процедура проводится при заборе крови, чтобы анализы были точными. Процедура происходит в утреннее время с 7 до 11, что является оптимальным периодом. Проводится она в лаборатории, где пациент 10-15 минут слегка отдыхает.
- Общий анализ берется из пальца. В данном случае используется специальная трубка для забора крови.
- Биохимический анализ проводится на крови, взятой из локтевой вены, на которую предварительно накладывается жгут. Кровь собирается через шприц, которым и делают прокол вены.
Сначала место прокола дезинфицируется спиртом или другими антисептиками. Это помогает исключить возможность заражения и проникновения инфекции. Затем собирается кровь в специальную пробирку. Далее она относится в лабораторию, где и обследуется.
Забор крови составляет не более 5 минут. При этом он практически безболезненный, не доставляющий дискомфорта.
Если у больного отмечаются все симптомы бронхита, тогда врач направляет его на сдачу крови. При расшифровке результатов в течение 3-4 часов выявляются конкретные отклонения от нормы.
Если бронхит имеет бактериальную природу возникновения, тогда выявляются такие показатели:
- Сдвиг влево лейкоцитарной формулы.
- Увеличение числа лейкоцитов.
- Повышение СОЭ, что может быть умеренным в зависимости от степени тяжести бронхита.
При вирусной природе бронхита отмечаются такие показатели:
- Повышение лимфоцитов в значительной степени.
- Снижение числа лейкоцитов в крови.
- СОЭ слегка увеличена либо находится в норме.
Если бронхит имеет аллергическую природу своего возникновения, тогда показателями станут:
- Число эозинофилов увеличено.
- Количество лейкоцитов в норме.
- СОЭ в норме или слегка повышена.
Хронический бронхит определяется увеличенным количеством эритроцитов и значительным снижением гемоглобина.
После того как пациент сдает общий и другие виды анализов крови при бронхите, его лечащий врач получает результаты, что позволяет ему сделать определенные выводы. К каким итогам это может привести? Если лечением бронхита занимается врач, тогда прогнозы являются благоприятными. При соблюдении всех мер, которые были назначены, можно за 1-2 недели полностью излечиться от бронхита.
Анализы крови помогают не только определить причину бронхита и характер его течения, но и точно установить правильное лечение. Здесь могут использоваться антибиотики или противовирусные лекарства, что также определяется анализами крови.
Все меры и назначения врач базирует на тех результатах, которые он получил. Это позволяет не только уточнить верность поставленного диагноза, но и определиться с теми лекарствами, которые точно помогут в устранении инфекции (если она имеется) и симптомов, которые могут докучать при бронхите.
Анализ мокроты — показание, как правильно собрать и сдавать, расшифровка результатов и показатели нормы
При бронхите и других воспалительных заболеваниях необходимо сдавать общий анализ мокроты, проанализировав результаты которого, врач сможет определить характер и причину развития патологического процесса. При поражениях дыхательных органов выделяется слизистый секрет, который несет в себе информацию о возбудителях, ставших катализаторами ухудшения состояния организма. Это могут быть микробактерии туберкулеза, клетки злокачественных опухолей, примеси гноя или крови. Все они влияют на количество и состав выделяемой пациентом мокроты.
Исследование мокроты является одним из самых эффективных методов, позволяющих определить характер заболевания дыхательных путей. Многие недуги представляют серьезную угрозу для жизни человека, например, такие болезни как актиномикоз, гнилостный бронхит, гангрена легкого, пневмония, бронхиальная астма, абсцесс легкого и т.д. Попадая в организм человека, вредоносные микроорганизмы способствуют развитию патологического процесса, который стимулирует выделение секрета из органов дыхания.
Чтобы диагностировать болезнь, врачи проводят общий анализ, который включает несколько этапов: бактериологический, макроскопический, химический и микроскопический. Каждое исследование содержит важную информацию о секрете, на основе чего происходит итоговое составление медицинского заключения. Анализы подготавливают около трех рабочих дней, в некоторых случаях возможны задержки на более длительный срок.
Микроскопия мокроты проводится среди пациентов, страдающих заболеваниями легких или других органов дыхания, с целью выявления причины недуга. Слизистый секрет выделяется только при наличии патологических отклонений в работе организма, поэтому при появлении выделений из дыхательных путей следует как можно скорее обратиться к врачу. Отхождение мокроты происходит во время кашля, микроскопический анализ слизи помогает получить всю необходимую информацию о локализации и стадии воспалительного процесса.
Цвет и консистенция мокроты могут быть разными в зависимости от болезни. Исходя из полученных данных, врачи определяют возбудителя патологии и подбирают рациональный курс лечения. Присутствие в секрете патогенных микроорганизмов способствует подтверждению или опровержению наличия злокачественных опухолей, что немаловажно при постановке окончательного диагноза.
Сдавать посев мокроты для проведения общего анализа необходимо тем пациентам, у которых присутствует подозрение на хронические или острые заболевания дыхательной системы. Например, бронхит, рак легкого, туберкулез, пневмония. Данная группа людей находится в категории риска, поэтому регулярные исследования секрета являются неотъемлемой частью комплексной терапии заболеваний. Собирать слизь приходится даже после прохождения курса лечения, поскольку некоторые недуги имеют тенденцию к временному прекращению активности.
Данная процедура требует от пациентов соблюдения определенных правил, которые гарантируют «чистоту» проведения исследования. Ротовая полость человека содержит особую флору, которая может смешиваться с патогенным секретом. Чтобы предоставить корректные данные медицинской комиссии, пациент должен придерживаться следующих рекомендаций:
- Пить много теплой воды.
- Принимать отхаркивающие средства.
- Почистить зубы и прополоскать рот перед процедурой.
Перед тем, как сдавать мокроту на анализ, ее необходимо собрать в домашних или амбулаторных условиях. Пациенту выдают стерильную баночку, которую следует открывать непосредственно перед процедурой. Лучше всего собирать секрет с утра, поскольку в это время суток он является самым свежим. Мокроту для исследования нужно постепенно выкашливать, но, ни в коем случае, не отхаркивать. Чтобы улучшить выделение слизи, врачи рекомендуют:
- Сделать 3 медленных вдоха и выдоха, задерживая дыхание между ними на 5 секунд.
- Откашляться и сплюнуть накопившуюся мокроту в баночку для анализов.
- Убедиться, что слюна из ротовой полости не попала в емкость.
- Повторять вышеуказанные действия до тех пор, пока уровень секрета не достигнет отметки 5 мл.
- В случае неудачи, можно подышать паром над кастрюлей с горячей водой для ускорения процесса отхаркивания.
Как только сбор мокроты завершен, баночку следует отвезти в лабораторию для проведения анализа. Важно, чтобы секрет был свежим (не более 2 часов), поскольку в человеческой слизи очень быстро начинают размножаться сапрофиты. Данные микроорганизмы мешают правильной постановке диагноза, поэтому все время от сбора до транспортировки емкость со слизью необходимо хранить в холодильнике.
Длительный кашель, который не прекращается на протяжении трех недель, считается показанием для исследования мокроты. Подозрение на туберкулез – серьезный диагноз, поэтому патогенную слизь собирают только под присмотром врача. Данный процесс может происходить в стационарных или амбулаторных условиях. Сдавать мокроту при подозрении на туберкулез приходится 3 раза.
Первый сбор проходит рано утром, второй – по прошествии 4 часов, а последний – на следующий день. Если пациент по какой-то причине не может самостоятельно прийти в больницу для сдачи анализов, к нему домой наведывается медсестра и доставляет полученный секрет в лабораторию. При обнаружении бактерий Коха (микробактерий туберкулеза) врачи ставят диагноз – открытая форма туберкулеза.
Расшифровка анализа мокроты состоит из трех этапов. Сначала лечащий врач проводит визуальный осмотр пациента, оценивает характер, цвет, слоистость и другие показатели патогенного секрета. Полученные образцы изучают под микроскопом, после чего наступает черед бактериоскопии. Завершающим исследованием является посев на питательные среды. Бланк с результатами выдается в течение трех дней по завершению сдачи анализов, исходя из полученных данных, специалист делает вывод о характере заболевания.
Чтобы правильно поставить диагноз пациенту, мокроту оценивают по трем разным показателям. Проводится макроскопический, бактериоскопический и микроскопический анализ, результаты по каждому исследованию дают четкое представление о состоянии человека. Цвет, консистенция, запах, деление на слои и наличие включений – это основные показатели макроскопического анализа секрета. Например, прозрачная слизь встречается у людей с хроническими заболеваниями дыхательных путей.
Ржавый оттенок секрета обусловлен кровянистыми примесями (распад эритроцитов), что часто свидетельствует о наличии туберкулеза, крупозной пневмонии, рака. Гнойная мокрота, которая образуется при скоплении лейкоцитов, характерна для абсцесса, гангрены или бронхита. Желтый или зеленый цвет выделений является показателем патологического процесса в легких. Вязкая консистенция секрета может быть следствием воспаления или приема антибиотиков.
Спирали Куршмана в мокроте, которые представляют собой белые извитые трубочки, свидетельствуют о наличии бронхиальной астмы. Результаты микроскопического и бактериоскопического анализа предоставляют информацию о содержании в слизи болезнетворных микроорганизмов или бактерий. К ним относятся: диплобациллы, атипичные клетки, стафилококки, эозинофилы, гельминты, стрептококки. Серозная мокрота выделяется при отеке легких, пробки Дитриха встречаются у пациентов, страдающих гангреной или бронхоэктазами.
У здорового человека железы крупных бронхов образуют секрет, который проглатывается при выделении. Данная слизь обладает бактерицидным эффектом и служит для очищения дыхательных путей. Однако появление даже незначительного количества мокроты свидетельствует о том, что в организме развивается патологический процесс. Это может быть застой в легких, острый бронхит или пневмония. Единственным исключением являются курильщики, поскольку у них слизь выделяется постоянно.
Наличие единичных эритроцитов при анализе секрета является нормой и не оказывает влияния на диагностические результаты. Объем ежедневно вырабатываемой трахеобронхиальной слизи у человека должен находиться в переделах от 10 до 100 мл. Превышение указанной нормы свидетельствует о необходимости проведения дополнительных анализов. При отсутствии отклонений мазок на МТБ должен показать отрицательный результат.
В норме у человека не должно происходить отхождение мокроты, поэтому при появлении слизи подозрительного характера необходимо сразу же обратиться за помощью к специалисту. С помощью бактериоскопического исследования определяется тип возбудителя, мазок с грамположительными бактериями окрашивается в синий цвет, а с грамотрицательными – в розовый. Микроскопический анализ помогает обнаружить опасные патологии, к которым относятся опухолевые клетки, эластичные волокна, альвеолярные макрофаги и т.д. Исходя из полученных результатов слизи, врач назначает терапию.
При микроскопическом исследовании мокроты часто встречаются клетки плоского эпителия, однако это никак не влияет результаты анализа. Обнаружение клеток цилиндрического эпителия может свидетельствовать о наличии таких недугов, как астма, бронхит или рак легкого. В большинстве случаев вышеупомянутые образования являются примесями слизи из носоглотки и не имеют диагностического значения.
Клетки ретикулоэндотелия можно обнаружить у людей, которые длительное время находились в контакте с пылью. Протоплазма альвеолярных макрофагов содержит фагоцитированные частицы, которые называют «пылевыми» клетками. Некоторые из вышеуказанных микроорганизмов включают продукт распада гемоглобина – гемосидерин, поэтому им было присвоено название «клетки сердечных пороков». Такие образования возникают у пациентов с диагнозами инфаркт легкого, митральный стеноз, застой легкого.
Любой секрет содержит небольшое количество лейкоцитов, однако скопление нейтрофилов свидетельствует о том, что имеются гнойные выделения. При бронхиальной астме у пациента можно обнаружить эозинофилы, что также характерно и для следующих заболеваний: рак, туберкулез, инфаркт, пневмония, гельминтоз. Большое число лимфоцитов встречаются у тех людей, которые болеют коклюшем. Иногда причиной повышения их количества выступает туберкулез легких.
Слизь человека может содержать единичное количество эритроцитов, что никак не влияет на состояние его здоровья. При развитии таких патологических процессов, как легочное кровотечение, количество эритроцитов сильно возрастает, что приводит к кровохарканью. Наличие свежей крови в слизистых выделениях говорит о наличии неизменных эритроцитов, но если кровь задерживалась в дыхательных путях, то по ней определяют выщелоченные клетки.
При распаде легочной ткани образуются так называемые эластичные волокна. Их появление в секрете свидетельствует о наличии абсцесса, туберкулеза, рака или гангрены легких. Последнее заболевание может протекать без присутствия эластичных волокон, поскольку они иногда растворяются под действием ферментов слизи. Отличительной особенностью бесцветных кристаллов Шарко-Лейдена является высокое содержание эозинофилов, что характерно для таких заболеваний как бронхиальная астма и эозинофильная пневмония.
Кристаллы Шарко-Лейдена – не единственный представитель эластичных волокон. В мокроте многих пациентов, страдающих заболеваниями дыхательных путей, часто встречаются спирали Куршмана. Они представляют собой трубчатые тела, которые иногда заметны даже невооруженным глазом. В остальных случаях кристаллы обнаруживают с помощью микроскопического исследования слизи. Трубчатые тела могут предвещать развитие пневмонии, бронхиальной астмы, туберкулеза легких.
Эозинофилы считаются признаками астмы, но данное утверждение верно лишь для некоторых случаев. Микроорганизмы этого типа содержат специфический белок, который способен не только защищать организм от паразитов, но и разрушать эпителий дыхательных путей. Эозинофилы считаются одной из главных причин развития патологии органов дыхания, однако исследования по данному вопросу все еще не завершены. Эти клетки невозможно полностью удалить из дыхательных путей, однако можно существенно снизить их количество при соответствующем лечении антителами.
Девочки,подскажите,пжта! Ребенок кашляет 3недели. Температуры нет,кашель сухой.Педиатр слушала,говорит все чисто,анализ крови хороший,были у лора-тоже ок (на сколько это возможно-у нас аденоиды и хр тонзилит). Пропили Эреспал,помог на какое-то время,потом все вернулось. Во вторник идем к аллергологу,но при приеме зиртека улучшений никаких (сомневаюсь,что аллергия).Слышала, паразиты могут вызывать кашель-подскажите,пжта,какие! Посоветуйте,что нужно проверить-ребенка жалко.
Мои тоже уже 3 неделю кашляют, причем кашель колеблется от сухого до влажного, потом стихает ненадолго и снова появляется сухой. К педиатру ходим — хрипов нет, анализы сдали. Перечислять все, чем лечились долго) Тоже послушаю
возможно в этом причины,и до мая месяца ребенок так и будет кашлять,т.к. грубо говоря,с аденоидов постоянно течет слизь в глотку,и ребенок ее пытается откашлять. но если слизи мало,то кашель непродуктивный,т.е. сухой.
«Думающий атеист, живущий по совести, сам не понимает, насколько он близок к Богу. Потому что творит добро, не ожидая награды. В отличие от верующих лицемеров»(с)Г.Х.Андерсен
«После разговора с некоторыми людьми хочется схватиться за голову руками и бежать прочь с криками «Аааа. только не мой мозг, только не мой мозг. » А получается только закрыть лицо рукой и нервно улыбаться.»
Поискала,нашла вот что:
-коклюш и паракоклюш-мазок или кровь.
-микоплазма-кровь.
-хламидии-кровь.
-лямблии-кал
-гельминты-кал
Больше пока ничего не нашла.
Завтра попробую в инвитро поехать.
в этом причины,и до мая месяца ребенок так и будет кашлять,т.к. грубо говоря,с аденоидов постоянно течет слизь в глотку,и ребенок ее пытается откашлять. но если слизи мало,то кашель непродуктивный,т.е. сухой. [/QUOTE]
Нет,он слишком сильный,аденоиды у нас уже 2 года,кашель есть,конечно,но не такой сильный.Причина,я думаю,другая.
А вы какие анализы сдавали?
да все кровь,кроме паразитов. хотя с паразитами сложно,там нужен свежий кал,двухчасовой,и мало лабораторий,которые качественно сделают.
«Думающий атеист, живущий по совести, сам не понимает, насколько он близок к Богу. Потому что творит добро, не ожидая награды. В отличие от верующих лицемеров»(с)Г.Х.Андерсен
«После разговора с некоторыми людьми хочется схватиться за голову руками и бежать прочь с криками «Аааа. только не мой мозг, только не мой мозг. » А получается только закрыть лицо рукой и нервно улыбаться.»
у моего ребенка аденоиды уже шесть лет,так что я круче
если серьезно,то причин великое множество. вот,например,начала кашлять среди недели. ходит в бассейн. самое простое-аллергия. ан нет,характер кашля-ларингитный,т.е. на фоне бассейна какой-то вирус цапнула. три дня ингаляций физраствором-и кашель ушел. а теперь опять пришел,но уже аденоиды виноваты-они среагировали на вирус. и течет по задней стенке,и кашель есть,но другой,без осиплости.
короче,тут как минном поле-каждый раз новое.
«Думающий атеист, живущий по совести, сам не понимает, насколько он близок к Богу. Потому что творит добро, не ожидая награды. В отличие от верующих лицемеров»(с)Г.Х.Андерсен
«После разговора с некоторыми людьми хочется схватиться за голову руками и бежать прочь с криками «Аааа. только не мой мозг, только не мой мозг. » А получается только закрыть лицо рукой и нервно улыбаться.»
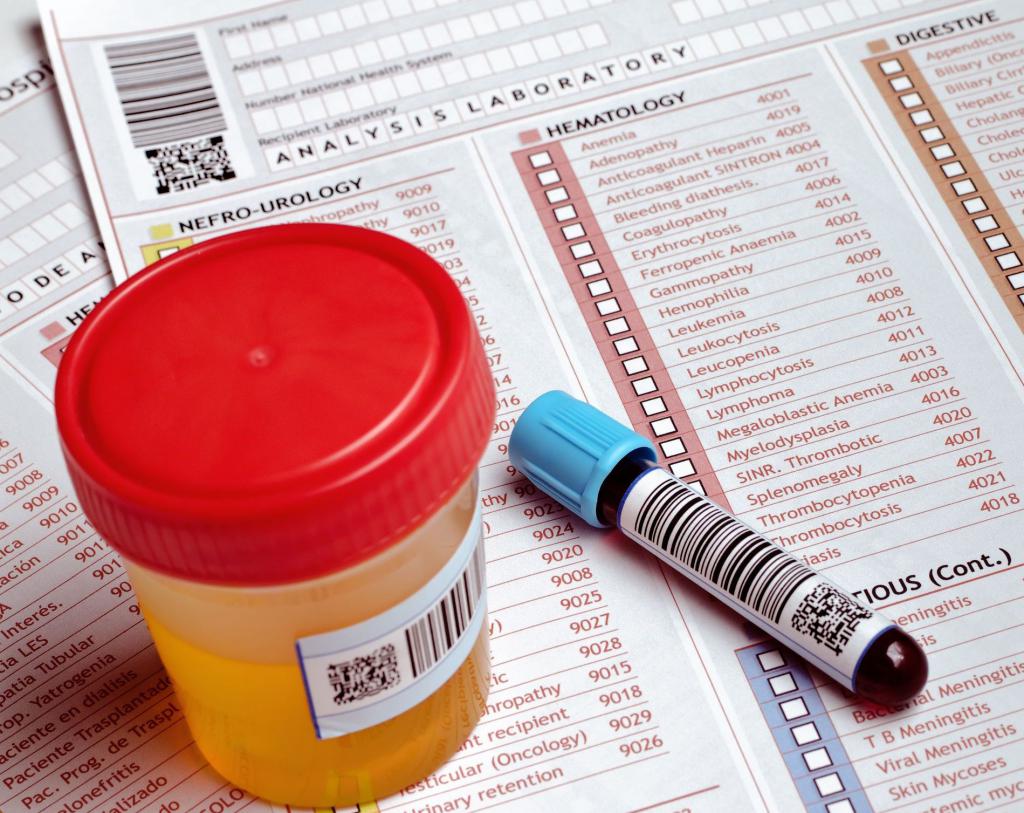
Основными признаками болезни считаются кашель, заложенность носа и высокая температура тела.
Довольно распространенным является вопрос, можно ли сдавать анализы крови при простуде. Необходимость в проведении лабораторных исследований определяется лечащим врачом.
Анализ крови помогает выявить характер болезни и назначить подходящую терапию.

В одном случае могут проявляться лишь незначительные симптомы – кашель или насморк. В другом наблюдается серьезное ухудшение состояния здоровья человека – сильное повышение температуры тела, трудности с дыханием и т. д.
При осмотре пациента врач выявляет сопутствующие симптомы и в зависимости от тяжести протекания заболевания определяет, можно ли сдавать анализ крови при простуде. Лабораторная диагностика помогает понять, как нужно лечить пациента.
Кроме этого, исследование помогает оценить общую картину состояния здоровья человека:
- определить интенсивность воспалительного процесса на основе показателя уровня лейкоцитов и СОЭ;
- определить характер инфекции, вид бактерий или вирусов, вызвавших заболевание;
- выявить аллергическую реакцию;
- оценить работу иммунитета.

Прежде чем сдавать кровь для исследования, необходимо выполнить следующие правила:
- прекратить прием медикаментозных препаратов. Они оказывают сильное влияние на состав крови, что приведет к искажению результатов обследования. При острой необходимости принять какое-либо лекарство нужно сообщить об этом лечащему врачу;
- исследование проводится, как правило, на пустой желудок. Наиболее подходящее время суток — утро. Если назначено другое время, то следует учесть, что сдавать анализ необходимо через 5-6 часов после приема пищи. Накануне следует ограничить употребление жирных и острых блюд, а также соли, специй и кондитерских изделий;
- накануне исследования нужно избегать употребления алкогольной продукции и курения.

Анализ крови при развитии простуды является одним из самых важных исследований, он помогает установить точный диагноз. По результатам проведения данного исследования определяется тип возбудителя заболевания, стадия развития патологии и оценивается общее состояние здоровья больного.
При любом респираторном заболевании в обязательном порядке проводятся общие исследования крови и урины. При необходимости врач может назначить биохимический и другие виды анализов.
Общий анализ крови при простуде можно назвать необходимым исследованием. При развитии тяжелой формы простудного заболевания, сопровождающейся серьезным ухудшением общего состояния, он назначается обязательно.
Исследование является очень информативным и проводится в наиболее короткие сроки. Образец материала для проведения общего анализа можно сдавать как из вены, так и из пальца. Результаты анализа помогают оценить состояние здоровья человека и выявить наличие воспаления.
При анализе проводится определение основных показателей. Для каждого параметра существует своя установленная норма значений. При развитии определенного заболевания выявляется отклонение от этих норм.
При простудном заболевании самыми важными показателями считаются содержание лейкоцитов и скорость оседания эритроцитов (СОЭ). Как правило, эти показатели увеличиваются, что свидетельствует о развитии процесса воспаления. Остальные параметры могут быть в норме.
Сильные отклонения показателей от нормы в общем анализе указывают на развитие серьезных осложнений. В таком случае нужно сдать дополнительные анализы и пройти полное обследование.
Биохимический анализ крови позволяет оценить ее качественный состав. Благодаря этому оценивается общее состояние и функции внутренних органов человеческого организма. Исследование позволяет выявить определенные патологии на начальных стадиях. Образец для этого анализа берется только из вены.
Легкая форма ОРВИ практически никак не отражается на показателях анализа. Однако при переходе заболевания в тяжелую форму и развитии воспалительного процесса могут выявляться некоторые отклонения.
Биохимию крови при простуде назначает лечащий врач при резком ухудшении здоровья. Результаты этого анализа помогают получить более точную картину состояния здоровья и подобрать эффективное лечение.
Можно ли сдавать плановый биохимический анализ крови при простуде для выявления других заболеваний? В такой ситуации необходимо учитывать характер проводимой терапии.
Некоторые медикаментозные препараты, принимаемые в период лечения простуды, могут оказать влияние на достоверность результатов.
Если биохимический анализ нужно провести в обязательном порядке, то врач должен знать о принимаемых лекарственных средствах и учесть возможный эффект от этого при расшифровке результатов.
Гормональные патологии диагностируются у многих людей. Таким больным необходим постоянный прием лекарственных средств и периодическое проведение исследований на уровень гормонов.
Простудные заболевания всегда возникают неожиданно. Что делать, если человек простыл, но ему необходимо контролировать состояние гормонального фона? Можно ли сдавать анализ на гормоны при простуде?
Научно доказано, что простуда не оказывает влияния на результаты анализа крови на гормоны щитовидной железы. Таким образом, нет особых противопоказаний для проведения подобных исследований.
Но прием некоторых медикаментозных препаратов может искажать гормональный фон. При приеме некоторых лекарств может блокироваться выработка отдельных видов гормонов, что оказывает влияние на результативность исследования.
В каждом конкретном случае возможность проведения обследований на гормоны в период развития простудного заболевания определяется лечащим врачом на основании данных об общем состоянии здоровья больного и назначенной терапии. Наилучшим вариантом является проведение обследований через несколько недель после улучшения самочувствия.
Довольно распространенным является вопрос, можно ли сдавать донорскую кровь во время простуды? При простуде донору категорически запрещается сдавать кровь.
Ему необходимо полностью выздороветь и пройти обследование для подтверждения отсутствия болезни.
Донорская кровь переливается, как правило, тяжелобольным людям. Их иммунитет очень ослаблен, и организм не способен самостоятельно бороться с инфекцией.
Вливание донорской крови от человека с простудным заболеванием приведет к еще большему ослаблению иммунитета и серьезным последствиям. В такой ситуации лучше найти других доноров.
Кроме этого, уменьшение объема крови в организме самого донора приводит к снижению его иммунитета, что может стать причиной ухудшения состояния здоровья. Сдавать кровь разрешается не ранее, чем через 3-4 недели после улучшения самочувствия.

Именно лабораторные исследования позволяют оценить состояние здоровья человека и выбрать наиболее эффективные методы лечения в зависимости от вида возбудителя простудного заболевания.
Однако простуда в некоторых случаях может исказить результаты обследования, которое проводится с диагностической целью или для оценки эффективности лечения другого заболевания. Например, не рекомендуется сдавать кровь на гормоны в период развития простуды. Подобная диагностика должна проводиться после улучшения самочувствия.
источник