Эндопротезирование крупных суставов – это сложная операция, требующая серьезного планирования и подготовки. Перед хирургическим вмешательством каждый пациент должен пройти тщательное обследование. Это необходимо для оценки его общего состояния и выявления у него сопутствующих заболеваний.
Сдача анализов и консультации узких специалистов позволяют обнаружить возможные факторы риска и предпринять нужные профилактические мероприятия. Таким образом врачи получают возможность подготовиться к вероятным осложнениям в ходе операции и/или в послеоперационном периоде. Естественно, это снижает операционный риск и делает результаты эндопротезирования более удовлетворительными.
Перед объемным хирургическим вмешательством каждый пациент обязан сдать определенные анализы. Как правило, их перечень стандартный и не зависит от вида операции. Лабораторные исследования позволяют выявить у пациента опасные инфекции, тяжелые сопутствующие заболевания.
Хронический тонзиллит, воспаление гланд и другие проблемы подобного плана могут вызвать отторжение импланта.
Совет! Старайтесь сдавать все анализы в одной лаборатории. В этом случае у вас возьмут кровь из вены всего 1 раз. В день сдачи не завтракайте. В лабораторию приходите с утра.
Суть анализа заключается в определении показателей свертываемости крови. Это позволяет выявить нарушения системы гемокоагуляции, оценить риск развития геморрагических и тромботических осложнений. Напомним, что тромбоз глубоких вен нижних конечностей и тромбоэмболия легочной артерии – это наиболее грозные последствия операции.
У больных с повышенной свертываемостью крови существует высокая вероятность появления тромбоэмболических осложнений. Таким пациентам врачи проводят комплексную профилактику, которая помогает избежать нежелательных последствий.
Показатели коагулограммы, которые интересуют медиков:
- протромбиновый индекс (ПТИ);
- международное нормализованное отношение (МНО);
- фибриноген.
Анализ необходим на тот случай, если человеку во время хирургического вмешательства понадобится донорская кровь. Благодаря этому врачам уже не придется тратить время на исследование.
Дают представление об общем состоянии пациента. Помогают выявить хронические воспалительные заболевания, анемию, болезни почек. К примеру, повышение уровня лейкоцитов в крови указывает на воспалительный процесс в организме, а наличие бактерий и цилиндров в моче – на почечную патологию.
Любопытно! С помощью общего анализа мочи у человека можно диагностировать пиелонефрит, гломерулонефрит, почечную недостаточность, сахарный диабет. Все эти заболевания существенно повышают операционный риск.
Более информативен, чем общий. Позволяет выявить метаболические нарушения и сбои в работе внутренних органов. С его помощью можно оценить состояние печени, поджелудочной железы, почек и т.д.
Основные показатели биохимии крови:
- СОЭ
- С-реактивный белок
- формула крови (общий анализ)
- анализ протромбина по Квику
- АЧТВ
- ионы
- мочевина
- креатинин
- АЛТ,
- АСТ
- ЛДГ
- ГГТ
- ЩФ
- билирубин (общий, прямой)
- холестерин
- липопротеиды высокой и низкой плотности (ЛПВП и ЛПНП)
- глюкоза
- общий белок и белковые фракции
- альбумин
Перед эндопротезированием каждый пациент обязан пройти обследование на сифилис, ВИЧ, гепатит В (HbsAg), гепатит С (anti HCV), реакция Вассермана Анализы необходимы для того, чтобы предупредить заражение других пациентов больницы. Как известно, данные инфекции передаются гематогенным путем. Заразиться ими можно через хирургический инструментарий или руки медперсонала.
Факт! Если у больного обнаружат сифилис – ему потребуется стать на учет и пройти курс лечения. Что касается пациентов с вирусным гепатитом – их отправят на консультацию к инфекционисту и прооперируют отдельно от остальных.
Необходим для выявления инфекций мочевыводящих путей (цистит, пиелонефрит). Во время исследования врачи могут обнаружить в моче больного стафилококки, стрептококки, кишечную палочку, протей, псевдомонады, микобактерии, коринебактерии, микоплазмы, грибки или другие патогенные микроорганизмы.
Микроскопия осадка, культивация (посев на микрофлору). Анализ мочи на посев готовится от 7 дней
В ходе предоперационной подготовки больным делают ЭКГ, рентгенографию двух суставов (коленных или тазобедренных) в 2-х проекциях, МРТ и денситометрию. Давайте посмотрим, зачем нужны данные исследования.
Таблица 1. Цель проведения инструментальной диагностики перед эндопротезированием.
| Метод | Информативность, результаты | Цель исследования |
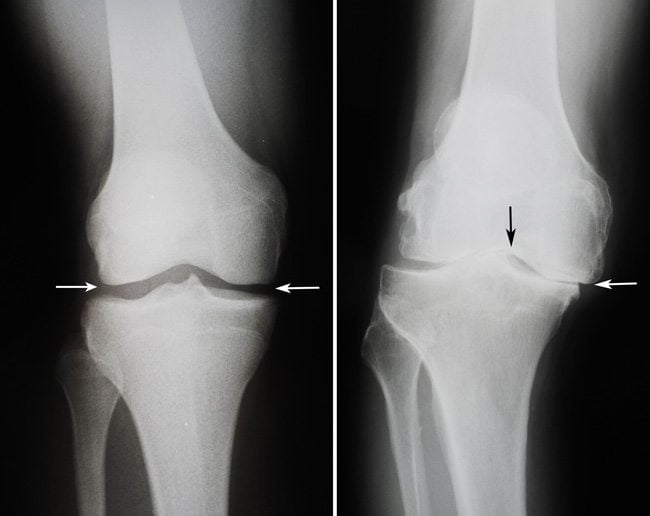
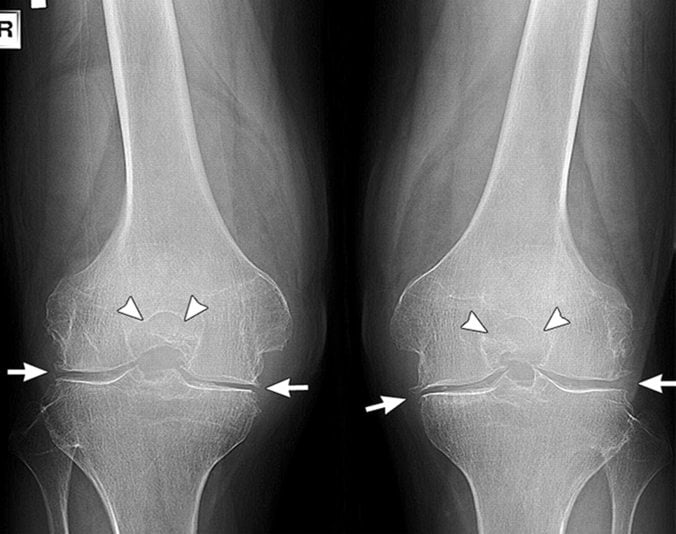
| Рентгенография | Дает представление об анатомических особенностях строения костей. Позволяет оценить тяжесть остеоартроза. К сожалению, на рентгенограммах не визуализируются мягкие ткани. | Рентгенография нужна для подбора наиболее подходящего по конструкции эндопротеза, а также оптимального метода его фиксации. |
| Магнитно-резонансная томография | Дает возможность получить трехмерное изобращение суставных хрящей, капсулы, связок, периартикулярных тканей, нервов, сосудов. | Помогает врачу правильно спланировать операцию и подобрать наименее травматичный операционный доступ к суставу. |
| Денситометрия | Измерение плотности костной ткани дает возможность определить степень остеопении или остеопороза. | Денситометрия помогает хирургам в выборе способа фиксации протеза и позволяет оценить риск возникновения перипротезных переломов. |
| ЭКГ | Необходима для выявления сбоев в работе сердца и серьезных заболеваний сердечно-сосудистой системы. | Анестезиологи учитывают результаты электрокардиографии при выборе метода анестезии. |
Перед операцией человеку требуется осмотр ортопеда-травматолога, терапевта, оториноларинголога (ЛОР), невропатолога, гинеколога или уролога. Если в ходе обследования у больного выявили какие-либо инфекции или хронические заболевания – ему могут потребоваться консультации еще и других врачей (инфекциониста, сосудистого хирурга, кардиолога, эндокринолога). Заключение терапевта — должно быть написано, что операция не противопоказана:
- флюорография (не ранее 3 месяцев до предполагаемой операции
- стоматолог (примерно за месяц до предполагаемой операции)
- гинеколог (примерно за месяц до предполагаемой операции): мазок на флору, цитология, заключение врача, что операция не противопоказана.
источник
Хронические патологии коленного сустава могут прогрессировать, быстро распространяться на здоровые ткани. Консервативная терапия в таких случаях неэффективна, поэтому при обнаружении значительной деформации костных и хрящевых структур пациента готовят к хирургической операции. Восстановить привычный объем движений, избавиться от болей и воспаления можно с помощью замены коленного сустава эндопротезом.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Показаниями к эндопротезированию становятся острые боли в колене при ходьбе и в состоянии покоя, не устраняемые медикаментозно. Операция проводится также в следующих случаях:
- неэффективность консервативной терапии в течение нескольких месяцев;
- поражение колена деформирующим артрозом с варусной или вальгусной деформацией конечности, острыми болями, выраженными функциональными нарушениями;
- повреждение коленного сустава подагрическим, псориатическим, ревматоидным артритом, анкилозирующим спондилоартритом;
- формирование опухолей в области колена;
- поражение мыщелка бедренной кости асептическим некрозом.
Показанием к установке эндопротеза является внутрисуставной перелом большеберцовой и бедренной костей, при котором невозможно восстановить суставные поверхности. Операция проводится и при неблагоприятном прогнозе после внутрисуставного перелома — возникновении болей и нарушении функций в ноги в отдаленном времени.
Замена коленного сустава — операция распространенная, но достаточно сложная. Поэтому проводить ее должен опытный хирург, специалист высокого класса. Он обязательно дает предварительные консультации, объясняет пациенту смысл эндопротезирования, технику его выполнения.
Перед хирургическим вмешательством назначаются биохимические и инструментальные исследования для оценки состояния колена — рентгенография, МРТ, КТ, пункция, общеклинические анализы крови и мочи, при необходимости — артроскопия.
Для получения квоты необходимо записаться на прием к лечащему врачу. Он выдаст направление, историю болезни и результаты диагностики. С этими документами нужно обратиться в квотный комитет больничного учреждения с целью получения протокола, в котором одобряется выделение квоты. Следующий шаг — подача пакета документов (личного заявления, протокола квотного комитета, паспорта, медицинского полиса) в Департамент здравоохранения субъекта Федерации. Решение о выделении квоты принимается в течение 10 дней.
Замена коленного сустава эндопротезом направлена на повышение качества жизни пациента. Поэтому нередко ранее определенная группа инвалидности снимается. Это обычно происходит с больными деформирующим остеоартрозом. После установки имплантата они могут свободно передвигаться, а симптомы патологии исчезают. Поэтому человек признается трудоспособным. Исключение — двухстороннее эндопротезирование, которое привело к тяжелым нарушениям.
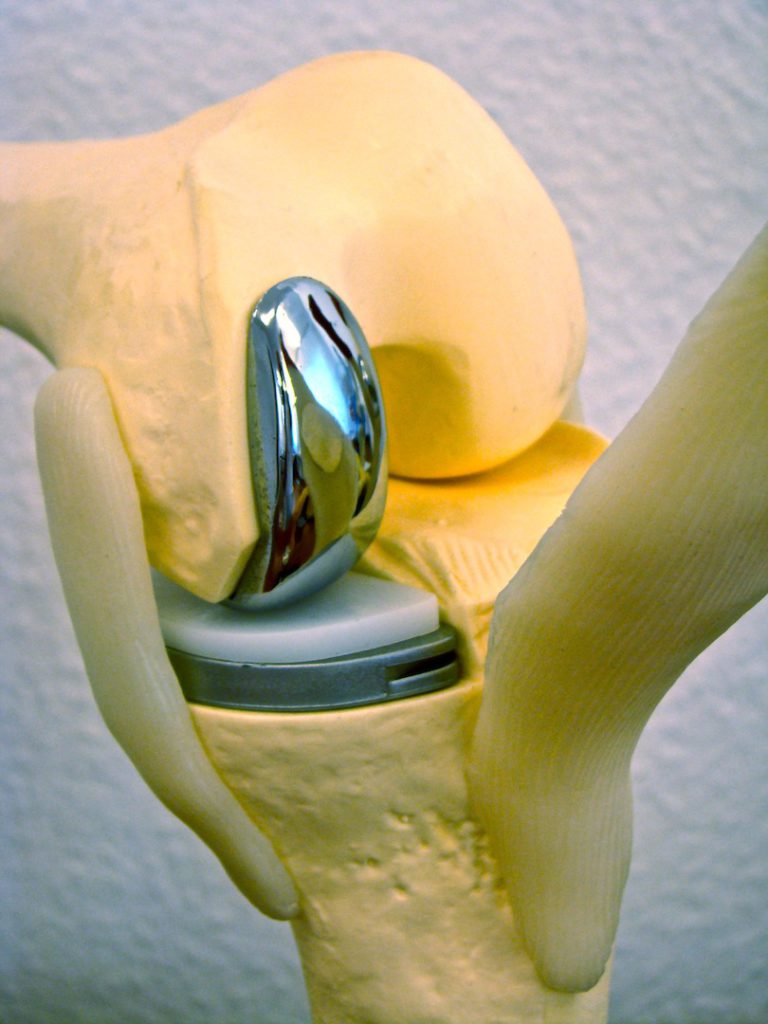
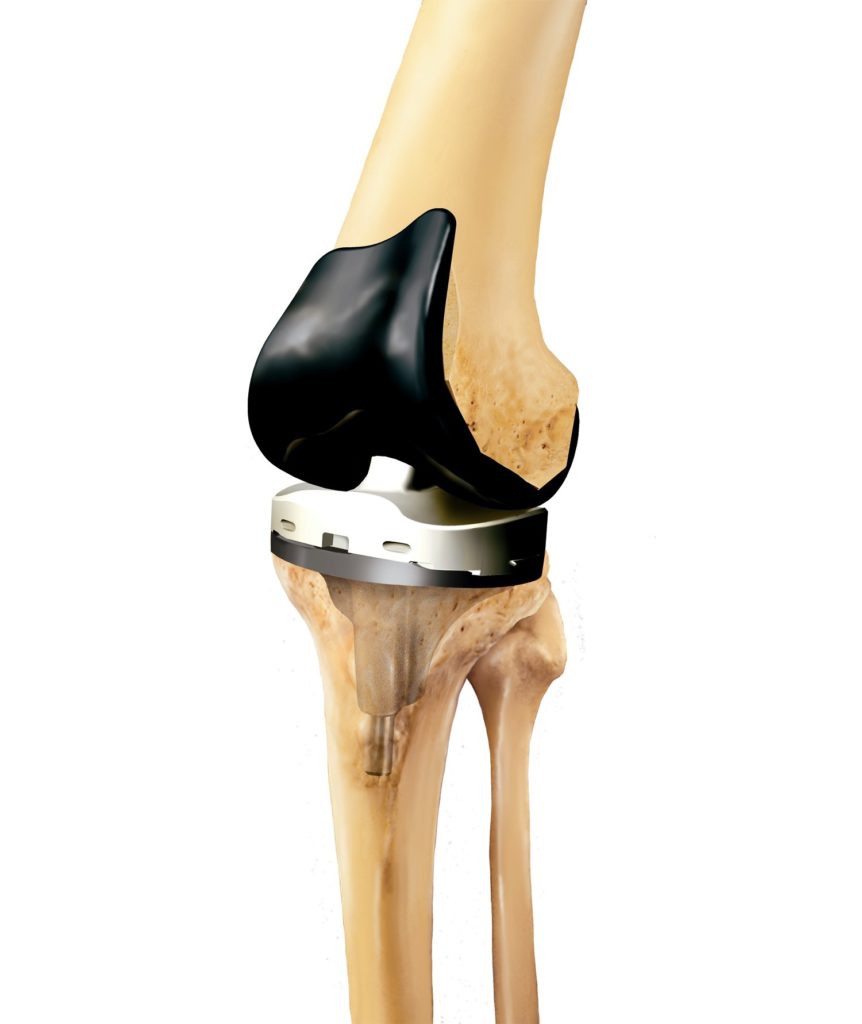
Искусственные коленные суставы — сложные конструкции, изготовленные из различных материалов. На бедренную кость устанавливается часть протеза из металлического сплава. А компонент для замены суставной поверхности изготовлен из металла и пластмассы. Внутренняя часть надколенника заменяется пластмассовыми имплантатами.
Замена колена эндопротезом не выполняется при тяжелых декомпенсированных заболеваниях легких, наличии фурункулов, гнойничков на коже, кариозных зубов. Противопоказаниями также становятся психическое расстройство, паралич, парез, артериит, тромбофлебит, гнойный процесс в суставе.
Абсолютное противопоказание к эндопротезированию — декомпенсированные болезни сердечно-сосудистой системы. При диагностировании других сердечных патологий решение о проведении операции принимает врач. Он учитывает все риски общего наркоза. Потому часто принимается решение о применении эпидуральной анестезии, не провоцирующей повышенных нагрузок на сердце.
Сахарный диабет — относительное противопоказание к установке эндопротеза коленного сустава. Проводится тщательное предварительное обследование пациента. Если врач не находит оснований для отказа от хирургической операции, то при ее выполнении принимаются меры для исключения вероятности возникновения гипергликемических судорог.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Потребность в установке имплантата обычно возникает после 45 лет. В этом возрасте замедляются восстановительные процессы, снижается прочность костей и связочно-сухожильного аппарата. Костная резорбция характерна для женщин в период климакса. Она повышает риск ускоренного ревизионного вмешательства из-за плохого удержания эндопротеза хрупкими костными структурами.
Техники проведения операций разнятся в зависимости от поставленных перед хирургом задач. Это оказывает влияние на длительность вмешательства и последующего реабилитационного периода.
При тотальном эндопротезировании полностью заменяются суставные поверхности большеберцовой и бедренной костей, при необходимости — надколенника. Сначала сустав вскрывается под общим наркозом. Затем разрушенные поверхности удаляются, обрабатываются места срезов, заменяются нижние отделы бедренной кости и верхние — большеберцовой. Теперь осуществляется пробная установка и тестирование протеза.
Одномыщелковое протезирование — частичная замена разрушенных патологией или поврежденных в результате перелома суставных поверхностей. Если хирург при проведении операции обнаруживает значительное поражение связок, то производится и их замена.
Ревизионное эндопротезирование заключается в замене искусственного сустава. Используются протезы, оснащенные более длительными ножками, которые надежно их стабилизируют. Показания для проведения ревизии — износ эндопротеза, его неправильная установка или повреждение.
Эндопротезирование — высокотехнологичная хирургическая операция. Но, как и при других инвазивных и малоинвазивных вмешательствах, после замены коленного сустава есть риск развития осложнений.
Отмечены единичные случаи смещения искусственного протеза и вывих наколенника. Такое происходит обычно при установке протеза неопытным хирургом или несоблюдением пациентом правил реабилитационного периода.
При вскрытии сустава нарушается целостность мелких кровеносных сосудов. Произошедшие кровоизлияния вполне естественны и неопасны. Но при нарушении техники проведения операции возможно повреждение крупных кровеносных сосудов или расположенных в области колена нервов.
В послеоперационном периоде используются обезболивающие, анальгетические средства, антикоагулянты для профилактики инфекции, купирования болей, восстановления кровоснабжения. Примерно через 10 дней хирург снимает швы, а пациент выписывается из больничного учреждения.
После регенерации мягких, костных, хрящевых тканей врачом-реабилитологом составляется комплекс упражнений для восстановления всех функций коленного сустава. В процессе тренировок возникают слабые боли, вполне естественные после эндопротезирования. Выполнение упражнений обязательно контролируется реабилитологом.
Так называется комплекс лечебных, профилактических и восстановительных упражнений с помощью специальных тренажеров и аппаратов. Механическое воздействие на мышцы производится уже на 2-3 день после установки искусственного протеза. Это позволяет предотвратить мышечную атрофию и значительно сократить период реабилитации.
В период восстановления пациенту показано ношение эластических чулок или эластическое бинтование обеих ног от кончиков пальцев до верхней трети бедра. Таким способом предотвращаются возможные сосудистые нарушения, исключаются нежелательные нагрузки на коленный сустав.
Сметанин Сергей Михайлович
врач травматолог — ортопед, доктор медицинских наук
Москва, ул. Большая Пироговская д.6., корп. 1, метро Спортивная. Запись строго по телефону.
Образование:
В 2007 году окончил с отличием Северный Государственный Медицинский Университет в г. Архангельске.
С 2007 по 2009 г. проходил обучение в клинической ординатуре и заочной аспирантуре на кафедре травматологии, ортопедии и ВПХ Ярославской Государственной Медицинской Академии на базе больницы скорой медицинской помощи им. Н.В. Соловьева.
В 2010 году защитил диссертацию на соискание ученой степени кандидата медицинских наук на тему «Лечебная иммобилизация открытых переломов бедренной кости» . Научный руководитель — д.м.н., профессор В.В. Ключевский.
Профессиональная деятельность:
С 2010 по 2011 год работал врачом травматологом-ортопедом в ФГУ «2 Центральный Военный Клинический Госпиталь им. П.В. Мандрыка».
С 2011 года работает в клинике травматологии, ортопедии и патологии суставов Первого Московского Государственного Медицинского Университета им. И.М. Сеченова (Сеченовского Университета), являясь доцентом кафедры травматологии, ортопедии и хирургии катастроф.
Ведет активную научную работу.
Автор 76 научных работ, из них 35 — в рецензируемых журналах ВАК и Scopus. Имеет 2 патента на изобретения и полезные модели.
28-29 апреля 2011 года — 6-й образовательный курс «Проблемы лечения часто встречающихся переломов костей нижних конечностей» , Москва, ГУ МОНИКИ им. М.Ф. Владимирского.
2012 год – обучающий курс по эндопротезированию коленного сустава, prof. Dr. Henrik Schroeder-Boersch (Германия), Куропаткин Г.В. (Самара), г. Екатеринбург.
24-25 февраля 2013 года — обучающий курс «Принципы тотального эндопротезирования тазобедренного сустава» , ФГБУ «РНИИТО им. Р.Р. Вредена» Минздрава России, г. Санкт-Петербург.
26-27 февраля 2013 года – обучающий курс «Основы тотального эндопротезирования тазобедренного сустава» , ФГБУ «РНИИТО им. Р.Р. Вредена» Минздрава России, г. Санкт-Петербург.
18 февраля 2014 года – практикум по ортопедической хирургии «Эндопротезирование коленного и тазобедренного суставов» , Dr. Patrick Mouret, Klinikum Frankfurt Hoechst, Germany.
28-29 ноября 2014 года — обучающий курс по эндопротезированию коленного сустава. Профессор Корнилов Н.Н. (РНИИТО им. Р.Р. Вредена, г. Санкт-Петербург), Куропаткин Г.В., Седова О.Н. (г. Самара), Каминский А.В. (г. Курган). Тема «Курс по балансу связок при первичном эндопротезировании коленного сустава» , Морфологический центр, г. Екатеринбург.
19 мая 2017 года — II Конгресс «Медицина чрезвычайных ситуаций. Современные технологии в травматологии и ортопедии».
24-25 мая 2018 года — III Конгрессе «Медицина чрезвычайных ситуаций. Современные технологии в травматологии и ортопедии».
Ежегодная научно-практическая конференция с международным участием «Вреденовские чтения — 2017» (21 — 23 сентября 2017 года).
Ежегодная научно-практическая конференция с международным участием «Вреденовские чтения — 2018» ( 27-29 сентября 2018 года ).
2–3 ноября 2018 года в Москве («Крокус Экспо», 3-й павильон, 4-й этаж, 20-й зал) конференция «ТРАВМА 2018: Мультидисциплинарный подход».
Ассоциативный член Межд ународного общества ортопедической хирургии и травматологии (SICOT — фр. Société Internationale de Chirurgie Orthopédique et de Traumatolo gie; англ. — International Society of Orthopaedic Surgery and Traumatology). Общество основано в 1929 году.
В 2015 году отмечен благодарностью ректора за личный вклад в развитие университета .
С 2015 по 2018 гг. являлся соискателем кафедры травматологии, ортопедии и хирургии катастроф лечебного факультета Сеченовского Университета, где изучал проблему эндопротезирования коленного сустава. Тема диссертационной работы на соискание ученой степени доктора медицинских наук: «Биомеханическое обоснование эндопротезирования коленного сустава при структурно-функциональных нарушениях» (научный консультатнт, д.м.н., профессор Кавалерский Г.М. )
Защита диссертационной работы состоялась 17 сентября 2018 года в диссертационном совете Д.208.040.11 (ФГАОУ ВО Первый Московский государственный медицинский университет имени И.М. Сеченова Минздрава России (Сеченовский Университет), 119991, Москва, ул. Трубецкая, д.8, строение 2). Официальные оппоненты: д.м.н., профессора Королев А.В. , Брижань Л.К. , Лазишвили Г.Д .
Является врачом высшей квалификационной категории.
Научные и практические интересы: эндопротезирование крупных суставов , артроскопия крупных суставов, консервативное и оперативное лечение травм опорно-двигательного аппарата.
Перед плановой операцией необходимо сдать обследования и анализы.
Минимальный список анализов и исследований включает в себя :
- Общий анализ крови — срок давности 10 дней.
- Общий анализ мочи — срок давности 10 дней..
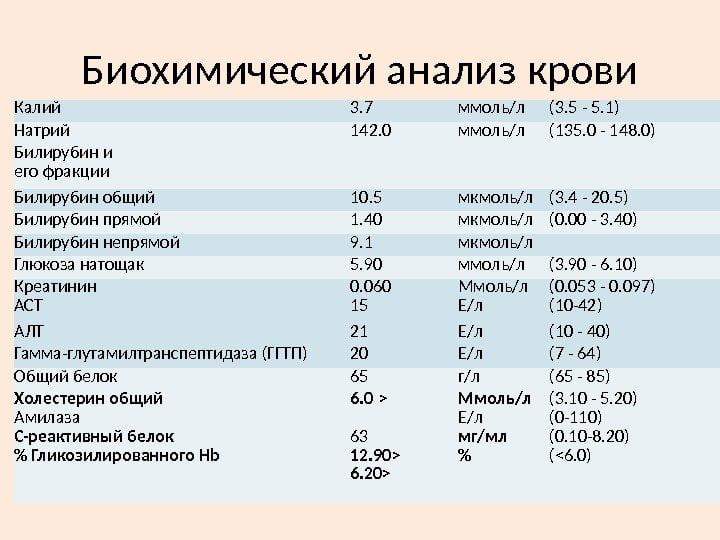
- Биохимическое исследование крови (билирубин, общий белок, АСТ, АЛТ, креатинин, мочевина, С — реактивный белок) — срок давности 4 недели.
- Сахар крови.
- Коагулограмма (время свертывания крови, время кровотечения, МНО, протромбиновый индекс, фибриноген, АЧТВ)
- Группа крови и резус фактор.
- Анализы на инфекционные заболевания (гепатиты В и С, ВИЧ, сифилис) — срок давности 3 месяца.
- Электрокардиограмма (ЭКГ).
- Фиброгастродуоденоскопия (ФГДС).
- Ультразвуковое исследование вен нижних конечностей (УЗДГ) – при операциях на нижних конечностях.
- Консультация терапевта (после 60-ти лет).
Уточняйте у своего лечащего врача список анализов и обследований перед операцией, так как в некоторых случаях при сопутствующей патологии дополнительно необходима консультация кардиолога, эндокринолога, сосудистого хирурга, невролога; зачастую требуется выполнение эхо-кардиографического исследования (УЗИ сердца).
Кроме того, перед любой операцией желательна санация очагов хронической инфекции, то есть посещение стоматолога, гинеколога, отоларинголога (ЛОР-врача). Все это снижает риск послеоперационных инфекционных осложнений.
источник
Эндопротезирование тазобедренного сустава – это хирургическая операция по замене суставных поверхностей на искусственные.
Подробнее об анатомии тазобедренного сустава можно познакомиться здесь.
Так же Вы можете ознакомиться с ценами на операцию по эндопротезированию тазобедренного сустава
Показания к эндопротезированию тазобедренного сустава:
- деформирующий артроз тазобедренного сустава ( коксартроз ).
- диспластический коксартроз.
- посттравматический коксартроз.
- асептический некроз головки бедренной кости.
- перелом шейки бедренной кости.
- ревматоидный полиатрит с поражением тазобедренного сустава.
Постоянный болевой синдром, хромота, нарушение функции сустава значительно снижают качество жизни пациента. На ранних стадиях как правило эффективна консервативная терапия, при прогрессировании патологического процесса – она не эффективна, пациенту показана операция – эндопротезирование тазобедренного сустава.
Для постановки диагноза врачу достаточно осмотра пациента и обычных рентгенограмм тазобедренного сустава в 2-х проекциях. Если у врача есть сомнения, он может Вас направить на магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ).
Например, Вам постален диагноз коксартроза (деформирующего артроза тазобедренного сустава). Необходимо с врачом обсудить все тонкости лечения, возможность консервативной терапии или целесообразность эндопротезирования тазобедренного сустава в данный момент.
Как правило, показания к эндопротезированию формирует сам пациент, когда таблетки, уколы, физиотерапевтическое лечение не помогают и боль мешает жить и работать.
Техники проведения операций разнятся в зависимости от поставленных перед хирургом задач. Это оказывает влияние на длительность вмешательства и последующего реабилитационного периода.
При тотальном эндопротезировании полностью заменяются суставные поверхности большеберцовой и бедренной костей, при необходимости — надколенника. Сначала сустав вскрывается под общим наркозом. Затем разрушенные поверхности удаляются, обрабатываются места срезов, заменяются нижние отделы бедренной кости и верхние — большеберцовой. Теперь осуществляется пробная установка и тестирование протеза.
Одномыщелковое протезирование — частичная замена разрушенных патологией или поврежденных в результате перелома суставных поверхностей. Если хирург при проведении операции обнаруживает значительное поражение связок, то производится и их замена.
Ревизионное эндопротезирование заключается в замене искусственного сустава. Используются протезы, оснащенные более длительными ножками, которые надежно их стабилизируют. Показания для проведения ревизии — износ эндопротеза, его неправильная установка или повреждение.
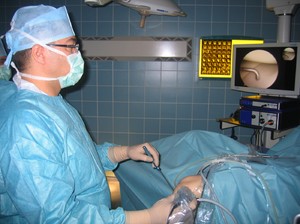
Существует несколько видов артроскопии исходя из места локализации разрыва. Основными считаются такие виды:
- Артроскопия голеностопного сустава . Для проведения этой операции показаний очень много. Её проводят безболезненно и быстро. Период реабилитации проходит в режиме щадящем. Приблизительно через 5 недель прооперированный сможет полностью становиться на стопу и нормально ходить.
- Артроскопия локтевого сустава . Эта операция рекомендована пациентам как процедура диагностическая при проблемах с разгибанием-сгибанием верхней конечности и жалобах на болевые ощущения в руке. Также эта операция проводится при артритах, инфекциях и прочих подобных заболеваниях.
- Артроскопия тазобедренного сустава . Эта процедура проводится очень редко и требует от специалиста высокий уровень умения и навыков. Используется для того, чтобы оценить состояние бедренной кости и прочих суставных элементов и необходимого соответствующего лечения.
-
Артроскопия плечевого сустава . Такая разновидность операции проводится специалистами очень часто как для лечения, так и для профилактики. Нередко у спортсменов происходит разрыв манжеты вращательной, а у обычного человека — нестабильность сустава, банальный плечевой вывих и прочие повреждения.
- Артроскопия коленного мениска или сустава . Такой вид операции проводится чаще всего. При разрыве задней и передней крестообразной связки, мениска используют трансплантанты искусственные или из собственных связок оперируемого.
Эндопротезирование тазобедренного сустава разделяется на два вида:
- тотальное замещение тазобедренного сустава.
- однополюстное замещение (гемиартропластика).
При тотальном эндопротезировании тазобедренного сустава происходит замена всех компонентов сустава на искусственые. На рисунке представлена рентгенограмма после тотального эндопротезирования тазобедренного сустава (пара трения металл-металл, но об этом чуть ниже в статье).
При гемиартропластике выполняется замена бедренного компонента, а вертлужная впадина не замещается. То есть имплантируется ножка эндопротеза, а посредством головки однополюстного эндопротеза и вертлужной впадины формируется новый сустав.
Ножка эндопротеза фиксируется в кости при помощи специального костного цемента или посредством плотной посадки без применения цемента. Но поскольку гемиартропластика выполняется у пациентов с ослабленной костью (на фоне остеопороза), чаще применяется цементная фиксация.
Внешний вид однополюстного эндопротеза Мура-Цито, отечественного производства.
На следующем рисунке предствлена рентгенограмма после гемиартропластики тазобедренного сустава.
В настоящее время эндопротез Мура-Цито практически не используется.
На данной рентгенограмме слева — до операции, справа — состояние после гемиартроплатики. Вмешательства на вертлужной впадине не проводилось.
О фирмах с мировым именем, занимающихся производством эндопротезов, поговорим чуть ниже.
Однополюстное эндопротезирование тазобедренного сустава применяется редко, как правило, при переломах шейки бедренной кости в пожилом, старческом возрасте и у долгожителей с целью как можно ранней активизации пациента.
Опора передается с бедренной кости на эндопротез, а в дальнейшем через головку эндопротеза на кость вертлужной впадины. Посредством операции пациенту возвращается возможность опоры на нижнюю конечность, однако воздействие металлической головки эндопротеза напрямую на кость зачастую вызывает боль при ходьбе.
Выписывают пациента, которому провели подобный вид операции, уже через несколько часов.
На протяжении 24 – 48 часов больной должен принимать обезболивающие медикаменты, обеспечить фиксацию прооперированного сустава и находиться в покое. Компрессированный трикотаж, предназначенный для профилактики отёчности тканей, носится на протяжении 3 – 5 дней. Перегревы и переохлаждения противопоказаны на протяжении 14 дней после проведения такой операции.
В амбулаторный период включены следующие мероприятия:
- Припухлость места операции . Несколько первых дней в послеоперационный период необходимо ногу держать в приподнятом состоянии и прикладывать лёд к колену. Эти процедуры снимут болевые ощущения и уменьшат отёчность.
- Гигиена . После проведения операции на коленный сустав накладывается повязка из марли. Её необходимо сохранить сухой и чистой. При выписке ваш хирург расскажет подробно о том, как правильно принимать душ и когда прийти на перевязку.
- Нагрузка на коленный сустав . Почти всем прооперированным нужны костыли или иные поддерживающие средства. Когда можно нагружать колено, чтобы не нанести ему никакого вреда, вам обязан рассказать врач, который проводил оперативное вмешательство.
-
Вождение автотранспорта . Разрешит ли вам ваш лечащий врач управлять автотранспортом, зависит от следующих факторов: употребляете ли вы медикаменты для снятия болевых ощущений, которые замедляют реакцию на происходящее вокруг; насколько сильны болевые ощущения в прооперированном коленном суставе; наличие в автотранспорте ручной или автоматической коробки передач; какой вид артроскопии был проведён. В основном людям, которым была проведена артроскопия коленного сустава разрешается управлять автотранспортом через 7 – 21 день.
- Медикаменты . Для того чтобы снять болевые ощущения, врач назначает обезболивающие препараты разного спектра действия. Ещё он может назначить медикаменты, которые уменьшат риск появления тромбов после операции.
- Упражнения для восстановления повреждённого колена . В течение нескольких недель после проведённой операции необходимо постоянно выполнять физические упражнения для восстановления коленного сустава. Они помогут вокруг сустава укрепить мышцы и улучшить движения коленом. Лечебные упражнения и гимнастика очень важны для выздоровления.
В период передвижения человек должен опираться на ногу, которую прооперировали, а в период отдыха её необходимо приподнимать, тем самым обеспечивая отток венозный.
Очень важной программой в реабилитационный период являются ЛФК, массаж и физиотерапия. Они направлены на то, чтобы достичь конкретной цели:
- Восстановить коленную работоспособность;
- Отказаться от костылей;
- Восстановить суставные и мышечные функции.
Осложнения после проведённой артроскопии коленного сустава наблюдается примерно у 0,6 – 1,7% пациентов. К осложнениям относят:
- Нарушение в суставе движения;
- Повреждение нервов;
- Сдавливание тканей (футлярный синдром);
- Скопление крови в спайках и рубцах;
- Скопление кровяное в полости сустава;
- Механические повреждения суставных тканей;
- Инфекционные процессы;
- Синовит.
Артроскопия хорошо переносится пациентами и почти не оставляет никаких следов.
В клинике накануне операции пациент осматривается врачом – анестезиологом для решения вопроса о типе анестезии. В большинстве случаев при эндопротезировании тазобедренного, коленного сустава и других операциях на нижних конечностях выполняется проводниковая анестезия (спино-мозговая, перидуральная), при которой лекарственное вещество подводится к нервам, идущим к нижним конечностям.
Нижние конечности «выключаются», пропадает болевая чувствительность, двигательная функция. На операции пациент сам дышит, разговаривает. Через 3-4 часа эти ощущения проходят и постепенно появляется боль в области послеоперационной раны.
В некоторых случаях выполняется эндотрахеальный наркоз (общая анестезия).
Вечером накануне операции выполняется очистительная клизма, дается успокоительная таблетка.
Перед операцией устанавливается мочевой катетер для контроля диуреза, количества и цвета мочи.
После операции эндопротезирования тазобедренного сустава в большинстве случаев восстановление проходит в палате, редко до завтра – наблюдается в отделении реанимации. После операции Вы будете получать профилактику инфекционных, тромбоэмболических осложнений, обезболивание.
На следующий день выполняется перевязка, убирается мочевой катетер, извлекается послеоперационный дренаж (если устанавливался).
В первые сутки Вам будут выполнены рентгенограммы оперированного сустава с целью рентгенологического контроля установки компонентов эндопротеза.
После выполнения рентгенограмм лечащий врач Вам разрешит поворот на здоровый бок с валиком между коленок. В первые сутки желательно выполнить вертикализацию путем усаживания в кровати и ходьбы при помощи костылей под контролем врача — реабилитолога.
Несколько дней Вам продолжают делать уколы, перевязки. Как правило, после операции нахождение в стационаре длится 8-10 дней, в течение которых Вы научитесь самостоятельно вставать с кровати, ходить по прямой и по лестнице.
Возможные осложнения – инфекционные осложнения, тромбоэмболические осложнения, вывих головки эндопротеза. Частота данных осложнений невелика. В клинике используются все возможности для их предотвращения.
Если какой-то хирург говорит, что у него не бывает осложнений, значит, он нагло врет. Осложнения есть у любого хирурга независимо от возраста, опыта работы, клиники и страны, в которой он работает.
Каналы финансирования операции эндопротезирования тазобедренного сустава.
Операции эндопротезирования тазобедренного сустава выполняются по двум каналам финансирования:
- Высоко-технологичная медицинская помощь (так называемая квота) – это когда государство адресно для человека покупает эндопротез. Для пациента эта операция выполняется бесплатно. Для получения квоты нужно собрать необходимый пакет документов и встать в очередь в департаменте здравоохранения по месту жительства. С момента оформления протокола на оказание высоко-технологичной помощи проходит, как правило, полгода – год.
- За счет личных средств – пациент в данном случае оплачивает операцию эндопротезирования тазобедренного сустава, консервативную терапию, стоимость самого эндопротеза.
Более подробную информацию предоставит Ваш лечащий врач.
В своей практике мы применяем эндопротезы фирм с мировым именем, таких как DePuy (Johnson
источник
Эндопротезирование тазобедренного сустава – это хирургическая операция по замене суставных поверхностей на искусственные.
Подробнее об анатомии тазобедренного сустава можно познакомиться здесь.
Так же Вы можете ознакомиться с ценами на операцию по эндопротезированию тазобедренного сустава
Показания к эндопротезированию тазобедренного сустава:
- деформирующий артроз тазобедренного сустава (коксартроз).
- диспластический коксартроз.
- посттравматический коксартроз.
- асептический некроз головки бедренной кости.
- перелом шейки бедренной кости.
- ревматоидный полиатрит с поражением тазобедренного сустава.
Постоянный болевой синдром, хромота, нарушение функции сустава значительно снижают качество жизни пациента. На ранних стадиях как правило эффективна консервативная терапия, при прогрессировании патологического процесса – она не эффективна, пациенту показана операция – эндопротезирование тазобедренного сустава.
Для постановки диагноза врачу достаточно осмотра пациента и обычных рентгенограмм тазобедренного сустава в 2-х проекциях. Если у врача есть сомнения, он может Вас направить на магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ). Самостоятельно выполнять эти дорогостоящие исследования порой нецелесообразно, для определения дальнейшей тактики лечения зачастую достаточно рентгенограмм.
Например, Вам постален диагноз коксартроза (деформирующего артроза тазобедренного сустава). Необходимо с врачом обсудить все тонкости лечения, возможность консервативной терапии или целесообразность эндопротезирования тазобедренного сустава в данный момент.
Как правило, показания к эндопротезированию формирует сам пациент, когда таблетки, уколы, физиотерапевтическое лечение не помогают и боль мешает жить и работать.
Чтобы минимизировать риск, требуется:
- исключить попадание инфекции в организм, в т. ч. полное медицинское обследование и лечение зубов как потенциальных источников;
- обеспечить хорошее состояние иммунитета, что может потребовать приема дополнительных препаратов, усиливающих его;
- подготовить организм к будущей реабилитации с помощью физических нагрузок;
- снизить потенциальную нагрузку на новый сустав, что требует нормализации веса и правильного выполнения упражнений.
В зависимости от состояния пациента и степени его активности в выполнении рекомендаций врача подготовка к операции по эндопротезированию тазобедренного сустава может занимать от 1 до 5–6 месяцев.
Вполне естественно, что к выполнению замены тазобедренного сустава искусственным протезом должны быть весомые показания. В их основе лежит такое разрушение компонентов сочленения, при котором человек либо испытывает мучительную боль, либо не в состоянии выполнять элементарные движения пораженной конечностью.
Деформирующий остеоартроз тазобедренного сочленения (коксартроз), возникающий одновременно с обеих сторон при 2 и 3 степени заболевания;
Коксартроз 3 степени с деформацией одного сустава;
Односторонний деформирующий артроз тазобедренного сочленения 2-3 степеней в сочетании с анкилозом (полной обездвиженностью) коленного или голеностопного сустава пораженной конечности;
Поражение одного тазобедренного сустава коксартрозом 2-3 степени в сочетании с анкилозом такого же сочленения с противоположной стороны;
Одно- и двухсторонний анкилоз тазобедренных суставов при болезни Бехтерева и ревматоидном артрите;
Разрушение головки бедренной кости (асептический некроз), обусловленный травмами или нарушением кровообращения;
Травматические повреждения головки и шейки бедренной кости в виде перелома или ложного сустава у лиц старше 70-летнего возраста;
Злокачественные опухоли в области голеностопного сустава, требующие оперативного лечения. После резекции опухоли выполняется одномоментное эндопротезирование.
Производить замену тазобедренного сустава искусственным протезом целесообразно только в том случае, если структура и функции сустава настолько нарушены, что двигательная активность и ходьба становятся практически невозможными. При этом обязательно должны учитываться фактические возможности выполнения и польза от операции в каждом конкретном случае!
Эндопротезирование тазобедренного сустава разделяется на два вида:
- тотальное замещение тазобедренного сустава.
- однополюстное замещение (гемиартропластика).
При тотальном эндопротезировании тазобедренного сустава происходит замена всех компонентов сустава на искусственые. На рисунке представлена рентгенограмма после тотального эндопротезирования тазобедренного сустава (пара трения металл-металл, но об этом чуть ниже в статье).
При гемиартропластике выполняется замена бедренного компонента, а вертлужная впадина не замещается. То есть имплантируется ножка эндопротеза, а посредством головки однополюстного эндопротеза и вертлужной впадины формируется новый сустав. Ножка эндопротеза фиксируется в кости при помощи специального костного цемента или посредством плотной посадки без применения цемента. Но поскольку гемиартропластика выполняется у пациентов с ослабленной костью (на фоне остеопороза), чаще применяется цементная фиксация.
Внешний вид однополюстного эндопротеза Мура-Цито, отечественного производства.
На следующем рисунке предствлена рентгенограмма после гемиартропластики тазобедренного сустава.
На данной рентгенограмме слева — до операции, справа — состояние после гемиартроплатики. Вмешательства на вертлужной впадине не проводилось.
О фирмах с мировым именем, занимающихся производством эндопротезов, поговорим чуть ниже.
Однополюстное эндопротезирование тазобедренного сустава применяется редко, как правило, при переломах шейки бедренной кости в пожилом, старческом возрасте и у долгожителей с целью как можно ранней активизации пациента. Опора передается с бедренной кости на эндопротез, а в дальнейшем через головку эндопротеза на кость вертлужной впадины.
Эндопротез, которым будет замещен патологически измененный тазобедренный сустав, должен обладать достаточной прочностью, надежностью фиксации, высокими функциональными способностями и быть достаточно инертным по отношению к тканям человеческого организма. Всем этим требованиям отвечают изделия, изготовленные из высококачественных металлических сплавов, полимеров и керамики.
Чашкой эндопротеза. Это та часть, которая должна замещать вертлужную впадину тазовых костей. Её обычно изготавливают из керамики. Но существуют чашки из полимерных материалов;
Головкой протеза. Она представляет собой металлическую шарообразную деталь, покрытую полимером. Таким способом удается достичь максимально мягкого скольжения при вращении головки в чашке протеза во время выполнения движений конечностью;
Ножкой протеза. Она изготавливается исключительно из металла, поскольку испытывает самые большие нагрузки по сравнению с другими частями эндопротеза. Если головка протеза имитирует головку бедренной кости, то его ножка замещает шейку и верхнюю треть бедренной кости.
Еще одной принципиально важной рубрикой в классификации изделий для протезирования тазобедренного сустава является их разделение на однополюсные и двухполюсные. Первый вид представлен исключительно ножкой и головкой, которыми замещаются соответствующие структуры бедренной кости. В этом случае сустав будет представлен искусственной нижней частью и естественной вертлужной впадиной.
Двухполюсные эндопротезы чаще называют тотальными. Это значит, что состав изделия представлен не только той частью, которая протезирует бедренную кость, но и чашкой, выполняющей роль вертлужной впадины. Такие эндопротезы отлично фиксируются в костных тканях и максимально адаптированы, что значительно повышает результативность операции и уменьшает количество осложнений. Особенно это актуально при выполнении эндопротезирования у пожилых людей с явлениями остеопороза и у молодых физически активных лиц.
Срок службы и потенциальной эксплуатации тазобедренного эндопротеза зависит от качества материалов, из которых он изготовлен. Наиболее крепкими считаются металлические эндопротезы, которые служат около 20 лет. Но они обладают менее впечатляющими функциональными результатами в отношении двигательной активности пораженной конечности.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl Enter
У меня острая боль в паху, шишки по всему телу, сильно усохли оба бедра. Какие анализы необходимо сделать для подтверждения коксартроза?
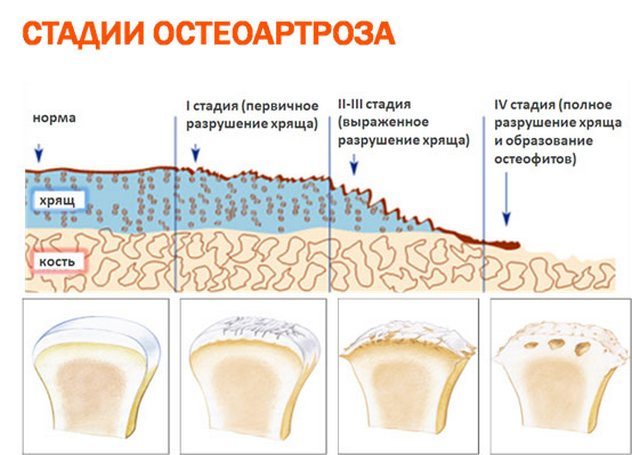
Коксартроз или артроз тазобедренного сустава — это дегенеративно-дистрофические изменения в хряще тазобедренного сустава, при котором хрящ постепенно истончается и исчезает, образуются костные наросты, из-за чего деформируется сустав, и функции его нарушаются.
Для постановки диагноза врачом ортопедом-травматологом проводится опрос больного с подробным выяснением жалоб, осмотр сустава и определение степени его подвижности.
В клинике накануне операции пациент осматривается врачом – анестезиологом для решения вопроса о типе анестезии. В большинстве случаев при эндопротезировании тазобедренного, коленного сустава и других операциях на нижних конечностях выполняется проводниковая анестезия (спино-мозговая, перидуральная), при которой лекарственное вещество подводится к нервам, идущим к нижним конечностям.
В некоторых случаях выполняется эндотрахеальный наркоз (общая анестезия).
Вечером накануне операции выполняется очистительная клизма, дается успокоительная таблетка.
Перед операцией устанавливается мочевой катетер для контроля диуреза, количества и цвета мочи.
После операции эндопротезирования тазобедренного сустава в большинстве случаев восстановление проходит в палате, редко до завтра – наблюдается в отделении реанимации. После операции Вы будете получать профилактику инфекционных, тромбоэмболических осложнений, обезболивание. Обязательно эластичное бинтование обеих нижних конечностей с целью уменьшения застоя крови в венах ног.
На следующий день выполняется перевязка, убирается мочевой катетер, извлекается послеоперационный дренаж (если устанавливался).
В первые сутки Вам будут выполнены рентгенограммы оперированного сустава с целью рентгенологического контроля установки компонентов эндопротеза.
После выполнения рентгенограмм лечащий врач Вам разрешит поворот на здоровый бок с валиком между коленок. В первые сутки желательно выполнить вертикализацию путем усаживания в кровати и ходьбы при помощи костылей под контролем врача — реабилитолога.
Несколько дней Вам продолжают делать уколы, перевязки. Как правило, после операции нахождение в стационаре длится 8-10 дней, в течение которых Вы научитесь самостоятельно вставать с кровати, ходить по прямой и по лестнице.
Возможные осложнения – инфекционные осложнения, тромбоэмболические осложнения, вывих головки эндопротеза. Частота данных осложнений невелика. В клинике используются все возможности для их предотвращения. Нужно обязательно внимательно слушать лечащего врача и заведующего отделением, только таким образом можно добиться желаемого результата.
Если какой-то хирург говорит, что у него не бывает осложнений, значит, он нагло врет. Осложнения есть у любого хирурга независимо от возраста, опыта работы, клиники и страны, в которой он работает.
Каналы финансирования операции эндопротезирования тазобедренного сустава.
Операции эндопротезирования тазобедренного сустава выполняются по двум каналам финансирования:
- Высоко-технологичная медицинская помощь (так называемая квота) – это когда государство адресно для человека покупает эндопротез. Для пациента эта операция выполняется бесплатно. Для получения квоты нужно собрать необходимый пакет документов и встать в очередь в департаменте здравоохранения по месту жительства. С момента оформления протокола на оказание высоко-технологичной помощи проходит, как правило, полгода – год.
- За счет личных средств – пациент в данном случае оплачивает операцию эндопротезирования тазобедренного сустава, консервативную терапию, стоимость самого эндопротеза.
Более подробную информацию предоставит Ваш лечащий врач.
В своей практике мы применяем эндопротезы фирм с мировым именем, таких как DePuy (Johnson
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Дисплазия ( неправильное развитие тканей, органов или частей тела ) тазобедренных суставов представляет собой их недоразвитие, в зависимости от тяжести процесса может проявиться: предвывихом, подвывихом и полным вывихом.
Самым серьезным проявлением будет врожденный вывих бедра.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
За всеми врожденными пороками в родильном доме должен следить педиатр, который по выписке помогает оформлять патронаж ребенка уже по месту прописки. Если у педиатра появились какие-либо подозрения на патологию в сочленениях, малыш отправляется на УЗИ их, а также консультацию ортопеда. Также при необходимости ортопед может отправить малыша на рентгенологическое исследование.
Лечение ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, )
В 1 месяц после рождения эффективно применяют широкое пеленание. Но наиболее важным будет применение специальной гимнастики при дисплазии ( неправильное развитие тканей, органов или частей тела ) тазобедренных суставов, видео которой вы можете посмотреть на сайте. На нем вы сможете ознакомиться с такими лечебными манипуляциями, как разведение бедер, желательно при каждой смене подгузника и особенностями правильного плавания на животе.
Но если одних этих упражнений окажется недостаточно, то не спешите набирать в поисковике гимнастика при дисплазии тазобедренных суставов видео, возможно вам понадобиться включить в лечебную программу еще и ношение стремен Павлика и ортопедической подушки (Фрейка).
Лечение с помощью этих приспособлений направленно на фиксировании сочленений в наиболее физиологичном положении. Самым оптимальным вариантом лечения у детей от 1 до 6 месяцев отроду будет ношение стремен Павлика.
Помимо указанных выше методов лечения ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) необходимо выполнять еще и лечебную гимнастику. Так как именно ЛФК при дисплазии тазобедренных суставов у детей, видео кстати, вы также сможете найти у нас на страничке.
Комплекс упражнений ЛФК для детей, при дисплазии ( неправильное развитие тканей, органов или частей тела ) суставов бедра
- Ребенок лежит на спине, а вы руками, обхватывая все сочленение, массируете переднюю поверхность бедра. После этого положите младенца на живот и делайте тоже самое, но при этом массируйте заднюю поверхность.
- Выполняйте спиральные движения руками, на задней поверхности бедер, то есть ваш малыш лежит на спине. Делайте гимнастику аккуратно и сильно не старайтесь сильно втираться руками в кожу.
- Дальше начинайте растирать поясничную область спины. Делайте это ладонями, при этом не забывайте то, что ваши руки должны скользить по телу.
- Следующим пунктом будет так называемый “велосипед” лежа на спине. Руками возьмитесь за стопы чада и начинайте крутить их как при езде.
- После этого приступайте к разгибанию и сгибанию ног вместе. Малыш в ходе гимнастики также лежит на спине.
- Вращение ноги, согнутой в коленном и тазобедренном сочленениях. Одной рукой возьмитесь за ягодицу, а второй за ногу в области колена. Начинайте аккуратно вращать внутрь и наружу.
Другие упражнения при дисплазии ( неправильное развитие тканей, органов или частей тела ) тазобедренных суставов у новорожденных, видео с ними, вы сможете также найти на страницах сайта.
После ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) проведенных занятий примерно через пару недель необходимо обратится на повторную консультацию к ортопеду, где будет предпринята дальнейшая тактика лечения.
На наших видео отчетливо видно и понятно выполнения всех упражнений, как специальной гимнастики, так и ЛФК. Но перед его просмотром обязательно проконсультируйтесь с вашим доктором.
Эндопротезирование суставов является самым эффективным методом по восстановлению костных элементов на последней стадии их повреждения. Оперативное вмешательство позволяет сохранить возможности опорно-двигательного аппарата в любом возрасте. Лечение не только устраняет болевой синдром, но и полностью восстанавливает функциональную активность. После реабилитации большинство пациентов ( человек или другое живое существо, получающий(-её) медицинскую помощь, подвергающийся медицинскому наблюдению и/или лечению по поводу какого-либо заболевания, патологического состояния или иного ) возвращаются к привычному образу жизни и остаются трудоспособными.
Эндопротез — это внутреннее устройство, которое заменяет функцию сустава. Операция ( действие или их совокупность для достижения какой-либо цели ) по внедрению протеза называется эндопротезированием.
Эта методика является популярной среди пациентов, страдающих от ревматоидных патологий. У 60% больных они сопровождаются тяжелыми клиническими проявлениями — изнуряющей болью и потерей работоспособности конечностей. Разрушение суставов с необратимыми процессами наблюдается у 35% людей, обратившихся к специалисту-ревматологу или ортопеду. Средний возраст к моменту оперативного вмешательства — 45 лет.
Операцию по внедрению эндопротеза сустава проводят в следующих случаях:
- болевые синдромы из-за нарушения двигательной функции конечностей после неудачной консервативной терапии;
- остеоартроз на последних стадиях;
- поражение тазобедренных, коленных или суставов конечностей при различных видах артрита с деструкцией костной ткани;
- некротическое поражение бедренной головки с ее прогрессирующей деформацией;
- отмирание тканей мыщелков бедренной и берцовой кости с деформированием конечности;
- разрушение тазобедренного сустава с признаками выпячивания дна тазобедренной впадины;
- укорачивание конечности из-за деформации сустава;
- ограничение функциональности сочленений на фоне костных деструктивных изменений;
- анкилозы;
- последствия травм с нарушением опорной и двигательной способности;
- подвывихи и вывихи проксимальных фаланг;
- отклонение наружу и фиксация кисти в этом состоянии во время активного разгибания;
- деструкции по Ларсену от второй степени;
- невыгодная для функциональности дуга движения;
- уродливая кисть.
В этом видно вам покажут пример проведения операции на бедре.
Пациенту ( человек или другое живое существо, получающий(-её) медицинскую помощь, подвергающийся медицинскому наблюдению и/или лечению по поводу какого-либо заболевания, патологического состояния или иного ) может предлагаться несколько вариантов протезирования.
Является материалом 4 поколения. Это оптимальный вид замены сустава с массой преимуществ, необходимый для молодых пациентов. Во время лечения проводится максимальное сохранение костных элементов. После операции двигательная активность быстро восстанавливается. Эндопротезы этой группы обладают низким риском износа.
Цена: от 125000 до 170000 рублей.
Принцип протезирования основан на внедрение в кость ножки-фиксатора из цемента. Такой вид эндопротезирования предлагается пожилой категории людей со значительной потерей костной ткани. По статистике такое оперативное вмешательство несет больше постоперационных осложнений. Но если врач настаивает на таком эндопротезировании ( замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами ), значит, учитывает возможные риски реабилитационного периода и степень поражения сустава.
Цена: от 90000 до 130000 рублей.
Отличие в остальных видах операций заключается в установке имплантата, заменяющего головку сустава. Его вживляют в углубление тазовой кости так, что поверхность протеза находится в прямом контакте с хрящом. Однополюсные протезы не ставятся в молодом возрасте и пациентам, у которых наблюдается коксартроз.
Цена: от 50000 до 100000 рублей.
При артрите конечностей замена мелких суставов сопряжена с большой сложностью. Это обусловлено изготовлением эндопротезов с применением высокоточной технологии. Некоторые пациенты выбирают это протезирование за рубежом. Большой популярностью пользуются израильские клиники.
Вышеуказанные цены актуальны для России. Полная замена сустава — сложная и дорогостоящая операция. В нее ходит не только установка эндопротеза, но и комплексное обследование, лекарственные препараты, реабилитация. У каждой клиники установлена собственная ценовая политика, поэтому при выборе медицинского учреждения все расходы заранее согласовываются с врачами. Необходимо приготовиться к тому, что финансовые затраты могут быть и больше оговоренной суммы. От непредвиденных обстоятельств или осложнений не застрахован ни один пациент.
Суставные протезы ( замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами ) от израильских врачей — это гарантия длительной эксплуатации материала и высокого качества операции ( действие или их совокупность для достижения какой-либо цели ). Некоторые пациенты едут в Израиль для получения квалифицированной помощи. Расценки на такое обслуживание существенно превышают стоимость эндопротезирования ( замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами ) в частных клиниках РФ — от 12000 долларов.
Эти страны являются ведущими по операциям, связанными с эндопротезированием. США занимает первое место по количеству молодых пациентов, которые обращаются к врачу с проблемами в суставах. Стоимость полного обслуживания, начиная от консультации, может обойтись более 12000 евро.
Важно! Прежде чем выбирать клинику по эндопротезированию, рекомендуется связаться с бывшими пациентами ( человек или другое живое существо, получающий(-её) медицинскую помощь, подвергающийся медицинскому наблюдению и/или лечению по поводу какого-либо заболевания, патологического состояния или иного ), которые получали в учреждении лечение и проходили реабилитацию. У оперирующего врача должен быть достаточный опыт — от 5 лет.
Существуют абсолютные противопоказания к эндопротезированию ( замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами ). В их основе лежат состояния организма, препятствующие оперативному вмешательству. В таких случаях она не приведет к изменениям или усугубит состояние патологий у больного.
Нарушения двигательной возможности пациента, связанные не с суставами, а поражением центральной нервной системы. Такое бывает при частичном и полном параличе после инфарктов или инсультов. Даже после операции ( действие или их совокупность для достижения какой-либо цели ) двигательная активность не возобновится.
Состояния органов при хронических патологиях, когда они уже исчерпали свои ресурсы:
- третья ступень сердечной недостаточности;
- тяжелые пороки сердца и выраженное нарушение сердечного ритма;
- блокады предсердия и желудочка;
- нарушения мозгового кровообращения;
- почечная недостаточность с нарушением азотовыделительной функции;
- печеночная недостаточность;
- хронические болезни эндокринной системы с осложнениями;
- дыхательная недостаточность;
- гнойные воспаления в области суставов с вовлечением костных элементов, кожи или мягких тканей;
- выраженный остеопороз с высоким риском надломов костной ткани ( текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей );
- дефект бедренной кости высокой степени;
- болезни и сосудов конечностей, требующих оперативного вмешательства;
- психические, нейромышечные расстройства;
- полный или частичный паралич;
- ВИЧ.
Помимо абсолютных отводов от операций существуют и относительные противопоказания. К ним относятся факторы, не препятствующие эндопротезированию. Но при таких состояниях потребуются более детальные исследования, учет возможных рисков и индивидуальных особенностей организма:
- онкологические болезни;
- соматические патологии в хронической стадии;
- недостаточность некоторых органов в легкой форме;
- остеопатия на фоне гормонального нарушения;
- лекарственная аллергия с внезапной реакцией на любой препарат;
- суставные инфекции с давностью более трех месяцев;
- невозможность установки протеза по техническим причинам;
- высокий риск развития сепсиса при возможном эндопротезировании;
- ожирение.
После операции с установкой протеза потребуется восстановительный период. В него входит восстановление тонуса мышц и функциональности прооперированной конечности. В реабилитацию включаются ограниченные нагрузки и соблюдение лечебной гимнастики.
Успешные прогнозы эндопротезирования основаны не только на качестве проведения операции, но раннем начале реабилитации, соблюдения ее последовательности и введении целого комплекса процедур.
Восстановление разделяется на три периода. Для ранней поздней или отдаленной реабилитации предусмотрены свои физические упражнения. Иногда сроки по возвращению функциональности сустава составляют не менее 12 месяцев.
Мероприятия по восстановлению работоспособности ноги или руки начинаются еще в условиях стационара, где проводилась операция. Пациент находится не менее двух недель под наблюдением. Продолжить реабилитацию можно в домашних условиях, но многие выбирают специализированные центры и клиники по восстановительному лечению. Там есть квалифицированный медицинский персонал, следящий за выполнением ЛФК.
При отсутствии восстановительного периода возникает риск вывиха головки на фоне слабых связок, развития неврита или перелома. Составлением индивидуальной программы занимается только специалист.
Медицинская статистика говорит об успешных показателях проведения эндопротезирования за последние 30 лет. К наиболее востребованному вмешательству относится поражение сустава из-за артрита, перлом шейки бедра и износ коленной чашечки по возрасту. Процент осложнений после ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) эндопротезирования невысок, но одинаково может случиться, как в отечественной, так и в зарубежной клинике.
Несвоевременно начатое лечение осложнений может привести к инвалидности пациента, отказу в работе конечностей и их неподвижности. В редких случаях с присоединением тромбоэмболии (перекрытие тромбом главной артерии) есть угроза летального исхода.
Условные причины осложнений:
- невосприимчивость организма к эндопротезу;
- ответная реакция на чужеродный материал;
- сильная аллергическая реакция на составляющие имплантата, лекарства или анестезию;
- занесенная инфекция при операции.
Симптомы при осложнениях: осложнения сопровождаются не только специфическими, но и общими проявлениями. У пациента резко ухудшается самочувствие, падает настроение и физическая активность. Чтобы вернуться к полноценной реабилитации понадобится полноценное обследование и лечение.
Инфицирование мягких тканей в области разреза и имплантата — наиболее распространённый случай. Воспалительный процесс характеризуется отечностью, изменением оттенка кожных покровов и нагноением. В тканях наблюдается сепсис. В терапию по устранению такого осложнения включаются антибиотики и временные дренажи. Иногда устранение инфекции затягивается на несколько недель.
Если эндопротезирование сустава является единственным выходом к сохранению двигательной активности и улучшению качества жизни, то отказ от него может привести к негативным последствиям. К сожалению, не все могут оплатить дорогостоящую операцию, но всегда сохраняется возможность получить на нее квоту.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дата последнего обновления 11.05.2019
Эндопротезирование крупных суставов – это сложная операция, требующая серьезного планирования и подготовки. Перед хирургическим вмешательством каждый пациент должен пройти тщательное обследование. Это необходимо для оценки его общего состояния и выявления у него сопутствующих заболеваний.
Сдача анализов и консультации узких специалистов позволяют обнаружить возможные факторы риска и предпринять нужные профилактические мероприятия. Таким образом врачи получают возможность подготовиться к вероятным осложнениям в ходе операции и/или в послеоперационном периоде. Естественно, это снижает операционный риск и делает результаты эндопротезирования более удовлетворительными.
Перед объемным хирургическим вмешательством каждый пациент обязан сдать определенные анализы. Как правило, их перечень стандартный и не зависит от вида операции. Лабораторные исследования позволяют выявить у пациента опасные инфекции, тяжелые сопутствующие заболевания.
Хронический тонзиллит, воспаление гланд и другие проблемы подобного плана могут вызвать отторжение импланта.
Совет! Старайтесь сдавать все анализы в одной лаборатории. В этом случае у вас возьмут кровь из вены всего 1 раз. В день сдачи не завтракайте. В лабораторию приходите с утра.
Суть анализа заключается в определении показателей свертываемости крови. Это позволяет выявить нарушения системы гемокоагуляции, оценить риск развития геморрагических и тромботических осложнений. Напомним, что тромбоз глубоких вен нижних конечностей и тромбоэмболия легочной артерии – это наиболее грозные последствия операции.
У больных с повышенной свертываемостью крови существует высокая вероятность появления тромбоэмболических осложнений. Таким пациентам врачи проводят комплексную профилактику, которая помогает избежать нежелательных последствий.
Показатели коагулограммы, которые интересуют медиков:
- протромбиновый индекс (ПТИ);
- международное нормализованное отношение (МНО);
- фибриноген.
Анализ необходим на тот случай, если человеку во время хирургического вмешательства понадобится донорская кровь. Благодаря этому врачам уже не придется тратить время на исследование.
Дают представление об общем состоянии пациента. Помогают выявить хронические воспалительные заболевания, анемию, болезни почек. К примеру, повышение уровня лейкоцитов в крови указывает на воспалительный процесс в организме, а наличие бактерий и цилиндров в моче – на почечную патологию.
Любопытно! С помощью общего анализа мочи у человека можно диагностировать пиелонефрит, гломерулонефрит, почечную недостаточность, сахарный диабет. Все эти заболевания существенно повышают операционный риск.
Более информативен, чем общий. Позволяет выявить метаболические нарушения и сбои в работе внутренних органов. С его помощью можно оценить состояние печени, поджелудочной железы, почек и т.д.
Основные показатели биохимии крови:
- СОЭ
- С-реактивный белок
- формула крови (общий анализ)
- анализ протромбина по Квику
- АЧТВ
- ионы
- мочевина
- креатинин
- АЛТ,
- АСТ
- ЛДГ
- ГГТ
- ЩФ
- билирубин (общий, прямой)
- холестерин
- липопротеиды высокой и низкой плотности (ЛПВП и ЛПНП)
- глюкоза
- общий белок и белковые фракции
- альбумин
Перед эндопротезированием каждый пациент обязан пройти обследование на сифилис, ВИЧ, гепатит В (HbsAg), гепатит С (anti HCV), реакция Вассермана Анализы необходимы для того, чтобы предупредить заражение других пациентов больницы. Как известно, данные инфекции передаются гематогенным путем. Заразиться ими можно через хирургический инструментарий или руки медперсонала.
Факт! Если у больного обнаружат сифилис – ему потребуется стать на учет и пройти курс лечения. Что касается пациентов с вирусным гепатитом – их отправят на консультацию к инфекционисту и прооперируют отдельно от остальных.
Необходим для выявления инфекций мочевыводящих путей (цистит, пиелонефрит). Во время исследования врачи могут обнаружить в моче больного стафилококки, стрептококки, кишечную палочку, протей, псевдомонады, микобактерии, коринебактерии, микоплазмы, грибки или другие патогенные микроорганизмы.
Микроскопия осадка, культивация (посев на микрофлору). Анализ мочи на посев готовится от 7 дней
В ходе предоперационной подготовки больным делают ЭКГ, рентгенографию двух суставов (коленных или тазобедренных) в 2-х проекциях, МРТ и денситометрию. Давайте посмотрим, зачем нужны данные исследования.
Таблица 1. Цель проведения инструментальной диагностики перед эндопротезированием.
| Метод | Информативность, результаты | Цель исследования |
| Рентгенография | Дает представление об анатомических особенностях строения костей. Позволяет оценить тяжесть остеоартроза. К сожалению, на рентгенограммах не визуализируются мягкие ткани. | Рентгенография нужна для подбора наиболее подходящего по конструкции эндопротеза, а также оптимального метода его фиксации. |
| Магнитно-резонансная томография | Дает возможность получить трехмерное изобращение суставных хрящей, капсулы, связок, периартикулярных тканей, нервов, сосудов. | Помогает врачу правильно спланировать операцию и подобрать наименее травматичный операционный доступ к суставу. |
| Денситометрия | Измерение плотности костной ткани дает возможность определить степень остеопении или остеопороза. | Денситометрия помогает хирургам в выборе способа фиксации протеза и позволяет оценить риск возникновения перипротезных переломов. |
| ЭКГ | Необходима для выявления сбоев в работе сердца и серьезных заболеваний сердечно-сосудистой системы. | Анестезиологи учитывают результаты электрокардиографии при выборе метода анестезии. |
Перед операцией человеку требуется осмотр ортопеда-травматолога, терапевта, оториноларинголога (ЛОР), невропатолога, гинеколога или уролога. Если в ходе обследования у больного выявили какие-либо инфекции или хронические заболевания – ему могут потребоваться консультации еще и других врачей (инфекциониста, сосудистого хирурга, кардиолога, эндокринолога). Заключение терапевта — должно быть написано, что операция не противопоказана:
- флюорография (не ранее 3 месяцев до предполагаемой операции
- стоматолог (примерно за месяц до предполагаемой операции)
- гинеколог (примерно за месяц до предполагаемой операции): мазок на флору, цитология, заключение врача, что операция не противопоказана.
https://orthoinfo.aaos.org/en/treatment/preparing-for-joint-replacement-surgery/
Добрый день, ответьте пожалуйста возможно ли эндопротезирование коленного сустава/гонатроз ,остеопороз 3ст./ атеросклероз нижних конечностей изменение стенок БЦА,АСБ в устье правой ВСА со стенозом 43%, АСЬ в бифуркации левой ОСА со стенозом 60%, извитость обеих ПА, высокое вхождение в костный канал правой ПА, признаки гепертонической макроангиопатии.Прошу не оставить мой вопрос без внимания. Очень боюсь как бы хуже не было.
Ответить возможна ли операция в принципе не представляется возможным, всегда необходимо задавать такой вопрос в конкретное лечебное учреждение, а лучше непосредственно лечащему врачу.
Добрый день,скажите пожалуйста возможна ли эндопротезирование коленного сустава / гонартроз 3 степени / кроме того атеросклероз артерий конечностей.Окклюзия правой,стеноз 56% левой ЗББА без ишемии нижних конечностей.Спасибо.
Вам нужно поступить иначе, сначала обговорить вопрос возможности операции с сосудистым хирургом, а потом, при личном приеме с травматологом-ортопедом. Если окклюзия полная и нужно оперировать колено на этой ноге, то мы бы не решились. Если на другой, где 56%, то скорее всего операция была бы возможна.
Добрый вечер, скажите пожалуйста можно ли делать эндопротезирование при повышенных показателях крови,холестерин и соэ?
Здравствуйте! При повышенном холестерине как правило оперировать можно. СОЭ часто повышено при артрозе, но не сильно. Надо уточнять причину всего, если причиной является не инфекция, то оперироваться можно.
Здравствуйте! Скажите пожалуйста. Является ли эрозивный гастрит противопоказанием для эндопротезирования бедра. Спасибо.
Здравствуйте! В целом нет, ведь если представить себе, что произошел перелом шейки бедра, то операцию необходимо делать экстренно и гастрит не будет помехой.
источник


 Артроскопия плечевого сустава . Такая разновидность операции проводится специалистами очень часто как для лечения, так и для профилактики. Нередко у спортсменов происходит разрыв манжеты вращательной, а у обычного человека — нестабильность сустава, банальный плечевой вывих и прочие повреждения.
Артроскопия плечевого сустава . Такая разновидность операции проводится специалистами очень часто как для лечения, так и для профилактики. Нередко у спортсменов происходит разрыв манжеты вращательной, а у обычного человека — нестабильность сустава, банальный плечевой вывих и прочие повреждения. Вождение автотранспорта . Разрешит ли вам ваш лечащий врач управлять автотранспортом, зависит от следующих факторов: употребляете ли вы медикаменты для снятия болевых ощущений, которые замедляют реакцию на происходящее вокруг; насколько сильны болевые ощущения в прооперированном коленном суставе; наличие в автотранспорте ручной или автоматической коробки передач; какой вид артроскопии был проведён. В основном людям, которым была проведена артроскопия коленного сустава разрешается управлять автотранспортом через 7 – 21 день.
Вождение автотранспорта . Разрешит ли вам ваш лечащий врач управлять автотранспортом, зависит от следующих факторов: употребляете ли вы медикаменты для снятия болевых ощущений, которые замедляют реакцию на происходящее вокруг; насколько сильны болевые ощущения в прооперированном коленном суставе; наличие в автотранспорте ручной или автоматической коробки передач; какой вид артроскопии был проведён. В основном людям, которым была проведена артроскопия коленного сустава разрешается управлять автотранспортом через 7 – 21 день.