При возникновении на теле высыпаний неизвестного происхождения многие, перед обращением к врачу, пытаются выполнить самостоятельную диагностику псориаза. Подобный способ определения болезни при псориазе может дать результат, так как псориатические бляшки достаточно легко распознать.
Тем не менее они имеют некоторое сходство с проявлениями лишая, экземы и прочих дерматологических заболеваний. Доподлинно установить факт наличия псориаза у человека может исключительно врач – на основании осмотра, опроса, лабораторных, инструментальных методик исследования, а также – путем дифференцирования с иными патологиями.
В домашних условиях возможно предположить развитие псориаза при сравнении имеющихся на коже поражений с типичными признаками заболевания:
- Бляшки покрыты определенными чешуйками, напоминающими стеарин.
- Под чешуйками наблюдается блестящая и гладкая пленка.
- При удалении сухих корок, на розоватой коже начинают возникать кровяные точечные вкрапления.
- При вовлечении в патологический процесс ногтевых пластин, они становятся бугристыми, на ногте образуются небольшие углубления, приобретающие постепенно бурый цвет.
- В некоторых случаях на начальной стадии псориаза повышаются показатели температуры тела.

Он ведет свой прием в частных и гос.клиниках, районных кож-вен диспансерах.
После осмотра, при наличии сопутствующих расстройств организма, врач может направить к иным специалистам:
- иммунолог;
- невропатолог;
- эндокринолог и прочие.
Существуют специализированные учреждения, которые занимаются изучением механизмов развития псориаза.
Основная часть диагностики подразумевает внешний осмотр пациента. При этом человеку с подозрением на псориаз нередко требуется пройти ряд лабораторных и инструментальных исследований. Иногда применяют гистологические исследования биоптата кожи. У детей диагноз «псориаз» также устанавливается на основании визуального осмотра врача. Но, у ребенка может и не наблюдаться «псориатической триады».

При подозрениях на псориатический артрит, показано прохождение таких диагностических процедур:
- рентгенографическое изучение суставов;
- МРТ в случае болей в области позвоночника;
- пункция сустава для забора синовиальной жидкости.
В случае наличия нетипичной кожной симптоматики назначается гистологическое исследование биоптата (кожи). Посев на микрофлору требуется в случае вовлечения в патологический процесс слизистых покровов ротовой полости, развитии гнойников либо пустул. Также, человеку требуется пройти анализы, которые исключат вероятность грибкового поражения кожных покровов. Для этого выписывается направление на тест с калием и взятие соскоба.

Для прогрессирующего этапа псориаза характерным является образование отдельных либо множественных папул интенсивно-розового цвета, которые имеют склонность к росту и соединению.
В дальнейшем они принимают вид зудящих и шелушащихся бляшек, возвышающихся над здоровыми участками кожи.
На стадии регресса папулы, иначе – бляшки, приобретают более плоский вид, зуд и шелушение принимает не столь интенсивный характер. Иногда они могут исчезать вовсе, но чаще просто становятся менее заметными.
Стационарной стадии характерно отсутствие новых проявлений и любых изменений в уже имеющихся пораженных областях.
Клиническая диагностика заключается в анализе текущей симптоматики и изучении жалоб. Но, на основании клинической картины, без получения сведений лабораторных и инструментальных исследований, установить точный диагноз затруднительно.
Дифференцирование в случае подозрения на псориаз может выполняться при условии таких нюансов течения патологии:
- Возникновение на коже стеаринового пятна. Этот феномен так именуется по причине похожести чешуек на стеарин. При соскабливании кожных слоев, чешуйки отслаиваются и их число повышается.
- Терминальная пленка – после удаления чешуек на кожных покровах возникает красная гладкая поверхность. Кожа в этой зоне крайне тонкая и легко травмируется.
- Кровянистая роса – при повреждениях пленки, на ее поверхности выступают незначительные капельки крови.
Диагноз устанавливается на основании сведений, полученных врачом-дерматологом в ходе визуального осмотра и опроса пациента и после прохождения всех назначенных анализов и инструментальных исследований.

- анализ крови на аллергию – IgE;
- биохимическое исследование крови;
- исследование кала на дисбактериоз;
- клиническое исследование крови;
- гистология крови.
Анализ крови показывает высокую эффективность в случае прогрессирующего псориаза либо тяжелой стадии болезни. При легких формах патологического процесса, перемен в формуле крови фактически нет. Изучение состава и протекающих в крови биохимических процессов, способствует выявлению не только отдельных типов псориаза, но также и сопутствующих патологий.
Клиническое исследование мочи в случае псориатического поражения зачастую не показывает каких-либо изменений в составе урины. Тем не менее, при продолжительном прогрессирующем этапе заболевания, анализ мочи способен отобразить изменения в водно-солевом балансе по причине происходящего обезвоживания организма.
Биопсия покровов кожи производится в совокупности с гистологическим исследованием. Изучается пораженная псориазом область. На позитивный итог исследования указывают такие факты:
- Не имеется зернистого слоя эпидермиса, который препятствует обезвоживанию кожи.
- Присутствует утолщение росткового слоя по причине удлинения и отечности эпидермальных отростков на фоне уменьшения его непосредственно над дермальными сосочками.
- Значительное число капилляров в пораженной псориазом области.
- Наблюдается скопление гранулоцитов, иначе – нейтрофильных лейкоцитов, в роговом слое.
- Вокруг сосудов, в основном отмечается лимфогистиоцитарная инфильтрация.
В случае беспокоящих суставных болей, специалистом выдается направление на прохождение рентгенографического исследования, чтобы исключить развитие псориатического артрита. Иногда этот тип аппаратного диагностирования назначается и при отсутствии жалоб со стороны пациента – для предотвращения необратимых изменений в случае продолжительного течения псориаза.
Бактериологический посев требуется проходить в случае наличия поражений слизистых покровов. Подобное исследование требуется для исключения вероятности присутствия фарингита острого течения.
Необходимость в прохождении теста с использованием гидроксида калия определяется лечащим специалистом. Это исследование назначается в случае подозрений о присоединение грибковой инфекции.

Анализ ногтя производится за счет соскоба с пораженной зоны ногтевой пластины.
Манипуляция является безболезненной.
Собранный биоматериал проходит специальную подготовку и в дальнейшем исследуется под микроскопом.
- местное воздействие;
- климатотерапию;
- физиотерапевтические манипуляции;
- применение системных медикаментов;
- использование некоторых народных средств.
В случае легких форм заболевания применяются средства местного типа и они могут давать достаточный терапевтический эффект для поддержания нормального состояния и минимализации псориатических проявлений.
При тяжелом течении псориаза требуется стационарное лечение, в рамках которого врачи будут использовать различные общесистемные препараты, в том числе – гормонального ряда, в более высоких концентрациях.
источник
Псориаз ногтей (ониходистрофия) — одна из форм хронического дерматоза, возникающая, как правило, у людей с бляшковидными высыпаниями на коже (около 50-60%). Однако в 10-15% случаев поражение ногтевых пластин начинается задолго до появления сыпи по телу. В таком случае патология развивается как самостоятельное заболевание, формированию которого способствуют различные факторы (от сбоев в иммунной системе до инфекций и вирусов в организме человека). При обнаружении внешних характерных признаков необходимо как можно скорее обратиться к соответствующему специалисту.
Ониходистрофия развивается в течение длительного периода времени и поначалу может протекать незаметно, но впоследствии приобретает ярко выраженные симптомы. Так, при визуальном осмотре можно обнаружить следующие проявления:
- Небольшое утолщение и воспаление мягких тканей вокруг ногтя.
- Разрастание и быстрое ороговение подногтевого эпителия.
- Мелкоточечные кровоизлияния коричневого или чёрного цвета (могут быть в виде полосок), а также крупные пятна тёмно-жёлтого оттенка (под ногтем).
- Частичное или полное отделение ногтя от ложа.
- Наличие мелких стеариновых чешуек на мягких тканях вокруг ногтевой пластины.
- В конечном итоге происходит полная деформация ногтя (по форме он напоминает птичий клюв).
И то и другое заболевание постепенно приводит к поражению и деформации ногтевой пластины, поэтому люди, впервые столкнувшись с подобным, могут легко их спутать между собой.
Однако если присмотреться внимательнее, отличительные особенности всё же имеются. Вот некоторые из них:
- При псориазе поверхность ногтя приобретает жёлтый оттенок (или пятна), а при грибке (онихомикозе) можно наблюдать гиперпигментацию (тёмное обесцвечивание).
- Грибковое поражение, как правило, распространяется от пальцев, постепенно переходя на ногтевые пластины. При псориазе поражение начинается с самого ногтя (хоть и не всегда), не затрагивая кожу пальцев.
- Псориаз не имеет специфического неприятного запаха.
- При микозе ногтевая пластина деформируется, тогда как при псориазе частично или полностью отделяется от ложа.
При обнаружении симптомов псориаза необходимо обратиться к врачу-дерматологу, лучше в дерматоловенерологический диспансер. Также в дальнейшем может потребоваться консультация и осмотр иммунолога и эндокринолога (в зависимости от причин заболевания).
Для подтверждения ониходистрофии дерматологи берут соскоб на биопсию с очага поражения (например, с кутикулы), собирают гнойные выделения на анализ (если таковые имеются). Далее проводятся лабораторные исследования на выявление природы заболевания (инфекционная — грибок, или аутоиммунная — псориаз). Также больному назначают сдать общий и биохимический анализ крови.
Причины появления ониходистрофии могут быть самыми разными, однако специалисты выделяют ряд основных предрасполагающих факторов следующего характера:
- Сбой в иммунной системе — приводит к тому, что защитные силы организма атакуют здоровые клетки (которые затем становятся патогенными), формируя тем самым заболевание.
- Наследственный фактор — если у человека кто-то из родственников страдал от псориаза ногтей, высока вероятность, что болезнь передастся ему на генетическом уровне.
К второстепенным факторам можно отнести:
- Инфекционные заболевания (ВИЧ, ВПЧ и др.).
- Перемена климата (в т. ч. холодная, пасмурная, ветреная погода).
- Травмы ногтевых пластин.
- Стрессы, нервное и эмоциональное переутомление.
- Злоупотребление лекарственными препаратами или прием длительное время (антибиотики, противовоспалительные средства и др.).
Осложнения при псориазе возникают редко и могут быть вызваны как неправильным лечением, так и его отсутствием. Главная опасность заключается в том, что с течением времени ониходистрофия может плавно перетекать в псориатический артрит, что характеризуется поражением и болезненностью суставов пальцев, а также их припухлостью и ограниченностью движений. Поэтому, при отсутствии своевременного адекватного лечения возможна полная деформация поражённых суставов с последующим ограничением трудоспособности (в редких случаях больной оформляет инвалидность).
Если же говорить о последствиях, то они бывают следующего характера:
- Нарушение функционирования сердечно-сосудистой системы (в т. ч. инфаркт миокарда).
- Развитие атеросклероза.
- Усугубление воспалительных процессов в организме.
- Нервные расстройства и депрессии (и, как следствие, алкоголизм).
- Сахарный диабет.
- Онкологические заболевания.
- Перепады температуры тела.
- Повышенная утомляемость и слабость.
Несмотря на старания медиков, в настоящее время псориаз не поддаётся полному устранению, а переходит в стадию ремиссии. Поэтому больной не только рискует получить инвалидность, но и непригодность к службе в армии. Это может произойти в случае, если заболевание перешло в тяжёлую стадию с характерными внешними проявлениями, а также с имеющимися осложнениями и нарушением нормального функционирования организма.
Специалисты выделяют несколько разновидностей ониходистрофии:
- Синдром напёрстка (напёрстковидный псориаз) — характеризуется тем, что на поверхности ногтевой пластины образуются множественные мелкоточечные углубления в хаотичном порядке (с виду ноготь напоминает напёрсток).
- Онихолизис — наблюдается отделение ногтевой пластины от своего ложа без каких-либо болезненных ощущений. Ещё одна отличительная особенность — розовая кайма возле кутикулы.
- Онихомадез — за короткий промежуток времени ноготь отслаивается от мягких тканей. Такой вид псориаза практически не поддаётся лечению.
- Трахионихия — ногтевая пластина утолщается и постепенно загибается вверх, при этом её поверхность становится грубой и шершавой.
- Псориатическая паронихия — наблюдается уплотнение и наслоение рогового слоя, а также сильное крошение, разрушение и постепенное отделение ногтя от ложа (тяжелее всего переносится на пальцах ног).
- Появление геморрагий — под ногтевой пластиной происходят кровоизлияния в виде пятен бурого цвета или продольных полос тёмных оттенков.
Для лечения ониходистрофии используются современные аптечные препараты, а также проверенные народные средства. Но к терапии нужно приступать только после диагностического обследования и консультации со специалистом.
В качестве медикаментов врачи рекомендуют использовать мази и кремы, средства с витамином D3, ретиноидные вещества местного действия и др.
Больным с псориазом ногтей назначают следующие препараты:
- Белодерм (мазь) — средняя стоимость 280 рублей (40 г).
- Дайвонекс (мазь) — около 1300 рублей за упаковку объёмом 30 г.
- Адвантан (крем) — от 550 рублей (15 г).
- Антралин (выпускается в форме мази и крема) — около 4000 рублей.
Средства с витамином D3 подавляют размножение патогенных клеток, тем самым замедляя прогрессирование псориаза. К ним относятся следующие препараты:
- Ксамиол (гель) — средняя цена от 2000 рублей (30 г).
- Дайвобет (мазь) — от 2000 рублей (30 г).
- Рокальтрол (капсулы для приёма внутрь) — около 700 рублей (30 шт.).
Средства данной группы также оказывают угнетающее воздействие на размножение клеток, но способны вызвать раздражение кожи и противопоказаны при некоторых формах ониходистрофии. К ним относятся:
- Салициловая мазь — средняя цена по РФ составляет 30 рублей (25 г).
- Цинковая мазь — 40 рублей (30 г).
Дерматотропные препараты могут оказывать лёгкий окрашивающий эффект, поэтому их необходимо использовать с особой осторожностью во время нанесения (чтобы не испачкать одежду).
Данные средства снимают воспаление и подавляют размножение клеток кожи и ногтей. К ним относятся:
- Тазорак (крем) — средняя цена составляет 2200-2600 рублей.
- Зорак (гель) — от 2600 рублей.
Для лечения псориаза также используют новейшие биопрепараты и средства для системной терапии. Они оказывают хороший терапевтический эффект, если мази и кремы не приносят облегчения.
В системном лечении используются следующие средства:
- Метотрексат-Эбеве (таблетки для внутреннего применения) — 240 рублей (50 шт.).
- Неотигазон (капсулы) — от 1600 рублей (30 шт. по 10 мг).
- Методжект (раствор для внутривенных инъекций) — от 860 рублей (10 мг).
В современной медицине подобные средства используются недавно и могут вызвать множество побочных эффектов (в самолечении недопустимы). К ним относятся:
- Мабтера (концентрат для приготовления инфузионного раствора) — эффективное иммуномодулирующее средство. Средняя цена — 28500 рублей (100 мг/10 мл).
- Ремикейд (для приготовления раствора инфузий) — от 15000 рублей.
В дополнение к основной терапии помощь в борьбе с ониходистрофией могут оказать эффективные народные средства.
- Ванночки с чистотелом — 2-3 ст. л. сухой травы залить 3 л кипятка (в ёмкости для мытья рук или ног), дать настояться в течение 10-15 минут и опустить конечности в тёплую воду. Через 20 минут вытереть кожу сухим полотенцем.
- Отвар из лаврового листа — 10 сушёных листов залить 0,5 л кипятка и подогреть на слабом огне в течение 30 минут. Затем немного остудить и использовать для компрессов на поражённые места.
- Мазь на основе солидола — смешать 20 г медицинского солидола с равным количеством вазелина, перемешать и наносить на поражённые участки (область вокруг ногтей) 2-3 раза в день, использовать в течение 10-20 суток.
Для борьбы с заболеванием ногтей хорошо зарекомендовали себя следующие физиотерапевтические методы:
- ПУВА-терапия — сочетание ультрафиолетовых лучей с фотосенсибилизаторами.
- Селективная терапия — используется для нормализации скорости клеточного митоза.
Ускорить процесс выздоровления или просто облегчить состояние больного помогут следующие продукты питания.
- Свежие фрукты (яблоки, манго, виноград и др.).
- Овощи (морковь, кабачки, капуста и др.).
- Сухофрукты (финики, курага, изюм).
- Злаковые и бобовые культуры.
- Миндальные орехи и семечки.
- Как можно больше чистой воды (до 8-9 стаканов в день).
К запрещённым продуктам при псориазе относятся:
- Шоколад и сладкие кондитерские изделия.
- Цельное молоко с большой жирностью.
- Стоит огранить употребление цитрусовых, картофеля, помидоров, перца и клубники.
- Свести к минимуму солёные, острые и копчёные продукты.
- По возможности отказаться от жирного мяса.
Во избежание периодов обострения псориаза рекомендуется придерживаться следующих рекомендаций (для продления состояния ремиссии).
- Соблюдать специальную диету.
- Следить за гигиеной пальцев и ногтей.
- Не допускать травм и увечий.
- Избегать контакта с агрессивными химическими веществами.
Псориаз ногтей — опасное заболевание, которое при отсутствии адекватного лечения способно привести к тяжёлым (или необратимым) последствиям. Поэтому важно вовремя обнаружить характерные симптомы и обратиться к дерматологу. Следует помнить, что ониходистрофия практически не поддаётся полному излечению, поэтому больному необходимо набраться терпения в борьбе за собственное здоровье. Часто псориаз — отражение внутренних процессов в организме, поэтому крайне важно выявить основную причину болезни. Только в таком случае можно рассчитывать на положительный результат.
источник
Псориаз является тяжелым хроническим заболеванием, затрагивающим в большинстве случаев кожу человека, а также глаза, ногтевые пластины, связки и суставы. Проявляется патология преимущественно высыпаниями круглой и овальной формы, имеющими розовый или красный оттенок. Сопровождается появление пятен сильным дискомфортом, зудом, чувством раздражительности кожи, отеком и воспалением. В медицинской практике такие пятна называют бляшками. В большинстве случаев такие высыпания укрыты беловатыми или серыми чешуйками. Образовываются они из слоя отмерших клеток дермы, которые при псориазе делятся в десятки раз быстрее чем у здорового человека.
Диагностируется патология дерматологом или терапевтом. Часто пациентов беспокоит вопрос, какие анализы нужно сдавать при псориазе для его точного диагностирования? В статье постараемся выяснить ответ на данный вопрос и разобраться во всех его аспектах.
Псориаз известен с давних времен. По некоторым историческим данным заболевание считали проказой, а людей с высыпаниями сторонились и избегали. В наши дни многие люди также считают болезнь заразной и стараются избежать общения с человеком, имеющем на своем теле бляшки. Такое отношение со стороны окружающих делают больных псориазом замкнутыми в себе, отчужденными и нелюдимыми, вызывает ряд комплексов. Происходит это из-за непонимания окружающими людьми неинфекционного характера недуга. Дело в том, что псориаз относится к аутоиммунным незаразным патологиям. Он не передается бытовым или любым другим путем. Возникает болезнь под влиянием внутренних и внешних факторов.
Излечить заболевание полностью невозможно. Лечение патологии направлено лишь на устранение острых симптомов и соблюдение профилактических правил для предотвращения рецидива. Для правильной диагностики заболевания необходимо обратиться к грамотному специалисту и сдать анализы. Важным аспектом является к какому именно врачу обратиться. В тех случаях, когда недуг касается глаз и вокруг зрачка появляется ободок красного цвета, необходимо посетить офтальмолога. При поражении суставов и связок нужно посетить ревматолога или ортопеда. Дерматолог поможет диагностировать псориаз в случае появления на теле бляшек и папул.
Несмотря на узнаваемость симптомов, диагностику патологии стоит доверять исключительно специалисту. Многие признаки болезни очень схожи с различными дерматозами, экземой, себорей. Специалист сможет установить диагноз основываясь на внешних проявлениях недуга, а также полученных результатов анализов. Итак, какие же исследования требуется пройти больному для постановки более четкого диагноза рассмотрим далее.
Врач при осмотре пациента, и его опросе всегда объясняет какие анализы сдают при псориазе и для чего это необходимо. Все исследования условно можно разделить на стандартные и дополнительные.
К стандартному набору исследований принадлежат следующие:
- Общий анализ крови при псориазе. Кровь исследуется на общий и биохимический анализ крови, ее состав. Проводится анализ для выяснения таких показателей как уровень лейкоцитов, выяснение реакцию оседания эритроцитов, выявление наличия аллергических реакций на те или иные лекарственные препараты, исключение анемии, солевой баланс, количество мочевой кислоты и некоторых других показателей.
- Исследование мочи. Данный анализ дает четкое представление о водно-солевом балансе организма.
- Анализ стула на наличие паразитов.
Дополнительный анализ на псориаз может назначаться специалистом в виде специальных исследований, помогающих не только диагностировать заболевание, но и сформировать четкое представление о возможных причинах недуга у того или иного пациента. К таким анализам принадлежат следующие исследования:
- Биопсия образцов дермы. С помощью специального оборудования изучаются образцы кожи больного. Врач патоморфолог делает заключение о заболевании. Если с первого раза диагностировать болезнь не удается, назначается повторная биопсия.
- Рентгенография. Назначается преимущественно при поражении псориазом суставов больного. С помощью рентгена удается сформировать представление о степени поражения суставов и связок.
- Исследование микрофлоры. В случаях поражения слизистой данный анализ помогает исключить наличие фарингита и других инфекционных болезней.
- Анализ на грибковые инфекции.
- Иногда требуется сдать анализ на наличие сифилиса.
- Беременным женщинам нередко требуется сдать анализ на пролактин. Это позволяет больше узнать о психосоматическом состоянии пациентки, недавних пережитых стрессах.
Известно, что псориаз относится к незаразным заболевания, поэтому для ребенка в утробе матери нет никакого риска. Единственная опасность патологии – возможность передачи от матери к ребенку на генетическом уровне. Ученые доказали, что риск развития болезни у ребенка составляет 10-15% если недугом страдает мать или отец. В тех случаях, когда псориазом страдают оба родители, риск его развития у ребенка может составлять более 60%.
В период беременности недуг чаще всего развивается под воздействием таких факторов, как гормональный дисбаланс, а также ослабление иммунитета женщины.
Если проявления патологии наблюдаются у женщины в данный период, специалисты назначают следующие анализы:
- исследования крови;
- кала;
- мочи;
- выяснение уровня пролактина.
Обращаясь в больницу, вы доверяете свое здоровье специалистам. Не стоит отказываться от необходимых анализов, даже если они кажутся вам бессмысленными. Дополнительные исследования помогут установить диагноз и возможные причины болезни, что позволит справиться с псориазом быстро и без осложнений.
Похожие материалы по теме:
Очень часто случается так, что пациенты путают два заболевания между собой, воспринимая псориаз за экзему и наоборот. Происходит это из-за схожести .
Чаще всего лечение псориаза требует внимательного и комплексного подхода. Одним из видов терапии является применение различных препаратов в форме ин.
Существует множество кожных заболеваний человека, однако одним из наиболее серьезных и распространенных недугов является чешуйчатый лишай, или псори.
В наши дни солярий весьма популярен. Искусственный загар делает кожу красивой, однотонной, а также способен оказывать благотворное влияние на кожу п.
источник
Анализ на псориаз нужно сдавать в редких случаях, для уточнения диагноза. Обычно, проявления болезни сложно спутать с другими заболеваниями, и врач устанавливает диагноз на основании симптомов псориаза. Но иногда надо сдать анализ пораженной кожи, общий анализ крови и другие.
Врач-дерматолог ставит диагноз «псориаз» на основании внешнего осмотра. Но иногда нужно дополнительно сдать следующие анализы:
- гистологический анализ биоптата кожи;
- анализ крови на аллергию (на IgE);
- общий клинический анализ крови при псориазе;
- биохимический анализ крови;
- анализ кала на дисбактериоз;
- рентгенологическое исследование (если есть подозрение на псориатический артрит).
Желательно фотографировать пятна псориаза для понимания, как протекает болезнь. А также, чтобы видеть, помогает ли выбранный способ лечения.
Показатели биохимического анализа крови при псориазе у каждого больного индивидуальны, врач-дерматолог поможет определить в норме они или нет.
Есть несколько вариантов, как пройти обследование. Рассмотрим доступные всем. Как правило, ребенка обследует педиатр, который и дает направление на анализ крови при псориазе у детей.
Если вы заметили пятна, похожие на псориаз, обратитесь к врачу-дерматологу для уточнения диагноза. Доктора этой специализации есть в районных КВД (кожно-венерологических диспансерах). Прием осуществляется по полису ОМС, иногда специалисты работают по выходным и выезжают на дом.
В частных медицинских центрах анализы на псориаз стоят дороже, но и уровень обслуживания выше.
И, чтобы пройти обследование, не нужен полис.
Институт дерматовенерологии в Москве
Где сдать анализ на псориаз в Москве? В Москве диагностикой и лечением псориаза занимаются частные клиники и государственные кожно-венерологические диспансеры. Можно выделить три учреждения, которые специализируются на псориазе:
- Институт псориаза на Курской в Москве работает с 1989 года. Анализы и диагностика псориаза здесь платные, стоимость: от 100 до 3000 руб. за процедуру.
- Клиника при университете им. Сеченова основана в 1895 году. Цена приема врача: 500-1000 руб. Сдать анализы на псориаз обойдется в 220-600 руб.
- Государственный научный центр дерматовенерологии и косметологии — учреждение, где проводят обследование на псориаз, изучают и лечат болезнь. Стоимость одной процедуры (анализ на псориаз): 390-2600 руб.
Кроме того, сдать анализы на псориаз можно в частной специализированной лаборатории, например, в Инвитро.
Псориаз в большинстве случаев диагностируется по внешним признакам. Но иногда нужно сдать анализы крови, пораженной кожи и другие.
Где сдать анализ на псориаз:
- в районном кожно-венерологическом диспансере;
- в частной клинике;
- в специализированной лаборатории;
- в московских специальных учреждениях.
Кроме того, иногда псориаз путают с другими заболеваниями, и тогда нужна дифференциальная диагностика псориаза. Читайте об этом подробнее в материале: «Диагностика псориаза».
Если диагноз подтвердился, нужно начинать лечение, чтобы болезнь не распространилась дальше.
К быстрым способам относятся гормональные мази, их часто назначают врачи-дерматологи. Однако будьте внимательны с такими препаратами, они вызывают привыкание и неприятные побочные эффекты.
Лучше начать с негормональных средств: кремов, мазей на основе солидола, а при небольших высыпаниях помогает салициловая мазь.
Закрепить результат и добиться длительной ремиссии помогает фототерапия при псориазе: УФ-лучи спектра 311 нм, ПУВА-терапия, эксимерный лазер или селективная терапия. Выбирайте метод, который доступен вам.
Получите пошаговую инструкцию, диету и план лечения!
Бесплатная и эффективная программа от Псориаза!
Выберите любимую социальную сеть:
источник
Важной задачей дерматолога является диагностика псориаза. От нее зависит качество лечения пациента. Определить псориаз по анализу крови и другим исследованиям – главная обязанность врача.
Псориаз относится к сложным аутоиммунным патологиям. Поэтому, прежде чем ставить данный диагноз, необходимо убедиться в нем. С этой целью каждый пациент должен пройти обследование при псориазе. Оно поможет исключить другие патологии. Дифференциальная диагностика псориаза проводится по основному синдрому болезни – кожным проявлениям. К патологиям, имеющим схожие дерматологические признаки, относятся:
- Различные формы дерматита (себорейный, атопический);
- Красный плоский лишай;
- Сифилис;
- Болезнь Рейтера;
- Эпидермофития паха;
- Нейродермит.
С сосудистыми заболеваниями можно дифференцировать псориаз на ногах, который редко бывает изолированным. Помимо основного синдрома, следует обратить внимание на характер течения патологии, распространенность высыпания на коже, общее состояние пациента. Диф. диагностика псориаза должна проводиться врачом-дерматологом. Она основывается на данных осмотра кожи и лабораторных анализов. Диагностика псориаза у детей должна выполняться особо тщательно. Эта патология редко встречается в практике педиатров. В некоторых случаях развивается псориаз при беременности, при этом требуется специальное наблюдение.
Определить псориаз на коже у больного или какое-то другое заболевание, следует как можно раньше. Это влияет на тактику лечения и прогноз. Узнать псориаз удается по специфическим кожным проявлениям – бляшкам (фото 2). Они представляют собой папулы розового цвета, которые возвышаются над поверхностью кожи. Прогрессирующая стадия характеризуется распространением пятен и возникновением на них чешуек серебристого цвета. Алгоритм диагностики представляет собой последовательное выполнение исследований.
Чтобы распознать псориаз у ребенка, выполняют те же методы, что и для взрослых пациентов. В первую очередь проводится осмотр кожного покрова. Определить псориаз у ребенка можно только после выполнения дерматологических методов диагностики. Поэтому педиатр должен направить больного в специализированный диспансер. План обследования при псориазе включает следующие пункты:
- Выяснение жалоб и осмотр;
- Специальное исследование пораженной кожи – дермоскопия;
- Лабораторные исследования – общий и биохимический анализ крови, коагулограмма, исследование мочи;
- Биопсия кожи при псориазе.
Только после получения результатов можно сделать заключение. Диагностика псориаза ногтей основана на лабораторных методах и физикальных данных. Чтобы выявить болезнь, важны все обследования. Наибольшую значимость представляет биопсия при псориазе. Она позволяет провести исследование пораженных участков ткани.
Диагностика псориаза проводится в условиях стационара. Это нужно для контроля лечения и исключения заразных заболеваний. Дифференциальный диагноз псориаза и красного плоского лишая основан на физикальном осмотре. Также, выполняется дермоскопия. Высыпания при лишае имеют сиреневый оттенок, центр патологического очага вдавлен внутрь, края папул – возвышены. Патологические очаги локализованы на сгибательных поверхностях, в паховой области. Шелушение кожного покрова не выражено.
Диф. диагноз псориаза и сифилитического поражения основан на данных анамнеза болезни и специального лабораторного теста – реакции Вассермана. Папулы при данной патологии отличаются полушаровидной формой и одинаковыми размерами. Дифференциальный диагноз артропатического псориаза проводят с болезнью Рейтера. Для этого патологического состояния характерно поражение суставов, мочевыводящих путей, глаз. Диагностика в клинике включает наблюдение за состоянием пациента. При болезни Рейтера высыпания проходят быстрее, локализуются чаще на половых органах и в ротовой полости.
В литературе по дерматологии можно найти специальную таблицу дифференциального диагноза псориаза (фото в гал). В ее основе лежит кожный синдром. Формулировка диагноза включает фазу патологического процесса, степень тяжести и клиническую форму болезни. Поставить диагноз псориаз можно только после оценки всех показателей и длительного наблюдения. Симптомы при этой патологии сохраняются на протяжении нескольких месяцев.
Исследования псориаза начинаются с лабораторных методов диагностики. Они помогают быстро исключить такие болезни, как сифилис, дерматит, аллергические патологии кожи. Какие анализы нужно сдать при псориазе? Для диагностики необходимо выполнить исследование крови и мочи. С их помощью удается определить инфекционную природу патологического состояния и фазу процесса. Определить псориаз по анализу крови невозможно. Однако он помогает предположить данный диагноз.
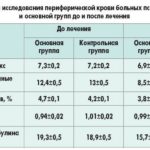
Общий анализ крови указывает на наличие воспалительного процесса бактериальной, или вирусной этиологии. Эти данные являются неспецифическими, поэтому по ним нельзя поставить диагноз. Анализ крови на псориаз покажет увеличение числа лейкоцитов и ускорение СОЭ, в некоторых случаях отмечается снижение гемоглобина. Он поможет исключить вирусные патологии и аллергические заболевания. СОЭ при псориазе может быть сильно повышено. Это связано с наличием хронического аутоиммунного воспаления. Сдавать кровь при псориазе следует 2-4 раза в год. Исследование позволяет следить за активностью процесса воспаления.
Биохимический анализ крови при псориазе тоже не является специфичным. В нем будет наблюдаться повышение фракций белков, отвечающих за воспалительный процесс. Ревматоидный фактор должен быть отрицательным. Самый достоверный анализ на псориаз – это биопсия кожи с поверхности бляшек. Гистологическое исследование позволяет сделать окончательное заключение.
Анализы сдают при псориазе постоянно. С помощью этих исследований доктор оценивает динамику патологического процесса и лечения. Некоторых пациентов интересует вопрос: можно ли быть донором крови с псориазом? На этот вопрос может ответить только лечащий врач. Все зависит от анализов, которые имеются у больного на данный момент. Если изменений в них не наблюдается, то следует проконсультироваться с врачом-трансфузиологом.
Часто больные интересуются: можно ли через кровь заразиться псориазом? Вероятность передачи данной патологии невысока, однако инфицирование возможно. Если воспалительный процесс находится в активной фазе, при псориазе сдавать донорскую кровь запрещено. Заболевание характеризуется накоплением иммунных комплексов, которые направлены на уничтожение собственных клеток кожи. В активной стадии процесса патологические антитела могут вызвать инфицирование у человека, не болевшего ранее.
С особой осторожностью стоит назначать лечение псориаза у детей, ведь в терапии этого заболевания используются гормоны, которые вредны для растущего организма. Подбирать и менять дозировку медикаментов должен дерматолог, совместно с педиатром.
источник
Псориаз ногтей — это особая форма псориаза, при которой поражаются ногти на руках и/или ногах. Врачи называют этот вид болезни псориатической ониходистрофией (от греч. onychos — ноготь, dys — нарушение, trophe — питание).
Из этой статьи вы узнаете о причинах развития ногтевого псориаза, его симптомах, которые не всегда однозначно указывают на верный диагноз, а также об опасных заблуждениях относительно этой формы болезни.
Примечание. В статье много фотографий, которые могут испугать неподготовленного читателя. Поэтому мы специально уменьшили их размеры. Если необходимо, кликните на фото, чтобы рассмотреть детали.
Чтобы разобраться в проблеме ногтевого псориаза, важно понять, как устроен так называемый ногтевой аппарат.
Ноготь выполняет две функции: рабочую и эстетическую. Во-первых, ноготь защищает кончики пальцев от повреждения, повышает точность и чувствительность при работе с мелкими предметами, может быть орудием нападения или защиты, наконец, с помощью ногтей мы чешемся. Во-вторых, важна также и эстетическая, или косметическая, функция ногтей, особенно для женщин.
Ногти образуются из наружного слоя кожи — эпидермиса. В состав ногтевого аппарата входят:
- ногтевая пластина — непосредственно сам ноготь, матрикс — он продуцирует ногтевую пластину,
- лунка ногтя, или лунула, — единственная видимая часть матрикса, это белый лунообразный участок у основания ногтевой пластины,
эпонихий — ногтевой валик, который защищает сверху матрикс от повреждения, ногтевое ложе — находится под ногтевой пластиной и отвечает за ее прикрепление к ногтевой фаланге пальца, гипонихий — переходная зона между ногтевым ложем и кожей кончика пальца.
По своему течению — с периодическими обострениями и ремиссиями — псориаз на ногтях напоминает вульгарную форму болезни.
Считается, что псориаз ногтей развивается по тем же причинам и той же схеме, что и типичные псориатические высыпания. Среди этих причин выделяют внешние и внутренние факторы.
Основной внутренний фактор — это генетическая предрасположенность. Внешние причины многочисленны, и к ним относят, например, травмы, неправильное питание, интоксиканты (алкоголь и табак), инфекции и некоторые лекарственные препараты.
Стандартный механизм развития ногтевого псориаза под воздействием этих причин кратко можно описать так.
- Провоцирующие факторы, например, травма, активируют иммунные клетки. Активированные иммунные клетки мигрируют в зону ногтевого матрикса или ногтевого ложа. В этих областях развивается иммунное воспаление. Деление клеток кожи резко ускоряется, а их созревание нарушается. Возникают характерные симптомы псориаза на ногтях.
Также причину псориаза ногтей можно рассматривать и как результат неспособности организма адаптироваться к неблагоприятным условиям среды. Согласно этой точке зрения основная причина псориаза — это эволюционно несвойственная человеку среда обитания.
Как следствие, в качестве непосредственных причин заболевания данный эволюционный подход рассматривает неправильное питание, недостаток солнца и чистой воды, избыток токсинов, отсутствие нормальной физической активности, нарушения сна и хронический стресс.
Связь между поражением ногтей и псориатическим артритом известна давно.
На основе наблюдений ученые установили, что псориатический артрит сопровождается поражением ногтей в девяти случаях из десяти.
Но не был до конца изучен механизм этой связи. Однако авторы нескольких исследований, например, из Института Молекулярной медицины в Лидсе (Великобритания), постарались объяснить эту связь помимо концепции иммунного воспаления.
По их мнению, дело в том, что сустав пальца располагается рядом с ногтем и анатомически с ним связан.
Поэтому микротравмы и феномен Кебнера, вызывающие первичное воспаление сустава — псориатический артрит, — также вызывают и вторичные патологические изменения ближайшего ногтя.
Вот почему псориатический артрит сопровождается поражением ногтей так часто.
Таким образом, симптомы псориаза ногтей часто говорят о наличии псориатического артрита.
Давайте рассмотрим теперь основные мифы, сопровождающие эту болезнь, и чем они опасны.
На самом деле нет. По всей видимости, при псориазе ногти страдают очень часто.
По разным данным, псориаз ногтей встречается в диапазоне от 6% до 82% случаев вульгарного псориаза. Такой большой разброс при оценке распространенности этой патологии объясняется проблемами в ее учете. Медицинская статистика регистрирует обращение к врачам в первую очередь больных с вульгарной формой, а на ногти внимание обращают во вторую очередь. В научных исследованиях случаи псориаза ногтей также обычно изучают лишь в дополнение к основному объекту интереса — псориазу с поражением кожи.
Тем не менее ряд публикаций говорит, что
до 80—90% больных вульгарным псориазом сообщали о периодически возникающем поражении ногтей.
А также, что псориаз ногтей встречается у 90% больных с псориатическим артритом и псориазом волосистой части головы.
Нужно отметить, что обычно этой формой заболевания страдают взрослые.
По разным данным, у детей ногти поражены примерно в 7-37% случаев псориаза. К сожалению, часто проявлениям псориаза на ногтях у ребенка не придают должного значения. Родители или врачи считают, что это вариант нормы или следствие травмы, или просто не замечают из-за слабой выраженности симптомов.
На самом деле не всегда. Дело в том, что
на разные заболевания ноготь способен реагировать только ограниченным числом симптомов. Поэтому проявления различных болезней на ногтях могут выглядят одинаково.
Конечно, ногтевой псориаз можно заподозрить, если у больного имеются выраженные симптомы вульгарного псориаза. Однако поражение ногтей по сравнению с проявлениями заболевания на коже могут быть незначительными, и врач может легко оставить их без внимания.
Обычно поражение ногтей тем тяжелее, чем активнее псориаз проявляется на коже.
В первую очередь страдают ногти на руках.
И также важно знать, что в 5% случаев ногти могут быть единственным начальным проявлением псориаза. То есть классические проявления псориаза на коже могут отсутствовать полностью.
Как выглядит псориаз ногтей, зависит от того, где зарождаются патологические изменения — в матриксе или ложе ногтя.
Источник возникновения симптомов — матрикс или ложе — важно учитывать при выборе лечения. Поэтому необходимо правильно его определить.
Симптомы, которые берут начало в ногтевом матриксе, это:
Хотя причина этих симптомов находится на уровне матрикса, по мере роста ногтя патологические изменения проявляются на ногтевой пластине.
Симптомы, причина которых находится в ногтевом ложе, это:
- отслоение ногтя (онихолизис), продольные кровоизлияния, подногтевой гиперкератоз, симптом масляного пятна.
Далее мы подробно остановимся на каждом симптоме отдельно. И начнем с проявлений, которые зарождаются в матриксе.
Симптом наперстка проявляется на поверхности ногтевой пластины лунками или ямками, которые похожи на углубления у наперстка.
Такие дефекты возникают преимущественно на ногтях пальцев рук, на ногах же они появляются редко. По мере роста ногтя ямки продвигаются от ногтевого валика к краю ногтевой пластины.
Ямки при ногтевом псориазе обычно глубокие, крупные и расположены хаотично. Они возникают из-за слущивания с поверхности ногтя рыхлых скоплений клеток, у которых нарушены деление и ороговение.
Чем тяжелее псориаз, тем чаще возникает симптом наперстка.
Однако нужно учесть, что кроме псориаза ямки на ногтях также характерны для очаговой алопеции (облысения), экземы, дерматита, а также могут встречаться, например, при грибковой инфекции.
Поставить правильный диагноз поможет подсчет общего количества ямок на всех ногтях.
- Менее 20 — не характерно для псориаза, от 20 до 60 — можно заподозрить псориаз, более 60 — подтверждают диагноз псориаза.
Лейконихия — это симптом, который проявляется белыми пятнами или точками на ногтях.
При лейконихии (от греч. leukós — белый и onychos — ноготь), в отличие от поверхностных ямок при симптоме наперстка, клетки с нарушением деления и ороговения расположены в толще ногтевой пластины. Поверхность ногтя при этом остается гладкой. А белый цвет пятен возникает из-за отражения света от скоплений рыхло расположенных клеток.
Однако результаты некоторых исследований говорят, что лейконихия настолько часто встречается у здоровых людей, что не является отличительным симптомом псориаза. Например, причиной лейконихии может стать травма при маникюре.
При слиянии поверхностных ямок (симптом наперстка) и глубоких зон лейконихии (белых пятен) ногти начинают крошиться.
Обычно крошение ногтя возникает при длительно существующем ногтевом псориазе.
И чем интенсивнее воспаление ногтевого матрикса, тем больше разрушается ногтевая пластина. В тяжелых случаях ноготь может полностью разрушиться и выпасть.
По всей видимости, красные точки в зоне лунки и ее общее покраснение возникают из-за повышения притока крови к сосудам под ногтем.
Также красные точки на лунке образуются из-за нарушения структуры самой ногтевой пластины: она становится прозрачнее и тоньше. А из-за этого, во-первых, сосуды становятся лучше видны, а во-вторых, тонкая ногтевая пластина оказывает меньшее давление на сосуды под ней, и они больше наполняются кровью.
Истончение ногтевой пластины также может стать причиной покраснения всего ногтевого ложа.
Теперь рассмотрим симптомы, источник которых — ногтевое ложе.
Онихолизис — это отделение ногтевой пластины от ложа из-за скопления под ногтем клеток с нарушением деления и ороговения.
Сам по себе онихолизис (от греч. onychos — ноготь и λύσις — разделение) не обязательно является признаком псориаза и может развиться, например, в результате травмы ногтя.
Изначально потеря контакта между ногтем и ложем происходит в зоне гипонихия — по внешнему краю ногтевой пластины. Затем онихолизис распространяется в сторону ногтевой складки в виде полукруглой линии. Зона отслоения становится белой из-за скопления под ногтем воздуха.
Красноватая граница (по-научному эритема) по краю онихолизиса, которая обычно видна на пальцах рук, характерна для псориаза и помогает поставить верный диагноз.
При длительном онихолизисе ногтевое ложе теряет свои свойства и отрастающий новый ноготь, скорее всего, не сможет нормально к нему прикрепиться. Поэтому даже при полном обновлении ногтевой пластины онихолизис часто сохраняется.
Из-за того что онихолизис облегчает проникновение бактерий и грибков, может присоединиться инфекция. Это иногда приводит к изменению окраски ногтя. Например, зеленоватый цвет может возникать при присоединении бактерии Pseudomonas aeruginosa (Синегнойная палочка) и других.
Продольные подногтевые кровоизлияния возникают в ногтевом ложе и выглядят как темно-красные линии длиной 1-3 мм.
Усиление кровотока и отека в зоне воспаления ногтевого ложа приводят к разрыву капилляров, что и проявляется в виде таких кровоизлияний.
Из-за особенностей кровоснабжения большинство кровоизлияний возникает ближе к свободному краю ногтя — в зоне гипонихия.
Подногтевой гиперкератоз — это скопление ороговевших клеток под внешней частью ногтевой пластины.
При псориазе подногтевой гиперкератоз (от греч. hyper — чрезмерно и keras — рог) обычно серебристо-белого цвета, но также может быть и желтым. А при присоединении инфекции может становиться, например, зеленоватым или коричневым.
Чем больше ноготь приподнят над ногтевым ложем, тем выше активность патологического процесса.
На пальцах рук подногтевой гиперкератоз обычно проявляется рыхлыми наслоениями под ногтевой пластиной. На ногах же эти массы плотно спаяны с утолщенным ногтем.
Также для псориаза с поражением ногтей на ногах характерна комбинация подногтевого гиперкератоза с онихолизисом (отделением ногтя).
Симптом масляного пятна проявляется под ногтевой пластиной участками желто-красного (лососевого) цвета.
Они возникают на ногтевом ложе ближе к ногтевому валику и сдвигаются к краю ногтя по мере его роста.
Причиной этого симптома является воспаление ногтевого ложа с расширением капилляров и скоплением клеток, участвующих в воспалении, а также клеток с нарушением деления и ороговения.
Масляные пятна могут быть разной формы и размера. Они могут встречаться как в центре ногтя, так и с краю, рядом с зоной онихолизиса.
На самом деле это не совсем так. Хотя более 90% пациентов действительно жалуются на неприглядный внешний вид ногтей с псориазом, это не только косметическая проблема.
По данным разных исследований, псориаз ногтей значительно снижает качество жизни пациентов:
- 52% больных также жалуются на боль, 59% — на проблемы в повседневной активности, 56% — на трудности дома и 48% — на трудности на работе.
Поэтому очень важно как можно раньше поставить верный диагноз и начать лечение, так как улучшение состояния ногтей значительно повышает качество жизни пациентов с псориазом.
В действительности это не так. Рассказывая выше о причинах возникновения этой формы заболевания, мы уже писали о том, что
псориаз ногтей — это важный признак псориатического артрита.
Важно иметь в виду, что внешние проявления артрита могут полностью отсутствовать. При этом речь может идти не только о том, что страдают суставы пальцев рук и ног, но также могут быть вовлечены суставы позвоночника и тазовых костей.
Проверить суставы на наличие артрита можно с помощью ультразвукового исследования (УЗИ) или магнитно-резонансной томографии (МРТ).
Даже если явных симптомов артрита нет, но есть проявления ногтевого псориаза, очень важно убедиться, что все суставы в порядке.
А затем регулярно следить за состоянием суставов. Иначе псориатический артрит можно легко пропустить! А поздно поставленный диагноз приведет к поздно начатому лечению и в итоге — к необратимому поражению суставов и инвалидности.
Поэтому если врач не назначил проведения исследований по страховке, сославшись на отсутствие видимых признаков артрита, необходимо обратиться в клинику самостоятельно и пройти, например, УЗИ на платной основе.
Важно уметь распознавать множество симптомов ногтевого псориаза, о которых мы рассказали выше, так как они помогают установить верный диагноз. Но поскольку характерные для псориаза изменения ногтей могут встречаться и при других заболеваниях, сразу поставить правильный диагноз бывает трудно.
В этом случае наличие нескольких симптомов одновременно на разных ногтях может помочь в диагностике.
Важными признаками псориаза на ногтях являются:
- симптом наперстка: более 20 ямок на всех ногтях рук говорит о возможности псориаза, а более 60 ямок подтверждает диагноз псориаза, отслоение ногтя (онихолизис) с красноватой границей по краю, масляные (лососевые) пятна на ногтевом ложе.
Особенно трудно диагностировать псориаз ногтей, если он проявляется только одним симптомом.
Например, если он проявляется только онихолизисом на руках или только подногтевым гиперкератозом на руках и/или ногах.
Единственным методом для постановки достоверного диагноза при изолированном онихолизисе (отслоении ногтя), вероятно, является исследование гипонихия с помощью специального микроскопа — дерматоскопа.
Для этого используют видеодерматоскоп с большим увеличением. Обратите внимание, что ручной дерматоскоп не дает необходимого увеличения. Нужен именно видеодерматоскоп с увеличением минимум в 40 раз. Тогда становятся видны характерные для псориаза расширенные петли капилляров.
При изолированном подногтевом гиперкератозе вероятность псориаза высока, если скопления чешуек под ногтем белесовато-серебристого цвета, а также если поражены все ногти на руках или ногах.
Примерно у 30% больных с псориазом ногтей присутствует и их грибковое поражение — по-научному онихомикоз.
Внешне гиперкератоз и онихолизис (отделение ногтя) при псориазе могут напоминать проявления грибковой инфекции. Поэтому провести дифференциальную диагностику, то есть выявить истинную причину изменения ногтевой пластины, может быть трудно.
Причем и псориаз, и грибок могут поражать одни и те же ногти одновременно. Чаще это происходит на пальцах ног и в первую очередь характерно для пожилых пациентов.
Также при грибковом поражении часто страдают один или оба ногтя на больших пальцах ног. При псориазе же, как правило, поражаются сразу несколько ногтей.
В пользу псориаза говорят следующие симптомы:
В пользу онихомикоза говорят:
- продольные полосы на пораженном ногте, обнаружение грибков при исследовании под микроскопом обработанного гидроксидом калия соскоба с пораженного ногтя (KOH-тест), положительный посев на грибок.
В целом на основании лишь внешних проявлений полностью исключить грибковое поражение ногтей у больных псориазом невозможно.
Также нужно помнить, что грибковая инфекция может вызвать феномен Кебнера на ногте и окружающей его коже, из-за чего возникнут симптомы псориаза. Поэтому в любом случае
полезно обратиться к микологу и провести исследование на грибки и, если они будут обнаружены, начать противогрибковую терапию.
Обобщим важную информацию о ногтевом псориазе и его симптомах.
Особенности диагностики
- Псориаз ногтей встречается очень часто, но часто не диагностируется. Проявления псориаза ногтей могут быть незначительными, поэтому даже специалисты зачастую не обращают на него внимание. В 5% случаев поражение ногтей может быть единственным симптомом начинающегося псориаза. Проявления разных болезней на ногтях могут выглядеть одинаково, что дополнительно затрудняет диагностику.
Основные проявления псориаза ногтей:
- симптом наперстка — ямки на ногте, белые точки, крошащиеся ногти, красные точки в зоне лунки, отслоение ногтя, продольные подногтевые кровоизлияния, подногтевой гиперкератоз — рыхлые скопления под ногтем, симптом масляного пятна.
Псориаз и грибок
- Часто псориаз ногтей сопровождает грибковая инфекция. Чтобы однозначно ее исключить, необходимо обратиться к микологу и провести дополнительные исследования.
Псориаз ногтей и псориатический артрит
- Ногтевой псориаз является частым спутником псориатического артрита. Патологические изменения суставов важно обнаружить как можно раньше, чтобы вовремя начать лечение и избежать необратимых осложнений и инвалидности. Даже если внешних симптомов артрита нет, но выявлен псориаз ногтей, необходимо пройти обследование суставов с помощью УЗИ или МРТ.
- Если статья была для Вас полезной, поделитесь ей с теми, кому она тоже может принести пользу.
А в комментариях к статье Вы можете поделиться Вашим опытом и тем самым помочь другим читателям.
Спасибо большое! Мы ценим Ваше внимание!
Некоторые из использованных научных статей:
- Rich P et al. Baseline nail disease in patients with moderate to severe psoriasis and response to treatment with infliximab during 1 year. J Am Acad Dermatol. 2008 Feb;58(2):224-31.
- Zaias N. Embryology of the human nail. Arch Dermatol. 1963 Jan;87:37-53.
- McGonagle D et al. The pathogenesis of psoriatic arthritis and associated nail disease: not autoimmune after all? Curr Opin Rheumatol. 2009 Jul;21(4):340-7.
- Cannavò SP et al. Treatment of psoriatic nails with topical cyclosporin: a prospective, randomized placebo-controlled study. Dermatology. 2003;206(2):153-6.
- Singh SK. Finger nail pitting in psoriasis and its relation with different variables. Indian J Dermatol. 2013 Jul;58(4):310-2. doi:10.4103/0019-5154.113955.
- van der Velden HM et al. Fingernail psoriasis reconsidered: a case-control study. J Am Acad Dermatol. 2013 Aug;69(2):245-52.
- Baran R. The burden of nail psoriasis: an introduction. Dermatology. 2010;221 Suppl 1:1-5.
- Gelfand JM et al. Prevalence and treatment of psoriasis in the United Kingdom: a population-based study. Arch Dermatol. 2005 Dec;141(12):1537-41.
- Gupta AK et al. A higher prevalence of onychomycosis in psoriatics compared with non-psoriatics: a multicentre study. Br J Dermatol. 1997 May;136(5):786-9.
источник