Мазок изо рта – забор клинического материала, с помощью которого можно обнаружить ряд инфекций. Это как неспецифические воспалительные процессы, так и венерические заболевания.
Обсудим вопрос, на какие вирусные и бактериальные патологии изо рта могут взять мазок, а также кому требуется это исследование.
Главная причина, зачем берут мазок изо рта, это наличие признаков инфекции.
Таковыми становятся:
- появление во рту воспалительных процессов (инфильтраты, отечность, гиперемия)
- наличие гнойных очагов
- появление опухолевидных образований
- язвы или эрозии во рту
- налеты
- увеличение рядом расположенных лимфоузлов
- боль или першение в горле после орального полового контакта
Также мазок могут брать при появлении системных симптомов. Например, при цитомегаловирусной инфекции или инфицировании вирусом Эпштейна-Барр локальных симптомов может не быть. Эти заболевания часто проявляются общими признаками, такими как увеличение печени, лихорадка, хроническая усталость и т.д. Но мазок изо рта подтвердит факт наличия инфекции в организме.
Оральный секс стал широко распространен в обществе. Поэтому стали все чаще регистрироваться случаи передачи инфекций оральным путем.
Так можно заразиться многими бактериальными инфекциями:
Некоторые вирусы передаются через оральный половой контакт.
Это цитомегаловирус, ВПЧ (папилломавирус), герпес, вирус Эпштейна-Барр.
Во рту также иногда возникает грибковое воспаление – кандидоз. Теперь вы знаете, на что берут мазок изо рта.
Поговорим более подробно о каждой инфекции, которая может поражать ротовую полость.
Сифилис может передаваться через оральный секс. В результате во рту формируется первичная сифилома. Случается это не очень часто.
Болеют в основном женщины. Одно из исследований показало, что из 29 пациенток женского пола, у которых обнаруживается сифилис, одна заразилась через оральный секс. Это более 3% всех случаев.
Также определенный риск заражения присутствует среди гомосексуальных мужчин. Так, одно исследование показало, что таким путем инфицировались 10 из 728 гомосексуалистов. Это более 1% от всех случаев заражения.
Гетеросексуальные мужчины оральным путем сифилисом почти не заражаются. Подобные случаи казуистически редки. При заражении сифилисом через оральный секс во рту, на миндалинах или глотке появляется первичная сифилома. Обычно она выглядит как язва.
Она имеет красноватое дно, может быть покрыта налетом.
Соскоб из этого участка кожи берут для выявления бледной трепонемы микроскопическим или молекулярно-генетическим методом. Микроскопия может использоваться темнопольная или фазово-контрастная.
Возбудителя инфекции также выявляют при помощи ПЦР.
Мазок исследуют на наличие бактериальной ДНК. Если её находят, диагноз считается подтвержденным.
Кроме того, при вторичном сифилисе во рту могут появляться высыпания. Причем, они там образуются, вне зависимости от того, как произошло заражение.
Передача инфекции могла состояться через классический половой акт или парентерально. Высыпания во рту появляются в любом случае только после диссеминации инфекции. То есть, после того как она попадет в кровь и разнесется по организму.
Мазок изо рта в этом случае тоже поможет выявить бледную трепонему. Потому что отделяемое элементов сыпи содержит много бактерий. Это делает человека заразным во вторичном периоде. Он может передать инфекцию даже через поцелуй.
Наиболее часто при заражении при оральном сексе возникает гонококковый фарингит. Он развивается у женщин.
Но и мужчины, которые предоставляют оральные ласки партнерше, тоже могут подхватить эту инфекцию. В таком случае у них болезнь проявляется гонококковым стоматитом.
Наибольшую распространенность гонорея во рту имеет у гомосексуальных мужчин – до 25% от всех случаев заражения этой патологией.
На втором месте гетеросексуальные женщины – 10% случаев.
Реже всего таким способом заражаются гетеросексуальные мужчины – в среднем 5%.
Большинство случаев оральной гонореи протекают без симптомов. То есть, пациент ни на что не жалуется. И обнаружить инфекцию можно разве что взяв мазок изо рта. Только 15% больных жалуются на боль в горле. У 5% заболевших развивается гнойный тонзиллит.
Для выявления заболевания можно взять мазок и исследовать его микроскопическим методом. Однако такой способ эффективен далеко не всегда. При отсутствии признаков воспаления гонококков в биоматериале может быть очень мало. Поэтому врач их может не заметить.
Кроме того, во рту обитает множество других микроорганизмов. Некоторые из них похожи на гонококков, хотя являются сапрофитами. То есть, безобидными микроорганизмами, питающимися остатками пищи во рту и не вызывающими воспалительные реакции.
Врач может перепутать бактерий, так как результаты оцениваются визуально. Это ограничивает специфичность исследования.
Возможны ложноположительные результаты. Поэтому чаще используется более точная диагностика при помощи ПЦР. Может также проводиться культуральное исследование.
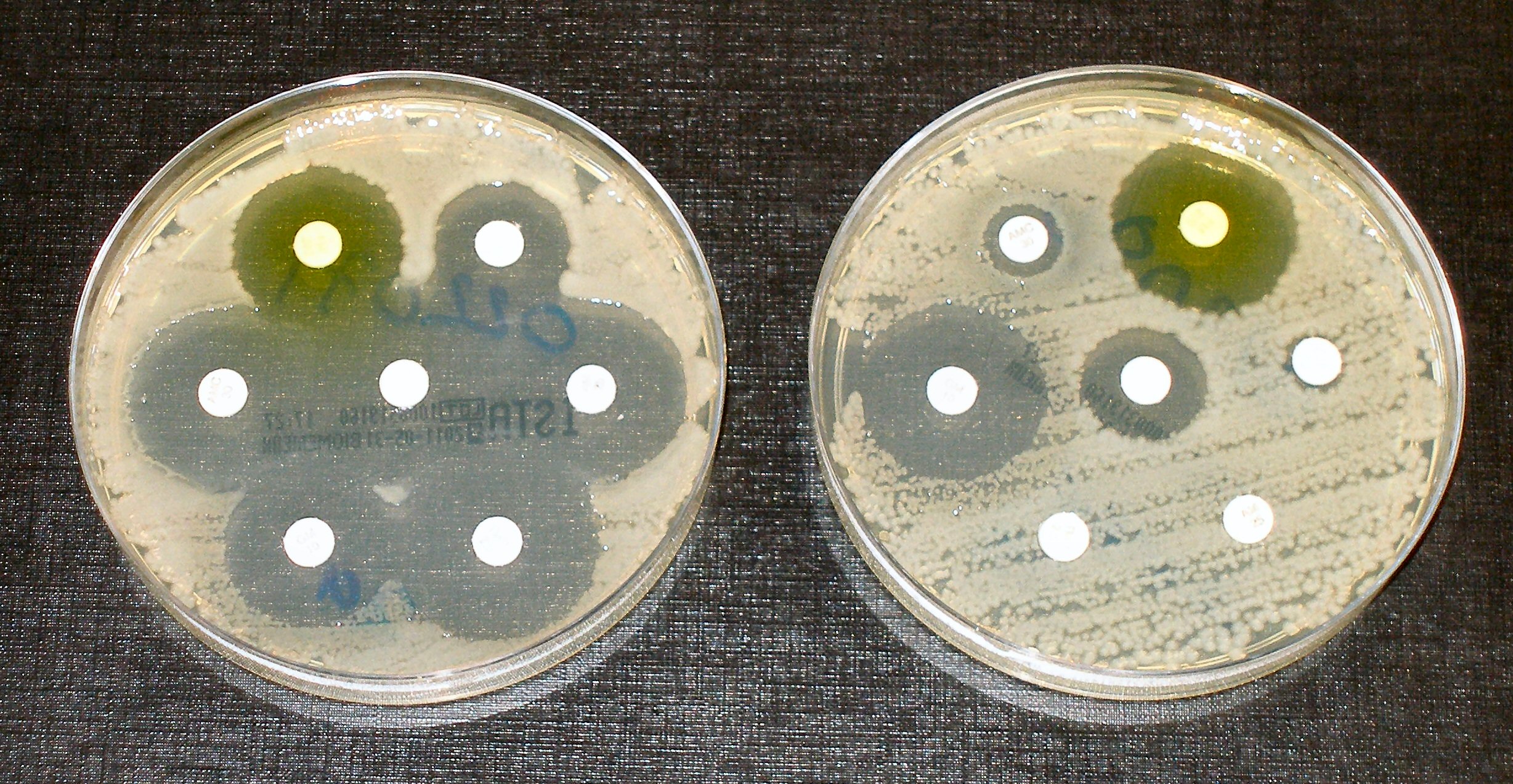
Альтернативой ПЦР является бактериологический посев. Взятый изо рта материал помещается в питательную среду. В течение нескольких дней происходит рост колоний на ней.
После этого специалист проводит идентификацию микроорганизмов по свойствам, которые присущи только определенному виду. Он устанавливает, гонококк это или другая инфекция.
При обнаружении гонококков проводится определение восприимчивости к антибиотикам. В ходе процедуры в питательную среду добавляются разные препараты и оценивается реакция колоний бактерий на них. Препараты, которые показали наилучшую чувствительность к ним гонококков, в последующем будут использованы для терапии заболевания.
Хламидия через оральный секс передается редко. Но такие случаи бывают.
В среднем оральный хламидиоз составляет чуть более 3% от общего числа клинических случаев заболевания. Встречаемость немного выше у мужчин, чем у женщин.
Чаще хламидии изо рта выделяются у пациентов с ослабленным иммунитетом. Симптомы слабо выражены. Отмечается покраснение горла при осмотре. Больной может жаловаться на чувство легкого першения.
В большинстве случаев патология остается недиагностированной. Хотя её можно выявить, взяв мазок изо рта. Биоматериал исследуется методом ПЦР.
Кандидоз официально не относится к заболеваниям с половым путем передачи. Потому что этот путь имеет гораздо меньшее эпидемиологическое значение, чем другие этиологические факторы возникновения кандидозной инфекции.
Тем не менее, установлено, что заражение при половом акте возможно. В том числе может возникать инфицирование при оральном сексе.
Мужчина может передать инфекцию женщине. После чего у неё развивается кандидозный вульвовагинит.
Случаи передачи инфекции из гениталий в ротовую полость не известны. Они маловероятны. Если кандидоз проявляется во рту, в основном это следствие сниженного иммунитета.
Кандиды живут во рту у многих людей. Но их количество незначительно. Поэтому воспалительных процессов нет. Но стоит иммунитету «дать слабину», как начинается молочница. Для подтверждения диагноза берут мазок на кандиды изо рта.
Чаще всего используют микроскопическое исследование. Если кандиды начинают обнаруживаться в мазке, это говорит о том, что их концентрация достаточно большая.
Врач обнаруживает псевдомицелий. Более достоверным методом является ПЦР. С его помощью можно точно установить вид кандиды.
В 70-80% случаев это кандида альбиканс. Но в 20-30% случаев это другие кандиды. Вызванные ими заболевания труднее поддаются лечению.
Изредка мазок изо рта на кандиду высеивают на питательную среду. Это исследование информативно, но занимает много времени. Поэтому его применяют в основном у ВИЧ-инфицированных или при неуспешности курса противогрибковой терапии. Потому что посев на грибки позволяет оценить чувствительность к антимикотикам и выбрать лучший препарат для терапии заболевания.
Половым путем может передаваться вирус герпеса 1 или 2 типа. Чаще всего 1 тип поражает ротоглотку. А 2 тип вызывают симптомы воспаления мочеполовой системы и кожи гениталий.
Но в связи с возрастающей распространенностью орального секса, часто 1 тип вызывает генитальные проявления герпеса, а 2 тип – оральные. По приблизительным оценкам 20-25 лет назад только 10% случаев герпеса во рту было вызвано вирусом 2 типа. Сегодня его доля выросла до 20-30%.
Входными воротами для вируса может стать слизистая оболочка губ, ротовой полости, носоглотки. Передается заболевание через любые виды контактов. Оно может распространяться и через поцелуи.
Заразный человек только в стадии активизации инфекции. То есть, когда на губах или во рту имеются высыпания.
Для подтверждения диагноза используют мазок изо рта. Он позволяет установить факт заражения и определить тип вируса.
Полученный материал исследуют методом ПЦР. Он выявляет вирусную ДНК, что позволяет идентифицировать возбудителя с точностью, близкой к 100%.
Вирус папилломы человека относится к числу инфекций, которые передаются во время секса. Он может поражать различные участки тела.
Передается и при оральном половом акте, вызывая поражение слизистой оболочки ротовой полости. Болезнь может проявляться по-разному. Это зависит от состояния иммунитета человека и типа ВПЧ.
Вирус может поражать не только слизистую рта. Нередко он распространяется на гортань и пищевод.
Поражая пищевод, патоген приводит к дисфагии (нарушение глотания). В местах, куда проникает вирус, формируются кондиломы. Это бородавчатые разрастания. Они могут достигать достаточно крупных размеров. Особенно у лиц с иммунодефицитом.
При инфицировании гортани могут появляться крупные папилломы, нарушающие функцию внешнего дыхания. У иммунокомпетентных лиц образуются небольшие папилломы во рту. Они могут располагаться в уголках рта или на десне. Имеют размеры до 0,5 см. Хотя такие образования не нарушают жевательную или дыхательную функцию, они неприятны для человека и могут быть опасными.
Неприятность состоит в том, что папилломы могут инфицироваться или механически повреждаться. В этом случае они вызывают кровотечения. Располагаясь в углах рта эти разрастания неэстетично выглядят. Кроме того, возможно перерождение в рак.
Некоторые типы ВПЧ повышают вероятность возникновения рака пищевода или гортани. Диагностика инфекции проводится с помощью ПЦР.
У человека берут мазок изо рта на папилломавирус.
Первоначальной целью исследования является подтверждение факта наличия папилломавирусной инфекции. Ведь разрастания во рту вполне могут быть вызваны и другими патологиями. Это могут быть опухолевые процессы.
Вторая цель – определение типа ВПЧ. После этого можно будет понять, насколько высок риск злокачественного перерождения.
В случае положительного результата мазка на папилломавирус назначается лечение. Сами папилломы можно удалить в нашей клинике быстро и безболезненно.
Мазок на флору берут часто при обращении пациента с симптомами воспаления. Полученный материал изучают под микроскопом. Перед этим его окрашивают.
В мазке можно обнаружить ряд микроорганизмов. Это патогенные и условно-патогенные бактерии, а также грибы.
Выявляются повышенные лейкоциты, что подтверждает факт наличия воспалительного процесса. Также может быть проведен посев на флору. Он дает возможность установить возбудителей, спровоцировавших неспецифическое воспалительное заболевание ротовой полости.
Материал высеивают на питательную среду. А затем смотрят, какие бактерии на ней вырастут. После их идентификации врачу будет легче подобрать правильное лечение. Особенно если предыдущий курс терапии потерпел неудачу.
Цитомегаловирусная инфекция передается множеством путей. В том числе распространяется посредством половых контактов. Она относится к оппортунистическим инфекциям.
Вирус длительное время пребывает в организме в неактивном состоянии.
Он активизируется только при снижении иммунитета. Мазок изо рта могут брать при появлении мононуклеозоподобного состояния.
С профилактической целью его сдают:
- женщины, планирующие беременность
- ВИЧ-инфицированные
- получающие иммуносупрессивную терапию или цитостатики
Вирус Эпштейна-Барр – это возбудитель инфекционного мононуклеоза. Он также может спровоцировать синдром хронической усталости.
Одним из методом диагностики является взятие мазка из полости рта. Он исследуется методом ПЦР.
Часто мазки берут у детей. Потому что у них несовершенна иммунная система. Антитела в крови могут ещё не определяться. Но и для взрослых такой метод исследования является приемлемым.
Показаниями к диагностике может быть:
- длительная лихорадка
- увеличение лимфоузлов: нижнечелюстных, затылочных
- увеличение печени и селезенки
- слабый иммунитет, ВИЧ, применение цитостатиков или иммунодепрессантов
Мазок берется до начала этиотропной терапии.
За 6 часов до забора клинического материала нельзя полоскать рот антисептиками. Запрещается в том числе использовать препараты для рассасывания. До взятия мазка нельзя чистить зубы и жевать жвачку. Непосредственно перед процедурой врач может попросить прополоскать рот водой.
Если проводится контрольное взятие мазка изо рта, то его назначают через 2 недели после курса антибактериальной терапии.
Вы можете сдать мазки в нашем медицинском центре.
У нас используются самые современные методы диагностики инфекционных заболеваний.
Благодаря им можно обнаружить ЗППП или условно-патогенные микроорганизмы. При необходимости может быть выполнен посев с определением чувствительности к антибиотикам.
После диагностики врач подберет для вас оптимальную схему терапии. Она позволит избавиться от проявлений заболевания, устранив его основную причину – возбудителя инфекции.
При необходимости сдать мазок изо рта обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник
Состав микробной флоры полости рта неоднороден. В разных участках определяется различный как количественный, так и качественный состав организмов.
В норме микробный состав ротовой полости образован различными видами микроорганизмов; среди них доминируют бактерии, тогда как вирусы и простейшие представлены значительно меньшим числом видов. Подавляющее большинство таких микроорганизмов — сапрофиты-комменсалы, они не наносят хозяину видимого вреда. Видовой состав микробного биоценоза различных отделов организма периодически меняется, но каждому индивидууму свойственны более или менее характерные микробные сообщества. Сам термин «нормальная микрофлора» объединяет микроорганизмы, более или менее часто выделяемые из организма здорового человека. Довольно часто провести четкую границу между сапрофитами и патогенами, входящими в состав нормальной микрофлоры, невозможно.
В условиях физиологической нормы организм человека содержит сотни различных видов микроорганизмов; среди них доминируют бактерии, тогда как вирусы и простейшие представлены значительно меньшим числом видов. Подавляющее большинство таких микроорганизмов — сапрофиты-комменсалы, они не наносят хозяину видимого вреда. Видовой состав микробного биоценоза различных отделов организма периодически меняется, но каждому индивидууму свойственны более или менее характерные микробные сообщества. Сам термин «нормальная микрофлора» объединяет микроорганизмы, более или менее часто выделяемые из организма здорового человека (бактерии входящие в состав нормальной микрофлоры ротовой полости представлены в таблице 1). Довольно часто провести четкую границу между сапрофитами и патогенами, входящими в состав нормальной микрофлоры, невозможно.
Микроорганизмы попадают в полость рта с пищей, водой и из воздуха. Наличие в полости рта складок слизистой оболочки, межзубных промежутков, десневых карманов и других образований, в которых задерживаются остатки пищи, спущенный эпителий, слюна, создает благоприятные условия для размножения большинства микроорганизмов. Микрофлору полости рта подразделяют на постоянную и непостоянную. Видовой состав постоянной микрофлоры полости рта в норме довольно стабилен и включает представителей различных микроорганизмов (бактерии, грибки, простейшие, вирусы и др.). Преобладают бактерии анаэробного типа дыхания — стрептококк, молочнокислые бактерии (лактобациллы), бактероиды, фузобактерии, порфиромонады, превотеллы, вейллонеллы, а также актиномицеты. Среди бактерий доминируют стрептококки, составляющие 30-60 % всей микрофлоры ротоглотки; более того, они выработали определенную «географическую специализацию», например Streptococcus mitior тропен к эпителию щек, Streptococcus salivarius — к сосочкам языка, а Streptococcus sangius и Streptococcus mutans — к поверхности зубов.
Помимо перечисленных видов, в ротовой полости также обитают спирохеты родов Leptospiria, Borrelia и Treponema, микоплазмы (M. orale, M. salivarium) и разнообразные простейшие — Entamoeba buccalis, Entamoeba dentalis, Trichomonas buccalis и др.
Представители непостоянной микрофлоры полости рта обнаруживаются, как правило, в очень незначительных количествах и в короткие периоды времени. Длительному пребыванию и жизнедеятельности их в полости рта препятствуют местные неспецифические факторы защиты — лизоцим слюны, фагоциты, а также постоянно присутствующие в полости рта лактобациллы и стрептококки, которые являются антагонистами многих непостоянных обитателей полости рта. К непостоянным микроорганизмам ротовой полости относятся эшерихии, основной представитель которых — кишечная палочка — обладает выраженной ферментативной активностью; аэробактерии, в частности Aerobacter aerogenes, — один из наиболее сильных антагонистов молочнокислой флоры полости рта; протей (его количество резко возрастает при гнойных и некротических процессах в полости рта); клебсиеллы и особенно Klebsiella pneumoniae, или палочка Фридлендера, устойчивая к большинству антибиотиков и вызывающая гнойные процессы в полости рта, псевдомонады и др. При нарушениях физиологического состояния полости рта представители непостоянной флоры могут задерживаться в ней и размножаться. В здоровом организме постоянная микрофлора выполняет функцию биологического барьера, препятствуя размножению патогенных микроорганизмов, поступающих из внешней среды. Она также участвует в самоочищении полости рта, является постоянным стимулятором местного иммунитета. Стойкие изменения состава и свойств микрофлоры, обусловленные снижением реактивности организма, резистентности слизистой оболочки полости рта, а также некоторыми лечебными мероприятиями (лучевая терапия, прием антибиотиков, иммуномодуляторов и др.), могут приводить к возникновению различных заболеваний полости рта, возбудителями которых бывают как патогенные микроорганизмы, попадающие извне, так и условно-патогенные представители постоянной микрофлоры ротовой полости.
В связи с высокой частотой заболеваний ротовой полости актуально представить изучение микробиоценоза ротовой полости.
В качестве исследуемого материала были взяты данные анализа микрофлоры ротовой полости 22 пациентов поликлиники №5 Заволжского района г. Ульяновска и 66 пациентов поликлиники №2 Засвияжского района г. Ульяновска, обратившихся в поликлинику в период с сентябрь по декабрь 2006 г. и февраль по апрель 2007 г. Среди больных 33 мужчины и 55 женщин.
Пациентам исследуемой группы были поставлены следующие диагнозы: кандидоз (4 чел. — 4,55%), катаральная ангина (6 чел. — 6,81%), стоматит (12 чел.- 13,63%), глоссит (4 чел.- 4,55%), лейкоплакия (1 чел. — 1,14%), пародонтит (31 чел. — 35,23% ), пардонтоз (11 чел. — 12,5%), пульпит (1 чел. — 1,14%), гингивит (18 чел. — 20,45%).
Микрофлора полости рта крайне разнообразна и включает бактерии, актиномицеты, грибы, простейшие, спирохеты, риккетсии, вирусы. При этом надо отметить, что значительную часть микроорганизмов полости рта взрослых людей составляют анаэробные виды.
Самую большую группу постоянно обитающих в полости рта бактерий составляют кокки — 85-90 % от всех видов. Они обладают значительной биохимической активностью, разлагают углеводы, расщепляют белки с образованием сероводорода.
Стрептококки являются основными обитателями полости рта. В 1 мл слюны содержится до 108-109 стрептококков. Большинство стрептококков являются факультативными анаэробами, но встречаются и облигатные анаэробы (пептококки). Обладая значительной ферментативной активностью, стрептококки сбраживают углеводы по типу молочно-кислого брожения с образованием значительного количества молочной кислоты и некоторых других органических кислот. Кислоты, образующиеся в результате ферментативной активности стрептококков, подавляют рост некоторых гнилостных микроорганизмов, попадающих в полость рта из внешней среды.
В зубном налете и на деснах здоровых людей присутствуют также стафилококки — Staph. epidermidis, однако у некоторых людей в полости рта могут обнаруживаться и Staph. aureus.
Палочковидные лактобактерии в определенном количестве постоянно вегетируют в здоровой полости рта. Подобно стрептококкам они являются продуцентами молочной кислоты. В аэробных условиях лактобактерии растут значительно хуже, чем в анаэробных, так как выделяют перок-сид водорода, а каталазы не образуют. В связи с образованием большого количества молочной кислоты в процессе жизнедеятельности лактобактерии они задерживают рост (являются антагонистами) других микроорганизмов: стафилококков, кишечной, брюшнотифозных и дизентерийных палочек. Количество лактобактерий в полости рта при кариесе зубов значительно возрастает в зависимости от величины кариозных поражений. Для оценки «активности» кариозного процесса предложен «лактобациллентест» (определение количества лактобактерий).
Лептотрихии относятся также к семейству молочно-кислых бактерий и являются возбудителями гомоферментативного молочно-кислого брожения. Они имеют вид длинных нитей разной толщины с заостренными или вздутыми концами, их нити сегментируются, дают густые сплетения. Лептотрихии являются строгими анаэробами.
Актиномицеты, или лучистые грибы, почти всегда присутствуют в полости рта здорового человека. Внешне они сходны с нитевидными грибами: состоят из тонких ветвящихся нитей — гифов, которые, переплетаясь, образуют видимый глазом мицелий. Некоторые виды лучистых грибов, так же как и грибы, могут размножаться спорами, но основной путь — простое деление, фрагментация нитей.
В полости рта здоровых людей в 40-50 % случаев встречаются дрожжеподобные грибы рода Candida (С. albicans). Они имеют вид овальных или удлиненной формы клеток размером 7-10 мкм, часто с отпочковывающейся новой клеткой. Кроме того, в полости рта могут встречаться и другие виды дрожжеподобных грибов, например, C. tropicalis, С. ceаsei. Патогенные свойства наиболее выражены у С. albicans. Дрожжеподобные грибы, интенсивно размножаясь, могут вызвать в организме дисбактериоз, кандидоз или местное поражение полости рта (у детей его называют молочницей). Заболевания эти носят эндогенный характер и возникают как результат бесконтрольного самолечения антибиотиками широкого спектра действия или сильными антисептиками, когда подавляются антагонисты грибов из представителей нормальной микрофлоры и усиливается рост устойчивых к большинству антибиотиков дрожжеподобных грибов.
В ходе обследования пациентов были взяты мазки со стенки языка, слизистой щек и зева, проведен микробиологический анализ микрофлоры ротовой полости.
В результате исследований были обнаружены дрожжевые грибы рода Candida (у 15 пациентов — 17,05%), Aspergillia niger (у 1 — 1,14%), Pseudomonae aeruginosa (у 1 — 1,14%), бактерии рода Staphylococcus (у 19 — 21,59%), рода Streptococcus (у 76 — 86,36%), Esherichia coli (у 4 — 4,55%), рода Klebsiella (у 3 — 3,4%), рода Neisseria (у 16 — 18,18%), рода Enterococcus (у 5 — 5,68%), рода Corynobacter (у 1 — 1,14%). Причем у 86 (97,72 %) пациентов были выявлены одновременно бактерии нескольких родов.
В ходе анализа у пациентов в микрофлоре ротовой полости выделены ассоциации микроорганизмов. Двухчленные ассоциации у 50 обследованных (56,82%), трехчленные — у 18 (20,45%), четырехчленные — у 3 (3,41%). Один вид микроорганизмов обнаружен у 17 пациентов (19,32%).
Кроме количественных показателей было охарактеризовано видовое разнообразие выявленных микроорганизмов. Род Candida: C. albicans, C. tropikalis, род Staphylococcus: Staph. Viri, Staph. Albic, Staph. Aureus, Staph. haeruelibicus, род Streptococcus: Str. Virid, Str. Epidermidis, Str. Faecabis, Str. Aureus, Str. Hominis, Str. Vissei, Str. Flaeris, Str. Salivarum, Str. Agalactika, Str. Milis, Str. Sanguis, Str. Pyogenes, Str. Anginosus, Str. Mutans, Str. Cremoris, род Neisseria: N. sicca, N. subfeava, N. feava, род Klebsiella: K. pneumoniae, а также Esherichia coli, Enterococcus faeceum, Pseudomonae aeruginosa, плесневые грибки Aspergillia niger, дифтероид Corynobacter pseudodiphteriae.
Наибольшее видовое разнообразие представлено у бактерий рода Streptococcus.
Кроме качественного состава микроорганизмов при исследовании мазков определяется их степень роста (обильный, умеренный и скудный). С обильным ростом выявлены 85 (48,85 %) микроорганизмов, с умеренным — 48 (27,59%) и со скудным — 41 (23,56 %)
Таким образом, рассмотрены качественный и количественный состав микрофлоры ротовой полости в норме и при патологиях.
источник
Мазок – это метод забора клинического материала.
Его берут из различных участков человеческого тела, в том числе из ротовой полости.
Поговорим о том, на что берут мазок изо рта и с какой целью врач это делает.
Мазок изо рта берут с целью выявления инфекций.
Это может быть:
- специфическая бактериальная флора (например, инфекции, передающиеся половым путем);
- неспецифическая бактериальная флора (стафилококки, стрептококки и т.д.);
- условно-патогенная грибковая флора (кандидоз);
- вирусные инфекции.
Мазок изо рта на инфекции может исследоваться различными способами. Обычно вначале врач проводит микроскопическое исследование. Некоторые микроорганизмы можно увидеть под микроскопом, установив таким образом диагноз в течение короткого времени.
К ним относятся:
Взятый клинический материал может исследоваться и другими, более информативными методами:
- ПЦР (определение ДНК возбудителя);
- бак посев (нанесение полученного материала на питательную среду и наблюдение за ростом колоний).
Во рту могут обитать многие ЗППП – практически все. Другое дело, что они достаточно быстро там погибают, вызывая лишь кратковременные симптомы. Такие заболевания протекают по типу ангины или фарингита. Хотя некоторые половые инфекции способны проникать в кровь и оставаться в организме длительное время.
Во рту могут обитать:
- хламидии;
- бледная трепонема;
- гонококки;
- уреаплазмы;
- микоплазмы;
- половой герпес;
- ВПЧ;
- кандиды.
Основные симптомы, при которых требуется мазок изо рта:
- боль в горле, сухость, першение, покраснение задней стенки глотки;
- выделения изо рта, в том числе с примесью крови или гноя;
- налеты на слизистой оболочке рта или миндалинах;
- появление безболезненного изъязвления, напоминающего сифилитический шанкр;
- образование пузырьков на слизистой оболочке или участки ярко выраженной гиперемии;
- формирование бородавок и папиллом;
- образование участков гнойного воспаления.
Сифилис относится к числу высококонтагиозных половых инфекций. Он часто передается при оральном половом акте.
Бледная трепонема способна внедряться в слизистую оболочку не только половых органов, но и любых других участков тела, включая ротовую полость.
Показанием к соскобу изо рта служит первичный сифилис с локализацией на миндалинах, глотке или слизистой оболочке рта.
Появление безболезненного изъязвления дает возможность обнаружить в нем возбудителя сифилиса и подтвердить диагноз.
При половом акте могут передаваться герпес 1 и 2 типов. При этом 1 тип вируса чаще вызывает лабиальный герпес, а 2 тип – генитальный. Но нередко во рту обнаруживается и 2 тип вируса.
Диагностируется эта патология путем взятия соскоба клеток и проведения ПЦР (реакции амплификации нуклеиновых кислот).
Обнаружение ДНК вируса подтверждает диагноз и является поводом для назначения лечения. Обычно исследование на герпес 1 и 2 типа проводится одновременно. Лечатся эти инфекции тоже одинаково.
ВПЧ – одна из самых распространенных вирусных инфекций. Большая часть взрослого населения является его носителями.
Мазок и исследование соскоба эпителиальных клеток методом ПЦР из области локализации папиллом и бородавок позволяет установить диагноз и определить тип ВПЧ.
Это необходимо для оценки онкогенного риска (вероятности злокачественного перерождения папилломы).
Удаление образований и иммуномодулирующая терапия позволят снизить риск малигнизации доброкачественных образований, локализованных в полости рта и верхних отделов пищеварительного тракта (глотка, пищевод).
Гонорея может передаваться при оральном сексе. В этом случае заболевание вызывает фарингит. Он по симптоматике напоминает обычную простуду с болью в горле, першением, хриплостью голоса.
Как правило, болезнь протекает легче, чем при вирусных респираторных инфекциях.
Микроскопия мазка позволяет обнаружить гонококков в клиническом материале.
Не всегда при помощи микроскопии удается выявить диплококков в мазке. Более достоверным методом диагностики является посев на гонококк изо рта.
На питательной среде вырастают колонии патогена. После того микроорганизм идентифицируется.
После установления диагноза врач назначает антибиотикотерапию. Бак посев помогает определить резистентность гонококков к некоторым антибиотикам, что позволяет более эффективно спланировать лечебную тактику.
Кандидоз – это грибковая инфекция. Она может вызывать воспаление практически на любых участках тела. Чаще всего поражается влагалище у женщин, кишечник, слизистая оболочка полости рта.
Кандида всегда присутствует в организме – она является частью нормальной флоры.
Воспалительный процесс с появлением белого налета развивается обычно на фоне иммунодефицитных состояний. При обнаружении подобных налетов во рту врач может взять мазок.
Кандиды определяются при микроскопическом исследовании.
Еще один вариант диагностики – ПЦР. Метод позволяет установить вид возбудителя. Чаще всего это кандида альбиканс. Но есть и другие грибы рода кандида, способны спровоцировать воспалительный процесс.
Мазок изо рта на микрофлору ставит своей целью:
- обнаружение патогенных микроорганизмов, провоцирующих воспалительный процесс;
- обнаружение бессимптомного носительства, которое может стать причиной инфекционных заболеваний в будущем (например, носительство золотистого стафилококка);
- подбор оптимальной антибактериальной терапии, особенно при ангинах или фарингитах, вызванных бактериями, резистентными ко многим антибиотикам;
- оценка эффективности лечения инфекционного заболевания.
Суть исследования состоит в том, что доктор наносит клинический материал, полученный из слизистой оболочки рта и зева на питательную среду. Через несколько дней там вырастают колонии, которые затем идентифицируются. В питательную среду добавляют различные антибиотики и смотрят, как они влияют на рост бактерий. Таким образом, мазок на флору изо рта позволяет не только поставить диагноз, но и выбрать оптимальный препарат для лечения инфекции.
Особой подготовки к взятию мазка не требуется. Достаточно сдать его на фоне 4-5 часового голодания.
Где сдать мазок изо рта?
При подозрении на ЗППП, которые могли передаться через оральный секс, нужно обратиться к врачу и сдать мазок. Приходите в нашу клинику.
Наши преимущества:
- индивидуальный подход;
- качественные медицинские услуги;
- безболезненный забор клинического материала;
- при необходимости – анонимность.
У нас есть все диагностические возможности, позволяющие быстро установить диагноз. В клинике работают опытные врачи-венерологи. После определения вида возбудителя, они спланируют оптимальную терапевтическую тактику. Адекватное антибактериальное лечение позволит избавиться от инфекции за несколько дней.
Если вам нужно сдать мазок изо рта, обращайтесь к грамотному венерологу.
источник
Может показаться, что диагностика стоматита – задача не такая уж и сложная. Тем не менее, многие патогены, вызывающие стоматит, достаточно разнятся. В итоге лечение пострадавших от этой болезни не всегда эффективно, и не в каждой ситуации удается достичь полного избавления от инфекции. Поэтому, когда врач нацелен на окончательное избавление пациента от стоматита, ему стоит задуматься о сдаче крови пациента на анализ.
Кроме базового смотра и опроса больного при диагностике также выполняют следующие операции:
- Анализ крови (клинический и на содержание глюкозы).
- Бактериальный посев материала из ротовой полости (ПЦР).
Перво-наперво, врач должен выслушать жалобы больного. Свидетельства разного рода могут свидетельствовать о разных типах заболевания, однако, общие симптомы все-таки подобны:
- Головная боль.
- Температура тела.
- Повышенное слюноотделение.
- Язвочки во рту.
- Недомогание.
- Отечное состояние слизистой.
- Чувство дискомфорта.
- Болевые ощущения во время еды.
Помимо этого, при диагностике необходимо выяснить, после каких признаков пациент обнаружил у себя эти симптомы – повреждение полости рта, перенесенная инфекция, пищевая аллергия. Возможно, пациент плохо соблюдает гигиену ротовой полости. Все это позволит выявить тип стоматита и назначить верный курс. Врач должен иметь в виду, что стоматит – одна из болезней, являющаяся в своем роде «сигналом» на фоне ВИЧ. Поэтому больных, у которых стоматит выявляется не в первый раз, лучше проверить и на ВИЧ.
Осматривая полость рта при диагностике стоматита, врач должен обратить внимание на:
- Состояние слизистой (она выглядит совершенно здоровой).
- Покраснения языка и десен, при этом язык оставляет следы от зубов. При этом может возникнуть кровоточивость десен.
- Язвы (небольшие круглые образования, края их ровные, красного оттенка, с белым центром). Такие участки окутаны пленкой и зачастую распространяются по всему рту, за исключением языка. Обычно это свидетельствует об афтозном типе.
Число таких язвочек может быть разным и обуславливается тяжестью болезни, ее типом. Увы, особенных тестов, позволяющих выявить стоматит, на сегодня нет. Однако есть анализы, подтверждающие диагностику:
- Глюкозный анализ крови. Диабет часто возникает как фоновый недуг, способный существенно повысить вероятность развития стоматита как у малышей, так и у взрослых. Анализ выполняется быстро, для пациента почти нет болевых ощущений.
- ПЦР (бактериальный посев). Посев занимает больше времени, хотя сам способ довольно надежен, результат его весьма точен, своевременный ПЦР позволяет избежать рецидива. Бакпосев выявляет бактериальный характер заболевания, после чего врач точно сможет назначить курс лечения, которое гарантирует быстрое лечение. Как правило, ПЦР отличается выделением следующей флоры:
- Стафилококки.
- Стрептококковая инфекция.
- Кандидозная инфекция.
- Бактерии трепонема.
ПЦР является одним из передовых и точных способов, которые позволяют определять вирусный ДНК, служащий причиной стоматита. Подобным возбудителем зачастую бывают:
- Вирус гриппа/парагриппа.
- Герпес.
- Ветряная оспа.
- Адено- и энтеровирусы.
При данном анализе проводят проверку, в ходе которой выявляют следующие болезни:
- Афтоид Поспишилла.
- Заболевание Бехчета.
- Опоясывающий лишай.
- Кандидозная инфекция.
- Большой афтоз Турена.
После того как диагноз стоматита был выявлен, потребуется определить его тип, принимая во внимание анамнез и результаты тестов.
Симптомы стоматита при беременности почти не отличаются от остальных категорий людей, анамнез схож. Диагностика выполняется по вышеуказанной схеме, за исключением того, что период лечения патологии становится длиннее – порой стоматит сопровождает пациента на всем сроке беременности, подобное объясняется пониженным иммунитетом будущих мам. Очень важно правильно выявить заболевание, ведь оно может передаться будущему малышу, поэтому кандидозный стоматит у новорожденных детей частое явление.
источник
Мазок изо рта – простое в исполнении диагностическое исследование. Его рекомендуется выполнять как в диагностических, так и в профилактических целях.
С помощью методики можно обнаружить многие заболевания, которые могут бессимптомно протекать, постепенно поражая не только ротовую полость, но и организм в целом.
Какие ЗППП могут обитать во рту, часто интересуются пациенты, способен ли мазок их выявить.
Какие патологии наиболее опасны, и как правильно подготовиться к обследованию?
- Показания к мазку изо рта
- Какие ЗППП может показать мазок из ротовой полости
- Симптомы, с которыми необходимо пройти мазок изо рта
- Мазок изо рта: способы исследования материала
- Особенности подготовки к мазку изо рта
- Мазок изо рта: как расшифровывать результаты
Часто пациенты спрашивают у своих лечащих врачей, зачем берут мазок изо рта.
Существует довольно обширный перечень показаний для проведения этого исследования. Среди них:
- профилактическое исследование, выполняемое при приеме на некоторые виды работы, особенно если они связаны с контактами с больными людьми, маленькими детьми, продуктами пищевой промышленности;
- период беременности, в который во рту могут размножаться бактерии, представляющие потенциальную опасность для развивающегося в утробе плода;
- детский возраст в случае поступления в дошкольные учреждения или школы (подобная мера помогает выявить больных заразными патологиями детей и перед допуском их в учреждение провести терапию, чтобы предотвратить заражение здоровых);
-
предоперационная диагностика, направленная на определение патогенных микроорганизмов, которые могут негативно сказаться на восстановительном периоде или представлять опасность для оперирующего персонала больницы; - необходимость оценить состояние человека, который контактировал с заразным пациентом и мог сам подхватить какую-либо инфекцию;
- необходимость точно понять причину, по которой человек страдает от тех или иных болезней ЛОР-органов, а также подобрать подходящую терапию, чтобы купировать симптомы.
Как видно из списка показаний, диагностическая методика используется не только для работы с уже больными людьми. Но и для оценки состояния здоровья условно-здоровых пациентов.
Часто люди интересуются вопросом о том, на что берут мазок изо рта.
О скарлатине, дифтерии, различных видах ангины слышали все. А вот о том, что исследование рекомендуется проходить для диагностики ЗППП, знают немногие. Но как связаны инфекции, передающиеся половым путем, и ротовая полость, интересуются люди.
Большинство возбудителей, способных провоцировать развитие венерических заболеваний, поражает слизистые оболочки. Они есть не только в области половых органов, но и в ротовой полости.
Если здоровый человек практикует оральный секс с зараженным партнером, он может заразиться любой половой инфекцией в ее оральной форме.
Увы, далеко не все люди знают, что оральный секс с непроверенным партнером может стать причиной заражения ЗППП. Распространению инфекционных агентов способствуют следующие факторы:
- травматизация полового члена зубами во время оральных ласк (достаточно даже совсем крошечных травм, чтобы заражение произошло);
- наличие микротравм в ротовой полости, которые и становятся воротами для патогенов;
- содержание многих патогенных агентов не только в крови, но и в слюне, а также в иных биологических жидкостях;
- наличие у человека хронического ларингита, тонзиллита и других подобных инфекций, которые способствуют расширению сосудов и более быстрому проникновению возбудителя полового заболевания в ткани.
Важно помнить о том, что ротовая полость может поражаться любыми инфекциями, способными к передаче половым путем.
На слизистых оболочках рта способны жить сифилис, герпес второго типа, цитомегаловирус, ВИЧ, хламидиоз, гонорея и др.
Многих людей волнуют симптомы, при которых берут мазок изо рта. Чаще всего к ЛОРу идут в следующих случаях:
- в области шеи есть возможность хорошо прощупать гланды, которые ранее не прощупывались, в некоторых случаях они даже выбухают в виде явно видимых силуэтов;
- на языке и слизистой появляется налет желтоватого или иного цвета, который ранее отсутствовал;
- из ротовой полости доносится выраженный неприятный запах, который в значительной мере мешает пациенту нормально общаться;
- человек часто жалуется на приступы упадка сил, головные боли и другие неприятные симптомы, которые могут свидетельствовать об общей интоксикации;
- наблюдаются явные признаки интоксикации, такие как повышение температуры тела иногда вплоть до лихорадки, приступы озноба;
- возможны также жалобы на тошноту, рвоту, но реже, чем прочие симптомы.
Важно помнит о том, что заболевания, передающиеся половым путем, способны в течение длительного времени протекать скрытно, без ярко выраженной симптоматики. Из-за отсутствия жалоб большинство пациентов вполне предсказуемо не посещает врача, позволяя заболеванию развиваться. Чтобы избежать подобного развития ситуации, врачи рекомендуют в целях профилактики сдавать мазок из ротовой полости после любых подозрительных оральных контактов.
Большинство людей ошибочно полагают, что сдается всегда только мазок изо рта на флору. Но при этом определить вирусную или грибковую инфекцию с помощью этого диагностического метода невозможно.
На самом деле все зависит от того, как будет исследоваться биологический материал после того, как поступит в лабораторию.
Самый простой вариант исследовать биологический материал – это посмотреть на него под микроскопом. Таким образом может исследоваться соскоб изо рта на сифилис, гонорею, хламидиоз и некоторые другие инфекции.
Врач наносит материал на предметное стекло. И, окрасив его специальным образом, помещает под микроскоп, где могут быть видны патогенные микроорганизмы. Также возможен мазок на кандиду изо рта для определения заражения грибком.
Еще один популярный вариант исследования – это посев. С его помощью можно выявить бактерии и грибки, поселившиеся в ротовой полости. Например, часто выполняется посев на гонококк изо рта. В этом случае биоматериал наносится на специальную питательную среду.
Врач наблюдает, колонии каких микроорганизмов на ней проросли.
Гонококков можно определить и с помощью микроскопии. Но этот вариант не всегда успешен из-за большой способности микроорганизмов к изменчивости.
В сложных случаях, если есть подозрение, например, на заражение вирусом, который нельзя вырастить на среде или увидеть под микроскопом, выполняется полимеразная цепная реакция. Например, часто выполняется мазок для ПЦР на ВПЧ изо рта.
Метод может быть также полезен, если выполнить соскоб на герпес 2 типа изо рта. И затем исследовать его с помощью ПЦР в том случае, если партнер пациента болен генитальным герпесом, и у них был незащищенный оральный секс.
Метод исследования имеет большое значение. Если врач неверно определил методику, по которой будет оцениваться забранный биоматериал, исследование может не дать значительных результатов.
Чтобы мазок изо рта на инфекции оказался информативным, пациенту рекомендуется соблюдать ряд простых правил.
- отказ от применения антисептических ополаскивателей для рта за несколько суток до того, как посетить врачебный кабинет;
- отказ от использования спреев и мазей для обработки ротовой полости, в составе которых есть антибиотики, которые могут смазать результат анализа;
- анализ лучше всего сдавать натощак, если время записи на исследование не позволяет прийти на голодный желудок, стоит позаботиться о том, чтобы между забором материала и последним приемом пищи прошло не менее 2-3 часов;
- в день процедуру с утра отказываются от чистки зубов, их можно будет почистить после того, как материал для оценки будет собран;
- от жвачки, как и от еды, лучше отказаться за пару часов до исследования.
Большинство ополаскивателей, спреев, зубных паст содержит вещества, которые помогают бороться с патогенными микроорганизмами, обитающими в ротовой полости. Естественно, если применять эти средства перед сдачей анализа, не удастся получить достоверные результаты.
Невысокой степенью антибактериальной активности обладает и слюна, выделяемая во время приема пищи или жевания жвачки.
Ротовая полость, откуда берется мазок – не стерильная зона.
Вполне нормально, что в результатах будут присутствовать те или иные микроорганизмы. Вопрос только в их качестве и количестве.

Например, у некоторых людей в итогах могут присутствовать в небольшом количестве различные патогенные агенты (кандида, вирус герпеса, стрепто- и стафилококк и др.).
Но важен не просто факт их наличия, а сопутствующая симптоматика и количество патогенов.
Мазок изо рта на микрофлору – отличный способ диагностики не только причин тонзиллитов и фарингитов. Это исследование позволяет также диагностировать оральные формы половых инфекций. Благодаря чему часто применяется в медицинской практике. Задача же пациента после того, как будут получены результаты исследования – обратиться к врачу для расшифровки и выбора оптимальной терапии, которая скорректирует отклонения.
При необходимости сдать мазок изо рта обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник
Мазок изо рта – не самое распространенное исследование в дерматовенерологической практике.
Однако венерологи иногда предлагают своим пациентам обследоваться на заболевания, передающиеся половым путем (ЗППП) именно таким образом.
Бывает, что к дерматовенерологу таких больных направляют доктора других специальностей – стоматологи, терапевты, отоларингологи.
Многие возбудители ЗППП, кроме половых органов очень хорошо чувствуют себя в ротовой полости или на эпителии ЛОР-органов.
Кому и когда нужно сдать мазок изо рта, как и где он проводится – расскажем ниже.
Ротовая полость каждого человека очень плотно населена микроорганизмами.
Большинство из них – безобидные сапрофиты, среди которых встречаются кокки, бациллы.
Даже спирохеты непатогенные есть.
Наш организм научился с ними благополучно соседствовать, и мы их просто не замечаем.
Но такое благополучие бывает не всегда.
Проблемы возникают тогда, когда в ротовую полость попадают чуждые ей микроорганизмы.
Например – возбудители венерических инфекций, которые очень хорошо чувствуют себя на слизистых оболочках рта и половых органов.
Список микробов, которые способны к такой смене среды обитания, достаточно широк:
- трихомонады
- бледная трепонема
- папилломавирусы человека (ВПЧ)
- вирусы герпетической группы
- гонококки
- хламидии
В принципе, в этот список можно включать практически всех возбудителей ЗППП.
Выявить их во рту и помогает мазок.
По своей сути, это полностью, 100% аналог урогенитального мазка.
Отличие только в том, откуда берут диагностический материал.
Мазок изо рта помогает определить спектр микрофлоры ротовой полости у обследуемого человека, независимо от пола.
Этот метод относится к лабораторно-инструментальным методикам, выполняет одну задачу: получение диагностического материала для подробного изучения микрофлоры.
Пробы, полученные при помощи мазка изо рта, исследуются разными способами:
- микроскопия нативного материала и фиксированного, окрашенного мазка
- бактериологическое исследование (посев)
- иммунологические исследования
- молекулярно-генетические
Главное – правильно и точно собрать диагностические пробы.
Но перед тем, как их собирать – необходимо определить, кому это нужно.
Поводы к проведению такого исследования отличаются для врачей разных специальностей.
Что касается венерологии, то вот основные симптомы, при которых берут мазок изо рта дерматовенерологи:
- жжение и боль во рту
- болезненная сыпь на слизистых оболочках рта и щек
- увеличенные миндалины без выраженных клинических признаков
- жалобы на першение в горле на протяжении длительного времени
- появление во рту, на и под языком безболезненных уплотнений и ран
- неприятный запах при исключении кариозных поражений зубов
- кислый привкус, пенистая слюна
В принципе, каждый раз все решается индивидуально.
Мы перечислили только несколько признаков, какие указывают на основные ЗППП, характерные для поражения ротовой полости.
Часто бывает так, что к дерматовенерологам приходят люди от стоматологов или ларингологов.
После того, как лечение у этих врачей оказалось неэффективным.
Или после того, как пациенту было проведено исследование мазка изо рта на микрофлору.
И в материале нашли инфекции венерического профиля.
Как они туда попадают, иногда бывает выяснить достаточно сложно.
Самый распространенный способ – оральные ласки.
Также необходимо помнить, что при глубоком поцелуе передается более 200 тыс. микробов.
И, если у партнера были герпетические высыпания во рту – заражения не избежать.
То же самое касается атипичных форм первичного сифилиса, гонореи и других ЗППП.
Гонорея передается при оральном сексе.
Проявляется першением, в горле, охриплостью голоса и прочими симптомами затянувшейся простуды.
Характерные признаки – безболезненные уплотнения и красноватые язвы на языке, красной кайме губ.
Может протекать как хронический вялый тонзиллит.
Трихомонады, хламидии и микоплазмы при локализации во рту, специфических симптомов не вызывают.
Заподозрить их можно только по затяжному кашлю, тонзиллиту.
Общее самочувствие пациента при этом не ухудшается.
Герпес обнаружить легко: боль и жжение, высыпания на слизистых оболочках, трансформирующиеся в эрозии.
На фоне иммунодефицита возможна постоянная персистенция высыпаний во рту.
Папилломавирусные поражения безболезненные, обычно имеют вид остроконечных кондилом.
Достигнув крупных размеров, могут затруднять глотание, речь.
Нельзя исключить заражения и бытовым путем.
Все инфекции могут передаваться через зубную щетку.
Из-за чего часто страдают дети, у которых родители болеют ротовой формой той или иной венерической инфекции.
Еще, зачем берут мазок изо рта, это – необходимость оценить распространенность ЗППП при обследовании пациента с установленным поражением репродуктивных органов.
Есть немало сознательных людей, которые хотят обследоваться самостоятельно.
Например, через 3-5 дней после поцелуев на вечеринке с малознакомым человеком во рту возникают неприятные ощущения и подозрительные явления (какие – мы писали немного выше).
Понятно, что к простуде такое вряд ли имеет отношение и не мешало бы провериться на предмет ЗППП.
То же касается и тех, у кого после случайного незащищенного секса появляются симптомы воспаления одновременно во рту и со стороны половых органов (жжение, выделения из уретры и влагалища).
Для того, чтоб обследоваться по описанным поводам, необходимо обращаться к любому ближайшему дерматовенерологу.
Врачи такой специальности есть во всех поликлиниках, имеются и частные кабинеты.
Как правило, доктора частной практики имеют лучшую оснащенность и доступ к самым современным методам обследования.
При этом обеспечивается полная анонимность каждого обращения.
Чтоб повысить ценность посещения, желательно связаться с врачом заранее – по телефону или с помощью интернет.
Так можно записаться на прием ко времени, чтоб не сидеть в очереди.
источник
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Мазок изо рта на инфекции необходим пациентам с подозрением на орофарингеальные формы венерических заболеваний.
Многие из них способны передаваться во время орального секса.
Лица с орофарингеальными формами патологий опасны в эпидемиологическом отношении.
Часто они распространяют венерическое заболевание, не зная о том, что являются его носителями.
Выявить эти патологии можно, сдав мазок изо рта.
Биоматериал из ротовой полости берут с целью выявления инфекций с половым путем передачи.
Используют отделяемое или соскоб эпителиальных клеток.
Полученный биоматериал может исследоваться разными методами.
Проводится микроскопия мазка.
Может использоваться ПЦР для выявления ДНК возбудителей.
Эта методика наиболее эффективная и точная.
Она позволяет обнаружить не только бактериальную или грибковую флору, но также вирусы.
При необходимости можно получить количественные результаты.
Используется также бактериологический посев.
Взятый изо рта материал помещается на питательную среду.
После того как на ней появятся колонии выполняется их идентификация по различным свойствам.
Микроскопический метод относится к общеклиническим тестам.
Он обычно не ставит своей целью выявление конкретного возбудителя патологического процесса.
Мазок изо рта на микрофлору дает врачу ориентировочные результаты.
Некоторые из них нуждаются в уточнении, другие – в подтверждении.
В мазке выявляются:
- лейкоциты;
- эпителиальные клетки;
- бактерии (кокки, палочки);
- грибки рода Кандида;
- патогенные микроорганизмы.
Существует немалое количество бактерий, передающихся половым путем и способны вызывать воспалительные процессы глотки или миндалин.
Но большинство из них не выявляются при микроскопическом исследовании.
Проще перечислить, какие венерические инфекции НЕ могут обитать во рту.
Потому что таких значительно меньше.
Ротовую полость способны поражать такие микроорганизмы:
- хламидии;
- гонококки Нейссера;
- кандиды;
- бледная спирохета;
- вирус простого герпеса;
- папилломавирус.
При заражении хламидиями обычно возникает хламидийный фарингит, который протекает без выраженных клинических проявлений.
Чаще всего симптомы вообще отсутствуют.
То же самое касается орофарингеальной гонореи.
Она может вызывать неспецифические проявления.
У многих пациентов протекает субклинически.
Грибки обитают во рту постоянно или могут заноситься в ротовую полость во время орального секса.
Кандиды способны вызывать воспалительные процессы.
Но только в случае увеличения популяции.
Происходит рост грибковой флоры обычно на фоне антибиотикотерапии или при снижении иммунитета.
Бледная спирохета является возбудителем сифилитической инфекции.
Это заболевание в первичной стадии протекает с образованием язвы во рту.
В дальнейшем она исчезает, и возбудитель сифилиса распространяется через кровь по всему организму.
Герпес очень часто появляется на губах.
Заражение возможно как половым путем, так и при поцелуе.
Чаще всего появление герпеса обусловлено вирусом первого, реже – второго типа.
При заражении ВПЧ во рту могут появляться кондиломы.
Кроме того, во многих случаях в результате инфицирования не возникает никаких симптомов.
Вирус может самостоятельно элиминироваться через несколько месяцев.
Иногда кондиломы появляются в участках ротовой полости или глотки, недоступных для прямого осмотра.
У пациентов могут брать мазки на венерические инфекции изо рта по различным показаниям.
Они бывают клиническими и эпидемиологическими.
Три основные ситуации, когда берутся мазки:
- человек обращается с симптомами со стороны урогенитального тракта, в анамнезе указывается на оральный секс с источником инфекции;
- пациент обращается с признаками поражения мочеполовой системы, и при этом у него наблюдаются неспецифические симптомы воспаления ротовой полости, глотки или миндалин;
- больной приходит к врачу без признаков воспаления урогенитального тракта, но с явными симптомами венерических заболеваний со стороны ротовой полости или глотки.
Изолированные орофарингеальные формы венерических инфекций встречаются редко.
Чаще всего ЗППП одновременно поражают и мочеполовую систему, и ротовую полость или губы.
Тем не менее, явные признаки венерических заболеваний без сопутствующего воспаления урогенитального тракта можно обнаружить при некоторых патологиях.
К ним относятся:
Гонорея и хламидиоз имеют неспецифические проявления.
Это может быть:
- першение или боль в горле;
- охриплость голоса;
- сухость, ощущение инородного тела в горле;
- покраснение и отечность слизистой ротовой полости;
- затруднения или боль при глотании;
- налёты на миндалинах или задней стенке глотки.
Сифилитическая инфекция в основном диагностируется серологическими методами.
Но возможно также прямое обнаружение бледной спирохеты.
Наибольшая вероятность её выявления существует в первичном периоде.
В это время на губах или во рту появляется твердый шанкр.
Он существует в виде круглой безболезненной язвы.
Но зачастую приобретает атипичную форму, что затрудняет клиническую диагностику.
Например, довольно часто шанкр может выглядеть как трещина в углу рта.
Он может быть болезненным в случае присоединения неспецифической бактериальной микрофлоры.
Если же доктор заподозрил сифилитическую инфекцию, он берет соскоб изо рта.
Чаще всего используются два метода обнаружения трепонемы:
Темнопольная микроскопия позволяет выявить бактерию визуально.
Бледная спирохета извитая, подвижная, имеет 8-12 завитков.
Но при микроскопии она обнаруживается не всегда.
Более чувствительным тестом является ПЦР.
Эта реакция практически в 100% случаев дает положительный результат, если во рту действительно присутствует бледная спирохета.
Тогда как результаты микроскопического исследования во многом субъективны.
Бактерии могут не попадать в поле зрения микроскопа, если их мало в очаге воспаления.
К тому же, во рту могут присутствовать непатогенные трепонемы.
Они с виду похожи на Трепонему паллидум.
Диагностика герпетической инфекции проводится с помощью ПЦР.
Микроскопическое исследование невозможно.
Вирус очень маленький, его нельзя рассмотреть в световой микроскоп.
Показанием для взятия анализа может быть:
- появление на губах пузырьков с прозрачной жидкостью, красных пятен или папул;
- оральный половой контакт с носителем герпетической инфекции.
В ходе исследования удается не только подтвердить факт герпеса.
Можно также выяснить, каким типом вируса спровоцировано заболевание.
Результат влияет на прогноз дальнейшего течения патологии и терапевтическую тактику.
Реакция ПЦР основана на выявлении ДНК возбудителя.
Она бывает положительной в периоды вирусовыделения.
То есть, в первые недели после первичного инфицирования, а также при каждом последующем рецидиве герпеса.
В то время как в периоды ремиссии ПЦР обычно отрицательная.
Для заболевания характерно хроническое течение.
Герпес сохраняется в организме постоянно.
Чем слабее у человека иммунитет, тем чаще он будет обостряться.
Еще один вирус, который можно обнаружить только при помощи ПЦР, это папилломавирус.
Он передается половым и бытовым путем.
Основным внешним проявлением заболевания является возникновение во рту кондилом.
Иногда они появляются в глотке, гортани, пищеводе.
В таком случае выявить их можно лишь с помощью эндоскопических методов диагностики.
Мазок на ВПЧ берется с несколькими целями:
- подтверждение факта присутствия во рту папилломавирусной инфекции;
- определение типа вируса;
- оценка вирусной нагрузки.
Обычно факт присутствия ВПЧ можно определить даже клинически.
Но иногда кондиломы напоминают с виду доброкачественные опухоли.
Поэтому требуется дифференциальная диагностика.
Для этого берется мазок изо рта и исследуется методом ПЦР.
Определение типа вируса требуется в первую очередь для оценки риска злокачественного перерождения кондилом.
Существует несколько десятков типов ВПЧ.
Все они делятся на низко-, средне- и высокоонкогенные.
При обнаружении вирусов высокой онкогенности за пациентом устанавливается динамическое наблюдение.
Он сдает мазки для цитологического исследования и проходит количественную ПЦР на папилломавирус через каждые 6 месяцев.
Это нужно делать до тех пор, пока вирус покинет организм.
Другим исходом может быть патологическое изменение эпителия с развитием предракового процесса.
В таком случае требуется деструкция пораженных участков для предотвращения рака.
ПЦР для определения вирусной нагрузки необходимо для оценки:
- риска злокачественного перерождения в случае выявления онкогенных типов ВПЧ;
- клинического течения заболевания;
- успешности проводимой терапии.
Гонорея может быть диагностирована путем микроскопического исследования мазка.
Но только если он берется из уретры.
При взятии материала изо рта исследование может быть разве что ориентировочным, но не подтверждающим.
Проблема в том, что во рту могут присутствовать нейссерии других видов, помимо гонококков.
Это менингококки или непатогенные (сапрофитные) нейссерии.
Внешне они выглядят точно так же или очень похожи на возбудителя гонореи.
Поэтому в случае их обнаружения может быть установлен ошибочный диагноз.
В силу приведенных выше причин, исследование мазков изо рта на гонорею микроскопическим методом не рекомендуется.
Диагностику орофарингеальной формы гонококковой инфекции проводят при помощи ПЦР.
Для этого берут соскоб эпителиальных клеток ротовой полости.
В ходе исследования обнаруживается ДНК гонококка.
Одновременно мазки берутся из урогенитального тракта.
Самым достоверным методом диагностики гонококковой инфекции остается посев.
Изо рта мазок для культурального исследования берут только при подозрении на изолированную орофарингеальную гонорею.
В противном случае верификация диагноза может быть осуществлена путем взятия урогенитальных проб.
Врач берет мазок и помещает в пробирку.
Она отправляется в бактериологическую лабораторию.
Там материал высеивают на питательную среду.
Спустя несколько дней вырастают колонии гонококков.
Учитывая, что мазок берется изо рта, на питательных средах могут также появляться другие нейссерии.
Они выглядят несколько по-другому.
Если у гонококков колонии белые, но у менингококков они голубоватые, а у непатогенных нейссерий – прозрачные.
Тем не менее, отличия не настолько кардинальные, чтобы можно было сразу же ставить диагноз.
Поэтому для идентификации микроорганизмов проводятся дополнительные процедуры.
Это пересеивание гонококка для выделения чистой культуры, биохимические и иммунологические тесты.
Грибки могут быть обнаружены с помощью микроскопии.
Для подтверждения диагноза этого достаточно.
После лечения симптомы обычно уходят быстро.
Проблемы могут возникнуть разве что в случае иммунодефицита, либо если патологический процесс вызван атипичными кандидами.
В таком случае показана ПЦР или культуральное исследование для определения вида гриба и подбора более эффективной терапии, обеспечивающей эффективную эрадикацию инфекции и отсутствие рецидива в будущем.
Теперь вы знаете, на что берут мазок изо рта в венерологии.
Если вам нужно пройти обследование, обращайтесь в нашу клинику.
Мы предлагаем нашим пациентам:
- качественное обследование при помощи современных достоверных методов;
- безболезненный забор биоматериала;
- возможность анонимного обследования;
- отсутствие очередей.
В случае выявления венерических инфекций во рту вы можете сразу же получить лечение.
Его назначают и контролируют высококвалифицированные врачи-венерологи с большим опытом практической деятельности.
Если вам нужно сдать мазок изо рта на инфекции, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник