В некоторых случаях установления диагноза бесплодие у женщин единственной возможностью самостоятельно выносить и родить долгожданного ребенка является обращение к услугам донора яйцеклетки. Донор яйцеклетки помогает бесплодным женщинам осуществить заветную мечту о материнстве, а также получает материальное вознаграждение. Если у Вас появилось желание стать донором яйцеклетки, то в представленной статье Вы найдете информацию о процессе отбора претендентов на донорство, методах обследования доноров и о самом процессе донорства. Кроме того, перед участием в программе Вам необходимо ознакомиться с возможными побочными эффектами, которые могут проявиться после проведения процедуры.
Услуги донора яйцеклетки необходимы в случае бесплодия у женщин, при котором происходит нарушение образования яйцеклеток или их производство невозможно:
- отсутствие яичников вследствие врожденной или приобретенной патологии;
- гормональные нарушения, которые приводят к сбоям в формировании яйцеклеток;
- раннее наступление менопаузы;
- наличие генетических заболеваний;
- женщины старше 40 лет (в этом возрасте обычно производятся яйцеклетки плохого качества, что влечет за собой частые выкидыши и появление патологий у плода).
Донорство яйцеклеток является частью многих вспомогательных репродуктивных технологий, таких как ЭКО и ИКСИ. Использование качественной яйцеклетки значительно повышает шансы на рождение здорового ребенка.
Донором яйцеклетки может быть женщина с хорошим физическим и психическим здоровьем в возрасте от 20 до 35 лет, которая имеет собственного здорового ребенка (хотя бы одного). Донор яйцеклетки должна быть без выраженных фенотипических особенностей и иметь нормальное телосложение (без избыточной массы тела).
В программе донорства соблюдается строгая конфиденциальность и анонимность. Будущие родители заключают договор, в котором указано, что они не будут предпринимать какие-либо попытки искать донора яйцеклетки. В свою очередь, донор обязуется также не выяснять личность реципиента (женщины, которой была пересажена яйцеклетка) и не предъявлять любые права на родившегося ребенка.
Реципиент может узнать только следующую информацию о доноре: группу крови и резус фактор, цвет глаз и волос, рост, вес, национальность. Также донору необходимо предоставить свою фотографию, что позволит подобрать наиболее подходящую яйцеклетку для реципиента. Имя донора не подлежит разглашению ни при каких условиях.
В донорстве не могут принимать участия женщины, в анамнезе которых наблюдались сердечно-сосудистые, раковые и наследственные заболевания, гепатиты В и С, ВИЧ, диабет, алкоголизм, наркомания.
Перед осуществлением основной процедуры донор проходит полное медицинское обследование, которое подтверждает физическое и психическое здоровье:
- заключение терапевта об отсутствии противопоказаний к проведению хирургического вмешательства;
- заключение психиатра о состоянии психического здоровья;
- заключение гинеколога;
- кариотипирование (исследование на генетические заболевания);
- общий клинический и биохимический анализ крови;
- коагулограмма;
- общий анализ мочи;
- анализ крови на ВИЧ, сифилис, маркеры гепатитов В и С;
- определение в крови антител к токсоплазме, краснухе, цитомегаловирусу, вирусу генитального герпеса;
- анализ мазка из цервикального канала на микоплазмоз, уреаплазмоз, кандидоз, хламидии, трихомонады;
- анализ мазка из влагалища на флору;
- ультразвуковое исследование органов малого таза, в частности, состояния яичников;
- электрокардиограмма;
- флюорография.
После подтверждения хорошего состояния здоровья с донором связывается представитель клиники для назначения даты начала программы донорства.
Для осуществления забора яйцеклеток провоцируется суперовуляция, она способствует созреванию большого количества яйцеклеток. В норме в каждом менструальном цикле у женщины созревает только одна яйцеклетка (в редких случаях две). Под действием специальных препаратов гормональный фон женщины становится полностью подконтрольным, благодаря чему появляется возможность получить 10 и даже 20 зрелых яйцеклеток в одном цикле. Такое количество яйцеклеток необходимо для подбора наиболее качественной, подходящей для искусственного оплодотворения.
Подчинение гормонального фона начинается с введения в начале менструального цикла препарата-аналога природному гонадотропин-рилизинг гормону. Действие препарата направлено на угнетение выработки фолликулостимулирующего и лютеинизирующего гормонов гипофизом, которые влияют на работу яичников и развитие фолликулов с яйцеклетками. Таки образом происходит прямое влияние на рост фолликулов. Препарат вводят в течение 7-10 дней при помощи подкожных инъекций очень тонкой иглой, схожей с инсулиновой. На 7-10-ый день цикла проводят УЗИ для контроля созревания фолликулов и их готовности к следующему этапу программы.
При положительной оценке состояния фолликулов назначают следующий препарат – гонадотропин. Его действие стимулирует дальнейшее развитие фолликулов. В обычных условиях в начале менструального цикла начинают развитие несколько фолликулов с яйцеклетками. К середине цикла остается только один фолликул с созревающей в нем яйцеклеткой. Остальные прекращают развиваться. Препарат, содержащий гонадотропин, позволяет сохранить все фолликулы, в которых продолжат созревать яйцеклетки. Этот препарат является важным звеном в процессе стимуляции суперовуляции. Гонадотропин вводят при помощи подкожных инъекций или внутримышечно в области бедра. Препарат вводят один раз в день в течение 4-5 дней, параллельно с гонадотропин-рилизинг гормоном. Далее проводят повторное УЗИ для определения состояния фолликулов (всего в цикле может понадобиться 2-3 УЗИ) и готовность их к овуляции. На основании результатов обследования определяют наиболее благоприятный день для забора яйцеклеток.
Последним этапом является укол препарата, содержащего хорионический гонадотропин человека. Этот препарат дает сигнал для начала овуляции, т.е. выходу зрелой яйцеклетки из фолликула. Препарат вводят в мышцу бедра за 35 часов до проведения забора яйцеклеток. Важно ввести препарат в строго указанное время, которое определяет врач.
Сама процедура забора яйцеклеток проводится в манипуляционном кабинете под внутривенной анестезией. Предварительно донору яйцеклеток будут индивидуально подобраны препараты для анестезии для исключения любых болевых ощущений. Забор яйцеклеток осуществляют при помощи пункции яичников. Для этого под контролем УЗИ через стенку влагалища к фолликулам подводят иглу, с помощью которой собирают зрелые яйцеклетки.
Процедура пункции яичников занимает около 10-15 минут. В этот же день донор может уйти домой. Поскольку процедура проводится с применением анестезии, желательно, чтобы донора сопровождал близкий человек. Не рекомендуется в этот день управлять автотранспортом. К работе можно приступать уже на следующий день после пункции. Половые отношения можно возобновлять после следующей менструации.
После завершения программы донор получает материальное вознаграждение, которое оговаривается во время подписания договора. В течение трех месяцев организм женщины восстанавливается, после чего, при желании, можно снова приступать к донорству. Минздравом Российской Федерации не предусмотрены какие-либо рекомендации по поводу того, сколько раз можно сдавать яйцеклетки. Однако, в назначениях Американской ассоциацией репродуктивной медицины установлено, что донор яйцеклетки может участвовать в программе до 6 раз.
Применение гормональных препаратов может иметь некоторое негативное влияние на организм, а именно: головные боли, появление отеков, перепады настроения, депрессия. Данные побочные явления проходят после отмены препаратов.
Пункция яичников, как и любое другое хирургическое вмешательство в организм, сопровождается риском попадания инфекции. Для профилактики данного осложнения донору яйцеклеток назначают курс антибиотиков.
Наиболее серьезным осложнением провокации суперовуляции является появление синдрома гиперстимуляции яичников. Синдром проявляется болевыми ощущениями в области малого таза и вздутием живота. Синдром гиперстимуляции яичников появляется в случае неверно подобранной дозировки гонадотропинных препаратов или в результате индивидуальной реакции на препарат. Поскольку весь период программы донорства женщина находится под контролем врача, то в случае первых признаков данного синдрома ей будет оказана медицинская помощь.
После окончания программы донорства женщине будет назначена дата контрольного УЗИ для проверки состояния яичников.
источник
Я дважды становилась донором яйцеклеток и заработала на этом 110 000 рублей.
В первый раз я потратила на процедуры две недели, во второй раз — два месяца. В итоге я получила деньги и проблемы со здоровьем.
Эта история — личный опыт автора. Автор не врач и не несет ответственности ни за чье здоровье, кроме собственного. В медицинских вопросах не доверяйте чужому опыту, а доверяйте хорошему врачу. С возможными последствиями будете справляться только вы, а не доктор, клиника или редакция Тинькофф-журнала.
Это про женское здоровье. Предупреждаем: это статья о женском здоровье, в ней упоминаются яйцеклетки, месячные, овуляция, кисты и другие вещи. Если не хотите читать статью про яйцеклетки, почитайте про инвестиции.
Мы уже писали статью о том, как стать донором спермы. Донорство яйцеклеток устроено гораздо сложнее.
Вот как это происходит. Женщина или семейная пара выбирают донора по специальной базе — банку доноров. Это немного похоже на работу брачного агентства, только большинство кандидатов без фотографии — в России донорство ооцитов обычно проходит анонимно.
Донорство ооцитов — это передача яйцеклеток: от одной женщины к другой или в специальный банк
Правда, есть клиники, которые предлагают семейной паре выбрать донора по фотографии или даже лично с ним познакомиться. Это такое лакшери-сопровождение, которое может стоить дороже, чем простой анонимный донор.
Когда выбор сделан, донора приглашают на прием к врачу, он сдает анализы и мазки. Если что-то не так, донора лечат, например, от инфекций. У меня был низкий гемоглобин — доктор выписала таблетки для его повышения, и я купила их за свой счет.
Если всё хорошо, менструальный цикл донора подгоняют к циклу реципиента. Это нужно, чтобы подсадить реципиенту свежие эмбрионы, не замороженные.
После того как циклы синхронизировались, женщину-донора ждет гормонотерапия. Она нужна, чтобы вырастить побольше яйцеклеток — примерно 10—15 штук вместо одной, которую организм самостоятельно производит каждый месяц. Это называется суперовуляцией.
После нее идет пункция — изъятие готовых яйцеклеток из яичников женщины. Делают пункцию в стационаре — обычно под общим наркозом. Это не больно, но немного страшно.
После пункции донору платят деньги. Платят всегда, независимо от количества или качества полученных яйцеклеток. Если клетки оказались плохими, то донор об этом, возможно, никогда и не узнает. Если клетки окажутся отличными, то клиника может позвать его в программу снова и предложить повышенную плату за следующую процедуру. О качестве полученных ооцитов можно узнать у доктора.
Я решила стать донором, чтобы быстро заработать. Нашла объявление во Вконтакте и откликнулась на него.
Другой способ стать донором — зайти на сайт клиники и посмотреть, нужны ли им люди. Многие ищут доноров напрямую
Мне ответила Светлана — сотрудница агентства репродукции. Она искала доноров и курировала их: сводила с клиниками, отвечала на все вопросы и поддерживала. Она рассказала всё о процедуре и предупредила, что стать донором просто так не получится — сначала нужно сделать УЗИ у репродуктолога. Этот специалист определит, годится женщина в доноры или нет.
Донором яйцеклеток может стать здоровая женщина в возрасте 18—35 лет без лишнего веса, вредных привычек и генетических заболеваний, в том числе без сахарного диабета. У потенциального донора ооцитов может не быть собственного ребенка, но репродуктивные клиники охотнее берут именно женщин с детьми, чтобы убедиться в отсутствии у них генетических заболеваний.
Первое обследование у репродуктолога прошло так: не успела я войти в кабинет, как доктор повел меня на специальное кресло — делать УЗИ . Это первая и решающая процедура на пути к донорству яйцеклеток, которая показала, что стать донором я смогу.
Гинеколог-репродуктолог расспросил меня о здоровье: о наследственных и хронических заболеваниях, операциях, аллергии и других нюансах. Записал данные о моей внешности: рост, вес, цвет волос и глаз; форму лица, носа и пальцев; размер одежды и стопы. В общем, составил портрет.
На этом мой первый визит к доктору закончился, и я вся такая с идеальным репродуктивным здоровьем поехала домой. По дороге мне написала Светлана и сообщила, что я подхожу для донорства. Она сказала, что как только врач найдет реципиента, то сразу позовет меня в программу.
Это означало, что меня занесли в базу потенциальных доноров. Оставалось только ждать, пока не появится женщина, которая захочет от меня ребенка.

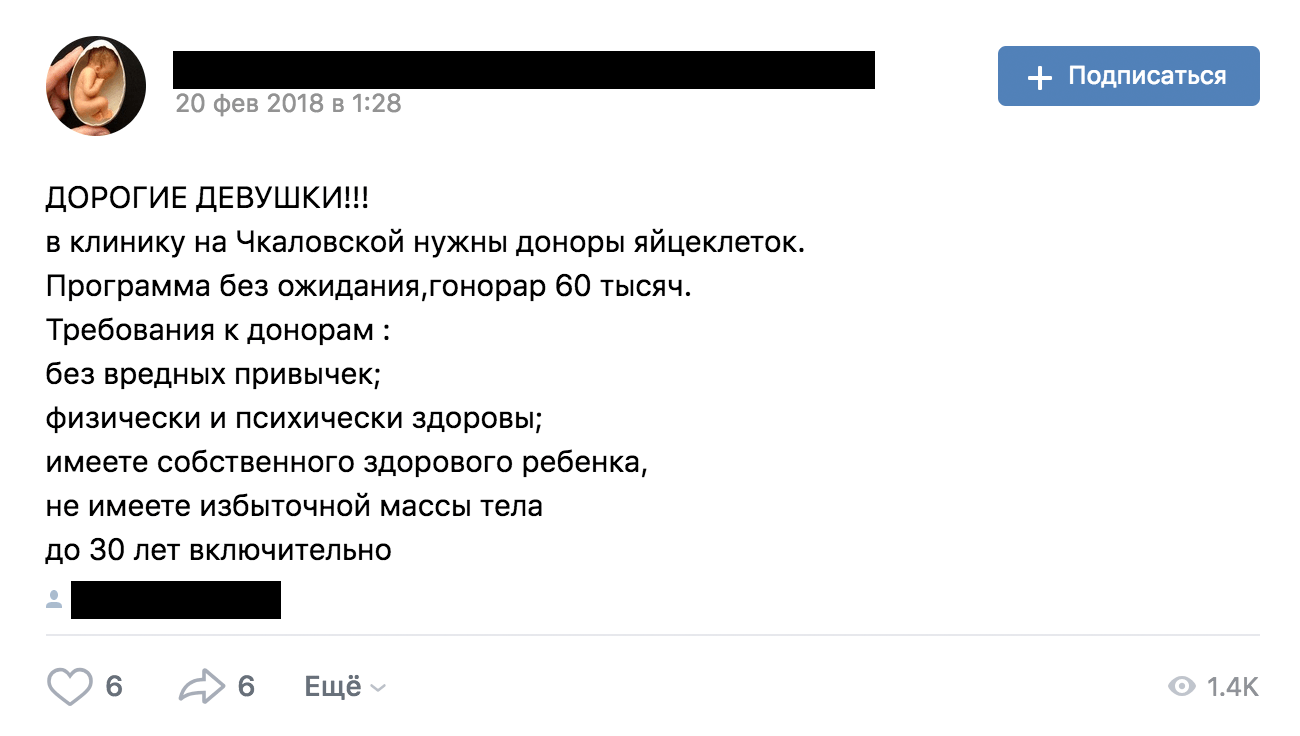
Светлана записала меня к репродуктологу так, чтобы визит выпал на второй день моих месячных. Фолликулярный резерв врач может оценить только на 2—5 день цикла, поэтому УЗИ назначают именно на это время.
В назначенную дату я приехала в клинику, прочитала и подписала стандартный договор на оказание платных медицинских услуг. Мне объяснили, что это формальность, платить за прием не нужно.
Врач спросил, готова ли я прямо сейчас вступить в программу донорства. Это означало, что нужно начинать уколы гормонов сегодня-завтра. Результаты моих анализов были еще не готовы, и я засомневалась, потому что могли быть противопоказания.
Сразу после приема я сдала несколько анализов в клинике. На следующий день результаты частично были готовы, показатели оказались в норме. На свой страх и риск я согласилась вступить в протокол с половиной анализов на руках, потому что была уверена в своем здоровье.
Мы заключили договор об участии в программе — это соглашение между клиникой и мной. Позже я принесла флюорографию и справку от психиатра о том, что я не состою на учете. Обследование заняло два дня, сбор документов — еще один день.
Доктор сказала, что мой цикл и цикл реципиента совпадают, поэтому можно сразу переходить к гормонотерапии, чтобы вызвать суперовуляцию. Это стремительный сценарий. Если бы я отказалась вступать в протокол без результатов всех анализов, то процесс бы затянулся. Тогда я сдала бы все анализы по списку, и мне пришлось бы ждать результатов от 2 до 7 дней в зависимости от режима работы лаборатории. В протокол я вступила бы только в следующем менструальном цикле, то есть где-то через месяц.

В донорстве ооцитов всё решает менструальный цикл — у разных женщин он отличается по времени начала и длительности. Цикл донора обычно подгоняют к циклу реципиента. Это нужно для того, чтобы оплодотворить яйцеклетки донора и вовремя подсадить свежий эмбрион женщине-реципиенту.
Циклы синхронизируют с помощью оральных контрацептивов. Донор начинает принимать их в первые дни своего цикла и пьет до того момента, пока у реципиента не начнется менструация. После отмены контрацептивов месячные начинаются и у донора, циклы синхронизируются.
Я проходила эту процедуру, когда стала донором во второй раз. Доктор бесплатно выдал упаковку таблеток и сказал принимать их с начала менструального цикла. Когда таблетки стали заканчиваться, я взяла у доктора новую пачку. Спустя три таблетки мне позвонил врач и сказал больше их не принимать. Начался менструальный цикл, и на второй его день я поехала в клинику.
После того как циклы донора и реципиента синхронизированы, начинается лечение гормонами. На второй день менструации донору начинают колоть гормоны, чтобы стимулировать суперовуляцию. Я делала инъекции сама в строго определенное время.
Гормонотерапию я переносила хорошо: очень хотелось есть, плакать, веселиться, убивать, смотреть на костер, убивать, наблюдать за течением облаков, читать книжку, нет, не читать, отстань от меня. Иногда я была вялая, и время от времени побаливал живот, но в целом физическое состояние было нормальным. Я бы смогла работать полный день в офисе, но пришлось бы постоянно отпрашиваться на УЗИ .
Через две недели гормонотерапии, когда фолликулы и яйцеклетки подросли, врач назначил день пункции — это процедура по извлечению яйцеклеток из яичников, ее делают прямо в клинике.
источник
Если яйцеклетки в организме женщины не созревают, ее желание стать матерью может быть реализовано с помощью донорства ооцитов. В этом случае донорская яйцеклетка при специальных условиях будет оплодотворена сперматозоидами супруга, после чего эмбриону сначала помогут вырасти в лабораторных условиях, а затем пересадят его в матку будущей матери.
Прежде чем идти в клинику в поисках донора яйцеклеток, будущим родителям следует обсудить между собой определенные моменты. К примеру, желаете ли вы
лично увидеть будущего донора яйцеклетки (либо его фото) или вам достаточно будет описания его внешности (роста, веса, цвета волос и глаз)? Если вы пожелали лично увидеть потенциального донора яйцеклетки — этому никто не будет препятствовать (также как и отказу от встречи с донором яйцеклетки).
Если вы предпочли выбрать анонимного донора яйцеклетки, подумайте трижды. Ведь подобные предложения часто бывают связаны с банком яйцеклеток не самого высокого качества, так как при анонимном донорстве часто проводится стимуляция с небольшими временными промежутками. При выборе не анонимного донора ооцитов вы можете быть уверены, что данные донорские яйцеклетки будут использованы исключительно для вас. Фактически они будут являться вашей собственностью.
- диагностирована преждевременная недостаточность яичников (ПНЯ);
- выявлены патологии яичников;
- определилось недоразвитие яичников или другие генетические проблемы;
- произошло воздействие радиации (других физических или химических факторов) на организм;
- недостаточная активность яичников и яйцеклеток в организме женщины и, как результат — безуспешные попытки ЭКО.
- обнаружены психические отклонения;
- женщина страдает заболеванием, не позволяющим рожать и вынашивать ребенка;
- недоразвитие матки или патологии в ее строении;
- опухоли в зоне яичников;
- воспалительные заболевания половых органов;
- вирусные или инфекционные заболевания;
- онкологические проблемы.
Чтобы супружеская пара была включена в процедуру ЭКО с участием донора ооцитов, необходимо соблюсти определенные условия:
- всем участникам процесса (обоим супругам и донору яйцеклетки) необходимо пройти полное обследование в выбранной клинике;
- должны отсутствовать противопоказания у будущей матери;
- необходимо подписать согласие на лечение бесплодия с использованием в процедуре ЭКО яйцеклеток конкретного донора.
- определение группы крови и резус-фактора;
- анализы крови на гепатиты В и С, на ВИЧ;
- анализы на вирусы токсоплазмоза, герпеса, краснухи;
- анализы на половые инфекции (основные);
- предъявить справку от терапевта о возможности вынашивать ребенка;
- полное обследование врачом-гинекологом с забором мазка на микрофлору и онкологию;
- обследование у врача-психиатра.
Отдельно следует сказать о возрастных требованиях к донору яйцеклетки. По закону донор ооцитов должен «вписываться» в возрастную категорию не моложе 18-ти лет и не старше 32-х лет. Именно этот промежуток в репродуктологии считается идеальным для использования биоматериала. Исследования показывают, что ооциты более молодых доноров качественно выше, да и результаты зачатия при использовании «молодого биоматериала» – более частые. Однако на практике существует масса исключений с точностью до наоборот: к примеру, когда ооциты женщины старше 30-ти показывают гораздо лучшие результаты, чем яйцеклетки молодой девушки. Поскольку эти моменты генетически обусловлены, не стоит ориентироваться на возрастные параметры донора.
- анализы крови на гепатиты В и С, на ВИЧ;
- у гинеколога — забор мазка на микрофлору;
- анализы на половые инфекции (бакпосев от обоих супругов);
- мазок на онкологию;
- УЗИ и обследование молочных желез;
- предъявить справку от терапевта о возможности вынашивать ребенка;
- предъявить справку от иммунолога об уровне иммунитета у будущей матери.
- В первую очередь менструальные циклы будущей матери и донора яйцеклетки синхронизируют с помощью определенных гормонов.
- Затем донору яйцеклетки стимулируют овуляцию (также с использованием медицинских препаратов).
- С использованием гормона прогестерона готовятся внутренние стенки матки будущей матери: это необходимо, чтобы плод успешно прикрепился к эндометрию.
- Проводится забор донорских ооцитов.
- Донорские ооциты оплодотоворяются мужскими сперматозоидами в специальной среде.
- Эмбрион переносят в матку потенциальной матери: это обычно делают на 17-м дне ее менструального цикла. За два дня до подсадки эмбриона женщине назначается прием прогестерона. Чтобы поддерживать беременность, препарат прогестерона необходимо будет применять еще в течение 14 недель.
При выборе донора будущим родителями не стоит задумываться о медицинских требованиях к донору яйцеклетки, поскольку в клинике и так проводятся все необходимые анализы. Скорее супругам следует учесть другие «тонкости». Речь идет не о медицинских параметрах донорства ооцитов, а о последствиях выбора «внешних предпочтений» будущих родителей.
- На резус-фактор и группу крови. Этот параметр может быть связан с медицинскими факторами — к примеру, если у будущей матери отрицательный резус-фактор. В таком случае необходим выбора донора с таким же показателем резуса, чтобы исключить или минимизировать резус-конфликт во время беременности. Желательно (но не обязательно), чтобы группы крови у будущей матери и донора ооцитов совпадали — особенно, если супруги не хотят посвящать ребенка в тайну его происхождения.
- На показатели роста и веса. Если вы желаете, чтобы параметры будущего ребенка не слишком отличались от ваших — желательно не допускать слишком серьезных расхождений в росте будущей матери с донором яйцеклетки. Обращая внимание на параметры веса, не придавайте серьезного значения возможной полноте донора. Вполне вероятно, она является причиной гормонотерапии, которую недавно провели или следствием недавно перенесенной беременности. К тому же с точностью нельзя определить — стройна ли женщина от природы или она всю жизнь сидит на диете и занимается фитнесом.
- На цвет глаз. Точно установить, каким окажется цвет глаз у будущего малыша, невозможно, поскольку на это влияет целый набор генов. Но с наибольшей вероятностью это предположить можно. К примеру, у сероглазых партнеров маловероятно появление кареглазого малыша. Однако исключения из общего правила всегда бывают.
- Уровень интеллекта, способности и таланты. Уровень интеллекта и наличие определенных способностей часто бывают обусловлены генетически. К примеру, за музыкальные способности «отвечают» гены GATA2 и PCDH7, за атлетические способности – ген АСЕ. Если для вас это важно, стоит поинтересоваться не столько наличием вузовского диплома у донора ооцитов, сколько его проявленными способностями и умениями. Об этом можно расспросить донора при личной встрече либо прибегнуть к его тестированию на «профпригодность» или уровень IQ.
- Схожесть с родителями по внешности. Ваш будущий ребенок в любом случае будет иметь определенные черты внешности генетических родителей. Поэтому, если вы желаете, чтобы эта внешность максимально была приближена не только к папиным, но и к маминым параметрам, следует выбрать женщину-донора ооцитов, похожую на будущую мать. Разумеется, не стоит слишком зацикливаться на поисках «идеального» донора ооцитов: лучше расставить приоритеты и сконцентрироваться на том, что для вас действительно важно. Но в любом случае супругам не придется делать этот выбор в одиночку: специалисты выбранной клиники дадут необходимые рекомендации и советы.
врач-репродуктолог, акушер-гинеколог
кандидат медицинских наук
работает в сфере репродуктологии с 1985 года
заведует отделением ЭКО при клинике «Москворечье»
Является Лауреатом премии Государственного Комитета по науке и технике за лечение особо трудных форм бесплодия методом ЭКО. Имеет авторское свидетельство за разработку методики преодоления невынашивания беременности.
член Российской Ассоциации репродукции человека (РАРЧ) и Европейской ассоциации репродукции и эмбриологии (ESHRE)
Под авторством доктора А.П. Лазарева выпущено более 30 научных работ
Как специалист по лечению всех форм бесплодия А.П. Лазарев имеет большую практику ведения всех видов протоколов ЭКО и ИКСИ, донорских программ ЭКО и программ суррогатного материнства
источник

Прежде чем вступить в протокол ЭКО, женщины проходят полноценную диагностику со сдачей целого ряда анализов. По результатам обследования репродуктолог оценивает готовность женского организма к зачатию и вынашиванию беременности. При наличии заболеваний пациентке назначается лечение, прохождение которого увеличивает шансы на успех ЭКО.
К числу наиболее востребованных методик вспомогательных репродуктивных технологий (ВРТ) относят ЭКО с яйцеклетками донора. К данной технологии прибегают при наследственных патологиях, неполноценности собственных яйцеклеток, естественной менопаузе, истощении яичников и т.д.
Донором ооцитов может стать только абсолютно здоровая женщина, у которой есть хотя бы один ребенок. До сдачи биоматериала в банк ооцитов она сдает целый ряд анализов:
- генетическое исследование;
- анализ крови на ТОРЧ-инфекции, сифилис, гепатит, СПИД;
- мазок из уретрального и цервикального канала, а также влагалища на чистоту флоры;
- цитологический анализ мазка из цервикального канала;
- коагулограмма;
- анализ крови (клинический, биохимический).
Чтобы предотвратить возникновение резус-конфликта, при выборе донорского ооцита учитывается резус-фактор и супруга, и донора.

- анализ крови на общие инфекции;
- коагулограмма;
- биохимический анализ крови;
- анализ на иммуноглобулины к гепатиту, сифилису и герпесу;
- анализ на ТОРЧ-инфекции;
- клинический анализ крови;
- общий анализ мочи;
- мазок из уретрального канала для ПЦР-диагностики;
- микроскопическое и цитологическое исследование биоматериала из слизистой половых органов.
Лабораторные исследования позволяют выявить отклонения в функционировании репродуктивных органов и оценить вероятность беспроблемного вынашивания плода. При необходимости пациентка проходит курс терапии, нацеленный на нормализацию работы репродуктивной системы и всего организма.
Донорство спермы используется при низком качестве эякулята партнера и наличии у него генетических заболеваний. Очень часто к процедуре ЭКО с семенной жидкостью донора прибегают незамужние женщины, у которых нет полового партнера. В зависимости от функционального состояния репродуктивной системы пациентки, сперма донора может использоваться для ИКСИ, ЭКО или искусственной инсеминации.

- осмотр терапевта, андролога-уролога и психиатра;
- цитогенетическое исследование;
- генетическое исследование (кариотипирование);
- анализ крови на общие и половые инфекции;
- исследование мазка из уретрального канала на уреаплазмоз, хламидиоз, цитомегаловирусную инфекцию, гонорею, герпес.
Помимо этого доноры проходят MAP-тест и сдают спермограмму. В случае необходимости им назначают дополнительные анализы – расширенная спермограмма, биохимия эякулята, посев спермы и т.д.

- биохимический анализ крови;
- анализ на инфекции;
- гемостазиограмму;
- клинический анализ крови;
- исследование мазка на чистоту флоры и т.д.
При выявлении нарушений в работе репродуктивных органов или эндокринной системы, могут назначаться дополнительные анализы:
- анализ крови на гормоны (половые, вилочковой железы и надпочечников);
- онкомаркеры;
- генетический анализ крови;
- иммунологическое исследование;
- аллергические панели;
- гистологическое исследование эндометрия.
С помощью перечисленных анализов удается выявить заболевания, которые могут стать причиной самопроизвольного аборта, патологического развития плода или преждевременных родов. Их выявление и лечение повышает шансы на успешное зачатие и благополучное течение гестации.

- анализ кариотипа – цитогенетическое исследование, с помощью которого можно обнаружить структурные изменения в хромосомном наборе;
- медико-генетическая диагностика – методика, позволяющая выявить нарушения в структуре ДНК.
Специальные анализы позволяют спрогнозировать вероятность развития у ребенка синдрома Дауна, муковисцидоза, транслокации хромосом, нейросенсорной тугоухости, гемофилии и т.д.
Перед процедурой ЭКО женщины должны сдать определенное количество анализов, с помощью которых репродуктологи оценивают степень подготовленности организма к беременности. В случае использования донорской спермы или ооцитов перечень обязательных обследований не меняется. При выявлении заболеваний и нарушений в работе репродуктивных органов может понадобиться сдача дополнительных анализов. Женщины в возрасте после 35 лет обязательно проходят медико-генетическую диагностику.
источник
ЭКО с донорскими яйцеклетками репродуктологи «Линии жизни» назначают тем пациенткам, у которых нарушен процесс созревания собственных ооцитов или они вовсе отсутствуют. А также, когда есть риск передачи тяжелого заболевания от мамы малышу. Решиться на такую программу женщинам непросто, но в большинстве случаев мечта выносить и родить ребенка побеждает. Мы же с особой тщательностью относимся к подбору доноров. Результативность ЭКО с донорскими ооцитами выше, чем у других программ. И за качество биоматериала и здоровье наших доноров мы берем на себя полную ответственность.
Использование в репродуктивных программах донорского биоматериала регулируется Приказом Минздрава России от 30.08.2012 N 107н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению». Согласно этому документу, кандидаты в доноры должны пройти обширное медицинское обследование. Но исследование на носительство ряда распространенных генетических и хромосомных аномалий в списке отсутствует. Поэтому наши доноры помимо обязательных анализов и консультаций проходят дополнительные исследования на:
Недавние исследования показали, что в генотипе каждого из нас скрывается от 5 до 10 опасных генных мутаций. При этом мы не испытываем никаких проявлений заболевания, то есть, по сути, здоровы. Однако когда встречаются два бессимптомных носителя одинаковых повреждений в генах, в одном из четырех случаев у них рождается больной ребенок. Это распространяется и на донорский материал. Допустим, в генотипе супруга пациентки, вступающей в программу с донорскими яйцеклетками, скрыты какие-то мутации. И вот, по стечению обстоятельств, пара выбирает донора с такими же генетическими поломками. Вероятность появления на свет больного малыша и в такой ситуации составляет 25%.
В наш генетический тест для доноров ооцитов включено 46 мутаций в разных генах, каждая из которых способна привести к заболеванию, вызывающему инвалидность или даже летальный исход в детском возрасте. Набор генных повреждений для тестирования подбирался на основе частоты носительства среди жителей России. Генетическое исследование кандидатов в доноры проводится за счет Центра репродукции «Линия жизни».
- муковисцидоз;
- болезнь Гирке;
- ахондрогенез;
- метахроматическая лейкодистрофия;
- синдром Смита-Лемли-Опица;
- семейная дизавтономия;
- тромботическая тромбоцитопеническая пурпура;
- хондроэктодермальная дисплазия;
- синдром Миллера;
- буллезный эпидермолиз;
- синдром хромосомных поломок Ниймеген;
- неонатальная лейкодистрофия, синдром Целлвёгера, инфантильная болезнь Рефсума;
- врожденные нарушения гликозилирования тип 1а;
- хондродисплазия точечная, ризомелический тип;
- мукопилисахаридоз;
- остеохондродисплазии;
- гликогеноз 1а типа;
- дефицит альфа 1 антитрипсина;
- поликистоз почек рецессивный;
- болезнь Тея Сакса;
- нейрональный цероидный липофусциноз 1 типа;
- недостаточность митохондриального трифункционального белка;
- синдром Аарскога-Скота.
Потенциальные угрозы благополучному оплодотворению, вынашиванию и здоровью будущего малыша могут скрываться и в кариотипе отца, матери, а в случае ЭКО с донорской яйцеклеткой — донора ооцитов. Кариотип — набор хромосом, присущий каждому организму и определяющий его особенности. У человека он состоит из 46 хромосом. 44 хромосомы (22 пары) — аутосомы, они отвечают за передачу наследственных признаков: цвета волос, роста, телосложения и так далее. 23-я пара — хромосомы, определяющие пол.
Кариотипирование позволяет специалистам обнаружить сбои в хромосомном наборе, форме хромосом, выявить дефекты отдельных генов. Обнаружить поломки очень важно — они способны привести к рождению детей с синдромом Дауна, Патау, Эдвардса, «кошачьего крика», других заболеваний, связанных с изменениями кариотипа. Сопоставив кариотип донора и будущего отца, мы можем обнаружить несоответствия, способные помешать оплодотворению, имплантации эмбриона и нормальному течению беременности. Исследование кариотипа проводится методом цитогенетического анализа крови и тоже за счет клиники.
Использование в программах ЭКО яйцеклеток доноров, прошедших дополнительное генетическое тестирование и исследование кариотипа, повышает шансы на благополучную беременность и рождение здорового малыша.
источник
Бесплодных женщин становится больше с каждым годом. Одним пациенткам удается зачать малыша с помощью современной медицины. А другие вынуждены использовать донорство яйцеклетки. Спрос на «чужие» ооциты постоянно растет и рождает предложение. Женщина, став донором, не только помогает бесплодной паре познать радость рождения детей, но и получает денежное вознаграждение. Для некоторых девушек весомая сумма гонорара становится основной причиной, из-за которой они решаются отдать свои яйцеклетки.
Донорством называется процесс, при котором один человек передает другому «частицу» себя с целью улучшить состояние здоровья. Женщина, отдавая свои яйцеклетки, оказывает посильную помощь бездетной паре. Реципиент нуждается в такой услуге по разным причинам: отсутствие яичников, снижение овариального резерва, наступление менопаузы или высокая вероятность передачи генетических заболеваний потомству.

Перед тем, как у женщины будут взяты донорские ооциты (это научное название яйцеклетки), ей придется пройти множество исследований. Если результаты будут удовлетворительными, то назначается гормональная коррекция, позволяющая созреть не одному, а нескольким фолликулам. Процесс выращивания яйцеклеток длительный, он завершается пункцией — сбором генетического материала.
Донором ооцитов можно стать далеко не каждой женщине, которая хотела бы заработать или помочь бездетной паре. Даже если реципиент является родственником, в проведении процедуры может быть отказано. Основные требования к донору яйцеклетки:
- эта женщина должна иметь собственных детей, у которых нет врожденных заболеваний;
- возраст должен укладываться в диапазон 20-35 лет, так как в более старшем возрасте качество генетического материала ухудшается;
- отсутствие врожденных заболеваний, которые могут передаться по наследству;
- телосложение донора должно быть средним (избыточная или недостаточная масса тела может быть признаком скрытых заболеваний);
- без гинекологических заболеваний в анамнезе, которые лечились хирургическим путем;
- отсутствие болезней молочной железы;
- отрицательные пробы на инфекционные и аутоиммунные патологии.
Если у женщины нет детей, то она не имеет права сдать яйцеклетку на донорство. Однако в этом случае пациентка может сдать ооциты для хранения в криобанке, чтобы позже использовать их для себя. Перед процедурой надо обследоваться и подписать договор с генным банком.
Медицинское обследование, которое проводится перед началом стимуляции, обязательно для всех доноров. Риск того, что вместе с ооцитом будут переданы какие-либо заболевания, достаточно высок. Поэтому женщин, желающих отдать яйцеклетку, проверяют досконально. Обследование и подготовку донор не оплачивает. Перечень необходимых манипуляций:
- консультация узких специалистов (психолога, нарколога, генетика, терапевта);
- определение резуса и группы крови;
- лабораторно-генетическая диагностика для исключения наследственных заболеваний;
- флюорография;
- электрокардиограмма;
- УЗИ молочных желез, малого таза, сердца, почек и щитовидной железы;
- исследование гормонального фона;
- мазок из влагалища на инфекции, цитологию и флору;
- анализ на ВИЧ, сифилис, гепатиты и антитела к инфекциям;
- развернутый анализ крови (биохимия, сахар, коагулограмма, общий);
- анализ мочи.
Доноры проходят полное обследование, а потом отправляются к репродуктологу. На момент сдачи генетического материала женщина не должна иметь вредных привычек. Необходимо быть готовой к тому, что придется предоставить о себе полную информацию, а также приложить к анкете фото, снятое не более полугода назад. На основании внешности составляется описание фенотипа, по которому в дальнейшем реципиент делает свой выбор.
На кого будет похож ребенок после ЭКО с донорской ЯК , ч итайте в подробной статье .
Перечень медикаментов, которые будут корректировать работу яичников донора, выбирается в соответствии с методом и временем пересаживания клеток:
- короткий протокол с меньшим перечнем лекарственных средств проводится, если клетки предполагается витрифицировать (то есть заморозить) после пункции;
- длинный протокол будет выбран, если реципиент желает пересадить свежие ооциты, которые предварительно не были заморожены.

При использовании не витрифицированных клеток стимуляция гормонами проводится так, чтобы синхронизировать циклы донора и реципиента. Добиться этого бывает непросто. Всегда есть вероятность того, что организм отреагирует на препарат не так, как ожидали репродуктологи.
Для женщины, отдающей свои клетки и не заинтересованной в дельнейшем результате ЭКО, нет особой разницы, каким способом будет проведена стимуляция.
Донорство ооцитов является сложной процедурой и выполняется в несколько этапов:
- составление плана – на этом этапе женщина обследуется репродуктологом с целью выбора протокола и перечня препаратов;
- стимуляция – пациентке назначается прием препаратов, которые позволяют созреть не одному, а нескольким фолликулам (в длинном протоколе можно получить до 20 клеток);
- подготовка к пункции – в течение всего времени репродуктолог следит за состоянием яичников и при необходимости регулирует их работу, а когда фолликулы достигают размера 18-20 мм, назначается укол ХГЧ (эта манипуляция позволяет яйцеклеткам дозреть);
- пункция фолликулов – выполняется под внутривенным наркозом в течение 20 минут и предполагает прокол стенки влагалища с последующим сбором ооцитов из половых желез.
После получения нескольких яйцеклеток проводится оценка их качества. На этом этапе все манипуляции для донора завершаются, и женщина может получить свое вознаграждение. Дальнейшая судьба клеток определяется видом протокола: культивирование с оплодотворением выполняют сразу или это происходит после хранения ооцитов в криобанке.
Донорство яйцеклеток считается рискованной процедурой, так как многие женщины полагают, что в дальнейшем их биологические дети захотят с ними встретиться. На самом деле это невозможно. Все данные о пациентке, сдающей клетки, являются врачебной тайной и ни при каких условиях не оглашаются реципиенту. Точно так же донор не знает ничего о той женщине, которой отдает ооциты.
В процессе гормональной терапии всегда остается риск развития осложнения:
- побочные эффекты от препаратов или анестезии (аллергия, диспепсические расстройства, ухудшение работы печени и почек);
- гиперстимуляция яичников (когда половые железы чрезмерно увеличиваются). Такое осложнение требует лечения в стационаре;
- психологическое состояние донора может быть нестабильным, нередко у женщины начинается депрессия;
- кровотечение и травмы органов малого таза могут случиться в процессе пункции, но это бывает крайне редко.
Когда женщина вступает в программу, последствия для донора всегда оговариваются на первом этапе. В процессе стимуляции подбираются индивидуальные дозы гормонов, чтобы минимизировать риск осложнений.

Понятия «вредно — не вредно» нет. Есть смысл – зачем женщина становится донором ооцитов (яйцеклеток)?
Первая цель – материальная заинтересованность;
Вторая цель – помощь сестре, подруге, другим женщинам, пациенткам с бесплодием и т.д.
Учитывая серьезную гормональную нагрузку, это не полезно точно, но при хорошем резерве фолликулов в яичниках две-три стимуляции вреда здоровью не принесут, в любом случае все ситуации оцениваются индивидуально.
Риски – аллергическая реакция, гиперстимуляция, хирургическая травма при пункции и кровотечения, снижение овариального резерва в будущем.

Законодательством США установлено ограничение, что донором можно стать не больше шести раз. Это правило связано с тем, что частая стимуляция суперовуляции может привести к преждевременному истощению яичников или другим необратимым последствиям.
Природой не предусмотрено, чтобы женщина воспроизводила более 1-2 яйцеклеток за цикл. Поэтому донорство – это неестественная процедура, заставляющая организм работать на износ. Как часто пациентка сможет отдавать свои клетки, станет ясно только после того, как пройдет первый цикл донорства.
Стоимость процедуры вариабельна для разных регионов страны. При этом в России донорство яйцеклеток оценивается ниже, чем за рубежом. Выплату женщина получает не сразу. Часть вознаграждения вручается после пункции, а вторая – после обследования через несколько недель. Такое условие позволяет контролировать состояние здоровья донора и предотвратить неблагоприятные последствия.
Обычно за донорство яйцеклеток платят 55-90 тысяч рублей. Немаловажную роль играют образование, интеллект, фенотип женщины. Чем лучше она образована, чем более привлекательной внешностью обладает, тем выше «цена» ее яйцеклетки.
источник
Центр репродукции и клинической эмбриологии Поколение Некст приглашает стать донором яйцеклетки и получить высокое денежное вознаграждение.
Основные требования к кандидатам:
- Возраст от 18 до 35 лет,
- Физическое и психическое здоровье,
- Приятная внешность, отсутствие ярко выраженных фенотипических проявлений
- Нормального телосложения, отсутствие избыточного веса – индекс массы тела от 17 до 25 (ИМТ = Вес (кг) / рост (м2),
- Отсутствие вредных привычек ( курение, в том числе),
- Не страдающих гинекологическими и какими-либо другими заболеваниями
- Отсутствие грудного вскармливания не менее 6 месяцев.
ЕСЛИ ВЫ ХОТИТЕ СТАТЬ ДОНОРОМ ЯЙЦЕКЛЕТОК, ЗАПОЛНИТЕ АНКЕТУ или запишитесь на первичный прием по телефону +7 916 169-02-21
Преимущества участия у нас:
7 шагов донора яйцеклеток:
Больше информации о донорстве яйцеклеток
Обследование для доноров ооцитов ( яйцеклеток) в нашем Центре абсолютно БЕСПЛАТНО и занимает ориентировочно 3-6 недель. 7 шагов донора яйцеклеток:
1. После получения вашей анкеты, сотрудник нашего Центра свяжется с вами и согласует удобное время для первичного приема.
2. На первичном приеме врач-репродуктолог проведет гинекологический осмотр, сделает УЗИ малого таза и примет решение о возможности участия в программе. Если врач одобряет Вас в качестве кандидата в доноры яйцеклеток, то для прохождения дальнейшего обследования от Вас потребуется флюорография ( срок годности 1 год ) и справки из психоневрологического и наркологического диспансеров ( срок годности 1 год), для получения данных справок на руки кандидату может быть выдан соответствующий запрос в нашем Центре.
3. Заключается официальный Договор между нашим Центром и потенциальным донором яйцеклеток.
4. Далее необходимо будет сдать анализы и пройти обследование в нашем Центре, которое проводится в соответствии с Приказаом МЗ РФ № 107н от 30 августа 2012 г.
Список обследований донора ооцитов ( яйцеклеток):
- определение группы крови и резус-фактора;
- осмотр терапевта и заключение о состоянии здоровья и отсутствии противопоказаний к оперативному вмешательству (действительно 1 год);
- медико-генетическое обследование — клинико-генеалогическое исследование, кариотипирование;
- общий анализ мочи (перед каждой попыткой индукции суперовуляции);
- ЭКГ (действительно 1 год);
- клинический и биохимический анализы крови, а также анализ крови на свертываемость перед каждой попыткой индукции суперовуляции;
- анализ крови на сифилис, ВИЧ, гепатиты В и С (действителен 3 месяца);
- мазки на флору из уретры и цервикального канала и степень чистоты влагалища (перед каждой попыткой индукции суперовуляции);
- обследование на инфекции: гонорею, хламидиоз, генитальный герпес, уреаплазмоз, микоплазмоз, цитомегалию (действительно 6 месяцев);
- цитологическое исследование мазков с шейки матки,
- осмотр и маммолога и заключение
- осмотр и заключение психиатра* (действительно 1 год)
- осмотр и заключение нарколога* (действительно 1 год)
- флюорография* (действительно 1 год)
* Необходимо сделать самостоятельно , для получения данных справок на руки кандидату может быть выдан соответствующий запрос из нашего Центра.
5. После прохождения обследования и получения удовлетворительных результатов врач-репродуктолог назначит день приема, подходящий для начала стимуляции. Стимуляция необходима для роста нескольких фолликулов (яйцеклеток) и проходит она при помощи гормональных препаратов, которые вводятся в виде подкожных инъекций ( добавить видео, картинку). Этот период занимает от 10 до 18 дней и требует посещения врача для проведения ультразвукового контроля роста фолликулов от 3 до 5 раз ,
6. Пункция фолликулов и забор выращенных яйцеклеток проводится амбулаторно, госпитализация не требуется. Сам процесс занимает не более 10-15 минут под внутривенным обезболиванием и выполняется через влагалище при помощи специальной иглы, которая проходит через стенку влагалища в яичник, под ультразвуковым контролем. Процесс безболезненный так как проходит по воздействием кратковременного наркоза (седация), который не оказывает на организм никаких побочных действий и приравнивается к глубокому сну.
7. Вознаграждение донор получает в день пункции, в полном объеме.
Заполнить анкету донора яйцеклеток или записаться на первичный прием по телефону +7 916 169-02-21
На этом заканчивается одна программа донорства, но не заканчиваются взаимоотношения с Центром! Мы заботимся о наших донорах и при необходимости, мы готовы оказать всю необходимую помощь , при возникновении осложнений связанных с прохождением программы. Последствия в большинстве случаев отсутствуют и 99% программ у нас проходят , без каких либо последствий.
Типичными страхами, которые терзают женщин, желающих поделиться ооцитами, являются:
- Осложнения гормональной стимуляции. Наибольшие опасения вызывает процесс стимуляции овуляции. Потому что высокие дозы гормонов часто вызывают побочные эффекты. Но в действительности бояться женщине нечего. Даже если она ощутит некоторые изменения в своем состоянии (боль в нижней части живота, головная боль, вялость, изменение настроения), то эти явления будут временными. Они исчезнут после отмены препаратов.
- Синдром гиперстимуляции яичников. Многие женщины знают, что под действием гормонов может развиться синдром гиперстимуляции яичников. Но донорам бояться его вряд ли стоит. Во-первых, он чаще развивается у женщин с гинекологическими заболеваниями, а таких в доноры не берут. Во-вторых, 99% случаев этого осложнения протекают в легкой или среднетяжелой форме, которые даже не требуют госпитализации. Синдром гиперстимуляции проявляется дискомфортом в животе, но не угрожает жизни.
- Увеличение массы тела. Многие женщины боятся растолстеть на гормонах. Но эти страхи нелепы. Даже если гормоны действительно влияют на метаболизм, стимуляция длится всего 2 недели. За это время вы можете набрать 200-300 г жира, избавиться от которых будет совсем нетрудно.
- Снижение овариального запаса. Известно, что женщина рождается с определенным запасом яйцеклеток, который никогда не пополняется. Они только расходуются, и со временем заканчиваются. Останутся ли у донора яйцеклетки, чтобы в будущем зачать собственного ребенка? Пусть на этот вопрос ответят цифры. На момент полового созревания у женщины в яичниках находится в среднем 300 тысяч яйцеклеток. В центр репродукции вы собираетесь сдать 10-15 ооцитов. Как видим, это малая доля из тех резервов, которыми вы располагаете.
Таким образом, реальные негативные последствия для донора яйцеклетки маловероятны. Вы можете принять участие в программе донорства, не опасаясь рисков для здоровья. Все побочные эффекты встречаются нечасто и полностью обратимы. В любом случае донор после аспирации пребывает под наблюдением врача. Если возникают какие-то проблемы, женщина сразу же получает медицинскую помощь.
Донорство яйцеклеток в Центр репродукции и клинической эмбриологии Поколение Некст безопасная процедура. Какие-либо последствия донорства яйцеклетки для донора исключены. Процедура забора ооцитов не влияет на возможность женщины иметь детей. Помощи доноров уже сейчас ждут многие реципиенты, не стоит откладывать добрые дела на потом!
Заполнить анкету донора яйцеклеток или записаться на первичный прием по телефону +7 916 169-02-21
источник
Если Вы выразили желание стать донором и помочь бесплодным женщинам, чьи надежды на желанную беременность осуществимы только с помощью донорских яйцеклеток, то эта информация для Вас.
Многие женщины не знают о существовании такого способа помочь бесплодным женщинам и заработать деньги, как донорство ооцитов.
В этом разделе мы познакомим Вас с процессом донорства яйцеклеток, этапами отбора и проверки потенциальных доноров и реципиентов (женщин, которым пересаживают яйцеклетку), размером вознаграждения и возможными побочными эффектами данной процедуры.
Есть множество причин, по которым некоторые женщины не могут самостоятельно забеременеть. Это врожденное отсутствие яичников, их удаление путем хирургических операций, ранняя менопауза. Однако такая женщина может выносить беременность, если ей будет пересажена донорская яйцеклетка. Кроме того, некоторые женщины являются носителями серьезных генетических заболеваний, которые могут передаваться их детям. С получением «здоровой» яйцеклетки риск передачи этих заболеваний исчезает. К третьей категории женщин, которым необходимы донорские яйцеклетки, относятся бесплодные женщины с яйцеклетками плохого качества. Это большей частью женщины в возрасте старше 40 лет, которые уже близки к менопаузе. Шансы забеременеть и родить здорового ребенка у таких женщин возрастают до 70%, если им пересаживают здоровую яйцеклетку молодой женщины.
Женщина в возрасте 20-30 лет, желающая помочь бесплодным парам путем участия в программе донорства яйцеклеток. Донор должна быть нормального телосложения (без избыточного веса), иметь собственных здоровых детей, не курить, не страдать гинекологическими и другими заболеваниями. Донор проходит полное обследование на наличие таких заболеваний, как ВИЧ, сифилис, гепатит В и С, гонорея, хламидиоз, микоплазмоз, уреаплазмоз, цитомегаловирус, генитальный герпес. Кроме того, донор обследуется терапевтом и проходит собеседование с психологом.
Если Вы изъявили желание стать донором яйцеклеток (ооцитов), то Вы можете оставить краткую информацию о себе здесь.
С Вами обязательно свяжется наш специалист, который ответит на все интересующие Вас вопросы, организует проведение обследования и подготовку к программе донорства яйцеклеток.
Во время первого приема врач обсудит с Вами состояние вашего здоровья, проведет осмотр и УЗИ для оценки общего состояния здоровья и состояния ваших яичников. Вы сдадите кровь и мазок для последующих анализов. После получения результатов обследования Вы встретитесь с психологом, который проведет психологический анализ и обсудит с Вами психологические аспекты донорства. Все врачебные консультации и обследования для донора проводятся бесплатно!
Кроме того, донор заполняет специальную форму и представляет свою недавнюю фотографию. Эти данные хранятся в строгой конфиденциальности. Фото позволяет подбирать наиболее подходящих по внешним признакам потенциальных доноров и реципиентов.
После того, как Вас выбрала какая-либо семейная пара, Ваши лечебные процедуры синхронизируются с процедурами женщины-реципиента. Вам могут назначить противозачаточные таблетки в течение 1 месяца перед началом лечебного процесса. Следующее лекарство, которое Вы будете принимать – Диферелин.
Его действие направлено на временное снижение выработки организмом гормонов ФСГ (фолликулостимулирующий гормон) и ЛГ (лютеинизирующий гормон), т.е. веществ, вырабатываемых гипофизом, – железой, расположенной в основании головного мозга и влияющей на яичники. Назначение этого препарата позволяет врачу лучше осуществлять контроль созревания яйцеклеток. Препарат вводится ежедневно путем подкожной инъекции с помощью очень тонкой иглы (такой же, как инсулиновая игла для диабетиков). Через 7-10 дней после начала введения препарата вам сделают УЗИ для проверки готовности ваших яичников к следующему этапу программы. В тот же день вам назначат следующий препарат – Гонадотропин (Меногон, Менопур, Гонал-Ф или Пурегон).
В естественном менструальном цикле ежемесячно после начала менструации начинает расти несколько яйцеклеток, но только одна яйцеклетка продолжает свое развитие до полной зрелости и овуляции. Оставшиеся яйцеклетки, которые начали развиваться, прекращают развитие и рассасываются в яичниках. Применяя гонадотропины, мы можем «спасти» эти яйцеклетки и вынудить их завершить свой процесс созревания. Это позволяет собрать более чем одну зрелую яйцеклетку для оплодотворения в лаборатории.
Яйцеклетка развивается внутри фолликула – наполненного жидкостью пузырька. Фолликул растет по мере созревания яйцеклеток. Мы имеем возможность определить, как быстро развиваются ваши яйцеклетки в ответ на гонадотропины, проводя УЗИ для определения размера растущих фолликулов. Гонадотропины вводятся путем подкожной инъекции, как и Диферелин, или внутримышечной инъекции (в область мышцы бедра). Вы будете вводить гонадотропины один раз в день, продолжая при этом инъекции Диферелина. Инъекции гонадотропинов надо делать ежедневно в течение 4-х дней, а на 5-й день прийти в клинику для повторного УЗИ. Вам может понадобиться 1-2 УЗИ в течение 8-10 дней, чтобы определить наилучший день для сбора яйцеклеток. В один из дней проведения УЗИ Вам будет нужно получить консультацию анестезиолога. На этой консультации лично для Вас будут подобраны метод обезболивания и подготовка к предполагаемому наркозу.
После того, как результаты УЗИ покажут, что яйцеклетки созрели, Вам необходимо будет сделать последний укол – препарат Прегнил. Это внутримышечная инъекция в мышцу бедра. Прегнил дает сигнал яйцеклеткам к окончательному созреванию для того, чтобы их можно было оплодотворить в лаборатории. Если не ввести этот препарат, не произойдет нормального оплодотворения яйцеклеток. Врач попросит Вас сделать инъекцию Прегнила в строго определенное время (например, в 11 часов вечера), с той целью, чтобы сбор яйцеклеток произвести ровно через 35 часов после введения этого препарата.
Процедура сбора яйцеклеток занимает около 10 минут и проводится в манипуляционной комнате. Вам следует прийти за 1 час до начала процедуры. После полуночи нельзя пить и принимать пищу.
Как говорилось выше, яйцеклетки созревают внутри наполненных жидкостью пузырьков (кист), называемых фолликулами. Яйцеклетки извлекаются из фолликулов яичника при помощи тонкой иглы, вводимой через стенку влагалища под контролем УЗИ. Игла имеет немного больший диаметр, чем игла для сбора крови из вены. Мы стараемся извлечь яйцеклетки из каждого крупного фолликула в обоих яичниках. Обычно нам удается собрать 10-20 яйцеклеток.
Непосредственно перед процедурой сбора яйцеклеток анестезиолог сделает вам внутривенную анестезию. Процедура будет проходить под полным обезболиванием, поэтому Вы не будете испытывать болевого дискомфорта.
После окончания процедуры Вы должны будете отдохнуть в палате 1-2 часа. Затем Вы будете свободны и можете пойти домой после оплаты Ваших услуг. Поскольку у Вас была анестезия, лучше, чтобы кто-нибудь проводил Вас домой. Вам не следует садиться за руль до следующего дня. К работе можно вернуться на следующий день. Сексуальные отношения можно возобновить после следующей менструации. С начала следующего менструального цикла можно возобновить прием противозачаточных таблеток.
Вы получаете материальную компенсацию за участие в программе донорства яйцеклеток, о чем с Вами заключается договор перед началом программы. За каждый цикл донорства Вам выплачивают денежное вознаграждение. Выплата производится двумя частями: первая часть выплачивается сразу после пункции, вторая при посещении врача после очередной менструации с целью оценки состояния яичников и получения рекомендаций.
У 12-летней девочки в яичниках находится около 300 000 яйцеклеток. За детородные годы в процессе овуляции яичниками расходуется менее 500 из них. Оставшиеся 299 500 яйцеклеток подвергаются процессу под названием «атрезия», при котором они рассасываются в яичниках между периодом наступления половой зрелости и менопаузой. В связи с присутствием большого количества этих «запасных» яйцеклеток, нет оснований полагать, что прием лекарств во время донорского процесса, или само по себе донорство яйцеклеток может уменьшить запасы яйцеклеток в такой степени, чтобы привести к ранней менопаузе.
Небольшой процент (менее 10%) женщин, принимающих Диферелин и гонадотропины, обнаруживает такие временные побочные эффекты, как головная боль, отеки и частые перепады настроения. Они исчезают с окончанием приема лекарств. Лечебный процесс является большим стрессом для наших бесплодных пациентов из-за их огромного желания забеременеть, и стресс усиливает эти симптомы. Поскольку Вы не проходите через такой же сильный стресс во время приема лекарств, Вы менее подвержены любым из этих побочных эффектов.
Процесс сбора яйцеклеток связан с очень незначительным риском кровотечений и инфекций. Во время извлечения яйцеклеток кровопотеря составляет не более одной чайной ложки. Риск повреждения брюшных органов иглой для сбора яйцеклеток минимален. Для защиты от инфекций во время процедуры назначаются антибиотики. Вероятность кровотечения или возникновения инфекции чрезвычайно мала, намного меньше, чем 1:1000.
У некоторых женщин после последней инъекции Прегнила несколько дней наблюдается незначительное вздутие живота и покалывание в области яичников. Это называется синдромом гиперстимуляции яичников. Доктора внимательно проследят за Вашей реакцией на лекарственные препараты по результатам УЗИ и примут все необходимые меры, чтобы снизить вероятность возникновения этих осложнений. Вздутие живота обычно полностью проходит в течение 10 дней после сбора яйцеклеток. В очень редких случаях (менее 1%) пациент может быть госпитализирован для обследования. В этом случае не надо принимать самостоятельных решений, Ваш доктор поможет Вам с госпитализацией в специализированную клинику, где Вам будет оказана помощь на самом высоком профессиональном уровне.
Для того, чтобы определить, вернулись ли яичники к своему нормальному состоянию, нужно обязательно посетить врача для контрольного УЗИ и получения необходимых рекомендаций.
В России не существует методических рекомендаций Минздрава по этому вопросу, поскольку донорство яйцеклеток не имеет долгосрочных побочных эффектов. В нашей практике мы следуем рекомендациям Американского Общества Репродуктивной Медицины, где указано, что донор может сдавать свои яйцеклетки до шести раз.
Теоретически яйцеклетки можно сдавать каждый менструальный цикл (каждый месяц), но мы делаем как минимум двухмесячный перерыв между циклами донорства, чтобы дать отдых яичникам донора.
Вся информация о донорских программах сугубо конфиденциальна. Супружеская пара, получающая Ваши яйцеклетки, подписывает заявление о том, что они обязуются не устанавливать личность донора яйцеклеток и понимают, что дальнейшие связи их, или их детей, с Вами невозможны. Они не будут знать Ваше имя. Но им будет дана общая информация относительно Вашего веса, роста, внешности, национальной принадлежности и истории болезней в семье.
Надеемся, что эта информацией помогла Вам лучше понять ответственность, связанную с процессом донорства яйцеклеток, и всю процедуру, которую нужно при этом пройти. Ваше донорство станет бесценным подарком тем бесплодным парам, для кого единственный шанс забеременеть – это забеременеть с помощью добровольного участия таких женщин, как Вы.
Если Вы изъявили желание стать донором яйцеклеток (ооцитов), то Вы можете оставить краткую информацию о себе здесь.
С Вами обязательно свяжется специалист, который ответит на все интересующие Вас вопросы, организует проведение обследования и подготовку к программе донорства яйцеклеток.
источник


