Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диагностика туляремии основана на клинических, эпидемиологических и лабораторных данных.
В общем анализе крови в начальном периоде обнаруживают нормоцитоз или небольшой лейкоцитоз, увеличение СОЭ. Периоду разгара болезни свойственна лейкопения с лимфо- или моноцитозом. Нейтрофильный лейкоцитоз отмечают только при нагноении бубонов.
Специфическая диагностика туляремии основана на применении серологических и аллергических тестов, бактериологического исследования и биологических проб. Основные серологические методы — РА и РПГА с диагностическим титром 1:100 и выше (стандарт диагностики). Диагностическая ценность РПГА выше, так как антитела в титре 1:100 обнаруживают рано, уже к концу первой недели (в РА — с 10-15-го дня). Для диагностики острого заболевания и определения поствакцинальных титров исследование проводят в динамике через неделю. Если при повторном исследовании антитела не обнаружены или их титр не изменён, то кровь больного спустя неделю после второго обследования исследуют в третий раз. Нарастание титра антител в 2-4 раза в РА и РПГА подтверждает диагноз туляремии. Отсутствие роста указывает на анамнестический характер реакции. Разработаны и другие серологические методы диагностики туляремии: РПГА, ИФА. ИФА на твердофазном носителе положителен с 6-10-х суток заболевания (диагностический титр 1:400); по чувствительности он в 10-20 раз превышает другие методы серодиагностики.
Диагностика туляремии может быть проведена с использованием кожной аллергической пробы, которая отличается строгой специфичностью. Её относят к ранним диагностическим методам, так как она становится положительной уже с 3-5-го дня болезни. Тулярин вводят внутрикожно или накожно (в строгом соответствии с применяемой инструкцией) в среднюю треть ладонной поверхности предплечья. Результат учитывают через 24.48 и 72 ч. Пробу считают положительной при диаметре инфильтрата и гиперемии не менее 0,5 см. Одну лишь гиперемию, исчезающую через 24 ч, расценивают как отрицательный результат. Проба с тулярином не позволяет отличать свежие случаи заболевания от анамнестических и прививочных реакций. Когда имеются противопоказания к применению кожной пробы (повышенная сенсибилизация), прибегают к методу аллергодиагностики in vitro — реакции лейкоцитолиза.
Вспомогательную роль играют бактериологические методы и биологическая проба, проведение которых возможно только в специально оснащённых лабораториях, имеющих разрешение на работу с возбудителем туляремии.
ПЦР, с помощью которой можно обнаружить специфическую ДНК в различных биологических субстратах, положительна в начальном лихорадочном периоде заболевания, поэтому её считают ценным методом ранней диагностики туляремии.

источник
Лабораторная диагностика туляремии осуществляется в соответствии с методическими указаниями «Эпидемиологический надзор за туляремией» МУ 3.1.2007–05 и основана на комплексном подходе, направленном на выявление как живых бактерий, так и специфических агентов или специфичнеских антител против туляремийного микроба. Однако эффективность диагностики во многом зависит от правильности сбора и доставки исследуемого материала.
При проведении лабораторной диагностики исследуют:
– от больных людей: содержимое бубона, материал из зева, коньюнктивы глаза, отделяемое язвы, мокроту, кровь и сыворотку крови;
– от умерших людей: увеличенные лимфатические узлы, измененные участки легких и селезенки;
– при эпизоотологическом обследовании: диких млекопитающих или их трупов, подснежные гнезда грызунов, продукты жизнедеятельности млекопитающих, погадки птиц, помет хищных млекопитающих, а также солому, мякину, талую воду и другие объекты, загрязненные выделениями грызунов, воду из естественных водоемов и колодцев, гидробионтов, членистоногих (преимущественно иксодовых клещей), мелких эктопаразитов, собранных с млекопитаюих (вшей, гамазовых и краснотелковых клещей, блох). При трансмиссивных вспышках исследуют кровососущих двукрылых (комаров, слепней и др.). Серологические исследования сывороток крови домашних животных проводят при соответствующих эпизоотологических и эпидемиологических показаниях.
При исследовании на туляремию в лабораторию поступает патологический материал от больных или переболевших людей, домашних животных, погадки хищных птиц, кровососущие членистоногие (клещи, блохи, вши, комары, слепни и т.д.), объекты окружающей среды (вода, пищевые продукты, зерно, фураж и т.д.).
Лабораторная диагностика туляремии базируется на серологических (МФА, ИФА, реакция агглютинации, реакция непрямой гемагглютинации, реакция нейтрализации антител), молекулярно-генетических (ПЦР), бактериологических (бак бактериоскопия, посевы на питательные среды), биологических (заражение биопробных животных) и аллергических методах исследования.
Лабораторная диагностика туляремии у людей базируется, главным образом, на сероаллергических методах. Из аллергических методов используют накожную и внутрикожную пробу с тулярином, реакцию лейкоцитолиза. Из серологических реакций ставят реакцию агглютинацию (РА), микрореакцию агглютинации с цветным туляремийным диагностикумом, реакцию непрямой гемагглютинации (РНГА), кровяно-капельную реакцию. Бактериологические методы не всегда эффективны, что определяется особенностями течения инфекции у человека, малой обсемененностью органов и тканей возбудителем. Выделение возбудителя наиболее вероятно в течение первых 2–3 недель от начала заболевания и реже в более поздние сроки. В эти же сроки с материалом от больного человека ставят ПЦР.
Домашних животных на туляремию исследуют иммунологическими методами.
При эпизоотологическом обследовании территорий, существенную роль играют серологические методы исследования, позволяющие с меньшими трудозатратами и в короткий срок дать заключение об эпизоотическом состоянии территории. В последние годы находит применение высокочувствительный метод ПЦР, позволяющий по обнаружению специфической ДНК судить о наличии возбудителя туляремии в пробе и выявлять «некультивируемые» формы микроорганизма. В практике эпизоотологического исследования на туляремию основное место принадлежит бактериологическим методам, обеспечивающим выявление и выделение возбудителя. Отловленных с одной территории животных вскрывают, группируют по 5–10 особей и включают в одну биологическую пробу. При групповом анализе мазки и посевы от каждого зверька не делают. Для серологического исследования от грызунов, отловленных живыми, берут кровь из сердца на обнаружение антител к туляремийному микробу.
Животных, у которых на вскрытии обнаружены характерные для туляремии патологоанатомические изменения, исследуют индивидуально. Просматривают окрашенные по Романовскому-Гимза и обработанные люминесцентной сыво сывороткой мазки-отпечатки из органов. Производят посевы органов на плотные питательные среды. Забирают материал для серологического исследования на обнаружение туляремийного антигена (РНГА, РНАт реакция кольцепреципитации) и на обнаружениие специфической ДНК (ПЦР). Ставят индивидуальную биопробу.
Животных, погибших в природе, исследуют индивидуально. Органы трупа, если они не подверглись сильному разложению, засевают на плотные питательные среды с антибиотиками, готовят мазки-отпечатки и заражают биопробных животных. Параллельно ставят серологические реакции на обнаружение туляремийного антигена, ПЦР на обнаружение специфической ДНК. Если на исследование поступает труп грызуна, с выраженными процессами гниения, посевы на питательные среды не делают, а ограничиваются накожным или подкожным заражением белых мышей. В некоторых случаях от трупа исследуют только костный или головной мозг. Павших биопробных животных немедленно вскрывают. Выживших – хлороформируют (белых мышей на 15 сутки, морских свинок на 25 сутки) и делают посев селезенки на свернутую желточную среду.
Кроме грызунов, биологическим методом исследуют добытых в природе и снятых с грызунов кровососущих членистоногих и других беспозвоночных животных. Иксодовых клещей объединяют до 50 экземпляров в одну биологическую пробу. Гамазовых клещей, блох, вшей сортируют по родам, видам и группируют в отдельные пробы. Комаров объединяют до 100, мошек до 250, слепней по 25–50 экземпляров на одну биопробу.
Объекты окружающей среды также исследуют биологическим методом. Непосредственный посев материала на питательные среды не эффективен в виду его незначительной обсемененности возбудителем и загрязнением посторонней микрофлорой, подавляющей рост микроба туляремии. В этом случае можно использовать высокоселективные среды с антибиотиками. Идентификацию возбудителя туляремии проводят на основании следующих признаков:
§ морфологии и окраски микроба в мазках;
§ специфического свечения в МФА;
§ характера роста на плотных питательных средах;
§ отсутствия роста на простых питательных средах (МПА, МПБ);
§ РА со специфической туляремийной сывороткой;
§ выявление родоспецифичной ДНК в ПЦР;
§ патогенности для лабораторных животных (белые мыши, морские свинки).
Культура должна иметь характерный для микроба туляремии рост на плотных питательных средах (Мак-Коя, Анциферова, FT–агаре и др.), не расти на простых питательных средах (кроме F. tularensis subsp. novicida), агглютинироваться диагностической туляремийной сывороткой до титра или до 1/2 титра, вызывать гибель биопробных животных. Выделенные штаммы желательно типировать до подвида и дифференцировать на биологические варианты.
К серологическим методам диагностики туляремии относятся:
— реакции, направленные на выявление антител к туляремийному микробу (кровяно-капельная, РА, РНГА, РТНГА и др.);
— реакции, направленные на выявление антигенов туляремийного микроба (РНАт, кольцепреципитации, МФА, РА, РНГА, РТНГА и др.).
Серологические реакции используют для обследования и выявления природных очагов туляремии, для диагностики туляремии у людей. С целью рекогносцировочного обследования значительных территорий используют реакции, направленные на выявление антигенов туляремийного микроба в исследуемом материале.
Серологически исследуют материал, который не содержит живых туляремийных бактерий и непригоден для бактериологического исследования: от диких позвоночных животных, погадки хищных птиц, помет хищных млекопитающих, субстраты гнёзд грызунов, почву и т. д.
На антитела к туляремийному микробу исследуют сыворотки грызунов, добытых при эпизоотологическом обследовании территории, сельскохозяйственных животных, больных или переболевших туляремией людей.
К аллергическим методам относится:
— реакции in vivo – внутрикожная и накожная туляриновые пробы;
— реакции in vitro – лейкоцитолиза, показатель повреждения нейтрофилов (ППН), бласттрансформации и др.
Экспрессные и ускоренные методы поиска антигена (РА, РHГА, РТHГА, реакции кольцепреципитации, МФА, ИФА) в исследуемом материале или антител к нему (РНАт, РА, РНГА, РТНГА, кровяно-капельная реакция, МФА, ИФА), а также обнаружение специфической ДНК возбудителя (ПЦР) позволяют получить результат в течение 2–5 ч.
При использовании экспрессных и ускоренных методов диагностики получают лишь предварительный результат, который должен быть подтвержден выделением чистой культуры возбудителя туляремии.
Современные методы исследования позволяют быстро и в определенной степени надежно поставить диагноз туляремии у человека и осуществить выявление возбудителя при обследовании территорий.
ПРАКТИЧЕСКИЕ ЗАНЯТИЯ
Исследование грызунов:
— изучение патологоанатомических изменений внутренних органов;
— приготовление и исследование мазков-отпечатков из органов трупа грызуна, обработанных туляремийной люминесцирующей сывороткой;
— исследование в реакции кольцепреципитации суспензии органов (печень, селезенка) трупа грызуна;
— постановка из суспензии внутренних органов трупа грызуна индивидуальной биологической пробы (п/к заражением белых мышей);
- Вскрытие отловленного грызуна с патологоанатоми патологоанатомическими изменениями во внутренних органах, характерных для туляремии:
— изучение патологоанатомических изменений во внутренних органах грызуна;
— приготовление и просмотр мазков-отпечатков из органов грызуна, окрашенных по Романовскому-Гимза;
— посев на среды Мак-Коя и Анциферова лимфатического узла, крови, печени, селезенки;
— постановка из суспензии внутренних органов грызуна индивидуальной биологической пробы (п/к заражением белых мышей);
- Вскрытие отловленных грызунов без патологоанатомических изменений во внутренних органах:
— постановка из суспензии внутренних органов грызунов биологической пробы (п/к заражением белых мышей).
— работа по заражению и вскрытию животных проводится курсантами в лаборатории экспериментальных животных;
— методы исследования диких грызунов отрабатываются на заранее зараженных возбудителем туляремии белых мышах;
— павших биопробных животных вскрывают немедленно.
Исследование воды:
Вскрытие морской свинки, зараженной подкожно исследуемой водой:
— изучение патологоанатомических изменений во внутренних органах;
— приготовление и исследование мазков-отпечатков из внутренних органов морской свинки, обработанных туляремийной люминесцирующей сывороткой;
— посев печени, селезенки и пахового лимфатического узла на среды Мак-Коя и Анциферова.
Примечание: морскую свинку курсанты заражают исследуемой водой заранее с учетом сроков гибели.
Последнее изменение этой страницы: 2016-12-30; Нарушение авторского права страницы
источник
Туляремия — это острая природно-очаговая инфекционная патология, проявляющаяся продолжительной лихорадкой, многообразием клинической симптоматики и поражением лимфатических узлов.
Входными воротами являются кожный покров, желудочно-кишечный тракт, слизистые глаз и дыхательных путей. В месте инвазии возбудителя часто возникает воспалительный очаг язвенно-некротического характера с участием в патологическом процессе регионарных лимфатических узлов. Когда возбудитель попадает в кровоток, развивается бактериемия с поражением внутренних органов. Когда происходит генерализация болезни, во всех органах организуются гранулематозные и некротические изменения.
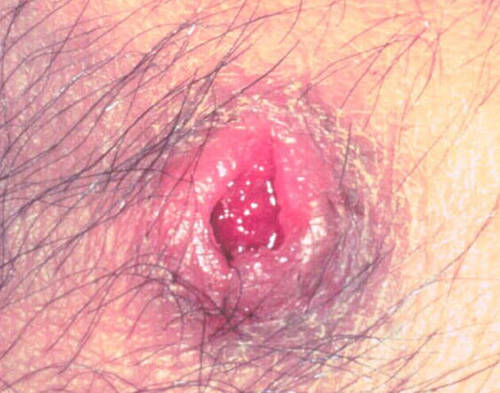
Выделяют несколько форм туляремии. Бубонная форма развивается вследствие проникновении возбудителя сквозь кожный покров обычно в один или несколько регионарных лимфоузлов. Вначале они припухают, а далее увеличиваются до размера куриного яйца. В дальнейшем бубоны либо рассасываться, либо нагнаиваются с выделением сливкообразного гноя с последующим склерозированием. Язвенно-бубонная форма случается в месте укуса насекомых, где формируется язва, которая заживает до 2-х месяцев. Для алиментарного заражения характерна ангинозно-бубонная форма. На отечных и гиперемированных миндалинах появляются очаги некроза и наложения, сходные с налетом при дифтерии. Если возбудитель проникает через конъюнктиву, то развивается глазобубонная форма, характерным признаком которой служит конъюнктивит и язвочки с гнойным отделяемым. Воздушно-капельный путь заражения типичен для легочной формы, которая характеризуется болью в грудной клетке, сначала сухим кашлем, а в последующем со слизисто-гнойной мокротой. Абдоминальная форма случается при заражении через желудочно-кишечный тракт. Клинически это проявляется тошнотой, рвотой, резкими болями в брюшной полости. У ослабленных детей случается генерализованная форма, проявляющаяся сильной интоксикацией, судорогами, бредом, потерей сознания. Исход туляремии благоприятный.
Заболевание диагностируют по эпидемическим данным, характерной клинической симптоматике и результатам лабораторного обследовании, включающим серологические методы (РА, РПГА) и бактериологическое исследование. При легочной форме на рентгенограмме определяются увеличенные прикорневые, паратрахеальные и медиастинальные лимфоузлы.
Дифференциальный диагноз проводят с бактериальным лимфаденитом, дифтерией, туберкулезом лимфатических узлов, брюшным и сыпным тифом, сибирской язвой и чумой.
Проводят антибактериальную терапию «Левомицетином», «Гентамицином», «Тетрациклином», «Цефалоспоринами» и «Фторхинолонами». Если происходит нагноение бубонов, показано хирургическое лечение.
Имеются противопоказания. Необходима консультация специалиста.
- Стрептомицин (антибактериальное средство). Режим дозирования: в/в, в/м взрослые в суточной дозе 15–20 мг/кг, дети 30–40 мг/кг в 2 введения. Длительность терапии 10–14 дней.
- Гентамицин (антибактериальное средство). Режим дозирования: в/в, взрослые в суточной дозе 5–6 мг/кг, дети 5 мг/кг в 3 введения. Длительность терапии 10–14 дней.
- Хлорамфеникол (антибактериальное средство). Режим дозирования: в/в, внутрь, взрослые в суточной дозе 50–100 мг/кг дети 50–100 мг/кг в 4 введения/приема. Длительность терапии 10–14 дней.
- Тетрациклин (антибактериальное средство). Режим дозирования: внутрь, взрослые в суточной дозе 2 г в 4 приема. Длительность терапии 10–14 дней.
Рекомендуется консультация инфекциониста.
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 | 0.8 |
При туляремии понижено количество нейтрофилов (Neut).
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Общее повышение температуры тела (высокая температура, повышенная температура) | 100% |
| Боль в груди при дыхании и кашле (боли в грудной клетке) | 30% |
| Увеличение лимфоузлов по всему телу | 30% |
| Боль в горле | 20% |
| Бугорок в месте укуса с последующим образованием язвы | 20% |
| Монотонная тупая боль различной интенсивности в правом подреберье | 10% |
Москва, Новокосинская, 24 к1
Москва, Велозаводская, 13 ст2
Москва, Зеленоград, Панфиловский пр., к1205
Москва, Спиридоньевский пер, 5 ст1
Москва, Алтуфьевское шоссе, 28 к1
Москва, Загородное шоссе, 9 к3
Москва, Шарикоподшипниковская, 40
Москва, Можайское шоссе, 10
Москва, Хорошёвское шоссе, 25
Москва, Краснодарская, 52, к2
Москва, Садовая-Самотечная, 16 ст1
Москва, Хорошёвское шоссе, 90
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Туляремия – это острое зоонозное природно-очаговое инфекционное заболевание характеризующееся многообразием путей заражения, соответственно механизму заражения развитием лихорадки, интоксикации, первичных очагов поражения на кожных покровах, конъюнктиве глаз, слизистой ротоглотки, в легких и кишечнике сопровождающихся развитием региональных лимфаденитов и различной степени генерализации процесса (гематогенная диссеминация).
| МКБ-10 | |
| Код | Название |
| А21.0 | Язвенная (кожная) форма туляремии |
| А21.1 | Глазная (глазобубонная) форма |
| А21.2 | Легочная форма туляремии |
| А21.3 | Абдоминальная (кишечная) форма |
| А21.7 | Генерализованная форма туляремии |
| А21.8 | Другие формы туляремии |
| А21.9 | Туляремия неуточненная |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АД | – | артериальное давление |
| АлТ | – | Аланинаминотрансфераза |
| АсТ | – | Аспартатаминотрансфераза |
| АЧТВ | – | активированное частичное тромбопластиновое время |
| в/в | – | Внутривенно |
| в/м | – | Внутримышечно |
| ВГ | – | вирусный гепатит |
| ВОП | – | врач общей практики |
| ВР | – | время рекальцификации |
| ВКА | — | Вторичный кожный аффект |
| ДВС | – | диссеминированное внутрисосудистое свертывание |
| ИВЛ | – | искусственная вентиляция легких |
| ИТШ | – | инфекционно-токсический шок |
| ИФА | – | иммуноферментный анализ |
| КИЗ | – | кабинет инфекционных заболеваний |
| КТ | – | компьютерная томография |
| КЩР | – | кислотно-щелочное равновесие |
| МНО | – | международное нормализованное отношение |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ОРИТ | – | отделение реанимации и интенсивной терапии |
| ОПП | – | острое повреждение почек |
| ОППН | – | острая печеночно-почечная недостаточность |
| ОЦК | – | объем циркулирующей крови |
| ПМСП | – | первичная медико-санитарная помощь |
| ПЦР | – | полимеразная цепная реакция |
| ПКА | — | Первичный кожный аффект |
| РТГА | – | реакция торможения гемагглютинации |
| РПГА | – | реакция пассивной гемагглютинации |
| УПФ | — | Условно-патогенная флора |
| СЗП | – | свежезамороженная плазма |
| СМЖ | – | спинномозговая жидкость |
| СОЭ | – | скорость оседания эритроцитов |
| СПОН | – | синдром полиорганной недостаточности |
| УЗИ | – | ультразвуковое исследование |
| ЦВД | – | центральное венозное давление |
| ЭКГ | – | Электрокардиография |
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, пульмонологи, хирурги, офтальмологи, дерматовенерологи, анестезиологи-реаниматологи, организаторы здравоохранения.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация клинико-патогенетическая [18]:
Первично-очаговые формы:
· Язвенная (син. кожная, кожно-бубонная);
· Бубонная;
· Ангинозная (ангинозно-бубонная, ротоглоточная, фарингеальная);
· Коньюнктивальная (син. глазная, глазо-бубонная);
· Легочная (син. пневмоническая);
· Абдоминальная (син. кишечная);
· Смешанная.
Генерализованные формы:
· Первично-генерализованная (син. лихорадочная, первично-септическая, тифоидная);
· Вторично-генерализованная.
Вторично-очаговые формы (развитие вторично-очаговых форм нехарактерно для штаммов туляремии, циркулирующих в Евразии (тип B или holarctica), такое течение характерно для штаммов циркулирующих в Северной Америке (тип А или tularensis)).
· Ангинозная;
· Бубонная;
· Пневмоническая;
· Абдоминальная (кишечная);
· Менингоэнцефалитическая;
· Смешанная;
· Вторично-септическая.
Примечание: в скобках указаны синонимы клинических форм, встречающиеся в литературе.
Классификация клинических форм туляремии основана на патогенезе заболевания с учетом механизма и пути передачи инфекции (Таблица 1):
· первично-очаговые формы протекают как регионарная инфекция (воспалительный процесс) в месте внедрения возбудителя (входных ворот);
· первично-генерализованная форма – протекает в виде генерализованной инфекции (бактериемии) без эпизода первично-очаговых проявлений, когда возбудитель сразу попадает в кровь (при массивном инфицировании и/или иммунодефицитном состоянии);
· вторичная генерализация – в виде генерализованной инфекции (бактериемии) развивается на фоне любой из первично-очаговых форм;
· вторично-очаговые формы развиваются вслед за и как результат генерализации инфекции с формированием вторичных очагов в органах и тканях.
Таблица 1. Клинико-патогенетическая классификация туляремии [18]:
Особенности
Заражения
инфекции
(кожно-бубонная),
Бубонная
Вторично-
генерализован-ная
Вторично очаговые формы характерны для штаммов циркулирующих в Северной Америке (тип А или подвид tularensis)
(глазо-бубонная)
Абдоминальная (кишечная)
(1-5 дни)
(и региональных) проявлений
(и региональных) проявлений
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [19-23]
Диагностические критерии [19]
Жалобы и анамнез:
· Инкубационный период при туляремии длится в среднем 3 — 7 дней, но может удлиняться до 2 — 3 недель.
Для всех форм туляремии характерно повышение температуры и симптомы интоксикации разной степени выраженности.
· острое начало заболевания;
· повышение температуры тела;
· головная боль;
· общая слабость;
· отсутствие аппетита.
При развитии очаговых форм присоединяются клинические симптомы поражения соответствующих органов и систем, которые носят неспецифический характер. Поэтому диагностика предположительного случая, основанная на клинических проявлениях туляремии затруднена.
Для подтверждения подозрения на туляремию необходимо наличие соответствующего эпидемиологического анамнеза – пребывание или проживание на эндемичной территории (для родного очага) туляремии в течение максимального инкубационного периода (трех недель) перед заболеванием.
Стандартное определение случая туляремии [20]:
Предположительный диагноз (случай) язвенной (кожной, язвенно-бубонной) и бубонной форм туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с одним или обоими из следующих синдромов:
Бубон (лимфаденит без периаденита) в одной из групп периферических лимфоузлов, характеризующийся как минимум тремя из следующих признаков:
− увеличение отдельного лимфоузла (лимфоузлов);
− умеренная болезненность;
− мягко-эластическая консистенция;
− подвижность при пальпации.
Первичный кожный аффект, болезненный, находящийся на одном из следующих этапов развития:
− папула;
− везикула;
− пустула (гнойная);
− язва (глубокая, сочная, с гнойно-геморрагическим отделяемым, на инфильтрированном основании, окруженная венчиком гиперемии).
Предположительный диагноз (случай) глазной (глазо-бубонной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом на конъюнктиве (в виде папулы – пустулы – язвочки), выраженного конъюнктивита, одностороннего отека лица, периорбитального отека и регионального шейного (подчелюстного) лимфаденита, характеризующегося всеми свойствами туляремийного лимфаденита.
Предположительный диагноз (случай) ангинозной (ангинозно-бубонной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом, проявляющимся выраженной односторонней гнойно-некротической ангиной и регионального шейного (подчелюстного) или заглоточного лимфаденита, характеризующимися всеми свойствами туляремийного бубона [21].
Предположительный диагноз (случай) легочной (пневмонической) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого тяжелого заболевания без альтернативного диагноза, сопровождающегося лихорадкой, увеличением печени и/или селезенки и увеличением (на рентггенограмме) прикорневых, паратрахеальных или медиастенальных лимфоузлов [21].
Предположительный диагноз (случай) абдоминальной (кишечной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого тяжелого заболевания, сопровождающегося лихорадкой, увеличением печени и/или селезенки и болями в области мезентериальных лимфоузлов (правая подвздошная область).
Вероятный диагноз (случай) для всех форм туляремии ставится при соответствии определению предположительного случая и наличия как минимум одного из следующего [20]:
· употребление сырого мяса животных, возможных носителей туляремии;
· употребление сырой воды из ручьев, колодцев, других открытых водоисточников;
· участие в сельскохозяйственных работах, связанных с сеном, соломой;
· укус клещей, или других кровососущих насекомых;
· охота, добыча и разделка диких и сельскохозяйственных животных, возможных носителей туляремии;
· прямой или опосредованный контакт с животными, возможными носителями туляремии;
· эпидемиологическая связь с подтвержденным случаем туляремии;
· менее чем четырехкратное увеличение титра антител к F. tularensis в сыворотке крови;
· положительная кожная аллергическая проба у не привитых лиц.
Подтвержденный диагноз (случай) для всех форм туляремии ставится при наличии как минимум одного из нижеследующего [20]:
· выделение культуры Francisella tularensis из отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений или крови;
· положительный результат ПЦР при исследовании материала от больного;
· обнаружение IgM или нарастание титра IgG к F. tularensis в ИФА [23];
· четырехкратное нарастание титров антител к F. tularensis в агглютинационных тестах при исследовании парных сывороток;
· подтверждение однократного положительного результата в агглютинационном тесте другим подтверждающим тестом.
Лабораторно-этиологические исследования:
· Бактериологическое исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· Биологическое исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ПЦР исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ИФА на антиген – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ИФА на антитела (IgM и IgG) — крови;
· Серологические агглютинационные тесты на антитела (РА, РПГА) — крови.
· Коагулограмма – при развитии ИТШ и ДВС синдрома;
· Биохимическое исследование крови (глюкоза, общий белок, мочевина, креатинин, электролиты) – при развитии ИТШ и ДВС синдрома.
Следует учесть, что в крови у больного может находиться высококонтагиозный возбудитель, поэтому работа с выделениями больного, прежде всего с кровью, проводится в соответствующих средствах индивидуальной защиты, с последующим обеззараживанием объектов, соприкасавшихся с материалами от больного.
Инструментальные исследования:
· Рентгенологическое исследование и/или компьютерная томография грудной клетки – при наличии у больного легочной формы туляремии.
· Компьютерная томография брюшной полости – при наличии у больного абдоминальной формы туляремии.
· УЗИ лимфоузлов – при развитии лимфаденитов разной локализации.
· ЭКГ – при развитии явлений выраженной интоксикации и миокардита.
Показания для консультации специалистов:
При возникновении подозрения на наличии у больного туляремии, возможно провести консультацию с инфекционистом КИЗ, если такая возможность имеется, однако при использовании стандартного определения случая, можно направлять больного в региональное инфекционное отделение или больницу без дополнительной консультации инфекциониста.
Алгоритм диагностики туляремии [24]:
источник
Туляремия – природно-очаговая острая инфекция, поражающая лимфатические узлы, кожу, иногда слизистые оболочки глаз, зева и легкие. Туляремия протекает с выраженными симптомами общей интоксикации, продолжительной лихорадкой, генерализованным лимфаденитом, гепатоспленомегалией, полиморфной сыпью и другими симптомами. Специфическая диагностика туляремии проводится с помощью серологических реакций (ИФА, РА, РНГА), ПЦР, кожно-аллергической пробы. В лечении туляремии применяется антибактериальная, дезинтоксикационная терапия, хирургическое вскрытие и дренирование нагноившихся бубонов.
Туляремия – острая бактериальная инфекция, протекающая с лихорадочным синдромом, специфическим лимфаденитом и полиморфными проявлениями, обусловленными входными воротами. В зависимости от способа заражения выделяют бубонную, язвенно-бубонную, глазобубонную, ангинозно-бубонную, легочную, абдоминальную и генерализованную формы туляремии. Очаги туляремии встречаются во многих странах северного полушария; в России они располагаются преимущественно на территории Европейской части и Западной Сибири. Наряду с чумой, холерой, сибирской язвой и другими инфекциями, туляремия причислена к особо опасным инфекциям.
Клиническая классификация туляремии производится в зависимости от локализации инфекции (бубонная, язвенно-бубонная, глазобубонная, ангиозо-бубонная, абдоминальная и генерализованная туляремия), продолжительности (острая, затяжная и рецидивирующая) и степени тяжести (легкая, среднетяжелая и тяжелая).
Возбудителем туляремии является аэробная грамотрицательная палочковая бактерия Francisella tularensis. Туляремийная палочка – довольно живучий микроорганизм. Он сохраняет жизнеспособность в воде при температуре 4 °С до месяца, на соломе или в зерне при нулевой температуре до полугода, температура 20-30 °С позволяет бактериям выжить 20 дней, а в шкурах умерших от туляремии животных микроорганизм сохраняется около месяца при 8-12 градусах. Погибают бактерии при воздействии высоких температур и дезинфицирующих средств.
Резервуаром инфекции и его источником служат дикие грызуны, птицы, некоторые млекопитающие (зайцевидные, собаки, овцы и др.) Наибольший вклад в распространение инфекции вносят грызуны (полевка, ондатра и др.). Больной человек не заразен. Наиболее распространен трансмиссивный механизм передачи. Микроб попадает в организм животных при укусе клеща или кровососущих насекомых. Для туляремии характерно заражение животных при укусе иксодовым клещом. Человек заражается при контактировании с больными животными (снятие шкуры, сбор грызунов) или при употреблении в пищу продуктов и воды, инфицированных животными.
Респираторный путь передачи инфекции реализуется при вдыхании пыли от зараженных бактериями зерна или соломы, на сельскохозяйственных производствах (переработка растительного сырья, мясокомбинаты, забой крупного рогатого скота и др.). Несмотря на малую вероятность заражения туляремией вне природного очага распространения возбудителя, возможно заболеть при контакте с завезенными из эпидемиологически неблагополучных районов продуктами и сырьем. Восприимчивость человека к туляремии крайне высока, заболевание развивается практически у 100% инфицированных.
Инкубационный период туляремии может составлять от одного дня до месяца, но чаще всего равен 3-7 дням. Туляремия любой локализации обычно начинается с повышения температуры тела до 38-40 градусов, развития интоксикации, проявляющейся слабостью, болями в мышцах, головной болью. Лихорадка чаще всего ремитирующая, но может быть и постоянной, интермиттирующей или волнообразной (две – три волны). Продолжительность лихорадки может колебаться от недели до двух-трех месяцев, но обычно составляет 2-3 недели.
При осмотре отмечается гиперемия лица, конъюнктивы и слизистых оболочек ротовой полости, носоглотки, пастозность, инъекцию склер. В некоторых случаях обнаруживают экзантему (сыпь на коже) различного типа. Брадикардия, артериальное давление понижено. Спустя несколько дней после начала лихорадки проявляется гепатоспленомегалия.
Разнообразие клинических форм туляремии связано со способом заражения. В случае, если входными воротами инфекции служат кожные покровы, развивается бубонная форма, представляющая собой регионарный лимфаденит. Поражаться могут подмышечные, паховые, бедренные лимфатические узлы, при дальнейшем распространении могут отмечаться вторичные бубоны.
Пораженные лимфатические узлы увеличены в размере (иногда достигая величины куриного яйца), с отчетливыми контурами, первоначально болезненны, затем боль уменьшается и стихает. Постепенно бубоны рассасываются (зачастую в течение нескольких месяцев), склерозируются либо нагнаиваются, формируя абсцессы, которые затем вскрываются на кожу с образованием свища.
Язвенно-бубонная форма обычно развивается при трансмиссивном заражении. В месте внедрения микроорганизмов формируется язва (минуя последовательно стадии пятна, папулы, везикулы и пустулы) с приподнятыми краями и покрытым темной корочкой дном, небольшой глубины, напоминающая кокарду. Язва заживает крайне медленно. Параллельно развивается регионарный лимфаденит.
При проникновении возбудителя через конъюнктиву туляремия проявляется в виде глазобубонной формы: сочетания язвенно-гнойного конъюнктивита с регионарным лимфаденитом. Конъюнктивит проявляется в виде воспаления (покраснение, отек, болезненность, ощущение песка в глазах), затем появляются папулезные образования, прогрессирующие в эрозии и язвочки с гнойным отделяемым. Роговица обычно не поражается. Такая форма туляремии часто протекает весьма тяжело и длительно.
Ангинозно-бубонная форма возникает, если воротами инфекции служит слизистая глотки, заражение происходит посредством употребления зараженных пищевых продуктов и воды. Клинически проявляется болью в горле, дисфагией (затруднение глотания), при осмотре отмечают гиперемию и отечность миндалин. На поверхности увеличенных, спаянных с окружающей тканью, миндалин зачастую виден сероватый, с трудом удаляемый некротический налет. С прогрессированием заболевания миндалины некротизируются, образуя с трудом заживающие язвы и, позднее, рубцы. Лимфаденит при этой форме туляремии возникает в околоушных, шейных и подчелюстных узлах со стороны пораженной миндалины.
При поражении инфекцией лимфатических сосудов брыжейки кишечника туляремия проявляется в виде абдоминальной клинической формы, сильные боли в животе, тошнота (иногда рвота), анорексия. Может отмечаться диарея. Пальпаторно болезненность локализуется в области пупка, отмечается гепатоспленомегалия.
Легочная форма туляремии (развивающаяся при вдыхании пыли, содержащей бактерии) встречается в двух клинических вариантах: бронхитическом и пневмоническом. Бронхитическй вариант (при поражении бронхиальных, паратрахеальных средостенных лимфатических узлов) характеризуется сухим кашлем, умеренно выраженной болью за грудиной и общей интоксикацией, протекает довольно легко, выздоровление обычно наступает через 10-12 дней. Пневмоническая форма протекает длительно, начало постепенное, течение — изнуряющее с признаками очаговой пневмонии. Пневмоническая туляремия часто осложняется бронхоэктазами, плевритом, формированием абсцессов, каверн, вплоть до легочной гангрены.
Генерализованная форма протекает по типу тифозных и паратифозных инфекций или сепсиса. Лихорадка неправильно ремитирующая, длительно сохраняющаяся, интоксикация выражена, интенсивные мышечные боли, прогрессирующая слабость, головная боль, головокружение, бред, галлюцинации, спутанность сознания.
Осложнения при туляремии характерны для ее генерализованной формы, одним из самых распространенных осложнений является вторичная пневмония. При генерализации инфекции возможно развитие инфекционно-токсического шока. Иногда туляремия может осложняться менингитом и менингоэнцефалитом, воспалением сердечной сумки, артритами.
Неспецифические лабораторные методики (общий анализ крови, мочи) показывают признаки воспаления и интоксикации. В первые дни заболевания в крови нейтрофильный лейкоцитоз, в дальнейшем общее количество лейкоцитов падает, увеличивается концентрация фракций лимфоцитов и моноцитов.
Специфическая серологическая диагностика производится с помощью РА и РНГА (реакции прямой агглютинации и непрямой гемагглютинации). При прогрессировании заболевания происходит нарастание титра специфических антител. С 6-10 дня после начала заболевания возможно определение туляремии с помощью иммуно-флюоресцентного анализа (ИФА) — наиболее чувствительный в отношении туляремии серологический тест. Для ранней диагностики (в первые дни лихорадки) можно применять ПЦР. Быстрая и достаточно специфическая диагностика может осуществляться с помощью кожно-аллергической пробы с туляремическим токсином (дает результат уже на 3-5 день болезни).
Поскольку выделение бактерий из крови и других биологических материалов представляет определенную трудность, бактериологический посев осуществляют редко. На 7-10 день заболевания можно выделить возбудителя путем бакпосева отделяемого язв, пунктата бубонов, но необходимые для посева данной культуры лабораторные средства распространены мало. При легочной форме туляремии проводят рентгенографию или КТ легких.
Туляремию лечат в условиях стационара инфекционного профиля, выписка производится после полного выздоровления. Специфическая терапия туляремии заключается в назначении курса антибиотиков: стрептомицина с гентомицином внутримышечно. Кроме того, можно применять другие антибиотики широкого спектра (доксициклин, канамицин). При неэффективности препаратов выбора, назначают антибиотики второго ряда (цефалоспорины третьего поколения, хлорамфеникол, рифампицин).
Для снятия симптомов интоксикации производят дезинтоксикационную терапию (при выраженной интоксикации внутривенно инфузионно растворами для дезинтоксикации), противовоспалительные и жаропонижающие средства (салицилаты) и антигистаминные препараты, витамины. При необходимости – сердечно-сосудистые средства. Кожные язвы накрывают стерильными повязками, нагноившиеся бубоны вскрывают и дренируют.
Профилактика туляремии включает меры по обеззараживанию источников распространения, пресечения путей передачи. Особое значение в профилактических мероприятиях имеет санитарно-гигиеническое состояние предприятии питания и сельского хозяйства в эндемичных по данному возбудителю районах, дератизация и дезинсекция.
Индивидуальные меры защиты от заражения необходимы при охоте на диких животных (снятии шкуры, разделывании), дератизации (при сборе потравленных грызунов). Руки желательно защищать перчатками, либо тщательно дезинфицировать после контакта с животными. В качестве пресечения алиментарного пути передачи желательно избегать употребления воды из ненадежного источника без специальной обработки.
Специфическая профилактика туляремии представляет собой вакцинацию населения в эндемичных районах живой туляремической вакциной. Иммунитет формируется на 5 и более (до семи) лет. Ревакцинация через 5 лет. Экстренная профилактика (при высокой вероятности заражения) осуществляется с помощью внутривенного введения антибиотиков. При выявлении больного туляремии дезинфекции подлежат только те вещи, которые применялись при контакте с животным или зараженным сырьем.
источник
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа.
Туляремия относится к природно-очаговым инфекциям. Возбудитель- Francisella tularensis. Эта инфекция является общей для человека и животных, встречается почти на всей территории нашей страны. Источником туляремии для человека являются зайцеобразные и грызуны: полевые, лесные, степные и синантропные (домовые крысы, мыши). Эпидемическое значение инфекция приобретает в активный весенне-осенний период. Механизмы передачи инфекции: алиментарный, контактный путь через повреждённые кожные покровы, предметы обихода, воздушно-капельный, трансмиссивный при укусах кровососущими членистоногими (комарами, слепнями, клещами). Туляремия может протекать в средних и тяжелых формах, вплоть до летальных (смертельных) исходов. Различают бубонную (на коже в месте укуса), легочную и генерализованную формы. Гражданам из группы риска проводят вакцинацию от туляремии.
Референсные значения (вариант нормы):
| Параметр | Референсные значения | Единицы измерения |
|---|---|---|
| Anti-Francisella tularensis | ≥ 1:100 – условно — диагностический титр у невакцинированных лиц; ≥ 1:20 – условно-защитный титр поствакцинального иммунитета. | титр |
При интерпретации результата необходимо учитывать прививочный анамнез, а также уровень диагностических титров антител на эндемичной территории. Необходимо исследовать парные сыворотки крови в динамике с интервалом 7-10 дней.
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
» [«serv_cost»]=> string(3) «685» [«cito_price»]=> NULL [«parent»]=> string(2) «25» [10]=> string(1) «1» [«limit»]=> NULL [«bmats»]=> array(1) array(3) string(1) «N» [«own_bmat»]=> string(2) «12» [«name»]=> string(31) «Кровь (сыворотка)» > > >
| Тип | В офисе |
|---|---|
| Кровь (сыворотка) |
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа.
Туляремия относится к природно-очаговым инфекциям. Возбудитель- Francisella tularensis. Эта инфекция является общей для человека и животных, встречается почти на всей территории нашей страны. Источником туляремии для человека являются зайцеобразные и грызуны: полевые, лесные, степные и синантропные (домовые крысы, мыши). Эпидемическое значение инфекция приобретает в активный весенне-осенний период. Механизмы передачи инфекции: алиментарный, контактный путь через повреждённые кожные покровы, предметы обихода, воздушно-капельный, трансмиссивный при укусах кровососущими членистоногими (комарами, слепнями, клещами). Туляремия может протекать в средних и тяжелых формах, вплоть до летальных (смертельных) исходов. Различают бубонную (на коже в месте укуса), легочную и генерализованную формы. Гражданам из группы риска проводят вакцинацию от туляремии.
Референсные значения (вариант нормы):
| Параметр | Референсные значения | Единицы измерения |
|---|---|---|
| Anti-Francisella tularensis | ≥ 1:100 – условно — диагностический титр у невакцинированных лиц; ≥ 1:20 – условно-защитный титр поствакцинального иммунитета. | титр |
При интерпретации результата необходимо учитывать прививочный анамнез, а также уровень диагностических титров антител на эндемичной территории. Необходимо исследовать парные сыворотки крови в динамике с интервалом 7-10 дней.
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
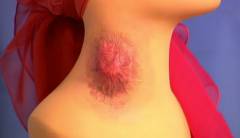
Восприимчивость людей к туляремии составляет 100 процентов, что означает, что каждый человек, перенесший контакт с возбудителем, заболевает. Болезнь является сезонной, и большинство случаев инфицирования приходятся на лето и осень. Являясь природно-очаговой инфекцией, туляремия встречается на всех континентах, расположенных в северном полушарии. На территории Российской Федерации эта инфекция встречается повсеместно, но большее количество случаев регистрируется в регионах, расположенных в таких регионах как северный, центральный и западносибирский. Так, из общего количества выявляемых заражений за год (от 100 до 400 случаев) 75 процентов приходится на эти регионы. Порядка 70 процентов всех пациентов с туляремией являются городскими жителями, не прошедшими вакцинацию. Смертность от туляремии варьирует от 0,5 до 1 процента.
Возбудитель туляремии был определен в 1911 – 1912 годах исследователями Маккоем и Чепиным. Первыми выявленными носителями бактерии были суслики. Первые, официально зарегистрированные случаи туляремии относятся к началу 20 века. Однако анализ ряда вспышек инфекционных заболеваний («доброкачественная чума», «климатические бубоны») в 19 столетии говорит о том, что это были неправильно диагностированные всплески туляремии. Первый зарегистрированный случай заражения человека произошел в Северной Америке в 1910 году. В Европе туляремия среди людей была впервые диагностирована в Австрии в 1917 году.
В России это заболевание было обнаружено в период с 1926 по 1928 год сразу в нескольких областях, в число которых входили Рязанская, Тюменская, Воронежская. Перед началом Великой Отечественной Войны туляремия проявила себя как заболевание, способное поражать большое количество людей. В период 1940 года на территории Советского Союза было зарегистрировано порядка 10 тысяч случаев инфицирования людей. Во время Отечественной Войны количество случаев заражения туляремией значительно увеличилось. Советский исследователь биологического оружия Кен Алибек вынес версию о том, что инфекционные вспышки не были случайностью и носили искусственный характер. В качестве доказательств ученый приводит тот факт, что в период с 1941 по 1942 год количество заражений туляремией увеличилось в десять раз, а через год снова снизилось. Порядка 70 процентов заболевших поступали в военные госпитали с легочной формой заболевания, что свидетельствует о том, что болезнь распространялась умышленным путем. По данным очевидцев, которые Кен Алибек приводит в поддержку своей версии, туляремией солдаты заражались от мышей.
Первая версия биологического оружия, действовавшего на базе возбудителя туляремии, была создана в 1941 году. Испытана разработка советских ученых была в битве под Сталинградом. Летом 1942 года среди немецких солдат было диагностировано большое количество случаев заражения туляремией. Это привело к тому, что наступление противника было приостановлено. Спустя неделю, зараженные грызуны проникли на территории, занятые советской армией, в результате чего инфекция начала быстро распространяться среди советских солдат и мирных жителей. Мыши заражали продукты и воду, что приводило к многочисленным случаям инфицирования людей, среди которых два закончились летальным исходом. Для того чтобы погасить вспышку инфекции в район боевых действий было переброшено 10 передвижных госпиталей.
Разработка биологического оружия продолжилась и в послевоенные годы. В период 80-ых годов было налажено массовое производство ракет, боеголовки которых содержали бактерии туляремии.
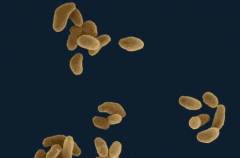
Естественным резервуаром этих бактерий являются позвоночные животные из отряда грызунов. В основном это крысы, мыши, зайцы, а также домашние животные – овцы, свиньи, кролики. От них человек, как правило, заражается трансмиссивным путем (с укусами комаров или клещей), контактным и реже алиментарным.
Francisella tularensis – это мелкая, кокковидная палочка, средний размер который колеблется от 0,3 мкм до 0,5 мкм. Она неподвижна, не образует ни жгутиков, ни спор. Окружена мелкой капсулой, что повышает ее устойчивость во внешней среде.
Бактерии быстро погибают под действием высоких температур. Однако они резистентны к действию низких температур. Так, если при кипячении бактерии погибают за одну минуту, то при температуре 0 градусов Цельсия они сохраняются в течение 10 месяцев. В течение долгого времени они выживают в зерновых культурах (более полугода), в почве, в шкурах умерших животных.
В лабораторных условиях возбудители туляремии растут очень медленно. Им необходимы специальные, обогащенные витаминами и глюкозой среды. Francisella tularensis – это строго аэробный микроорганизм, то есть для своей жизнедеятельности он использует кислород. В бескислородных средах он погибает.
Существует несколько подвидов этой бактерии. Так, исходя из степени патогенности, выделяют два подвида — подвид А и В. Первый подвид отличается крайне высокой патогенностью. На сегодняшний день он рассматривается как возможное биологическое оружие. В лабораторных условиях доказано, что одна клетка подвида А вызывает смерть кроликов, тогда как для аналогичного эффекта необходимо один миллиард клеток подвида В. Подвид В отличается меньшей патогенностью и вызывает легкие формы туляремии. Он встречается в Северной Америке, Азии и Европе.
По распространенности по континентам выделяют американский, среднеазиатский и европейско-азиатский подвид.
Факторами патогенности называются те структуры бактерий, которые обеспечивают им быстрое проникновение и распространение по организму. Также они обеспечивают бактериям способность приспосабливаться к меняющимся условиям среды. Например, наличие капсулы у возбудителя туляремии предохраняет ее от воздействия дезинфицирующих растворов, а также обеспечивает ей адгезию (прилипание) к клетке хозяина.
Основными факторами патогенности возбудителя туляремии являются:
- капсула;
- белки внешней мембраны;
- липополисахарид;
- ферменты.
Капсула
Капсулой называется внешняя тонкая оболочка, которая на 70 процентов состоит из липидов (жиров) и на 30 из белков. Липиды, участвующие в строении капсулы, имеют сложное строение и соединены с полисахаридами (углеводами). Также капсула может содержать некоторые кислоты или аминокислоты. Такое сложное строение обеспечивает защиту бактериям — толстый слой липидов предохраняет их от высыхания. Вещества, содержащиеся в капсуле, могут выступать в качестве питательных веществ и служить источником питания на протяжении неблагоприятного для жизни бактерии периода.
Кроме этого капсула обладает и антигенными свойствами. Это значит, что она стимулирует антимикробный ответ организма, активируя при этом иммунную систему.
Белки внешней мембраны
Внешняя мембрана — это структура, которая окружает по всему периметру бактериальную клетку. Она следует сразу за капсулой и представлена белками (15 – 20 процентов), углеводами (15 — 30 процентов) и липидами (40 процентов). Белковый спектр очень разнообразен и представлен 25 фракциями. Эти белки способны оказывать модулирующий эффект на активность макрофагов. Известно, что макрофаги как представители иммунной системы человека, способны захватывать и переваривать патогенные бактерии. Таким образом, они реализуют защитную функцию иммунной системы. Однако возбудитель туляремии изменяет эту способность. Во-первых, с помощью специальных ферментов он проникает в фагоциты и нарушает их функции. Во-вторых, некоторые белки способны связываться с фрагментами антител, нарушая тем самым активность и макрофагов, и всей системы комплимента (составляющего иммунной системы).
Липополисахарид
Липополисахарид является компонентом внешней мембраны, состоящим из молекул полисахарида (цепочки углеводов) и липидов. Он является основным фактором патогенности Francisella tularensis и главным антигеном. Липидная часть липополисахарида играет роль эндотоксина, который, в свою очередь, высвобождается из клетки при ее разрушении. Таким образом, когда бактерии, попав в кровь, разрушаются, то из них высвобождается большое количество эндотоксина. Именно эндотоксин провоцирует интоксикацию организма и является причиной токсического шока.
Полисахаридная часть обладает выраженными антигенными свойствами и является основным стимулятором гуморального иммунитета. Также липополисахарид участвует в переходе бактерий из активной формы в неактивную. Этот феномен называется аттенуацией и встречается он при попытке культивировать бактерии в лабораторных условиях. Этим объясняется сложность диагностики туляремии бактериологическим методом.
Ферменты
Возбудитель туляремии обладает широким спектром различных ферментов, которые обеспечивают прикрепление бактерий к клеткам, проникновение внутрь макрофагов и другие вирулентные способности. Основным таким ферментом является нейраминидаза. Она разрушает рецепторы на поверхности клеток, таким образом, проникая в них. Нейраминидаза, как и другие структуры бактерии, обладает антигенными свойствам.
Возбудитель туляремии проникает в организм человека через кожу, слизистые оболочки или же дыхательные пути. Очень часто в месте его первичного внедрения формируется первичный очаг, который имеет вид небольшого изъявления. После того как бактерии попали в организм, они разносятся с током лимфы по лимфатическим узлам. Там они активно размножаются, стимулируя развитие лимфаденита – увеличение лимфатических узлов. Сильно увеличенный лимфатический узел называется бубон. Погибая, они выбрасывают в кровь большое количество эндотоксина. Развивается фаза общей интоксикации. Далее бактерии проникают в кровь, провоцируя развитие бактериемии. Вместе с током крови бактерии проникают во внутренние органы, где вызывают специфические воспаления в легких, печени, селезенке. Во внутренних органах бактерии формируют туляремийные гранулемы. Внешне они выглядят как бело-желтые, округлые образования, величиной от 1 до 4 мм. В центре этих гранулем находятся участки омертвения. Особенностью Francisella tularentis является ее способность формировать аллергический компонент иммунной реакции.
Возбудитель туляремии паразитирует в организме определенных животных, которые и являются источниками инфекции.
К источникам бактерий туляремии относятся:
- грызуны – полевка обыкновенная, водяная крыса, домашняя мышь, ондатра;
- зайцеобразные – зайцы, кролики, пищухи;
- домашние животные – крупный и мелкий рогатый скот (коровы и овцы), свиньи.
Эти животные являются естественной средой обитания для туляремийных бактерий. Человек может инфицироваться как при непосредственном контакте с ними, так и через зараженные пищевые продукты или воду. Однако чаще всего заражение происходит опосредованно через переносчиков инфекции. Переносчиками туляремии являются членистоногие кровососущие, а именно клещи, слепни, комары, блохи. С укусами этих членистоногих от животных к человеку передаются туляремийные бактерии. Таким образом, жизненный цикл бактерий туляремии сохраняется в цепочке «клещ – животное». Восприимчивость человека к этой инфекции составляет 100 процентов. Однако стоит отметить, что больной туляремией человек не представляет опасности для окружающих.
| Пути передачи | Как происходит заражение |
| Трансмиссивный | Заражение происходит через укус блох, слепней и других членистоногих, которые переносят бактерии от источника (грызунов, зайцеобразных) к человеку. |
| Контактный | При непосредственном контакте с источником туляремии (животным или грызуном). Или же при контакте с предметами, загрязненными выделениями этих животных. |
| Аэрогенный | При вдыхании воздуха и частичек пыли, содержащих туляремийные бактерии. |
| Водный | При употреблении зараженной бактериями туляремии воды. |
| Алиментарный | При употреблении продуктов от больных животных, например, мяса инфицированного кролика. |
Контактный путь заражения преобладает в сельской местности. Для этой местности также характерны основные вспышки заболевания. В группу риска входят фермеры, рыбаки, охотники.
Наибольшему риску заразиться туляремией контактным способом подвержены охотники и работники боен. Заражение происходит при разделке туш животных или обработке их шкур. При этом чаще всего развиваются контактные формы туляремии, а именно бубонная и язвенно-бубонная. Первичный аффект локализуется на кистях рук, то есть там, где был непосредственный контакт с инфицированным животным. Если человек необработанными руками дотрагивался до глаз, то вероятно проникновение возбудителя через слизистую глаза и развитие глазобубонной формы заболевания.
Вспышки туляремии имеют определенную сезонность и природную очаговость. Так для язвенно-бубонной и бубонной формы (то есть для локальных форм) характерны весенние вспышки заболевания. Это связанно с развитием в этот период промысловой охоты на водяных крыс. Для легочной и ангинозной формы характерен осенний период заболеваемости. Это обусловлено высоким инфицированием в этот период диких грызунов. Трансмиссивный путь инфицирования характерен для июля – августа. Максимальный пик заболеваемости приходится на время сенокоса и уборочных работ.
Природными очагами туляремии являются:
- пойменно-болотный;
- луго-полевой;
- лесной;
- степной (или мышиный);
- тундровый;
- предгорно-ручьевой.
Эти очаги отличаются исключительной стойкостью. В них возбудитель туляремии сохраняется и циркулирует благодаря источникам (грызунам, зайцеобразным) и переносчикам (кровососущим членистоногим). Для каждого очага характерен свой вид животных и тип кровососущих членистоногих. Так, для водных вспышек источниками инфекции являются водяные крысы, для степных – мыши, для болотных – полевки.
Помимо природной очаговости различают несколько видов вспышек туляремии. Для каждой вспышки характерен свой пик заболеваемости и особенности течения болезни.
Выделяют следующие виды вспышек туляремии:
- сельскохозяйственная – возникает при работе с сеном, соломой, зерновыми;
- промышленная – возникает весной в период половодья и связана с отловом ондатры или водяной крысы;
- водная – приходится на начало лета, обусловлена полевыми работами и использованием для этого открытых водоемов;
- бытовая – возникает при работе дома, на даче. Заражение происходит при раздаче корма животным, при сушке и обработке продуктов, подметании пола.
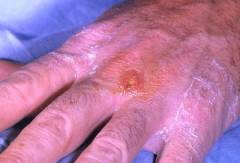
Существуют следующие общие симптомы туляремии:
- высокая температура;
- озноб;
- резкая головная боль;
- боль в мышцах;
- инъекция сосудов склеры;
- сыпь.
Начало заболевания характеризуется резким подъемом температуры до 39 градусов Цельсия. Температура сопровождается ознобом и длится от двух до трех недель. Возникает резкая головная боль, тошнота, а иногда и рвота. Конъюнктива глаз становится резко красной, а на теле появляется сыпь. Все эти симптомы связаны с явлением общей интоксикации и обусловлены действием эндотоксина. Эндотоксин, высвобождаясь из умерших бактерий, обладает пирогенным (поднимает температуру) и кожно-некротическим действием. Также в этот период добавляется аллергический компонент иммунной реакции, в связи с чем на теле появляется полиморфная сыпь. Основным специфическим симптомом этого периода является регионарный лимфаденит (увеличение регионарных лимфатических узлов).
Все эти симптомы характерны для большинства микробных инфекций, в том числе и для зоонозов.
Дальнейшая клиническая симптоматика заболевания во многом определяется входными воротами и локализацией патологического процесса. Условно выделяют локальные формы туляремии с поражением кожи, слизистых и лимфатических узлов и формы с преимущественным поражением внутренних органов.
Для этой формы туляремии характерно как изолированное поражение кожи, так и совместное со слизистыми оболочками.
Локальными формами туляремии являются:
- бубонная;
- язвенно-бубонная;
- глазобубонная;
- ангинозно-бубонная.
Эти формы наиболее часто встречаются при проникновении возбудителя через кожу.
Бубонная форма
Основным симптомом этой формы является наличие бубона – увеличенного лимфатического узла. Развиваются они из-за интенсивного размножения в лимфатических узлах бактерий туляремии.
Бубоны могут быть как одиночными, так и множественными. Как правило, это подмышечные, паховые или бедренные лимфатические узлы. Появляются они на 3 – 5 день болезни и начальный размер их составляет 2 – 3 сантиметра. Отличием увеличенных лимфатических узлов при туляремии является их болезненность. По мере прогрессирования патологии бубоны увеличиваются до 8 – 10 сантиметров. Они отчетливо проступают под кожей. Несмотря на свои размеры с подкожной жировой клетчаткой бубоны связаны неплотно, что обеспечивает им небольшую подвижность. Кожа над ними долгое время сохраняет свою окраску.
Эволюция бубонов может быть разнообразна. У половины больных бубоны самостоятельно регрессируют в течение 2 – 4 месяцев. У остальной половины они могут нагнаиваться. При этом содержимое бубонов размягчается, кожа над ними становится отечной. Сами бубоны становятся резко болезненными, плотными и горячими. Боль уменьшается, когда гной прорывается наружу. Гнойное содержимое обладает густой консистенцией, белого цвета, без ярко выраженного запаха. Оно состоит из омертвевших клеток, клеток воспаления и непосредственно из самих туляремийных бактерий.
Язвенно-бубонная форма
Для этой формы туляремии также характерны бубоны, а также общие симптомы интоксикации. Отличием ее является наличие первичного аффекта, который образуется в месте внедрения туляремийных бактерий. Этот аффект представлен небольшой язвой, по периметру которой образуется ободок («кокарда»).
Изначально на месте внедрения бактерий формируется небольшое пятнышко, которое далее переходит в папулу, а потом в пузырек. На 5 – 7 день заболевания содержимое пузырька начинает нагнаиваться, в результате чего формируется пустула. Пустулой называется глубокое полостное образование, которое заполнено гнойным содержимым. Когда пустула прорывается, на ее месте образуется небольшая (изначально), малоболезненная язва. Края этой язвы приподняты и придают ей кратерообразный вид. По краям образуется темная корочка с шелушащимися краями – «кокарда».
Глазобубонная
Эта форма туляремии встречается редко, в 1 – 2 процентах случаев. Для нее характерно поражение глаз. Развивается она в случаях, когда возбудитель туляремии попадает на слизистую оболочку глаз. Для глазобубонной формы характерно развитие фолликулярного конъюнктивита и язвенных поражений слизистой глаз. Конъюнктива глаза ставится ярко-красной, ее слизистая образует множественные фолликулы (круглые образования), в результате чего больному становится трудно двигать глазами, поднимать веки. Из слизистых оболочек глаза нередко выделяется густой, желтоватый гной.
Ангинозно-бубонная
Эта форма туляремии встречается менее чем в одном проценте случаев. Для нее характерно поражение небных миндалин, то есть развитие тонзиллита. Заболевание начинается с резких болей в горле, которые обусловлены увеличивающимися миндалинами. Пациенту становится трудно глотать, он отказывается от еды. На небных миндалинах при этом образуются фибриновые пленки (аналогичные, как при дифтерии) и множественные некротические изъязвления. После этого на миндалинах образуются глубокие язвы, которые впоследствии замещаются рубцовой тканью. Все это происходит на фоне сильной интоксикации и высокой температуры. Также параллельно увеличиваются шейные и околоушные миндалины. Динамика развития бубонов при ангинозно-бубонной форме такая же, как и при других формах.
Эта форма туляремии развивается при аэрогенном или алиментарном заражении. Бактерии туляремии, попадая в организм, оседают как в лимфатических узлах, так и во внутренних органах. Размножаясь, они провоцируют развитие специфического воспаления. В результате, во внутренних органах развиваются специфические туляремийные гранулемы, аналогичные туберкулезным. Центр этих гранулем состоит из мертвой ткани органа и бактерий туляремии. Функция органов при этом начинает страдать. В дальнейшем в них откладываются соли кальция и гранулемы кальцифицируются. В зависимости от того, какой орган был поражен, выделяют несколько форм туляремии.
Выделяют следующие формы туляремии с поражением внутренних органов:
- легочная;
- абдоминальная.
Легочная форма
При этой форме туляремии поражаются органы дыхательной системы – легочная ткань, трахея, бронхи. Легочная форма может протекать с преимущественным поражением легочной ткани и развитием пневмонии (пневмонический вариант) или же с поражением бронхов и развитием бронхита (бронхитический вариант).
Заболевание начинается с появления внезапных, резких болей в грудной клетке. В течение первых дней появляется сухой кашель, который быстро становится влажным. Мокрота при легочной форме туляремии скудная, слизистого или слизисто-гнойного характера. В крайне тяжелых формах мокрота становится с примесью крови (геморрагической).
Бронхитический вариант отличается умеренной интоксикацией и, соответственно, более легким течением. Одновременно с бронхами поражаются бронхиальные и парабронхиальные лимфатические узлы. Заболевание протекает от двух до трех недель.
Пневмонический вариант отличается более тяжелым и затяжным течением. Для туляремийной пневмонии характерны периодические рецидивы (обострения болезни) и многочисленные осложнения (абсцессы, плевриты). Вместе с легочной тканью поражаются медиастинальные лимфатические узлы. Длительность этой формы составляет от 2 месяцев и более.
Абдоминальная форма
При этой форме туляремии патологический процесс затрагивает мезентериальные лимфатические узлы. Основными симптомами является боль в животе, рвота, расстройства стула. Туляремийные бактерии с током крови также попадают в печень, селезенку. В результате этого эти органы увеличиваются и становятся болезненными. Этот симптом носит название гепатоспленомегалии. Грозным осложнением абдоминальной формы при туляремии является кишечное кровотечение.
Это форма является самой сложной и развивается она, как правило, у людей со сниженным иммунитетом. При этой форме в крови наблюдается большое количество туляремийных бактерий и их токсинов. Такое состояние называется сепсисом и поэтому генерализованная форма носит еще название септической.
Симптомами генерализованной формы являются:
- температура 39 – 40 градусов Цельсия;
- озноб;
- сниженное артериальное давление;
- аритмия;
- одышка;
- спутанное сознание;
- сыпь.
При этой форме отсутствуют какие-либо местные изменения. Заболевание характеризуется выраженной интоксикацией, а иногда развивается токсический шок. Для генерализованной формы характерно одновременное поражение нескольких органов и систем, в результате чего развивается полиорганная (множественная) недостаточность. Бактерии туляремии поражают сердце, легкие, а также, проникая гематоэнцефалический барьер, и мозг. Поэтому при генерализованной форме отмечаются сердечно-сосудистая недостаточность, дыхательная недостаточность и почечная недостаточность.
Давление резко падает (менее 90 миллиметров ртутного столба), отмечаются перебои в работе сердца. Сознание больных спутанное, может развиваться бред. Быстро нарастает дыхательная недостаточность. При этой форме туляремии могут развиваться менингиты, энцефалиты. Бактерии туляремии часто поражают сердечную систему, а именно сердечную мышцу. Таким образом, развивается миокардиодистрофия (дистрофия мышцы сердца), которая проявляется одышкой, нарушенным ритмом (аритмией), слабостью сердечной деятельности.
При этой форме чаще, чем при других, появляется мелкая сыпь. Связано это с действием эндотоксина на кровеносные капилляры. Через поврежденную стенку капилляров кровь пропитывается в кожные покровы. В результате этого на руках и ногах появляется симметричная розеолезная сыпь. Она выглядит в виде перчаток на руках, в виде гетр на ногах, в виде воротника на шее и груди или же в виде маски на лице. Изначально сыпь светло-красная, но потом постепенно темнеет, приобретая медный оттенок. Исчезает она через 10 – 14 дней.
При подозрении на туляремию, человек должен обратиться к инфекционисту или семейному врачу. Медик опрашивает пациента, для того чтобы получить информацию о давности возникновения симптомов, их характере и интенсивности. Также проводится определение эпидемиологического анамнеза, для которого врач уточняет, вступал ли пришедший на обследование человек в контакт с инфицированными больными людьми или животными, посещал ли зоны повышенного риска. Далее врач проводит общий осмотр и физикальное обследование пациента. На базе полученных сведений медик может назначить дальнейшие диагностические исследования, чтобы подтвердить или опровергнуть первоначальный диагноз.
Жалобы, характерные для пациентов с туляремией
При выслушивании пациента врач не только констатирует жалобы, но и детализирует их характер. Пациенты с туляремией жалуются на высокую температуру, которая держится на протяжении длительного времени и не сбивается жаропонижающими препаратами. Инфицированный человек испытывает сильные головные боли и болезненные ощущения в мышцах. Также для данного заболевания свойственна слабость, общее недомогание, снижение работоспособности. Характерны для туляремии тошнота, отсутствие аппетита и другие симптомы пищевого отравления.
Другими, свойственными для этой инфекции жалобами пациентов, являются:
- повышенное потоотделение;
- озноб;
- проблемы со сном;
- снижение артериального давления;
- кожная сыпь;
- увеличение лимфатических узлов.
В зависимости от типа заболевания картина может дополняться другими характерными жалобами. При укусе инфицированных животных или насекомых пациентов беспокоит болезненность лимфатических узлов, располагающихся в области укуса. В некоторых случаях больные жалуются на боль в глазах. В месте проникновения инфекции возникают язвы, которые через некоторое время прорываются густым гноем. При употреблении зараженного мяса у человека развивается водянистый понос, сильные боли с обеих сторон ребер. При виде или упоминании еды у пациентов возникает рвота. При заражении воздушно-капельным путем больной жалуется на сильную боль в груди, кашель, отдышку.
Опрос пациента
Целью опроса является выяснение начала заболевания, для чего врач спрашивает у пациента о давности возникновения симптомов и их особенностях. Медик обращает внимание на динамику проявлений, уточняя о периодах их усиления и затухания. Также в ходе опроса врач старается определить возможный источник инфекции и способ заражения. Ответы на данные вопросы позволяют установить точный диагноз, сроки инкубационного периода и избежать заражения туляремией других людей.
Вопросами, которые задает врач для эпидемиологического анамнеза, являются:
- наличие сходных симптомов у соседей, коллег по работе, членов семьи;
- участие в охоте, рыбалке, туристических походах;
- были ли поездки за границу;
- подвергался ли пациент укусам животных или насекомых;
- какова профессиональная сфера деятельности больного;
- принимал ли участие человек в забое скота или разделке животных;
- соответствуют ли санитарным нормам условия работы или места постоянного проживания;
- употреблял ли пациент некипяченую воду, сырое молоко, слабопрожаренное мясо, немытые фрукты и овощи.
Физикальный осмотр
Во время осмотра пациента врач исследует кожные покровы, глазные склеры, ротовую полость. Также проводится пальпация живота и общий осмотр пациента. Анализируя характер обнаруженных внешних признаков туляремии, врач делает заключение о форме и других нюансах заболевания.
К внешним симптомам туляремии относятся:
- увеличенные лимфатические узлы;
- покраснение глаз;
- воспаленная слизистая горла;
- увеличенная печень и селезенка (при редкой тифоидной форме болезни);
- хрипы и ослабленные дыхательные шумы (при туляремической пневмонии);
- гиперемия кожи в области лимфатических узлов;
- сыпь на коже в виде мелких кровоизлияний;
- отекшее и припухшее лицо;
- синюшно-багровый оттенок лица;
- кровоизлияния в форме точек на слизистой рта.
Основным внешним проявлением туляремии являются воспалительные папулы (плотные образования, приподнимающиеся над поверхностью кожи). Этот признак характерен для локальных форм заболевания. Местами формирования папул могут быть руки, подмышечные впадины, глаза, небо. В течение быстрого времени после появления папула заполняется гноем и прорывает, в результате чего образуется язвенный кратер.
Лабораторная диагностика туляремии включает несколько методов исследований. Из-за разнообразной и неоднозначной клинической картины эти методы играют решающую роль в диагностике туляремии. Материалом для исследования могут служить гнойное содержимое из бубонов, мокрота или кровь.
Методами лабораторного исследования при туляремии являются:
- аллергический метод;
- серологические методы;
- бактериологические методы.
Аллергический метод
Этот метод включает кожные тесты, которые проводятся в первую неделю болезни. Эти тесты относятся к высокоспецифичным методам ранней диагностики туляремии. Они основываются на проявлении местной аллергической реакции у людей, болеющих туляремией. В свою очередь, эта реакция обусловлена наличием аллергического компонента, который стимулируется этим возбудителем.
Тест заключается во внутрикожном введении тулярина и в развитии соответствующей кожной реакции. Тулярином называется биологический препарат, который состоит из взвеси убитых туляремийных бактерий. Его наносят на кожу предплечья скарификационным методом. На месте введения тулярина через 24 – 48 часов появляется местная аллергическая реакция в виде покрасневшего уплотнения (инфильтрата). Результат теста оценивается по величине инфильтрата. Если через 24 – 48 часов на месте введения тулярина появляется инфильтрат более 5 мм, то реакция считается положительной, и значит, человек болен туляремией. Положительная проба также может быть у вакцинированных или переболевших людей. У них положительный аллергический тест сохраняется в течение нескольких лет.
Преимуществом этого метода является его высокая специфичность, легкость, быстрота проведения, а также то, что он становится положительным уже с 3 – 5 дня заболевания.
Серологические методы
Эти методы включают реакции, основанные на комплексе антиген-антитело. Антителами называются сложные белки, которые синтезируются иммунной системой в ответ на проникновение чужеродных бактерий. Антигенами называются те структуры чужеродных бактерий, которые способны стимулировать иммунный ответ, то есть выработку антител. У бактерий туляремии в качестве антигенов выступает липополисахарид, капсулы, белки. В организме человека, когда встречаются антитело и антиген, они образуют комплекс. Данный комплекс воспроизводится и in-vitro (в лабораторных условиях).
В диагностике туляремии чаще всего используется реакция агглютинации (РА). Визуально она проявляется в виде хлопьев или осадка, которые представляют собой склеенные бактерии туляремии и антитела.
Для постановки реакции берут 3 мл крови больного, из которой получают сыворотку (так как именно в ней содержаться антитела). В качестве антигена используется туляремийный диагностикум, который содержит миллиарды микробов туляремии. Реакцию ставят как на стекле (ориентировочная реакция), так и в пробирке (развернутая реакция).
Изначально на стекле смешивают каплю сыворотки больного и туляремийного диагностикума. Если при смешивании образуется осадок, который выглядит в виде небольших хлопьев, то реакция считается положительной. Если же хлопья не образуются – то отрицательной, и значит, человек не болен туляремией. Это быстрый вариант реакции агглютинации и используется он в экспресс-диагностике. Далее делается более подробная и развернутая реакция, которая ставится в пробирке.
Еще одной чувствительной реакцией в диагностике туляремии является реакция непрямой гемагглютинации (РПГА). Она основывается на том же принципе, что и предыдущая реакция. Однако антигены в этой реакции сорбируются (прикрепляются) на поверхности эритроцитов. В этом случае образуется комплекс антитело+антиген+эритроцит. Образование комплекса приводит к склеиванию и выпадению в осадок эритроцитов.
Реакция ставится в планшетах-лунках или пробирках. При положительной реакции на дне пробирки (лунки) образуется фестончатый осадок. При отрицательной реакции (когда не произошло образование комплекса) эритроциты не склеиваются, а оседают на дно пробирки в виде пуговки.
Бактериологические и биологические методы
Эти методы основываются на выделении чистых культур бактерий на специальные среды. Однако изначально выделить культуру туляремийных бактерий из биологического материала (крови или мокроты) никогда не удается. Поэтому изначально применяют биологическую пробу. Для этого материалом взятого от больного заражают лабораторных свинок, которые наиболее восприимчивы к туляремии. Уже после того как животное было заражено, от него берут кровь и засевают на специальные среды. Эти среды обогащены аминокислотами, глюкозой, желтком. Посевы помещают в термостат на 5 дней, где культуры растут при температуре 37 градусов Цельсия. Растут колонии туляремийных бактерий в виде небольших колоний, напоминающих капельки росы. Если посев был осуществлен на жидкую среду, то она мутнеет, а на ее дне образуется осадок.
Далее колонии исследуются под микроскопом.
Данным методом исследуется вода, пищевые продукты и смывы с различных объектов на предмет наличия возбудителя туляремии.
| Название препарата | Механизм действия | Как принимать |
| Реамберин | Оказывает свое детоксикационное действие благодаря уменьшению свободных радикалов и восстановлению энергетических обменов. Также устраняет кислородное голодание клеток (антигипоксический эффект) и восстанавливает кислотно-щелочной баланс. | Суточная доза препарата для взрослых равняется 500 – 800 мл. Препарат вводится внутривенно капельно со скоростью 1 мл в минуту. |
| Поливедон | Благодаря своему низкомолекулярному строению связывает токсины и выводит их из организма. Выведение происходит через почки. Препарат также усиливает почечный кровоток, что, в свою очередь, увеличивает мочевыделение. | Разовая доза равняется 200 – 400 мл. Вводят внутривенно капельно со скоростью 40 капель в минуту. Препарат предварительно подогревают до температуры тела. |
| Венофундин | Увеличивает объем циркулирующей крови, тем самым, способствуя улучшению гемодинамических показателей (пониженного артериального давления при генерализованных формах туляремии). | Доза препарата в сутки равняется 250 – 500 мл. Вводится препарат очень медленно и под постоянным контролем состояния больного. |
| Витамин С | Обладает антигипоксическим (устраняет кислородное голодание) действием. Также подавляет воспалительный процесс. | В острый период заболевания препарат вводится внутривенно одновременно с капельницами, разводя препарат в физиологическом или другом растворе. Далее можно перейти на внутримышечное введение препарата – по одной ампуле глубоко в мышцу в течение 7 дней. |
| Пиридоксин (витамин В6) | Активирует обменные процессы в организме, особенно в мышце миокарда. Также усиливает энергетические процессы в нервной ткани. Препарат особенно необходим при генерализованных формах туляремии с поражением сердца и головного мозга. | Можно применять как внутривенно, так и внутримышечно по 50 – 150 мг (1 – 3 ампулы) в сутки в течение 10 – 14 дней. |
| 20-процентный раствор глюкозы + фуросемид (метод форсированного диуреза) | Являясь высокоосмолярным раствором, глюкоза повышает объем циркулирующей жидкости. Фуросемид выводит эту жидкость через почки, тем самым, выводя токсины из организма. | 800 мл глюкозы вводят внутривенно, через час после начала капельницы вводят 40 мг (одна ампула) фуросемида. |
| Название препарата | Механизм действия | Как принимать |
| Стрептомицин | Проникает внутрь бактерий через их клеточную стенку. Внутри клетки связывается с рибосомами (органеллами клетки) и нарушает синтез белков. | При локальных формах вводится внутримышечно по 500 мг два раза в день в течение 10 дней. При легочной и абдоминальной форме — по 1 грамму два раза в день. |
| Гентамицин | При локальных формах – внутримышечно по 80 мг два раза в день. При туляремии с поражением внутренних органов – по 80 мг 4 раза в день. | |
| Доксициклин | Ингибирует синтез необходимых белков, что приводит к гибели клеток. | Внутрь по 100 мг (одна таблетка) два раза в день. |
| Тетрациклин | Внутрь по 500 мг 4 раза в сутки. |
Вакцинация от туляремии главным образом предназначена для предупреждения заражения патогенными бактериями и развития заболевания. Особенно важно применение вакцинации населения в очагах с большим риском заражения туляремийной палочкой.
Вакцину от туляремии с профилактической целью назначают всем возрастным группам, начиная от детей 7 лет.
Когда назначается?
Вакцинация от туляремии назначается по-разному в зависимости от эпидемиологических особенностей различных природных очагов инфекции.
По особым показаниям проводится плановая вакцинация всего населения определенного географического района, исключением являются только дети до 7 лет и лица с противопоказаниями.
Особыми условиями, при которых проводится вакцинация от туляремии всего населения, являются:
- существуют зарегистрированные случаи заболевания туляремией в данном районе в прошлом;
- существуют зарегистрированные случаи заболевания туляремией в смежных районах в прошлом;
- доказано присутствие возбудителя туляремии в организмах животных и объектах окружающей среды путем выделения культур возбудителя.
При отсутствии эпидемиологических показаний в остальных географических районах плановая вакцинация от туляремии проводится только особому контингенту лиц.
Лицами, которым назначается плановая вакцинация от туляремии в неэпидемиологических зонах, являются:
- сельскохозяйственные работники, которые тесно соприкасаются с зерновыми и овощными культурами (работники хранилищ, мельниц, заводов по переработке сельскохозяйственных продуктов);
- сельскохозяйственные работники, которые имеют дело со скотом и домашней птицей (работники ферм и мясокомбинатов);
- дератизаторы (лица, занимающиеся уничтожением грызунов);
- дезинсекторы (лица, занимающиеся уничтожением насекомых);
- работники санитарно-противоэпидемической службы;
- лица, которые временно посещают эпидемические районы туляремии в связи с работой в поймах рек (для покоса, ловли рыбы, охоты, строительных работ);
- лица, которые делают заготовки шкурок грызунов (ондатр, водяных крыс, зайцев);
- сотрудники меховых фабрик, которые работают в сфере первичной обработки шкурок;
- работники лесных хозяйств и лесопилок;
- персонал лабораторий, работающий с культурами бактерий туляремии.
В условиях быстрого нарастания численности грызунов массового характера и выявления туляремии среди животных назначается экстренная вакцинация населения. Первыми вакцинируются работники сельскохозяйственной сферы. При регистрации случаев заражения туляремией среди людей проводят вакцинацию всего населения в наиболее короткие сроки. В особо опасных эпидемиологических очагах прививка назначается детям от двух лет.
Что содержит вакцина?
Туляремийная вакцина содержит особый вакцинный штамм (тип) живых ослабленных бактерий. Особенность этого штамма состоит в низкой реактогенности (способности вызывать патологические реакции организма).
Ослабленные бактерии туляремии выращиваются на специальных средах в лабораторных условиях. При помощи вакуума бактерии высушиваются, и приготавливается лиофилизат (сухая взвесь бактерий).
Для вакцинации населения лиофилизат растворяется дистиллированной водой и наносится на кожу или вводится подкожно.
| Накожный способ | Подкожный способ | |
| Доза препарата | 2 капли раствора (около 200 миллионов бактерий туляремии). | 0,1 миллилитр раствора (около 10 миллионов бактерий туляремии). |
| Место введения | Наружная поверхность средней трети плеча. | Наружная поверхность средней трети плеча. |
| Техника выполнения |
|
|
Какова эффективность при заболевании?
Эффективность вакцинации от туляремии очень высока. Благодаря введению ослабленных бактерий туляремии в организме человека создается большое количество специфических антител против вредоносного возбудителя. Полное формирование специфического иммунитета наступает через 20 – 30 дней после проведения вакцинации. Если в организм проникнут новые живые бактерии туляремии, то специфические антитела уничтожат их, предупредив развитие заболевания. Стойкий противотуляремийный иммунитет сохраняется на срок до пяти лет. По истечении этого срока, при необходимости, возможна ревакцинация (повторная вакцинация) против туляремии.
Реакция и противопоказания для вакцинации
Местная реакция на прививку должна развиваться у всех пациентов, прошедших вакцинацию. В случае накожного метода нанесения на месте насечек в течение 4 – 5 дней появляются покраснения и отек, диаметр которого не больше 15 миллиметров. По периметру насечек могут возникать небольшие везикулы (пузырьки). Спустя 10 – 15 дней местная реакция утихает, на месте поставленной прививки формируется корочка. У некоторых людей может отмечаться увеличение и болезненность лимфатических узлов.
При внутрикожной вакцинации на месте укола может возникать припухлость и покраснение. В течение 2 – 3 суток может развиваться общее недомогание, головная боль, повышенная температура. В случае если пациент ранее болел туляремией, реакция на иммунизацию более бурная. Перед проведением вакцинации проводится опрос и осмотр человека для выявления противопоказаний.
Противопоказаниями для проведения прививки против туляремии являются:
- обострения хронических заболеваний;
- острые болезни инфекционного и неинфекционного характера;
- иммунодефицит;
- злокачественные болезни крови;
- новообразования злокачественного типа;
- склонность к аллергическим заболеваниям;
- беременность и период грудного вскармливания.
Вскрытие нагноившихся бубонов производится крайне редко, потому как более чем в половине случаев они нагнаиваются и прорываются сами. При этом происходит самопроизвольное излитие гноя из раны. В этом случае рекомендуется лишь обрабатывать уже открытую рану раствором антисептика. После этого следует наложить повязку с тетрациклиновой или стрептомициновой мазью.
Если же нагноившийся бубон самопроизвольно не вскрывается, то рекомендуется хирургическое вмешательство. Вскрытие бубона происходит под местной анестезией, поэтому безболезненно для пациента.
Техника проведения
Эта хирургическая манипуляция должна проводиться в стерильных условиях. Кожу над поверхностью бубона несколько раз обрабатывают раствором йода. Далее скальпелем производят широкий разрез. После проведения разреза из раны вытекает гной. Его необходимо максимально эвакуировать, чтоб предотвратить повторное нагноение. Как правило, излившийся гной подлежит дальнейшему исследованию (бактериологической и биологической диагностике). Образовавшуюся полость обрабатывают антисептиком, а затем накладывают повязку с мазью. Периодически повязку рекомендуется менять, а на рану накладывать антибактериальную мазь.

Мероприятиями, которые позволят избежать заболевания, являются:
- соблюдение мер предосторожности во время отдыха или активной деятельности на природе;
- выполнение правил безопасности при работе в саду или огороде;
- следование профилактическим рекомендациям при работе с животными;
- вакцинация.
Придерживаться правил, помогающих предотвратить заболевание туляремией, следует также людям, профессия которых относится к повышенной группе риска.
В природных условиях существуют местности, посещая которые человек подвергается повышенному риску инфицирования туляремией. Заразиться можно во время охоты, рыбалки, туристических походов или активного отдыха.
Источниками инфекции на природе могут быть следующие представители фауны:
- клещи;
- комары;
- слепни;
- златоглазки;
- блохи;
- водяные крысы;
- ондатры;
- зайцы;
- лисы.
Интенсивность циркуляции возбудителей туляремии в природных условиях связана с характером местности и временем года. Наибольшая вероятность инфицирования приходится на позднюю весну, лето и начало осени.
К зонам, где преобладают животные и насекомые, распространяющие инфекцию, являются:
- болота;
- местности вблизи горных и предгорных ручьев;
- поймы рек;
- озера;
- поля;
- луга;
- степи;
- леса.
Средства для защиты от насекомых различаются между собой по ряду характеристик. Выбирая данную продукцию, необходимо учитывать условия, в которых она будет использоваться, продолжительность применения и другие факторы.
Средства против насекомых обладают следующими отличительными характеристиками:
- метод воздействия;
- форма выпуска препарата;
- тип применения.
Способы воздействия защитных средств
Продукция против насекомых в зависимости от своего состава делится на несколько категорий. Видами защитных средств являются репелленты, акарицидные средства, комбинированные препараты.
Репелленты – это продукция, в состав которой входит токсическое вещество (диэтилтолуамид), отпугивающее своим запахом насекомых. Такие средства наносятся на одежду и открытые участки тела (запястья, щиколотки). В зависимости от количества диэтилтолуамида различаются методы использования отпугивающих препаратов. Так, существуют средства, предназначенные для детей (менее токсичные), или те, которые нельзя наносить на кожу (сильно токсичные). Информация по методу применения указывается на упаковке производителем. Наиболее эффективны репелленты в борьбе с комарами.
Препаратами, которые относятся к репеллентам, являются:
- рефтамид максимум;
- бибан;
- дэта-ВОККО;
- галл-РЭТ;
- фталар;
- эфкалат.
Акарицидные средства содержат особое вещество (альфаметрин), которое оказывает нервнопаралитическое действие на насекомых. Такая продукция предназначена только для нанесения на одежду, так как отличается сильным токсическим составом. Альфаметрин вызывает паралич конечностей у насекомых, в результате чего они падают с одежды. Такие средства применяются для защиты от клещей.
К акарицидным препаратам относятся:
- рефтамид таежный;
- пикник антиклещ;
- гардекс аэрозоль экстрим;
- претикс.
В группу комбинированных препаратов входит продукция, которая содержит в себе два активных вещества и может быть использована для защиты как от клещей, так и летающих кровососущих насекомых. Данные препараты наносятся только на одежду.
Средствами защиты комбинированного действия являются:
- медилис-комфорт;
- москитол-спрей;
- клещ-капут;
- гардекс экстрим.
Форма выпуска отпугивающих препаратов
Препараты для защиты от насекомых выпускаются в форме аэрозолей, лосьонов, кремов, карандашей. Также в продаже представлены отпугивающие средства в виде браслетов, которые надеваются на запястье. Некоторые препараты обладают комбинирующим действием, защищая не только от комаров и клещей, но и от солнечных лучей. Наиболее удобна в использовании аэрозольная форма выпуска, но в большинстве случаев такие средства в сравнении с другими препаратами обладают меньшей продолжительностью воздействия.
Тип использования
Средства для отпугивания насекомых могут предназначаться для личного или коллективного применения. К препаратам группового использования относятся различные свечи, фумигаторы, ловушки. Такая продукция используется в качестве дополнительной защиты, так как не является высокоэффективной в профилактике туляремии.
Правила использования защитных средств
Для увеличения эффективности отпугивающих средств и предупреждения возникновения побочных эффектов при использовании таких препаратов необходимо соблюдать ряд правил.
Правилами применения средств защиты от насекомых являются:
- при покупке данной продукции следует проверять срок годности и лицензию;
- при истечении срока действия, указанного на упаковке, препарат необходимо нанести заново;
- активное потоотделение сокращает период действия средств, которые наносятся на кожу;
- время действия препаратов, наносимых на одежду, уменьшается при дожде и ветре.
При посещении зон, где риск заражения туляремией увеличен, необходимо надевать одежду, которая максимально закрывает кожу. Даже в теплое время года, выбираясь на природу, следует отдавать предпочтение брюкам и кофтам с длинным рукавом. Ворот, манжеты штанин и рукавов должны плотно прилегать к телу. Также следует надевать головные уборы (кепки, бейсболки, косынки). В качестве обуви нужно использовать сапоги или ботинки в сочетании с высокими плотными носками.
Оптимальным вариантом является специальный противоклещевой костюм, который обеспечивает максимальную защиту от клещей. Существуют модели одежды, которые сочетают в себе механический и химический способы протекции. На поверхности таких вещей располагаются специальные ловушки для насекомых, попадая в которые переносчики заболевания гибнут.
Правила поведения на природе
Во время туристических походов или других занятий, предполагающих длительное пребывание в природных условиях, необходимо тщательно подходить к выбору места для стоянки. Не следует устанавливать палатки или устраивать места для отдыха рядом с норами различных животных, так как они являются переносчиками инфекции. Не нужно выбирать места для размещения вблизи зарослей бурьяна, так как там могут обитать инфицированные грызуны. Периодически во время отдыха необходимо осматривать тело и одежду на предмет наличия клещей. У взрослых людей чаще всего клещи кусают ноги, зону гениталий и ягодиц. Также может быть затронута внутренняя поверхность бедер, пупок или открытые участки тела. У детей клещи чаще всего располагаются на волосистой части головы.
Профилактическими мерами туляремии во время отдыха на природе являются:
- всю воду, используемую для питья и в хозяйственных целях, следует подвергать кипячению;
- после контакта с животным необходимо мыть руки с мылом;
- при разделке туш животных на охоте руки нужно обрабатывать дезинфицирующим средством;
- нельзя употреблять сырое или полусырое мясо, так как в нем могут находиться болезнетворные бактерии;
- вся пища, приготовляемая в природных условиях, должна быть тщательно прожарена или доведена до кипения при варке;
- нельзя собирать грибы или ягоды, имеющие следы помета птиц, грызунов;
- продукты и питье следует хранить в плотно закрывающейся таре.
Защиту от клещей и насекомых также следует обеспечить домашним животным, если они присутствуют на отдыхе. Для отпугивания клещей и насекомых используются различные спреи, ошейники и другие средства, приобрести которые можно в ветеринарных магазинах. Не нужно оставлять животных без присмотра, позволять им приближаться к трупам других животных и птиц или купаться в водоемах, на берегу которых установлены запрещающие таблички.
Людям, занимающимся разведением животных, необходимо соблюдать ряд мер, которые помогут предупредить инфицирование. Бактерии могут присутствовать в фекалиях животных, их шкурах, продуктах жизнедеятельности.
Сельскохозяйственными животными, которые обладают высокой восприимчивостью к туляремии, являются:
- кролики;
- нутрии;
- поросята;
- ягнята;
- цыплята.
Заразиться туляремией можно во время уборки помещений, в которых содержатся животные, кормления животных, разделке туш. Чтобы предотвратить инфицирование, все работы необходимо проводить в перчатках, защитных масках, очках, фартуках. После контакта с животными следует мыть руки с мылом и обрабатывать их дезинфицирующим средством.
Предприятия, специализирующиеся в области разведения или содержания животных, выращивания и переработке сельскохозяйственных продуктов, представляют собой очаги повышенного риска инфицирования туляремией.
Специальностями, которые подвержены высокой вероятности заражения, являются:
- пастухи;
- рыболовы, охотники;
- персонал служб отлова и содержания бездомных животных;
- сотрудники мясных комбинатов и животноводческих хозяйств;
- люди, занимающиеся расчисткой и благоустройством леса;
- специалисты по заготовке, хранению и переработке сельскохозяйственной продукции.
Руководство предприятий, на которых работают люди вышеперечисленных специальностей, должно обеспечивать проведение мероприятий по уничтожению грызунов на принадлежащих им площадях. Постройки и прилегающая территория должны обустраиваться и качественно защищаться от проникновения мышей и крыс. В радиусе 200 метров должны расчищаться залежи мусора, сухих растений, валежника. Также руководители обязаны обеспечивать сотрудников средствами индивидуальной защиты от насекомых и проводить обучение персонала методам профилактики.
источник