Миокардит – это воспаление сердечной мышцы. Заболевание обычно вызывается вирусной инфекцией, однако может быть следствием бактериального или грибкового поражения, результатом злоупотребления алкоголем, некоторых аутоиммунных нарушений и приема лекарственных препаратов. Ослабление защитных сил организма и аутоиммунные нарушения – важные предрасполагающие к заболеванию факторы.
Миокардит встречается в любом возрасте, с одинаковой частотой у мужчин и женщин. Чаще всего он протекает под видом вызвавшей его инфекции и может остаться незамеченным. При тяжелых формах развивается недостаточность сердечной деятельности, при которой уменьшается доставка крови к органам и тканям. Возможно также образование тромбов, что приводит к инсульту или инфаркту.
При легких формах миокардита специального лечения не требуется, проводится терапия основного заболевания. При осложненных формах лечение направлено на восстановление нормальной работы сердца и коррекцию иммунных нарушений. При тяжелых формах сердечной недостаточности и закупорке сосудов тромбами может потребоваться хирургическое вмешательство.
Воспаление сердечной мышцы.
Симптомымиокардита многообразны и могут меняться в зависимости от причины и тяжести заболевания. Легкие формы могут протекать бессимптомно или маскироваться под вирусную инфекцию. В тяжелых случаях на первый план выходят признаки сердечной недостаточности.
Сердечные симптомы включают в себя:
- боль в груди, нередко отдающую в левую руку;
- приступы сердцебиения;
- учащенный пульс;
- одышку при физической нагрузке, а затем и в покое;
- отеки в области лодыжек и стоп;
- быструю утомляемость.
Общие проявления инфекции:
- слабость;
- потливость;
- головная боль;
- боль в суставах и мышцах;
- лихорадка;
- боль в горле;
- диарея.
Общая информация о заболевании
Воспаление сердечной мышцы может возникнуть на фоне любой инфекции, чаще всего вирусной. Случаи миокардита неинфекционного происхождения также довольно распространены и бывают вызваны некоторыми медикаментами, вредными химическими веществами или радиацией. Во многих случаях установить точную причину не удается.
К самым распространенным причинам инфекционного миокардита относятся:
- вирусные инфекции, среди которых наибольшее значение имеет энтеровирус Коксаки, вирус гриппа А и В, кори, краснухи, инфекционного мононуклеоза и гепатита В;
- бактериальные инфекции, прежде всего стафилококковая, стрептококковая и дифтеритическая;
- некоторые паразиты, прежде всего трипаносомы и токсоплазмы;
- грибы (кандиды, возбудители аспергиллеза и гистоплазмоза).
Неинфекционные факторы, вызывающие миокардит:
- лекарственные препараты (антибиотики, сульфаниламиды);
- наркотические вещества (кокаин);
- избыток гормонов щитовидной железы;
- нарушение функции почек;
- сыворотки и вакцины;
- заболевания соединительной ткани (неспецифический язвенный колит, склеродермия, ревматоидный артрит, ревматизм, системные васкулиты, гранулематоз Вегенера, системная красная волчанка);
- травмы и ожоги;
- факторы неустановленного происхождения (идиопатический миокардит Абрамова – Фидлера).
Вне зависимости от причины заболевания, изменения, возникающие в сердечной мышце, носят схожий характер. В результате воспаления развивается отек миокарда и его кровоснабжение ухудшается. Отдельные клетки могут разрушаться с выбросом в кровь веществ, в том числе и фрагментов белка, которые воспринимаются защитной системой организма как чужеродные из-за их сходства с белками некоторых бактерий и вирусов. Это приводит к активизации иммунной системы и развитию реакции на собственные ткани. Степень выраженности этих реакций во многом определяет тяжесть заболевания.
По течению различают острые и хронические миокардиты. Течение заболевания во многом зависит от его причины. Инфекционный миокардит чаше всего носит острый или подострый, иногда рецидивирующий характер, в хроническую форму переходит редко. Неинфекционный миокардит обычно переходит в хроническую прогрессирующую форму с развитием таких осложнений, как нарастающая сердечная недостаточность, нарушение сердечного ритма, образование тромбов, инфаркт.
- Страдающие системными и аутоиммунными заболеваниями.
- Пациенты с ревматизмом.
- Перенесшие операции на сердце.
- Беременные.
Диагностика миокардита затруднена ввиду сходства клинической картины со многими другими заболеваниями. Одним из сигнальных признаков может стать появление одышки спустя две недели после перенесенной вирусной инфекции. Диагноз «миокардит» ставится на основании истории заболевания, данных лабораторных и специальных методов исследования. При подозрении на инфекционную природу миокардита должно быть проведено исследование крови на определенные вирусы, бактериальные или грибковые инфекции. Объем лабораторных тестов определяется лечащим врачом на основании конкретных проявлений инфекционного процесса. В большинстве случаев решающим в постановке диагноза является проведение биопсии миокарда.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Эритроциты и гемоглобин могут быть понижены при тяжелых формах миокардита.
- Лейкоциты. Чрезмерное количество лейкоцитов со сдвигом лейкоцитарной формулы влево (появление в крови молодых клеточных форм) наблюдается при бактериальных миокардитах. При миокардитах, вызванных вирусной инфекцией, существенных изменений лейкоцитарной формулы, как правило, не происходит. Может увеличиваться количество эозинофилов, что свидетельствует об аллергической реакции.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ – один из основных признаков активности воспаления. Высокая СОЭ может определяться при бактериальном миокардите и миокардитах, развивающихся на фоне ревматизма.
- С-реактивный белок. Позволяет оценить степень активности воспаления. При миокардите этот показатель бывает значительно повышен, особенно в острую фазу заболевания.
- Ревматоидный фактор – это антитела, определяемые в крови людей, которые страдают некоторыми заболеваниями соединительной ткани. При миокардите положительный ревматоидный фактор свидетельствует о наличии аутоиммунного компонента воспаления.
- Антистрептолизин О — анализ на наличие в крови антител к стрептококку. Назначается при подозрении на миокардит стрептококкового происхождения.
- Общий белок и белковые фракции в крови при миокардите могут быть понижены. Значительное снижение уровня общего белка может наблюдаться при тяжелых формах заболевания.
- Аланинаминотрансфераза (АЛТ), Аспартатаминотрансфераза (АСТ). АЛТ и АСТ относятся к ферментам, в основном содержащимся в клетках печени, поджелудочной железы, сердечной мышце. Их повышенное содержание в сыворотке крови может указывать на разрушение клеток миокарда.
- Фибриноген. Фибриноген – один из основных компонентов свертывающей системы крови. Повышение уровня фибриногена обычно наблюдается при активном воспалении в ответ на повреждение тканей. Из фибриногена образуется другой белок – фибрин, участвующий в формировании тромбов. При миокардите повышенный уровень фибриногена может указывать на риск тромботических осложнений.
- Маркеры повреждения миокарда: тропонин и креатинкиназа-МВ могут повышаться в острую фазу миокардита. Диагностическое значение имеет повышение их уровня при отсутствии клиники инфаркта миокарда.
- Тропонин I — один из белков, присутствующих в сердечной мышце. При повреждении ее тропонин высвобождается, и концентрация его в крови возрастает. Повышения уровня тропонина при миокардите могут наблюдаться в острую фазу заболевания.
- Креатинкиназа-МВ- фермент, содержащийся в сердечной мышце и высвобождается при разрушении ее клеток. При миокардите также как и тропонин может свидетельствовать о повреждении миокарда.
- Тропонин I — один из белков, присутствующих в сердечной мышце. При повреждении ее тропонин высвобождается, и концентрация его в крови возрастает. Повышения уровня тропонина при миокардите могут наблюдаться в острую фазу заболевания.
- Антитела к миокарду. Аллергический или автоиммунный компонент воспаления присутствует в подавляющем большинстве случаев заболевания, как инфекционного, так и неинфекционного происхождения. Появление антител к сердечной мышце — один из основных показателей, подтверждающих диагноза.
- Исследование крови на антитела к отдельным возбудителям может назначаться для подтверждения инфекционного характера заболевания. При миокардите могут иметь значение исследования крови на:
- Грипп
- Гепатит В
- Кандидоз
- Стрептококковую инфекцию
Дополнительные исследования при подозрении на миокардит включают в себя:
- УЗИ сердца (эхокардиография). Позволяет оценить размеры и работу сердца. Эхокардиограмма может обнаружить увеличение сердца, признаки развивающейся сердечной недостаточности, проявлением которой при эхокардиографии является снижение фракции выброса. Она оценивается как процентное соотношение объемов крови, поступающей в аорту во время сокращения сердца и остающейся в нем. Чем ниже фракция выброса, тем тяжелее степень нарушений работы сердца. Показатель ниже 35 % говорит о высоком риске развития аритмий. Эхокардиография также позволяет исключить другие заболевания, имеющие сходные симптомы.
- ЭКГ позволяет зафиксировать изменения частоты сердечных сокращений, нарушения сердечной проводимости и ритма, заподозрить ранее перенесенный миокардит. При тяжелых формах миокардита изменения на кардиограмме могут напоминать таковые при инфаркте миокарда.
- Магнитно-резонансная томография сердца (МРТ). Позволяет увидеть положение и размеры сердца, его форму и структуру. При МРТ можно увидеть признаки воспаления миокарда.
- Биопсия миокарда. С помощью специального инструмента можно взять фрагменты сердечной мышцы для исследования под микроскопом. При этом видны характерные признаки воспаления и отека в мышечной ткани, а также разрушенные клетки миокарда при тяжелом течении заболевания. Метод имеет высокую диагностическую точность и позволяет подтвердить или опровергнуть диагноз миокардита в тех случаях, когда другие методы исследования оказываются недостаточно информативными.
- Коронарокардиография. Метод, при котором рентгенконтрастное вещество вводится в сосуды сердца с помощь специальных катетеров. Метод важен для исключения ишемической болезни сердца, с которой во многих случаях следует дифференцировать миокардит.
Лечение миокардита зависит от вызвавшей его причины и стадии заболевания. При легком течении показано ограничение физической нагрузки, в более тяжелых случаях — постельный режим. Рекомендуется ограничение соли. Медикаментозное лечение может включать в себя:
- Антибиотики — назначаются при подтверждении бактериальной природы миокардита
- Стероидные гормоны – для подавления аутоиммунной реакции и аллергического компонента
- Препараты, снижающие артериальное давление и влияющие на частоту сердечных сокращений могут назначаться для снижения нагрузки на сердце.
- Мочегонные средства для уменьшения отеков
В тяжелых случаях с развитием хронической сердечной недостаточности может потребоваться постановка кардиостимулятора или стать вопрос о пересадке сердца.
Специфической профилактики миокардита не существует. Основные меры, направленные на предупреждение миокардита включают в себя:
- Плановые профилактические прививки
- Ограничение контакта с лицами, страдающими острой вирусной инфекцией
- Своевременное лечение вирусных заболеваний
- Соблюдение правил личной гигиены
- Здоровый образ жизни, исключающий риск заражения ВИЧ, отказ от наркотиков, ограничение алкоголя.
Рекомендуемые анализы
- Скорость оседания эритроцитов (СОЭ)
- Лейкоцитарная формула
- Общий анализ крови
- Общий анализ мочи с микроскопией осадка
- Белок общий в моче
- Фибриноген
- Альбумин в сыворотке
- Белок общий в сыворотке
- Белковые фракции в сыворотке
- Креатинин в сыворотке
- Мочевина в сыворотке
- Ревматоидный фактор
- С-реактивный белок, количественно
- Суммарные иммуноглобулины A (IgA) в сыворотке
- Суммарные иммуноглобулины G (IgG) в сыворотке
- Антитела к миокарду
- Тропонин I (количественно)
- Креатинкиназа MB
- Influenza virus A/B (вирусы гриппа А/В), РНК [реал-тайм ПЦР]
- HBV, ДНК количественно [реал-тайм ПЦР]
- Candida albicans, IgG, титр
- Mumps Virus, IgG
- Varicella Zoster Virus, ДНК [реал-тайм ПЦР]
- Epstein Barr Virus, ДНК [реал-тайм ПЦР]
- HIV 1,2 Ag/Ab Combo (определение антител к ВИЧ типов 1 и 2 и антигена p24)
- Streptococcus pyogenes, ДНК [реал-тайм ПЦР]
источник
Заболевания сердца и сосудов являются ведущей причиной смертности во всех развитых странах – до 31% всех смертей, по данным ВОЗ. Одним из заболеваний, вносящих свой вклад в эту смертность, является миокардит.
Миокардит – тяжелое заболевание сердечной мышцы, характеризующееся воспалением среднего, самого толстого, слоя сердца – миокарда. Ведущая роль в возникновении этой патологии принадлежит инфекциям, реже – аллергическим и аутоиммунным заболеваниям. В редких случаях миокардит возникает как следствие отравления токсическими веществами. На миокардит приходится до 10% заболеваний сердца.
В основе международной классификации этого заболевания лежит этиологический фактор, то есть основная причина, которая и вызывает болезнь. На основании этого выделяют следующие формы миокардита.
Тяжело протекающее инфекционное заболевание, особенно у людей с ослабленным иммунитетом, часто дает осложнение на сердце – развивается воспаление сердечной мышцы. В качестве первопричины могут выступать:
- вирусы герпеса, гриппа, гепатита, вирус Коксаки;
- бактерии: дифтерийная палочка, стрептококк, риккетсии, хламидии;
- грибки рода Candida и Aspergillus;
- паразиты, в том числе гельминты: эхинококк, аскариды, бычий цепень.
По сути, ревматический миокардит является разновидностью инфекционного, но ввиду своей распространенности и особенностей он выделен в отдельную форму. Причина – выраженная иммунная реакция на Streptococcus haemolyticus (гемолитический стрептококк).
Ведущим процессом в формировании этой формы заболевания является аллергическая реакция, причем пусковыми факторами могут выступать разные состояния:
- ожоговая болезнь – массивный некроз тканей ведет к выбросу в кровь разрушенных белков и токсинов, вызывающих синтез аутоиммунных антител, которые и поражают миокард;
- состояние после трансплантации – иммунная реакция на трансплантат приводит к поражению сердца;
- лекарственная аллергия – некоторые препараты повышают сродство антител к сердцу, в результате чего антитела вызывают воспаление в миокарде.
К этому типу миокардита относят и идиопатический, причина которого до конца не выяснена.
Алкогольная интоксикация, уремия (повышение в крови уровня мочевой кислоты из-за почечной недостаточности), отравление некоторыми тяжелыми металлами могут спровоцировать миокардит.
Достаточно часто миокардит развивается на фоне хронических заболеваний, как правило, аутоиммунных: системной красной волчанки, склеродермии.
Вне зависимости от формы заболевания в основе его развития лежит нарушение иммунных реакций. Поражение некоторых звеньев иммунной системы ведет к тому, что начинают синтезироваться аутоантитела к миокарду. Особенность этих антител состоит в том, что они соединяются с клетками миокарда и запускают в нем воспалительную реакцию.
Конечно, это очень упрощенная схема развития болезни – в формировании клинических симптомов участвуют не только антитела, но и иммунные клетки, а также регуляторные соединения – медиаторы воспаления.
Для этой болезни характерны симптомы нарушения сердечных функций. Выраженность нарушений зависит от степени поражения миокарда. По этому признаку выделяют очаговый, когда воспаление затрагивает отдельные участки сердечной мышцы, и диффузный – поражено все сердце – миокардит.
Степень выраженности симптомов зависит от объема поражения, и диффузная форма миокардита протекает гораздо тяжелее. Тяжесть течения также определяют острота поражения сердца, локализация очагов воспаления и скорость прогрессирования сердечной-недостаточности
Пациенты чаще всего предъявляют следующие жалобы:
- быстрая утомляемость;
- боли в груди («болит сердце»);
- одышка даже при незначительной физической нагрузке;
- повышенная потливость;
- приступы сердцебиения или ощущение перебоев в сердце.
| Название | Симптомы |
| Малосимптомный | беспокоит незначительная слабость, утомляемость, сердечные симптомы практически отсутствуют. По такому варианту чаще всего протекают инфекционно-аллергический миокардит. |
| Болевой или псевдокоронарный | Характерно появление болей в области сердца. Боли могут носить разный характер: колющие, давящие, жгучие – клиническая картина напоминает ишемическую болезнь сердца. Боли чаще появляются при идиопатическом или ревматическом миокардите. |
| Декомпенсационный (с нарушением кровообращения) | Отмечаются признаки нарушения периферического кровообращения – появляются отеки, кожные покровы конечностей могут стать синюшного цвета. Сердечная недостаточность чаще всего развивается при диффузном миокардите. |
| Аритмический | Характерно нарушение ритма сердца – это либо брадикардия (снижение частоты сердечных сокращений), либо аритмия. |
| Тромбоэмболический | При этой форме высока вероятность образования тромба как в легочной артерии (ТЭЛА), так и в сосудах большого круга кровообращения – в ногах и внутренних органах. Этот вариант отмечается при риккетсиозном и бактериальном миокардите. |
| Псевдоклапанный | За счет изменений в миокарде происходит деформация клапанов сердца, что проявляется появлением шумов в сердце. При аускультации сердца наиболее часто при миокардите выслушивается шум на верхушке сердца. |
| Смешанный | В той или иной степени определяются любые из перечисленных симптомов. |
Внешний вид пациента миокардитом определяется тяжестью заболевания:
- При легком течении заболевания и на начальной стадии пациент неотличим от здорового человека – его беспокоит лишь общая слабость.
- По мере прогрессирования , при среднетяжелом течении и в запущенных случаях пациент приобретает типичный внешний вид: бледные кожные покровы, губы, пальцы на руках и ногах (иногда и кисти со стопами) имеют синюшный оттенок.
- При декомпенсированной форме отчетливо видно набухание шейных вен, особенно при физической нагрузке. При ходьбе отмечается выраженная одышка, заставляющая человека периодически останавливаться, чтобы отдохнуть. Для декомпенсированного миокардита характерно появление отеков ног. При появлении любых упомянутых симптомов следует обращаться к врачу.
Первые признаки миокардита чаще всего (в 80% случаев) появляются через 3-8 недель после какого-либо инфекционного заболевания. Это может быть грипп, простуда, ангина. Сообщите врачу, если вы недавно болели!
Постановка правильного диагноза существенно затруднена из-за отсутствия специфических симптомов – миокардит может «замаскироваться» под другую сердечную патологию. Итак, этапы диагностики миокардита:
Врач беседует с пациентом, выясняя жалобы, обстоятельства их появления, характер изменения жалоб со временем. Особое внимание уделяется перенесенным заболеваниям, особенно вирусным и бактериальным инфекциям.
Исследование текущего состоянии пациента (Status praesens). Состоит из нескольких пунктов:
- Осмотр пациента , направленный на выявление признаков сердечной недостаточности: одышки, отеков на ногах, синюшности кожных покровов, набухания шейных вен.
- Аускультация . Врач прослушивает сердце и легкие. При миокардите отмечается приглушение сердечных тонов, может появиться посторонний шум в сердце. Со стороны легких часто отмечается ослабление дыхания за счет застоя крови из-за ослабления работы сердца.
- Перкуссия . С помощью «постукивания» врач определяет границы сердца – при этом заболеваний типично расширение сердца. Актуальность этой процедуры несколько снизилась ввиду появления ультразвуковых методов исследования, однако опытный врач всегда проводит перкуссию сердца.
Это самый важный этап, так как только совокупность результатов нескольких методов исследования позволит с высокой вероятностью выявить миокардит.
| Название исследования или анализа | Результат обследования | Разъяснение |
| ЭКГ – исследование электрической активности сердца | На электрокардиограмме изменений не выявлено | Вариант нормы или начальная стадия миокардита. |
| Очаговые нарушения проводимости и возбудимости, снижение вольтажа некоторых зубцов на ЭКГ. | ||
| Измерение АД | Стойкая гипотония – снижение артериального давления. | Обусловлено это явление повреждением миокарда, в результате чего сердце не может поддерживать нормальное давление в сосудах. |
| УЗИ сердца с допплерографией (позволяет определить состояние миокарда). Огромное значение имеет исследование его сократительной функции. |
|
|
| Рентгенография органов грудной клетки (сердца и легких) | Изменений не выявлено | Отсутствие миокардита, либо очаговая форма. |
| Признак средней или тяжелой степени тяжести. Застойные явления характерны для декомпенсации сердечной функции. | |
| МРТ сердца | Утолщение стенки сердца, расширение сердечных полостей и легочных сосудов (за счет легочной гипертензии) | МРТ является одним из самых информативных методов диагностики миокардита. С помощью этого исследования можно оценить величину воспалительного отека миокарда, выявить очаги воспаления при диффузной форме. |
| Сцинтиграфия | Меченые радиоизотопы активно накапливаются в воспалительных очагах. | Метод по точности лишь незначительно уступает МРТ. Позволяет диагностировать заболевание на ранней стадии. |
| Общий анализ крови | Лейкоцитоз (увеличение общего количества лейкоцитов) | Не является специфичным анализом. Свидетельствует лишь о наличии в организме воспаления, в том числе инфекционного характера. |
| Анализы крови: биохимический, серологический. | Повышение маркеров воспаления, антител, повышение С-реактивного белка, аминотрансфераз. | Это неспецифичные анализы. Позволяющие лишь еще раз подтвердить наличие воспаление. |
| Иммунологический анализ | Повышение концентрации кардиотропных антител. | Анализ позволяет установить аллергический характер миокардита. |
Для диагностики этого заболевания привлекаются разные специалисты: кардиологи, ревматологи, врачи функциональной диагностики, рентгенологи. Чаще всего диагноз выставляется на консилиуме совместными усилиями нескольких врачей.
Поражение сердца при миокардите чревато опасными проявлениями, некоторые из которых могут стать причиной летального исхода. Воспалительный процесс в миокарде в дальнейшем приводит к замещению миокардиоцитов (мышечных волокон) соединительной тканью. В результате этого сердце уже не может адекватно справляться с возложенной на него функцией – перекачивать кровь. Это приводит к формированию тяжелой сердечной недостаточности.
Воспалительный процесс препятствует нормальному проведению электрических импульсов в сердце, что ведет к сердечной аритмии. В особо тяжелых случаях возможна остановка сердца.
В острый период заболевания пациент подлежит обязательной госпитализации в стационар, вне зависимости от того, впервые ли возникло заболевание или этой очередное обострение, как при ревматическом миокардите. От пациента в первую очередь требуется ограничение физической активности – прописывают постельный режим. Эти мероприятия направлены на снижение нагрузки на сердце и компенсацию сердечной деятельности.
Важный компонент лечения – диета, назначается стол №10 по Певзнеру, который полезен при большинстве заболеваний сердца, особенности такого питания:
- ограничение количества потребляемой жидкости
- уменьшенное количество поваренной соли
- ограничивается также потребление хлебобулочных изделий, жареных продуктов, мяса, копченостей.
Лечение миокардита направлено на все звенья заболевания: на устранение возбудителя, снятие воспаления (патогенетическая терапия), устранение симптомов (симптоматическое лечение).
Назначение антибиотиков, противовирусных препаратов, противопротозойных средств осуществляется при подозрении на наличие в организме соответствующего возбудителя. При этом обязательно санируются все очаги хронической инфекции в организме: абсцессы, кариозные зубы, синуситы, аднексит, простатит и прочее.
При назначении антибиотика желательно определение чувствительности к нему возбудителя, хотя сначала эти препараты назначают эмпирическим путем – применяю антибиотики широкого спектра действия.
При аутоиммунном или аллергическом миокардите используют гормональные препараты.
Устранить воспаление в миокарде можно с помощью:
- глюкокортикостероидов — гормоны (преднизолон, метипред и др.) назначают при тяжелом течении болезни, а также при аутоиммунном поражении, так как эти препараты обладают иммуносупрессивным действием. Противовоспалительный эффект реализован за счет подавления синтеза антител.
- нестероидные противовоспалительные средства (НПВС) применяют при легком и среднетяжелом течении. Устраняется отек миокарда, при болевой форме значительно уменьшается или полностью пропадает болевой синдром. Кратность приема препаратов определяется врачом, с учетом индивидуальных особенностей течения болезни. Примеры препаратов: Ибупрофен, Вольтарен, Диклофенак, Ибусан, Нурофен (см. препараты от боли).
- антигистаминных препаратов — см. список таблеток от аллергии
Продолжительность терапии НПВС и гормонами определяется результатом повторных анализов: в биохимическом и общем анализах исчезают признаки воспаления.
Для устранения внешних проявлений болезни назначают следующие препараты:
- антиаритмические – при выраженных нарушениях ритма;
- антикоагулянты – для профилактики тромбообразования (при тромбоэмболическом варианте), аспирин, тромбо-асс (см. список антикоагулянтов прямого и непрямого действия).
- средства, повышающие давление – при очень низком давлении.
Во время лечения следует поддержать миокард, поэтому врачи назначают препараты, стимулирующие обмен веществ в сердце и улучшающие его питание. Задача этих препаратов – облегчить восстановление сердечной мышцы. К таким препаратам относятся витамины, АТФ, рибоксин, мексикор.
Препараты калия также способствуют восстановлению миокарда, улучшают внутрисердечную проводимость, препятствуют развитию аритмий.
Продолжительность лечения миокарда в самом хорошем случае составляет 4 месяца, но после окончания курса рекомендуется реабилитация. В среднем же лечат миокард 6-7 месяцев, а в тяжелых случаях – до года.
При малосимптомном варианте возможно полное излечение без каких-либо осложнений и последствий. В тяжелых случаях у пациентов развивается хроническая сердечная недостаточность. При некоторых вариантах течения риск смертельного исхода очень велик:
- при болезни Шагаса симптоматический миокардит приводит к смерти в 30-40% случаев
- при дифтерийном смертность составляет 50-55%.
При ревматическом и идиопатическом миокардите отмечается склонность к рецидивам – в зависимости от тяжести рецидивы могут возникать каждый год или реже. В этом случае проводится противорецидивное лечение.
Предупредить заболевание можно, придерживаясь неспецифических способов профилактики:
- закаливание;
- здоровое, сбалансированное питание;
- отказ от вредных привычек, способствующих снижению иммунитета (алкоголь, курение, наркотики);
- улучшение условий жизни;
- своевременное лечение инфекционных заболеваний;
- прием витаминов в период эпидемий гриппа и ОРВИ;
- вакцинация против самых распространенных инфекций: дифтерии, краснухи, кори, герпеса и других.
При рецидивирующем течении обязательно диспансерное наблюдение у кардиолога: консультация необходима каждые 3 месяца в первый год после болезни и каждые полгода в следующие 3 года.
источник
Миокардит – это воспаление сердечной мышцы. Заболевание обычно вызывается вирусной инфекцией, однако может быть следствием бактериального или грибкового поражения, результатом злоупотребления алкоголем, некоторых аутоиммунных нарушений и приема лекарственных препаратов. Ослабление защитных сил организма и аутоиммунные нарушения – важные предрасполагающие к заболеванию факторы.
Миокардит встречается в любом возрасте, с одинаковой частотой у мужчин и женщин. Чаще всего он протекает под видом вызвавшей его инфекции и может остаться незамеченным. При тяжелых формах развивается недостаточность сердечной деятельности, при которой уменьшается доставка крови к органам и тканям. Возможно также образование тромбов, что приводит к инсульту или инфаркту.
При легких формах миокардита специального лечения не требуется, проводится терапия основного заболевания. При осложненных формах лечение направлено на восстановление нормальной работы сердца и коррекцию иммунных нарушений. При тяжелых формах сердечной недостаточности и закупорке сосудов тромбами может потребоваться хирургическое вмешательство.
Воспаление сердечной мышцы.
Симптомымиокардита многообразны и могут меняться в зависимости от причины и тяжести заболевания. Легкие формы могут протекать бессимптомно или маскироваться под вирусную инфекцию. В тяжелых случаях на первый план выходят признаки сердечной недостаточности.
Сердечные симптомы включают в себя:
- боль в груди, нередко отдающую в левую руку;
- приступы сердцебиения;
- учащенный пульс;
- одышку при физической нагрузке, а затем и в покое;
- отеки в области лодыжек и стоп;
- быструю утомляемость.
Общие проявления инфекции:
- слабость;
- потливость;
- головная боль;
- боль в суставах и мышцах;
- лихорадка;
- боль в горле;
- диарея.
Общая информация о заболевании
Воспаление сердечной мышцы может возникнуть на фоне любой инфекции, чаще всего вирусной. Случаи миокардита неинфекционного происхождения также довольно распространены и бывают вызваны некоторыми медикаментами, вредными химическими веществами или радиацией. Во многих случаях установить точную причину не удается.
К самым распространенным причинам инфекционного миокардита относятся:
- вирусные инфекции, среди которых наибольшее значение имеет энтеровирус Коксаки, вирус гриппа А и В, кори, краснухи, инфекционного мононуклеоза и гепатита В;
- бактериальные инфекции, прежде всего стафилококковая, стрептококковая и дифтеритическая;
- некоторые паразиты, прежде всего трипаносомы и токсоплазмы;
- грибы (кандиды, возбудители аспергиллеза и гистоплазмоза).
Неинфекционные факторы, вызывающие миокардит:
- лекарственные препараты (антибиотики, сульфаниламиды);
- наркотические вещества (кокаин);
- избыток гормонов щитовидной железы;
- нарушение функции почек;
- сыворотки и вакцины;
- заболевания соединительной ткани (неспецифический язвенный колит, склеродермия, ревматоидный артрит, ревматизм, системные васкулиты, гранулематоз Вегенера, системная красная волчанка);
- травмы и ожоги;
- факторы неустановленного происхождения (идиопатический миокардит Абрамова – Фидлера).
Вне зависимости от причины заболевания, изменения, возникающие в сердечной мышце, носят схожий характер. В результате воспаления развивается отек миокарда и его кровоснабжение ухудшается. Отдельные клетки могут разрушаться с выбросом в кровь веществ, в том числе и фрагментов белка, которые воспринимаются защитной системой организма как чужеродные из-за их сходства с белками некоторых бактерий и вирусов. Это приводит к активизации иммунной системы и развитию реакции на собственные ткани. Степень выраженности этих реакций во многом определяет тяжесть заболевания.
По течению различают острые и хронические миокардиты. Течение заболевания во многом зависит от его причины. Инфекционный миокардит чаше всего носит острый или подострый, иногда рецидивирующий характер, в хроническую форму переходит редко. Неинфекционный миокардит обычно переходит в хроническую прогрессирующую форму с развитием таких осложнений, как нарастающая сердечная недостаточность, нарушение сердечного ритма, образование тромбов, инфаркт.
- Страдающие системными и аутоиммунными заболеваниями.
- Пациенты с ревматизмом.
- Перенесшие операции на сердце.
- Беременные.
Диагностикамиокардита затруднена ввиду сходства клинической картины со многими другими заболеваниями. Одним из сигнальных признаков может стать появление одышки спустя две недели после перенесенной вирусной инфекции. Диагноз «миокардит» ставится на основании истории заболевания, данных лабораторных и специальных методов исследования. При подозрении на инфекционную природу миокардита должно быть проведено исследование крови на определенные вирусы, бактериальные или грибковые инфекции. Объем лабораторных тестов определяется лечащим врачом на основании конкретных проявлений инфекционного процесса. В большинстве случаев решающим в постановке диагноза является проведение биопсии миокарда.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Эритроциты и гемоглобин могут быть понижены при тяжелых формах миокардита.
- Лейкоциты. Чрезмерное количество лейкоцитов со сдвигом лейкоцитарной формулы влево (появление в крови молодых клеточных форм) наблюдается при бактериальных миокардитах. При миокардитах, вызванных вирусной инфекцией, существенных изменений лейкоцитарной формулы, как правило, не происходит. Может увеличиваться количество эозинофилов, что свидетельствует об аллергической реакции.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ – один из основных признаков активности воспаления. Высокая СОЭ может определяться при бактериальном миокардите и миокардитах, развивающихся на фоне ревматизма.
- С-реактивный белок. Позволяет оценить степень активности воспаления. При миокардите этот показатель бывает значительно повышен, особенно в острую фазу заболевания.
- Ревматоидный фактор – антитела, определяемые в
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
источник
Воспалительное поражение сердечной мышцы, приводящее к нарушению функционирования главного насоса сердечно-сосудистой системы в организме человека, называется миокардитом.
Заболевание регистрируется у мужчин чаще, чем у женщин.
Чаще всего причины миокардита инфекционные: бактерии, вирусы, грибы, простейшие. При этом кардиомиоциты повреждаются как самими микроорганизмами, так и их токсинами. В частности, при миокардите, вызванном дифтерийной палочкой, клетки сердечной мышцы поражаются в большей степени именно токсином коринебактерий.
Заболевание может быть результатом воздействия компонентов собственной иммунной системы человека, неадекватно проявляющих свою защитную функцию. Такое явление встречается при васкулитах, коллагенозах.
В крови начинают циркулировать антитела, проявляющие свою активность в отношении белка миозина собственных кардиомицитов. В этом случае миокардит является вторичным проявлением основного системного заболевания.
Болезнь иногда развивается на фоне аллергической реакции на некоторые лекарственные препараты, сыворотки и вакцины. Проявления миокардита фиксируются примерно через сутки после введения в организм аллергена.
Острый миокард также может возникнуть при интоксикациях (влияние лития, кокаина, катехоламинов, антрациклинов) и воздействии радиоактивного излучения. В некоторых случаях этиология болезни остается неизвестной. Тогда говорят о развитии идиопатического миокардита.
Предполагают, что какие бы миокардит не имел причины, пусковым моментом в развитии патологии играет дестабилизация иммунного ответа. Также миокард более склонен к воспалительному изменению, если в прошлом уже имелись его повреждения.
Практически любая инфекция сопровождается повреждением мышцы сердца. Но изменения, как правило, незначительные, никак не проявляют себя симптоматически и быстро исчезают после купирования основного заболевания.
Воспаление миокарда в половине случаев регистрируется после перенесенных вирусных поражений респираторного тракта.
Обычно первые симптомы миокардита фиксируют спустя 14 дней после ОРВИ.
Но иногда мысль о воспалительном поражении сердечной мышцы врачу приходит в голову, когда на высоте инфекционного заболевания, протекающего с лихорадкой и общей интоксикацией, развиваются признаки поражения миокарда, варьирующие от несущественных изменений в электрокардиограмме, случайно выявляемых при рутинном исследовании, до сердечной недостаточности тяжелой степени.
Проявление заболевания зависит от нескольких факторов:
- от тяжести течения патологического процесса
- от распространенности воспаления;
- от локализации очага повреждения.
Даже небольшая область повреждения миокарда, захватывающая структуры системы проведения, может стать причиной внезапной смерти из-за развития неконтролируемой аритмии.
Если миокардит сердца имеет легкое течение, то симптоматика не специфическая: повышение температуры тела, слабость, быстрая утомляемость, потливость.
При средней степени течения подключаются: тахикардия (учащенное сердцебиение), одышка, кардиалгии – боли в сердце, не зависящие от физической активности, экстрасистолия.
В случае тяжелого течения симптомы миокардита обуславливаются дилатацией (патологическим расширением) камер сердца. Это явление сопровождается развитием сердечно-сосудистой недостаточности с нарушением кровообращения, что выражается затрудненным дыханием и отеками сначала нижних, затем верхних конечностей, увеличением размеров печени, скоплением жидкости в брюшной полости – асцитом.
Могут фиксироваться нарушения проведения нервного импульса и изменения нормального ритма сердца: экстрасистолия, мерцательная аритмия, тахикардия.
Внезапная сердечная смерть в следствие тяжелых аритмий – результат наиболее тяжелого проявления миокардита.
Хронический миокардит – последствие острой формы болезни. При этом может наблюдаться активная форма, сопровождающаяся нарушением работы левого желудочка, и персистирующая, с сохраненной функцией сердца на начальных этапах.
В ряде случаев миокардит приобретает симптомы инфаркта. Возникают загрудинные боли, а в результатах электрокардиографического исследования и биохимическом анализе крови обнаруживаются характерные признаки инфаркта миокарда.
Течение болезни может быть изолированным в случае токсического поражения мышцы сердца, либо в следствие некорректной работы иммунитета (аутоиммунные и аллергические изменения в миокарде).
Иногда, когда причинами миокардита становятся нарушения в работе системы иммунной защиты, выявляются признаки аутоиммунного поражения других органов: суставов, скелетных мышц, плевры.
Проявляется это в виде артритов, суставных болей, плеврита, миалгии, изменений в структуре подкожной клетчатки.
Идиопатический миокардит имеет тяжелые симптомы и трудное, длительное лечение. Он всегда сопровождается сердечной недостаточностью.
Ткань в центре очагов воспалительного поражения миокарда разрушается и замещается рубцовой тканью, приводя к выраженному кардиосклерозу. Размеры сердца быстро увеличиваются за счет дилатации его камер.
В расширенных полостях часто образуются тромбы. Они, попадая в кровеносное русло, могут перекрывать просвет сосудов и приводить к отмиранию клеток и тканей органов, получающих питание из этого циркуляторного звена.
Часто болезнь сопровождается нарушениями нормального ритма и проведения электрического импульса по структурам сердца.
Диагностика начинается с осмотра пациента с использованием приема пальпации, перкуссии и аускультации.
Внешность больного может отражать признаки общей интоксикации: снижение массы тела, тусклый цвет кожных покровов, осунувшееся лицо.
Если заболевание — следствие системного поражения соединительной ткани, то нередко проявления данной патологии обнаруживаются и на поверхности кожи (при СКВ, склеродермии).
Если развивается сердечная недостаточность, пальпаторно край печени нередко обнаруживается ниже края реберной дуги, а на конечностях остаются следы сдавления из-за отечности.
Границы сердца перкуторно (методом выстукивания) обнаруживаются в пределах нормы или могут быть расширены.
Аускультация (выслушивание) может не выявить патологии, но при вовлечении в патологический процесс больших зон миокарда обнаруживается ослабление первого тона сердца, систолический шум на верхушке, в следствие развития недостаточности двустворчатого клапана, иногда появляется 3 тон.
При застойных процессах в легких можно услышать влажные хрипы.
Если воспаление захватывает сердечную сумку, то в результате обследования удается выслушать соответствующий шум трения перикарда. Этот характерный звук возникает из-за трения пораженных листков перикарда друг о друга при сократительной активности сердца.
Происходит это вследствие того, что при воспалении на поверхности перикарда образуются отложения фибрина, а в норме полость сердечной рубашки заполнена жидкостью, снижающей силу трения.
Для подтверждения диагноза требуется проведение дополнительных анализов и исследований. Выполняемые общий и биохимический анализы крови при миокардите регистрируют высокий уровень СОЭ.
Лейкоцитоз обнаруживается лишь в четверти случаев. Повышается содержание МВ-фракции креатинфосфокиназы, С-реактивного белка, аспаргинаминотрансферазы.
Проведение иммунологического анализа позволяет оценить уровень антител к клеточным компонентам инфекционных агентов и к белку собственных клеток миокарда. Также данным методом можно определить наличие и уровень иммунных комплексов.
Электрокардиография регистрирует снижение вольтажа, появление отрицательного зубца Т, подъем сегмента SТ.
Могут быть обнаружены нарушения ритма желудочкового или наджелудочкового происхождения. Нередко встречаются признаки нарушенного проведения импульса (блокада ножек пучка Гиса и даже АВ-блокады разных степеней). Иногда можно обнаружить электрокардиографическую картину инфаркта миокарда.
ЭХО-КГ дополняет диагностику.
Результаты обследования выявляют:
- уменьшение сократительной способности сердечной мышцы, проявляющуюся гипокинезией и акинезией отдельных очагов; дилатацию камер, особенно левого желудочка
- снижение сердечного выброса
- в 15 процентах пристеночные тромбы.
При возникшей недостаточности митрального клапана, визуализируются проявления регургитации (обратного заброса) крови из камеры левого желудочка в камеру предсердия, с расширением полости последнего. Однако, абсолютно нормальные показатели при этой процедуре не исключают диагноза миокардита.
Рентгенография органов грудной клетки фиксирует увеличенную тень сердца, если поражена большая площадь миокарда. При застойной сердечной недостаточности видны соответствующие изменения в легких.
Применяют и молекулярно-биологические исследования. Полимеразная цепная реакция помогает идентифицировать инфекционного возбудителя.
Наиболее достоверная диагностика — гистологическое исследование биоптата миокарда.
Метод обнаруживает дегенерацию кардиомиоцитов и воспалительный инфильтрат. Этот способ инвазивный, к тому же даже при повторных исследованиях, не всегда подвергается изъятию биоптат именно из пораженной области сердечной мышцы.
Поэтому используют его в определенной ситуации, когда заболевание имеет особенно тяжелое течение, и нужна уточняющая диагностика.
В случае средней и тяжелой степени течения заболевания показана госпитализация. Ограничивают физическую нагрузку, важен покой, предпочтителен выбор постельного режима. Необходимо сбалансированное питание, с уменьшенным содержанием соли, обогащенное белками и витаминами.
Лечение миокардита состоит из четырех звеньев, влияющих на этиологический фактор, патогенез заболевания, симптомы, метаболические процессы в кардиомиоцитах.
Этиотропная терапия направлена на устранение его причины возникновения. Она включает антибиотики при бактериальном генезе заболевания и противовирусные препараты, если возбудителем становится вирусная инфекция.
Очень важным моментом становится санация очагов с хроническими инфекциями внесердечной локализации: кариозные зубы, тонзиллиты, синуситы, отиты.
Миокардит включает и патогенетическое лечение, необходимое для блокирования основных механизмов развития патологического процесса.
К нему относится:
- противовоспалительная терапия с использованием нестероидных противовоспалительных препаратов. Дозировка и продолжительность курса определяется индивидуально;
- использование иммуносупрессоров. В случае тяжелого течения миокардита с тенденцией к прогрессированию заболевания назначают глюкокортикостероиды;
- применение антигистаминов. Эти лекарственные средства препятствуют выбросу гистамина из тучных клеток иммунной системы. Тем самым уменьшается проявление воспалительной реакции.
От выраженности симптомов миокардита зависит и его лечение. Назначается соответствующая терапия в случае развития аритмии, сердечной недостаточности; проводятся меры по предотвращению тромбообразования.
Для улучшения процессов метаболизма в миокарде используют АТФ, карбоксилазу, рибоксин, милдронат, витамины, препараты калия, кальция и магния.
В некоторых случаях пациенты и не подозревают, что такое миокардит сердца, хотя имеют его в анамнезе, так как он протекает бессимптомно и проходит бесследно. Миокардиты легкой и средней тяжести течения в основном заканчиваются полным выздоровлением.
При тяжелых формах, сопровождающихся сердечной недостаточностью, у половины пациентов наблюдается положительная динамика на фоне терапии, у четверти процесс сердечной деятельности стабилизируется, а у остальных происходит дальнейшее снижение функций сердечно-сосудистой системы.
Прогноз неблагоприятный при особых видах миокардита: идиопатическом, дифтерийном, септическом. Вероятность летального исхода имеет высокий процент, потому рассматривают возможность трансплантации сердца. После пересадки органа возможно повторное поражение миокарда.
Снизить вероятность развития миокардита поможет:
- лечение хронических воспалительных процессов в организме;
- своевременное вакцинирование;
- обоснованное и уместное применение антибиотиков и других препаратов;
- использование средств защиты при контакте с людьми, пораженными инфекционными заболеваниями.
Своевременная диагностика и правильно выбранная тактика лечения поможет избежать тяжелых последствий заболевания. Не стоит пытаться справиться с миокардитом самостоятельно, подвергая свою жизнь риску.
источник
Мы сократили затраты на рекламу и содержание точек забора биоматериала. Поэтому цена на анализы для вас в 2 раза ниже. Мы сделали это, чтобы вы сдавали анализы легко и управляли своим здоровьем
Анализ будет готов в течение 4 дней, исключая субботу и воскресенье (кроме дня взятия биоматериала). Вы получите результаты на эл. почту сразу по готовности.
Срок исполнения: 2 дня, исключая субботу и воскресенье (кроме дня взятия биоматериала)
Не сдавайте анализ крови сразу после рентгенографии, флюорографии, УЗИ, физиопроцедур.
ВАЖНО: Уровень показателя в крови может значительно изменяться в течении суток, поэтому для сдачи анализа выберите интервал с 8.00 до 11.00.
Для проверки динамики показателя каждый раз выбирайте одинаковые интервалы сдачи анализа.
За 24 часа до взятия крови:
Ограничьте жирную и жареную пищу, не принимайте алкоголь.
Исключите тяжёлые физические нагрузки.
От 8 до 14 часов до сдачи крови не принимайте пищу, пейте только чистую негазированную воду.
60 минут до забора крови не курить.
15-30 минут перед забором крови находиться в спокойном состоянии.
Миокардит — это очаговое или диффузное воспаление миокарда, вызываемое чаще всего инфекционными, реже неинфекционными агентами, при этом в процесс воспаления могут быть вовлечены как кардиомиоциты, так и интерстициальная ткань. Данное комплексное исследование применимо в комплексе диагностики миокардита, контроле за эффективностью лечения.
Материал для исследования — Сыворотка крови
Миокардит это очаговое или диффузное воспаление миокарда, вызываемое чаще всего инфекционными, реже неинфекционными агентами, при этом в процесс воспаления могут быть вовлечены как кардиомиоциты, так и интерстициальная ткань. Миокардит может развиться при любом инфекционном заболевании, но в настоящее время миокардит чаще всего наблюдается при вирусных инфекциях. К неинфекционным факторам, которые приводят к развитию миокардита, относятся некоторые лекарственные средства (антибиотики, метилдопа, сульфаниламиды,и др.), вакцины и сыворотки.
Миокардиты бывают как первичными — изолированными, так и вторичными, как проявление другого заболевания. По характеру течения заболевания различают острый, подострый и хронический миокардит. Данное комплексное исследование применимо в комплексе диагностики миокардита, контроле за эффективностью лечения. В комплекс входят следующие тесты: CRP (для оценки воспалительного синдрома); тропонин I, АСТ, ЛДГ-1,2, ЛДГ, креатинкиназа, креатинкиназа-MB (маркёры повреждения и некроза кардиомиоцитов).
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
Оценка результатов исследования проводиться с учётом клинической картины заболевания и данных других исследований.
Lab4U — медицинская онлайн-лаборатория, цель которой сделать анализы удобными и доступными, чтобы Вы могли заботиться о своем здоровье. Для этого мы исключили все затраты на кассиров, администраторов, аренду и прочее, направив деньги на использование современного оборудования и реактивов от лучших мировых производителей. В лаборатории внедрена система TrakCare LAB, которая автоматизирует лабораторные исследования и сводит к минимуму влияние человеческого фактора
- Вам удобно выбрать назначенные анализы из каталога, либо в строке сквозного поиска, у Вас всегда под рукой точное и понятное описание подготовки к анализу и интерпретация результатов
- Lab4U моментально формирует для Вас список подходящих медцентров, остается выбрать день и время, рядом с домом, офисом, детским садом или по пути
- Вы можете заказать анализы для любого члена семьи в несколько кликов, один раз внеся их в свой личный кабинет, быстро и удобно получив результат на почту
- Анализы выгоднее средней рыночной цены до 50%, так Вы можете направить сэкономленный бюджет на дополнительные регулярные исследования или другие важные траты
- Lab4U всегда онлайн работает с каждым клиентом 7 дней в неделю, это значит что каждый Ваш вопрос и обращение видят руководители, именно за счет этого Lab4U постоянно улучшает сервис
- В личном кабинете удобно хранится архив ранее полученных результатов, вы легко сравните динамику
- Для продвинутых пользователей мы сделали и постоянно совершенствуем мобильное приложение
Мы работаем с 2012 года в 24 городах России и выполнили уже более 400 000 анализов (данные на август 2017 года)
Команда Lab4U делает все, чтобы малоприятная процедура стала простой, удобной, доступной и понятной. Сделайте Lab4U своей постоянной лабораторией
Добавьте к заказу анализы
Выберите дату и время сдачи
Оформите и оплатите заказ
Сдайте анализы без очереди
Получите результаты по эл. почте
- Москва
- Санкт-Петербург
- Нижний Новгород
- Астрахань
- Белгород
- Владимир
- Волгоград
- Воронеж
- Иваново
- Йошкар-Ола
- Казань
- Калуга
- Кострома
- Краснодар
- Курск
- Орел
- Пенза
- Пермь
- Ростов-на-Дону
- Рязань
- Самара
- Саратов
- Тверь
- Тула
- Уфа
- Ярославль
Годовой абонемент входит в состав первого заказа и дает возможность год Вам и членам Вашей семьи сдавать анализы в два раза дешевле. Результаты всех анализов бессрочно будут храниться в личном кабинете. Подробнее
источник
Миокардит — диагностика и критерии. ЭКГ, ЭхоКГ и другие исследования при заболевании. Лечение и профилактика
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика миокардита проводится на основании соответствующих жалоб пациента, анамнеза (истории болезни) и объективных данных. Основную роль в подтверждении диагноза играет наличие хронологической связи между недавно перенесенной инфекцией (например, банальной простудой) и наличием сердечных симптомов. В диагностической практике миокардита выделяют малые и большие критерии.
Критерии диагностики миокардита
Большие критерии миокардита
Малые критерии миокардита
Увеличение размеров сердца (кардиомегалия). Данный симптом может выявляться на УЗИ или рентгене.
Косвенные признаки перенесенной инфекции — повышение лейкоцитов крови, высокая концентрация противовирусных антител.
Снижение сердечного выброса и сердечная недостаточность
Кардиогенный шок (резкое снижение сократимости сердца).
Усиление сердечных тонов (особенно первого).
Синдром Стокса (потери сознания, вызванные резким прекращением кровоснабжения головного мозга).
Повышение таких ферментов как КФК, ЛДГ и тропонинов.
Если наличие связи между перенесенной инфекцией и сердечной симптоматикой дополняется двумя большими критериями – это говорит в пользу диагноза миокардита. Также указывать на миокардит может один большой и два малых критерия.
Однако, несмотря иногда на очевидность диагноза, врач назначает дополнительные исследования для его подтверждения. Основными исследованиями, подтверждающими миокардит, являются электрокардиограмма, эхокардиограмма, рентген.Далласские диагностические критерии миокардита являются наиболее широко используемыми в кардиологии. Данные критерии основаны на биопсии – прижизненном заборе ткани сердца с последующим гистологическим изучением. В зависимости от результатов биопсии диагноз может быть определенным или вероятным.
Воспалительная инфильтрация сочетается с некрозом (омертвением) кардиомиоцитов. Среди воспалительного инфильтрата обнаруживаются лимфоциты, макрофаги, эозинофилы, плазмоциты.
Отмечается невыраженная воспалительная инфильтрация, но она осуществляется, преимущественно, за счет лейкоцитов.
Нет ни признаков воспаления, ни других патологических признаков.
Согласно международной классификации болезней 10 пересмотра (МКБ-10) различают ревматический и неревматический миокардит. Первый кодируется шифром I09.0, второй — I40. Неревматический миокардит включает инфекционный миокардит(I40.0), изолированный миокардит (I40.1), другие виды острого миокардита (I40.8).
Диагностические критерии включают основные симптомы (во всех периодах болезни), данные лабораторных анализов и инструментальных исследований.
Диагностические симптомы миокардита следующие:
- Симптомы начального периода — лихорадка, боль в суставах и боль в мышцах, чувство стеснения в груди и нехватки воздуха.
- Симптомы периода разгара заболевания — одышка, боль в грудной клетке, выраженная слабость, периодические перебои в сердце (экстрасистолии и аритмии), на ЭКГ подъем сегмента ST.
- Период выздоровления — выраженная слабость и недомогание.
Важно помнить, что повышенная утомляемость и снижение выносливости к физическим нагрузкам является очень важным симптомом и обнаруживается у большинства больных миокардитом. Также характер болей может быть очень разнообразным — жгучие, тупые, ноющие, колющие.
Диагностические показатели миокардита следующие:
- Электрокардиограмма — подъем относительно изолинии сегмента ST, тахикардия, появление внеочередных сердечных сокращений.
- Эхокардиограмма — снижение фракции выброса, расширение камер сердца, нарушение сократимости миокарда.
- Рентгенограмма — увеличение размеров сердца.
- Ядерно-магнитно-резонансная томография сердца — выявляет очаги воспаления в миокарде.
- Биопсия миокарда — выявляет воспалительную клеточную инфильтрацию, что говорит о воспалении сердечной мышцы.
Электрокардиограмма – основной метод диагностики в кардиологии. Целью данного метода является исследование частоты сердечных сокращений, ритма, наличия аритмий, экстрасистолии.
Для миокардита характерны транзиторные (проходящие) изменения сегмента ST, которые могут выражаться в снижении или повышении данного сегмента относительно изолинии. Депривация (отклонение от изолинии) сегмента ST говорит об ишемии миокарда. Кроме этого могут регистрироваться патологические зубцы Q, удлинение интервала QT. Все это говорит об изменении ритма сердечной деятельности — появлении аритмий, блокад.
Одним из самых тяжелых проявлений миокардита является мерцательная аритмия. Проявляется она в частых, неполноценных сокращениях миокарда, что не обеспечивает адекватного кровоснабжения для организма. На ЭКГ аритмия проявляется в отсутствии зубца Р и повышении частоты сердечных сокращений более 350 ударов в минуту.К характеристикам ЭКГ при миокардите относятся следующие параметры:
- Изменение вольтажа комплекса QRS — его увеличение говорит о гипертрофии миокарда, в то время как снижение вольтажа о развитие кардиосклероза.
- Отклонение электрической оси сердца — говорит об увеличение отделов сердца. Если ось отклонена вправо – это указывает на увеличение правого отдела сердца, если влево – то на увеличение левого желудочка.
- Изменение частоты сердечных сокращений (ЧСС), которая в норме составляет от 50 до 90 ударов в минуту. Увеличение ЧСС более 90 ударов носит название тахикардии, снижение менее 50 ударов в минуту называется брадикардией.
- Нарушение нормального ритма сердца. Может выражаться в блокадах, экстрасистолиях.
Лабораторная диагностика очень важна при миокардите, потому как косвенно может указывать на этиологию (причину) заболевания. При этом проводятся как общий анализ крови, так и специфические серологические исследования.
Общий анализ крови
Данные анализов могут сильно отличаться в зависимости от природы миокардита. Так, например, при вирусном миокардите отмечается лейкопения (снижение общего числа лейкоцитов) и лимфоцитоз (увеличение лимфоцитов). При бактериальном же миокардите отмечается совершенно иная картина — лейкоцитоз (увеличение общего числа лейкоцитов), сдвиг лейкоцитарной формулы влево (появление молодых форм лейкоцитов).Биохимический анализ крови
Биохимический анализ крови является наиболее информативным и специфичным при миокардите. На поражение миокарда указывает повышение уровня определенных ферментов.Эхокардиография – один из самых широко используемых методов исследования сердечной деятельности. Сокращенно называется УЗИ сердца или ЭхоКГ. В основе метода лежит применение звуковых волн высокой частоты, не воспринимаемых человеческим ухом (то есть принцип ультразвукового исследования). Исследование позволяет оценить работу клапанов сердца, толщину стенок миокарда, скорость движения крови.
При миокардите ЭхоКГ проводят для оценки систолической и диастолической функции. Как правило, при миокардитах легкой и умеренной степени тяжести эти функции не сильно нарушены. Может отмечаться снижение систолической функции левого желудочка, вследствие гипокинезии (замедленного движения) миокарда. При тяжелых миокардитах отмечается снижение фракции выброса менее 45 процентов. В данном случае сердце не способно снабжать кровью весь организм, вследствие чего нарушается питание органов и тканей.
Специфических тестов на миокардит не существует. Однако есть маркеры, которые указывают на повреждение миокарда, что косвенно может говорить о миокардите.
Маркерами при миокардите являются:
- Тропонины – белки, участвующие в сокращении и расслаблении миокарда. Различают две фракции этих белков — I и T. Повышение концентрации тропонинов крови говорят о повреждении миокарда, что косвенно указывает на миокардит. Данный тест наиболее специфичен для инфаркта миокарда, но также информативен и для миокардита.
- Креатинфосфокиназа (КФК) фракция МВ – фермент, содержащийся в клетках сердца, скелетных мышцах, тканях мозга. Фракция фермента МВ является специфичной для сердца. Повышение уровня этого фермента также говорит о повреждении кардиомиоцитов.
- Лактатдегидрогеназа (ЛДГ) – фермент, также указывающий на повреждение клеток. Не является специфичным маркером, но в совокупности с другими показателями может составить основу диагностики миокардита.
- Циркулирующие иммунные комплексы и иммуноглобулины могут указывать на активацию ревматического процесса и, косвенно, на ревмокардит.
- Антинуклеарные антитела – указывают на волчаночный миокардит.
- Ревматоидный фактор – указывает на ревматический миокардит.
Вне зависимости от вида миокардита тактика лечения включает строгий постельный режим, немедленную госпитализацию (миокардит не лечится дома) и соответствующее лечение.
Тактика лечения миокардита следующая:
- постельный режим – минимум 4 недели;
- госпитализация;
- если человек курит, то немедленное прекращение курения;
- строгая на начальных этапах диета.
Как и при других заболеваниях, залогом успешного лечения является ранняя диагностика и соблюдение основных принципов лечения.
Принципами лечения миокардита являются:
- Устранение причины. Этиотропная терапия направлена на устранение возбудителя инфекции. Если это вирусный миокардит, то на устранение вируса, если бактериальный – на устранение бактерий и так далее.
- Устранение воспалительного процесса. Миокардит – это, в первую очередь, воспалительное заболевание миокарда, поэтому ликвидация воспаления является не менее важным, чем устранение источника инфекции.
- Повышение сопротивляемости организма, иммунокоррекция.
- Профилактика сердечной недостаточности или ее устранение, если такая имеется.
- Коррекция метаболических нарушений.
В лечении миокардита используется широкий спектр лекарственных препаратов. Их выбор, в первую очередь, зависит от причины и тяжести заболевания. Если причину выявить не удается, то проводится симптоматическое лечение. Симптоматическое лечение – это вариант лечения, при котором устраняются только симптомы заболевания без устранения его причины.
Группы препаратов, назначаемые при лечении миокардита
Выводят избыток жидкости из организма, таким образом, устраняя отеки.
В первую очередь, оказывают кардиопротективное действие, предотвращают развитие инфаркта миокарда. Также, за счет блокады рецепторов, производят гипотензивный эффект (снижают артериальное давление).
Ингибиторы АПФ (ангиотензинпревращающего фермента)
Снижают артериальное давление, уменьшают выведение белков с мочой (протеинурию). Назначаются как для лечения сердечной недостаточности, так и для ее профилактики.
Назначаются только тогда, когда подтверждается вирусный миокардит.
Нестероидные противовоспалительные средства
Противопоказаны при вирусном миокардите. При миокардитах другой этиологии назначаются как жаропонижающие средства и антиагреганты. Аспирин также назначается для профилактики тромбозов.
Восстанавливают сердечный ритм. Атропин назначается при брадикардии (сниженной частоте сердцебиения).
Назначаются при аутоиммунном и идиопатическом (Абрамова-Фидлера) миокардите.
Устраняют симптомы интоксикации. Назначаются только при бактериальных миокардитах.
Назначаются для усиления работы сердца, для восстановления и поддержания адекватной гемодинамики.
Предотвращают развитие тромбов, улучшают кровообращение. При существующих тромбах антикоагулянты растворяют их.
Противовоспалительные средства – это группа препаратов, оказывающая жаропонижающее, противовоспалительное и обезболивающее действие. Необходимо помнить, что данная категория лекарственных средств строго противопоказана при вирусных миокардитах.
Самым известным представителем этой категории препаратов является аспирин (ацетилсалициловая кислота). Несмотря на то, что сегодня существует множество других препаратов, аспирин не утратил своего значения. Его назначают как жаропонижающее и противовоспалительное средство. Также аспирин рекомендуется для профилактики тромбообразования. Назначается по 500 миллиграмм в течение 5 недель. Более современными препаратами являются индометацин, ибупрофен. Индометацин принимают по 100 миллиграмм в день на протяжении 4 – 5 недель. Ибупрофен рекомендуется принимать по 600 миллиграмм в сутки на протяжении 2 – 3 недель.
Антибактериальные средства (или антибиотики) — это препараты, способные уничтожать патогенные бактерии, циркулирующие в организме. Антибиотики назначаются только в случае бактериального миокардита. В данном случае они составляют основу этиотропной терапии, то есть лечения, направленного на устранение возбудителя из организма.
Антибиотики, используемые в лечении миокардита, следующие:
- пенициллины;
- макролиды;
- карбапенемы;
- цефалоспорины;
- аминогликозиды;
- фторхинолоны.
Чаще всего назначаются препараты из цефалоспоринового ряда, такие как цефтриаксон, цефотаксим. Назначаются эти препараты по 1 грамму два раза в сутки на протяжении нескольких недель.
При миокардите неотъемлемым этапом лечения является витаминотерапия. Витамины назначаются в инъекционном виде, то есть в уколах. Как правило, врач назначает их внутривенно-капельно (капельница) или внутримышечно.
Основными витаминами являются витамины группы В, поскольку именно эта группа витаминов поддерживает работу сердечной мышцы. Назначаются курсы витамина В1, В6, В12 в больших дозах. Для этого часто прибегают к поливитаминным комплексам, которые содержат в себе большие дозы одновременно нескольких витаминов. К таким комплексам относятся мильгамма, демотон, неуробекс.Также в обязательном порядке назначается микроэлементы и минералы — калий, магний, кальций.
Терапия миокардита, вне зависимости от этиологии и других особенностей заболевания, проводится одновременно по нескольким направлениям.
Различают следующие направления в лечении неревматического миокардита:
- этиологическое;
- патогенетическое;
- метаболическое;
- симптоматическое;
- поддерживающее.
Этиологическое лечение неревматического миокардита
Этиологическая терапия подразумевает устранение инфекции, которая стала причиной воспалительного процесса. Выбор препаратов осуществляется в зависимости от типа возбудителя. При бактериальном миокардите назначаются антибиотики, при вирусной форме заболевания – противовирусные лекарства. Для того чтобы лечение было успешным, предварительно проводятся исследования, целью которых является определение конкретной бактерии или вируса, инициировавшего инфекционный процесс.Обязательным условием результативной этиологической терапии является устранение очагов хронической инфекции, потому что они создают благоприятные условия для развития патологического процесса. К распространенным заболеваниям, которые обнаруживаются у больных с миокардитом, относятся кариес, тонзиллит, гайморит, аднексит.
Патогенетическое лечение миокардита
Это направление в терапии воспалительного поражения сердца предполагает нормализацию и укрепление иммунитета. Это нужно, для того чтобы организм самостоятельно противостоял инфекции. В случае же с аллергическим миокардитом пациенту, напротив, показан прием лекарств, которые подавляют функцию иммунной системы. Это делается, потому что воспалительный процесс при данной форме миокардита провоцируется непосредственно иммунной системой. Также патогенетическая терапия включает противовоспалительные и/или антигистаминные препараты (для подавления аллергической реакции).Метаболическая терапия воспаления миокарда
Целью метаболического лечения является улучшение обменных и питательных процессов сердечной мышцы. Для этого назначаются препараты, содержащие калий (аспаркам, панангин), витамины, аденозинтрифосфорная кислота.Симптоматическое лечение миокардита
Симптоматическая терапия предназначена для уменьшения интенсивности и частоты возникновения симптомов миокардита. Эта направление включает прием препаратов, предназначенных для коррекции сердечной деятельности и артериального давления, уменьшения одышки и болей в сердце. Нередко пациентам назначаются лекарства для профилактики осложнений, свойственных неревматическому миокардиту (тромбоэмболий, кардиосклероза).Поддерживающая терапия при миокардите
Поддерживающая терапия заключается в обеспечении пациенту специальных условий, способствующих скорому выздоровлению. Также больной должен самостоятельно соблюдать некоторые правила, для того чтобы организм успешнее боролся с инфекцией.Существуют следующие положения поддерживающей терапии:
- соблюдение постельного режима на протяжении указанного врачом времени (при острых формах);
- ограничение физических нагрузок на период постельного режима;
- выполнение комплекса специальных упражнений, которые выбираются в соответствии с формой болезни (острой или хронической) и состоянием пациента;
- ограниченное потребление жидкости, соли, продуктов с высоким содержанием холестерина;
- уменьшение в рационе продуктов, которые содержат много простых углеводов (белый пшеничный хлеб, сахар);
- после врачебной консультации – ежедневное потребление продуктов, богатых калием (бананов, сухофруктов, орехов);
- включение фруктов и овощей в ежедневное меню (лучше употреблять в отварном или запеченном виде).
Комиссование (увольнение) из армии при неревматическом миокардите происходит только в тех случаях, когда заболевание сопровождается рядом осложнений. Показанием для прекращения службы является отягощение болезни миокардическим кардиосклерозом. Также комиссовать военнослужащего могут в случае возникновения устойчивых нарушений сердечного ритма или развития сердечной недостаточности. Ревматический миокардит, вне зависимости от течения болезни, является абсолютным, установленным законодательством, показанием для увольнения из армии.
Следует отметить, что решение о комиссовании принимается на базе медицинского обследования и врачебной комиссии. Любое заболевание, и воспаление сердечной мышцы в том числе, протекает с учетом состояния иммунной системы и других особенностей организма. Поэтому в некоторых случаях военнослужащий может быть уволен, даже если неревматический миокардит не сопровождается последствиями, перечисленными выше.
Все болеющие миокардитом до периода выздоровления являются нетрудоспособными. Срок нетрудоспособности определяет длительность заболевания. Как правило, он варьирует от 1 до 2 месяцев. Если же миокардит принимает рецидивирующее течение, то есть периодически обостряется, то это является показанием для направления на медико-социальную экспертизу. Также показанием для направления на экспертизу может быть хронический миокардит, миокардит в кадре аутоиммунного или ревматического заболевания.
Показаниями для направления на медико-социальную экспертизу являются:
- идиопатический миокардит (Абрамова-Фидлера);
- ревматический миокардит;
- миокардит с развившимся кардиосклерозом;
- миокардит с сердечной недостаточностью;
- миокардит с нарушениями ритма и проводимости.
Группа инвалидности зависит от тяжести осложнений миокардита.
Критериями инвалидности при миокардите являются:
- первая группа инвалидности — миокардит с тяжелым необратимым кардиосклерозом, сердечной недостаточностью III степени, эмболии и тромбозы в анамнезе;
- вторая группа инвалидности — миокардит с диффузным кардиосклерозом, сердечная недостаточность II степени, нарушения ритма и проводимости;
- третья группа инвалидности — миокардит с ограниченным кардиосклерозом без тенденции к прогрессии.
Лечебная физкультура (ЛФК) при миокардите – это обязательное условие для успешного лечения и последующей профилактики заболевания. Правильно выполняемые и контролируемые упражнения помогают значительно улучшить состояние больного. В некоторых же случаях (при слабовыраженной сердечной недостаточности, умеренной одышке, незначительных отеках) ЛФК позволяет достигнуть полного выздоровления. Лечебной физкультурой необходимо заниматься всем категориям больных – от лежачих пациентов до тех, кто достиг стойкой ремиссии. При выполнении любого рода физической нагрузки необходимо соблюдать ряд правил, которые помогут увеличить эффект упражнений и предотвратить негативные последствия.
Общие положения ЛФК при миокардите
Для занятия любыми видами лечебной физкультуры состояние пациента должно соответствовать ряду критериев.Правилами ЛФК при миокардите являются:
- У больного должна быть нормальная температура, стабильный сердечный ритм, удовлетворительное общее состояние (отсутствие сильных болей, выраженной слабости).
- Любые упражнения должны выполняться, после того как получено разрешение врача. В случае появления во время занятий болей в груди, сильной одышки, головокружения, нарушений сердцебиения лечебную физкультуру следует прекратить и возвращаться к ней только после врачебной консультации.
- Все упражнения выполняются спустя 2 часа после приема пищи. Занимаясь физкультурой, следует избегать чувства жажды, поэтому если тренировка происходит на улице, нужно взять с собой питьевую воду.
- Пациентам старше 50 лет, а также тем, кто страдает такими болезнями как шейный остеохондроз или атеросклероз сосудов, нужно избегать упражнений, которые предполагают наклон головы ниже уровня сердца. Также этим людям не рекомендуется делать вращательные движения головой и/или туловищем.
Физические нагрузки при постельном режиме
Пациентам с острой формой миокардита показан постельный режим, соблюдать который необходимо не менее 3 недель (более точное время определяет врач). На этот период нужно ограничивать выполнение любых действий, требующих сильных физических усилий и энергетических затрат. Но чтобы предотвратить проблемы, характерные для лежачих больных (застой крови, пневмонию) и улучшить общее самочувствие, следует выполнять специальные упражнения.При постельном режиме пациент должен выполнять следующие упражнения:
- резкое сжатие пальцев рук в кулак;
- вращение стопами и кистями по часовой стрелке и против нее;
- сгибание и разгибание рук в локтях, ног в коленях (при сгибании нижних конечностей их не следует отрывать от кровати);
- разведение и сведение коленей (таз и стопы нужно зафиксировать на кровати);
- отведение по сторонам рук и сведение их над грудью в прямом положении;
- подъем таза (чередовать подъемы из положения лежа и при согнутых в коленях ногах).
Каждое из вышеперечисленных упражнений следует выполнять 2 – 3 раза в день по 7 – 10 повторов. Также нужно делать дыхательную гимнастику, а именно дышать животом (на выдохе надувать живот как шар), надувать шарики, дышать через соломинку, опустив ее в стакан с водой.
ЛФК при миокардите
Эффект от лечебной физкультуры зависит не столько от типа упражнений, сколько от того, насколько регулярно выполняются занятия. Важно постепенно увеличивать нагрузку и регулярно менять упражнения, так как организм «привыкает» к занятиям, и их польза снижается. Упражнения необходимо выполнять в комплексе, включая по возможности нагрузки на все группы мышц.ЛФК при миокардите может включать следующие упражнения:
- вращение головой по часовой стрелке и в обратную сторону;
- поднятие рук вверх (над головой), затем опускание вниз (вдоль тела);
- сгибание-разгибание рук в локтях, с приведением кистей к плечевым суставам;
- вращение согнутыми в локтях руками вперед, затем назад (кисти должны быть на плечах);
- наклоны корпуса вправо-влево (руки на талии), можно чередовать с наклонами вперед;
- вращательные движения корпусом по часовой стрелке (при проблемах с поясницей это упражнение делать нельзя);
- выпады (поочередное выведение вперед правой и левой ноги с приседанием);
- разные виды приседаний (разнообразить упражнение можно, меняя расстояние между стопами);
- поднятие корпуса из положения лежа (ноги должны быть сведены вместе, руки за головой).
Помимо упражнений пациентам с миокардитом следует регулярно гулять на свежем воздухе, принимать участие в активных играх (волейболе, футболе), заниматься плаванием. Особенно важно соблюдать эти рекомендации тем больным, у кого миокардит протекает на фоне ожирения.
Терапия средствами народной медицины при миокардите не приносит какой-либо пользы. Дело в том, что такие препараты не могут оказать прямое действие на факторы, вызывающие эту болезнь. К примеру, одной из частых причин воспаления сердечной мышцы являются тяжелые вирусные, бактериальные или паразитарные инфекции, против которых фитосредства (изготовленные на основе трав) бессильны.
Народные средства малоэффективны также при симптоматическом лечении (терапии, направленной не на устранение причины болезни, а на уменьшение симптомов). Для того чтобы уменьшить проявления воспаления (одышку, перебои сердечного ритма, боли), необходимо воздействовать непосредственно на очаг поражения, что невозможно при использовании народной медицины.
Некоторым пациентам могут быть полезны препараты, направленные на снижение тревожности, раздражительности. Это могут быть отвары из ромашки, мяты, цветов липы, которые следует принимать внутрь. Также могут помочь средства, улучшающие общий тонус и работоспособность. Тонизирующим действием обладают настойки женьшеня, родиолы розовой, зверобоя.
Но принимать любой из этих препаратов можно только по указанию врача, который подберет соответствующее состоянию пациента средство и дозировку. Дело в том, что многие травы, вступая в реакцию с фармакологическими средствами, могут уменьшить эффективность или, наоборот, увеличить токсичность лекарства. Так, зверобой несовместим с таким препаратом как дигоксин, который может быть назначен для уменьшения одышки или борьбы с тахикардией.
Кроме того, некоторые растительные средства при несоблюдении нужной дозы оказывают нагрузку на сердце (например, липовый отвар). Поэтому нельзя заниматься самолечением, и принимать народные средства нужно только по показанию врача.Специальное диетическое питание является одним из условий скорого выздоровления и предупреждения рецидивов (обострений) миокардита. Целью диеты является нормализация кровообращения, улучшение обмена веществ и обеспечение организма элементами, необходимыми для здоровой сердечной деятельности. Также рацион должен обеспечивать щадящее действие на органы пищеварения и почки, так как их функциональность оказывает влияние на состояние сердечно-сосудистой системы.
Общие принципы питания при миокардите
Рацион пациента с миокардитом строится на нескольких принципах, в соответствии с которыми выбираются подходящие продукты, и составляется ежедневное меню. Чем сильнее проявляется воспаление, тем строже должны соблюдаться эти правила.Существуют следующие принципы питания при миокардите:
- Ограничение жидкости. Ежедневное меню пациента с воспалением сердечной мышцы должно включать не больше, чем 1,2 литра свободной жидкости (той, которая не входит в состав первых и других блюд, готовящихся с использованием воды). При острых формах миокардита объем жидкости не должен превышать 700 миллилитров.
- Уменьшение соли. Соль при этой диете используют в минимальных количествах и только для того, чтобы придать вкус уже готовой пище. Также нужно ограничивать продукты, содержащие в себе много соли (брынзу, различную соленую и маринованную продукцию, крекеры, промышленные готовые соусы).
- Ограничение растительной клетчатки. Грубая клетчатка провоцирует вздутие кишечника, поэтому продукты с высоким содержанием пищевых волокон нужно сократить. Такими продуктами являются груши (особенно средней зрелости), белокочанная капуста, яблоки (лучше употреблять в запеченном виде). Кроме того клетчатка снижает эффективность сердечных гликозидов (препаратов, которые назначаются при одышке, тахикардии).
- Уменьшение продуктов с холестерином. Переизбыток холестерина приводит к отложению липидных (жировых) бляшек на стенках кровеносных сосудов, что усугубляет течение миокардита. Поэтому при этом заболевании употребление животных жиров (сливочного масла, сала, топленого жира) и яиц должно быть ограничено, так как в них содержится много холестерина.
- Употребление продуктов, богатых калием. Калий укрепляет сердечную мышцу, поэтому при миокардите нужно употреблять богатые этим элементом продукты. Рекордсменами по калию являются бананы, сухофрукты (чернослив, курага), орехи (фундук, миндаль). При приеме препаратов из серии ингибиторы МАО рекомендуемые объемы продуктов, богатых калием, следует обсудить с врачом, потому что эти лекарства и так увеличивают уровень калия в организме.
- Обогащение рациона витаминами и минералами. Достаточное количество ценных элементов присутствует в продуктах натурального происхождения, которые прошли минимальную термическую и технологическую обработку. Так, полезных веществ в отварном курином мясе намного больше, чем в консервированной или копченой курятине. Это же правило можно отнести к молочным и растительным продуктам. Для обеспечения организма ценными элементами также следует отдавать предпочтение продуктам, которые производятся или выращиваются на месте, так как привозная продукция обрабатывается химикатами и содержит много консервантов для увеличения срока годности.
Энергетическая ценность при данной диете не должна превышать 2600 калорий в сутки, а при выраженных нарушениях сердечного ритма показатели следует уменьшить до 2000 калорий. В день рекомендуется употреблять не больше 100 грамм белка, 60 процентов которого должны быть животного происхождения (мясо, рыба). При острых стадиях миокардита уровень белка нужно сократить до 60 грамм в день. Жиров должно быть не больше 70 грамм в сутки, 30 процентов из которых должны быть растительного типа (растительные масла, орехи, авокадо). Объем углеводов не должен превышать 400 грамм в день. При остром воспалении сердечной мышцы количество жиров нужно сократить до 50 грамм, а углеводов – до 300 грамм.
Рекомендации по выбору продуктов
В зависимости от течения болезни (острого или хронического) перечень продуктов, рекомендованных пациентам с миокардитом, может варьировать. Переход с одного рациона на другой (когда стадия обострения миновала) должен быть постепенным.источник







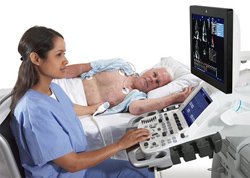 Диагностика миокардита проводится на основании соответствующих жалоб пациента, анамнеза (истории болезни) и объективных данных. Основную роль в подтверждении диагноза играет наличие хронологической связи между недавно перенесенной инфекцией (например, банальной простудой) и наличием сердечных симптомов. В диагностической практике миокардита выделяют малые и большие критерии.
Диагностика миокардита проводится на основании соответствующих жалоб пациента, анамнеза (истории болезни) и объективных данных. Основную роль в подтверждении диагноза играет наличие хронологической связи между недавно перенесенной инфекцией (например, банальной простудой) и наличием сердечных симптомов. В диагностической практике миокардита выделяют малые и большие критерии. Вне зависимости от вида миокардита тактика лечения включает строгий постельный режим, немедленную госпитализацию (миокардит не лечится дома) и соответствующее лечение.
Вне зависимости от вида миокардита тактика лечения включает строгий постельный режим, немедленную госпитализацию (миокардит не лечится дома) и соответствующее лечение.