Успех лечения методом ЭКО зависит от здоровья пары, поэтому перед проведением ЭКО и женщина и мужчина проходят всестороннее обследование.
- Обследование можно провести как в Клинике «ЭмбриЛайф»*, так и по полису ОМС в Вашей Женской Консультации или поликлиннике
- В случае предоставления исследований в наш Центр из другого учреждения, все справки и результаты анализов должны быть обязательно заверены «живой» печатью лечебного учреждения
Порядок оказания специализированной медицинской помощи при лечении бесплодия с применением вспомогательных репродуктивных технологий по программе государственных гарантий обеспечения граждан Российской Федерации бесплатной медицинской помощью в Санкт-Петербурге регламентируется законодательством.
Внимание! На первичной консультации необходимо предоставить полный комплект результатов анализов с действующими сроками годности.
- оригиналы + копии результатов обязательных анализов и обследований согласно перечню Приказа Минздрава России от 30.08.20212г. №107Н (Вы можете найти этот список со сроками годности на нашем сайте)
- оригиналы + копии документов свои и супруга (или партнера): Паспорта РФ, СНИЛС(-ы), Страховые полисы ОМС, Свидетельство о браке (при зарегистрированном браке)
Обратите внимание, что в случае отсутствия оргинала одного из документов, вступление в протокол ЭКО по ОМС не возможно. Фотографии результатов анализов и других обследований не принимаются.
Если у Вас есть вопросы по срокам годности анализов, по документам или любые другие — обязательно напишите нам на info@embrylife.ru, мы ответим в ближайшее время и поможем разобраться в ситуации.
Срок годности исследования
Уровень ФСГ (2-3 день цикла) в крови
Спермограмма (при патоспермии необходимо представить не менее двух спермограмм)
(«Руководство ВОЗ по лабораторному исследованию и обработке эякулята человека. Пятое издание, 2010 г.») исследование включает:
спермограмму, тест на строгую морфологию по критериям Крюгера и MAR-тест
При патоспермии — заключение андролога с указанием диагноза и необходимого метода лечения
Оценка проходимости маточных труб и состояния органов малого таза (путем лапароскопии) в случае отказа женщины от лапароскопии могут выполняться альтернативные методы обследования — гистеросальпингография, контрастная эхогистеросальпингоскопия)
Определение антител к бледной трепонеме в крови женщины
Определение антител к бледной трепонеме в крови мужчины
Определение антител класса М, G к вирусу иммунодефицита человека (далее — ВИЧ) 1, 2, к антигену вирусного гепатита В и С в крови женщины
Определение антител класса М, G к вирусу иммунодефицита человека (далее — ВИЧ) 1, 2, к антигену вирусного гепатита В и С в крови мужчины
Микроскопическое исследование: мазок из наружного зева шейки матки, свода влагалища, уретры (женщина)
Микроскопическое исследование: мазок из уретры (мужчина)
Микробиологическое исследование на хламидии, микоплазму и уреаплазму, вирус простого герпеса 1, 2, цитомегаловирус методом ПЦР (женщина)
Микробиологическое исследование на хламидии, микоплазму и уреаплазму, вирус простого герпеса 1, 2, цитомегаловирус методом ПЦР (мужчина)
Определение антител класса М, G к вирусу простого герпеса 1, 2, цитомегаловирусу, вирусу краснухи в крови (женщина)
Определение антител класса М, G к вирусу простого герпеса 1, 2, цитомегаловирусу (мужчина)
Общий (клинический) анализ крови
Анализ крови биохимический общетерапевтический
Коагулограмма (ориентировочное исследование системы гемостаза)
Определение группы крови и резус-фактора
Уровень тиреотропного гормона
Сдается на 2-3 день цикла или на 22 день цикла
Цитологическое исследование шейки матки
Ультразвуковое исследование органов малого таза
Указать точное количество фолликулов диаметром до 1 см на 2-3-й день цикла в обоих яичниках
Для женщин, не проходивших это исследование более 12 мес.
Прием (осмотр, консультация) врача-терапевта
Заключение о состоянии здоровья и возможности вынашивания беременности и родов приложить
Ультразвуковое исследование молочных желез. При выявлении по результатам ультразвукового исследования признаков патологии молочной железы — консультация онколога
Женщинам до 35 лет. Заключение приложить
Маммография. В случае выявления признаков патологии по результатам маммографии — консультация онколога
Женщинам старше 35 лет. Заключение приложить
Осмотр (консультация) врача-генетика и исследование хромосомного аппарата (кариотипирование)
Женщинам, имеющим в анамнезе, в т.ч. у близких родственников, случаи врожденных пороков развития и хромосомных болезней; женщинам, страдающим первичной аменореей. Заключение приложить
Осмотр (консультация) врача-эндокринолога, проводится ультразвуковое исследование щитовидной железы и паращитовидных желез, почек и надпочечников
При выявлении эндокринных нарушений. Заключение приложить
* Обследование женщин проводится в медицинских организациях, оказывающих первичную медико-санитарную помощь прикрепленному населению в рамках Территориальной программы, имеющих лицензию на осуществление медицинской деятельности, предусматривающую выполнение работ (оказание услуг) по акушерству и гинекологии (за исключением использования вспомогательных репродуктивных технологий) и/или акушерству и гинекологии (использованию вспомогательных репродуктивных технологий) и (или) по направлению указанных организаций в иных медицинских организациях, участвующих в реализации Территориальной программы. Обследование мужа, мужчины, не состоявшего в браке с женщиной, давшего совместно с женщиной информированное добровольное согласие на применение ВРТ, осуществляется в медицинских организациях, оказывающих первичную медико-санитарную помощь прикрепленному населению в рамках Территориальной программы, имеющих лицензию на осуществление медицинской деятельности, предусматривающую выполнение работ (оказание услуг) по урологии и (или) по направлению указанных организаций в иных медицинских организациях, участвующих в реализации Территориальной программы.
Обратите внимание, что список может быть дополнен Вашим лечащим врачом. Те анализы, результаты которых еще действительны — пересдавать не надо. Необходимо перед планированием криопереноса посетить врача.
- клинический анализ крови
- коагулограмма
- биохимический анализ крови
- общий анализ мочи
- определение антител к бледной трепонеме в крови (сифилис)
- анализ на ВИЧ, спид, гепатиты В и С
- мазок на флору
- цитологический мазок
- ПЦР на хламидии, микоплазму, уреаплазму, трихомонады, герпес и цитомегаловирус
- анализ крови на краснуху, токсоплазмоз, герпес
- флюорография
- заключение терапевта
- пролактин, ТТГ
- УЗИ молочных желез
В клинике используется PGD-диагностика, которая позволяет выбрать пол будущего ребенка (это важно в случаях передачи наследственных заболеваний по половому признаку), а также учесть хромосомные изменения.
Наша Клиника имеет Лицензию на выскотехнологичную медицинскую помощь, подразумевающую самое современное оборудование и высокий профессионализм врачей. Такое техническое совершенство крайне положительно влияет на повышение эффективности лечения.
Все помещения клиники и система Вашего обслуживания выстроены таким образом, чтобы соблюсти полную конфиденциальность. К тому же мы разработали и используем надежную систему защиты личной информации по каждому пациенту.
(812) 327-50-50
Санкт-Петербург
Садовая 35
источник
Криопротокол – это программа ЭКО, предполагающая перенос в матку эмбрионов, ранее подвергавшихся криоконсервации.
Обычно это собственные эмбрионы, оставшиеся после предыдущих неудачных или удачных попыток ЭКО, либо донорские эмбрионы из криохранилища «ВитроКлиник».
Чтобы повысить шансы наступления беременности, требуется подготовка к переносу криоэмбрионов.
Лучшее, что может сделать женщина в процессе подготовки к криопротоколу – это следовать неукоснительно всем врачебным рекомендациям. Нужно вовремя принимать, и ни в коем случае самостоятельно снижать или увеличивать дозировку или вообще отменять назначенные репродуктологом препараты.
Если женщина желает принимать лекарственные средства, которые не были ей назначены (витамины, омега-3 кислоты или другие общеукрепляющие добавки), она должна согласовать это с врачом.
- Анализы. Перед криопротоколом проводится полный перечень обязательных анализов, как при ЭКО, если уже прошли сроки их годности. Также может понадобиться гистероскопия, биопсия эндометрия. Какие исследования потребуются ещё – определяет лечащий врач, в зависимости от результатов предыдущего протокола.
- Препараты. Стимуляция овуляции уже не проводится. Возможно назначение препаратов для подготовки матки к принятию эмбриона. Подготовка эндометрия может проходить в естественном цикле, если есть овуляция, или на фоне заместительной гормональной терапии (эстрогены: прогинова, эстрофем, дивигель, эстрожель) с последующим назначением прогестерона (утрожестан, крайнон, ипрожин).
- Функциональная диагностика. Ваш лечащий репродуктолог будет контролировать с помощью УЗИ, насколько готов эндометрий матки к приёму эмбриона. Это необходимо для повышения шансов его успешной имплантации в матку.
Криопротокол может проводиться с блокадой гипофиза или без неё. Основные подготовительные мероприятия, особенно медикаментозные, нужно проводить исключительно под контролем врача, так как готовиться к криопротоколу женщины с нормальным и нарушенным менструальным циклом будут по-разному.
По последним научным данным вероятность наступления беременности в криоцикле выше, чем в «свежих» циклах, т.к. для криоконсервации изначально отбираются самые жизнеспособные и правильно развивающиеся эмбрионы.
- Анализ крови на группу крови и резус-фактор / однократно;
- Анализ крови на ВИЧ 1, 2 (IgG и IgM), АГ / 3 месяца;
- Определение Ig G и M к вирусу гепатита В и С / 3 месяца;
- Определение Ig G и M к Treponema pallidum в крови / 3 месяца;
- Анализ крови на антитела к краснухе, (IgG и IgM) / однократно (при положительных результатах IgG);
- Клинический анализ крови / 1 месяц;
- Гемостазиограмма (АЧТВ, протромбиновое время, МНО, фибриноген, антитромбин III, тромбиновое время) / 1 месяц;
- Биохимический анализ крови: общий белок, глюкоза, креатинин, АСТ, АЛТ, общий билирубин / 1 месяц;
- Микроскопическое исследование мазка из цервикального канала и влагалища / 1 месяц;
- Цитологическое исследование мазка с шейки матки и из цервикального канала / 1 год;
- Мазок на ИППП методом ПЦР из цервикального канала: на Сhlamydia trachomatis, Ureaplasma spp, Micoplasma hominis, Micoplasma genitalium, Trichomonas vaginalis, Neisseria gonorrhoeae, Cytomegalovirus, Herpes simplex I, II типов, Human papillomavirus (высокого риска) / 1 год;
- Общий анализ мочи / 1 месяц;
- УЗИ молочных желез на 7–11 день менструального цикла женщинам до 40 лет / или маммография – женщинам 40 лет и старше / 1 год. При выявлении патологических изменений – консультация врача-онколога-маммолога / 1 год;
- УЗИ щитовидной железы / 1 год;
- Флюорография / 1 год;
- Электрокардиография (ЭКГ) / 1 год;
- Заключение врача-терапевта о состоянии здоровья, возможности проведения лечения бесплодия и вынашивания беременности c обязательной формулировкой «Проведение вспомогательных репродуктивных технологий и оперативных вмешательств, вынашивание беременности не противопоказано» / 1 год.
Часто женщины спрашивают у репродуктологов, какие изменения в образе жизни предполагает подготовка к криопротоколу. Врачи, как правило, дают общие рекомендации своим пациентам.
В настоящее время нет прямых доказательств, что какое-то особое питание, уровень физической активности или тщательное соблюдение режима сна и бодрствования позволяет повысить шансы на успех.
Тем не менее, некоторые женщины верят, что от них во многом зависит, наступит ли беременность после ЭКО. Отчасти это правда. Стандартная подготовка к переносу криоконсервированных эмбрионов со стороны пациентки предполагает:
- Рациональное и регулярное питание с включением в рацион большого количества свежих фруктов и овощей.
- Достаточный питьевой режим.
- Отказ от половой жизни.
- Ограничение физических нагрузок.
- Умеренная физическая активность.
- Отмена препаратов, не имеющих отношение к криопротоколу, если это возможно и не ведет к ухудшению состояния здоровья пациентки.
Какая-то особая подготовка к переносу замороженных эмбрионов после криоконсервации непосредственно перед этой процедурой не нужна.
От женщины лишь требуется:
- избегать стрессов и переживаний;
- хорошо выспаться;
- беречься от респираторных инфекций;
- не допускать переохлаждения и воздействия иных неблагоприятных факторов внешней среды;
- утром (дома) принять душ;
- за 2 часа до процедуры выпить 1-2 стакана воды (процедура проводится при умеренно наполненном мочевом пузыре);
- до переноса сдать кровь из вены на эстрадиол и прогестерон.
В день переноса нужно прийти в клинику вовремя, без переживаний, пребывая в хорошем расположении духа и с надеждой на положительный результат криопротокола.
источник
Что такое криоперенос эмбрионов? Это перенос замороженных эмбрионов из тела матки во внешние условия и наоборот. С этой процедурой связано много тонкостей, в которых постараемся разобраться.
В матку женщины подсаживают от одной до четырех яйцеклеток. Из указанного количества может прижиться 1,2,3,4 или не прижиться ни одна. Если имплантация прошла успешно и прижились сразу несколько эмбрионов, то по показаниям медиков и желанию женщины положено необходимое количество удалить — произвести редукцию эмбрионов. Удаленные из полости матки яйцеклетки замораживают. Если вдруг ЭКО не прошло успешно, то можно сделать еще дополнительные попытки с помощью замороженного биоматериала.
Благодаря процедуре криопереноса женщина не нужно будет проводить повторную стимуляцию организма для наступления процесса овуляции. Так же мужу женщины не придется сдавать повторно сперму. В итоге все процедура ЭКО будет короче.
Бывает так, что все подсаженные яйцеклетки жизнеспособны и нормально развиваются. В этом случае «лишних» убирают криопереносом.
В замороженном состоянии эмбрионы хранят в криохранилище. Данная услуга предлагается на платной основе. Так они могут храниться от одного месяца до нескольких лет. Супруги в любой желаемый для них момент смогут воспользоваться этим материалом.
Под криоконсервацией понимают заморозку зародышей в жидком азоте при помощи криопротектора. Температура замерзания равняется -196ºС. Существует два вида замораживания:
- Долгая криоконсервация. Особенности: температура уменьшается при замерзании постепенно. Процедура занимает несколько часов.
- Пятнадцатиминутная витрификация. Особенности: весь процесс проходит очень быстро. То есть быстро замораживаются эмбрионы и быстро размораживаются.
Пятнадцатиминутный способ является самым лучшим, современным и эффективным. При нем выживает более восьмидесяти оплодотворенных яйцеклеток.
Замороженные яйцеклетки очень важно правильно разморозить. Повреждения от разморозки оценивает такой специалист, как эмбриолог. Практика показывает в достаточном количестве случаи, когда эмбрионы утрачивают до 50% своих клеток. Однако это исправляется в самом начале развития, еще до начальной стадии. Риск нанесения вреда здоровью плода отсутствует.
Криоперенос состоит из нескольких этапов:
- Первый этап: разморозка эмбрионов и подготовка эндометрия к имплантации.
- Второй этап: процедура переноса эмбрионов (проводится под контролем УЗИ ).
- Третий этап: поддержание с помощью лекарств посттрансферного периода.
Первый этап начинается с приема репродуктолога. Женщина и врач совместно обговаривают все моменты процедуры и условия криопереноса. В большинстве случаев доктор назначает УЗИ (проводится на 20-24 день) матки и самих придатков. Кроме этого, репродуктолог назначает допплерометрию матки, для того чтобы увидеть как проводится кровоснабжение сосудов и эндометрия. Если женщина уже пережила несколько неудачных попыток, то ей назначают дополнительные обследования и консультации узкого специалиста.
Второй этап — это сам перенос. Яйцеклетки для оплодотворения могут использоваться как при естественном цикле женщины, так и совместно с гормональной терапией. Терапию гормоны проводят для роста слизистой матки. Третьим вариантом процедуры может быть использование блокады гипофиза. Из трех протоколов наиболее предпочтительным является естественный цикл.
Если женщина не имеет нарушений цикла и после обследования врачи убедились, что месячные идут нормально, врач обследует женщину с помощью ультразвука. На УЗИ доктор отслеживает увеличение доминантного фолликула и изменения в созревании эндометрия. Когда компьютер покажет, что фолликул достиг предовуляторных размеров, пациентка должна сделать тест на овуляцию. Если овуляция подтвердится, то лютеиновую фазу начинают поддерживать прогестероном. Параллельно этому отслеживают динамику и проводят анализ созревания эндометрия. Сама процедура переноса может проходить в разные дни. Если с эмбрионами была выполнена витрификация, то их подсаживают на третьи сутки. Если проходила заморозка бластоцитов, то на пятые.
Гормональная терапия назначается при следующих показаниях:
- Бесплодие при эндокринном нарушении.
- Отсутствие у женщины спонтанной овуляции.
Гормональная терапия направлена на то, чтобы толщина эндометрия была не менее 7 мм. Структура у эндометрия должна быть трехслойной. При таких условиях шансы на перенос и приживаемость высоки.
Стимуляцию проводят гонадотропинами или натуральными эстрогенами. Так же назначают препараты на улучшение кровообращения в сосудах эндометрия и антиоксиданты.
Когда эндометрий примет необходимую структуру и толщину в процесс подготовки добавляют прогестерон. В случае выявления фолликула женщине вводят препарат хорионического гонадотропина, для того чтобы наступила овуляция.
Один момент: процедура криопереноса может проводиться на третьи или пятые сутки после того как наступила овуляция. Если у женщины ановулярный цикл, то в день приема прогестерона.
Для того чтобы эмбрион прижился в организме женщины, врач рассчитывает наилучший день для подсадки. При этом доктор обращает внимание на:
- Сколько яйцеклеток будет готово к этому времени.
- Возраст женщины.
- Полный анамнез жизни женщины.
- Были ли до этого переносы. Если да, то как они проходили.
Обычно доктора стараются сделать криоперенос пятидневных эмбрионов. В случае особенных факторов или сомнений переносятся трехдневные эмбрионы.
Размораживают эмбрионы за несколько часов до того, как подсадят в матку. Оживление эмбрионов происходит постепенно. После достижения ими необходимой температуры, до того как они оживут проходит несколько минут. Следующим шагом процедуры считается оценка их качества. Нельзя и не стоит переносить эмбрионы, в которых отсутствуют живые клетки. Так как показатели эмбрионов оцениваются изначально.
Дополнительной процедурой для облегчения вылупление эмбриона считается вспомогательный хетчинг. Он может быть механическим или химическим.
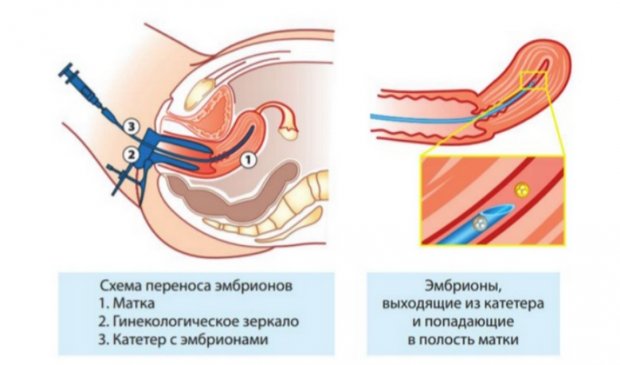
Перенос в полость матки эмбрионов осуществляют в стерильных условиях. Весь процесс контролируется с помощью препарата УЗИ. При этом мочевой пузырь у женщины должен быть наполнен в умеренном количестве. Процедура криопереноса безболезненна. Ее успех, результативность во многом зависит от четкой, грамотной, правильной работы врачей.
Перед самым переносом репродуктолог оценивает положение матки, длину ее полости и цервикального канала. Так же смотрит угол между маткой и шейкой. Оценка этих данных необходима для точности подсадки эмбриона. Самый оптимальный участок нахождения эмбриона считается полость матки на расстояние 15 мм от ее дна.
С помощью зеркал врач обнажает шейку и промывает ее раствором. Такое действе необходимо для удаления цервикальной слизи и прочих остатков. Далее врач открывает стерильный катетер и вводит внутрь проводник. Глубина введения должна быть до уровня внутреннего зева. После установки проводника, в катетер набирают эмбрионы и осуществляется перенос в помощью поршня. Момент, когда эмбрионы заходят в полость матки можно увидеть на экране монитора аппарата УЗИ. В течение одного часа пациентка должна полежать и отдохнуть.
- Первый совет: нельзя напрягаться физически и истощаться морально. Любые волнения недопустимы.
- Второй совет: нужно стараться черпать из окружения только положительный эмоции.
- Третий совет: необходимо быть уравновешенной, чаще отдыхать и крепко спать. Только при этих условиях плод будет правильно развиваться.
- Четвертый совет: необходимо стараться постоянно находиться в окружении родных сердцу людей.
Кроме вышеперечисленного, женщине после процедуры переноса эмбрионов нельзя садиться в горячую ванну и принимать душ. Недопустимо поднимать тяжелые предметы, резко наклоняться и водить автотранспортные средства. До момента проведения теста на беременность нельзя входить в сексуальную связь. Недопустимы в этот период любые физические нагрузки. Весь образ жизни должен быть спокойным и размеренным. Следует правильно питаться (делать упор на фруктовые и овощные соки) и носить вещи свободного покроя из натуральных тканей. Кроме этого, следует регулярно, по предписанию посещать врача.
К плюсам криопереноса относят:
- Минимальный риск по преждевременному старению яичников и их гиперстимуляции.
- Хранение зародышей не отражается на качестве эмбрионов.
- Дата имплантации не зависит от менструального цикла.
- Вероятность приживания эмбрионов достигает высокого предела.
- Криоперенос дает хорошую жизнеспособность эмбрионам.
- Процедура криоконсервации может позволить забеременеть от мужа, который уже потерял способность к зачатию.
- Способность зародышей не зависит от срока их хранения.
- Для проведения следующих попыток не нужно ждать зрелости фолликул, выхода яйцеклетки и не нужно делать пункцию фолликул.
К минусам криопереноса относят:
- Большие расходы, связанные с криохранением эмбрионов.
- Есть случаи гибели всех эмбрионов после разморозки (но это редкость, всего 5%).
- Низкая статистика беременности после криопротокола.
После процедуры женщину могут мучить: вздутие живота, сильное потоотделение, тошнота, сонливость. Это обычная гормональная перестройка организма, в случае наступления беременности. Если симптомы не сильно мучают, то беспокоиться не стоит.
Еще одним признаком наступившей беременности считается «тянущий живот». Тянущие ощущения могут беспокоить женщину сразу после криопереноса. Это связано с тем, что эмбрион вводится через катетер, который нарушает изогнутую форму матки. Неприятные боли могут напрягать женщину в течение нескольких часов после процедуры. В этом случае лучше выпить обезболивающие.
При тянущем животе необходимо предпринять следующие:
- Не стоит серьезно и мучительно переживать, так как это признак долгожданной беременности.
- Убрать любые стрессогенные факторы. Они могут быть причиной выкидыша.
- Гулять на улице медленным шагом в течение 2 часов. Прогулки должны быть ежедневными (желательно среди деревьев или в лесу).
- Необходимо спать не менее 8 часов.
- Рекомендуется пить перед сном успокоительные препараты.
- Если боль нестерпимая, в срочном порядке нужно обратиться к врачу. Случается так, что перенесенный эмбрион не совместим с организмом женщины. Последний его просто отторгает, как инородное тело.
Забеременеть после криопереноса по статистике получается после третьего перенесенного эмбриона. Успех зависит от метода заморозки, качества зародышей, профессионализма врачей и используемого оборудования.
Благодаря криопереносу на свет появляются огромное количество детей. Врачи говорят о том, что они не отличаются от детей, зачатых в естественных условиях.
Мне делали криоперенос. На радость всем получилось с первого раза. Беременность протекала без серьезных и опасных проблем. Ныл живот только в первом триместре. Сейчас перед глазами моя ляля, которая мило сопит в кроватке. Спасибо современной медицине за это!
Наблюдались и лечились в лучшей клиники России. Делали три попытки. Это было жуткое время. Сначала мне подсаживали живые эмбриончики, а последние два раза замороженные. Первые разы запускали в меня по три эмбриона, а последний раз – четыре. И вот это четвертый и прижился. Жизнеспособный оказался. Я на седьмом небе от счастья. Когда я ехала в клинику, я совсем не верила больше в крио. Ревела. Муж злился. Ему, мужику, не понять материнского инстинкта. Подумывала тогда я и о суррогатной матери. Но жутко хотела сама. Сейчас моей беременности 21 неделя. В ожидании. Осталось только доносить до конца мою кроху.
Шансы забеременеть после криопереноса высоки, так как процедура дает парам возможность предпринять несколько попыток зачатия. А это существенно повышает вероятность наступления беременности.
источник
Криопротокол экстракорпорального оплодотворения, представляет собой особую разновидность репродуктивных вспомогательных методик, которая подразумевает под собой имплантацию оплодотворенных яйцеклеток, ранее подвергнутых криозаморозке.
Готовые эмбрионы являются результатом той гормональной стимуляции, которую проводили женщине, желающей иметь ребенка. Криопротокол экстракорпорального оплодотворения является серьезной и ответственной процедурой, успех которой во многом зависит от качества проведенной подготовки.
Каждой женщине, которая приняла решение использовать данную методику для достижения физиологической беременности, рекомендовано следовать любым советам медицинского специалиста. Только последовательное выполнение данных рекомендаций, позволит в полной мере подготовить женский организм к внедрению размороженных эмбрионов.
Самостоятельный подбор и коррекция дозировок лекарственных препаратов находится под запретом, так как подобные эксперименты приводят к тяжёлым гормональным сбоям в организме и формированию проблем, несовместимых с протоколом. Любые биологически активные добавки и витамины, должны быть согласованы с лечащим врачом. Медицинские специалисты считают сложными крио протоколы ЭКО, подготовка к которым занимает некоторое время.
Каждую пациентку интересует вопрос о том, какие анализы нужно сдать перед криопротоколом для оценки состояния организма. Перед началом использования криопротокола для достижения физиологической беременности, с целью оценки состояния женского организма, пациентке назначают целый ряд диагностических мероприятий.
Данный этап включает в себя функциональную и лабораторную диагностику. Лабораторные анализы перед криопротоколом экстракорпорального оплодотворения, включают в себя такие процедуры, как биопсия слизистой оболочки полости матки (эндометрия) и гистероскопия.
Функциональная диагностика в подготовительном этапе включает в себя УЗИ перед протоколом ЭКО для оценки состояния слизистой оболочки полости матки. В ходе данной процедуры медицинский специалист оценивает готовность эндометрия женщины к имплантации размороженного эмбриона.
Кроме того, подготовительный этап включает принятие женщиной лекарственных препаратов, способствующих созданию благоприятной среды в маточной полости для успешной имплантации яйцеклетки.
Для некоторых женщин актуальна медикаментозная блокада гипофизарных функций, а у некоторых пациенток отсутствует данная необходимость. Использование методики блокады ведется под строжайшим контролем лечащего врача. Такая ЭКО подготовка к протоколу ЭКО необходима для профилактики отторжения готового эмбриона.
Многие женщины, столкнувшиеся с необходимостью использования вспомогательных репродуктивных методик, интересуются вопросом о необходимости коррекции образа жизни и прохождения специальной подготовки к данной манипуляции. Для таких женщин составлен общий перечень специальных рекомендаций, которые позволят вести дополнительную подготовку организма к реализации криопротокола.
Стандартная подготовка к криопротоколу предусматривает такие советы:
- Ежедневное употребление достаточного количества жидкости не менее 1,5 л;
- Регулярное дробное питание, включающее повышенное количество свежих овощей и фруктов;
- Временный отказ от ведения половой жизни;
- Умеренные физические и психоэмоциональные нагрузки;
- Отказ от приема лекарственных медикаментов, которые не предусмотрены криопротоколом экстракорпорального оплодотворения.
Важно помнить, что отмена препаратов не должна сопровождаться ухудшением общего состояния женщины.
За сутки до предполагаемой имплантации размороженных эмбрионов, не требуется проведение специализированных мероприятий. Пациентке лишь рекомендована такая подготовка к протоколу к ЭКО манипуляции:
- Сон не менее 8 часов в сутки;
- Полное исключение физических и психоэмоциональных перегрузок;
- Избегание переохлаждения с целью профилактики респираторной вирусной инфекции;
- Профилактика воздействия других неблагоприятных факторов на организм.
Заключительная подготовка к протоколу ЭКО приходится на день непосредственного переноса размороженных эмбрионов. Для успешной реализации данного метода, женщине рекомендовано:
- За 2 часа до выполнения манипуляции выпить около 2 стаканов обычной воды;
- Накануне утром необходимо принять душ;
- До момента имплантации оплодотворенных яйцеклеток, пациентке необходимо сдать анализ венозной крови на уровень концентрации прогестерона и эстрадиола.
Если пациентка использует криопротокол, подготовка играет важнейшую роль. Когда женщина прошла манипуляцию по пересаживанию размороженных оплодотворенных яйцеклеток, ей необходимо продолжать соблюдение щадящего режима. На потенциальный успех данной процедуры оказывают влияние такие факторы, как физическая и психологическая нагрузка, достаточность сна, а также другие индивидуальные особенности женского организма.
Нередко, женщины интересуются теми ощущениями, которые могут у них возникнуть на фоне удачной реализации криопротокола экстракорпорального оплодотворения. В этом вопросе всё является индивидуальным. Определенный процент женщин не предъявляет каких-либо симптомов, связанных с удачным поведением данной манипуляции.
Другая часть пациенток может предъявлять жалобы на перечень таких изменений:
- Болезненные ощущения и дискомфорт в молочных железах, а также увеличение их размеров;
- Учащение позывов к мочеиспусканию;
- Ноющая боль и дискомфорт в нижней части живота.
Общее состояние пациентки напрямую зависит от разновидности выбранного криопротокола. Если процедура осуществлялась в условиях естественного менструального цикла, то какого-либо дискомфорта или болезненных ощущений может и не быть.
При осуществлении заместительной гормональной терапии, симптоматика может нарастать и отличаться по своему разнообразию. Если имплантация оплодотворённой яйцеклетки прошла успешно, и наступила физиологическая беременность, то женщина ощущает ряд таких симптомов:
- Головокружение;
- Тошнота и рвота;
- Частые смены настроения, связанные с влиянием гормонального фактора на психоэмоциональный фон.
Для того чтобы удостовериться в успешном проведении криопротокола экстракорпорального оплодотворения, женщине рекомендовано сдать лабораторные анализы для криопротокола на уровень ХГЧ. Кроме того, рекомендовано повторное ультразвуковое исследование.
источник
Содержание статьи:
Экстракорпоральное оплодотворение – это программа преодоления бесплодия у бездетных пар, когда другие способы лечения оказываются бессильными. Один из этапов процедуры ЭКО предполагает получение яйцеклеток у женщины.
Как правило, под воздействием гормональной стимуляции яичники вырабатывают не одну-две, а до десяти зрелых яйцеклеток.
После оплодотворения яйцеклеток по методике ЭКО образуется несколько полноценных эмбрионов.Переносят в матку 1-2 культивированных эмбрионов. Остальные зародыши подвергаются криоконсервации специальным способом (витрификация), который обеспечивает сохранение структуры и жизнедеятельности эмбрионов после размораживания.
Все биологические процессы в клетках прекращаются, что делает возможным длительно сохранять биологический материал до того момента, когда он будет востребован.
Интересно. Хранение в замороженном состоянии не оказывает отрицательного влияния на жизнеспособность эмбрионов. Повреждения могут произойти только на этапе заморозки или оттаивания. При быстрой заморозке (витрификации) процесс выживаемости эмбрионов составляет 70%.
Криопротокол в программе ЭКО – это выполнение всех этапов классической программы экстракорпорального оплодотворения, только для подсадки в полость матки используются замороженные эмбрионы, полученные в предыдущем цикле.
Криозаморозка и отсрочка переноса эмбрионов дает возможность организму матери восстановиться после гормонального удара при стимуляции суперовуляции яичников.
Процесс делят на два этапа:
I этап – проводится гормональная стимуляция яичников, пункция яичников для получения зрелых яйцеклеток, оплодотворение по различным методикам ЭКО, культивирование эмбрионов в термостате до 3–5 дня, отбор полноценных зародышей и их криоконсервация – замораживание при -196 градусов.
II этап выполняется в следующем менструальном цикле или может быть отсрочен на месяцы и даже годы. Он заключается в подготовке эндометрия и подсадке в полость матки предварительно размороженных эмбрионов.
Это наиболее щадящий и физиологичный метод для женщины, так как не применяются высокие дозы лекарственных средств, а имплантацию проводят в естественном ритме.
Успех проведения криопротокола в естественном цикле наиболее вероятен, если:
- Возраст женщины не превышает 35 лет.
- У пациентки сохранен регулярный менструальный цикл.
- Овуляция происходит естественно без гормональной поддержки.
Важное условие при проведении ЭКО с размороженными эмбрионами – это определение наиболее благоприятного момента для имплантации зародыша в слизистую матки.
С этой целью через неделю после начала нового менструального цикла приступают к мониторингу с помощью УЗИ за ростом доминирующего фолликула в яичнике. Когда фолликул достигнет размера 14-16 мм в диаметре, начинают контролировать уровень гормона желтого тела (лютеинизирующего гормона — ЛГ), который достигает пика значений в фазу овуляции.
Именно в эту фазу в естественных условиях ЛГ обеспечивает выработку гормона прогестерона, который иначе называют гормоном беременности. Прогестерон способствует прикреплению зародыша к эндометрию, снижает сократительную активность матки, тем самым препятствуя выкидышам.
Далее эмбрионы размораживают и переносят в полость матки по обычной схеме, принятой в программе ЭКО.
К недостаткам метода относят большой процент ошибок при установке даты овуляции, вероятность формированиякисты желтого тела.
Разработано два варианта процедуры: с подавлением выработки гипофизом гонадотропных гормонов (фолликулостимулирующего и лютеинизирующего) и без блокады гипофиза.
При помощи медикаментозных средств полностью исключается влияние гипофиза на репродуктивную функцию яичников. При этой методике фазы менструального цикла воспроизводятся искусственно за счет использования гормонов.
- На 20–22 день первого менструального цикла вводится гормон, блокирующий выработку гормонов гипофизом.
- На 3 день второго менструального цикла назначаются эстрогены.
- С помощью УЗИ контролируется рост и развитие эндометрия – внутреннего слоя матки.
- При нарастании слоя эндометрия, достаточного для благоприятного прикрепления эмбриона, в течение 3-5 суток назначается курс прогестерона.
- На 5–6 день производят перенос размороженного эмбриона в матку.
Чтобы повысить шансы успешной имплантации и развития зародыша в матке, поддерживающий курс прогестерона проводят еще 10–12 недель (дозы и срок окончания курса приема прогестерона подбирается индивидуально для каждой пациентки).
Без блокады гипофиза
Процедура повторяет предыдущий алгоритм, только не проводится блокада гонадотропных гормонов гипофиза.
Показания для процедуры криопротокола на ЗГТ:
- Женщины старше 35 лет.
- Отсутствие овуляции в естественном цикле.
- Нерегулярный менструальный цикл.
- Недостаточность функции яичников.
- Слабая реакция яичников на гормональную стимуляцию.
- Неполноценность эндометрия.
Показаниями для данного варианта криопротокола являются неудачные попытки забеременеть в предыдущих программах ЭКО, когда отсутствовала реакция яичников на гормонозаместительную терапию, а эндометрий матки не достигал нужной зрелости и структуры.
Для стимуляции процесса овуляции и формирования эндометрия пациентке вводят инъекцию гормона – хорионического гонадотропина человека (ХГЧ).
После успешной овуляции и утолщения слоя эндометрия осуществляют подсадку в полость матки размороженного эмбриона.
Дополнительно при выполнении криопротокола проводится предимплантационная генетическая диагностика –исследование эмбриона на наличие хромосомных аномалий и генетических заболеваний до переноса его в полость матки.
Важно. По статистике после заморозки эмбрионов повышается вероятность наступления беременности и нормального развития плода.
Для успешной имплантации эмбриона большое значение имеет максимально точное определение окна имплантации – того промежутка времени, в который возможен сложный физиологический процесс взаимодействия рецепторов и ферментов бластоцисты с эндометрием матки. В естественном цикле окно имплантации «открывается» на 6–8 день после овуляции, когда яйцеклетка уже оплодотворена сперматозоидом и, передвигаясь по маточным трубам, попадает в подготовленный эндометрий матки.
Достоверно определить окно имплантации можно только с помощью биопсии тканей эндометрия. Но эту процедуру проводят по строгим медицинским показаниям, когда существуют подозрения на патологию эндометрия. Оценить «открытие» окна имплантации возможно с помощью определения по результатам УЗИ толщины эндометрия. На момент имплантации эмбриона она должна составлять 9–11 мм.
В стимулированном цикле окно имплантации короче, чем в естественном, а эмбрион хуже встраивается стенку матки, если в протокол ЭКО включены гормоны, активирующие овуляцию.
Интересно. При использовании метода витрификации (быстрой заморозки) разрушаются всего 4-5% эмбрионов, что, по мнению экспертов, обусловлено наличием генетических дефектов у зародышей.
- Несколько неудачных попыток ЭКО в прошлом.
- Высокий риск замершей беременности при естественном цикле.
- Возможность повторения процедуры ЭКО в случае неуспешной попытки забеременеть с первого раза.
- Если у женщины на момент пересадки эмбриона имеются противопоказания (острые инфекционные заболевания, травмы, операции, другие причины).
- Желание биологических родителей в дальнейшем повторить ЭКО для рождения второго ребенка.
- Передача донорского материала другим бездетным парам.
Перечень абсолютных противопоказаний такой же, как при классических протоколах ЭКО.
- Тяжелые соматические заболевания, представляющие опасность для здоровья и жизни женщины
- Аномалии половых органов, не дающие возможности забеременеть и выносить ребенка.
- Онкологические болезни любой локализации.
- Психические заболевания.
- Декомпенсированные формы сахарного диабета.
- Острые инфекционные заболевания: ОРЗ, грипп.
- Доброкачественные новообразования матки и яичников, требующие оперативного лечения: полипы эндометрия, миомы, кисты яичников.
- Острые воспалительные процессы в организме независимо от локализации: фурункулез, гайморит, аднексит и другие.
- Нестабильный гормональный фон: повышенные или пониженные уровни ФСГ, ЛГ, эстрогенов.
- Хронические соматические патологии в стадии обострения.
- Травмы, недавние хирургические операции.
Достоинства криопротокола при ЭКО:
- Повышается вероятность удачной имплантации эмбриона в полости матки.
- Метод позволяет женщине забеременеть и родить ребенка даже при угасании репродуктивной функции.
- Снижение до минимума количества стимуляции овуляций и пункции яичников при ЭКО.
- Предупреждение синдрома гиперстимуляции яичников.
- Возможность выбрать для имплантации наиболее благоприятное время (даже через несколько лет).
- Снижается процент осложнений во время беременности.
- Стоимость такого цикла ниже.
Вмешательство в естественные физиологические процессы в организме может принести и побочные эффекты.
- Участие в программе возможно только при наличии достаточного количества полноценных эмбрионов.
- Оплата хранения замороженных эмбрионов в специальном криобанке.
Интересно. Эмбрионы, подвергшиеся этапам заморозки, разморозки, проходят естественный отбор, предусмотренный природой для выбора наиболее жизнеспособных особей.
В рамках подготовки к криопротоколу врач изучает состояние репродуктивной системы женщины и ее гормональный статус с целью убедиться, что организм женщины справиться с повышенной нагрузкой в виде беременности и родов.
Если после вступления в программу ЭКО, после которой и были подвергнуты криозаморозке эмбрионы, прошло много времени и сроки действия анализов закончились, женщине придется пройти все лабораторные исследования вновь.
- Определение группы крови и резус-фактора.
- Анализ крови на сифилис, ВИЧ, антигены к гепатитам В, С, вирусу простого герпеса.
- Клинический и биохимический анализ крови.
- Выявление антител к возбудителям краснухи, цитомегаловирусу, токсоплазмозу и другим.
- Микроскопия мазка из влагалища и уретры.
- Цитологическое исследование соскоба из цервикального канала.
- Общий анализ мочи.
- Диагностика с помощью полимеразной цепной реакции (ПЦР) хламидиоза, микоплазмы, вируса папилломы человека, герпеса.
Функциональная диагностика включает:
- УЗИ щитовидной железы.
- Эхографию молочных желез (до 35 лет), после 35 лет – маммографию.
- ЭКГ.
- Флюографию.
Ультразвуковое исследование репродуктивных органов (матки, яичников) для определения состояния слизистой матки и степени ее готовности к приему эмбриона.
Если у женщины имеется патология эндометрия, назначаются дополнительные исследования, позволяющие оценить состояние эндометрия: гистероскопию, биопсию слизистой матки с морфологическим исследованием материала, бактериологический посев нафлору
Узнать подробнее как подготовить эндометрий можно из видео:
Перед процедурой криопротокола – важнейшая задача правильно подготовить внутренний слой матки к приему зародышей. В терапевтическую схему включают эстрогены, стимулирующие рост эндометрия. При достижении слизистой нормальной толщины эстрогены заменяют на прогестероны, которые подготавливают эндометрий к имплантации зародыша
От женщины особой подготовки к процедуре криопереноса не требуется. В день манипуляции следует выполнить обычные гигиенические процедуры, поменьше волноваться и нервничать, настроиться на положительный результат. За 1,5-2 часа до процедуры рекомендуется выпить 1-2 стакана воды без газа, чтобы мочевой пузырь был умеренно заполнен.
Интересно. Общемировой рекорд хранения эмбриона в криобанке составил 25 лет. Причем после успешной имплантации его в матку у женщины родилась здоровая девочка. США, штат Теннеси, 2017 год.
Процедура криопереноса состоит из 3 этапов:
I этап – разморозка эмбрионов и подготовка эндометрия.
II этап –перенос эмбрионов в матку по контролем УЗИ.
III этап – поддерживающая гормональная терапия в посттрансферный период.
Подготовка эндометрия проходит по одному из трех вариантов криопротокола: в естественном цикле, в стимулированном цикле или при использовании замещающей гормонотерапии.
Разморозку эмбрионов осуществляют за несколько часов до переноса их в матку. После размораживания выполняется тщательная оценка качества эмбрионов. При любых изменениях морфологии и функциональной деятельности бластоцитов происходит их выбраковка.
Чтобы облегчить процесс имплантации эмбриона в матке, проводят процедуру хетчинга – искусственного повреждения блестящей оболочки яйцеклетки, чтобы бластоциста благополучно вышла из оболочки и прикрепилась к слизистой матки. Хетчинг в программе ЭКО выполняется на заключительном этапе перед переносом эмбриона.
II этап
Процедура безболезненная, выполняется без наркоза в стерильных условиях. Манипуляция проходит под постоянным мониторингом УЗИ.
Женщина располагается на гинекологическом кресле. Врач, проводящий процедуру, выясняет анатомические особенности расположения шейки матки, глубину полости и цервикального канала. Учет этих данных необходим для точности подсадки эмбриона. С помощью зеркал обнажается шейка матки, которую промывают специальным раствором от цервикальной слизи. Через эластичный катетер в полость матки вводят эмбрион. Этот момент фиксируется на мониторе УЗИ.
В течение часа после процедуры женщина должна спокойнополежать на спине. В дальнейшем пациентка ведет обычный, но щадящий образ жизни без физических нагрузок и стрессов.
III этап
На этом этапе для предупреждения отторжения зародыша проводится гормональная поддержка наступившей беременности прогестероном. Курс назначается в среднем до окончания 1 триместра, но по индивидуальным показаниям может быть продолжен до 20 недели гестации.
Еще до получения положительного результата роста ХГЧ (на 11-12 день), свидетельствующее о наступлении беременности, женщина после подсадки эмбриона начинает прислушиваться к ощущениям внутри себя.
День подсадки – особые ощущения отсутствуют.
| Ощущения по дням после посадки эмбриона | |
| 1 день | Может появиться боль в животе или в пояснице, усиливаются влагалищные выделения без запаха и крови |
| 2 день | Неприятные ощущения отсутствуют. |
| 3 день | Иногда незначительно поднимается температура, нарушается сон, женщина испытывает необъяснимое беспокойство. |
| 4 день | У женщин могут быть разные ощущения: тянущие боли внизу живота, в пояснице. Температура, как правило, нормальная, но может повыситься до 37,1 о С. |
| 5 день | Никакого дискомфорта в животе нет, но у некоторых чувствительных женщин появляются боли в молочных железах, вздувается живот. При выполнении теста на беременность проявляется слабая вторая полоска. |
| 6 день | После длительного лежания усиливаются боли в пояснице и животе. |
| 7 день | Продолжает ныть и набухать грудь, наблюдаются слабые боли в матке. |
| 8 день | Возникают различные неприятные ощущения: плохой сон, учащенное мочеиспускание, тянущие боли в животе, напоминающие менструальные, боли в молочных железах, расстройство желудка, тошнота. |
| 9 день | Состояние удовлетворительное, болевые ощущения исчезают.Тест на беременность показывает положительный результат. |
| 10 день | Усиливаются ощущения, указывающие на беременность: плохое самочувствие, быстрая утомляемость, частые позывы к мочеиспусканию, боли в груди, симптомы раннего токсикоза. |
| 11 день | Повышается температура тела, усиливается чувствительность сосков, происходит быстрая смена настроения, появляется тяжесть внизу живота, слизистые выделения из влагалища, сонливость, утомляемость. Тест на беременность положительный. |
| 12 день | По ощущениям не отличается от предыдущего дня. Уровень ХГЧ повышен, что свидетельствует о наступившей беременности. |
По последним данным вероятность наступления беременности при выполнении криопротокола выше, чем при использовании «свежих» эмбрионов.
Уровень имплантации в «свежем» протоколе составляет в среднем 32,1–35%, а в криопротоколе эти цифры повышаются до 41,1–45%.
Беременность наступает в классическом ЭКО – 41,7% случаев, в криопротоколе – 56,8%.
Ученые объясняют эти факты тем, что перед пересадкой эмбрионов в обычном цикле под действием гормонов меняется свойства эндометрия, который не всегда готов принять зародыш. А в криопротоколе эндометрий специально готовится для имплантации эмбрионов, поэтому и результаты выше.
Статистика криопротоколов в естественном цикле, со стимуляцией и ЗГТ примерно одинаковы. Шансы на беременность при выполнении криопротокола ЭКО повышаются у молодых женщин (до 35 лет) с нормальным менструальным циклом с трубным фактором бесплодия.
Точная цена криопротокола ЭКО определяется после выбора схемы подготовки к проведению процедуры, количества дополнительных исследований.
В среднем стоимость процедуры составляет в зависимости от клиники 60 000 рублей. В эту сумму не включена стоимость за консервации эмбрионов. Услуги по криозаморозке и хранению эмбрионов (не более 2 недель) начинаются с отметки в 9600 рублей.
Важно. С 2018 года подсадка криоконсервированных эмбрионов при выполнении криопротокола ЭКО оплачивается из фонда ОМС.
источник
Криопротокол — это перемещение замороженных гораздо раньше эмбрионов в матку.
Применяют эту процедуру в нескольких случаях:
- с целью запаса эмбрионов, если попытка окажется неудачной (при этом повторная попытка займёт значительно меньше времени и будет стоить дешевле);
- для возможности рождения ребёнка в будущем;
- если возникла необходимость дать выдержку с пересадкой зародышей из-за неготовности слизистой матки или гормонального состояния.
Перед началом перемещения замороженных зародышей соблюдают схему криопротокола, по которой последовательно используют препараты гормонов с целью созревания эндометрия. Применение криопротокола при ЭКО не является редкостью, ведь в большинстве случаев при проведении процедур для получения овуляции остаются неиспользованные эмбрионы.
Видео: криопротокол при ЭКО После неудачной попытки оплодотворения оставшиеся незадействованными зародыши переносятся на следующий раз без создания условий для овуляции, а при удачном ЭКО — могут сохраниться для применения в будущем.
Известны 2 вида заморозки: программная (медленная) и витрификация (быстрая), позволяющая замораживать зародыши на любом этапе развития с минимальным риском травматичности для них.
Хранятся замороженные зародыши в специально предназначенных для этого соломинках из пластика, имеющих маркировку и находящихся в жидком азоте. Известны случаи оплодотворения в результате переноса зародышей, хранившихся в таких условиях больше 10 лет.
Проведение криопротоколов имеет ряд позитивных моментов, среди которых:
- меньшая ёмкость процедуры (не нужно проводить пункцию фолликулов), а также лекарственная нагрузка на женский организм;
- программа сравнительно дешевле;
- биоматериал при замораживании не теряет своих первичных качеств, не «стареет», в связи с полным прекращением метаболизма.
Существует несколько вариантов проведения криопротоколов, каждый из которых имеет свои особенности: криопротокол в естественном цикле, в стимулированном цикле, на заместительной гормональной терапии. Рассмотрим каждый из них более внимательно.
Криопротокол в естественном цикле (ЕЦ) представляет собой программу экстракорпорального оплодотворения на основе криоконсервации эмбрионов без использования гормонов в максимально возможной естественной среде. При этой процедуре прописывается лишь прогестерон за пару суток до её начала, с целью поддержания лютеиновой фазы.
Этот вид протокола характеризуется наибольшей благоприятностью для женского организма, но является непростым для врача, поэтому медик должен отличаться высоким уровнем профессионализма. Криопротокол в ЕЦ возможен у женщин, имеющих свою овуляцию и регулярный цикл менструаций, пребывающих в молодом возрасте. 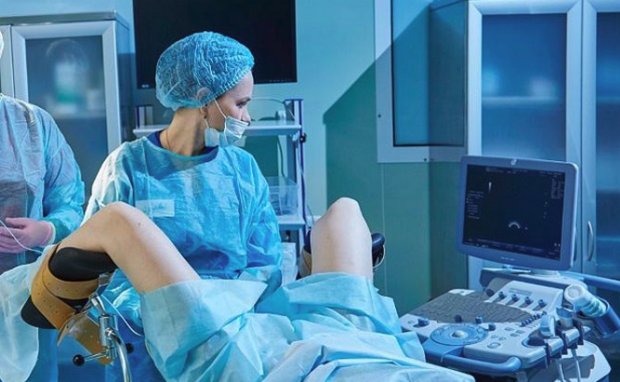
Все полученные данные подвергаются сопоставлению, что и помогает установить истинную картину состояния организма пациентки в определённый период цикла. Через несколько суток после того, как овуляция подтвердилась, в матку переносят размороженные зародыши.
Криопротокол в стимулированном цикле проходит на основе незначительных доз гонадотропинов (лекарственных препаратов) и рекомендуется тем пациенткам, у которых эндометрий не вырос до необходимых размеров для проведения пересадки эмбриона в естественном цикле или недостаточно растёт при заместительной гормональной терапии. 
При проведении криопротокола на заместительной гормональной терапии обеспечивается полное создание менструального цикла искусственным путём, при котором активность гормонов в организме усиливается при употреблении гормональных препаратов.
Этот механизм воздействия предоставляет возможность врачу осуществлять практически полное управление репродуктивными процессами в организме женщины. 
- нерегулярности менструального цикла;
- отсутствующей овуляции;
- сниженной или истощённой функции яичников или полном их отсутствии;
- уменьшении овариального резерва;
- возрасте свыше 35 лет;
- неподходящей толщине слизистой в ЕЦ.
Криопротокол на заместительной гормональной терапии проводится по определённой схеме:
- Приём экстрогенных лекарств при осуществлении полного контроля роста слизистой матки с помощью ультразвукового исследования с первых дней менструации.
- Употребление прогестерона после роста слизистой матки до нужной толщины и структуры для поддержания лютеиновой фазы.
- Перенос эмбриона в матку (сроки переноса определяются в зависимости от стадии замораживания эмбрионов на 3–5 день).
- Приём гормонов для поддержки организма после осуществления переноса до окончания первого триместра беременности (срок начала и длительность приёма определяются врачом индивидуально).
Последние исследования учёных показали, что в процентном отношении возможность забеременеть в криоцикле больше, чем при «свежих» процедурах, как и при любых других методах искусственного оплодотворения.
Это можно объяснить тем, что для переноса из криоконсервации используют проверенные эмбрионы, имеющие лучшее качество и развивающиеся до пяти суток. В циклах без стимуляции качественнее синхронизируется слизистая матки и происходит развитие зародыша, что является более благоприятным для увеличения количества имплантаций.
Криопротокол — ответственный шаг, поэтому ответ на вопрос о том, как правильно подготовиться к нему, всегда будет вызывать интерес у желающих пройти эту процедуру.
На подготовительном этапе для полной оценки состояния организма женщины, готовящейся к криопротоколу, репродуктологи, в первую очередь, ориентируются на результаты анализов, среди которых предоставляются следующие лабораторные исследования:
- анализ крови на группу и резус-фактор;
- анализ крови на антиген вируса простого герпеса;
- анализ крови на сифилис, ВИЧ 1 и 2, гепатиты В и С;
- клинический анализ крови;
- анализ крови на антитела к возбудителям краснухи, токсоплазмоза и пр.;
- гемостазиограмма;
- биохимия крови;
- микроскопическое исследование мазка из уретры, влагалища;
- цитология мазка с шейки матки;
- общий анализ мочи;
- ПЦР-диагностика (хламидиоз, микоплазмоз, уреаплазмоз, цитомегаловирус, герпес, ВПЧ).
Обязательными также являются биопсия слизистой оболочки полости матки и гистероскопия.
При подготовке к криопротоколу нужно провести функциональную диагностику, которая заключается в получении результатов:
- ультразвукового исследования щитовидной железы;
- ультразвукового исследования молочных желёз женщинам до 35 лет, маммографии — женщинам старше 35 лет;
- ультразвукового исследования внутренних половых органов для определения состояния слизистой матки и её готовности к переносу оплодотворённой яйцеклетки;
- ЭКГ;
- флюорографии.
Подготовительный этап также состоит из приёма женщиной медицинских препаратов, необходимых для создания благоприятных условий в матке для имплантации эмбриона, а также для профилактики отторжения зародыша.
Одним женщинам проводят с помощью медикаментов блокаду гипофизарных функций, другим же — она не нужна. В любом случае все лекарственные препараты должны приниматься под строгим контролем врача, ведь самостоятельный приём медикаментов может привести к гормональным сбоям и невозможности провести криопротокол. 
Первая попытка проведения криопротокола не всегда может быть удачной, определить же успешный результат процедуры в первые дни/недели помогут ощущения, которые женщина начинает замечать.
Лучше всего женщина сможет понять своё состояние, если будет осведомлена, какие ощущения свойственны тому или иному дню после удачного переноса эмбриона:
- 0 ДПП (день, когда произошла подсадка) — особенные ощущения отсутствуют.
- 1 ДПП — появляются болевые ощущения в области живота и поясницы, могут проявить себя выделения без запаха и крови.
- 2 ДПП пятидневок — всякие непривычные ощущения могут вообще отсутствовать, будто никакой подсадки эмбриона и не было. При внимательном отношении к своему телу можно ощутить, как будто в районе живота и таза что-то наполняется.
- 3 ДПП — у некоторых женщин может проявиться нарушение сна, беспокойное состояние. Имеет место незначительное повышение температуры тела до + 37 °С.
- 4 ДПП — ощущения у разных женщин проявляются по-разному: у одних появляются тянущие боли в районе поясницы и живота, у других — некоторое наполнение полости матки. Температура в этот день почти у всех женщин нормальная, но может достигать +37,1 °С.
- 5 ДПП пятидневок — неприятные ощущения дискомфорта и болей внизу живота и поясницы не проявляются, в некоторых случаях возможны ощущения, как будто что-то происходит в тазу и лобковой части. У некоторых женщин уже в этот день определяется слабая вторая полоска при тесте на беременность, начинаются ноющие боли в молочных железах, вздувается живот.
- 6 ДПП — заметно проявление сравнительного спокойствия, при продолжительном лежании начинаются боли в пояснице, а дальше — в матке. При наличии ощутимо неприятных симптомов рекомендуется обратиться к врачу, в таких случаях можно принимать «Но-Шпу», «Магне В6», «Папаверин». Вторая полоска в этот день проявляется чётче.
- 7 ДПП — возможны различные ощущения: если раньше ныла грудь, то она продолжает набухать, если раньше болей не было, то и в этот день они появиться не должны. Токсикоз и тошнота обычно не наблюдаются, возможны незначительные боли в матке и груди.
- 8 ДПП пятидневок — день криопротокола, которому свойственны разнообразные ощущения: беспокойный сон, частое мочеиспускание, боли, аналогичные менструальным в пояснице, возможны сильные болевые ощущения в молочных железах, проявления тошноты и токсикоза, а также расстройства желудка.
В единичных случаях сданная в этот день кровь на ХГЧ может показать положительный результат.
- 9 ДПП — общее состояние организма удовлетворительное, все болевые ощущения могут в этот день исчезнуть, новых не появляется. Тест на беременность при удачном криопротоколе в большинстве случаев показывает положительный результат, уровень ХГЧ может подтвердить наступившую беременность.
- 10 ДПП — у большинства женщин болевые ощущения начинают конкретнее указывать на беременность: тянущие боли в районе живота, плохое самочувствие, быстрая утомляемость, набухание молочных желёз, частое мочеиспускание, ранний токсикоз, перепады в настроении. Тест на беременность и ХГЧ всё увереннее показывают положительный результат.
- 11 ДПП — у некоторых женщин появляется металлический привкус во рту, повышается температура тела, появляются боли в молочных железах, гиперчувствительность сосков, слизистые выделения из влагалища, ощущения тяжести внизу матки, значительные перепады настроения, раздражительность, быстрая утомляемость, сонливость. Это тот день, когда тесту на беременность можно доверять в полной мере.
- 12 ДПП — ощущения у большинства женщин ничем не отличаются от предыдущего дня, тест и ХГЧ с большей уверенностью покажут положительный результат.

Существует ряд вопросов, которые чаще всего интересуют женщин, решившихстася на криопротокол.
Многих интересует вопрос, на какой день делают подсадку. При ответе на него нужно учитывать, что сроки переноса эмбриона напрямую зависят от вида криопротокола, также важную роль здесь игра.т день и стадия эмбриона при криоконсервации.
Медикам при определении дня пересадки эмбриона также приходится ориентироваться на готовность организма женщины, результаты гормональных исследований, наличие овуляции и значение ХГЧ.
Чаще всего перенос эмбрионов, подвергшихся размораживанию, происходит на 3–5 день после начала овуляции или через 5 дней после приёма гестагенов — препаратов для подготовки матки к подсадке. В среднем, перенос осуществляется на 16–20 день цикла.
В среднем, продолжительность криопротокола составляет 12–14 дней.
Ограничение подвижности значительно уменьшает снабжение организма кислородом, а это негативно может повлиять на приживаемость и укрепление эмбриона.
Вот почему лежать долгое время после переноса эмбриона не нужно, лучше по возможности начинать двигаться. Оптимально подходит спокойный образ жизни с расслабляющими прогулками на свежем воздухе.
Вздутие живота после переноса эмбрионов не является редкостью.
Чаще всего это объясняется несколькими причинами:
- Плод закрепляется в полости матки, что становится причиной выработки прогестерона. Этот гормон оказывает расслабляющее воздействие на внутренние органы, а также на кишечник. При этом стенки кишечника теряют тонус, пища начинает хуже перерабатываться, всё это приводит к увеличению газообразования.
- Гиперстимуляция яичников способствует выработке повышенного эстрогена, который вызывает задержку жидкости в малом тазу, одышку, низкое давление, как результат — вздутие живота.
- Употребление в пищу продуктов, являющихся причиной повышенного метеоризма (капуста, бобовые, грибы, газированная вода).
- Повышенный показатель свёртываемости крови — Д-димер.
Чаще всего неудачи при криопротоколах объясняются следующими причинами:
- недостаточное качество эндометрия, которое не позволяет нормально провести имплантацию;
- наличие в матке патологических состояний (миом, полипов);
- патологические процессы в маточных трубах способствуют внематочной беременности и токсическому воздействию на эмбрион;
- проблемы генетического характера;
- негативное влияние окружающей среды;
- проблемы с иммунной системой;
- гормональный дисбаланс;
- возрастные показатели старше 35 лет;
- непрофессионализм медиков.
Для увеличения шансов на успех проведения имплантации эмбрионов женщине следует придерживаться некоторых правил:
- абсолютный отказ от половой жизни не меньше чем на месяц;
- соблюдение питьевого режима с приёмом жидкости до 3 л в день, большую часть из которой следует употреблять до обеда;
- физический покой (избегать наклонов, продолжительного нахождения в сидячем положении, подъёма тяжестей, длительного передвижения пешком);
- ограничивать время нахождения на солнце;
- избегать стрессов, нервного напряжения;
- не находиться долго перед компьютером;
- первый месяц после имплантации эмбриона запрещается производить исследования влагалища гинекологическими инструментами;
- придерживаться диеты, богатой растительными и животными жирами.
Всё чаще в наше время женщины сталкиваются с проблемой невозможности естественного способа зачатия ребёнка, в этом случае криопротокол становится едва ли не единственным способом помочь им испытать радость материнства. 
Здоровый образ жизни, выбор профессионального врача и следование всем его указаниям увеличивают шансы выносить и родить здорового, а главное — долгожданного ребёнка.
источник


 В единичных случаях сданная в этот день кровь на ХГЧ может показать положительный результат.
В единичных случаях сданная в этот день кровь на ХГЧ может показать положительный результат.