Диагностика ожирения у детей нужна для определения его степени, причины повышения веса. Обменные нарушения обнаруживают по результатам анализов крови. Может потребоваться УЗИ щитовидной железы, томография головного мозга, осмотр невропатолога, генетика, гастроэнтеролога. Чтобы узнать, какой комплекс обследования нужен ребенку, что покажет диагностика и кому ее назначают, читайте нашу статью.
Ожирение выявляет педиатр, наблюдающий за ребенком по месту жительства. Он проводит осмотр и первичное обследование, выдает направление на общеклинические анализы крови. Для того чтобы установить причину увеличения веса, потребуется консультация детского эндокринолога.
Так как ожирение создает повышенную нагрузку на органы пищеварения, нервную систему, сердце, почки, то при изменениях, обнаруженных на первом этапе, педиатр рекомендует консультацию гастроэнтеролога, невропатолога, кардиолога и при необходимости других специалистов.
А здесь подробнее о надпочечниках и лишнем весе.
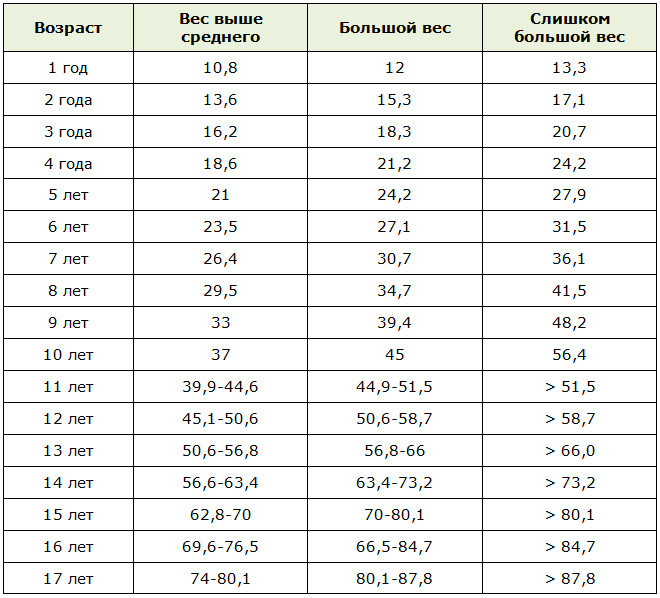
Участковый педиатр контролирует развитие ребенка. Он фиксирует изменения его роста, веса, объемов талии, бедер. Полученные данные сравнивают с нормой. Если вес более чем на 15% превышает показатели, свойственные возрасту, полу, то ставится диагноз ожирения и определяется его степень. В таблице указан допустимый вес для девочек.
Для мальчиков нормы веса немного выше. Небольшие отклонения могут быть признаны вариантом нормы, если ребенок высокого роста.
Первый этап включает опрос родителей. Необходимо знать:
- течение беременности, наличие гестационного или типичного сахарного диабета у матери;
- вес при рождении, развитие младенца (начало движений, прорезывания зубов);
- когда начался набор массы тела;
- имелось ли ожирение, диабет у кровных родственников;
- вес отца и матери;
- имеются ли жалобы на состояние здоровья у ребенка в текущий момент (особенно важны головные боли, снижение зрения).
В ходе осмотра врач обращает внимание на такие признаки:
- места преимущественного отложения жира;
- изменение цвета кожи, угревая сыпь, растяжки и их цвет;
- рост волос в соответствии с полом (важно для подростков);
- уровень полового созревания;
- показатели артериального давления, пульса, слышимость тонов сердца.
Педиатр назначает всем детям с избыточным весом биохимическое исследование крови. Оно включает:
- Липидограмму для выявления избытка холестерина, триглицеридов, преобладания комплексов низкой плотности и снижения высокой. Такое состояние называется дислипидемия, оно отражает нарушение жирового обмена.
- Ферменты печени АЛТ и АСТ для того, чтобы исключить ожирение органа (жировой стеатоз). Он может перерасти в стеатогепатит, цирроз. Имеют значение высокие показатели АЛТ.
- Тест толерантности к глюкозе. Анализ крови натощак и после сахарной нагрузки. Обнаружение повышения одного из этих уровней глюкозы считается преддиабетом. Возможно также найти на этом этапе и явный сахарный диабет 2 типа.
Смотрите на видео о диагностике ожирения у детей:
Необходимо сдать анализы на гормоны. Обычно их назначает эндокринолог после опроса и осмотра. Если у него возникли подозрения на вторичное повышения веса из-за гормонального сбоя, то показаны:
- в случае хромосомных болезней – проинсулин, паратирин паращитовидной железы;
- при гипотиреозе (низкая функция щитовидной железы) – тиреотропный гормон гипофиза, тироксин, трийодтиронин;
- гипоталамические нарушения – ИРФ 1 (инсулиноподобный фактор роста), пролактин, соматотропин (может в сочетании с провокационным тестом);
- моногенная форма (мутации генов) – лептин, кортизол надпочечников, кортикотропин гипофиза;
- гиперкортицизм (усиленная активность коры надпочечников) – суточная моча на кортизол, на протяжении суток кортизол и кортикотропин крови, дексаметазоновая проба;
- нарушение полового созревания, усиленный рост волос на лице и теле у девушек, сбой цикла – тестостерон, антимюллеров гормон, лютеинизирующий и фолликулостимулирующий, глобулин, связывающий половые стероиды;
- повышенное давление крови – ренин, альдостерон, крови, катехоламины и продукты их обмена в суточной моче.
ИМТ ( индекс массы тела)
При повышении массы тела у детей есть обязательные методы диагностики для всех:
- ведение записей о количестве пищи, ее калорийности и физической активности (пищевой дневник);
- УЗИ печени, поджелудочной железы, почек;
- суточный мониторинг артериального давления.
Если анализы показали нарушения, или они выявлены при опросе, осмотре, то для углубленного обследования необходимы:
- ЭКГ, эхокардиография (ультразвуковое сканирование сердца);
- исследование сна и причин нарушений дыхания – полисомнография;
- МРТ головного мозга, гипоталамуса, гипофиза для исключения опухоли, последствий травмы, инфекции, сосудистых болезней;
- оценка обмена веществ на метаболографе (проводится по рекомендации диетолога);
- осмотр глазного дна окулистом при высоком давлении, подозрении на аденому гипофиза;
- УЗИ щитовидной железы;
- томография или сцинтиграфия надпочечников.
Когда тяжелая форма ожирения сочетается с пороками развития внутренних органов, снижением умственных способностей, отставанием в половом созревании, то ребенка направляют на специальное обследование к генетику. При половых дисфункциях девушек должен осмотреть гинеколог, а для мальчиков нужна консультация уролога.
А здесь подробнее о гормонах у детей.
Диагностика ожирения включает определение его степени, формы и причины. Для этого нужен опрос родителей, осмотр и измерения веса ребенка, анализы крови. Они помогут обнаружить нарушения жирового, углеводного обмена, баланса гормонов, риск поражения печени. На втором этапе необходимо исключить гормональный сбой, наличие опухоли.
Всем детям нужно пройти обязательные исследования – сканирование ультразвуком органов брюшной полости, измерение давления, калорийности рациона и трат энергии. При необходимости назначают и более углубленное обследование.
Конечно, надпочечники и лишний вес — неразрывные спутники. Ведь органы вырабатывают гормоны, которые и стимулируют накопление жира в организме. Какие именно гормоны надпочечников провоцируют лишний вес?
Довольно много причин, по которым может возникнуть несахарный диабет у детей. Его признаки и симптомы проявляются обильной жаждой и мочевыделением. Диагностика включает ряд тестов для выявления центрального и нефрогенного типа. Лечение направлено на снижение потребления воды, уменьшения мочи.
С первых дней определяют гормоны у детей. От того, как они влияют, их уровня зависит рост, интеллект, работа органов у ребёнка. Какие нужно сдавать? О чём расскажет расшифровка (норма, почему повышен, понижен уровень)?
Возникает диабет молодых из-за генетических мутаций, ожирения, наследственности. Симптомы проявляются жаждой, усиленным мочеиспусканием и прочими. Поздний сахарный диабет в молодом возрасте у женщин и мужчин лечится диетой, препаратами, инсулином в инъекциях.
Довольно сложно выявить синдром Прадера, поскольку он схож со многими патологиями. Причины возникновения у детей и взрослых кроются в 15-ой хромосоме. Симптомы разнообразны, самый явный — карликовость и дефект речи. Диагностика включает анализы на генетику и обследования врачей. Продолжительность жизни при синдроме Прадера-Вилли зависит от лечения. Инвалидность дают не всегда.
источник
Здравствуйте, с вами Ольга Рышкова. По статистике в мире 22 000 000 детей в возрасте до 5 лет и 155 млн от 5 до 17 лет имеют лишний вес. Если оставлять всё как есть, то когда эти дети становятся взрослыми, у них развивается атеросклероз, гипертония, нарушение свёртываемости крови и сахарный диабет
Ожирение – это хроническое заболевание, которое является следствием несоответствия потребления и расхода энергии и которое проявляется чрезмерным накоплением жировой ткани.
По большому счёту существует две причины лишнего веса у детей и подростков – или простое переедание у здорового ребёнка или гормональная патология.
Различают первичный и вторичный тип ожирения. Первичный ещё называют алиментарно-конституциональным. Его формирование как раз и характеризуется превышением потребления энергии над расходами, это перегрузка пищевого рациона нейтральными жирами и рафинированными углеводами.
То есть у ребёнка нет гормональных нарушений, переедание и гиподинамия — причины этого типа ожирения у детей и подростков. Такой тип лечится сокращением калорийности питания и увеличением двигательной активности для сжигания калорий. Но прежде чем терзать ребёнка укорами в переедании и закрывать от него холодильник, не мешает самому поглубже разобраться с проблемой. Даже если ваш сын-подросток действительно много ест, причиной может быть гормональный сдвиг, который постоянно держит его в состоянии голода.
Вторичное ожирение у детей и подростков всегда связано с наличием в организме расстройств, которые усиливают накопление и сокращают темпы расходования жиров. Этот тип в свою очередь подразделяется на 2 формы – центральное и периферическое ожирение.
При центральном типе нарушена работа гипоталамуса – главного центра регуляции всей гормональной системы. О том, что такое гипоталамус, написано в статье « Как устроена гормональная система ». Нарушение регулирующей функции гипоталамуса может проявляться повышением аппетита вплоть до формирования «волчьего аппетита» (нервная булемия — bulimia neurosa) и, как следствие, перегрузкой пищевого рациона.
При периферическом типе патология связана с нарушением работы периферических эндокринных желез, к которым относятся щитовидная железа, надпочечники, поджелудочная железа, половые железы.
- — При нарушении работы поджелудочной железы с повышением секреции инсулина в крови снижается уровень глюкозы, что вызывает постоянное чувство голода.
- — При активации функций коркового слоя надпочечников в крови повышен уровень гормона кортизола, который активирует окисление глюкозы и повышает образование жирных кислот, а это нарушает обменные процессы и ведёт к накоплению жира в организме.
- — Низкая концентрация гормонов щитовидной железы снижает основной обмен, что способствует накоплению энергии в организме и дополнительному жироотложению.
- — Низкий уровень половых гормонов стимулирует жироотложение.
Различают следующие степени тяжести детского и подросткового ожирения.
- 1 степень. Масса тела ребенка на 10-29% превышает должную массу тела.
- 2 степень. Масса тела ребенка на 30-49% превышает должную массу тела.
- 3 степень. Масса тела ребенка на 50-99% превышает должную массу тела.
- 4 степень. Масса тела ребенка на 100% и более превышает должную массу тела.
Различают три фазы ожирения:
- — Неосложнённая – ожирение не привело к нарушению работы органов и систем организма.
- — Переходная.
- — Осложнённая (нарушение функций опорно-двигательного аппарата, нарушение деятельности сердечно-сосудистой системы, легких, печени, почек, функций половых желез).
Ожирение диагностируется при увеличении массы тела за счет жировой ткани при повышении индекса массы тела (ИМТ) до 30 и больше для данного роста. При ИМТ от 25 до 29,9 масса тела считается избыточной.
Вернёмся к первичному типу ожирения, который формируется перегрузкой пищевого рациона жирами и углеводами. Последние исследования показывают, что переедание в этом случае объясняется недостатком гормона лептина. Лептин – это гормон, подавляющий аппетит. Вырабатывается он жировой тканью и током крови направляется в высший центр гормональной регуляции гипоталамус.
Такая лептиновая недостаточность может быть наследственной или приобретённой, но в любом случае она приводит к тому, что гипоталамус не воспринимает сигналов о насыщении и это может быть причиной детского и подросткового ожирения.
У ребёнка лишний вес, что делать? Рекомендую пройти обследование на гормоны, которое позволит в достаточно полной степени выявить причину ожирения у детей и подростков.
- Уровень инсулина и С-пептида в крови.
- Уровень кортизола в крови, а также выделение 17-кетостероидов (17-КС) и 17-оксикортикостероидов (17-ОКС) с мочой.
- Определение уровня в крови лютеинизирующего гормона ЛГ, фолликулостимулирующего гормона ФСГ, тестостерона, эстрадиола.
- Определение уровня тиреотропного гормона ТТГ и свТ4 (свободный тироксин)
- Уровень лептина в крови.
Если статья показалась вам полезной, поделитесь с друзьями в социальных сетях.
источник
Добрый день. Ребенок резко начал набирать вес в последний год. В связи с ожирением исследовали ребенка (мальчик 7 лет, рост 140 вес 43) на всевозможные анализы. Анализы щитовидки в норме, сахар, инсулин, УЗИ(в т. Ч. И брюшной полости) и т. д. Сдавали анализы на гормоны.
эстрадиол (Е2) 12 пгмл
тестостерон 0.00 нгмл
ФСГ 0,57 мМЕмл
ЛГ 0,13 мЕдл
Пролактин 11.50 нгмл Являются ли показатели пределами нормы? Какие дальнейшие действия должны быть нами предприняты? (эндокринолога в городе нашем больше нет и поблизости тоже) Спасибо.
Как я уже Вам писала, прежде всего Вам необходимо проконсультироваться с детским врачом-эндокринологом для выяснения причин повышения веса у ребёнка.
С уважением, Надежда Сергеевна.
В том то и дело что ребенку сейчас СЕМЬ лет, а не 10. И очень резко он набрал. Почти 10 кг за год. И по нему видно прям что он весь рыхлый и в целлюлите. Пишу референс (нормы) из анализа:
1 Эстрадиол (Е2, Estradiol) 12 жен /фолликулиновая фаза- / — 23-139 /пик овуляции-/-83-495 /лютеиновая фаза- / — 42-338 /постменопауза- / — 0-48 муж /0-100 лет / — 0-53.
2. Тестостерон 0.00 муж-1,75-7,81 жен- 0,1-0,75
3. ФСГ 0,57 муж /0-100 лет/-1,27-19,26 жен /фолликулиновая фаза- / — 3,85-8,78 /пик овуляции- / — 4,54-22,51 /лютеиновая фаза- / -1,79-5,12 /постменопауза- / — 16,74-113,59.
4. ЛГ 0,13 жен /фолликулиновая фаза- / — 2,12-10,89 /пик овуляции- / -19,18-103,03 /лютеиновая фаза- /-1,2-12,86 /постменопауза- / -10,87-58,64 муж /0-100 лет I -1,24-8,62.
5. Пролактин 11,50 муж /0-100 лет / — 2,64-13,13 жен/пик овуляции— /- 16,96-29,08 /фолликулиновая фаза- / — 3,34-23,59 /лютеиновая фаза-/ — 3,48-28,75 /постменопауза- / — 2,74-19,64.
Результаты анализов являются возрастной нормой для мальчика семи лет.
Вероятно, Вас смутили низкие показатели ЛГ, ФСГ и тестостерона — до периода полового созревания они должны быть именно такими.
Если в маркерах функции щитовидной железы, анализах крови на сахар и инсулин также нет отклонений, то для снижения массы тела я порекомендую следующее:
- гипокалорийная диета — исключить либо строго ограничить сахар и содержащие его продукты, сладкие фрукты (персик, виноград, курага и инжир); употреблять нежирные сорта мяса, молочные продукты низкой жирности;
- расширенный режим физических нагрузок;
- нормализация режима работы и отдыха, сон не менее 8 часов в сутки;
- при упорном отсутствии снижения веса — т. Сиофор по 500 мг после ужина.
С уважением, Надежда Сергеевна.
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 48 направлениям: аллерголога , анестезиолога-реаниматолога , венеролога , гастроэнтеролога , гематолога , генетика , гинеколога , гомеопата , дерматолога , детского гинеколога , детского невролога , детского уролога , детского хирурга , детского эндокринолога , диетолога , иммунолога , инфекциониста , кардиолога , косметолога , логопеда , лора , маммолога , медицинского юриста , нарколога , невропатолога , нейрохирурга , нефролога , онколога , онкоуролога , ортопеда-травматолога , офтальмолога , педиатра , пластического хирурга , проктолога , психиатра , психолога , пульмонолога , ревматолога , рентгенолога , сексолога-андролога , стоматолога , уролога , фармацевта , фитотерапевта , флеболога , хирурга , эндокринолога .
Мы отвечаем на 96.97% вопросов.
источник
Врачи не устают повторять, что ожирение — настоящая война, где только один враг, но при этом бесчисленное количество жертв. Данная проблема современности усугубляется тем, что на «поле боя» оказываются дети.
Согласно статистике, в США каждый второй ребёнок страдает избыточным весом, каждый пятый — ожирением. В странах Западной Европы эти цифры меньше, но они неуклонно растут. Заболевание уже выходит за рамки наследственной предрасположенности. Всё чаще среди основных причин называется гиподинамия и злоупотребление фастфудами и трансжирами.
Как и у взрослых, ожирение у детей трудно поддаётся лечению. Для того, чтобы терапия была успешной, необходимо сначала выяснить причины заболевания. Для этого врачи собирают анамнез и проводят всевозможные лабораторные исследования.
К наиболее распространённым факторам, провоцирующим избыточный вес, относят:
- избыточное поступление калорий;
- гиподинамия;
- наследственная предрасположенность;
- нарушение обмена веществ;
- опухоль гипоталамуса, гемобластоз, травмы черепа;
- нейроэндокринные заболевания: гиперкортицизм, гипотиреоз;
- недосыпание;
- отсутствие режима дня;
- длительный приём глюкокортикоидов, антидепрессантов;
- генные мутации;
- хромосомные и другие генетические синдромы: Прадера-Вилли, Альстрема, Кохена, хрупкой Х-хромосомы, Дауна, псевдогипопаратиреоз.
Все эти факторы риска нужно своевременно выявить, чтобы начать необходимое лечение. К сожалению, родители зачастую тянут до последнего, пока ожирение первой степени не обернётся третьей со всеми осложнениями и последствиями для жизни и здоровья.
Клиническая картина заболевания тесно связана с возрастными особенностями ребёнка. Так что на отдельных этапах его жизни симптоматика может быть разной. Как правило, признаки ожирения развиваются по нарастающей, т. е. проявляются с каждым этапом всё ярче.
- избыточный вес;
- сильные аллергические реакции;
- дисбактериоз;
- запоры.
- избыточный вес;
- чрезмерное потоотделение;
- одышка при ходьбе и физических нагрузках;
- деформация фигуры из-за появления жировых складок в области живота, бёдер, ягодиц, рук и плечей;
- повышенное давление.
- ярко выраженные вышеописанные симптомы;
- быстрая утомляемость;
- нарушение менструального цикла у девушек;
- головокружение, частые и сильные головные боли;
- отёчность конечностей;
- ноющая боль в суставах;
- депрессивное, подавленное состояние;
- осознанная изоляция от сверстников.
В подростковом возрасте заболевание выходит на новый уровень, охватывая не только физиологию, но и психологическое состояние ребёнка. Избыточный вес не позволяет ему полноценно общаться со сверстниками. Нередко это приводит к дезадаптации, асоциальному поведению и даже аутизму.
Заметив у своего чада первые признаки заболевания, не нужно надеяться, что это временно, такое бывает у всех, всё это возрастное и скоро пройдёт. Нужно как можно быстрее обратиться к эндокринологу, который поставит правильный диагноз и даст соответствующие рекомендации.
- вес при рождении;
- возраст начала ожирения;
- динамика роста;
- наличие сахарного диабета II типа и сердечно-сосудистых заболеваний;
- неврологические жалобы: головные боли, проблемы со зрением;
- психомоторное развитие;
- рост и вес родителей.
- андрогензависимая дермопатия: гирсутизм, жирная себорея, акне;
- артериальное давление;
- вес;
- ИМТ;
- окружность талии;
- распределение жировой клетчатки по частям тела;
- рост;
- стадия полового развития.
- биохимический анализ крови;
- липидограмма;
- УЗИ печени для определения её ферментов;
- глюкозотолерантный тест для определения инсулинорезистентности;
- вот какие гормоны сдать нужно будет на анализы: тиреоидные, кортизол, АКТГ, лептин, паратгормон, проинсулин, пролактин, ЛГ, ФСГ, СССГ, тестостерон, антимюллеров гормон, СТГ;
- суточный мониторинг артериального давления.
- биоимпедансометрия;
- МРТ головного мозга;
- офтальмологическое обследование;
- полисомнография;
- УЗИ брюшной полости;
- ЭКГ, ЭХО-КГ.
- определение кариотипа;
- поиск генных мутаций.
- врач ЛФК;
- гастроэнтеролог;
- генетик;
- гинеколог;
- диетолог;
- кардиолог;
- невропатолог;
- отоларинголог;
- психолог;
- эндокринолог.
Не нужно пугаться, что при подозрении на ожирение бедного ребёнка прогонят через все эти исследования и анализы. После сбора анамнеза врач сделает предположения, какие факторы стали причиной заболевания и назначит только те диагностические методы, которые необходимы для подтверждения диагноза.
В связи с тем, что жировая ткань в организме формируется с разной интенсивностью, различают стадии детского ожирения, связанные с возрастными особенностями:
- у детей до года происходит первое наращивание жировой ткани и ожирение не диагностируется;
- 1-3 года — критический период, когда родители и родственники перекармливают малыша сладким — это первая стадия, когда могут проявиться симптомы заболевания;
- 3-5 лет — рост жира стабилизируется, редко наблюдаются проблемы с весом;
- 5-7 лет — вторая критическая стадия, характеризующаяся ростом жировых отложений;
- 8-9 лет — у детей школьного возраста в начальных классах редко отмечаются проблемы с весом, так как активная жизнь, физкультура, уроки позволяют им расходовать достаточное количество калорий;
- 10-11 лет — тоже относительно спокойный этап, но здесь родителям очень важно подготовить подростка к предстоящему половому созреванию и привить ему здоровые пищевые привычки;
- 12-13 лет — именно в этом возрасте в подростковом организме происходят серьёзные гормональные изменения в связи с половым созреванием, что нередко становится толчком к набору лишних килограммов.
Зная критические периоды в жизни ребёнка, родители могут внимательнее отнестись к проблеме избыточного веса именно на данных этапах. Это позволит всё исправить на начальных стадиях, когда болезнь ещё не запущена.
У медиков существует не одна классификация детского ожирения: по этиологии, последствиям, степеням и т. д. Чтобы родителям не блуждать в них, достаточно владеть минимальной информацией.
Во-первых, заболевание может быть:
- первичным — обусловленным наследственностью и врождёнными патологиями;
- вторичным — приобретённым вследствие неправильного питания и гиподинамии.
Во-вторых, есть специальная таблица, которая поможет определить ожирение у ребёнка по индексу массы тела (ИМТ), который рассчитывается по формуле:
I (ИМТ) = M (вес в килограммах) / H 2 (рост в метрах).
Небольшой избыточный вес у ребёнка не вызывает у родителей тревоги. Они даже радуются его прекрасному аппетиту и упитанным щёчкам. К диагнозам педиатров относятся несерьёзно, апеллируя всегда хорошим самочувствием своего чада. На самом деле ожирение 1 степени легко вылечить занятиями спортом и правильным питанием. Но из-за такого поведения взрослых это происходит крайне редко.
Болезнь постепенно прогрессирует, что приводит к ожирению 2 степени. На этом этапе появляются одышка и повышенная потливость. Дети мало двигаются и часто пребывают в плохом настроении. Начинаются проблемы с физкультурой в школе и социальной адаптацией в классе.
На данном этапе болезнь уже вовсю себя проявляет, так что её трудно не заметить. Начинают болеть суставы ног, повышается давление, колеблется уровень сахара в крови. Ребёнок становится неуравновешенным, раздражительным, впадает в депрессию.
Так что определить степень ожирения в домашних условиях могут и сами родители. Это позволит своевременно обратиться за врачебной помощью.
Кроме степеней, выявить избыточный вес позволит таблица по возрасту, где, согласно данным ВОЗ, собраны патологические значения массы тела. Для мальчиков и девочек параметры будут разные. К тому же их ещё надо корректировать в зависимости от роста.
Вес девочек 1-17 лет, согласно ВОЗ
Вес мальчиков 1-17 лет, согласно ВОЗ
Если ребёнок очень высокий, допускается чуть увеличить параметры, данные в таблице.
Родителям и самому ребёнку придётся в обязательном порядке пройти «Школу ожирения». Так медики называют комплекс мероприятий по коррекции пищевого поведения и адекватной физической нагрузке. Это мотивационное обучение считается основой терапии. Именно там излагаются во всех подробностях клинические рекомендации для лечения патологии.
Прежде всего при детском ожирении назначается диетотерапия, составленная, согласно столу №8 Певзнера. Без неё лечить данное заболевание невозможно.
Специальная диета для детей с ожирением по Певзнеру рекомендует включать в их рацион следующие продукты в таком объёме:
- хлеб (грубого помола или отрубной) — до 170 гр в день;
- кисломолочные продукты до 1,5% жирности — 200 гр;
- супы (минимум картофеля) — 220 гр;
- курица, индейка, нежирное мясо и рыба — 180 гр;
- пшённая, гречневая и ячменная каши — 200 гр;
- овощи в неограниченном количестве, приготовленные любым способом;
- несладкие фрукты— 400 гр;
- чай, узвар, свежевыжатые соки — в любом количестве.
Примерное меню при ожирении 2 степени
При первой степени рацион можно разнообразить мёдом, более жирными молочными продуктами, сладкими фруктами, жареными блюдами. При 3 степени растительное масло и любые послабления в еде исключаются.
Общие рекомендации по питанию:
- уменьшение размеров порций;
- режим дробного 5-разового питания;
- ужин — за 3 часа до сна;
- обильное употребление обычной воды;
- полное исключение фастфуда, чипсов, снеков, газировки.
Детские диетические блюда:
- творожно-банановый десерт;
- свекольно-морковная запеканка;
- пастила из сухофруктов;
- ленивый суп с фрикадельками;
- мясное суфле;
- творожные сырники;
- куриные котлеты в пароварке и другие.
150 гр нежирной говядины очистить от сухожилий и плёнки, прокрутить 2-3 раза через мясорубку. Сварить столовую ложку риса, охладить, вмешать в фарш. Снова пропустить через мясорубку, добавить четверть отварного яйца и 5 гр сливочного масла. Всю массу взбить блендером. Скатать небольшие фрикадельки, выложить их на сковороду, тонко смазанную маслом, залить холодной водой, кипятить 10 мин.
Нашинковать 2 небольшие моркови и 2 стебля сельдерея. Измельчить луковицу. Смешать нарезанные овощи, добавить 100 гр белой фасоли, разрезанные на половинки 4 помидорки черри. Залить 500 мл овощного или куриного бульона. Варить после закипания полчаса. Приправить по вкусу морской солью. Перед подачей добавить немного нежирной сметаны.
Измельчить в блендере 1 банан среднего размера и горсть миндаля. Смешать их с натёртой морковью. Добавить 200 гр овсяных хлопьев, 10 мл мёда, 20 мл лимонного сока. Заполнить получившейся массой формочки, поставить в морозильник. Через 2 часа переместить их в холодильник на час. Подавать к чаю.
Не обходится лечение ожирения у детей и без адекватной физической активности. Она предполагает:
- ежедневные занятия спортом не менее 1 часа (если больше — только приветствуется);
- большую часть подобных занятий лучше посвятить аэробике;
- игры;
- состязания;
- поездки;
- оздоровительные мероприятия;
- различные комплексы упражнений для похудения.
Из-за возрастных противопоказаний большинства препаратов медикаментозное лечение заболевания ограничено.
В определённых случаях, по показаниям специалистов, ребёнку могут назначить следующие лекарства:
- Орлистат — разрешён с 12 лет, помогает жирам всасываться в тонком кишечнике;
- Метформин — назначается с 10 лет при сахарном диабете II типа.
Применение таких препаратов, как Октреотид, Лептин, Сибутрамин, гормон роста, ограничивается клиническими и научными исследованиями и не рекомендуется для лечения детского ожирения.
Согласно исследованиям, диетология, физкультура и медикаментозная терапия имеют невысокую эффективность. В связи с этим в некоторых странах детское ожирение лечится хирургическими методами. Однако клинические испытания показали, что применение бариатрии у детей и подростков (если сравнивать с взрослыми) сопровождается многочисленными послеоперационными осложнениями, низкой комплаентностью, частыми рецидивами в наборе веса. В РФ проведение подобных операций для лечения ожирения у тех, кому меньше 18, запрещено.
Родители должны знать, в чём заключается профилактика детского ожирения:
- полная информированность о правильном питании;
- грудное вскармливание до 6 месяцев;
- двигательная активность;
- занятия спортом;
- постоянный контроль над ИМТ, своевременное выявление малышей с этим показателем более 10 в возрасте 2-9 лет;
- привитие здоровых пищевых привычек;
- прогулки на свежем воздухе.
Если всё это претворять в жизнь с самого раннего возраста, у детей и подростков никогда не будет диагностировано ожирение.
Самое страшное во всём этом — чем грозит данная патология. К сожалению, родители не всегда представляют всю опасность заболевания. А между тем последствия могут быть самыми серьёзными — вплоть до летального исхода (при 3 степени).
Среди самых распространённых осложнений:
- апноэ;
- артериальная гипертензия;
- гинекомастия;
- гиперандрогения;
- дислипидемия;
- желчнокаменная болезнь;
- задержка или ускорение полового развития;
- патологии опорно-двигательной системы: остеоартрит, болезнь Блаунта, спондилолистез;
- нарушения углеводного обмена: инсулинорезистентность, нарушение толерантности к глюкозе, гликемии натощак;
- ожирение печени: гепатоз и стеатогепатит — самые распространённые состояния у детей;
- относительный андрогеновый дефицит;
- сахарный диабет II типа;
- заболевания ЖКТ: воспаление поджелудочной железы, гастрит, геморрой, запоры;
- печёночная недостаточность;
- психические заболевания, психосоциальные расстройства;
- снижение мужской репродуктивной функции, женское бесплодие в будущем.
Родители должны понимать, что дети, страдающие ожирением, — несчастны. Поэтому их основная задача — не допустить такого развития событий, а если это уже случилось, сделать всё, чтобы вылечить ребёнка. Чем раньше взрослые спохватятся, тем больше шансов на выздоровление и благополучную жизнь у него будет в будущем.
источник
Комплексное обследование при избыточной массе тела, ожирении
у женщин и мужчин всех возрастов
Выделяют первичное ожирение (алиментарное или пищевое, заболевание встречается у 75% пациентов) и вторичное ожирение. Ожирение (лишний вес) считается одним из самых распространенных факторов риска. В настоящее время генетики выяснили, что уже в раннем детстве индекс массы тела связан со склонностью к ожирению. Комплексное лабораторное обследование позволит выявить причину избыточного веса и составить план коррекции.
Медицинские анализы при лишнем (избыточном) весе или ожирении:
для оценки энергетического статуса: Лептин (Регулирует обмен веществ и влияет на вес тела, поскольку повышает расход энергии. Иногда лептин называют гормоном насыщения, так как он тормозит выделение нейропептида Y, который вызывает чувство голода и таким образом способствует уменьшению аппетита. Состояние врождённой недостаточности гормона лептина вызывает развитие тяжёлой формы ожирения, которая поддаётся лечению приёмом препарата лептина. Чем больше вес человека, тем больше лептина вырабатывают его жировые клетки. По мере снижения массы тела снижается и уровень гормона в крови. Поэтому после значительного похудания низкий уровень лептина приводит к повышению аппетита и увеличению веса тела. Чрезмерные физические нагрузки приводят к снижению содержания гормона в крови;
Генетические анализы при лишнем (избыточном) весе или ожирении, наследственность:
В Лаборатории Гемотест введен новый генетический комплекс обследования для женщин и мужчин, который позволяет определить генетические факторы риска развития ожирения:

(код по бланку GNP011).
Данный комплекс показан людям с предрасположенностью к избыточному весу и ожирением, а также при разработке индивидуальной программы коррекции веса. По результатам комплексного генетического анализа «Склонность к ожирению» даются рекомендации по питанию, подбираются препараты для коррекции выявленных нарушений.
Весь перечень лабораторных услуг с указанием стоимости и сроков выполнения представлен на сайте в разделе «Анализы и цены». Не забудьте в шапке сайта выбрать свой город! Узнать адреса и графики работы лабораторных отделений Вы можете по телефону контакт-центра Лаборатории Гемотест 8 (495) 532-1313 или 8 (800) 550-1313 (круглосуточно).

- 8 495 532 13 13 — центральный офис
- 8 800 550 13 13 — бесплатный звонок
источник
В се началось с того, что главреду Кириллу Вишнепольскому какие-то люди в очередной раз прислали описание очередной новомодной диеты.
— Сколько можно дурить народ! — орал Вишнепольский, наливаясь краской. — Поменьше жрать и побольше двигаться — вот единственная диета! А лучше вообще не жрать!
Главред обвел обезумевшими глазами трудовой коллектив.
— Ты и ты, — ткнул он пальцем в съежившихся редакторов. — Месяц не будете есть! И очистительные клизмы через день! И посмотрим, что с вами станет.
Приказы главнокомандующего не обсуждаются, но мы для начала по привычке сходили к врачу.
— Вы что, с ума сошли? Вам не голодать, а лечиться нужно! — всплеснул руками диетолог, взглянув на медицинскую карту подопытного №1, — у вас сотрясение недавно было, а отказ от пищи приведет к нарушению питания мозга. Хотите проблем с головой?
Неудачник был отправлен обедать, а к диетологу явился подопытный №2.
— Вы что, с ума сошли? Вам не голодать, а ЖКТ лечить нужно! — округлил глаза специалист. — Регулярные клизмы для вас — просто самоубийство.
Нет ничего на свете позорнее смерти от клизмы. Так что нам удалось убедить главреда не рисковать сотрудниками, а отправить к диетологу внештатника весом аж 137 кг. Уж этому-то пора переходить к радикальным мерам!
- Наш диетолог в детстве мечтал стать психиатром.
- Подопытному придется сдать кучу анализов, прежде чем приступать к борьбе с килограммами.
Идея главного редактора про «не жрать вообще» была посрамлена, а для нашего худеющего (мы будем называть его подопытным) диетологи MH разработали вот такой умный план.
Факт Если человек за полгода потерял более 40% своего веса, риск внезапной остановки сердца в его случае возрастает в два раза.
Почему? Когда ты голодаешь или просто ешь существенно меньше обычного, организм начинает перерабатывать свои запасы — жировую ткань (ура!). Однако, чтобы транспортировать это питание в нужные места, следует «упаковать» его в белок (получится липопротеин — запомни это слово). А так как голодающему организму белка не хватает, приходится экономить и «заворачивать» жиры в липопротеины низкой плотности (ЛПНП) — вещество, в народе известное как «плохой холестерин». Размеры и транспортные возможности у частиц ЛПНП гораздо выше, чем у «полезного холестерина» (ЛП высокой плотности). Но сердечно-сосудистую систему они губят бесповоротно. «Атеросклероз», «холестериновые бляшки» — знакомые слова? Вот тебе красочный пример: как известно, горбуша, отметав икру, массово гибнет. Почему? На нерест эта рыба идет из океана в верховья рек — на это уходит месяц-два, в течение которых рыба не принимает никакой пищи. По одной из распространенных теорий, в результате лосось сталкивается с атеросклерозом и его разрушительными последствиями. Горбушу губит инфаркт, представь себе.
Наш опыт Подопытный с тяжелым сердцем отправился на ЭКГ в клинику Avroraclinic, которая взялась помочь нам в этом эксперименте. Вернулся довольным, все в норме.
…и ты серьезно заинтересовался своим организмом, можешь также составить генетический паспорт (от 22 000 руб., результаты через месяц).
Исследование ДНК позволяет, например, выявить индивидуальные особенности обмена веществ и определить, какие тренировки и пищевые добавки в твоем случае сработают, а какие — нет.
«Есть группа генов, которая контролирует углеводно-жировой обмен. Кто-то по своей природе спринтер, кто-то стайер, кто-то бегун, кто-то тяжелоатлет. Одним лучше принимать биологические добавки на основе углеводов, другим — на основе жирных кислот. Одни варианты генов обеспечивают медленный расход энергии, другие — быстрый. Все это необходимо учитывать при планировании стратегии по сбросу веса», — комментирует к. б. н., генетик Олег Глотов.
Факт Часто, чтобы оправдать толстяка, друзья говорят — у него, мол, проблемы с обменом веществ. А специалисты используют словосочетание «синдром инсулинорезистентности». Если у тебя обнаружили такой, похудеть будет тяжело.
Почему? Гормон инсулин — тот самый «ключик», который обеспечивает проникновение глюкозы из кровеносной системы в клетки организма. То есть благодаря ему в том числе ты извлекаешь энергию из пищи. Но бывает, механизм ломается и клетки перестают «открываться» в должной мере. А дальше начинается следующее: голодающие клетки (они ведь недополучили глюкозу) требуют еще и еще еды; ты ешь, но не наедаешься, хотя в крови образуется еще больше глюкозы и инсулина. Вот эти излишки и становятся жиром. Что именно в формировании синдрома инсулинорезистентности является причиной, а что следствием, ученым пока до конца неясно. Но установлено, что у толстяков с массой тела на 35–40% выше нормы чувствительность тканей к инсулину снижена на те же самые 40%. Замкнутый круг, но из него есть выход. Инсулинорезистентность поддается лечению. Для этого потребуются не только лекарства, но и индивидуально разработанное питание с низким содержанием быстрых углеводов, а также физические нагрузки: глюкоза хорошо утилизируется в работающих мышцах.
Наш опыт У подопытного был выявлен синдром инсулинорезистентности. Парень был в шаге от сахарного диабета. Новое знание помогло не только скорректировать схему похудения, но и добавило подопытному мотивации — да, сбросить вес нужно и срочно!
Факт Печень взрослого мужчины, а в особенности толстяка — довольно потрепанный орган. Неалкогольную жировую болезнь печени (НЖБП) выявляют у 70% экстремально грузных людей. А резкое похудение может быстро довести такого пациента до цирроза.
Почему? В той же Москве, по данным Мосэкомониторинга, все 100% жителей живут в условиях «высокого и очень высокого» загрязнения воздуха. Кроме того, в жировой ткани годами накапливаются токсичные вещества из воды, еды, лекарств и пищевых добавок. Так, по данным доктора медицинских наук Владимира Бреслера, ДДТ (не группа Шевчука, а средство борьбы с насекомыми) можно было обнаружить в жировой ткани пациентов даже через 20 лет после запрета этого химиката. Когда ты худеешь, на печень (твой основной фильтр, не забывай) выливается лавина токсинов из уходящей жировой ткани. Сам уходящий жир тоже проходит через печень. Пустишь этот процесс на самотек, и в твой правый бок может постучаться один из трех товарищей: цирроз, гепатит, жировая дистрофия. Причем этот процесс самому заметить сложно: в печени нет нервных окончаний, поэтому даже при значительных увеличениях ее размеров и изменении структуры пациенты могут не испытывать неприятных ощущений. УЗИ следует дополнить обычным биохимическим анализом крови (от 4900 руб., результаты на следующий день), который также позволяет оценить работу внутренних органов.
Наш опыт У подопытного обнаружились признаки жирового гепатоза, а в биохимическом анализе — признаки, характерные для стеатогепатита. «Если бы он начал голодать и резко худеть, то мог перейти от стеатоза (процесса накопления) к стеатогепатиту (процессу воспаления). Следовательно, худеть ему можно только медленно, попутно восстанавливая работу печеночной клетки», — уверены эксперты Avroraclinic.
При полном голодании человек может терять по 400 г веса за сутки. Но вероятность быстро отбросить коньки в этом случае тоже велика. Норма для здорового человека: 1–1,2 кг в неделю (мужчины) и 0,5–0,8 кг (женщины).
Наш опыт. По итогам анализов была произведена коррекция рациона подопытного (см. пункты 2 и 5), также наш герой отказался от жареного и излишне жирного. В день подопытный получал не менее 1200 ккал, рацион был сбалансирован так: белки (30%), жиры (25%), углеводы (45%). Питьевой режим: не менее 1,5–2 л жидкости в сутки. Аэробные физические нагрузки: 30–40 минут трижды в неделю. Массаж, обертывания, аппаратные процедуры. Итог: за четыре месяца подопытный похудел на 19,5 кг. Еще больше обрадовали контрольные анализы — все вызывавшие беспокойство показатели вернулись в норму.
Факт Гормоны регулируют работу всего организма. Определить, как в твоем организме вырабатываются и ведут себя эстрадиол, пролактин, тестостерон, кортизол и другие, — значит понять, что мешает тебе привести вес в норму. К примеру, если будет обнаружен гипотиреоз (снижение функции щитовидной железы), то все усилия по избавлению от килограммов будут тщетными, пока ты не вылечишь щитовидку. А повышенная выработка кортизола приводит к нетипичному накоплению жировой ткани на животе и шее, при этом лицо становится излишне круглым и румяным (узнал кого-то из своих знакомых?).
Наш опыт Строго говоря, подопытный прошел этот анализ «за компанию», чтобы не обижать диетолога. Если бы у него были серьезные проблемы с гормонами, наш герой это почувствовал бы на себе и раньше, до истории с похудением. Как мы и ожидали, по результатам анализа гормональный статус у испытуемого оказался в норме.
Факт Пищевая непереносимость часто вызывает задержку жидкости в организме и нарушение обмена веществ.
Почему? У некоторых из нас организм не умеет (или разучился) правильно перерабатывать определенные продукты. Например, так бывает, если в регионе, где жили твои предки, такой еды просто не было. Тем же индейцам не дают молоко на ночь в силу отсутствия у них перерабатывающего лактозу фермента лактазы — ведь коровы появились в обеих Америках лишь с первыми европейцами. Обычно непереносимость работает так: часть «недорасщепленных» компонентов в виде макромолекул проникает в систему кровообращения, что приводит к хроническому воспалению, нарушению функционирования органов и систем. Характерные проявления: нарушение пищеварения, головные боли, хроническая усталость, аутоиммунные заболевания щитовидной железы, суставов и т. д. И практически всегда такие макромолекулы нарушают функции почек: избыточная жидкость поступает в ткани, наибольшее ее количество поглощается жировой тканью, в результате чего накапливается избыточный вес, который очень тяжело поддается любым видам коррекции — диетам, спорту, массажам.
Наш опыт У нашего пациента была выявлена выраженная непереносимость бразильского ореха, кешью, фисташек и тыквенных семечек. И слабо выраженная — миндаля, мускатного ореха, креветок, красных водорослей нори, лангуста и лобстера (не самых российских продуктов, как ты видишь). Рекомендовано исключить эти продукты из рациона, а также в целом придерживаться низкосолевой диеты (известно, что соль задерживает воду в организме).
Главная проблема любого толстяка не в том, что у него штаны не застегиваются. Его проблема в том, что он болен: ожирение в медицинских справочниках описывается как «хроническая патология обмена веществ». Кроме того, при избыточном весе почти всегда можно констатировать те или иные поражения внутренних органов. Адепты Пола Брэгга утверждают, что «лечебное голодание» — это «встряска», которая мобилизует скрытые возможности организма. Как будто в каждом из нас дремлет Супермен. Но правда в том, что жесткий отказ от пищи не решит проблем со здоровьем, а только усугубит их. Стойкие изменения в работе иммунной, сердечно-сосудистой и нервной систем, опорно-двигательном аппарате, водно-солевом балансе; нарушения зрения, проблемы с терморегуляцией и гормональным фоном — все это можно нажить, резко пытаясь стать стройнее.
Из года в год появляются очередные диеты от новомодных «диетологов». Могу сказать только, что любая «революционная диета» даст временный эффект. Когда человек вернется к привычному питанию, вернутся и килограммы. Кроме того, любой перекос в снабжении организма нужными ему веществами не проходит даром. Диеты с резким ограничением жиров, например, вызывают холестаз (уменьшение поступления желчи в кишечник) и, как следствие, запоры. Гиперпротеиновые диеты дают неплохой результат при непродолжительном использовании, но дальше появляются слабость, утомляемость, гиповитаминоз, нарушения работы кишечника и почек. В долгосрочной перспективе предпочтение всегда остается за сбалансированным и умеренным питанием, с частыми приемами пищи и достаточным употреблением воды, физической активностью, а также, возможно, дополнительным приемом лекарственных препаратов или нутрицевтиков по выбору специалиста.
По-хорошему нужно поступать так: человек проходит комплексное обследование, после чего врачи разного профиля (кардиологи, гастроэнтерологи, диетологи, спортивные врачи и т. д.) совместно разрабатывают наиболее подходящую именно для него стратегию, новые привычки питания. Одно дело — просто похудеть, а дальше как повезет, а другое — изменить свой образ жизни так, чтобы вес ушел и не вернулся, а здоровье улучшилось.
источник
Даже на диете бывает сложно сбросить вес из-за скрытых проблем с гормонами. На что обследоваться, чтобы обнаружить эти проблемы?
Формула снижения веса давно известна, и в ней нет ничего оригинального. Для уменьшения массы тела нужно лишь добиться определенной разницы между калориями, которые поступают в организм с пищей, и калориями, которые используются в качестве энергии.
Баланс в пользу съедаемых калорий будет приводить к появлению жировых отложений. И наоборот, если благодаря физической активности калорий сжигается больше, чем поступает, лишний вес начнет уходить.
Здесь, правда, есть проблема «технического» порядка — как следить за балансом энергии? Но в действительности это тоже довольно легко решаемый вопрос. Надо просто приучиться к подсчету калорий в порциях. Сопоставляя полученную сумму с примерными энергозатратами в день, можно разобраться, что именно и в каком количестве нужно есть. Плюс, как уже говорилось, физические упражнения тоже сжигают калории. Диета и спорт, как два крыла, вознесут человека на высоту здоровья и красоты.
А если нет? Если, несмотря на все усилия, лишний вес все равно остается? В таком случае имеет смысл проверить, в порядке ли гормональный баланс. Это важное условие для эффективного похудения. Для проверки существует точный инструмент — лабораторные анализы. С их помощью можно узнать, нет ли в организме каких-либо внутренних тормозов, мешающих похудеть.
Гормонов в человеческом организме много, и они выполняют разные функции. В борьбе за стройную фигуру важны несколько групп гормонов. Кстати, следить за их уровнем рекомендуется не только тем, у кого есть какие-то болезненные симптомы.
Начать стоит с проверки органа, от которого в организме зависит очень многое. Щитовидная железа — один из главных элементов эндокринной системы человека. Она регулирует обмен веществ, и если лишний вес никак не хочет уходить, следует в первую очередь обратить внимание на нее.
Гипотериоз, т. е. недостаток гормонов щитовидной железы, сделает все попытки сбросить вес бессмысленными. Процент жира при этом патологическом состоянии уменьшить крайне сложно.
Вместе с гормонами щитовидной железы обычно проверяют уровень ТТГ — гормона гипофиза, участвующего в работе щитовидной железы. Повышенный уровень ТТГ говорит о том, что организму приходится усиленно работать для поддержания функций щитовидной железы. При высоком ТТГ сбросить вес тоже нелегко.
Анализы, которые нужно сдать: [08-113] Т3 (трийодтиронин), [08-115] Т4 (тироксин), [08-118] ТТГ (тиреотропный гормон). А в целом, необходимые в данном случае исследования обычно включены в комплекс «Развернутое лабораторное обследование щитовидной железы».
В деле похудения важен и витамин D. Считается, что высокий уровень этого витамина помогает избавиться от жировых отложений в районе талии. Существует несколько форм витамина D, которые можно определить в крови.
Обычно определяют уровень 25-гидроксивитамина D — из-за его высокой концентрации и длительного периода полураспада. Есть исследования, доказывающие, что повышение 25-гидроксивитамина D на 1 нг/мл способствует потере 2 кг лишнего веса.
Нормальный уровень витамина D — предвестник успеха низкокалорийной диеты. Соответственно, с недостаточным количеством этого вещества в организме диеты вряд ли приведут к успеху.
Анализы, которые нужно сдать: [06-106] Витамин D.
Кортизол защищает организм от стресса, регулирует уровень артериального давления, участвует в обмене белков, жиров и углеводов. Его иногда называют гормоном стресса. Его увеличение наблюдается при длительном нервном напряжении и недостатке сна.
Повышенный уровень кортизола не предвещает ничего хорошего. С точки зрения диеты ненормальный уровень кортизола будет мешать убрать жир с живота.
Анализы, которые нужно сдать: [08-030] Кортизол.
Избыток инсулина скорее будет приводить к набору массы, чем к ее потере. Это один из тех гормонов, который принимают бодибилдеры специально для того, чтобы стать крупнее. Эндокринные нарушения, о которых просигналят измененные показатели инсулина, не только не дадут нормализовать вес, но могут превратить диету в опасное испытание для организма.
Повышенный сахар в крови может говорить о предиабете. Предиабетом называют состояние, при котором никаких внешних признаков диабета еще нет, но проблемы с обменом веществ уже есть. Распознать эти проблемы можно только с помощью анализов.
Подсчитано, что в течение 10 лет у половины людей с предиабетом развивается диабет, частым спутником которого является ожирение. Останавливать болезнь нужно именно на предиабетической стадии. У того, кто всерьез займется снижением массы тела, предиабет не перерастет в диабет.
Анализы, которые нужно сдать: [08-026] Инсулин, [06-014] Гликированный гемоглобин, [06-015] Глюкоза в плазме.
Нарушенный баланс половых гормонов — фактор, разрушительно влияющий на любые планы похудения. Низкий тестостерон у мужчин и повышенный прогестерон у женщин застопорят борьбу с жиром. Недостаток эстрадиола провоцирует переедание, что вряд ли хорошо повлияет на борьбу с лишним весом.
Также серьезное состояние — синдром поликистозных яичников у женщин, при котором повышаются тестостерон и инсулин. Одно из осложнений синдрома — ожирение./p>
Анализы, которые нужно сдать: [08-117] Общий тестостерон, [08-112] Прогестерон, [08-120] Эстрадиол.
Правильно интерпретировать результаты всех этих исследований может только врач. Если анализы покажут нарушения в гормональной сфере, врач назначит соответствующее лечение. Без такого лечения попытки похудеть останутся безуспешными и принесут лишь разочарование.
Движение к успеху в любом деле требует не только решительности, но и обдуманного, систематического подхода. Похудение — одна из тех целей, путь к которой иногда кажется слишком сложным. Современная медицина поможет справиться с этими сложностями. Главное — сохранять решительный настрой и не отступать.
Имеются противопоказания.
Необходима консультация специалиста.
источник
Одни люди, имея нормальный вес, постоянно им недовольны и не воспринимают доводы о том, что все в порядке. Другие, имея явные проблемы, не желают замечать этого, считая, что главное – внутреннее состояние человека. Не правы ни те, ни другие. Определить оптимальный вес можно по формулам, а вот для того чтобы установить причины отклонений от нормы в ту или иную сторону, потребуется пройти обследование.
Нормальные границы соотношения веса человека к росту рассчитываются согласно специальной формуле. Её появление связано с Адольфом Кетле – бельгийским статистиком. Он вывел формулу в 1869 году, и она выражает индекс массы тела (ИМТ).
Индекс массы тела рассчитывается по формуле:
- m — масса в килограммах
- h — рост в метрах,
Значение индекса
Соответствие между массой человека и его ростом
Этот индекс очень полезен для прогноза относительно решения о необходимости обследования и лечения.
Итак, по приведенной ниже формуле, вы рассчитали собственный показатель ИМТ. Ниже рассмотрим объединенные варианты обследований, которые предпочтительно пройти для выяснения причин нарушения веса и дальнейшего лечения, если это необходимо. Вариант нормы и значений близких к ним нами рассматриваться не будет, так как ваше питание, образ жизни и физическая активность сбалансированы и находятся на оптимальном уровне.
Важно! Опасение могут вызывать лишь изменения в ту или иную сторону.
Увеличение массы тела (рост ИМТ) – ожирение различной степени выраженности.
Уменьшение массы тела (снижение ИМТ) – истощение различной степени выраженности.
Обязательными анализами в данном случае являются общие анализы и анализы на гормоны.
В категорию общих анализов при нарушениях веса входят:
Общий анализ крови, общий анализ мочи. Являются стандартными при всех видах обследования. Могут указывать на множество изменений в организме и сориентировать врача в дальнейшем поиске.
В категорию анализов на гормоны, используемых при нарушениях веса входят анализы на:
- Инсулин. Является гормоном поджелудочной железы. Регулирует обмен углеводов и липидов.
- Лептин. Гормон, вырабатываемый жировыми клетками. Его содержание напрямую коррелирует с количеством жировой ткани и обратно коррелирует с физической активностью человека. Врожденный дефицит лептина вызывает тяжелейшие формы раннего ожирения. Норма мужчин 15-20 лет — 16,8 +/- 10,8 нг/мл.; у женщин – 15-20 лет — 32,8 +/- 5,2 нг/мл. По достижении двадцатилетнего возраста количество лептина со временем идет на убыль.
- Гормоны щитовидной железы(Т3, Т4, Тиреотропный гормон ТТГ).Играют роль во всех видах обмена. Их снижение может приводить к увеличению массы тела. Увеличение их количества приводит к снижению массы тела.
- Половые гормоны (Тестостерон). Напрямую принимают участие в липидном обмене. При избыточной массе тела снижается уровень половых гормонов, падает сексуальная активность.
- Половые гормоны (Эстрогены, Пролактин). Повышенный синтез гормонов приводит увеличению массы тела, что связано с физиологическими эффектами гормонов этой группы. При недостатке массы тела снижается уровень всех половых гормонов.
- Гормоны надпочечников (Глюкокортикоиды, Минералокортикоиды) могут приводить к нарушениям водно-волевого обмена и повышению массы тела за счет скрытых отеков.
- Онкомаркеры. Их нахождение в организме может указывать на наличие опухоли в организме и снижение массы тела может быть связанно именно с этим
- Следует сдавать анализы после предварительной подготовки к ним, о чем вас подробно проинформирует медицинский работник.
- Категорически нельзя сдавать анализы при повышенной температуре, после приема алкоголя, после приема накануне лекарственных препаратов.
- Интерпретация результатов анализов и диагностический поиск являются прерогативой вашего врача.
Важно: самостоятельная оценка данных, ровно, как и самолечение недопустимы!
Врач-терапевт, Совинская Елена Николаевна.
26,930 просмотров всего, 1 просмотров сегодня
источник