С различными инфекционными заболеваниями в своей жизни сталкивается каждый человек на планете. Некоторые переболевают инфекциями по нескольку раз за год, а часть населения имеют хронические инфекционные заболевания и наблюдаются у врача пожизненно.
Инфекционные болезни – это обширная группа заболеваний, поражающих животных и человека, возникающие вследствие попадания в организм различных микроорганизмов (бактерии, вирусы, грибы, паразиты) и развития серьезных нарушений здоровья. Острые инфекции протекают циклично, некоторые из них при определенных условиях имеют проградиентное течение с формированием хронического заболевания.
1) Снижение иммунологического статуса больного (первичные или вторичные иммунодефициты), к которому относятся сопутствующие болезни (заболевания легких, печени, сердца, сосудов, почек), определенный возраст (дети раннего возраста и пожилые люди), онкологические заболевания, заболевания крови, состояние после трансплантации органов и тканей.
2) Снижение резистентности (сопротивляемости) входных ворот инфекции (слизистые, через которые идет инфицирование человека и проникновение возбудителя в кровь). К снижению резистентности приводят частые простудные заболевания, удаление миндалин, оперативные вмешательства, хронические воспалительные заболевания желудочно-кишечного тракта и др.
3) Погодные факторы (переохлаждение, повышенная влажность, ветер).
4) Пренебрежение элементарными правилами личной гигиены (ежедневный туалет ротоглотки, тела, интимных зон, мытье рук)
5) Пренебрежение элементарными средствами защиты в случае контакта с больными инфекциями людьми (маска, кратковременный контакт, профилактические средства, вакцинация).
Для решения многочисленных вопросов и проблем, связанных с инфекционными заболеваниями, существует специалист – врач-инфекционист. Где найти такого доктора? В любом лечебно-профилактическом учреждении (поликлиника), где ведется ежедневный прием пациентов определенного района населенного пункта.
1. Гепатология (специфические и неспецифические заболевания печени и ЖВП, острые и хронические вирусные гепатиты А, В, С, D, Е, G, циррозы печени вирусной этиологии)
2. Заболевания желудочно-кишечного тракта (острые и хронические кишечные инфекции, дисбактериоз кишечника, специфические заболевания кишечника – брюшной тиф, паратифы и др.)
3. Паразитология (заболевания, вызванные простейшими (лямблиоз, амебиаз), гельминтозы (описторхоз, аскаридоз и другие)
4. TORCH-инфекции (ЦМВИ, ВПГ, токсоплазмоз, краснуха). Консультируются женщины на этапе планирования беременности, беременные женщины, другие пациенты с данными инфекциями.
5. Герпетические инфекции (любые пациенты с проявлениями или положительными лабораторными тестами на цитомегаловирус, вирус простого герпеса 1 и 2 типов, Вирус Эпштейн-Барр – ВЭБ, с синдромом хронической усталости, пациенты с «опоясывающим герпесом» (Herpes Zoster).
6. Иммунодефицитные состояния (часто болеющие пациенты , лица с хроническими поражениями носоглотки).
7. Последствия укуса клещей (подозрение на боррелиоз, клещевой энцефалит)
8. Нейроинфекции (менингиты различной этиологии, энцефалиты)
9. ВИЧ-инфекция
10. Особо опасные инфекции (холера, чума, геморрагические лихорадки) и многое другое.
1) Температура – самый частый симптом инфекционного заболевания. Это может быть высокая температура в течение нескольких дней без характерных симптомов ОРЗ или наоборот невысокая (субфебрильная) температура в течение длительного времени (2 недели и более) без определенной причины.
2) Нарушения цвета кожных покровов и склер глаз (желтуха), изменение цвета мочи, стула.
3) Появление сыпи любого характера, особенно на фоне подъема температуры.
4) Аллергические проявления длительные и без особого успеха после лечения у аллерголога.
5) Нарушения стула разного характера (от частого в течение короткого промежутка времени до полужидкого в течение 2х и более недель).
6) Неспецифические симптомы: слабость утомляемость, головные боли, мышечная слабость и другие.
7) Любые симптомы после характерного эпидемиологического анамнеза (контакта с больным, укусов насекомых, грызунов, контакта с больным скотом, другими животными и птицами, выезда за пределы страны с посещением любых стран с субтропическим и тропическим климатом).
Эти симптомы должны заставить вас обратиться к врачу незамедлительно. Самый ранний метод первичной диагностики инфекционного заболевания – консультация врача-инфекциониста (при отсутствие такового — терапевта). Именно от правильности постановки предварительного диагноза зависит объем диагностических исследований («анализов»).
Для обследования пациента на предмет наличия у него инфекционной болезни применяются две большие группы специфических методов:
1) Прямые методы диагностики (микробиологические методы, ПЦР-диагностика, ИФА метод с определением антигенов возбудителей).
2) Непрямые методы (серологические реакции для обнаружения антител – ИФА, РА, РНГА, РПГА, РТГА, РН и прочие).
Прямые методы диагностики направлены на выявление возбудителей и их антигенов.
Микробиологические исследования проводятся при подозрении на бактериальные и вирусные инфекции путем посева материала от больного на специальные питательные среды и своеобразного выращивания колоний патогенов в определенных комфортных для них условиях. Преимущество таких методов в выявлении самого возбудителя, однако ряд исследований проводится длительно – до 10 дней. В связи с этим на помощь пришла ПЦР-диагностика – определение антигенов возбудителей (ДНК, РНК). Преимущество ПЦР-диагностики в высокой специфичности метода с определением даже одной молекулы нуклеиновой кислоты (ДНК, РНК) в живом или погибшем материале.
Прямыми методами являются и паразитологические исследования материалов на обнаружение яиц простейших и гельминтов. Материалом для исследования при прямых методах является практически любой биологический материал: кровь, слизь носа и зева, моча, желчь, спинномозговая жидкость, биоптаты тканей и органов.
Результатом непрямых методов диагностики является обнаружение в крови специфических антител к какому-либо заболеванию — это иммуноглобулины, которые образуются в ответ на попадание в организм человека возбудителей инфекций. Это метод непрямого выявления возбудителя болезни по образовавшимся антителам, причем можно предполагать как острую инфекцию, так и обострение хронического заболевания. Реакции могут быть качественными и количественными, выражаемыми в титрах антител. Антитела IgM могут определяться как при остром процессе, так и обострении хронического. Антитела класса G свидетельствуют о хронической инфекции либо в стадии активации или ремиссии, реинфекции (повторной инфекции), периоде выздоровления (реконвалесценции), перенесенной инфекции в прошлом. IgG могут циркулировать пожизненно, формируя иммунитет к конкретной инфекции. Концентрация антител в сыворотке крови зависит от ряда факторов: времени с момента заражения, антигенных свойств возбудителя заболевания, состояния иммунной системы самого человека в момент заражения.
Материалом для непрямых методов является преимущественно сыворотка крови больного, взятая натощак.
Дополнительными методами диагностики являются параклинические методы (общий анализ крови, мочи, биохимические исследования крови), исследования кала – копрограмма, а также инструментальные исследования (УЗИ, МРТ и другие.)
источник
Чтобы своевременно диагностировать менингит, необходимо взять ряд анализов у пациента. Важно помнить, что болезнь является очень серьезной и нередко завершается летальным исходом. В этой статье мы расскажем, какие существуют виды диагностики, сколько по времени она делается, каковы особенности выявления недуга у детей.

Его провоцирует активная жизнедеятельность патогенных организмов.
В зависимости от характера протекания недуга различают серозный и гнойный менингит, нередко он развивается на фоне иных патологий.
Для правильной постановки диагноза нужно учитывать все факторы. Врач всегда первым делом направляет на анализы, чтобы установить точную картину болезни. Какие анализы сдают? В основном больной должен сдать общий анализ крови, забор ликвора и пройти инструментальной обследование.
Забор биоматериала может производиться как из пальца, так и из вены. Показатели забора крови скажут медикам, имеется ли в организме пациента воспалительный процесс. Кроме этого, подсчитывается количество лейкоцитов.
Справка! Метод является более информативным. Он позволяет выявить, прежде всего, природу возникновения патогенных организмов. Необходимо помнить, что забор крови осуществляется утром и на голодный желудок.

Посредством изучения изменений в спинномозговой жидкости врачи могут выявить гнойный и серозный вид болезни, установить, что именно выступает возбудителем.
Первый анализ проводится, когда человек поступает в неврологическое отделение.
Если в спинномозговой жидкости наблюдается огромное количество нейтрофилов, то проблема имеет бактериальную природу.
Как берут анализ на ликвор:
- принято повторять изучение сданного биоматериала через 8-12 часов, чтобы посмотреть, не образовался ли лимфоцитарный сдвиг;
- если в образцах биоматериала присутствуют бактерии, то обследование проводится еще несколько раз;
- повторное проведение не нужно, если происходит обратное развитие клинических признаков;
- обследование принято проводить через час после забора.
Менингиты неоднородны по причине, которая их спровоцировала. Статистика говорит о том, что 90% случаев развиваются из-за гемофильной палочки и стрептококков пневмонии. В гнойном варианте развития заболевания ликвор является мутным. Он имеет следующие характеристики:
- мутность;
- зеленый оттенок;
- преобладание нейтрофилов;
- в широких диапазонах колеблется количество форменных элементов;
- растет уровень белка.
Важно! В случае туберкулезного менингита изучение ликвора нередко дает негативный результат. Отличительным признаком является осадок пробы.
- бесцветный;
- широкий диапазон изменения плеоцитоза;
- растет количество клеток в цереброспинальной жидкости.
При серозном менингите биоматериал прозрачный. Нередко фиксируется небольшой лимфоцитарный плеоцитоз. В ряде случаев медики определяют на начальных стадиях развития заболевания повышенную концентрацию нейтрофилов.

- электроэнцефалограмма. Посредством данной методологии изучается, насколько правильно функционирует головной мозг. Используется регистрация его электрической активности. Медики к коже головы подключают электроды, а все получаемые сигналы фиксируется в виде кривой, распечатанной на бумаге. В случае диагностики заболевания активность головного мозга снижается.
- КТ. Томография помогает оценить состояние всех слоев главного органа ЦНС. Его суть заключается в постепенном сканировании головы. Для этого используется рентгеновское излучение с последующей обработкой на ПК. Чтобы провести процедуру, пациент должен лечь на твердую поверхность томографа, приближающегося к раме. Круговые движения выполняет специальная трубка, в этот момент фиксируется вся информация в снимки. Точный диагноз ставится на основе скрининга. Он помогает назначить пациенту эффективное лечение.
Важно! Все направление на такого рода обследование выписывает врач на основе первичного осмотра.
Поскольку диагноз считается очень опасным, важно, чтобы он был поставлен вовремя. Время выдачи результатов зависит от вида проведения исследования:
- исследование крови займет от нескольких часов до суток, поскольку оно должно производиться несколько раз с определенной периодичностью;
- изучение ликвора делается быстрее, чем ликвора, однако также пациенту придется подождать несколько часов;
- в отличие от двух предыдущих анализов, заключение по инструментальным методам обследования выдается пациентам сразу после проведения процедуры.
Отмечается, что все обследование является преимущественно платным. Его стоимость зависит от клиники, где они сдаются.

Среди них принято выделять:
- общий анализ крови у детей. Врач-лаборант делает забор на посев. Результат будет всегда положительным в случае выявления менингита. Нередко выявляются менингококки и пневмококки. Кроме этого, увеличивается уровень лейкоцитов;
- исследование ликвора. Пункцию берут посредством введения иглы в подпаутиное пространство. Данная методика позволяет диагностировать болезнь и установить тип возбудителя;
- бактериологический анализ. Берется мазок спинномозговой жидкости. Таким образом, врач определяет первичный возбудитель. Однако при использовании данного способа приходится длительное время ждать результатов, а к самому забору биометериала предъявляются высокие требования;
- серологический метод. Чтобы установить присутствуют ли инородные микроорганизмы, используется это исследование. В частности, выявляется аутоиммунный характер проблемы. Кровь здесь берется из вены натощак.
- рентген. Этот скрининг относится к категории обязательных, если у маленького пациента подозревается пневмония. Противопоказаний здесь нет.
Важно! Рентген без опасений для здоровья необходимо делать до трех раз в год. Если говорить о подготовке, то проведения каких-либо специальных мероприятий не требуется. Биоматериал на посев обычно сдается натощак сутра. Кроме этого, передач сдачей крови необходимо прекратить употреблять антибиотики.
- сердечных болезнях;
- проблемах со щитовидкой;
- бронхиальной астме.
Процедуры можно пройти, как в государственных, так и частных клиниках. Во втором варианте консультация профилирующего специалиста и весь комплекс анализов будет платным.
Таким образом, существует масса методов выявления менингита. Направления на них выписываются, исходя из общей клинической картины больного. При появлении первых признаков заболевания нужно сразу же обратиться в больницу. Чем быстрее будет установлен возбудитель болезни, тем больше шансов на получение эффективного лечения.
источник
Полное профилактическое медицинское обследование логично начать с анализов: исследования позволят оценить состояние вашего организма, проанализировать те важнейшие показатели, которые помогут лечащему врачу сделать вывод о наличии или отсутствии отклонений. Лабораторное обследование рекомендуется проходить не реже одного раза в год.
Какие анализы необходимо сдать женщине?
1. Клинический анализ крови: общий анализ, лейкоформула, СОЭ – это один из важнейших методов обследования для диагностики большинства заболеваний. Позволяет своевременно выявить признаки воспаления и, что особенно важно, анемии.
2. Анализ мочи общий – необходим для диагностики болезней почек, также оценки течения любого заболевания, контроля развития осложнений и эффективности терапии.
3. Биохимия крови — для оценки функции органов желудочно-кишечного тракта, а также белкового, липидного и холестеринового обмена, что наиболее актуально при нарушениях обмена веществ, избыточной массе тела и склонности к ожирению.
4. Глюкоза в крови – основной тест для лабораторной диагностики диабета, позволяющий выявить повышенный риск развития диабета даже за несколько лет до клинических проявлений заболевания. Дополнительно оценить риск развития метаболического синдрома и ожирения поможет индекс инсулинорезистентности (11НОМА). Он также позволяет с большей достоверностью, чем изолированное определение глюкозы в крови, — выявить риск сахарного диабета и сердечно-сосудистых осложнений.
5. Железо – это жизненно важный микроэлемент в организме, тест на этот показатель помогает диагностировать различного рода анемии и другие заболевания крови. Если у вас обнаружится железодефицит, то вне зависимости от его причины рекомендуется также исследовать уровень ферритина, отражающий запасы железа в организме.
6. Щитовидная железа: скрининг – тест помогает выявить одну из причин нарушения обменных процессов или гормонального дисбаланса.
7. Кальций в крови – исследование необходимо для оценки состояния костно-мышечной системы, зубов, волос и ногтей.
8. Микроскопическое исследование мазка, окрашенного по Грамму — в дополнение к ежегодному гинекологическому осмотру позволяет своевременно выявить наличие воспалительного процесса и его возможные причины.
На первый взгляд кажется, что это очень долгий срок. Тем не менее, если вы, предположим, поужинали в 8 или даже в 9 часов вечера, то уже в 8 или 9 часов следующего дня вы уже можете сдавать анализы.
В обязательное медицинское обследование, кроме анализов, входят электрокардиография (для диагностики сердечно-сосудистых заболеваний) и флюорография (для выявления болезней органов грудной клетки), а также осмотры гинеколога, хирурга, терапевта, невролога и других специалистов. Это тот минимум исследований, который должна ежегодно проходить каждая женщина. Следует отметить, что именно такое систематическое комплексное обследование позволяет выявлять хронические заболевания на ранних стадиях и, что особенно важно, опухолевые процессы различных локализаций.
Казалось бы, вы прошли обследование, посетили врача, о чем еще беспокоиться? Не расслабляйтесь! До следующего обследования еще далеко, и многое для своего здоровья вы можете сделать сами.
Например, учитывая тревожные данные об онкозаболеваемости, необходимо не реже одного раза в месяц проводить самообследование молочных желез, а женщинам старше 35 лет — еще и ежегодное маммографическое обследование. Даже доброкачественные дисплазии требуют наблюдения и лечения. Если вы нащупали в молочной железе «шарики» или «узелки», болезненные или безболезненные, не откладывайте визита к маммологу!
Особенно актуальна онконастороженность в семьях, где уже были случаи рака молочной железы. В настоящее время существуют генетического исследования для оценки предрасположенности к ряду злокачественных заболеваний.
Кроме того, доказана роль вируса папилломы человека (ВПЧ) в опухолевой трансформации эпителия женских половых путей. Учитывая распространенность ВПЧ-инфекции, чрезвычайно актуальными становятся профилактические обследования на инфицированность урогенитального тракта женщины этим вирусом в сочетании с гистологическими исследованиями. Эти тесты позволяют не только сделать выводы о наличии ВПЧ-инфекции, но и оценить концентрацию вирусов высокоонкогенного риска, а, следовательно, своевременно назначить рациональное лечение или же ограничиться врачебным наблюдением.
К счастью, известно, что большинство молодых женщин способны к самоизлечению от ВПЧ-инфекции, что обусловлено как достаточным уровнем иммунной защиты, так и ежемесячными физиологическими обновлениями эпителия матки. Однако риск злокачественного перерождения значительно возрастает при хроническом персистировании ВПЧ в эпителии шейки матки в течение нескольких лет, а также при сопутствующих инфекциях, передающихся половым путем (ИППП). Именно поэтому молодым женщинам по рекомендации врача-гинеколога следует проводить регулярные анализы мазков, а при наличии воспалений половых путей, которые могут проявляться различными клиническими симптомами (жжение, зуд, боли, дисфункциональные кровотечения, характерные выделения, бесплодие и т.д.) – дополнительно исследовать биоценоз влагалища в сочетании с посевами на бактериальную микрофлору и определением чувствительности ее к антибиотикам для назначения рационального лечения.
Другой современный эффективный метод обследования – фемофлор, позволяющий выявлять не только дисбиотические состояния, но и степень микробного воспаления.
Проверить тревожные симптомы
Наиболее частыми причинами жалоб на слабость, плохое настроение, снижение работоспособности и частые простудные заболевания являются заболевания щитовидной железы, анемия, цитомегаловирусная инфекция и вирус Эпштейн-Бара, а так же хронические вирусные гепатиты.
Если вас беспокоят похожие симптомы, стоит начать исследование с общего анализа крови.
При выявлении признаков железодефицитной анемии следует дополнительно выполнить исследования для определения уровня железа, ферритина, трансферрина. При подозрении на фолиево- или В12-дефицитной анемии – исследовать уровень В12- или фолиевой кислоты. Второй этап исследования при анемии – консультация гинеколога и гастроэнтеролога для исключения наиболее частых причин – опухолевых и воспалительных заболеваний с геморрагическим компонентом. В случае выявления в лейкоцитарной формуле признаков воспаления целесообразно обратиться к врачу-терапевту для осмотра и при необходимости обследования на цитомегаловирусную и ВЭБ инфекции.
Повышение печеночных проб в биохимическом анализе крови – повод обследоваться на вирусные гепатиты В и С. В настоящее время медицинский путь передачи инфекции (переливание крови, медицинские манипуляции и т.д.) практически исключен, актуальными остаются заражения при половых контактах, посещении парикмахерских и маникюрных салонов, татуаже, наркомании. При подозрении на гипер- или гипотиреоз следует определить уровень тиреотропного гормона (ТТГ) и свободного тироксина (Т4 св), а при отклонениях в данных анализа выполнить УЗИ щитовидной железы с последующей консультацией эндокринолога.
В настоящее время в арсенале лабораторной диагностики имеются тесты на т.н. онкомаркеры — органоспецифические белки, уровень которых значимо повышается при злокачественных заболеваниях. Так, повышение уровня онкомаркера СА 15-3 может свидетельствовать об опухолевых процессах в молочной железе, СА-125 – в яичниках, СА 19-9 – в поджелудочной железе, СА 72-4 – в желудке, РЭА – в кишечнике, АФП – в печени и т.д. Однако настоятельно советую не пытаться разобраться в значениях онкомаркеров самостоятельно. Интерпретировать результаты, как положительные, так и отрицательные, должен врач-специалист с учетом анамнеза, клинических симптомов, данных динамического наблюдения и инструментальных методов исследования.
При проблемной коже, выпадении волос и ломкости ногтей рекомендуется помимо гормонов женской половой сферы сдать анализ крови, волос или ногтей на микро- и макроэлементы. Их недостаток достаточно легко компенсировать диетой или приемом витаминно-минеральных комплексов.
Все мы знаем основной лозунг медицины: «болезнь легче предупредить, чем лечить». Но иногда у нас не хватает времени, иногда – сил и желания. Хорошо, что сейчас все громче пропагандируется новая культура – культура здоровья, активного образа жизни; растет популярность профилактической медицины.
Информация предоставлена Независимой лабораторией ИНВИТРО
источник
Каждый человек должен знать, какие анализы сдавать на сахарный диабет. Регулярно (не реже 1 раза в 3 года) требуется проходить соответствующие исследования.
Своевременная диагностика имеет очень большое значение, так как на ранней стадии заболевание редко имеет выраженную симптоматику, и пациент даже не подозревает о наличии недуга.
Итак, какие анализы нужно сдать на сахарный диабет? Биоматериалом для исследования служат моча и кровь.
В организме человека поджелудочная железа является органом, ответственным за выработку гормона инсулина. Он принимает активное участие в переработке сахара в глюкозу. Под действием определённых факторов в системе может произойти сбой, вследствие чего нарушается работа поджелудочной железы, которая не может вырабатывать достаточное количество жизненно важного гормона.
Закономерным результатом становится накопление большого количества сахара в крови, который выводится вместе с мочой. Одновременно с этим нарушается процесс водного обмена: клетки организма не могут удержать жидкость, за счёт чего почки начинают испытывать повышенную нагрузку.
Таким образом, если в крови или моче человека обнаружено высокое содержание глюкозы, врач может заподозрить сахарный диабет.
Заболевание разделяют на 2 типа:
- Инсулинозависимый. В большинстве случаев течение сахарного диабета тяжёлое. Заболевание имеет аутоиммунный характер, пациент постоянно нуждается во введении гормона.
- Инсулинонезависимый. При данном типе клетки организма теряют чувствительность к гормону. Лечение подразумевает соблюдение особой диеты и постепенное снижение массы тела. Введение инсулина назначается только в очень редких случаях.
Основные причины сахарного диабета:
- наследственная предрасположенность;
- избыточная масса тела;
- патологии поджелудочной железы;
- вирусные инфекции;
- психоэмоциональное напряжение;
- возраст старше 40 лет.
Особенностью заболевания является его медленное развитие. На самой ранней стадии человек может не замечать никаких симптомов, затем постепенно начинают появляться следующие признаки:
- сухость во рту;
- полидипсия (чрезмерная жажда, которую практически невозможно утолить);
- увеличение объёма суточного диуреза;
- зуд и сухость кожных покровов;
- слабость в мышцах;
- резкое снижение или, напротив, увеличение массы тела;
- повышенное потоотделение;
- медленный процесс заживления ссадин, порезов и пр.
При появлении одного или нескольких симптомов необходимо незамедлительно сдать анализы на сахарный диабет, какие – расскажет терапевт. Как правило, назначаются исследования и мочи, и крови.
При несвоевременном обращении к врачу заболевание прогрессирует:
- нарушается зрение;
- часто беспокоят приступы мигрени;
- печень увеличивается в размерах;
- возникает боль в области сердца;
- появляется чувство онемения в нижних конечностях;
- снижается чувствительность кожных покровов, нарушается их целостность;
- повышается артериальное давление;
- появляется отёчность лица и ног;
- нарушается сознание;
- от больного пахнет ацетоном.
От длительности гипергликемии (состояния, характеризующегося стабильно высоким уровнем сахара в крови) напрямую зависит тяжесть заболевания. Без своевременной медицинской помощи постепенно будут поражаться все органы и системы.
В настоящее время изучение урины является одним из стандартных лабораторных методов диагностики различных патологий.
Биоматериал нужно собирать утром, вскоре после пробуждения. Идеальной для анализа является небольшая порция средней мочи. Предварительно нужно осуществить гигиену половых органов и тщательно высушить их чистым полотенцем.
По результатам общего анализа глюкозы в моче быть не должно. Допускается лишь небольшое отклонение до 0,8 ммоль/л, так как накануне пациент мог употребить в пищу сладкие блюда.
Если содержание глюкозы в крови имеет больший показатель, врач назначает дополнительные анализы.
Это обусловлено тем, что точный диагноз не может быть поставлен на основании результатов одного исследования, так как гипергликемия является симптомом нескольких заболеваний.
Тем не менее, если концентрация глюкозы в моче составляет 10 ммоль/л и более, это практически всегда свидетельствует о наличии сахарного диабета. В этом случае терапевт незамедлительно направляет пациента к эндокринологу.
Биоматериал для исследования нужно собирать в течение 24 часов. Данный анализ на сахарный диабет является качественным, то есть диагноз либо подтверждается, либо нет.
Сбор мочи должен осуществляться с соблюдением всех правил, так как именно от этого зависит достоверность результатов.
За сутки до исследования (не более) из рациона необходимо исключить:
- кондитерские изделия;
- мучную продукцию;
- мёд.
Допускается добавлять в чай или кофе 1 чайную ложку сахара. Во избежание изменения цвета урины не рекомендуется употреблять продукты, способные её окрашивать (например, свёклу, смородину, морковь).
Для сбора мочи нужно подготовить чистую трёхлитровую банку. Утренняя урина в расчёт не берётся, в ёмкость сливаются только последующие порции. Банка с мочой должна постоянно находиться в холодильнике.
По истечении 24 часов суточную урину нужно аккуратно размешать, налить в одноразовый стерильный контейнер 100–200 мл и отнести в лабораторию. При обнаружении сахара в биоматериале дополнительно назначается исследование крови на толерантность к глюкозе.
У трети пациентов с диабетом нарушается работа почек. Исследование подразумевает выполнение тестов на микроальбуминурию и протеинурию.
Положительные результаты указывают на то, что течение заболевания уже осложнено диабетической нефропатией – состоянием, при котором почки не могут полноценно выполнять свою функцию.
Таким образом, появление белка в моче указывает на позднюю стадию недуга, когда уже практически невозможно затормозить процесс его развития.
Результат анализа на сахарный диабет в норме, если уровень микроальбумина в моче составляет менее 30 мг/сут. Для исследования необходимо собрать утреннюю порцию урины.
Данные вещества являются продуктами обмена веществ, которые образуются в печени. В норме кетоновые тела не должны быть обнаружены при проведении общего исследования, этот анализ на сахарный диабет нужно сдавать при появлении запаха ацетона в моче и поте.
Он возникает за счёт того, что при недостатке инсулина организм начинает усиленно расщеплять жировые запасы. Результатом данного процесса является увеличение уровня ацетона в крови, который выводится с потом и мочой.
Исследование не требует тщательной подготовки, достаточно провести гигиену половых органов и собрать утреннюю урину.
При появлении заболевания уровень глюкозы всегда повышается в жидкой соединительной ткани. Данное исследование не является специфическим анализом на сахарный диабет, но оно показано каждому при прохождении медосмотров и перед проведением хирургического вмешательства. Если уровень глюкозы повышен, назначаются дополнительные методы лабораторной диагностики.
Биоматериалом является как венозная, так и капиллярная кровь. При интерпретации результатов это важно учитывать, так как они будут различаться. Нормой считается показатель, не превышающий 5,5 ммоль/л, если кровь взята из пальца, не более 6,1 ммоль/л – если из вены.
Сахарный диабет может иметь скрытую форму. При проведении стандартных исследований выявить её крайне сложно, поэтому при малейшем подозрении врач назначает прохождение глюкозотолерантного теста.
Анализ на скрытый сахарный диабет может показать начальный этап заболевания, который протекает бессимптомно, но уже наносит вред организму. Подозрительным является показатель от 4,5 до 6,9 ммоль/л, если кровь была взята натощак.
В рамках диагностики сахарного диабета анализ подразумевает сдачу биоматериала трижды:
- 1-й раз – натощак (норма до 5,5 ммоль/л);
- 2-й раз – через 1 час после употребления раствора, содержащего глюкозу (норма до 9,2 ммоль/л);
- 3-й раз – через 2 часа (норма до 8 ммоль/л).
Если по завершении исследования уровень глюкозы не снижается до начального уровня, это свидетельствует о сахарном диабете.
Является одним из самых важных в диагностике недуга. Чем выше уровень сахара в крови, тем большая часть всего гемоглобина будет гликированной.
Анализ предоставляет информацию относительно среднего содержания глюкозы за последние 3 месяца. Нормой считается показатель менее 5,7%. Если он превышает 6,5%, это гарантированно служит признаком сахарного диабета.
К исследованию готовиться не нужно, кровь можно сдавать в любое время суток.
Во время вынашивания плода заболевание особенно опасно как для будущей мамы, так и для ребёнка. В III триместре каждая женщина должна сдать анализ на скрытый сахарный диабет. При беременности это глюкозотолерантный двухчасовой тест, описание которого приведено выше.
Перед сбором урины не нужно выполнять каких-либо особых действий. Достаточно провести гигиену половых органов и тщательно их высушить, чтобы в биоматериал не попали микробы. Также нежелательно накануне употреблять сладкие блюда и продукты, способные окрашивать урину. Для сбора рекомендуется воспользоваться одноразовым контейнером для мочи, который можно приобрести в любой аптеке.
Перед сдачей анализа крови при сахарном диабете или при подозрении на него нужно придерживаться следующих рекомендаций:
- За 8-12 часов необходимо исключить любые приёмы пищи. Также запрещается употреблять алкоголь и сладкие газированные напитки. Допускается пить лишь чистую воду.
- За сутки нужно отказаться от физических нагрузок, а также избегать психоэмоционального напряжения.
- В день перед исследованием категорически запрещено курить и чистить зубы пастой, имеющей в составе сахар.
- За несколько дней важно временно прекратить приём лекарственных средств. Если это невозможно по показаниям, следует известить врача, так как медикаменты влияют на содержание сахара в крови.
Кроме того, исследование не проводится сразу после физиотерапевтических процедур и диагностики с использованием инструментальных методов.
Сахарный диабет является опасным эндокринным заболеванием. Долгое время оно может протекать без каких-либо симптомов, медленно поражая органы и системы. Каждому человеку необходимо 1 раз в 3 года сдавать анализы на сахарный диабет или незамедлительно при появлении первых признаков заболевания.
Часто люди, страдающие от эндокринных нарушений, списывают появляющиеся у них симптомы на возраст, хроническую усталость, недосып и прочее.
Разберем, какие анализы на сахарный диабет необходимо сдавать каждому человеку, чтобы вовремя узнать о своем состоянии, а значит, уберечь себя от тяжелых последствий повышенного содержания глюкозы в крови.
Анализ, позволяющий определить содержание глюкозы в крови, доступен каждому – его можно сдать абсолютно в любом медицинском учреждении как платном, так и государственном.
Симптомы, которые указывают на то, что обратиться к врачу стоит незамедлительно:
- существенный скачок веса (набор или потеря) без серьезных изменений в диете;
- сухость во рту, частая жажда;
- медленное заживление ран, ссадин и порезов;
- слабость и/или сонливость;
- быстрая утомляемость;
- тошнота (реже – рвота);
- кожный зуд;
- снижение остроты зрения;
- учащенное сердцебиение и дыхание;
- частые позывы к мочеиспусканию, увеличение суточного объема выделяемой мочи.
Выраженность симптомов зависит от длительности заболевания, индивидуальных особенностей организма человека, а также типа диабета.
Например, для самой распространенной его формы, которую называют второй, характерно постепенное ухудшение состояния, поэтому многие люди замечают неполадки в своем организме уже на запущенной стадии.

Назначив сдачу анализа крови на содержание глюкозы, доктор оценивает его результаты и при необходимости отправляет человека к эндокринологу.
Если же сахар в норме, задача врача состоит в поиске иных причин, вызывающих неприятную симптоматику. К эндокринологу можно обратиться и самостоятельно, поскольку лечение диабета любого типа – компетенция именно такого врача.
Проблема лишь в том, что далеко не во всех государственных медицинских учреждениях этот специалист присутствует.
Диагностирование сахарного диабета включает сразу несколько исследований. Благодаря комплексному подходу врач может выявить тяжесть нарушения углеводного обмена, тип заболевания и прочие особенности, что позволяет назначить адекватную терапию.
Итак, необходимы следующие исследования:
- анализ крови на определение уровня глюкозы. Сдается строго натощак, из пальца или вены. Нормальным признается результат в границах от 4,1 до 5,9 ммоль/л;
- определение уровня гликированного гемоглобина. Важнейший сводный показатель, позволяющий легко диагностировать тяжесть имеющихся в организме нарушений. Отображает среднее содержание глюкозы в крови за три месяца, предшествующие забору биоматериала. В отличие от стандартного анализа крови, который сильно зависит от диеты и многих сопутствующих факторов, гликированный гемоглобин позволяет увидеть реальную картину болезни. Норма до 30 лет: менее 5,5%; до 50 – не выше 6,5%, в более старшем возрасте – до 7%;
- тест на толерантность к глюкозе. Такой диагностический метод (с нагрузкой) позволяет определить, как организм усваивает сахар. Кровь берут натощак, затем пациенту дают выпить раствор глюкозы, через один и два часа вновь производят забор биоматериала. Значение до 7,8 ммоль/л признается нормальным, от 7,8 до 11,1 ммоль/л – преддиабетическое состояние, выше 11,1 – сахарный диабет;
- определение С-реактивного протеина. Показывает, насколько поражена поджелудочная железа. Норма: 298 до 1324 ммоль/л. Обследование проводят при наследственной предрасположенности к диабету, при беременности, а также в том случае, если содержание глюкозы в крови нормальное, а клинические признаки нарушения углеводного обмена – присутствуют.
Обязательно сдают общий и биохимический анализ крови, а также клиническое исследование урины.
Кроме перечисленных выше анализов, сдача которых при диагностировании диабета является обязательной, могут быть назначены дополнительные обследования.
- уровень инсулина;
- определение маркера диабета;
- выявление антител к инсулину и бета-клеткам поджелудочной железы.
- Эти тесты являются более «узкими», их целесообразность должен подтвердить врач.
Если выявление или исключение риска диабета – инициатива самого человека, лучше начать с четырех исследований, которые были перечислены выше. Они позволяют увидеть реальную картину заболевания.
Такой тип диагностики проводят, как правило, при первичном обследовании, чтобы выявить конкретный тип диабета. В качестве основы берется содержание уровня инсулина в крови человека.

- ангиопатическая;
- невротическая;
- комбинированная.
- Также анализ позволяет четко разделить уже имеющееся заболевание и состояние, называемое «преддиабетом».
- Во втором случае коррекция питания и образа жизни позволяет избежать усугубления положения, даже без использования медикаментов.
Врачу важно узнать, является ли диабет почечным, несахарным, алиментарным или др. Это необходимо для правильной терапии.
- Человеку, которому поставлен диагноз «сахарный диабет», необходимо встать на учет в поликлинике по месту жительства, в специализированном центре либо в платном медицинском учреждении.
- Цель: контроль хода лечения, а также недопущение развития осложнений, которые могут привести к существенному ухудшению состояния.
- Итак, план диспансеризации следующий:
- анализы крови (клинический и биохимический). Сдаются два раза в год. Позволяют выявить наличие осложнений диабета на самой ранней их стадии;
- общий анализ мочи. Сдают один раз в квартал. Поскольку мочевыделительная система при нарушениях углеводного обмена страдает в первую очередь, за ее состоянием необходим усиленный контроль;
- суточную мочу на микроальбуминурию. Сдают, чтобы исключить риск развития такого грозного осложнения, как диабетическая нефропатия. Как правило, исследование проводится один раз в год;
- ЭКГ. Назначается с частотой от одного до нескольких раз в 12 месяцев (зависит от возраста пациента и состояния сердечно-сосудистой системы). Выявляет признаки ишемии, нарушений ритма и пр. Необходимо, поскольку диабет повышает риск развития патологий сердца и сосудов в несколько раз;
- флюорография. Назначается с периодичностью один раз в год, поскольку диабетики имеют сниженный иммунитет, который пропускает вирусы и бактерии, что существенно повышает риск развития туберкулеза;
- посещение окулиста. Доктор проверяет остроту зрения, внутриглазное давление, состояние сосудов и прочее. Цель: исключить развитие осложнений диабета, а при их наличии – подобрать адекватную терапию;
- УЗИ почек. Проводится регулярно, если диабет находится на запущенной стадии. Исследование позволяет вовремя заметить развитие почечной недостаточности и других осложнений;
- доплерография вен нижних конечностей. Назначается, если имеется лишний вес и жалобы на варикоз.
Женщинам рекомендуется не забывать регулярно посещать своего гинеколога, чтобы не пропустить начало развития различных заболеваний половой сферы, которые на фоне диабета быстро прогрессируют.
Самый простой и распространенный способ – использование глюкометра. Этот прибор должен быть в наличии у всех, кому поставлен диагноз «диабет».
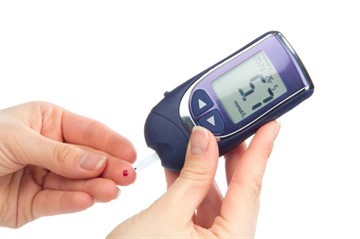
- тщательно вымыть руки с мылом;
- слегка помассировать область прокола, чтобы кровь прильнула к этому месту;
- обработать зону антисептиком, например, специальной одноразовой салфеткой или ватой, смоченной в спирте;
- произвести забор строго одноразовой стерильной иглой. На современных глюкометрах достаточно нажать кнопку «Пуск», и прокол произойдет автоматически;
- когда появится кровь, приложить ее к реактиву (тест-полоске);
- ватный тампон, смоченный в спирте, приложить к месту прокола.
Человеку лишь остается оценить результат и записать его на бумаге с указанием даты и времени. Поскольку врачи рекомендуют анализировать уровень сахара несколько раз в сутки, вести такой «дневник» придется регулярно.
Изменение количества глюкозы в крови может быть признаком заболевания, именуемого диабетом. С течением времени человек с этим заболеванием чувствует ухудшение состояния организма.
При диагностировании диабета у пациента имеются нарушения и сбои в работе щитовидной и поджелудочной железы. С помощью комплексного лечения важно внешне стимулировать функционирование органов и поддерживать работу всего тела.
Необходимо регулярно и без пропусков сдавать анализы, проходить назначенное обследование, контролировать показатели с помощью специального оборудования и тестов.
Эксперты в области диабета считают бесконтрольное потребление жидкости самым важным симптомом, на который нужно обратить внимание. Мучительная жажда — главный признак того, что необходимо сдать анализы на диабет.
К другим важным аспектам относятся усталость и общая слабость, повышенная сонливость после продолжительного отдыха, отсутствие сил и прибавка в весе.
Как правило, не все препараты могут облегчить симптомы диабета: шелушение стоп и пяток, зуд и раздражение, выпадение волос, длительное заживление ссадин и порезов.
Возможно ощущение запаха ацетона на выдохе или при частом мочеиспускании. Диагностировать причину недомогания и обратиться к специалистам важно в срочном порядке, при выявлении двух и более симптомов, снижающих качество жизни. Врач сможет точно сообщить, какие анализы сдать на сахарный диабет, и дать необходимые рекомендации.
К основным видам гипергликемии относят диабет первого типа 1 (инсулин в полном дефиците из-за разрушения клеток поджелудочной железы) и диабет второго типа 2 (вырабатывается относительная недостаточность, нечувствительность к инсулину или сбой при выработке).
Заболевание 2 типа сложно вылечить, однако есть возможность корректировать показатели и устанавливать в пределах допустимого значения, соблюдая нормы и контроль.
Также на практике отмечают увеличения в плазме крови глюкозы вследствие приема лекарств, повышение уровня из-за инфекции и другие симптоматические гликемии, которые показывают повышенное количество сахара, но их нельзя напрямую отнести к диабету.
Гипергликемия при беременности (гестационный тип, при котором может понадобиться подача инсулина) не всегда считается сахарным диабетом, каждый случай уникален и требует индивидуального подхода. Чаще всего норма сахара восстанавливается в течение послеродового периода самостоятельно. В период беременности нормальными показателями считаются:
- до 5,5 ммоль/л — до приема пищи;
- до 7,7 ммоль/л — через некоторое время после еды;
- около 6,6 ммоль/л — ночью, во сне и через несколько часов после еды.
Как определить есть ли сахарный диабет? Чтобы точно диагностировать заболевание, необходимо пройти обследование.
Нужно сдать анализы для определения диабета. Специальные тесты помогают установить гипергликемию. Среди них такие, как:
- Анализ крови натощак, проводимый за 8-12 часов до употребления еды. Является рекомендуемым, возможно только небольшое утоление жажды чистой питьевой водой.
- Определение уровня глюкозы в крови и моче без привязки к приему пищи. Если в моче обнаружена глюкоза и уровень составляет 200 мг/дл, это может стать свидетельством диабета. Обратная последовательность неверна — если показатель ниже 11,1 ммоль/л, то это не может гарантировать на 100% полное отсутствие заболевания.
- Простой анализ крови на гликозилированный гемоглобин, который проводят на регулярной основе 2-3 раза в год. Он показывает состояние человека в целом и дает информацию об уровне сахара за последние несколько месяцев.
Не получится выявить уровень глюкозы, сдав общий анализ крови при сахарном диабете. Чтобы определить уровень сахара в крови, необходимо пройти отдельный конкретный тест.
Используя специальные глюкометры, есть возможность самостоятельно контролировать основные показатели анализов при сахарном диабете и проводить измерение данных без посещения специалистов.
Важно все сделать правильно. При анализе крови натощак нормальным результатом считается показатель
Сахарный диабет в последнее время распространяется все шире на все возрастные группы. Возникает он как следствие нарушения обменных процессов в организме.
У больных диабетом первого типа уровень сахара повышается из-за недостатка инсулина, второго типа – когда клетки перестают распознавать его.
Симптоматика и течение болезни различное
В первом случае симптомы могут развиваться быстро. Группа риска – дети и молодые люди, особенно со сниженным иммунитетом, излишним весом, подобным анамнезом близких родственников. Это предварительное ухудшение состояния здоровья:
- Вялость через некоторое время после еды;
- Повышенный аппетит, особенно по отношению к сладкому;
- Постоянное чувство голода;
- Проблемы с кожей – частые высыпания, сухость, угревая сыпь;
- Нарушения зрения.
Если вовремя не отреагировать на эти изменения, то могут появиться более серьезные, такие, как слабость, плохое самочувствие, головные боли частое мочеиспускание, снижении зрительных функций.
Во втором случае симптомы развиваются медленнее, носят скрытый характер. Особенно внимательными нужно быть людям, страдающим ожирением, возрастной группе выше 45 лет, ведущей малоподвижный образ жизни, либо находящимся в состоянии хронического стресса. Это проявляется в виде:
- Постоянная жажда или сухость во рту;
- Зуд кожных покровов, появление, проблемы с заживлением небольших ранок;
- Повышенная утомляемость;
- Чувство сильного голода постоянно;
- Частое ночное мочеиспускание;
- При обычном режиме питания резкие изменения веса;
- Общая слабость организма, утомляемость;
- Резкое снижение зрения.
Считают, что опасения должны возникать у мужчин с объемом талии больше 102 см, а у женщин более 90 см, а также у тех, кто перенес инфекции или заболевания печени и поджелудочной железы.
Во всех перечисленных случаях необходимо срочно пройти обследование на содержание глюкозы:
- Первоначально — это анализ крови из пальца либо из вены;
- Для уточнения диагноза:
- Тест на глюкозотолерантность;
- Гликированный гемоглобин;
- Количество С-реактивного протеина.
Диагностике обязательно предшествует подготовка. Последний прием пищи должен быть не менее, чем за 8 часов. Накануне не рекомендовано употреблять жирную, соленую и сладкую пищу, алкогольные и газированные напитки, курить. Обследование проводятнатощак, выпить можно только простую воду в небольшом количестве.
Необходимо также перед обследованием исключить высокие физические нагрузки, стрессы, физиопроцедуры. Не рекомендуют проводить его сразу после перенесенных хирургических вмешательств.
Если уровень сахара из вены превышает 5,5 единиц, то необходимо провести тест. Для этого сначала анализируют кровь натощак, а затем после принятия раствора глюкозы каждый час. Получают сахарную кривую. Превышение уровня в пределах 7,8-11,1 единиц показывает состояние преддиабета, что является первым сигналом для пациента. Выше 11,1 единиц – диагноз сахарный диабет.
Для того, чтобы проследить состояние больного, либо выяснить степень развития заболевания используют уровень гликированного гемоглобина. Этот показатель позволяет определить содержание сахара в крови за три последних месяца. Значение выше 6,5% — подтверждает диагноз диабет.
В случае обнаружения глюкозы в моче больного, проводят определение С-реактивного протеина с тем, чтобы узнать степень поражения поджелудочной железы. Забор крови также проводят на голодный желудок. Кроме того, за две недели необходимо исключить прием витамина С, гормональных препаратов. Норма составляет 298-1324 ед.
При необходимости, врач может назначить иммунологические и гормональные исследования для уточнения диагноза и назначения лекарственных препаратов.
При подозрении на сахарный диабет пациенту рекомендуется пройти комплекс анализов, чтобы подтвердить диагноз, определить тип и стадию заболевания. Для уточнения клинической картины может понадобиться мониторинг функции почек, поджелудочной железы, концентрации сахара, а также возможных осложнений со стороны других органов и систем.
В зависимости от типа диабет может проявиться в раннем или зрелом возрасте, развиваться стремительно или в течение долгого времени. Сдать анализ на сахарный диабет нужно при появлении следующих тревожных признаков:
- сильная жажда и сухость во рту, постоянный голод;
- обильное и частое мочеиспускание, особенно в ночное время;
- слабость и утомляемость, головокружение, необъяснимая потеря или прибавка веса;
- сухость, зуд и высыпания на коже, а также плохо заживающие ранки и порезы, образование язв, покалывание или онемение на кончиках пальцев;
- зуд в промежности;
- нарушение четкости зрения;
- увеличение обхвата талии у женщин – выше 88 см, у мужчин – выше 102 см.
Эти симптомы могут проявляться после стрессовой ситуации, перенесенного панкреатита или инфекционных заболеваний вирусной природы. Если вы заметили у себя одно или несколько таких явлений, не медлите с визитом к врачу.
Анализы крови – один из наиболее достоверных способов подтвердить диагноз «сахарный диабет». Максимально информативны в этом плане исследование на уровень глюкозы и гликированного гемоглобина, глюкозотолерантный тест.
Глюкозотолерантный тест – простой анализ, назначаемый при подозрении на нарушение углеводного обмена. Он также показан при печеночных патологиях, беременности, заболеваниях щитовидной железы.
Исследование проводится натощак с утра через 8 часов после последнего приема пищи или позже. Накануне забора крови стоит исключить физические нагрузки.
Нормальный показатель варьирует в пределах 4,1–5,9 ммоль/л.
К основным анализам крови на сахарный диабет относятся исследование на уровень глюкозы и гликированного гемоглобина, глюкозотолерантный тест.
Анализ крови на глюкозу назначается, если наравне с нормальными показателями глюкозы отмечены признаки сахарного диабета. Исследование позволяет выявить скрытые нарушения углеводного обмена. Оно назначается при избыточном весе, повышенном артериальном давлении, повышенном сахаре при беременности, поликистозе яичников, заболеваниях печени.
Его следует провести, если вы долгое время принимаете гормональные препараты или страдаете от фурункулеза и пародонтоза. Тест требует подготовки. В течение трех дней следует питаться в обычном режиме и пить достаточное количество воды, избегать чрезмерного потоотделения. За сутки до исследования желательно не употреблять алкоголь, кофе, не курить.
Исследование проводится через 12–14 часов после приема пищи. Вначале показатель сахара измеряется натощак, затем пациент выпивает раствор из 100 мл воды и 75 г глюкозы, и исследование повторяется через 1 и 2 часа.
В норме глюкоза не должна превышать 7,8 ммоль/л, при 7,8–11,1 ммоль/л диагностируется преддиабет, при показателе более 11,1 ммоль/л – сахарный диабет.
Гликированный гемоглобин – показатель, отражающий среднюю концентрацию глюкозы в крови за последние 3 месяца.
Такой анализ следует выполнять каждый триместр, это позволит выявить ранние стадии сахарного диабета или оценить эффект лечения. Анализ проводится утром натощак.
В течение 2–3 дней до исследования не должно быть обильного кровотечения или внутривенных инфузий. В норме отмечается 4,5–6,5%, при преддиабете – 6–6,5%, при диабете – более 6,5%.
При подозрении на диабет исследование мочи позволяет очень быстро выявить отклонения от нормы, указывающие на развитие заболевания. При сахарном диабете нужно сдавать следующие анализы.
- Общий анализ мочи. Сдается натощак. На диабет будет указывать наличие сахара в моче. В норме он отсутствует.
- Суточный анализ мочи. Позволяет установить количественное содержание глюкозы в моче в течение суток. Для правильного сбора утренняя порция сдается не позднее чем через 6 часов после сбора, остальные собираются в чистый контейнер. За сутки до исследования нельзя употреблять в пищу помидоры, свеклу, цитрусовые, морковь, тыкву, гречку.
- Анализ на микроальбумин. Наличие белка указывает на нарушения, связанные с обменными процессами. При инсулинозависимом диабете это диабетическая нефропатия, а при инсулиннезависимом – развитие осложнений со стороны сердечно-сосудистой системы. В норме белок отсутствует или отмечается в незначительных количествах. При патологии концентрация микроальбумина в почках повышается. Для исследования пригодна утренняя моча: первую порцию сливают, вторую собирают в контейнер и сдают в лабораторию.
- Анализ на кетоновые тела. Это маркеры нарушений жирового и углеводного обмена. Кетоновые тела определяются в лабораторных условиях методом Нательсона, путем реакции с нитропруссидом натрия, путем пробы Герхардта или с использованием тест-полосок.
Помимо исследования мочи и крови на глюкозу и белок специалисты выделяют ряд анализов, назначаемых при подозрении на сахарный диабет и позволяют выявить нарушения со стороны внутренних органов. Диагноз можно подтвердить с помощью теста на С-пептид, антитела к бета-клеткам поджелудочной железы, декарбоксилазу глютаминовой кислоты и лептин.
С-пептид – показатель степени поражения поджелудочной железы. С помощью теста можно подобрать индивидуальную дозу инсулина. В норме С-пептид равен 0,5–2,0 мкг/л, резкое снижение говорит об инсулиновой недостаточности. Исследование проводится после 10 часов голода, в день теста нельзя курить и принимать пищу, можно только пить воду.
Тест на антитела к бета-клеткам поджелудочной железы помогает выявить диабет 1 типа. При наличии антител нарушается синтез инсулина.
Декарбоксилаза глютаминовой кислоты повышается при аутоиммунных заболеваниях – тиреоидите, пернициозной анемии, сахарном диабете 1 типа.
Положительный результат выявляют у 60–80% больных диабетом 1 типа и у 1% здоровых людей.
Диагностика позволяет выявить стертые и атипичные формы заболевания, определить группу риска, спрогнозировать формирование инсулиновой зависимости при сахарном диабете 2 типа.
Лептин – гормон сытости, способствующий сжиганию жировых отложений. Низкий уровень лептина отмечается при низкокалорийной диете, анорексии. Повышенный гормон – спутник избыточного питания, ожирения, диабета 2 типа. Анализ проводится утром натощак, после 12 часов голодания. За сутки до исследования нужно исключить алкоголь и жирную пищу, за 3 часа – сигареты и кофе.
Анализы позволяют с высокой достоверностью судить о наличии сахарного диабета, его типе и степени нарушений, связанных с ним. К их сдаче нужно подходить ответственно, соблюдая все рекомендации врача. Иначе вы рискуете получить некорректный результат.
Первый тип диабета обычно возникает внезапно. Резко ухудшается состояние, появляется жажда, обильное выделение мочи, особенно ночью, сухость во рту, резкая слабость. Если болезнь вовремя не распознана, то через месяц присоединяются признаки кетоацидоза:
- боль в животе;
- снижение аппетита;
- тошнота, рвота;
- запах ацетона в дыхании;
- нарушение сознания.
Зачастую первым проявлением является кетоацидотическая кома. Симптоматика бывает при уже практически полном разрушении поджелудочной железы, больному требуется немедленное введение инсулина.
При более медленном нарастании нарушений обмена возникают:
- повышенный аппетит, приступы голода;
- потеря массы тела;
- фурункулы, грибковые поражения, сухость кожи;
- трещины в уголках рта;
- частые респираторные вирусные инфекции.
Заподозрить вероятный сахарный диабет можно при наличии болезни у кровных родственников, после перенесенных ребенком вирусных инфекций, стресса, операций, травм.
Подозрение на диабет у младенца появляется при медленном наборе веса на фоне хорошего аппетита. Новорожденным после еды становится хуже (вялые, капризные), а вода приносит облегчение. На половых органах имеются стойкие опрелости, а пеленки приобретают жесткость, как после накрахмаливания.
Новорожденным после еды становится хуже (вялые, капризные), а вода приносит облегчение
Для развития диабета второго типа достаточно двух факторов риска – диабета у родственников и ожирения. В группу с повышенной опасностью входят и пациенты с панкреатитом, атеросклерозом, перееданием, низкой физической активностью, гипертонией.
Особенностью течения болезни является достаточно длительный скрытый период и медленное прогрессирование симптомов, обычно выявляются после 45-ти лет. Неспецифические признаки:
- кожный зуд, особенно выраженный в ладонях, нижней трети голени, промежности;
- сонливость;
- повышенная жажда, обильное выделение мочи;
- быстрая утомляемость;
- высыпания на коже;
- опрелость кожи в складках;
- грибковые инфекции, чаще всего упорный кандидоз;
- выпадение волос;
- повышенная зябкость ног;
- боли в костях и суставах.
При любом подозрении на сахарный диабет следует срочно обратиться к эндокринологу.
Главный признак явного диабета – концентрация глюкозы крови выше нормы (гипергликемия). Если исследуют кровь из вены, то ее верхняя граница – 5,5 ммоль/л, а из пальца – 6,1 ммоль/л.
Если уровень гликемии выше 9 единиц, то сахар пропускают почки и обнаруживают в моче.
Следует учитывать, что этот анализ используется в процессе лечения для точного подбора дозы медикаментов, но для первичной диагностики диабета его недостаточно.
Допустимые границы уровня сахара в крови натощак и после нагрузки глюкозой
Для больных с подозрением на 1-ый тип необходимо исследование С-пептида и инсулина, они существенно снижены, а при 2-ом типе не меняются.
При втором типе болезни важно провести выявление не только явного диабета, но и распознать скрытое течение.
Для этого при отсутствии симптомов и нормальном уровне глюкозы натощак пациентам из группы риска назначается тест с нагрузкой глюкозы. Он имитирует поступление пищи при помощи приема глюкозного раствора.
В норме через 60 минут уровень сахара не повышается более 7,8 ммоль/л. У диабетиков он превышает 11 единиц. Весь диапазон между этими значениями расценивается как нарушенная толерантность к углеводам, то есть преддиабет.
Если в крови уже обнаружена гипергликемия, то необходимо узнать, насколько ее уровень за длительный период времени превышал норму. Для этого проводится исследование гликированного гемоглобина. Чем выше уровень сахара, тем большая часть гемоглобина неактивна. При помощи анализа можно определить риск развития осложнений диабета, оценить необходимость коррекции лечения.
Обследования при диабете для выявления сопутствующих патологий:
Для выявления болезни у ребенка проводят такие диагностические исследования:
- анализ глюкозы крови натощак и на протяжении дня с составлением гликемического профиля;
- определение процентного соотношения гликированного гемоглобина;
- суточное выделение глюкозы с мочой;
- анализы крови и мочи на кетоновые тела;
- определение С-пептида, проинсулина и инсулина крови;
- кислотно-основное состояние, электролиты.
Если в семье ребенка один из родителей или оба болеют диабетом, то для раннего выявления раз в полгода показано исследование антител к поджелудочной железе, глутаматдекарбоксилазе и УЗИ органов брюшной полости. Такое обследование помогает отличить у ребенка диабет 1-го и 2-го типа, своевременно назначить уколы инсулина.
Установлено, что антитела появляются за 1-6 лет до первых симптомов, их нарастание в крови отражает степень разрушения островковой части.
Рекомендуемые продукты при сахарном диабете
Если у пациента имеется отягощенная наследственность по диабету, то даже при отсутствии симптомов и в случае нормальных анализов крови необходима диета. Следует максимально придерживаться самой главной рекомендации – снизить количество простых углеводов в питании (сахара и белой муки).
При обнаружении скрытого диабета диета является основой лечения. Пациентам рекомендуется:
- исключить жирное мясо, сладкие фрукты, виноград, финики, белый рис, манку;
- избавиться от пищевого «мусора»: сладких газированных напитков, снеков, чипсов, фастфуда, консервов, колбас, полуфабрикатов, кондитерских изделий;
- ограничить картофель, отварную свеклу и морковь;
- включить в ежедневное меню салаты из свежих овощей, цельнозерновые каши, хлеб с отрубями, нежирное мясо и рыбу, морепродукты;
- полезен творог и кисломолочные напитки без сахара или добавок фруктов.
Читайте подробнее в нашей статье о подозрении на диабет.
Под общим диагнозом диабета протекают два разных заболевания. Их объединяет конечный результат нарушений углеводного обмена – высокий сахар в крови, а первые симптомы и течение болезни отличаются.
Преобладающими группами пациентов являются дети в 5-8 летнем возрасте, подростки и молодые люди, хотя диабет может развиться в любом возрасте.
Обычно возникает внезапно: резко ухудшается состояние, появляется жажда, обильное выделение мочи, особенно ночью, сухость во рту, резкая слабость.
Если болезнь вовремя не распознана, то к ним на протяжении месяца присоединяются признаки кетоацидоза:
- боль в животе;
- снижение аппетита;
- тошнота, рвота;
- запах ацетона в дыхании;
- нарушение сознания.
Зачастую первым проявлением является кетоацидотическая кома. Такое течение патологии связано с тем, что симптоматика бывает при уже практически полном разрушении поджелудочной железы, а больному требуется немедленное введение инсулина.
При более медленном нарастании нарушений обмена возникают:
- повышенный аппетит, приступы голода;
- потеря массы тела;
- фурункулы, грибковые поражения, сухость кожи;
- трещины в уголках рта;
- частые респираторные вирусные инфекции.
Заподозрить вероятный сахарный диабет можно при наличии болезни у кровных родственников, после перенесенных ребенком вирусных инфекций, стресса, операций, травм, осложнившихся типичными жалобами.
Вторичный диабет может возникнуть при избыточном образовании гормонов щитовидной железы, надпочечников, панкреатите. Первый тип болезни является аутоиммунным поражением, поэтому ему нередко сопутствуют такие же по механизму развития патологии – тиреоидит, красная волчанка, периартериит.
Подозрение на диабет у младенца появляется при медленном наборе веса на фоне хорошего аппетита. Новорожденным после еды становится хуже (вялые, капризные), а вода приносит облегчение. На половых органах имеются стойкие опрелости, а пеленки приобретают жесткость, как после накрахмаливания.
Рекомендуем прочитать статью о гипогликемии при сахарном диабете. Из нее вы узнаете о причинах появления гипогликемии, группах риска появления гипогликемии и ее видах, признаках при сахарном диабете 1 и 2 типа, а также о диагностике и лечении гипогликемии при сахарном диабете.
А здесь подробнее о сахарном диабете у детей.
Для его развития достаточно двух факторов риска – диабета у родственников и ожирения. В группу с повышенной опасностью входят и пациенты с панкреатитом, атеросклерозом, перееданием, низкой физической активностью, гипертонией.
Особенностью течения болезни является достаточно длительный скрытый период и медленное прогрессирование симптомов. Обычно диабет начинается после 45-ти лет с таких неспецифических признаков:
- кожный зуд, особенно выраженный в ладонях, нижней трети голени, промежности;
- сонливость;
- повышенная жажда, обильное выделение мочи;
- быстрая утомляемость;
- высыпания на коже;
- опрелость кожи в складках;
- грибковые инфекции, чаще всего упорный кандидоз;
- выпадение волос;
- повышенная зябкость ног;
- боли в костях и суставах.
При любом подозрении на сахарный диабет следует срочно обратиться к эндокринологу. Только врач может определить нужный план обследования.
Главный признак явного диабета – концентрация глюкозы крови выше нормы (гипергликемия). Если исследуют кровь из вены, то ее верхняя граница – 5,5 ммоль/л, а из пальца – 6,1 ммоль/л.
Если уровень гликемии выше 9-ти единиц, то сахар пропускают почки и обнаруживают в моче.
Следует учитывать, что этот анализ используется в процессе лечения для точного подбора дозы медикаментов, но для первичной диагностики диабета его недостаточно.
Для больных с подозрением на 1-ый тип необходимо исследование С-пептида и инсулина, показатели будут существенно снижены, а при 2-ом типе не меняются.
При втором типе болезни важно провести выявление не только явного диабета, но и распознать скрытое течение. Для этого при отсутствии симптомов и нормальном уровне глюкозы натощак пациентам из группы риска назначается тест с нагрузкой глюкозой – глюкозотолерантный. Он имитирует поступление пищи при помощи приема глюкозного раствора.
В норме через 60 минут уровень сахара не повышается более 7,8 ммоль/л. У диабетиков он превышает 11 единиц. Весь диапазон между этими значениями расценивается как нарушенная толерантность к углеводам, то есть преддиабет.
Если в крови уже обнаружена гипергликемия, то необходимо узнать, насколько ее уровень за длительный период времени превышал норму. Для этого проводится исследование гликированного гемоглобина. Этот белок эритроцитов крови соединяется с циркулирующей глюкозой и утрачивает свою способность переносить кислород к тканям.
Чем выше уровень сахара, тем большая часть гемоглобина неактивна. При помощи анализа можно определить риск развития осложнений диабета, оценить необходимость коррекции лечения.
Для выявления факта наличия диабета достаточно анализов крови, но при необходимости исключения болезней эндокринной системы, панкреатита назначают:
- УЗИ поджелудочной железы, надпочечников, щитовидки;
- КТ или МРТ гипофизарно-гипоталамической области;
- анализы крови на гормоны гипофиза, кортизол, тироксин, катехоламины;
- кровь на антитела к тканям щитовидной железы, ревматоидный фактор, С-реактивный белок.
Для выявления болезни эндокринолог рекомендует такие диагностические исследования:
- анализ глюкозы крови натощак и на протяжении дня с составлением гликемического профиля;
- определение процентного соотношения гликированного гемоглобина;
- суточное выделение глюкозы с мочой;
- анализы крови и мочи на кетоновые тела;
- определение С-пептида, проинсулина и инсулина крови;
- кислотно-основное состояние, электролиты.
Если в семье ребенка один из родителей или оба болеют диабетом, то для раннего выявления раз в полгода показано исследование антител к поджелудочной железе, глутаматдекарбоксилазе и УЗИ органов брюшной полости.
Такое обследование помогает отличить у ребенка диабет 1-го и 2-го типа, а также своевременно назначить уколы инсулина.
Установлено, что антитела появляются за 1-6 лет до первых симптомов, их нарастание в крови отражает степень разрушения островковой части.
Если у пациента имеется отягощенная наследственность по диабету, то даже при отсутствии симптомов и в случае нормальных анализов крови необходима диета. Следует максимально придерживаться самой главной рекомендации – снизить количество простых углеводов в питании.
Для этого надо отказаться от сахара и белой муки. Эти переработанные продукты, лишенные витаминов и микроэлементов, не несут пользы подавляющему большинству людей, а при склонности к диабету они опасны. Особенно важно внести подобные изменения при избыточном весе пациентам после 45-ти лет.
Что можно и нельзя есть при диабете
При обнаружении скрытого диабета диета является основой лечения. Она предотвращает переход его в явную болезнь или помогает максимально отсрочить этот момент. Пациентам рекомендуется:
- исключить из питания жирные мясные продукты, сладкие фрукты, виноград, финики, белый рис, манку;
- избавиться от пищевого «мусора»: сладких газированных напитков, снеков, чипсов, фастфуда, консервов, колбас, полуфабрикатов, кондитерских изделий;
- ограничить картофель, отварную свеклу и морковь;
- включить в ежедневное меню салаты из свежих овощей, цельнозерновые каши, хлеб с отрубями, нежирное мясо и рыбу, морепродукты. Полезен творог и кисломолочные напитки без сахара или добавок фруктов.
Рекомендуем прочитать статью о профилактике осложнений диабета. Из нее вы узнаете об основной профилактике осложнений диабета 1 и 2 типа,
мерах предосторожности у детей, вторичной профилактике сахарного диабета, что делать при беременности и как избежать острых, поздних осложнений.
А здесь подробнее о глюкозотолерантном тесте.
Подозрение на сахарный диабет появляется при появлении жажды, учащенного и обильного выделения мочи, повышенного аппетита, резких изменений веса тела. Пациентам при наличии подобных изменений нужно срочно обратиться к эндокринологу. Он учитывает жалобы пациента, данные осмотра, а также выясняет наследственную предрасположенность.
По результатам первичного врачебного обследования назначаются анализы крови, мочи, УЗИ. У детей важно провести и иммунологическую диагностику. Всем пациентам, даже с неподтвержденным диабетом, но входящим в группу риска, рекомендуется отказ от сахара и белой муки.
источник