Подагра может возникать на фоне других патологических процессов, прогрессирующих в организме, или же быть самостоятельной проблемой. Поэтому специалисты назначают различные анализы при подагре. Это очень помогает в постановке диагноза и определении факторов, провоцирующих болезнь. Без тщательного осмотра пациента назначить терапию не представляется возможным.
Итак, диагностика подагры (анализы) включает:
- забор и дальнейшее изучение крови в биохимических условиях;
- общее исследование крови пациента;
- исследование показателей мочи пациента;
- забор и последующее изучение характеристик синовиальной жидкости больного;
- рентгенографию;
- биопсию.
Благодаря сдаче материала на биохимическое исследование, в крови пациента лаборанты точно устанавливают показатель фибрина (высокомолекулярного, неглобулярного белка), проверяют качество белкового обмена, выявляют ациальные производные нейроминовой кислоты и наличие белка острой фазы.
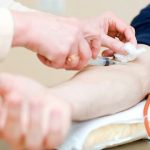
Для анализа при диагностике подагры используют внутривенную кровь
В норме у представителей мужского пола показатель не должен выходить за границу значения в 460, а у женщин верхняя граница составляет всего 330 мкМ/л. К сожалению, только лишь лабораторного исследования крови недостаточно для окончательного подтверждения диагноза, поэтому врачи назначают дополнительные исследования.
Если правильно сдать анализ мочи на подагру, можно определить точный фактор, спровоцировавший начало болезни
Все внимание направлено на показатели уровня кислотности и концентрации мочевой кислоты. Если подозрения врачей подтвердились, то следующим назначают анализ на определение суточного объема мочи
Читатели часто изучают вместе с этим материалом:
- Самые эффективные мази при подагре
- Действенные рецепты с содой для лечений подагры
Клиническая картина — это объединение всех симптомов недуга и изменения в состоянии больного с течением времени. Для опытного специалиста, который постоянно ведет наблюдение за пациентом, точная диагностика подагры возможна даже без результатов клинических исследований.
Оценивая изменения состояния больного, врач руководствуется стадией развития подагры. Благодаря регулярным медицинским обследованиям можно выделить три основных этапа развития патологии:
- гиперурикемия;
- накопление уратов в организме;
- отложение уратов в тканях;
- острое подагрическое воспаление.
На начальной стадии заболевания пациент в течение длительного времени может не испытывать никакого дискомфорта. Но именно она с течением времени провоцирует развитие второй стадии. В редких случаях подагра может проявлять себя и без изменений в уровне мочевой кислоты.
Вторая стадия недуга может проявиться первыми симптомами, которые вынудят человека обратиться к врачу. Для этой стадии характерно попадание в мягкие ткани уратов — небольших кристаллов натриевых и калиевых солей мочевой кислоты.
Накопление большого количества уратов приводит к третьей стадии патологии. Они сильно травмируют мягкие ткани, доставляя много неприятных моментов. Кроме того, организм начинает болезненно реагировать на наличие чужеродных веществ.
распухает не нога, а обычно большой палец ноги, так как там скапливается мочевая кислота.. . пусть сходит к врачу и придерживается диеты (поменьше белков употребляет и никакого алкоголя)
Подагру можно легко спутать с артритом. Нужно просто сдать анализ крови на мочевую кислоту. При подагре она повышена. Лечение подагры это диета, сведение к минимуму продуктов, содержащих белки, а при артрите это и уколы и таблетки и прогревания. Мне при артрите например вольтарен и найз не помог, они только снижают болевой синдром, но не лечат. Если у вас артрит, то уколы алфлутоп, таблетки террафлекс поставят на ноги! Дорого, но проверено
Распухнуть нога от подагры не может, она может проста стать толще. Подагра эта медленная болезненная болячка. А распухнуть она может от «облитерирующий атеросклероз сосудов нижних конечностей»,диабет, почечная недостаточность, и куча всякого дерь.. а.
Нужно к врачу, чтобы не остаться без ноги!
А Вам следовало бы поточнее формулировать вопрос. Написать возраст, нагрузку на ноги, вид работы, образ жизни, образ питания. Наличия сопутствующих заболеваний (почки, печень) . Насколько большая «косточка» на ноге. В общем, без сопутствующего точного описания, на ответах на майл. ру Вашего отца могут оставить без ноги в прямом смысле слова. Но при адакватнов вопросе, многие отвечающие могут посоветовать к каой группе врачей надо пойти и чего от них добиваться, каких анализов, исследований и прочего
Советую обратить внимание на качество питьевой воды. Если нет иных противопоказаний, пусть неделю попьет побольше воды, близкой к дисцилированной и не боиться лишний раз сбегать в туалет. Стоит посидеть и на растительной диете
И резко сократить общее количество пищи. Не курить и не принимать алкоголь. (но немного сухого красного вина, может быть и можно для вывода гадостей из организма, но немного)
Стоит посидеть и на растительной диете. И резко сократить общее количество пищи. Не курить и не принимать алкоголь. (но немного сухого красного вина, может быть и можно для вывода гадостей из организма, но немного)
Еще можно 3-4 дня попить активированный уголь для вывода шлаков
Но вообще К ВРАЧУ и еще раз К ВРАЧУ
Как правило, диагноз подагры устанавливается, если у больного есть в наличии хотя бы два из следующих признаков («римская» классификация признаков подагры, принятая в 1961 году и использующаяся до сих пор) :
• Острый артрит • Тофусы – отложения кристаллов мочевой кислоты в тканях, подкожной клетчатке, суставах • Уровень мочевой кислоты в крови составляет более 416,4 мкмоль/л у мужчин и более 356,9 мкмоль/л у женщин • В синовиальной (внутрисуставной) жидкости или тканях организма присутствуют кристаллы мочевой кислоты
Американской Ассоциацией ревматологов в 1979 году были предложены 12 диагностических критериев подагры:
• Более 1 атаки приступа острого артрита • Воспалительный процесс в плюснефаланговом суставе большого пальца стопы достигает максимума в первые сутки заболевания • Одностороннее поражение первого плюснефалангового сустава • Покраснение над пораженным суставом • Припухание и боль в области пораженного сустава (плюснефаланговый сустав большого пальца стопы) • Ассиметричность изменений суставов на рентгенограмме • Субкортикоральные кисты без эрозий на рентгенограмме • Отрицательный анализ на микрофлору при посеве внутрисуставной (синовиальной) жидкости • Моноартрит (артрит одного сустава) • Одностороннее поражение суставов свода стопы • Наличие тофусов – узелковых образований с кристаллами мочевой кислоты в суставах, подкожной клетчатке или тканях или подозрение на тофусы • Гиперурикемия – повышенное содержание мочевой кислоты в крови
Наличие 6 из 12 признаков заболевания позволяет уверенно выставить диагноз подагры.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Лечение и признаки подагры тесно взаимосвязаны между собой. Именно на основании симптомов недуга разрабатывается индивидуальная схема лечения для каждого пациента. Терапевтические меры направлены на улучшение состояния больного и устранение факторов, провоцирующих ее появление.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основная причина недуга — это в первую очередь значительное повышение показателей мочевой кислоты в плазме крови. В результате этого явления кристаллы уратов аккумулируются в суставах. Это провоцирует частичное разрушение хрящевой ткани и повреждение суставов. Прогрессирование заболевания обуславливает его полное разрушение.
- Почки не способны вывести огромное количество мочевой кислоты. Из – за этого она аккумулируется в организме человека.
- Нарушение нормального функционирования мочевыделительной системы. Почки не могут вывести даже обычный уровень мочевой кислоты.
Спровоцировать развитие подагры может огромное количество факторов:
- Нерациональное питание. В состав многих продуктов входят пуриновые соединения. Приводят к обострению мясо, жирная рыба, икра, кофе, какао, шоколад и прочая подобная пища.
- Злоупотребление спиртными напитками. Это ведет к ухудшению выведения мочевой кислоты почками.
- Накапливание кристаллов наблюдается во время противоопухолевой терапии и у людей с аутоиммунными заболеваниями.
- При почечной недостаточности, шоковых состояниях и гликогенозе нарушается выделительная функция почек.
- Недуг очень часто сопровождает ожирение и гипертоническую болезнь.
Подагра характеризуется острым или хроническим течением. Признаки заболевания появляются только во время обострения. Провоцирует его нарушение диеты и употребление алкоголя. При прогрессировании подагры суставов через несколько лет недуг переходит в хроническую форму. Отсутствие своевременного лечения грозит развитием серьезных осложнений. Это изменение нормальной конфигурации суставов, нарушение работы почек.
Подагра проявляется внезапно. Первые признаки весьма краткосрочны и больше всего тревожат ночью.
Какие суставы поражаются при подагре? В основном это плюсно – фаланговое сочленение большого пальца одной или обеих нижних конечностей одновременно. Гораздо реже в патологический процесс вовлекаются фаланги рук, локтевые, коленные, лучезапястные и пяточные суставы.
Основное проявление обострения — сильная, резкая, нестерпимая боль в области поражения. Присутствуют все признаки воспалительного процесса — ткани вокруг сустава отекают, кожа над ними становится гиперемированной, повышается местная температура.
Присутствуют и продромальные признаки:
- беспричинное возбуждение или депрессия;
- тошнота;
- учащенное сердцебиение;
- затрудненное дыхание;
- нарушение стула.
Возможно повышение температуры тела до субфебрильных цифр. Длительность приступа составляет от 3 – 5 дней до нескольких недель. После его окончания все признаки бесследно пропадают.
Если лечение подагры не проводится, через некоторые время может возникнуть рецидив. С каждым разом интервалы между обострениями недуга будут все короче, а длительность приступа постепенно увеличиваться.
Прогрессирование заболевания приводит к возникновению постоянных болей и чувства дискомфорта во время движений. Симптомы подагры у мужчин характеризуются большей интенсивностью, чем у женщин.
Поражение углубляется внутрь сустава и приводит к разрушению хряща. В тяжелых случаях соли откладываются даже в тканях и эпидермисе. Они являются собой белесые узелки — тофусы, локализующиеся в области суставов или ушных раковин.
Симптомы подагры у женщин отличаются более слабыми проявлениями недуга. Приступы возникают реже, тофусы практически не появляются. Основные клинические признаки — отек суставов, боль и нарушение функциональности. У женщин чаще всего поражается колено.
Сильные, практически невыносимые боли приводят к резкому ухудшению самочувствия пациента. Это состояние требует немедленного медикаментозного вмешательства.
Чем лечить приступ подагры? Быстро и эффективно снять болевые ощущения помогут глюкокортикостероиды. Эти лекарственные средства обладают мощными противовоспалительными, анестезирующими и противоотечными свойствами. В зависимости от состояния пациента их назначают в форме таблеток или инъекций. В тяжелых случаях может понадобиться внутрисуставное введение глюкокортикостероидов.
Для местного лечения подагры используют противовоспалительные мази на основе Диклофенака или Ибупофена. Их втирают в область пораженного подагрой сустава 3 – 4 раза в день. Возможно применение компрессов на основе Димексида. Этот лекарственный препарат выполняет роль проводника, поскольку обладает уникальными свойствами проникать вглубь тканей. С его помощью можно значительно усилить терапевтическое действие неспецифических противовоспалительных препаратов.
Во время приступа больной должен соблюдать строгий постельный режим и обеспечить полный покой пораженному суставу. Конечность следует немного приподнять.
Важную роль играют диета и достаточный питьевой режим. Разрешено есть:
- щелочные минеральные воды;
- лимонный сок;
- отвар овса.
Если приступ подагры произошел впервые, следует обязательно обратиться за медицинской помощью. После улучшения состояния нельзя пускать все на самотек, нужно обязательно обратиться к врачу для тщательного обследования и назначения индивидуальной схемы лечения. При этом учитываются жалобы пациента, клинические признаки, степень поражения хрящевой ткани, результаты лабораторных анализов.
Основное проявление недуга — сильная, резкая, нестерпимая боль. Поэтому в первую очередь назначают препараты для ее купирования.
С этой целью используют следующие группы лекарственных средств:
- НПВС. Эффективно снимают отек, воспаление, оказывают болеутоляющее действие. Назначаются в форме таблеток или инъекций, это зависит от состояния пациента. Дополнительно используют мази или гель с целью разностороннего воздействия на очаг воспаления. В основном рекомендуют препараты, в состав которых входят Ибупрофен или Диклофенак.
- Глюкокортикостероиды. Обладают мощным противовоспалительным действием. Быстро купируют боль и воспаление. Основной их недостаток — могут приводить к развитию осложнений, поэтому длительное применение этой группы лекарственных средств крайне нежелательно. Один из побочных эффектов — угнетение коры надпочечников, в результате чего нарушается естественный гормональный баланс в организме. В основном используют Кортизон, Преднизолон, Гидрокортизон и другие средства.
- Лечить подагру следует с применением Колхицина. Обладает противовоспалительными свойствами и не дает возможности солям мочевой кислоты кристаллизоваться в тканях. Этот препарат следует применять сразу после возникновения приступа. Однако он обладает большим количеством побочных эффектов, может вызывать тошноту, рвоту и расстройство стула.
В комплексное лечение подагры обязательно должны включать препараты, обладающие свойствами выводить мочевую кислоту из организма. С их помощью можно убрать главную причину возникновения заболевания.
С этой целью используют следующие препараты:
- Аллопуринол. Эффективно понижает уровень мочевой кислоты и ее солей в организме человека — крови, плазме, лимфе, моче. Обладает способностью растворять существующие накопления кристаллов в тканях и костях. Применяется с осторожностью, поскольку имеет ряд серьезных противопоказаний. В частности, Аллопуринол нельзя пить пациентам, страдающим тяжелой почечной недостаточностью.
- Фебуксостат. С его помощью борьба с мочевой кислотой становится более реальной. При регулярном применении лекарственного средства возможно полное растворение кристаллов уратов всего лишь за несколько месяцев. Этот препарат зарубежного производства и не имеет отечественных аналогов. Его можно использовать практически для всех категорий больных, поскольку противопоказания к применению отсутствуют. Единственный недостаток Фебуксостата — довольно высокая стоимость.
- Пробенецид. В отличие от других лекарственных средств, этот препарат не подавляет образование мочевой кислоты, а способствует ее активному растворению и выведению из организма человека. Это возможно благодаря тому, что он не допускает повторного ее всасывания в почечных канальцах. Пробенецид не рекомендуется к применению в острый период заболевания, поскольку это может спровоцировать усиленное растворение кристаллов. В результате этого значительно повысится уровень мочевой кислоты в плазме крови и состояние больного резко ухудшится.
- Пеглотиказа. С ее помощью можно эффективно лечить подагру вне периода обострения. Энзимы быстро растворяют отложения солей мочевой кислоты. Используются в качестве резервного препарата при неэффективности других лекарств. Пеглотиказу вводят внутривенно в условиях стационара. Это обусловлено вероятностью развития анафилактического шока. Периодичность применения — дважды в месяц для стабилизации самочувствия пациента. Стоимость препарата очень высокая, однако он оказывает выраженный положительный результат даже при тяжелой форме недуга.
В комплексном лечении подагры издавна используют народные методы. Большой популярностью и высокой эффективностью обладают разнообразные отвары и настойки на основе лекарственных трав.
Существует огромное количество рецептов, из них самые доступные:
- Отвар ромашки. Для его приготовления необходимо 100 г сухой травы залить 10 л воды и довести до кипения. После остывания добавить 200 г соли и использовать в качестве ванночек для больных суставов.
- Отвар ромашки и черной бузины. Травы смешать в равных пропорциях, залить кипятком и поставить на слабый огонь, но не допустить закипания. В готовом растворе смочить кусочек ткани или марлевый отрез и приложить на пораженный сустав. Средство оказывает противовоспалительное и обезболивающее действие.
- Череда. Пропорции для приготовления напитка каждый человек может подбирать индивидуально, в зависимости от вкусовых предпочтений. Отвар из этой лекарственной травы следует пить как чай, несколько раз в день в горячем виде. Удобнее всего использовать аптечный вариант череды. Можно собрать ее и самостоятельно. При этом надо тщательно проследить за тем, чтобы череда ни в коем случае не была перезрелой. Оптимальный период — бутонизация растения. Собранные побеги разделить на пучки и высушить в сухом и темном месте.
- Сирень. Нарвать цветки растения и заполнить ими стеклянную емкость до верха. Залить 200 мл води и настоять в течение 1 недели в темном месте. Бутылку следует периодически хорошо встряхивать. По происшествии этого времени настойка готова к употреблению. Пить ее нужно по 50 капель трижды в день за 20 – 30 минут до приема пищи.
- Сбор трав. Смешать листья молодой березы, хвоща полевого и коры ивы по 20 частей каждого растения. Добавить по 10 частей двудомной крапивы и цветов черной бузины, а также по 5 частей коры крушины, цветов синего василька, календулы, пиона и плодов можжевельника. 1 ст. л. полученной смеси залить 300 мл кипятка и хорошо укутать. Средство должно настояться на протяжение 30 – 40 минут. Готовый отвар выпить за один раз и повторять процедуру каждые 2 – 3 часа до облегчения состояния больного.
Подагра коленного сустава хорошо поддается терапии в комплексе с методами нетрадиционной медицины. Это весьма простые и доступные каждому человеку способы.
Самый легкий вариант — лечение йодом с добавлением аспирина. Одну таблетку тщательно измельчить и растворить в 10 мл антисептика. Смесь нанести на кожу пораженных суставов, хорошо утеплить и оставить на ночь. За это время лекарство окажет максимальное воздействие на пораженные суставы. Длительность применения — до улучшения самочувствия пациента.
Йод можно добавлять в ванночки в количестве 9 капель на 3 л теплой воды. Усилить действие антисептика поможет сода (3 ч. л.). Регулярное проведение банных процедур для больных суставов содействует уменьшению солевых отложений.
Хорошие результаты показывает уникальный овощ — чеснок, известный целебными свойствами. Благодаря этому его с успехом применяют в лечении разнообразных заболеваний. В терапии подагры чеснок следует хорошо измельчить и кашицу в количестве 0,5 кг залить 1 л спирта. Средство выдержать на протяжении 10 дней, при этом емкость должна находиться на солнечном месте. Готовое лекарство процедить и принимать натощак по 20 – 40 капель ежедневно. Смесь можно разбавлять соком или молоком.
Постепенно избавляться от боли поможет чесночная настойка, для приготовления которой следует измельчить 3 головки овоща и залить 500 мл столового уксуса. Время выдержки — 2 недели, после чего средство можно смело использовать в качестве компрессов на проблемные места.
Компоненты, которое есть в распоряжении каждой хозяйки — сода, сухая горчица и мед. Все составляющие смешать в равных количествах и нанести на предварительно распаренный сустав. Сверху выложить полиэтиленовый пакет и хорошо укутать. При накладывании компресса необходимо придерживаться основных правил. Каждый последующий слой должен перекрывать предыдущий на 1 – 2 см. Это обеспечит создание необходимых условий для максимального воздействия целебных компонентов лекарства. Длительность лечения составляется не менее 10 –14 дней. При необходимости курс можно повторить.
Огромным количеством целебных свойств обладает и имбирь. Эта восточная пряность обеспечивает активизацию обменных процессов и способствует выведению солей мочевой кислоты из организма человека. Врачевание имбирем очень приятный процесс, его следует заваривать и употреблять вместо чая.
Лечение подагры включает строгое соблюдение диеты №6, которая поможет нормализовать уровень мочевой кислоты в организме человека. Для этого нужно ограничить употребление продуктов, содержащих большое количество пуриновых соединений. В первую очередь это мясо и субпродукты, рыба жирных сортов, а также приготовленные на их основе бульоны. Категорически запрещены алкогольные и сладкие газированные напитки. Во время приступа надо отказаться от крепкого чая и кофе.
Опасность представляют и некоторые овощи — шпинат, бобовые, щавель, грибы, цветная капуста и помидоры. Их нужно ограничить в связи с высоким содержанием пуриновых оснований. Данное правило распространяется и на обезжиренные молочные продукты (молоко, кефир, творог, йогурт и др.).
Желательно организовывать разгрузочные дни. При этом полное голодание категорически запрещено. Оптимальная частота таких дней — 1 – 2 раза в неделю.
Бороться с подагрой поможет правильно разработанное меню. В нем обязательно должны присутствовать овощные блюда — отварные, тушеные, а также вегетарианские супы. Разрешены разнообразные каши, в т. ч. макароны твердых сортов. В небольшом количестве должно быть и диетическое мясо (кролик, индейка). Обязательно следует соблюдать достаточный питьевой режим. В сутки необходимо пить не менее 2 – 2,5 л жидкости. Это могут быть компоты, морсы, травяные чаи, домашний лимонад. Хороший вариант — арбуз, вкусная и полезная ягода. В качестве десерта можно есть мед.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Остановить прогрессирование заболевания и не допустить возникновения обострений помогут профилактические меры. Необходимо придерживаться следующих рекомендаций:
- Образ жизни и физическая активность. Больной должен нормализовать вес и убрать таким образом один из провоцирующих факторов заболевания. Нужно больше двигаться, делать утреннюю зарядку, пробежку. В крайнем случае совершать длительные прогулки на свежем воздухе. Отказаться от эксплуатации лифта в пользу лестницы при подъеме на несколько этажей.
- Вылечить заболевание поможет диета. Если у вас есть предрасполагающие факторы, соблюдение правил питания должно стать основой жизни. Так можно значительно улучшить состояние больного и не допустить возникновения осложнений.
- Медицинское наблюдение. Следует регулярно проходить осмотр у ревматолога, уролога и нефролога. Сдавать лабораторные анализы с целью постоянного контроля за уровнем мочевой кислоты, 1 – 2 раза в год делать УЗИ почек. Это позволит своевременно установить повышение количества уратов в крови и не допустить развития осложнений.
- Санаторно-курортное лечение в специализированных санаториях. В период ремиссии следует регулярно проходить оздоровление на бальнеологических курортах. С помощью физиотерапевтических методов можно достичь стойкой ремиссии. Санаторно – курортное лечение включает применение минеральных вод, целебных грязей, разнообразных ванн.
Подагра — серьезное заболевание, требующее комплексного подхода.
Ни в коем случае нельзя игнорировать признаки недуга. Это грозит развитием серьезных осложнений.
При возникновении первых симптомов заболевания следует немедленно обратиться за медицинской помощью. Правильно подобранная схема лечения позволит не только избавиться от неприятных симптомов подагры, но и надолго забыть о том, что это такое.
Екатерина Юрьевна Ермакова
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Современная медицина предлагает столько врачебных специальностей, что пациент иногда не знает, к кому лучше обратиться. И, если раньше любая проблема начинала решаться с посещения терапевта, то сейчас все обстоит по-другому.
Существует огромное количество частных клиник и центров, в которых можно напрямую обращаться к любому врачу. Однако при этом желательно попасть по правильному адресу. И особенно важно это в отношении такого коварного заболевания, как подагра. Какой врач лечит подагру?
Подагра относится к обменным заболеваниям. В основе ее развития лежит нарушение метаболизма мочевой кислоты. Она образуется в повышенном количестве в крови или же плохо выводится почками. В зависимости от основного патогенетического механизма различают следующие формы подагры:
- Метаболическая. При этом нарушается обмен пуринов, что проявляется избытком мочевой кислоты.
- Почечная.
- Смешанная. Это наиболее частый вариант в практике врача.
При подагре в первую очередь страдают суставы, в которых развивается острое воспаление – артрит. Затем присоединяется поражение почек с развитием мочекаменной болезни и – в тяжелых случаях – хронической почечной недостаточности. Кроме того, для заболевания характерно отложение в тканях тела кристаллов мочевой кислоты – подагрических тофусов.
К какому врачу обращаться при подозрении на подагру?
Поскольку подагра относится к ревматическим заболеваниям, основной специалист, который знает все об этой патологии, – ревматолог.
Ревматология – отрасль медицины, изучающая заболевания суставов, причем воспалительного происхождения. А именно они и страдают при подагре.
Однако в маленьких городах не всегда можно встретить узкого специалиста и в этой ситуации нужно отправляться на консультацию терапевта. Так как подагра относится к распространенным заболеваниям и имеет характерную клиническую картину, терапевт или врач общей практики вполне способен провести комплексную диагностику подагры и назначить основное лечение.
К ревматологу обычно попадают после консультации семейного врача или терапевта, по их направлению. Принимать узкие специалисты могут в поликлинике или же в городских ревматологических диспансерах, если речь идет об областных центрах.
Если пациент обращается в коммерческий медицинский центр, попасть к ревматологу он может без всяких направлений.
При первичном посещении этот врач проводит осмотр и устанавливает предварительный диагноз. Он направляет заболевшего человека на комплексное обследование. Оно включает в себя следующие анализы:
- Общие анализ крови и мочи.
- Ревматологические пробы с выявлением маркеров острого воспаления.
- Определение уровня мочевой кислоты для подтверждения диагноза.
- Исследования уровня мочевины и креатинина для оценки функции почек.
Кроме того, врач может направить пациента на рентгенографию пораженных суставов, что имеет практическое значение для определения стадии заболевания.
После того как окончательный диагноз установлен, ревматолог назначает соответствующее лечение. Это могут быть нестероидные противовоспалительные препараты при артрите, и аллопуринол вне обострения для снятия мочевой кислоты. Также врач знакомит пациента с особенностями диеты при этом заболевании.
В дальнейшем человек, больной подагрой, находится на диспансерном учете узкого специалиста, и должен посещать его согласно установленному графику.
Терапевтов еще называют врачами общей практики. Они знакомы с огромным количеством наиболее распространенных заболеваний. К таким относится и подагра.
К тому же это наиболее доступный для пациентов врач в государственных поликлиниках. Поэтому неудивительно, что именно к терапевту впервые обращаются пациенты с подагрой, особенно когда они не знают, что за болезнь поразила их организм.
Как правило, после развернутого обследования терапевт все равно направляет заболевшего человека к ревматологу. Однако, если такой специалист отсутствует или пациент не может самостоятельно посещать поликлинику, лечащий врач продолжает терапию подагры самостоятельно.
Как заподозрить это заболевание? Оно имеет характерные симптомы.
Подагра в большинстве случаев начинается так ярко, что заподозрить ее может даже человек, далекий от медицины. В первую очередь следует знать, что эта обменная патология – удел мужчин. Женщины подагрическим артритом болеют крайне редко.
Наиболее характерный симптом подагры – это боль суставов большого пальца ноги. При этом у пациента наблюдается острый артрит с типичными признаками воспаления:
- Резкой и очень сильной болью.
- Покраснением, а чаще и посинением большого пальца.
- Местным повышением температуры.
- Отеком и деформацией в этой области.
Боль при подагрическом артрите настолько интенсивная, что пациент иногда не находит себе места – в прямом смысле. Как правило, накануне имеет место злоупотребление определенной пищей – субпродуктами, шашлыком из жирной свинины, алкоголем.
Вначале снять приступ подагры можно нестероидными противовоспалительными средствами – диклофенаком, нимесулидом. Но в дальнейшем одних лишь этих препаратов оказывается недостаточно. Количество приступов со временем увеличивается, и они учащаются. Вскоре к поражению суставов большого пальца присоединяется гонартрит – воспалительный процесс в коленных сочленениях.
При отсутствии лечения и несоблюдении диеты, подагра поражает почки, что приводит к их недостаточности и в особо тяжелых случаях может закончиться летальным исходом.
Ревматоидный артрит (РА) — тяжелое хроническое заболевание суставов, который может проявляться самыми разными симптомами. Из-за этого даже опытные врачи долго не могут поставить правильный диагноз. Подчас между первыми проявлениями этой болезни и постановкой точного диагноза проходит от нескольких месяцев до одного года.
Почему так происходит? На какие признаки этого недуга врачи смотрят в первую очередь? Какие анализы нужно сдавать при ревматоидном артрите? На все эти вопросы вы найдете ответы в нашей статье.
Симптомы, которые подтверждают развитие РА
Признаки болезни на рентгеновском исследовании
Лабораторные анализы
Диагностические критерии болезни
Подведем итоги
Для того, чтобы определить, страдает больной ревматоидным артритом или нет, хороший врач смотрит сразу на несколько показателей: на симптомы и проявления болезни, на результаты лабораторных анализов, рентгеновские данные, исследования синовиальной жидкости пораженных суставов, а также держит в голове специально разработанные диагностические критерии РА.
Давайте рассмотрим каждый из этих пунктов.
К сожалению, не существует симптомов данного заболевания, при появлении которых можно было бы точно поставить этот диагноз.
Но, тем не менее, некоторые из симптомов этой болезни достаточно специфичны, чтобы врач мог заподозрить ревматоидный артрит и назначить лабораторные тесты, чтобы подтвердить или опровергнуть наличие этого заболевания.
- болезнь обычно начинается с мелких суставов ног и (чаще) рук;
- в подавляющем большинстве случаев поражаются симметричные суставы — т.е. на обоих руках или ногах;
- характерна «утренняя скованность» суставов, которая уменьшается со временем — в течение часа или нескольких часов.
Кроме того, появившиеся симптомы болезни могут многое рассказать врачу о том, как будет протекать это заболевание. Так, если уже на начальной стадии болезни поражается много суставов, рано появляются ревматические узелки, а также если в самом начале болезни поражаются крупные суставы, то это может говорить о том, что течение ревматоидного артрита будет тяжелым — а значит, необходимо приступать к его лечению как можно скорее.
Увы, диагностика этой непростой болезни с помощью рентгенологического исследования на ранних стадиях болезни мало что дает. Если болезнь началась относительно недавно, то рентген может показать только появление лишней жидкости в пораженных суставах и наличие отеков мягких тканей возле них: но такую информацию можно получить и невооруженным взглядом при осмотре больного.
И лишь только тогда, когда болезнь уже активно развивается, спустя несколько месяцев после ее начала, в период обострения на рентгене можно увидеть специфические для ревматоидного артрита признаки: в пораженных суставах рук появляются характерные эрозии, которые еще называются «узуры».
Кроме того, при активном течении болезненного процесса суставные щели в больных суставах значительно уменьшаются — вплоть до того, что кости, входящие в эти суставы, срастаются между собой, образуя неподвижные соединения — анкилозы.
Естественно, доводить болезнь до такого состояния не рекомендуется, и обратиться к врачу нужно было намного раньше.
В некоторых случаях врачу имеет смысл провести исследование синовиальной жидкости, находящейся в пораженном болезнью суставе. Но и эта информация не дает достаточно оснований для постановки диагноза ревматоидного артрита. Синовиальная жидкость будет мутная, вязкость ее снижена, а количество белка в ее составе увеличено.
Однако эта информация говорит только о наличии воспаления в суставе, которое может быть вызвано самыми разными причинами — от синовита при остеоартрозе суставов до реактивного артрита, вызванного кишечной или урогенитальной инфекцией.
Поэтому и это исследование не даст врачу 100% гарантии в постановке правильного диагноза. Однако следующие исследования обычно дают больше полезной информации.
При подозрении на это заболевание назначается целый ряд лабораторных анализов, которые помогут врачу поставить правильный диагноз.
При ревматоидном артрите данный анализ скорее всего покажет некоторое снижение уровня гемоглобина (т.е. анемию различной степени). Этот показатель, конечно, не может подтвердить наличие данной болезни, но чем выраженнее анемия при подтвержденном диагнозе ревматоидного артрита, тем, к сожалению, тяжелее будет протекать эта болезнь и тем хуже ее прогноз.
Более специфическим показателем болезни считается наличие в крови так называемого ревматоидного фактора (Р-фактора).
Раньше считалось, что если этот маркер в крови человека определяется, то пациенту можно смело ставить диагноз ревматоидного артрита, т.е у него был серопозитивный ревматоидный артрит.
Однако через какое-то время выяснилось, что это далеко не так. Р-фактор определяется даже в крови здоровых людей (примерно у 5-6% в популяции), а кроме того, у каждого второго-третьего пациента с текущим ревматоидным артритом, наоборот, ревматоидный фактор не определяется (серонегативный РА).
Поэтому этот показатель сейчас является при постановке диагноза сугубо вспомогательным.
В норме уровень СОЭ составляет от 5 до 10-12 мм/час. Высокие показатели СОЭ — 20 и выше, и это — опять-таки неспецифический признак, показывающий наличие любого воспаления в организме, начиная от синусита и заканчивая воспалением аппендикса. Но, несмотря на это, высокие показатели СОЭ (до 40 мм/час и выше) при поставленном диагнозе ревматоидного артрита могут говорить об обострении болезни и/или ее тяжелом, неблагоприятном течении.
Еще один неспецифический показатель воспаления — появление в анализе крови так называемого С-реактивного белка и серомукоида (в норме у человека эти маркеры в крови не выявляются). Эти показатели, как и высокое СОЭ, показывают наличие воспалительных процессов в организме, но по ним поставить диагноз РА тоже нельзя.
Данный анализ — самый на сегодняшний день специфичный и достоверный маркер на ревматоидный артрит. С помощью этого метода болезнь удается определить у 70-80% больных.
Еще одним важным плюсом этого иммунологического исследования является тот факт, что он позволяет выявить это заболевание у 70% пациентов, у которые нормальные показатели Р-фактора.
В последние годы этот анализ стал широко применяться и в нашей стране. Если его по каким-то причинам не делают в государственных медицинских учреждениях, то можно пройти этот анализ платно. Стоимость такого исследования в Москве на 2013 год составляет 1000 — 1100 рублей.
Все эти, а также многие другие вопросы больные с данным недугом часто обсуждают на различных форумах, посвященных ревматоидному артриту.
Как вы видите, на настоящий момент существует не так много исследований, которые помогли бы врачу поставить диагноз данной болезни со 100%-ной точностью. Ведь даже наличие других заболеваний суставов — например, остеоартроза, еще не отменяет возможности наличия у пациента и ревматоидного артрита тоже.
Поэтому врачи ввели целый комплекс лабораторных и клинических показателей, по совокупности которых обычно и ставится такой диагноз. Список этих критериев разработан американской коллегией ревматологов, и он включает в себя следующие пункты:
- наличие утренней скованности, или тугоподвижности, суставов;
- воспаление затрагивает минимум три группы суставов с образованием лишней жидкости в суставах и отеком близлежащих тканей;
- воспаление суставов затрагивает пястно-фаланговые, проксимальные межфаланговые и лучезапястные суставы;
- наличие ревматоидных узелков — специфических узлов под кожей вблизи костных выступов, недалеко от пораженных суставов или на разгибательных поверхностях рук и ног;
- симметричное воспаление суставов одной и той же группы;
- наличие в крови ревматоидного фактора, выявленного другими, специфическими способами, при которых ложноположительные результаты выявляются меньше, чем у 5% здоровых людей;
- типичная картина на рентгеновских снимках (эрозии и уменьшение плотности костей вблизи пораженных суставов кисти)
Для постановки диагноза бывает достаточно четырех из перечисленных критериев; важно, что указанные признаки существовали не менее 6 недель.
Ревматоидный артрит — сложное для постановки диагноза заболевание, многие симптомы которого похожи на проявления других болезней. А типичные симптомы этого недуга проявляются подчас только тогда, когда болезнь развивается уже много месяцев и вошла в свою силу. Даже врачу при возможности провести много различных исследований непросто бывает поставить такой диагноз.
Поэтому при появлении у вас каких-либо симптомов со стороны суставов — болей, дискомфорта, тугоподвижности суставов по утрам или изменений в их гибкости — постарайтесь как можно быстрее обратиться к врачу, пройти необходимые обследования, и, если это необходимо, начать лечение ревматоидного артрита. Это лечение может быть как медикаментозное, так и (по согласованию с врачом) с помощью народных рецептов.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
В древней Греции подагру называли «капканом для ног». В современной медицине это заболевание классифицируется как тяжелый артрит. В большей степени этим недугом страдает мужская часть населения. Женщины также не застрахованы от данного заболевания. Подагра в организме человека развивается незаметно. Поэтому прежде чем поставить диагноз, необходима лабораторная диагностика подагры, чтобы определить количество мочевой кислоты в организме.
Подагра развивается по такому сценарию. Когда почки из-за неправильного обмена веществ утрачивают свою способность тщательно выводить из организма мочевую кислоту, соли, которые в ней содержатся, скапливаются на суставах в виде небольших кристаллов (уратов). Это приводит к образованию тофусов, твердых узелков с мочевой кислотой. Процесс образования узелков с уратами проходит болезненно. Область вокруг больного сустава опухает и возникает покраснение кожи. При подагре человек страдает сильными болевыми ощущениями, отвердением кожи и повышением температуры.
Факторы, которые приводят к развитию подагры:
- чрезмерное употребление белковой пищи: мясо, чай, грибы, красное вино, колбаса и т.д (в данных продуктах содержится высокое количество уратов);
- нарушение обмена веществ;
- проблемы функции почек и печени (слабое выведение мочевой кислоты);
- генетический фактор.
к содержанию ↑
Зачастую первый «звоночек» возникновения подагры сопровождается терпимыми болезненными ощущениями в пальце. Боль длится несколько минут и утихает. Не следует игнорировать такие симптомы в пальце, иначе спустя некоторое время все повторится, но уже с усиленной болью. Развивается это заболевание на протяжении нескольких стадий.
- Первоначальная стадия развития этого недуга характеризуется регулярными болями в области пальца на ноге. Как правило, они сопровождаются повышением температуры, покраснением кожи и опуханием сустава. Причем приступы на этой стадии возникают в ночное время и длятся периодически от 2 до 8 дней. Заболевание остается даже после того, как боли прекращаются.
- Следующая стадия классифицируется как – подострая, когда палец болит не так сильно. Однако при этом максимально опухают суставы, и увеличивается воспаление.
- Стадия ревматоидной подагры проходит уже с болями в суставах рук, которые могут периодически утихать.
- Сильная боль и такой же мощный воспалительный процесс в суставе, а также повышение температуры возникает при псевдофлегмозной стадии, которая схожа с моноартритом.
- Следующая стадия похожа на симптоматику полиартрита. Определенного места проявления боли нет, кожа становится багровой и опухают суставы.
- Когда боли в конечностях не ощущаются, это считается малосимптомной стадией. По этой причине мало кто обращается к врачу.
- Ощущения боли в сухожилиях, затруднения подвижности конечностей и их затвердение. Эти симптомы приартрической формы. Мышцы начинают атрофироваться из-за неподвижности конечностей, а также за счет чрезмерного количества солей, хрустят кости.
к содержанию ↑
Не только ревматолог может назначать анализы при подагре. Этим вопросом также занимаются нефрологи, терапевты, онкологи и гепатологи. Даже гинекологи могут отправить женщину сдать анализ на подагру при определенных симптомах.
При ультразвуковом исследовании мочеполовой системы врач может определить накопление солевых кристаллов. Чтобы диагноз был окончательно подтвержден, необходима тщательная диагностика данного заболевания.
По стандартной программе обследования необходимо кроме УЗИ, сдать несколько видов анализов. Так какие анализы сдают при подагре?
- Обязательное исследование, это общий анализ мочи. Благодаря ему можно своевременно диагностировать подагру. Высокое содержание уратов в пик развития заболевания чревато мочой бурого цвета. Наличие мочевой кислоты и повышенная кислотность – это признак развития подагры.
- Общий анализ крови при подагре также обязателен. При обостренной стадии он выявит повышенную скорость оседания эритроцитов (СОЭ) и увеличение количества лейкоцитов. Лейкоцитарная формула при подагре на ногах также будет сведена влево. Эти данные характерны при остром процессе. Обычно анализ крови не изменяется в период между эксцессами.
- Анализ мочи на наличие уратов, это биохимический анализ для диагностики работы почек. Если мочевая кислота в крови и в моче на аналогичном уровне, следовательно, почки работают нормально. Когда уровень мочевой кислоты в моче ниже, чем ее количество в крови, это говорит о плохой работе почек.
- Анализ мочевой кислоты в крови делают до начала лечения и после него. Показатели анализов не должны превышать такого количества концентрации: 360 мкмоль/л у женщин и 420 мкмоль/л у мужчин.
- Во время обострения подагры повышается С-реактивный белок. Чтобы это проверить, необходимо сдать ревматоидные пробы, которые определят ревмофактор для исключения других заболеваний суставов.
- Анализ тофусов и синовиальной жидкости делают только в крайних случаях. Развитие подагры доказывает наличие мочевых кристаллов.
- Обязателен и рентген пораженного сустава, чтобы выявить изменения из-за кристаллических образований (тофусов). Хроническая форма болезни будет видна в виде светлых пятен на рентгеновском снимке.
Уровень мочевой кислоты может быть повышен при других недугах, таких как: псориаз, почечная недостаточность, миелолейкоз, гемоглобинопатия. Соответственно, при первых симптомах подагры нужна грамотная диагностика и правильная сдача анализов.
Показания для окончательного диагноза должны быть максимально точными, именно поэтому к сдаче всех анализов на подагру необходимо подготовиться. Следует помнить, что рентгенография и ультразвуковое исследование делается только после всех основных анализов (кровь, моча и т.д.). Чтобы результаты анализов не были искаженными, пациент должен придерживаться следующих правил:
- Сдача анализа крови недопустима на сытый желудок, а только спустя 7-8 часов после приема пищи. Обычно сдают кровь на анализ утром.
- Необходимый биоматериал сдают только после суточный диеты на молочной и растительной пище.
- Нельзя употреблять кофе, чай, бобовые и алкоголь перед сдачей анализов. Также нужно исключить серьезные физические нагрузки.
- Общий анализ крови необходимо делать как до начала лечения, так и после него.
Большинство людей, столкнувшись с такой проблемой, как подагра, не спешат идти к врачам. Однако это может привести к тяжелым последствиям, которые в дальнейшем лечить будет гораздо труднее, чем на первоначальных стадиях. Поэтому при первых симптомах заболевания необходимо срочно обратиться к врачу и сдать все необходимые анализы. После чего вам будет назначено эффективное лечение.
источник
Все материалы на сайте проходят верификацию практикующими врачами-ревматологами, но не являются предписанием для лечения. В случае необходимости, обратитесь к врачу для осмотра!
Подагра — это сложный патологический процесс, локализующийся в суставах. Он требует продолжительного, а главное, правильного лечения. Без тщательной диагностики точно определить причину заболевания невозможно. Поэтому следует четко понимать, какие анализы помогут определить, что у человека подагра.
Главным фактором прогрессирования заболевания выступает повышение концентрации мочевой кислоты в организме. Из-за нарушенного липидного обмена веществ наблюдается дисфункция почек и повышение количества солей натрия.
Когда достигается максимальный уровень, соли превращаются в кристаллы. Они и приводят к деструкции тканей и деформации костей суставов. Главными сопутствующими патологиями у подагры выступают артрит, болезни почек и нарушение работы мочевыводящей системы. Для составления четкой клинической картины каждому пациенту назначают ряд инструментальных обследований и лабораторных анализов. В зависимости от степени тяжести заболевания их количество может быть меньшим или большим.
Примечание: в зависимости от того, к какому специалисту обратился пациент, диагностика может назначаться гинекологом, нефрологом, терапевтом, онкологом или ревматологом.
Для подтверждения первичного диагноза сдается моча, при подагре берут на исследование синовиальную жидкость и кровь. Выполняя ультразвуковое обследование мочеполовой системы, в некоторых случаях удается четко установить количество и локализацию кристаллов.
Подагра может возникать на фоне других патологических процессов, прогрессирующих в организме, или же быть самостоятельной проблемой. Поэтому специалисты назначают различные анализы при подагре. Это очень помогает в постановке диагноза и определении факторов, провоцирующих болезнь. Без тщательного осмотра пациента назначить терапию не представляется возможным.
Итак, диагностика подагры (анализы) включает:
- забор и дальнейшее изучение крови в биохимических условиях;
- общее исследование крови пациента;
- исследование показателей мочи пациента;
- забор и последующее изучение характеристик синовиальной жидкости больного;
- рентгенографию;
- биопсию.
Благодаря сдаче материала на биохимическое исследование, в крови пациента лаборанты точно устанавливают показатель фибрина (высокомолекулярного, неглобулярного белка), проверяют качество белкового обмена, выявляют ациальные производные нейроминовой кислоты и наличие белка острой фазы.
Для анализа при диагностике подагры используют внутривенную кровь
Важно! Если есть подозрение, что прогрессирует подагра, анализы крови помогают установить высокую концентрацию уратов.
В норме у представителей мужского пола показатель не должен выходить за границу значения в 460, а у женщин верхняя граница составляет всего 330 мкМ/л. К сожалению, только лишь лабораторного исследования крови недостаточно для окончательного подтверждения диагноза, поэтому врачи назначают дополнительные исследования.
Если правильно сдать анализ мочи на подагру, можно определить точный фактор, спровоцировавший начало болезни. Все внимание направлено на показатели уровня кислотности и концентрации мочевой кислоты. Если подозрения врачей подтвердились, то следующим назначают анализ на определение суточного объема мочи.
Если у пациента есть подозрения на развитие подагры, ему нужно обратиться за врачебной помощью. При этом очень хорошо, если он понимает, что впереди ждет череда заборов биологических материалов на исследования.
Явный симптом прогрессирования болезни, которая вызвала деформацию
Если болезнь находится в стадии зарождения, то результаты этого анализа не будут информативными. Когда начинается обострение, в организме развивается воспалительный процесс. На этом фоне отмечается увеличение числа лейкоцитов, а сама формула сдвигается влево. Такое поведение указывает на большое количество еще не созревших палочек. В это же время уже созревшие палочки перемещаются в центр воспаления и там разрушаются.
При воспалении зрелые лейкоциты устремляются в очаг болезни
Кроме этого, отмечается повышение СОЭ при подагре.
Важно! Остальные показатели в учет не берутся, что обусловлено их малой значимостью. Исключением является только наличие тяжелой сопутствующей патологии.
Представленный лабораторный метод исследования при диагностике заболевания дает самую ценную информацию о состоянии пациента. Благодаря ему врач может четко установить, повышен ли уровень мочевой кислоты.
При подагре показатели анализа крови имеют такие особенности:
- Содержание белка острой фазы превышает допустимые предельные нормы.
- У четверти пациентов отмечается скачок вверх показателей сахара.
- Если прогрессирует патология на фоне почечной дисфункции, повышается уровень креатинина.
- Липиды и липопротеины превышают допустимую норму.
- Увеличиваются показатели кальция.
| Показатели | Норма | |||||
| Дети до 1 мес. | Дети ДО 1 год. | Дети 1-14 лет | Мужчины | Женщины | ||
| Общий белок, г/л | 48- 68 | 56- 73 | 63- 82 | 64-83 | ||
| Альбумины, г/л | 35- 44 | 35- 49 | 36- 55 | 33-50 | ||
| С-реактиБный белок (СРБ), мг/л | отрицательный | ДО 0,5 | ||||
| Аланинаминотрансфераза (АлАт), ед/л | 13- 45 | 10- 40 | 10- 40 | до 44 | до 31 | |
| Аспартатаминотрасфераза (АсАт), ед/л | 25- 75 | 25- 75 | 16- 61 | 10-40 | ||
| Альфа-амилаза, ед/л | до 120 | до 100 | ||||
| Фосфатаза щелочная, ед/л | до 150 | до 640 | до 268 | до 239 | ||
| Холестерин, ммоль/л | 1,5- 3,0 | 1,7- 4,9 | 3,8- 6,4 | 3,0-6,0 | 3,0-6,0 | |
| Холестерин липопротеинов низкой плотности, ммоль/л | 1,6-3,5 | 2,1-4,7 | 1,91-4,5 | |||
| Холестерин липопротеинов бысокой плотности, ммоль/л | 0,9-1,9 | 0,7-1,83 | 0,9-2,2 | |||
| Глюкоза, ммоль/л | 1,7- 4,6 | 3,4-6,1 | 3,8-5,82 | |||
| Фруктозамин, мкмоль/л | 204-284 | |||||
| Билирубин общий, мкмоль/л | 17- 67 | 3,5-20,7 | 3,41-17,0 | |||
| Билирубин прямой, мкмоль/л | 4,3- 12,7 | 0,82-3,3 | 0-3,41 | |||
| Креатинин, мкмоль/л | 35-110 | 63-115 | 54-97 | |||
| Мочевая кислота, мкмоль/л | 0,15- 0,28 | 0,13- 0,21 | 0,16- 0,41 | 210-319 | 146-349 | |
| Мочевина, ммоль/л | 2,5- 4,4 | 3,4- 5,8 | 4,4- 7,3 | 2,39-6,39 | ||
| Железо, мкмоль/л | 9,7- 33,1 | 6.4- 15,0 | 9,4- 32,0 | 11,59-30,4 | 8,8-30,4 | |
| Калий, ммоль/л | 4,6- 6,5 | 4,1- 5:6 | 3,7-5,1 й | 3,4-5,5 | ||
| Кальций иониз., ммоль/л | 0,94- 1,16 | 1,04-1,27 | 2,14-2,5 | |||
| Натрий, ммоль/л | 136- 155 | 133- 141 | 132- 157 | 136-145 | ||
| Магний, ммоль/л | 0,67- 0,95 | 0,7-1,3 | 0,67-1,04 | |||
| Фосфор, ммоль, л | 1,87- 2,7 | 1,3- 2,4 | 1.0- 1,7 | 0,88-1,44 | ||
| ФолиеЕая кислота, нг/мл | 3-17 | 3,1-17,1 | ||||
| Витамин В12, нг/мл | 160-1300 | 181-900 | ||||
Таблица: Биохимические показатели крови у здорового человека, в соответствии с возрастом и полом.
Важно! Если специалист имеет подозрения на вторичную подагру, то есть появившуюся вследствие более сильного патологического процесса, тогда предпочтительно изучить еще такие показатели, как фибриноген, билирубин, печеночный фермент и протромбин. Повышение показателей указывает на сбой в работе разных внутренних органов.
Стоит уделить отдельное внимание тому, как определить подагру путем определения мочевой кислоты в составе крови. При прогрессировании заболевания ее показатели всегда повышаются. Правильным подходом в назначении этого анализа считается, когда врач назначает его сдачу перед началом терапии (в целях уточнения диагноза) и в процессе лечения (для определения эффективности).
Метод диагностики эффективен при наличии сопутствующего поражения функции почек. Основным показателем развития подагры служит наличие кристаллизированных уратов в осадке биологического материала.
Также анализ мочи при подагре может показывать:
- что вместе с мочой выделяются частички альбуминового белка, входящего в состав крови;
- в исследуемом материале имеются примеси крови;
- в моче был обнаружен цилиндрический эпителий.
Важно! Если был выявлен один или нескольких показателей, можно смело утверждать, что в почках имеются камни.
Еще одно исследование, которое четко показывает концентрацию мочевой кислоты в биологическом материале. Чаще всего за основу берут клиренс (общий суточный объем, который был выделен). У здоровых людей он составляет от 250 до 750 миллиграмм. В зависимости от истинной причины, спровоцировавшей развитие патологии, указанный объем будет меняться.
Процесс исследования мочи с использованием реагентов
При нормальном функционировании почек показатели остаются в допустимых пределах. При этом повышение мочевой кислоты в исследуемом материале будет равнопропорциональным показателям, полученным при исследовании крови.
Если человек употребляет в сутки много продуктов, содержащих пурины, то показатели мочевой кислоты увеличиваются. При развитии вторичной подагры на фоне патологии почек, выделяемый объем не будет превышать 250 миллиграмм в сутки, что обусловлено низким уровнем фильтрации.
Эти исследования являются обязательными. Также необходимо знать, какие анализы сдают при подагре дополнительно:
- исследование синовиальной жидкости суставов (необходимо для подтверждения диагноза подагрический артрит);
- исследование содержимого тофусов (проводится на поздних стадиях заболевания путем вскрытия образований и исследования массы, скопившейся в суставе).
Процесс забора синовиальной жидкости для последующего изучения и постановки диагноза
Необходимо четко понимать, какие анализы нужно сдать при подагре, чтобы правильно разработать схему лечения. Сделать это нужно правильно и своевременно. В противном случае прогрессирование заболевания приведет к полной деформации суставов пальцев.
источник