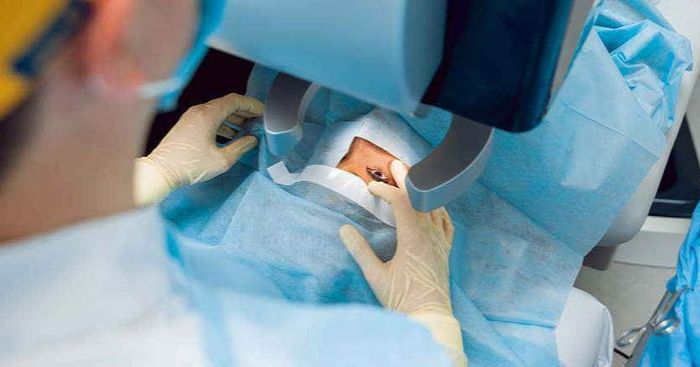
Важность общих анализов для глазной операции.
1. Диагностическое обследование глаз и перечень анализов для операции
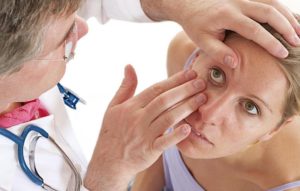
Когда зрение начинает падать, а особенно если это происходит резко, мы идем к врачу офтальмологу для диагностического обследования. В любой современной глазной клинике вам сначала заведут амбулаторную карточку, расспросят о наличие у вас аллергических реакций, в том числе на различные лекарства, зададут вопросы об имеющихся хронических заболеваниях в организме.
Затем вам проведут комплекс обследований на различных аппаратах, позволяющих установить остроту вашего зрения, уровень внутриглазного давления, ширину полей зрения и т.д.
Наконец, имея все диагностические данные, врач офтальмолог осмотрит ваши глаза на щелевой лампе (биомикроскопе), исследует глазное дно и поставит окончательный диагноз.
Если ваше заболевание требует хирургического лечения, и вы принимаете решение прооперироваться именно в этой глазной клинике, то вам обязательно должны выдать необходимый перечень анализов и список специалистов для диагностического обследования перед плановой операцией. Это является обязательным требованием Минздрава РФ.
Для таких хирургических заболеваний, как катаракта, глаукома, отслойка сетчатки, кератоконус, гемофтальм список анализов будет идентичен и в него входят следующие пункты:
Если у человека были ранее серьезные заболевания придаточных пазух носа, то может потребоваться рентгеновский снимок пазух, для исключения острых воспалительных проблем.
2. Важность общих анализов перед плановой операцией на глазах
Сдать вышеуказанный перечень анализов и пройти консультации ряда специалистов являются отнюдь не бесполезными требованиями, усложняющими путь к плановой хирургии глаза, например к удалению катаракты (факоэмульсификации). Наоборот, это делается в интересах пациента и его будущего хирурга.
• Например, по общему анализу крови и мочи можно понять, есть ли у человека в организме острые воспалительные заболевания. В таком случае в первую очередь, нужно лечить их, а не глаза.
• По анализу крови на сахар, хирург-офтальмолог увидит у вас наличие или отсутствие сахарного диабета. А в случае высокого уровня глюкозы — срочно направит вас к эндокринологу
• При просмотре заключения по флюорографии важно отсутствие на момент операции воспалений легких и активных форм туберкулеза. Иммунитет при данных заболеваниях снижен и это приведет к резкому замедлению заживления глаза и риску инфекционных осложнений.
• Стоматолог убедится в наличии или отсутствии выраженных кариозных процессов зубов или серьезных воспалений полости рта, особенно в области верхней челюсти.
• Электрокардиограмма покажет состояние вашей сердечной деятельности, отсутствие безболевых форм инфаркта миокарда к моменту плановой операции на глазах.
• Если вдруг у вас обнаружили в крови гепатит В или С, ВИЧ или сифилис — персонал клиники примет максимальные меры предосторожности, чтобы вас прооперировать, но и одновременно не передать данные инфекции другим больным и сотрудникам клиники. Имеется в виду особый уровень стерилизации инструментов и уборки операционной.
• Наконец, консультация и осмотр терапевта очень важны для выдачи вам окончательного разрешения на плановую офтальмологическую операцию. Терапевт должен оценить все вышеуказанные результаты анализов и осмотры других специалистов и понять насколько ваш организм готов к хирургии .
3. Оперировать глаза без общих анализов опасно
Дело всё в том, что наши глаза являются составной частью всего организма и если в нем на момент глазной операции имеются серьезные воспалительные проблемы или декомпенсация сахарного диабета, то все это может повлечь в послеоперационном периоде серьезные воспалительные осложнения в глазах, вплоть до потери глазного яблока.
Во время самой операции пациенту в глаз и вену вводятся различные лекарственные препараты, которые могут оказывать влияние и на весь организм. Поэтому, если не известно общее состояние здоровья пациента, возникновение различного рода непредвиденных ситуаций с общим состоянием может поставить в тупик и хирурга и анестезиолога. Они не смогут адекватно и оперативно вам помочь, так как не известно, что с вами происходит.
Здоровье ваших глаз, ваше общее здоровье и безопасность должны стоять на первом месте для любого профессионального врача и глазной клиники. Надеемся, вы поняли, что стоит насторожиться, если в клинике перед плановой операцией вам говорят, что анализы не нужны!
4. Требования офтальмологической клиники «Леге Артис»
В московской глазной клинике «Леге Артис» серьезно подходят к вопросу подготовки пациента к предстоящей операции. Сдача анализов и предоставление их результатов — обязательное требование нашей клиники, так как мы действительно заинтересованы в надежных результатах и в вашем здоровье.
источник
На сегодняшний день лазерная коррекция зрения является наиболее эффективным способом навсегда избавиться от надоевших очков и неудобных контактных линз. Офтальмологи всего мира отдают предпочтение именно этому виду коррекции зрения и на это есть несколько причин. Во — первых это безопасная и безболезненная процедура, способная устранить такие нарушения зрения, как близорукость, дальнозоркость, астигматизм, во – вторых она не занимает много времени и не требует госпитализации, так как восстановительный период после операции проходит достаточно быстро и уже через несколько часов пациент может спокойно читать или смотреть телевизор, а в – третьих, осложнения после такого вмешательства возникают крайне редко.
К недостаткам такого вида коррекции зрения можно отнести высокую стоимость, а также то, что, как и любое другое операционное вмешательство, лазерная коррекция зрения имеет свои противопоказания и требует предварительного медицинского осмотра.
Лазерная коррекция категорически противопоказана:
- Детям до восемнадцати лет, по той простой причине, что в детском и подростковом возрасте еще происходит формирование глазного яблока;
- Беременным и кормящим женщинам;
- При сахарном диабете;
- Пациентам с глаукомой, катарактой, воспалительными заболеваниями глаз, прогрессирующей миопией, кератоконусом, высокой степенью рефракции, при изменениях со стороны сетчатки и глазного дна;
- Если когда- то проводилась операция по поводу отслойки сетчатки;
- При системных заболеваниях, иммунодефицитах;
- При острых хронических заболеваниях, например при астме;
- Пациентам с онкологией.
Перед проведением лазерной коррекции зрения, впрочем, как и перед любым хирургическим вмешательством, необходимо пройти полное медицинское обследование, которое подразумевает посещение врача – терапевта, офтальмолога и сдачу необходимых анализов.
Используя специализированное офтальмологическое оборудование, врач проведет полную диагностику зрительной системы, которая выявит какие – либо нарушения, препятствующие проведению лазерной коррекции. Если таковых не обнаружено, офтальмолог рассчитает все параметры зрительной системы, необходимые для проведения операции и подскажет наиболее подходящий для вас метод лазерной коррекции: Ласек, Супер Ласик, Фемто Ласик, Эпи-Ласик. На приеме у врача можно и нужно задать все интересующие вопросы, касаемые предстоящей процедуры.
Чтобы исключить те или иные заболевания, при наличии которых противопоказано проведение лазерной коррекции, врач проведет полное медицинское обследование. Такое обследование может подразумевать посещение узкопрофильных специалистов, если терапевт сочтет это необходимым. В конечном итоге, если никаких патологий обнаружено не будет, терапевт «даст добро» на операцию.
Обязательным условием для проведения лазерной коррекции зрения будет являться наличие справки о прохождении флюорографии и результаты следующих анализов:
- Клинический анализ крови;
- Анализ мочи;
- Реакция Вассермана – анализ на выявление сифилиса;
- Анализ на ВИЧ – инфекцию (форма 50);
- Анализы на гепатиты В и С;
- Анализ крови на свертываемость (коагулограмма) и тромбоциты.
Сдать эти анализы можно как в поликлинике по месту жительства, так и в клинике, где будет проводиться операция (следует заранее уточнить о предоставлении такой услуги). Учитывайте, что результаты анализов действительны 1 месяц, а флюорография – 6 месяцев.
При условии успешного прохождения всех этапов вас допустят непосредственно к операции. Однако перед этим вы должны учесть еще несколько общих рекомендаций:
- Необходимо перестать носить контактные линзы незадолго до операции: если это мягкие линзы – за 1 неделю, если жесткие – за 2 недели;
- За 48 часов до операции, а также после, следует отказаться от употребления алкогольных напитков и лекарств, которые могут содержать этиловый спирт.
- В день операции тщательно умойтесь с мылом, примите душ, вымойте голову;
- Перед операцией вы можете съесть легкий завтрак;
- Воздержитесь от использования средств макияжа, духов, одеколона, лосьона после бритья, лака для волос в день проведения лазерной коррекции;
- Рекомендуется надеть хлопчатобумажную одежду с широким воротом;
- Возьмите с собой солнцезащитные очки и капли для глаз, которые предварительно выпишет врач;
- В клинику, где будет проходить операция, следует прибыть с сопровождающим лицом. Он получит необходимые рекомендации по послеоперационному уходу, который необходим в течение первых часов.
Выполнение этих рекомендаций гарантирует успешное проведение операции, а самое главное – последующий результат.
По времени лазерная коррекция зрения занимает не больше 10-15 минут. Стоит сразу оговориться, что такая процедура совершенно безболезненна и по ощущениям напоминает ультразвуковое исследование органов зрения, которое проводится на этапе диагностики у офтальмолога. Сама процедура восстановления зрения при помощи лазерной коррекции начинается с закапывания в глаза обезболивающих капель, после чего вам установят специальный расширитель. Он нужен для того, чтобы на протяжении всей процедуры ваши глаза оставались открытыми. Затем начнется сама операция: вас попросят неотрывно смотреть на фиксационную зеленую точку и соблюдать полную неподвижность.
После завершения процедуры может возникнуть жжение в глазах, чувство инородного тела, слезотечение, светобоязнь, а в редких случаях – боль. Эти неприятные симптомы обычно проходят через несколько часов.
Для предупреждения развития осложнений в послеоперационный период, следует неукоснительно соблюдать правила, о которых вас проинформируют в обязательном порядке. Перечислим их:
- В первый день после операции рекомендуется спать на спине;
- На следующий день необходимо явиться на послеоперационный осмотр. По усмотрению врача назначаются даты следующих обследований, которыми также не стоит пренебрегать;
- В течение последующих пары дней не прикасаться руками к глазам, тем более, ни в коем случае их не тереть;
- Глазные капли закапывать в соответствии с предписанием врача. Перед закапыванием необходимо тщательно вымыть руки и обеспечить максимальную стерильность при выполнении этой процедуры. Так вы снизите вероятность попадания инфекции в глаза;
- В течение трех дней следует воздержаться от мытья головы. Умываться следует кипяченой водой, избегая областей вокруг глаз, опять же, в целях предупреждения развития инфекции;
- На первое время откажитесь от использования декоративной косметики;
- Первые три месяца при работе за компьютером, чтении или за просмотром телевизора делайте небольшие перерывы, чтобы дать глазам отдохнуть;
- Воздержитесь от занятий спортом, активных игр, посещений бассейна, сауны и бани;
- При любом возникшем дискомфорте глаз или снижении зрения, следует незамедлительно обратиться в клинику, где проводилась операция.
При несоблюдении вышеперечисленных правил послеоперационный восстановительный период может затянуться из – за развития осложнений, таких как:
- Аллергическая реакция на препараты, назначенные врачом, если он не был уведомлен об индивидуальной непереносимости отдельных компонентов, входящих в их состав;
- Инфекционные заболевания глаз;
- Отеки и покраснение;
- Отслоение сетчатки.
Также осложнения могут возникнуть по вине хирурга, например, если он провел неправильную настройку лазера. Но обычно такие ошибки сводятся к минимуму, так как все офтальмологические операции проводятся только опытными специалистами, которые имеют соответствующую квалификацию. Но в любом случае необходимо тщательно подходить к выбору клиники, в которой будет проходить лазерная коррекция зрения. Необходимо убедиться, что выбранное медицинское учреждение имеет все необходимые сертификаты и лицензии, дающие право на осуществление своей деятельности. Так вы сможете обезопасить себя от возможных осложнений.
123458, г. Москва, ул. Твардовского, 8
источник
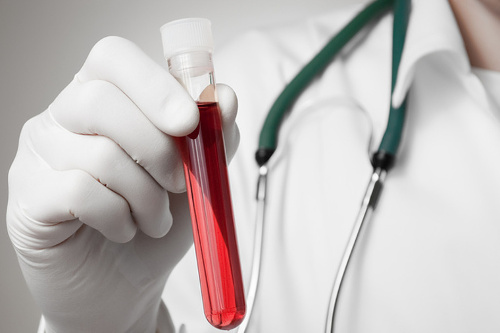
Анализы перед операцией на глаза нужны для оценки общего состояния больного и обнаружения возможных противопоказаний к проведению вмешательства.
До проведения плановой операции пациент должен посетить лечащего врача-офтальмолога. Специалист объяснит ему, какие анализы нужны для операции на глаза, и выпишет соответствующие направления. В комплекс диагностических процедур входят лабораторные и инструментальные методики обследования. Лабораторные анализы сдаются максимум за 2 недели до процедуры. К ним относятся:
- Общий и биохимический анализ крови;
- Коагулограмма (исследование показателей свертываемости крови);
- Общий анализ мочи;
- Обнаружение вирусов гепатита В и С, ВИЧ-инфекции, сифилиса;
- Определение уровня глюкозы крови.
Инструментальная диагностика включает:
- Рентген носовых пазух (действителен полгода);
- ЭКГ (действительна 3 месяца);
- Рентген грудной клетки или флюорография (действительны полгода).
Методики исследования не имеют противопоказаний, они могут применяться у любых пациентов. Единственное ограничение касается рентгенологической диагностики у беременных женщин. Методика оказывает определенную лучевую нагрузку на организм, поэтому рентген у будущих матерей лучше заменить ультразвуковым исследованием.
Обследование перед операцией включает также консультации специалистов. Пациент посещает оториноларинголога, стоматолога, терапевта. По показаниям назначаются консультации хирурга, кардиолога, невролога. При наличии у больного сопутствующих патологий других органов и систем диагностический комплекс может расширяться. Так, при наличии сахарного диабета или болезней щитовидной железы требуется консультация эндокринолога, при патологиях почек – их ультразвуковое исследование и т.д.
Ограничение связано с тем, что операция – это достаточно тяжелое испытание для пациента. Если не учесть все особенности его состояния, то можно вызвать обострение сопутствующих заболеваний. Это повлечет за собой тяжелые последствия для организма. Обследование необходимо и для того, чтобы специалисты могли должным образом подготовиться к оперативному вмешательству. При некоторых болезнях хирурги рекомендуют больному лечь в многопрофильный стационар, где ему окажут профильную помощь даже при развитии осложнений во время оперативного вмешательства.
Данные анализов необходимы врачам также для правильного ухода за пациентом в течение послеоперационного периода. Например, у больных с ослабленным иммунитетом после хирургического вмешательства часто возникают инфекционные осложнения. Поэтому в восстановительном периоде им назначается профилактический прием антибактериальных средств.
Таким образом, анализы для операции на глаза – это обязательный компонент подготовки к хирургическому вмешательству. Пациент должен быть готов к тому, что ему придется пройти общее обследование. Предварительная диагностика снижает риск возможных осложнений и улучшает прогноз выздоровления больного.
источник
Лазерная коррекция зрения (ЛКЗ) сегодня очень популярна и относится к радикальным и малоинвазивным методам офтальмологии. Она отличается быстротой и безопасностью, безболезненностью, минимизацией осложнений (всего 1%) и хорошими стойкими результатами.
Суть её заключается в изменении кривизны хрусталика (преломляющей силы глазного яблока) таким образом, чтобы фокусировка изображения предмета чётко попадала на сетчатку глаза. Но, как и любая операция, лазерная коррекция включает в себя подготовительный этап, без которого успешность операции не гарантируется.
Вид операции подбирается врачом по степени тяжести патологии. Наибольшее распространение получили 3 основных типа лазерной коррекции зрительных патологий:
- FRK — фоторефракционная кератэктомия;
- ИФЛ — метод факичных интраокулярных линз;
- ЛАСИК – лазерный кератомилез.
Методики схожи, но различаются деталями.
В ходе процедуры ФРК поверхностный слой роговицы срезается и производится испарение тканей роговой оболочки лазерным импульсом (абляция). Так ей придаётся правильная форма. Выполняется всё под строгим контролем при помощи компьютера.
ФРК корректирует близорукость до 6 диоптрий, астигматизм до 2,5-3 диоптрий. Период заживления при этом методе – до 10 дней. Через месяц зрение восстановится на 80%, а далее будет постепенно возрастать.
Когда лазерная коррекция противопоказана, применяется имплантирование в глазное яблоко линз особой конструкции — факичные интраокулярные линзы (ИОЛ). Они работают в паре с природным хрусталиком, улучшая остроту зрения.
Методика LASIC используется при близорукости, дальнозоркости, астигматизме. Круг показаний для неё более широк. Коррекция проводится отдельно на каждом глазу, но в ходе 1 операции.
Более популярен ЛАСИК, заживление при нем занимает не больше 2-3 дней. Поверхностный слой роговицы не срезается, а отодвигается в сторону. После воздействия лазера он возвращается на место.
Лазерная коррекция во многих странах является не операцией, а косметической процедурой. Она избавляет от:
- близорукости со степенью до -15.0D при толщине роговицы от 450 микрон;
- дальнозоркости с уровнем до 6.0D;
- астигматизма – состояния до -6.0D и гиперметропия до 8.0D.
Лазерную операцию на глаза лучше проводить в возрасте 18–40 лет. До 18 лет глазное яблоко ещё в стадии развития, а после 45 лазер опасен ввиду возрастных изменений.
Показаниями к операции по ЛКЗ являются:
- нарушения рефракции;
- нежелание пациента носить очки и линзы или их непереносимость;
- профессиональные потребности пациентов, требующие особой остроты зрения (спортсмены, водители и спасатели);
- стабильное зрение (если ухудшение прогрессирует более 1 диоптрии в год, то сначала необходимо остановить этот процесс).
Список противопоказаний довольно обширный:
- инфекционные болезни глаз; врождённая катаракта;
- сахарный диабет в тяжёлой форме;
- глаукома на первых трёх стадиях;
- кератоконус;
- отслойка сетчатки после прошлых операций;
- дистрофия сетчатки;
- изменения глазного дна;
- дистрофия роговицы;
- прогрессирующая близорукость;
- гормонозависимые болезни;
- тяжёлые аутоиммунные патологии (коллагенозы, артриты, волчанка);
- иммунодефицит (СПИД);
- возраст после 55 лет;
- психические заболевания;
- ношение кардиостимулятора;
- истончение роговицы.
Относительные противопоказания — несовершеннолетний возраст, беременность, лактация.
Основа операции — лазерное микроиспарение слоя роговицы для придания ей нужной кривизны.
- Процедура включает в себя следующие этапы:
- Укладка больного на операционный стол под лазерной установкой;
- Обработка периокулярной зоны антисептиком
- Проведение анестезии путём закапывания в глаза местных анестетиков (Лидокаин, Алкаин, Инокаин).
- Фиксация глаза векорасширителем для предотвращения моргания.
- Направление луча в центральный отдел глазного яблока.
- Удаление поверхностного слоя эпителия роговицы, который откладывается в сторону как лист книги.
- Лазер испаряет часть роговицы с целью придания ей необходимой кривизны.
- Отвёрнутый лоскут возвращается на место после его предварительного промывания.
- Установка бандажной мягкой линзы.
Вся процедура занимает около получаса, лазер непосредственно воздействует 1 минуту.
Перед операцией необходимо посетить ряд специалистов. В частности, офтальмолога, терапевта, кардиолога и др. Помимо этого, понадобится сделать некоторые лабораторные исследования.
Офтальмолог проводит диагностику всей зрительной системы с целью выявления каких-либо противопоказаний к проведению лазерной коррекции. Также он подбирает наиболее лучший способ операции — Ласик, Супер Ласик, ФемтоЛасик, Эпи-Ласик.
Такая диагностика проводится на современном компьютерном оборудовании. Она позволяет максимально точно определить все параметры зрительной системы, которые будут иметь значение при коррекции. Компьютерная диагностика даёт полную картину всех причин плохого зрения, выявляет наличие или отсутствие противопоказаний и прогнозирует сложность восстановления.
Необходимость посещения терапевта возникает при наличии каких-либо системных патологий, которые могут стать противопоказанием к проведению ЛКЗ. Обычно заболевания указаны в анкете пациента. Если нарушений не выявлено, терапевт даёт разрешение на операцию.
При необходимости терапевт может дать направление к эндокринологу или иммунологу (при сниженном иммунитете). Помимо сдачи анализов пациент обязан пройти обследование у:
- кардиолога (после получения результатов ЭКГ);
- ЛОРа;
- стоматолога;
- гинеколога (женщинам), уролога (мужчинам);
- анестезиолога.
Все они должны засвидетельствовать отсутствие у пациента инфекций и воспалений, в противном случае очаг инфекции должен быть ликвидирован до проведения коррекции.
Операция проводится только после сдачи анализов:
- кровь на гепатит: В и С;
- кровь на RW;
- клинический анализ крови;
- общий анализ мочи;
- анализ на ВИЧ-инфекцию;
- коагуалограмма.
Все указанные анализы действительны не более 1-го месяца с момента получения. Не ранее, чем за 2 недели до операции необходимо сделать ЭКГ и флюорографию (рентгенографию) грудной клетки.
В домашних условиях необходимо придерживаться следующих правил:
- Желательно отказаться от контактных линз на 2-6 месяцев до обращения в клинику — это позволит роговице восстановиться.
- В течение 10 дней прокапать глазной гель с декспантенолом или увлажняющие глазные капли.
- Приобрести гигрометр для регулирования влажности помещение в комнате – это поможет поддержать увлажнение слизистой глаза, а после операции зажить роговице.
- Пропить курс Омега-3, отвечающих за эластичность и регенерацию тканей.
- Исключить любую гормональную контрацепцию (КОКи) за 2-3 месяца до операции.
Перед операцией необходимо отказаться от ношения линз:
- от жёстких – минимум за 2 недели до операции;
- от мягких – за неделю.
В отношении образа жизни следует воздержаться от спиртного за 2 недели до планируемой процедуры, не употреблять препараты, в состав которых входит спирт, за сутки прекратить использование косметики, исключить стрессы накануне операции.
Всё гигиенопроцедуры следует провести в день операции, поскольку следующие 2 дня они будут запрещены. Помимо этого, накануне не пользоваться духами и дезодорантами, приобрести глазные капли.
В день проведения коррекции:
- никакой косметики;
- одежда должна быть из х/б ткани (рубашка или блузка) с открытым воротом или застёжкой спереди, она не должна быть с узким воротом;
- подготовить сменную обувь;
- при себе иметь солнцезащитные очки с широкими дужками;
- не забыть с собой паспорт и результаты анализов.
Не запрещается лёгкий завтрак. Желательно иметь рядом сопровождающего родственника, чтобы он помог добраться домой после процедуры. Для пациента желательно выбирать время операции с расчётом на пару дней последующих отгулов.
Подготовка к лазерной коррекции:
В ранний послеоперационный период пациент переводится в палату для наблюдения в динамике. Первые 40 минут нужно посидеть неподвижно с закрытыми глазами. При отсутствии осложнений пациент отпускается домой.
Сразу после процедуры, через 20-40 минут, могут возникать жжение, чувство «песка» в глазах, светобоязнь и слезотечение, но через 5-6 часов всё должно пройти.
Зрение полностью восстанавливается в течение нескольких часов. Иногда оно может оставаться затуманенным в первые сутки. Для предупреждения инфицирования превентивно назначаются курсы антибиотиков — Левомицетин, Тобрекс) и глюкокортикостероидов (Дексаметазон, Тобрадекс. Соблюдение режима и закапывание капель требуется обязательно.
После операции следует придерживаться следующих правил:
- Спать на спине, в солнцезащитных очках, для того чтобы не дотрагиваться до глаз во сне.
- Нельзя трогать глаз первые 5 дней после операции.
- На следующий день после операции можно читать, писать и водить машину, но зрительные нагрузки должны быть минимизированы.
- Первое время будет отмечаться повышенная утомляемость глаз – до 1 месяца.
- Первые 3 дня нельзя мыть голову, глаза должны быть в затемнении.
- Солнцезащитные очки нужно мыть с мылом каждый день;
- Нельзя много пить жидкости.
- Необходимо исключить парные и сауну, бассейны и водоёмы в первые 2 месяца.
- Следует избегать переохлаждений и сквозняков в течение первых 2-3 недель.
- Первые полгода необходимо исключить зачатие.
- Глаза нужно мыть первые 5-6 дней исключительно кипячёной водой, применяя ватный тампон, в направлении от внутреннего к наружному углу глаза.
Общая частота отдалённых осложнений при Ласике составляет 1%, при ФРК 2-3%. После операций иногда могут отмечаться побочные эффекты в периоде от 6 месяцев до года, некоторые могут оставаться постоянно, становясь последствиями.
- ухудшение сумеречного зрения;
- ощущение инородного предмета в глазу;
- слезотечение;
- «сухой глаз» — недостаточное образование слёзной жидкости;
- диплопия;
- повышенная светочувствительность.
Среди осложнений, которые могут затянуть период реабилитации, можно назвать:
- появление аллергических реакций на глазные капли;
- инфицирование глаз;
- отслоение сетчатки.
Осложнения могут возникать и при недостаточной квалификации хирурга, когда он неправильно настроил лазер, но возможность таких ошибок очень редкая, поэтому выбор клиники должен быть тщательным.
Ошибки приводят к следующим последствиям:
- некачественный лоскутный срез (рваный, маленький);
- неправильное заживление эпителия с врастанием под лоскут;
- снижение толщины эпителия;
- смещение лоскута пациентом или неровная укладка при самой операции;
- недо- и гиперкоррекция;
- периодические конъюнктивиты и кератиты;
- неправильный астигматизм;
- кератоконус – деградация роговицы;
- помутнения в зонах испарения роговицы;
- незаживающая эрозия роговицы.
При явлениях остаточной близорукости может потребоваться повторная коррекция, но проводят её не раньше, чем через полгода после первой. Нередки случаи, когда повторные операции по коррекции зрения могут быть противопоказаны.
- сразу после операции;
- через 3 дня;
- через 1 неделю;
- через 1 месяц;
- через 3 месяца;
- 6 месяцев;
- далее, 1 раз в год для профилактических осмотров.
Это необходимо для выявления возможных осложнений.
Восстановительный период после операции не превышает 10 дней. После такого срока средства для коррекции зрения уже не нужны. Но в случае возникновения осложнений учитывается период полного заживления и восстановления глаза. Такой восстановительный период заканчивается только через 3 месяца.
Больничный лист не дают. Приступить к работе пациент может уже на второй день после операции. Исключение составляют только некоторые категории граждан и военнослужащие. Больничный им выдаваться может сроком на 15 дней. Показания для выдачи обосновывает офтальмолог.
Лазерная коррекция зрения по шагам. Отзыв пациентки после Супер Ласик:
Правильная подготовка — это необходимое условие для успешности проведения лазерной коррекции зрения. Бояться операции не стоит, человек возвращается к работе уже на следующий день. Отзывы об операции только положительные, поэтому она и имеет такой высокий рейтинг.
источник
Катаракта – одно из наиболее частых заболеваний органа зрения в пожилом возрасте. Оно проявляется в виде заметного помутнения хрусталика. Причины, которые приводят к изменению прозрачности его структуры, могут быть различными, однако последствия их воздействия необратимы. Денатурация белковых молекул хрусталика прогрессирует, и главная оптическая линза глаза перестает нормально пропускать световые потоки. Это приводит к прогрессирующему ухудшению остроты зрения вплоть до полной его потери.
Единственный эффективный метод быстрого лечения болезни – операция по удалению поврежденного хрусталика с его заменой на искусственную интраокулярную линзу, которая способна эффективно выполнять все функции естественного природного хрусталика.
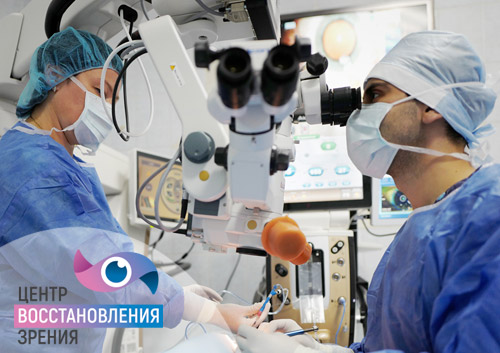
Подготовка к операции мало чем отличается от предоперационных мероприятий в любой другой сфере медицины. Главной задачей этого этапа считается решение вопроса о готовности организма больного к операции в целом и наличия дополнительных рисков при ее проведении.
Врач-офтальмолог проводит все необходимые оценки функции зрения, а также назначает ряд общих анализов, которые можно сдать как в самой клинике, так и в поликлинике по месту жительства.
Современное оборудование позволяет выявить нарушения структуры хрусталика даже на начальных стадиях развития катаракты. Также сам пациент должен заметить характерные признаки – сужение полей зрения, потерю светочувствительности, визуальное помутнение внутриглазных сред, мешающее хорошему зрению. Катаракта чаще всего развивается у людей старшего возраста, наряду с другими патологиями зрительного тракта, особенно с пресбиопией – естественной возрастной дальнозоркостью.
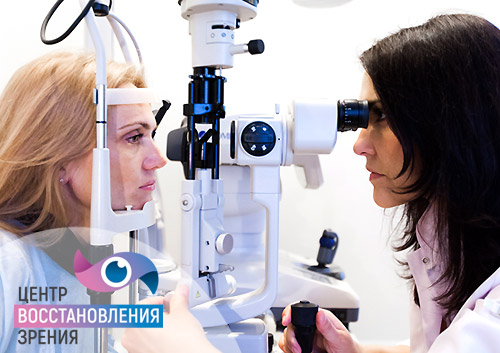
Важно также определить степень остроты зрения, сохранности поля периферического зрения, провести осмотр глазного дна на предмет изменений сосудисто-нервных структур глаза. Прием у офтальмолога после 40 лет обязательно должен сопровождаться тонометрией – измерением внутриглазного давления для диагностики глаукомы.
Оптическая когерентная томография – метод точного определения состояния сохранности внутриглазных структур. Далее используется моделирование и подбор подходящей интраокулярной линзы.
Предоперационный прием у офтальмолога – важный этап в лечении патологии. Во время консультации врач подтверждает диагноз, определяет степень и стадию заболевания, а также назначает необходимые обследования перед проведением хирургического вмешательства.
Обычно пациенту перед операцией выдается специальная обходная форма профилактического осмотра, где врачи смежных специальностей должны будут написать свои заключения. Пройти докторов и сдать анализы можно в самой клинике, поликлинике или в любом сертифицированным медицинском центре.
Перечень анализов для операции по удалению катаракты включает в себя:
- Общий анализ крови. Показывает наличие анемии, воспалительных процессов, отклонений в иммунных процессах и свертывающей системе крови.
- Биохимический анализ крови. Оценивает функциональную способность внутренних органов, состояние сосудов, общую готовность организма перенести операцию.
- Анализ крови на сахар. Уровень глюкозы для выполнения оперативного вмешательства должен быть в норме, а любые отклонения – откорректированы врачом.
- Маркеры гепатитов. Вирусные гепатиты В и С передаются с кровью и представляют большую опасность для хирургов, поэтому они должны быть заранее предупреждены о таком факторе риска.
- Анализ крови на RW. Реакция Вассермана – метод диагностики сифилиса, входит в список обязательных методов исследования для пациента перед операцией любого профиля.
- Общий анализ мочи. Нормальная функция почек позволит избежать проблем во время операции и реабилитационного периода.
Если у пациента нет сопутствующих заболеваний, ему необходимо пройти только стандартные методы инструментальной диагностики:
- ЭКГ. Нагрузка на сердце во время операции повышается в разы, поэтому необходимо убедиться в его нормальном функционировании, чтобы предупредить опасные для жизни риски.
- Флюорография. Если в течение года пациент не проходил рентгенологических исследований легких, ему необходимо сделать флюорографию.
Важно помнить, что результаты лабораторных анализов действительны около 1 месяца, а кардиограмму лучше делать за 1 неделю до предполагаемой даты операции.
Пациенту также необходимо пройти обследование узких специалистов:
Основное заключение о готовности к хирургическому лечению катаракты обычно дает терапевт на основании всех пройденных этапов обследования. После этого пациент может спокойно собираться в клинику для проведения операции по факоэмульсификации и замене пораженного хрусталика постоянной линзой.
После оформления соответствующих документов пациенту необходимо прийти в назначенный день немного раньше времени операции. Специалисты операционного блока подскажут, как ему подготовиться, они полностью руководят лечебным процессом.
Провести в клинике придется около трех часов. После завершения операции пациенту будет необходима помощь сопровождающего – важно заранее договориться с родными или близкими друзьями.
Перед операцией рекомендуется:
- исключить физические нагрузки;
- принять препараты, которые вы принимаете на регулярной основе. Например, от артериального давления.
- воздержаться от употребления спиртных напитков, организовать последний прием еды за 4 часа до операции;
- принять душ и осуществить необходимые гигиенические мероприятия, поскольку в первые дни реабилитационного периода надо будет придерживаться ряда ограничений;
- подобрать белье из натуральных материалов и удобную сменную одежду;
- взять с собой солнцезащитные очки, которые помогут безопасно добраться домой из клиники.
1 — Анализ крови (формула), сахар крови — действителен 1 месяц.
2 — Анализ крови на свертываемость — действителен 1 месяц.
3 — Результат реакции Вассермана, ВИЧ, HBS-антиген, ACV-антиген — действителен 1 месяц.
4 — Анализ мочи (общий) — действителен 1 месяц.
5 — Электрокардиограмма с расшифровкой — действителен 1 месяц.
6 — Заключение стоматолога о санации полости рта — действителен 1 месяц.
7 — Заключение отоларинголога об отсутствии противопоказаний к глазной операции — действителен 1 месяц.
8 — Рентгенография придаточных пазух носа (описание) — действителен 1 месяц. *
9 — Рентгеноскопия органов грудной клетки (описание) — действителен 1 месяц. *
10 — Заключение терапевта об отсутствии противопоказаний к глазной операции — действителен 1 месяц.
Для больных сахарным диабетом дополнительно:
1 — Суточный анализ мочи — действителен 1 месяц.
2 — Определение азота мочевины и креатинина в крови — действителен 1 месяц.
3 — Заключение эндокринолога — действителен 1 месяц.
Важно помнить, что анализы действительны в течение определенного времени (не более 30 суток).
источник

Самым эффективным считается лазерная коррекция. Воздействие происходит на одну из преломляющих оптических сред глаза — роговую оболочку.
Лазер изменяет форму роговицы, за счет этого изображение фокусируется не сетчатке. Лазерная коррекция — это высокий уровень безопасности, надежность, безболезненность, эффективность и стабильность.
Рефракционная хирургия показана пациентам в возрасте 18–40 лет. Раньше 18 лет проводить операцию нельзя, поскольку глаз продолжает расти. Проводят лазерную коррекцию пациентам с близорукостью до -10 дптр, дальнозоркостью до +6 дптр и астигматизмом любой тяжести.
Проведение операции возможно как при наличии отдельных заболеваний, так и в сочетании миопии или гиперметропии с астигматизмом. Методика рекомендована пациентам, испытывающим проблемы с ношением очков или контактных линз, например, из-за своей профессиональной деятельности.

Безоперационное лечение глаз за 1 месяц.
Посещение терапевта обязательно перед проведением рефракционной хирургии. Врач проводит медицинское обследование, позволяющее исключить заболевания, являющиеся противопоказанием к процедуре.
Если имеются острые или хронические патологии в активной стадии, необходимо их вылечить, только затем терапевт разрешит проводить рефракционную хирургию.
При наличии сахарного диабета направляют к эндокринологу. При проблемах с иммунной системой — к иммунологу.
Если у пациента не выявлено противопоказаний, терапевт даст положительное заключение, которое допускает пациент к проведению рефракционной хирургии.
Все результаты исследований и заключения специалистов узкого профиля действительны в течение 14 дней до предполагаемой процедуры.
Окулист — главный врач, принимающий решение о необходимости проведении лазерной коррекции. Решившись на операцию, следует записаться к офтальмологу в районной или частной поликлинике.
Операция представляет собой стресс для организма, ухудшает состояние больного, если имеются острые или хронические патологии. Офтальмолог проводит тщательное обследование зрительного анализатора. Доктор должен выявить нарушения.
Если противопоказаний нет, окулист рассчитает параметры оптической системы, необходимые для выполнения рефракционной хирургии.
Окулисту можно задать все интересующие вопросы по поводу оперативного вмешательства.
При выполнении рефракционной хирургии обязательным условием является сдача анализов:
- общий анализ крови (необходимо уточнить резус фактор и исключить заболевания крови, они являются противопоказанием к проведению ЛК);
- анализ мочи — исключает заболевания почек;
- реакция Вассермана — проводится для исключения сифилиса (при наличии заболевания рефракционная хирургия противопоказана);
- сдача крови на ВИЧ-инфекцию по форме 50;
- исключение гепатита В и С;
- исследование коагулограммы и количества тромбоцитов.
Данные анализы сдают в районной поликлинике по месту жительства , обойдутся бесплатно . Необходимо принести с собой стерильные перчатки и новый шприц. Не все анализы проводятся в одной поликлинике. Возможно, понадобится посетить другие районные больницы, например, кровь на ВИЧ-инфекцию и гепатит сдают в других заведения.

Результаты анализов действительны в течение 1 месяца, флюорография — 6 месяцев. Поэтому стоит сдавать их за несколько недель до оперативного вмешательства.
За 2 суток до рефракционной хирургии отказаться от употребления алкогольных напитков.
Обязательный осмотр врача-анестезиолога и оценка результатов обследования не позднее, чем за 12 часов до операции.
В день проведения лазерной коррекции зрения:
- не пользоваться косметикой, туалетной водой или духами;
- помыть утром голову и искупаться (поскольку на 2 суток после операции это запретят);
- надеть хлопковые вещи с открытым воротом или застежкой спереди;
- взять на операцию сменную обувь;
- положить в сумку солнцезащитные очки (даже в зимнее время светит солнце и сильно раздражает глаза).
Понадобится два чистых носовых платка, паспорт и документы с анализами. Нужно взять с собой сопровождающего человека, который поможет добраться до дома после процедуры.
Этапы проведения процедуры:
- Закапывание капель. Используют анестезирующие лекарства, чтобы процедура прошла максимально комфортно и безболезненно. Некоторым пациентам проводят операцию без капель, если имеется аллергия. В таких случаях возможно использование общего наркоза, но используется крайне редко.
- Веки зажмут специальными щипцами, чтобы во время вмешательства пациент не моргал. Это очень важно.
- Затем удаляется верхний клеточный слой роговой оболочки. Пластинка роговицы вместе с эпителием откидываются назад.
- В глазах появляется красный свет. Это лазерный луч. Он снимает тонкий слой центральной роговой оболочки, создавая новую поверхность. Лазер моделирует имеющуюся ткань, устраняя нарушение рефракции. Пациент ничего не чувствует, слышен только шум устройства.
- Лоскут осторожно укладывается обратно. Благодаря этому сохраняется послойная структура роговой оболочки.
- Оканчивается процедура сильным зажмуриванием, что есть силы, чтобы роговица хорошо приклеилась на место.
После операции врач проверяет прооперированный глаз пациента. Удостоверившись, что операция прошла успешно, отпускает больного домой, но не ранее чем через 15 минут.
Сразу после операции 1,5–2 часа будет ощущаться песок в глаза и повышенная чувствительность к свету. Нельзя использовать какие-либо капли для устранения данных признаков.

Если слезотечение сильное, промокнуть чистым носовым платком, ни в коем случае не тереть глаза. Нужно избегать любых прикосновений с глазами в течение первых суток после рефракционной хирургии.
Первую неделю противопоказано посещать баню, бассейн и сауну, поднимать тяжести, пользоваться декоративной косметикой и загорать (включая солярий).
Весь реабилитационный период нельзя употреблять алкогольные напитки и другие лекарства, не согласованные с офтальмологом.
Послеоперационные проявления и осложнения:
- синдром сухого глаза;
- двоение и нечеткость изображения;
- ухудшение зрения в условиях слабой освещенности;
- круги вокруг источников света;
- боль в глаза и дискомфорт;
- шрам на роговице;
- регрессия операционного эффекта;
- инфицирование;
- воспалительный процесс;
- врастание эпителия;
- бактериальный кератит;
- индуцированный астигматизм;
- смещение лоскута;
- децентрация.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря.
источник
Важность общих анализов для глазной операции.
1. Диагностическое обследование глаз и перечень анализов для операции
Когда зрение начинает падать, а особенно если это происходит резко, мы идем к врачу офтальмологу для диагностического обследования. В любой современной глазной клинике вам сначала заведут амбулаторную карточку, расспросят о наличие у вас аллергических реакций, в том числе на различные лекарства, зададут вопросы об имеющихся хронических заболеваниях в организме.
Затем вам проведут комплекс обследований на различных аппаратах, позволяющих установить остроту вашего зрения, уровень внутриглазного давления, ширину полей зрения и т.д.
Наконец, имея все диагностические данные, врач офтальмолог осмотрит ваши глаза на щелевой лампе (биомикроскопе), исследует глазное дно и поставит окончательный диагноз.
Если ваше заболевание требует хирургического лечения, и вы принимаете решение прооперироваться именно в этой глазной клинике, то вам обязательно должны выдать необходимый перечень анализов и список специалистов для диагностического обследования перед плановой операцией. Это является обязательным требованием Минздрава РФ.
Для таких хирургических заболеваний, как катаракта, глаукома, отслойка сетчатки, кератоконус, гемофтальм список анализов будет идентичен и в него входят следующие пункты:
Если у человека были ранее серьезные заболевания придаточных пазух носа, то может потребоваться рентгеновский снимок пазух, для исключения острых воспалительных проблем.
2. Важность общих анализов перед плановой операцией на глазах
Сдать вышеуказанный перечень анализов и пройти консультации ряда специалистов являются отнюдь не бесполезными требованиями, усложняющими путь к плановой хирургии глаза, например к удалению катаракты (факоэмульсификации). Наоборот, это делается в интересах пациента и его будущего хирурга.
• Например, по общему анализу крови и мочи можно понять, есть ли у человека в организме острые воспалительные заболевания. В таком случае в первую очередь, нужно лечить их, а не глаза.
• По анализу крови на сахар, хирург-офтальмолог увидит у вас наличие или отсутствие сахарного диабета. А в случае высокого уровня глюкозы — срочно направит вас к эндокринологу
• При просмотре заключения по флюорографии важно отсутствие на момент операции воспалений легких и активных форм туберкулеза. Иммунитет при данных заболеваниях снижен и это приведет к резкому замедлению заживления глаза и риску инфекционных осложнений.
• Стоматолог убедится в наличии или отсутствии выраженных кариозных процессов зубов или серьезных воспалений полости рта, особенно в области верхней челюсти.
• Электрокардиограмма покажет состояние вашей сердечной деятельности, отсутствие безболевых форм инфаркта миокарда к моменту плановой операции на глазах.
• Если вдруг у вас обнаружили в крови гепатит В или С, ВИЧ или сифилис — персонал клиники примет максимальные меры предосторожности, чтобы вас прооперировать, но и одновременно не передать данные инфекции другим больным и сотрудникам клиники. Имеется в виду особый уровень стерилизации инструментов и уборки операционной.
• Наконец, консультация и осмотр терапевта очень важны для выдачи вам окончательного разрешения на плановую офтальмологическую операцию. Терапевт должен оценить все вышеуказанные результаты анализов и осмотры других специалистов и понять насколько ваш организм готов к хирургии .
3. Оперировать глаза без общих анализов опасно
Дело всё в том, что наши глаза являются составной частью всего организма и если в нем на момент глазной операции имеются серьезные воспалительные проблемы или декомпенсация сахарного диабета, то все это может повлечь в послеоперационном периоде серьезные воспалительные осложнения в глазах, вплоть до потери глазного яблока.
Во время самой операции пациенту в глаз и вену вводятся различные лекарственные препараты, которые могут оказывать влияние и на весь организм. Поэтому, если не известно общее состояние здоровья пациента, возникновение различного рода непредвиденных ситуаций с общим состоянием может поставить в тупик и хирурга и анестезиолога. Они не смогут адекватно и оперативно вам помочь, так как не известно, что с вами происходит.
Здоровье ваших глаз, ваше общее здоровье и безопасность должны стоять на первом месте для любого профессионального врача и глазной клиники. Надеемся, вы поняли, что стоит насторожиться, если в клинике перед плановой операцией вам говорят, что анализы не нужны!
4. Требования офтальмологической клиники «Леге Артис»
В московской глазной клинике «Леге Артис» серьезно подходят к вопросу подготовки пациента к предстоящей операции. Сдача анализов и предоставление их результатов — обязательное требование нашей клиники, так как мы действительно заинтересованы в надежных результатах и в вашем здоровье.
источник
Хирургическое вмешательство для удаления катаракты проходит быстро, осложнения появляются редко. Но для процедуры нужно подготовиться, сдать анализы, которые позволят выявить состояние здоровья, возможность противопоказаний.
Для удаления катаракты делают разрез на роговице глаза. Устранив образование, внутрь помещают интраокулярную линзу, которая полностью выполняет функции по преломлению световых лучей. Это возвращает зрение пациенту. Но во время операции возникают риски, приводящие к осложнениям. Чтобы устранить такую возможность, оценивается качество наружных поверхностей, внутреннего строения глаз. Существуют следующие побочные реакции, которые возникнут у человека, если не провести исследование:
- проникновение инфекции внутрь глазного яблока;
- кровоизлияние внутрь глазного яблока или окружающие ткани;
- аллергическая реакция на 1 из составляющих анестезии;
- сердечно-сосудистые патологии (остановка сердца, коллапс сосудов, кардиогенный шок) с высоким риском летального исхода;
- скачки глюкозы в крови.
Операция — стресс для психоэмоционального состояния пациента, органов зрения и окружающих тканей. Без подготовки операцию не проводят. Если назначают удаление катаракты, какие анализы нужны для операции рассказывает хирург.
ОАК — развернутый анализ крови. Определяет отклонения в клеточных элементах. Чтобы исследование дало достоверные данные, перед ним проходят подготовку:
- нельзя употреблять лекарство, о котором не был осведомлен лечащий врач;
- за 1 неделю запрещены инструментальные обследования, из-за которых организм подвергается излучению (рентген, УЗИ, МРТ);
- за сутки придерживаются диеты, не занимаются активной физической нагрузкой, запрещен алкоголь;
- в день теста не курить;
- нужно сдавать образец крови на голодный желудок, но пить воду разрешено.
В исследовании высчитывают количество тромбоцитов, эритроцитов, гемоглобин. Отдельно определяют лейкоцитарную формулу, чтобы судить о состоянии иммунитета. Если количество лимфоцитов высокое, это риск для возникновения сильного воспалительного процесса, отторжения ИОЛ (интраокулярной линзы).
С помощью ОАК невозможно поставить точный диагноз, выявить болезнь.
По данным теста бывают незначительные отклонения от нормы. Это не относится к патологии. В организме постоянно изменяется соотношение клеточного состава. Если количество клеток сильно изменено, врачи назначают повторный анализ, чтобы устранить риск неправильной сдачи исследования. Если данные подтверждаются, назначают другие анализы, чтобы выявить причину.
Биохимический тест помогает определить состояние органов брюшной полости. Например, печени, почек. В биологической жидкости определяют показатели, указанные в таблице.
| Параметры | Причины определения |
| Билирубин, АСТ, АЛТ | Оценивают состояние желчевыделительной системы, печени |
| Общий белок | Повышенные значения свидетельствуют об инфекционном процессе, истощении организма |
| Креатинин, мочевина | Оценка мочевыделительной системы, особенно почек |
| Липаза, альфа-амилаза, панкреатическая амилаза | Определение ферментативной функции, состояние поджелудочной железы |
| Глюкоза | Определение количества сахара в крови, отклонение которого вызывает гипогликемию и гипергликемию |
Подготовка к проведению теста идентичная с ОАК. Дополнительно пациенту следует уменьшить количество употребляемого кофеина. Он влияет на функцию пищеварительного тракта, в том числе печени, временно изменяет показатели.
Определение группы крови поможет пациентам, если внезапно произошло кровотечение. Можно перелить биологическую жидкость донора. Выделяют 4 группы крови:
Существует 2 резус-фактора. Если он положительный — в крови присутствуют антигены. При отрицательном резус-факторе они отсутствуют.
Пациенту запрещено переливать любую кровь, она должна полностью совпадать по группе и резусу-фактору, в ином случае произойдет гемолиз эритроцитов, что приведет к гибели.
Тест проводят на случай, если у пациента возникает внезапное обильное кровотечение. Тогда ему потребуется переливание. К анализу не готовятся. Группа крови и резус-фактор всегда постоянны.
Количество сахара определяют с помощью биохимического теста. Чтобы не повторять его, отдельно назначают исследование глюкозы в крови на случай выявленной гипергликемии, гипогликемии. Для этого берут капиллярную биологическую жидкость. Но более достоверные данные получают из венозной крови.
Определяют гипергликемию, гипогликемию, метаболические заболевания. При их обострении запрещено проводить хирургическое вмешательство, но временно. Его делают при стабилизации состояния.
При наличии сахарного диабета удаление катаракты отменяют, если он перешел в стадию осложнений, развития ретинопатии.
Подготовка к тестированию такая же, как при ОАК. Если у пациента выявлена гипогликемия и гипергликемия, это не противопоказание для проведения операции. Но в период ее осуществления назначают препараты, поддерживающие нормальный уровень глюкозы.
Коагулограмма выявляет состояние свертывающей системы крови. Выявляют сгущение крови, возможность кровоизлияний. С помощью теста определяют следующие показатели:
- количество тромбоцитов, факторов свертываемости, фибриногена;
- протромбиновый индекс;
- МНО, АЧТВ.
Подготовка идентична с другими лабораторными анализами. Дополнительно пациенту нельзя употреблять лекарства, влияющие на вязкость крови (коагулянты, антикоагулянты). Тест нужен, чтобы хирург знал о свертываемости крови пациента:
- пониженная — человеку дают препараты, улучшающие свертываемость, чтобы не возникло кровотечение во время надрезов;
- повышенная — используются антикоагулянты для предупреждения тромбоза сосудов.
Проведенные исследования позволяют своевременно устранить риск развития патологий. К ним относится ишемия, инфаркт, тромбоз, которые могут появиться в период операцией или после нее. Если произойдет закупорка сосуда, орган откажет в работу.
Если проводит операцию для зараженного пациента появляется опасность передачи патогена персоналу, осложнений в период рассечения тканей. С помощью бактериологических и серологических тестов определяют следующие патологии:
- ВИЧ, СПИД — неизлечимое вирусное заболевание;
- гепатит B, C — вирус, поражающий печень;
- сифилис — инфекционная патология.
Первое заболевание — противопоказание для применения операции. Если у пациента гепатит, дают временную отсрочку. Когда состояние пациента стабилизируется, устранится острая стадия, есть возможность провести процедуру. При обнаружении сифилиса проводят полную терапию, затем организм должен восстановиться после антибиотиков. Только после этого удаляют катаракту.
Если заподозрено наличие инфекционного агента в органах зрения, назначают бактериологический посев. Из внутреннего угла глаза берут мазок, который засевают на питательную среду. Определяют инфекцию и вид антибиотика, к которому у нее есть чувствительность.
Если определена бактерия, приводящая к гнойному воспалению, определяют не только ее вид, но и антибиотик, к которому она имеет чувствительность.
Результаты анализа получают через 5-7 дней, поэтому его проводят заранее.
К тесту специфической подготовки не требуется, врач берет образец гноя, отправляя его в лабораторию.
Бактериальный конъюнктивит, блефарит, кератит — временные противопоказания. После проведения лечения катаракту удаляют. Но для этого нужно пройти курс антибиотикотерапии.
Тест проводят для выявления состояния респираторного тракта. С его помощью своевременно выявляют туберкулез на стадии отсутствия клинических симптомов. Это временное противопоказание для проведения операции.
Когда пациент пройдет терапию, восстановит функции организма, врач назначит новую дату хирургического вмешательства.
Проведение операции при тяжелых патологиях легочной системы приведет к осложнениям для сердца, сосудов, может произойти остановка дыхания.
Для проведения инструментального исследования не требуется подготовки. Пациент может употреблять любую пищу, пить воду. Когда человек становится перед рентгеновским аппаратом, его просят снять все металлические изделия, чтобы лучи свободно проходили через грудную клетку.
Тестирование выявляет состояние сердечной ткани, частоты сокращений. ЭКГ делают пациентам любого возраста. Оно своевременно определяет:
- блокаду;
- нарушение строения миокарда (гипертрофия, мерцание клапана);
Чтобы правильно поставить диагноз ЭКГ недостаточно. Если выявлены отклонения, дополнительно назначают УЗИ, ЭХО КГ, мониторирование, контрастную ангиографию. Тестирование выявляет патологию не только сердца, но и сосудов.
Специфической подготовки к исследованию не требуется. Накануне нельзя нервничать, физически перенапрягаться. Перед тесом можно пить, употреблять еду, это не повлияет на результат.
В кабинете офтальмолога проводят исследования. Для этого применяют дополнительные инструменты. Они определяют состояние глазных яблок, зрения:
- общий осмотр с выявлением очагов воспаления, покраснения, отеков ткани;
Катаракта может развиваться на разных стадиях. При 1 степени с помутнением внутренней структуры операцию не проводят. Назначают офтальмологические капли, нормализующие метаболизм внутри хрусталика, препятствующий накоплению нерастворимых фракции белков.
Хирургическое вмешательство проводят для пациентов любого возраста, оно осуществляется в течение 15-30 минут, имеет минимальное количество противопоказаний.
Если после применения лекарства помутнение продолжило распространяться, перешло в тяжелую стадию, врач посоветует удалить образование. Зрение пациента продолжит постепенно снижаться, приводя к полной слепоте.
Рекомендуется пройти обследование у врачей после сдачи лабораторных и инструментальных тестов. Они расшифруют результаты, определив отклонения. Если они выявлены, это приведет к временному или полному противопоказанию к проведению хирургического вмешательства. Записываются на прием к следующим специалистам:
- невролог;
- кардиолог;
- офтальмолог;
- стоматолог;
- отоларинголог;
- терапевт.
Стоматолога и отоларинголога проходят, чтобы исключить риск распространения инфекции вблизи глаз. Пародонтит или воспаление внутреннего уха приводят к осложнениям. Например, заражение инфекцией области разреза глаза.
Проходят консультацию с анестезиологом. Он подбирает препарат для наркоза, его дозу. Выбор зависит от состояния организма, наличия хронических болезней, аллергии. Концентрацию вещества подбирают по весу человека. Для астеников подойдут малые дозы.
Срок годности каждого анализа не более 14 дней. Если провести их раньше срока, за период до проведения операции может возникнуть патология. Поэтому врачи выбрали минимальное время, в течение которого снижен риск развития заболеваний.
За несколько дней до удаления катаракты проходят осмотр у врачей, чтобы выявить ОРВИ, грипп, бактериальную инфекцию и другие виды патологий, которые относятся к временным противопоказаниям.
Противопоказания к удалению катаракты бывают разной природы. От них зависит возможность проведение процедуры. Это остается на рассмотрение врача.
- Пожизненные. Врач порекомендует не проводить процедуру, если она вызовет резкое ухудшение самочувствия, риск потери зрения или гибели человека. Например, при возможности инфаркта, инсульта от применяемой анестезии, проведения операции. Пожизненные противопоказания бывают при серьезных психических нарушениях (шизофрения).
Пожизненные противопоказания появляются редко. Чаще возникают заболевания, после лечения которых, возможно проведение операции. По результатам тестирования могут появляться незначительные отклонения от нормы. Это не означает наличие патологии. Врачи допускают колебания параметров, вызванных физиологическими изменениями.
Без проведения предварительных лабораторных, инструментальных обследований ни один хирург не согласится делать операцию. В организме человека могут быть отклонения в состоянии здоровья, которые обостряются при процедуре. Это вызовет риск для жизни пациента, может значительно ухудшиться его самочувствие. Своевременное определение состояния внутренних органов и систем поможет выявить заболевания, о которых ранее не знал пациент.
Результатов тестов недостаточно. Нужно дополнительное прохождение обследования у врачей узкой специальности. К ним обращаются, когда сдают все тесты. Например, взглянув на исследование коагулограммы, кардиолог назначает препараты, разжижающие кровь. Это устранит риск тромбоза при проведении операции.
источник