Женская грудь не только предмет гордости прекрасного пола, но и предмет беспокойств, и один из главных показателей сбоев и неправильного функционирования репродуктивной системы, а также своего рода лакмусовая бумага для состояния гормонального фона женщины.
Данная статья освещает основные моменты и нюансы распространенного заболевания — фиброзно-кистозной мастопатии. Данная болезнь встречается практически у каждой второй женщины среднего возраста, и является пограничной патологией, при запущенности которой, есть риск перерождения в онкологическое заболевание.
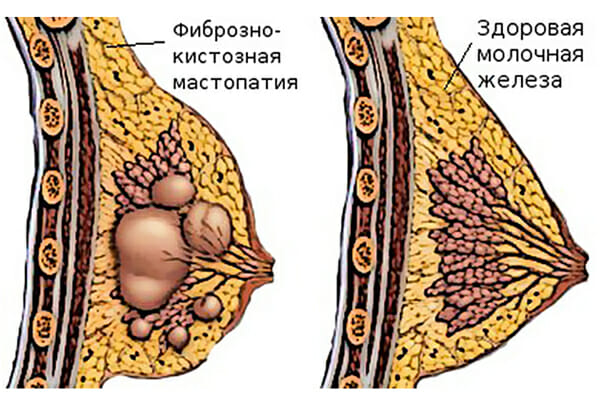
Мастопатия – это наиболее распространенное патологическое состояние молочных желез. Более 50 процентов женщин сталкиваются с данным диагнозом рано или поздно, и данная статистика неумолимо растет, а заболевание молодеет.
Мастопатия является патологическим состоянием, непосредственно связанным с гормональным состоянием женского организма. Несмотря на отдаленность, казалось бы, от репродуктивных органов, женская грудь и ее болезненные состояния непосредственно связаны с состоянием матки, яичников.
Мастопатия влияет на разрастание железистых тканей в женской груди. Опасность данного заболевания состоит в том, что при изначально вялотекущей симптоматике, в последствие, может возникнуть онкологическое заболевание молочных желез.
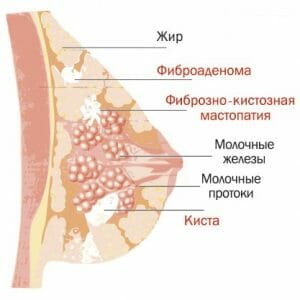
Грудь взрослой женщины – это совокупность соединительных, железистых и жировых тканей, условно разделяющаяся, на так называемые «доли».
Молочная железа состоит из около 16-20 долей, и является органом, отвечающим за множество процессов в женском организме, безусловно, основным из которых является грудное вскармливание.
Что касается структуры женской груди, то они состоят из:
- грудной клетки;
- грудной мышцы;
- долек молочной железы;
- ареолы;
- протоков молочной железы;
- жировой клетчатки;
- кожи.
Специалисты установили на современном этапе более пятидесяти подвидов мастопатии, однако с клинической точки зрения, мастопатию принято разделять на три вида:
-
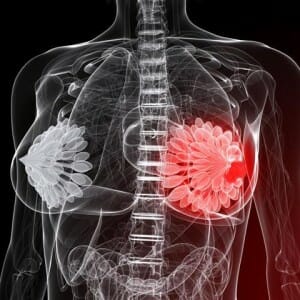
Диффузную, физиологически проявляющуюся в образовании узелков и тяжей, и в образовании уплотнений в области молочных желез. Данный вид мастопатии характеризуется болезненными ощущениями в области груди, а также огрубением и увеличением желез в период менструации;
- Узловую, которая характеризуется возникновением новообразований в груди, которые прощупываются при тактильном осмотре. Данные новообразования могут увеличиваться до довольно ощутимых размеров, в диаметре достигающих объемов грецкого ореха. Помимо дискомфорта в области возникновения данных образований, и их болезненности, часто у женщин увеличиваются лимфатические узлы в подмышечных областях, а болезненность и увеличение груди не зависит от цикла, и имеет практически постоянный характер;
- Фиброзно-кистозную, являющуюся смешанным типом, и характеризующуюся как возникновением новообразований, обычно не очень крупного размера, так и возникновением узлов. Данные патологии в совокупности образуют, кисты с заполненными жидкостью полостями.
Данное заболевание представляет собой совокупность патологических изменений молочной железы в виде новообразований, узелков и иных доброкачественных изменений.
Однако несмотря на доброкачественность, специалисты считают фиброзно-кистозную болезнь предраковым состоянием.
Как уже говорилось в данной статье ранее одной из основных причин возникновения мастопатии являются гормональные сбои в организме женщины.
Огромную роль в данном случае играет работа яичников. Именно они вырабатывают большинство, так называемых, женских гормонов.
В основном они занимаются выработкой эстрогена, андрогена и прогестерона. Малейший сбой в выработке данных гормонов, сказывается на всем женском организме, и непосредственно вызывает различные заболевания молочных желез, и мастопатии, как наиболее частого у женщина заболевания груди.
Кроме данной причины, следует особо отметить, что мастопатия может возникнуть в следствии сбоев нормального функционирования почек и надпочечников, неправильной работы печени, и неправильного функционирования гипофиза, отвечающего у женщин за выработку пролактина.
В том, что в течение последних ста лет количество женщин, страдающих мастопатией возросло в разы виноваты множество факторов:
-
Все более поздний возраст первородящих;
- Трудные роды;
- Возросшее количество абортов;
- Сбои в функционировании яичников;
- Отказ от грудного вскармливания или же его резкое сокращение, относительно норм кормления детей в прошлом;
- Возникновение лактостазных застоев;
- Чрезмерное воздействие солнечных УФ-лучей;
- Инфекционные заболевания груди;
- Употребление алкоголя и табакокурение;
- Употребление гормональных средств контрацепции.
Вплоть до 20 века здоровая женщина фертильного возраста была либо беременна, либо кормила грудью, что, как считают многие специалисты благоприятно влияло на природный гормональный фон женского организма. Изобретение же различных химических и фармацевтических средств, абортирование на различных сроках, а также иные вмешательства в репродуктивную систему, резко негативно сказались на гормональном фоне, и продолжают влиять на каждый отдельно взятый женский орган.
Наиболее распространенным типом фиброзно-кистозной мастопатии является ее диффузный подвид. Такая форма характеризуется увеличением количества железистой ткани, и образованием отека.
По симптоматике и характерном течении заболевания, считается самой простой из форм диффузной мастопатии:
-
При преобладании фиброзногокомпонента в мастопатии у женщины наблюдается отечность молочных желез, а междольковые соединительнотканные перегородки увеличиваются и давят на все окружающие ткани грудной клетки, просветы протоков со временем сужаются, а иногда сращиваются полностью.
- Существует также вариант с преобладанием кистозного компонента. При таком варианте заболевания, в молочной железе образуются четко огражденные от остальных тканей полости, заполненные жидкостью, различной по составу, и зависящей от степени заболевания.
- Смешанной форме мастопатии характерны как увеличение долей, так и разрастание железистой ткани в молочной железе. Данная форма наиболее сложна в лечении и требует индивидуального подхода при назначении схемы излечения заболевания.
В таком случае, помимо описанных выше характерных для диффузной формы мастопатии нарушений, добавляется наличие в молочной железе одного или нескольких узлов, которые чаще всего представляют собой фиброаденому, либо аденому.
Фиброаденома представляет собой довольно распространенную доброкачественную опухоль, которой страдают в основном женщины репродуктивного, реже подросткового возраста.
Данное новообразование может иметь различные размеры, от горошины в диаметре, до опухоли, достигающей до 15 см.
Фиброаденома редко перерастает в злокачественную опухоль, по мнению медицинских аналитиков это происходит всего в двух процентах случаев.
Гораздо хуже дело обстоит с узловой формой узловой фиброзно-кистозной мастопатии представленной узлами с разрастанием железистой ткани. Атипическая гиперплазия – медицинское название узлов такого типа. В случаях проявления узлов такого характера мастопатия превращается в онкологию у каждой пятой женщины
Смешанная фиброзно-кистозная мастопатия – это совокупность узлов, кист и уплотнений. Чаще всего встречается у женщин в возрасте до 35 лет. Ранняя стадия весьма трудно определяется из-за отсутствия какого-либо дискомфорта в области молочных желез, и подлежит определению чаще всего только при проведении ежегодного осмотра у врача-маммолога.
Со временем все образования начинают расти, что приводит к сдавливанию нервных окончаний, возникновению болезненных ощущений, чувства тяжести и распирания в области груди.
Как и следует из названия данной формы мастопатии, ее основная особенность заключается в протекании заболевания в обеих молочных железах.
Совершенно естественным моментом является то, что при двустороннем течении могут быть все те же различные формы течения заболевания, что и при одностороннем, но все-таки чаще женщины сталкиваются с двусторонней мастопатией при диффузном характере мастопатии в начальной стадии.
Это связано с тем, что форма с образованием узлов, характеризуется образованием единичных или множественных кист или же узлов в одной груди.

Основными симптомами могут быть ноющие боли в области молочных желез, с возможным выделением из груди молока.
Данные сбои в молочной секреции именуются галактореей.
Галакторея при мастопатии может быть различной интенсивности:
- от скудной и спонтанной,
- до выделений при малейшем прикосновении к груди,
- вплоть до наличия в данных выделениях примесей крови.
Наличие уплотнений в груди при пальпации – основной симптом мастопатии, при котором необходимо как можно скорее обратиться в медицинское учреждения, для установления диагноза, и начала проведения лечения в самом начале болезни.
На начальных стадиях симптомы заболевания очень схожи с предменструальным синдромом.
Так, наблюдается:
- Головная боль
- Раздражительность
- Тошнота
- Нарушения работы желудочно-кишечного тракта
- Метеоризм
- Отечность рук, ног и лица.
При фиброзно-кистозной болезни болевой синдром может базироваться не в самой молочной железе. Так, они могут отдавать в лопатку, плечо и область подмышечных впадин, и иметь различную степень силы.
Степень болезненности определяется различными факторами, такими как:
- индивидуальность болевого синдрома женщины,
- стадия заболевания,
- размер новообразований и их местонахождение в молочной железе.

Они могут быть:
Их характер зависит от множества факторов, и каждого индивидуального случая течения болезни.
Эхография является, ни чем иным как исследованием молочных желез на аппаратах УЗИ. Эхография для выявления мастопатии проводится с помощью современных датчиков с повышенной разрешающей способностью до 10 МГц.
Проведение эхографии способствует:
-
Выявлению и измерению при наличии кист даже самого минимального размера в груди. Также высококвалифицированный специалист при помощи УЗИ-аппаратов может выявить характер кистозного образования: ее доброкачественность, или атипичность, что может говорить о злокачественности новообразования;
- Оценке состояния лимфатических узлов в груди, подмышечных впадинах и ближайших к грудной клетке тканях, для выявления распространения заболевания в организме;
- Обнаружению аденом, фиброаденом и раковых узлов в молочных железах
- Обнаружению расширений в млечных протоках.
Проведение эхографии способствует не только фиксации и анализу обследований, но и позволяет отслеживать динамические изменения течения заболевания. Кроме того, стоит отметить, что эхография является безвредным и информативным обследованием.
-
Обычно мастопатия диагностируется посредствомУЗИ, маммологического исследования и обследования врача-онколога.
- Также осуществляетсясбор пункций и набор стандартных анализов для выявления гормонального фона в каждом конкретном случае.
- Проведение УЗИ особенно актуально в случаях образования узлов в молочных железах, то есть при узловой мастопатии
- Практически обязательным видом обследования для женщин возрастной группы риска, являетсяпроведениемаммографии, которая представляет собой рентгенологическое обследование груди. Также данное обследование проводится при малейших подозрениях на рак груди вне зависимости от возраста.
- При наличии особых показаний после проведения маммографии, женщине может быть назначенадуктография. Данное обследование проводится путем введения в протоки молочных желез контрастных веществ, позволяющих при проведении повторной маммографии различить и определить очаги разрастания новообразований.
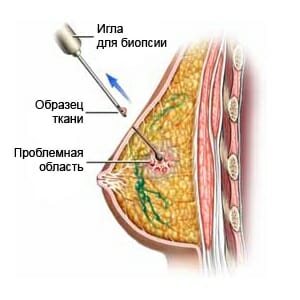
Для выявления характера жидкости в кистах молочных желез применяется пункция, или, как ее еще называют биопсия молочных желез.
Данное обследование может проводиться различными способами. Наиболее распространенный способ на современном этапе – это проведение пункции с дополнительной помощью УЗИ.
На аппарате УЗИ находится самая крупная из кист, на нее наводится датчик, и прокол иглы попадает в центр новообразования.
Это позволяет получить наиболее информативному забору исследуемого материала. Результаты проведения пункции именно таким образом, гораздо качественнее, а время проведения манипуляций связанных с проведением обследования заметно снижается.
Пункцию при фиброзно-кистозной мастопатии можно проводить как в государственных медицинских учреждениях, так и в сертифицированных частных медицинских центрах. После проведения биопсии, полученный материал отправляется на цитологический и гистологический анализ.
Также биопсия может быть проведена для удаления жидкости из образований, или введения лекарственных препаратов непосредственно в очаг воспалительного процесса.
Однако, данной рекомендации следуют далеко не все женщины.
При возникновении каких-либо дискомфортных ощущений, или подозрений на мастопатию при самообследовании, необходимо срочное обращение к врачу-маммологу.
Если подозрения подтвердились, схема обращения к дальнейшим докторам, и общий подбор лечения определяется строго индивидуально.
Лечащий врач самостоятельно определяет консультации и прохождение обследования каких врачей необходимы в данном случае течения заболевания.
Чаще всего помимо маммологических исследований, пациентке необходимо будет обратиться к гинекологу, эндокринологу, неврологу и терапевту. Это поможет установить все сведения о здоровье женщины, причины возникновения болезни, и определить дальнейшие действия для скорейшего выздоровления пациентки.
Способы и интенсивность лечения во многом зависит от времени обнаружения мастопатии, степени, в которой находится болезнь в конкретном случае. Стоит отметить, что оперативное лечение данного заболевания – это самый крайний способ, к тому же не искореняющий причину и очаг его возникновения.
Первым шагом в лечении мастопатии считается нормализация функций органов, влияющих на течение болезни, а также нормализация гормонального фона пациентки.
Самым распространенным методом лечения мастопатии считается консервативное наблюдение с периодическими обследованиями для наблюдения за развитием заболевания, и назначением списка препаратов, способствующих скорейшему выздоровлению.
Основные назначения при лечении мастопатии:
-
Введение нестероидных противовоспалительных препаратов;
- Назначение средств, улучшающих кровообращение;
- Коррекция диеты
- Назначение успокоительных средств;
- Назначение укрепляющих витаминных комплексов;
- Гомеопатических средств (Мастодинон, Мастофит);
- БАДы;
- Для проведения грамотного лечения врачи рекомендуют исключить посещения саун и бань, ограничиться от физиопроцедур, и категорически исключить даже умеренное посещение салонов искусственного загара, и попадания прямых солнечных лучей на область молочных желез, так как это может быть опасным явлением.
- Можно использовать для снятия выраженного болевого симптома народные рецепты, делать компрессы.
К часто назначаемым препаратам для лечения мастопатии разных видов можно отнести:
- препараты противовоспалительной направленности;
- препараты стимулирующие отток венозной крови;
- лекарства антиоксидантного действия;
- препараты с натуральными экстрактами, регулирующими пролактиновый баланс и улучшающие гормональный баланс женского организма.
Схема лечения всегда строго индивидуальна и может быть подробно расписана и рассчитана исключительно лечащим врачом маммологом либо маммологом-онкологом.
При любом заболевании организм недополучает необходимые ему минералы и витамины, именно поэтому комплексное лечение фиброзно-кистозной мастопатии, помимо приема лекарственных препаратов, предполагает прием витаминно-минеральных комплексов. При выборе витаминов, стоит избегать самолечения и проконсультироваться с лечащим врачом.
Выбранный витаминный комплекс должен соответствовать следующим критериям:
-
минимизировать поступление токсичных веществ в ткани и клетки молочных желез;
- способствовать усилению эффектов действия, выписанных доктором лекарственных средств;
- укреплять иммунитет в целом;
- способствовать нормальному функционированию печени, которая получает наибольший удар от приема лекарственных препаратов;
- по возможности оказывать седативный эффект и оказывать благоприятное воздействие на нервную систему.
Витаминные комплексы должны в обязательном порядке содержать витамины групп А, Е, С, D и В.
Также помимо приема витаминно-минеральных комплексов, в организм женщины, страдающей мастопатией должны поступать продукты, фрукты и овощи, обогащенные натуральными не синтетическими витаминами данных групп. Такие как абрикосы, морковь, сыр, брюссельская капуста, сладкий перец, смородина, шиповник, различные виды рыбы, орехи и мясо.
Достаточно долгое время ученые считали мастопатию полным противопоказанием для проведения массажа не только области груди, но и спины, однако после проведения ряда исследований выяснилось, что массаж не только не вредит здоровью пациенток, но и способен улучшить клиническую картину заболевания.
Также может замедлить перерождение доброкачественных новообразований в онкологические. Однако принятие решения о профилактическом массаже при мастопатии должно осуществляться маммологом.
Целями проведения массажа при заболеваниях молочных желез являются:
-
Обеспечение оттока жидкости от воспаленных тканей груди, и уменьшение с последующей ликвидацией отека. После достижения данных целей значительно уменьшается или вовсе пропадает острая болезненность в области груди;
- Изучение полной клинической картины течения мастопатии, включая точную локализацию патологических изменений, их размер и характер;
- Профилактика образований новых очагов воспаления
- Нормализация работы молочных желез и избавление от всех начальных симптомов заболевания
- Профилактика перерастания новообразований в онкологию.
Однако существует и ряд четких противопоказаний для проведения массажа при мастопатии:
- Подозрение на злокачественность новообразований;
- Наличие повреждений на коже молочных желез как травматического характера, так и повреждений, связанных с различными воспалительными процессами;
- Наличие аллергических высыпаний на груди;
- Повышенная температура пациентки.
Наиболее эффективен массаж при кистозной форме болезни.
Существуют также различные техники самомассажа, позволяющие выявить болезнь самостоятельно даже на самых ранних стадиях. Однако женщина при проведении массажа в домашних условиях должна строго соблюдать все правила, чтобы не навредить молочным железам, а также иметь четкое представление о пальпации.

Так, из рациона пациентки должны быть исключены какао, шоколад и кофе.
Должны быть введены принципы лечебного питания, а также необходимо исключение всех продуктов, так или иначе содержащих метилксантины.
Рацион женщины, больной мастопатией должен быть богат овощами и фруктами, являющимися основными источниками клетчатки и витаминов.
Также в меню стоит добавить кисломолочные продукты, зерновые, продукты, включающие в себя отруби и морепродукты, как источник витамина Е.
Медикаментозное удаление фиброзно-кистозной мастопатии – это крайний, радикальный способ устранения болезни.
Мастопатия – заболевание разноплановое, и имеющее множество проявлений и форм развития, поэтому однозначного ответа на вопрос необходимо ли хирургическое вмешательство при лечении мастопатии – нет.

Все дело в том, что во время беременности в организме женщины выделяется большое количество прогестерона, способствующего лечению от заболевания, и восстановлению гормонального баланса в женском организме.
Важным фактором является также то, что во время вынашивания ребенка, женский организм получает своего рода толчок к обновлению клеток и улучшению функционирования всех жизненно важных систем.
Статистические исследования показывают, что более 80 процентов женщин после беременности полностью излечиваются от мастопатии. Также способствует излечению длительная лактация.
Это объясняется тем, что во время кормления грудью ускоряется процесс обновления тканей молочных желез, и фиброзы и уплотнения рассасываются самостоятельно.

Однако врачи отмечают, что признаки проявления мастопатии у представительниц прекрасного пола при климаксе проявляются гораздо ярче.
В период менопаузы их уже нельзя спутать с признаками беременности, или с предменструальным синдромом.
Во время климакса у женщин происходят огромные гормональные изменения, что и может послужить причиной образования мастопатии, и риск возникновения данного заболевания увеличивается в несколько раз.
Мнения специалистов по поводу экстракорпорального оплодотворения при фиброзно-кистозной мастопатии резко различны.
От мнения о том, что данный шаг может послужить перерождению доброкачественных новообразований в онкологическое заболевание, до мнения о том, что беременность, наступившая с помощью ЭКО, послужит нормализации гормонального состояния женского организма, и поспособствует полному излечению от заболевания.
Опасность проведения экстракорпорального оплодотворения при мастопатии заключается в том, что во время подготовительных процедур к искусственному оплодотворению, женщине назначается сильная стимулирующая гормональная терапия, которая может послужить как причиной возникновения новых патологий в области молочных желез, так и увеличению уже имеющихся новообразований.
Мастопатия любого вида и в любой стадии может послужить благоприятной средой для развития онкологических заболеваний, а как известно, рак молочной железы – наиболее часто встречающаяся и лидирующая по смертельным исходам болезнь среди женщин.
Поэтому следует внимательно относится к своему здоровью, и проводить ежегодные обследования на предмет заболеваний молочных желез, а также проводить самостоятельный осмотр груди.
При проведении самообследования рекомендуется:
-
Проводить обследования на второй неделе менструального цикла;
- Обследовать молочные железы необходимо круговыми движениями противоположной руки (левую грудь правой рукой, а правую – левой);
- Проводить визуальное обследование для выявления деформаций желез, нарушения их пигментации, возникновения очагов покраснения;
- Уделять особое внимание соскам и ареолом вокруг них, как показателям гормональных изменений. Выявление изменений формы сосков, выделений различного характера и частоты, изменения пигментного характера – являются прямым фактором для срочного обращения в медицинское учреждение для проведения обследования.
Отзывы женщин о лечении мастопатии:
Меры профилактики:
-
Основными профилактическими мероприятиями для обнаружения и предупреждения развития любого вида мастопатии, являются регулярные посещения врача-маммолога.
- Женщинам, у которых в роду были или есть родственники с различными заболеваниями молочных желез, или же с онкологией, необходимо посещать маммолога ежегодно.
- Женщинам, как входящим, так не входящим в группу риска, помимо консультирования с врачом, необходимо проводить регулярные самообследования, на предмет возникновения уплотнений, или же изменения симметричности молочных желез.
- Стоит помнить, что риск возникновения мастопатии увеличивается после сорока лет, в силу гормональных возрастных перестроек организма, и изменения общего гормонального фона. Поэтому после достижения женщиной данного возраста, вне зависимости от обнаружения, либо не обнаружения признаков заболевания, ежегодные обследования на предмет выявления наличия новообразований в груди, обязательны.
- Для профилактики возникновения мастопатии, женщина должна следить за своим гормональным фоном, и вести правильный образ жизни. Так, риск возникновения заболеваний молочных желез уменьшается, если женщина принимает различного рода витаминно-минеральные комплексы, содержащие йод, и все правильно сбалансированные микроэлементы.
- Невозможно представить себе крепкий иммунитет организма в целом, без здорового, как минимум восьмичасового сна. Для профилактики возникновения мастопатии, нужно избегать стрессовых ситуаций, а если стресса избежать не удалось, то дать организму необходимое для восстановления нервной системы время.
- Важно знать, что, по мнению многих специалистов, продукты, содержащие какао масла провоцируют возникновение новообразований в груди. Поэтому ограничение употребления шоколада, и иных продуктов с содержанием какао, позволит снизить риск заболевания.
- Также в профилактических целях следует избегать попадания прямых солнечных лучей на область груди в больших количествах.
- Правильный выбор нижнего белья имеет немаловажную роль как при мастопатии, так и для профилактики ее возникновения. Неправильно подобранный бюстгальтер может стать причиной деформации молочных желез, а также при различных передавливаниях и подборе белья не по размеру, могут развиться различного рода деформации тканей и связок, которые могут стать причиной развития мастопатии, либо других заболеваний груди.
источник
Анализы при мастопатии — это неотъемлемая часть диагностики заболевания. Обследование молочных желез на предмет кистозно-фиброзных образований, сдача крови на уровень гормонов и многие другие виды исследований направляют и координируют действия врача, направленные на лечение. Прохождение назначенных анализов при мастопатии обязательно и не должно откладываться на долгий период или корректироваться личными предпочтениями женщины.
Наличие какого-то определенного фактора риска, например, отсутствие стимуляции груди вскармливанием после родов, еще не влечет за собой мастопатию, хотя такой пункт присутствует в совокупности с другими условиями этиологии болезни. Не следует, обнаружив у себя одно или несколько совпадения из следующего списка, настаивать на полном обследовании, включая сюда лабораторные и инструментальные методы. Но один раз в полгода выделить время для посещения кабинета маммолога и регулярного осмотра у гинеколога необходимо.
Основными причинами, могущими вызвать дисгормональную дисплазию молочных желез, считаются:
- Нейрогуморальный фактор — то есть невротические явления, периодические стрессы, тики, обусловленные нарушением гормонального фона;
- Наследственное отягощение от ближайшей родственницы — матери, бабушки и т.д.;
- Различные травматические ситуации — удары, оперативные вмешательства на груди, грибковые заболевания, постоянное трение соска об тесную одежду или бюстгальтер;
- Отсутствие беременности и родов до 25-летнего возраста, а в случае единственного разрешения от бремени — отсутствие грудного вскармливания, необходимого для правильной работы молочных желез и стимуляции выработки гормонов;
- Наличие в анамнезе нарушений работы печени, так как в связи с дисфункцией этого органа, происходит накапливание эстрогенов;
- Дефицит йода в организме, как провоцирующий момент патологического состояния щитовидной железы;
- Имеющиеся в истории болезни проблемы с придатками;
- Сахарный диабет.
Следует учитывать, что состояние молочные железы, в течение жизни женщины и даже на протяжении определенных периодов каждого месяца, претерпевает значительные нагрузки и изменения. Поэтому самостоятельное обследование, в отсутствие медицинских познаний, нередко бывает ошибочным, хотя и должно происходить регулярно.
При первых же подозрениях на какие-либо уплотнения в области груди и подмышек, необходимо немедленно обратиться к специалисту по женскому здоровью.
Мастопатия имеет выраженные и скрытые признаки проявлений, самыми первыми из которых, являются затвердевания различной плотности в долях молочной железы. Уплотнения могут быть в виде узелков или областей обширного охвата, напоминающих отек. Нередко они сопровождаются болевыми симптомами или сильным дискомфортом, особенно перед ежемесячными кровотечениями.
Классификация заболевания подразумевает четкое разделение видов мастопатии по характеру симптоматики и назначению лечения.
Данный вид мастопатии выражен россыпью кистозных пузырьков с жидким наполнением и чаще всего, является результатом гормонального дисбаланса. Основными жалобами пациенток при диагностировании диффузной мастопатии, звучат:
- Дергающие боли, опухание, отечность груди;
- Длительные паузы между менструациями или даже, увеличение срока цикла вдвое;
- На фоне диффузной мастопатии иногда возникает образование эндометриоза, кистозного поражения яичников с соответствующими жалобами на боли.
Женщины, проводя самодиагностику, замечают похожие на молоко, выделяющиеся из сосков капли и это также является одним из признаков данного типа мастопатии.
Узловая мастопатия относится к наиболее коварным формам болезни. Причины ее появления не отличаются от общей группы этиологии, то есть, являются последствиями гормонального сбоя, нарушениями нервной устойчивости или генетическим отягощением. Подвержены ей, преимущественно женщины от 35 до 45 лет, отмечающие у себя следующие тревожные признаки:
- Прощупываемые затвердевания в груди, которые меняют положение, двигаются при нажатии на них;
- Отек молочной железы, особенно во время месячных;
- Обильные выделения, проступающие на поверхности соска и имеющие различный цвет и консистенцию;
- Значительное ухудшение общего состояние, болезненный вид кожных покровов.
Узловая мастопатия может и не проявлять себя долгое время, обнаруживая свое присутствие только небольшими узелками, что, при несвоевременной правильной диагностике может привести к развитию ракового заболевания.
Диагноз «фиброзная мастопатия» ставится на поздних сроках болезни, так как первичные ее проявления имеют скрытый, либо слабовыраженный характер. Симптомы возникают почти все одновременно и сразу складываются в явную картину заболевания:
- Сильные боли в груди;
- Вдвое, втрое возросшие подмышечные лимфоузлы;
- При прощупывании, места затвердевания разделяются на доли, либо ощущаются, как крупитчатое многоочаговое образование;
- Ощущение «горячей» груди, жжение в этой области;
- Скудные выделения из молочных желез жидкостей разного цвета;
Симптомы не обязательно имеют постоянный характер и могут перемежаться длительными паузами ремиссии. Однако, если наблюдается патогенез с возрастанием тревожных признаков, это всегда говорит о развитии болезни.
Самое частое явление проблемы молочных желез у женщин после тридцати лет, это фиброзно-кистозная мастопатия. Происхождение ее имеет накопительный характер и основывается на нарушениях или колебаниях уровня гормонов, соответственно менструальной цикличности.
Диагностика этого вида заболевания редко требует таких серьезных мер, как исследование наполнителя пунктата и чаще ограничивается стандартными методиками: маммографией, УЗИ и контактным врачебным осмотром.
Признаками, обнаруживающими клинику заболевания, считаются:
- Напряжение верхних долей молочных желез;
- Равномерное увеличение груди в менструальный период;
- Незначительное покраснение, увеличение или раздраженное состояние сосков, иногда сопровождающееся выделениями;
- Резкие, внезапные боли, возникающие не у некоторых пациенток и характерные только для середины периодического цикла.
Основой для постановки диагноза считается метод пальпации, однако он не указывает достоверно на тип заболевания и не считается основанием для назначения лечения. По результатам данного контактного обследования, врачом только избирает ход дальнейшего изучения мастопатии и корректировка необходимых профилактических мер.
Маммография, это один из способов рентгенологического исследования, входящий в список обязательных рекомендаций даже здоровым женщинам за сорок. Обследование является сравнительным, то есть получение выводов основывается на результатах предыдущих снимков относительно текущих.
Подготовки к обследованию не требуется и противопоказаний, кроме возраста до 35 лет и беременности, не имеется. Ограничением к назначению маммографии служит недавнее получение рентген-излучения. В таком случае, доктор немного отодвинет срок исследования.
Ультразвуковое исследование назначается всем без исключений женщинам и девушкам, обратившимся врачу с проблемной симптоматикой. Противопоказаний у данной методики не бывает, так как это не является лучевой или инвазивной (нарушающей целостность кожных покровов) методикой. Назначается УЗИ на любых сроках беременности и при любых сопутствующих заболеваниях.
УЗИ может служить как сравнительным, так и полноценно диагностирующим обследованием, достоверно оценивающим размеры поражения, наличие онкологии, плотность опухолевидного образования и др.
Вывод, сделанный на основе биопсии, считается гарантировано верным, так как данный тест, проведенный с использования биологического материала (частиц ткани, взятой у пациентки), выявляет заболевание на любой стадии и любой формы сложности.
Биопсия подразделяется на четыре типа, назначение каждого из которых зависит от полученных результатов других исследований и подведенных на основе этого предварительных итогов:
- Пункционная тонкоигольная биопсия, проводимая шприцом стандартного типа, с забором жидкости из патологического очага. Проводится процедура обязательно с помощью УЗИ аппарата;
- Трепан-биопсия, поддерживаемая тем же контролирующим методом, но уже с помощью шприца, осуществляющего забор ткани;
- Мазок-отпечаток — нанесение на предметное стекло для электронного микроскопа жидкости, выделенной из соска;
- Эксцизионная биопсия — травматический инвазивный метод, сопровождаемый местной анестезией. При этом проба забирается непосредственно от опухоли через надрез.
Сдавать кровь на лабораторное гормональное исследование можно, только ввиду соблюдения ряда условий. Основное из них — исключить любое провокационное действие, которое повышает уровень гормона пролактина искусственно, то есть временно. Такой провокацией считается раздражение области соска на протяжении 3-5 дней до проведения забора крови.
Следующими необходимыми условиями называют:
- Половые контакты в течение нескольких дней до назначенной даты взятия анализа;
- За сутки до обследования нельзя допускать физические нагрузки, поднимать тяжести;
- Нежелательно воздействие повышенными температурами, в том числе и принятие горячей ванны за сутки до сдачи крови;
- Нужно за 3-5 дней исключить курение, распитие алкоголя.
Изучаемыми гормонами являются: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон гипофиза (ЛГ), эстрон, эстрогены, эстрадиол, эстриол, прогестерон.
Непосредственно в день, когда предстоит забор анализа, нельзя есть и пить до завершения процедуры, хотя иногда, в случае необходимости, небольшое количество негазированной воды не возбраняется.
Данный анализ проводят строго с 19 по 21-й день, отсчитывая от начала предыдущей менструации, но при часто срывающихся циклах или фактическом отсутствии таковых, эти ограничения снимаются.
Очень важно помнить, что одноразовая сдача крови на изучение уровня гормонов не считается достоверной и при положительном, то есть завышенном результате, обязательно дублируются!
- АК (анализ крови) на онкомаркеры — проводится в рамках забора общего анализа крови и имеет стандартные требования, ограничивающие прием пищи в утро сдачи анализа. Данные пробы берутся при сильно выраженных мастопатиях, схожими проявлениями с признаками раковых заболеваний.
При исследовании крови на онкомаркеры анализируется превышение уровня антител СА 27-29, СА 15-3.
Мастопатия — заболевание не являющееся самостоятельным. Его сложно назвать ведущим, так как при обследовании и прослеживании заболевания до истоков патогенеза, всегда обнаруживается один или нескольких факторов, подтолкнувших организм на реакцию подобного рода. Поэтому, единственной мерой, чтобы предупредить мастопатию, или пресечь ее развитие, может быть только адекватная оценка состояния собственного организма и своевременное обращение к врачу.
Ниже представлены критические пункты, с которые желательно ознакомится каждой женщине, которую волнует проблема личного здоровья:
- Посещение врачей маммолога и гинеколога должно происходить не реже, чем раз в шесть месяцев;
- Любое выявленное заболевание мочеполовой сферы, нервной системы, нужно лечить немедленно, не запуская состояние до явной патологии;
- Не откладывайте рождение первенца до критического возраста и осуществите это до 25-27 лет с обязательным вскармливанием младенца грудью;
- Общие рекомендации, относительно полноценного питания, дозированного занятия спортом и устранения из жизни вредных привычек, уместны и при профилактике мастопатии;
И последнее, но не по значению — обязательно возьмите в привычку хотя бы два раза в месяц тщательно прощупывать молочные железы на предмет возможных уплотнений.
Появление мастопатии — это первый сигнал к тому, что в организме происходят изменения, называемые патологическими. В первую очередь, под угрозой оказывается вся детородная система, с соответствующим нарушением нормального функционала. Как максимально негативный аспект и самое нежелательное развитие болезни — есть риск получить раковое заболевание.
источник
Специалисты заявляют, что для развития мастопатии нужен своеобразный толчок.
Она никак не может появиться на пустом месте. Большое влияние на появление болезни оказывают образ жизни, функционирование нервной системы, особенности интимной жизни и многое другое.
Особенно мощной воздействие на развитие мастопатии оказывают гормональные нарушения в организме женщины.
В статье мы поговорим о том, какие нужно сдать анализы при мастопатии.
Чтобы установить точный диагноз и начать своевременное лечение, врач назначает комплекс диагностических процедур, которые должна пройти женщина.

Если есть какие-либо отклонения, необходимо пройти УЗИ.
Появление мастопатии может быть связано с гинекологическими проблемами. Поэтому необходимо посетить гинеколога и сделать УЗИ малого таза и придатков. В обязательном порядке сдают общий анализ крови и анализ на гормоны.
Рассмотрим подробнее, какие анализы сдавать при мастопатии.
Нужно сдавать при мастопатии анализы на гормоны. Анализ на гормоны выдается после того, как женщина провела все необходимые исследования у эндокринолога.
Данный анализ поможет выяснить уровень гормонов в женском организме, которые играют важную роль при развитии мастопатии. Нарушение гормонального равновесия — одна из главных причин развития заболевания.
На правильное функционирование молочной железы большое влияние оказывают такие гормоны, как:
Эстрогены относятся к стероидным женским гормонам, которые вырабатывают женские яичники.

Эти гормоны также оказывают благотворное влияние на развитие влагалища, матки и протоков в женских железах.
Прогестерон — гормон желтого оттенка, который во время беременности формирует плаценту, подготавливает молочные железы к беременности, оказывает сильное влияние на торможение роста эпителия, уменьшает отеки в груди.
За счет соединительной ткани формирует альвеолы и дольки в груди. Вырабатывается гормон гипофизом. При мастопатии прогестерон понижен.
Мастопатия и пролактин:
Его главная функция — подготовка желез к беременности и качественная выработка молозива и молока в этот период. Его увеличенное количество ведет к сбою гормональной системы и способствует развитию мастопатии.
Также на молочные железы оказывают влияние следующие гормоны:
- ТТГ (тиреотропный гормон);
- Т4 (трийодтиронин) и Т3 (тироксин), которые необходимы для созревания эпителиальных клеток;
- HER важен для правильной работы яичников;
- андрогены подавляют в грудной железе процессы, способствующие развитию заболеваний;
- кортикостероиды помогают пролактину правильно воздействовать на молочные железы;
- инсулин занимается стимуляцией протоков желез;
- простагландины, регулируют необходимые микроэлементы в груди и оказывают благотворное влияние на проницаемость сосудов.
При биопсии в ткань вводится специальный инструмент в место, которое имеет патологию.

При мастопатии биопсия показана при любом виде узловой формы и при подозрении на образование раковой опухоли.
После гистологического исследования ткани под специальным микроскопом можно с точностью утверждать есть ли раковые образования в груди или они отсутствуют.
Также биопсия позволяет установить тип рака и составить прогноз его развития. При данном виде исследования изучение взятой ткани проводится на клеточном уровне.
Какие анализы сдать при мастопатии мы рассмотрели. Есть и другие виды диагностики.
При мастопатии женщине назначают комплексную диагностику для точного определения диагноза и в дальнейшем эффективного лечения.
Поэтому больная мастопатией проходит следующие процедуры:
- Пальпация. Первое, что необходимо сделать при обнаружении любого из симптомов, посетить гинеколога или маммолога. Врач проведет пальпацию, т.е. ощупывание груди кончиками пальцев. Ее проводят в положении стоя и лежа, так как при изменении положения тела уплотнения могут смещаться.
Также врач осматривает область сосков, проверяя нет ли выделения жидкости, нужную ли форму имеют соски. Проводится ощупывание лимфоузлов в области подмышек. - Маммография. С помощью рентгена исследуют молочные железы в прямой и косой проекциях. Эта процедура поможет выявить изменения в груди, определить наличие патологии. Также при мастопатии маммография поможет выявить какой вид болезни у пациентки. Процедуру рекомендуется проводить на 7-10 день цикла.
-
УЗИ. Исследование данным методом позволит получить информацию есть ли образования в груди, каковы их форма и размеры, где они расположены.
Делать процедуру рекомендуется на 5-10 день цикла. Если возникли подозрения в наличии раковых опухолей, пациентку отправляют на биопсию. - Онколог. Если была установлена раковая стадия заболевания, пациентка в обязательном порядке должна посетить онколога.
Многие женщины не придают должного значения состоянию груди, списывая появившиеся симптомы на предменструальный синдром. Поэтому чаще всего мастопатия приобретает осложнения.
При любых даже незначительных признаках женщина должна посетить гинеколога или маммолога. Эти врачи не только проведут комплексное обследование молочных желез, но и назначат при необходимости эффективное лечение.
Не рекомендуется заниматься самолечением, так как при некоторых формах болезни узлы и кисты могут перейти в раковую стадию. Все методы народной медицины и гомеопатические препараты необходимо использовать только по согласованию с врачом. При запущенных формах они не принесут положительного результата.
Теперь Вы знаете, какие анализы сдают при мастопатии. Эта болезнь имеет положительный прогноз излечения при правильном и комплексном подходе. Поэтому каждая женщина после 30 лет должна регулярно посещать врача для обследования молочных желез.
Вы сможете найти дополнительную информацию по данной теме в разделе Диагностика и симптоматика.
Понравилась статья? Подписывайтесь и следите за обновлениями ВКонтакте, Одноклассниках, Twitter, Facebook или Google Plus.
источник
Мастопатия входит в перечень самых распространенных заболеваний среди женщин в репродуктивном возрасте. Патология развивается по причине нарушения гормонального баланса, поэтому перед формированием курса лечения специалисты требуют сдать анализы на гормоны. Результаты лабораторных исследований покажут, какой вариант терапии подойдет для конкретного случая заболевания.
Чтобы избежать получения недостоверных результатов, перед сдачей анализа нужно исключить:
- половые контакты;
- физические нагрузки и стрессовые ситуации;
- перегревание в бане или сауне, пребывание на пляже;
- курение и алкоголь;
- массаж воротниковой зоны;
- приемы пищи в день сдачи анализов (пить воду разрешено)
Время сдачи анализа на пролактин определяется, исходя из менструального цикла пациентки. Оптимальный период – от 19-го до 21-го дня с начала месячных. При нерегулярном цикле тест на гормоны можно сдавать в любой день, который представляется удобным.
За сутки до сдачи экзамена следует исключить сигареты, спиртное, посещение бани и физические нагрузки. За неделю отменяют гормональные контрацептивы и противовоспалительные средства (нестероидные).
Уровень ФСГ определяют на 3-8-й день от начала менструации. Оптимальный способ забора – троекратный с перерывами около получаса.
Помимо описанных выше рекомендаций, перед тестом на ЛГ нужно соблюдать диету, ограничив потребление жирного. За сутки нужно перестать есть белки. Порции должны быть не больше 200 г.
Кровь сдают натощак на 19-21-ый день с момента начала месячных.
Перед забором рекомендуется расслабиться в течение 10 минут. Любая может повысить концентрацию лютеинизирующего гормона.
Анализ нельзя сдавать при наличии инфекционных заболеваний.
К этой группе гормонов принадлежат:
- эстрадиол (репродукция);
- эстрон (менопауза);
- эстриол (беременность).
Благоприятный для сдачи анализов срок – 5-6 сутки от первого дня менструации. Все описанные выше рекомендации должны быть соблюдены.
Исследование проводится в утренние часы натощак на 20-е сутки от начала месячных.
Анализ на этот гормон со стероидной природой следует сдавать одновременно с ЛГ, эстрадиолом и прогестероном, оптимально – на 4-ый день цикла.
Выработка гормонов щитовидной железы не связана с менструальным циклом, поэтому дату можно выбрать любую. Однако, есть ряд ограничений:
- переболевшим ОРВИ следует делать забор не ранее, чем через 4 недели после выздоровления;
- в день теста нельзя принимать лекарства от патологии эндокринной системы, а за 2 недели исключить препараты, влияющие на функцию щитовидки.
Кровь берут утром, натощак, причем предварительно пациент должен провести около 10 минут в состоянии покоя.
За 3-4 суток до теста нужно исключить прием препаратов, в которых содержится йод, а также не есть морепродукты. Утром перед сдачей анализа можно попить воды. Желательно прийти в лабораторию в утренние часы, чтобы концентрация гормона была максимальной.
На уровень этих гормонов могут повлиять оральные контрацептивы, поэтому гинеколог должен скорректировать график их приема, чтобы назначить оптимальную дату для анализа. Последний прием пищи разрешен за 14 часов до процедуры.
Перед сдачей данного анализа следует соблюдать все перечисленные выше рекомендации, а дату можно выбрать любую, вне зависимости от менструального цикла.
Концентрацию этих гормонов определяют по анализу мочи. Исследованию подвергают суточный объем.
За две недели до тестирования прекращают прием мочегонных препаратов, аналогов тестостерона, которые могут повлиять на результаты. За 2 дня нужно исключить потребление свеклы, ванилина, кофеина.
Мочу собирают на протяжении суток в стеклянную банку, поставив ее в темное место. Полученный объем измеряют и записывают в бланке направления на анализ. В лабораторию сдают 100-150 мл мочи из этой банки.
источник
Мастопатией называется разрастание тканей молочных желёз под воздействием многих факторов, основным из которых считается гормональный дисбаланс.
Для диагностики мастопатии проводят:
1. УЗИ (эхографию). Его часто дополняет допплерография ― изучение скорости кровотока в изменённых тканях, указывающее на степень поражения.
3. Компьютерную томографию.
4. Диафаноскопию (трансиллюминацию) ― просвечивание молочной железы в тёмном помещении с помощью луча света от точечного источника.
5. Термографию ― исследование теплового поля молочных желёз просвечиванием грудного отдела чувствительными инфракрасными лучами.
6. Радиоизотопное сканирование.
Очень эффективными диагностическими методами оказываются рентгенологические приёмы обследования:
· маммография (рентгенография молочных желёз);
· дуктография (галактография) ― исследование млечных протоков путём заполнения их рентгенконтрастным веществом;
· пневмомаммография ― инъекционное введение перед рентгенографией газа в ткани грудной железы для их растяжения, которое позволяет рассмотреть морфологические нарушения в них;
· пневмокистография ― растяжение газом кисты перед регтгенографией с целью детального рассмотрения её структуры и оболочки;
· ангио- и лимфография ― исследование сети кровеносных и лимфатических сосудов с помощью рентгенконтрастирования.
Для уточнения диагноза необходимо проведение:
1. Цитологического исследования материалов аспирационной биопсии, выделений из соска поражённой железы, мазков и соскобов.
2. Гистологического исследования изменённых тканей. Их получают под анестезией с помощью биопсии:
· эксцизионной ― то есть иссечением скальпелем части уплотнения с прилегающими тканями;
· трепанобиопсии ― когда забор материала в виде столбика тканей из глубоколежащего уплотнения осуществляется с помощью введения толстой иглы;
Согласно принятому алгоритму лабораторного исследования сначала проводятся цитологические анализы. При наличии выделений из соска делают мазок-отпечаток, который изучают под микроскопом для обнаружения атипичных клеток. Такие анализы повторяют периодически для контроля за динамикой патологических процессов.
В случаях сомнительной трактовки результатов цитологического анализа проводят гистологическое исследование, которое позволяет дать окончательное заключение о характере уплотнения.
Поскольку в возникновении мастопатии повинны эндокринные нарушения, лечение заболевания невозможно без восстановления нормального гормонального фона.
На молочную железу оказывает влияние уровень:
эстрогенов (вырабатываются в яичниках) ― это эстриол и эстрадиол;
· пролактина (синтезируется передней долей гипофиза);
· прогестерона (вырабатывается в гипофизе).
При мастопатии выявляются:
· снижение уровня прогестерона;
· повышение уровня пролактина.
Косвенно в регуляции цикла функционирования молочной железы участвуют:
1. Тиреотропный гормон, вырабатываемый в гипофизе (ТТГ);
2. Гормоны, производимые щитовидной железой ― трийодтиронин (Т3) с тироксином (Т4). Их содержание в крови находится в обратной зависимости от уровня ТТГ. Оно повышается при беременности.
3. Андрогены (тестостерон) ― в женском организме предупреждают развитие заболеваний молочной железы.
4. Кортикостероиды (синтезируются в надпочечниках)― вместе с пролактином регулируют функцию молочных желёз.
5. Инсулин (секрет поджелудочной железы) ― стимулирует развитие млечных протоков и их работу.
6. Простагландины (синтезируются во многих тканях и органах) ― регулируют обменные реакции, влияют на сосудистые стенки.
Количественные показатели содержания в крови этих гормонов зависят от физиологического состояния женщины, её возраста, срока менструального цикла. Поэтому трактовать результаты анализов на содержание гормонов может только специалист-эндокринолог.
Для получения объективных данных анализов при мастопатии кровь из вены на содержание гормонов женщина должна сдаваться на 7-9-й либо 20-22-й день месячного цикла, соблюдая следующие правила:
1. Кровь нужно сдавать в утренние часы на пустой желудок.
2. Накануне нельзя принимать алкоголь.
3. Должно пройти несколько часов после последней выкуренной сигареты, если эта привычка присутствует.
4. В течение суток до анализа не должно быть интенсивных спортивных тренировок.
5. В течение суток до анализа исключить также и интимные контакты и даже прикосновения к эрогенным зонам ― они могут сказаться на концентрации в крови гормона пролактина.
6. При регулярном приёме лекарственных препаратов надо заранее уведомить об этом врача.
Исказить результаты исследования могут такие обстоятельства:
1. Острые бактериальные или вирусные инфекции.
При получении сомнительных результатов анализы при мастопатии повторяют через срок, указанный врачом.
Мастопатия в некоторых случаях расценивается как предрак. Врачу очень важно в процессе лечения мастопатии контролировать состояние железы и опухоли. Раннее обнаружение злокачественного перерождения ― главная задача, стоящая перед специалистом.
Прогнозирование и выявление опухолей стало возможно с применением онкомаркёров. Опухолевые маркёры ― это белковые вещества или гормоны, их вырабатывает само новообразование. Они находятся в ткани опухоли, а также ― в крови, моче, в спинномозговой, плевральной, асцитической и кистозной жидкости.
Каждой стадии развития патологии соответствуют свои онкомаркёры опухолей грудной железы. С их учётом можно правильно планировать лечебную тактику.
1. Раковые антигены (СА) ― 15-3 и 27-29 ― обнаруживаются:
· практически у всех больных с метастатической формой;
· при ранних рецидивах первичной опухоли после её лечения;
· в небольших количествах ― при доброкачественной опухоли (мастопатии);
· в третьем триместре нормально протекающей беременности (стоит быть внимательным в этом случае).
Считается, что концентрация 30 Ед/мл ― норма СА 15-3; 40 ЕД/мл ― норма СА 27-29.
2. Урокиназа активатора плазминогена (УАП) и ингибитор активатора плазминогена (ИАП-1) ― в большой концентрации обнаруживаются при агрессивном прогрессирующем раке с поражением лимфоузлов. Их уровень в крови устанавливается для определения эффективности проведённой химиотерапии.
Мониторинг проводимого лечения при онкологии молочной железы проводится также с помощью определения концентрации онкомаркёров:
1. РЭА (раково-эмбриональный антиген). Нормой считается 5 нг/мл.
2. МРА (муциноподобный раково-ассоциированный антиген).
Хорошим прогностическим показателем является снижение концентрации в крови онкомаркёров по сравнению с исходными величинами, а увеличение цифр говорит о неэффективности лечения.
Обнаружение рака бывает более качественным, когда проводят определение сразу двух маркёров: СА 15-3, как основного при идентификации опухоли молочной железы, и РЭА.
Показатели онкологического белка определяются в сыворотке венозной крови. Срок выполнения анализов при мастопатии ― 3 часа. Расшифровку проводит только специалист с учётом всех обстоятельств болезни у каждого конкретного больного.
Для получения достоверных анализов требуется соблюдение ряда условий:
1. Кровь сдают, если прошло не менее двух недель после окончания приёма лекарств, или до начала курса лечения.
2. Если приём лекарств необходим, то об этом указывается в направлении.
3. Кровь сдают утром, последняя трапеза должна быть за 12-14 часов до сдачи крови.
4. За сутки до проведения анализа должна быть уменьшена физическая нагрузка до минимальной.
5. В течение последних суток перед забором крови нельзя употреблять жареную и жирную пищу, принимать спиртные напитки.
6. Необходимо до обследования на сутки отказаться от курения.
Сдавать анализ на присутствие онкомаркёров для профилактики показано всем женщинам, достигшим 40 лет, особенно в период менопаузы или прошедшим лечение мастопатии молочных желез у женщин.
Патология долго развивается незаметно. Первым её признаком могут оказаться незначительные болезненные ощущения в грудной железе, появляющиеся за несколько дней до менструации. При прикосновении к груди боль усиливается. При ощупывании отмечается повышенная плотность тканей грудной железы. Особенно это заметно, если под пальцами оказываются очаговые уплотнения ― узлы.
Эти «открытия» являются достаточным поводом для того, чтобы обратиться к врачу ― гинекологу, маммологу, эндокринологу или хирургу.
Мастопатия как первоначальный диагноз устанавливается быстро на основании жалоб пациентки и осмотра. Но для выбора правильного лечебного метода надо определить форму мастопатии. Она бывает:
Но кроме этих основных форм специалисты выделяют по характеру вовлечённых в процесс тканей мастопатии:
5. Аденому (патологический рост железистой ткани).
Разобраться в особенностях возникшего уплотнения при такой скудной симптоматике удаётся с помощью дополнительных методов исследования.
Биофарм/Biofarm клиника и исследования, расшифровка диагнозов ДФКМ — ФКМ, клинические исследования и анализы, направление применения при комплексной терапии не гормональных препаратов Мабюстен/Mabusten — по материалам предоставленным медицинским центром исследований Bradner Deword GmbH Hirtenweg 30, 4125 Riehen, Suisse/Швейцария. Размещенные материалы исследований о диагнозах, лекарствах и методиках лечения носят информационный характер и предназначены для образовательных целей профильных специалистов. Не должны использоваться в качестве медицинских рекомендаций при назначении лечения. Установка диагноза, выбор методики лечения и лекарств, является прерогативой персонального лечащего врача. ООО «Биофарм»/LLC Biofarm не несёт ответственности за возможные негативные последствия, возникшие в результате не квалифицированного использования информации, размещенных в обзорах лекарств, диагнозов и методик лечения на сайте mabusten.com
MABUSTEN — МАБЮСТЕН торговая марка (ТМ), (R), правообладатель BRADNER DEWORD GmbH, зарегистрировано в Государственном реестре Российской Федерации Федеральной службой по интеллектуальной собственности. Свидетельство о регистрации : СГР № RU.77.99.88.003.E.002004.05.16
БЮЛЛЕТЕНЬ от — BRADNER DEWORD GmbH ВСЕ О ФИБРОАДЕНОМАТОЗЕ И МАСТОПАТИИ МОЛОЧНЫХ ЖЕЛЕЗ
Профилактика, терапия и лечение — диагноз
BD fibrous breast mastopathy
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом
Политика в отношении обработки персональных данных: Все данные о пользователях сайта, обрабатываемые в соответствии с законодательством РФ, агрегируются и анонимизируются, анализируются массово и безлично. Этот сайт использует файлы cookies, чтобы быть максимально информативным для вас. Продолжая просмотр страниц сайта, вы соглашаетесь с использованием файлов cookies.
BRADNER DEWORD GmbH branch Basel Switzerland
источник

 Диффузную, физиологически проявляющуюся в образовании узелков и тяжей, и в образовании уплотнений в области молочных желез. Данный вид мастопатии характеризуется болезненными ощущениями в области груди, а также огрубением и увеличением желез в период менструации;
Диффузную, физиологически проявляющуюся в образовании узелков и тяжей, и в образовании уплотнений в области молочных желез. Данный вид мастопатии характеризуется болезненными ощущениями в области груди, а также огрубением и увеличением желез в период менструации; Все более поздний возраст первородящих;
Все более поздний возраст первородящих;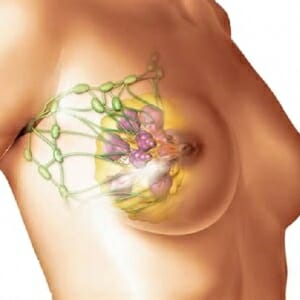 При преобладании фиброзногокомпонента в мастопатии у женщины наблюдается отечность молочных желез, а междольковые соединительнотканные перегородки увеличиваются и давят на все окружающие ткани грудной клетки, просветы протоков со временем сужаются, а иногда сращиваются полностью.
При преобладании фиброзногокомпонента в мастопатии у женщины наблюдается отечность молочных желез, а междольковые соединительнотканные перегородки увеличиваются и давят на все окружающие ткани грудной клетки, просветы протоков со временем сужаются, а иногда сращиваются полностью.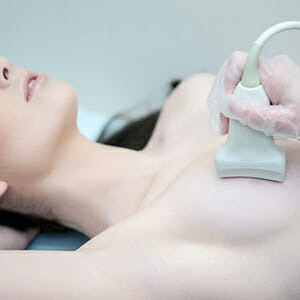 Выявлению и измерению при наличии кист даже самого минимального размера в груди. Также высококвалифицированный специалист при помощи УЗИ-аппаратов может выявить характер кистозного образования: ее доброкачественность, или атипичность, что может говорить о злокачественности новообразования;
Выявлению и измерению при наличии кист даже самого минимального размера в груди. Также высококвалифицированный специалист при помощи УЗИ-аппаратов может выявить характер кистозного образования: ее доброкачественность, или атипичность, что может говорить о злокачественности новообразования;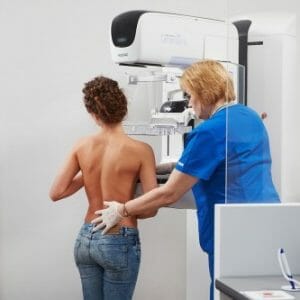 Обычно мастопатия диагностируется посредствомУЗИ, маммологического исследования и обследования врача-онколога.
Обычно мастопатия диагностируется посредствомУЗИ, маммологического исследования и обследования врача-онколога. Введение нестероидных противовоспалительных препаратов;
Введение нестероидных противовоспалительных препаратов; минимизировать поступление токсичных веществ в ткани и клетки молочных желез;
минимизировать поступление токсичных веществ в ткани и клетки молочных желез; Обеспечение оттока жидкости от воспаленных тканей груди, и уменьшение с последующей ликвидацией отека. После достижения данных целей значительно уменьшается или вовсе пропадает острая болезненность в области груди;
Обеспечение оттока жидкости от воспаленных тканей груди, и уменьшение с последующей ликвидацией отека. После достижения данных целей значительно уменьшается или вовсе пропадает острая болезненность в области груди; Проводить обследования на второй неделе менструального цикла;
Проводить обследования на второй неделе менструального цикла; Основными профилактическими мероприятиями для обнаружения и предупреждения развития любого вида мастопатии, являются регулярные посещения врача-маммолога.
Основными профилактическими мероприятиями для обнаружения и предупреждения развития любого вида мастопатии, являются регулярные посещения врача-маммолога.
 УЗИ. Исследование данным методом позволит получить информацию есть ли образования в груди, каковы их форма и размеры, где они расположены.
УЗИ. Исследование данным методом позволит получить информацию есть ли образования в груди, каковы их форма и размеры, где они расположены.