До 20% женщин, желающих стать мамами, сталкиваются с самопроизвольным прерыванием беременности. Выкидыш в ранних сроках регистрируются у 80% беременных, причем в трети случаев он случается до 8 недель гестации и обусловлен анэмбрионией. С угрозой выкидыша, особенно в ранние сроки беременности, то есть до 12 недель, может столкнуться практически каждая будущая мама, но при грамотном и своевременном лечении и соблюдении врачебных рекомендаций беременность заканчивается благополучно – рождением здорового малыша.
Выкидышем или самопроизвольным абортом называют прерывание беременности, когда оно произошло без медицинского участия или механического вмешательства. В результате выкидыша плод и плодные оболочки изгоняются из полости матки, что сопровождается обильными кровяными выделениями и схваткообразными болями внизу живота.
Выкидыши в зависимости от срока прерывания гестации делятся на ранние и поздние:
- ранние выкидыши – это те, которые случились до конца первого триместра, то есть до 12 недель;
- поздние выкидыши – происходят в сроках от 13 до 22 недель.
К выкидышам на ранних сроках относятся и самопроизвольное прерывание биохимической беременности. Про биохимическую беременность, точнее ее прерывание, говорят, когда произошла овуляция, яйцеклетка была оплодотворена сперматозоидом, но по каким-то причинам она не смогла имплантироваться в матке и покинула ее, а менструация пришла в срок или с небольшой задержкой. Причем единственным признаком подобной беременности является слабоположительный тест, так как уровень ХГЧ в моче или крови не превышает 100 единиц. Сосчитать частоту беременности, которая едва началась, сразу закончилась, сложно, согласно некоторым данным такие выкидыши в очень ранних сроках встречаются в 65 – 70%.
В зависимости от клинической картины выделяют несколько стадий выкидыша:
- угроза прерывания;
- начавшийся выкидыш;
- самопроизвольный аборт в ходу;
- неполный выкидыш (на этой стадии требуется хирургическое вмешательство – выскабливание матки);
- полный выкидыш.
Отдельно выделяют замершую беременность или несостоявшийся аборт, когда плодное яйцо отслоилось от маточной стенки, но не покинуло пределы матки.
В угрозе выкидыша в малых сроках лидирующее положение занимает хромосомные аномалии зародыша, частота которых составляет 82 – 88%. На втором месте стоит эндометрит, в результате которого возникает воспаление в слизистой матки, что приводит к невозможности нормальной имплантации и дальнейшему развитию эмбриона. Также самопроизвольный аборт в малых сроках вызывают анатомические и гормональные проблемы, инфекционные и иммунологические факторы, приводящие к привычному невынашиванию беременности.
В группу высокого риска по ранним выкидышам вносят женщин, имеющих следующие настораживающие факторы:
Угроза раннего выкидыша увеличивается с возрастом. Чем старше женщина, тем вероятнее развитие у нее данного осложнения беременности. В 20 – 30 лет риск прерывания беременности находится в пределах 9 – 17%, к 35 годам он возрастает до 20%, к 40 – до 40%, а в 44 и старше риск раннего выкидыша достигает 80%.
Наличие 2 и более беременностей в прошлом увеличивает риск выкидыша вдвое (по сравнению с нерожавшими женщинами).
Чем больше было самопроизвольных прерываний беременности в ранних сроках, тем выше риск раннего выкидыша настоящей беременности.
Если беременная выкуривает больше 10 сигарет ежедневно, у нее значительно возрастает риск раннего выкидыша.
Прием НПВС (аспирин, индометацин, найз и другие) накануне зачатия подавляет синтез простагландинов, и, соответственно, нарушает имплантацию.
При повышении температуры тела (37,7 градусов и больше) риск выкидышей в ранних сроках увеличивается.
Механическая травма (падение, удар) или методы пренатальной диагностики (хориоцентез, забор околоплодных вод, кордоцентез) повышают риск выкидыша до 3 – 5%.
Чрезмерное потребление кофеина (крепкий чай, кофе) один из факторов риска прерывания беременности в малых сроках.
В качестве тератогенов выступают инфекционные возбудители, токсические вещества, некоторые лекарства, которые также повышают риск раннего выкидыша.
Ее недостаток в период планирования беременности и в первые 3 месяца после зачатия приводит к формированию патологического кариотипа у плода и прерыванию беременности.
Недостаток гормонов (эстрогенов и прогестерона), избыток андрогенов, тромбофилические состояния (антифосфолипидный синдром) как правило, являются причинами привычного невынашивания, но также вызывают угрозу прерывания в ранние сроки.
- Стрессы
- ЭКО (до 25% случаев)
- Резус-конфликт.
Угроза выкидыша на ранних сроках сопровождается следующими ключевыми симптомами: боли, кровяные выделения из половых путей на фоне задержки месячных.
К признакам угрозы прерывания беременности на малых сроках практически всегда относятся боли. Возникают потягивающие ощущения внизу живота и/или в поясничной области, которые могут становиться более интенсивными. В некоторых случаях (травма, стресс) боли начинаются резко, внезапно и быстро становятся схваткообразными, сопровождаясь обильными кровяными выделениями, что свидетельствует о переходе угрожающего аборта в стадию аборта в ходу, когда беременность сохранить уже невозможно. При проведении влагалищного исследования диагностируется шейка матки нормальной длины (нет ее укорочения и сглаживания), закрытый внутренний зев. Бимануальная пальпация позволяет прощупать матку, размеры которой соответствуют сроку задержки месячных, но тонус матки повышен. Это определяется по ее плотности и напряженности (в норме беременная матка мягкая).
Выделения при угрозе обычно незначительные, серозно-кровянистого характера. Но возможно и отсутствие кровяных выделений в начале развития угрожающего аборта. Если своевременно не принять лечебно-профилактические меры, то выделения крови приобретают более интенсивный характер, цвет их меняется от темного красного (начавшийся выкидыш) до яркого алого (аборт в ходу). Появление выделений при угрожающем выкидыше связано с постепенным отслоением плодного яйца от маточной стенки, что сопровождается повреждением кровеносных сосудов и выделением крови.
Другими дополнительными признаками угрозы раннего выкидыша служат:
Как правило, следить за базальной температурой врачи рекомендуют после вынесения диагноза угрожающего раннего выкидыша. Но в некоторых случаях (гормональные нарушения, длительное отсутствие беременности) будущие мамы еще до зачатия имеют и продолжают вести график базальной температуры. В норме, при наступлении беременности базальная температура превышает отметку 37 градусов и находится на этом уровне до 12 – 14 недель. Косвенным признаком угрозы выкидыша служит снижение ректальной температуры до 37 и ниже.
Некоторые женщины так сильно переживают за свою долгожданную беременность, что готовы проводить тест на беременность ежедневно. В подобных случаях бледнеет еще не так давно такая яркая вторая полоска на тесте, что связано с падением уровня ХГЧ (именно на его содержании и основан тест). Иногда тест может показывать только одну полоску, даже при отсутствии кровянистых выделений, что конечно, не очень хорошо, но поправимо.
Для каждого срока беременности имеются нормативы содержания ХГЧ в крови. Снижение уровня ХГЧ свидетельствует об угрозе выкидыша.
Далеко не показательный признак угрозы, особенно на малых сроках беременности (например, в 5 недель). Нельзя с достоверностью говорить об угрозе выкидыша при наличии только повышенного тонуса матки по УЗИ. Возможно, что гипертонус вызвало проведение ультразвукового исследования, но затем матка вновь расслабляется. Но в случае обнаружения ретрохориальной гематомы, которая является признаком отслойки плодного яйца, диагноз угрозы выкидыша в малых сроках вполне правомерен.
Диагностика угрозы раннего выкидыша не представляет сложностей. Диагноз выносится после тщательного сбора анамнеза и жалоб, общего и гинекологического осмотра. Во время проведения гинекологического осмотра врач оценивает состояние шейки матки (есть/нет ее укорочение и сглаженность, сомкнутость наружного зева), наличие или отсутствие выделений крови, пальпирует матку (соответствует ли сроку беременности, сокращается ли в ответ на пальпацию).
Также обязательно проводится УЗИ, на котором оценивается тонус матки, имеется ли плод в матке и определяется ли его сердцебиение, соответствует ли он сроку гестации, наличие/отсутствие ретроплацентарной гематомы.
Из лабораторных методов применяют:
Определение уровня прогестерона, ХГЧ, 17-кетостероидав, по показаниям гормоны щитовидной железы.
Проводится подсчет кариопикнотического индекса (КПИ), на основании которого можно заподозрить угрозу в ранних сроках еще до появления клиники (повышение КПИ первый звоночек угрожающего выкидыша).
В этот пункт входит и исследование на скрытые половые инфекции.
- Группа крови и резус-фактор
Для исключения резус-конфликтной беременности.
Необходима при подозрении на тромбофилические состояния.
За рубежом (Европа, США) лечение угрозы до 12 недель гестации предпочитают не проводить, мотивируя это тем, что до 80% беременности прерывается по причине генетических и хромосомных патологий. В России врачи настаивают на назначении комплексной терапии при угрозе прерывания беременности в любом сроке. Чем раньше начато лечение, тем выше вероятность сохранения беременности. Лечение угрожающего выкидыша должно быть комплексным и включает медикаментозную и немедикаментозную терапию, соблюдение режима и диеты, психотерапию, и, как правило, проводится в стационаре.
Под базовой терапией подразумевают режим и диету. Беременным с угрозой выкидыша рекомендуется ограничение физической нагрузки, вплоть до постельного режима, исключение стрессов и переживаний, соблюдение диеты, половой покой, полноценный сон. В питании беременной должны присутствовать белки, жиры и углеводы в сбалансированном количестве, а диета должна быть богата витаминами. Также показаны сеансы психотерапии и аутотренинга, которые помогут нормализовать эмоциональное состояние женщины и успокоиться.
В качестве успокоительных средств назначаются пустырник и валериана в таблетках или настойках/настоях.
Спазмолитики (но-шпа, папаверин или дротаверин) расслабляют маточную мускулатуру и назначаются при выраженных болях внизу живота (внутримышечно). Хорошо себя зарекомендовали таблетки Магне-В6. В состав Магне-В6 входит магний (спазмолитик) и витамин В6, который помогает магнию проникать внутрь клетки, назначается по 1 таблетке 3 – 4 раза в день. В качестве свечей при угрозе прерывания используют суппозитории с папаверином ректально. Папаверин хорошо всасывается слизистой кишечника, быстро купирует болевой синдром.
Гестагены (прогестерон) рекомендуются принимать при недостаточной функции желтого тела. Прогестерон – это основной гормон беременности, который отвечает за ее сохранение и дальнейшее развитие. Дюфастон при угрозе выкидыша на ранних сроках назначается в дозе 40 мг (4 таблетки) сразу и далее по 1 таблетке каждые 8 часов. Если признаки угрозы не купируются, то дозировку увеличивают на 1 таблетку в каждый следующий прием. В состав Дюфастона входит синтетический прогестерон, а лечение им продолжают до 16 недель (до формирования плаценты). Еще одним прогестеронсодержащим препаратом является Утрожестан (натуральный прогестерон). Утрожестан при угрозе назначается либо внутрь, либо интравагинально. Дозировка: по 1 – 2 капсулы дважды в день. И Утрожестан, и Дюфастон хорошо переносятся, а отмену препаратов производят постепенно.
При недоразвитии или пороках развития матки целесообразно назначение к лечению гестагенами подключить терапию эстрогенами (фолликулин, микрофоллин). Эстрогены назначаются в таблетированной и инъекционной форме.
В случае гипофункции яичников на фоне лечения эстрогенами и гестагенами назначается хориогонин (прегнил) внутримышечно дважды в неделю.
При гиперандрогении или иммунных нарушениях (антифосфолипидный синдром) рекомендован прием глюкокортикоидов (дексаметазон, метипред).
В случае появления кровянистых выделений при угрозе выкидыша назначают гемостатические препараты. Из кровоостанавливающих средств используют Дицинон, Викасол, Аскорутин. Гемостатики укрепляют сосудистую стенку, нормализуют микроциркуляцию, повышают свертываемость крови.
При беременности показан прием витаминов, так как их недостаток может спровоцировать отставание в росте и развитии плода или пороки развития. В случае угрозы раннего выкидыша назначаются витамин Е (как антиоксидант), фолиевая кислота (предупреждение пороков развития ЦНС), витамины группы В.
В качестве немедикаментозного лечения назначаются физиопроцедуры:
Оказывает седативное действие, уменьшает выраженность болевого синдрома.
Электрофорез магния СМТ – это введение препаратов магния в организм с помощью электрического тока. Оказывает седативное действие, расслабляет маточную мускулатуру.
Данный метод обеспечивает рефлекторное воздействие на матку, что снимает гипертонус и купирует болевой синдром.
Метод основан на лечении кислородом под давлением в барокамерах. Улучшает микроциркуляцию в сосудах, оказывает антигипоксический и противомикробный эффект, предупреждает образование токсинов.
Нормализует тонус матки, стабилизирует кровяное давление, улучшает психоэмоциональное состояние и сон.
Чтобы быстрее купировать признаки угрозы выкидыша, необходимо соблюдать ряд рекомендаций.
- заниматься сексом;
- пить крепкий чай и кофе, сладкие газированные напитки;
- есть шоколад;
- употреблять продукты, повышающие газообразование: капуста, бобовые, соя (раздутый кишечник давит на матку и повышает ее тонус);
- питаться фаст-фудом (большое содержание консервантов, стабилизаторов, соли);
- соблюдать диету для похудания;
- посещать бани и сауну (высокая температура может спровоцировать маточное кровотечение и прерывание беременности);
- принимать горячую ванну, особенно при кровяных выделениях;
- потреблять сырые продукты (яйца, мясо, рыбу в виде суши или роллов);
- физические нагрузки и подъем тяжестей (более 3 кг);
- испытывать стрессы, нервничать;
- путешествовать на любом виде транспорта, особенно запрещаются авиаперелеты;
- курить и принимать алкоголь.
- слушать приятную, спокойную музыку;
- спать (не меньше 8 часов в сутки) с обязательным послеобеденным отдыхом;
- прогулки в парке или лесу (если не назначен строгий постельный режим);
- читать любимые книг;
- есть свежие фрукты и овощи (за исключением запрещенных) как источники витаминов;
- ароматерапию (масла цитрусовых, мяты);
- принимать теплый душ;
- пить компоты, соки, травяные чаи (вместо привычных кофе и черного чая).
Профилактические мероприятия по угрозе прерывания беременности должны начинаться еще до ее наступления. Но и при уже наступившей и желанной беременности не стоит пускать дело на самотек.
Угроза выкидыша на ранних сроках: как предотвратить:
- не откладывать постановку на учет в женской консультации;
- соблюдать все рекомендации врача;
- категорически отказаться от вредных привычек;
- избегать стрессов, эмоциональных всплесков, конфликтов;
- отказаться от выполнения тяжелой физической работы и подъема тяжестей (оптимально взять отпуск на время критического периода – 8 – 12 недель);
- нормализовать режим дня и отдыха;
- пересмотреть свое питание (отказаться от различных диет, перекусов на бегу, фаст-фуда);
- по возможности не совершать путешествий на дальние расстояния, особенно связанные с переменой климата и часового пояса;
- избегать приема лекарств (антибиотиков, НПВС и некоторых других);
- чаще гулять;
- избегать травм живота, падений.
В период планирования беременности предотвратить угрозу выкидыша в будущем поможет:
- прием фолиевой кислоты за 3 месяца до зачатия;
- ведение здорового образа жизни не менее 3 месяцев до зачатия;
- коррекция и стабилизация хронических гинекологических и экстрагенитальных заболеваний;
- обследование, а при необходимости лечение скрытых половых инфекций;
- проведение плановых прививок не позднее, чем за 3 месяца до зачатия.
Во время полового акта женщина испытывает оргазм, который способствует выработке окситоцина. Окситоцин, в свою очередь, стимулирует сократительную активность матки, что усугубляет отслойку плодного яйца от ее стенок и утяжеляет течение данного осложнения беременности. Кроме того, при наличии кровянистых выделений не исключается возможность проникновения инфекции в полость матки и внутриутробного инфицирования эмбриона, что также способствует прерыванию беременности.
Да, обязательно следует продолжать соблюдать все врачебные рекомендации, а также прием лекарственных препаратов, которые были выписаны в стационаре (гормоны, витамины, спазмолитики). Даже в случае полного купирования признаков угрозы любое отклонение (нарушение питания, режима дня, подъем тяжестей) может вновь вызвать признаки угрожающего аборта и закончиться прерыванием беременности.
Ни в коем случае. Использование тампонов может спровоцировать инфицирование влагалища, шейки, а вслед за ними и полости матки.
Если признаки угрожающего аборта отсутствуют, а общее состояние допускает ведение активного образа жизни, то посещение бассейна во время беременности не только не запрещается, но и рекомендуется.
Любое прерывание беременности (искусственное или самопроизвольное) предполагает перерыв (использование контрацепции) не менее 6 месяцев. По истечении этого срока можно начинать планирование беременности.
источник

Большинство выкидышей на ранних сроках беременности происходит по причинам, не зависящим от здоровья женщины, — считает акушер-гинеколог Елена Березовская. Поэтому и специальных анализов и исследований после выкидыша, как правило, не требуется. Как относиться к диагнозу «угроза прерывания беременности»?
Очень часто приходится слышать такие истории: счастливая женщина с задержкой в несколько дней бежит к врачу, который сразу же направляет ее на УЗИ. Специалист УЗИ, исследовав матку и ее содержимое, пишет в заключении: «Угроза прерывания беременности» — и предупреждает о возможной потере ребенка.
Женщина — теперь уже несчастная и перепуганная — летит в дневной или обычный стационар, ложится под ненужные капельницы, глотает лекарства, боится дышать, двигаться и даже жить. Проведя две-три недели на скрипучей койке в больничной палате, она наконец-то выходит на свободу, но дальше трясется при каждом визите к врачу: ведь так страшно потерять желанную беременность!
Есть и другой сценарий — очень похожий, но с одним дополнением: у женщины отмечаются боли внизу живота, а порой и кровянистые выделения из влагалища.
Да, многие женщины теряют беременность на ранних сроках. Потом они долго копаются в себе, пытаясь понять, почему беременность не сохранилась, как ее можно было сохранить и как теперь вообще беременеть. Масла в огонь подливают врачи, страдающие гипердиагностикой, которые начинают лечить женщину от всего на свете. Большинство из них во всем обвиняют два диагноза: инфекции и токсикоз, что в корне неправильно и ненаучно.
Если учитывать, что первая неделя после зачатия представляет собой биохимическую стадию беременности, а имплантация начинается приблизительно за неделю до предполагаемых месячных и длится около двух недель, то потерю беременности на этом сроке установить весьма трудно. У многих женщин менструация может наступить в срок или с незначительным опозданием, но практически никто не определяет с помощью специальных анализов, была беременность или нет.
Из всех беременностей, которые подтверждены клинически (не только положительным тестом на беременность, но и УЗИ, и повышенным уровнем ХГЧ в крови), 5–20 % заканчиваются самопроизвольным прерыванием до 20 недель. Речь идет о беременностях, которые не будут прерваны по желанию женщин искусственно.
Чем больше срок, тем меньше вероятность потерять беременность. И это закономерное явление. Впрочем, многие женщины воспринимают потерю беременности даже на самых ранних сроках как трагедию. Давайте разберемся, так ли уж это страшно.
Хотя полностью сравнивать человека с животными нельзя, однако наш организм функционирует по законам, которые практически одинаковы для всех млекопитающих. У некоторых сложилось представление о естественном отборе как о выживании в дикой природе более сильных и здоровых. На самом же деле естественный отбор начинается еще на уровне зачатия и воспроизведения потомства: рождается и выживает более здоровое и сильное. Действительно, животные в процессе размножения теряют очень много зачатого, но не родившегося потомства. Поэтому не хватайтесь за голову, если беременность прервалась на ранних сроках: на то имелась серьезная причина.
Естественный отбор действует и для человека и начинается на стадии первого деления оплодотворенной яйцеклетки. Ученые, занимающиеся репродуктивной медициной, заметили, что если первое деление после зачатия пройдет несимметрично, то качество эмбриона ухудшится, а значит, понизится его шанс правильно закрепиться в матке и развиться в здоровый плод.
Если вы внимательно посмотрите на человека, то увидите, что он имеет почти симметричное строение: обе его стороны практически не отличаются друг от друга (особенно в детстве), а многие органы являются парными (симметричными) и состоят из двух половин. Эта симметрия начинается с первого деления оплодотворенной яйцеклетки.
Если же она разделилась на две клетки, разные по размерам, то, хотя в их ядрах и окажется одинаковый генетический материал, неправильное деление чревато развитием дефектного эмбриона и плодного яйца. Судьба такой беременности зачастую одна — прерывание. Так природа заботится о том, чтобы у вас родилось здоровое потомство.
Отчего оплодотворенная яйцеклетка не всегда делится правильно и симметрично? Сегодня это остается загадкой.
Другой механизм отбора действует на генетическом уровне. Испорченный жизнью генетический материал породит «испорченное» потомство, которое, скорее всего, не будет принято организмом матери.
Дело в том, что с возрастом стареет и генная информация, которая хранится почти во всех клетках тела, в том числе и в половых. Женские половые клетки не восстанавливаются и не воспроизводятся в организме. Значит, все, что влияет на яйцеклетки, может привести к ухудшению их качества. Факторов здесь очень много: заболевания, питание, условия жизни, вредные привычки и т.д.
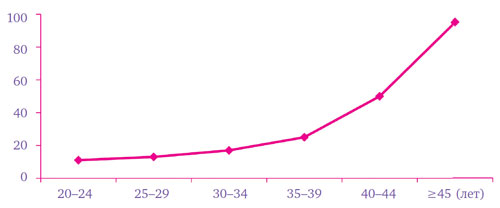
Итак, с годами стареет не только тело, но и яйцеклетки. После 25–26 лет частота спонтанных зачатий постепенно понижается и начинает повышаться частота спонтанных прерываний беременности.
Уровень спонтанных абортов в зависимости от материнского возраста, %
Снова срабатывает естественный отбор: природе не нужно дефектное потомство. А вам? С годами растет частота выкидышей, зачастую на биохимической стадии, когда имплантация еще не завершена. Чаще возникают и пороки у плода. Причины? Стареющий генетический материал и некачественные половые клетки.
Возраст — один из самых сильных рычагов естественного отбора, который действует у людей безотказно, хотят они того или нет.
Потеря беременности на ранних сроках называется спонтанным, или непроизвольным, выкидышем. Уже в названии кроется объяснение причины выкидыша: матка самопроизвольно выбрасывает то, что в ней не закрепилось или закрепилось плохо. Различают спонтанный выкидыш (спонтанный аборт, самопроизвольный выкидыш) и замершую беременность.
Спонтанный выкидыш представляет собой преждевременное прерывание беременности сроком до 20 недель. К замершей беременности относят пустое плодное яйцо (анэмбрионическую беременность) и внутриматочную гибель плода.
Данные последних обширных исследований говорят о том, что в 90% случаев к выкидышу приводят хромосомные и генетические аномалии. И чем старше женщина, тем более выражен этот фактор.
Анатомические факторы замешаны в 5–10 % случаев прерывания беременности. К этим факторам относятся врожденные пороки развития органов репродуктивной системы, в первую очередь матки, а также приобретенные заболевания (эндометриоз, спайки-синехии).
Эндокринные факторы тоже играют определенную роль. К ним относятся недостаточность лютеиновой (прогестероновой) фазы, заболевания щитовидной железы, диабет (30% случаев) и ряд других эндокринных заболеваний.
Иммунологические факторы. До 60% самопроизвольных выкидышей на ранних сроках беременности может быть связано с тем, что для матери плодное яйцо с эмбрионом является инородным телом. Если у плодного яйца имеется генетический дефект, то, естественно, оно оказывается не в состоянии выработать достаточно иммуноподавляющих факторов и снизить защитную реакцию женщины. Иммунный ответ матери на такое плодное яйцо нарушается.
Иногда врачи буквально терроризируют женщин бесконечными поисками различных антител, в том числе чуть ли не на сперму мужа, а потом назначают ненужное лечение. Раз уж зачатие произошло, это говорит о том, что у женщины нет никакой «аллергии» на мужскую сперму. Если же беременность не прогрессирует, то из-за нарушений в отношениях между матерью и эмбрионом, а не между женщиной и мужчиной.
К слову, весьма опасен и абсолютно бесполезен плазмафарез, с помощью которого якобы «чистят» женщину от всякого рода антител. Чаще всего его назначают только потому, что это очень дорогостоящая процедура.
Инфекционные факторы. Считается, что в 2–5 % случаев причиной выкидышей, особенно повторных, служат различные инфекции репродуктивной системы и органов малого таза. Первичное инфицирование рядом вирусных заболеваний действительно может вызвать прерывание беременности.
Другие факторы. Приблизительно у 3% женщин причину выкидыша установить не удается.
Часто после выкидыша женщину направляют на многочисленные исследования: скрытых инфекций, гормональные, генетические. Но так ли уж необходимо месяцами выискивать причину первого спонтанного выкидыша, раз в 90% случаях он не связан со здоровьем матери и состоянием ее репродуктивной системы?
источник
К сожалению, сегодня до 20% всех беременностей заканчиваются выкидышами. А с диагнозом «угроза выкидыша I или II степени» сталкивается и того больше женщин. Тем важнее знать, что это такое. Как распознать патологию, и как вести себя, если вы подозреваете угрозу выкидыша, что делать, чтобы вовсе его избежать.
Именно этой теме и посвящена наша статья. Прочитать ее будет полезно и тем, кто уже носит под сердцем малыша, и тем, кто только собирается стать будущей мамой. В последнем случае информация в статье даже актуальнее, так как до беременности предотвратить возникновение угрозы выкидыша значительно проще.
Признаки и симптомы угрозы выкидыша должна знать каждая женщина.
Обязательным признаком приближающегося выкидыша является вагинальное кровотечение.
Причем, оно может быть самым разным: мажущими или обильными, продолжаться довольно долго или прекратиться практически сразу, даже насыщенность цвета может быть разной.
Бывает и так, что кровотечение временно прекращается, а через некоторое время возобновляется снова. В этом случае женщина просто обязана использовать перерыв для обращения к врачу и начала лечения.
Конечно, далеко не во всех случаях вагинальное кровотечение говорит именно об угрозе выкидыша, могут быть и менее серьезные причины, как то: имплантация плодного яйца или незначительные гормональные нарушения, вызывающие кровотечение, напоминающее менструальное и соответствующее менструации по срокам. Однако надеяться, что именно в вашем случае кровотечение не опасно, не стоит.
Вторим признаком угрозы выкидыша может быть боль или тянущие ощущения в нижней части живота. Впрочем, на боль лучше не ориентироваться, так как она сопровождает выкидыш далеко не всегда.
Знать, как определить угрозу выкидыша, и на какие признаки обязательно нужно обратить внимание, очень важно, ведь во многих случаях беременность можно спасти при своевременном обращении к врачу. И чем раньше начнется лечение, ем больше шансов на удачное и своевременное родоразрешение.
Причины угрозы выкидыша могут быть очень разнообразны, и зависят они иногда от состояния организма матери, иногда – от состояния плода, а в некоторых случаях причиной становятся внешние обстоятельства. Далеко не всегда удается выяснить причину в каждом конкретном случае. Однако знать, из-за чего может возникнуть угроза выкидыша, все-таки нужно.
К сожалению, чаще всего к угрозе выкидыша приводят генетические изменения плода в результате разовых мутаций под влиянием внешней среды, или же в результате наследственных нарушений. По большому счету, в данном случае речь идет о естественном отборе, и отторжении нежизнеспособной особи еще до рождения. Соответственно, предотвратить выкидыш, начавшийся по причине генетических нарушений, практически невозможно, да и не нужно.
Часто к началу выкидыша плод уже умирает. Конечно, легче от этого женщине, уже привыкшей к мысли о том, что она скоро станет матерью не станет. Но нужно помнить о том, что в такой ситуации она ничем не смогла бы помочь себе. Остается только выяснять причину генетических изменений и стараться свести риск подобных изменений в будущем.
Еще одна причина, приводящая к угрозе выкидыша, это разнообразные гормональные нарушения. Самым распространенным нарушением гормонального фона беременной является недостаток гормона прогестерона, который просто необходим для поддержания беременности.
Прогестерон вырабатывается сначала желтым телом, потом плацентой. Именно он отвечает за успешную имплантацию плодного яйца. Соответственно, нехватка гормона приводит к отторжению оплодотворенной яйцеклетки.
Стать причиной выкидыша может и избыток мужских половых гормонов, так как они подавляют выработку женских гормонов: прогестерона и эстрагона. Андрогены – мужские половые гормоны – часто становятся причиной постоянных выкидышей у женщин.
Мать и отец ребенка могут быть просто не совместимы в генетическом смысле. Если их гены слишком похожи друг на друга, то организм матери будет отторгать плод. То же самое может происходить в том случае, если у матери резус-фактор крови отрицательный, а у отца положительный. В этом случае организм матери будет воспринимать своего ребенка, как инородное тело, и пытаться отторгнуть его.
Еще одной наследственной причиной выкидышей может стать повышенная свертываемость крови. Обычно в этом случае угроза выкидыша возникает на поздних сроках.
Особенности строения матки также могут провоцировать выкидыш. В результате различных дефектов развития, матка может приобретать нестандартную форму, препятствующую закреплению плодного яйца и его удержанию в эндометрии. Матка может иметь седловидную форму, может быть двурогой. И в том, и в другом случае беременность будет иметь целый ряд особенностей, в том числе возможна и угроза выкидыша.
Такие факторы, как гормональные нарушения, резус-фактор крови и повышенная свертываемость крови, особенности строения матки – являются более или менее постоянными, женщины о них, как правило, знают заранее, и всячески стараются бороться с ними. Однако и состояние матери во время конкретной беременности может стать причиной угрозы выкидыша.
В частности, разнообразные инфекционные заболевания, такие как краснуха, сифилис, хламидиоз, пиелонефрит, пневмония и так далее, способны стать угрозой для существующей беременности. Да даже обычная ангина может не пройти незамеченной. Любая инфекция, вызывающая резкое повышение температуры опасна для беременности.
Различные гинекологические заболевания, такие как миома матки, эндометрит, различные воспаления и так далее, а также наличие швов в матке — все это также может вызвать в последствие угрозу выкидыша. То же самое имеет отношение и к ранее перенесенным абортам и выкидышам с выскабливанием, так как выскабливание повреждает эндометрий.
Кроме того, резкое прерывание беременности по любой причине является серьёзным стрессом для организма, и вызывает не менее резкое изменение в гормональном фоне, что может вызвать дисфункцию яичников или воспалительные процессы половых органов и матки. Именно поэтому стоит избегать абортов, особенно в первые беременности.
К выкидышу могут привести и различные эндокринные заболевания, в частности заболевания и нарушения в работе щитовидной железы, или же сахарный диабет, в частности, развывшийся на фоне беременности. Подробнее о диабете беременных→
Не зря говорят и о том, что на ранних сроках принимать любые препараты следует с осторожностью. Таблетки, микстуры, капсулы способны также спровоцировать выкидыш. Даже лекарственные травы можно принимать далеко не все. Петрушка, зверобой, крапива, пижма и рад других трав противопоказаны на первых месяцах беременности. Поэтому прежде чем принимать любые препараты и даже травяные сборы, которые традиционно считаются безопасными, обязательно нужно проконсультироваться с гинекологом.
На поздних сроках причиной угрозы выкидыша могут стать патология развития плаценты или шейки матки. В том случае, если шейка матки оказывается слишком слабой, она может преждевременно раскрыться, не удержав плод.
Огромное влияние на женский организм, а значит и на беременность, имеет эмоциональное состояние женщины. Различные стрессы, обиды, недовольства далеко не самым положительным образом сказываются на беременности, и в некоторых случаях вполне способны спровоцировать выкидыш. Конечно же, без стрессов в современном мире обойтись очень сложно.
Ритм жизни сегодня очень высок, беременные женщины вынуждены работать до последних сроков. Ну а работа редко бывает спокойной, да и коллеги не всегда учитывают состояние женщины.
Курение может стать причиной угрозы выкидыша
Образ жизни будущей мамы – это далеко не последний фактор, приводящий к возникновению угрозы выкидыша. Курение, алкоголь, наркотические средства, употребление кофе и вредных продуктов – от всего этого вполне обоснованно беременных женщин предостерегают еще до начала беременности.
Остается упомянуть о том, что падения, удары по животу, прыжки и большие физические нагрузки могут также стать причиной угрозы выкидыша.
Каким образом на риск возникновение угрозы выкидыша влияет возраст, точно сказать нельзя. Однако известно, что у женщин, в возрасте старше 35 лет выкидыши случаются раза в 2 чаще. Скорее всего, это связанно со старением яйцеклеток.
В отличие от мужчин, организм которых, начиная с возраста полового созревания, половые клетки – сперматозоиды – вырабатывает постоянно, женщина уже рождается с конечным набором яйцеклеток, которые затем постепенно созревают и готовятся к зачатию. Чем старше яйцеклетка, тем менее она жизнеспособна. В них накапливаются вредные вещества, токсины, на них оказывают влияние перенесенные инфекции, заболевания и так далее.
Что такое выкидыш? Этим словом называют самопроизвольное прерывание беременности. Однако только в том случае, если он происходит на сроке до 22 недель. Дело в том, что благодаря современной медицине вполне можно попытаться выходить ребенка, рожденного раньше срока, но имеющего вес 675 граммов и больше. Примерно такими и рождаются дети после 22 недели. Поэтому на этом сроке самопроизвольное прерывание беременности называется преждевременными родами.
Если выкидыш происходит до 12 недели, то говорят о выкидыше на раннем сроке, если с 12 до 22 недель, то о позднем сроке. Кстати, по статистике большая часть выкидышей происходит на настолько ранних сроках, что женщина еще не знает о своей беременности, и может принять кровотечение за обычные месячные.
С одной стороны – это хорошо, так как женщина не успевает свыкнуться с мыслью о своем материнстве. С другой – если плод вышел не полностью, а женщина просто не подозревает о беременности, а следовательно, и о выкидыше, могут возникнуть серьезные осложнения.
Что делать при угрозе выкидыша? Прежде всего, если вы обнаружили у себя симптомы угрозы выкидыша, необходимо предотвратить панику. Как вы помните, лишние переживания вредны для ребенка. Обязательно нужно вызвать скорую, а ждать врачей лучше всего лежа в постели. Чем меньше женщина будет двигаться и напрягаться, тем больше шансов сохранить беременность.
После того, как женщина с подозрением на угрозу выкидыша, попадает к врачу, тут же начинают обследование. Первым делом ее осмотрит гинеколог. На гинекологическом осмотре можно определить тонус матки и состояние шейки. Затем назначают ультразвуковое исследование, которое покажет состояние плода и плаценты, а также особенности строения матки, если таковые не были выявлены до зачатия.
Не менее важно сделать анализ крови. Необходимо определить количество прогестерона и мужских половых гормонов, а также гормонов щитовидной железы. Обязательно проводятся анализы на всевозможные инфекционные заболевания, и, конечно же, на наличие антител к хорионическому гонадотропину.
Все эти действия направлены на то, чтобы выявить причину угрозы выкидыша и выбрать лечение.
Препараты при угрозе выкидыша принимают строго по назначению
Лечение угрозы выкидыша напрямую зависит от того, что именно вызвало такое состояние, и насколько положение беременной серьезно. В некоторых случаях женщину оставляют на лечение в стационаре, если же ситуация не слишком серьезна, то лечиться она может и дома.
Как уже говорилось, в случае генетических нарушений сохранить беременность удается редко. Хотя пытаться врачи, конечно же, будут.
Что принимать при угрозе выкидыша? Самостоятельно – ничего. Лекарства при угрозе выкидыша должен назначать врач. Самолечение может привести к очень серьезным и неприятным последствиям.
Женщине в период угрозы выкидыша очень важно сохранять спокойствие, однако сделать это будет весьма и весьма сложно. Поэтому частым назначением при угрозе выкидыша становятся успокоительные, как правило, натуральные. Практически всегда назначают различные спазмолитики, позволяющие снять тонус матки, а также витамины, для общего укрепления организма.
Если причиной становятся гормональные нарушения, то, скорее всего, женщине назначат при угрозе выкидыша Дюфостан или Утрожестан. Данные препараты содержат синтетический аналог гормона прогестерона. Благодаря нормализации уровня прогестерона удается сохранить беременность.
Как правило, такие назначения ждут женщину на ранних сроках.
На поздних сроках при угрозе выкидыша часто накладывают кольцо на шейку матки. Это предотвращает преждевременное раскрытие. Операция это довольно простая и практически не имеет противопоказаний или негативных последствий.
Учитывая огромное количество возможных причин, профилактика угрозы выкидыша кажется делом трудновыполнимым. Однако это не означает, что сделать ничего нельзя. Прежде всего, очень важно готовиться к своей беременности заранее.
Необходимо пройти комплексное обследование, причем не только будущей маме, но и отцу. Будут сделаны анализы на генетическую совместимость родителей. В случае, если результат для родителей будет не утешительным, принимать меры по сохранению беременности начнут сразу же, то же самое будет проделано, если выяснится, что резус-фактор крови у матери отрицательный, а у отца – положительный.
Кроме того, необходимо пролечить все имеющиеся в наличии инфекционные заболевания. Только после этого можно будет спокойно зачать ребенка. Впрочем, во время беременности стоит избегать контакта с инфицированными людьми. Вообще, лучше пореже бывать в людных местах.
Также важно заблаговременно бросить курить и употреблять спиртное или наркотики. К моменту зачатия обоим родителям желательно уже несколько месяцев не принимать ничего из перечисленного выше.
В течение беременности очень важно также правильно питаться и не нервничать лишний раз. Если по определенным причинам нет возможность полностью избегать стрессов, необходимо обсудить с врачом возможность приема успокоительных, например валерианы или пустырника. Кроме того, нужно избегать лишних физических нагрузок, а также падений и ударов в живот.
Женщинам, первая беременность которых приходится на возраст больше 30-35 лет, важно особенно тщательно следить за собой, и регулярно обследоваться у гинеколога в женской консультации.
К огромному сожалению, в некоторых случаях избежать выкидыша все-таки не удается. Это становится большой трагедией для женщины и ее семьи. Естественная реакция семьи в этом случае – как можно быстрее зачать нового ребенка. Однако врачи настоятельно рекомендуют переждать минимум полгода до следующей попытки зачатия.
Кроме того, очень важно в этот период грамотно выбирать противозачаточное средство. По статистике, беременность, наступившая сразу после предыдущего выкидыша, с гораздо большей вероятностью тоже заканчивается выкидышем.
Очень важно досконально исследовать ткани плода и осмотреть саму женщину, чтобы определить, в чем была причина выкидыша. Особенно в том случае, если выкидыш был уже не первым. Однако даже в этом случае не стоит отчаиваться, современная медицина позволяет выносить ребенка даже в самых сложных ситуациях.
Вторая причина, по которой необходимо провести тщательный осмотр женщины после выкидыша заключается в том, что жизненно необходимо убедиться, что выкидыш не повлек за собой каких-либо фатальных последствий. Если вовремя не начать лечение, то последствием может стать не просто выкидыш в будущем, но и бесплодие.
Современная экологическая обстановка, ритм жизни и неприятная мода на вредные привычки становятся причиной возникновение угрозы выкидыша на различных сроках беременности. Именно по этой причине современным женщинам очень важно как можно внимательнее относится к своему здоровью, а тем более к своей беременности.
Не забудьте поговорить и со своим избранником о том, что его здоровье – не последний фактор, имеющий влияние на здоровье малыша. Возможно, в этом случае вам и не придется столкнуться с угрозой выкидыша.
Ну а если избежать этого диагноза не удастся, старайтесь не волноваться, и помните, что своевременное медицинское вмешательство почти всегда позволяет сохранить и выносить беременность, а, следовательно, родить здорового малыша.
Главное, доверяйте своему врачу, или ищите дополнительную консультацию у более компетентного специалиста, не занимайтесь самолечением, и верьте в то, что все будет хорошо.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Причины угрозы выкидыша могут быть самые разнообразные. Согласно статистическим данным до 20% беременностей завершаются выкидышем.
Различают выкидыши ранние – до 12-ти недель и поздние – от 12 до 22-х недель беременности. В случае самопроизвольного прерывания беременности с 23 по 37 неделю, то этот процесс называется преждевременными родами.
Различают следующие причины, угрожающие выкидышу в ранние сроки беременности:
- Генетические дефекты у эмбриона, которые не совместимы с жизнью. Согласно статистике около 70% именно эта причина представляет угрозу выкидыша. Генетические расстройства не являются наследственными, а возникают в результате определенных мутаций в половых клетках мужчины и женщины вследствие действия экзогенных факторов (вирусы, алкоголь, лекарственные средства). Предупредить выкидыш, связанный с генетическими мутациями не представляется возможным, можно лишь заранее, до беременности, уменьшить риск возникновения генетических дефектов у плода, исключив мутагенные факторы.
- Гормональные расстройства у женщины, связанные с недостаточной выработкой гормона прогестерона, необходимого для возникновения, поддержания и прогрессирования беременности. Предотвратить выкидыш, связанный с недостатком прогестерона возможно, если своевременно определить причинный фактор и устранить его.
- Также высокий уровень андрогенов в организме беременной может способствовать угрозе выкидыша, т.к. эти гормоны подавляют секрецию женских гормонов – прогестерона и эстрогена, необходимых для беременности.
- Дисбаланс гормонов надпочечников и щитовидной железы в организме беременной также способствуют угрозе выкидышу.
- Резус-конфликт, возникающий в результате отторжения организмом резус-отрицательной женщины организм резус-положительного плода. При такой проблеме с целью предупреждения выкидыша часто назначают прогестерон.
- Инфекционные болезни у женщины, вызванные неспецифическими и специфическими инфекциями.
- К неспецифическим болезням относят – грипп, гепатиты, пневмонии, пиелонефриты, аппендицит и др.
- К специфическим инфекциям принадлежат – гонорея, хламидиоз, трихомониаз, токсоплазмоз, герпес — и цитомегаловирусная инфекции.
- Учитывая высокий риск выкидыша вследствие инфекционных причин, рекомендуется до наступления беременности обследоваться и при необходимости, пройти необходимый курс терапии, чтобы в последующем наступившая беременность протекала без осложнений.
- Предшествующие аборты могут быть причиной выкидыша, поскольку аборт – это манипуляция, которая является стрессовой для организма женщины и нарушает работу ее половых органов.
- Прием лекарственных препаратов и трав могут вызвать угрозу выкидыша. К примеру, прием гормональных средств, наркотических анальгетиков, антибиотиков и т.д. Из трав угрозу выкидыша в ранние сроки могут спровоцировать – зверобой, крапива, пижма, петрушка и др.
- Частые эмоциональные перенапряжения провоцируют угрозу выкидыша.
- Ведение неправильного образа жизни, которое заключается в приеме наркотических веществ, спиртных напитков, в том числе курение и прием кофеин содержащих напитков.
- Угрозе выкидыша также способствует половой акт, физически тяжелые нагрузки, падения, удары в живот.
Причинными факторами угрозы выкидыша в поздние сроки беременности, кроме вышеописанных, могут являться:
- нарушения свертываемости крови,
- патология плаценты – отслойка либо предлежание,
- наличие позднего гестоза у беременной — повышение артериального давление, нарушение функции почек, что сопровождается присутствием белка в моче и появлением отечности,
- многоводие,
- наличие истмико-цервикальной недостаточности, которая возникает после предшествующих травматичных родов либо абортов, что сопровождается травмой шейки или перешейка матки,
- различного рода травмы – в виде ушибов живота и/или головы.
Учитывая огромное количество причин, которые способствуют возникновению угрозы выкидыша, как в ранние, так и в поздние сроки беременности, необходимо тщательно готовиться к беременности.

Первые признаки угрозы выкидыша – это, прежде всего, любое изменение в самочувствии беременной. Первыми признаками угрозы выкидыша могут быть:
- Чувство тяжести и боли в нижней части живота и области поясницы.
- Появление или изменение цвета выделений – от алого до темно-коричневого. Объем выделений не имеет значения – мажущие или обильные кровянистые выделения являются поводом для срочного обращения к доктору.
- Изменение тонуса матки, которое ощущает женщина – напряжение матки и схваткообразные боли, особенно на поздних сроках требуют немедленной помощи доктора.
Иногда, при отсутствии жалоб, во время планового осмотра врача, при проведении УЗИ можно определить угрозу выкидыша: увеличенный тонус матки, нарушения сердцебиения у плода, несоответствие величины матки сроку беременности и т.д.
Боли при угрозе выкидыша могут быть самые разнообразные и являться первым и единственным признаком. Боли при угрозе выкидыша чаще всего локализуются в нижней области живота, над лоном, в районе поясницы и крестца. Боли могут быть постоянные или периодические, не прекращающиеся на протяжении нескольких дней и нарастающие по интенсивности и длительности. Боль может быть тянущей, схваткообразной либо острой. Наличие болей, которые нарастают и сопровождаются кровянистыми выделениями, являются признаками угрозы выкидыша и требуют срочной помощи акушера-гинеколога.
Температура при угрозе выкидыша может быть нормальной или повышенной (до 37,4°С), особенно на ранних сроках беременности, что объясняется гипертермическим действием гормона прогестерона и является вариантом нормы.
- Если же появилась высокая температура, и отмечаются признаки какой-либо инфекции в организме, то это может спровоцировать угрозу выкидыша либо если она уже имеется, то усугубить данный процесс.
- Также, в случае беспричинного повышения температуры до 38°С и выше, при отсутствии других симптомов, то это является тревожным признаком и поводом для обращения к доктору.
Выделения при угрозе выкидыша меняют свой характер и могут являться одним из ее первых признаков. Выделения приобретают кровянистый характер, цвет их варьирует от ярко-красного до темно-коричневого. Кровянистые выделения могут быть скудными, мажущими либо обильными. Кроме того, на поздних сроках беременности угрозу выкидыша можно заподозрить и при отсутствии кровянистых выделений, а по жидким выделениям светлого цвета. Такие водянистые выделения свидетельствуют о подтекании околоплодных вод, в результате нарушения целостности околоплодных оболочек. Выделения в случае угрозы выкидыша практически всегда сопровождаются болью в нижней области живота и/или пояснице.

Симптомы угрозы выкидыша характеризуются:
- Болями в нижней части живота и/или поясничной области. Боли тянущие, постоянные либо схваткообразные, постепенно нарастают.
- Появлением выделений кровянистого характера.
- В ранние сроки беременности цвет выделений варьирует от алого (что может говорить об отслойке плодного яйца) до темного, темно-коричневого (что может свидетельствовать о том, что отслойка плодного яйца произошла и образовалась гематома, которая и подтекает).
- На поздних роках беременности (во втором и третьем триместрах) выделения кровянистого характера возникают вследствие отслойки плаценты от эндометрия матки, цвет их может быть также от светлого до темного. В результате отслойки плаценты плод не дополучает кислород и питательные вещества, а если происходит тотальная ее отслойка, то ребенок может погибнуть.
- Кровянистые выделения могут быть незначительными, мажущими либо обильными.
- Проявлением угрозы прерывания в позднем сроке беременности могут быть водянистые выделения, вследствие подтекания околоплодных вод. В результате нарушения целостности околоплодных оболочек происходит вытекание жидкости, бесцветного цвета, которая окружает плод. Данный процесс сопровождается увеличением напряжения мышц матки – гипертонусом, что также является угрозой выкидыша.
- Наличием гипертонуса матки, который необходимо разделять. Т.е. существует гипертонус матки, который определяется с помощью УЗИ и гипертонус матки, который чувствует сама беременная. Повышенный тонус матки может быть локальным, который захватывает определенный ее участок, и тотальный, когда напряжена вся матка. Локальный тонус матки, обычно, определяется с помощью УЗИ, он не сильно опасен, но требует значительного внимания. Тотальный тонус матки ощущается беременной как выраженное ее уплотнение и сопровождается болевыми ощущениями в животе.
Угроза выкидыша в первом триместре (с 1-й по 12-ую неделю) чаще всего возникает в первый критический период, который отмечается на 2-й и 3-й неделе беременности. В данный период женщина может и не знать о том, что она беременна, но он является очень важным, поскольку оплодотворенная яйцеклетка проникает в полость матки и имплантируется в эндометрий. Данный процесс могут нарушить различные экзогенные и эндогенные факторы. К эндогенным факторам относят генетические расстройства у эмбриона, несовместимые с жизнью.
К экзогенным – образ жизни женщины, в частности прием спиртных напитков, наркотиков, лекарств, курение и стрессы могут вызвать угрозу выкидыша. Также патология половых органов у женщины может явиться причиной нарушения проникновения плодного яйца в матку и его дальнейшую имплантацию. К такой патологии относятся:
- нарушения в строении матки (седловидная либо двурогая матка, наличие в ней перегородок, инфантилизм генитальный),
- травматическое повреждение эндометрия после аборта,
- наличие миомы матки,
- наличие рубцов после кесарева сечения.
Следующий критический период, когда может возникнуть угроза выкидыша в первом триместре – это 8-я – 12-я недели беременности. Основной причиной возникновения угрозы в данном периоде является гормональные расстройства у женщины, например, недостаточная выработка гормона прогестерона.
Угроза выкидыша во втором триместре (с 13-й по 26-ую неделю) может возникнуть в критический период, который отмечается с 18-й по 22-ую неделю беременности, когда отмечается интенсивный рост матки. В данном периоде особенно опасны различного вида предлежания плаценты – низкое, неполное либо полное. При наличии у женщины патологии внутренних органов и/или какой-нибудь инфекции, плацента оказывается чувствительна и аномальное ее местонахождение может сопровождаться отслойкой и кровотечением, что является угрозой выкидыша.
Необходимо знать, что все триместры беременности считаются критическими в те дни, в которые должна была быть менструация, если бы возникла беременность, а также в те периоды, когда было самопроизвольное либо искусственное прерывание предшествующих беременностей – существует мнение, что организм женщины сохраняет память о необходимой гормональной перестройке.
источник
Выкидышем в медицине называют самопроизвольное (не искусственное) прерывание беременности самим организмом, который больше не может по каким-то причинам вынашивать плод.
Очень трагичный финал, из-за которого рушатся семьи, впадают в депрессии и сильно переживают молодые родители. Очень редко это случается неожиданно.
Чаще всего удаётся своевременно поставить диагноз, который звучит как угроза выкидыша, и как можно быстрее начать лечение, которое спасает маму и малыша.
Всем хочется избежать этого состояния, поэтому о нём так важно знать максимум информации, чтобы вовремя предупредить, распознать, вылечить.
Существуют самые разные причины угрозы выкидыша: они обычно продиктованы особенностями плода, состоянием здоровья матери или какими-то внешними факторами. Во время вынашивания малыша женщину подстерегает множество опасностей, каждая из которых в определённый момент может спровоцировать прерывание беременности. Самыми распространёнными являются:
- недостаток прогестерона, необходимого для продолжения беременности;
- избыток андрогенов (это мужские гормоны, которые активно подавляют женские);
- отторжение материнским организмом плода из-за несовместимости с мужчиной на генетическом уровне;
- несовпадение резус-факторов: отрицательный — у матери, положительный — у отца;
- ненормальная свёртываемость крови (повышенная);
- патологическое строение матки: дефекты её развития, нестандартная форма (седловидная, двурогая) препятствуют закреплению плодного яйца;
- генетические мутации плода;
- инфекционные заболевания: краснуха, хламидиоз, сифилис, пиелонефрит, пневмония и даже ангина при беременности;
- гинекологические заболевания: миома матки, эндометрит, воспаления, швы в матке;
- ранее перенесённые аборты и выкидыши с выскабливанием, так как оно повреждает эндометрий;
- эндокринные заболевания: проблемы с щитовидкой, сахарный диабет;
- приём некоторых лекарственных препаратов, противопоказанных для вынашивания ребёнка;
- фитотерапия: например, активное применение петрушки, крапивы, зверобоя, пижмы в любом виде — и угроза выкидыша на ранних сроках вам обеспечена;
- частая причина угрозы выкидыша на поздних сроках — патология шейки матки или плаценты;
- эмоциональное состояние беременной женщины: постоянные стрессы, нервозы, обиды, тревоги, недовольства;
- работа до последнего срока;
- сомнительный образ жизни: наркотики, крепкий кофе и другие вредные продукты, курение, алкоголь;
- падения, прыжки, удары по животу, большие физические нагрузки;
- старение яйцеклетки: согласно статистике, у женщин старше 35 лет угроза выкидыша диагностируется в 2 раза чаще.
Причина может быть одна-единственная, а может сработать и их совокупность. В этом деле происходит всё очень индивидуально. Очень важно вовремя выявить опасный фактор и исключить его из жизни будущей мамы, если это возможно. Чтобы не опоздать с лечением, нужно знать основные признаки угрозы выкидыша, которые станут тревожным сигналом, оповещающим о срочном посещении гинеколога.
Упрямая статистика. 20% всех беременностей, согласно данным, заканчивается выкидышем.
Сложность клинической картины данного диагноза в том, что симптомы угрозы выкидыша очень малочисленны — это во-первых. А во-вторых, они могут свидетельствовать совершенно о других процессах и патологиях беременности. Но в любом случае при первых же признаках нужно немедленно идти к врачу или вызывать «Скорую». Беспокоить могут:
- вагинальные выделения при угрозе выкидыша, которые могут быть разными: мажущими, обильными, продолжительными, скоротечными, яркими по своему оттенку и наоборот — бледными; они могут прекращаться, а потом возобновляться снова;
- болевой синдром, тянущие ощущения, чувство тяжести внизу живота и в области поясницы;
- температура при угрозе выкидыша может подниматься до 38-39°С, но данный симптом не является обязательным для этой патологии.
Таковы характерные признаки угрозы выкидыша на ранних сроках: триада кровотечение — боль — температура, всегда должна беспокоить молодых родителей во время беременности как в совокупности, так и по отдельности друг от друга. Это серьёзный повод для похода в больницу.
Обратите внимание! На поздних сроках угроза выкидыша может быть и при отсутствии кровянистых выделений, но зато она будет сопровождаться жидкими, водянистыми выделениями светлого цвета. Это свидетельство подтекания околоплодных вод из-за нарушения цельности околоплодных оболочек.
Самый волнующий вопрос для всех молодых мамочек: до какого срока есть угроза выкидыша в гинекологии. Ответ вполне точный: до 22 недель. Современная медицина способна выходить недоношенного ребёнка после данного срока, если у него вес более 675 граммов. Так что в 22 недели это уже будет называться преждевременными родами.
В зависимости от периода беременности, различают несколько типов данного диагноза:
- Угроза выкидыша на 12 неделе беременности и до этого срока, называется ранней.
- С 12 по 22 неделю — поздней.
Нередко выкидыши происходят в первые 2 недели после зачатия, когда женщина не подозревает о своей беременности и воспринимает кровотечение за внеплановую менструацию. Это чревато серьёзными осложнениями, если остатки плода не выйдут полностью и начнут разлагаться в матке.
Так что I триместр беременности очень опасен в этом плане. Главное — дождаться 22 недель, когда проходит угроза выкидыша и можно родить малыша, спасти которого могут инновационные технологии современной медицины. В частности, она же успешно решает все вопросы точной диагностики патологии.
Считается, что ранняя угроза выкидыша не так болезненно воспринимается молодыми родителями, как поздняя, когда они уже успели привыкнуть к малышу и уже начали подготовку к его появлению на свет.
Теперь давайте разузнаем, как определить угрозу выкидыша на раннем сроке с помощью современных диагностических методов в больнице. Это происходит либо после обращения к врачу женщины с жалобами на характерные для данного диагноза симптомы, либо после планового осмотра у гинеколога.
- Гинекологический осмотр позволяет определить, в каком состоянии находится шейка матки.
- Проводится также УЗИ при угрозе выкидыша, которое показывает, что происходит с плодом, плацентой, а также же особенности маточного строения.
- Сдаётся анализ крови для выявления уровня прогестерона, иногда — гормонов щитовидки.
- Анализ на вирусы (краснухи, токсоплазмы, герпеса, цитомегаловируса).
- Анализ на наличие антител для хорионического гонадотропина (ХГЧ).
- Анализ мочи на наличие кетостероидов (так называемые КС-17).
- Анализ крови и мазок на выявление бактериальной половой инфекции (хламидиоза, гонореи, микоплазмоза, уреаплазмоза).
- Коагулограмма — определение состояния свёртываемости крови. Назначается, если предыдущие беременности тоже заканчивались так же трагично (выкидышем).
Все эти диагностические мероприятия направлены на то, чтобы определить настоящую причину угрозы выкидыша, в соответствии с которой выбирается лечение.
Медицинский ликбез. При угрозе выкидыша проводится анализ на обнаружение 17-кетостероидов (они могут обозначаться как 17-KS) — продукт обмена мужских гормонов, который выводится с мочой.
Успокаивающие и спазмолитики при угрозе выкидыша
Лечение угрозы выкидыша зависит от причины данного состояния и серьёзности положения беременной. Женщину оставляют в стационаре или отправляют лечиться дома. Вопрос, сколько лежат в больнице с угрозой выкидыша, в каждом случае решается врачом индивидуально — до полного закрепления плода. Это может быть 5 дней, а может быть и весь I триместр.
Обычно медикаментозное лечение на ранних сроках при угрозе выкидыша сводится к назначению следующих препаратов и процедур.
- Полный покой.
- Чаще всего — постельный режим.
- Хорошо помогают нормализовать эмоциональный настрой женщины успокаивающие препараты при угрозе выкидыша, так как ей нельзя нервничать и переживать в эти моменты. Обычно это настойки пустырника и валерианы.
- С этой же целью назначаются сеансы психотерапии.
- Препараты от маточных кровотечений: Дицинон (кровоостанавливающие уколы), Этамзилат, Транексам (таблетки).
- При гиперандрогении назначаются кортикостероиды: Преднизолон, Дексаметазон, Метипред.
- Обычно при угрозе выкидыша назначают спазмолитики для снижения тонуса матки: Но-шпа, Дротаверин, Магнезия (сульфат магния), Папаверин (свечи).
- Терапия выявленных инфекций.
- Витамины для укрепления организма: токоферол (витамин Е), аскорбиновая кислота (витамин С).
- Гормональные препараты Дюфастон при угрозе выкидыша или Утрожестан, содержащие синтетический аналог прогестерона. Их назначают в I-ом триместре.
- При недостаточности шейки матки назначается консервативная или хирургическая терапия. Проводится механическое сужение внутреннего зева у шейки матки (который неполноценный) или зашивание её наружного зева.
Иногда основная терапия с разрешения врача может быть подкреплена народными средствами. Но лишь в том случае, если ситуация с кровотечением не настолько серьёзна и не требует госпитализации.
При угрозе выкидыша народные средства нужно применять с осторожностью и только после консультации. При таком диагнозе рекомендуются следующие рецепты.
5 гр свежих листьев или корня одуванчика залить стаканом воды, кипятить 5 минут. Употреблять по 50 мл трижды на день.
- Измельчённую кору калины (1 ч. л.) залить стаканом воды, кипятить 5 минут. Употреблять по 15 мл трижды на день.
- Залить 30 гр цветов калины 1,5 л кипятка. Настаивать (лучше в термосе) не менее 2 часов. Употреблять по 50 мл трижды на день.
- Смешать в равных количествах свежие цветы зверобоя и календулы (по 1 чайной ложечке), залить стаканом кипятка. Настаивать полчаса (лучше в термосе). Употреблять по 2 стакана на день, добавляя мёд.
- Вот какие препараты назначают при угрозе выкидыша на ранних стадиях. На поздних сроках при таком диагнозе предлагают наложить кольцо на шейку матки, предотвращающее её преждевременное раскрытие. Это достаточно простая операция, практически не имеющая противопоказаний и нежелательных последствий.
Это нужно знать! Многие травы противопоказаны при беременности. Поэтому, соблазняясь на применение трав для лечения угрозы выкидыша, изучите о данном растении максимум информации. Особенно — список противопоказаний.
При подозрении на прерывание беременности женщины начинают впадать в панику, не зная, что делать при угрозе выкидыша и как себя вести, чтобы сохранить ребёнка. Несколько полезных советов помогут прийти в себя и не сделать ещё хуже.
- Вызвать «Скорую помощь».
- Как можно меньше двигаться.
- Не паниковать.
- До приезда врача, лечь и постараться расслабиться.
- При угрозе выкидыша секс противопоказан, как и анальный секс, оральные ласки, оргазм, самоудовлетворение. Это приводит к сокращениям матки, провоцирующим выкидыш.
- Нельзя выполнять любые физические нагрузки, прыгать, поднимать тяжести.
- Не употреблять алкоголь, курить.
- Стараться не нервничать.
- Не посещать сауну.
- Многие интересуются, можно ли принимать ванну при угрозе выкидыша: конечно, соблюдение правил личной гигиены обязательно, но горячих температур опасайтесь. Вода должна быть тёплой, а продолжительность принятия водных процедур не должна превышать 10 минут.
- Не делать резких движений.
- Противопоказаны кофе и шоколад.
- Не заниматься самолечением.
Соблюдение этих несложных правил позволит спасти жизнь ещё не рождённому малышу, который уже в утробе успел столкнуться с серьёзными трудностями на своём пути. Иногда спрашивают, может ли угроза выкидыша пройти сама: да, так случается довольно часто, если соблюдать выше обозначенные рекомендации.
Информация для мужчин. Если вашей жене поставили диагноз угрозы выкидыша, вы должны сделать всё, чтобы не допустить трагического финала. Это в ваших силах в большинстве случаев: оградите мать вашего малыша от переживаний любого рода и физических нагрузок.
Если была диагностирована угроза выкидыша на раннем сроке беременности, в будущем это никак не отразится на вынашивании последующих беременностей. По прогнозам врачей, есть только 1% вероятности повторения ситуации. Хотя данный риск возрастает с каждым преждевременным прерыванием.
Гораздо опаснее, если наблюдается угроза выкидыша на 20 неделе: можно потерять ребёнка, выходить которого ещё не представляется возможным из-за маленького срока. Последствиями могут стать:
- инфицирование матки;
- абсцесс в полости малого таза;
- септический шок;
- летальный исход (крайне редко).
- депрессия, чувство постоянной вины из-за потери ребёнка.
Вот такими осложнениями может закончиться угроза самопроизвольного выкидыша для женщины. Каждое из них влечёт за собой продолжительный курс лечения. Поэтому так важно вовремя заняться профилактикой, о которой нужно задуматься ещё при планировании беременности.
До беременности предпринять профилактические меры для данного диагноза значительно проще. Если ребёнок желанный и его планировали заранее, родителям не лишне будет узнать, как предотвратить угрозу выкидыша сначала — до момента зачатия, а потом — во время беременности.
- До зачатия обоим родителям необходимо пройти комплексное медицинское обследование, сдать анализы на генетическую совместимость.
- Лечение любых инфекций при первом же их появлении.
- Избегать контактов с инфицированными людьми. Реже посещать места с большим скоплением народа.
- Не курить, не пить алкоголь, не употреблять наркотики.
- Правильно питаться.
- Не нервничать. Если не получается избегать стрессовых ситуаций, попросить врача о назначении успокаивающих препаратов, не противопоказанных при беременности (это могут быть валериана или пустырник).
- Не допускать чрезмерных физических нагрузок.
- Опасаться падений и ударов по животу.
Эти профилактические советы подскажут молодым родителям, как предотвратить угрозу выкидыша на ранних сроках ещё до зачатия, на этапе планирования беременности. Пренебрегать ими не стоит, так как от них зависит жизнь и здоровье матери и ребёнка.
Одним из самых страшных диагнозов, который может услышать женщина от своего лечащего врача, является самопроизвольный аборт. К сожалению, такое явление сложно назвать редким.
Хотя чаще речь идёт лишь об угрозе прерывания беременности. Оказывается, существует огромная разница между понятиями «выкидыш на раннем сроке» и «угроза выкидыша».
Для того чтобы чётко их разграничивать, стоит разобраться, в чём заключаются отличия.
Угроза выкидыша — это не заболевание и не патология. Угроза не является свершившимся фактом. Она представляет собой совокупность причинно-следственных связей и симптомов, которые указывают на возможность самопроизвольного аборта.
Тогда как выкидыш — это нежелательное прерывание беременности, которое происходит на самых ранних сроках. Запустившийся процесс, остановить который уже практически невозможно.
Процесс самопроизвольного аборта
Выкидыш — это диагноз, формулировка которого может быть разной:
- спонтанный аборт, имеющий также название преклинический. Когда происходит патологическое прерывание диагностированной беременности на сроке до 20 недель;
- биохимическая беременность — явление, при котором эмбрион из-за слишком малого срока беременности не был выявлен. При этом анализы крови и мочи содержат повышенный уровень ХЧГ (хорионического гонадотропина человека, который свидетельствует о наступлении беременности);
Статистические данные говорят о том, что у одной женщины из пяти возможен выкидыш на ранних сроках, иной раз даже до наступления задержки менструального цикла. В такой ситуации некоторые могут и не подозревать о своей беременности, приняв обильные кровотечения за естественные регулярные выделения.
- преждевременные роды — прерывание беременности наступает позднее 20 недели.
Самыми опасными периодами в вынашивании малыша считаются четвёртая и пятая, восьмая и девятая, а также одиннадцатая и двенадцатая недели.
Объясняется это тем, что плод в данные временные промежутки наиболее подвержен воздействиям внешних и внутренних факторов, а следовательно, уязвим. Это не означает, что в остальных случаях риск отсутствует. Женщина должна тщательным образом следить за своим самочувствием на протяжении всей беременности.
Акушеры-гинекологи, говоря о таком явлении, как угроза прерывания беременности, имеют в виду высокую вероятность выкидыша. В этом случае необходимо выявить причину и сделать всё возможное, чтобы спасти плод.
Тонус матки – главный фактор, по которому можно судить об угрозе прерывания беременности. Такое явление может возникнуть спонтанно и длиться достаточно долго. Тем не менее оно хорошо поддаётся лечению.
Зачастую для устранения повышенного тонуса даже необязательно прибегать к использованию лекарств. Если тянущие боли внизу живота не сопровождаются кровянистыми выделениями, достаточно пересмотреть свой дневной режим: больше находиться на свежем воздухе, не перенапрягаться и отказаться на время от половой жизни.
Если болевые ощущения сопровождаются даже незначительным кровотечением, стоит немедленно обратиться к врачу, так как велика вероятность отслойки плаценты или яйцеклетки
Если же болевые ощущения сопровождаются даже незначительным кровотечением, стоит немедленно обратиться к врачу, так как велика вероятность отслойки плаценты или яйцеклетки. А это уже самопроизвольный аборт, а не просто угроза прерывания беременности.
Стоит также помнить, что до прибытия бригады скорой помощи не помешает принять лекарственные препараты, которые помогут слегка понизить тонус матки. Это могут быть «Папаверин» в свечах или «Но-шпа». Эти средства разрешены будущим мамам, поэтому полезно иметь их в своей домашней аптечке.
Свечи ‘Папаверин’ расслабляют гладкую мускулатуру при маточном тонусе. Если же причины угрозы прерывания беременности другие, он не эффективен
- Гормональные нарушения. Самой распространённой причиной угрозы выкидыша на ранних сроках является нехватка прогестерона — стероидного гормона, участвующего в изменениях слизистой оболочки матки и надпочечников.Нередко также причиной может стать и переизбыток андрогена, который ведёт к снижению количества женских половых гормонов эстрогенов. В подобных случаях будущей маме назначаются лекарственные препараты, которые содержат в своём составе недостающие элементы. Дозировка определяется лечащим врачом.
- Хромосомные отклонения.В отличие от первого пункта, в котором проблема в большинстве случаев разрешается с положительным исходом, в данной ситуации сохранить беременность невозможно. Оба родителя могут не иметь никаких генетических патологий, но тем не менее эмбрион не сможет «прижиться».
- Инфекции могут таить в себе скрытые опасности.Если иметь в виду ЗППП (заболевания, передающиеся половым путём), наиболее тяжёлым будет то, которое женщина приобрела, уже находясь в «интересном положении». Инфекции хронического характера не так опасны, но всё же и они повышают риск выкидыша.
- Чрезмерные физические нагрузки, активные тренировки, стрессовые ситуации, а также длительные путешествия на автомобиле, поезде или в самолёте — всё это дополнительные риски при беременности. Женщине в первые недели после зачатия стоит особо внимательно относиться к своему здоровью.
Как же распознать, что будущей маме грозит прерывание беременности на ранних сроках? Чаще всего женщина об этом не догадывается вплоть до появления первых симптомов начавшегося процесса. Поэтому нужно регулярно посещать женскую консультацию.
Об угрозе выкидыша свидетельствуют следующие признаки:
- сильные спазмы внизу живота. Боли можно сравнить с теми, которые бывают при очень болезненных месячных. Они могут быть тянущими, а могут то нарастать, то ослабевать;
- выделения из влагалища. Сначала скудные, но со временем они становятся всё более обильными. Цвет имеют светло-розовый, коричневатый или алый.
Какие действия стоит предпринимать при подозрении на выкидыш? На этот вопрос существует единственно верный ответ – нужно срочно обращаться в медицинское учреждение. При своевременном обнаружении и адекватной терапии, шансы сохранить беременность значительно возрастают.
О лечении угрозы выкидыша речь может идти лишь в случаях конфликта резус-факторов (терапия проводится во второй половине беременности) или при гормональных нарушениях. Если же была выявлена хромосомная патология, беременность не сохраняют.
Сохраняющая терапия в отечественной гинекологии — тема болезненная. В большинстве стран мира при угрозе выкидыша медики предпочитают выжидательную тактику.
И объясняют они свою позицию так: механизмы зачатия, вынашивания и рождения ребёнка и по сегодняшний день ещё изучены не до конца.
Поэтому любые манипуляции и вмешательства в заложенный природой сценарий могут привести к непредсказуемым последствиям.
Врачи в России предпочитают сохранять беременность всеми известными способами. В каких-то случаях им удаётся предотвратить выкидыш, в других — нет. И по сей день ещё никто не смог предложить сохраняющую терапию с доказанной эффективностью.
Дюфастон и Утрожестан помогают при угрозе прерывания беременности
Гормональные препараты не всегда являются панацеей. Однако они часто помогают предотвратить самопроизвольный аборт. Среди них выделяют «Утрожестан», «Эндометрин», «Дюфастон».
Задача сохраняющей терапии — поддерживать количество прогестерона в организме беременной на необходимом уровне. Гормональные препараты компенсируют недостаток прогестерона и тем самым препятствуют отслаиванию эндометрия и отторжению плодного яйца.
Нередко достаточно эффективными оказываются мануальная и физиотерапия. Для того чтобы избежать прерывания беременности, применяются такие процедуры, как электрорелаксация матки (при повышенном тонусе), электрофорез магнием, электро-анальгезия и другие. Назначаться такое лечение должно опытным специалистом, так как до конца не изучены все побочные эффекты от его применения.
Главная же рекомендация — полное спокойствие как физическое, так и психологическое. Женщине стоит вести размеренный образ жизни, пересмотреть свой распорядок дня. Отдых – залог успеха в данной ситуации. Необходимо хорошо высыпаться, дышать свежим воздухом, не поднимать тяжести и на время отказаться от секса.
- Пройдите комплексное обследование на этапе планирования беременности.
- Регулярно посещайте женскую консультацию. Это существенно снизит риск прерывания беременности на ранних сроках.
- Откажитесь от вредных привычек, ведите здоровый образ жизни, правильно питайтесь.
- Не стоит забывать и о том, что беспричинный и бессознательный приём лекарственных препаратов наносит непоправимый урон здоровью. Любые медикаменты будущим мамам принимать можно только по назначению врача.
Угроза прерывания беременности на ранних сроках и выкидыш (или самопроизвольный аборт) — это не одно и то же. Угроза — это не диагноз, а предупреждение.
Следует строго выполнять все указания врача, пересмотреть свой режим, не волноваться и не перенапрягаться.
Сохраняющая терапия при угрозе выкидыша оправдана только при гормональных нарушениях в организме будущей мамы и при резус-конфликте матери и плода. В других случаях рекомендуется тактика выжидания.
В медицине этот диагноз называется угрожающий выкидыш или угрожающий аборт и проявляется кровотечением из половых путей и (или) нарастающими болями внизу живота.
Итак, угроза выкидыша имеет два основных симптома: кровянистые выделения и боли в животе. Однако эти симптомы совсем не обязательно говорят об угрозе прерывания беременности.
Кровянистые выделения в первом триместре бывают у многих женщин, что может быть связано с имплантацией зародыша в стенку матки и многими другими причинами и не всегда свидетельствует об осложнениях. См. «Кровянистые выделения при беременности«.
Боли внизу живота могут быть признаком угрозы прерывания беременности или патологической беременности (внематочной), но могут быть и вариантом нормы. Живот у беременной женщины болит даже чаще, чем у небеременной и этому есть свои причины.
С первых недель беременности происходит всплеск гормонов, начинает расти матка, меняется моторика кишечника, что часто вызывает боли. Матка — это мышечный орган, который периодически сокращается и чем больше срок беременности, тем чаще это происходит. Не все женщины ощущают сокращения матки, но некоторые чувствуют в это время незначительную боль или дискомфорт.
Если боли при беременности нерегулярные, не нарастают по силе и частоте, не являются схваткообразными и не сопровождаются кровянистыми выделениями, то, скорее всего, они не представляют опасности. См. «Боли при беременности».
Нередко бывает, что женщина не чувствует никаких болей, но врач на УЗИ или при осмотре находит гипертонус матки, ставит диагноз «угроза выкидыша» и предлагает стационарное лечение. Мало кто знает, что гипертонус матки не приводит к выкидышу, поэтому беременные необоснованно лежат в больницах и принимают ненужные лекарства. См. статью «Гипертонус матки — диагноз, которого нет».
Большинство выкидышей связано с проблемой со стороны плода. При зачатии происходит сбой и зародыш оказывается генетически неполноценным, что чаще всего — случайность и не зависит от здоровья родителей. Естественно, при угрозе выкидыша в случае генетических дефектов никакие лекарства не помогут и беременность прервётся.
- Было проведено множество исследований в разных странах мира и уже доказано, что сохраняющей терапии при угрозе выкидыша на ранних сроках не существует.
- Исключение составляют случаи повторных спонтанных выкидышей, когда для прерывания беременности существует конкретная причина, например, недостаточность второй фазы цикла (см. «Причины выкидыша»).
После 20 недели применяют токолитическую терапию для продления беременности.
В развитых странах практически не применяют прогестерон и другие препараты для лечения угрозы выкидыша на ранних сроках, а женщин с кровянистыми выделениями просто успокаивают, предлагают им отдохнуть, ограничить физическую активность и половую жизнь. В стационар при угрозе прерывания на ранних сроках направляют только при усиливающихся кровянистых выделениях или сильных болях. При этом уровень потерь беременностей в развитых странах не больше чем, у нас.
На постсоветском пространстве, когда врачи ставят диагноз «угроза выкидыша», часто даже необоснованно, они запугивают беременную женщину, ухудшают её психологическое состояние и назначают ненужные, а порой и вредные, препараты.
- Конечно, медикаментозное лечение может приводить к уменьшению или исчезновению болей, уменьшению кровянистых выделений, но исход беременности это не улучшает. Кровотечение может прекратиться и матка перестанет сокращаться, но генетически неполноценный зародыш всё равно погибнет.
- Симптомы могут исчезнуть, а беременность на определённом этапе просто перестанет развиваться. Такое лечение только мешает самостоятельному удалению дефектного плодного яйца и увеличивает риск инструментального вмешательства в матку.
- Если же у женщины были кровянистые выделения в первые 12 недель и беременность закончилась благополучно, это не значит, что помогло лечение. Просто беременность была нормальной и она бы закончилась рождением здорового ребёнка и без препаратов. Иногда прогестерон или спазмолитики играют роль плацебо и сохраняют беременность на психологическом уровне.
Главное, положительный психологический настрой. Стресс усиливает кровянистые выделения и может способствовать прерыванию беременности. Важно помнить, что кровянистые выделения и боли в животе при беременности могут быть вариантом нормы.
- Необходимо обратиться к врачу, исключить серьёзные патологии, трофобластическую болезнь, внематочную беременность (см. «Кому грозит внематочная беременность«), и спокойно вынашивать беременность дальше.
- Даже при частичной отслойке плодного яйца возможно сохранить беременность. Отслойка плодного яйца по краю сопровождается прерыванием беременности только в 7% случаев.
Клинические исследования показали, что постельный режим на ранних сроках не эффективен для сохранения беременности. Тем не менее исключить физические нагрузки и половую жизнь необходимо.
Пребывание в стационаре также не всегда оправдано, это лишний стресс для женщины. Постоянное наблюдение обычно требуется при усиливающихся кровянистых выделениях, кровотечении, острой боли.
Если зародыш неполноценный — беременность прервётся. Если зачатие произошло нормально, то женщине важно не нервничать, чтобы не спровоцировать потерю беременности. Большинство беременных, несмотря на неоднократно возникающую угрозу выкидыша, благополучно вынашивают малышей до срока.
Около 20% женщин сталкиваются с незапланированным прерыванием беременности. Ещё большему количеству ставят диагноз «угроза выкидыша на ранних сроках». Очень важно знать, что означает данный диагноз, и как его избежать. Побеспокойтесь о своем здоровье ещё до начала беременности.
Если выкидыш произошел через 23 недели от начала беременности, существует возможность спасти малыша. Сейчас медицина располагает возможностью выхаживать малышей, которые весят чуть более полкилограмма. Именно поэтому при любом дискомфорте необходимо незамедлительно обратиться к специалисту.
Типы выкидышей
| 1 | Неполный | Женщина ощущает острую боль внизу живота, которая отдает в поясницу. Возможны кровотечения. После неполного выкидыша кровянистые выделения и болевые ощущения не пропадают. Без медицинской помощи может развиться сепсис |
| 2 | Полный | Некоторые женщины не знают о том, что пережили выкидыш. Кровотечения путают с менструацией. После полного выкидыша плод покидает матку. После выкидыша все неприятные ощущения исчезают |
| 3 | Несостоявшийся | Плод погиб, но остался в матке. Это можно обнаружить при гинекологическом осмотре. Нужно незамедлительно проводить хирургическое вмешательство, чтобы предотвратить интоксикацию организма |
| 4 | Повторный | Около одного процента женщин сталкиваются с проблемой повторного выкидыша. Если выкидыш произошел более трех раз, проводят дополнительные исследования и назначают лечение. Существуют специальные центры, ориентирующиеся на нормализации работы репродуктивной системы |
| 5 | Анэмбриония | Несмотря на оплодотворение яйцеклетки, формирование плода не происходит. Женщины могут наблюдать у себя симптомы беременности. На гинекологическом осмотре можно заметить, что яйцеклетка закрепилась на стенках матки |
| 6 | Хорионаденома | Оплодотворение произошло, но вместо эмбриона образовался просто кусочек ткани. Чаще всего заболевание заканчивается незапланированным прерыванием беременности или медицинским абортом |
Для того, чтобы избежать выкидыша и его осложнения, при любом дискомфорте посещайте специалиста. Беременность не должна сопровождаться болевыми ощущениями и проблемами со здоровьем. При нормальном течении беременности женщина может чувствовать только общую слабость.
Не все женщины знают, что у них случился выкидыш. Плод самопроизвольно покидает матку, а незначительный дискомфорт и кровотечения принимают за менструацию.
Однако бывают случаи, когда мать уже привязалась к своему пусть и очень маленькому ребенку. Что делать в этом случае? Исправить ситуацию может только последующая беременность.
Но перед этим стоит разобраться, что могло привести к выкидышу и снизить риски последующего прерывания беременности.
Мы разберем основные причины выкидышей на ранних сроках (до 22 недель). Наибольшее количество выкидышей происходит до 12 недель. Итак, основные причины выкидышей:
| 1 | Повышенный тонус матки | Данное явление должно наблюдаться в течение некоторого времени. Повысить тонус матки можно как с помощью использования медикаментов, так и без них. В экстренных случаях вводят медицинские инъекции |
| 2 | Гормональный дисбаланс | Низкий уровень прогестерона или эстрогена, избыток мужских гормонов негативно влияют на женское здоровье. Необходима грамотно подобранная гормональная терапия, которая позволит нормализовать уровень гормонов |
| 3 | Генетическая предрасположенность | Некоторые женщины имеют генетическую патологию, которая приводит к выкидышам. Не стоит никого винить и необходимо вести правильный образ жизни, стараясь укрепить своё здоровье. При неправильном строении матки плодное яйцо не может закрепиться, что ведет к незапланированному прерыванию беременности |
| 4 | ЗППП | Перед планированием беременности необходимо сдать анализы на ЗППП. Любые скрытые инфекции ведут к проблемам женских половых органов и являются причиной воспаления и выкидышей |
| 5 | Генетические нарушения у плода | Неблагоприятная экологическая обстановка, генетическая несовместимость родителей и вирусы могут вызвать мутации. Избежать такого выкидыша невозможно |
| 6 | Аборты | Девушки, делавшие ранее аборты, наиболее подвержены незапланированному прерыванию беременности. После аборта организм переживает огромный стресс, нарушается работа яичников и надпочечников. Это, в свою очередь, ведет к сбою гормональной системы и выкидышам |
| 7 | Эмоциональная нестабильность | Нервный срыв может вызвать выкидыш. Случается это в редких случаях, но такой вариант не исключен. Не стоит нервничать по пустякам, нормализуйте сон, и постарайтесь внести в свою жизнь максимальное количество положительных эмоций. Длительная депрессия и неврозы – прямая угроза выкидыша |
| 8 | Физические нагрузки | На протяжении всей беременности нельзя поднимать тяжести. В первые месяцы ни в коем случае не стоит заниматься интенсивными физическими нагрузками. Очень часто это является причиной выкидыша |
Кроме вышеперечисленных причин выкидышей, стоит обратить внимание, что на ранних сроках беременности нельзя употреблять лекарственные средства. Многие из них могут стать причиной выкидыша или способствовать развитию дефектов у плода. Некоторые лекарственные травы также могут вызвать выкидыш(василек, крапива и чистотел).
Неправильный образ жизни, неполноценное питание, курение и употребление алкоголя могут стать причиной выкидыша. Вести здоровый образ жизни необходимо ещё до начала планирования беременности. Только так можно родить здорового и крепкого малыша. В некоторых случаях даже половой акт во время ранних сроков беременности является причиной выкидыша.
Не все женщины имеют какие-либо симптомы при угрозе выкидыша. Жизнь может идти обычным чередом, как неожиданно беременная женщина столкнется с огромным ударом.
Обычно это происходит в тех случаях, когда женщина пренебрегает дополнительным осмотром гинеколога.
Уже с первых недель беременности нужно посетить специалиста, чтобы узнать характер течения беременности, и исключить возможность негативных последствий.
Самым распространенным симптомом угрозы выкидыша являются тянущие боли внизу живота. Боль может отдавать в поясницу. В некоторых случаях наблюдается тяжесть внизу живота и небольшие спазмы. Боль может локализоваться как сбоку, так и посередине живота.
- При появлении кровяных выделений – начинается отслоение плаценты. Некоторые женщины даже не знают о своей беременности и принимают кровянистые выделения за месячные. Менструаций на протяжении всего периода беременности не может быть. Любые кровянистые выделения свидетельствуют о наличии проблем женских органов. Если они появились на ранних сроках – происходит отслойка плодного яйца.
- Особенно внимательно стоит отнестись к выделениям с кусочками ткани или сгустками. Они возникают после выкидыша. В данном случае ребенка спасти уже невозможно, однако нужно как можно быстрее обратиться к специалисту, чтобы избежать проблем с собственным здоровьем.
Основные симптомы выкидыша – это сильная боль и кровотечения. Могут возникать выделения коричневого цвета. Однако это не значит, что выкидыш обязательно произойдет. При правильном лечении и диагностике можно спасти ребенка. Главное, не медлить и своевременно обратиться к грамотному специалисту.
Необходимые обследования и анализы:
- гинекологический осмотр;
- УЗИ органов малого таза;
- анализ на половые гормоны;
- исследования гормонов щитовидной железы;
- анализ крови на скрытые внутриутробные инфекции;
- анализ на наличие антител к хорионическому гонадотропину;
- анализ мочи;
- мазок на скрытые половые инфекции.
На основании исследований специалист выявляет причину угрозы выкидыша и назначает соответствующее лечение. Чем быстрее женщина обратиться к специалисту, тем выше возможность сохранить плод. Ни в коем случае не стоит заниматься самолечение – это может только навредить и спровоцировать дальнейшие осложнения.
Угроза выкидыша – это не выкидыш, а обратимое состояние. При своевременном лечении плод можно сохранить. Но если был диагностирован аборт в ходу, то спасти плод уже невозможно. В данном случае женщине необходимо побеспокоиться о своем здоровье и как можно быстрее провести процедуру выскабливания.
- Лечение угрозы выкидыша на ранних сроках зависят от причины заболевания. При наличии скрытых инфекций и половых заболеваний – проводят их лечение. Если резус-факторы родителей вступают в конфликт – необходимо ввести антирезусную сыворотку.
- При лечении угрозы выкидыша врач может назначить спазмолитики и успокаивающее средства (натурального происхождения). Необходим прием витамин для укрепления организма. При гормональных нарушениях чаще всего назначают «Дюфастон» или «Утрожестан».
Если причиной аборта стало повышение уровня «мужских» гормонов, для лечения понадобятся глюкокортикоиды («Дексаметазон» и «Метипред»). Прием гормональных средств возможен только после проведения анализов.
Лечение проводится только в стационаре. Однако после того, как состояние беременной нормализуется – назначенные специалистом препараты потребуется употреблять ещё некоторое время. При этом рекомендуют постельный режим, отказ от сексуальных контактов, регулярно посещать специалиста.
- обращайтесь к врачу после наступления беременности;
- откажитесь от кофе;
- не употребляйте спиртное;
- не стоит принимать слишком горячую ванну;
- бросьте курить;
- контролируйте уровень сахара в крови;
- сдайте анализы на ЗППП;
- следите за здоровьем своего супруга;
- правильное питание, отказ от стресса и здоровый образ жизни.
После выкидыша нужно обязательно посетить специалиста. Плод может остаться в матке, что приведет к интоксикации организма. Может развиться сепсис, а это прямая угроза жизни.
Врач назначит специальные средства для сокращения матки и проведет хирургическое вмешательство. Остатки плодного яйца нужно удалить из матки, как можно быстрее.
Многие женщины, сталкиваясь с выкидышем, стараются зачать как можно быстрее нового ребенка. Не стоит этого делать – медики советуют планировать зачатие ребенка не раньше пяти месяцев после выкидыша. После выкидыша необходимо обратить внимание на средства контрацепции. Женщина имеет все шансы забеременеть, но в этом время она имеет наиболее высокий риск последующего выкидыша.
После выкидыша необходимо провести тщательное исследование состояния организма женщины. Нужно выяснить, что стало причиной выкидыша. Также стоит убедиться в том, что выкидыш не стал причиной серьезных нарушений со здоровьем.
Врач грамотно подбирает лечение, которое направлено на устранение причины выкидыша. В большинстве случаев за полгода организм женщины полностью восстанавливается и готов к последующему зачатию ребенка.
После выкидыша обязательно нужно предохраняться во время половых контактов. Если женщина забеременеет – 80% того, что это закончится выкидышем.
Старайтесь особо внимательно относиться к своему здоровью, и вести здоровый образ жизни.
Многие женщины после выкидыша впадают в депрессию и отчаиваются. Это может негативно отразиться на состоянии здоровья. Ведите прежний образ жизни, избегайте стрессов и любых конфликтов. Предотвратить последующие выкидыши можно только с помощью здорового образа жизни и правильного лечения.
Женщины, особенно ожидающие появления на свет первого ребенка, всегда очень трепетно относятся к своему состоянию. Их тревожат и пугают порой даже совершенно нормальные физиологические изменения, характерные для периода беременности. Именно поэтому сегодня мы обсудим самые важные тревожные симптомы угрозы выкидыша.
Выкидыш или самопроизвольный аборт – это самопроизвольное прерывание маточной беременности, начиная с самых ранних ее сроков до полных 22 недель.
Подавляющее большинство выкидышей происходит в ранние сроки – до 12 недель.
Все прерывания беременности после 22 недель в странах СНГ квалифицируется как преждевременные роды, однако ряд даже довольно развитых стран считает таким пограничным сроком 24-28 недель.
Итак, при выкидышах или самопроизвольных абортах ранних сроков эмбрион совершенно нежизнеспособен, а сам процесс выкидыша редко сопровождается значимыми осложнениями. Чем больше срок беременности, тем чаще случаются различные неприятности – массивные маточные кровотечения, гнойные осложнения и тромботические нарушения.
Приведем примерную классификацию самопроизвольных абортов.
- Ранний – от первых дней задержки менструации до 12 недель беременности;
- Поздний – с 12 до 22 недель беременности.
По «запущенности» процесса аборта:
- Угрожающий выкидыш – начальные симптомы прерывания беременности с живым плодным яйцом или эмбрионом.
- Начавшийся выкидыш – начавшаяся отслойка плодного яйца или эмбриона, живого или погибшего, сопровождающаяся кровотечением из половых путей.
- Аборт в ходу – полная отслойка плодного яйца или эмбриона от стенок матки, его гибель и достаточно обильное сопутствующее кровотечение.
- Совершившийся аборт: полный в случае полностью пустой полости матки и неполный при наличии остатков плодного яйца в полости матки.
Важно понимать, что границы этих степеней достаточно условны, требуют применения ультразвука для оценки состояния плодного яйца или эмбриона, наличия у него сердцебиения и определения его положения в полости матки.
Отдельно выделяют некоторые виды осложнений самопроизвольного аборта:
- Инфицированный самопроизвольный аборт – то есть присоединение инфекции, которая великолепно себя чувствует в рыхлой, хорошо кровоснабжаемой полости матки.
- Тромботические осложнения аборта – это нарушении свертываемости крови, запущенные гормональными всплесками беременности, ее потери и некоторыми медицинскими манипуляциями. Сгусток крови или тромб может сформироваться где угодно, чаще всего – в венах малого таза.
- Аборт с массивным маточным кровотечением – наиболее грозное осложнение потери беременности, сопровождающееся значительным объемом потери крови из сосудов несокращающейся матки.
Генетические причины. Очень важно понимать, что далеко не всегда потеря беременности, пусть даже очень желанной – это несчастье. По официальной мировой статистике, подавляющее большинство беременностей, теряемых в сроках 5-8 недель – это генетически аномальные плоды. Таким образом природа проводит естественный отбор, предохраняя женщину от рождения глубокого инвалида.
Гормональные причины. На первом месте в таких нарушениях стоит патология щитовидной железы, недостаточность лютеиновой фазы цикла и гиперпролактинемия. Достаточно часто у таких пациенток до потери беременности имелось длительное бесплодие, нарушения менструального цикла.
Хронические инфекции органов малого таза – наиболее часто хронический эндометрит или воспаление слизистой оболочки полости матки.
В условиях существования длительного хронического воспалительного процесса клетки эндометрия становятся неполноценными, неадекватно отвечают на гормональную стимуляцию и не выполняют необходимую роль той самой « благодатной вспаханной почвы» для внедрения оплодотворенной яйцеклетки.
- Нарушения свертываемости крови – тромбофилии. Это настоящий бич 21 века, так как те или иные формы тромбофилий обнаруживаются у достаточно большого числа женщин – от 2 до 15% в зависимости от страны.
- Беременность запускает механизмы неправильного, извращенного гемостаза, формируя тромбозы сосудов, питающих хорион и плацентарную площадку, вызывая отслойки плодного яйца, хориона, нарушения питания эмбриона и его гибель.
Самыми неблагоприятными для беременности являются АФС или антифосфолипидный синдром, мутации фактора Лейдена, нарушения фолатного цикла, дефицит протеинов С и S.
Анатомические дефекты матки. По официальной статистике, у женщин, имеющих врожденные или приобретенные пороки развития матки, самопроизвольные прерывания беременности случаются на порядок чаще. К таким аномалиям можно отнести двурогую матку, полное удвоение матки, недоразвитие или гипоплазию матки, наличие внутриматочных синехий.
Анатомические дефекты шейки матки – как правило, приобретенные в ходе жизни разрывы шейки матки, последствия оперативных манипуляций. Так формируется недостаточность шейки матки или ИЦН. Чем больше срок беременности, тем тяжелее шейки играть роль нормального «замка» между окружающей средой и полостью матки.
Кроме того, выделен перечень факторов риска самопроизвольного аборта, управляемых и неуправляемых:
- Возраст женщины. Чем старше беременная – тем выше у нее риск самопроизвольного выкидыша.
- Паритет родов – чем больше у пациентки было беременностей и родов в прошлом, тем выше риск самопроизвольного аборта.
- Инфекционные заболевания, обострения хронических заболеваний и банальная температурная реакция. Кстати, посещение бань и саун в ранние сроки аналогично температурной реакции в связи с гриппом или простудой.
- Курение. Никотин и смолы негативно влияют на сосудистую стенку, а прорастание сосудами места будущей плаценты – хориона – ключевой момент ранних сроков беременности.
- Стресс, нарушения питания расцениваются организмом как жизнеугрожающий фактор, при котором беременность может принести вред матери. Так можно потерять совершенно нормальную беременность.
Таким образом, вполне очевидно, что управляя некоторыми факторами, можно легко предотвратить выкидыш на раннем сроке.
Также важно понимать, что при изначально нормальном течение беременности, здоровом эмбрионе никакие банальные акушерские манипуляции, половая жизнь или занятия фитнесом не могут повлиять на начало выкидыша.
Гинекологический осмотр на кресле или мазок угрозу выкидыша не провоцируют. Кровянистые выделения после посещения гинеколога могут быть, так как многие мазки – цитология или мазок на ИППП могут незначительно травмировать шейку матки, что никак не влияет на течение беременности.
В принципе клиническая картина самопроизвольного аборта достаточна очевидна – это боли и кровотечение из половых путей. Симптомы угрозы выкидыша по своей интенсивности зависят от «запущенности процесса».
Угрожающий выкидыш. Как правило, симптомами угрожающего выкидыша становятся боли различной интенсивности внизу живота, пояснице, отдающие во внутреннюю поверхность бедра или прямую кишку.
Важно понимать, что у беременной женщины периодически бывают и, более того, должны быть некие ощущения дискомфорта – растет матка, смещаются внутренние органы, растягиваются и размягчаются связки, матка периодически приходит в тонус – все эти совершенно нормальные явления могут сопровождаться тянущими болями, «покалываниями», тяжестью внизу живота и так далее. Важно уметь различать острые боли, длительный дискомфорт от разовых дискомфортных ощущений, иначе будущая мама рискует всю беременность пролежать в стационаре под эгидой «угрозы выкидыша».
Кровянистые выделения для угрожающего самопроизвольного аборта в принципе не характерны, изредка это могут быть крайне скудные бурые выделения. Коричневые выделения могут сохраняться после угрозы выкидыша. Это занимает от нескольких дней до двух недель – так опорожняется полость матки и «уходят» гематомы и отслойки плодного яйца.
- Начавшийся выкидыш и аборт в ходу. Два этих состояния клинически не имеют никаких различий между собой. Для них характерны боли различной интенсивности и достаточно обильное кровотечение – кровь в этом случае будет не коричневой или бурой, а яркой алой – как в обильные дни менструаций.
- В принципе, само течение аборта в ходу и начавшегося выкидыша аналогично очередной менструации – тянущие боли, схваткообразные боли и кровотечение из половых путей, в ряде случаев обильное, со сгустками.
- Чем более длительное и обильное кровотечение, тем меньше шансов для сохранения беременности. Кстати, США и Канада в своих классификациях самопроизвольного аборта объединяют два этих понятия под термином – неизбежный аборт, который редко подвергается попыткам лечения.
Совершившийся аборт. Многие пациентки самостоятельно определяют, что аборт завершился, так как видят само плодное яйцо или эмбрион малых размеров.
После выхода эмбриональных структур из полости матки в норме мышца матки сокращается, кровотечение постепенно завершается – аналогично окончанию менструации.
При отсутствии осложнений и инфицирования кровотечение занимает около 5-9 дней – как при обычной менструации, может, слегка более обильной.
Само определение факта нарушенной беременности не составляет труда. Для этого необходимо:
- Подтверждение факта беременности стандартным тестом на ХГЧ.
- Опрос женщины на предмет наличия беременности, выяснением даты последней менструации, особенностями наступления и течения как данной беременности, так и предыдущих.
- Осмотр женщины на кресле, оценка источника кровотечения, его обильности, пальпаторной оценкой размеров матки, ее мягкости или плотности, болезненности. Это крайне важно, хотя большинству пациенток совершенно неясна эта необходимость.
- Ультразвуковое исследование малого таза – крайне важно, так как позволяет не только точно определить срок беременности, наличие сердцебиения плода, наличие отслоек плодного яйца, ретрохориальных гематом, но и установить самый важный факт – наличие плодного яйца именно в полости матки. Это совершенно необходимо, поскольку клиника внематочной беременности на первых порах совершенно аналогична таковой при угрожающем выкидыше, а вот опасность для жизни и здоровья пациентки – в разы выше. Это основная дифференциальная диагностика угрозы прерывания беременности.
Диагноз «Угроза прерывания беременности на ранних сроках» выносится врачом гинекологом после обязательно выполнения вышеуказанных действий.
Лечение при угрозе выкидыша на ранних сроках включает в себя два типа препаратов:
- Патогенетические – то есть влияющие непосредственно на причину прерывания беременности.
- Симптоматические – неспецифические препараты, снимающие основные проявления угрозы – боль, кровотечение, спазмы.
Патогенетические препараты– очень большая группа лекарств, влияющих на первопричину, их можно назначать только конкретной пациентке при знании конкретной причины невынашивания. Например, низкомолекулярные гепарины могут быть назначены только пациенткам с подтвержденными тромбофилиями. У женщин без такой патологии эти препараты усугубят кровотечение.
Перечислим представителей этих групп:
- Низкомолекулярные гепарины, препараты аспирина:
- Препараты прогестерона – как синтетические, так и натуральные;
- Иные гормоны или антигормоны – например гормоны щитовидной железы, эстрогены, антигормоны к пролактину, глюкокортикостероиды и так далее.
- Препараты фолиевой кислоты в больших дозах – 4-6 грамм в сутки.
Симтоматические лекарства при угрозе выкидыша используются значительно чаще, поскольку они не представляют опасности для любой женщины и снимают основные звенья патогенеза самопроизвольного аборта.
- Спазмолитики – дротаверин (но-шпа), папаверин в капельницах, уколах, свечах и таблетках.
- Магнезии сульфат – в виде внутривенных вливаний и капельниц.
- Кровоостанавливающие препараты – этамзилат, транексамовая кислота, аскорутин.
- Препараты прогестерона также широко используются в качестве симптоматического средства, хотя эффективны будут далеко не у всех пациенток.
Лечение назначает врач, а уж место его получения определяется ситуацией – неосложненный угрожающий выкидыш без кровотечения можно пролечить и в условиях поликлиники, выдав женщине листок нетрудоспособности. А вот обильное кровотечение или угрозу прерывания у женщины с пятой попыткой ЭКО, разумеется, лучше госпитализировать.
Женщина же должна соблюдать все рекомендации врача и делать все, от нее зависящее:
- Лечебно-охранительный режим, желательно домашний, с преимущественным пребыванием в постели.
- Половой покой. Секс при угрозе выкидыша часто провоцирует кровотечение и усугубление процесса. В любом случае, можно ли заниматься сексом при угрозе выкидыша, лучше уточнить у врача.
- Минимизация стрессов.
Важно понимать, что многие беременности, даже при самом современном и своевременном лечении сохранить нельзя – природа однозначно решила выбраковать этот эмбрион и к ней лучше прислушаться.
Очень часто сами женщины задают вопрос: «Нужно ли сохранять беременность при угрозе выкидыша на ранних сроках?» Однозначного ответа на этот вопрос нет – в странах СНГ на этом «сохранении» построили целый бизнес, а большинство развитых стран не сохраняет такие беременности и «сохраняющее» лечение не покрывает ни одна страховка.
В любом случае, решение должно оставаться за самой женщиной, которая должна быть информирована, что, возможно, этот плод или эмбрион, которого пытается отторгнуть ее организм – генетически нездоров.
Также крайне важно знать, что два и более последовательных прерывания беременности носит название «привычное невынашивание». Пациентки с таким диагнозом должны пройти тщательное и всестороннее обследование для выяснения причин прерывания.
Часто женщины задают вопрос, как предотвратить угрозу выкидыша на ранних сроках. К сожалению, со 100% вероятность избежать выкидыша нельзя, но можно снизить риск такого осложнения, соблюдая следующие меры профилактики:
- обязательно пройти планирование беременности;
- избегать заражения ЗПП, регулярно обследоваться у гинеколога;
- с первых дней планирования или хотя бы с самого начала беременности перестать курить и пить алкоголь;
- принимать витамины, правильно питаться;
- избегать стрессов, высыпаться, достаточное количество времени отдыхать.
Планирование беременности — самый верны способ избежать угрозы выкидыша. Во время планирования женщина и мужчина обследуются, избавляются от всех патологий, которые могут навредить ребенку.
источник