Овуляция – естественный процесс выхода яйцеклетки в фаллопиеву трубу после разрыва созревшего фолликула. Обычно наступает за 14 дней до начала менструации. По ряду причин яйцеклетка может не освобождаться из фолликула. В этом случае требуется искусственная стимуляция овуляции.Специалисты клиники репродуктивного здоровья «ЭКО» применяют десятки методик, направленных на созревание фолликула и выхода яйцеклетки в маточную трубу. Врачи назначают медикаментозные препараты («Клостилбегит», «Летрозол», гонадотропины, «Дидрогестерон» и т. д.), подбирают диету, устраняют гормональный дисбаланс, дают рекомендации по коррекции образа жизни. В результате комплексной терапии у женщины наступает овуляция, необходимая для зачатия ребёнка.
У здоровых женщин разрыв фолликула с дальнейшим выходом яйцеклетки в маточную трубу наступает без стимуляции примерно за 14 дней до появления менструации (при 28-дневном цикле). Небольшие отклонения от средних показателей наблюдаются часто и считаются нормой.
Накануне овуляции фолликул яичника увеличивается в размере до 2 см в диаметре. В этот момент в нём созревает яйцеклетка. Под действием гормонов в фолликуле появляется разрыв. Через него яйцеклетка попадает в яйцевод (фаллопиеву трубу), а затем – в матку, где и происходит оплодотворение. Длительность всего процесса не превышает 48 часов. Однако у многих женщин репродуктивного возраста наблюдаются нарушения в фазе овуляции. Это приводит к сложностям зачатия ребёнка.
Врачи клиники репродуктивного здоровья «ЭКО» назначают стимуляцию овуляции после проведения лабораторной и инструментальной диагностик. Терапия показана женщинам, у которых выявили ановуляцию, вызванную:
- поликистозом яичников;
- гиперандрогенией;
- синдромом резистентных яичников;
- гормональными нарушениями при заболеваниях эндокринной системы;
- гипоталамо-гипофизарной дисфункцией;
- патологиями репродуктивной системы от продолжительного приёма противозачаточных и гормональных средств.
Стимуляция овуляции показана после прохождения комплексной диагностики, которая направлена на обнаружение причины отклонений в менструальном цикле.
Перед стимуляцией овуляции необходимо пройти клиническую диагностику. В первую очередь женщине назначают сдачу лабораторных анализов. К ним относят:
- анализ венозной крови для обнаружения антител к возбудителям сифилиса, вируса иммунодефицита, токсоплазмоза, хламидиоза, цитомегаловируса, краснухи;
- бакпосев мочи для диагностики трихомониаза и вагинального кандидоза;
- мазок из влагалища для выявления микоплазмоза, гарднереллы, патологически изменённых клеток;
- анализ мочи для определения показателей пролактина, эстрогена, тестостерона.
Также показано проведение инструментальной диагностики. Пациенток направляют на:
- общее обследование у терапевта;
- осмотр у гинеколога;
- ЭКГ (под нагрузкой и в расслабленном состоянии);
- УЗИ органов малого таза – метод помогает обнаружить органические патологии, злокачественные и доброкачественные опухоли;
- рентген фаллопиевых труб – необходим для диагностики непроходимости;
- фолликулометрию – данный способ ультразвукового исследования позволяет отследить рост и развитие фолликулов в динамике.
Врачи клиники репродуктивного здоровья «ЭКО» подбирают лечение индивидуально в зависимости от причин, вызвавших аномальное течение менструального цикла.
Это процедура, при которой специалисты искусственно стимулируют созревание яйцеклеток. При индукции в фолликулах женщины может развиваться как одна, так и несколько клеток. Подобное лечение следует проводить при ЭКО или инсеминации. Чем больше зрелых яйцеклеток извлечёт репродуктолог из яичников женщины, тем выше шанс на успешный исход экстракорпорального оплодотворения. Индукция может проводиться медикаментозными препаратами.
В медицинской практике существует множество способов, позволяющих ускорить процесс созревания яйцеклетки и фолликула. Особой эффективностью отличаются:
- медикаментозная терапия – предполагает назначение препаратов, нормализующих выработку женских гормонов, восстанавливающих менструальный цикл;
- диета – коррекция питания содействует восстановлению обменных процессов, повышению опорных сил организма;
- витаминотерапия – направлена на устранение дефицита витаминов (A, D, C, E и т. д.), а также макро- и микроэлементов (железа, цинка, кальция, фосфора).
Стимулирование овуляционного процесса сразу несколькими способами повышает шансы на восстановление менструального цикла и дальнейшее зачатие ребёнка.
При выявлении патологий в созревании фолликулов и яйцеклеток специалисты применяют препараты для стимуляции овуляции. Средства подбираются с учётом возраста и веса пациентки, а также причины, вызвавшей нарушение. Кроме того, выбор конкретного препарата зависит от дальнейшего способа оплодотворения яйцеклетки (естественного, ЭКО, ИКСИ, ИМСИ и т. д.).
Лекарство, назначенное для стимуляции овуляции, даёт результат не сразу. Лишь 15% удаётся забеременеть после непродолжительного курса применения медикаментов. Специалисты клиники «ЭКО» психологически подготавливают женщин, знакомят со статистикой, чтобы снизить стресс в случае неудавшейся попытки.
Во врачебной практике используют десятки препаратов, способных простимулировать созревание яйцеклетки. Наиболее безопасными и эффективными из них являются:
«Клостилбегит» – средство, повышающее выработку лютеинизирующего (ЛГ) и фолликулостимулирующего (ФС) гормонов. Применяется со 2 дня цикла раз в сутки. Общая продолжительность лечения достигает 5 дней. Одна таблетка средства содержит 50 мг кломифена цитрата.
«Летрозол» – гормональный медикаментозный препарат с минимальным перечнем противопоказаний. Производится в виде таблеток, покрытых плёночной оболочкой. Средство применяют с 3 дня менструального цикла по 1 капсуле на протяжении 5 дней.
«Дюфастон» («Дидрогестерон») – при умеренном приёме препарата происходит повышение концентрации гормона прогестерона в организме женщины. Благодаря этому нормализуется овуляторная фаза. «Дюфастон» принимают по 1–2 таблетки дважды в сутки. Длительность терапевтического курса в среднем достигает 18 дней. После приёма рекомендуется сделать УЗИ для подтверждения беременности.
«Овариамин» – биологически активная добавка, не является медикаментозным средством. Многие специалисты назначают её из-за высокого содержания цитамина в препарате. Этот активный компонент благотворно влияет на работу яичников.
«Циклодинон» – медикамент, выпускаемый в форме таблеток. Назначается после овуляции с целью поддержки формирования жёлтого тела в яичнике. Препарат нормализует показатель фолликулостимулирующего гормона по отношению к лютеинизирующему. Назначается при выявлении дефицита пролактина.
Одна из причин нарушения выработки гормонов заключена в дефиците полезных веществ, макро- и микроэлементов в организме. В этом случае при стимуляции овуляции применяют витаминотерапию. Наибольшую значимость для женского организма имеет фолиевая кислота. Нехватка витамина B9 может привести к сложностям не только во время зачатия, но и при вынашивании ребёнка.
Для успешного оплодотворения особую важность играют витамины:
- А – содействует регенерации тканей, замедляет процесс старения;
- C – оказывает влияние на синтез гормонов, повышает защитные силы организма;
- B12 – нормализует жировой обмен, снижает показатель холестерина в крови (назначается женщинам с избыточной массой тела);
- E – замедляет процессы старения, участвует в синтезе женских гормонов, улучшает регенерацию мягких тканей, снижает артериальное давление.
Витамины можно применять по отдельности, но в целях профилактики специалисты назначают комплексы. К ним относят препараты по типу «Аэвит», «Пиковит», «Компливит», Centrum, Vitrum и иные. Витаминные комплексы подбираются индивидуально с учётом состояния здоровья.
Пища – основной источник полезных веществ, макро- и микроэлементов. Рацион существенно влияет на менструальный цикл и способность к зачатию. Женщины, употребляющие много жиров и углеводов, могут страдать от избыточного веса, высокого холестерина, сахарного диабета. Подобные заболевания негативно сказываются на работе репродуктивной системы. Дефицит массы тела также опасен – в организме снижается концентрация женских гормонов (эстрогена, прогестерона, пролактина и т. д.).
Специалисты назначают правильное питание для стимуляции овуляции, рекомендуя включать в меню:
- кисломолочные продукты (творог, твёрдые сорта сыра, молоко);
- фрукты/овощи, богатые на клетчатку, микроэлементы и витамины;
- пророщенную пшеницу;
- бобовые (нут, фасоль, горох);
- яйца перепёлок;
- грецкие орехи;
- семена льна, кунжута и тыквы;
- финики.
В процессе лечения необходимо отказаться от употребления алкоголя и табакокурения. На отдельные продукты, предписанные диетой, может возникать аллергия. Чтобы предупредить её появление, рекомендуется предварительно сдать аллергопробы.
Нормализовать работу репродуктивной системы можно народными средствами. Отвары на различных травах для повышения женской фертильности не рекомендуется применять в период менструации. Курс лечения не должен превышать 3 месяцев.
Наибольшее влияние на репродуктивную систему женщин оказывает отвар шалфея, который стимулирует выработку эстрогена. В лечебных целях используют сухие листья растения: одна столовая ложка заливается кипятком, настаивается в течение 40 минут. Отвар следует принимать по одному глотку несколько раз в день.
С целью профилактики воспалительных заболеваний мочеполовой системы применяют настой из лепестков розы. Для изготовления отвара необходимо залить кипятком две столовые ложки измельчённого растения, настоять в течение 5 минут.
При заболеваниях репродуктивной системы показан приём семян подорожника. Они замедляют процессы старения в организме, обладают противовоспалительным, бактерицидным, иммуностимулирующим действиями.
Важно! Стимуляция овуляции с помощью средств народной медицины должна происходить с разрешения лечащего врача. Специалист подберёт оптимальные дозировки с учётом состояния здоровья пациентки, её веса и возраста.
Процедура ускорения созревания яйцеклетки при искусственном оплодотворении проводится в двух случаях: если у пациентки удалены фаллопиевы трубы или у её партнёра имеется патология сперматогенеза. Если женщине назначена стимуляция овуляции перед ЭКО, врачи подбирают короткий или длинный протокол. В первом случае специалисты проводят процедуру с начала менструального цикла, во втором – выполняют предварительную подготовку до медицинских манипуляций.
Когда фолликулы достигнут нужных размеров, врачи делают пункцию яйцеклетки. Отобранный материал оплодотворяют искусственным путём в лабораторных условиях. Через 3–5 дней эмбрион имплантируют в подготовленную матку. По истечении 2–3 недель пациентке назначают контрольное УЗИ для подтверждения беременности.
Для диагностики заболевания необходимо сделать исследование крови с проверкой концентрации тестостерона и инсулина (при нарушениях показатели повышены). Также следует пройти УЗИ, которое проявит увеличение яичников в 1,5–2 раза.
Проводя стимуляцию овуляции при СПКЯ (синдроме Штейна-Левенталя), специалисты используют метод гормонотерапии, необходимый для снижения концентрации тестостерона в организме пациентки. При этом назначаются медикаменты, содержащие в составе метформин или кломифен цитрат. Результат от проведённой терапии можно ожидать спустя 2–3 месяца.
В ряде случаев в яичниках могут одновременно формироваться 7–8 фолликулов диаметром от 4 до 10 мм. При таком состоянии показатели лютеинизирующего гормона, инсулина и тестостерона находятся в норме, поэтому женщина готова к зачатию без дополнительной гормонотерапии. При мультифолликулярных яичниках формируется многоплодная беременность. Эта особенность учитывается при подборе конкретного метода стимуляции овуляции.
Лишь у 15% пациенток после прохождения одного курса лечения получается зачать ребёнка. Однако перестройка репродуктивной системы – это сложный и длительный процесс. При подборе адекватной медикаментозной терапии и диеты женщины всё же становятся матерями. Главное – не опускать руки и продолжать лечение.
Беременность женщин, прошедших стимуляцию, проходит под постоянным контролем врача. Специалист назначает частые инструментальные и лабораторные обследования (включая сдачу крови на гормоны). Диагностика помогает своевременно выявить гипоксию плода, замирание и прочие патологии.
Специалисты не назначают процедуры лишь в отдельных случаях. Стимуляция – противопоказанный метод, если:
- бесплодие вызвано заболеваниями репродуктивной системы мужчины;
- у женщины диагностировали маточную патологию (новообразование, деформацию и т. д.);
- у пациентки выявили непроходимость фаллопиевых труб;
- женщина достигла возраста 35 и более лет.
Несмотря на использование современных методов лечения, после стимуляции овуляторной фазы могут возникнуть осложнения. Побочные эффекты проявляются в виде:
- гипергидроза (повышенной потливости);
- приливов жара;
- увеличения яичников;
- метеоризма;
- головных болей;
- нарушений менструального цикла (задержки);
- многоплодия;
- внематочной беременности;
- самопроизвольного аборта.
Лечение под постоянным контролем врача, соблюдение требований к приёму препаратов, систематические обследования снижают риски возникновения осложнений.
Если у пациентки диагностировано нарушение овуляторного процесса, необходимо найти причину, вызвавшую данное состояние. Только после этого специалисты могут приступать к подбору эффективного лечения. В тяжёлых клинических случаях на восстановление овуляторной фазы может потребоваться несколько месяцев.
Чтобы гормональная терапия дала результат, пациенткам необходимо проходить лечение у опытных специалистов, которые имеют положительные отзывы о работе. Такими врачами являются доктора клиники репродуктивного здоровья «ЭКО». Специалисты ведут медицинскую практику свыше 15 лет, постоянно повышая уровень квалификации на российских и международных конференциях.
источник
Непременное условие для наступления беременности – овуляция. Не так давно отсутствие овуляции (ановуляторный цикл) значило только одно: бесплодие. Сегодня медики успешно стимулируют овуляцию, подбор схемы происходит индивидуально, с учетом анамнеза и физиологических особенностей каждой женщины. Однако есть и общие этапы: давайте разберемся, когда врач может прибегнуть стимуляцию овуляции, какие обследования нужно пройти до этого, и какова эффективность этой процедуры.
Раз в месяц несколько яйцеклеток из огромного резерва в яичниках женщины «просыпаются» под действием гормонов и начинают расти. Это старт менструального цикла (обычно он совпадает с первым днем менструального кровотечения). Через неделю-полторы среди них выделяется доминантный фолликул, иногда два или три, размер которого больше, чем у остальных и достигает 15–20 мм. Через несколько дней яйцеклетка полностью созревает, и тогда оболочка фолликула разрывается. Это высвобождение полностью созревшей яйцеклетки и называется овуляцией.
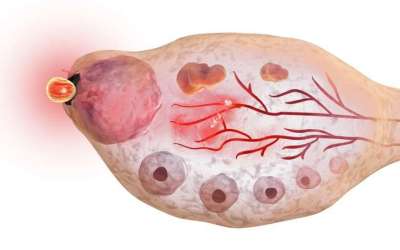
” Овуляция не обязательно происходит в каждом менструальном цикле; так, организм может «отменить» потенциальное оплодотворение, если в течение месяца женщина испытывала серьезные физические или психологические нагрузки, а также перенесла серьезное заболевание.
Однако если овуляции не происходят на протяжении полугода, то можно предположить наличие ановуляторного цикла.
Выходом из этой ситуации (и, соответственно, решением проблемы бесплодия) может стать стимуляция овуляции. Ее суть – выяснить причину, которая не позволяет яйцеклетке созреть и дойти до стадии овуляции, и воздействовать на яичники определенными лекарственными препаратами, которые вместо гормонов «подтолкнут» яйцеклетку к росту.
Ановуляторное бесплодие может быть вызвано:
избыточной или, напротив, недостаточной массой тела женщины.
Если бесплодие обусловлено этими факторами, врач может предложить стимуляцию овуляции. Также овуляцию стимулируют, если проводится подготовка к экстракорпоральному оплодотворению (для отбора нужно как можно больше одновременно вызревших яйцеклеток), а также при бесплодии, причины которого не удалось выяснить.
Перед тем как приступить к стимуляции овуляции врач в обязательном порядке проведет ряд исследований, поскольку существует целый ряд противопоказаний для этой процедуры.
воспаления органов малого таза, в первую очередь – яичников;
нарушение проходимости маточных труб (если стимуляция овуляции проводится не с целью забора яйцеклеток для экстракорпорального оплодотворения);
серьезные гормональные нарушения, которые могут усугубиться из-за медикаментозной стимуляции овуляции.
Относительное противопоказание – невысокий овариальный резерв, то есть малое количество яйцеклеток, которые в принципе могут вызреть до стадии овуляции. Обычно к группам риска относят женщин после 35 лет и тех, кто перенес хирургическое вмешательство на яичниках, — в этом случае активное вмешательство может преждевременно истощить яичники и, по сути, приблизить менопаузу.
Перед тем, как врач примет решение о стимуляции, будущей маме придется пройти следующие медицинские обследования:
УЗИ органов малого таза и молочных желез;
исследование проходимости маточных (фаллопиевых) труб (либо лапароскопия, либо рентгеноскопии с контрастным веществом);
фолликулометрия (т.е. ультразвуковое исследование роста фолликулов на протяжении одного менструального цикла).
анализ крови для определения уровня: женских половых гормонов (эстроген, прогестерон), лютеинизирующего и фолликулостимулирующего гормонов, гормонов щитовидной железы, пролактина и тестостерона.
В результате врач сможет с высокой степень вероятности определить, связано ли бесплодие с отсутствием овуляции (и почему она отсутствует), или вызвано какими-то другими причинами (и стимулировать овуляцию бесполезно и даже вредно).
Если требуется именно стимуляция овуляции, то до ее начала нужно пройти те же процедуры и анализы, что и при подготовке к беременности, ведь стимуляция должна привести именно к этому приятному результату.
осмотр терапевта, который определит, нет ли противопоказания для беременности на данный момент (из-за заболеваний, не связанных с репродуктивной системой);
анализ крови на антитела к ВИЧ и RW;
посевы на наличие кандидоза, трихомониаза, микоплазмоза, уреаплазмоза и гарднереллы (или ПЦР-анализ для определения последних).
определение антител к краснухе, токсоплазмозу, хламидии, цитомегаловирусу (TORCH-комплекс).
Важно! Подбор схемы стимуляции может осуществлять только врач; прием гормональных препаратов возможен только при непосредственном контроле врача!
Для стимуляции овуляции применяется множество средств, но все их по принципу действия можно разделить на четыре группы:
угнетающие производство эстрогена (уровень фолликулостимулирующего гормона, ФСГ, при этом приближается к норма), например, «Дюфастон», «Клостилбегит»;
непосредственно повышающие уровень фолликулостимулирующего гормона, например, «Пурегон»;
содержащие фолликулостимулирующий и лютеинизирующий (ЛГ) гормоны, например, «Пергонал», «Менопур»;
средства, стимулирующие разрыв оболочки фолликула, например, «Прегнил».
Врач не обязательно будет использовать средства из одной группы; возможно, в вашем случае будет лучше скомбинировать несколько средств. Специалист примет решение, исходя из вашего гормонального фона, общего состояния здоровья и успешности предыдущих стимуляций, если вы пробуете забеременеть таким образом не в первый раз.
” Важно! Стимуляция овуляции – это истощающая яичники процедура, поэтому нельзя повторять эту процедуру бесконечно. Среди специалистов есть правило: гиперстимуляция яичников проводится не более 5-6 раз.
В зависимости от выбранной схемы лечения длительность приема препаратов может разниться от 8–10 дней (ультракороткий протокол) до нескольких месяцев (если потребуется, к примеру, лечение эндометриоза). В целом различают протоколы:
ультракороткий – стимуляция длится 8-10 дней;
короткий – стимуляция длится от 10 до 17 дней;
Короткие протоколы проводятся в рамках естественного менструального цикла женщины. При этом одновременно подавляется выработка ЛГ и увеличивается содержание ФСГ. Основная проблема – избежать спонтанной овуляции.
- длинный – стимуляция длится 3-4 недели;
Длинный протокол предусматривает последовательное применение препаратов; сперва подавляющие выработку ЛГ гормона, затем, при максимальном снижении уровня лютеинизирующего гормона, — препараты стимулирующие рост фолликулов в яичниках.
Прием гормональных препаратов может сопровождаться неприятными ощущениями: субъективным ощущением «приливов» — когда внезапно становится жарко, краснеет лицо и усиливается потоотделение; головной болью, бессонницей, небольшими болями в пояснице или в животе.
” Так же некоторые медикаменты могут влиять на настроение – порой будущие мамы жалуются на чувство необоснованной тревоги и повышенную слезливость.
Как правило, однократная стимуляция овуляции не оказывает серьезного влияния на здоровье, однако если проводится несколько процедур, особенно с небольшими перерывами, то риск осложнений значительно возрастает.
В первую очередь это уже упоминавшееся истощение яичников, а также:
возникновение кисты яичника (возможно и такое серьезное осложнение, как разрыв кисты яичника);
проблемы желудочно-кишечного тракта: тошнота, рвота, затяжная диарея;
асцит (скопление жидкости в брюшной полости).
Наконец, после столь активного вмешательства гормональный фон может достаточно долго приходить к исходному состоянию.

” Только у 15 женщин из ста после стимуляции овуляции наступает естественная беременность, что говорит о возможном наличии других репродуктивных проблем, которые не удается выявить при медицинском обследовании.
Учитывая то, что стимуляция – вовсе не безобидная процедура, сразу обсудите со своим лечащим врачом перспективы участия в программе экстракорпорального оплодотворения.
Если же вы все-таки попали в 15% счастливиц, кому стимуляция овуляции сразу же помогла забеременеть, спешим вас обрадовать: здоровье малыша, зачатого после стимуляции, совершенно никак не отличается от здоровья ребенка, чье зачатие произошло без медицинского вмешательства!
источник
Стимуляция овуляции считается самым распространенным и популярным способом достичь долгожданной беременности. Но у него есть свои плюсы и минусы.
О том, как проходит искусственное стимулирование естественных для женщины процессов, какие препараты при этом используются и каких результатов удается достичь, мы расскажем в этом материале.
Каждый или почти каждый месяц в организме здоровой женщины, способной к зачатию, происходит овуляция. После месячных в течение первой половины цикла, которая длится приблизительно 14 дней, в яичниках зреют фолликулы. Один из них, доминантный, в середине цикла лопается и выпускает на свободу готовую к оплодотворению яйцеклетку.
Овуляцию и последующие месячные обычно разделяет 14 суток. Если цикл длится 28 дней, то овуляцию следует ожидать на 14-ый день цикла, если индивидуальные особенности таковы, что цикл имеет продолжительность 30 дней, то овуляция происходит на 16 сутки, при цикле длительностью в 32 дня овуляция обычно наступает на 18 сутки.
Овуляция происходит за 14 дней до начала менструального цикла (при 28-дневном цикле – на 14-й день). Отклонение от среднего значения бывает часто, поэтому расчет является приблизительным.
Также вместе с календарным методом можно измерять базальную температуру, исследовать цервикальную слизь, использовать специальные тесты или мини-микроскопы, сдавать анализы на ФСГ, ЛГ, эстрогены и прогестерон.
Однозначно установить день овуляции можно посредством фолликулометрии (УЗИ).
- Losos, Jonathan B.; Raven, Peter H.; Johnson, George B.; Singer, Susan R. Biology. New York: McGraw-Hill. pp. 1207-1209.
- Campbell N. A., Reece J. B., Urry L. A. e. a. Biology. 9th ed. — Benjamin Cummings, 2011. — p. 1263
- Ткаченко Б. И., Брин В. Б., Захаров Ю. М., Недоспасов В. О., Пятин В. Ф. Физиология человека. Compendium / Под ред. Б. И. Ткаченко. — М.: ГЭОТАР-Медиа, 2009. — 496 с.
- https://ru.wikipedia.org/wiki/Овуляция
Но это в идеале, а на практике допустимы небольшие отклонения от правил.
Выход яйцеклетки происходит в течение одного часа, затем еще в течение суток она сохраняет способность к оплодотворению и дожидается сперматозоида в фаллопиевой трубе. Зачатие возможно только в период овуляции, ведь процесс выхода яйцеклетки регулируется гипофизом, который начинает продуцировать лютенирующий и фолликулостимулирующий гормоны.
Под действием ФГС (гормона, стимулирующего рост фолликулов) в первой половине цикла происходит увеличение фолликула, под действием лютенизирующего гормона (ЛГ) в достаточно короткие сроки удается созреть самой яйцеклетке внутри него.
После выхода яйцеклетка медленно движется по трубе в сторону маточной полости. Если оплодотворение происходит, то в матку опускается уже эмбрион, а если зачатия не свершилось, то яйцеклетка также опускается в матку и погибает там в течение суток.
В результате гормонального сбоя, дисфункции яичников и по ряду других причин предусмотренный природой цикл может нарушаться, в связи с чем у женщины могут происходить ановуляторные циклы, то есть циклы без овуляции.
Это могут быть циклы, когда яйцеклетка не созревает, либо созревает, но не выходит из фолликула. В этом случае забеременеть естественным путем женщине невозможно.
На помощь приходят медики, которые могут провести стимуляцию яичников для планирования беременности. Чаще всего это делается при помощи гормональной терапии.
Стимуляция овуляции дает реальный шанс на зачатие парам, у которых на протяжении длительного времени самостоятельно забеременеть не получалось. Процедура относится к категории вспомогательных репродуктивных технологий.
Такой способ ежегодно помогает десяткам тысяч женщин обрести радость материнства. В первую очередь стимуляция показана женщинам с поликистозом яичников, с разными проявлениями их дисфункции, в том числе и возрастными. Медицинская искусственная стимуляция овуляции обычно не проводится женщинам после 40 лет.
С жалобами на невозможность забеременеть женщина обращается к гинекологу. Доктор изучает не только состояние ее репродуктивных органов, но и особенности менструального цикла. В такую диагностику входит обязательное отслеживание созревания фолликула при помощи ультразвуковой диагностики.
Если это обследование показывает, что овуляции не происходит, начинается подготовка к стимуляции.
Основное показание для медикаментозного стимулирования работы яичников — отсутствие беременности в течение года при условии, что супруги не предохраняются и живут регулярной половой жизнью. Если супругам (особенно женщине) уже 35 лет и более, то период ожидания зачатия естественным путем снижается до полугода.
Процедура противопоказана женщинам, страдающим непроходимостью маточных труб: в противном случае может произойти внематочная беременность. Также стимулирование не проводят пациенткам с воспалительными процессами в яичниках и других органах малого таза.
Еще одно показание для стимуляции — отсутствие месячных, возникшее на фоне гипотоламно-гипофизарной недостаточности.
Поводом для проведения процедуры может стать подготовка к ЭКО или внутриматочному искусственному оплодотворению — инсеминации. Докторам обычно вполне успешно удается стимулировать работу мультифолликулярных яичников, существуют и схемы стимулирования при эндометриозе.
При гормональных сбоях, когда овуляция часто «опаздывает», проводит стимуляция поздней овуляции.
Также процедура показана женщинам с существенными нарушениями обмена веществ, который проявляется ожирением или, наоборот, недостаточным весом, ведь при этих состояниях часто самостоятельно забеременеть у пары не получается.
Методов, с помощью которых можно поддержать функцию яичников и помочь свершению овуляции, существует достаточно много.
Помимо лекарств, таблеток и уколов в рамках гормональной терапии, которую используют для того, чтобы восстановить яичники и спровоцировать выход яйцеклетки из созревшего фолликула, широко распространены народные средства, которые женщины практикуют в домашних условиях. Это травы, грязелечение, витаминотерапия и некоторые физиотерапевтические процедуры, например, иглоукалывание.
Некоторые даже практикуют йогу для зачатия. Некоторые асаны (позы), по отзывам женщин, хорошо дополняют комплексное лечение и способствуют оздоровлению всего организма в целом и репродуктивной системы в частности.
Несмотря на огромное множество рекомендаций и способов достичь желаемого, основным методом с доказанной эффективностью, при которой эффект в меньшей степени объясняется обычным удачным стечением обстоятельств, считается медикаментозная гормональная стимуляция.
После обращения женщины к врачу, ей и ее партнеру рекомендуется пройти детальное обследование, призванное установить истинную причину семейного бесплодия. Женщине назначается весь комплекс лабораторных анализов от общих и развернутых анализов крови и мочи до анализов крови на инфекции, в том числе передающиеся половым путем.
Обязательно нужно сделать анализ крови на гормоны (лютенизирующий, фолликулостимулирующий, на прогестерон, пролактин и ряд других, если доктор считает это необходимым).
Женщине в обязательном порядке проводят УЗИ органов малого таза и молочных желез. Иногда может потребоваться проведение лапароскопической диагностики, чтобы убедиться в том, что маточные трубы проходимы.
Половой партнер женщины сдает анализы крови на инфекционные заболевания, половые инфекции, а также проходит спермограмму для выяснения качества его половых клеток, поскольку при мужском бесплодии все без исключения схемы стимуляции овуляции не дадут никакого результата.
При подозрении на патологии внутри матки проводится гистероскопия.
Как только первый этап, диагностический, останется позади, начинается второй этап — лечение существующих воспалительных заболеваний и гормонального дисбаланса. Иногда уже на этом этапе женщине удается забеременеть, поскольку патологии, вызвавшие у нее сбои овуляторного цикла, в большинстве случаев удается пролечить.
Женщинам с лишним весом или его дефицитом (вес менее 45 килограммов), назначается курс коррекции массы тела. По наблюдениям специалистов, пациентке порой бывает достаточно всего лишь на 10% снизить свой вес для того, чтобы овуляция начала происходить самостоятельно.
Третий этап — сама стимуляция. Схемы протоколов стимулирования овуляции могут быть различными. Конкретный препарат, его дозировку, длительность и кратность приема врач определяет в индивидуальном порядке, учитывая возраст, вес и гинекологический анамнез пациентки.
Иногда до гормонов очередь не доходит. Беременность наступает до третьего этапа в том случае, если женщине удается полностью пересмотреть свое отношение к неудачным попыткам забеременеть. Страх, тревога, переживания, огорчение, разочарование на психо-физическом уровне запускают блокировку выработки эстрогена, поэтому овуляции не происходит.
Если женщина научится правильно относиться к неудачам, воспринимать их как явление временное и крайне вредное для ее здоровья, овуляторный цикл часто восстанавливается без лекарств вообще.
На начальном этапе врачи стараются подготовить эндометрий матки. При тонком эндометрии зачатие, даже если оно произойдет, может не привести к беременности, ведь эмбриону будет трудно закрепиться в маточной полости. Для подготовки проводят курс лечения препаратами женских половых гормонов – используются «Прогинова», наружный препарат «Дивигель» и другие лекарства, которые имеют в своем составе гормоны эстроген и прогестерон.
Как правило, с 5 дня цикла назначается прием специальных препаратов, одновременно с этим врачи отслеживают созревание фолликула по УЗИ.
К мероприятиям следует приступать сразу же после окончания менструации.
Не исключено, что посещать кабинет ультразвуковой диагностики женщине придется с 10 дня менструального цикла ежедневно. Как только один из фолликулов достигает размера 17-18 мм, можно проводить стимуляцию и через 24-36 часов ожидать наступления заветного момента — самой овуляции.
Еще в ходе подготовки женщина обязательно сдает кровь на гормональный анализ с целью выявить уровень АМГ — антимюллерова гормона, который «производится» растущими структурами фолликулов.
Если собственный уровень АМГ у женщины низкий, ответ яичников на стимуляцию будет слабым, и результативность протокола существенно уменьшится. Уровень этого гормона при обследовании в динамике также позволит врачам увидеть результативность стимуляции и предупредить избыточную гиперстимуляцию.
Стимулировать яичники можно до трех раз подряд, то есть в течение трех циклов. Если зачатия не происходит, требуется перерыв, чтобы яичники могли отдохнуть от «гормональной атаки» и восстановиться. За это время мужчина и женщина снова посещают врача, который может внести коррективы в схему лечения.
В общей сложности считаются допустимыми 5-6 циклов со стимуляцией. Если они не принесли результата, метод признается неэффективным для данной пары, им рекомендуются другие вспомогательные репродуктивные методики, включая суррогатное материнство, изъятие созревших здоровых яйцеклеток из яичников с последующим оплодотворением «в пробирке», оплодотворение спермой мужа донорской яйцеклетки и т. д. Все зависит от истинных причин бесплодия и того, вырабатываются ли у женщины собственные здоровые половые клетки.
Настаивать на продолжении стимулирования овуляции не стоит, после 5-6 курсов появляется высокая вероятность необратимого истощения яичников, преждевременного их старения.
Для стимуляции овуляции не надо ложиться в гинекологический стационар. Женщина может находиться дома, в привычных для нее условиях. Она должна неуклонно придерживаться назначенного графика посещения врача для контроля УЗИ, а также принимать все назначенные препараты в полном соответствии с указанной индивидуальной дозировкой.
Все препараты, которые входят в схемы протоколов стимуляции овуляции, делятся на две большие группы:
- стимуляторы роста фолликулов;
- триггеры овуляции.
Первые назначаются с 5 дня цикла (сразу после месячных), а триггеры вводятся разово — когда УЗИ показывает полную готовность фолликула выпустить яйцеклетку. Они имитируют выброс лютенизирующего гормона, под действием которого яйцеклетка быстро дозревает и покидает фолликул.
После того, как овуляция состоялась, назначаются препараты, которые помогают яичникам поддерживать функции желтого тела, чтобы беременность, если она наступила, смогла нормально развиваться. Давайте рассмотрим препараты всех этих групп более подробно.
Этот препарат широко известен женщинам, планирующим беременность, поскольку он хорошо зарекомендовал себя в качестве средства стимулирования овуляторного процесса. Лекарство является стимулятором формирования и роста фолликулов в яичниках.
В определенных дозах помогает выработке фолликулостимулирующего гормона ФСГ, лютенизирующего гормона (ЛГ) и гонадотропинов. Средство выпускается в форме таблеток.
Общих рекомендаций о режиме дозирования средства не существует, ведь доза зависит от того, как яичники будут реагировать на прием этого лекарства — она может быть уменьшена или увеличена на усмотрение лечащего врача.
Если менструации у женщины наступают достаточно регулярно, нет длительных сбоев, то лечение «Кломидом» начинается на 5 день цикла (считать от первого дня менструации). По одной из распространенных схем, препарат принимают каждый день на протяжении пяти суток, в этом случае овуляцию ожидают предположительно с 11 по 15 день цикла.
Если овуляции нет, то в следующем цикле вводится другая схема, при которой препарат надо принимать с 5 дня цикла в течение 5 суток, но в удвоенной дозировке.
Если обе схемы не показывают результата, лечение прерывают на три месяца, после чего курс может повториться.
За каждый курс женщина не должна принимать более 750 мг препарата. После второго курса, если он не принес долгожданного результата, лечением «Кломидом» признают полностью неэффективным и выбирают иные методы вспомогательного репродуктивного плана.
Побочные действия препарата могут доставить женщине неприятные ощущения. Это тошнота, рвота, метеоризм, головная боль, повышенная сонливость, заторможенность движений и психических реакций, поэтому на время лечения женщине рекомендуется отказаться от управления автомобилем и работы, связанной с высокими рисками для жизни.
Многие женщины во время приема «Кломида» замечают, что их одолевает депрессивное настроение, у них нарушается сон, аппетит. Могут появляться боли внизу живота, незначительные боли в области груди, белые жидкие выделения из половых органов.
«Клостилбегит», как и другие препараты, стимулирующие фолликулярный рост, повышают риск последующего наступления многоплодной беременности. Многие женщины отмечают, что на фоне лечения они несколько полнеют.
Аналогами этого средства являются «Кломифен», «Серофен», «Серпафар».
Этот нестероидный препарат также усиливает выработку ФСГ и способствует наступлению овуляции, однако специалисты считают его более эффективным, нежели «Кломифен», хотя средством первого выбора остается именно «Кломифен».
У «Летрозола» значительно меньше побочных действий, благодаря чему принимать его приятнее. Помимо регуляции гормонов, препарат улучшает состояние эндометрия. Есть также несколько схем, по которым может приниматься это средство в таблетках.
В первом случае назначается по 2,5 мг с третьего дня цикла на протяжении пяти суток, при второй схеме женщине рекомендуется пить препарат с пятого дня цикла в дозе 5 мг.
Наилучшие результаты показывает использование этого средства в составе комплексной терапии: во второго по шестой день цикла назначается «Летрозол» в дозировке 2,5 или 5 мг в сутки, затем с 7 по 10 день цикла женщине вводят ФСГ у уколах, а потом делают укол ХГЧ в дозировке 10000 Ед, как только доминантный фолликул достигнет нужных размеров по УЗИ (от 18 мм).
Аналоги препарата – «Летросан», «Фемара».
Этот препарат также относится в группе средств, стимулирующих рост и развитие фолликулов в яичниках в первой половине менструального цикла. В его составе — рекомбинантный гормон, который благодаря стараниям генных инженеров получили из клеток яичников самок китайских хомячков.
Препарат вводится подкожно, он продается в специальных удобных для применения шприц-ручках. «Гонал-Ф» назначают в том случае, если стимуляция первым по очередности назначения препаратом – «Клостилбегитом» оказывается неэффективной.
Подобные действия этого препарата типичны для многих гормональных средств — это головные боли, головокружения, сонливость и вялость, отсутствие тонуса, сухость во влагалище, изменение аппетита, бессонница. Иногда женщины отмечают диарею, временное нарушение четкости зрения, появление угревой сыпи, увеличение массы тела.
Средство вводится подкожно. Первый укол сделает врач, а последующие женщина сможет колоть сама себе в домашних условиях.
Курс стимуляции начинается в первые дни цикла и длится до 11-14 дней. Дозу введения определяет врач, обычно начинают с 75-10 МЕ и постепенно повышают дозировку.
При каждом последующем введении женщине нужно выбирать новое место для укола, не стоит делать инъекции в одну зону.
Аналоги препарата – «Хорагон», «Овитрель».
Этот препарат также может быть использован для начальной подготовки фолликулов в первой половине цикла. Он выпускается в форме порошка для приготовления раствора для инъекций, в виде готового к употреблению раствора и раствора в картриджах. Жидкость вводят внутримышечно и подкожно. Препарат в «ручке» вводят только одним способом — подкожно.
В составе препарата — рекомбинантный ФСГ все того же китайского хомячка, который по многим параметрам выигрывает у ФСГ, полученного из мочи человека. Он более безопасен, легче переносится.
Под его воздействием в яичниках женщины начинают активно расти несколько фолликулов, которые затем могут применяться в любом из вспомогательных репродуктивных методов.
Доза зависит от того, как яичники пациентки будут «отвечать» на воздействие. Ежедневный контроль УЗИ и определение эстрогена в крови помогут врачу хорошо представлять себе, что именно происходит в половых железах женщины, и не пропустить момент овуляции.
Начальная доза — 50 МЕ, затем, если ответа яичников нет, дозировку ежедневно увеличивают и контролируют, когда ответ появится. Начинают лечение со второго дня менструального цикла, длится оно около 7-14 дней (все зависит от того, когда удастся добиться роста фолликулов и увеличения в крови концентрации эстадиола). Завершает стимуляцию укол ХГЧ в дозе, пригодной для индукции овуляции (обычно это 10000 МЕ).
Этот препарат получают из мочи беременных женщин, поскольку данный гормон вырабатывается в больших количествах в начальный период вынашивания малыша — наиболее интенсивно до 12 недели. Укол этого средства в дозировке от 5000 до 10000 МЕ используют для того, чтобы произошел сам факт овуляции, чтобы яйцеклетка смогла покинуть простимулированный в первом этапе фолликул.
Затем препарат могут вводить каждые двое суток до даты ожидаемых месячных, чтобы поддержать функции желтого тела, продуцирующего половые гормоны, необходимые для сохранения беременности.
Если беременность подтверждается, ХГЧ впоследствии также может применяться вплоть до 10-11 недели, если есть угроза невынашивания по причине низкого собственного уровня ХГЧ.
Если у женщины на УЗИ обнаруживается угроза или факт гиперстимуляции яичников, то от применения ХГЧ воздерживаются. Также не рекомендуется применять хорионический гонадотропин женщинам с патологиями почек и печени.
Среди побочных действий препарата — раздражительность и перепады настроения, головные боли, сонливость. ХГЧ тоже повышает шанс зачатия двойни или тройни, и этот факт нельзя не учитывать при планировании беременности.
Аналог препарата – «Прегнил».
Это популярный гормональный препарат, главное действующее вещество которого является аналогом прогестерона. Средство может быть незаменимо во второй половине менструального цикла, поскольку оно помогает сохранить беременность, способствует правильной имплантации, регулирует многие процессы, настраивая организм женщины на новое для нее состояние.
На овуляцию «Дюфастон» не оказывает никакого действия, но вот после нее он становится очень важным, поскольку укрепляет возможный положительный результат стимуляции. Препарат не влияет и на растущего эмбриона, а потому его применение в первые недели и месяцы беременности не запрещено, а иногда и рекомендовано.
Дозировка назначается индивидуально в зависимости от результата анализа крови на прогестерон, а также цели приема — таблетки могут быть назначены не только для контроля уровня гормона, но и для предотвращения угрозы выкидыша, для предупреждения замершей беременности, если такие факты ранее имели место быть.
От «Дюфастона» женщины не полнеют, не теряют концентрации внимания, а потому могут во время приема этого лекарственного средства продолжать управлять автомобилем без ограничений.
Витаминные препараты входят в стандартные схемы лечения женского и мужского бесплодия. При стимуляции овуляции прием витаминов показан за 1-2 месяца до цикла, выбранного для стимуляции, а также на протяжении всего времени, пока идет стимуляция, и потом до подтверждения беременности.
Иногда для того чтобы наладить регулярную овуляцию, бывает достаточно скорректировать образ жизни женщины, ее питание и назначить ей витамины, поэтому витаминная поддержка на стадии планирования беременности имеет огромное значение.
Особенно важны для нормализации овуляторных циклов витамины D, А, В12, В 9, Е, С:
- Витамины D и D 3 участвуют в процессе выработки половых гормонов у женщины.
- Без витамина А не обходится развитие фолликула, кроме того, ретинол участвует в нормализации состава цервикальной слизи.
- Витамин Е участвует в клеточных процессах, помогает созреванию яйцеклетки, способствует ее выходу за пределы фолликула.
- Аскорбиновая кислота (витамин С) улучшает кровообращение, что способствует обогащению яичников полезными веществами.
- Витамины группы В, особенно фолиевая кислота, регулируют длительность лютеиновой фазы цикла, а также повышают жизнеспособностью яйцеклетки.
Для стимуляции овуляции витамины рекомендуется принимать так:
- С начала месячных до овуляции — витамин Е, витамин А и фолиевая кислота.
- От момента овуляции на протяжении всей второй фазы цикла — витамин С, витамины В, витамин Е.
Конкретные витаминные препараты должен назначить врач с учетом биохимического анализа крови, который показывает, в каких веществах есть необходимость, а каких и без синтетических препаратов достаточно.
Пример удачной схемы витаминотерапии может быть таким:
- С 1 по 14 день цикла — кокарбоксилаза + рибофлавин (в уколах) ежедневно, а также липоевая кислота и витамин Е в таблетках и капсулах.
- С 15 по 24 день цикла — рибоксин, пиридоксин, фолиевая кислота и оратат калия в таблетках, а также витамин Е трижды в день.
Кое-что о женском здоровье наши предки знали еще задолго до того, как появились такие понятия, как «стимуляция овуляции». Однако специалисты склонны считать, что в нетрадиционной медицине большую роль играет теория вероятности — шанс зачать есть всегда, а потому попить травки в принципе не повредит.
Современные врачи с уважением относятся к народным средствам для улучшения женского здоровья, но предостерегают от их самоназначения.
Любое народное лечение нужно обсудить с лечащим врачом, чтобы не навредить.
Для народных способов повышения овуляторной способности существуют также определенные правила. Например, принимать травы не стоит одновременно с гормональной терапией медикаментами, это может привести к гиперстимуляции яичников.
Травы и коренья для женской фертильности не принимают в период месячных, а лечиться ими более 3 месяцев подряд, как и гормональными медикаментами, не рекомендуется.
Принцип лечения в нетрадиционной медицине точно такой же, как и в традиционной. В первой половине цикла принимают растительные средства, которые помогают росту и развитию фолликула. Это шалфей — отвары и эфирное масло, отвар из лепестков роз, настой из семян подорожника.
Во второй половине менструального цикла, после овуляции, народные целители рекомендуют принимать боровую матку — это растение содержит растительный прогестерон. Из нее делают отвары и настои, согласно инструкции по применению, которая вложена в аптечные упаковки с этим травяным сбором.
Для достижения овуляции женщине рекомендуется отказаться от приема алкоголя, не злоупотреблять никотином, разнообразить свой рацион продуктами, которые наилучшим образом воздействуют на работу яичников. Это печень, нежирное красное мясо, морская рыба, молочные продукты.
В первый же цикл при стимулировании овуляции у женщины забеременеть удается примерно 15% пар.
В течение второго и третьего циклов количество положительных исходов, когда овуляцию удается восстановить, достигает 70-75%. В целом, результативность медикаментозной индукции овуляции оценивается в 70-80%. Именно такому количеству пар удается в конечном итоге помочь забеременеть естественным путем.
Остальным на помощь приходят ЭКО, ИКСИ и другие вспомогательные репродуктивные техники и методики.
Стимуляция проводится гормональными препаратами, недооценивать воздействие которых на женский организм было бы неправильно. Сама индукция в ходе цикла часто вызывает у женщин болезненные и неприятные ощущения. Многие жалуются на то, что тянет низ живота и даже на то, что болят яичники после стимуляции. Почти все отмечают «приливы» – приступы жара, которые происходят волнообразно.
Одним из наиболее опасных последствий стимуляции является суперстимуляция, при которой рост фолликулов происходит столь стремительно, что развивается синдром гиперстимуляции. Он чаще всего может дать знать о себе впервые на 3-4 сутки после начала индукции.
Если же признаки такой патологии появляются в более поздние сроки — после 7-10 дня менструального цикла, то синдром протекает достаточно тяжело, с рвотой, диареей, отечностью конечностей и лица, падением уровня кровяного давления, резким ухудшением самочувствия.
Женщине может потребоваться квалифицированная помощь в условиях стационара. Поэтому проводить стимуляцию должен врач с большим опытом работы в репродуктивных программах, который сможет своевременно контролировать процессы, происходящие в организме женщины под влиянием гормонов, и принимать правильные и взвешенные решения.
Отзывы тех, что забеременел после стимуляции овуляции, в основном касаются такой проблемы, как контроль за ростом фолликулов.
Несмотря на то, что методические рекомендации гласят, что овуляцию и размеры фолликулов необходимо отслеживать с применением ультразвука ежедневно или через день, многие врачи ограничиваются лишь рекомендацией «ловить подходящий момент» при помощи аптечных тестов на овуляцию. В результате у многих женщин необходимый момент бывает упущен, и курс стимуляции приходится начинать сначала.
Многие женщины отмечают выраженные побочные явления, неприятные симптомы, которые сопровождали их на протяжении всего лечения.
Дополнительно о стимуляции овуляции смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник











































































