«У тебя, наверное, многоводие, вон какой живот огромный!» — слышат некоторые беременные женщины от родных и подруг. Впечатление «огромного живота» может возникнуть из-за телосложения беременной и особенностей положения плода.
” Однако один из очевидных признаков многоводия – увеличение обхвата живот в районе пупка до метра и более.
- При этом женщина может испытывать затруднения с дыханием, ей сложно есть, у нее сильная изжога – это происходит из-за очень высокого положения диафрагмы.
- Большой объем жидкости вкупе с затрудненным дыханием вызывают слабость, усталость, сильную одышку даже от незначительной нагрузки, учащение пульса.
- Появляются боли в животе, будущая мама субъективно воспринимает его как «тяжелый», «каменный».
- Кожа живота быстро покрывается грубыми растяжками – давление на нее растет быстрее, чем она может адаптироваться.
- Возникают заметные отеки живота и ног.
” Наконец, появляется флюктуация – слышно хлюпанье в животе при движении.
Ни один из этих признаков сам по себе еще не свидетельствует о многоводии, однако любой из них – повод внепланово обратиться к врачу для точно постановки диагноза.
Основным методом диагностики многоводия было и остается ультразвуковое исследование (УЗИ). Чтобы оценить объем околоплодных вод, врач УЗИ подсчитывает индекс амниотической жидкости. Для этого он мысленно проводит вертикальную и горизонтальную черту посредине матки и определяет максимальное расстояние от стенки матки до плода в каждом из этих четырех условных секторов. Сумма четырех измерений может колебаться от 5 до 24 см (некоторые врачи сужают этот интервал до 8-18 см) и меняется в зависимости от срока беременности.
” Особенно опасно острое многоводие, когда объем жидкости резко нарастает буквально в течение суток. Женщина физически ощущает резкие изменения, и это показание к обязательно госпитализации, даже если на момент ультразвукового обследования индекс амниотической жидкости был на границе нормы.
Хроническое многоводие, напротив, может не ощущаться будущей мамой, которая привыкает к постепенно нарастающим неприятным ощущениям. Однако это не значит, что она и ребенок не страдают от возникшей ситуации.
Причин многоводия достаточно много, более того, по разным данным в 27-60% случаев их так и не удается выяснить. Однако есть несколько наиболее распространенных состояний, которые могут вызвать это осложнение беременности.
- Некоторые хронические заболевание женщины, возникшие еще до наступления беременности, вызывают многоводие. Наибольшего внимания требуют сердечнососудистые заболевания, заболевания почек и сахарный диабет.
- Отдельно стоит выделить инфекционные заболевания, перенесенные во время беременности – даже банальное ОРВИ воздействует на плодные оболочки, в результате чего нарушается нормальный ритм их функционирования.
- Особенности протекания беременности
- Многоводие возникает при резус-конфликте у матери и ребенка, в случае многоплодной беременности (зачастую многоводие одного плода сопровождается с маловодием другого), а так же если размер плода превышает норму.
- Поскольку во второй половине беременности объем околоплодных вод в значительной мере регулируется пищеварительной системой ребенка (он активно заглатывает амниотическую жидкость и испражняется), то любые проблемы малыша немедленно отражаются на объеме жидкости.
- Иногда многоводие возникает при грубых пороках развития плода – возможно, это своеобразный природный механизм прерывания нежизнеспособной беременности.
- Высоко поднятая диафрагма провоцирует многократную изнурительную рвоту у каждой третьей женщины с таким диагнозом. Как ни парадоксально, из-за многоводия женщина может страдать от обезвоживания.
- Многоводие обязательно вызывает поздний гестоз – каждая пятая женщина с таким диагнозом страдает из-за мучительных отеков и повышенного давления.
- Из-за трудностей с дыханием и мама, и ребенок страдают от гипоксии – недостатка кислорода. В особо тяжелых случаях ребенок может даже погибнуть.
- Большой объем околоплодных вод позволяет ребенку излишне активно двигаться – возникает многократное обвитие пуповиной, а 6% малышей перед родами никак не могут занять правильное положение – из-за этого гинеколог-акушер может рекомендовать родоразрешение путем кесарева сечения.
” Наконец, самое грозное осложнение – частичное или полное отслоение плаценты в результате избыточного давления амниотической жидкости на стенки матки. Оно неизбежно приводит к гибели плода – без медицинского вмешательства это происходит в 30% случаев.
Многоводие тяжело переносит и сам ребенок – если причиной этого состояния стала инфекция, то может произойти инфицирование плода, часто страдает центральная нервная и пищеварительная системы ребенка.
- Многоводие вызывает преждевременные роды – плодный пузырь просто не выдерживает такого давления изнутри.
- Стенки матки чрезмерно растягиваются большим объемом вод и не могут нормально сокращаться в ходе родов – возникает слабость родовой деятельности.
- Резкое излитие большого объема околоплодных вод приводит к выпадению ручки или ножки плода или петель пуповины – опытные акушер может своевременно вправить их, вернув назад, в матку, однако на это у него будут считанные секунды.
” Наконец, многоводие может вызвать обильное кровотечение во время родов. Особенно опасно острое многоводие – оно сопровождается высокой кровопотерей в родах в половине случаев.
Основной метод диагностики многоводия – ультразвуковое исследование. А вот чтобы выяснить причины, приведшие к многоводию, проводят следующие анализы:
- Общий анализ крови и мочи
- Анализ крови на глюкозу — чтобы подтвердить или исключить сахарный диабет.
- Мазок из влагалища – чтобы выявить скрыто протекающие урогенитальные инфекции.
- Анализ крови на антитела при резус-конфликте матери и ребенка
Не реже раза в 5-7 дней делают допплерометрию и кардиотокографию (КТГ), чтобы убедиться, что многоводие не наносит тяжелых повреждений ребенку.
В зависимости от выявленной причины патологического состояния проводится специфическая терапия основного заболевания. Однако в любом случае (в том числе и если причину многоводия выяснить не удается) врач может порекомендовать следующее лечение.
- Прием поливитаминов
- Если есть подозрение на инфекционное заболевание – прием антибиотиков широкого спектра, разрешенных к применению во втором и третьем триместрах беременности.
- Прием мочегонных препаратов.
- Лекарственные средства, призванные улучшить плацентарное кровоснабжение и осстояние плаценты в целом.
” Наконец, врач может рекомендовать амниоредукцию — лечебно-диагностический амниоцентез, когда из полости матки медленно выводится лишняя околоплодная жидкость – за один раз до 200 мл.
В зависимости от того, насколько удачно удалось стабилизировать состояние беременной женщины, решается вопрос о дате родов. Как правило, роды инициируют на 37-38-й неделе, и малыш появляется на свет практически доношенным и полностью жизнеспособным. В редких случаях непрерывного нарастания симптомов многоводия, экстренное родоразрешение проводят на любом сроке беременности.
” К счастью, по-настоящему опасное острое многоводие встречается достаточно редко – приблизительно 1 раз на 300 беременностей. Умеренное же многоводие на границе физиологической нормы диагностируют у каждой десятой беременной.
Это достаточно распространенное состояние, и если вам поставили диагноз «многоводие» — не паникуйте и не расстраивайтесь, а настройтесь на позитив и точно следуйте указаниям лечащего врача!
источник
Здравствуйте, Игорь! В очередной раз убедилась, что чем меньше знаешь — тем крепче спишь. 🙂 Но иногда дополнительная информация все-таки нужна, как, например, сейчас.
На УЗИ (33 недели) обнаружились мелкие кальцинаты в плаценте (степень зрелости 2) и умеренное многоводие (амниотический индекс не указан). Знаю, что многоводие может быть следствием инфекции, но на протяжении всей беременности анализы на инфекции были в порядке. Отчего еще оно может возникнуть? И откуда берутся кальцинаты? Когда я спросила об этом врача («УЗИ-ста»:)), мне было сказано, что я «слишком много пью». Как-то похоже на бред, на мой взгляд. И еще: стоит ли беспокоиться, что мой ребенок страдает, если его развитие абсолютно соответствует сроку беременности? Обязательно ли лечение в этом случае? Я задаю вам так много глупых вопросов потому, что врача, ведущего мою беременность, не будет еще недели 3.
Да, еще вопрос: не может ли длительный прием гинипрала стать причиной скрытых отеков? Спасибо заранее. Паникую.
Здравствуйте, Елена!
1. Ещё (кроме инфекции) многоводие может быть следствием иммунологического конфликта по резус-фактору или группе. Бывает и необъяснимое многоводие. К слову сказать, отрицательные результаты анализов на TORCH и ИППП не отвергают напрочь инфекционной природы многоводия.
2. Кальцинаты (отложение солей кальция, извести) формируются на месте инфекционного или неинфекционного локального поражения плаценты (небольшой очаг микробного воспаления, тромбоза, стаза). Это конечный итог воспаления в плаценте, продукт заживления, такой же, как, например, шрам на коже.
3. Питьевой режим не имеет отношения к формированию многоводия.
4. Если плод соответствует сроку, данные КТГ, доплерометрии и двигательная активность плода удовлетворительные, то плод не страдает.
5. Лечение в данном случае нужно. По отношению к ФПН оно будет профилактическим, многоводие же требует лечения в полном смысле слова.
6. Приём гинипрала может способствовать отёкам. Стоит ограничить поваренную соль в рационе и обсудить с доктором вопрос приёма препаратов калия. Не забывая к тому же, что отёки при беременности могут иметь и другую природу, нежели «побочности» гинипрала 🙂
Удачи! И не паникуйте 🙂
Здравствуйте Игорь Игоревич!
Беременность 34-35 недель. Сегодня была на УЗИ и КТГ в нашем роддоме.
По УЗИ размеры плода пропорциональны и соответствуют сроку 34 недели. ВПР плода: данных не обнаружено. Толщина плаценты нормальная, увеличена до 34 мм, G 2 степени. Индекс амниотической жидкости 25 см. ОВ > n. Заключение: беременность 34 недели, умеренное многоводие.
Врач, делавшая УЗИ, сказала, что многоводие – признак инфекции. Действительно у меня уреаплазма, которую я лечила на 20 неделе и которая не вылечилась.
КТГ оценено в 10 баллов, все хорошо.
Хотелось бы у Вас узнать насколько опасно многоводие для ребенка и значит ли это, что ребенок уже инфицирован или это узнается только после его рождения? И нужно ли сейчас проводить какое-нибудь лечение?
Заранее спасибо
Здравствуйте, Катрина!
Само по себе многоводие может стать причиной слабости родовой деятельности и дородового излития вод, несколько увеличивает частоту неправильного предлежания и вставления головки в таз. Это что касается опасностей собственно многоводия.
Многоводие — достаточно достоверный признак, но всё же не абсолютный. Иногда бывает многоводие и без других признаков инфицирования, даже после рождения. Но уповать на это не нужно.
Лечение обязательно нужно и доктор в ЖК, увидев заключение УЗИ, его, без сомнения, назначит.
Удачи!
Здравствуйте, Игорь Игоревич.
На 26 неделе делала узи, вы поставили диагноз умеренное многоводие, тогда ноги у меня не отекали, врач из ЖК прописала амоксиклав . Я его пропила, анализы у меня всегда хорошие. А сегодня была у нее на приеме, ноги были немного оттекшие . Нужна ли госпитализация при таком диагнозе?
Стелла, это смотря при каком.
При многоводии — бывает, что и нужна. При выраженном многоводии, или прогрессирующем, или «симптомном» (когда живот болит).
Отеки при беременности с многоводием никак не связаны (это так, на всякий случай). Если нет повышения давления и изменений в анализе мочи — лечение, как правило, назначается домашнее.
Но это — «как правило», а вообще-то потребность в госпитализации обсуждают с лечащим доктором очно.
Спасибо за ответ Игорь Игоревич,
живот у меня не болит, и чувствую я себя очень хорошо. Отекать у меня стали ноги я думаю потому что хожу много, и лето как никак , очень жарко.
Здравствуйте!
Беременность 27-28 недель.Была на УЗИ доплер 8.07.2011.,плод соответствует сроку 28-29 недель.Отклонений не выявлено.Плацента ,зрелость- 2 степень,структура:расширены межворсинчитые простр. Что это? Многоводие,ИАЖ; 25см,пуповина имеет 3 сосуда.Заключение; многоводие.
Анализы TORCH впорядке,анализы на половые инфекции сдавала перед беременностью,пролечила. Но у меня эрозия шейки матки,может ли повлиять на многоводие?Резус фактор +
Назначили пропить;курантил,актовигин,вобэнзим для профилактики.
Скажите пожалуйста, если анализы Torch хорошие,могут ли быть другие инфекции влияющие на многоводие?Правильные ли мне назначили препараты? Как в моём случае многоводие влияет на малыша?
Здравствуйте.
Межворсинчатое пространство — это зона в плаценте, находящаяся между базальной и хориальной пластинками и заполненная материнской кровью.
Эрозия шейки матки к многоводию отношения не имеет и torch-инфекции тоже, вероятнее всего, не при чем. Причиной многоводия может быть широкий спектр инфекций.
Препараты, которые вам назначили, правильные — современные, с доказанной эффективностью, широко используемые в акушерстве.
Большое спасибо за ответ!
Ещё хотела кое,что уточнить ,а широкий спектр инфекций- это передающиеся половым путём?Нужно сдать анализы именно на них?
Или препаратов которые мне назначили,достаточно?
Нет, «широкий спектр инфекций» — значит » многие разновидности инфекционных агентов» и больше ничего.
Препаратов, которые названы, едва ли достаточно в этом смысле — ни одного антибактериального среди них нет.
Здравствуйте, Игорь! у меня такая ситуация: на Узи (33,5 нед) поставили диагноз «многоводие» ,индекс а/ж 298 (умеренное ли это многоводие или нет. ), при этом у меня была молочница выявлена и прописано лечение Гинезол и Дифлюзол. может ли после лечениямолочницы пройти многоводие. но у меня еще хронический пиелонефрит, но анализы мочи при этом в норме. для лечения «возможной»(так как не делали дополнительных анализов) инфекции при пиелонефрите прописали Аугментин 0,5; и Актовегин. какова вероятность вреда для ребенка при моем диагнозе. КТГ в норме.
Здравствуйте, Елена.
Молочница (кандидоз) в качестве причины многоводия нетипично и от лечения ее больших результатов ожидать не стоит. Многоводие чаще имеет бактериальную природу и, видимо, именно для лечения многоводия Вам и назначен Аугментин и от него можно ждать положительного эффекта.
Многоводие само по себе не приносит вреда плоду, если не становится причиной преждевременных родов и не наносят вред инфекции, которые могли его вызвать.
извините за настойчивость, Игорь Игоревич, но мне интересно: а какие анализы мне должны назначить, чтобы выяснить, какие инфекции могли вызвать многоводие.
Елена, никаких анализов, отличных от тех, которые Вы сдаете и сдавали при наблюдении в женской консультации, тут не нужно.
При многоводии назначается антибиотик широкого спектра действия, не тратя времени на уточнение того, «как фамилия» наиболее вероятного возбудителя. Потому что и времени на это нет, и целесообразность конечного результата подвержена сомнению (потому как все равно назначается ограниченный набор антибиотиков), и анализы достаточно малоинформативны в этом случае, и потому что все они сданы еще при постановке на учет.
Спасибо Вам огромное. ))) теперь мне все ясно.
Здравствуйте,Игорь Игоревич. У меня 34 неделя беременности,по узи 32,диагноз фпн(в плаценте множественные кисты,кальцинаты,расширенное межворсин.пространство,2 зрелость,толшина 3,8 см) и многоводие,индекс 209 мм . До этого капалась в стационаре 10 дней актовегин+кислород,против многоводия препараты не назначались.прошлое узи показывало индекс 296 мм,1ст зрелости,многоводие,срок был 32 недели(по узи 31),фпн . Как я поняла капельницы не помогли. В течении беременности болела орви и воспалением носа и уха,половых инфекций нет. Сейчас доктор назначила антибиотик сумамед. Какого мнения Вы об этом лекарстве ?
Здравствуйте, Марина.
Сумамед — антибиотик-макролид, широкого спектра действия; как раз примерно такой, какие назначают при многоводии. Вот и все мнение, в общем и целом.
Спасибо) извините за настойчивость, а при моем диагнозе сильный вред для ребенка? Эти отклонения могут исчезнуть при лечении до родов? ПереживаЮ очень.
Здравствуйте, Марина.
Многоводие иногда неплохо поддается лечению, иногда — чуть хуже. Но лечиться все равно надо. Даже если удается остановить прогрессирование многоводия, чтобы количество вод осталось на прежнем уровне — это уже следует расценить как безусловно положительный эффект лечения.
Результаты лечения ФПН тоже бывают разными. Структурные изменения ткани плаценты — кальцинаты — они никуда не денутся, задача же лечения — улучшить маточно-плацентарное кровообращение, чтобы эти структурные изменения оказали как можно меньшее влиячние на снабжение плода кислородом и питательными веществами.
добрый день! сегодня на узи признали многоводие (33 НЕДЕЛИ), назначили вильпрофен, хотя результатов анализов на ЗППП еще нет, т.е. лечение одинаковое не зависимо от причины? стоит ли начитнать пить данные таблетки? заранее спасбо!
Здравствуйте, Лия.
Это совершенно правильно. Причина многоводия в подавляющем большинстве случаев бывает инфекционной, поэтому в комплексной терапии всегда назначается антибиотик широкого спектра действия, такой, как, например, вильпрофен. Принимать обязательно надо.
Спасибо за быстрый ответ! очень Вам благодарна.
Добрый вечер. На УЗИ в 19-20 недель поставили многоводие, хотя амниотический индекс 180. Инфекций не было. Болела ОРВИ с фарингитом на 12-13 неделях. Гинеколог назначила пентоксифиллин и актовегин. Сейчас (22-23 нед) ещё свечи виферон.
Прочла, что при многоводии антибиотик нужен обязательно. Чего же ждёт врач? А может многоводия нет, ведь амниотический индекс укладывается в норму. Помогите, запуталась.
Здравствуйте, Оля. Могу помочь только информацией. Задайте, пожалуйста, Ваш вопрос.
Нормы по амниотическому индексу в зависимости от срока легко найти в сети.
И. И.
Любое многоводие лечится антибиотиком?
Да, как Вы выше прочитали.
Главный совет — не пытайтесь сами решить этот вопрос )
И. И.
Спасибо. Завтра буду терзать своего гинеколога)
Здравствуйте еще раз) пришли результаты анализов: герпес 1 и 2 типа. Других инфекций не обнаружено. Герпес может быть причиной многоводия?
Может. Почти любую инфекцию можно заподозрить как возожную причину многоводия.
И. И.
Здраствуйте. У меня срок 34 недели. Поставили диагноз многоводие (29 мл.) и увеличен желудок до размера 5,2. Предлагают лечиться на стационаре, но мне кажеться это будет без эффекта, так как на сроке 28 недель у меня было умеренное многоводие (23 мл.) лечили капельницы актовигина и таблетки эссенцалий и как видно без результатно. КТГ и все остальные показатели в норме. Сейчас я отказалась лечь на стационар, сказали пропить таблетки Актовегина. Но будет ли от них какой-нибудь эффект, так как капельницы не помогли.
Переживаю и не знаю как поступить. Очень бы хотела услышить ваше профессиональное мнение по поводу моего состояния. Заранее большое спасибо.
Если имеется в виду влияние на количество вод, лечение многоводия — актовегин едва ли поможет. Вероятно, он назначен Вам для чего-то иного.
И. И.
Здравствуйте. Подскажите пожалуйста! Мне поставили многоводие на 22ой неделе,сказали не намного больше нормы,только на единицу,также тонус. При этом назначили курантил-3 раза в день и аспирин-четвертинка; азитрал и ношпу 2 раза. У меня 2 вопроса: 1) азитрал-это антибиотик,насколько целесообразно и не опасно ли принимать; 2)нужно ли принимать аспирин и курантил вместе,или только курантил пока?
На 10 неделе болела ОРВИ,гриппом. Спасибо заранее:))
Здравствуйте, Анастасия.
Нужно выполнять назначения врача так, как они сделаны. Это целесообразно, и не опасно, и нужно.
Добрый день, Игорь Игоревич,
Прошу помочь мне разобраться в моей ситуации. На УЗИ в 20 недель беременности выявлена тенденция к многоводию (количество вод на верхней границе нормы:индекс 82.4). В бак. посеве из цервикального канала за 3 недели до этого УЗИ был выявлен стафилоккок (но т.к. титр был низким, то врач в женской консультации (ЖК) мне об этом не сообщала и лечение не назначала). Анализ на ТОРЧ инфекции в 13 недель выявил наличие Igg положительный и Igm под сомнением к цитомегаловирусу. Анализ крови (общий и биохимический ) в норме. Мазок на флору из цервик канала в норме. В последние 3 месяца сильно обострился синдром раздраженного кишечника (СРК) (постоянная боль в толстой кишке, вздутие, спазмы). С 12 недель ставят угрозу из-за гипертонуса матки. Вроде бы все патологии свои описала. По поводу тенденции к многоводию врач в ЖК назначила мне аугментин по 875/125 мг 2 р. в день на 7 дней. На мой вопрос к ней, обязательно ли принимать антибитотик при тенденции к многоводию, врач ответила, что если сомневаюсь, то могу и не принимать. Т.е. лечение на мое усмотрение, получается!
Пожалуйста, подскажите:
1. Действительно ли надо при тенденции к многоводию мне принимать аугментин? Или достаточно просто наблюдаться?у лечащего врача в ЖК добиться конкретного ответа не удалось.
2. Может ли мой СРК быть причиной тенденции к многоводию?
3. Как аугментин на моем сроке беременности влияет на плод?
Спасибо!
Здравствуйте, Людмила.
При многоводии всегда назначается антибиотик широкого спектра действия. Например, такой, как аугментин. Аугментин безвреден на любом сроке.
«На усмотрение» — это, видимо, был ответ доктора на Ваши сомнения. По сути дела — любое лечение «на усмотрение», не принудительно же. Но лучше всё же назначения выполнять.
Проблемы с кишечником тут, скорее всего, ни при чем.
источник
Иногда за избытком околоплодных вод скрывается опасность и для малыша, и для мамы. Как врачи определяют риски и решают проблему
Многоводие — это когда околоплодных вод очень много. Значительно больше, чем обычно. Акушеры-гинекологи относят полигидроамнион (это научное название многоводия) к нечастым осложнениям беременности. С такой проблемой встречается одна-две женщины из ста. Однако многоводие может быть важным маркером того, что с беременностью что-то идет не так.
Серьезные проблемы течения беременности (резус-конфликт, некомпенсированный гестационный сахарный диабет, внутриутробное инфицирование плода, неиммунная водянка плода) могут сопровождаться значительным увеличением количества околоплодных вод.
Раньше, еще до того, как аппараты УЗД появились в каждой подворотне, акушеры-гинекологи придирчиво измеряли размеры живота сантиметровой лентой, задумчиво хмурили лоб и постукивали в разных местах, сличая оттенки звуков. Очень большой живот всегда тревожил: очень большой ребенок или очень много воды? Или двойня?
Ультразвуковая диагностика значительно облегчила нашу жизнь, потому что теперь оценить количество околоплодных вод можно довольно просто. Врач УЗ-диагностики в обязательном порядке проводит оценку количества околоплодной жидкости. Оценивают количество вод с помощью индекса амниотической жидкости (ИАЖ) или глубины наибольшего кармана (ГНК):
- ГНК — это вертикальный размер самого большого кармана с амниотической жидкостью, который не содержит пуповины или конечностей плода;
- ИАЖ — это сумма глубины (в сантиметрах) четырех разных карманов жидкости, которые не содержат пуповины или конечностей плода, в четырех разных участках живота беременной. Этот показатель считается более точным.
В зависимости от результатов измерений во время УЗИ различают легкое, среднее и тяжелое многоводие. В протокол УЗИ обязательно вносят данные о количестве околоплодной жидкости.
Многоводие всегда повышает риск неблагоприятных исходов беременности. Чаще всего из-за него происходит преждевременный разрыв плодных оболочек с излитием околоплодных вод. В таких случаях беременность завершается преждевременными родами, иногда с экстремально низкой массой тела малыша.
Может произойти отслойка плаценты или выпадение петель пуповины. Повышается риск развития преэклампсии — грозного осложнения беременности.
Плод имеет больше свободы, поэтому чаще располагается в матке не так, как хотелось бы акушерам-гинекологам. Повышается вероятность кесарева сечения и перевода новорожденных в отделение интенсивной терапии.
Перерастянутая большим количеством околоплодных вод матка плохо сокращается после родов. Это может быть причиной послеродовых кровотечений.
Тяжелое многоводие может сопутствовать некоторым аномалиям плода. Но ультразвуковая диагностика при большом количестве вод может быть серьезно затруднена, потому что плод может быть расположен далеко от ультразвукового датчика или слишком активно двигаться.
Поэтому при существенном многоводии беременных направляют в перинатальные центры или другие крупные клиники, оснащенные аппаратурой высокого класса и специалистами экспертного уровня, для того чтобы:
- исключить пороки развития и задержку внутриутробного развития;
- оценить двигательную активность плода — это позволяет заподозрить неврологические нарушения;
- сделать эхокардиографию плода — исключить пороки сердца;
- провести допплерометрию — она помогает исключить внутриутробную анемию и гемангиомы плаценты.
План обследования может быть довольно объемным:
- Если врачи обнаружили врожденные аномалии или существенное отставание внутриутробного развития плода, рекомендуют провести хромосомный анализ для уточнения ситуации.
- Нужно также исключить развитие гестационного сахарного диабета ( диабета беременных ) у мамы. Возможно, врач пропустил его, что и привело к многоводию. Проведение скрининга на гестациозный диабет в сроке 24–28 недель — абсолютная необходимость для всех беременных. Очень плохо, если врач сначала нашел многоводие, а только потом диабет.
- Многоводие — повод для проведения обследования на врожденные инфекции (первичное заражение токсоплазмозом, цитомегаловирусом, парвовирусом В19 и пр.). Это многочисленные анализы крови, мочи, всяческие посевы и ПЦР-диагностика.
- Если обнаружена водянка плода, требуется проведение непрямой реакции Кумбса — анализа, исключающего/подтверждающего резус-конфликт.
Все это звучит очень страшно, но, к счастью, чаще всего мы ничего плохого не находим и называем многоводие «изолированным» или «идиопатическим». Однако даже если по результатам анализов многоводие не связано с серьезными проблемами, все равно индекс амниотической жидкости придется контролировать каждые 2–3 недели, чтобы понимать: нарастает многоводие или нет. УЗИ с основными измерениями размеров плода нужно будет делать ежемесячно, чтобы не пропустить задержку внутриутробного развития.
С лечением многоводия дела обстоят печально. Если выявлена инфекционная причина — может быть рекомендовано специфическое лечение, включающее антибиотики.
При выраженном нарастающем многоводии могут предложить амниоредукцию (декомпрессионный амниоцентез) — удаление избыточного количества околоплодных вод через прокол. Это позволяет избежать ряда осложнений, но имеет собственные риски. До 32 недель беременности возможна медикаментозная амниоредукция с использованием индометацина.
Хорошая новость в том, что при легком и умеренном многоводии с обнадеживающими результатами эмбрионального тестирования никаких вмешательств не требуется. Главное — тщательное обследование для исключения причин и внимательное наблюдение.
источник

Как образуется многоводие
По механизму процесс образования многоводия формируется в результате нарушения процесса обмена околоплодных вод. Суть этого обмена заключается в активном синтезе, выделении и потреблении затем околоплодных вод плодом и околоплодными оболочками. Если в ранние сроки беременности амнионом только синтезируется околоплодная жидкость, то к поздним срокам беременности происходит замена околоплодных вод через все оболочечные части плаценты. Тогда любые из патологий плаценты будут приводить к изменению количества производимых вод. Таким же образом увеличивается объем амниотических вод за счет выделения плодом мочи. Всасывание амниотической жидкости производится через легкие и через пищеварительную систему плода. По этим причинам любые патологии плода, которые связаны с пищеварительным трактом или мочевыделительной системой, легкими, будут приводить к нарушению в объеме околоплодных вод.
По клиническим симптомам и по картине болезни проявления будут связаны с течением самого заболевания и со степенью выраженности многоводия. Разделим проявления на острое многоводие и хроническое, так как они разделяются по механизмам возникновения и проявлениям.
Острое многоводие, как мы говорили в прошлой части, будет протекать тяжелее, и его клиническая картина ярче выражена. В основном острое многоводие формируется во втором триместре, в сроки примерно 16-20 недель. Проявления могут нарастать в считанные дни и часы. Беременные отмечают резкое увеличение объема живота, боли внизу живота и тяжесть в области промежности, сильную одышку и другие симптомы.
При хроническом многоводии клиническая картина относительно стертая. Накопление околоплодных вод формируется постепенно, проявления данного расстройства возникают не быстро и не сразу. В некоторых случаях у беременных внешние признаки многоводия вообще не выявляются, избыточное же количество вод выявляется случайно при проведении планового ультразвукового осмотра. Обычно сроки возникновения хронического многоводия колеблются от 30 до 35 недель беременности. Основными его признаками в первую очередь будут не соответствующий размер живота по срокам беременности, а изменения значения высоты стояния дна матки и окружностей живота, они выше нормы. Также врач будет прослушивать глухие тоны сердца у плода, что будет связано с избытком околоплодной жидкости, что затрудняет выслушивание.
Сами же беременные при многоводии могут выявлять чрезмерно активные шевеления, патологическую подвижность плода. При его прощупывании в матке может обнаруживаться неправильное положение малыша – тазовое, косое или поперечное предлежание. Также женщины могут отмечать такие симптомы как одышка даже после слабых физических нагрузок, из-за того, что матка может подпирать диафрагму. Могут быть сильные изжоги, внезапные приступы сердцебиения, эпизоды слабости. Могут также быть характерными постоянно имеющиеся отеки голеней, боли или тяжесть внизу живота. По передней брюшной стенке могут выявляться множественные растяжки из-за чрезмерно увеличенного объема живота. При осмотре живота или его прощупывании врачом может отмечаться напряженность матки и живота, активная подвижность плода и высоко стоящая его предлежащая часть.
Методы диагностики многоводия
Для того, чтобы точно установить диагноз многоводия, необходимо не только наличие жалоб и внешних проявлений со стороны беременной, но и данные подробных инструментальных обследований, анализы и проведение обязательного ультразвукового обследования. По данным проводимого УЗИ можно выявить наличие многоводия и определить степень его выраженности. Для того, чтобы подтвердить диагноз многоводия, высчитывается особый индекс амниотической жидкости или ИАЖ. Способы расчета ИАЖ заключаются в суммировании данных по значениям из всех «кармашков», тех мест в матке, которые свободны от частей тела плода и пуповины в четырех отдельных пространствах внутри полости матки.
Определение индекса амниотической жидкости относится к золотому стандарту для установления патологии образования околоплодных вод. Данные по ИАЖ могут изменяться ежедневно, так как околоплодные воды полностью заменяются на протяжении трех часов. Вычисленный у женщины ее ИАЖ нужно сравнивать с данными физиологических значений по таблицам для данного срока беременности. Эти таблицы имеются у гинекологов и врачей УЗИ, многие современные аппараты УЗИ имеют их внутри памяти аппарата.
Помимо установления по данным УЗИ самого факта наличия многоводия, нужно определить и его причину, которая привела к данному отклонению. С этой целью, помимо внешнего осмотра и проведения УЗИ, беременной будут назначаться особые анализы – кровь на уровень глюкозы с исключением или же подтверждением сахарного диабета. Также проводится мазок из влагалища на состав микрофлоры, проведение полимеразной цепной реакции крови или мазков из влагалища на выявление особых инфекций – герпеса, краснухи, цитомегалии или токсоплазмы. Также проводятся общие анализы крови и мочи с выявлениями отклонений, анализ крови на уровень антител при наличии отрицательного резус-фактора у женщины. Также показано проведение кардиотокогорафии плода, доплерометрия для контроля за состоянием здоровья плода. Если беременную помещают для обследования и лечения в стационар, ей ежедневно проводится измерение живота, выслушивается сердцебиение крохи и определяется его точное положение.
Методы лечения многоводия
Основные методы лечения многоводия при беременности во многом зависят от той причины, которая вызывает многоводие. Все женщины с многоводием, особенно при средней тяжести и тяжелых формах, обязательно подлежат госпитализации в патологию беременности. При выявлении такой патологии, как сахарный диабет беременных, основа лечения многоводия заключается в корректировании уровня глюкозы крови. При выявлении резус-несвместимости и иммунологического конфликта проводится соответственная случаю терапия. Нужно лечение или профилактика развития у будущего ребенка гемолитической болезни.
Но по большей части случаев причины многоводия остаются нераспознанными, и тогда методы терапии направляются на нормализацию кровотока в матке и плаценте. Применяют препараты антиагрегантов – «Трентал» или «Курантил». Применяют также препараты токолитики – «Партусистен» или «Гинепрал». Они снимают повышенный тонус матки. Могут оказать эффект спазмолитики в виде «Но-шпы», «Папаверина», вводятся витамины группы В, витамин Е и аскорбиновая кислота. Показан также «Актовегин» и введение «Индометацина» в таблетках, по которому имеются данные о положительном его влиянии на созревание плода и процесс образования околоплодных вод.
Вне зависимости от того, были ли выявлены инфекции при проведении обследования или не были, беременным назначается в обязательном порядке антибиотикотерапия. При ней применяются препараты широкого спектра, но только некоторых групп. В основном применяют макролиды в виде «Эритромицина», «Джозамицина». При тяжелых проявлениях многоводия может быть показан амниоцентез с проколом передней брюшной стенки, ведением иглы в полость матки и удалением определенного количества околоплодной жидкости. Все вопросы лечения определяются только с согласия пациентки и иногда решением консилиума врачей.
Многоводие опасно для беременных многими факторами. Прежде всего, особо опасно острое многоводие с угрозой прерывания беременности. Его проводят до срока в 28 недель по медицинским показаниям. Многоводие зачастую служит причиной развития преждевременных родов. При этом матка, перерастянутая излишним объемом, и напряжение плодного пузыря приводят к раскрытию маточного зева и сокращениям матки. Могут до родов изливаться околоплодные воды, опасны кровотечения сразу после родов из-за нарушения сократимости матки. Могут возникать отслойки плаценты, что приводит к экстренному кесаревому сечению. При излитии околоплодных вод могут выпадать мелкие части тела плода или же пуповина, что также приведет к операции по экстренным показаниям. Плод может принимать из-за высокой двигательной активности неправильные положения или обвитие пуповиной. Также повышена частота осложнений беременности и гестозов.
источник
Многоводие — это увеличение количества околоплодных вод более 1500 мл к концу беременности. Объем околоплодных вод на протяжении беременности меняется, поэтому для каждого срока существует своя норма.
Многоводие может протекать бессимптомно.
Также могут наблюдаться:
- ощущение тяжести в животе (при остром нарастании объема околоплодных вод);
- боли в пояснице и промежности (чаще при остром многоводии);
- повышение артериального давления;
- частая смена положения плода;
- опережение роста размеров матки (несоответствие установленному сроку беременности);
- синдром сдавления нижней полой вены (в положении лежа на спине женщина ощущает головокружение, звон в ушах, слабость, мелькание « мушек» перед глазами).
Выделяют острое и хроническое многоводие.
- Острое многоводие: за короткий промежуток времени происходит интенсивное нарастание объема околоплодной жидкости (жидкости, окружающей плод), представляет особую опасность для плода и матери и нередко требует срочного родоразрешения.
- Хроническое многоводие: объем жидкости нарастает постепенно.
Многоводие может быть:
- легким (объем амниотической жидкости более 1,5 л, но менее 3 л);
- умеренным (объем амниотической жидкости 3-5 л, величина вертикального кармана (определяется на ультразвуковом исследовании (УЗИ)) 8-18 см);
- выраженным(объем амниотической жидкости более 5 л, величина вертикально кармана более 18 см).
- Изосерологическая несовместимость крови матери и плода: развивается чаще при отрицательном резусе (резус – это антиген (особый белок) крови) у женщины, вынашивающей резус-положительный плод. При этом в организме матери вырабатываются иммунные клетки — антитела, связывающие антигены плода.
- Сахарный диабет (недостаточность инсулина – гормона, регулирующего обмен углеводов) у беременной.
- Артериальная гипертензия (заболевание, характеризующееся повышением кровяного давления) у беременной.
- Инфекционно-воспалительные заболевания мочеполовой системы женщины (вульвовагинит, цервицит, сальпингоофорит и пр.).
- Некоторые пороки развития плода: атрезия (заращение) пищевода, атрезия тонкой кишки, пилоростеноз (сужение выхода желудка), анэнцефалия (полное или частичное отсутствие головного мозга), энцефалоцеле (грыжа (выхождение из полости черепа) оболочек и вещества мозга).
- Водянка плода (скопление жидкости в полостях плода и отечность его тканей).
- Внутриутробные инфекции.
- Хорионангиома (опухоль плодной оболочки, состоящая из сосудов).
Более чем в половине случаев причина многоводия остается неизвестной.
Врач акушер-гинеколог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб – когда появилась тяжесть, боли в животе и промежности, головокружения в положении лежа на спине, с чем женщина связывает возникновение этих симптомов.
- Анализ анамнеза жизни – какие заболевания были у женщины (инфекции, повышение артериального давления, сахарный диабет (инсулиновая недостаточность), хронические заболевания мочевыделительной и сердечно-сосудистой систем организма).
- Анализ акушерско-гинекологического анамнеза – каков срок беременности, особенности ее течения, осложнения, были ли у женщины заболевания, передающиеся половым путем; если беременность не первая, уточняются особенности предыдущих беременностей и родов.
- Данные осмотра – определяется, превышена ли норма высоты стояния дна матки и окружность живота для данного срока, повышена ли подвижность плода, есть ли напряженность матки, затруднение прослушивания тонов сердца плода и пальпации (прощупывания) его мелких частей. Могут наблюдаться отеки конечностей и передней брюшной стенки (при остром многоводии).
- Ультразвуковое исследование (УЗИ) – определяется объем амниотической жидкости (жидкости, окружающей плод), осуществляется контроль за положением и состоянием плода.
- Допплерография (ультразвуковое исследование кровотока) — контроль состояния маточно-плацентарного кровообращения.
- Кардиотокография — регистрируются сердечные сокращения плода, его двигательная активность и тонус матки.
- Анализ крови на антитела (в организме матери вырабатываются особые иммунные клетки (антитела), которые связывают и повреждают резус-антигены плода (белки, которые в данном случае воспринимаются иммунной системой матери как чужеродные)). Проводят при отрицательном резусе у матери.
- Микроскопия гинекологического мазка — выявляются признаки воспаления, наличие бактерий.
- Полимеразная цепная реакция (ПЦР-диагностика) — лабораторный метод выявления ДНК бактерий и вирусов, инфекций, передающихся половым путем, и наиболее распространенных возбудителей урогенитальных инфекций (хламидий, микоплазм, трихомонад и т.д.).
- Серологическая диагностика: исследование крови на выявление антител (иммунных клеток) к белкам возбудителей инфекционных заболеваний.
- Анализ крови на сахар — проводится для выявления сахарного диабета (инсулиновой недостаточности).
- Амниоцентез с кариотипированием: при помощи шприца берется небольшое количество околоплодной жидкости на генетический анализ. Исследование позволяет выявить некоторые наследственные заболевания и хромосомные аномалии (заболевания, связанные с патологическим изменением хромосом).
- Родоразрешение независимо от сроков беременности — при выявлении патологии плода, не совместимой с жизнью.
- Досрочное родоразрешение — при остро возникшем многоводии.
- Лечение выявленного инфекционного заболевания.
- При сахарном диабете (недостаточность инсулина – гормона, регулирующего углеводный обмен) – регуляция уровня сахара крови; при артериальной гипертензии (повышение кровяного давления) – поддержание оптимального уровня давления.
- Лечение фето-плацентарной недостаточности (недостаточного кровотока по сосудам, соединяющим плод и организм женщины). Назначают прием:
- вазодилататоров (препаратов, расширяющих просвет сосудов);
- дезагрегантов (препаратов, уменьшающих свертываемость крови);
- антиоксидантов (средств, предупреждающих окислительные процессы);
- витаминов;
- препаратов для улучшения питания и восстановления клеток плода.
- Использование препаратов, снижающих объем мочи плода.
- В некоторых случаях – удаление избытка околоплодных вод путем аспирации (удаление через шприц).
- Неправильное положение плода, в том числе поперечное.
- Аномалии родовой деятельности.
- Преждевременная отслойка нормально расположенной плаценты (отслоение плаценты до рождения плода).
- Акушерские кровотечения (маточные кровотечения при беременности и в родах): в последовом (в периоде отхождения последа – плаценты, плодных оболочек и пуповины) и раннем послеродовом периоде (в первые 2 часа после родов).
- Хроническая и острая гипоксия (кислородное голодание) плода.
- Внутриутробная задержка развития плода (отставание физического роста и развития плода).
- Преждевременные роды (роды недоношенным плодом в срок 28-37 недель беременности).
- Выпадение петель пуповины или мелких частей плода в родах.
- Внутриутробное инфицирование плода.
- Пневмопатия плода (неинфекционное поражение легких, обусловливающее развитие дыхательной недостаточности).
- Планирование беременности – исключение нежелательной беременности.
- Своевременная подготовка к беременности (выявление и лечение хронических и гинекологических заболеваний до наступления беременности).
- Своевременное выявление и лечение заболеваний, передающихся половым путем, инфекционно-воспалительных заболеваний мочеполовых органов.
- Исключение случайных половых связей, использование барьерных методов контрацепции (презервативов) при половых контактах.
- Регулярное посещение беременной акушера-гинеколога (1 раз в месяц в 1 триместре, 1 раз в 2-3 недели во 2 триместре, 1 раз в 7-10 дней в 3 триместре).
- Своевременная постановка на учет беременной в женской консультации (до 12-ти недели беременности).
- Выполнение всех назначений врача.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача акушер-гинеколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В течение всего периода беременности плод находится в околоплодных водах (амниотической жидкости) в полости матки. Значение околоплодных вод для развития плода и его безопасности в утробе матери огромно.
Околоплодные воды защищают плод от механического воздействия извне (ударов и толчков), дают плоду возможность свободно двигаться, принимают участие в обмене веществ плода, защищают от передавливания пуповину.
В разные сроки беременности количество околоплодных вод разное: например, в сроке 10 недель – объем вод 30 мл, в 14 недель – уже 100 мл, а в 37-38 недель объем околоплодных вод достигает 1-1,5 л.
Многоводие – патологическое состояние, осложнение беременности с превышением нормального объема околоплодных вод. Многоводие может развиться как в ранние сроки беременности, так и в более поздний ее период. Такое осложнение встречается примерно у 25% беременных женщин.
Околоплодные воды находятся в состоянии постоянного движения и систематического обновления.
Причины многоводия в настоящее время до конца не изучены и точно не установлены.
В группу риска по возникновению многоводия включают женщин при наличии следующих ситуаций:
- сахарный диабет у беременной;
- инфекционные заболевания (краснуха, токсоплазмоз, цитомегаловирусная инфекция, герпетическая инфекция); эти заболевания могут иметь слабовыраженные симптомы, поэтому их иногда трудно диагностировать;
- бактериальные инфекции, перенесенные женщиной перед зачатием или же во время беременности;
- заболевания сердечно-сосудистой системы;
- заболевания почек;
- многоплодная беременность (однояйцевыми близнецами); часто при этом имеется многоводие одного плода и маловодие другого;
- крупный плод;
- опухоль плаценты или другая патология плаценты;
- анемия плода;
- резус-конфликтная беременность (у матери резус-отрицательный фактор крови, а у отца и плода – резус-положительный);
- нарушения выделительной функции у плода;
- патология самого плода : генетические отклонения, пороки развития центральной нервной системы, сердца, почек, желудочно-кишечного тракта.
У женщин этой группы многоводие развивается чаще, чем у женщин, не имеющих этих факторов риска, но может и не развиться.
В третьем триместре причиной многоводия может стать нарушение функции заглатывания у плода. В этот период ребенок ежедневно поглощает до 4 л околоплодных вод, выделяя их затем с мочой. Нарушение заглатывания может быть связано с аномалиями развития плода (расщепление неба или верхней губы), гидроцефалией плода, нарушениями формирования и развития сердечно-сосудистой системы, нервной системы, желудочно-кишечного тракта.
В 30% развившегося многоводия при беременности так и не удается установить причину этого осложнения.
Различают 2 формы многоводия – острое и хроническое.
- Острое многоводие – возникает и стремительно нарастает резкое увеличение объема околоплодных вод. В течение нескольких дней (а иногда даже нескольких часов) резко увеличиваются размеры живота, беспокоят болевые ощущения в области поясницы и в паховой области. Этот вид многоводия характерен для ранних сроков беременности.
- Хроническое многоводие — количество околоплодных вод превышает норму, но объем их нарастает постепенно; состояние женщины обычно стабильное.
Видов многоводия существует несколько:
- Относительное многоводие – не опасное, но только в том случае, когда у врача есть уверенность, что у беременной женщины отсутствуют какие бы то не были инфекции. Чаще всего развивается этот вид многоводия при крупном плоде.
- Пограничное многоводие (называется еще тенденцией к многоводию) – объем околоплодных вод находится на пограничном уровне между нормальными значениями и повышенными.
- Идиопатическое многоводие – причина его так и остается не выясненной.
- Умеренное многоводие – характеризуется незначительным отклонением от нормального количества околоплодных вод и постепенным нарастанием симптоматики. Зачастую внешние проявления умеренного многоводия совершенно отсутствуют.
- Выраженное многоводие – живот беременной быстро увеличивается в размерах, женщина ощущает активные движения плода, а также боль в пояснице и в промежности.
Степеней тяжести многоводия выделяют 3:
- Легкая степень – объем околоплодных вод достигает 3 литра;
- Среднетяжелая степень – объем околоплодных вод 3-5 литров;
- Тяжелая степень – объем околоплодных вод более 5 литров.

Многие симптомы, присущие этому осложнению беременности, женщины могут расценивать как обычные и допустимые признаки самой беременности, а не патологии ее.
Симптомами многоводия могут быть:
- чувство тяжести, дискомфорта и частые боли в животе;
- постоянное чувство слабости;
- одышка при самой минимальной физической нагрузке (возникает за счет высокого стояния диафрагмы);
- учащение пульса (часто внезапное);
- выраженные отеки нижних конечностей, передней брюшной стенки, половых губ;
- живот в обхвате на уровне пупка превышает 100-120 см;
Стремительное нарастание симптомов может привести даже к разрыву матки.
Симптоматика при хроническом многоводии выражена неярко, нарастает постепенно, и женщина успевает адаптироваться к этим изменениям. Диагностика хронического многоводия может представлять трудности.
- жалобы женщины;
- данные врачебного осмотра и обследования;
- данные влагалищного исследования;
- данные ультразвукового сканирования.
Жалобы беременной при многоводии сводятся к общему недомоганию, одышке, чувству тяжести в животе, болям в пояснице и в промежности.
Врачебный осмотр и обследование выявляют бледность кожи и уменьшение подкожно-жировой прослойки на животе беременной; часто на животе отчетливо видна венозная сеть. Окружность живота не соответствует сроку беременности (превышает его). Матка при прощупывании резко увеличена, она имеет шаровидную форму, ощущается ее напряженность. Сердцебиение плода прослушивается плохо, а сам плод при пальпации (ощупывании) легко изменяет свое положение. Отдельные части плода прощупать можно с большим трудом.
Влагалищное исследование определяет укороченную шейку матки с приоткрытым внутренним зевом, через который можно определить напряженный плодный пузырь.
Ультразвуковое сканирование позволяет врачу уточнить срок беременности, определить предполагаемую массу плода и объем околоплодных вод, а также, с помощью специальных расчетов, определить так называемый индекс амниотической жидкости (ИАЖ)
Измеряется этот индекс в миллиметрах или в сантиметрах, а вычисляется специальными расчетами по данным УЗИ. Количество околоплодных вод, а, следовательно, и ИАЖ меняется почти ежедневно.
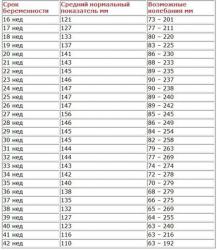
Нормальными показателями ИАЖ одни исследователи считают 6-24 см, другие – 8,1-18 см. При многоводии эти цифры увеличиваются.
Существует и таблица нормальных значений ИАЖ для каждой недели беременности. С этой таблицей врач может сравнить данные, полученные при ультразвуковом сканировании.
Чем раньше возникает многоводие, тем больше жидкости скапливается в полости матки, и тем выше риск возникновения осложнений.
Последствия выраженного многоводия достаточно серьезны:
- преждевременное прерывание беременности (выкидыш или преждевременные роды) отмечается у 28% беременных с многоводием;
- неукротимая рвота развивается у 36% женщин;
- повышение артериального давления у беременной;
- неправильное положение плода – у 6,5% женщин с многоводием;
- обвитие пуповиной при излишней активности плода;
- развитие фетоплацентарной недостаточности (30% беременных), и даже гибель плода;
- гипоксия плода в ранние сроки вызывает задержку развития плода, в поздние – поражает нервную систему ребенка, снижает его иммунитет;
- пороки развития желудочно-кишечного тракта и центральной нервной системы также могут быть следствием многоводия;
- если многоводие развилось после перенесенной инфекции, то может произойти и инфицирование плода;
- кровотечения у женщин при остром многоводии возникают в 41% случаев, а при хроническом – в 6% случаев;
- поздними гестозами страдают до 20% беременных с многоводием;
- преждевременное отхождение околоплодных вод;
- преждевременное отслоение плаценты;
- слабость родовой деятельности из-за чрезмерного растяжения матки;
- выпадение пуповины или частей плода (ножки, ручки) во время родов.
Умеренное многоводие хоть и оказывает влияние на плод, но дает больше шансов на вынашивание до срока родов и самостоятельные роды. Последствия его редко бывают тяжелыми.
С того момента, как установлено развитие многоводия, беременная женщина должна находиться под постоянным врачебным наблюдением.
При легкой и среднетяжелой степени многоводия стараются продолжить беременность до физиологического срока ее завершения.
При возникновении выраженных расстройств дыхания или кровообращения показано досрочное родоразрешение.
Роды при многоводии чаще преждевременные. Плодный пузырь разрывается внезапно, что влечет за собой обильное излияние околоплодных вод. Именно такое обильное излияние вод может привести к выпадению ножки, ручки плода или же пуповины и явиться показанием для кесарева сечения. Раннее излияние околоплодных вод приводит к ослаблению родовой деятельности; схватки могут полностью отсутствовать.
Чрезмерное растяжение матки может привести к преждевременной отслойке плаценты или к обильному кровотечению в послеродовом периоде. А неправильное положение плода (поперечное или ягодичное), которое он может принять при многоводии, может также послужить показанием для оперативного родоразрешения путем кесарева сечения.
Чтобы избежать тяжелых последствий в родах при излиянии околоплодных вод, проводят заблаговременный прокол плодного пузыря. В результате такой манипуляции амниотическая жидкость выливается тонкой струйкой, матка постепенно сжимается, схватки усиливаются.
Все же в большинстве случаев при многоводии родоразрешение проводится путем кесарева сечения.
Если беременность сохраняется, то необходимо по возможности установить причину возникновения многоводия и провести необходимое лечение. Как правило, женщина получает это лечение в условиях стационара.
Лечение включает обычно антибиотики широкого спектра действия (кроме тетрациклина), витамины группы В, мочегонные средства, препараты, улучшающие микроциркуляцию крови и маточно-плацентарный кровоток.
Многоводие, выявленное на ранней стадии развития, эффективно лечится без последствий для матери и плода.
В случае острого выраженного многоводия часто прибегают к амниотомии (вскрытию плодного пузыря) и сливают избыток околоплодных вод. В крайнем случае, при угрозе для жизни матери, прибегают к прерыванию беременности.
Для того чтобы избежать осложнений при беременности, в том числе и развития многоводия, следует готовиться к зачатию ребенка заблаговременно. Необходимо провести все необходимые, рекомендованные врачом обследования еще до планируемой беременности, чтобы выявить имеющуюся патологию (факторы риска) и провести необходимое лечение.
На протяжении всего периода беременности женщине следует своевременно посещать врача, сообщать врачу о любых изменениях в своем состоянии и самочувствии и проводить все назначенные обследования. Немалое значение имеет здоровый образ жизни женщины, правильный рацион, пешие прогулки на свежем воздухе и режим труда и отдыха.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Многоводие является акушерской патологией, при которой объём околоплодных вод значительно превышает нормальные показатели.
Околоплодные воды (амнион) постоянно движутся и регулярно обновляются. При этом количество амниотической жидкости должно постоянно увеличиваться. В 10 недель нормой считается 30 мл. жидкости, в 14 недель — 100 мл., а к 38 неделе нормальный объём может достигать 1,5 л.
От чего бывает многоводие у беременных? К сожалению, этиология многоводия до сих пор полностью не изучена. В современной медицине выделяют 4 большие группы, которые могут способствовать чрезмерно большому объёму амниона:
Особенности материнского организма:
- сахарный диабет — именно из-за него развивается многоводие у 25% пациенток;
- острые и хронические инфекции любого типа;
- патологии сердца и почек, они могут быть врождёнными или приобретёнными до зачатия или в ходе беременности;
- гинекологические нарушения влекут за собой многие акушерские патологии.
Чем опасно многоводие у беременных? Возможны осложнения при беременности:
- резус-конфликт мамы и ребёнка,
- патологии плаценты,
- гестоз (особенно опасно его влияние на кровоток и плацентарное состояние),
- железодефицитная анемия.
Причины, связанные с развитием плода:
- большой размер малыша,
- многоплодная беременность (её особенностью является фето-фетальная трансфузия, при которой один страдает от избытка амниона, другой — от его недостатка),
- любые патологические отклонения в детском развитии.
Идиопатические причины — неустановленные наукой факторы, влияющие на амниотическую жидкость, её объём.
По течению патологии выделяют острое и хроническое многоводие. Клиническая картина этих состояний отличается.
Характеристики острого многоводия развиваются стремительно:
- у беременной увеличивается живот,
- появляется ярко выраженная одышка,
- постоянно нарастает боль в паховой области, в животе,
- растёт болезненное давление на промежности.
Симптоматика может нарастать в течение нескольких дней и даже часов. Острое многоводие чаще наблюдается вначале второго триместра.
Хроническое многоводие можно определить по следующим признакам:
- резкое увеличение живота с появлением растяжек,
- отёчность ног, особенно голеней,
- приступы тахикардии,
- одышка даже при небольшой физической нагрузке,
- тяжесть внизу живота,
- периодические болевые ощущения в той же области,
- изжога,
- чрезмерная активность плода.
Во время очередного гинекологического осмотра врач может заподозрить многоводие по следующим признакам:
- значительное несоответствие обхвата живота и уровня дна матки нормам текущей недели,
- глухое сердцебиение плода,
- сильная напряжённость живота,
- предлежание плода.
Умеренное многоводие у беременных не так опасно, как выраженное и особенно острое.Объем амниотической жидкости увеличивается незначительно и постепенно, поэтому есть время для наблюдений и действий. Однако бездействие в таком случае может оказаться довольно опасным. Даже умеренное многоводие может стать причиной слабой родовой деятельности, преждевременных родов, перенашивания, развития пороков и патологий у ребенка и даже его внутриутробного замирания.
Для постановки точного диагноза и определения причин необходимо проведение диагностических процедур:
- УЗИ плода и внутренних органов беременной,
- общий и клинический анализ крови на антитела, гормоны, уровень железа и сахара,
- мазок на определение влагалищной микрофлоры,
- общий и химический анализ мочи,
- допплерометрия и кардиотокография для проверки состояния ребёнка.
Чрезмерное увеличение объёма околоплодных вод — опасное патологическое состояние. Опасность осложнений напрямую связана со степенью тяжести многоводия:
- выкидыш до 20 недели беременности,
- преждевременные роды с гибелью плода после 20 недели;
- неукротимая рвота, приводящая к обезвоживанию женского организма и всем вытекающим последствиям;
- постоянное повышенное артериальное давление;
- предлежание плода или обвитие его пуповиной из-за усиленной двигательной активности;
- гипоксия плода (приводит к патологиям ЖКТ, центральной нервной системы ребёнка, физическому и психическому отставанию в развитии);
- инфицирование плода (если причиной многоводия была инфекция);
- кровотечения, несовместимые с беременностью (в большинстве случаев возникают при остром многоводии, в редких случаях — при хронической форме патологии);
- гестоз со всеми последствиями состояния от общей слабости до гибели мамы и малыша;
- слабость родовой деятельности (в некоторых случаях роды могут проводиться при помощи вакуума или методом кесарева сечения);
- выпадение пуповины или детских конечностей во время родов.
При проявлении первых признаков многоводия, особенно острого, необходимо немедленно вызывать скорую помощь. Острая форма патологии на ранних сроках беременности в большинстве случаев заканчивается гибелью плода. Во избежание осложнений из-за акушерской аномалии или прерванной беременности необходимо быть под наблюдением врачей.
Не стоит списывать любое изменение в состоянии на течение беременности. Лучше чаще посещать своего гинеколога, но быть уверенной в своём и детском здоровье.
Во время беременности ни в коем случае не занимайтесь самолечением для снятия симптоматики. Одинаково опасны и средства народной медицины, и медикаменты, которые в таких случаях показаны обычным людям.
Только соблюдение всех врачебных рекомендаций позволит провести максимально эффективное лечение с сохранением здоровья и жизни мамы и малыша.
Зачастую при остром многоводии до 20 недели врачи рекомендуют прерывание беременности. Только так можно обезопасить женщину от тяжёлых последствий на её организм.
При развитии хронического многоводия лёгкой степени врач не назначает лечение, но назначает более частые гинекологические осмотры для контроля за состоянием беременной.
Если у будущей мамы переизбыток вод среднетяжёлой и тяжёлой степени, то необходима госпитализация.
Во время стационара назначаются различные виды лечения:
- терапия основного заболевания,
- курс антибиотиков против инфекций (вне зависимости были ли они выявлены),
- витаминотерапия,
- снятие болезненной симптоматики,
- нормализация маточно-плацентарного кровотока при помощи медикаментов,
- строгая диета (это очень важно при многоводии у беременных),
- амниоцентоз — забор излишнего объёма жидкости из матки.
Во избежание многоводия будущей маме стоит планировать свою беременность. Ещё до зачатия нужно обратиться к специалистам, определить факторы риска и заблаговременно устранить их или минимизировать влияние на ход беременности и развитие плода.
Во время беременности во избежание акушерский патологий беременной следует выполнять ряд правил:
- регулярно посещать гинеколога,
- своевременно сдавать все назначенные анализы,
- проходить исследования,
- сообщать врачу о всех изменениях в своём состоянии,
- отказаться от вредных привычек,
- правильно питаться, принимать витамины,
- соблюдать режим труда и отдыха.
источник